Olgularla Akci er Hastal klar Copyright 2011 AVES Yay nc l k Ltd. ti.
|
|
|
- Selim Suvari
- 5 yıl önce
- İzleme sayısı:
Transkript
1
2 Editörler
3 Olgularla Akci er Hastal klar Copyright 2011 AVES Yay nc l k Ltd. ti. Adres: K z lelma Cad. 5/ F nd kzade- stanbul Tel.: Faks: info@avesyayincilik.com Editörler: Prof. Dr. Numan NUMANO LU, Prof. Dr. Çetin ATASOY, Prof. Dr. Ak n KAYA Genel Yay n Yönetmeni: brahim KARA Yay n Koordinatörü: Sevilay ARDIÇ Yay n Sekreteri: Gökhan Ç MEN Grafik Tasar m: Erol D NNEDEN Sayfa Düzeni: Ünal ÖZER Bask : ADA Ofset Matbaac l k Tic. Ltd. ti. ISBN: Birinci bask : Aral k 2011, adet Olgularla Akci er Hastal klar kitab Novartis taraf ndan desteklenmi tir.
4 İçindekiler 1. Olgu: Sol akciğer orta zonda opasitesi olan hasta Olgu: Bilateral endobronşiyal lezyonu, öksürük ve solunum sıkıntısı olan küçük hücreli dışı akciğer karsinomu Olgu: İki aydır devam eden öksürük, halsizlik ve nefes darlığı Olgu: Ateş, öksürük ve ishal şikayetleri ile gelen hasta Olgu: Halsizlik, kol ve bacaklarda kuvvet kaybı olan bayan hasta Olgu: Akciğerde yaygın düzensiz sınırlı kistleri olan bayan hasta Olgu: Meme kanseri öyküsü olan plevral sıvılı hasta Olgu: Nefes darlığı yakınması olan taşlanmış kot işçisi Olgu: Öksürük ve nefes darlığı olan erkek hasta Olgu: Halsizlik, baş ağrısı ve akciğerde nodülleri olan hasta Olgu: Akciğerde kaviter lezyonu olan erkek hasta Olgu: Nefes darlığı ve senkopla acil servise başvuran hasta Olgu: Akciğer kanseri tanısı olan ve radyoterapi alan hasta Olgu: Kuru öksürüğü olan hasta ve anormal akciğer grafisi Olgu: Plevra ve perikart sıvılı genç hasta Olgu: Horlama, tanıklı apne yakınmaları olan bayan hasta Olgu: Endobronşiyal ultrasonografi (EBUS) yapılarak tanı alan hasta Olgu: Kuru göz ve ağız yakınması ile nefes darlığı olan bayan hasta Olgu: Hemoptizi ile başvuran genç erkek hasta Olgu: Nefes darlığı ve hemoptizi yakınması ile gelen bayan hasta Olgu: Nefes darlığı ve çomak parmağı olan erkek hasta Olgu: Öksürük ve göğüs ağrısı olan erkek hasta Olgu: Nefes darlığı olan iki olgu Olgu: Akciğerde yaygın kistleri olan bayan hasta Olgu: Nefes darlığı ve akciğerde kavitesi olan hasta Olgu: Skleroderma tanısı alan nefes darlığı olan hasta Olgu: Nefes darlığı ve öksürüğü olan erkek hasta Olgu: Akciğerde tek nodül...127
5 29. Olgu: Akciğerinde nodülleri olan erkek hasta Olgu: Transtorasik iğne aspirasyonu sonrası nefes darlığı gelişen olgu Olgu: Plevral efüzyon ve kalınlaşma Olgu: Yüz ve boyun venlerinde genişleme olan erkek hasta Olgu: Sürekli öksürük ve balgam yakınması olan hasta Olgu: Üç hafta önce başlayan kuru öksürük, halsizlik Olgu: Maden işçiliği yapmış hasta Olgu: Elektromanyetik navigasyon bronkoskopi* (seçilmiş olgular) Olgu: Elektromanyetik navigasyon bronkoskopi* (seçilmiş olgular) Olgu: Elektromanyetik navigasyon bronkoskopi* (seçilmiş olgular) Olgu: Elektromanyetik navigasyon bronkoskopi* (seçilmiş olgular) Olgu: Anti-TNF-α kullanan ankilozan spondilitli hasta...185
6 Önsöz Akciğer hastalıklarının tanısında radyolojik yöntemler vazgeçilmez araçlardır. Kimi zaman radyolojik bulgularla belirli bir hastalığı veya hastalık grubunu özgül olarak tanımak olanaklı iken, kimi zaman da bu bulgularla ancak geniş bir ayırıcı tanı listesi yapmak mümkün olabilmektedir. Klinik verilerin ve radyolojik bulguların beraber ele alınması hem radyoloji, hem de göğüs hastalıkları uzmanları için tanısal isabeti artıran bir yaklaşımdır. Elinizdeki kitapta bu klinik-radyolojik entegrasyon vurgulanmakta, her bir olgunun başlangıçta klinik özellikleri ve radyolojik görüntüleri verilerek okuyucu ayırıcı tanı yapmaya sevkedilmektedir. Okuyucu klinik ve görüntüleme bulgularını değerlendirdikten ve kendince bir tanı koyduktan (ya da ayırıcı tanı listesi hazırladıktan) sonra, sayfayı çevirdiğinde, radyolojik görüntülerde tanı koyduran bulguların neler olduğunu görüntüler üzerindeki işaretlemelerle görecek; ilgili radyolojik bulguları, bunların hangi hastalıklarda görülebileceğini ve bu hastalıkların birbirinden nasıl ayırt edilebileceğine dair ipuçlarını, işlevsel bir anlatımla, bulacaktır. Radyolojik tartışmaları klinik tartışmalar izlemektedir. Bu bölümlerde tanı ve tedavi yaklaşımları ayrıntılı olarak yer almaktadır. Kitaptaki olguların hazırlanmasında tanı ve tedavisi düzenlenmiş gerçek hastalardan yararlanılmıştır. Hastaların görüntüleri göğüs hastalıkları uzmanı yazarlar tarafından seçilerek radyoloji uzmanı yazara gönderilmiş, seçilen bu görüntüler üzerinden radyoloji tartışmaları yapılmıştır. Birkaç olgu ise yazarlar dışında kalan yetkin başka akademisyenler tarafından hazırlanmıştır. Arşivlerini paylaşan öğretim üyelerine, yayıncılık hizmetleri için AVES firmasına ve koşulsuz eğitim desteği nedeniyle Novartis e teşekkür ederiz. Olgularla Akciğer Hastalıkları kitabı nın okurlarımıza yararlı olmasını dileriz. Prof. Dr. Numan Numanoğlu Prof. Dr. Çetin Atasoy Prof. Dr. Akın Kaya
7 Sol akciğer orta zonda opasitesi olan hasta.. Olgu 1 Elliyedi yaşında erkek hasta nefes darlığı öksürük, balgam halsizlik, kilo kaybı ve az miktarda kanlı balgam şikayetleri ile başvurdu. Ek hastalık öyküsü olmayan hastada 60 paket/yıl sigara öyküsü mevcuttu. Laboratuar incelemede sedimentasyon 65 mm/ saat olarak bulundu ve diğer değerler normaldi. AKG da hafif derecede hipoksemi saptandı. Hastanın PA akciğer grafisi ve yan grafi Resim 1 de, Toraks BT görüntüleri de Resim 2 de gösterildi. A A B B Resim 2: Mediasten penceresi (A) ve akciğer penceresi (B) Resim 1: PA grafi (A) ve yan grafi (B) Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Numan Numanoğlu 1
8 Olgu 1 Cevaplar A B PE Resim 1: A) PA göğüs grafisinde sol akciğerde orta zonda opasite artışı görülüyor. Opasitenin hilus civarında en kesif olduğu, laterale ve inferiora gidildikçe silikleştiği izleniyor. Sol kalp kenarı büyük oranda silinmiş. Sol diyafram sağdan daha yüksek. Sol diyaframın orta kesiminde çadır şeklinde sivrileşme dikkati çekiyor (ok). Klavikülaların medial uçları düzeyinde trakeanın orta hattın hafifçe solunda olduğu görülüyor. Kalbin de sola doğru yer değiştirdiği anlaşılıyor. Sol kostofrenik sinüs sığlaşmış. B) Yan göğüs grafisinde retrosternal temiz alanın alt bölümde kapandığı saptanıyor (yıldız). Sol majör fissür öne doğru belirgin olarak yer değiştirmiş (oklar). Sol diyafram yüksek görünümde (okbaşları). Altında mide-kolon gazı bulunan diyafram sol diyaframdır. Arka kostofrenik sinüste plevral effüzyon (PE) var. Plevral effüzyon nedeniyle sol diyaframın arka bölümü izlenmiyor (silüet işareti). A B a k Resim 2: A) Mediasten penceresinde sol hiler bölgede yumuşak doku kitlesi (k) görülüyor. Kitlenin distalinde sol üst lobda atelektazi (a) seçiliyor. Kitlenin dansitesi atelektaziye göre daha düşük. Arkada plevral effüzyon izleniyor (ok). B) Akciğer penceresinde sol üst lob bronşunun tıkandığı görülüyor (ok). Atelektazik sol üst lobun arka sınırını temsil eden majör fissür öne doğru belirgin olarak yer değiştirmiş durumda. 2 1: Lobar atelektazinin direkt grafideki temel bulguları lobun opasifiye olması, ilgili bronşun tıkanması, fissürlerin, bronş ve damarların, trakea ve mediastenin, diyaframın yer değiştirmesi, kosta aralıklarının daralması, özellikle sağ üst lob kollapsında Golden in S işareti olarak özetlenebilir. Mediastinal şift daha çok alt lob atelektazilerinde ve üst lobların kronik fibrotik hacim kayıplarında
9 Cevaplar Olgu 1 Sol üst lob atelektazileri PA grafide kalp ve mediastenin sol kenarını siler. Bu bulgu silüet işareti olarak bilinir. Sol üst lobun tam atelektazilerinde bazen kompansatuar olarak aşırı havalanan sol alt lob çok yukarı çıkar ve aort topuzunun çok net görünmesine yol açar: bu bulguya Luftsichel işareti adı verilir. Sol üst lob atelektazilerinde yan grafide majör fissür öne ve yukarı yer değiştirir. Majör fissür ön göğüs duvarına paralel konkav bir kenar olarak görülür (oklar, Resim 1b). Bazı olgularda retrosternal temiz alanın kollabe akciğer ile kapanması ön mediastinal kitle izlenimi verebilir. Resim 3: Sol üst lob bronşunu tıkayan kanamalı endobronşiyal lezyon. görülür. Mediastinal şifti değerlendirmek için en çok başvurulan ölçüt trakeanın konumudur. Düzgün pozisyonlandırılmış PA grafilerde normalde klavikülaların medial uçları seviyesinde trakea orta hatta veya orta hattın hemen sağındadır. Bu olguda olduğu üzere sola yer değiştirmesi anormaldir. Bu olguda kalp de sola yer değiştirmiştir. Normalde kalbin 1/5 i ile 1/2 si orta çizginin sağında yer alır. Bu olguda kalbin çok büyük bir bölümü orta çizginin solundadır. Alt lob atelektazilerinde ve sol üst lob atelektazisinde hemidiyafram yükselebilir. Sol hemidiyaframın sağdan daha yüksek olması genellikle yükseldiği anlamına gelir. Üst lob atelektazilerinde hemidiyaframların orta kesimlerinde bu hastada da görüldüğü gibi çadır şeklinde bir çıkıntı meydana gelebilir; bu bulguya jukstafrenik pik adı verilir. Lobar atelektazinin nedeni olarak bronş tıkanıklığı akciğer grafilerinde görülebilir, ancak BT bronş tıkanıklığının yeri ve etyolojisi hakkında daha iyi bilgi verir. İntravenöz opak maddenin iyi verildiği BT incelemelerinde santral tıkayıcı kitle periferal atelektaziden ayırt edilebilir: bu hastada olduğu gibi atelektazi kitleye göre genellikle daha yüksek miktarda ve daha homojen opaklaşır. 2: Olguda radyolojik olarak sol üst lob bronşunu tıkayan lezyon saptandı ve tanısal bronkoskopi yapıldı. Bronkoskopide sol üst lob bronşunu tama yakın tıkayan kanamaya meyilli endobronşiyal lezyon saptandı (Resim 3). Kitleden biyopsi alındı ve biyopsi sonucu küçük hücreli dışı karsinoma olarak raporlandı. KAYNAKLAR 1. Parker MS, Chasen MH, Paul N. Radiologic signs in thoracic imaging: case-based review and selfassessment module. AJR 2009;192: Collins J. CT signs and patterns of lung disease. Radiol Clin North Am 2001;39: Klinik İnciler: Sol üst lob atelektazileri PA grafide kalp ve mediastenin sol kenarını siler. Bu bulgu silüet işareti olarak bilinir. İntravenöz opak maddenin iyi verildiği BT incelemelerinde santral tıkayıcı kitle periferal atelektaziden ayırt edilebilir. 3
10 Radyolojik İnciler Her iki akciğerde interlobüler septumlar düzgün olarak kalınlaşmış. Bu nedenle periferik subplevral alanlarda kemer şeklinde veya poligonal yapılar oluşmuş (halka ile işaretli alanlar). Ayrıca solda daha belirgin olmak üzere akciğerin dansitesi özellikle santral kesimlerde hafifçe artmış (buzlu cam opasitesi). Bilateral plevral effüzyon mevcut (yıldızlar). İnterlobüler septumların düzgün olarak kalınlaşması, santral yerleşimli buzlu cam alanları ile beraber, bu hastada akciğer ödemi olduğunu gösteriyor. 4
11 Bilateral endobronşiyal lezyonu, öksürük ve solunum sıkıntısı olan küçük hücreli dışı akciğer karsinomu... Olgu 2 Kırkbeş yaşında sağ ana bronşu totale yakın tıkayan lezyonu (Resim 1) olan olgudan alınan biyopsi KHDAK olarak tanımlandı. Sol üst lob ağzını tıkayan diğer kitleden (Resim 2) alınan biyopsiden ise yüzeyel bronş fragmanları sonucu geldi. PET BT de alt paratrakeal ve subkarinal 1cm den hafifçe büyük aktivite gösteren lenf nodları saptandı. Evreleme amacı ile EBUS uygulanmış ve malignite saptanmamış. Pre-op evreleme amacı ile mediastinoskopi yapılarak alt paratrakeal lenf nodlarında karsinom invazyonu saptandı. Toraks BT kesitleri ve PA akciğer grafisi görülüyor (Resim 3 ve 4). Resim 1: Sağ ana bronşu totale yakın tıkayan lezyon. Resim 3: Hastanın PA akciğer grafisi. Resim 2: Sol üst lob girişini tıkayan diğer lezyon. Bu olguyu hazırlayanlar, Uz. Dr. Levent Dalar 1, Prof. Dr. Sedat Altın 2 1 Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi, İstanbul 2 Erzincan Üniversitesi Tıp Fakültesi, Göğüs Hastalıkları Anabilim Dalı, Erzincan Sorular: 1. Bu aşamada eldeki veriler ile ne düşünürsünüz? 2. Tanı için ileri işlem düşünür müsünüz? 3. Tedaviyi nasıl planlarsınız? 5
12 Olgu 2 Cevaplar 6 Resim 4: Hastanın toraks BT kesitleri. 1: Hastanın toraks BT kesitleri ve bronkoskopik görüntüsü değerlendirildiğinde hiler kitlenin ana bronşu belirgin invaze ettiği ve sağ akciğerin total atelektaziye doğru gittiği görülüyor. Eğer mediastinal lenf nodlarında karsinom invazyonu saptanmamış olsaydı bu hasta için pnömonektomi ile cerrahi çözüm sağlanabilirdi. Ancak mediastinal lenf nodu metastazı cerrahi çözüm yolunu engellemiştir. Diğer taraftan sol akciğerdeki lezyon tanımlanmamıştır ve bu durum senkron akciğer tümörü ya da sağ akciğerdeki tümörün endobronşiyal metastazı olabileceğinden tanımlanması gerekir. Bu aşamada hasta için en uygun tedavi yaklaşımı kemoterapi olmalıdır ve tedavi sürecinde mediastinal tutulum tekrar değerlendirilmelidir. Ancak hastanın az eforla solunum sıkıntısının ve yaşam kalitesini etkileyen öksürük ataklarının olması KT cevabının hemen görülmeyecek olduğunu bilmemiz endobronşiyal tıkayıcı lezyonların ortadan kaldırılmasını gerektirmektedir. Bu işlem hem hastayı klinik olarak rahatlatacak hem de ilk KT küründen sonra görülmesi muhtemel postobstrüktif pnömoni ve solunum sıkıntısında artma gibi hasta için hem morbid hem de mortal olabilecek klinik durumda kötüleşme riskini en aza indirgeyecektir. Ancak öncelikle hastanın soldaki lezyonu tanımlanmalıdır. 2 ve 3: Akciğer kanseri dünya üzerinde kansere bağlı ölümlerin en sık nedenidir ve büyük bir halk sağlığı sorunudur. Herhangi bir evredeki tüm akciğer kanseri olguları için 5 yıllık sağkalım küçük hücreli dışı akciğer kanserinde %14, küçük hücreli akciğer kanserinde ise sadece %5 tir. Uzun sağkalım süresine sahip tek hasta grubu, 5 yıllık %80 sağ kalım süresi ile erken evrede tanı konmuş rezektabl tümör olgularıdır. Ancak maalesef kanser olgularının büyük çoğunluğu tanı aşamasında ileri inoperabl evrededirler. Endobronşiyal malignitelerin tedavisini, tümörün histolojik tipi, sağ kalım beklentisi ve diğer tedavi yöntemlerine tedavi cevabı belirler. Tedavinin seçiminde belirleyicilerden diğerleri de, hastalığın evresi ve hastanın performans durumudur. Endobronşiyal tedavi, Kemoterapi/radyoterapi/cerrahi gibi multimodalite tedavinin parçası olarak Farklı endobronşiyal tedavi tekniklerinin birleşimi olarak Tek teknikle endobronşiyal yaklaşım olarak uygulanır. Güvenli endoskopik tedavi için gerekli olan durumlar: Tümör bronkoskop ile ulaşılabilecek lokalizasyonda olmalı, Tümör bronş içine sınırlı yayılım gösterip lenfatik invazyon yapmamış olmalı, Stenozun olmadığı akciğer ve havayolları fonksiyonel olmalı, Hastanın performansı yeterli derecede iyi olmalıdır. Santral havayolu tümörlü hastaların çoğunluğunda, atelektazi veya tıkanmaya bağlı pnömoniler-
13 Cevaplar Olgu 2 den dolayı mevcut dispne ve öksürük, girişimsel bronkoskopik işlemlerin uygulanmasıyla palyatif olarak düzeltilebilir. Seçilmiş olgularda böyle işlemler sürvide de iyileşme yapmasına rağmen, küratif etkisi, sadece havayolu duvarına lokalize erken evre tümörlerde görülür. Ancak, temel amaç semptomların kontrolü ve yaşam kalitesinin arttırılmasıdır. Bu amaçla birçok farklı, gerek rijit gerekse fleksibl bronkoskopiyle uygulanabilen endoskopik tedavi yöntemleri mevcuttur ve bunların kullanımıyla tümörün lokal kontrolü sağlanabilmektedir. Akciğer kanserli hastalarda girişimsel bronkoskopik işlemlerin başlıca endikasyonları: Santral havayollarında (trakea, karina ve ana bronşlarda) yaşamı tehdit eden tıkanma yapan tümörler; Dispne, atelektazi, postobstrüktif pnömoni, hemoptizi gibi semptomlara yol açan veya havayolu lümenini %50 den fazla daraltan santral havayolu tıkanıkları İnoperabl veya lokalize erken evre akciğer kanseri Endobronşiyal lezyonlar için uygulanan girişimsel bronkoskopik tedavi yaklaşımları 1980 lerin başlarından bu yana artan sıklıkta klinik uygulamaya girmiştir. Temel girişimsel bronkoskopi uygulamaları rijit bronkoskopiyi esas almakla birlikte fleksibl bronkoskopik yaklaşım da uygulanabilir. Ancak unutulmaması gereken nokta endobronşiyal tedavi yapan ünitelerin her iki uygulamayı da kolayca yapabilecek şekilde düzenlenmesi gerektiğidir. Bu hasta güvenliği açısından ön koşuldur. Girişimsel bronkoskopide kullanılan yöntemler lazer, elektrokoter, argon plazma koagülasyon gibi sıcak yaklaşımları, kriyoterapi gibi soğuk yöntemleri, brakiterapi gibi lokal radyoterapi uygulamalarını ve fotodinamik tedaviyi ve farklı materyallerin kullanıldığı stent uygulamalarını içerir. Tablo 1 ve 2 de bu uygulamalar etkinlikleri ve endikasyonları ile özetlenmiştir. Bizim olgumuza intravenöz genel anestezi altında rijit bronkoskopi uygulandı. Sağ ana bronş girişini totale yakın obstrükte eden lezyon diyot lazer ile koagülasyonun ardından debulking ile çıkartıldı ve tümör tabanına tekrar lazer uygulanarak hem ka- Sonuçlar YAG Elektrokoter Dinamik Kriyoterapi Stent Brakiterapi Laser FT Hemoptizi kontrolü %60 %90 bilinmiyor %65-86 Olası %80 Öksürük ve dispnede %80-90 %50-60 %70 %66 %90 %85 azalma Solunum %85 %73 bilinmiyor %50 %71 %80 fonksiyonlarında düzelme Bronkoskopik %90 %84 %50-60 %75 %90 %80 görünümde düzelme hemen hemen gecikmiş gecikmiş hemen gecikmiş Yarar süresi 2-3 ay bilinmiyor bilinmiyor 3-4 ay 4 ay 6.5 ay Olası işlem tekrarı Evet Evet Evet Evet Evet Hayır Küratif etki Bazen Evet Evet Evet Hayır Evet %77-85 %81 %84 Tablo 1: Girişimsel bronkoskopi etkinlikleri 7
14 Olgu 2 Cevaplar Santral havayollarının malign obstrüksiyonunda tedavi yaklaşım algoritması Santral Havayollarının Malign Obstrüksiyonu Hayır Hayatı tehdit ediyor Evet Fleksibıl Bronkoskopi Evet l operabıl Hayır Rijit Bronkoskopi Cerrahi Hayır Semptomatik ya da Lümen <%50 Evet Acil dezobstrüksiyon lazer, elektrokoter, mekanik, rezeksiyon, gerekirse stent Terapötik Endoskopi Obstrüksiyon İntrensek Lazer Elektrokoter Mekanik rezeksiyon ekstrensek Dilatasyon Stent yerleştirme mikst Lazer Elektrokoter Mekanik rezeksiyon Dilatasyon Spesifik antitümöral tedavi Radyoterapi (Eksternal ya da endolüminal) Kemoterapi Lümen<%50 veya havayolu instabil Evet STENT Şekil 1: Santral havayollarının malign obstrüksiyonunda tedavi yaklaşım algoritması. 8
15 Cevaplar Olgu 2 Endikasyonlar Lazer Elektrokoter FDT Kriyoterapi Silikon Brakiterapi APC stent Akut dispne ile Hayır Hayır Hayır Hayır birlikte trakeal tümör Akut dispne olmadan Hayır +++ trakeal veya bronşiyal tümör Distal tümör fiberoskop ? Hayır ++++ İnfiltratif tümör Hayır Hayır ++++ Erken evreler Hayır ++++ Koagülasyon +++, +++, ++/ Mümkün ++++ Hemen Hemen Gecikmiş Gecikmiş Eksternal bası Hayır Hayır Hayır Hayır Tablo 2: Girişimsel Bronkoskopi Endikasyonları Resim 5: Sağ ana bronş girişindeki lezyona diyot lazer ile uygulanan tedavi sonrası görüntü. Resim 6: Lazer tedavisi sonrası sol üst lobda lümen açıklığı sağlandı. nama kontrolü sağlandı hem de rezidiv ablasyonu yapıldı. İşlem sonrası optimum havayolu lümen açıklığı elde edildi (Resim 5). Daha sonra sol üst lob ağzını tıkayan kitle de aynı yaklaşımla çıkartıldı ve üst lob ağzı tam olarak açıldı (Resim 6). Sağ ana bronş lezyonunun patolojik incelemesi KHDAK olarak konfirme edildi. Sol üst lob ağzındaki kitle ise fibroepitelyal polip olarak tanımlandı. Benign lezyonların bronkoskopik olarak çıkartılması sıklıkla küratiftir. Çok az sayıda olguda nüks izlenebilir ve yine bronkoskopik olarak kolayca eradike edilirler. Diğer taraftan sağ ana bronşun açılarak hastanın dispnesinin ve sekresyon retansiyonunun engellenmesi KT öncesi hem hastada yaşam kalitesini artıracak hem de KT nin etkinliğini potansiyalize edecektir. Böylece olası pnömoni ve ilişkili komplikasyonların önüne geçilmiş ve hastanın performans durumu belirgin olarak artırılmış olur. Şekil 1 de santral havayolu obstrüksiyonlarına genel yaklaşım özetlenmiştir. 9
16 Olgu 2 Cevaplar KAYNAKLAR 1. Dalar L, Altın S. Akciğer kanserinde endobronşiyal tedavi. In: solunum Sistemi ve Hastalıkları Temel Başvuru Kitabı ed. Özlü T, Metintaş M, Karadağ M, Kaya A. İstanbul, 2010: Bolliger CT, Mathur PN. ERS/ATS statement on interventional pulmonology. Eur Respir J 2002; 19: Ernst A, Feller-Kopman D, Becker Hd, Mehta AC. Central airway obstruction. Am J Respir Crit Care Med 2004; 169: Klinik İnciler: Santral havayolu obstrüksiyonunun giderilmesinde KT/RT çoğunlukla az etkili ya da etkisizdir. Bu nedenle öncelikle endobronşiyal tedavi ile havayolu açıklığı sağlanmalıdır. Endobronşiyal benign tümörlerin tedavisinde bronkoskopik yaklaşım ilk seçenektir. Stent uygulaması havayolu açıklığı uygulanan dezobstrüksiyona rağmen %50 nin altında ise düşünülmelidir. 10
17 İki aydır devam eden öksürük, halsizlik ve nefes darlığı... Olgu 3 Yirmi sekiz yaşında erkek hasta öksürük, halsizlik ve nefes darlığı şikayetleriyle başvurdu. Öyküsünden şikayetlerinin 2 ay öncesinden başladığı öğrenildi. Fizik muayenede patolojik bir bulgusu yoktu. Hastaya PA akciğer grafisi çekildi (Resim 1). Rutin kan tetkiklerinde bir patoloji izlenmedi. Nefes darlığı öyküsü olduğu için solunum fonksiyon testleri yapıldı. Hastanın rutin kan tetkiklerinde lökosit 11600, Hb 16.8, HTC 50, Sedim 8 bulundu. Solunum fonksiyon testlerinde FEV 1 %96, FVC %95, FEV 1 /FVC %85, DLCO 97, DLCO/VA 115 olarak rapor edildi. Hastanın akciğer grafileri Resim 1 de, toraks BT si Resim 2 de gösterilmiştir. A B Resim 2: Mediasten penceresi (A), akciğer penceresi (B) Resim 1: PA grafi (A), yan grafi (B) Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Akın Kaya, Prof. Dr. Özlem Özdemir Kumbasar 11
18 Olgu 3 Cevaplar A A B B Resim 1: A, B Posteroanterior ve yan göğüs grafisinde hilusların büyüdüğü (oklar) ve akciğer alanlarında özellikle orta zonlarda daha belirgin olmak üzere yaygın mikronodüller olduğu görülüyor. 1: Sarkoidozda mediastinal ve hiler lenfadenopati çok sıktır. Tipik olarak hem mediastinal hem de hiler lenf bezleri büyür. En çok büyüyen lenf bezleri paratrakeal, subkarinal ve hiler lenf bezleridir. BT de ön mediastinal lenf bezlerinin etkilendiği de görülebilir, ancak ön mediastinal lenf bezlerinin orta mediastinal ve hiler lenf bezlerine göre daha büyümüş olması sarkoidozdan uzaklaştıran, lenfomaya yaklaştıran bir özelliktir. Bu örnekte de olduğu gibi lenf bezi büyümesinin bilateral ve Resim 2: A) Mediasten penceresinde subkarinal bölgede (yıldız) ve her iki hilusta (oklar) lenfadenopatiler görülüyor. Hiler büyümenin simetrik olduğuna dikkat ediniz. B) Akciğer penceresinde her iki akciğerde yaygın mikronodüller izleniyor. Akciğerler simetrik olarak etkilenmiş. Mikronodüllerin özellikle subplevral bölgelerde ve fissürler üzerinde (beyaz oklar) yerleştiğine dikkat ediniz. simetrik olması lenfomadan ayrımda önemli bir ipucudur. Sarkoidozlu hastaların çoğunda lenf bezi büyümesinin yanında parankimal tutulum da vardır. Sarkoidozun karakteristik BT bulguları yaygın küçük nodüller ve bronkovasküler yapıların, interlobüler septumların, fissürlerin ve subplevral bölgelerin nodüler olarak kalınlaşmasıdır. Üst lobların ve perihiler bölgelerin daha fazla etkilenmesi tipiktir. 12
19 Cevaplar Olgu 3 Sarkoidozun ayırıcı tanısında lenfanjitis karsinomatozayı düşünmek gerekir. Bu hastalıkta da bronkovasküler yapılar ve septumlar nodüler olarak kalınlaşır. Ancak sarkoidozda en çok etkilenen bölgeler orta ve üst zonlardır ve septal tutulum daha az yaygındır. 2: Sarkoidoz başlıca akciğerler ve lenfatik sistemi tutan, nedeni bilinmeyen, sistemik granülomatöz bir hastalıktır. Akciğerdeki granülomların çoğu bronkiollerin çevresindeki bağ doku kılıflarda, subplevral veya perilobüler alanlarda yerleşir. Sarkoidoz hiçbir yakınması olmayan bir hastada rastlantıyla çekilen akciğer grafisinde saptanabileceği gibi, konstitüsyonel belirtiler veya tutulan organ sistemine ait belirtilerle de ortaya çıkabilir. Sarkoidozlu hastaların üçte biri ateş, halsizlik, çabuk yorulma, kilo kaybı gibi özgül olmayan konstitüsyonel belirtilerle başvurur. En sık tutulum bölgesi akciğerler olduğu için olguların üçte biri veya yarısında solunum sistemine ilişkin belirtiler bulunur. En sık görülen solunumsal belirtiler nefes darlığı, öksürük ve göğüs ağrısıdır. Nefes darlığı olan olguların yaklaşık yarısında kuvvetli eforla dispne oluşmaktadır. Öksürük oluşumu değişik nedenlere bağlı olabilir; bazı çalışmalarda öksürüğü olan hastalarda endobronşiyal lezyon saptanırken, bazılarında öksürük ile ne bronş provakasyon testi ne de FEV 1 /FVC oranı arasında ilişki saptanabilmiştir. Göğüs ağrısı sık görülen bir belirtidir, genellikle sternum arkasında baskı şeklindedir. Göğüs ağrısının mekanizması net değildir, daha çok mediastinal lenf nodları ile ilişkilendirilmektedir. Sarkoidoz tanısı uyumlu klinik tablo varlığında, histolojik olarak kazeifikasyon nekrozu içermeyen granülomların gösterilmesi ve aynı tabloya yol açabilecek diğer nedenlerin ekarte edilmesi ile konur. Tanıda histopatoloji önemlidir ama her zaman gerekli olmadığı gibi yeterli de değildir. Tüberküloz ve mantar infeksiyonları başta olmak üzere pek çok infeksiyon etkeni, berilyum diğer bazı metallere maruziyet, yabancı cisim aspirasyonu, ilaç reaksiyonları granülom oluşturabilir; kanser veya lenfomalara reaksiyon olarak granülom gelişebilir. Sarkoidozun ilk değerlendirmesinde öykü ve fizik incelemeden sonra tüm hastalara akciğer grafisi, solunum fonksiyon testleri (spirometri, diffüzyon testi), tam kan, tam idrar tetkiki, tüm biyokimya (karaciğer, böbrek fonksiyonları, angiotensin converting enzyme-ace düzeyi), 24 saatlik idrar kalsiyumu, EKG, PPD yaptırılmalı, tüm hastalar rutin göz konsültasyonuna gönderilmeli ve fiberoptik bronkoskopi, bronş mukoza ve transbronşiyal akciğer biyopsisi, BAL incelemesi planlanmalıdır. Sarkoidoz düşünülen hastada tutulum olan her organdan biyopsi yapılabilir. Bronkoskopi yapılarak bronkoalveoler lavaj, bronş mukoza biyopsisi, transbronşiyal iğne aspirasyonu, transbronşiyal biyopsi alınabilir. BAL da yüksek CD4/CD8 oranı tanıyı destekleyen bir ipucudur. BAL da lenfosit oranının %15 in üzerinde olması %90 sensitifdir ama özgüllüğü düşüktür. BAL CD4/CD8 oranının >3.5 olmasının duyarlılığı %53, özgüllüğü %94 tür. Tanı güçlüğü çekilen olgularda mediastinoskopi ve açık akciğer biyopsisi seçenek olabilir. Endobronşiyal ultrason rehberliğinde transbronşiyal iğne aspirasyonu yapılmasının sarkoidoz tanısında yararlı (hastaların %91.8 inde tanı konmuş) ve güvenli olduğu bildirilmiştir. Tedavi Sarkoidozun tedavi indikasyonları, en uygun tedavi şekli ve süresi tartışmalıdır. Tedavinin tartışmalı olmasının en önemli nedenleri; etyolojinin bilinmemesi, spontan remisyon olasılığı nedeniyle tüm olgulara tedavi gerekmemesi ve uygulanan tedavi yöntemlerinin hastalığı ortadan kaldırmayıp, sadece semptomların kontrolünü sağlıyor olmasıdır. Steroid tedavisi verilen hastalarda nüksler çok sık görülürken, tedavi almayan olgularda çok nadirdir. Evre I, semptomsuz olgular tedavisiz izlenmelidir. Evre II ya da III olgular hafif ya da orta derecede semptomlu ise tedavi kararı yakın bir izlemle 6-12 ayın sonuna bırakılabilir. Bu olgularda 2-3 aylık aralarla kontrol yapılması ve hastalıkta kötüleşme 13
20 Olgu 3 Cevaplar olursa tedaviye başlanması uygundur. Semptomatik, solunum fonksiyon testleri bozuk, diffüz infiltrasyonlu olgular tedavi edilmelidir. Semptomsuz bir olguda ancak persistan radyolojik infiltratlar ve akciğer fonksiyonlarında progresif kayıp tedaviyi gündeme getirmelidir. Kortikosteroid Tedavi Genellikle başlangıç dozu olarak günde mg prednizon yeterli görülmektedir; fakat ağır kardiyak ve nörolojik tutulumu olan olgularda daha yüksek dozlar gerekebilir. Steroid dozunun azaltılma hızı ile ilgili değişik öneriler vardır. Ancak toplam tedavi süresinin en az 1 yıl olması genel olarak kabul edilmektedir. Steroid başlanan olgular steroid yan etkileri konusunda uyarılmalı ve gerekli önlemler alınmalıdır. Genellikle 4-8 haftada tedaviye yanıt alınır. Üç ayda yanıt vermeyen olgular steroide dirençli kabul edilmeli ve tedavi kesilmelidir. Tedaviye yanıt vermeyen hastalarda tedaviye uyumsuzluk, inflamasyonun bulunmadığı fibrotik hastalık, hastalığın ikincil komplikasyonları (pulmoner hipertansiyon, hidrosefali, katarakt gibi), tedavi komplikasyonları ve steroide direnç düşünülmelidir. Hastamız düzenli aralıklarla tedavisiz izlenmektedir. KAYNAKLAR 1. Hunninghake GW, Costabel U, Ando M, et al. ATS/ ERS/WASOG statement on sarcoidosis. Sarcoidosis Vasc Diffuse Lung Dis 1999; 16: Ianuzzi MC, Rybicki BA, Teirstein AS. Sarcoidosis N Engl J Med 2007: Klinik İnciler: BAL da yüksek CD4/CD8 oranı tanıyı destekleyen bir ipucudur. Endobronşiyal ultrason rehberliğinde transbronşiyal iğne aspirasyonu yapılmasının sarkoidoz tanısında yararlı (hastaların %91.8 inde tanı konmuş) ve güvenli olduğu bildirilmiştir. Steroid tedavisi verilen hastalarda nüksler çok sık görülürken, tedavi almayan olgularda çok nadirdir. 14
21 Ateş, öksürük ve ishal şikayetleri ile gelen hasta... Olgu 4 Kırk bir yaşında öncesinde sağlıklı erkek olgu 10 gün önce başlayan ateş, halsizlik, öksürük ve ishal şikayetleri ile başvurdu. Hastada üç hafta önce konaklamalı seyahat öyküsü vardı. Ciddi solunum sıkıntısı ve derin hipoksemi gelişmesi üzerine yoğun bakım ünitemize kabul edildi. Fizik muayenede ateş 39 C, solunum sayısı 26/dakika, kan basıncı 110/60 mmhg idi ve solunum sistemi muayenesinde bilateral skapula altından itibaren raller saptandı. PA akciğer grafisi Resim 1 de gösterilmiştir. Laboratuvar incelemesinde hemoglobin 12.9 g/dl, lökosit 23600/mm 3, nötrofil 22500/mm 3, sedimentasyon hızı 104/saat, CRP 4.72 mg/dl, serum sodyum düzeyi 128 meq/l, potasyum 3.1 meq/l, serum transaminaz düzeyleri artmış ve oda havasında PaO mmhg, PaCO 2 26 mmhg ve ph 7.52 olarak bulundu. Resim 1: PA akciğer grafisi Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastanın tedavisi nasıl düzenlenir? Arşiv: Uzm. Dr. Aydın Çiledağ, Prof. Dr. Akın Kaya 15
22 Olgu 4 Cevaplar Resim 1: PA göğüs radyografisinde sağ ve sol akciğerlerde, daha çok orta ve alt zonlarda, kenarları net olmayan hava boşluğu gölgeleri görülüyor. İçlerinde hava bronkogramlarının varlığı dikkati çekiyor (okbaşları). Büyük ve konflüen gölgelerin komşuluğunda, yer yer küçük ve belirsiz kenarlı nodüler opasiteler (asiner gölgeler) izleniyor (oklar). Belirgin bir hacim kaybı bulunmuyor. Kardiyotorasik oranın normal sınırlarda, mediastenin normal genişlikte, trakea ve ana bronşların açık, kostofrenik sinüslerin açık olduğu görülüyor. 1: Hava boşluğu opasiteleri distal hava yolları ve alveollerdeki havanın yerini sıvı, püy, kan, tümör hücresi gibi başka maddelerin alması sonucu gelişen radyografik görüntüye verilen isimdir. Bu terimin yerine konsolidasyon da kullanılmaktadır. Hava boşluğu opasitelerinin tipik görünümü kenarları net olmayan, sıklıkla hava bronkogramı içeren yoğunluk artışlarıdır. Lezyonlar fissürle temas ederse, kenarları net ve keskin olabilir. Büyük hava boşluğu opasitelerinin yanında cm boyutlarında, kenarları net olmayan nodüler opasiteler bulunabilir; bu opasitelere asiner gölge adı verilir. Bu hastada olduğu gibi akciğer grafisinde multifokal hava boşluğu opasiteleri bulunması eksüda ve transüda oluşturan durumlar (pnömoni, ödem gibi), kanamalar ve neoplaziler (bronkioloalveoler kanser ve lenfoma gibi) başta olmak üzere çok sayıda nedene bağlı olabilir. Klinik korelasyon doğru tanıya ulaşılmasında çok yardımcıdır. Ateş ve öksürük gibi enfeksiyon bulguları pnömoniyi düşündürmelidir. Bu hastada olduğu gibi geniş boyutlu (lobun yarısından fazlasını tutan) opasiteler pnömoni için neredeyse tanısaldır. Pnömonilerde radyolojik görünüm genellikle etken mikroorganizmanın ne olduğu konusunda spesifik ip uçları vermez. Ancak nadir bazı durumlarda (üst lobları tutan kaviter opasitelerin tüberkülozu, immün yetmezlikli bir hastada görülen çok sayıda nodüler opasitelerin mantar enfeksiyonunu düşündürmesi gibi) etken mikroorganizma tahmin edilebilir. 2: PaO 2 /FiO 2 değeri 200 ün üzerinde olması ve nazal oksijen tedavisine yanıt alınması üzerine noninvaziv mekanik ventilasyon desteği uygulanmadı. Hastada üç hafta önce konaklamalı seyahat öyküsü, radyolojik ve laboratuvar bulguların da uyumlu olması nedeniyle Legionella pnömonisi düşünüldü ve idrarda Legionella antijeni çalışıldı. Testin pozitif gelmesi üzerine klaritromisin ve seftriakson başlandı. Tedavinin ikinci gününde ateş düştü, genel durumda, serum elektrolit, transaminaz düzeylerinde ve arter kan gazında düzelme izlendi. Tedavinin yedinci günü çekilen PA akciğer grafisinde belirgin düzelme saptanan hasta, tedavi süresinin güne tamamlanması planlanarak servis takibine alındı. Legionella türleri toplum kökenli pnömoniler (TKP) in önemli bir nedeni olup hastaneye yatırılan olguların %2-8 ini oluşturur. Legionellaceae ailesinden olan L. pneumophilia infeksiyona en çok yol açan etkendir ve Legionella pnömonisinin %90 ından sorumludur. Bulaşma başlıca solunum yoluyla bakterinin alınması sonucu oluşur. Aerosol oluşturan havalandırma-ısıtma sistemleri kontamine olarak bakterinin çoğalıp yayılmasına ve hastalığın ortaya çıkmasına neden olabilirler. İleri yaş, malignite, KOAH, kortikosteroid tedavisi, sigara kullanım öyküsü, yakın zamanda konaklamalı seyahat, ev su tesisatında değişiklik Legionella pnömonisi için başlıca risk faktörleridir. 16
23 Cevaplar Olgu 4 Legionella pnömonisinde tipik veya atipik pnömoni bulguları gelişebilir ya da hastalık atipik tabloyla başlayıp tipik pnömoni tablosu özellikleri de gösterebilir. Erken semptomlar, halsizlik, kas ağrıları, baş ağrısı ve nonprodüktif öksürüktür. Pulmoner semptomların hızla ilerlemesi ve sıklıkla 40 C yi aşan ateş varlığı önemlidir. Bilinç durumunda değişme, baş ağrısı, rölatif bradikardi ve bizim olgumuzda olduğu gibi ishal, karaciğer enzimlerinde yükselme, hiponatremi ve hipofosfatemi gibi ekstrapulmoner belirtiler ve laboratuvar anormallikler saptanabilir. Akciğer grafisi bulguları tipik-atipik pnömoni ayrımında yardımcı değildir. Uygun tedaviye rağmen yamalı interstisyel ve nodüler infiltrasyonların hızlı progresyonu karakteristiktir. Olguların üçte birinde plevral efüzyon gelişir. Legionella gram (-), aerobik ve kapsülsüz basil olmasına karşın, balgam veya diğer örneklerde gram boyaması ile gösterilmesi güçtür. Üremesi için de özel kültür ortamı gerekir. Kesin tanı kültür, seroloji, antijen saptama (idrarda) ve direkt floresan antikor testleriyle konulabilir. Legionella infeksiyonlarının tanısında idrarda L. pneumophila tip- 1 e ait antijen aranmasının duyarlılığı ve özgüllüğü oldukça yüksektir. Legionella pneumophila, toplum kökenli pnömoniye yol açan ajanlar arasında mortalitesi en yüksek etkenlerden biri olup yoğun bakım ünitesi (YBÜ) de tedavi gerektiren ağır pnömoniye neden olabilmektedir. YBÜ ne yatış ihtiyacı olan Legionella pnömonisinde mortalitenin yaklaşık %30 olduğu bildirilmektedir. Tedavide makrolid grubu bir antibiyotik (klaritromisin, azitromisin vb.) veya alternatif olarak yeni kinolonlar (moksifloksasin veya levofloksasin) önerilmektedir. Türk Toraks Derneği nin uzlaşı raporunda, yoğun bakım ünitesine yatış gerektiren ağır pnömonide eğer Legionella kanıtlanmışsa tedaviye rifampisinin eklenebileceği belirtilmiştir. KAYNAKLAR 1. Ekim N. Bakteriyel pnömoniler. In: Solunum Sistemi İnfeksiyonları. (ed):ekim N, Uçan ES. Toraks kitapları, 2001: Türk Toraks Derneği Erişkinlerde Toplumda Gelişen Pnömoni Tanı ve Tedavi Uzlaşı Raporu. Türk Toraks Dergisi 2009; 10: Babaoğlu G, Aydın D, Arseven O, Berkiten R. Atipik Pnömoni Olgularında Legionella Pneumophila nın Direkt ve İndirekt Mikrobiyolojik Yöntemlerle Araştırılması. Türk Mikrobiyol Cem Derg 2003; 33: Klinik İnciler: Pnömonilerde radyolojik görünüm genellikle etken mikroorganizmanın ne olduğu konusunda spesifik ip uçları vermez. Legionella pneumophila, toplum kökenli pnömoniye yol açan ajanlar arasında mortalitesi en yüksek etkenlerden biri olup yoğun bakım ünitesi (YBÜ) de tedavi gerektiren ağır pnömoniye neden olabilmektedir. 17
24 Radyolojik İnciler Kronik böbrek yetmezliği olan olguda sağ ve sol kostofrenik sinüslerin plevral effüzyon nedeniyle sığlaştığı görülüyor. Sağ diyafram düzleşmiş görünümde. Diyaframın yükselmiş ve düzleşmiş izlenimi vermesi subpulmonik effüzyon bulgusudur. Aslında düz görülen diyafram değildir, subpulmonik effüzyon nedeniyle yukarıya itilen akciğer ile plevral sıvı arasındaki arayüzdür. Aortanın da geniş ve elonge olduğuna dikkat ediniz. 18
25 Halsizlik, kol ve bacaklarda kuvvet kaybı olan bayan hasta... Olgu 5 Ellibir yaşında bayan hasta 1 yıl önce başlayan halsizlik, kol ve bacaklarda kuvvet kaybı, öksürük ve nefes darlığı şikayetleri ile başvurdu. Fizik muayenede siyanoz, ekstremitelerde kas güçsüzlüğü ve solunum sistemi muayenesinde bilateral bazallerde raller duyuldu. Laboratuvar incelemelerinde hemogram normal, sedimentasyon 74 mm/saat, CRP mg/ dl idi. Arter kan gazı incelemesinde ph: 7.38, PaCO 2 : 37.6 mmhg ve PaO 2 : 47.4 mmhg olarak saptandı. Solunum fonksiyon testinde restriktif patern ve difüzyon testinde DLCO değerinde azalma saptanırken, DLCO/VA normaldi. PA akciğer grafisi Resim 1 de, toraks BT si Resim 2 de gösterildi. Resim 1: Başvuru sırasındaki PA akciğer grafisi A B Resim 2: Başvuru sırasındaki toraks BT kesitleri Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Özlem Özdemir Kumbasar 19
26 Olgu 5 Cevaplar A 20 Resim 1: Hastanın PA göğüs radyografisinde sağ diyaframda yükselme görülüyor. Sağ ve sol akciğerlerde orta ve alt zonlarda yaygın konsolidasyonlar izleniyor. 1: Yukarıda tarif edilen bulgular hastada yaygın interstisyel akciğer hastalığı olduğunu düşündürür. Akciğer grafisindeki diyafram yüksekliği, klinik bilgi bölümünde belirtilen kas güçsüzlüğü, kol ve bacaklarda kuvvet kaybı bulunması ile birleştirildiğinde polimiyozit/dermatomiyozit akla gelebilir. Bu hastalıkta interstisyel akciğer tutulumu oldukça sıktır. En sık tutulum biçimleri nonspesifik interstisyel pnömoni ve organize pnömonidir. Bunların dışında olağan interstisyel pnömoni, yaygın alveoler hasar, vaskülit, pulmoner arterlerde fibroproliferatif değişiklikler, yaygın akciğer kanaması, kronik eozinofilik pnömoni de görülebilir. İnterstisyel değişikliklerin dışında pulmoner hipertansiyon, diyafram tutulumu ve bazallerde atelektaziler, öksürük mekanizmasındaki bozukluk ve farinks tutulumu sonucu aspirasyon pnömonileri gelişebilir. Akciğer kanserini de içerecek şekilde malignansi riskinde artış söz konusudur. B Resim 2: Toraks BT görüntülerinde her iki akciğerde peribronkovasküler ve periferal yerleşimli buzlu cam opasiteleri izleniyor. Opasiteler yaygın olmaktan çok yamasal dağılım gösteriyor. Bazı opasitelerin içerisindeki bronşlar genişlemiş görünümde (ok, Resim 2A). Belirgin balpeteği görünümü yok. Bu hastadaki interstisyel değişikliklerin ayırıcı tanısında nonspesifik interstisyel pnömoni ve organize pnömoniyi öncelikle düşünmek gerekir. Balpeteği kistleri olmadığından olağan interstisyel pnömoni olasılığı zayıftır. Polimiyozit/dermatomiyozitte akciğer tutulumu tek bir patolojik forma bağlı olabileceği gibi, hiç de nadir olmayarak, mikst tutulumlar (nonspesifik interstisyel pnömoni + organize pnömoni gibi) görülebilir. Özellikle organize pnömoniye bağlı tutulumlar steroide oldukça iyi yanıt verir. Nonspesifik interstisyel pnömoninin BT bulguları alt zonlarda ve periferal alanlarda daha belirgin olmak üzere yamalı tarzda buzlu cam opasiteleridir. Bu alanlarda bronşiektaziler gelişebilir. Bu hastadaki yamalı buzlu cam opasitelerinin nedeni bu nedenle NSIP olabilir. Ancak, temel radyolojik bulgusu multifokal yamalı konsolidasyonlar olan organize pnömoni bazı hastalarda peribronkovasküler ve periferal buzlu cam opasiteleri şeklinde de ortaya çıkabilir. Bu nedenle bu hastada organize pnömoniyi de düşünmek gerekir.
27 Cevaplar Olgu 5 Resim 3: Tedavi sonrası toraks BT de lezyonların hemen tamamen gerilediği görülmektedir. 2: Hastada radyolojik olarak interstisyel akciğer hastalığı ile uyumlu bulgular olması, sedimentasyon ve CRP yüksekliği nedeniyle kollajen vasküler hastalığa bağlı akciğer tutulumu olabileceği düşünüldü. Ek laboratuvar incelemede CPK yüksek olarak saptandı ve bakılan immün belirteçlerden anti-jo-1 pozitifti. Elektromyografi ile miyozitin karakteristik bulgusu izlendi. Hastada klinik, laboratuvar ve radyolojik bulgularla polimiyozit ve akciğer tutulumu tanısı konularak metil prednizolon ve siklofosfamidden oluşan immünsupresif tedavi verildi. Tedavi ile klinik ve radyolojik düzelme ve sedimentasyon, CRP ve CPK düzeylerinde azalma sağlandı. Tedavi sonrası Toraks BT si Resim 3 de gösterildi. İnflamatuvar myopatiler nadir hastalıklardır ve görülme sıklığı 2-10/ dir. Kadınlarda erkeklere göre 2-3 kat daha sık görülür ve çocukluk çağı ile dört ve beşinci dekadda olmak üzere iki dönemde pik yapar. Polimiyozit için tanı kriterleri: simetrik proksimal kas güçsüzlüğü, myoziti gösteren kas biyopsisi, serum kas enzimlerinde yükselme ve miyozitin karakteristik elektromyografi bulgularıdır. Polimyozitli hastalarda diffüz akciğer tutulumu yaklaşık %30 civarında olup, kadınlarda erkeklere göre 3-5 kat daha sıktır. Akciğer tutulumu bazen ilk başvuru nedeni olabilir. Polimiyozitte akciğer tutulumu; 1. İnterstisyel pulmoner fibrozis 2. Akut pnömonitis (diffüz alveolar hasar ile birlikte) 3. Organize pnömoni 4. Aspirasyon pnömonisi 5. Pulmoner vaskülit ve alveolar hemoraji 6. Solunum kas güçsüzlüğü şeklinde olabilir. Öksürük ve eforla nefes darlığı en sık şikayetlerdir. Ciddi miyopatide ortopne ve kapillerit varlığında hemoptizi görülebilir. Plevral tutulum nadirdir. Pulmoner tutulum sistemik hastalıktan önce veya hastalığın seyrinde herhangi bir zamanda da gelişebilir. Sistemik kas hastalığının ağırlığı ile pulmoner tutulumun ağırlığı arasında bir korelasyon yoktur. Bronkoalveolar lavajın tanıda değeri tartışmalıdır, ancak lenfositoz ve nötrofili saptanabilir. BAL da nötrofili klinik bozulma ile ilişkili gibi görünmektedir. Diffüz akciğer hastalığı polimiyozitin ciddi bir komplikasyonudur ve artmış mortalite ile ilişkilidir. Klinik seyir ve prognoz değişken olup hastalığın histolojik paternine bağlıdır. Bu nedenle tedavi kararı ve seçimi hastaya göre olmalıdır. Kortikosteroidler ( mg/kg/gün) önerilen başlangıç tedavisidir. Genellikle oral steroidler kullanılır, ancak ağır ve hızlı progresyon gösteren hastalarda intravenöz olarak uygulanabilir. Kortikosteroide yanıtsız olan veya yan etkinin geliştiği hastalarda siklofosfamid, siklosporin ve azotiyopurin etkili olabilir. Refrakter hastalarda metotreksat ve intravenöz immünglobulin düşünülmeldir. Organize pnömoni kortikosteroid tedavisine iyi yanıt verir. Vaskülit varlığında yüksek doz steroid ve immünspresif kombinasyonu gerekebilir. 21
28 Olgu 5 Cevaplar KAYNAKLAR 1. Schwarz. pulmonary manifestations of collagen vascular diseases.in: Fishman s Pulmonary Diseases and Disorders. (eds): Fishman A, Elias J, Fishman J, Grippi M, Senior M and Pack A. 2008, McGraw-Hill Company, Volume:2, Klinik İnciler: Polimyozitli hastalarda diffüz akciğer tutulumu yaklaşık %30 civarında olup, kadınlarda erkeklere göre 3-5 kat daha sıktır. Polimiyozit/dermatomiyozitte akciğer tutulumu tek bir patolojik forma bağlı olabileceği gibi, hiç de nadir olmayarak, mikst tutulumlar (nonspesifik interstisyel pnömoni+organize pnömoni gibi) görülebilir. Diffüz akciğer hastalığı polimiyozitin ciddi bir komplikasyonudur ve artmış mortalite ile ilişkilidir. 22
29 Akciğerde yaygın düzensiz sınırlı kistleri olan bayan hasta... Olgu 6 Otuz yaşında bayan hasta progresif dispne yakınmasıyla başvurdu. 15 yıldır 1-2 paket/gün sigara içme öyküsü vardı. Hastanın fizik muayenesinde anormal bir bulgu yoktu. Solunum fonksiyon testleri ve rutin kan tetkiklerinde bir patoloji saptanmadı. Hastanın akciğer filminde görülen anormallik nedeniyle toraks YRBT çekildi (Resim 1A, B, C). Hastaya bronkoskopi yapıldı ve BAL alındı. Resim 1B Resim 1A Resim 1C Sorular: 1. Radyolojik bulgular ve ayrıcı tanılar nelerdir? 2. Tanı ve tedavi prensipleri nelerdir? Arşiv: Prof. Dr. Akın Kaya 23
30 Olgu 6 Cevaplar A B C Resim 1: A, B ve C de sağ ve sol akciğerlerde değişik büyüklükte kistler görülüyor. Kistlerin üst zonlarda sayıca daha fazla olduğu, alt zonlardan geçen resim C de sayılarının iyice azaldığı gözleniyor. Kistler belirgin bir duvar yapısına sahipler. Kistlerin duvar kalınlığı değişken: bazı kistler daha ince duvarlı iken, bazıları oldukça kalın duvarlı. Bazı kistler görece yuvarlak ve düzgün kenarlı iken, bazıları tuhaf şekilli ve bilobe görünümlü (ok, Resim A). Az sayıda da olsa, küçük nodüller var (okbaşları, Resim A ve B). 1: Langerhans hücreli histiyositoz kistik akciğer hastalıklarının iyi bilinen örneklerindendir. Hastalığın karakteristik radyolojik bulguları kistler ve küçük nodüllerdir. Hastalığın erken aşamalarında nodüller, geç aşamalarında ise kistler daha dominanttır. Nodüllerin ve kistlerin beraber görülmesi neredeyse tanı koydurucudur. Bununla birlikte geç başvuran hastalarda belirgin nodüler görünüm olmaksızın sadece kistler görülebilir. Bu durumda bir diğer kistik hastalık olan lenfanjiyomiyomatozisten radyolojik ayrım güç olabilir. Nodüllerin görülmediği lenfanjiyomiyomatozisin Langerhans hücreli histiyositozdan diğer farkları kistlerin ince duvarlı, düzgün şekilli olması ve akciğerlerin tüm zonlarını oldukça eşit olarak etkilemesidir. Oysa Langerhans hücreli histiyositozda kistler değişken duvar kalınlığına sahiptir (yani bazı kistler ince, bazıları kalın duvarlıdır); bu örnekte olduğu gibi kistlerin şekli düzensizdir, tübüler veya dallanan kistik yapılar görülebilir; yine bu hastadaki gibi üst ve orta zonlar daha yoğun olarak etkilenirken kostofrenik sinüs seviyelerinde etkilenme çok daha azdır. Langerhans hücreli histiyositozda ileri aşamalarda pulmoner hipertansiyon nedeniyle santral pulmoner arterler genişleyebilir. 2: Pulmoner Langerhans hücreli histiositoz (PLH) LHH nin alt grubu olup, izole olarak sadece akciğerlerde Langerhans hücre infiltrasyonunun görüldüğü, nedeni bilinmeyen, özellikle sigara içen genç erişkinlerde görülen, nadir bir infiltratif interstisyel akciğer hastalığıdır. Her yaş gurubunda görülebilse de en sık yaşları arasındaki genç erişkinlerde görülür. Ailesel veya kalıtsal bir geçiş gösterilememiştir. Patogenezi tam olarak bilinememekle birlikte olguların %90 ından fazlasının sigara içenlerde görülmesi, patogenezde sigaranın güçlü bir rolü olduğunu düşündürmektedir. PLH un bulgu ve semptomları, (kuru öksürük, dispne, göğüs ağrısı, yorgunluk, kilo kaybı, ateş gibi) çoğunlukla nonspesifik olduğundan, fizik muayene dikkat çekici değildir. Bununla birlikte tekrarlayan pnömotoraks, diabetes insipidus ve kemik ağrıları tanıda yönlendirici olabilirler. Solunum fonksiyon 24
31 Cevaplar Olgu 6 testlerinde normal, obstruktif, restriktif ve mikst solunum fonksiyon bozukluklarının hepsi de hastalığın farklı aşamalarında bulunabilir. Uyumlu öykü ve tipik YRBT bulgular, tanı için yeterli olarak kabul edilmektedir. Tanıda BAL yardımcı olabilir. BAL da total hücre sayısı artmıştır ve genellikle nötrofil ve eozinofil sayısında orta düzeyde artış mevcuttur. Aktif hastalıkta total lenfosit sayısı artabilir ve CD4:CD8 oranı azalabilir. BAL da S100 proteini ile karakteristik boyanmaları ile Langerhans hücreleri (LH) saptanabilir. Bu hücreler aynı zamanda OKT-6 (CD-1) pozitiftir, spesifik bir monoklonal antikor (MT-1) tarafından tanımlanırlar ve elektron mikroskobik incelemede karakteristik Birbeck granüllerini içerirler. BAL da %5 ten fazla LH varlığı tanıyı kuvvetle destekleyen bir bulgudur. Progresif ve yaygın fibrozisde BAL da ve dokuda LH sayısı azalacağından tanısal değeri azalır. Bronkoskopi sırasında akciğer kistleri bulunan hastalarda pnömotoraks riskinin normalden yüksek olduğu da akıldan çıkarılmamalıdır. Tanı için biyopsi kararı verilen hastalarda transbronşiyal biyopsi ile yeterli örnek alınabilir, ancak cerrahi biyopsi ile tanı şansı daha yüksektir. Hastalık seyri değişkendir. Bazı hastalarda semptomlarda spontan remisyon görülürken, bazılarında son dönem fibrotik akciğer hastalığına progrese olur. Kötü prognostik faktörler tanı anında ileri yaş, ciddi havayolu obstrüksiyonu, azalmış DLCO ve takip sırasında steroid tedavi ihtiyacıdır. Hastalığın çoğunda sigaraya devam edilmesi halinde progresyon, bırakılması halinde ise regresyon görüldüğünden tedavinin en önemli ve ilk basamağı sigaranın bırakılmasıdır. Tedavide steroid ve sitotoksik ajanların etkinliği gösterilememiştir. Ancak, ciddi veya progresif hastalığı olanlara steroid tedavisi önerilebilir. Steroide yanıtsız progresif olgularda sitotoksik ajanlar düşünülebilir. Akciğer transplantasyonu ile başarılı sonuçlar elde edilmiştir. Transplantasyon sonrası, sigaraya devam edenlerde hastalık rekürrensi bildirilmiştir. Hastalık seyrinde rekürren pnömotoraks sıktır ve bu olgularda plöredezis gerekebilir. Biz, solunum fonksiyonları da normal olması nedeniyle hastaya sigara bırakmasını önerdik ve izleme aldık. KAYNAKLAR 1. King T. Pulmonary Langerhans Cell Histiocytosis. In: Fishman s Pulmonary Diseases and Disorders. (eds): Fishman A, Elias J, Fishman J, Grippi M, Senior M and Pack A. 2008, McGraw-Hill Company, Volume:2, Klinik İnciler: Langerhans hücreli histiyositoz kistik akciğer hastalıklarının iyi bilinen örneklerindendir. BAL da %5 ten fazla LH varlığı tanıyı kuvvetle destekleyen bir bulgudur. Tedavide atılacak ilk adım sigaranın bırakılmasıdır. 25
32 Radyolojik İnciler Sağ ve sol alt lob pulmoner arterleri oklar ile gösterilmiştir. Sol alt lob pulmoner arteri sağa göre daha ince ve düzensizdir. Sol alt lob pulmoner arterinin lümeninde çizgisel bir dansite vardır. Kronik pulmoner tromboembolide damar çapları küçülebilir, damar duvarına yapışık dolum defekti görülebilir veya bu olguda olduğu gibi lümende ağ şeklinde çizgisel dolum defektleri saptanabilir. 26
33 Meme kanseri öyküsü olan plevral sıvılı hasta... Olgu 7 Onyedi yıl önce meme kanseri nedeniyle operasyon öyküsü olan 67 yaşındaki bayan hasta, 3 ay önce nefes darlığı başlaması üzerine kliniğe başvurdu. Postoperatif 5 yıl boyunca hormonoterapi alan ve 2 yıl öncesine kadar düzenli aralıklarla takipleri yapılan hasta 2 yıldır kontrole gelmemiş. Fizik muayenede vital bulgular stabildi ve solunum sistemi muayenesinde sağda skapula altında vibrasyon torasikte azalma, perküsyonda matite mevcuttu ve oskültasyonda solunum sesleri alınmıyordu. PA akciğer grafisi Resim 1 de ve yan grafisi Resim 2 de gösterilmiştir. Resim 1: PA akciğer grafisi. Resim 2: Yan grafi. Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Gökhan Çelik 27
34 Olgu 7 Cevaplar 28 Resim 1: Sağ hemitoraksta alt zonda lateralde homojen bir opasite izleniyor. Opasite içerisinde hava bronkogramı bulunmuyor. Opasitenin üst kenarının akciğere doğru konkav, kürvilineer bir çizgi şeklinde olduğu dikkati çekiyor. Opasitenin üst kenarı medialde hilus seviyesinde sonlanırken, lateralde göğüs duvarı boyunca çok daha yukarılara çıkıyor. Sağ hilusun süperiorunda dış kenarı keskin bant tarzında bir opasite daha dikkati çekiyor. 1: Minimal plevral effüzyonlar akciğer ile diyagram arasında, subpulmonik boşlukta birikir. Kostofrenik sinüsler normaldir, tek bulgu diyaframın yükselmiş ve bazen de düzleşmiş görünümüdür. Plevral effüzyon daha fazla ise önce arka, daha sonra da lateral kostofrenik sinüslere taşar ve sinüslerin keskin ve derin görünümlerini kaybetmesine yol açar. Arka kostofrenik sinüs daha derin olduğundan önce o etkilenir, bu yüzden de plevral effüzyonun saptanmasında yan grafiler daha duyarlıdır. Ancak çok az olan plevral effüzyon yan grafilerde de saptanamayabilir. Bunlar için dekübit lateral grafiler gerekir. Ulrasonografi ve BT de minimal effüzyonu saptamada son derece duyarlı yöntemlerdir. Serbest plevral effüzyon ayakta çekilen PA akciğer grafilerinde alt zonda kostofrenik sinüsü kapatan bir opasite olarak görülür. Hava boşluğu opasitelerinden farklı olarak keskin bir kenara sahiptir, homojendir ve hava bronkogramı içermez. Menisküs Resim 2: Yan grafide arka kostofrenik sinüsün kapandığı görülüyor. şeklindeki bu opasitenin iç kenarı lateral bölümde oldukça keskindir, mediale gidildikçe bu keskinlik kaybolur. Menisküsün lateral bölümü daha yüksektir, medial bölümü ise bu örnekte de görüldüğü üzere hilus ve pulmoner ligament tarafından sınırlandırıldığı için daha alçaktır. 2: Olguya plevral efüzyon saptanması üzerine tanısal torasentez yapıldı. Sıvı, Light kriterlerine göre eksüda ile uyumlu olarak değerlendirildi ve sitolojik incelemesi adenokarsinom metastazı (meme kanseri nüksü ile uyumlu) olarak raporlandı. Nefes darlığı şikayeti olması nedeniyle hastaya terapötik torasentez uygulandı ve takibinde plöredezis planlandı. Malign plevral efüzyonlar, eksüdatif plevral efüzyon nedenleri arasında infeksiyonlardan sonra ikinci sırayı almaktadır. Akciğer kanseri, meme kanseri ve lenfomalar malign plevral efüzyonların yaklaşık %75 ini oluştururlar. Eğer plevral sıvı, tümörün doğrudan tutulumu sonucu gelişmişse malign plevral efüzyon; kaşeksi, atelektazi gibi sekonder nedenlere bağlı olarak gelişmişse paramalign efüzyon olarak tanımlanır. PA akciğer grafisinde olguların %70 inde orta miktarda, %10 unda mediastenin sağlam tarafa itilmesine neden olan çok miktarda efüzyon olarak görülür.
35 Cevaplar Olgu 7 Malign plevral efüzyon, tümörün yaygın olduğunun bir göstergesidir ve kötü prognoza işaret eder. Sistemik kemoterapi malign plevral efüzyonlarda pek yüz güldürücü değildir, ancak lenfoma, meme kanseri ve küçük hücreli akciğer kanserinde başarılı olabilir. Asemptomatik hastada sıvı drenajı endikasyonu yoktur, ama eğer hastada plevral efüzyona bağlı nefes darlığı varsa seçenekler; tekrarlayan torasentez, tüp drenaj ve plöredezis, plörektomi ve plöroperitoneal şanttır. KAYNAKLAR 1. Metintaş M Plevra ve hastalıkları. In: solunum Sistemi ve Hastalıkları Temel Başvuru Kitabı ed. Ozlu T, Metintaş M, Karadağ M, Kaya A. İstanbul, 2010: Klinik İnciler: Serbest plevral effüzyon ayakta çekilen PA akciğer grafilerinde alt zonda kostofrenik sinüsü kapatan bir opasite olarak görülür. Malign plevral efüzyon, tümörün yaygın olduğunun bir göstergesidir ve kötü prognoza işaret eder. Asemptomatik hastada sıvı drenajı endikasyonu yoktur, ama eğer hastada plevral efüzyona bağlı nefes darlığı varsa seçenekler; tekrarlayan torasentez, tüp drenaj ve plöredezis, plörektomi ve plöroperitoneal şanttır. 29
36 Radyolojik İnciler Sağ akciğerde üst lob posterior segmentte geniş bir konsolidasyon izleniyor. Konsolide alanda kavitasyon da var. Anterior segmentte tomurcuklanmış ağaç görünümü dikkati çekiyor (halka içerisindeki alan). Üst lobların apikal ve posterior segmentleri, alt lobların apikal segmentlerindeki kaviter konsolidasyonlar, beraberinde tomurcuklanmış ağaç görünümü de varsa, post-primer tüberkülozu düşündürür. Tüberkülozda kavitasyon ve tomurcuklanmış ağaç görünümü aktif hastalığı gösterir. 30
37 Nefes darlığı yakınması olan taşlanmış kot işçisi Olgu 8 Yirmi yaşında erkek hasta öksürük ve nefes darlığı şikayeti ile başvurdu. Öyküsünden öksürük şikayetinin çalıştığı işyerinden ayrılmadan birkaç ay önce başladığı, kuru vasıfta olduğu ve yaklaşık 2 yıldır sürdüğü öğrenildi. Nefes darlığının ise son iki aydır olduğu ve daha çok eforla ortaya çıktığı öğrenildi. Fizik muayenede patolojik bir bulgu yoktu. Hastaya PA akciğer grafisi çekildi (Resim 1). Rutin kan tetkiklerinde bir patoloji izlenmedi. Resim 1: Olgunun PA akciğer grafisi Bu olguyu hazırlayan, Doç. Dr. Metin Akgün Atatürk Üniversitesi Tıp Fakültesi, Göğüs Hastalıkları Anabilim Dalı, Erzurum Sorular: 1. Bu hastada tanıyı doğrulamak için ne yapılmalıdır? 2. Hastanın PA akciğer grafisini nasıl yorumlarsınız? 3. Hastada gelecekte hangi komplikasyonlar gelişebilir? 31
38 Olgu 8 Cevaplar 32 1: Hastanın şikayetleri çalıştığı işyerinden ayrılmadan önce ortaya çıkıyor. Dolayısıyla mesleksel bir hastalık söz konusu olabilir. Hatta bazen hastalık, daha önceki çalıştığı işyeri ile de ilişkili olabilir. Bu tür hastalarda detaylı meslek öyküsü alınması tanıdaki ilk ve en önemli basamaktır. Bu hastanın çalışma öyküsü irdelendiğinde yaklaşık dört yıl süreyle tekstil sektöründe çalıştığı öğrenildi. Ancak tanı için daha detaylı meslek öyküsü alınması gereklidir. Tekstil sektöründe farklı iş kolları ve farklı maruziyetler söz konusu olduğu için tam olarak yaptığı iş öğrenilmeli ve olası diğer maruziyetler göz önünde bulundurulmalıdır. Hastamız taşlanmış kot imalatı yapan bir atölyede çalışıyordu. Halk arasında taşlanmış kot olarak bilinen eskitilmiş veya ağartılmış kot giysilerin imalatında zımparalama, kimyasallar (potasyum permanganat veya sodyum hipoklorit) ve kumlama gibi yöntemler kullanılmaktadır. Aynı işyerinde her üç yöntem kullanılmasına rağmen hastamız ağırlıklı olarak kumlama işinde çalışmıştı. Kumlama, sıklıkla kristal silika içeriği yüksek olan deniz kumu ile yapıldığından hastamızın silikoz olma olasılığı oldukça yüksekti. Kot kumlama işi sıklıkla kapalı ortamlarda yapıldığından kristal yapıdaki silikaya maruziyet diğer silika kaynaklarına (taş ocağı, maden, tünel yapımı, vb.) hatta diğer kumlama sektörlerine göre bir hayli yüksektir. Bu yüzden kısa süreli çalışma öyküsü de olsa bu sektörde çalışanlarda silikoz mutlaka göz önünde tutulmalıdır. Silikoz tanısı için üç şey gereklidir: 1. Hastalık gelişimi için yeterli silika maruziyet öyküsünün olması (maruziyet yoğunluğu arttıkça daha kısa süreli maruziyet sonucu da hastalık oluşabilir). 2. Silikoz ile uyumlu (ILO ya göre kategori 1/0 veya üzeri) opasitelerin olduğu bir akciğer filminin (özellikle konvansiyonel akciğer grafisi kullanılır) olması. 3. Silikozu taklit eden diğer hastalıkların ekarte edilmesi. Silikozun radyolojik görünümünü taklit eden hastalıklar ise şunlardır: 1. Enfeksiyonlar (özellikle basit silikoz olgularında miliyer dağılım gösteren tüberküloz veya fungal enfeksiyon) 2. Pulmoner maligniteler (progresif masif fibroz gelişen silikoz olgularında birleşen nodüllerin tek taraflı veya asimetrik olması durumunda malignite düşünülebilir) 3. Romatoid nodüller (eşlik eden pnömokonyoz varsa Kaplan Sendromu olarak adlandırılır) 4. Nadiren sarkoidoz Bu hastada hastalık gelişimi için yeterli silika maruziyet öyküsü olduğu (yaklaşık dört yıl), radyolojik bulgular silikozu düşündürdüğü ve diğer hastalıklar ekarte edildiği için silikoz tanısı konuldu. 2: Silikozlu hastaların PA akciğer grafisi yorumlanırken tutulum paternini tanımlayan özel bir terminoloji kullanılmaktadır. Ayrıca akciğer filmindeki tutulum paterni, klinik özellikler ile (örneğin ilk maruziyetten hastalığın tespit edildiği döneme kadar geçen süre) birlikte değerlendirilerek silikozun farklı klinik formları tanımlanmaktadır. Akciğer filminde temel olarak basit silikoz (Resim 2) ve progresif masif fibroz (PMF) (Resim 3) şeklinde iki farklı patern görülür. Basit silikozda ağırlıklı olarak akciğerlerin üst zonlarında, genellikle yuvarlak (bazen düzensiz şekilli olabilir), çapı 10 mm den küçük opasiteler (nodüller) görülür. Bazı olgularda bu küçük opasiteler gittikçe büyür, üst-orta akciğer zonlarında çapı 10 mm den büyük opasiteler oluşturur. Bu durum konglomere silikozis veya PMF olarak adlandırılır. Bu opasiteler büyüdükçe hilus yukarı doğru yer değiştirir, alt zonlarda aşırı havalanma görülür. Progresif masif fibrozun büyük opasiteleri asimetrik olduğu zaman malignite endişesine yol açar. Basit silikoz ve PMF, ILO sınıflamasına göre nodül/ büyük opasite çapına göre alt gruplara ayrılır: Basit silikoz o p (çapı <1.5 mm) o q (çapı mm) o r (çapı 3-10 mm)
39 Cevaplar Olgu 8 Resim 1: Akselere silikosiz. Resim 3: Progresif masif fibroz. Resim 2: Basit silikoz. PMF (büyük opasiteler) o A ( çapı >1 cm ancak toplam çapı <5 cm olan bir veya daha fazla nodül) o B (toplam çapı >5 cm olan ancak sağ üst zonun alanını geçmeyen bir veya daha fazla nodül) o C (toplam çapı sağ üst zonun alanından fazla olan bir veya daha fazla nodül) Resim 4: Silikoproteinosiz Alt akciğer zonlarında bilateral alveoler dolum paterni görülür. Yoğun olarak kristal silika maruziyet söz konusu olduğunda çok kısa süre içerisinde (5 yıldan daha kısa sürede) gelişebilen hastalık tablosu akut silikoz olarak adlandırılır. Tipik olarak akciğer filminde pulmoner alveoler proteinoziste görülen radyolojik görünüme oldukça benzer şekilde alt akciğer zonlarında bilateral alveoler dolum paterni görülür (Resim 4). Bu yüzden tablo silikoproteinozis 33
40 Olgu 8 Cevaplar olarak da adlandırılır. Yuvarlak nodüler opasiteler görülmeyebilir. Klasik silikoz daha yavaş gelişen bir tablo olup radyolojik bulgular ilk maruziyetten yaklaşık yıl sonra ortaya çıkar. Klasik silikoz olgularında genelde basit silikoz paterni görülür. Olguların bir kısmında PMF gelişebilir. Akselere silikoz, radyolojik olarak klasik silikoza benzer. Tek farkı, ilk maruziyetten sonra, 10 yıldan daha kısa sürede geçmiş olmasıdır. Akselere silikoz olguları PMF gelişimi açısından daha yüksek riske sahiptir. Bu bilgiler ışığında hastanın PA akciğer grafisi değerlendirildiğinde ILO sınıflamasına göre çapı 3-10 mm arası olan r tipi opasiteler bulunduğundan basit silikoz olgusudur. Hastalık ilk maruziyetten yaklaşık 6 yıl sonra ortaya çıktığı için ise akselere silikoz olarak tanımlanmaktadır. 3: Silikozlu hastalarda en sık karşılaşılan komplikasyon tüberkülozdur. Bu açıdan hasta yakın takip edilmelidir. Hastada tüberkülozu düşündüren semptomların varlığında, solunumsal şikayetler arttığında veya akciğer filminde değişiklik olduğunda (yeni infiltrasyon, üst zonlardaki nodüllerde birleşme eğilimi veya PMF de kaviteleşme gibi) tüberküloz her zaman akla gelmelidir. Ayrıca skleroderma ve romatoid artrit gibi otoimmün hastalıklar silikozlu hastalarda görülebilir. Silikozlu hastalar akciğer kanseri gelişimi açısından risk altındadır. Silika, Uluslararası Kanser Araştırma Ajansı (IARC) tarafından grup IA karsinojen olarak tanımlanmaktadır. Ayrıca glomerülonefrit, nefrotik sendrom, diyaliz gerektiren son dönem böbrek yetmezliği gibi bir takım renal komplikasyonlar geliştiği de bildirilmiştir. KAYNAKLAR 1. Banks DE. The health effects of silica and coal dust exposures. In: Schwarz MI, King Jr TE (eds). Interstitial Lung Disease. Fifth Edition. People s Medical Publishing House-USA, Connecticut 2011; Akgun M, Araz O, Akkurt I, et al. An apidemic of silicosis among former denim sandblasters. ERJ 2008; 32: Klinik İnciler: Silikozlu hastalarda en sık karşılaşılan komplikasyon tüberkülozdur. Klasik silikoz daha yavaş gelişen bir tablo olup radyolojik bulgular ilk maruziyetten yaklaşık yıl sonra ortaya çıkar. Yoğun olarak kristal silika maruziyeti söz konusu olduğunda çok kısa süre içerisinde (5 yıldan daha kısa sürede) gelişebilen hastalık tablosu akut silikoz olarak adlandırılır. 34
41 Öksürük ve nefes darlığı olan erkek hasta... Olgu 9 Altmış yaşında erkek hasta nefes darlığı, halsizlik ve öksürük şikayetleri ile başvurdu. Diyabetes mellitus dışında ek hastalık öyküsü bulunmuyordu. 45 paket/yıl sigara öyküsü olan hastanın fizik muayenesinde siyanoz, takipne, bilateral bazallerde insipiratuvar raller saptandı. Çomak parmak yoktu. Laboratuvar incelemede hemoglobulin 10.8 g/ dl, sedimentasyon 46 mm/saat olarak bulundu ve kan biyokimyası normaldi. Arter kan gazında ph: 7.45, PaO 2 : 45.7 mmhg ve PaCO 2 : 31.5 mmhg idi. Olgunun PA akciğer grafisi Resim 1 de, Toraks BT görüntüleri de Resim 2 de gösterildi. Solunum fonksiyon testinde FVC: %56, FEV 1 :%63, FEV 1 /FVC: %91, MMF: %94, DLCO: %44 ve DLCO/VA: %78 olarak saptandı. ANA, ANCA, Anti ds-dna ve RF ü içeren immün belirteçler negatif olarak bulundu. Resim 1 Resim 2 A Resim 2 B Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Numan Numanoğlu 35
42 Olgu 9 Cevaplar 1: Bu bulgular interstisyel akciğer hastalığı ile uyumludur. İnterstisyel akciğer hastalıkları akciğer grafilerinde bilateral, yaygın, çoğunlukla simetrik retiküler veya retikülonodüler desen şeklinde görülür. Bazı olgularda akciğer hacimleri de azalmıştır. İnterstisyel akciğer hastalıklarının saptanmasında BT direkt grafilere göre daha hassastır. Bir çok durumda BT ile hastalığın ayırıcı tanısı da mümkün olabilir. Resim 1: PA akciğer grafisinde her iki akciğerde alt zonlarda daha belirgin olarak görülen yaygın retiküler görünüm dikkati çekiyor. A Bu hastada ayırıcı tanıda idiyopatik pulmoner fibrozis veya nonspesifik interstisyel pnömoniyi düşünmek gerekir. Altta yatan bir bağ dokusu hastalığı varsa onun akciğer tutulumu da söz konusu olabilir. İdiyopatik pulmoner fibrozisin görünümü hastaların çoğunda karakteristiktir. Alt zonlarda, periferik subplevral alanlarda daha belirgin olarak izlenen yaygın retiküler değişiklikler ve balpeteği kistleri bu hastalık için tipiktir. Balpeteği görünümünün belirgin olması bu hastalığı diğerlerinden ayırt etmede çok yararlıdır. Klinik olarak uyumlu, radyolojik olarak da tipik bulguların izlendiği hastalarda biyopsiye gerek kalmaksızın tanı konabilir. Ancak bazı hastalarda görünüm daha az tipiktir ve nonspesifik interstisyel pnömoni ve kronik hipersensitivite pnömonisi başta olmak üzere diğer interstisyel hastalıklardan ayrım güç olabilir. İdiyopatik pulmoner fibrozisin belki de en çok karıştırıldığı hastalıklardan biri nonspesifik interstisyel pnömonidir. Nonspesifik interstisyel pnömonide idiyopatik pulmoner fibrozisten farklı olarak başat bulgu buzlu cam opasiteleridir. Bunlar daha çok alt zonlarda periferik subplevral veya peribronkovasküler dağılım gösterir. Buzlu cam opasitelerinin yaygın (%15 ten fazla) olması nonspesifik interstisyel B Resim 2: A) Üst zondan geçen kesitte her iki akciğerde posterior kesimlerde daha belirgin olarak izlenen buzlu cam opasiteleri görülüyor. B) Alt zondan geçen kesitte parankimal değişikliklerin daha yaygın ve ağır olduğu izleniyor. Buzlu cam opasitelerinin yanı sıra retiküler bir desen de var. Yer yer bronşlar genişlemiş (ok). Parankimal değişikliklerin plevraya kadar uzanmadığı, özellikle posteriorda plevra altında, yaklaşık 1 cm kalınlıkta nispeten korunmuş bant şeklinde bir alan olduğu dikkati çekiyor (okbaşları). 36
43 Cevaplar Olgu 9 pnömoni, balpeteği kistlerinin yaygın (%8 den fazla) olması idiyopatik pulmoner fibrozis lehinedir. Nonspesifik interstisyel pnömonilerin idiyopatik pulmoner fibrozisten ayrımına yarayan bir diğer bulgu plevranın altındaki en periferik akciğer alanlarının nispeten korunmuş olmasıdır. Bu olguda Resim 2b de okbaşları ile gösterilen nispi subplevral korunma hastalığın idiyopatik pulmoner fibrozis değil de nonspesifik interstisyel pnömoni olduğunu çok büyük bir spesifisite yüzdesi ile gösterir. Spesifisitesi yüksek olan bu bulgunun duyarlılığı maalesef çok yüksek değildir, yani her nonspesifik interstisyel pnömoni olgusunda nispi subplevral korunma yoktur. Buzlu cam opasiteleri içerisindeki bronşların bu olguda da görüldüğü üzere genişlemesi buzlu cam opasitelerinin fibrotik natürde olduğunu, geri dönüşebilen aktif alveolite bağlı olmadığını gösterir. 2: Olguda radyolojik olarak interstisyel akciğer hastalığı ile uyumlu bulgular saptandı. İlaç kullanımı, mesleki ve çevresel maruziyet öyküsünün olmaması ve romatolojik hastalık saptanmaması nedeniyle idyopatik interstisyel pnömoni düşünüldü. Radyolojik olarak da nonspesifik interstisyel pnömoni ile uyumlu olarak değerlendirilen hastada, genel durumunun bozuk olması ve hipoksemi nedeniyle doku tanısı için invaziv girişim düşünülmedi. Hastaya, destek tedavisine ek olarak 1mg/kg/ gün metil predinisolon+50mg/gün azotiyopurin tedavisi verildi. Azotiyopurin dozu haftalık olarak artırılarak ve 150 mg/gün dozuna çıkıldı. Ancak tedaviye rağmen kısa sürede klinik bozulma gelişen hasta solunum yetmezliği nedeniyle kaybedildi. Difüz interstisyel akciğer hastalıkları, nedeni bilinen veya bilinmeyen, akciğer interstisyumunu tutan, heterojen bir hastalık grubudur ve 200 kadar hastalığı içerir. İdyopatik interstisyel pnömoni (İİP), diffüz parankimal akciğer hastalıklarının bir grubu olup, bilinmeyen bir nedenle akciğer parankiminin değişik derecelerde inflamasyon ve fibrozis ile hasarlanması sonucu oluşur. İdyopatik interstisyel pnömoniler alt grubunda ise; 1. İdyopatik pulmoner fibrozis 2. İdyopatik pulmoner fibrozis dışı - Deskuamatif interstisyel pnömoni - Akut interstisyel pnömoni - Nonspesifik interstisyel pnömoni - Respiratuvar bronşiolit interstisyel akciğer hastalığı - Kriptojenik organize pnömoni - Lenfositik interstisyel pnömoni bulunmaktadır. Histopatolojik olarak nonspesifik interstisyel pnömoni (NSİP) paterni, hipersensitivite pnömonisi, ilaç maruziyeti, AIDS ve bağ dokusu hastalıklarında görülebileceği gibi idyopatik de olabilir. Kronik interstisyel akciğer hastalığında %15-20 hastada gizli bir bağ dokusu hastalığı olduğu veya seyirde ortaya çıkacağı tahmin edilmektedir. NSİP in başlangıcı diğer İİP formlarına benzer. Çoğu hasta orta yaşlı olup subakut bir klinik söz konusudur. Öksürük ve nefes darlığı başlıca semptomlardır. Hastaların üçte ikisi kadındır ve İPF nin aksine hastaların %70 inde sigara öyküsü bulunmaz. ANA ve RF gibi serolojik anormallikler sıktır. BAL bulguları UIP ile NSIP ayrımında yararlı değildir. Klinik ve radyolojik bulgular nonspesifik olduğundan kesin tanı için VATS veya açık akciğer biyopsisi gerekir. NSİP in histopatolojik paterni homojen akciğer tutulumu ile karakterizedir ve bu homojenite UİP paterninden ayrımda anahtar özelliktir. Farklı derecelerde inflamasyon ve fibrozis söz konusudur. Bazı hastalarda kronik inflamatuvar/selüler NSİP (selüler NSİP) saptanırken hastaların çoğunda mikst selüler/fibrotik (fibrotik NSİP) patern bulunur. Hafif hastalığı olan olgular tedavisiz düzelir veya stabil kalır. Tedavisiz progresyon gösteren olgularda veya başlangıçta ağır hastalığı olgularda tedavi başlanır. Tedavide azotiyopurinle kortikosteroid kombinasyonu, sadece kortikosteroide göre daha etkili olabilir. İdyopatik NSİP te sağkalım süresi UİP e göre daha yüksektir. Özellikle selüler paternde sağkalım daha yüksek olup, bu da prognozun fibrozisin yaygınlığı ile ilişkili olduğunu göstermektedir. 37
44 Olgu 9 Cevaplar KAYNAKLAR 1. Travis WD, Hunninghake G, King Te, et al. Idiopathic nonspecific interstitial pneumonia: report of an American Thoracic Society project. Am J Respir Crit Care Med 2008; 177: Katzenstein AL, Fiorelli RF. Nonspecific interstitial pneumonia/fibrosis. Histologic features and clinical significance. Am J Surg Pathol 1994;18: Leslie KO. Historical perspective. A pathologic approach to the classification of idiopathic interstitial pneumonias. Chest 2005; 123: Klinik İnciler: Kronik interstisyel akciğer hastalığında %15-20 hastada gizli bir bağ dokusu hastalığı olduğu veya seyirde ortaya çıkacağı tahmin edilmektedir. Nonspesifik interstisyel pnömonide idiyopatik pulmoner fibrozisten farklı olarak başat bulgu buzlu cam opasiteleridir. Tedavide azotiyopurinle kortikosteroid kombinasyonu, sadece kortikosteroide göre daha etkili olabilir. 38
45 Halsizlik, baş ağrısı ve akciğerde nodülleri olan hasta... Olgu 10 Altmışüç yaşında erkek hasta yaklaşık 1 aydır olan halsizlik, başağrısı, kilo kaybı ve sağ gözde görme kaybı şikayetleriyle başvurdu. Fizik muayenede genel durum orta iyi, bilinç açık, oryante, koopere bulundu. Sistem muayenelerinde özellik yoktu. Rutin laboratuar testlerinde sedimentasyon 94, hemoglobin 10.7, hematokrit (%) 32.3, lökosit 10.3 bulundu. Akciğer grafisi Resim 1 de, toraks BT kesiti Resim 2 de gösterilmiştir. Resim 1 Resim 2 Sorular: 1. Akciğer grafisi ve toraks BT bulguları nelerdir? 2. Hastada tanı ve tedavi için neler yapılabilir? Arşiv: Prof. Dr. İsmail Savaş 39
46 Olgu 10 Cevaplar 40 1: Wegener granülomatozunun tipik radyolojik bulguları akciğerlerde çok sayıda nodül ve/veya kitle varlığıdır. Bu lezyonlar genel olarak bu olguda olduğu gibi subplevral veya peribronkovasküler yerleşim gösterirler. İçlerinde kavitasyon görülebilir; kavitasyon çoğunlukla 2 cm den büyük olan lezyonları etkiler. Nodül ve kitlelerin yanı sıra konsolidasyon ve buzlu cam opasiteleri de bulunabilir. Çoğunlukla darlık şeklinde olmak üzere trakea ve bronş tutulumu da saptanabilir. Bazı hastalarda plevral effüzyon ve mediastinal lenfadenopati de görülebilir. 2: Hasta kliniğe kabul edildikten sonra rutin tetkikleri istendi. CRP:139 sedimentasyon: 94 olarak gelen hastaya toraks BT çekildi. ANA(+), ANCA(+)(cANCA) olarak saptanan hastadan ANCA profil istendi. Sağ gözde görme kaybı olan hasta göz hastalıklarına danışıldı. Bilgisayarlı görme alanı yapılan hastada sağ gözde görme kaybı saptandı Bronkoskopide patolojik bulguya rastlanmadı. Bronş lavaj ARB(-) kültür(-) ve sitoloji malignite yönünden negatif olarak raporlandı. Romatolojiye konsülte edilen hastaya doku örneklemesinin yapılması ve 1 mg/kg steroid başlanması planlandı. Steroid tedavisi öncesi osteoporoz açısından KMD çekildi normal olarak saptandı. Hastaya 1 mg /kg steroid tedavsi başlandı. Steroid tedavisinin 4. gününde CRP:7 ye gerileyen hastanın PAAC grafisinde lezyonlarının gerilemesi nedeni ile tomografi eşliğinde biyopsiden pnömotoraks riski nedeni ile vazgeçildi. Tedavi sonrası görme kaybında düzelme saptandı. Romatolojiye yeni sonuçları ile tekrar danışılan hastanın steroid tedavisine yanıt vermesi nedeni ile küçük damar vasküliti akciğer tutulumu olarak değerlendirilmesi, 1mg/kg gün steroid tedavisine 3 hafta devam edilmesi 3 hafta sonra haftada bir 4 mg düşülerek 20 mg düşüldükten sonra dozun daha az olarak düşürülüp 10mg da idame edilmesi, 6 kür mg/m 2 pulse siklofosfamid tedavisi alması 6 ay sonrasında 2 mg/ Resim 1: PA akciğer grafisinde sağ ve sol akciğerlerde belirsiz kenarlı çok sayıda nodüller görülüyor (oklar). Sol akciğerde subsegmental atelektazi ile uyumlu bant opasite izleniyor (okbaşı). Sol diyaframın yüksek olduğu, sol kostofrenik sinüsün sığlaştığı (yıldız) dikkati çekiyor. Resim 2: Akciğer penceresinde elde olunan BT kesitinde sağ ve sol akciğerlerde periferik yerleşim gösteren çok sayıda nodül saptanıyor. Sol taraftaki plevral effüzyon akciğer grafisindeki sol kostofrenik sinüs sığlığını açıklıyor. kg azatiyoprin ile idame tedaviye devam edilmesi tedaviden 3 hafta sonra toraks BT ile kontrol planlandı. Hastanın kontrolü yapıldı ve klinik radyolojik olarak belirgin düzelme sağlandı.
47 Cevaplar Olgu 10 Wegener Granülomatozu (WG) üst ve alt solunum yollarının granülomatöz inflamasyonu, nekrotizan glomerülonefrit ve sistemik vaskülit ile karakterize bir küçük damar vaskülitidir. Akciğer tutulumunun görüldüğü en sık vaskülit formu olup, granülomatöz inflamasyon bütün organları etkileyebilir yılında Amerikan Romatoloji Derneği tarafından WG klasifikasyonu için kriterler yayınlanmış ve bu kriterlerin WG tanısını koymada kullanılmaması, vasküliti dökümante edilmiş hastalarda WG nun diğer vaskülit formlarından ayırımında kullanılması gerektiği bildirilmiştir (Tablo 1). WG da en sık olarak üst solunum yolu, akciğer ve böbrek tutulumu görülmektedir. Göz tutulumu, hastalığın seyrinde olguların %40-70 inde görülür. Göz veya diğer komşu yapıların tutulumuna bağlı olarak görme kaybına yol açabilir. Üst solunum yolu tutulumu neredeyse bütün hastalarda görülür ve genellikle ilk semptomların nedenidir. WG, genellikle sinsi başlangıç göstermekte ancak, akut başlangıçlı ve fulminant seyirli de olabilmektedir. Semptom ve klinik bulgular nekrotizan granülomatöz inflamasyon ve küçük damar vaskülitinin farklı kombinasyonuna bağlı olarak değişir. WG da alt solunum yolu tutulumu, trakeobronşiyal, akciğer parankimi ve ender olarak da plevral tutulum şeklindedir. Trakeobronşiyal ağacın nekrotizan granülomatöz inflamasyonu ülserasyon, intraluminal psödotümör ve eğer kıkırdak tutulumu varsa bronkomalaziye ve başlangıçta astımla karışabilecek semptomlara neden olabilir. En sık tutulum lokalizasyonu subglottik bölgedir. Olguların yaklaşık Resim 3: Tedavi sonrası akciğer grafisinde belirgin düzelme dikkati çekiyor. Resim 4: Tedavi sonrası BT görüntülerinde nodüllerin ve sol taraftaki plevral effüzyonun kaybolduğu görülüyor. Kriter Nazal veya oral inflamasyon Anormal akciğer radyografisi İdrar sedimenti Granülomatöz inflamasyon Tanımı Ağrılı oral ülser veya pürülan veya kanlı nazal akıntı Nodüller; kalıcı infiltratlar veya kaviteler Mikrohematüri (>5 eritrosit/hpf) veya eritrosit silendirleri Biyopside granülomatöz inflamasyon; arter duvarında veya perivasküler veya ekstravasküler alanda inflamasyon Tablo 1: 1990 Amerikan Romatoloji Derneği WG klasifikasyon kriterleri 41
48 Olgu 10 Cevaplar 42 %20 sinde görülmekte olup hayatı tehdit eden bir tabloya neden olabilir. Gençlerde daha sıktır. Aktif WG nun diğer bulguları olmadan da görülebilmektedir. Başlıca semptomlar nefes darlığı, horlama, öksürük ve stridordur. Akciğer tutulumunda başvuru şikayetleri öksürük, nefes darlığı, göğüs ağrısı ve hemoptizidir. Bununla birlikte hastalar tamamen asemptomatik de olabilirler. Diffüz alveoler hemoraji (DAH) de genellikle anemi ve progresif dispne görülür. Hastaların üçte birinde hemoptizi bulunmaz. DAH li olgularda hızlı bozulma ve ağır solunum yetmezliği gelişebilir. WG da akciğer tutulumunun en sık formu kaviteleşebilen multipl nodül veya kitle lezyonlarıdır. Önemli akciğer fonksiyon bozukluğuna neden olmadığından ve genellikle semptomatik olmadığından sıklıkla görüntüleme yöntemlerinde insidental olarak saptanırlar. Nodül ve kitleler genellikle multipldır ve nekrotizan granülomatöz inflamasyona bağlıdır. Nekrotizan granülomatöz lezyonlar, WG tanısında önemli bir patolojik özellik olup WG nun MPA dan ayrımını sağlar. Diğer organlarda küçük damar vaskülitine ait diğer bulguların yokluğunda bu lezyonların ayırıcı tanısı, fungal veya mikobakteriyel infeksiyonlar, daha az oranda malignite veya nekrotizan sarkoid granülomatozunu içerir. Pulmoner kapillerite bağlı alveoler hemoraji WG nun daha az sıklıkta görülen bir formudur. Hastaların yaklaşık %15 inde görülür. Hastalığın generalize vaskülit fazının bir özelliğidir ve genellikle ağır sistemik hastalığın diğer bulguları ile ilişkilidir. Hızla ağır solunum yetmezliğine neden olabilir. Bu durumda mortalite yaklaşık %50 dir. Alveoler hemorajide en belirgin semptom hemoptzidir, ancak hastaların üçte birinde bulunmaz. Bu hastalarda alveoler hemorajinin tek bulgusu, hemoglobin düzeyinde azalma ve radyolojik olarak diffüz alveoler infitratlar olabilir. Serum ANCA düzeyleri, WG nun tanı ve tedavisinin yönlendirilmesinde kullanılan önemli bir testtir ve WG tanısı için en önemli laboratuvar kriterdir. WG lu hastaların %75-90 ında canca pozitiftir. panca ise hastaların yaklaşık %20 sinde saptanmaktadır. Bir meta-analizde, canca nın sensitivitesi %65, spesifisitesi %98 olarak bulunmuştur. İnfeksiyonlar, maligniteler, kollajen doku hastalıkları ve inflamatuvar barsak hastalığı gibi durumlarda yanlış pozitif canca saptanabilmektedir. Bu nedenle, canca pozitifliği WG tanısını koydurmamakta ve tanının histopatolojik olarak doğrulanma ihtiyacını ortadan kaldırmamaktadır. canca pozitif hastalarda klinik ve radyolojik bulgular atipik ise biyopsi gibi ileri incelemeler yapılmalıdır. WG şüpheli tüm hastalarda solunum fonksiyon testi (SFT) yapılmadır. Nefes darlığı en sık görülen şikayetlerden biridir ve bu nedenle, hastalığın başlangıcında bazal bir SFT nin yapılması takipte yarar sağlamaktadır. Difüzyon kapasitesi sıklıkla azalmıştır, ama alveoler hemoraji durumunda yükselebilir. Aktif WG lu olgularda difüzyon kapasitesinde azalma saptandığında pulmoner emboli de düşünülmelidir. Stridor veya wheezingi olan hastalarda akım-volüm eğrileri faydalıdır. Bronkoskopi, tanının konulmasında ve hastalığın aktivitesinin değerlendirilmesinde yararlı bir yöntemdir. Hava yolu tutulumunu düşündüren semptomlar veya SFT bulguları olan bütün hastalarda bronkoskopi yapılmalıdır. Ülsere trakeobronşit, bronkoskopide saptanan en sık lezyondur. Kaldırım taşı görünümü ve inflamatuvar psödotümörler de görülebilir. Bu lezyonlar, havayolu stenozu veya bronkomalaziye neden olabilirler. Lezyonların iyileşmesi ile sıklıkla kalıcı skatrisyel stenoz gelişir. Bronkoskopik biyopsi örnekleri, hastaların sadece %20 sinde tanısal olabilir. Bununla birlikte, bronkoskopik biyopsi ile WG nu destekleyen diğer klinik ve serolojik bulgular birleştirildiğinde olguların yarısında tanıya ulaşılabilmektedir. Radyolojik olarak diffüz infiltratlar saptanan hastalarda, alveoler hemoraji veya olası bir patojen mikroorganizmanın saptanması amacıyla BAL yapılmalıdır. WG, tedavi edilmediğinde fatal seyirli bir hastalık olmasına rağmen, modern immünsüpresif tedavi rejimi ile birlikte prognozda belirgin düzelmeler sağlanmıştır. Bugün için tanıdan sonra ortalama sağkalım süresi 22 yıldır. Son yıllarda WG tedavisinde bazı değişiklikler izlenmektedir. Tedavi seçiminde kararın hastalığın yaygınlığı, ağırlığı ve sınırlı veya generalize hastalık olup olmamasına bağlı olarak verilmesi gerekmektedir. Ayrıca remisyon indüksiyon tedavisi ile remisyon idame tedavisi birbirlerinden ayrılmıştır.
49 Cevaplar Olgu 10 WG da tedavinin ilk amacı irreversibl organ hasarını en aza indirecek remisyonu mümkün olan en kısa sürede sağlamaktır. Bu amaçla erken tanı ve uygun immünsüpresif tedavi çok önemlidir. Tedavide bir diğer önemli konu, morbitide ve mortalitesi bazen altta yatan hastalıktan daha yüksek olan tedavi ile ilişkili olası komplikasyonlardır. Remisyon sağlandıktan sonra ikinci hedef, minimal yan etki ile remisyonun idamesini sağlamaktır. Sınırlı hastalık temel olarak nekrotizan granülomatöz patoloji ile karakterizedir ve etkilenen organda irreversibl hasar riski yoktur. Buna karşılık, generalize hastalıkta ise alveoler hemoraji, glomerülonefrit ve nörolojik tutulum gibi vaskülitik bulgular görülmektedir. Buna ek olarak, kalp tutulumu, sklerit, sensorinöral işitme kaybı ve cildin lökositoklastik vasküliti de, hayatı veya organ fonksiyonunu tehdit eden sistemik küçük damar vaskülitinin bulguları olduğundan ağır veya generalize hastalık olarak kategorize edilmelidir. Göz tutulumunun bazı hafif formlarında lokal steroid tedavisi yeterli olabilmekle birlikte, semptom kontrolü ve irreversibl organ hasarını önlemek amacıyla genellikle immünsüpresif tedavi ihtiyacı bulunmaktadır. Lokalize nekrotizan granülomatöz lezyonlar, ender olarak hayatı tehdit eden lokalizasyonlarda olabilir. Bu hastalara da generalize hastalıkta olduğu gibi agresif immünsüpresif tedavi önerilmektedir. Ağır veya generalize WG da standart tedavi rejimi siklofosfamid (2 mg/kg/gün) ve prednison (1mg/kg/ gün) kombinasyonudur. Bu tedavi rejimi ile hastaların %75-93 ünde remisyon sağlanabilmektedir. Bu tedaviyle hastalık aktivitesi kontrol altına alındığında, steroid dozu azaltılarak 3 ayda kesilir. Siklofosfamid ise altı aya tamamlanır. Daha sonra, remisyon devam ediyorsa siklofosfamid daha az toksik bir immünsüpresif ajan ile değiştirilir. Beş yıl içinde hastaların %50 sinden fazlasında relaps gelişir. Relaps olduğunda standart tedavi yeniden başlanır. Sınırlı hastalıkta metotreksat siklofosfamidin yerini almıştır ve önerilen tedavi rejimi prednison (0.5-1 mg/kg/gün) ile birlikte metotreksat (20-25 mg/hafta) tedavisidir. Metotreksat verilen hastalarda iki haftada bir tam kan sayımı ve ayda bir karaciğer fonksiyon testleri yapılmaldır. Bu tedaviye üç ay süre ile devam edilir ve remisyon sağlandığında steroid kesilerek metotreksat ile devam edilir. Relaps olduğunda başlangıç tedavisi tekrar başlanır veya hastalık generalize forma progrese olursa siklofosfamid ve prednison tedavisine geçilir. Alveoler hemoraji veya hızla gelişen böbrek yetmezliği gibi fulminan tablo ile başvuran hastalarda 3-5 gün süre ile 1000mg/gün metilprednisolon etkili olabilir. Bu tedaviye yanıt alınamayan hastalarda plazmaferez düşünülmelidir. Remisyon İdame Tedavisi Remisyon idamesinde siklofosfamide alternatif olarak kullanılan ilk ajan metotreksattır. Bir çalışmada metotreksatın siklofosfamid ile eşit etkide olduğu saptanmıştır. Remisyon idame tedavisinin optimal süresi net değildir. Genel olarak altı aylık remisyon indüksiyon tedavisinden sonra idame tedavisine 12 ay devam edilir. Relaps saptanan olgularda daha uzun süreli idame tedavi ihtiyacı bulunmaktadır. KAYNAKLAR 1. Specks U. Pulmonary Vasculitis. In: Fishman s Pulmonary Diseases and Disorders. (eds): Fishman A, Elias J, Fishman J, Grippi M, Senior M and Pack A. 2008, McGraw-Hill Company, Volume:2, Klinik İnciler: Wegener granülomatozunun tipik radyolojik bulguları akciğerlerde çok sayıda nodül ve/veya kitle varlığıdır. WG da en sık olarak üst solunum yolu, akciğer ve böbrek tutulumu görülmektedir. WG, tedavi edilmediğinde fatal seyirli bir hastalık olmasına rağmen, modern immünsüpresif tedavi rejimi ile birlikte prognozda belirgin düzelmeler sağlanmıştır. 43
50 Radyolojik İnciler Hızlı olarak solunum yetmezliğine giren hastada akciğer alanlarında arka bölümlerde yaygın konsolidasyonlar, orta ve ön bölümlerde buzlu cam opasiteleri görülüyor. Akciğer dansitesi arkadan öne gidildikçe azalıyor. En ön bölümlerde nispeten korunmuş alanlar var. Konsolidasyonlarda ve buzlu cam opasitelerinde hava bronkogramları görülüyor. Belirgin plevral effüzyon bulunmuyor. Tarif edilen bulgular ARDS için tipiktir. 44
51 Akciğerde kaviter lezyonu olan erkek hasta... Olgu 11 Kırk beş yaşında erkek hasta, bel ağrısı, titreme, yüksek ateş, yorgunluk şikayetleri ile kliniğimize başvurdu. Hastanın 4-5 gündür sarı renkli balgamı olduğu öğrenildi. Fizik muayenede patolojik bulgu saptanmadı. Rutin tetkiklerinde Hb: 13.5, Lökosit: 11000, CRP: 60, sedimentasyon: 74 bulundu. Biokimyasal testlerinde anormal bir bulgu yoktu. Hastanın balgam ARB incelemesi 3 kez negatif bulundu. Akciğer grafisi Resim 1 de Toraks BT si Resim 2 de gösterilmiştir. Resim 1 Resim 2A Resim 2B Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Akın Kaya, Prof. Dr. Oya Kayacan 45
52 Olgu 11 Cevaplar A B Resim 1: PA göğüs radyografisinde sağ akciğerde üst zonda iki adet düzgün kenarlı nodüler opasite izleniyor. Lezyonların ikisinde de kavitasyon mevcut. Alttaki lezyonda hava-sıvı seviyesi izleniyor (ok). 1: Kaviter akciğer nodül ve kitlelerinin ayırıcı tanısında apseler, akciğer kanseri başta olmak üzere malignansiler, Wegener granülomatozu, septik emboliler, romatoid nodüller, hidatik kist travmatik pnömatoseller düşünülebilir. Kaviter bir nodül veya kitlenin benign-malign ayrımının radyolojik olarak yapılması her zaman mümkün olmayabilir. Bununla beraber nodülün etrafında bu olguda olduğu üzere konsolidasyon ve buzlu cam opasiteleri bulunması apse olasılığına yaklaştırabilir. Apselerin de, kaviter kanserlerin de duvarları düzensizdir. Ancak kavite duvarına yapışık bir nodüler yumuşak doku varlığı maligniteyi biraz daha olası kılar; bununla beraber apselerin de duvarlarında benzer yumuşak doku nodülleri bulunabilir. Kavitenin duvarının kalınlığı apse-kaviter kanser ayrımında zaman zaman işe yarayabilir. Genel bir kural olarak duvar kalınlığı fazla ise malign kavitasyon olasılığı artar. 4 mm den daha ince duvarlı kavitelerin daha büyük çoğunluğu apse iken, 16 Resim 2: A) Akciğer penceresinde elde olunan BT kesitinde sağ üst lobda posterior segmentte ince duvarlı kaviter bir nodül görülüyor. Nodülün ön duvarında hafif bir düzensizlik dikkati çekiyor (ok başı). Nodülün ön komşuluğunda minimal buzlu cam opasitesi var. B) Daha aşağıdaki nodülün duvarları daha kalın ve düzensiz. Bu nodülün etrafında konsolidasyon izleniyor (ok). mm den daha kalın duvarlı kavitelerin daha büyük çoğunluğu maligndir. Ancak çok ince duvarlı malign kaviteler bulunabileceği de unutulmamalıdır. Bu olguda lezyonların yerleşimi ayırıcı tanıda çok yararlı olmamaktadır. Aspirasyona bağlı apseler en çok üst lobların posterior segmentleri ile alt lobların süperior segmentlerinde yerleşir. Tüberküloz apseleri de benzer yerleşimleri sever. Akciğer kanseri hemen her bölgede görülebilir, ancak üst zonlarda 46
53 Cevaplar Olgu 11 Resim 3: Tedavi sonrası kontrol iki yönlü akciğer filminde radyolojik bulgularda belirgin gerileme izlendi. daha fazla görülür. Üst lobların anterior segmentleri gibi aspirasyon apseleri ve tüberküloz apseleri için atipik olan bir yerleşimde görülen kaviter bir lezyon akciğer kanserini daha fazla düşündürebilir. Bu olguda olduğu gibi kaviter bir lezyonda hava-sıvı seviyeleri izlenmesi öncelikle apse tanısını düşündürmelidir. Ancak nadiren akciğer kanserinde de hava-sıvı seviyesi görülebileceği unutulmamalıdır. Enfeksiyonlar Tüberküloz Mantar Histoplazmosis Aktinomikozis Enfekte akciğer enfarktüsü Parazitik Amip absesi Enfekte akciğer hidatik kisti Kaviter Karsinoma Kistik Akciğer Hastalıkları Enfekte amfizem bülleri Enfekte bronkojenik kist Akciğer sekestrasyonları Granülomatöz Hastalıklar Wegener granüloma Tablo 1: Piyojenik akciğer absesi dışında kavite yapan hastalıklar Bu hastada aynı lokalizasyonda iki adet kaviter lezyon görülmektedir. Bu durum akciğer kanseri için son derece alışılmamış bir özellik olduğundan benign kavite nedenleri daha ön planda düşünülmelidir. 2: Hastaya akciğer absesi tanısıyla seftriakson ve metronidazol tedavisi başlandı. Balgam ARB 3 kez negatif bulundu. Bronkoskopik örneklerde spesifik bulguya rastlanmadı. ANCA negatif bulundu. 3 haftalık antibiyotik tedavisi sonrası akciğer grafisinde bulgular geriledi. Sedimentasyon ve CRP normal sınırlara döndü. Akciğer apsesi kötü ağız hijyeni, kronik alkolizm, intravenöz ilaç kullanımı ve baş-boyun kanserleri ile ilişkili olabilir. Bronşektazi ve aspirasyon pnömonisi ile komplike olabilir. Genellikle polimikrobiyaldir ve anerobik flora baskındır (S. İntermedius, S. Salivaris, Fusobacterium veya bacteroides). 47
54 Olgu 11 Cevaplar Hastalarda kilo kaybı, titreme, kötü kokulu balgam ve göğüs ağrısı görülür. Plevral ampiyem akciğer apsesinin bir komplikasyonu olarak sık olarak gelişir. Hastalığın erken evrelerinde lökositoz vardır ve sedimantasyon hızı artmıştır. Balgamda bakteriyolojik incelemeler, mikobakteri, patojen mantarlar, parazitler açısından incelemeler ve sitolojik araştırmalar, rutin aerob ve anaerob kültürler yapılabilir. Bronkoskopi antibiyotik tedavisine yanıt alınamayan, atipik klinik bulgu gösteren, malign kavite, obstrüktif tümör ve yabancı cisim aspirasyonu olan abseli olgularda rutin olarak uygulanır. Akciğer absesinin tedavisi, mikrobiyolojik araştırmada elde edilen patojen mikroorganizmaya ve hastanın eşlik eden diğer hastalıkları dikkate alınarak düzenlenir. Toplumda edinilmiş akut akciğer abselerinde genellikle etyolojideki etkenler multipl anaeroblar nadiren de aerobik gram pozitif mikroorganizmalar olduğundan ampirik tedavinin amoksisilin klavulanat, veya penisilin metronidozol kombinasyonuyla yapılması önerilmektedir. Tedavinin süresi hastanın klinik ve radyolojik yanıtına bağlıdır. Hastalar ateş düşene, balgamdaki pütrit koku ve absedeki sıvı seviyesi kaybolana kadar tedavi edilmelidir. Tedavinin süresi en az iki-üç haftadır. KAYNAKLAR 1. Fishman JA. Aspiration, Empyema, Lung Abscesses. In: Fishman s Pulmonary Diseases and Disorders. (eds): Fishman A, Elias J, Fishman J, Grippi M, Senior M and Pack A. 2008, McGraw-Hill Company, Volume:2, Klinik İnciler: Kaviter akciğer nodül ve kitlelerinin ayırıcı tanısında apseler, akciğer kanseri başta olmak üzere malignansiler, Wegener granülomatozu, septik emboliler, romatoid nodüller, hidatik kist travmatik pnömatoseller düşünülebilir. Akciğer absesinin tedavisi, mikrobiyolojik araştırmada elde edilen patojen mikroorganizmaya ve hastanın eşlik eden diğer hastalıkları dikkate alınarak düzenlenir. Kaviter bir lezyonda hava-sıvı seviyeleri izlenmesi öncelikle apse tanısını düşündürmelidir. 48
55 Nefes darlığı ve senkopla acil servise başvuran hasta... Olgu 12 Elli yaşında bayan hasta nefes darlığı ve senkop nedeniyle acil servise başvurdu. Fizik muayenede TA: 100/80 nabız: 90/dk deri ve mukozalar siyanotik bulundu. Sol bacakta çap artışı ve ısı farkı saptandı. Ekokardiografide: Pulmoner arter basıncı 70 mmhg ölçüldü. Hastanın kan gazı örneği. PaO 2 : 60 ph 7.48 PaCO 2 : 30 D dimer: 2800 bulundu. Hasta Göğüs Hastalıkları solunum yoğun bakım ünitesine alındı. Hastanın acil olarak çekilen pulmoner BT anjiografi kesitleri Resim 1 de gösterilmiştir. A B Resim 1 Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Özlem Özdemir Kumbasar 49
56 Olgu 12 Cevaplar A B RV LV Resim 1: A) Pulmoner arterler düzeyinden geçen kesitte sağ ve sol pulmoner arterlerde merkezi yerleşim gösteren dolum defektleri görülüyor (okbaşı). B) Kalp düzeyinden geçen kesitte sağ ventrikülün (RV), sol ventriküle (LV) göre daha geniş olduğu, interventriküler septumun (okbaşları) düzleştiği dikkati çekiyor. Perikardiyal boşlukta effüzyon izleniyor (oklar). 1: Günümüzde çoğu kurumda BT anjiyografi pulmoner emboli şüphesinde nihai tanısal yöntem olarak kabul edilmektedir. Akut emboliler BT de damar lümeninde merkezi dolum defektleri yaratırlar. Bu dolum defektleri kronik embolilerin aksine damar duvarı ile geniş değil, bu örnekte olduğu üzere dar açı oluşturur. Kesit düzlemindeki damarlarda dolum defektleri tramvay rayı şeklinde bir görüntü oluşturabilir. Embolinin bulunduğu damarlar genişleyebilir. Embolinin miktarına bağlı olarak damarlar tamamen tıkanabilir. Pulmoner embolili hastalarda BT de parankimal ve plevral bulgular da gelişebilir. Parankimal bulguların en sık görülenlerinden biri segmental veya subsegmental atelektazilerdir. Parankimde buzlu cam opasiteleri ve konsolidasyonlar ortaya çıkabilir; bu opasiteler genellikle periferik yerleşimli ve üçgen şeklindedir. Hastaların %30 unda plevral effüzyon vardır. Masif ve submasif pulmoner embolide sağ ventrikül disfonksiyonu gelişebilir. Bu hastalarda mortalite oldukça yüksektir. BT anjiyografide sağ ventrikül yüklenmesini gösteren bulgular saptanabilir. Santral pulmoner arterlerin genişlemesi daha çok kronik pulmoner hipertansiyonda görülen bir bulgudur ve sağ kalp basıncındaki akut yükselmelerde pek izlenmez. Bununla beraber nadiren masif akut embolilerde de ana pulmoner arter genişleyebilir. Ana pulmoner arterin 3.5 cm den geniş olması veya aynı kesitte çıkan aortadan daha geniş olması sağ kalp yüklenmesini gösterir. Sağ kalp yüklenmesinin daha spesifik bir bulgusu sağ kalp boşluklarının genişlemesidir. Normal hastalarda sağ ventrikül sol ventrikülden daha geniş değildir. Bu olguda olduğu gibi sağ ventrikülün sol ventrikülden daha geniş olması sağ kalp yüklenmesini gösterir. Normal olgularda interventriküler septum sağ ventriküle doğru konvekstir. Bu olguda olduğu gibi septumun düzleşmesi (okbaşları, Resim 1b) sağ ventrikül yüklenmesinin bir diğer bulgusudur. 2: Bipolar bozukluk tanısıyla ilaç kullanan ve doktor olan hastaya trombolitik tedavi planlandı ancak onay alınamadı ve heparin infüzyonuna geçildi. Oksijen tedavisine cevap alındı. Hastanın genel durumu düzeldi ve oral warfarin tedavisi başlandı. Genetik risk faktörleri planlanarak taburcu edildi. MTHFR 677 mutasyonu saptandı. 50
57 Cevaplar Olgu 12 İlaç Yükleme dozu İnfüzyon dozu Önerilen tedavi süresi Streptokinaz IU IU/saat 24 saat 30 dk Doku plazminojen Gerekmiyor 50 mg/saat 2 saat aktivatörü Tablo 1: Masif PTE de trombolitik tedavi MASİF PULMONER TROMBEMBOLİZM KUŞKUSU (Hipotansiyon ± şok) Klinik kuşku yüksek Antikoagülan başlanır* EKOKARDİYOGRAFİ POZİTİF NEGATİF Alt Ekstremite Venöz Doppler USG** NEGATİF POZİTİF Trombolitik Tedavi*** Spiral BT Masif PTE Dışlanır Diğer nedenler araştırılır (-) (+) Masif PTE dışlanır Resim 2: Masif pulmoner trombemboliz algoritması. 51
58 Olgu 12 Cevaplar Mutlak kontrendikasyonlar Aktif kanama varlığı Son bir ay içinde geçirilmiş spontan intrakraniyal kanama Göreceli kontrendikasyonlar İki ay içinde geçirilmiş serebrovasküler olay, intraspinal veya intrakraniyal kanama/cerrahi Aktif intrakraniyal hastalık (anevrizma, vasküler malformasyon, malignite) Altı ay içinde geçirilmiş majör kanama Kontrol altına alınamamış hipertansiyon (sistolik >200 mmhg, diastolik >110 mmhg) Kanama diyatezi (kronik renal veya hepatik hastalık) On gün içinde majör cerrahi, kompresse edilemeyen organ ponksiyonu, organ biyopsisi, cerrahi doğum Yakında geçirilmiş majör veya minör travma (kardiyopulmoner resüsitasyon dahil) İnfektif endokardit Gebelik Hemorajik retinopati Perikardit Anevrizma Tablo 2: Trombolitik tedavi kontrendikasyonları Trombolitik tedavi hemodinamik bozukluk saptanan masif emboli, hipotansiyon olmaksızın; seçilmiş yüksek riskli hastalarda (ciddi hipoksemi, geniş perfüzyon defektlerinin varlığı, sağ ventrikül disfonksiyonu, sağ ventrikülde serbest trombüs ve foramen ovale açıklığı varlığı, kardiyak biyomarkırları yüksek olanlar) tercih edilmelidir. Trombolitik ilaçlar ve uygulama şekilleri Tablo 1 de, Trombolitik tedavi kontrendikasyonları Tablo 2 de görülmektedir. Önceden heparin başlanan ve trombolitik tedavi nedeni ile daha sonra heparin kesilen hastalarda trombolitik ilaç infüzyonu tamamlandıktan sonra aptt kontrolü yapılır. aptt normalin üst sınırının iki katından az ise; yükleme dozu yapılmaksızın 18 U/kg/sa dozunda heparin tedavisine başlanmalıdır. Eğer aptt değeri söz edilen sınırı aşmış ise aptt ölçümü her dört saatte bir tekrarlanmalı ve istenen değerine geldiğinde heparin tekrar başlanmalıdır. Kanama, ateş, alerjik reaksiyonlar, bulantı, kusma, miyalji, baş ağrısına neden olabilir. Ciddi kanama varlığında; infüzyon kesilmeli ve kriyopresipitat (10 Ü başlangıç dozundan sonra fibrinojen düzeyine bakılır. <1.0 g/l ise 10 Ü daha uygulanır), taze donmuş plazma, trombosit süspansiyonu, antifibrinolitik ilaçla müdahale edilmelidir. 52
59 Cevaplar Olgu 12 KAYNAKLAR 1. British Thoracic Society Standards of Care Committee Pulmonary Embolism Guideline Development Group. British Thoracic Society Guidelines for the management of suspected acute pulmonary embolism. Thorax 2003; 58: Ulusal venöz tromboembolizm profilaksi ve tedavi kılavuzu Yayınlayan: Cortex İletişim Hizmetleri A.Ş. Basım: Diasan Basım Form Matbaacılık San. Tic. A.Ş Klinik İnciler: Günümüzde çoğu kurumda BT anjiyografi pulmoner emboli şüphesinde nihai tanısal yöntem olarak kabul edilmektedir. Masif ve submasif pulmoner embolide sağ ventrikül disfonksiyonu gelişebilir. Bu hastalarda mortalite oldukça yüksektir. Trombolitik tedavi hemodinamik bozukluk saptanan masif emboli olgularında tercih edilmelidir. 53
60 Radyolojik İnciler A B Alt zonlarda periferik subplevral alanlarda retiküler opasiteler bulunan bir hastada plevraya paralel çizgisel dansiteler görülüyorsa (oklar, Resim A) asbestozis düşünülmelidir. Plevrada asbeste bağlı değişikliklerin olması bu olasılığı artırır. Bu hastada paravertebral plevrada asbest plakları ve diffüz plevral kalınlaşma görülüyor (oklar, Resim B). 54
61 Akciğer kanseri tanısı olan ve radyoterapi alan hasta... Olgu 13 Altmış iki yaşında kadın hasta 1 ay önce başlayan kuru öksürük ve nefes darlığı şikayetleri ile başvurdu. On yıldır hipertansiyon tanısı bulunan hastanın 30 paket/yıl sigara öyküsü mevcuttu. Yaklaşık 1 yıl önce akciğer kanseri tanısı alan hastaya kemoterapi ve 2 ay önce de sağ hemitoraksa radyoterapi uygulandığı öğrenildi. Fizik muayenede vital bulgular stabildi, solunum sistemi muayenesinde bilateral bazallerde raller duyuldu. Hemogram, kan biyokimyası ve CRP düzeyi normal olan hastanın arter kan gazı incelemesinde ph: 7.38, PaCO 2 : 38.9 mmhg ve PaO 2 : 57.8 mmhg olarak saptandı. Olgunun ANA, ANCA, RF ü içeren immün belirteçlerinde anormallik saptanmadı. Solunum fonksiyon testinde FVC: %98, FEV 1 : %87 oran 83, difüzyon testinde DLCO %64 olarak bulundu. PA akciğer grafisi Resim 1 de, Toraks BT si Resim 2 de gösterildi. Resim 1 Resim 2 A Resim 2 B Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Uzm. Dr. Aydın Çiledağ, Prof. Dr. Akın Kaya 55
62 Olgu 13 Cevaplar 1: Akciğer grafisinde radyasyona bağlı akciğer değişiklikleri ilk olarak radyoterapinin başlangıcından ay sonra ortaya çıkar ve 3-4 ayda zirve yapar. İlk değişiklikler, bu hastada da görüldüğü gibi, radyoterapi uygulanmış bölgede damar işaretlerini silen yaygın bir puslanmadır. Dağınık konsolidasyonlar ortaya çıkar, bu konsolidasyonlar geometrik alanlar oluşturacak şekilde birleşebilir. Değişikliklerin anatomik sınırlara uymaması, fissürleri geçerek diğer loblara uzanması karakteristik bir özelliktir. Zamanla fibrozis gelişir ve akciğer kontrakte olur. Fibrozisin gelişmesiyle opasiteler Resim 1 Resim 2A Resim 2B Resim 2C Resim 1: PA akciğer grafisinde sağ akciğerde sağ hilus ve kalbin sağ kenarı üzerine süperpoze kitle lezyonu görülüyor (okbaşları). Sağ akciğerin alt zonunda sınırları belirsiz, puslu, yaygın opasite dikkati çekiyor. Resim 2A: Akciğer penceresindeki BT kesitinde sağ alt lobda düzensiz kenarlı kitle görülüyor. Sağ akciğerin dansitesi genel olarak sola göre artmış. Ayrıca orta lobda konflüen buzlu cam opasitesi var. Resim 2B: Daha yukarı düzeyden geçen kesitte orta lobdaki buzlu cam opasitelerinin yamalı bir dağılım gösterdiği izleniyor. Resim 2C: Hastanın 5 ay önceki BT sinde sağ akciğerde sadece kitle görülüyor, diğer bulgular yok. 56
63 Cevaplar Olgu 13 çizgisel ve retiküler bir hal alır. Hacim kaybına bağlı olarak fissürler ve hilus yer değiştirebilir. BT radyasyona bağlı değişikliklerin gösterilmesinde akciğer grafisinden daha duyarlıdır. Akut pnömonitis evresinde bu hastada da olduğu üzere, radyoterapi uygulanmış alanda bazıları ayrık, bazıları konflüen buzlu cam opasiteleri ve konsolidasyonlar gelişir. Akciğer grafisindeki gibi lezyonların coğrafi dağılım göstermesi, anatomik sınırlara saygı göstermemesi tipiktir. Fibrozisin gelişmesi ile beraber akciğer opasiteleri daha çizgisel bir hal alır, hacim kaybı oluşur, bronşlar fibrozis nedeniyle genişler. Radyasyona bağlı akciğer değişiklikleri klasik olarak radyasyon portalının sınırları içerisinde görülür. Bu nedenle uygulanan tekniğe bağlı olarak ya tümörün hemen çevresinde ya da tümöre yakın akciğer alanlarındadır. Özellikle ilerleyen fibrozis aşamalarında radyoterapi değişiklikleri ile normal akciğer arasında çizgisel demarkasyon hatları görülür. Mediastene radyoterapi uygulanmış hastalarda (örneğin; lenfoma hastaları) bilateral paramediastinal bölgelerde, daha lateraldeki normal akciğer alanlarından düz çizgilerle ayrılan fibrozis alanları görülür. Radyasyona bağlı en sık değişiklikler akciğerlerde görülür, ama akciğerlerin dışında plevrada (effüzyon, çok nadiren pnömotoraks şeklinde), kalpte (genellikle perikardiyal effüzyon şeklinde), özofagusta (genellikle özofajit şeklinde), özellikle meme kanseri için uygulanan tanjansiyel radyoterapilerde bölgesel kostalarda (sklerotik kemik nekrozları şeklinde) da değişiklikler gelişebilir. 2: Hastada ateş, prodüktif öksürük, lökositoz, CRP yüksekliği gibi infeksiyöz süreçlerle uyumlu klinik ve laboratuvar bulguların olmaması ve radyasyon pnömonitisi ile uyumlu radyolojik ve klinik bulguların varlığı nedeniyle radyasyon pnömonitisi düşünüldü. Olguya 40 mg/ gün metilprednizolon tedavisi başlanarak takibe alındı. Radyasyon pnömonitisi ve fibrozisi torasik radyoterapinin en önemli ve sık komplikasyonlarıdır. Radyasyon pnömonitisi, kemoterapi ile eş zamanlı ve yoğun radyoterapi sırasında da gelişebilmesine rağmen, sıklıkla radyoterapi sonrası 6 hafta-6 ayda ortaya çıkar ve tüm akciğerde veya akciğerin bir bölümünde diffüz akut/subakut akciğer hasarı şeklinde kendini gösterir. Olguların çoğu, radyolojik anormallikler sık olmasına rağmen asemptomatiktir. Ağır radyasyon pnömonitisi insidensi %5-15 civarındadır. Benzer tedavi rejimi uygulananan hastalarda hastalık ağırlığı farklı olarak görülebilmektedir. En önemli risk faktörü, radyoterapinin uygulandığı normal akciğer dokusu miktarı gibi görünmektedir. Total doz, tümör lokalizasyonu (alt loblarda risk daha fazla), eş zamanlı kemoterapi uygulanması (özellikle antrasiklinler, metotreksat, bleomisin ve mitomisin), tedavi öncesi düşük pulmoner fonksiyon, ileri yaş, sigara diğer risk faktörleridir. Hasarın ortaya çıkması için geçen latent period uygulanan doza bağlı olup, doz ne kadar yüksekse latent period o kadar kısadır. Radyolojik olarak, radyoterapi alanı dışında infiltrasyon bulunması, radyasyon pnömonitisini dışlamamakla birlikte tanıdan uzaklaştırabilir. Klasik radyasyon pnömonitisinde hasar radyoterapi uygulanan bölge ile sınırlıdır. Bu alanın dışında ortaya çıkan hasarın aşırı duyarlılık reaksiyonu sonucu geliştiği düşünülmektedir. İnfeksiyöz nedenler, primer hastalığın progresyonu (özellikle lenfanjitik yayılım), ilaç reaksiyonları ve konjestif kalp yetmezliği ayırıcı tanıda düşünülmesi gereken patolojiler olup, öykü tanıya önemli katkıda bulunur. Dispne en sık semptomdur, öksürük, ateş, plöretik göğüs ağrısı bulunabilir. Hafif vakalarda destek tedavisi önerilirken, semptomatik ve ağır hastalarda steroid tedavisi gerekir mg/kg/gün prednizolon ya da eş değeri bölünmüş dozlarda uygulanabilir. Tedaviye yanıt alınıp hasta stabilize olduktan sonra doz azaltılmalıdır. Genellikle steroid tedavi- 57
64 Olgu 13 Cevaplar sine iyi yanıt alınırken, yanıtsızlık prognozun kötü olduğunu gösterir. Sunulan olguda da, nefes darlığı, arter kan gazında hipoksemi ve solunum fonksiyon testinde DLCO değerinde azalma olması nedeniyle steroid tedavisi başlandı. Olgunun Toraks BT sinde ayrıca nonspesifik interstisyel pnömoni ile uyumlu bulgular da mevcuttu ve steroid tedavisinden bu nedenle de fayda görebileceği düşünüldü. KAYNAKLAR 1. Roberts KP, Rockwell S. Radiation pneumonitis. In:Fishman AP (ed). Fishman s pulmonary disease and disorders vol 1. 4th edition. New York, Mc- Graw-Hill 2008: Graves PR, Siddiqui F, Anscher MS, Movsas B. Radiation pulmonary toxicity: from mechanisms to management Semin Radiat Oncol 2010; 20: Provatopoulou X, Athanasiou E, Gounarisi A. Predictive Markers of Radiation Pneumonitis. Anticancer Res 2008; 28: Klinik İnciler: Radyasyon pnömonitisi ve fibrozisi torasik radyoterapinin en önemli ve sık komplikasyonlarıdır. Akciğer grafisinde radyasyona bağlı akciğer değişiklikleri ilk olarak radyoterapinin başlangıcından ay sonra ortaya çıkar ve 3-4 ayda zirve yapar. Hafif vakalarda destek tedavisi önerilirken, semptomatik ve ağır hastalarda steroid tedavisi gerekir mg/kg/gün prednizolon ya da eş değeri bölünmüş dozlarda uygulanabilir. 58
65 Kuru öksürüğü olan hasta ve anormal akciğer grafisi... Olgu 14 Altmış üç yaşında erkek hasta, yaklaşık 4 ay önce başlayan kuru öksürük şikayeti ile başvurdu. Ek hastalık ve ilaç kullanım öyküsü yoktu. Fizik muayenede ve laboratuar incelemede patoloji saptanmadı. Arter kan gazı ve solunum fonksiyon testi normaldi. PA akciğer grafisi Resim 1 de, Toraks BT Resim 2 de gösterildi. Resim 1 Resim 2 A Resim 2 B Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Uzm. Dr. Aydın Çiledağ, Prof. Dr. Numan Numanoğlu 59
66 Olgu 14 Cevaplar Resim 1 Resim 2A f Resim 2B Resim 2C kc f kc f Resim 1: PA akciğer grafisinde sağ kardiyofrenik sinüste perikardiyak yağ yastığına bağlı olabilecek düşük dansitede bir opasite görülüyor (yıldız). Bu opasitenin daha medialinde daha dens, düzgün ve konveks kenarlı ikinci bir opasite saptanıyor (okbaşı). Resim 2A-C: BT kesitlerinde orta mediastenin alt bölümüne abdominal yağ dokusu (yıldız), karaciğerin sol lobunun bir kısmı (kc) ve mide fundusunun (f) uzandığı izleniyor. PA grafide okbaşları ile gösterilen konveks çizginin nedeni hiyatus hernisi nedeniyle yer değiştirmiş azigoözofageal reses olmalıdır. Ayrıca önde sağ parakardiyak bölgede perikardiyak yağ dokusunun görece fazla olduğu göze çarpıyor. Bu BT bulgusu PA grafide yıldız işareti ile gösterilen düşük dansiteli sağ kardiyofrenik opasiteyi temsil etmektedir. 1: Hiyatus hernileri radyografi ve BT lerde nispeten sıkça görülen tesadüfi bulgulardır. Bu hastada olduğu gibi bazen semptomatik olabilirler. Hiyatus hernileri akciğer grafilerinde retrokardiyak bölgede anormal bir opasite şeklinde görülür. Bu retrokardiyak kitle içerisinde hava-sıvı seviyesi bulunabilir. Hiyatus hernileri azigoözofageal resesin konturunda değişikliğe yol açabilir. Normalde azigoözofageal resesin alt bölümü düz veya sola deviyedir. Hiyatus hernisi varlığında bu çizginin alt bölümünde sağa doğru konveks olan bir itilme oluşabilir. Bazı büyük hiyatus hernileri bu olguda olduğu gibi kalp sınırlarının dışına taşabilir, parakardiyak bir opasite oluşturabilir. Hatta kardiyomegali ile karıştırılabilir. Ancak büyük hiyatus hernilerinde genellikle bulunan hava-sıvı seviyesi 60
67 Cevaplar Olgu 14 Kronik Öksürük Araştır tedavi et Bir neden düşündürürse Öykü Fizik muayene Akciğer grafisi Sigara ACEI Kesilecek Yanıt yok Üst hava yolu öksürük sendromu (ÜHÖS) Ampirik tedavi Astım Solunum fonksiyon testi, reversibilite, bronş provokasyonu veya ampirik tedavi Nonastmatik eozinofilik bronşit (NAEB) Balgam eozinofili veya ampirik tedavi Gastroözefageal reflü (GÖR) Ampirik tedavi Yanıt yok Yanıt yok İleri tetkikler 24 saat ph monitörizasyonu Baryumlu özefagus grafisi Sinüs grafileri HRCT Bronkoskopi Ekokardiyografi Çevresel değerlendirim Diğer nadir kronik öksürük nedenlerine yönelik tetkikler Şekil 1: Kronik öksürük tanı ve tedavi algoritması. 61
68 Olgu 14 Cevaplar diğer retrokardiyak kitlelerden ve kardiyomegaliden ayrımda işe yarayabilir. Hiyatus hernileri iki tipe ayrılır: kayıcı hiyatus hernisi ve paraözofageal herni. Kayıcı hernide özofagogastrik bileşke mediastendedir. Diyafram krusunun alt özofagus sfinkteri üzerindeki sınırlayıcı etkisi ortadan kalktığı için reflü ve buna bağlı yakınmalar oluşabilir. Paraözofageal hernide özofagogastrik bileşke normal yerindedir. Mediastene herniye olan mide fundusu özofagusun yanında izlenir. Paraözofageal herni kayıcı herniye göre çok daha nadirdir, ancak volvulus ve inkarserasyon gibi acil ve yaşamı tehdit edebilecek komplikasyonlara daha sık neden olur. BT hiyatus hernisi tanısında rutin olarak kullanılan bir görüntüleme yöntemi değildir, ancak hiyatus hernileri BT ile saptanabilir. Bu hastaların bazılarında hiyatustan mide fundusunun yanı sıra bir miktar yağ dokusu da yukarıya çıkar. Nadiren, bu hastada da olduğu gibi, herniye olan yağ dokusu miktarı çok fazladır. Hiyatus hernisinde mide ve yağ dokusunun dışında bu hastada olduğu şekilde karaciğerin de bulunması oldukça nadirdir. Hiyatus hernisinin tanısında nihai yöntem üst gastrointestinal sisteme yönelik baryumlu çalışmalardır. 2: Olgu kronik öksürük etyolojisi araştırılmak üzere tetkik edildi. Postnazal akıntı şikayeti ve sinüs grafisinde sinüzit ile uyumlu bulgu yoktu. Atopi öyküsü ve astımla uyumlu klinik bulguları olmayan hastada radyolojik olarak özefagus ve karaciğer herniasyonu saptandı ve ayrıca gatroözefagial reflü (GÖR) ile uyumlu semptomları da olması nedeniyle kronik öksürük reflüye bağlandı. Medikal tedavisi düzenlenerek genel cerrahi konsültasyonu planlandı. Sekiz haftadan daha uzun süren öksürük kronik öksürük olarak tanımlanır. Kronik öksürük pek çok nedenle ortaya çıkabilir. Kronik öksürüğün tanısı, ayırıcı tanıda düşünülmesi gereken hastalık listesinin uzun olması nedeniyle akut ve subakut öksürüğe göre daha zordur. Şekil 1 de kronik öksürük tanı ve tedavisi ile ilgili algoritma gösterilmiştir. Erişkinlerde kronik öksürüğün en sık nedenleri anjiokonverting enzim inhibitörü (ACEİ) kullanımı, üst hava yolu öksürük sendromu (ÜHÖS), nonastmatik eozinofilik bronşit, gastroözefagial reflü (GÖR), astım, sigara ve diğer irritanlara maruziyet iken, daha az sıklıkta bronşektazi, post-infeksiyöz öksürük, yabancı cisim aspirasyonu, akciğer kanseri, akciğer absesi, sarkoidoz, tüberküloz ve psikojenik öksürüktür. Sigara içmeyen ve normal akciğer grafili erişkinlerin çoğunda kronik öksürük nedeni ÜHÖS, astım veya GÖR dür. Ayrıca nonastmatik eozinofilik bronşit de sık nedenlerden biridir. Astım, GÖR ve ÜHÖS patojenik triad olarak adlandırılır ve erişkin hastaların yaklaşık %90 ında kronik öksürüğün etyolojisinden sorumludur. Kronik öksürük şikayeti olan hastaların %10-12 sinde öksürüğün nedeni GÖR dür. GÖR de öksürük çeşitli mekanizmalarla gelişebilir. Mikro ve makroaspirasyonların yanı sıra daha sık olarak özefagus distalinde öksürük refleksinin afferent yolunun uyarılması sonucu öksürük ortaya çıkar. Başlıca semptomları mide yanması, ekşime, boğaza doğru ekşi-acı su gelmesi (regürjitasyon) olup hastaların bir kısmında asemptomatik seyredebilir. Tedavide diyet, kilo verme ve yatak başının yükseltilmesi gibi öneriler ile birlikte yüksek doz proton pompa inhibtörleri (omeprazol mg veya eşdeğeri) günde iki doz şeklinde en az sekiz hafta süre ile verilmelidir. Medikal tedavinin yetersiz kaldığı olgularda cerrahi tedavi düşünülmelidir. KAYNAKLAR 1. Pratter MR, Brightling CE, Boulet PL Irin RS. An Empiric Integrative Approach to the Management of Cough. Chest 2006; 129: Palombini PC, Villanova CAC, Araujo E, et al. A pathogenic triad in chronic cough:asthma, postnasal drip syndrome and gastroesophagal reflux disease. Chest 1999; 116: Klinik İnciler: Hiyatus hernileri radyografi ve BT lerde nispeten sıkça görülen tesadüfi bulgulardır. Sekiz haftadan daha uzun süren öksürük kronik öksürük olarak tanımlanır. Kronik öksürük şikayeti olan hastaların %10-12 sinde öksürüğün nedeni GÖR dür. 62
69 Plevra ve perikart sıvılı genç hasta... Olgu 15 Otuz altı yaşında erkek hasta 1 aydır olan plöretik tarzda göğüs ağrısı, öksürük şikayetleri ile başvurdu. Ek hastalık öyküsü yoktu. Fizik muayenede genel durum iyi, vital bulgular stabil, solunum sistemi muayenesinde her iki kostofrenik sinüs kapalı olarak saptandı. Laboratuar incelemesinde hemogram ve kan biyokimyası normal, sedimentasyon ve CRP düzeylerinde artış bulundu. Olguya ait PA akciğer grafisi Resim 1 de, toraks BT si Resim 2 de gösterildi. Resim 1 Resim 2 Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Akın Kaya 63
70 Olgu 15 Cevaplar 1: Bir çok hastalıkta perikardiyal effüzyon plevral effüzyon ile beraber görülebilir. Bu hastalıkların başlıcaları konjestif kalp yetmezliği, metastatik malignansiler, kollajen vasküler hastalıklar, kalp cerrahisi sonrası, miyokard infarktüsü ve enfeksiyonlardır. Bu hastada radyografik olarak konjestif kalp yetmezliğini düşündüren kardiyomegali, akciğer ödemi gibi bulgular yoktur. Resim 1 Resim 2 Resim 1: PA akciğer grafisinde sağ ve sol kostofrenik sinüslerin minimal küntleştiği görülüyor. Akciğer alanlarında anormallik gözlenmiyor. Mediasten, kalp büyüklüğü, hiluslar normal görünümde. Resim 2: Kalp düzeyinden geçen BT kesitinde sağ ve sol taraflarda az miktarda plevral effüzyon saptanıyor (uzun oklar). Perikardda da effüzyon görülüyor (kısa oklar). Perikardiyal effüzyona en sık yol açan malignansiler primer perikardiyal neoplaziler (mezotelyoma gibi); akciğer, meme, gastrointestinal sistem tümörleri, melanom metastazları; lösemi ve lenfoma tutulumlarıdır. Bu hastada herhangi bir primer kanser tanısı bulunmamaktadır. Akciğer alanlarında primer akciğer kanserini düşündürecek özellik yoktur. Mediasten ve hiluslarda da lenfoma ya da lösemiyi düşündürecek genişleme bulunmamaktadır. Perikardiyal ve plevral effüzyon bazı bağ dokusu hastalıklarında görülebilir. En sık perikardiyal effüzyon oluşturan bağ doku hastalıkları arasında sistemik lupus eritematozus, romatoid artrit, skleroderma, mikst bağ doku hastalıkları sayılabilir. Perikardiyal ve plevral effüzyon varlığında klinik ve laboratuar olarak bu hastalıkların araştırılması gerekir. Miksödem ve böbrek yetmezliğinde de perikardiyal ve plevral effüzyon görülebilir. Bir dizi enfeksiyonda perikardiyal effüzyon gelişebilir. Viral enfeksiyonlar, mantar enfeksiyonları ve tüberküloz bunlar arasında sayılabilir. Tüberküloza bağlı plevral effüzyonda akciğerde radyografik olarak odak bulunmayabilir. Tüberküloz plevral effüzyonları serbest olabilecekleri gibi ampiyem tarzında loküle effüzyonlar şeklinde de olabilirler. Plevra bu hastadan farklı olarak çoğu olguda kalınlaşır; böyle durumlarda primer veya metastatik plevral hastalıktan ayırt etmek zor olur. Tüberküloz perikarditte çoğu hastada eşlik eden plevral effüzyon da vardır. Tüberküloz perikarditlerde perikard bu hastada olduğu gibi genellikle kalınlaşır. Perikardın kalınlığı 3 mm veya daha fazladır. Tüberküloz perikarditin temel bulgusu perikardiyal kalınlaşmadır, ancak hastaların %20 sinde perikardiyal efüzyon da bulunur. Tüberküloz perikardite eşlik eden plevral effüzyonlar tipik olarak bilateraldir (olgumuzda olduğu şekilde). Tüberküloz perikarditte mediastinal lenfadenopati de bulunabilir. 2: Olguda bilateral plevral efüzyon ve az miktarda perikardiyal efüzyon ve kalınlaşma saptandı. İmmün belirteçlerinde patoloji ve klinik olarak 64
71 Cevaplar Olgu 15 da immünolojik hastalık ile uyumlu bulgu yoktu. Tanısal torasentez yapıldı. Light kriterlerine göre eksüda ile uyumlu olarak değerlendirildi. Plevral sıvı gram boyasında mikroorganizma saptanmadı ve kültürde üreme olmadı. Plevral sıvı ARB ve PCR negatifti. Plevral sıvnın sitolojik incelemesinde lenfositik inflamasyon bulguları saptandı. Serum ADA 29 IU/L (N:5-35IU/L), plevral ADA 55 IU/L (N:<30IU/L) olarak bulundu. Balgam ARB negatifti ve hasta mevcut klinik-radyolojik ve laboratuar bulgular ile tüberküloz plörezi kabul edilerek 4 lü antitüberküloz tedavi başlandı. Tedavinin 2. ayında klinik ve radyolojik düzelme izlendi (Resim 3). Tüberküloz plörezisi (TP), akciğer dışı TB formu olarak kabul edilmekte ve akciğer dışı TB lar içinde lenf bezi tutulumundan sonra ikinci sıklıkta görülmektedir. Birçok ülkede eksüdatif plevral efüzyonların en sık nedeni TP dir. TP, genellikle akciğer parankimindeki subplevral yerleşimli kazeöz odağın rüptürü ile tüberküloz antijenlerinin plevral boşluğa ulaşması ve bunu takiben duyarlı CD4 T lenfositler tarafından yönetilen gecikmiş tip aşırı duyarlılık reaksiyonu sonucu gelişir. TP, hem primer TB hem de reaktivasyon TB sırasında da gelişebilmektedir. Resim 3: İki aylık antitüberküloz tedavi sonrası toraks BT de plevral ve perikardiyal efüzyonun kaybolduğu görülüyor. TP tanısında kullanılan konvansiyonel testler, plevral sıvı veya plevral biyopsi örneğinin TB basili yönünden mikroskopik değerlendirilmesi, mikobakteriyel kültür ve plevra biyopsisinin granülomatöz inflamasyon yönünden histopatolojik incelemesi olarak sıralanabilir. TP nin kesin tanısı TB basilinin plevral sıvı ya da plevral biyopsi örneğinde gösterilmesi veya kültürde üretilmesi ile konulur. Mikroskopik inceleme hastaların %10 undan azında pozitiftir. Plevral sıvı kültürünün mikroskopik incelemeye göre sensitivitesi daha yüksektir. Plevral sıvı kültür pozitifliği %10-70 arasında değişmekle birlikte birçok seride %30 dan düşük olarak saptanmıştır. Plevra biyopsisi alındığında mutlaka biyopsi materyalinin mikroskopik incelemesi ve kültürü yapılmalıdır. Plevra biyopsi mikroskopik incelemesi hastaların yaklaşık %30 unda, kültürü ise %55-80 inde pozitiftir. Tanıda bir diğer yöntem plevra biyopsisinde kazeifiye granülomatöz inflamasyonu saptamaya yönelik histopatolojik incelemedir ve %50-90 arasında değişen pozitiflik oranları bildirilmektedir. Torakoskopi ve torakoskopik biyopsinin tanısal değeri kapalı biyopsiye göre daha fazladır. Hastalığın başlangıç dönemi dışında sıvıda lenfosit hakimiyeti bulunur. Hastaların %90 ından fazlasında lenfositler, lökositlerin %50 sinden fazlasını ve lenfositlerin çoğunu T lenfositler oluşturur. Plevral sıvı ve biyopsisinin mikroskopik değerlendirmesi ve kültürü ile histopatolojik incelemenin kombinasyonu, mevcut tanı yöntemleri arasında en duyarlı yöntemdir, ancak bu kombinasyon bile hastaların %15-20 sinde sonuç vermemektedir. Bu nedenle, son yıllarda TP tanısında birçok yeni, daha az invaziv, hızlı sonuç veren testler ve biyobelirteçler değerlendirilmiştir: 1. Nonspesifik inflamatuvar ve immün yanıt belirteçleri (ADA, neopterin, leptin, lizozim, sitokinler, kompleman aktivasyonu, hücre alt tipleri, diğer) 2. Spesifik immün yanıt belirteçleri (QuantiFERON- TB assay, T-SPOT.TB assay, QuantiFERON-TB Gold ve QuantiFERON-TB Gold (In-Tube metod)) 3. Nükleik asit amplifikasyon testleri 4. Testlerin kombinasyonuna dayalı skorlama sistemleri 65
72 Olgu 15 Cevaplar ADA, adenozinin inozine dönüşümünü katalize eden bir enzimdir ve aktive lenfositler, makrofajlar ve nötrofillerden salgılanan bir nonspesifik inflamasyon belirtecidir. TP de plevral sıvıda ADA düzeyi artmaktadır. İlk kez 1978 de TP de ADA düzeyinin arttığı bildirildikten sonra, TP de ADA nın tanısal değerini saptamaya yönelik birçok çalışma yapılmıştır. Plevral sıvı ADA düzeyinin 70 U/L nin üzerinde olması yüksek olasılıkla TB u düşündürürken 40 U/L nin altında olmasının TB u neredeyse ekarte ettiği bildirilmektedir. Bununla birlikte düşük ADA düzeyi TP tanısını kesinlikle ekarte etmemektedir. Özellikle hastalığın başlangıç döneminde alınan sıvıda ADA düşük düzeyde saptanmakta olup tekrarlayan torasentezlerde düzeyin arttığı görülebilmektedir. Ancak persistan düşük plevral sıvı ADA düzeylerinin TP tanısını ekarte ettiği düşünülmektedir. Plevral sıvıda ADA düzeyi, TP dışında lenfoma, ampiyem, romatoid artrit, maligniteler ve intrasellüler infeksiyonlarda da artmaktadır. TP tanısında ADA nın değeri ülke koşullarına göre değişir. ADA nın negatif veya pozitif prediktif değeri hastalık prevalansına bağlıdır. Prevalansın düşük veya orta olduğu ülkelerde negatif prediktif değerin yeterli, pozitif prediktif değerin ise düşük olduğu, buna karşın prevalansın yüksek olduğu ülkelerde pozitif prediktif değerin %99 lara ulaştığı bildirilmiştir. TP prevalansının yüksek olduğu bölgelerde 35 yaşın altında, malignite kuşkusu olmayan, klinik olarak TB düşünülen ve ampiyemin ekarte edildiği hastalarda yüksek plevral sıvı ADA düzeyinin (>47 U/L) antitüberküloz tedavi başlanması için yeterli olduğu ve plevral biyopsiye gerek kalmayabileceği bildirilmektedir. Tüberküloza bağlı perikardiyal efüzyon sıklıkla komşu lenf nodlarından yayılım ve daha nadir olarak da hematojen yayılım sonucu gelişir. Bu olguda perikardiyal efüzyona yönelik tanısal işlem yapılmadı, ancak tedaviyle düzelmesi nedeniyle perikardiyal efüzyonun da tüberküloza sekonder olduğu düşünüldü. KAYNAKLAR 1. Gopi A, Madhavan SM, Sharma S, Sahn S. Diagnosis and treatment of tuberculous pleural effusion in Chest 2007; 131: Greco S, Girardi E, Masciengelo R, Capoccetta GB, Saltini C. Adenosine deaminase and interferon- measurements for the diagnosis of tuberculous pleurisy: a meta-analysis. Int J Tuberc Lung Dis 2003; 7: Valdes L, Alvarez D, San Jose E, et al. Value of adenosine deaminase in the diagnosis of tuberculous pleural effusions in young patients in a region of high prevalance of tuberculosis. Thorax 1995; 50: Klinik İnciler: TP prevalansının yüksek olduğu bölgelerde 35 yaşın altında, malignite kuşkusu olmayan, klinik olarak TB düşünülen ve ampiyemin ekarte edildiği hastalarda yüksek plevral sıvı ADA düzeyinin (>47 U/L) antitüberküloz tedavi başlanması için yeterli olduğu ve plevral biyopsiye gerek kalmayabileceği bildirilmektedir. Tüberküloz perikarditte çoğu hastada eşlik eden plevral effüzyon da vardır. Perikardiyal ve plevral effüzyon bazı bağ dokusu hastalıklarında görülebilir. 66
73 Horlama, tanıklı apne yakınmaları olan bayan hasta Olgu 16 Kırk dokuz yaşında kadın hasta, 3-4 yıldır devam eden horlama, tanıklı apne yakınmaları ile başvurdu. Hastanın özellikle sabahları daha fazla olan baş ağrısı mevcut idi. Hastaya, uykusunu nasıl değerlendirdiği sorulduğunda, genel olarak oldukça rahatsız bir uykusunun olduğunu, gece boyu uyumakta çok zorlandığını, sabahları hiç dinlenemeden kalktığını ve bazen uykudan boğulma hissi ile uyandığını ifade etti. Mersin de yaşayan hastanın epworth uykululuk ölçeği (ESS) 14 idi. Fizik muayenesinde; boy: 157 cm, kilo: 86 kg, BMİ: 34.9 kg/m 2, uyanıklık Sp0 2 : %95 olup, obezite dışında patolojik bulgu saptanmadı. Hastanın özgeçmişinde, bilinen herhangi bir hastalığı ile kullandığı ilaç ve zararlı madde yoktu. Obstrüktif uyku apne sendromu (OUAS) ön tanısıyla hastaya polisomnografik inceleme yapıldı (Şekil 1). Demographics and Medical History Name AB Age 49 BMI 34.9 CM 157 KG 86 Study ID 115 Scoreset 1082 Sex Female Indication for PS Horlama, Tanıklı apne, GAUH Sleep Summary Time In Bed Minutes Percent of SPT in Stage Wake 24.2 Percent Sleep Period Time Minutes Percent of TST in Stage Percent Total Sleep Time Minutes Percent of TST in Stage Percent Sleep Onset 20.5 Minutes Percent of TST in Stage Percent Sleep Efficiency 70 Percent Percent of TST in Stage Percent Sleep Disruption Events Count Index Percent of TST in Stage REM 2.4 Percent Arousals Awakenings Arousals + Awakenings Respiration Summary By Event Classification Central Mixed Obstructive Count Mean Dur Range Dur Count Mean Dur Range Dur Count Mean Dur Range Dur Apneas, NREM Apneas, REM Apneas, Total Hypopneas, NREM Hypopneas, REM Hypopneas, Total Event Statistics Total With Arousal With Awakening Count Index Count Index Count Index Apneas, Total Hypopneas, Total Events (Apnea + Hypopnea) By Body Position Non-Supine Supine Total Non-Supine Supine Total Apnea Index, NREM A + H Index, NREM Apnea Index, REM A + H Index, REM Apnea Index, Total A + H Index, Total Hypopnea Index, NREM Sleep Time in Position, Minutes Hypopnea Index, REM Hypopnea Index, Total Şekil 1: Hastanın ilk gece PSG incelemesinin sonucu. Sorular: 1. Uyku çalışmasını yorumlayalım. Tanınız nedir? 2. Böyle bir hastada öncelikli olarak neler yapılması gereklidir? 3. Bu hastanın tedavisini nasıl düzenlemeliyiz? Hazırlayan: Doç. Dr. Banu Gülbay 67
74 Olgu 16 Cevaplar 1: Hastada Apne/Hipopne İndeksi (AHİ): 45/sa olup, santral apnelerin sık izlendiği (gece boyu 54 adet santral apne mevcut) ağır obstrüktif uyku apne sendromu (OUAS) bulunmaktadır. Arousal indeksi: 16.9/sa (>10/sa) idi. Raporda izlenmemekle birlikte hastanın gece boyu en düşük Sp0 2 değeri %77 olup, hasta gecenin %36.8 ni Sp0 2 <%89 olarak geçirmiştir (noktürnal oksijen desatürasyonu var). Tanımlar: Apne, ağız ve burunda hava akımının 10 saniye veya daha fazla süreyle kesilmesidir. Apneler; obstrüktif, santral ve mikst olmak üzere üç grupta toplanırlar. Solunum çabasının sürmesine rağmen ağız ve burunda hava akımının olmamasına obstrüktif, hem solunum çabasının hem de hava akımının olmamasına santral, başlangıçta santral tipte olan apnenin, solunum çabasının başlamasına rağmen devam etmesine de mikst apne denilmektedir. Mikst apneler, obstrüktif apneler gibi yorumlanmaktadır. Hipopnenin ise iki farklı tanımlaması bulunmaktadır. Bunlardan ilki; 10 saniye veya daha fazla süre ile hava akımında %30 azalma ile birlikte oksijen satürasyonunda %4 lük azalma iken, ikincisi ise hava akımında %50 azalma ile birlikte oksijen satürasyonunda %3 lük azalma veya arousal gelişimidir. Apne-Hipopne İndeksi (AHİ); gece boyu saptanan apne ve hipopne sayısının uyku süresine bölünmesi ile elde edilir. Uyku apne tanısı koymak ve hastalığın şiddetini belirlemek için kullanılır. Uyku apnesinin şiddeti AHİ ne göre yapılır ve AHİ; 5-15/sa ise hafif, 15-30/sa ise orta, 30/sa in üzerinde ise ağır olarak sınıflandırılır. Arousal; uyku sırasında kısa süreli olarak daha yüzeyel uyku evresine geçme ya da uyanma olarak tanımlanmaktadır. Obstrüktif uyku apne (OUA), uyku sırasında tekrarlayan tam (apne) ya da kısmi (hipopne) üst solunum yolu obstrüksiyonları ile karakterizedir. Hava akımındaki duraklamalar sırasında solunumsal çabanın devam ettiği izlenmektedir. Üstelik, tüm bu solunumsal olaylar sıklıkla kan oksijen satürasyonunda düşme ve arousallar ile sonuçlanmaktadır. Obstrüktif olaylar tüm uyku boyunca görülmekle birlikte NREM 1, 2 ve REM evresinde, NREM 3 evresindekine göre daha fazla izlenmektedir. OUA tanısı AHİ nin saatte 5 in üzerinde olması ile konmaktadır. OUA li hastalar sıklıkla horlama, tanıklı apne yakınmaları ile doktora başvurmaktadır. Aynı zamanda çoğu hasta, tüm geceyi yatakta geçirmesine rağmen sabahları yorgun hissetmekte ve yataktan dinlenmemiş olarak kalkmaktadır. Kilo artışı, sırt üstü yatış pozisyonu ve uyku öncesi alkol kullanımı mevcut şikayetleri sıklıkla arttırmaktadır. Hastaların majör yakınmalarından biri de gündüz aşırı uykululuk halidir (GAUH). Aşırı uykululuk halinin değerlendirilebilmesi için günlük pratikte sıklıkla subjektif olarak, kişinin sekiz spesifik durumda uykuya dalma olasılığını tanımlayan ve ortalama uyku eğilimini temsil eden epworth uykululuk ölçeği (ESS) kullanılmaktadır. Total skoru 10 nun üzeri olan hastalarda GAUH bulunduğu kabul edilmektedir. AHİ saatte 5 in üzerinde olması tanı kriteri olarak ele alındığında OUA prevalansı erkeklerde %24, kadınlarda ise %9 olarak tahmin edilirken, tanımlama için AHİ nin saatte 5 in üzerinde olması ile birlikte GAUH nin bulunması kullanıldığında prevalans erkekler için %4, kadınlar içinse %2 olarak tahmin edilmektedir. OUA her yaşta görülebilmesine rağmen, orta-ileri yaş grubunda daha yüksek prevalansa sahiptir. OUA başta kardiyovasküler sistem üzerine olmak üzere, pek çok sistem üzerinde olumsuz etkilerinin olması ve sık görülmesi nedeniyle önemlidir. Hastamızda her ne kadar ön planda mevcut olan apneler mikst tipte olsa da santral apneler de oldukça sık izlenmiştir. Ancak, buna rağmen hasta için tanımız santral uyku apnesi (SUA) olmamıştır. Çünkü uykuda hava akımında duraklama sırasında solunumsal çabanın olmaması ya da ventilatuar eforun 68
75 Cevaplar Olgu 16 geçici olarak kaybı ile karakterize SUA nin tanısı, gece boyu saptanan apnelerin %50 sinden fazlası santral olarak skorlanmış ise konmaktadır. SUA, uyku sırasında santral solunum merkezinden solunum kaslarına giden uyarıların; epizodlar halinde tam ya da kısmi azalması sonucunda meydana gelen bir hastalık grubudur. Kaslara giden bu uyarıların kesilmesi ya da azalması aynı zamanda, üst solunum yolunda kollapsa neden olarak da obstrüksiyonlara yol açabilir. Öte yandan, faringeal havayolu kollapsı bazı hastalarda ventilasyonu refleks olarak inhibe ederek santral apnelerin gelişmesine yol açabilir. Sonuçta, obstrüktif uyku apne ile santral uyku apne arasında patogenez ve patofizyoloji bakımından oldukça fazla çakışma bulunduğundan, hastamızda olduğu gibi pek çok hastada her iki apne (obstrüktif ve santral) tipi üst üste gelebilmekte, yani overlap yapmakta ya da mikst apne sendromu şeklinde izlenebilmektedir. Yani pek çok uyku apneli hastada santral apneler obstrüktif solunumsal olaylara yol açabilirken, bunun tersi de meydana gelebilmektedir. SUA nin çeşitli tipleri bulunmaktadır (Tablo 1). Uyku sırasında unstabil ventilatuar drive altta yatan temel özellik olsa da farklı SUA tiplerinde patofizyolojik mekanizma değişiklik gösterebilmektedir. Santral apneler, uyku sırasında ventilasyonun büyük oranda metabolik kontrol sistemine özellikle de P a C0 2 düzeyine bağlı olmasından kaynaklanmaktadır. Örneğin uyanıklıktan uykuya geçerken gelişen santral apnelerde, uyanıklık P a C0 2 nın uyku düzeylerinin altında olması nedeniyle ventilasyon eforunun baskılanması etkilidir. Ventilatuar sistem, kompleks bir negatif-feedback loop u tarafından kontrol edilmektedir. Ventilasyonun hızı ve Hiperkapnik Santral Uyku Apne: bozulmuş santral drive - won t breath- Beyin sapı patolojileri (enfarkt, tümör, prion hastalığı) PHOX2B mutasyonundan kaynaklanan Konjenital santral hipoventilasyon sendromu (Ondine nin laneti) Narkotikler (akut ve kronik kullanım) Obezite hipoventilasyon sendromu Hiperkapnik Santral Uyku Apne: bozulmuş solunumsal motor kontrol -can t breath- Cervikal kord patoloji Motor nöron patoloji, amiyotrofik lateral skleroz Post-polio sendromu Miyopatiler Non-hiperkapnik Santral Uyku Apne Cheyne- Stokes solunumu İdiopatik Santral uyku apne Periyodik solunum: yükseklik ile indüklenen solunum instabilitesi Diğer Santral Uyku Apne Mikst Santral ve Obstrüktif apne Tablo 1: Santral Uyku Apnenin farklı tipleri 69
76 Olgu 16 Cevaplar derinliği homeostasise göre idame ettirilmektedir. Normal eşitliği bozan bir bozukluk karşısında alveoler ventilasyon değişir ve bu düzeltici hareket ile P a C0 2 ayarlanır. Kontrol sistemi high loop-gain (örn; Cheyne-Stokes solunum, yüksek rakım ile ilişkili periyodik solunum, idiopatik santral apne) olan bireyde, ufak bir P a C0 2 artışında büyük bir ventilasyon yanıtı oluşur, bu da P a C0 2 nın hızlıca uykudaki apneik eşiğin altına düşmesine ve böylece santral apne gelişmesine neden olur. Santral apne, hiperkapnik solunum yetmezliği ve narkotik ile gelişen santral apnelerde olduğu gibi PC0 2 kontrol mekanizması defektif olduğunda da gelişebilir. SUA li hastalarda klinik bulgular temel olarak altta yatan hastalık/neden ile ilişkilidir. Hemen tüm santral apneli hastalarda arousallar gelişir, bu da uykuyu sürdürmede güçlük ve gündüz uykululuğuna neden olur. Apne sırasında oksijen satürasyonundaki düşüklük ventilasyonun kesildiği andaki oksijen satürasyonu, apnenin süresi ve apnenin görüldüğü akciğer volümü ile ilişkilidir. Apne sırasında inspiratuar efor olup olmamasının desatürasyon oranına etkisi minimaldir, ancak obstrüktif apne sırasında, santral apnelere kıyasla hastalarda daha düşük oksijen satürasyonu oluşur. Bu durum OUA li hastalarda uzun apne süresi, düşük akciğer volümü (obeziteye bağlı OUAS lularda akciğer volümü düşüktür) ve inspiratuar efor varlığı ile ilgili olabilir. Konjestif kalp yetmezlikli hastalarda göreceli olarak yüksek prevalansı nedeniyle Cheyne-Stokes solunumunu hariç tutmak şartıyla, santral apne ile birliktelik gösteren çoğu hastalık oldukça nadir olduğu için, gerçek SUA prevalansını söylemek oldukça güçtür. Uyku laboratuvarına başvuran hastaların %10 undan azında temel olarak SUA nin bulunduğu tahmin edilmektedir. SUA tanısında tüm gece polisomnografik inceleme yapılması, ideal olarak ösafagal basıncın ölçülmesi gereklidir. Ösafagal balon kateteri ile ventilatuar eforu temsil eden intratorasik dalgalanmalar ölçülür, obstrüktif apnelerde ösafagal basınç (Pes) arousal gelişene dek negatifleşirken, santral apneli hastalarda artmış solunumsal çaba olmadığı için Pes da böylesi dalgalanma olmayacaktır. Uyku Apneli hastaların (santral ve obstrüktif) klinik bulguları Tablo 2 de gösterilmiştir. Santral Apne Obstrüktif Apne Hiperkapnik GAUH Solunum yetmezliği Horlama Kor pulmonale Tanıklı apne Polistemi Uykudan boğulma hissi ile uyanma GAUH Sıklıkla obezite (+) Horlama Nonhiperkapnik GAUH İnsomnia Hafif, aralıklı horlama Vücut yapısı normal GAUH; Gündüz aşırı uykululuk hali Tablo 2: Uyku Apneli hastaların klinik bulguları 70
77 Cevaplar Olgu 16 2: Ağır obstrüktif uyku apnesi saptanan hastamızda pozitif havayolu basıncı (PAP) tedavisi öncelikli olarak düşünüleceği için, hastanın üst solunum yolunda (ÜSY) düzeltilebilecek anatomik bir patolojinin varlığı yönünden Kulak Burun Boğaz (KBB) tarafından değerlendirilmesi uygun olacaktır. KBB tarafından hastanın mallampati skoru 2 olarak değerlendirildi. ÜSY da düzeltilebilecek ya da hastanın PAP cihazını kullanmasında sorun yaratacak herhangi bir anatomik patoloji saptanmadı. Ayrıca hastanın sık gelişmiş santral apneleri nedeniyle nöroloji ve kardiyoloji tarafından da değerlendirilmesi faydalıdır. OUA tanısından önce mevcut baş ağrısı nedeniyle nöroloji tarafından görülmüş ve kranial magnetik rezonans görüntülemesi (MRI) de yapılmış olan hastada herhangi bir nörolojik patoloji saptanmamıştır. Serebrovasküler olay, santral sinir sistemi tümörü, Arnold-Chiari malformasyonu düşünülen SUA li hastalarda beyin bilgisayarlı tomografisi ya da MRI incelemesi anlamlı olacaktır. Ancak SAU tanısını koymak için görüntüleme yöntemlerinin ek yararı yoktur. Ortopne ve paroksismal noktürnal dispnesi olmayan hasta kardiyoloji tarafından da görüldü ve transtorasik ekokardiyografisi yapıldı. Duvar hareketlerinde herhangi bir patoloji bulunmadı ve sol ventrikül ejeksiyon fraksiyonu normal olarak değerlendirildi. Hastada alveoler hipoventilasyon olasılığı nedeniyle arter kan gazı alındı. Oda havasında alınan arter kan gazında, ph=7.41, P a C0 2 : 42 mmhg, P a 0 2 : 78 mmhg, S a 0 2 : %95, HC0 3 : 24 mmhg, D(A-a) 0 2 : 11 mmhg idi. 3: OUAS lu hastalarda pozitif havayolu basınç (PAP) tedavisi, ağız içi araçlar, cerrahi ve zayıflama ile pozisyonel tedaviyi içeren konservatif tedavi seçenekleri bulunmaktadır. Havayolu açıklığını sağlayan continous positive airway preesure (CPAP), OUAS da uyku ilişkili solunumsal olayların ortadan kaldırılmasında ve çeşitli klinik sonuçların düzeltilmesinde hala temel tedavi seçeneğidir. Orta-ağır OUAS lular (AHİ>15/sa) ile hafif OUAS lu (AHİ 5-15/sa) ve semptomları olan ve/veya eşlik eden kardiyovasküler hastalığı bulunan hastalarda CPAP tedavisi endikasyonu bulunmaktadır. Bugün Türkiye Cumhuriyeti nde; 2008 yılı Sosyal Güvenlik kurulu sağlık uygulama tebliğine göre CPAP endikasyonları aşağıda verilmiştir. Polisomnografik olarak; 1. Apne İndeksi (Aİ) en az 15 veya apne-hipopne indeksi (AHİ) en az 30 veya apne, hipopne ve solunum eforu sonucu uyanma sayısını gösteren solunum bozukluğu indeksi (RDİ) en az 30 olarak tespit edilen 2. AHİ veya RDİ 5-30 arasında olmakla birlikte artmış gü ndü z uykululuk, bilişsel etkilenme, duygudurum bozuklukları, uykusuzluk veya hipertansiyon, iskemik kalp hastalığı, inme veya uykuyla ilişkili hipoventilasyon/ hipoksemik sendromlardan birinin varlığının sağlık kurulu raporunda belirtilmesi koşuluyla; hastalara CPAP verilmektedir. Santral uyku apnenin tedavisi mümkün olabildiğince altta yatan nedene yönelik olmalıdır. Uyku başlangıçlı santral apnelerin, sıklığı artmadıkça, desatürasyona ya da tekrarlayıcı arousallara yol açmadıkça tedavisi gerekli değildir. Cheyne-Stokes solunumu için CPAP ya da adaptif servoventilation (ASV) kullanılabilirken, idiopatik santral uyku apne ve yüksek irtifaya bağlı periyodik solunumu olanlarda, oksijen ya da asetozolamid uygulanmaktadır. Bazı obstrüktif uyku apneli hastalarda CPAP titrasyonu sonrasında gelişen kompleks uyku apne, zaman içinde CPAP ın kullanımı ile düzelebilirken, hiperkapnik solunum yetmezliğinde noninvaziv noktürnal ventilasyon gereklidir. Sonuç olarak, SUA tedavisinin optimize edilmesi için solunumsal olayın nedeni aydınlatılmalıdır. SUA lerin %20 sinden fazlası spontan düzelebildiği bildirilmiştir. Bu nedenle de SUA de semptomatik hastanın tedavi edilmesi en mantıklı yaklaşım 71
78 Olgu 16 Cevaplar olacaktır. Apnelerin santral olduğu kesin ise öncelikle faringeal kollaps, konjestif kalp yetmezliği ve özellikle de alveolar hipoventilasyon gibi tedavi edilebilir nedenleri ekarte etmek ve tedavi edilebilir nedenleri düzeltmek gerekir. Eğer böyle bir problem yoksa tedavi kişiselleştirilmelidir. Hasta obez ve horlaması ya da kalp yetmezliği varsa (efektif bir kalp yetmezliği ile birlikte) nazal CPAP ilk tercih olmalıdır. Santral apneler sırasında hastada hipoksemi varsa ya da apneler periyodik özellikte ise noktürnal oksijen uygulanabilir. Bunlardan hiçbiri yoksa asetazolamid (4X 250 mg/ gün) ya da hipnotik kullanılabilir. Hastamıza önce CPAP titrasyonu yapıldı (Şekil 2). Demographics and Medical History Name AB Age 49 BMI 34.9 CM 157 KG 86 Study ID 115 Scoreset 1082 Sex Female Indication for PS Horlama, Tanıklı apne, GAUH ABCPAPBG Sleep Summary Time In Bed Minutes Percent of SPT in Stage Wake 19.6 Percent Sleep Period Time Minutes Percent of TST in Stage Percent Total Sleep Time Minutes Percent of TST in Stage Percent Sleep Onset 38.0 Minutes Percent of TST in Stage Percent Sleep Efficiency 65 Percent Percent of TST in Stage Percent Sleep Disruption Events Count Index Percent of TST in Stage REM 11.5 Percent Arousals Awakenings Arousals + Awakenings Respiration Summary By Event Classification Central Mixed Obstructive Count Mean Dur Range Dur Count Mean Dur Range Dur Count Mean Dur Range Dur Apneas, NREM Apneas, REM Apneas, Total Hypopneas, NREM Hypopneas, REM Hypopneas, Total Event Statistics Total With Arousal With Awakening Count Index Count Index Count Index Apneas, Total Hypopneas, Total Events (Apnea + Hypopnea) By Body Position Non-Supine Supine Total Non-Supine Supine Total Apnea Index, NREM A + H Index, NREM Apnea Index, REM A + H Index, REM Apnea Index, Total A + H Index, Total Hypopnea Index, NREM Sleep Time in Position, Minutes Hypopnea Index, REM Hypopnea Index, Total Şekil 2: CPAP titrasyon sonucu. 72
79 Cevaplar Olgu 16 Soru 4: Yorumunuz Nedir? 4: CPAP titrasyonu yapılan hastada hemen tüm solunumsal olaylarda çok beligin olmayan bir azalma olmakla birlikte, sonuçta AHİ nin 48.5/sa olduğu görüldü ve titrasyonu başarısız bulundu. Ardından hastaya BPAP S/T (8/4 cm H 2 0 RR: 12 ) ile titrasyon denendi (Şekil 3). Soru 5: Yorumunuz nedir? 5: BPAP S/T titrasyonu ile tüm obstrüktif solunumsal olaylar düzeltilebilirken, santral apnelerin sayıca arttığı görüldü ve titrasyonun başarısız olduğu kabul edildi. Soru 6: Bu aşamada hastanın tedavisini nasıl planlayalım? 6: Belirgin semptomları olan hastada Adaptive Servoventilasyon (ASV) (6-15 cmh 2 0 aralığında) uygulandı (Şekil 4). Sonuç Hastamızda olduğu gibi santral apnelerin sık olarak izlendiği hastalarda, santral ve obstrüktif apnelerin aynı hastada sık olarak görülebileceği hatırlanmalıdır. Böylesi hastalarda apnenin primer nedeninin, santral mi yoksa ÜSY obstrüksiyo- Demographics and Medical History Name AB Age 49 BMI 34.9 CM 157 KG 86 Study ID 115 Scoreset 1082 Sex Female Indication for PS Agir OUAS (Santral Apnelerin sık olduğu) ABBPAPSTBG Sleep Summary Time In Bed Minutes Percent of SPT in Stage Wake 30.2 Percent Sleep Period Time Minutes Percent of TST in Stage Percent Total Sleep Time Minutes Percent of TST in Stage Percent Sleep Onset 15.5 Minutes Percent of TST in Stage 3.7 Percent Sleep Efficiency 65 Percent Percent of TST in Stage Percent Sleep Disruption Events Count Index Percent of TST in Stage REM --- Percent Arousals Awakenings Arousals + Awakenings Respiration Summary By Event Classification Central Mixed Obstructive Count Mean Dur Range Dur Count Mean Dur Range Dur Count Mean Dur Range Dur Apneas, NREM Apneas, REM Apneas, Total Hypopneas, NREM Hypopneas, REM Hypopneas, Total Event Statistics Total With Arousal With Awakening Count Index Count Index Count Index Apneas, Total Hypopneas, Total Events (Apnea + Hypopnea) By Body Position Non-Supine Supine Total Non-Supine Supine Total Apnea Index, NREM A + H Index, NREM Apnea Index, REM A + H Index, REM Apnea Index, Total A + H Index, Total Hypopnea Index, NREM Sleep Time in Position, Minutes Hypopnea Index, REM Hypopnea Index, Total Şekil 3: BPAP S/T (8/4 cm H20 RR: 12) ile yapılan titrasyon sonucu. 73
80 Olgu 16 Cevaplar nu ile mi ilişkili olduğunu - ya da her ikisi birdensaptamak sıklıkla zordur. Bu nedenle obstrüktif apneleri sık olan santral apneli hastalarda; havayolu obstrüksiyonunun tedavisi, her iki apne tipi üzerinde yararlı etkileri olan tedavi yöntemi olacaktır. SUA li bazı hastalarda CPAP ın etkili olduğu gösterilmiştir. Kısa dönem CPAP tedavisi ile SUA li hastaların sadece %43 ünde solunumsal patolojilerin çözüldüğü gösterilmiştir. Temel olarak santral apnesi olan obez ve horlayan bireylerde de CPAP başarılı olabilir. Bazı hastalar da timed back-up rate li (zamanlanmış yedekleme hızı olan) pozitif basınç ventilator desteğinden fayda görürler. Adaptif servoventilasyon (ASV) ise otomatik dakika ventilasyon hedefli bir cihazdır. Cihazın ayarları solunum eforuna göre otomatik olarak yapılır ve cihaz kararlı dakika ventilasyonu idame ettirmek için hastanın solunum eforuna bağlı olarak hava akımının miktarını ayarlayarak ventilasyonu stabi- Demographics and Medical History Name AB Age 49 BMI 34.9 CM 157 KG 86 Study ID 115 Scoreset 1082 Sex Female Indication for PS Agir OUAS (Santral Apnelerin sık olduğu) ABASVBG Sleep Summary Time In Bed Minutes Percent of SPT in Stage Wake 42.4 Percent Sleep Period Time Minutes Percent of TST in Stage Percent Total Sleep Time Minutes Percent of TST in Stage Percent Sleep Onset 3.5 Minutes Percent of TST in Stage Percent Sleep Efficiency 56 Percent Percent of TST in Stage Percent Sleep Disruption Events Count Index Percent of TST in Stage REM --- Percent Arousals Awakenings Arousals + Awakenings Respiration Summary By Event Classification Central Mixed Obstructive Count Mean Dur Range Dur Count Mean Dur Range Dur Count Mean Dur Range Dur Apneas, NREM Apneas, REM Apneas, Total Hypopneas, NREM Hypopneas, REM Hypopneas, Total Event Statistics Total With Arousal With Awakening Count Index Count Index Count Index Apneas, Total Hypopneas, Total Events (Apnea + Hypopnea) By Body Position Non-Supine Supine Total Non-Supine Supine Total Apnea Index, NREM A + H Index, NREM Apnea Index, REM A + H Index, REM Apnea Index, Total A + H Index, Total Hypopnea Index, NREM Sleep Time in Position, Minutes Hypopnea Index, REM Hypopnea Index, Total Şekil 4: ASV sonucu, hastanın uyku etkinliği düşük olsa da özellikle santral apnelerin bütünüyle ortada kalktığı izlendi. 74
81 Cevaplar Olgu 16 lize eder. Hastanın eforu azaldıkça ventilatuar destek artarken, bunun tersine efor arttığında ventilatuar destek azalır. Ventilatuar desteğin amacı, hastanın kendi ventilasyonunun (en son tespit edilmiş olanın) en az %90 ı kadar ventilasyonu devam ettirmektir. Sağlanan basınç desteği, hastanın kendi solunum sayısı ve flow paterni ile uyumludur. ASV: Kompleks uyku apne sendromu ve SUA yi tedavi eder, SUA ve/veya Cheyne-Stokes solunumunu tüme yakın baskılar, solunumu normalize hale getirir, Uyku mimarisini iyileştirir (hastanın yavaş dalga uykusunda ve REM uykusunda geçirdiği süreyi arttırır), SUA li hastaların hayat kalitesini arttırdığı gösterilmiş SAU ve Cheyne-Stokes solunumun hem ASV hem de BPAP-S/T ile efektif olarak tedavi edilebildiği bildirilmiştir. Ancak çalışmalarda örnek olgumuzda olduğu gibi, ASV nin apneleri kontrol etmede BPAP- S/T den daha üstün olduğu bulunmuştur. Üstelik dakika ventilasyonunu hedefleyen ASV cihazına hasta uyumunun oldukça yüksek olduğu saptanmıştır. Bugün Türkiye Cumhuriyeti nde; 2008 yılı Sosyal Güvenlik kurulu sağlık uygulama tebliğine göre ASV endikasyonları aşağıda verilmiştir. Adaptif Basınç Destekli Servo Ventilasyon (ASV) Cihazı İlk gece polisomnografi tetkiki sırasında santral apne veya Cheyne-Stokes solunumunun görü ldü ğü hastalarda titrasyon gecesinde CPAP, BPAP S/T tedavileriyle, uyku ile ilişkili solunum bozukluğu olaylarının engellenememesi veya hastanın tedaviye uyumunun ve sü rekli kullanımının sağlanamaması veya ilk gece polisomnografi tetkiki sırasında, ön planda santral apne veya Cheyne-Stokes solunumunun görü ldü ğü hastalarda veya ejeksiyon fraksiyonu %40 dan dü şü k olan konjestif kalp yetmezliği hastalarında basınç titrasyonunda CPAP, BPAP S/T tedavileri uygulanmaksızın, bu durumun dü zenlenecek sağlık kurulu raporunda belirtilmesi koşuluyla ASV cihazı bedelleri kurumca karşılanır. Hastamız ile telefon görüşmesi yapıldı ve cihazını yaklaşık 2 aydır kullandığı öğrenildi. Hastanın uyku ile ilgili semptomlarının belirgin düzeldiği ve cihazsız uyuyamadığı öğrenildi. Yaklaşık 6 ay sonra kendi cihazı ile yeni bir PSG kaydının alınması planlandı. KAYNAKLAR 1. Iber C, Ancoli-Israel S, Chesson A and QUAN SF for the American Academy of Sleep Medicine. The AASM Manual fort he scoring of sleep and associated events: Rules, Terminology and Technical Spesifications, 1st ed.: Westchester, Illionis: AASM, American Academy of Sleep Medicine. Obstructive Sleep Apnea, Adult. International Classification of sleep disorders, 2nd ed.: Diagnostic & Coding Manual. Westchester, Illionis: AASM 2005; McSharry DG, Eckert DJ, Malhotra A. Central sleep apnoea Eur Respir 2010: 50; American Academy of Sleep Medicine. Primary Central Sleep Apnea. International Classification of sleep disorders, 2nd ed.: Diagnostic & Coding Manual. Westchester, Illionis: AASM 2005; Wellman A, White DP. Central Sleep Apnea and Periodic Breathing. In: Kryger MH, Roth T, Dement WC (eds). Principles and Practice of Sleep Medicine, 5th edition. Missouri: Elsevier Saunders, 2011: Freedman N. Treatment of Obstructive Sleep Apnea Syndrome. Clin Chest Med 2010; 31: Javaheri S. Effects of continuous positive airway pressure on sleep apnea and ventricular irritability in patients with heart failure. Circulation 2000; 101: Allam JS, Olson EJ, Gay PC, Morgenthaler TI. Efficacy of Adaptive Servoventilation in Treatment of Complex and Central Sleep Apnea Syndromes. Chest 2007; 132: Teschler H, Dohring J, Wang Y, et al. Adaptive pressure support servo-ventilation: a novel treatment 75
82 Olgu 16 Cevaplar for Cheyne-Stokes respiration in heart failure. Am J Respir Crit Care Med 2001; 164: Philippe C, Stoica-Herman M, Drouot X, et al. Compliance with and effectiveness of adaptive servoventilation versus continuous positive airway pressure in the treatment of Cheyne-Stokes respiration in heart failure over a six-month period. Heart 2006; 92: Morgenthaler TI, Gay PC, Gordon N, et al. Adaptive servoventilation versus noninvasive positive pressure ventilation for central, mixed, and complex sleep apnea syndromes. Sleep 2007; 30: Klinik İnciler: Santral apnelerin sık olarak izlendiği hastalarda, santral ve obstrüktif apnelerin aynı hastada sık olarak görülebileceği hatırlanmalıdır. Obstrüktif apneleri sık olan santral apneli hastalarda; havayolu obstrüksiyonunun tedavisi, her iki apne tipi üzerinde yararlı etkileri olacaktır. Santral uyku apnenin tedavisi mümkün olabildiğince altta yatan nedene yönelik olmalıdır. 76
83 Endobronşiyal ultrasonografi (EBUS) yapılarak tanı alan hasta... Olgu 17 Elli beş yaşında kadın hasta 1 ay önce başlayan öksürük, halsizlik şikayetleri ile başvurdu. 40 paket/yıl sigara öyküsü olan hastanın laboratuvar incelemesinde sedimentasyon yüksekliği dışında patoloji yoktu. Olguya ait PA akciğer grafisi Resim 1, toraks BT görüntüleri Resim 2 de gösterilmiştir. Resim 2A Resim 1 Resim 2B Resim 2C Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Gökhan Çelik 77
84 Olgu 17 Cevaplar A B Resim 1: PA akciğer grafisinde sol hiler bölgede düzgün kenarlı, lobüle konturlu bir büyüme görülüyor (oklar). Sağ trakeobronşial bölgede de genişleme dikkati çekiyor (ok başları). Sol alt lobda konsolidasyon izleniyor (yıldız). 78 1: Mediastinal ve hiler lenfadenopatilerin ayırıcı tanısında başlıca sarkoidoz, metastazlar, tüberküloz lenfadenopati, lenfoma düşünülebilir. Lenfadenopatilerin her iki hilusu simetrik olarak etkilemesi durumunda sarkoidoz öncelikle akla gelmelidir. Sarkoidozda simetrik hiler lenfadenopatilerin yanı sıra orta mediastinal lenf bezleri de çoğunlukla büyür. Bu olguda ise orta mediastinal lenfadenopatilere ek olarak sol taraflı hiler lenfadenopati vardır ve bu durum sarkoidoz için son derece atipiktir. BT de tüberküloz lenfadenitlerini akla getirmesi gereken özellik lenf bezlerinin iç bölümlerinde nekroz bulunmasıdır. Özellikle 2 cm den büyük olan lenf bezlerinde belirgin santral nekroza bağlı olarak lenf bezleri halka tarzında opaklaşma gösterebilir. Bu bulgu uygun klinik bulguların varlığında tüberkülozu düşündürmelidir. C Resim 2: A-B) Mediasten penceresindeki BT kesitlerinde sol hiler bölgede kitle ve/veya lenfadenopatilere bağlı olabilecek yumuşak doku kitleleri izleniyor (oklar), B) Subkarinal bölgede lenfadenopati görülüyor (yıldız). C) Sağ ve sol alt paratrakeal bölgede de lenfadenopatiler var (yıldızlar). Asimetrik hiler lenfadenopatilerin ayırıcı tanısında düşünülmesi gereken bir diğer durum metastatik lenfadenopatilerdir. Primer malignite toraks dışında veya içinde olabilir. Küçük hücreli kanserin tipik bir özelliği, hiler lenfadenopatilerden ayırt edilemeyen santral bir kitle varlığıdır. Küçük hücreli kanserli hastaların çoğunda hiler lenf bezi büyümelerine ek olarak, bu örnekte olduğu üzere,
85 Cevaplar Olgu 17 mediastinal lenf bezleri de büyür. Lenf bezleri sıklıkla masif boyutlardadır. Lenfomalarda çoğu olguda orta mediastinal ve hiler lenfadenopatilerin yanı sıra ön veya arka mediastende de lenfadenopati vardır. 2: Hastada solda kitle lezyonu ve mediastinal lenfadenopatiler saptanması nedeniyle akciğer CA ön tanısı ile bronkoskopi yapıldı. Bronkoskopide sol sistemde dıştan bası bulguları izlendi, mukoza biyopsi ve bronş lavajı tanısal değildi. Hastaya endobronşiyal ultrasonografi (EBUS) yapılarak subkarinal, anterior karinal lenf nodlarından ve solda peribronşiyal kitleden EBUS eşliğinde TBİA (Resim 3) alındı ve sitolojik inceleme sonucu küçük hücreli akciğer karsinomu olarak raporlandı. Mediastinal lenfadenopati ve kitlelerde günümüzde kullanılan mevcut tanısal yöntemler; toraks BT, toraks MRG, PET, transbronşiyal iğne aspirasyonu (TBİA), endoskopik ultrasonografi kılavuzluğunda (EUS-İA), endobronşiyal ultrasonografi kılavuzluğunda (EBUS-İA), mediastinoskopi, VATS ve mediastinotomi yer alır. Toraks BT, toraks MRG ve PET gibi görüntüleme yöntemleri ile doku tanısına ulaşılamadığından invaziv işlemlere sıklıkla ihtiyaç duyulur. Tanıda altın standart halen mediastinoskopi olmasına rağmen, işlemin oldukça invaziv olması ve bazı lenf nodlarının teknik nedeni ile örneklenememesi önemli dezavantajlarıdır. Transbronşiyal iğne aspirasyonu mediastinal lenfadenopatilerin tanısında minimal invaziv bir yöntemdir. Yakın zamana kadar, bu işlem herhangi bir kılavuz yöntem olmadan uygulanmaktaydı ve bu nedenle de tanı başarısı istenen düzeyde değildi. Resim 3: Mediastinal lenf nodundan EBUS kılavuzluğunda TBİA. EBUS kılavuzluğunda TBİA, mediastinal lenfadenopatilerde tanı başarısını artırmak üzere son yıllarda geliştirilmiş yeni minimal invaziv bir yöntemdir. Gerek akciğer kanser evrelendirmesinde gerekse de diğer mediastinal lenfadenopatilerin tanısında oldukça yüksek tanı başarısı bildirilmektedir. Yapılan çalışmalarda, akciğer kanseri evrelemesinde BT, PET ve konvansiyonel TBİA a göre EBUS-TBİA nun sensitivitesi daha yüksek (%88-93) olarak bulunmuştur. EBUS-TBİA nun akciğer kanseri evrelendirmesi dışında diğer bir önemli uygulama alanı da malign ve benign nedenlere bağlı açıklanamayan mediastinal lenfadenopatilerdir. Birçok akciğer tümörü, yukarıdaki olguda olduğu gibi endobronşiyal tutulum göstermez ve konvansiyonel bronkoskopiyle tanıya ulaşılamaz. Bu olgularda EBUS-TBİA, BT eşliğinde biyopsi ve tanısal mediastinoskopi ihtiyacını azaltır. Yapılan çalışmalarda sarkoidoz tanısında EBUS-TBİA sensitivitesinin konvansiyonel TBİA dan daha yüksek olduğu ve %90 lara ulaştığı saptanmıştır. Mediastinal lenfomada büyük doku ihtiyacı olduğundan ilk seçenek olarak EBUS-TBİA değil mediastinoskopi önerilmektedir, ancak mediastinoskopi için uygun olmayan hastalarda, flow sitometri kullanılarak EBUS-TBİA ile tanıya ulaşılabilir. 79
86 Olgu 17 Cevaplar KAYNAKLAR 1. Medford AR. Endobronchial ultrasound-guided transbronchial needle aspiration. Pol Arch Med Wewn 2010; 120: Herth FJ, Eberhardt R, Vilmann P, et al. Real-time endobronchial ultrasound guided transbronchial needle aspiration for sampling mediastinal lymph nodes. Thorax 2006; 61: Herth F, Becker HD, Ernst A. Conventional vs endobronchial ultrasound-guided transbronchial needle aspiration: a randomized trial. Chest 2004; 125: Herth FJ, Eberhardt R, Krasnik M, Ernst A. Endobronchial ultrasound--guided transbronchial needle aspiration of lymph nodes in the radiologically and positron emission tomography-normal mediastinum in patients with lung cancer. Chest 2008; 133: Yasufuku K, Nakajima T, Motoori K, et al. Comparison of endobronchial ultrasound, positron emission tomography, and CT for lymph node staging of lung cancer. Chest 2006; 130: Klinik İnciler: EBUS kılavuzluğunda TBİA, mediastinal lenfadenopatilerde tanı başarısını artırmak üzere son yıllarda geliştirilmiş yeni minimal invaziv bir yöntemdir. Küçük hücreli kanserin tipik bir özelliği, hiler lenfadenopatilerden ayırt edilemeyen santral bir kitle varlığıdır. Asimetrik hiler lenfadenopatilerin ayırıcı tanısında düşünülmesi gereken bir diğer durum metastatik Lenfadenopatilerdir. EBUS-TBİA nun akciğer kanseri evrelendirmesi dışında diğer bir önemli uygulama alanı da malign ve benign nedenlere bağlı açıklanamayan mediastinal lenfadenopatilerdir. 80
87 Kuru göz ve ağız yakınması ile nefes darlığı olan bayan hasta... Olgu 18 Yetmiş iki yaşında kadın hasta nefes darlığı şikayeti ile başvurdu. Fizik muayenede vital bulgular stabil, siyanoz ve bilateral bazallerde inspiratuvar raller duyuldu. Diğer sistem muayenesinde patoloji saptanmadı. Laboratuvar: Hemogram ve kan biyokimyası normal, sedimentasyon 36 mm/saat, arter kan gazında ph: 7.39, PaO 2 : 51.7 mmhg, PaCO 2 : 47.7 mmhg bulundu. SFT ne koopere olamadı. PA akciğer grafisi Resim 1 de, Toraks BT Resim 2 de gösterildi. Resim 1 Resim 2A Resim 2B Resim 2C Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Akın Kaya 81
88 Olgu 18 Cevaplar A B 82 Resim 1: PA akciğer grafisinde her iki akciğerde alt zonlarda simetrik buzlu cam görünümü izleniyor. Kardiyotorasik oran normalden büyük. 1: Bu hastadaki temel patern buzlu cam opasitesidir. Buzlu cam opasitelerinin ayırıcı tanısı oldukça geniş olup bu lezyonlar saf alveoler hastalıklarda, saf interstisyel hastalıklarda, hem alveoler lümeni hem interstisyumu tutan hastalıklarda görülebilir. Pnömosistis jerovecii pnömonisi ve viral pnömoniler gibi fırsatçı enfeksiyonlarda; hipersensitivite pnömonisi, respiratuar bronşiolitle ilişkili interstisyel hastalık, deskuamatif interstisyel pnömoni, nonspesifik interstisyel pnömoni, akut interstisyel pnömoni, lenfositik interstisyel pnömoni, sarkoidoz gibi kronik interstisyel hastalıklarda; akciğer ödemi (hidrostatik ödem, permeabilite ödemi) ve kanama gibi akut alveoler hastalıklarda; ilaç toksisitesi, pulmoner alveoler proteinoz, organize pnömoni, bronkioloalveoler kanser gibi bir dizi başka hastalıkta yaygın buzlu cam opasiteleri görülebilir. Bu hastada belirgin bir bağışıklık baskılanması olmadığı için fırsatçı enfeksiyonlardan uzaklaşılabilir. Plevral effüzyon olmaması ve buzlu cam opasitelerinin santral değil de periferik dominant olması nedeniyle hidrostatik akciğer ödemi olasılığı da zayıftır. Ani hemoglobin düşüşü, anemi öyküsü olmaması nedeniyle kanama düşünmek zordur. Görünümün son derece simetrik olması, konsolidasyon, nodül gibi eşlik eden lezyonların C Resim 2: A) Üst zondan geçen kesitte sağ ve sol akciğerlerde daha çok arka bölümlerde buzlu cam opasiteleri görülüyor. Plevral yüzeyler yer yer düzensiz görünümde. B) Orta zondan geçen kesitte buzlu cam opasiteleri daha yaygın. Opasitelerin daha çok periferik alanları tuttuğu dikkati çekiyor. C) Alt zondan geçen kesitte periferik subplevral buzlu cam opasitelerinin daha belirginleştiği gözleniyor. Belirgin bir balpeteği görünümü yok. bulunmaması nedeniyle bronkioloalveoler kanserden; Arnavut kaldırımı görünümü oluşturan septal ve intralobüler interstisyel kalınlaşma görülmemesi nedeniyle alveoler proteinozdan; ilaç kullanımı öyküsü olmaması nedeniyle de ilaç toksisitesinden uzaklaşılabilir. Kronik interstisyel hastalıkların en sık rastlanan bulgularından birisi buzlu cam opasitesidir. Bu
89 Cevaplar Olgu 18 hastalıkları birbirinden ayırt etmek için klinik özellikler, buzlu cam opasitelerinin kraniokaudal düzlemdeki ve santral-periferik olarak aksiyel düzlemdeki dağılımı, eşlik eden diğer bulguların varlığı dikkate alınmalıdır. Hipersensitivite pnömonisinde meslek/hobi öyküsünün yanı sıra mozaik perfüzyon, küçük sentrilobüler nodüller gibi diğer bulgular araştırılmalıdır. Bu hastada belirgin bir sentrilobüler nodül görünümü bulunmamaktadır. Respiratuar bronşiolit ve deskuamatif interstisyel pnömoni yoğun sigara kullananlarda görülen ve temel bulgusu yaygın buzlu cam opasiteleri olan iki hastalıktır. Respiratuar bronşolitte bu hastadan farklı olarak dominant yerleşim üst zonlarda olmalıdır. Bu hastada radyolojik olarak deskuamatif interstisyel pnömoniyi ekarte etmek zordur. Bu hastalıkta da olgumuza benzer şekilde alt zonları ve periferik alanları daha fazla tutan bir dağılım söz konusudur. Deskuamatif interstisyel pnömoninin neredeyse sadece sigara tiryakilerinde görülmesi ve bu hastaların bir kısmında buzlu cam opasitelerinin içerisinde kistlerin görülmesi bu özellikleri göstermeyen hastamızda bu tanıdan uzaklaşılmasında yardımcı olabilir. Akut interstisyel pnömoni çok hızlı gelişen bir klinik tablo olduğundan bu hastada düşünülmemelidir. Ayrıca bu hastalıkta çok sık görülen konsolidasyonlar hastamızda yoktur. Lenfositik interstisyel pnömonitisin de temel radyolojik bulguları buzlu cam opasiteleri, kistler ve nodüllerdir. Bu hastada kistler ve nodüller yoktur. Sarkoidozda buzlu cam opasitelerinin izole bir bulgu olması nadirdir. Çoğu olguda perilenfatik mikronodüller, mediastinel/hiler lenfadenopati beklenir. Alt zonlarda daha fazla olan buzlu cam opasitelerinin ayırıcı tanısında mutlaka nonspesifik interstisyel pnömoniyi düşünmek gerekir. Bu hastalıkta buzlu cam opasiteleri bu olguda olduğu gibi periferal olabileceği gibi bazı olgularda peribronkovasküler dağılım da görülebilir. Buzlu cam opasitelerine bronşiektazi, yapısal distorsiyon eşlik edebilir. Nonspesifik interstisyel pnömoni idiyopatik olabileceği gibi bazı bağ doku hastalıklarının interstisyel tutulum şekli olarak da karşımıza çıkabilir. Sjögren hastalığı bunlardan biridir. Sjögren hastalığında BT de hava yolu değişiklikleri (bronşiektazi, bronş duvar kalınlaşması, hava hapsi), çizgisel opasiteler, yamalı tarzda buzlu cam opasiteleri, nodüller, balpeteği kistleri ve konsolidasyonlar görülebilir. 2: Hastanın yapılan detaylı sorgulamasında kuru göz ve ağız yakınması olduğu görüldü. Schirmer testi ve tükrük testi pozitif bulundu. Hastaya Sjögren sendromu ve akciğer tutulumu tanısı konuldu. Sistemik steroid başlandı. Sjögren sendromu (SS), lakrimal, tükrük, konjonktival ve faringeal mukoza bezlerinin lenfositik infiltrasyonu ve ekstraglandüler doku tutulumu ile 1. Kuru göz yakınması 2. Kuru ağız yakınması 3. Göz kuruluğunu gösteren Schirmer testi veya Rose Bengal test pozitifliği 4. Tükrük bezi biyopsisinde lenfositik infiltrasyonun gösterilmesi 5. Tükrük salgısının azaldığının gösterilmesi (15 dakikada 1.5 ml den az) veya anormal tükrük bezi sintigrafisi 6. RF, ANA, Anti Ro ve La antikorlarından bir ya da birkaçının pozitifliği *Tanı için en az 4 kriter mevcut olmalıdır Tablo 1: Sjögren sendromu tanı kriterleri* 83
90 Olgu 18 Cevaplar karakterize oto-immün bir hastalıktır. Tabloda SS tanı kriterleri gösterilmiştir. Başlıca klinik bulgusu olan keratonkonjonktivit (kuru göz) ve xerostomi (kuru ağız) izole olarak (primer SS, tipik olarak 40 yaşından büyük kadınlarda görülür) görülebilmekle birlikte, daha sık olarak RA, skleroderma ve SLE gibi başka bir bağ dokusu hastalığı ile ilişkili olarak görülür (sekonder SS). Primer SS prevalansı %0.5-3 arasında olarak bildirilmektedir. Akciğer tutulumu sıktır ve tükrük bezlerindekine benzer şekilde lenfositik infiltrasyon bulunur. Solunum sistemi tutulumu diffüz akciğer hastalığı ve trakeobronşiyal hastalık şeklinde görülebilir. Diffüz akciğer hastalığı, sıklıkla asemptomatik olmasına rağmen, öksürük ve nefes darlığı şikayetleri bulunabilir. Fizik muayenede raller, solunum fonksiyon testinde restriktif patern izlenir. İnterstisyel tutulum, pulmoner fibrozis, lenfositik interstisyel pnömoni veya lenfoma olarak sınıflandırılabilir. Pulmoner fibrozis, en sık fibrotik nonspesifik interstisyel pnömoni formunda olmak üzere, primer SS lu hastaların %10 una kadarında görüldüğü bildirilmektedir. Lenfositik interstisyel infiltrasyon, lenfositik interstisyel pnömoni, psödolenfoma (lenfoid foliküllerin oluşumu ile birlikte yaygın pulmoner lenfositik infiltrasyon) veya pulmoner lenfoma olarak görülebilir. Lenfositik interstisyel pnömoni, SS da en sık görülen diffüz akciğer hastalığıdır. Psödolenfoma, spontan olarak gerileyebilir ve sıklıkla kortikosteriod tedavisine iyi yanıt verir, ancak bazı hastalarda progrese olarak pulmoner lenfoma gelişebilir. SS da lenfoma riski kat artmıştır. SS da organize pnömoni de görülebilir ancak, RA ve polimyozite göre daha nadirdir. Diffüz akciğer hastalığında steroid tedavisine genellikle iyi yanıt alınır ancak nüksler görülebilir. Trakeobronşiyal hastalık, trakeada mukus sekresyonun azalmasıyla oluşan xerotrakea, kronik bronşit ve küçük havayolu hastalığını kapsar. KAYNAKLAR 1. Corte TJ, Bois RM, Wells AU. The lung and connective tissue diseases. In: Murray&Nadel s Textbook of Respiratory Medicine. Murray JF, Mason RM, Broaddus VC, Martin TR, King TE, Schraufnagel DE (eds). 5th edition. Saunders, Philedelphia, Volume 2, 2010: Gardiner P, Ward C, Allison A, et al. Pleuropulmonary abnormalities in primary Sjögren s syndrome:correlation with pulmonary function. J Rheumatol 1993; 20: Klinik İnciler: Alt zonlarda daha fazla olan buzlu cam opasitelerinin ayırıcı tanısında mutlaka nonspesifik interstisyel pnömoniyi düşünmek gerekir. Sjögren hastalığında BT de hava yolu değişiklikleri (bronşiektazi, bronş duvar kalınlaşması, hava hapsi), çizgisel opasiteler, yamalı tarzda buzlu cam opasiteleri, nodüller, balpeteği kistleri ve konsolidasyonlar görülebilir. Diffüz akciğer hastalığında steroid tedavisine genellikle iyi yanıt alınır ancak nüksler görülebilir. 84
91 Hemoptizi ile başvuran genç erkek hasta... Olgu 19 Otuz iki yaşında erkek hasta hemoptizi şikayetiyle hastaneye yatırıldı. Öyküsünden yumuşak doku sarkomu (anjiosarkom) tanısıyla sol dizin ampüte edildiği ve kemoterapi aldığı öğrenildi. Fizik muayenede vital bulgular stabil, bilateral inspiratuvar raller mevcuttu. Hb: 6.7, Htc: 22.3 sedimentasyon: 64 mm/saat, lökosit: 7400/mm 3, trombosit: /mm 3 bulundu. Akciğer grafisi Resim 1 de, toraks BT kesitleri Resim 2 de gösterilmiştir. Resim 1 Resim 2A Resim 2B Resim 2C Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Oya Kayacan, Prof. Dr. Akın Kaya 85
92 Olgu 19 Cevaplar A B C D Resim 2: A) Üst zondan geçen kesitte sağ ve sol akciğerlerde yaygın buzlu cam opasiteleri ve iki adet düzensiz kenarlı nodül görülüyor (oklar). B) Orta zondan geçen kesitte her iki akciğerde çok sayıda düzensiz kenarlı nodül saptanıyor. Orta lobdaki nodülün etrafında buzlu cam halesi seçiliyor (ok başı). Sol üst lobdaki nodülün etrafında da benzer bir buzlu cam halesi var (ok). Her iki hilusta lenfadenopatiler izleniyor (yıldızlar). Yaygın buzlu cam opasiteleri bu kesitte de var. C) Orta lobda konsolidasyon (yıldız) ve etrafında buzlu cam opasitesi izleniyor. Sağ alt lobdaki nodülün etrafında da buzlu cam opasitesi (okbaşı) görülüyor. Sol alt lobda yaygın buzlu cam opasiteleri var. D) Karaciğerde metastatik kitle görülüyor (yıldız). 86 1: Nadir bir yumuşak doku sarkomu olan anjiyosarkom akciğere sık metastaz yapan bir tümördür. Anjiyosarkoma sekonder akciğer metastazlarının en belirgin radyolojik bulguları bu olguda olduğu üzere çok sayıda nodüller, bazı olgularda kistik lezyonlar ve buzlu cam opasiteleridir. Bunların yanı sıra bazı olgularda lenfanjitik yayılıma bağlı interlobüler septal kalınlaşmalar, plevral effüzyon, mediastinal/hiler lenf bezi büyümeleri de görülebilir. Bu olguda anjiyosarkom metastazlarının iyi bilinen bir özelliği olan buzlu cam opasiteleri görülmektedir. Buzlu cam opasiteleri bu hastalarda kanama nedeniyle gelişir. Kanama frajil neovasküler doku nedeniyle olur. Anjiyosarkomların akciğer metastazlarının iyi bilinen bir diğer özelliği perinodüler haledir. Metastatik nodülün etrafında, kanamaya bağlı olarak meydana gelen buzlu cam halesi bu görünüme neden olur. Perinodüler hale anjiyosarkom metastazlarına özgü değildir. Fırsatçı mantar enfeksiyonları (anjiyoinvaziv aspergilloz, mukormikoz, kandidiazis), anjiyosarkom dışındaki hemorajik metastazlar (koryokarsinom, osteosarkom), Kaposi sarkomu, bronkioloalveoler kanser, Wegener granülomatozu, eozinofilik pnömoni, organize pnömoni, tüberküloz ve atipik mikobakteri enfeksiyonları, bazı viral pnömoniler, posttransplant lenfoproliferatif hastalıkta da perinodüler hale bulgusu gelişebilir. Bu hastalıklar arasında perinodüler halenin en iyi bilinen nedeni muhtemelen anjiyoinvaziv aspergillozdur. Anjiyoinvazif aspergilloz daha çok ağır immün süpresyonu olan, derin nötropenisi bulunan hastalarda görülür. Bu hastada ağır immün
93 Cevaplar Olgu 19 süpresyon olmaması fırsatçı mantar enfeksiyonlarından uzaklaşmayı kolaylaştırır. Kavitasyon bulunmaması Wegener granülomatozu ve tüberkülozdan uzaklaştırabilir. Ayrıca, tüberkülozda bu kadar yaygın buzlu cam opasiteleri beklenmez. Eozinofilinin olmaması ve karaciğerde kitle varlığı eozinofilik pnömoni aleyhinedir. 2: Olguya hemoptizi nedeniyle bronkoskopi yapıldı, endobronşiyal lezyon yoktu ve az miktarda aktif kanama izlendi. Orta lobdan bronkoalveoler lavaj alındı. BAL ın sitolojik incelemesi hemoraji ile uyumlu olarak değerlendirildi. İmmün belirteçlerinde anormallik saptanmadı ve mevcut bulgular primer hastalığa sekonder olarak değerlendirildi. Eritrosit replasmanı ile destek tedavisi ve primer hastalığa yönelik kemoradyoterapi planlandı. Anjiyosarkomlar endotel kaynaklı nadir malign tümörler olup tüm sarkomların %1 inden azını oluşturur. En sık deri ve yumuşak doku olmak üzere vücudun her yerinden köken alabilir. Pulmoner anjiosarkomlar nadir tümörlerdir. Primer pulmoner anjiyosarkom şeklinde görülebilmekle birlikte metastatik anjiyosarkom daha sıktır. Metastatik hastalıkta sıklıkla birden fazla organ tutulumu gelişir ve akciğer en sık tutulan organlardan biridir. Primer ve metastatik pulmoner anjiyosarkomlarda semptomlar ve radyolojik bulgular benzerdir. En sık başvuru nedeni hemoptizidir ve diffüz pulmoner hemoraji de eşlik edebilir. Hemoptizi tekrarlayan ve masif hemoptizi şeklinde olabilir. Çok nadir olarak spontan pnömotoraks ve pnömomediasten de başvuru nedeni olabilmektedir. Histolojik olarak, klasik ve epiteloid olmak üzere iki kategoriye ayrılır. Tanı için immünohistokimyasal inceleme mutlaka gerekir. İmmünohistokimyasal belirteçlerden CD31, CD34 ve faktör VIII-ilişkili antijen tanı için spesifik olarak kabul edilmektedir. Anjiyosarkomlarda prognoz genellikle kötüdür ve tanıdan sonra hastaların çoğu ilk bir yılda kaybedilir. Tedavide cerrahi tedavi, radyoterapi ve kemoterapiler uygulanmış ancak etkili bir yöntem gösterilememiştir. Kemoterapide en sık kullanılan ajanlar doxorubicin, ifosfamide ve taksanlardır. Sorafenib, tümör büyümesini antiproliferatif ve antianjiyogenik özellikleri ile inhibe eden bir oral multikinazdır. Sorafenib ve paclitaxel kombinasyonunun etkili olabileceği bildirilmektedir. KAYNAKLAR 1. Garcia Clemente M, Gonzalez Budino T, Escobar Stein J, et al. Metastatic pulmonary angiosarcoma. Ann Med Interna 2004; 21: Krenke R, Klimiuk J, Korczynski P, et al. Hemoptysis and spontaneous hemothorax in a patient with multifocal nodular lung lesions. Chest 2011; 140: Chen YB, Guo LC, Yang L, et al. Angiosarcoma of the lung: 2 cases report and literature reviewed. Lung Cancer 2010; 70: Yamada M, Hatta N, Mizuno M, et al. Weekly lowdose docetaxel in the treatment of lung metastases from angiosarcoma of the head. Br J Dermatol 2005; 152: Penel N, Bui BN, Bay JO, et al. Phase II trial of weekly paclitaxel for unresectable angiosarcoma-the ANGIOTAX Study. J Clin Oncol 2008; 26: Klinik İnciler: Anjiyosarkoma sekonder akciğer metastazlarının en belirgin radyolojik bulguları çok sayıda nodüller, bazı olgularda kistik lezyonlar ve buzlu cam opasiteleridir. Anjiyosarkomların akciğer metastazlarının iyi bilinen bir diğer özelliği perinodüler haledir. En sık başvuru nedeni hemoptizidir ve diffüz pulmoner hemoraji de eşlik edebilir. Anjiyosarkomlarda prognoz genellikle kötüdür ve tanıdan sonra hastaların çoğu ilk bir yılda kaybedilir. 87
94 Radyolojik İnciler Uzun süreli multifokal konsolidasyon ve buzlu cam opasitelerinde bronkioloalveoler kanser olasılığı dikkate alınmalıdır. 88
95 Nefes darlığı ve hemoptizi yakınması ile gelen bayan hasta... Olgu 20 Altmış iki yaşında bayan hasta acil servise nefes darlığı ve yan ağrısı şikayetleriyle başvurdu. Öyküsünden 10 gün önce nefes darlığında artış olduğu ve sırt-yan ağrısı başladığı öğrenildi. Acil servise geldiğinde az miktarda hemoptizisi olduğunu da belirtti. Fizik muayenede akciğer skapula altında ralleri vardı ve hemodinamik bulguları stabildi. Hastaya pulmoner emboli ön tanısı ile Pulmoner BT anjiografi çekildi. Resim 1A da toraks BT nin mediasten penceresi, 1B de aynı kesitin akciğer penceresi gösterilmiştir. A B Resim 1 Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Akın Kaya 89
96 Olgu 20 Cevaplar çizgisel atelektaziler, fokal konsolidasyonlar, plevral effüzyon olarak sayılabilir. Bu parankimal ve plevral bulgular genellikle pulmoner emboli için spesifik değildir. Bununla birlikte periferal konsolidasyonlar spesifisitesi en yüksek bulgudur. Pulmoner embolili bazı hastalarda, embolinin ortaya çıkmasından çoğunlukla saat sonra akciğer konsolidasyonları gelişir. Bu konsolidasyonlar genellikle alt zonlardadır. Tipik özellikleri periferik olmaları, geniş tabanlarla plevraya yaslanmalarıdır. Şekilleri üçgene, kamaya, tepesi kesilmiş huniye veya deve hörgücüne benzetilmiştir. Tek veya çok sayıda olabilirler. İnfarkt veya kanamaya bağlı olarak meydana gelirler. Kanamaya bağlı olanlar kısa sürede (bir hafta zarfında) ve sekel bırakmadan kaybolurken, infarkta bağlı olanlar daha uzun sürede (birkaç ay zarfında) sekelsiz veya çizgisel skarlar bırakarak iyileşirler. Resim 1: A) Mediasten penceresindeki aksiyel kesitte sağ alt lobda ve orta lobda iki adet periferik yerleşimli konsolidasyon görülüyor. Konsolidasyonlar geniş bir taban ile plevraya yaslanmış. Her iki konsolidasyonun da içerisi oldukça düşük dansitede. İki konsolidasyonun da merkezinde hava dansitesine yakın dansitede çok lüsen alanlar var (okbaşları). Minimal plevral effüzyon eşlik ediyor (ok). B) Akciğer penceresinde konsolidasyonların kama şeklindeki görünümleri daha iyi anlaşılıyor. Ayrıca alt lobdaki konsolidasyonun iç kenarına kalın bir damar uzanıyor (ok). Mediasten penceresinde daha belirgin izlenen santral lüsensiler akciğer penceresinde o kadar açık değil. 1: Pulmoner embolinin parankimal ve plevral bulguları bölgesel oligemi, emboliyi içeren proksimal pulmoner arterde genişleme, diyafram yükselmesi, Bu hastada periferik subplevral konsolidasyonların normal akciğere göre daha az opaklaştıkları görülmektedir (Resim 1A daki alt lobdaki infarktın arka komşuluğundaki normal boyanan akciğer ile infarktın kendisini bu açıdan karşılaştırınız). Yine bu hastada infarktların merkezinde son derece lüsen (neredeyse akciğer havası kadar siyah) alanlar görülmektedir. Bu santral lüsensiler klinik olarak pulmoner emboli şüphesi olan bir hastada infarktı çok muhtemel kılar. Bu santral lüsensiler yuvarlak-oval şekilleriyle çizgisel olan ve bazen dallanma gösteren hava bronkogramlarından ayrılırlar. Uygun klinik senaryo dahilinde, periferik subplevral kama şekilli bir konsolidasyonda hava bronkogramı görülmeyip de bu örnektekine benzer santral lüsensiler görülüyorsa bu bulgunun infarkt için spesifisitesi çok yüksektir. Ancak bu santral lüsensilerin her infarktta görülmeyebileceğini unutmamak gerekir. Bu hastada alt lobdaki konsolidasyona uzanan nispeten kalın bir damar da dikkati çekmektedir (ok, Resim 1B). İnfarktı düşündüren bir subplevral konsolidasyona uzanan böyle bir damar görülmesi o konsolidasyonun infarkt olma olasılılığını artırır. 90
97 Cevaplar Olgu 20 Pulmoner embolili hastaların bir kısmında plevral effüzyon da vardır. Bu hastada olduğu gibi, plevral effüzyon genellikle az miktarda ve tek taraflıdır. Yine bu hastada olduğu gibi, plevral effüzyonu bulunan embolili hastalarda çoğunlukla parankimde periferik konsolidasyonlar da mevcuttur. Ancak bu konsolidasyonlar her zaman direkt grafide görülmezler, BT bunları daha iyi ortaya koyar. 2: Hastaya pulmoner emboli tanısıyla düşük molekül ağırlıklı heparin başlandı ve sonrasında antikogülan tedaviye geçildi. PTE tedavisine başlamadan önce hastalığın şiddeti ve tedavinin hastada oluşturabileceği kanama riski değerlendirilmelidir. Antikoagülasyonun iki mutlak kontrendikasyonu vardır; aktif iç organ kanaması ve son 3 haftada PULMONER TROMBOEMBOLİZM Antikoagülan tedaviye kontrendikasyon var mı? Evet Hayır VKI filtresi UFH, DMAH veya fondaparinuks başlanır Masif Nonmasif Submasif* Trombolitik tedaviye kontrendikasyon var mı? İlk 24 saat içinde oral antikoagülan eklenir Evet Hayır En az 5 gün süre ile birlikte uygulanır ve INR değerleri 24 saat ara ile 2 olursa tedaviye sadece oral antikoagülan ile devam edilir. Cerrahi veya mekanik embolektomi için değerlendirilir. Trombolitik tedavi başlanır. Sonrasında aptt kontrolü ile UFH ne geçilir. Şekil 1: Pulmoner tromboembolizm tedavisi. 91
98 Olgu 20 Cevaplar gelişen spontan intrakranial kanama. Bu durumda cerrahi veya mekanik tedavi yöntemleri düşünülmelidir. Son iki hafta içinde ameliyat olmuş veya travma geçirmiş olmak, kanama diyatezi, kontrol altında olmayan ağır hipertansiyon (sistolik >200 mmhg, diyastolik >120 mmhg) ve diğer kanama riski bulunan durumlar göreceli kontrendikasyonlardır. PTE tanısı konulduğunda veya tanıdan şüphe edildiğinde tanı yöntemlerinin sonuçları beklenmeden, yüksek kanama riski yok ise antikoagülan tedavi (parenteral olarak fraksiyone olmamış heparin (UFH) veya düşük molekül ağırlıklı heparin (DMAH)) başlanmalıdır. Pulmoner tromboembolizm tedavisi Şekil 1 de gösterilmiştir. KAYNAKLAR 1. British Thoracic Society Standards of Care Committee Pulmonary Embolism Guideline Development Group. British Thoracic Society Guidelines for the management of suspected acute pulmonary embolism. Thorax 2003; 58: Pulmoner Tromboembolizm Tanı ve Tedavi Uzlaşı Raporu. Türk Toraks Dergisi 2009; 10; Suppl 11: Klinik İnciler: Pulmoner embolili bazı hastalarda, embolinin ortaya çıkmasından çoğunlukla saat sonra akciğer konsolidasyonları gelişir. İnfarktı düşündüren bir subplevral konsolidasyona uzanan bir damar görülmesi o konsolidasyonun infarkt olma olasılılığını artırır. PTE tanısı konulduğunda veya tanıdan şüphe edildiğinde tanı yöntemlerinin sonuçları beklenmeden, yüksek kanama riski yok ise antikoagülan tedavi (parenteral olarak fraksiyone olmamış heparin (UFH) veya düşük molekül ağırlıklı heparin (DMAH) başlanmalıdır. 92
99 Nefes darlığı ve çomak parmağı olan erkek hasta... Olgu 21 Elli üç yaşında erkek hasta yaklaşık 6 ay önce başlayan nefes darlığı şikayeti ile başvurdu. Fizik muayenede siyanoz, çomak parmak, bilateral inspiryum sonu ince raller saptanan hastanın laboratuvar incelemesinde hemogram ve kan biyokimyası normal, immün belirteçler negatif ve arter kan gazında ph: 7.39, PaO 2 : 52.7 mmhg PaCO 2 : 38.7 mmhg olarak bulundu. Solunum fonksiyon testinde restriktif bozukluk ve difüzyon testinde DLCO da azalma saptandı. Olguya ait PA akciğer grafisi Resim 1 de, Toraks BT görüntüleri Resim 2 de gösterildi. Resim 1 Resim 2A Resim 2B Resim 2C Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Oya Kayacan 93
100 Olgu 21 Cevaplar A B Resim 1: PA akciğer grafisinde her iki akciğerde alt zonlarda daha belirgin olmakla beraber orta ve üst zonlarda da izlenen retiküler değişiklikler görülüyor. Üst zonlara doğru çıktıkça retiküler değişikliklerin periferal alanlarda daha belirgin olduğu dikkati çekiyor 1: Bu hastada kraniokaudal düzlemde alt zonları üst zonlara göre daha fazla, transvers düzlemde ise periferal subplevral alanları santral alanlara göre daha fazla etkileyen retiküler değişiklikler görüyoruz. Buzlu cam opasitelerinin sadece retiküler değişikliklerin bulunduğu bölgelerde olduğu, bir başka ifade ile buzlu cam opasitesinin tek başına bulunmadığı dikkatimizi çekiyor. Retiküler değişikliklerin bulunduğu bölgelerde küçük balpeteği kistlerinin varlığını izliyoruz; belpeteği görünümünün belirgin bir bulgu olduğu anlaşılıyor. Üst zonlarda çizgisel opasiteler var. Yukarıdaki paragrafta sayılan bulgular olağan interstisyel pnömoni için tipik bulgulardır. BT bulgularının olağan interstisyel pnömoni için tipik olduğu hastalarda, klinik bulgular da uyumlu ise, biyopsi gereksinimi olmadan, hasta klinikradyolojik olarak olağan interstisyel pnömoni olarak kabul edilebilir. Ancak olağan interstisyel pnömoni hastalarının azımsanmayacak bir azınlı- C Resim 2: A-C) Üst zondan geçen kesit (A) ile alt zondan geçen kesitleri (B, C) karşılaştırdığımızda parankimal lezyonların alt zonlarda daha yaygın olduğu görülüyor. Temel patern retiküler değişiklikler şeklinde. Periferal subplevral alanlar daha fazla etkilenmiş. Yer yer balpeteği kistlerinin varlığı dikkati çekiyor (oklar, Resim 2B, C). Buzlu cam opasitesinin sadece retiküler değişikliklerin bulunduğu bölgelere sınırlı olduğuna, diğer alanlarda görülmediğine dikkat ediniz. Hastalığın bulunduğu bölgelerde akciğer korteksi plevraya kadar tutulmuş, plevra altında korunmuş alan yok. Üst zonlar daha az etkilenmiş olmakla beraber bu bölgelerde yer yer çizgisel opasitelerin varlığı dikkati çekiyor (oklar, Resim 2A). 94
101 Cevaplar Olgu 21 ğında BT bulguları atipiktir ve histopatolojik teyit olmadan tanı konamayabilir. Balpeteği kistleri olağan interstisyel pnömoninin en önemli BT bulgularından birisidir. Balpeteği kistleri olmadan bu hastalığa güvenilir bir radyolojik tanı konamaz. Balpeteği kistlerinin dominant bir bulgu olması olağan interstisyel pnömoni lehine, buzlu cam opasitelerinin dominant bulgu olması, bu hastalıkla zaman zaman karıştırılabilen nonspesifik interstisyel pnömoni lehinedir. Olgumuzda da buzlu cam opasiteleri görülmekle beraber bu opasitelerin sadece retiküler değişikliklerin görüldüğü bölgelerle sınırlı olması dikkat çekicidir. Nonspesifik interstisyel pnömoninin olağan interstisyel pnömoniden ayırt edilmesine yarayan bir diğer özellik, hastalığın bulunduğu bölgelerde plevra altında etkilenmemiş bant şeklinde bir alanın bulunmasıdır. Nispi subplevral korunma denen bu görünüm nonspesifik interstisyel pnömonili hastaların hepsinde görülmez, ancak görüldüğünde bu hastalık açısından oldukça anlamlıdır. Hastamızda plevraya kadar olan tüm akciğer korteksi etkilenmiş durumdadır. Kronik hipersensitivite pnömonisinde de histopatolojik olarak olağan interstisyel pnömoni paterni bulunur. Ancak kronik hipersensitivite pnömonisinde, idiyopatik olağan interstisyel pnömoniden farklı olarak retiküler değişiklikler orta zonlarda daha fazladır, bazı hastalarda kostofrenik sinüsler korunmuştur, mozaik perfüzyon izlenebilir. Asbestozis de histopatolojik olarak olağan interstisyel pnömoni paterni oluşturur. Ayrım için uygun maruziyet öyküsü araştırılmalıdır. BT de ise hastaların çoğunda asbeste bağlı plevral değişiklikler (asbest plakları, diffüz plevral kalınlaşmalar) vardır. Ayrıca subplevral alanlarda sentrilobüler nodüller ve plevraya paralel subplevral çizgiler görülür. Bir dizi bağ dokusu hastalığında, bazı ilaçların kullanımıyla olağan interstisyel pnömoniye benzer radyolojik görünümler meydana gelebilir. Klinik olarak bu durumların araştırılması gerekir. 2: Hastada ek hastalık, ilaç kullanım, çevresel ve mesleksel maruziyet öyküsü yoktu. Olguda klinik ve radyolojik bulgular idyopatik pulmoner fibrozisle uyumluydu. Tanı için ek invaziv girişim yapılmadı ve olgu tedavisiz takibe alındı. İdyopatik pulmoner fibrozis (İPF), nedeni bilinmeyen, daha sık olarak yaşlı erişkin hastalarda görülen, akciğerlere sınırlı ve histopatolojik ve/veya radyolojik olarak usual interstisyel pnömoni (UIP) paterni ile ilişkili kronik, progresif interstisyel fibrozis ile karakterize bir hastalıktır. İPF, kronik egzersiz dispnesi, öksürük, bibaziler inspiratuvar raller ve çomak parmakla başvuran her hastada düşünülmeldir. Tipik olarak 6. ve 7. dekatta görülür ve insidensi yaşla birlikte artar. Elli yaşından önce İPF nadirdir ve bu hastalarda takipte altta yatan bağ dokusu hastalığının bulguları gelişebilir. Erkeklerde görülme sıklığı kadınlara göre daha sıktır ve hastaların çoğunda sigara öyküsü bulunur. İPF, nedeni bilinmeyen bir hastalık olmasına rağmen olası risk faktörleri tanımlanmıştır: sigara, çevresel maruziyet (metal tozlar, odun tozu, çiftçilik, kuaförlük, kuş yetiştiriciliği, taş kesme, vb.), mikrobiyal ajanlar (EBV, hepatit C), gastroözefagial reflü, genetik faktörler. Uyumlu klinik bulgular (öykü, fizik muayene, fizyolojik testler ve laboratuvar bulgular) varlığında HRCT de UIP paterni tanı için yeterli olup cerrahi biyopsi ihtiyacı yoktur. İPF için önerilen tanı kriteleri: 1. Nedeni bilinen diğer interstisyel akciğer hastalıklarının dışlanması (mesleksel ve çevresel maruziyet, bağ dokusu hastalıkları ve ilaç toksisitesi) 2. Cerrahi biyopsi uygulanmayan hastalarda HRCT de UIP paterni 3. Cerrahi biyopsi uygulanan hastalarda spesifik HRCT ve cerrahi biyopsi kombinasyonu İPF nin tanısal değerlendirmesinde bronkoalveoler lavaj (BAL) işlemi, hastaların çoğunda gerekmemektedir. BAL ın hücresel analizi bazı interstisyel akciğer hastalıklarının tanısında katkı sağlayabilir. 95
102 Olgu 21 Cevaplar İPF şüpheli hastalarda, BAL ın en önemli uygulanma nedeni, kronik hipersensitivite pnömonisinden ayrımının yapılmasıdır. BAL da belirgin lenfositoz (>%40) kronik hipersensitivite pnömoni lehinedir. Transbronşiyal akciğer biyopsisi (TBAB), granülomatöz hastalıklarda faydalı bir işlemdir. HRCT de tipik UIP paterni varlığında ise TBAB işlemi gerekmez. Histopatolojik tanı ihtiyacı olan hastalarda, TBAB UIP nin tüm histolojik özelliklerini gösterebilse de, UIP paterni için bu işlemin sensitivite ve spesifitesi ve ayrıca nerden ve kaç tane biyopsi alınması gerektiği de bilinmemektedir. Bu nedenle hastaların çoğunda TBAB uygulanmamalıdır. Bağ dokusu hastalıklarında UIP paterni görülebileceğinden ve interstisyel akciğer hastalığı tek başvuru nedeni olabileceğinden, İPF şüpheli hastalarda bağ dokusu hastalığını ekarte etmek amacıyla serolojik testler yapılmalıdır. İPF kronik, progresif bir hastalıktır. Ortalama yaşam süresi, tanıdan sonra 2-3 yıl olarak bildirilmesine rağmen, akciğer fonksiyonları korunmuş olgularda sağkalım süresi daha uzun olarak beklenmektedir. Hastaların çoğunda yavaş bir progresyon görülür, ancak hastaların küçük bir kısmında (yaklaşık %5-10) akut bozulmalar gelişebilir. Akut bozulmaya neden olabilecek pnömoni, pulmoner emboli, pnömotoraks veya kalp yetmezliği gibi başka bir neden ekarte edildiğinde İPF akut atağı kabul edilir. İPF akut atağı tanısı için kriterler; son 1 ay içinde nefes darlığında artma, gaz değişiminde bozulma ve hipoksemi, yeni radyolojik infiltratlar ve bu duruma neden olacak başka bir hastalığın olmamasıdır. Akut atak, hastalık seyrinde herhangi bir zamanda, nadiren de başvuruda görülebilir. Akut atak için bilinen risk faktörü yoktur, ancak toraks cerrahi sonrası ve BAL sonrası gelişen olgular bildirilmiştir. Randomize kontrollü çalışma olmaması ve kontrolsüz çalışmalarda da yararının gösterilmemesi nedeniyle İPF de steroid monoterapisi önerilmemektedir. Yine, yapılan çalışmalarda yararlarının gösterilememesi veya yeterli veri olmaması nedeniyle steroid+azotiyopurin veya siklofosfamid, kolşisin, siklosporin A, INF-gamma, etanercept İPF tedavisinde önerilmemektedir. Asetilsisteinin tedavideki rolü ile ilgili yapılmış az sayıdaki çalışmada yararlı etkileri saptanmasına rağmen hastaların çoğunda önerilmemektedir. Ancak bazı olgularda düşünülebilir. Son yıllarda antifibrotik ve antiinflamatuvar etkileri bulunan pirfenidonun tedavideki rolü araştırılmıştır. Pirfenidonun yarar sağladığını gösteren çalışmalar bulunmakla birlikte, henüz yeterli veri olmadığından tedavide önerilmemektedir, ancak bazı hastalarda düşünülebileceği bildirilmektedir. KAYNAKLAR 1. ATS/ERS/JRS/ALAT Statement: Idiopathic Pulmonary Fibrosis: Evidence-based Guidelines for Diagnosis and Management (2011). Klinik İnciler: BT bulgularının olağan interstisyel pnömoni için tipik olduğu hastalarda, klinik bulgular da uyumlu ise, biyopsi gereksinimi olmadan, hasta klinik-radyolojik olarak olağan interstisyel pnömoni olarak kabul edilebilir. İPF kronik, progresif bir hastalıktır. Ortalama yaşam süresi, tanıdan sonra 2-3 yıl olarak bildirilmesine rağmen, akciğer fonksiyonları korunmuş olgularda sağkalım süresi daha uzun olarak beklenmektedir. İPF, kronik egzersiz dispnesi, öksürük, bibaziler inspiratuvar raller ve çomak parmakla başvuran her hastada düşünülmeldir. 96
103 Öksürük ve göğüs ağrısı olan erkek hasta Olgu 22 Elli altı yaşında erkek hasta, göğüs ağrısı şikayetleriyle başvurdu. Fizik muayenesinde bir patoloji yoktu. Akciğer grafisinde sağ üst zonda kitle lezyonu ve atelektazi alanı görüldü. Hastaya bronkoskopi yapıldı ve endobronşial lezyondan biopsi alındı. Evreleme amaçlı tetikleri planlandı. Kemik ve surrenal metastazlar saptandı. Hastanın Toraks BT kesitleri Resim 1 de gösterilmiştir. Resim 1A Resim 1B Resim 1C Resim 1D Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Oya Kayacan, Prof. Dr. Akın Kaya 97
104 Olgu 22 Cevaplar A B a k k C D Resim 1A: Sağ hiler bölgede üst lob bronşunu tam olarak tıkayan solid yumuşak doku kitlesi görülüyor (k). Mediastinal lenf bezleri büyümüş (yıldız). Resim 1B: Daha yukarıdan geçen kesitte büyükçe bir metastatik mediastinal lenfadenopati var (yıldız). Kitle (k) ile atelektatik üst lobun (a) sınırı ok ile gösterilmiş. Atelektatik parankimin kitleye göre daha iyi opaklaştığına ve opaklaşmış damar kesitlerine ait yuvarlak yapılar içerdiğine dikkat ediniz. Kitle konturu konveks iken, atelektatik üst lobun konturu konkav. Resim 1 C, D: Üst abdomen kesitlerinde her iki böbreğin etrafında perirenal yağ dokusu içerisinde metastatik yumuşak doku kitleleri var (yıldızlar, Resim 1C). Sürrenal bezler kalınlaşmış ve resim D de oklarla gösterilen kitleler içeriyor. 1: Bu hastada sağ üst lob bronşunu tıkayan büyük bir kitle görülmektedir. Bronş obstrüksiyonlarının benign ve malign bir dizi nedeni olabilir, ancak bronşial obstrüksiyon bölgesinde büyükçe bir kitle ve eşlik eden mediastinal lenfadenopatiler öncelikle malign obstrüksiyonu düşündürmelidir. Radyolojik olarak akciğer kanserinin hücre tipinin belirlenmesi çoğu hastada mümkün değildir. Bir akciğer nodülü veya kitlesinde radyolojik yöntemlerin ana işlevi benign-malign ayrımının yapılmaya çalışılması, malign bir lezyon varlığında hastalığın evrelendirilmesi veya cerrahi rezeksiyona elverişli olup olmadığının belirlenmesidir. Bununla birlikte bazı görünümler tümörün hücre tipi hakkında ip ucu verebilir. Küçük hücreli akciğer kanseri bu olguda olduğu gibi genellikle santral yerleşim gösterir. Santral yerleşimi nedeniyle bu hastaların bir çoğunda bronşial daralma veya tıkanma söz konusudur. Bronş tıkanması tamsa ve ilgili lobda kollateral ventilasyon yoksa bu olguda da olduğu üzere o lobda tam atelektazi gelişebilir. Özellikle sağ üst lobda olmak üzere, santral kitlenin neden olduğu konveks kenar ve distalindeki kollabe üst lobun neden olduğu konkav kenar PA akciğer grafilerinde akciğer kanserini düşündüren Golden S işaretine yol açar. Golden S işareti bu hastada da gösterildiği üzere BT de de görülebilir. Santral kitle ile kollabe akciğerin ayrımı BT ile zor olabilir. Ancak intravenöz kontrast maddenin iyi 98
105 Cevaplar Olgu 22 teknikle uygulandığı incelemelerde, bu hastada görüldüğü gibi, kitle akciğer parankimine göre daha hipodens bir yapı olarak demarke olabilir. Kollabe akciğer genellikle kitleden daha yüksek derecede ve daha homojen opaklaşır. Parankimde opaklaşan damarlara ait tübüler veya yuvarlak yapıların görülmesi de ayrımda yardımcı olur. Küçük hücreli akciğer kanseri erken evrede lenf bezlerine ve uzak organlara metastaz yapma eğilimi gösterir. Bu olguda mediastende son derece büyük lenf bezleri mevcuttur. BT de mediastinal lenf bezlerinin benign-malign ayrımında en çok başvurulan yöntem boyut ölçümüdür. Akciğer kanserli bir hastada lenf bezinin aksiyel düzlemdeki kısa çapı 1 cm den büyükse metastatik olma olasılığı artar. Ancak lenf bezinin 1 cm den büyük olup da reaktif olabileceği, 1 cm den küçük olup da mikroskopik metastaz içerebileceği unutulmamalıdır. Bu örnekte olduğu gibi lenf bezleri ileri derecede büyümüşse metastatik olma olasılıkları son derece yüksektir. Sürrenal bezler akciğer kanserinin yerleşmeyi sevdiği organlardır. Bu nedenle, bilinen veya şüphelenilen akciğer kanserli bir hastada toraks BT yi en azından sürrenal bezleri de içerecek şekilde üst abdomene genişletmek gerekir. Bu hastada bilateral sürrenal kitleler görülmektedir. Akciğer kanserli bir hastada saptanan sürrenal kitlesi metastaz olabileceği gibi benign bir adenomu da temsil ediyor olabilir. Ayrım için opaksız sürrenal BT yapılabilir. Opaksız sürrenal BT de yoğunluğu 10 HU nun altında ölçülen bir sürrenal kitlesi neredeyse kesin olarak benigndir. Yoğunluk 10 HU dan fazlaysa kontrast madde verilerek kitlenin erken dönemde ne kadar opaklaştığı ve geç dönemde aldığı opağı ne oranda geri verdiği ölçülür. Dinamik sürrenal BT adı verilen bu tekniğin adenomları adenom dışı lezyonlardan (metastazlardan) ayırt etmede son derece güvenilir sonuçlar verdiği bildirilmektedir. Akciğer kanseri en çok sürrenal bezler, karaciğer, beyin ve kemiğe metastaz yapar. Ancak akciğer kanserinin metastazından korunabilen organ ve yapı neredeyse yoktur. Bu olguda akciğer kanserli hastalarda çok nadir olmayarak gördüğümüz perirenal metastazlar da mevcuttur. 2: Hastaya küçük Hücreli Akciğer Kanseri (KHAK) tanısı konuldu. Uzak metestazları saptanan hasta yaygın hastalık kabul edildi. KHAK tüm akciğer kanserlerinin %13-20 sini oluşturmaktadır. Sınırlı evre KHAK tedavisinde KT ve RT kombinasyonu performansı iyi olan olgularda uygulanır. Standart KT seçeneği sınırlı ya da yaygın hastalıkta cisplatin/carboplatin ve etoposid rejimidir. Sınırlı evre hastalıkta KT ve RT tedavisiyle %20 hastada kür sağlanır. Bu hastalarda ortalama sağkalım ay arasında değişmektedir. Yaygın evre hastalıkta ortalama sağkalım 10 aydır. Biz de hastaya yaygın hastalık nedeniyle KT başladık. İlk kürü verilen hasta kontrole gelmek üzere izlenmektedir. KAYNAKLAR 1. Türk Toraks Derneği Akciğer kanseri tanı ve tedavi rehberi Toraks dergisi 2006; 7 (Ek 2). Klinik İnciler: Küçük hücreli akciğer kanseri genellikle santral yerleşim gösterir. Özellikle sağ üst lobda olmak üzere, santral kitlenin neden olduğu konveks kenar ve distalindeki kollabe üst lobun neden olduğu konkav kenar PA akciğer grafilerinde akciğer kanserini düşündüren Golden S işaretine yol açar. Sınırlı evre KHAK tedavisinde KT ve RT kombinasyonu performansı iyi olan olgularda uygulanır. Yaygın evre hastalıkta ortalama sağkalım 10 aydır. 99
106 Radyolojik İnciler PA akciğer grafisinde sağ hilusun süperiorunda duvarı nispeten kalın halkasal bir lüsensi görülüyor (ok). Bu halkasal görünüm duvarı kalınlaşmış sağ üst lob anterior segment bronşunu temsil ediyor. Bu bulgu peribronşial cuffing olarak bilinir. Ayrıca her iki akciğerin santral bölümlerinde damar konturlarının belirsiz görünmesine yol açan dansite artışı izleniyor (perihiler puslanma). Üst lob damarları görece belirgin. Bu bulgular interstisyel ödem ile uyumludur. 100
107 Nefes darlığı olan iki olgu... Olgu 23 Olgu 1 Altmış dört yaşında erkek hasta 2 aydır olan nefes darlığı şikayeti ile başvurdu. Başka şikayeti bulunmayan hastanın solunum sistemi muayenesinde bilateral raller saptandı. Ek hastalık ve ilaç öyküsü olmayan hastanın uzun yıllar çiftçilik yaptığı öğrenildi. 20 paket/yıl sigara öyküsü mevcuttu. Laboratuvar incelemede, hemogram ve biyokimya normal, sedimentasyon 42 mm/saat, CRP 31.1 mg/dl ve immün belirteçleri negatif olarak saptandı. Arter kan gazlarında hafif derecede hipoksemi mevcuttu. Solunum fonksiyon testinde FVC: %76, FEV 1 : %89, oran 75.9, PEF: %95 ve MMF: %108 ti. Difüzyon testine koopere olmadı. Hastanın PA akciğer grafisi ve toraks BT si Resim 1 de gösterilmiştir. Resim 1A: Olgu 1 in PA akciğer grafisi Olgu 2 Altmış yaşında erkek hasta 1 yıldır olan eforla nefes darlığı şikayeti ile başvurdu. Sigara ve ek hastalık öyküsü yoktu. Fizik muayenede bibaziler raller duyuldu. Laboratuvar incelemede hemogram, kan biyokimyası ve sedimentasyon normaldi. Arter kan gazında ph: 7.39, PaO 2 : 57.6 mmhg ve PaCO 2 : 38 mmhg idi. Solunum fonksiyon testinde restriktif patern ve difüzyon testinde azalma saptandı. Olgunun PA akciğer grafisi ve toraks BT si Resim 2 de gösterilmiştir. Resim 2A: Olgu 2 nin PA akciğer grafisi Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Akın Kaya 101
108 Olgu 23 Cevaplar 102 B C Resim 1 (devamı): PA akciğer grafisinde yaygın mikronodüller görülen hastanın orta zondan (B) ve alt zondan (C) geçen BT kesitlerinde her iki akciğerde yaygın olarak dağılmış, sentrilobüler yerleşim gösteren belirsiz kenarlı mikronodüller görülüyor. Nodüllerin sentrilobüler yerleşimli oldukları, plevra üzerinde belirgin bir nodülarite olmamasından anlaşılıyor. Nodüllerin dens olmadığına, buzlu cam dansitesine sahip olduklarına dikkat ediniz. Bazı alanlarda buzlu cam opasiteleri gözleniyor. 1. Olgu 1: Bu hastadaki tanısal bulgu akciğeri yaygın olarak etkilemiş, sentrilobüler yerleşim gösteren, belirsiz kenarlı, buzlu cam dansitesine sahip nodüllerin varlığıdır. Yaygın küçük nodülleri olan bir hastada nodüllerin sekonder pulmoner lobülün hangi bölgesinde yerleştiği ayırıcı tanıda önemlidir. Nodüller bu hastada olduğu gibi lobülün içerisinde nispeten merkezi bir konumda olabilir (sentrilobüler yerleşim), ya da lobülün periferinde interlobüler septumlar üzerinde yerleşim gösterebilir (perilenfatik yerleşim), ya da bazı nodüller merkezde bazıları periferde yerleşir (rastgele dağılım). Perilenfatik yerleşim gösteren nodüller sentrilobüler nodüllerden farklı olarak interlobüler septumlar, plevra, fissürler ve bronkovasküler yapılar boyunca yerleşim gösterirler. Bu hastada plevral yüzeylerde belirgin bir nodülarite bulunmaması nodüllerin sentrilobüler yerleştiğini göstermektedir. Yaygın olarak sentrilobüler yerleşim gösteren buzlu cam dansitesine sahip nodüllerin görüldüğü hastalarda ayırıcı tanı görece kolaydır. Bu paterne en sık neden olan hastalıklar hipersensitivite pnömonisi ve sigara tiryakiliğine bağlı olarak gelişen respiratuar bronşiolittir. Respiratuar bronşiolitte tutulum yeri daha çok üst zonlar iken, hipersensitivite pnömonisinde bütün zonlar hemen hemen eşit olarak tutulur. Bu hastanın çiftçilikle uğraşması tanıyı neredeyse kesinleştirmektedir. Hipersensitivite pnömonisinde BT bulguları belirsiz kenarlı yaygın sentrilobüler nodüller, buzlu cam opasiteleri, mozaik perfüzyon ve retiküler değişiklikler olarak özetlenebilir. Bazı hastalarda mediastinal lenf bezlerinde ılımlı büyüme ve amfizem de bulunabilir. Buzlu cam opasiteleri daha çok akut evrenin bir özelliğidir, ancak maruziyet devam ediyorsa subakut ve kronik evrede de görülür. Subakut evrenin temel özelliği bu hastada da olduğu gibi buzlu cam dansitesine sahip yaygın sentrilobüler nodüllerdir. Kronik evrede fibrozis, traksiyon bronşiektazisi, hacim kaybı ve bazen balpeteği kistleri gelişir; fibrozis daha çok orta zon ağırlıklıdır ve apeksler ve kostofrenik sinüsler görece korunmuş olabilir. Hastalığın neden olduğu bronşioler obstrüksiyon nedeniyle hava hapsi ve mozaik perfüzyon görünümü meydana gelebilir. 1. Olgu 2: Bu hastadaki parankimal lezyonları peribronkovasküler ve subplevral yerleşim gösteren retiküler değişiklikler, bu bölgelerde fibrozise bağlı bronşiektaziler, yer yer buzlu cam opasiteleri, yer yer küçük sentrilobüler nodüller, birkaç adet ince duvarlı hava kisti ve sağ alt lobda hava hapsine ait olabilecek lüsen alan olarak özetleyebiliriz.
109 Cevaplar Olgu 23 B C D E Resim 2 (devamı): PA akciğer grafisinde retiküler değişiklikler görülmesi üzerine çekilen toraks BT kesitlerinde; B) Üst zondan geçen kesitte solda daha fazla olmak üzere, her iki akciğerde peribronkovasküler ve subplevral yerleşimli retiküler değişiklikler izleniyor (oklar). Yer yer buzlu cam opasiteleri var. Daire içerisindeki alanda küçük sentrilobüler nodüller görülüyor. C) Üst zon-orta zon sınırından geçen kesitte peribronkovasküler yerleşimli retiküler değişiklikler içerisinde traksiyonel bronşiektazi saptanıyor (okbaşları). İki adet ince duvarlı küçük hava kisti dikkati çekiyor. Daire içerisindeki alanda sentrilobüler nodüller görülüyor. D) Orta zondan geçen kesitte subplevral alandaki retiküler değişikliklerin içerisinde bronşiektaziler izleniyor. Sol alt lobda buzlu cam opasitelerinin varlığına dikkat ediniz. Yine sol alt lobda ince duvarlı küçük bir hava kisti var. E) Alt zondan geçen kesitte parankimal değişiklikler görece azalmış. Sağ alt lobda keskin kenarlı lüsen bir alan seçiliyor (yıldız). Değişiklikler üst-orta zon ağırlıklı ve alt zonlar daha az etkilenmiş. Yaygın interstisyel fibrotik bir hastalıkta alt zonların daha az etkilenmesi nonspesifik interstisyel pnömoni ve olağan interstisyel pnömoni olasılıklarını belirgin olarak azaltır. Bu hastada belirgin bir balpeteği görünümü olmaması da olağan interstisyel pnömoni olasılığını azaltan bir başka bulgudur (balpeteği kistleri olağan interstisyel pnömoninin klasik bir bulgusu olmakla beraber bunların her hastada görülmeyebileceği de unutulmamalıdır). Bu hastada hipersensitivite pnömonisini en çok düşündüren bulgu buzlu cam opasiteleri ve bazı alanlarda sentrilobüler küçük nodüllerin varlığıdır. Sentrilobüler küçük nodüller kronik hipersensitivite pnömonisi ile en çok karıştırılan nonspesifik interstisyel pnömoni ve olağan interstisyel pnömonide beklenmeyen bir bulgudur. Hastalığın kraniokaudal düzlemdeki dağılımı da ayrımda dikkate alınmalıdır. Kronik hipersensitivite pnömonisinde retiküler değişiklikler ve bunların neden olduğu bronşiektazilerin en çok etkilediği bölgeler orta-üst zonlardır. Bazı hastalarda apikal bölgeler ve bu olguda görüldüğü üzere kostofrenik sinüslere yakın alt zonlar görece korunmuştur. Hipersensitivite pnömonisinde bu hastada da görülen ince duvarlı hava kistleri izlenebilir. İnce duvarlı hava kistleri, buzlu cam opasiteleri ve nodüllerle beraber, lenfositik interstisyel pnömonide de görülebilir. 103
110 Olgu 23 Cevaplar 104 Hipersensitivite pnömonisinde bazen mozaik perfüzyon gelişebilir. Bu hastada sağ alt lobda görüldüğü gibi, lobüler tarzda küçük boyutlu hava hapsi alanları bu hastalığın iyi bilinen bir özelliğidir. Olgumuzda olmamakla beraber bazı kronik hipersensitivite pnömonilerinde tütün kullanımı ile açıklanamayan amfizem alanları mevcuttur. Amfizemle özellikle çiftçi hastalığında daha sık karşılaşılmaktadır. 2. Olgu 1: Olguya bronkoskopi yapılarak bronkoalveoler lavaj (BAL) alındı. BAL da lenfositik alveolit (BAL örneğindeki hücrelerin %89 u lenfosit) ve CD4/CD8:1.9 olarak bulundu. Olgu mevcut klinik, laboratuvar ve radyolojik bulgularla hipersensitivite pnömonisi (subakut form) olarak kabul edilerek 1mg/kg/ gün metil-prednizolon tedavisi başlandı. Tedavinin birinci ayındaki kontrol solunum fonksiyon testinde FVC: %124 FEV 1 : %130 Oran:76 PEF: %115 ve MMF: %123 olarak saptandı. Tedavinin 3. ve 6. ayında klinik ve radyolojik düzelme (Resim 1D, 1E) izlendi. Altıncı ay sonunda 10 mg/gün dozunda steroid alan hastada tedavi süresinin 1 yıla tamamlanması planlandı. 2. Olgu 2: Hastanın güvercin yetiştiriciliği öyküsü olduğu öğrenildi ve hastaya tanısal bronkoskopi yapılarak BAL alındı. BAL da lenfositik alveolit (BAL örneğindeki hücrelerin %91 i lenfosit) ve CD4/CD8:1.5 olarak bulundu. İmmün belirteçleri negatifti ve olgu mevcut bulgularla HP (kronik form) olarak kabul edilerek maruziyetin sonlandırılması ve steroid tedavisi planlandı. Ekstrinsik allerjik alveolit olarak da adlandırılan hipersensitivite pnömonisi (HP), organik aerosoller ve düşük molekül ağırlıklı kimyasal ajanların tekrarlayan inhalasyonu sonucu gelişen ve granülomatöz, interstisyel, bronşiyoler ve alveoler akciğer hastalık spektrumunu içerebilen bir hastalıktır. Etyolojide HP ne neden olan 200 den fazla antijen tanımlanmıştır. Bu ajanlar, mikrobiyal ajanlar, hayvan proteinleri ve kimyasal ajanlar olmak üzere 3 majör gruba ayrılabilir. En sık rastlananlar çiftçi akciğerinin nedeni olan termofilik aktinomiçesler ve kuş besleyicilerin akciğerine yol açan kuş proteinleridir. Çiftçi akciğerine neden olan en önemli antijen termofilik aktinomiçeslerdir. Bu mikroorganizmalar sıcak ambar ve ahırlardaki küflü çürük saman, kültür mantarı ve şeker kamışlarında ürer. Bu ortamlarda kontamine havada bulunan yüklü antijenlerin inhalasyonuyla hastalık oluşur. Çiftçi akciğerine termofilik mikroorganizmalar dışında birçok mantar çeşidi de neden olmaktadır. Bunlar; Absidia corymbifera, Eurotorium amstelodami, Candida albicans, Candida guilliermondii, Penicillium brevicompactum ve Penicillium olivicolor olarak sayılabilir. HP de klinik prezentasyon, inhale edilen antijenin antijenitesi, büyüklüğü ve yoğunluğu, inhale edilen antijene maruziyet sıklığı ve kişinin immünolojik yanıtı ve eşlik eden bakteriyel/viral infeksiyon varlığına bağlı olarak değişir. HP, klinik olarak akut, subakut ve kronik form olarak üçe ayrılır. Akut HP, tipik olarak maruziyetten 4-12 saat sonra başlar ve temel semptomlar ani gelişen yüksek ateş, üşüme, halsizlik, miyalji, nonprodüktif öksürük ve nefes darlığıdır. Fizik muayenede taşipne, taşikardi, bibaziler raller bulunabilir. Semptomlar, maruziyetin sonlanmasıyla tipik olarak saatte spontan olarak düzelir. Subakut HP, duyarlı kişilerin antijeni sürekli olarak ve düşük konsantrasyonda inhale etmeleri sonucu gelişir. En sık semptomlar nefes darlığı ve öksürük olup daha sinsi ilerler. Akut semptomlar olmaksızın haftalar aylar içinde artan progresif bir dispne söz konusudur. Kronik form, düşük dozda kronik antijen maruziyeti sonucu oluşur ve akut ataklar olmaksızın geri dönüşümsüz akciğer hasarıyla seyreder. Bu formda interstisyel fibrozis başlıca bulgudur. Tipik olarak ateş yoktur ve taşipne ve bibaziler raller genellikle mevcuttur. Başvuruda kor pulmonale bulguları nadir değildir. Serumda spesifik IgG presipitan antikorlar saptanması tanıya yardımcı olabilir. Bu antikorlar anti-
111 Cevaplar Olgu 23 D E Resim 1 (devamı): D) Tedavinin 6. ayındaki kontrol grafi ve E) tedavinin 3. ayındaki toraks BT de lezyonların tümüyle kaybolduğu görülüyor. jenle karşılaşmış fakat asemptomatik ve hastalığı olmayan olgularda da pozitif olabileceğinden HP için spesifik ve sensitif değillerdir. Ayrıca yanlış negatif sonuçlar da görülebilmektedir. Diğer laboratuvar incelemelerde hafif düzeyde sedimentasyon, CRP ve IgG, IgM ve IgA artışı bulunabilir. Antinükleer antikorlar ve diğer otoantikorlar nadiren saptanır ve varlığı halinde altta yatan bağ dokusu hastalığı düşünülmelidir. Son yıllarda, küçük havayolu tutulumu olan HP li hastalarda pulmoner epitel hücreleri tarafından üretilen ve müsin benzeri yüksek molekül ağırlıklı bir glikoprotein olan KL-6 nın serum ve bronkoalveloer lavaj (BAL) da düzeylerinin arttığı ve tanıda yararlı olabileceği bildirilmektedir. Akut formda solunum fonksiyon testinde klasik olarak restriktif patern ve difüzyonda azalma gözlenir. Hipoksemi sıklıkla bulunur ve egzersiz testinde satürasyonda düşme fonksiyonel bozulmanın erken bir bulgusudur. Subakut ve kronik formda restriktif, obstrüktif ve mikst patern bulunabilir. Metakolinle yapılan provokasyon testinde nonspesifik hiperreaktivite saptanabilir. Sigara öyküsü olmayan ve amfizemin fizyolojik bulgularının olduğu hastalarda ve nonspesifik bronş hiperreaktivitesi ve hava akım kısıtlanması olan hastaların ayırıcı tanısında HP yer almalıdır. HP tanısında, standardize antijenler ve teknik olmadığı için spesifik ajanla bronş provokasyonu testinin rolü kısıtlıdır ve rutin olarak önerilmemektedir. Ancak özellikle, maruziyet sonrası akut semptom öyküsü olan hastalarda yarar sağlayabilir. HP li hastalarda alveoliti saptamak amacıyla yapılan BAL güvenli ve duyarlı bir testtir. BAL da tipik olarak eozinofili veya nötrofili olmaksızın sıklıkla CD8 lenfosit hakimiyetinde olmak üzere lenfositik alveolit (%30-70) görülür. CD4/CD8 oranı düşer ve bu bulgu HP nin diğer interstisyel hastalıklardan ayırımına yardımcı olur. Total lökosit sayısı sıklıkla normalin beş katı olmak üzere artmıştır. Makrofaj sayısında normal bireylere göre fark yoktur ancak lenfosit artışı nedeniyle oranı azalmıştır. BAL hücre profili, hastalık evresi ve son maruziyetle BAL arasındaki zamana bağlı olarak değişebilir. HP tanısı için akciğer biyopsisi genellikle gerekmez. Düşük klinik olasılıklı, yeterli tanı kriterlerinin bulunmadığı ve başka bir tedavi rejiminin uygulanacağı farklı bir hastalık şüphesinin olduğu hastalarda gerekebilir. Transbronşiyal akciğer biyopsisinin HP de tanısal verimliliği düşüktür ve cerrahi istemeyen veya cerrahi için risk taşıyan hastalarda uygulanmalıdır. Tanı için en çok kullanılan kriterler, maruziyet öyküsü, nefes darlığı, fizik muayenede raller 105
112 Olgu 23 Cevaplar ve BAL da lenfositik alveolittir. Tanıyı destekleyen kriterler, rekürren febril ataklar, uyumlu radyolojik bulgular, DLCO da azalma, presipitan antikorlar, biyopside granülomlar (genellikle gerekmez) ve maruziyetin sonlanması halinde düzelmedir. Akut HP ayırıcı tanısında pulmoner ödem, organik toz toksik sendromu, inhalasyon ateşi ve infeksiyöz pnömoniler yer alır, kronik formun idyopatik pulmoner fibrozisden ayrımı zor olabilir. Devam eden antijen maruziyeti varlığında akciğer fonksiyonlarında hızlı bir düşüş gelişeceği için tedavide en önemli nokta erken tanı ve antijen maruziyetinin en kısa sürede kesilmesidir. Antijen temasının kesilmesi ekonomik ve sosyal nedenlerden dolayı mümkün olmadığı durumlarda hem ev hem de iş ortamında çeşitli önlemlerin alınması gerekmektedir. Akciğer fonksiyonlarında hafif derecede bozulmanın olduğu ve maruziyetin kesilmesi halinde spontan düzelmenin beklendiği olgularda tedavi genellikle gerekmez. Ağır akut HP tedavisinde 1 mg/kg/gün (40-80 mg/gün) dozunda oral kortikosteroidler önerilmektedir. Steroid tedavisine belirgin semptomatik ve fizyolojik düzelme olana kadar devam edilir. Tedavinin ilk bir ayında solunum fonksiyon testleri ile kontrol yapılmalı, yanıt varsa doz azaltılarak tedaviye devam edilmeli, eğer yanıt yoksa doz azaltılarak kesilmelidir. Genellikle önerilen süre, akut evrede 2-4 hafta, sonra azaltılarak mg/gün idame tedavisi toplam 4-6 ay; subakut ve kronik olgularda ise daha yüksek dozlarda uzun süreli tedavidir. Kısa etkili bronkodilatörler obstrüktif komponenti olan ve reversibilitesi pozitif olan olgularda yardımcı olabilir. İnhale kortikosteroidler ile ilgili yeterli veri bulunmamaktadır. Progresif refrakter olgularda, siklofosfamid, siklosporin ve azotiyopurin gibi sitotoksik ajanlar kullanılmıştır, ancak henüz yeterli veri yoktur. KAYNAKLAR 1. Hirschmann JV, Pipavath SN, Godwin JD. Hypersensitivity pneumonitis: a historical, clinical, and radiologic review. Radiographics 2009; 29: Girard M, Cormier Y. Hypersensitivity pneumonitis. Curr Opin Allergy Clin Immunol 2010; 10: Rose SC, Lara AR. Hypersensitivity pneumonitis. In: Murray&Nadel s Textbook of Respiratory Medicine. Murray JF, Mason R M, Broaddus VC, Martin TR, King TE, Schraufnagel DE (eds). 5th edition. Saunders, Philedelphia, Volume 2, 2010: Klinik İnciler: Yaygın olarak sentrilobüler yerleşim gösteren buzlu cam dansitesine sahip nodüllerin görüldüğü hastalarda ayırıcı tanı görece kolaydır. Bu paterne en sık neden olan hastalıklar hipersensitivite pnömonisi ve sigara tiryakiliğine bağlı olarak gelişen respiratuar bronşiolittir. Sentrilobüler küçük nodüller kronik hipersensitivite pnömonisi ile en çok karıştırılan nonspesifik interstisyel pnömoni ve olağan interstisyel pnömonide beklenmeyen bir bulgudur. Ekstrinsik allerjik alveolit olarak da adlandırılan hipersensitivite pnömonisi (HP), organik aerosoller ve düşük molekül ağırlıklı kimyasal ajanların tekrarlayan inhalasyonu sonucu gelişen ve granülomatöz, interstisyel, bronşiyoler ve alveoler akciğer hastalık spektrumunu içerebilen bir hastalıktır. Akciğer fonksiyonlarında hafif derecede bozulmanın olduğu ve maruziyetin kesilmesi halinde spontan düzelmenin beklendiği HSP olgularında tedavi genellikle gerekmez. 106
113 Akciğerde yaygın kistleri olan bayan hasta... Olgu 24 Altmış iki yaşında romatoid artrit tanısıyla izlenen hasta nefes darlığı ve öksürük şikayetleriyle dış merkezde çekilen akciğer grafisinde anormallik saptanması üzerine kliniğimize gönderildi. Hastanın fizik muayenesinde belirgin bir bulgu yoktu ve nefes darlığı belirgin değildi. Solunum fonksiyon testleri ve oksijen satürasyonu normal bulundu. Hastanın akciğer grafisi Resim 1 de, toraks BT si Resim 2 de gösterilmiştir. Resim 1 Resim 2A Resim 2B Resim 2C Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Akın Kaya 107
114 Olgu 24 Cevaplar A B Resim 1: PA akciğer grafisinde her iki akciğerde ince duvarlı hava kistleri görülüyor (oklar). 1: Yaygın kistik lezyonları bulunan bir hastada öncelikle gerçek kistik hastalık ile amfizem ayrımı yapılmalıdır. Kistlerin belirgin bir duvar yapısı bulunur ve bu sayede genellikle duvar yapısı göstermeyen amfizematöz boşluklardan ayırt edilebilir. Ancak bazen sentrilobüler amfizem kistleri taklit edebilir ve duvar yapısı gösterebilir. Bu durumda da bu sentrilobüler amfizem alanlarının içerisinde görülen sentrilobüler bronkovasküler demete ait nokta şeklindeki yapı ayrımda yardımcı olur. Kistik lezyonların içi, bu örnekteki gibi, boştur. Akciğerlerde dominant bulgu olarak kistlerin görüldüğü hastalarda ayırıcı tanıda düşünülmesi gereken hastalıklar Langerhans hücreli histiyositoz, lenfanjiyomiyomatoz, lenfositik interstisyel pnömoni, tüberoz skleroz, nörofibromatoz, Birt- Hogg-Dube sendromudur. Ayrıca hipersensitivite pnömonisinde ve pnömosistis jirovecii pnömonisinde de kistik lezyonlar bulunabilir. Langerhans hücreli histiyositozda kistler daha çok üst zonlarda dominanttır; kostofrenik sinüsler, bu hastada olduğunun aksine, genellikle korunmuştur. Ayrıca kistler bu hastadakinden farklı olarak C Resim 2: A, B, C) Her iki akciğerde tüm zonlarda çok sayıda hava kisti görülüyor. Kistlerin hemen hepsi son derece ince ve düzgün duvara sahipler. Nodül eşlik etmiyor. genellikle düzensiz bir şekle sahiptir, dallanma eğilimi gösteren tuhaf şekilli kistlere sıkça rastlanır. Langerhans histiyositozunda ileri evrelerde dominant bulgu olarak kistler görülse de hastalı- 108
115 Cevaplar Olgu 24 ğın daha erken evrelerinde değişik kavitasyon evrelerinde nodüller de vardır. Lenfanjiyomiyomatozda bu hastadakine benzer şekilde tüm zonları hemen hemen eşit olarak etkileyen, ince ve düzgün duvarlı, düzgün şekilli kistler görülür. Bu kistler pnömotoraksa veya şilotoraksa yol açabilirler. Tüberoz sklerozdaki kistler lenfanjiyomiyomatozdakilere benzerdir. Klinik olarak hastalığın eşlik eden diğer sistem bulguları aranmalıdır. Nörofibromatozlu hastaların bir kısmında akciğerlerde kistik lezyonlar görülebilir. Kistler genellikle üst zonlarda yerleşmiştir. Bu hastalıkta da klinik olarak diğer sistem bulguları söz konusudur. Birt-Hogg-Dube sendromunda akciğerlerde kistler, ciltte papüler lezyonlar vardır. Renal hücreli kanser insidansı artmıştır. Lenfositik interstisyel pnömonide kistik lezyonların yanı sıra akciğerlerde buzlu cam opasiteleri ve nodüller de genellikle bulunur. Tartışılan hastada kistlerin arasında kalan akciğer parankimi normaldir. Hipersensitivite pnömonisinde az sayıda ve küçük kistler görülebilir. Hastalığın daha sık görülen akciğer bulguları (buzlu cam opasiteleri, buzlu cam dansitesinde sentrilobüler nodüller, interstisyel fibrozis, mozaik perfüzyon) da mevcut olmalıdır. Pnömosistis jirovecii pnömonisinde buzlu cam opasiteleri içerisinde kistik lezyonlar gelişebilir. Sadece kistlerin görülmesi bu hastalık için atipiktir. Sonuç olarak, çok sayıda kistlerle karakterize olan bir tablo karşısında; kistlerin kraniokaudal düzlemdeki dağılımı, boyutları, şekilleri, duvar kalınlıkları, başka parankimal değişikliklerin bulunup bulunmaması, diğer sistemlerde bulguların bulunup bulunmaması dikkate alınmalıdır. 2: Akciğer kistleri normal akciğer parankimi ile çevrili, genellikle duvar kalınlığı 2 mm ya da daha ince olan, içinde sıklıkla hava, bazen de sıvı ya da Fokal olanlar Bül Blep Pnömotosel Kongenital kistik lezyonlar: Bronkojenik kist Kongenital adenoid malformasyon İnfeksiyonlar: Pnömosistis jirovecii Koksidiodomikozis Kist hidatik Travmatik kistler Yaygın olanlar Langerhans hücreli histiyositoz Lenfanjiyomiyomatoz Tüberoz skleroz Hipersensitivite pnömonisi Ağır sarkoidoz Yaygın bronşektazi Lenfositik interstisyel pnömoni Balpeteği akciğeri İPF Kollajen doku hastalıkları Tablo 1: Kistik akciğer hastalıkları solid materyal bulunan yapılardır. Akciğer kistleri sıklıkla lenfanjiomyomatozis, langerhans hücreli histiyositozis, son dönem fibrozis sonucu oluşan balpeteği için kullanılmaktadır. Diğer nedenler Tablo 1 de gösterilmiştir. Hasta R. Artrit nedeniyle ilaç tedavisi almaktaydı ve solunum sistemi muayenesi ve fonksiyonları normaldi. Klinik olarak düzenli olarak izlenmektedir. KAYNAKLAR 1. Reed JC. Chest radiology: Plain film patterns and differential diagnosis. 5th ed. Philadelphia: Mosby,
116 Olgu 24 Cevaplar 2. Goodman LR. Felson s Principles of Chest Roentgenology. 2nd ed. Philadelphia: Saunders, Elsevier, Lange S, Walsh G. Radiology of Chest Disease. 3rd ed. New York: Thieme, Klinik İnciler: Langerhans hücreli histiyositozda kistler daha çok üst zonlarda dominanttır; kostofrenik sinüsler genellikle korunmuştur. Pnömosistis jirovecii pnömonisinde buzlu cam opasiteleri içerisinde kistik lezyonlar gelişebilir. Lenfanjiyomiyomatozda tüm zonları hemen hemen eşit olarak etkileyen, ince ve düzgün duvarlı, düzgün şekilli kistler görülür. Çok sayıda kistlerle karakterize olan bir tablo karşısında; kistlerin kraniokaudal düzlemdeki dağılımı, boyutları, şekilleri, duvar kalınlıkları, başka parankimal değişikliklerin bulunup bulunmaması, diğer sistemlerde bulguların bulunup bulunmaması dikkate alınmalıdır. 110
117 Nefes darlığı ve akciğerde kavitesi olan hasta Olgu 25 Kırk sekiz yaşında erkek hasta nefes darlığı, öksürük ve halsizlik şikayetleri ile başvurdu. Olguda 20 yıl önce akciğer tüberkülozu ve 20 paket/yıl sigara öyküsü mevcuttu. Hipertansiyon dışında ek hastalığı olmayan hastanın son 2-3 yıldır nefes darlığı şikayeti olduğu öğrenildi. Hemoptizi yoktu. Fizik muayenede vital bulgular stabil, siyanoz, pretibial ödem ve solunum sistemi muayenesinde eksipiryum uzun, nadir ronküsler ve bilateral inspiratuvar raller mevcuttu. Laboratuvar incelemede, hemogram ve kan biyokimyası normaldi ve arter kan gazında ph: 7.35, PaO 2 : 44.5 mmhg ve PaCO 2 : 51.4 mmhg olarak bulundu. Solunum fonksiyon testinde FVC: %25 FEV 1 : %22 oran: %69.7 ve MMF: %14 saptandı. Olguya ait PA akciğer grafisi Resim 1 de, toraks BT kesitleri Resim 2 de gösterildi. Resim 1 Resim 2A Resim 2B Resim 2C Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Uzm. Dr. Aydın Çiledağ, Prof. Dr. Numan Numanoğlu 111
118 Olgu 25 Cevaplar A B Resim 1: PA akciğer grafisinde her iki akciğerin üst zonlarında hacim kaybı ve plevral kalınlaşma izleniyor. Sağ akciğerde üst ve orta zonda halkasal lüsensiler (oklar) görülüyor. Apikal yerleşimli halkasal lüsensinin içerisinde yuvarlak bir opasite (yıldız) dikkati çekiyor; bu opasitenin üzerinde hilal şeklinde bir görünüm oluşmuş (hava-hilal bulgusu). Sol üst zonda 4. kostanın arka bölümü üzerine süperpoze iyi sınırlı bir nodül görülüyor. Her iki alt zonda bronşiektaziyle uyumlu tren yolu şeklinde kalın duvarlı tübüler opasiteler (okbaşları) mevcut. Pulmoner konus ileri derecede geniş. Hiluslar üst loblardaki hacim kaybı nedeniyle yukarıya doğru yer değiştirmiş. C 112 1: Bu olguda mantar topunun çok karakteristik iki özelliği bulunmaktadır: hava-hilal bulgusu ve sünger-benzeri görünüm. Mantar topunun radyografik bulgusu kavite veya kistik bir boşluk içerisinde yuvarlak bir yumuşak doku dansitesi olmasıdır. Mantar topuna ait bu kitle kavite lümeninin genellikle bir kısmını doldurduğundan kavite duvarları ile mantar topu arasında hava hilali (air crescent) adı verilen hilal şeklinde bir hava dansitesi görülür. Mantar topları önceden var olan kaviteler, hava kistleri veya bronş lümenleri içerisinde gelişirler. Mantar topları en sık eski tüberküloz enfeksiyonu veya sarkoidoz sonucu gelişen hava boşlukları içerisinde geliştiğinden, bu lezyonlar en fazla üst zonlarda Resim 2: A, B) Üst zondan geçen kesitlerde sağda daha fazla olmak üzere her iki üst zonda hacim kaybı ve kistik bronşiektazi görülüyor. Resim 2A da kistik bronşiektazi lümeninde yuvarlak bir dolum defekti (yıldız) dikkati çekiyor. Bu dolum defektinin önündeki hava hilal bulgusuna dikkat ediniz. Yuvarlak dolum defektinin hemen arkasında, içerisinde nokta ve çizgi şeklinde lüsensiler (oklar) bulunan ve görünümü süngere benzetilebilecek ikinci bir dolum defekti var. C) Alt zonlarda da yaygın bronşiektazi izleniyor. Posterior segmental arterlerin (yıldızlar) ileri derecede geniş olduğu görülüyor (bu arterleri hemen önlerindeki segmental bronşlarla karşılaştırdığımızda bronşlara göre çok daha geniş oldukları anlaşılacaktır).
119 Cevaplar Olgu 25 saptanır. Hava hilalinin en sık nedeni mantar topu olmakla beraber bu bulgunun akciğer kanseri ve kavite içi hematom gibi başka durumlarda da ortaya çıkabileceği bilinmelidir. Hava hilali BT de de görülebilir. BT de hava hilalini oluşturan intrakaviter kitle (mantar topu) genellikle düzensiz hava boşlukları (bu olgudaki gibi noktasal veya çizgisel lüsensiler) içeren sünger-benzeri bir kitle şeklindedir. Mantar topu sıklıkla hareketlidir, hastanın pozisyonu değiştirilirse o da yer değiştirir. Süngerimsi görünüm mantar topu için o kadar karakteristiktir ki mantar topu kaviteyi tamamen doldursa ve bu yüzden belirgin bir hava hilali görülmese dahi, mantar topu tanısı koyulabilir. Her mantar topunda radyolojik görünüm bu örnekte olduğu kadar tipik değildir. Bazı erken olgularda belirgin bir top bulunmaz, bunlarda tek bulgu olarak kavite duvarında veya lümende mantar ipliklerini temsil eden buruşuk görünümlü düzensiz çizgisel opasiteler görülebilir. Bu hastadaki diğer bulgular bronşiektazi ve pulmoner hipertansiyondur. Pulmoner hipertansiyon nedeniyle santral pulmoner arterler genişlemiş, pulmoner konus bölgesi çok konveks bir görünüm kazanmıştır. Segmental pulmoner arterin komşuluğundaki segmental bronşa göre belirgin olarak geniş olması da bir başka pulmoner hipertansiyon bulgusudur ve Resim 2C de bu durum örneklenmiştir (yıldız: geniş segmental arter). 2: Olguda bakılan balgam ARB 3 kez negatifti. Ekokardiyografide sağ boşluk boyutları büyük ve pulmoner arter sistolik basıncı 105 mmhg olarak bulundu. Olgu, mevcut bulgularla KOAH+geçirilmiş tüberküloz+bronşektazi+kor pulmonale kabul edilerek nazal oksijen, bronkodilatör ve diüretik tedavi başlandı. Radyolojik olarak saptanan aspergilloma için hastada hemoptizi olmaması ve mevcut medikal durum nedeni ile cerrahi tedavi düşünülmedi ve 6 aylık oral itrakanazol tedavisi verildi. Tedavi sonunda aspergilloma boyut ve görünümünde tedavi öncesine göre fark saptanmadı. Aspergillus türlerine bağlı infeksiyonlar, bireyin immün durumuna bağlı olarak değişen geniş bir spektrum içerir (Tablo 1). Normal bireylerde solunum yolu örneklerinde aspergillus izolasyonu genellikle kolonizasyonu yansıtır. Parankimal kavitenin aspergillus ile saprofitik kolonizasyonu aspergilloma (miçetoma veya mantar topu) olarak tanımlanır. Mantar topu ölü ve canlı miçelyal element, fibrin, mukus, inflamatuvar hücreler ve dejenere kan ve epitelyal elementler içerir. Genellikle daha önceden var olan bir kavitede mantarın kolonizasyonu ve proliferasyonu sonucu gelişir (sekonder aspergilloma). Kavitelerin en sık nedeni önceki kaviter tüberkülozdur. Bununla birlikte, aspergilloma sarkoidoz, histoplazmoz, blastomikoz, AIDS (özellikle atipik PCP de), akciğer absesi, pulmoner veya bronşiyal kist, bronşektazi, adenokarsinoma, ankilozan spondilit, romatoid nodüller ve pulmoner infarkt gibi diğer kaviter pulmoner hastalıklarda da gelişebilir. Bronşiyal ağaçta aspergillus proliferasyonu ile pulmoner kaviteye neden olan primer aspergilloma çok çok nadirdir ve invaziv pulmoner aspergilloz, kronik nekrotizan pulmoner aspergilloz ve ABPA da görülebilir. Hemoptizi tipik başvuru nedenidir ve olguların %50-90 ında görülür. Hemoptizi atakları tipik olarak sık olmayıp hafiftir, ancak nadiren massif ve hatta fatal olabilir. Tanı genellikle klinik ve radyolojik bulgularla konulur ve serolojik testle desteklenir. Hastaların yarısından çoğunda balgam kültürü pozitif olmasına rağmen tanı için sensitif ve spesifik bir yöntem değildir. Aspergillus antijenlerine karşı serum presipitan antikorlar, olguların %95 inden fazlasında saptanır ama steroid tedavisi alan hastalar seronegatif olabilir. Mantar allerjisi olan hastalarda eozinofili, IgE yüksekliği ve deri test pozitifliği olabilir. Bazı olgularda radyolojik olarak, akciğer kanseri, Wegener granülomatozu, hidatik kist ve akciğer absesinden ayrımı zor olabilir. Bu nedenle, aspergillus için pozitif presipitan reaksiyonu tanıda özellikle yardımcıdır. Çok nadiren atipik olgularda tanısal cerrahi işlem gerekebilir. 113
120 Olgu 25 Cevaplar Klinik prezentasyon İmmün durum Altta yatan Doku invazyon akciğer hastalığı derecesi Basit kolonizasyon Normal KOAH Yok Hipersensitivite reaksiyonları -Allerjik bronşiyal astım Normal Yok -ABPA Havayolunda aşırı mukus Yok -Bronkosentrik Havayolunda aşırı mukus Yok granülomatoz -Ekstrinsik allerjik alveolit Normal Yok Saprofitik Aspergilloma Normal Önceden kavite varlığı Yok İnvaziv infeksiyon -İBA* Akciğer transplantasyonu ++ -CPA** Normal KOAH + -İPA*** Normal +++ *Trakeobronşit, psödomembranöz trakeobronşit, ülseratif trakeobronşiti içerir **Kronik nekrotizan pulmoner aspergilloz, kronik kaviter pulmoer aspergillozis ve kronik fibrotik pulmoner aspergillozu içerir ***İnvaziv pulmoner aspergilloz Tablo 1: Pulmoner aspergillozis spektrumu 114 Aspergillomada kötü prognostik faktörler: sayı ve/ veya boyutta progresif artış, altta yatan ciddi akciğer hastalığı, immünsupresif tedavi, AIDS, sarkoidoz, artış gösteren aspergillus spesifik IgG titresi ve tekrarlayan ciddi hemopizidir. Tedavide, kontrollü çalışma olmadığı için standart bir yaklaşım bulunmamaktadır. Tedavide günümüzde mevcut seçenekler, sistemik veya lokal antifungal tedavi, cerrahi tedavi ve tedavisiz yakın takip. Asemptomatik hastalarda sıklıkla tedavisiz takip önerilmektedir. Hayatı tehdit eden hemoptizi olguların az bir kısmında görüldüğünden bütün hastalara cerrahi tedavi uygulanması önerilmemektedir. Üstelik, hastalar sıklıkla altta yatan ciddi akciğer hastalığı nedeniyle cerrahiye uygun değillerdir ve cerrahi tedavi sonrası hemoraji, bronkoplevral fistül, bakteriyel süperinfeksiyon ve ampiyem gibi ciddi komplikasyonlar gelişebilir. Bu nedenle, aspergillomanın cerrahi rezeksiyonu sadece ciddi, hayatı tehdit eden hemoptizisi olan ve akciğer fonksiyonları korunmuş hastalarda uygulanmalıdır. Kötü prognostik faktörleri taşıyan hastalarda da cerrahi tedavi düşünülmelidir. Cerrahi için uygun olmayan olgularda intrakaviter antifungal tedavi uygulaması düşünülebilir. BT eşliğinde perkutan amfoterisin B ve endobronşiyal ketakonazol ile olumlu sonuçlar alındığı bildirilmiştir. Hemoptizili olgularda bronşiyal arter embolizasyonu yaygın olarak uygulanmaktadır. Ancak, bu işlem ile sadece geçici düzelme sağlanabilmekte ve kollateral damarlar nedeniyle genellikle hemoptizi tekrar etmektedir. Massif hemoptizili olgularda radyasyon tedavisinin de etkili olabileceği bildirilmekte ve bronşiyal arter embolizasyonu sonrası hayatı tehdit eden rekürren hemoptizili olgularda önerilmektedir. İtrakonazol, asper-
121 Cevaplar Olgu 25 gillus fumigatusa etkili ve akciğer dokusuna penetrasyonu iyi olan bir oral antifungal ajandır. Yapılan çalışmalarda 6-18 ay mg/gün itrakanozol tedavisi ile hastalarda radyolojik ve semptomatik düzelme sağlandığı saptanmıştır. İtrakanozol tedavisinin en önemli kısıtlaması, yavaş etkili olması ve bu nedenle de hayatı tehdit eden hemoptizili olgularda uygun olmamasıdır. Ayrıca, tedavi sonrası aspergilloma rekürrensi sıktır ve uzun süreli tedavide direnç gelişebilmektedir. KAYNAKLAR 1. Stevens DA, Kan VL, Judson MA, et al. Practice guidelines for disease caused by Aspergilus. Clin Infect Dis 2000; 30: Chamilos G, Kontoyiannis AP. Apergillus, Candida and other opportunistic mold infections of the lung. In: Fishman s Pulmonary Disease and Disorders. Fishman A, Elias JA, Fishman JA, Grippi MA, Senior RM, Pack AI (eds). 4th edition. McGraw-Hill Companies, Volume 2, 2008: Klinik İnciler: Mantar topunun radyografik bulgusu kavite veya kistik bir boşluk içerisinde yuvarlak bir yumuşak doku dansitesi olmasıdır. Mantar topları en sık eski tüberküloz enfeksiyonu veya sarkoidoz sonucu gelişen hava boşlukları içerisinde geliştiğinden, bu lezyonlar en fazla üst zonlarda saptanır. Segmental pulmoner arterin komşuluğundaki segmental bronşa göre belirgin olarak geniş olması pulmoner hipertansiyon bulgusudur. Aspergillomada kötü prognostik faktörler: sayı ve/veya boyutta progresif artış, altta yatan ciddi akciğer hastalığı, immünsupresif tedavi, AIDS, sarkoidoz, artış gösteren aspergillus spesifik IgG titresi ve tekrarlayan ciddi hemopizidir. 115
122 Radyolojik İnciler Osteosarkomlu hastada sol üst lobda düzgün kenarlı kaviter nodül görülüyor. Osteosarkom metastazları atipik şekillere sahip olabilir. Bu atipik prezentasyonların biri de kaviter metastazlardır. 116
123 Skleroderma tanısı alan nefes darlığı olan hasta Olgu 26 Yetmiş iki yaşında bayan hasta öksürük ve nefes darlığı şikayetleriyle başvurdu. Şikayetlerinin uzun zamandır olduğu ancak son aylarda arttığı öğrenildi. Fizik muayenede vital bulguları normal olan hastanın skapula altında iki taraflı ince ralleri vardı. Rutin incelemelerinde lökosit: 6.8, eritrosit: 5.13, Hemoglobin: 13.2, Hematokrit: 41.1, Sedimentasyon: 61 bulundu. Hastanın solunum fonksiyon testlerinde hafif restriksiyon bulguları izlendi. Toraks YRBT kesitleri Resim 1 de gösterilmiştir. Resim 1A Resim 1B Resim 1C Resim 1D Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Uzm. Dr. Selda Kaya 117
124 Olgu 26 Cevaplar A B C D Resim 1: Resim 1 A-D) Yukarıdan aşağıya farklı seviyelerde 4 adet BT kesitinde sağ ve sol akciğerlerde periferal alanlarda retiküler değişiklikler görülüyor. Tutulumun alt zonlara gidildikçe daha fazla olduğuna dikkat ediniz. Ayrıca, arka bölgeler önlere göre daha fazla etkilenmiş. Yer yer buzlu cam opasiteleri de var. Az sayıda küçük balpeteği kistleri gelişmiş (okbaşları). Bazallerde tutuluma komşu bölgelerde bronşial yapılar genişlemiş (halka içerisindeki bölgede bronşların komşu arterlerden daha geniş olduğuna dikkat ediniz). 1: Bu hastanın görüntüleri tipik bir yaygın interstisyel fibrozisi göstermektedir. Bazallerde ve subplevral periferik alanlarda daha belirgin olan yaygın interstisyel değişikliklerin ayırıcı tanısında olağan interstisyel pnömoni, nonspesifik interstisyel pnömoni, asbestozis, kollajen vasküler hastalıkların tutulumu düşünülmelidir. Nonspesifik interstisyel pnömoninin olağan interstisyel pnömoniden radyolojik olarak ayrımı zor olabilir. Balpeteği kistlerinin dominant ve yaygın olması olağan interstisyel pnömoniyi, buzlu cam opasitelerinin yaygın, balpeteği görünümünün daha belirsiz olması nonspesifik interstisyel pnömoniyi düşündürür. Kollajen vasküler hastalıkların akciğer tutulumu radyolojik olarak, diğer başka histopatolojik formların yanı sıra, olağan interstisyel pnömoni ve nonspesifik interstisyel pnömoniyi de andırabilir. Sklerodermalı hastalarda BT de özofagusta genişleme, pulmoner hipertansiyon nedeniyle santral pulmoner arterlerin genişlemesi, mediastinal lenf bezlerinde büyüme, interstisyel hastalık bulguları görülebilir. Bu hastada çok belirgin olmamakla beraber sklerodermalı hastaların çoğunda BT de özofagus geniştir. Sklerodermada sıklıkla pulmoner hipertansiyon gelişir. Pulmoner hipertansiyonlu olgularda BT de 118
125 Cevaplar Olgu 26 santral pulmoner arterler genişler. BT de pulmoner trunkus çapının 29 mm den daha geniş ölçülmesi pulmoner hipertansiyonu düşündürür. Ancak pulmoner hipertansiyonda pulmoner trunkusun çapı normal sınırlarda olabileceği gibi, her pulmoner trunkusu geniş hastanın pulmoner hipertansiyonu da olmayabilir. Özellikle yaşlı hastalarda pulmoner hipertansiyon olmaksızın pulmoner trunkus genişleyebilir. Ancak pulmoner trunkusun 35 mm den veya çıkan aortadan daha geniş olması pulmoner hipertansiyon açısından daha spesifiktir. Sklerodermanın interstisyel tutulumunda yüksek çözünürlüklü BT de buzlu cam dansiteleri, retiküler patern, traksiyon bronşiektazisi (daire içerisindeki alan), balpeteği görünümü (ok başları), çizgisel opasiteler ve plevral mikronodüller görülebilir. Tutulumun histopatolojik formu genellikle nonspesifik interstisyel pnömoni şeklinde olduğundan BT görünüm de daha çok bu hastalığa benzer. Retiküler patern daha incedir. Olağan interstisyel pnömonili bazı hastalarda saptanan üst lob fibrozisi bu hastalarda nadirdir. Bu hastada özellikle bazal kesitlerde traksiyon bronşiektazisi görüyoruz. Buzlu cam alanları veya retiküler değişiklikler içerisinde traksiyon bronşiektazisi görülmesi bu bölgelerin fibrotik yapıda olduğunu gösterir. 2: Hasta interstisyel akciğer hastalığı ön tanısıyla değerlendirildi. Romatolojik tetkiklerinde anti scl PM antikor pozitif bulundu. Hastaya Skleroderma ve akciğer tutulumu tanısı konuldu. 1. İnterstisyel pulmoner fibrozis 2. Organize pnömoni 3. İzole pulmoner vasküler hastalık 4. Aspirasyon pnömonisi (özefagus dismotilitiesine sekonder) 5. Göğüs duvarı tutulumu ve restriktif bozukluk 6. Plevral tutulum Tablo 1: Sklerodermada akciğer tutulum paternleri Skleroderma veya sistemik sklerozis, deri ve akciğer, kalp, böbrek ve gastrointestinal sistemde aşırı ekstrasellüler matriks birikimi ile karakterize inflamatuvar fibrotik bir hastalıktır. İnsidensi yılda 2-20/ dir ve 4-6. dekatlarda pik yapar. Kadınlarda 3 kat daha sık görülür. Deri tutulum yaygınlığına bağlı olmak üzere, sınırlı ve yaygın skleroderma olmak üzere iki alt tipi mevcuttur. Sınırlı skleroderma CREST (calcinosis, Raynoud s phenomenon, esophageal involvement, sclerodactyly, telangiectasias) olarak da adlandırılır, genellikle daha yaşlılarda görülür ve yüz ile el bileği ve diz aşağısı tutulur. Yaygın formda ise vücudun herhangi bir yerinde tutulum görülebilir. Akciğer tutulumu, hastaların çoğunda görülmektedir ve artmış morbitide ve mortalitenin majör nedenidir. Hastaların çoğunda hastalığın seyrinde interstisyel akciğer hastalığına veya pulmoner hipertansiyona bağlı dispne gelişir. Nadiren dermatolojik bulgulardan önce pulmoner bulgular görülebilir. Bu olgularda pulmoner hipertansiyon riski artmıştır. Tablo 1 de sklerodermada akciğer tutulum paternleri gösterilmiştir. Postmortem çalışmalarda plevral fibrozis ve kalınlaşma olguların yaklaşık %40 ında saptandığı bildirilmesine rağmen, göğüs radyografisinde plevral kalınlaşma ve efüzyon daha az sıklıkta saptanır. Ancak, skleroderma ilişkili kardiyomiyopati varlığında plevral efüzyon sıklığı artar. Balpeteği akciğerine progrese olan interstisyel akciğer hastalığı, sklerodermanın en sık pulmoner komplikasyonudur ve olguların % ünde görülür. Göğüs radyografisi normal olguların çoğunda HRCT de interstisyel tutulum saptanabilmektedir. Bronkoalveoler lavajda alveolit ve anormal hücre dağılımı izlenebilir. En sık histopatolojik patern, balpeteği akciğeri ile birlikte nonspesifik interstisyel pnömonidir. Usual interstisyel pnömoni, sınıflandırılamayan fibrotik interstisyel akciğer hastalığı ve nadiren organize pnömoni ve sarkoidoza benzer granülomatöz patern de görülebilir. İnterstisyel akciğer hastalığı, sınırlı sklerodermada da görülebilmesine rağmen daha sık olarak yaygın 119
126 Olgu 26 Cevaplar sklerodermada görülür. Nefes darlığı ve öksürük en sık semptomlardır. Fizik muayenede bibaziler raller duyulur, ama çomak parmak nadirdir. Solunum fonksiyon testinde restriktif patern ve difüzyonda azalma saptanır. Sklerodermadaki diğer interstisyel akciğer hastalığı formları, eşlik eden Sjögreni olan olgularda lenfositik interstisyel pnömoni ve nadiren de alveoler hemorajidir. Tedavide temel seçenek steroid ve siklofosfamid kombinasyonudur. Özellikle, HRCT de buzlu cam alanları, BAL da lenfosit veya eozinofili hakimiyeti ve akciğer biyopsisinde sellüler interstisyel pnömoni olan olgularda tedaviye yanıt daha iyidir. Pulmoner arterleri tutan pleksojenik arteriopatiye bağlı pulmoner hipertansiyon başlıca sınırlı sklerodermada olmak üzere olguların yaklaşık %10 unda görülür. Sklerodermanın bu formunda pulmoner hipertansiyonla birlikte interstisyel akciğer hastalığı da bulunabilir. Başvuru şikayeti, efor dipnesi ve güçsüzlüktür. Başlangıçta akciğer grafisi normal olabilir, zamanla pulmoner hipertansiyon bulguları gelişir. Eşlik eden interstisyel akciğer hastalığı yoksa, akciğer volümleri ve akım hızları normaldir. Tipik olarak difüzyonda azalma ve hipoksemi görülür. Vazodilatatör tedaviden önce, sağkalım süresi pulmoner hipertansiyon tanısından sonra yaklaşık 2 yıldı. İntravenöz prostasiklin, fosfodiesteraz tip 5 inhibitörü ve endotelin antagonistleri ile tedaviden sonra sağkalım süresinde artma ve egzersiz kapasitesinde düzelme bildirilmektedir. Ancak, optimal tedavi rejimi tanımlanmamıştır. KAYNAKLAR 1. Goh NS, Desai SR, Veraraghavan S, et al. Interstitial lung disease in systemic sclerosis. A simple staging system. Am J Respir Crit Care Med 2008; 177: Bourous D, Wells AU, Nicholson AG, et al. Histopathologic subsets of fibrosing alveolitis in patients with systemic sclerosis and their relationship to outcome. Am J Respir Crit Care Med 2002; 165: Corte TJ, Bois RM, Wells AU. The lung and connective tissue diseases. In: Murray&Nadel s Textbook of Respiratory Medicine. Murray JF, Mason RM, Broaddus VC, Martin TR, King TE, Schraufnagel DE (eds). 5th edition. Saunders, Philedelphia, Volume 2, 2010: Klinik İnciler: Skleroderma akciğer tutulumu, hastaların çoğunda görülmektedir ve artmış morbitide ve mortalitenin majör nedenidir. Balpeteği akciğerine progrese olan interstisyel akciğer hastalığı, sklerodermanın en sık pulmoner komplikasyonudur ve olguların % ünde görülür. Sklerodermada sıklıkla pulmoner hipertansiyon gelişir. Sklerodermanın interstisyel tutulumunda yüksek çözünürlüklü BT de buzlu cam dansiteleri, retiküler patern, traksiyon bronşiektazisi, balpeteği görünümü, çizgisel opasiteler ve plevral mikronodüller görülebilir. 120
127 Nefes darlığı ve öksürüğü olan erkek hasta Olgu 27 Elli beş yaşında erkek hasta nefes darlığı ve öksürük yakınmalarıyla başvurdu. Ek hastalık ve ilaç kullanım öyküsü yoktu. Olguda 30 paket/yıl sigara öyküsü mevcuttu. Fizik muayenede taşipne, siyanoz, solunum sistemi muayenesinde solda daha fazla olmak üzere bilateral raller duyuldu. Laboratuvar incelemede hemogram normal, sedimentasyon yüksek ve kan biyokimyasında LDH yüksekliği dışında anormallik yoktu. Arter kan gazında ph: 7.37, PaO 2 : 41.2 mmhg ve PaCO 2 : 38 mmhg olarak bulundu. Olgunun PA akciğer grafisi Resim 1 de, toraks BT görüntüleri Resim 2 de gösterildi. Resim 1 Resim 2A Resim 2B Resim 2C Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Demet Karnak 121
128 Olgu 27 Cevaplar A B Resim 1: PA grafide sağ akciğerde üst ve orta zonda buzlu cam opasitesi, sol akciğerde orta ve alt zonda konsolidasyon görülüyor. Minimal buzlu cam opasiteleri sağ alt zonda da var. Buzlu cam ve konsolidasyonlara komşu alanlarda yer yer belirsiz kenarlı asiner nodüller görülüyor. 1: Pulmoner alveoler proteinoziste akciğer grafisinde klasik bulgu iki taraflı simetrik konsolidasyon veya buzlu cam opasiteleridir. Opasiteler genellikle parahiler, veya parahiler-bazal dağılım gösterir. Akciğer grafisinde hava bronkogramı nadirdir. Bazı hastalarda konsolidasyonların veya buzlu cam opasitelerinin komşuluğunda, bu olguda da olduğu gibi, belirsiz kenarlı asiner nodüller görülebilir. Simetrik dağılım daha karakteristik olmakla beraber, bu hastada olduğu üzere, bazı hastalarda asimetrik bir tutulum da görülebilir. Pulmoner alveoler proteinozisin BT/YRBT bulguları bilateral yaygın veya multifokal buzlu cam opasiteleri, interlobüler septumlarda kalınlaşma, buzlu cam opasitelerinin içerisinde intralobüler interstisyumun belirginleşmesi sonucu gelişen ince retiküler desendir. Buzlu cam opasiteleri karakteristik olarak normal akciğerden keskin kenarlarla ayrılır; bu görünüm coğrafi desen olarak bilinir. Buzlu cam opasitelerinin yanı sıra bazen daha kesif konsolidasyonlar da vardır. Traksiyon bronşiektazisi ve yapısal distorsiyon gibi fibrozis bulguları yoktur. C Resim 2: A) Üst zondan geçen kesitte sağ ve sol akciğerlerde simetrik multifokal buzlu cam opasiteleri izleniyor. Buzlu cam opasiteleri normal akciğer alanlarından keskin kenarlarla ayrılıyor (oklar). Yer yer interlobüler septumlar kalınlaşmış. Buzlu cam opasiteleri içerisinde kalınlaşmış intralobüler interstisyumu temsil eden küçük ince çizgiler görülüyor. B-C) Alt zondan geçen kesitlerde solda daha belirgin olmak üzere her iki akciğerde buzlu cam opasiteleri saptanıyor. 122
129 Cevaplar Olgu 27 Pulmoner alveoler proteinozis Pnömosistis pnömonisi ARDS NSIP Bronkoloalveoler kanser Alveoler kanama Lipoid pnömoni Tablo 1: Arnavut kaldırımı oluşturan bazı hastalıklar Bu hastalıkta buzlu cam opasitesi zemininde kalınlaşmış septumlar ve intralobüler interstisyum Arnavut kaldırımı olarak bilinen bir görünüm oluşturur. Arnavut kaldırımı pulmoner alveoler proteinozis için karakteristik olmakla beraber özgül değildir ve Tablo 1 de sıralanan bir dizi hastalıkta görülebilir. Bu hastalıklardan ayrımda proteinozisin kliniğinin sinsi olması, radyolojik bulguların yaygın olmasına karşın kliniğin daha sessiz olması, BT de yapısal distorsiyon ve traksiyon bronşiektazisi gibi fibrozis sonuçlarının görülmemesi, coğrafi desenin varlığı ve septal kalınlaşmanın belirgin olmasından yararlanılabilir. 2: Olguya bronkoskopi yapılarak BAL ve sol alt lobdan transbronşiyal akciğer biyopsisi alındı. BAL makroskobik olarak süt görünümündeydi, kültürde üreme saptanmadı ve ARB negatifti. Transbronşiyal akciğer biyopsisi PAP ile uyumlu olarak raporlandı. İmmün belirteçlerinde patoloji saptanmaması, ek hastalık olmaması ve çevresel-mesleksel maruziyet öyküsü olmaması nedeniyle primer PAP tanısı aldı. Solunum fonksiyon testinde restriktif patern ve difüzyonda azalma saptandı. Olguya total akciğer lavajı planlandı, ancak ciddi hipoksemi ve genel durum bozukluğu nedeniyle genel anestezi ve işlem için uygun bulunmadı. Bu nedenle olguya multipl segmental lavaj planlandı. İlk seansta radyolojik olarak daha yoğun bir tutulum olduğu için sol sisteme uygulandı. Total olarak 2000 cc ısıtılmış saline solüsyon verildi ve 1700 cc si aspire edildi. İkinci seansta sağ sisteme uygulanması ve daha Hematolojik hastalıklar *Akut lenfositik lösemi *Akut myeloid lösemi *Aplastik anemi *Kronik lenfositik lösemi *Kronik myeloid lösemi *Miyelodisplastik sendrom *Lenfoma *Waldenstrom s makroglobulinemi Nonhematolojik hastalıklar *Adenokarsinom *Glioblastoma *Melanoma İmmün yetersizlik ve kronik inflamatuvar sendromlar *AIDS *Amiloidoz *Agamaglobulinemi *Juvenil dermatomyozit *Renal tubuler asidoz *Ciddi kombine immün yetmezlik hastalığı Kronik infeksiyonlar *Sitomegalovirüs *M.tuberculosis *Nocardia *PCP Tablo 2: PAP sendromu ile ilişkili olduğu bildirilen sistemik hastalıklar sonra da total akciğer lavajı planlandı. Ancak multiple segmental lavaj sonrası arteriyel oksijen basıncı bir türlü yükselmeyen hastada bu yöntemlere geçilemedi. Olgu solunum yetmezliğinin derinleşmesi nedeniyle yoğun bakımda izlendi ve ardından kısa sürede kaybedildi. 123
130 Olgu 27 Cevaplar 124 Pulmoner alveoler proteinozis (PAP), alveoler alanda sürfaktan fosfolipid ve protein materyalin progresif birikimi ile karakterize nadir bir sendromdur ve surfaktan üretimi ile klirensinde anormalliklere neden olan hastalıklarda görülür. Patogenezi tam olarak bilinmemekle birlikte olası birkaç mekanizma söz konusudur: surfaktan mutasyonları, granülosit makrofaj-koloni stimüle edici faktör (GM-CSF) reseptör defektleri, makrofajlarca surfaktanın yetersiz katabolizasyonu ve bazı sistemik hastalıklar ile çevresel maruziyet. Primer, sekonder ve konjenital PAP olmak üzere üç formu vardır. Primer PAP, idyopatik PAP olarak da adlandırılır ve alveoler makrofajlarda azalmış sürfaktan klirensi sonucunda geliştiği düşünülmektedir. GM-CSF, solunum epiteli dahil birçok farklı hücrede üretilen ve surfaktan homeostazisinden sorumlu bir sitokindir. Surfaktan, tip II pnömositlerde üretilirken, GM-CSF tarafından yönetildiği düşünülen işlemlerle alveoler makrofajlarda katabolize edilir. Primer PAP ın da GM-CSF defekti sonucunda geliştiği düşünülmektedir. Altta yatan bir nedene bağlı gelişen PAP, sekonder PAP olarak tanımlanır. Tablo 2 de PAP sendromu ile ilişkili olduğu bildirilen sistemik hastalıklar gösterilmiştir. Bazı inorganik toz (örn. silika, titanyum, alüminyum), organik toz (tarımsal, talaş, gübre) maruziyetine bağlı olarak da sekonder PAP gelişebilmektedir. Konjenital PAP çok nadirdir, surfaktan protein B ve C yi kodlayan genlerdeki spesifik homozigot defekt sonucu gelişir. Primer ve sekonder PAP ta mekanizma surfaktan klirensinde azalma iken, konjenital PAP ta mekanizma anormal surfaktan üretimidir. PAP ın yıllık insidens ve prevalansı 0.36 ve 3.7/ olarak tahmin edilmektedir. Hastaların büyük bir kısmını idyopatik PAP oluşturur. En sık yaş aralığında görülür ve olguların çoğunda sigara öyküsü bulunur. En sık başvuru nedeni efor dispnesidir, daha az sıklıkta öksürük ve özellikle sekonder infeksiyon olan olgularda ateş, göğüs ağrısı ve hemoptizi olabilir. PAP lı olgularda infeksiyon riski artmıştır. Etken ajan olarak yaygın görülen patojenlere ek olarak nocardia, mycobacterium, aspergillus, cryptococcus ve diğer fırsatçı organizmalarla infeksiyon riski artmıştır. Nadiren asemptomatik olabilir. Laboratuvar incelemede hafif LDH yüksekliği dışında genellikle patoloji yoktur. Etyopatogenezdeki rolü nedeni ile son yıllarda anti GM-CSF oto-antikorları araştırılmış ve bu testin sensitivite ve spesifitesinin %100 e yaklaştığı bildirilmiştir. Serum surfaktan protein A,D, musin KL-6, sitokeratin ve CEA düzeyleri primer PAP ta yüksek olarak saptanır ancak hastalık belirteci olarak kullanılabilirlikleri henüz net değildir. Solunum fonksiyon testi normal olabilir ancak sıklıkla restriktif patern ve difüzyonda azalma saptanır. Hava yollarının bronkoskopik görünümü komplike olmayan PAP lı olgularda normaldir, nadiren beyaz köpüksü materyal görülür. Bronkoalveoler lavaj sıvısı makroskobik olarak opak ve süt görünümünde saptanır. BAL sıvısında surfaktan başta olmak üzere lipid ve protein konsantrasyonlarında artış vardır. Lavaj sıvısı bir tüpe konursa dipte kalın bir sediment kısmı, üstte ise daha şeffaf bir süpernatant kısmı olur. Sediment kısmı, PAS ile boyanan materyal içerir. Klinik olarak şüpheli olgularda transbronşiyal biyopsiyi içeren bronkoskopik işlem ve bulgular (BAL sitolojik analizi) ile genellikle tanıya ulaşılır. Olguların çoğunda açık biyopsisi gerekmez. Bununla birlikte, açık akciğer biyopsisi halen altın standarttır. Primer PAP tanısında yakın gelecekte serum anti-gm-csf otoantikor testinin önemli bir rolü olacağı düşünülmektedir. Hastalığın doğal seyri spontan remisyon, stabil hastalık ve progresif hastalık şeklinde olabilir. Tedavi seçimi altta yatan nedene bağlıdır. Konjenital PAP ta tedavi destek tedavisi şeklindedir. Sekonder PAP ta tedavi altta yatan hastalığın tedavisi şeklindedir ve altta yatan nedenin başarılı tedavisi ile genellikle iyileşme sağlanır. Primer PAP ta ise hastalık bazı olgularda asemptomatik, bazılarında ise spontan düzelebilmektedir. Bu nedenle tedavi semptomatik olunca başlanmalıdır. Tedavide farklı yaklaşımlar uygulanmış olma-
131 Cevaplar Olgu 27 sına rağmen, total akciğer lavajı en çok kabul edilen ve en etkili tedavi yöntemidir. Total akciğer lavajı için kesin kriterler tanımlanmamış olmasına rağmen, önerilen kriterler: kesin histolojik tanı, PaO 2 <60-65mmHg, alveoloateryel gradyent >40 mmhg, şant fraksiyonu >%10-12 veya istirahatte veya eforla ciddi dispne. Total akciğer lavajı genel anestezi altında yapılan kompleks bir işlemdir ve ağır hastalığı bulunan olgularda yapılması mümkün olamamaktadır. Bu olgularda total akciğer lavajı öncesi multipl segmental lavaj ile hastada semptomatik ve fizyolojik iyileşme sağlanabilmekte ve hasta total akciğer lavajı işlemine hazırlanabilmektedir. Kliniğimizde, ciddi hipoksemi ve genel durum bozukluğu ile ileri hastalığı bulunan ve total akciğer lavajı için uygun olmayan iki olguda, öncelikle multipl segmental lavaj uygulanarak kısmi semptomatik, radyolojik ve fonksiyonel düzelme sağlanıp hastalar işleme hazır hale getirilmiş ve daha sonra da başarılı total akciğer lavajı uygulanmıştır. Akut silikoproteinozlu bir başka olgu yine total akciğer lavajıyla başarılı tedavi edilmiş ve hastalık tekrarlamamıştır. KAYNAKLAR 1. Trapnell BC, Whitsett JA, Nakata K. Pulmonary avleoler proteinosis. N Engl J Med 2003; 349: Tazawa R, Hamano E, Arai T, et al. Granulocyte macrophage-colony stimülating factor and lung immunity in pulmonary avleoler proteinosis. Am J Respir Crit Care Med 2005; 171: Pallav LS, Hansell D, Lawson PR, Reid KB, Morgan C. Pulmonary alveolar proteinosis: clinical aspects and current concepts on pathogenesis. Thorax 2000; 55: Beccaria M, Luisetti M, Rodi G, et al. Long-term durable benefit after whole lung lavage in pulmonary alveolar proteinosis. Eur Respir J 2004; 23: Firat ND, Ciledag A, Kabalak PA, Karnak D, Meco BC, Alanoğlu Z, Alkış N. Pulmonary alveolar proteinosis and succesful therapy with combined lavage procedures: Case reports. Exp Ther Med 2011; 2: Karnak D, Koycu G, Kadıoğlu YK, Dizbay Sak. Acute Silicoproteinosis: Therapy Success. Respiration 2011; DOI number (329563). Klinik İnciler: Pulmoner alveoler proteinoziste akciğer grafisinde klasik bulgu iki taraflı simetrik konsolidasyon veya buzlu cam opasiteleridir. Buzlu cam opasiteleri karakteristik olarak normal akciğerden keskin kenarlarla ayrılır; bu görünüm coğrafi desen olarak bilinir. Klinik olarak şüpheli olgularda transbronşiyal biyopsiyi içeren bronkoskopik işlem ve bulgular (BAL sitolojik analizi) ile genellikle tanıya ulaşılır. Hastalığın doğal seyri spontan remisyon, stabil hastalık ve progresif hastalık şeklinde olabilir. 125
132 Radyolojik İnciler A a P B Resim A da gösterildiği üzere pulmoner trunkusun (p) çıkan aortadan (a) geniş olması, segmental düzeyde pulmoner arterin komşu bronştan geniş olması (halka içerisindeki alan, Resim B) pulmoner hipertansiyon bulgularıdır. 126
133 Akciğerde tek nodül Olgu 28 Olgu 1 Altmış üç yaşında erkek hasta, başka bir nedenle çekilen akciğer grafisinde patoloji saptanması üzerine çekilen toraks BT de lezyon izlenmesi nedeniyle kliniğimize sevk edildi. Olguya ait toraks BT Resim 1 de gösterildi. Olgu 2 Elli sekiz yaşında kadın hasta öksürük, halsizlik ve kilo kaybı şikayetleri ile başvurdu. Ek hastalığı olamayan olguda 25 paket/yıl sigara öyküsü mevcuttu. Fizik muayenede ve laboratuvar incelemede patoloji saptanmadı. Toraks BT Resim 2 de gösterildi. Resim 1: Olgu 1 in toraks BT kesiti Resim 2: Olgu 2 nin toraks BT kesiti Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Çetin Atasoy 127
134 Olgu 28 Cevaplar 1 cm den küçük olan nodüllerin çoğu benign iken nodül boyutu arttıkça ve 3 cm ye yaklaştıkça malignite riski artar. Resim 1: Sağ akciğerde alt lob apikal segmentte yaklaşık 2 cm çapa sahip, düzensiz kenarlı bir nodül görülüyor. Nodülün içerisinde noktasal lüsensi ile çizgisel lüsensiler izleniyor. Bazı kalsifikasyon biçimleri benign nodüllerde malign nodüllere göre çok daha sık görülür. 3 cm den küçük bir nodül dens santral tarzda, laminer tarzda, patlamış mısır tarzında veya diffüz tarzda kalsifikasyon içeriyorsa, çok büyük olasılıkla benigndir. Patlamış mısır tarzı kalsifikasyon daha çok hamartomlarda görülür. Akciğer kanserinin de nadiren kalsifikasyon (özellikle eksantrik yerleşimli veya şeklen amorf ya da benekli kalsifikasyon) içerebileceği unutulmamalıdır. Bununla birlikte ince kesit BT de nodülün alanının %10 undan fazlasında yukarıda tarif edilen kalsifikasyon biçimlerinin biri varsa nodülün benign olması çok muhtemeldir. 128 Resim 2: Sol akciğerde üst lob apikoposterior segmentte düzensiz kenarlı bir nodül görülüyor. Nodülün ön kısmının buzlu cam dansitesine, orta ve arka kısımlarının yumuşak doku dansitesine sahip olduğu dikkati çekiyor. 1: Tek akciğer nodüllerinin ayırıcı tanı listesi son derece uzundur. Tek akciğer nodülü ile karşılaşıldığında temel sorun benign-malign ayrımının yapılmasıdır. Radyolojik olarak bu ayrımda kullanılan ölçütler nodülün boyutu, kenar düzeni, dansitesi, kalsifikasyon içerip içermemesi, nodülün etrafındaki damarların durumu, nodülün bronşlarla ilişkisi, nodül veya kitle kaviter ise kavite duvarlarının görünümü, büyüme hızıdır. Ayrıca, PET ve nodülün opaklaşma miktarının ölçüldüğü dinamik BT de ayrımda oldukça yararlı olabilir. BT de akciğer nodülünün içerisinde yağ dansitesi ölçülüyorsa nodül benign olarak kabul edilebilir. En olası tanı hamartomdur. İnce kesit BT de akciğer nodülleri üç gruba ayrılır: tamamen solid dansiteye sahip olanlar, tamamen buzlu cam dansitesine sahip olanlar, kısmen buzlu cam-kısmen solid dansiteye sahip olanlar. Resim 2 deki örnek kısmi buzlu cam-solid dansiteye sahip mikst nodüldür. Her ne kadar akciğer kanserlerinin çoğu solid dansiteye sahiplerse de, bir akciğer nodülünün malign çıkma olasılığı solid dansiteli nodüllerde, diğer iki gruba göre daha düşüktür. Bu açıdan en riskli olan grup ise Resim 2 de örneklenen mikst nodül grubudur. Bu tarz nodüllerin 1.5 cm den küçük olanlarının bile yarıya yakını maligndir, boyut arttıkça bu oran yükselir. Genellikle buzlu cam dansitesi bronkioloalveoler kanser bileşenini, solid dansite invaziv adenokanser bileşenini temsil eder. Buzlu cam bileşeninin nodül içerisindeki oranı prognozla da ilişkilidir: buzlu cam yüzdesi arttıkça prognoz daha iyidir. Resim 1 de örneklendiği gibi, bir soliter nodülün içerisinde hava bronkogramı bulunması o nodülün malign olma olasılığını belirgin olarak artırır. Benzer şekilde nodülde noktasal lüsensiler (bunlara kabarcık benzeri lüsensiler adı verilir) bulunması da malignite riskini artırır.
135 Cevaplar Olgu 28 2: Her iki olguda da toraks BT de nodüler lezyon saptandı. Diğer sistem taramalarında patoloji yoktu ve soliter pulmoner nodül tanısı ile tanı-tedavi amaçlı cerrahi girişim uygulandı. İki olguda da patolojik inceleme adenokarsinom olarak raporlandı. 1. Malign tümörler *Primer akciğer kanseri *Karsinoid tümör *Primer pulmoner lenfoma *Primer pulmoner sarkom *Soliter metastazlar (kolon, meme, böbrek, baş-boyun, sarkom, tiroid, malign melanom, diğer) 2. Benign tümörler *Hamartom *Adenom *Lipom *Kondrom *Teratom *Leiomyom *Fibrom 3. İnfeksiyonlar *Granülomlar (tüberküloz, histoplazmoz veya koksidiodomikoz gibi mantar infeksiyonları) *Nokardiya *Aktinomikoz *Septik emboli *Round pnömoni Soliter pulmoner nodül (SPN), normal akciğer dokusuyla çevrili ve birlikte lenfadenopati veya atelektazi bulunmayan lezyonlar olarak tanımlanırlar. Nodülün ölçüsünün üst sınırıyla ilgili değişik görüşler bulunmakla birlikte, günümüzde 3 cm den küçük lezyonlar nodül olarak tanımlanırken, 3 cm den büyük lezyonların malign olma olasılıkları yüksektir ve kitle olarak tanımlanırlar. SPN sıklıkla rastlantısal olarak saptanan bir radyolojik anormalliktir. Tüm akciğer grafilerinin % sinde SPN saptanmaktadır. Bilgisayarlı tomografi (BT) nin yaygın olarak kullanılması ile birlikte SPN görülme sıklığı artış göstermeye başlamıştır. *Abse *Ekinokok kisti *Askaris *Dirofilarya 4. İnflamatuvar *Romatoid artrit *Sarkoidoz *Wegener granülomatozis *BOOP 5. Vasküler *Arteriovenöz malformasyon *Pulmoner arter anevrizması 6. Konjenital nedenler *Bronkojenik kist *Sekestrasyon *Bronşiyal atrezi 7. Diğer nedenler *Hematom *Pulmoner infarkt *Mukoid tıkaç *Mukosel *Silikotik nodül *Fibrozis/skar *Amiloidoma Tablo 1: Soliter pulmoner nodül ayırıcı tanısı 129
136 Olgu 28 Cevaplar 1. SPN li her hastada hem kalitatif hem de kantitatif olarak malignite olasılığının belirlenmesi (1C) 2. Akciğer grafisinde SPN saptanan her hastada önceki akciğer grafilerin ve diğer radyolojik tetkiklerin değerlendirilmesi (1C) 3. Radyolojik olarak büyüme saptanan hastalarda kontrendikasyon olmadıkça doku tanısına ulaşılması (1C) 4. Radyolojik olarak 2 yıl süre ile stabil olduğu saptanan SPN de, BT de pür buzlu cam opasite olmadıkça ileri tanısal tetkike gerek yoktur, buzlu cam opasite özelliğindeki nodüllerde yıllık takip düşünülmelidir (2C) 5. Benign paternde kalsifikasyon gösteren SPN lerde ek tanısal tetkikin yapılmaması (1C) 6. Akciğer grafisinde görülen ve nedeni tanımlanmayan SPN li her hastanın BT ile (tercihen ince kesitli) ile değerlendirilmesi (1C) 7. BT de görülen ve nedeni tanımlanmayan SPN li her hastanın önceki radyolojik tetkiklerinin değerlendirilmesi (1C) 8. Akciğer grafisinde veya BT de tanımlanmayan SPN lü ve normal renal fonksiyonlu hastada dinamik kontrastlı BT nin düşünülmesi (bu konuda tecrübeli merkezlerde) (1B) 9. Tanımlanmayan ve düşük-orta malignite olasılıklı (%5-60) SPN lerin PET ile değerlendirilmesi (1B) 10. Yüksek malignite olasılıklı ve 8-10 mm den küçük SPN lerin PET ile değerlendirilmemesi (2C) 11. SPN lü her hastada alternatif tedavi yöntemlerinin ve hasta isteğinin belirlenmesi (1C) mm den büyük, tanımlanmayan ve küratif tedavi için uygun SPN lü hastada seri BT ile takip şu durumlarda kabul edilebilir yaklaşımdır: (1) malignite olasılığı çok düşükse (%<5), (2) klinik olasılık düşük (%<30-40) ve lezyon PET de hipermetabolik değil veya dinamik kontrastlı BT de kontrast tutulumu <15 HU ise, (3) iğne biyopsisi tanısal değil ve lezyon PET de hipermetabolik değilse, (4) ayrıntılı olarak bilgilendirilmiş hasta bu yaklaşımı tercih ederse (2C) mm den büyük, tanımlanmayan ve takibe alınan hastada BT kontrollerinin ve 24. aylarda yapılması (2C) mm den büyük, tanımlanmayan ve küratif tedavi için uygun SPN lü hastada, TTİA veya bronkoskopi şu durumlarda uygun olan yaklaşımdır: (1) klinik olasılık ve radyolojik buguların uyumsuz olması, örneğin malignite olasılığının yüksek olması ve PET de lezyonun hipermetabolik olmaması, (2) spesifik medikal tedavi gerektiren benign bir tanı düşünülürse, (3) ayrıntılı olarak bilgilendirilmiş hasta, cerrahi öncesi malign tanının kanıtlanmasını isterse, özellikle cerrahi komplikasyon riski yüksekse. Genel olarak, periferik nodüllerde işlem kontrendike olmadıkça veya lezyon ulaşılamayacak yerde olmadıkça TTİA ilk tercih olmalıdır. Bronkoskopi, radyolojik olarak hava bronkogramının saptandığı hastalarda veya yeni kılavuzlu tekniklerin kullanılabildiği merkezlerde uygulanmalıdır (2C) mm den büyük, cerrahi için uygun ve tanımlanmayan SPN de cerrahi tanı şu durumlarda tercih edilir: (1) orta- yüksek derecede malignite olasılığı (%>60), (2) PET de nodülün hipermetabolik olması, (3) ayrıntılı olarak bilgilendirilmiş hastanın kesin tanı yöntemini tercih etmesi (1C) 16. Akciğer dış 1/3 ünde periferik, tanımlanmayan SPN de hasta cerrahi yöntemi seçerse, diyagnostik wedge rezeksiyon için torakoskopi yapılmalıdır (1C) 130
137 Cevaplar Olgu Toraksokopi, bronkoskopi veya TTİA ile ulaşılamayan, tanımlanmayan SPN de hasta cerrahiyi seçerse diyagnostik torakotomi yapılmalıdır (1C) 18. SPN lü, cerrahi için uygun olmayan ve tedavi tercih eden hastada kontrendike olmadıkça biyopsi ile doku tanısı saptanmalıdır (1C) mm den küçük nodülleri olan ve akciğer kanseri için risk faktörleri bulunmayan hastalarda (düşük doz BT ile takip tercih edilir) takip sıklığı ve süresi nodül boyutuna bağlı olmalıdır: (1) 4mm çapındaki nodüllerde takipe gerek yoktur, ama hasta bu yaklaşımın yarar ve riskleri konusunda bilgilendirilmelidir, (2) >4-6 mm çapındaki nodüller 12. ayda kontrol edilir, eğer değişiklik yoksa ek tetkike gerek yoktur, (3) >6-8 mm çapındaki nodüller 6 ile 12. ay arasında bir zamanda ve sonra eğer değişiklik yoksa 12 ile 24. ay arasında bir zamanda kontrol edilmelidir (2C) mm den küçük nodülleri olan ve akciğer kanseri için bir veya daha fazla risk faktörü bulunan hastalarda (tercihen düşük doz BT ile takip tercih edilir) takip sıklığı ve süresi nodül boyutuna bağlı olmalıdır: (1) 4mm çapındaki nodüller 12. ayda kontrol edilmeli ve değişiklik yoksa ek tetkike gerek yoktur, (2) >4-6 mm çapındaki nodüller 6 ile 12. ay arasında bir zamanda ve sonra eğer değişiklik yoksa 12 ile 24. ay arasında bir zamanda kontrol edilmelidir, (3) >6-8 mm çapındaki nodüller, başlangıçta 3 ile 6 ay arasında bir zamanda, değişiklik yoksa 9 ile 12. ay arasında bir zamanda ve 24. ayda kontrol edilmelidir (2C) mm den küçük nodüllerde takip sırasında büyüme görülürse cerrahi rezeksiyon, TTİA veya bronkoskopi ile doku tanısı saptanmalı (1C) Tablo 2: SPN de ACCP önerileri ve kanıt dereceleri SPN ayırıcı tanısı, malign ve benign tümörleri, infeksiyöz ve inflamatuvar hastalıkları, vasküler, travmatik ve konjenital patolojileri içerir. SPN ayırıcı tanısında düşünülmesi gereken nedenler Tablo 1 de gösterilmiştir. SPN etyolojisinde yer alan lezyonların sıklığı konusunda farklı oranlar bildirilmekle birlikte, çoğunluğunu benign nedenler oluştururken yaklaşık %35 ini malign nedenler oluşturmaktadır. Malign lezyonların büyük çoğunluğunu akciğer kanseri oluştururken (%90), ikinci sıklıkta akciğer dışından kaynaklanan metastazlar görülür. Çoğu seride benign lezyonların sıklığının daha yüksek olduğu saptanmıştır. Benign lezyonların %70-80 ini infeksiyöz granülomlar, %10 unu hamartomlar oluşturur. SPN tanısı radyolojik yöntemler ile konulduktan sonra izlem kararı alınan durumlar dışında klinik ve radyolojik olarak malign etyoloji düşünülen veya ekarte edilemeyen tüm SPN lerde histopatolojik tanı için doku örneğinin alınması gerekir ve bu nedenle başvurulan yöntemler, BT eşliğinde transtorasik iğne aspirasyonu (TTİA), bronkoskopik biyopsiler, video yardımlı torakoskopik cerrahi (VATS) ve torakotomidir. Bu yöntemlerinin hepsinin avantaj ve dezavantajları bulunmaktadır. Bronkoskopinin SPN lerin tanısındaki değeri, nodülün çapına, lokalizasyonuna ve bronşiyal ağaç ile ilişkisine bağlıdır. İki cm den küçük SPN lerde ve benign nodüllerde tanı şansı daha düşüktür. Multiplanar BT veya endobronşiyal ultrasonografi (EBUS) kılavuzluğunda uygulandığında tanı şansı artmaktadır. SPN lerde floroskopi kılavuzluğunda transbronşiyal biyopsinin tanı başarısı oldukça değişkendir ve EBUS ile tanı şansının artabileceği bildirilmektedir. İki cm den küçük malign periferik nodüllerde floroskopi kılavuzluğunda bronkoskopinin tanı başarı oranı %10-50 arasında değişir ve üç cm den küçük nodüller floroskopide sıklıkla saptanamazlar. Son yıllarda geliştirilen bir diğer yöntem 131
138 Olgu 28 Cevaplar de elektromanyetik navigasyon bronkoskopidir ve bu teknikle tanı şansının arttığı ve invaziv girişimlere ihtiyacın azaldığı saptanmıştır. Transtorasik iğne aspirasyonu (TTİA), floroskopi ve çok daha sık olarak BT eşliğinde yapılabilir. Tanı başarısı, nodülün boyutuna, iğnenin boyutuna (özellikle lenfoma ve benign lezyonlarda) ve işlem sırasında sitopatolojik inceleme imkanının varlığına bağlıdır. İşlemin en sık görülen komplikasyonu pnömotoraks ve kanamadır. SPN tanısında kullanılan cerrahi yöntemler VATS ve torakotomidir. Cerrahi rezeksiyon tanıda altın standarttır ve aynı zamanda sıklıkla terapötiktir. VATS, morbitide ve mortalitesi düşük, tanı şansı yüksek Akciğer grafisi veya BT de yeni SPN (8-30 min) Benign kalsifikasyon veya 2 yıllık stabilite? Hayır Evet Pür buzlu cam opasitesi olmadıkça ileri tetkike gerek yok (buzlu cam opasitesi şeklinde ise yıllık takip düşünülmeli) Biyopsi ile tanıyı sapta Hayır Kabul edilebilir cerrahi risk? Evet Malignite olasılığını değerlendir Düşük malignite olasılığı (<%5) Orta derecede malignite olasılığı (%5-%60) Yükseke malignite olasılığı (>%60) 3., 6., 12., 24. aylarda olmak üzere seri YRBT Testler Negatif Ek testler Eğer mümkünse PET Ünitenin tecrübesine bağlı olarak kontrastlı BT Nodül periferik yerleşimli ise TTİA Hava bronkogramı varsa veya bronkoskopist yeni kılavuz yöntemler konusunda tecrübeli ise bronkoskopi Testler Pozitif VATS: frozen ile değerlendir, eğer malign ise rezeksiyon Şekil 1: 8 mm den büyük nodüller için tanısal algoritma. 132
139 Cevaplar Olgu 28 bir yöntem olup ilk düşünülmesi gereken cerrahi yöntemdir. Ayrıca, tanının malign gelmesi halinde, tedavi amacıyla lobektomi uygulanabilmesi ve gerektiğinde torakotomiye geçiş imkanı bulunması VATS ın avantajlarıdır. Bronkoskopi, TTİA veya VATS ile tanı konulamayan hastalarda yapılacak cerrahi işlem torakotomidir. En az invaziv yöntemle malign nodülleri benign nodüllerden ayırmak SPN li bir hastada temel amaçtır. SPN tanısında ilk adım klinik ve radyolojik olarak malignite olasılığının değerlendirilmesidir yılında yayınlanan Amerikan Göğüs Hekimleri Derneği (ACCP) nin SPN e yaklaşım konusudaki önerileri ve tanısal algoritma Şekil 1 de gösterilmiştir. SPN lerde diğer bir önemli sorun 8 mm den küçük nodüllerde tanısal yaklaşımın nasıl olması gerektiğidir. Küçük nodüller, soliter veya multipl olabilirler ve genellikle başka nedenlerle çekilen BT lerde tesadüfen saptanırlar. Büyük nodüllerde olduğu gibi malignite olasılığı, hastanın taşıdığı risk faktörlerine (yaş, sigara öyküsü, diğer karsinojenlere maruziyet vb.), nodül boyutuna ve morfolojik özelliklere bağıdır. Küçük nodüllerin morfolojik özellikleri ince kesitli (yaklaşık 1 mm) yüksek rezolüsyonlu BT (YRBT) ile değerlendirilebilir. Buna göre nodüller, solid, kısmen solid ve pür buzlu cam opasitesi şekinde sınıflandırılabilir. Bu kategoriler malignbenign ayrımında yardımcı olabilir. Buzlu cam opasitesi şeklindeki nodüllerde malignite olasılığının daha yüksek olduğu, solid nodüllerde ise daha düşük olduğu bildirilmektedir. ACCP nin 8 mm den küçük nodüllerde tanısal yaklaşım konusundaki önerileri Tablo 2 de gösterilmiştir. KAYNAKLAR 1. Gould MK, Fletcher J, Iannettoni MD, et al. Evaluation of Patients with Pulmonary Nodules: When is it Lung Cancer. Chest 2007; 132: Ost D, Fein AM, Feinsilver SH. The solitary pulmonary nodule. N Engl J Med 2003; 348: Tang AWK, Moss HA, Robertson RJH. The solitary pulmonary nodule. Eur J Radiol 2003; 45: Klinik İnciler: 1 cm den küçük olan nodüllerin çoğu benign iken nodül boyutu arttıkça ve 3 cm ye yaklaştıkça malignite riski artar. Patlamış mısır tarzı kalsifikasyon daha çok hamartomlarda görülür. Bronkoskopinin SPN lerin tanısındaki değeri, nodülün çapına, lokalizasyonuna ve bronşiyal ağaç ile ilişkisine bağlıdır. 133
140 Radyolojik İnciler A B C Resim A-C: Romatoid artritli hastada sağ ve sol akciğerlerde subplevral yerleşimli, düzgün kenarlı, kaviter nodüller görülüyor (oklar). Romatoid nodüller daha çok orta ve üst zonları tutar, genellikle periferal subplevral yerleşimlidir, çoğunlukla kaviterdir. 134
141 Akciğerinde nodülleri olan kadın hasta... Olgu 29 Elli yedi yaşında kadın hasta nefes darlığı, öksürük, yaygın kaşıntı ve kilo kaybı yakınmalarıyla başvurdu. Ek hastalık ve düzenli ilaç kullanımı ve sigara öyküsü olmayan hastanın fizik muayenesinde nonspesifik cilt döküntüleri dışında patoloji saptanmadı. Toraks BT si Resim 1 de gösterildi. Resim 1 Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Uğur Gönüllü 135
142 Olgu 29 Cevaplar özellikle akciğerin apikal bölümlerinde kistik lezyonlar görülebilir, ancak gerçek anlamda kavitasyona çok nadiren rastlanır. Resim 1: İki taraflı hiler büyüme (yıldız) ve sol akciğerde nodül ve kitleler (oklar) görülmektedir. Sol hiler bölgedeki yumuşak doku içerisinde noktasal bir kavitasyon dikkati çekmektedir (okbaşı). 1: İki taraflı hiler lenfadenopati ve akciğer nodülleri bulunan böyle bir hastada ayırıcı tanıda düşünülmesi gereken başlıca hastalıklar metastaz, lenfoma, sarkoidoz ve tüberkülozdur. Kavitasyonun varlığı sarkoidozdan biraz uzaklaşılmasına yardım edebilir. Sarkoidozda ileri evrelerde 2: Radyolojik olarak bilateral nodüller saptanan hastaya tanısal amaçlı bronkoskopi yapıldı. Endobronşiyal lezyon saptanmadı, lavaj, fırça ve transbronşiyal biyopsi alındı ancak spesifik bir tanıya ulaşılamadı. Diğer sistem taramalarında patoloji saptanmadı. Hastaya iki kez BT eşliğinde transtorasik iğne aspirasyon biyopsi uygulandı ancak patolojik inceleme tanısal değildi. Uzun süreli ateş şikayeti, sedimentasyon ve CRP yüksekliği de olan hastada immün belirteçler çalışıldı ve ANCA pozitifliği saptandı. Hastaya vaskülit ön tanısı ile sistemik kortikosteroid tedavisi başlandı. Tedavi ile başlangıçta şikayetlerinde düzelme olan hasta daha sonra şikayetlerinde artış olması nedeniyle tekrar kliniğe yatırıldı. Fizik muayenede sağ servikal zincirde lenfadenopatileri saptanan hastanın PA akciğer grafisi Resim 2 de ve Toraks BT si Resim 3 te gösterildi. Boyun ultrasonografisinde multipl konglomore lenfadenopatiler saptanan hastanın abdominal ultrasonografisinde dalakta çok sayıda hipoekoik solid lezyon izlendi. 136
143 Akciğerinde nodülleri olan kadın hasta... Olgu 29 İkinci başvurudaki PA akciğer grafisi Resim 2 de, toraks BT si Resim 3 te gösterilmektedir. Resim 2 Resim 3 Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? 137
144 Olgu 29 Cevaplar dalakta tutulum bulunması tüberkülozu da akla getirebilir. Masif boyutlarda lenf bezleri ile prezente olmuş bir tüberküloz lenfadenit olgusunda yumuşak doku penceresinde lenf bezlerinde nekroza bağlı halkasal opaklaşma görülebilir. Bu bulgu tüberküloz lenfadenit için karakteristiktir, ancak spesifik değildir. 138 Resim 2: Her ne kadar ilk başvuru anındaki PA akciğer grafisini görmüyorsak da başvurudaki ilk toraks BT ile ikinci başvurudaki PA akciğer grafisini değerlendirdiğimizde hem hiler lenfadenopatilerin hem de parankimal lezyonların arttığını anlıyoruz. Resim 3: Toraks BT de de parankimal nodül ve kitlelerin çoğaldığı ve büyüdüğü, kavitasyonların da aynı şekilde sayıca ve boyutça arttığı görülüyor. 1: Bu hastada Wegener granülomatozu olasılığı düşüktür. Her ne kadar Wegener hastalığında çok sayıda akciğer nodülü bulunması ve nodüllerin bazılarının kavitasyon göstermesi tipikse de bu hastadaki ağır hiler lenfadenopati, boyunda da lenfadenopatilerin bulunması, dalakta hipoekoik lezyonlar görülmesi Wegener den uzaklaştıran verilerdir. ANCA pozitifliğinin yanlış pozitiflik olması muhtemeldir. Multiple akciğer nodüllerinin yanı sıra boyunda, mediasten ve hiluslarda lenfadenopatiler olması, Dalakta hipoekoik lezyonlar bulunması bu hastanın ayırıcı tanı listesinde lenfomayı ön plana çıkarmaktadır. Solid organ malignansileri de abdominal organlara metastaz yapabilir, ancak dalak bu hastalarda öncelikle seçilen bir hedef organ değildir, tersine karın içi diğer organlar normalken izole dalak metastazı oldukça nadir bir durumdur. Lenfomada akciğer tutulumu hastadan hastaya çok değişken radyolojik görünümlere sahip olabilir. En çok görülen patern tek veya çok sayıda nodül bulunmasıdır. Bu sayede hastalık metastazlarla karışabilir. Bazı hastalarda da pnömoniyi taklit eden tek veya yama tarzında multifokal, yuvarlak veya segmental konsolidasyonlar görülebilir. Peribronşial kalınlaşmalar, lenfanjitis karsinomatozaya benzeyen interstisyel patern izlenebilir. Primer pulmoner lenfoma hariç tutarak konuşulacak olursa, akciğer tutulumu yapmış bir lenfoma olgusunda mediastinal veya hiler lenf bezleri de büyümüş olmalıdır. Lenf bezleri normalken akciğer tutulumu olması, istisnalar haricinde, beklenmemelidir. Bu istisnaların en önde geleni mediastene radyoterapi görmüş lenfoma hastalarıdır, bunlarda lenfadenopati olmadan da akciğer lezyonları gelişebilir. Hodgkin hastalığında akciğer tutulumu Hodgkin dışı lenfomaya göre daha sıktır. Hodgkin hastalığında akciğer tutulumunun klasik özelliklerinden birisi akciğer nodüllerinin büyümüş hiluslara komşu olarak başlaması, bir başka ifadeyle, tutulumun hiluslardan başlayıp perifere yayılmasıdır. Ancak, yukarıda da ifade edildiği gibi lenfomanın akciğer tutulumu bir veya birkaç paterne sınırlandırılamayacak kadar radyolojik çeşitlilik gösterir.
145 Cevaplar Olgu 29 2: Olguda steroid tedavisi altında progresyon ve yeni gelişimli lezyonlar saptanması nedeniyle vaskülit dışı bir hastalık düşünüldü ve histopatolojik tanı amacıyla submandibular lenf nodu eksizyonel biopsisi yapıldı. Patolojik incelemesi nodüler sklerozan Hodgkin lenfoma ile uyumlu olarak değerlendirildi. Adriamisin+bleomisin+vinblastin+dakarbazin den oluşan kemoterapi başlanarak olgu takibe alındı. Hodgkin hastalığında, pulmoner tutulum çok nadir olmayıp hastaların yaklaşık %20 sinde ilk başvuruda görülebilmektedir. İzole pulmoner tutulum (primer pulmoner lenfoma) ise oldukça nadirdir. Pulmoner tutulum direkt, komşu lenf nodlarından veya hematolojik yayılım sonucu gelişir. En sık nodüler sklerozan tipinde görülür ve sıklıkla hastalığın ileri evrelerinde gelişir. Radyolojik olarak en sık, bronkovasküler-lenfanjitik, nodüler ve pnömonikalveoler olmak üzere üç paternde saptanır. Çok nadir olarak kaviter lezyonlar ve endobronşiyal tutulum da görülebilir. ANCA, immünolojik hastalıklarda ve özellike vaskülit ile seyreden hastalıkların tanısında kullanılan bir otoantikordur ve çok nadir olarak eşlik eden vaskülit veya immünolojik hastalığı olmayan Hodgkin lenfomalı olgularda da pozitif olarak saptanabileceği bildirilmektedir. KAYNAKLAR 1. Diederich S, Link TM, Zühlsdorf H, et al. Pulmonary manifestations of Hodgkin s disease: radiographic and CT findings. Eur Radiol 2001; 11: Cil T, Altintas A, Isikdogan A, Batun S. Prevalence of antineutrophil cytoplasmic antibody positivity in patients with Hodgkin s and non-hodgkin lymphoma: a single center experience. Int J Hematol 2009; 90: Klinik İnciler: Lenfomada akciğer tutulumu hastadan hastaya çok değişken radyolojik görünümlere sahip olabilir. Hodgkin hastalığında akciğer tutulumunun klasik özelliklerinden birisi akciğer nodüllerinin büyümüş hiluslara komşu olarak başlaması, bir başka ifadeyle, tutulumun hiluslardan başlayıp perifere yayılmasıdır. ANCA, immünolojik hastalıklarda ve özellike vaskülit ile seyreden hastalıkların tanısında kullanılan bir otoantikordur ve çok nadir olarak eşlik eden vaskülit veya immünolojik hastalığı olmayan Hodgkin lenfomalı olgularda da pozitif olarak saptanabileceği bildirilmektedir. 139
146 Radyolojik İnciler Sarkoidoz için tipik bilateral simetrik hiler lenfadenopati ve sağ paratrakeal genişleme. 140
147 Transtorasik iğne aspirasyonu sonrası nefes darlığı gelişen olgu Olgu 30 Yetmiş iki yaşında erkek hasta nefes darlığı ve öksürük şikayetleri ile başvurdu. KOAH+HT tanılarıyla takip edilen olguda 30 paket/yıl sigara öyküsü mevcuttu. Laboratuvar incelemede sedimentasyon yüksekliği dışında patoloji yoktu. Toraks BT de saptanan lezyon nedeniyle yapılan PET de lezyonda patolojik tutulum izlendi. Tanısal amaçlı bronkoskopi yapıldı. Endobronşiyal lezyon izlenmedi ve bronş lavajı tanısal değildi. Bunun üzerine olguya BT eşliğinde transtorasik iğne aspirasyonu (TTİA) yapıldı. İşlem sonrası nefes darlığında artış ve plöretik tarzda göğüs ağrısı gelişti ve PA akciğer grafisi çekildi (Resim 1). Resim 1 Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Özlem Özdemir Kumbasar 141
148 Olgu 30 Cevaplar 142 Resim 1 Resim 2 Resim 1: PA akciğer grafisinde sol akciğerde üst lobda lobüle kenarlı kitle lezyonu (yıldız) görülüyor. Sol hemitoraksta plevraya paralel çizgisel bir opasite (oklar) izleniyor. Viseral plevrayı temsil eden bu çizginin periferinde pnömotoraks boşluğuna ait lüsensi artışı mevcut; bu alanda akciğer işaretleri görülmüyor. Resim 2: Tüp torakostomi sonrası pnömotoraksın kaybolduğu görülüyor. Drenaj tüpü oklarla işaretlenmiş. 1: Pnömotoraksın ayakta PA akciğer grafisindeki temel bulgusu viseral plevra çizgisi (beyaz çizgi) ve bunun periferinde pnömotoraks boşluğuna ait lüsen alandır. Zamanla plevral boşlukta sıvı da oluşmaya başlayacağından özellikle lateral grafide olmak üzere kostofrenik sinüse yakın konumda hava-sıvı seviyesi gelişebilir. Tansiyon pnömotoraksta mediasten diğer tarafa, diyafram aşağıya itilir. Viseral plevra normalde görülmez, ancak pnömotoraks nedeniyle plevral boşlukta hava biriktiğinde göğüs duvarından ayrılarak mediale yer değiştirir ve bu olguda olduğu gibi plevraya paralel beyaz bir çizgi şeklinde görülür hale gelir. Pnömotoraks minimal olduğunda saptanması zor olabilir: Ayakta PA grafilerde minimal pnömotoraksı apikal bölgede aramak gerekir. Minimal pnömotoraksın ekspiryum grafilerinde daha iyi saptandığı öne sürülmüştür. Ekspiryumda akciğer hacmi azalmakta ve pnömotoraks boşluğu görece daha belirgin hale gelmektedir. Ancak, ekspiryum grafilerinin daha duyarlı olması konusunda uzlaşı yoktur ve pnömotoraks değerlendirmesinde standart radyografik pozisyon ayakta çekilen inspiratuar PA akciğer grafisidir. Yan dekübit akciğer grafisi de minimal pnömotoraksın saptanmasında oldukça duyarlıdır. Bu nedenle ayakta çekilen grafilerde saptanamayan minimal pnömotoraksın ortaya konmasında buna başvurulabilir. Bir dizi tuzak gölge pnömotoraksın beyaz çizgisini taklit edebilir. Bunlardan en iyi bilinenleri saç gölgeleri, deri kıvrımları ve skapula kenarlarıdır. Özellikle kadın hastalarda saçlar çekim sırasında başın üzerinde toplanmamış ve akciğer apekslerine süperpoze olmuşsa sorun yaratabilir. Çok yaşlı hastalarda veya kilo vermiş hastalarda gevşek derinin kasete veya dedektöre temas etmesi ve kıvrılması sonucu filmde pnömotoraksı taklit eden vertikal çizgisel opasiteler oluşur. Çekim sırasında hastaya uygun pozisyon verilmemişse skapula gölgeleri akciğer alanlarına süperpoze olur; bu durumda skapulanın medial kenarı pnömotoraksa ait beyaz çizgi zannedilebilir. Bu tuzak gölgeleri pnömotorakstan ayırt etmenin yolu takip edildiklerinde akciğerin dışına, göğüs duvarına uzandıklarının görülmesidir. Bu tuzak gölgelerin dışında giysiler, tüp ve kateterler, bül, kist ve kaviteler de pnömotoraks sanılabilir.
149 Cevaplar Olgu 30 Bül, kist ve kavitelere ait lüsensilerin medial duvarları göğüs duvarına doğru konkavdır. Oysa pnömotoraksın beyaz çizgisi göğüs duvarına konvekstir. Pnömotoraks boyutunun hesaplanmasında en fazla kullanılan yöntemde akciğer çapı ve pnömotoraks dahil hemitoraks çapı ölçülür. Akciğer çapının küpü, hemitoraks çapının küpüne bölünür. Bulunan oran pnömotoraks hacmini verir. Kabaca, 10 cm çapa sahip bir hemitoraksta 2 cm derinliği olan pnömotoraksın oranı %50 dir. 2: PA akciğer grafisinde pnömotoraks saptanan hastaya göğüs tüpü takılarak drenaj uygulandı (Resim 2). TTİA sonucu bronkoalveoler karsinom olarak raporlandı. Pnömotoraks kısaca plevral boşluğa hava girmesi olarak tanımlanabilir. Normalde viseral ve paryetal plevra yaprakları arasında 5-10 ml sıvı bulunur, ancak hava bulunmaz. Spontan ve travmatik pnömotoraks olarak ikiye ayrılabilir. Spontan pnömotoraks da primer ve sekonder spontan pnömotoraks olarak ikiye ayrılır. Primer spontan pnömotoraks, klinik olarak akciğer hastalık bulgusu olmayan ve tetikleyici bir neden olmayan bireylerde görülen pnömotoraks olarak tanımlanır. Bu olguların çoğunda BT de saptanan gizli subplevral blebler bulunur. Sekonder spontan pnömotoraks ise en sık KOAH olmak üzere altta yatan bir akciğer hastalığının komplikasyonu olarak görülür. Travmatik pnömotoraks künt veya delici travmaya bağlı akciğer, bronş veya özefagus yaralanması sonucu gelişir. İatrojenik pnömotoraks, travmatik pnömotoraksın bir alt grubudur ve torasentez, santral ven kateter yerleştirilmesi, cerrahi veya mekanik ventilasyon gibi tanısal veya terapötik bir girişim sonrası görülür. Primer spontan pnömotoraks daha çok erkeklerde ve yaşları arasında görülür. 40 yaşından sonra ilk atak nadirdir. Olgular genellikle uzun ve ince yapılı astenik bireylerdir. Sigara, riski belirgin olarak artırır. İlk ataktan sonra tekrar görülme oranı yaklaşık %25 tir ve genellikle ilk ataktan sonra 1-2 yıl içinde görülür. Primer spontan pnömotoraksa bağlı ölüm çok nadirdir. Sekonder spontan pnömtoraks, zaten altta yatan bir akciğer hastalığı olduğu için daha ciddidir. En sık KOAH ta görülmesine rağmen, birçok pulmoner hastalıkta sekonder spontan pnömotoraks görülebilir (Tablo 1). Primer spontan pnömotoraksa göre mortalite riski daha yüksektir. Travma, pnömotoraksın en sık nedenidir. İnvaziv tanısal ve terapötik girişimlerin artması, iatrojenik pnömotoraks sıklığını da belirgin olarak artırmıştır. Birçok işlemde görülmekle birlikte, iatrojenik pnömotoraksın en sık nedeni bu olguda olduğu gibi, transtorasik iğne aspirasyonudur. Geniş olgu sayılı çalışmalarda transtorasik iğne aspirasyonu sonrası pnömotoraks insidensi %20-40, göğüs tüpü ihtiyacı da %2-8 olarak bulunmuştur. BT de KOAH ile uyumlu bulgular ve küçük lezyonlar (<2cm) en önemli risk faktörleridir. Diğer faktörler ise, lezyonun derin lokalizasyonda olması ve altta yatan akciğer hastalığının ağırlığıdır. Başlıca semptomlar, göğüs ağrısı ve nefes darlığıdır ve olguların %95 inde görülür. Ağrı genellikle akut başlangıçlı, pnömotoraks tarafında ve tipik olarak plöretiktir. Öksürük, hemoptizi ve ortopne daha az sıklıktadır. Hastaların küçük bir kısmı asemptomatiktir. Spontan pnömotoraks genellikle istirahatte, yaklaşık %10 olguda da ağır egzerzis sırasında görülür. Fizik muayenede küçük pnömotorakslar (<%20) genellikle saptanamaz. Obstrüktif akciğer hastalığı olan olgularda zaten solunum seslerinde azalma ve hipersonorite olabileceğinden daha büyük pnömotorakslar bile saptanamayabilir. Arter kan gazında sıklıkla hipoksemi ve hiperventilasyona bağlı olarak da hipokapni bulunur. Primer spontan pnömotoraksta akciğerin %25 inden azı etkilendiğinde hipoksemi genellikle hafiftir. %25 ten fazla olduğunda pulmoner şant gelişir ve hipoksemi belirginleşir. Sekonder spontan pnömotoraksta ise, zaten pulmoner rezerv azalmış olduğundan hayatı tehdit 143
150 Olgu 30 Cevaplar 144 eden hipoksemi ve hiperkapni gelişebilir. Solda pnömotorakslı olgularda EKG de anterior miyokard infarktüsüne benzer değişiklikler görülebilir, ayakta veya sağ lateral dekübit pozisyonda çekildiğinde EKG değişiklikleri normalleşebilir. Pnömotoraksta tedavinin temel amaçları plevral boşluktaki havayı boşaltmak, kaçağı ortadan kaldırmak ve komplikasyon gelişimini önlemektir. Farklı tedavi seçenekleri bulunmakta olup, pnömotoraksın büyüklüğü, hastanın klinik durumu, pnömotoraks nedeni, eşlik eden akciğer hastalığı, önceden pnömotoraks öyküsü ve rekürrens riski gibi faktörlere bağlı olarak karar verilir. Tedavi seçenekleri; oksijen, basit gözlem, basit aspirasyon, tüp torakostomi ve cerrahi tedavi olarak sıralanabilir. Küçük pnömotoraks tanımı için standart bir kriter olmamakla birlikte, 2 veya 3 cm den küçük kollaps varlığında küçük pnömotoraks, daha büyük olduğunda ise büyük pnömotoraks olarak tanımlanması önerilmektedir. Oksijen tedavisi, hem hastalarda görülen hipoksemiyi düzeltir hem de plevral hava absorbsiyonunu artırır. Basit gözlem kararı için hava kaçağının sürmediğinin gösterilmesi (örn. pnömotoraksta progresyon yoksa) gerekir. Bu tedavi seçeneği genellikle asemptomatik ve unilateral ve küçük pnömotrakslar için uygulanır. Ancak, çok hızlı komplikasyon gelişimi olabileceğinden bu seçeneğin riskli olabileceği unutulmamalıdır. İlk 24 saatte seri grafiler ile kontrol önerilmektedir. Basit aspirasyon, geçici küçük bir kateter ile uygulanabilir. Bazı rehberlerde, gözlem tedavisi başarısız olan primer spontan pnömotorakslı olgularda önerilirken, bazı rehberlerde de girişim gerektiren tüm primer spontan pnömotorakslar için birinci basamak tedavi olarak önerilmektedir. Semptomları belirgin, radyolojik olarak progresyon gösteren, total kollaps oluşan, tansiyon pnömotoraks, karşı akciğer hastalığı, aspirasyona rağmen yeterli ekspansiyonun olmadığı hastalarda tüp torakostomi endikasyonu vardır. 1. Obstrüktif akciğer hastalığı *KOAH *Astım 2. İnterstisyel akciğer hastalığı *İPF *NSİP *Eozinofilik granüloma *Lenfanjiyomiyomatozis *Sarkoidoz *Histiyositoz-X *Radyasyon pnömonisi veya fibrozisi 3. İnfeksiyon *PCP *Tüberküloz *Koksidiyodomikoz *Akut bakteriyel pnömoni (Örn. S.aureus) 4. Malignite *Primer akciğer kanseri *Pulmoner metastazlar (özellikle sarkomlar) *Kemoterapi komplikasyonu 5. Bağ dokusu hastalıkları *RA *Ankilozan spondilit *Marfan sendromu *Polimyozit/dermatomyozit *Skleroderma 6. Diğer *Katamenyal pnömotoraks *Pulmoner infarkt *Pulmoner hemoraji *Pulmoner alveoler proteinozis *Tuberoz skleroz *Wegener granülomatozu Tablo 1: Sekonder spontan pnömotoraks nedenleri
151 Cevaplar Olgu 30 Uzamış hava kaçağı, hemotoraks, yetersiz ekspansiyon ve tansiyon pnömotoraks gibi komplike durumlarda cerrahi tedavi gerekebilir. Sekonder spontan pnömotoraksta, tedavi seçiminde altta yatan hastalık da göz önüne alınır. KOAH lı olgularda pulmoner rezerv kısıtlı olduğu için küçük pnömotorakslar bile tolere edilemez. Bu olgularda hava kaçağı uzun sürebilir ve infeksiyon ve ampiyem riski artmıştır. Bu nedenle bu olgularda gözlem ve aspirasyonun başarı şansı düşüktür, tüp torakostomi genellikle ilk tedavi seçeneği olarak uygulanır. Travmatik noniatrojenik pnömotorakslı olguların çoğu tüp torakostomi ile tedavi edilir. İatrojenik pnömotorakslı olgularda tedavi seçimi hastanın kliniği, altta yatan akciğer hastalığı ve pnömotoraks büyüklüğüne göre belirlenir. Küçük pnömotorakslarda yakın gözlem ve aspirasyon, büyük pnömotorakslarda ve rezervi kötü hastalarda tüp torakostomi önerilmektedir. KAYNAKLAR 1. Henry M, Arnold T, Harvey JE. BTS guidelines for the management of spontoneous pneumothorax. Thorax 2003; 58: Bauman MH, Strange C, Heffner JE, et al. Management of spontoneous pneumothorax. An American College of Chest Physicians Delphi consensus statement. Chest 2001; 119: Baumann MH. Pneumothorax. Semin Respir Crit Care Med 2001; 22: Klinik İnciler: Primer spontan pnömotoraks, klinik olarak akciğer hastalık bulgusu olmayan ve tetikleyici bir neden olmayan bireylerde görülen pnömotoraks olarak tanımlanır. Sekonder spontan pnömotoraksta, tedavi seçiminde altta yatan hastalık da göz önüne alınır. Uzamış hava kaçağı, hemotoraks, yetersiz ekspansiyon ve tansiyon pnömotoraks gibi komplike durumlarda cerrahi tedavi gerekebilir. 145
152 Radyolojik İnciler Soliter akciğer nodülü hem buzlu cam alanı hem de daha dens yumuşak doku komponenti içeriyorsa semi-solid nodül adı verilir. Bu nodüllerin akciğer Ca olasılığı son derece yüksektir. 146
153 Plevral efüzyon ve kalınlaşma Olgu 31 Altmış beş yaşında hasta nefes darlığı, sağ yan ağrısı, öksürük, halsizlik ve kilo kaybı şikayetleri ile başvurdu. Ek hastalık öyküsü yoktu. Fizik muayenede sağ kostofrenik sinüs kapalıydı ve perküsyonda sağ bazalde matite saptandı. Olgunun toraks BT si Resim 1 de gösterildi. A B Resim 1 Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Çetin Atasoy 147
154 Olgu 31 Cevaplar A B C D Resim 1: A-C) Orta-alt zonlardan geçen aksiyel kesitlerde sağ hemitoraksın küçüldüğü, mediastenin sağa çekildiği görülüyor. Sağ tarafta plevral effüzyon var (yıldızlar). Plevra diffüz olarak kalın, düzensiz ve nodüler görünümde. Plevral kalınlaşma bütün hemitoraksı ilgilendirecek şekilde çepeçevre ve mediastinal plevrayı (ok, Resim 1A) da ilgilendiriyor. Paravertebral bölgede ve diyafragmatik plevrada kalsifikasyonlar izleniyor (oklar, Resim 1C). D) Koronal reformat görüntüde sağ hemitorakstaki küçülme, mediastinal plevrayı da ilgilendiren diffüz çepeçevre plevral kalınlaşma, plevral effüzyon (yıldızlar) izleniyor. Plevral kalınlaşma fissüre de uzanmış (oklar) : Plevral kalınlaşma ve effüzyon ile gelen bir hastada plevral hastalığın benign ve malign nedenlerinin ayırt edilmesinde plevral kalınlığın düzgün veya düzensiz olması, hafif veya ağır olması, lokalize veya diffüz olması, mediastinal plevra ve fissürlerin etkilenmesi dikkate alınan unsurlardır. Plevral kalınlaşma bu olguda olduğu gibi düzensiz ve nodüler bir görünüme sahipse, yaygınsa ve mediastinal plevrayı da ilgilendiriyorsa genellikle maligndir. 1 cm den fazla kalınlık da malignite lehine bir bulgudur. Plevral malignitenin en önemli nedenlerinden birisi malign mezotelyomadır. Malign mezotelyomayı plevral metastazlar, lenfoma tutulumu ve timomanın plevral ekiliminden ayırt etmek gerekir. Bu hastada olduğu gibi plevrada kalsifik veya nonkalsifik asbest plakları olması mezotelyomayı des-
155 Cevaplar Olgu 31 tekler. Asbest plakları tipik olarak paravertebral bölgede, diyafragmatik plevrada ve anterolateral kostal plevrada görülür. Genellikle bilateral ve simetriktirler. Plevral kalınlaşma ve effüzyon bulunan bir hastada effüzyona rağmen mediastende karşı tarafa itilme yoksa veya bu hastada olduğu gibi mediasten aynı tarafa çekilmişse mezotelyomayı öncelemek gerekir. Mezotelyomalı olgularda plevral kalınlaşma fissürlere de uzanabilir. Radyolojik ayırıcı tanı listesinde malign mezotelyomayı plevral metastazlardan önceye almak, yukarıda sayılan bulgular da varsa, mümkün olabilir. Bu durum ekstratorasik primer malignite olmadığının bilinmesi ve gösterilmesiyle kolaylaşır. Ancak plevraya yayılmış bir akciğer adenokanserini mezotelyomadan ayırt etmek bazen mümkün olmayabilir. Lenfoma ve timomanın plevral tutulumunun mezotelyomadan ayrılması daha kolaydır. Lenfomada akciğerde, mediastinal lenf bezlerinde veya toraks dışı organ veya lenf bezlerinde de tutulum vardır. Timomada ön mediastende timus lojunda kitle olmalıdır. Nadiren plevral tüberküloz da mezotelyomayı taklit eden plevral kalınlaşma ve kitlelere yol açabilir. 2: Olguya tanısal torasentez yapıldı. Sıvı eksüda ile uyumluydu. ARB negatifti, kültürde üreme saptanmadı ve sitolojik inceleme tanısal değildi. Çevresel asbest maruziyeti öyküsünün olduğu öğrenilen hastaya VATS yapılarak plevral biyopsi alındı ve patolojik inceleme malign mezotelyoma olarak raporlandı. Malign mezotelyoma, mezotelyal örtü ile kaplı plevra, periton veya perikarda yerleşebilen, mezotel hücrelerinden köken alan mezotelyal örtünün primer malign tümörüdür. En sık plevradan köken alır. Malign plevral mezotelyoma (MPM), normal popülasyonda oldukça nadir bir tümördür. Etyolojiye göre; asbest teması nedenli mezotelyoma, erionite teması nedenli mezotelyoma, kendiliğinden gelişen mezotelyoma ve etyolojisi kanıtlanmamış diğer nedenlere bağlı gelişen mezotelyoma olarak sınıflandırılabilir. Etyolojide en önemli iki neden asbest ve erionit maruziyeti olup olguların %70-90 ında maruziyet öyküsü bulunmaktadır. Asbest maruziyetinden sonra uzun latent dönemi (genellikle yıl) nedeniyle en fazla 5. ve 6. dekatlarda görülür. Muhtemelen mesleki maruziyet nedeniyle erkeklerde daha sık görülür. Semptom ve fizik muayene bulguları hastalık için spesifik değildir. Hastaların çoğu göğüs ağrısı ve nefes darlığı ile başvurur. Metastatik plevral hastalıklara göre mezotelyomada ağrı daha ciddi olabilir ve sıklıkla kontrolü zordur. Öksürük, ateş, halsizlik daha az sıklıkta görülür. İleri hastalıkta halsizlik, kaşeksi ve ağrı sık olarak görülür. Laboratuvar bulguları nonspesifiktir. Anemi ve trombositoz görülebilir. Trombositoz olguların yaklaşık %40 ında görülebilir ve muhtemelen tümör tarafından üretilen IL-6 ya bağlıdır. Tanıda plevral sıvı sitolojisinin değeri konusunda farklı görüşler bulunmaktadır. Ancak tanı şansı genel olarak istenen düzeyde değildir ve yaklaşık %40 civarındadır. Klinik olarak yararlı tek serum biyobelirteci serum mezotelin düzeyidir. Bu testin yüksek spesifite ancak düşük sensitiviteye sahip olduğu bildirilmektedir. Plevral sıvıda mezotelin ölçümü de tanıda yararlı olabilir. Kapalı plevral biyopsisinin tanı başarısı %40 ın altındadır. BT veya ultrasonografi eşliğinde yapılması ile tanı şansı artar. Tanıya ulaşılamayan ve şüpheli olgularda kesin tanı için cerrahi biyopsi gerekir. Cerrahi biyopsi hem immünhistokimya için büyük doku örneği alınmasını hem de tümörün biyolojik davranışı hakkında önemli bilgi sağlar. Mezotelyoma genellikle pariyetal plevral yüzde başlar ve visseral plevraya yayılır. Uzak metastaz genel olarak ileri hastalık bulgusudur. Buna karşılık, metastatik adenokarsinomlar genellikle visseral plevral yüzde belirgindir ve sıklıkla uzak metas- 149
156 Olgu 31 Cevaplar taz ile ilişkilidir. Günümüzde kullanılan immünohistokimyasal incelemeler ile de genellikle mezotelyoma-adenokarsinom ayrımı yapılabilmektedir. Cerrahi biyopsi için tercih edilen yöntem torakoskopidir. Malign mezotelyomada prognoz genel olarak kötüdür. Geniş olgu serilerinde yaşam süresi 6-17 ay arasında değiştiği bildirilmiştir. Tedavide standart bir yöntem ve rejim yoktur. Cerrahi, kemoterapi, radyoterapi, kombine tedavi gibi tedavi seçenekleri bulunmaktadır ve immünoterapi ve gen tedavisi denenmiştir. KAYNAKLAR 1. Robinson BWS, Musk AW, Lake RA. Malignant mesothelioma.lancet 2005; 366: Powers A, Carbone M. The role of environmental carcinogens, viruses, and genetic predisposition in the pathogenesis of mesothelioma. Cancer Biol Ther 2002; 1: Whitaker D. The cytology of malignant mesothelioma. Cytopathology 2000; 11: Blanc FX, Atassi K, Bignon J, et al. Diagnostic value of medical thoracoscopy in pleural disease: A 6-year retrospective study. Chest 2002;121: Sterman DH, Kaiser LR, Albelda SM. Gene therapy for malignant pleural mesothelioma. Hematol Oncol Clin North Am 1998; 12: Klinik İnciler: Plevral kalınlaşma düzensiz ve nodüler bir görünüme sahipse, yaygınsa ve mediastinal plevrayı da ilgilendiriyorsa genellikle maligndir. Plevral malignitenin en önemli nedenlerinden birisi malign mezotelyomadır. Plevral kalınlaşma ve effüzyon bulunan bir hastada effüzyona rağmen mediastende karşı tarafa itilme yoksa veya mediasten aynı tarafa çekilmişse mezotelyomayı öncelemek gerekir. Malign mezotelyomada prognoz genel olarak kötüdür. Geniş olgu serilerinde yaşam süresi 6-17 ay arasında değiştiği bildirilmiştir. 150
157 Yüz ve boyun venlerinde genişleme olan erkek hasta Olgu 32 Altmış yedi yaşında erkek hasta nefes darlığı, öksürük, az miktarda kanlı balgam, boyun ve yüzde şişlik şikayetleri ile başvurdu. 40 paket/yıl sigara öyküsü olan hastanın KOAH+ASKH tanılarıyla izlendiği öğrenildi. Fizik muayenede genel durum iyi, vital bulgular stabildi, yüz ve boyun venlerinde genişleme izlendi. Hemogram ve kan biyokimyası normaldi ve arter kan gazında ph: 7.39 PaO 2 : 69.7 mmhg ve PaCO 2 : 38.3mmHg olarak bulundu. Olgunun PA akciğer grafisi Resim 1 de, toraks BT Resim 2 de gösterildi. Resim 1 Resim 2A Resim 2B Resim 2C Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Akın Kaya, Prof. Dr. Oya Kayacan 151
158 Olgu 32 Cevaplar A B 152 Resim 1: PA akciğer radyografisinde sağ paratrakeal, trakeobronşial ve sağ hiler bölgede lobüle kenarlı genişleme görülüyor (yıldızlar). Sağ 5. ve 6. kostaların ön bölümleri arasında fissürde sıvıya ait olabilecek düzgün kenarlı oval şekilli opasite dikkati çekiyor (ok). 1: Bu hastada mediastende ve sağ hiler bölgedeki metastatik lenfadenopatiler, sağ alt lob apikal segmentteki yumuşak doku ile beraber, öncelikle akciğer kanseri olasılığını düşündürmelidir. Lenfadenopatilerin masif olması nedeniyle hücre tipinin küçük hücreli akciğer kanseri olması muhtemeldir. Sağ taraftaki plevral effüzyon plevral tutuluma bağlı olarak gelişebileceği gibi mediastinal lenfadenopatilerin lenfatik drenajı tıkamasına bağlı da olabilir. Hastanın öyküsünde yüz ve boyun venlerinde genişlemeden söz edilmiştir. Bu semptomlar mediastinal lenfadenopatilerin süperior vena kavayı daraltması nedeniyle ortaya çıkmış olmalıdır. Süperior vena kava sendromunun görüntülenmesinde akciğer grafisi, BT, MRG ve venografi kullanılabilir. Akciğer grafisinde mediastinal genişleme, başta azigos veni olmak üzere kollateral drenaj venlerinin genişlemesi görülebilir. Neden bir akciğer kanseriyse kitle saptanabilir, venöz kateter trombozu ise venöz kateter görüntülenebilir. C Resim 2: A. Sağ üst paratrakeal bölgede metastatik lenfadenopati olarak değerlendirilecek yumuşak doku kitlesi görülüyor (yıldız). Süperior vena kava (ok) kitle tarafından öne itilmiş ve daraltılmış. B. Sağ alt paratrakeal bölgede düzensiz sınırlı, ekstrakapsüler invazyon göstermiş bir lenf bezi kitlesi izleniyor (yıldız). Sağ alt lob apikal segmentte de bir yumuşak doku kitlesi var (ok). C. Sağ hiler bölgede lobüle konturlu lenfadenopatiler gözleniyor (yıldız). Sağ alt lob apikal segmentteki kitle bu kesitte de devam ediyor (ok). Bunun daha lateralinde izlenen, düzgün kenarlı, homojen ve düşük dansiteli oluşum fissür içi sıvıya ait (okbaşı).
159 Cevaplar Olgu 32 BT süperior vena kava sendromunda en çok kullanılan görüntüleme yöntemidir. İntravenöz kontrast made verilerek elde olunan BT görüntülerinde vena kava obstrüksiyonu rahatça ortaya konabilir, kollateral drenaj venleri (azigos/hemiazigos sistemi, göğüs duvarı kollateralleri) gösterilebilir, sendroma neden olan patolojik süreç (akciğer kanseri, metastazlar, lenfoma, timik kitle, mediastinal fibrozis, venöz trombozlar) saptanabilir. İntravenöz kontrast madde verilemeyecek hastalarda alternatif görüntüleme yöntemi olarak MRG ye başvurulabilir. Bu yöntem sayesinde de vena kava obstrüksiyonu, obstrüksiyonun seviyesi, neden olan lezyon belirlenebilir. Günümüzde kesitsel görüntüleme yöntemlerinin başarısının giderek artması nedeniyle venografiye eskiye göre çok daha az gereksinim olmaktadır. 2: Olguya bronkoskopi yapıldı ve sağ üst lob girişinde endobronşiyal lezyon izlendi. Lezyondan biyopsi alınan olguda patoloji sonucu bekleniyor. Vena kava superior baş, boyun, kollar ve üst toraksın venöz drenajından sorumludur. İnce duvarlı bir damar olduğu için akciğer ve mediastende mevcut lezyonların basısına karşı çok hassasdır. Vena kava superior sendromu (VKSS) kanın vena kava superior yolu ile sağ atriuma boşalmasında obstrüksiyon olması sonucunda gelişen klinik bulgu ve semptomlar grubuna verilen isimdir. Eskiden VKSS nun en sık nedenleri benign mediastinal hastalıklar ve spesifik olarak sfilitik anevrizmalar iken, günümüzde akciğer kanseri, lenfoma, timik maligniteler ve germ hücreli tümör gibi malign tümörlerdir. Tüm VKSS ların yüzde 90 ından fazlasında neden malign tümörlerdir. Küçük hücreli karsinom başta olmak üzere akciğer kanserleri en sık nedendir. Lenfoma da VKSS a yol açan diğer sık kanserlerden biridir. Genç erişkinlerdeki VKSS genellikle non-hodgkin lenfomaya bağlıdır. Olguların %5-10 unda neden benign hastalıklar olup çoğu, santral venöz kateter, Swan-Ganz kateter yerleştirilmesi gibi invaziv monitörizasyon teknikleri ve pacemaker ve kemoterapi için santral venöz kateter yerleştirilmesi gibi girişimsel işlemler sonucu gelişir. Akciğer kanserinde VKSS; dıştan bası, tümörün intraluminal invazyonu veya tromboza bağlı olarak gelişir. Sendromun ciddiyeti kollateral vasküler sistemin gelişim hızına bağlıdır. Semptom ve bulgular obstrüksiyonun distalinde gelişen venöz hipertansiyona bağlıdır. Pelerin şeklinde ödem, boyun ve üst ekstremite venlerinde dilatasyon, venöz kollateraller ve ciltte hafif siyanotik görünüm tipik fizik bulgulardır. Başağrısı, bulantı, baş dönmesi, disfaji, görme bozukluğu yakınmaları eşlik edebilir. Hızlı gelişen ciddi VKSS da letarji, senkop, stupor veya koma görülebilir. Nörolojik semptomlar venöz obstruksiyon sonucu oluşmuş beyin ödemine bağlı olabileceği gibi eşlik eden metastatik hastalığa da bağlı olabilir. Laringeal ödem ve glottiste şişme olabilir fakat buna bağlı solunum sıkıntısı çok nadirdir. Solunum sıkıntısı çoğu zaman eşlik eden ekstrensek trakea basısına bağlıdır. Altta yatan neden bir malign tümör ise, tedavinin belirlenmesi için doku tanısına ulaşılması önemlidir. Serebral ven trombozuna yol açabileceğinden VKSS bir onkolojik acildir. Pulmoner veya nörolojik semptomu olan hastalarda doku tanısı olmadan tedavi gerekebilir. Tedavi seçeneğinin (cerrahi, kemoterapi, radyoterapi, stent) belirlenmesinde histopatolojik tanı ve klinik durum önemlidir. Küçük hücreli karsinoma kemosensitif bir tümör olduğundan ve kemoterapiye yanıt oranındaki yükseklikten dolayı öncelikle kemoterapi tercih edilmelidir. Küçük hücreli dışı karsinomada ise öncelikle radyoterapi düşünülmelidir. Konservatif tedavi olarak tuz kısıtlaması, steroid ve diüretik uygulanabilir. Ancak etkinliklerini gösteren çalışma yoktur. Bunların dışındaki tedavi seçenekleri perkutan transluminal anjiyoplasti, endovasküler stent ve cerrahi (by-pass greftleme) tedavidir. Benign hastalıklara bağlı VKSS da tedavi nedene göredir. 153
160 Olgu 32 Cevaplar KAYNAKLAR 1. Walji N, Chan AK, Peake DR. Common oncological emergencies: diagnosis, investigation and management. Postgrad Med J 2008; 84: Urruticoechea A, Mesia R, Dominguez J, et al. Treatment of malignant superior vena cava syndrome by endovascular stent insertion. Experience on 52 patients with lung cancer. Lung Cancer : Wudel LJ Jr, Nesbitt JC. Superior vena cava syndrome. Curr Treat Options Oncol 2001; 2: Klinik İnciler: Süperior vena kava sendromunun görüntülenmesinde akciğer grafisi, BT, MRG ve venografi kullanılabilir. VKSS nun en sık nedenleri akciğer kanseri, lenfoma, timik maligniteler ve germ hücreli tümör gibi malign tümörlerdir. Akciğer kanserinde VKSS; dıştan bası, tümörün intraluminal invazyonu veya tromboza bağlı olarak gelişir. 154
161 Sürekli öksürük ve balgam yakınması olan hasta Olgu 33 Kırk dört yaşında erkek hasta nefes darlığı, öksürük, balgam ve ara ara olan az miktarda hemoptizi nedeniyle başvurdu. Çocukluk döneminde pnömoni ve 15 yıl önce tüberküloz öyküsü mevcuttu. 5-6 yıldır eforla nefes darlığı şikayeti olan hastanın son 1 haftadır şikayetinde artış olduğu ve sarı renkte balgam başladığı öğrenildi. Fizik muayenede sonör ronküsler duyuldu ve siyanoz mevcuttu. Laboratuvar incelemede lökositoz, sedimentasyon ve CRP yüksekliği dışında patoloji yoktu. Arter kan gazında ph: 7.38, PaCO 2 : 41.7 mmhg ve PaO 2 : 43.8 mmhg olarak bulundu. Akciğer grafisi Resim 1 de, toraks BT görüntüleri Resim 2 de gösterildi. Resim 1 Resim 2A Resim 2B Resim 2C Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Gökhan Çelik 155
162 Olgu 33 Cevaplar A B 156 Resim 1: PA akciğer grafisinde her iki akciğerin alt zonunda daha belirgin olmak üzere, kalın duvarlı tübüler opasiteler görülüyor (oklar). Sağ kalp kenarı ve sağ diyafram kenarı silinmiş. 1: Bronşiektazinin radyografik bulguları bronş duvarlarını temsil eden tek veya paralel çift çizgiler, yine bronş duvarlarını temsil eden halkasal veya kürvilineer opasiteler, bronşlar mukus tıkacı içeriyorsa bant şeklinde opasiteler, hacim kaybı olarak özetlenebilir. BT, özellikle de ince kesitli BT, bronşiektazinin tanısında radyografilerden çok daha duyarlıdır. Bronşiektazinin BT bulguları bronşial genişleme, bronş duvarında kalınlaşma, bronşun perifere doğru gidildikçe daralmaması (hatta bazen genişlemesi), kostal plevranın 1 cm içerisindeki bronşların görülür hale gelmesi, hacim kaybı, büyük bronşlarda mukus tıkaçları, tomurcuklanmış ağaç görünümü, mozaik perfüzyon olarak sıralanabilir. Bronş lümeni eşlik eden pulmoner arterden daha genişse bronşun genişlemiş olduğundan söz edilebilir. Ancak yüksek rakımlarda ve yaşlılarda normal olarak da bronşun arterden daha geniş olabileceği unutulmamalıdır. Bronşial genişleme belirginse halka şeklindeki bronş ve komşuluğundaki pulmoner arter taşlı yüzük görünümü oluşturur. Bronş duvarı kalınlaşması her bronşiektazide görülmeyebilir. Bronş lümeninin çapının, bronşun C Resim 2: A, B, C) Orta ve alt zonlardan geçen kesitlerde orta lobda ve sağ ve sol alt loblarda yaygın bronşiektazi görülüyor. Bronşiektazi çoğunlukla kistik özellikte, ancak özellikle sol alt lobda variköz bronşiektazi de var (halka, Resim 2B). Kistik bronşiektazilerin içerisinde yer yer hava-sıvı seviyeleri de var (okbaşları). Bronşiektazi nedeniyle alt lobların hacimleri azalmış, bu nedenle hiluslar arkaya doğru yer değiştirmiş, mediasten de sağa kaymış.
163 Cevaplar Olgu 33 lümenini ve duvarını içeren toplam çapına oranının %80 den az olması durumunda duvarın kalınlaştığı söylenebilir. Bronş duvar kalınlaşması bronşiektaziye özgü olmayıp normal bireylerde, sigara içenlerde, astımda da görülebilen bir bulgudur. Çoğu bronşiektaziye hacim kaybı eşlik eder. Özellikle kistik bronşiektazilerde hacim kaybı daha belirgindir. Bu olguda her iki alt lobun hacmi azalmış ve BT de hiluslar arkaya doğru yer değiştirmiştir. Tomurcuklanmış ağaç görünümü bronşiektazili hastalarda sık görülen bir bulgudur. Küçük periferik sentrilobüler bronşiollerin genişlemesi ve mukus tıkaçları içermesi sonucu gelişir. Bu örnekte olduğu gibi subplevral alanda daha iyi görülür. Bronşiektazide sık karşılaşılan bir bulgu mozaik perfüzyondur. Bronşiektaziye eşlik eden obliteratif bronşiolit nedeniyle ilgili parankimde hava hapsi gelişir ve bu alan normalden daha lüsen bir hal alır. Mozaik perfüzyon ekspiryumda daha iyi saptanır. Bu lüsen alanları amfizem ile karıştırmamak gerekir. Bronşiektazi Reid sınıflandırmasına göre silindrik, variköz ve kistik olarak üç gruba ayrılır. Bu olguda kistik ve variköz bronşiektazi egemendir. Kistik bronşiektazide bronş lümenleri balon şeklinde genişlemiştir, bazen hava-sıvı seviyesi de içerebilir. Variköz bronşiektazide daha ılımlı bir genişleme söz konusudur; boyuna kesitlerinde bronş lümeninde yer yer konstriksiyonlar izlenir ve bu nedenle bronş tespih şeklinde boncuklu bir görünüm kazanmıştır (halka, Resim 2B). 2: Olgu, bronşektazi tanısı aldı. Balgam ARB 3 kez negatif olan hastanın solunum fonksiyon testinde obstrüktif patern saptandı. Olguya nazal oksijen, bronkodilatör ve nonspesifik antibiyotik tedavisi verildi. Bronşektazi anatomik bir tanım olup, kronik, tekrarlayan veya ağır infeksiyon/inflamasyona bağlı olarak bronş duvarlarında elastik doku ve kasların yıkılması sonucunda oluşan anormal ve kalıcı genişleme olarak tanımlanır. Antibiyotik tedavisinin gelişmesinden sonra sıklığının belirgin olarak azalmasına rağmen; kistik fibrozis, siliyer diskinezi sendromları ve bazı immün yetmezlik sendromları gibi bronşektazinin birlikte görüldüğü hastalıklarda yaşam süresinin uzaması, HIV infeksiyonu ile birlikteliği, kalp, akciğer ve kemik iliği transplantasyonlarının bir komplikasyonu olarak ortaya çıkması gibi nedenlerden dolayı bronşektazi halen önemini korumaktadır. Kronik öksürük, balgam, nefes darlığı, halsizlik sık görülen semptomlardır. Paroksismal bir özellik sergileyen öksürük, bronşektazililerde ilk ve en sık rastlanan semptomdur. Pürülan balgam olguların çoğunda bulunur ve daha çok sabahları olur. Hemoptizi olguların %40-70 inde görülür. Akut ataklarda ateş, öksürük ve balgam miktarında artış ile nefes darlığı oluşur. Kronik öksürük, balgam çıkarma, tekrarlayan akciğer infeksiyonları veya hemoptizi ile başvuran olgularda bronşektazi düşünülmelidir. Bronşektaziden şüphelenilen bir hastada ilk yapılacak inceleme akciğer grafisidir. Uzun yıllar bronşektazi tanısı için kullanılmış olan bronkografi günümüzde uygulanmamaktadır. Tanı yüksek çözünürlüklü bilgisayarlı tomografi (YÇBT) ile konur. Solunum fonksiyon testinde obstrüktif bozukluk, hastaların bir kısmında da kronik inflamasyona bağlı havayolu aşırı duyarlılığı saptanabilir. Bronşektazi tanısı konan olgularda altta yatan hastalık bazen tedavi yaklaşımını değiştirebileceği için bazı olgularda etyolojiye yönelik ileri incelemeler yapılmalıdır. Bu incelemeler arasında ter testi, nazal mukosiliyer klerens, deri testleri, balgamda ARB, -1 antitripsin düzeyi, semen analizi, nadir immün yetmezlik sendromları için IgG altgrupları dahil olmak üzere immunglobülin düzeyleri, anatomik bir lezyon veya obstrüktif bir lezyondan şüphelenildiğinde fiberoptik bronkoskopi, romatoid faktör ve diğer serolojik testler, bronşektazinin birlikte bulunabildiği sistemik hastalıklarla ilgili testler, genetik çalışma sayılabilir. Bu incelemeler içinden kuşkulanılan etyolojiye göre her olguya uygun olanlar seçilmelidir. Bronşektazili hastalar sıklıkla potansiyel patojenik mikroorganizmalarla kolonizedir. En sık saptanan patojenler Haemophilus influenza ve Pseudomonas aeruginosa dır. P. aeruginosa ile kolonizasyon, akci- 157
164 Olgu 33 Cevaplar İnfeksiyon sonrası komplikasyon Bakteriyel-boğmaca Viral-kızamık, adenovirüs, influenza, HIV Mycobacterium tuberculosis Tüberküloz dışı mikobakteriler Aspergillus- (allerjik bronkopulmoner aspergillozis-abpa) Bronşiyal obstrüksiyon Yabancı cisim aspirasyonu Tümörler Hiler adenopati Mukus tıkaç-abpa, KOAH Edinsel trakeobronşiyal hastalıklar- amiloid, tekrarlayan polikondrit Konjenital anatomik defektler Trakeobronşiyal-trakeobronkomegali (Williams-Campbell sendromu), bronkomalazi (Mounier-Kuhn sendromu) İntralober pulmoner sekestrasyon Sarı tırnak sendromu İmmün yetmezlikler IgG eksikliği IgA eksikliği Nötrofil fonksiyon bozuklukları Kalıtsal patolojiler Kistik fibrozis Siliyer defektler -1 antitripsin eksikliği Diğer nedenler Toksik-irritan gaz inhalasyonu sonrası Tekrarlayan aspirasyon pnömonileri McLeod sendromu (tek taraflı saydam akciğer) Young sendromu Transplantasyon sonrası bronşiyolitis obliterans Sistemik hastalıklar- RA, SLE, Sjögren sendromu, Marfan sendromu, inflamatuvar barsak hastalıkları, sarkoidoz Tablo 1: Bronşektaziye zemin hazırlayan durumlar 158
165 Cevaplar Olgu 33 ğer fonksiyonlarında daha ağır bozulma, daha yoğun bir inflamatuvar yanıt ve daha yaygın akciğer hastalığı ile ilişkilidir. Bronşektazili olgularda seyirde komplikasyon olarak kronik solunum yetmezliği, kor pulmonale, tekrarlayan ataklar, akciğer ve beyin abseleri, ampiyem ve amiloidoz görülebilir. Tedavide amaç infeksiyon kontrolü, inflamasyonun azaltılması ve bronşiyal hijyen ile seçilmiş hastalarda etkilenen alanın rezeksiyonu için cerrahi tedavidir. İnfeksiyonlar etyoloji ve seyirdeki majör faktörlerden biri olduğu için mikrobiyal yük ve ilişkili inflamatuvar mediyatörlerin azaltılması tedavinin temelini oluşturur. Akut ataklarda olgular uygun antibiyotik tedavisi ile tedavi edilmelidir. Başlangıç antibiyotik seçimi eğer mümkünse ampirik olarak değil, hastanın daha önceki balgam kültür ve duyarlılık sonuçları göz önünde bulundurularak yapılmalıdır. Ataklar dışında, kolonize olgularda florayı suprese ve/veya elimine ederek rekürren infeksiyonları önlemek amacıyla koruyucu tedavi de uygulanmaktadır. Ancak, profilaktik/supresif antibiyotiklerin kullanımı halen tartışmalı bir konudur. Bronşektazili hastalarda havayolu obstrüksiyonu ve hiperreaktivitesi bulunabildiğinden beta agonist, antikolinerjikler veya teofilin gibi bronkodilatörler sık olarak kullanılır. Persistan endobronşiyal inflamasyon patogenezde önemli bir rol oynadığından inhale kortikosteroidler faydalı olabilir. Yine bronşektazili olgularda bronşiyal hijyen ve mukus klirensinde düzelme sağlayacak tedavi stratejileri de tedavinin önemli unsurlarındandır. Predispozan faktörler tespit edilmiş ise bunların tedavisi öncelikle ele alınması gereken yaklaşım olmalıdır. Örneğin; tıkayıcı nitelikli endobronşiyal oluşumların (aspire edilmiş olan yabancı cisimlerin) çıkarılması gibi. Altta yatan hastalığa bağlı olarak ek tedaviler verilebilir (kistik fibrozis, allerjik bronkopulmoner aspergillosiz gibi). Cerrahi rezeksiyon nadiren gerekir ancak optimal medikal tedaviye rağmen semptomlar kontrol altına alınamadığında düşünülmelidir. Bronşektazi tek taraflı, segmental veya lober yayılım gösteriyorsa, ilerleyici ise cerrahi tedavi uygulanabilir. Diffüz bronşektazili seçilmiş hastalarda akciğer transplantasyonu da bir seçenek olarak mevcuttur. Kalp-akciğer veya çift akciğer transplantasyonlarında 5 yıllık yaşam süreleri %65-75 olarak bildirilmektedir. Yaşamı tehdit eden hemoptizi ataklarında bronşiyal arter embolizasyonu temel tedavi seçeneği konumundadır. Ancak solunum fonksiyonları yeterli ise cerrahi rezeksiyon düşünülebilir. KAYNAKLAR 1. Barker FA, Ahmed SY. Bronchiectasis. In: In: Fishman s Pulmonary Disease and Disorders. Fishman A, Elias JA, Fishman JA, Grippi MA, Senior RM, Pack AI (eds). 4th edition. McGraw-Hill Companies, Volume ; Weycker D, Edelsberg J, Oster G, et al. Prevalance and economic burden of bronchiectasis. Clin Pulm Med 2005; 12: Pasteur MC, Helliwell SM, Houghton SJ, et al. An investigation into causative factors in patients with bronchiectasis. Am J Respir Crit Care Med 2000; 162: Klinik İnciler: Bronşiektazinin radyografik bulguları bronş duvarlarını temsil eden tek veya paralel çift çizgiler, yine bronş duvarlarını temsil eden halkasal veya kürvilineer opasiteler, bronşlar mukus tıkacı içeriyorsa bant şeklinde opasiteler, hacim kaybı olarak özetlenebilir. Bronşiektazide sık karşılaşılan bir bulgu mozaik perfüzyondur. Bronşektazili hastalar sıklıkla potansiyel patojenik mikroorganizmalarla kolonizedir. Bronşektazili olgularda seyirde komplikasyon olarak kronik solunum yetmezliği, kor pulmonale, tekrarlayan ataklar, akciğer ve beyin abseleri, ampiyem ve amiloidoz görülebilir. 159
166 Radyolojik İnciler Mediastende ve her iki hiler bölgede çeperi kalsifik çok sayıda lenf bezi görülüyor. Lenf bezlerinin yumurta kabuğu şeklinde kalsifiye olmasının en sık nedeni silikozis ve kömür işçisi pnömokonyozudur. Diğer nedenleri sarkoidoz, tüberküloz, radyoterapi görmüş Hodgkin hastalığı, amiloidoz, histoplazmozis ve blastomikozistir. Bu olgu progresif masif fibrozis hastasıdır. Her iki akciğerde düzensiz kenarlı nodüller de görülmektedir. 160
167 Üç hafta önce başlayan kuru öksürük, halsizlik Olgu 34 Otuz dört yaşında kadın hasta 3 hafta önce başlayan kuru öksürük yakınması ile başvurdu. Öğretmen olan hastanın öksürük yakınması giderek artmış, derslerde konuşmasını tamamlamakta bile zorlanıyor ve geceleri de öksürük nedeniyle sık sık uykusu bölünüyormuş. Bilinen bir hastalığı olmayan hasta, birkaç aydır halsizlik hissediyor. Boynunda bir şişlik olduğunu yeni fark etmiş. Fizik muayenede cilt ve konjonktivalar soluk görünümde, tiroid bezinde sağda nodül palpe edildi. Solunum sistemi muayenesi ve diğer sistem muayenelerinde patoloji saptanmadı. Hastaya akciğer grafisi çekildi (Resim 1). Rutin kan tetkiklerinde anemisi olduğu saptandı (Hb 7.9 gr/ dl). Hastanın toraks BT si çekildi (Resim 2A-E). A B Resim 1: PA akciğer grafisi (A), yan akciğer grafisi (B) Sorular: 1. Hastanın akciğer filminde patolojik bulgular nelerdir ve hangi hastalıklar düşünülür? 2. Tanı için yapılması gereken tetkikler nelerdir? 3. Hastanın tedavisini nasıl planlarsınız? Arşiv: Doç. Dr. Elif Şen 161
168 Olgu 34 Cevaplar A B Resim 1: A, B) PA ve yan akciğer grafilerinde her iki akciğerde çok sayıda nodül ve kitle görülüyor. Lezyonlar oldukça iyi sınırlı. Lezyonların sayıları alt zonlara doğru artıyor. Hiluslar da normalden büyük ve nodüler görünümde. A B Resim 2: A, B) Yumuşak doku penceresinde nodül ve kitlelerin yumuşak doku yoğunluğuna sahip oldukları görülüyor. Sağ hiler bölgedeki yumuşak doku kitlesi hiler lenf bezi metastazına veya hilusa komşu bir akciğer nodülüne ait olabilir. 1: Bu hastada temel bulgu her iki akciğerde çok sayıda nodül ve kitle varlığıdır. Nodüller alt zonlarda daha fazladır. Nodüllerin boyutları değişkendir. Çok küçük nodüllerin yanı sıra büyük kitleler de vardır. Çok sayıda akciğer nodüllerinin ayırıcı tanı listesi uzundur. Metastazlar, bronkioloalveoler kanser, tüberküloz, atipik mikobakteriyel enfeksiyonlar, mantar enfeksiyonları, septik emboli, hidatik kistler, sarkoidoz, Wegener granülomatozu, romatoid nodüller, pnömokonyozlar, arteriyovenöz malformasyonlar bu listenin başlıca maddeleridir. Mantar enfeksiyonları genellikle immün yetmezlikli hastaları etkiler. Ayrıca, çoğu hastada perinodüler hale ve kavitasyon gibi bulgular eşlik eder. Bu hastada iki bulgu da yoktur. Septik emboliler de çoğunlukla kavitasyon içeren nodüller oluşturur. Hidatik kistler genellikle sayıca çok daha azdır. Ayrıca, nodüllerin yumuşak doku dansitesine sahip olması kistik yapıda olmadıklarını göstermektedir. Sarkoidozun parankimal bulguları çok çeşitlilik gösterir. En sık bulgu, daha çok orta ve üst zonları 162
169 Cevaplar Olgu 34 C D E Resim 2: C, D, E) Akciğer penceresinde nodüllerin son derece iyi sınırlı oldukları dikkati çekiyor. etkileyen, perilenfatik dağılmış (yani plevra, fissürler, bronkovasküler yapılar ve interlobüler septumlar boyunca dizilmiş) çok sayıda küçük nodüllerdir. Bu hastada nodüller çok sayıda olmakla beraber diffüz nodülasyon şeklinde değildir ve tutulum alt zonlarda daha baskındır. Wegener granülomatozunda da çok sayıda nodül bulunur. Nodüllerin sayısı olgumuzdaki gibi neredeyse sayısız değil, çoğu hastada 10 un altındadır. Ancak genellikle BT de nodüller düzensiz kenarlıdır, 2 cm den büyük olanların çoğu kaviterdir, kavitasyon göstermeyenlerin de içerisi nekroz nedeniyle düşük dansiteye sahiptir. Olgumuzda bu özelliklerin hiç biri yoktur. Romatoid nodüller de genellikle kavitasyon gösterir. Bu nodüller nadiren hastalığın ilk bulgusu olsa da genellikle yerleşmiş romatolojik hastalığı olanlarda görülür. Silikozis ve kömür işçisi pnömokonyozundaki nodüller karakteristik olarak üst ve orta zonlarda görülen, 5 mm den küçük, keskin kenarlı nodüllerdir. Bu hastalıklarda progresif masif fibrozis aşamasında büyük nodül ve kitleler de oluşabilir, ancak bunlar düzensiz kenarlıdırlar ve küçük nodüller gibi ağırlıklı olarak üst-orta zonları tutarlar. Arteriyovenöz malformasyonlar tek veya çok sayıda olabilir. Bu lezyonların temel özelliği lezyonlara uzanan, besleyici arteri ve drene edici veni temsil eden, kıvrımlı damar yapılarının bulunmasıdır Metastazların klasik bulgusu çok sayıda nodüllerdir. Nodüller alt zonlarda sayıca daha fazladır. Boyutları değişkendir. Milimetrik boyutlu nodüller bulunabileceği gibi bu olguda da görüldüğü üzere büyük kitleler de var olabilir. Nodüller düzgün veya düzensiz kenarlı olabilirler. Bazı nodüllerde besleyici damar bulgusu olarak tarif edilen nodüle uzanan damar yapısı izlenebilir. Özellikle başboyun kanseri metastazlarında olmak üzere bazı metastatik nodüllerde kavitasyon bulunabilir. Daha çok tiroid ve renal hücreli kanserde olmak üzere, nadiren metastazlar akciğerlere yaygın olarak dağılmış, 2-3 milimetre çapında sayısız nodüller şeklindedir (miliyer metastaz); bu durumda miliyer tüberkülozdan ayırt etmek güç olabilir. Metastazların iyi bilinen formlarından biri lenfan- 163
170 Olgu 34 Cevaplar 164 jitis karsinomatozadır. Bu hastalıkta interlobüler septumlar ve peribronkovasküler interstisyum düzgün veya nodüler olarak kalınlaşmıştır. Nadiren akciğer metastazlarına hiler veya mediastinal lenf bezi büyümeleri eşlik eder. Akciğerler normalken, sadece lenf bezi metastazı olması ise çok daha nadir bir durumdur. 2: Klinik Bulgular ve Tartışma Toraks BT sinde her iki akciğerde çok sayıda nodül ve kitleler olduğu belirlendikten sonra, tanı amaçlı bronkoskopi yapıldı. Bronkoskopide endobronşiyal lezyon görülmedi. Sağ hiler kitleden endobronşiyal ultrasonografi (EBUS) eşliğinde transbronşiyal iğne aspirasyonu yapıldı. Tiroid USG de tiroid sağ lobunda 3 cm çaplı nodül olduğu belirlendi. Abdomen USG normaldi. Tiroidden yapılan iğne aspirasyonu ve sağ hiler kitleden yapılan iğne aspirasyonları sonucunda tiroid kanseri ve metastazı tanısı konuldu. Akciğer diğer organlara ait malignitelerin metastazlarının sık görüldüğü bir organdır. Malignitesi olan hastaların %30 unda hastalık sürecinde akciğer metastazı görülebilir. Akciğerlere sık olarak metastaz yapan kanserler baş ve boyun kanserleri, kolon, böbrek, meme, tiroid kanserleri ve malign melanomadır. Akciğer metastazları, soliter ve multipl nodüller, lenfanjitis karsinomatoza, endobronşiyal, plevra metastazları şeklinde karşımıza çıkarlar. Akciğer metastazları çoğunlukla bilateral, iyi sınırlı ve periferik yerleşimlidir. Hiler ve mediastinal lenf bezlerine akciğer dışı organ tümörlerinin metastaz yapması daha nadir bir durumdur. Ancak melanoma, seminoma, meme kanserlerinde diğer malignitelere göre daha sık hiler ve mediastinal lenf bezi metastazı görülebilir. Endobronşiyal metastazlar son derece nadirdir. Meme, pankreas, kolon, böbrek kanserlerinde endobronşiyal metastaz saptanabilir. Lenfanjitis karsinomatoza daha çok meme, mide, pankreas, prostat kanserlerinde görülebilen metastaz şeklidir. Daha önce bilinen malignitesi olan hastalarda multipl nodüler lezyonların metastatik olma olasılığı daha yüksektir. Bazı hastalarda ilk bulgu akciğer metastazı olabilir. Akciğer metastazlarının değerlendirilmesinde toraks BT altın standart olarak kabul edilir. Aynı zamanda tanısal işlem, cerrahi girişim için değerlendirmemizi de sağlar. Primer yumuşak doku sarkomlarında en sık akciğer metastazı görülür. Bu hastalarda mortalitenin başlıca nedeni akciğer metastazlarıdır. Bu hastaların %20 sinde soliter akciğer metastazı olabilir. Kolorektal kanseri olan hastaların yaklaşık üçte birinde akciğer metastazı görülür. Bu hastaların sadece %2-4 ünde tek uzak metastaz yeri akciğerlerdir. Çoğunlukla akciğer metastazı olanlarda başta karaciğer metastazı olmak üzere diğer organ metastazları da bulunabilir. Renal hücreli kanserinde akciğer metastazları %50 oranında görülebilir. Nodüllerin yerleşimine göre BT eşliğinde transtorasik iğne aspirasyonu veya bronkoskopi ile tanı konulur. Bronkoskopide mediastinal lenf bezlerinden transbronşiyal iğne aspirasyonu, periferik lezyonlar için forseps biyopsi, fırçalama, bronş lavajı, bronkoalveoler lavaj yapılabilir. Endobronşiyal ultrasonografi, endoskopik ultrasonografi ile mediastinal lenf bezlerinden örnek alınır. Elektromanyetik navigasyon bronkoskopi, periferik akciğer lezyonlarının örneklenmesinde yararlanılan diğer bir tanısal işlemdir. Mediastinal lenf bezlerinin örneklenmesinde mediastinoskopi, periferik akciğer nodüllerinde ise video aracılı torakoskopik cerrahi ile tanıya gitmek mümkün olabilir. 3: Tedavi Sarkom, renal hücreli kanser, kolorektal ve meme kanserlerinde, non-seminomatöz germ hücreli tümörlerin akciğer metastazlarında metastazektomi yapılması ile sağkalım artışı olabilmektedir. Tek uzak metastaz bölgesi akciğer ise hasta cerrahi rezeksiyon için değerlendirilir. Metastaz cerrahisi uygulanacak hastalarda primer tümörün kontrol altında olması gerekir. Cerrahi öncesi diğer uzak organ metastazları araştırılmalıdır. Başka organ-
171 Cevaplar Olgu 34 larda metastaz varsa veya hastanın akciğer rezeksiyonu için kardiyopulmoner fonksiyonları yetersizse cerrahi yapılmamalıdır. Kolorektal kanserlerde karaciğer ve akciğer metastazı birlikte görülen hastalar bu kuralın dışındadır. Karaciğer ve akciğerdeki metastazların çıkartılması bu hastalarda sağkalımı arttırmaktadır. Öngörülen 5 yıllık sağkalım %30-44 oranındadır. Kolorektal kanserlerde mediastinal lenf bezi metastazı olması durumunda sağkalım belirgin olarak azaldığı için cerrahi rezeksiyondan önce mediastinal lenf bezi değerlendirmesinin rutin olarak yapılması önerilmektedir. Lenf bezi metastazı saptanırsa metastazektomi için kontredikasyon olarak kabul edilmelidir. Cerrahi rezeksiyona alternatif olabilecek diğer tedaviler radyofrekans ablasyon, kriyoablasyon ve radyoterapidir. İleri evre kanserin tedavisinde kemoterapi tercih edilen tedavi yöntemidir. Kemoterapiye iyi yanıt veren kanserler Hodgkin lenfoma, Non-Hodgkin lenfoma, germ hücreli tümörler, tiroid kanserleridir. Meme, prostat, over kanserleri de kemoterapi ile yanıt alınabilen tümörlerdir. Metastatik malign melanomada immunoterapi tedavi seçeneği olabilir. KAYNAKLAR 1. Midthun DE, Jett JR. Lung tumors.in: Albert RK, Spiro SG, Jett JR.(eds): Clinical Respiratory Medicine. 3rd ed. Msoby 2008; Lazzaro RS, LoCicero J.Pulmonary metastases. In: Fishman AP, Elias JA, Fishman JA, Grippi MA, Senior RM, Pack AI.(eds): Fishman s Pulmonary Diseases and Disorders. 4rd ed. McGraw- Hill, 2008; Varadhachary GR, Abbruzzese JL, Lenzi R. Diagnostic strategies for unknown primary cancer. Cancer. 2004;100: Klinik İnciler: Özellikle baş-boyun kanseri metastazlarında olmak üzere bazı metastatik nodüllerde kavitasyon bulunabilir. Akciğer metastazları çoğunlukla bilateral, iyi sınırlı ve periferik yerleşimlidir. Nodüllerin yerleşimine göre BT eşliğinde transtorasik iğne aspirasyonu veya bronkoskopi ile tanı konulur. Lenf bezi metastazı saptanırsa metastazektomi için kontrendikasyon olarak kabul edilmelidir. 165
172 Radyolojik İnciler A B Resim A da yumuşak doku penceresinde plevral effüzyon (yıldız) ve arkasında yumuşak doku dansitesinde kitle görülüyor. Sağ hemitoraksta diffüz, minimal plevral kalınlaşma izleniyor. Resim B de akciğer penceresinde kitle ye doğru giden damarların biraraya toplandığı dikkati çekiyor. Plevral effüzyon ve kalınlaşmaya komşu periferik bir kitle ye doğru damarların bu şekilde biraraya toplanması hacim kaybını gösterir ve bu kitle nin gerçek bir kitle değil de yuvarlak atelektazi olduğuna işaret eder. 166
173 Maden işçiliği yapmış hasta... Olgu 35 Altmış bir yaşında erkek hasta nefes darlığı ve sırt ağrısı şikayetleri ile başvurdu. 25 yıl maden işçiliği öyküsü olduğu öğrenildi. Ek hastalık, düzenli ilaç kullanımı ve sigara öyküsü yoktu. Fizik muayenede patolojik bulgu saptanmadı. Laboratuar incelemede hemogram, kan biyokimyası, sedimentasyon ve arter kan gazlar normaldi. Solunum fonksiyon testinde anormallik saptanmadı. Olguya ait PA akciğer grafisi Resim 1 de, toraks BT görüntüleri de Resim 2 de gösterildi. Resim 2A Resim 2B Resim 1 Resim 2C Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Prof. Dr. Turan Acıcan 167
174 Olgu 35 Cevaplar 168 Resim 1: PA akciğer grafisinde her iki akciğerde orta zonlarda yaygın mikronodüler görünüm izleniyor. Sağ akciğerde 3 adet iyi sınırlı nodül ve bir adet kitle görülüyor (yıldızlar). Sol üst zonda 4. arka interkostal mesafe düzeyinde paramediastinal bir opasite artışı dikkati çekiyor. 1: Bu hastada üst ve orta zonları daha çok etkileyen, bazallere doğru sayıları azalan yaygın mikronodüller görülüyor. Mikronodüllerin akciğerlerin arka bölümlerinde daha yoğun olduğu, ön bölümlerini daha az etkilediği izleniyor. Mikronodüllere düzensiz kenarlı kitleler eşlik ediyor. Yer yer plevral yüzeyin de nodüler olduğu gözleniyor. Kraniokaudal düzlemde üst ve orta zonları, aksiyel düzlemde ise arka bölümleri daha çok etkileyen yaygın mikronodüllerin ayırıcı tanısında öncelikle pnömokonyoz (silikozis ve kömür işçisi pnömokonyozu) düşünülmelidir. Sarkoidoz da üst ve orta zonları daha çok tutan bir hastalıktır, ancak sarkoidozda fissürlerin ve bronkovasküler yapıların da nodüler olması beklenir. Bu hastada Resim 2B ve C de okbaşları ile gösterilen majör fissürlerin nodüler değil, düzgün olduğu izlenmektedir. Silikozis ve kömür işçisi pnömokonyozunda 1 cm yi geçen nodüller veya kitleler görüldüğünde progresif masif fibrozisden söz edilir. Bu hastalıkta görülen nodül ve kitleler de daha çok üst zonlardadır. Lezyonlar tipik olarak bu hastada da görüldüğü gibi oval veya yuvarlak şekillidir. Periferden başlar ve zamanla hiler bölgelere göç ederler. Karakteristik bir özellikleri dış kenarlarının bu hastada da olduğu gibi plevraya paralel olmasıdır. Hiler göç sırasında dış kenarları ile plevra arasında amfizematöz boşluklar gelişebilir. Dış kenarları ile plevra arasında çizgisel opasiteler bulunabilir. Bu kitlelerde kavitasyon gelişebilir. BT de yumuşak doku penceresinde ortalarında nekroza ait düşük dansiteli alanlar görülebilir. Bazı kitlelerde kalsifikasyon bulunabilir. Üst lobları daha çok etkileyen düzensiz kenarlı nodül ve kitlelerin ayırıcı tanısında akciğer kanseri düşünülebilir. Akciğer kanserinin, özellikle de adenokanserin, multifokal olabildiği iyi bilinmektedir. Ayırıcı tanıda yardımcı olabilecek görüntüleme özellikleri progresif masif fibroziste nodül veya kitlelerin genellikle bilateral ve simetrik olması, oval şekilli lezyonların dış kenarlarının plevraya paralel olması, dış kenarları ile plevra arasında amfizematöz alanlar bulunabilmesi, hastaların büyük çoğunluğunda üst ve orta zonlarda yaygın mikronodüllerin eşlik etmesidir. Progresif masif fibroziste kavitasyon geliştiğinde tüberküloz da akla gelebilir. Ancak kaviter tüberküloza eşlik eden bronkojenik yayılımın bulgusu olan mikronodüller pnömokonyozdakilerin aksine simetrik ve yaygın olmaktan çok yamalı bir dağılım gösterirler ve ayrık değil de kümelenmiş haldedirler (bir çok olguda tomurcuklanmış ağaç görünümü izlenir). Yaygın nodüller oluşturabilen metastazların pnömokonyozlardan ayrımı zor değildir. Metastatik nodüllerin üst ve orta zon dominansı değil de tam aksine alt zon dominansı göstermesi beklenir. 2: Olguda toraks BT de saptanan kitle lezyonları nedeniyle yapılan PET incelemede iki taraflı kitle lezyonlarında patolojik tutulum izlendi. Hastaya
175 Cevaplar Olgu 35 A B C D E Resim 2: A. Üst zondan geçen kesitte sol akciğerde daha fazla olmak üzere bilateral yaygın mikronodüller görülüyor. Sol akciğerde iki adet düzensiz sınırlı opasite görülüyor. Sol tarafta plevrada nodüler düzensizlikler izleniyor. B. Daha aşağı düzeyde sol akciğerde paramediastinal yerleşimli düzensiz sınırlı kitle görülüyor (yıldız). Sol majör fissür öne doğru yer değiştirmiş (okbaşları). C. Karina düzeyinden geçen kesitte sol akciğerde üst lobda oval şekilli, düzensiz kenarlı kitle görülüyor (yıldız). Sol majör fissürün (üç okbaşı) sağ majör fissüre göre (tek okbaşı) belirgin olarak önde olması sol üst lobda hacim kaybı olduğunu gösteriyor. Sağ üst lobda da majör fissürün önünde oval şekilli bir kitle var. Hem sol, hem de sağ üst lobdaki kitlelerin oval şekilli olmalarının dışında arka kenarlarının fissüre paralel olduğuna dikkat ediniz. Eşlik eden mikronodüllerin akciğerlerin daha çok arka bölümlerinde yoğunlaştığı da dikkati çekiyor. D. Her iki akciğerde izlenen mikronodüller bu kesitte de daha çok arka zonları etkilemiş görünümde. Orta lobda düzensiz kenarlı bir kitle var. Kitleden plevraya iki adet çizgisel opasite uzanıyor. E. Alt zonda nodüllerin sayılarının azaldığı görülüyor. 169
176 Olgu 35 Cevaplar bronkoskopi yapıldı ve endobronşiyal lezyon izlenmedi. Bronş lavajı ARB si negatifti ve sitolojik incelemede patoloji saptanmadı. Olguya bu kez elektromanyetik navigasyon bronkoskopi yapılarak sağ ve sol akciğerdeki lezyonlardan ENB kılavuzluğunda biyopsi alındı. Patolojik incelemesi belirgin antrakoz pigmenti ve fibrozis ile karakterli kömür işçisi pnömokonyozu ile uyumlu bulgular olarak raporlandı. KAYNAKLAR 1. Petsonk EL, Parker JE. CoalWorkers Lung Diseases and Silicosis. In: Fishman s Pulmonary Diseases and Disorders. (eds): Fishman A, Elias J, Fishman J, Grippi M, Senior M and Pack A. McGraw-Hill Company, 2008: Akkurt İ, Klinik BPnömokonyozlar In: solunum Sistemi ve Hastalıkları Temel Başvuru Kitabı ed. Ozlu T, Metintaş M, Karadağ M, Kaya A. İstanbul, 2010: Klinik İnciler: Silikozis ve kömür işçisi pnömokonyozunda 1 cm yi geçen nodüller veya kitleler görüldüğünde progresif masif fibrozisden söz edilir. Progresif masif fibroziste kavitasyon geliştiğinde tüberküloz da akla gelebilir. 170
177 Elektromanyetik navigasyon bronkoskopi* (seçilmiş olgular)... Olgu 36 Yirmi altı yaşında kadın hasta, yüksek ateş, nefes darlığı yakınmasıyla ve akciğer grafisinde patoloji saptanması üzerine kliniğimize sevk edildi. Olgunun öz ve soygeçmişinde özellik yoktu. Fizik muayenede çift taraflı sibilan ronküs mevcuttu. Eklem hareketleri ağrılı olup, cilt ve cilt altı birkaç adet nodül ele geliyordu. Hemogram, kan biyokimyası ve romatolojik belirteçler normaldi. Solunum fonksiyonlarında hafif-orta derecede bir hava akımı obstrüksiyonu saptandı. Toraks BT görüntüleri Resim 1 de gösterilmiştir. A B Resim 1 Olgu Prof. Dr. Demet Karnak 1, Uzm. Dr. Aydın Çiledağ 1, Doç. Dr. Koray Ceyhan 2, Prof. Dr. K. Çetin Atasoy 3, Prof. Dr. Y. Serdar Akyar 3, Prof. Dr. Oya Kayacan 1 tarafından hazırlanmıştır. 1 Ankara Üniversitesi Tıp Fakültesi, Göğüs Hastalıkları Anabilim Dalı, Ankara 2 Ankara Üniversitesi Tıp Fakültesi, Sitoloji Bilim Dalı, Ankara 3 Ankara Üniversitesi Tıp Fakültesi, Radyoloji Anabilim Dalı, Ankara *: Sunulan olgular TUBİTAK tarafından desteklenen (proje # 107S156) çalışmaya aittir. Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanısal yaklaşım nasıl olmalıdır? 171
178 Olgu 36 Cevaplar A B miktar asimetrik lenfadenopati söz konusudur. Bu hastada ön mediastende görülen yumuşak dokuyu lenfadenopati veya timik neoplazi ile karıştırmamak gerekir. Yumuşak dokunun üçgen şekline ve düz kenarlara sahip olması timus bezine ait olduğunu gösterir. Timomalarda konturların burada olduğunun tersine düz değil lobüle ve nodüler olması beklenir. 2: Toraks BT de multipl mediastinal lenfadenopatiler saptanan hastaya elektromanyetik navigasyon bronkoskopi (ENB) yapıldı. Orta lobdan BAL ile Resim Resim 1: A) Üst zondan geçen kesitte sağ paratrakeal alanda lenfadenopati var (yıldız). Ön mediastendeki üçgen şekilli, düz kenarları bulunan yumuşak doku dansitesi timus bezine ait (oklar). B) Orta zondan geçen kesitte subkarinal bölgede (yıldız) ve her iki hilusta (oklar) lenfadenopatiler var. Hilus büyümesi simetrik görünümde. 1: Genç bir hastada orta mediastende ve her iki hiler bölgede simetrik lenfadenopatiler var. Bu durumda öncelikle düşünülmesi gereken hastalık sarkoidozdur. Sarkoidozda tipik lenf nodu lokalizasyonları orta mediasten ve hiler bölgelerdir. Orta mediastende paratrakeal bölgeler ve subkarinal alan en sık etkilenir. Hiler büyümenin simetrik olması sarkoidozu diğer olası lenfadenopati nedenlerinden (lenfoma, metastaz, tüberküloz) ayırmada kullanılan bir özelliktir. Bu diğer hastalıklarda da hiler lenf bezleri büyüyebilir, ancak çoğunlukla tek taraflı veya bilateral olsa dahi bir Resim 3 Resim 2 de sağ paratarakeal lenf nodu lokalizasyonu, Resim 3 te sağ hiler lenf nodu lokalizasyonu izlenmektedir. Sagital, koronal ve aksiyel kesitlerde hedef olarak işaretlenerek lenf nodu boyutu ölçülmekte ve sistemin oluşturduğu sanal bronkoskopide de lenf nodu-bronşiyal ağaçla ilişkisi ve lokalizasyonu görülmektedir. Sanal bronkoskopide, Resim 2 de ana karina, Resim 3 te ise sağ üst lob ayrım karinası izlenmektedir.
179 Cevaplar Olgu 36 paratrakeal ve sağ hiler lenf nodlarından ENB kılavuzluğunda transbronşiyal iğne aspirasyonu (TBİA) yapıldı (Resim 2, 3). On-site sitolojik incelemede nonnekrotizan granülomatöz lenfadenit saptandı. Olgunun BAL sitolojik analizi ve flow-sitometri bulguları da sarkoidozla uyumluydu. Olgu eklem yakınmaları olması nedeniyle romatolojik açıdan incelendi. Herhangi bir kollajen doku hastalığı saptanmadı. Löfgren sendromu tanısıyla 40mg/ gün sistemik steroid tedaviye alındı. Eklem ağrıları ve ateş yakınması ilk hafta tamamen geriledi ve tekrarlamadı. Cilt altı nodüller tedavinin 1 ayı tamamen kayboldu mcg Flutikazon ile solunum fonksiyonları ilk 15 günde düzeldi. Tedavinin halen 10. ayında olan olguda steroid idame ve düşük doza (gün aşırı 4mg) geçildi. İki ay içinde sistemik steroidin kesilmesi planlanıyor. 173
180 Radyolojik İnciler Sağ tarafta paravertebral yerleşimli, ekstraplevral, düzgün kenarlı, solid bir kitle görülüyor. Kitle intervertebral forameni genişletmiş ve ok ile işaretli bölgede spinal kanala uzanmıştır. İntervertebral foramen yoluyla spinal kanala uzanan paravertebral kitlelerde öncelikle nörojenik tümör düşünülmelidir. 174
181 Elektromanyetik navigasyon bronkoskopi* (seçilmiş olgular)... Olgu 37 Elli altı yaşında erkek olgu, öksürük, nefes darlığı, halsizlik ve kilo kaybı şikayetleri ile başvurdu. Özgeçmişinde aterosklerotik kalp hastalığı dışında ek hastalığı yoktu. Olguda 40 paket/yıl sigara öyküsü mevcuttu. Olgunun toraks BT si Resim 1 de gösterilmiştir. A B C Resim 1 Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanısal yaklaşım nasıl olmalıdır? 175
182 Olgu 37 Cevaplar 176 A B C Resim 1: A) İntravenöz kontrast madde verilmeden yapılan toraks BT de yumuşak doku penceresinde sağ paratrakeal bölgede büyükçe bir lenfadenopati görülüyor. B-C) Yumuşak doku ve akciğer penceresinde sağ alt lobda lobüle kenarlı, yumuşak doku dansitesine sahip bir nodül izleniyor. Nodülün yumuşak doku dansitesine sahip olduğu göğüs duvarındaki kaslarla aynı dansitede olmasından anlaşılabilir. 1: Tek akciğer nodüllerinin benign-malign ayrımında nodülün boyutu, kontur düzeni, iç yapısı (dansitesi), kalsifikasyon içerip içermemesi (kalsifikasyon varsa miktar ve şekli), büyüme hızı dikkate alınır. Nodüllerin boyutları arttıkça malignansi riski artar. Bu hastada olduğu gibi 2 cm den büyük olan ve radyolojik olarak kesin benignite kriterleri taşımayan nodül ve kitlelerde histopatolojik tanı gereklidir. Nodülün kenar düzeni de değerlendirilmelidir. Düzgün kenarlı nodüllerin benign olma şansı daha yüksektir. Nodülün kenar düzeni bozuldukça malignansi riski artar. Risk lobüle kenarlı nodüllerde düzgün kenarlılara göre daha yüksek, spiküle kenarlı nodüllerde en yüksektir. Nodülün dansitesi ince kesit BT ile daha iyi değerlendirilir. Tek akciğer nodülünün içinde BT ile yağ dansitesi alınması nodülün hamartom olduğunu gösteren çok güvenilir bir bulgudur. İnce kesit BT de nodüllerin solid dansitede, buzlu cam dansitesinde veya mikst dansitede (solid ve buzlu cam dansitesi beraber) olup olmadığı da değerlendirilmelidir. Küçük nodüllerden buzlu cam dansitesine sahip olanlar veya mikst buzlu cam-solid dansiteye sahip olanlar, solid nodüllere göre daha fazla malign potansiyel taşırlar. Mikst nodüller bu açıdan en riskli olanlardır. Benign-malign ayrımında kalsifikasyonun da önemi vardır. Tamamı kalsifik nodüller genellikle benign kabul edilir. Ancak osteosarkom gibi osifikasyonla karakterize tümörlerin akciğer metastazlarının tamamen kalsifik nodüller şeklinde olabileceği bilinmelidir. Nodülün patlamış mısır tarzında kalsifikasyon içermesi de benignite olasılığını (spesifik olarak hamartom olasılığını) artırır. Tek akciğer nodülünün büyüme hızı da mutlaka değerlendirilmelidir. Bu açıdan nodülün o anki boyutunu varsa eski tetkiklerle karşılaştırmak uygun olacaktır. Nodülün farklı zamanlardaki çap ölçümlerinden yararlanarak büyüme hızı hacimsel misillenme zamanı (volume doubling time) olarak hesaplanır. Malign nodüllerin hacimsel misillenme zamanı genellikle gün arasındadır. Ancak çok hızlı büyüyen akciğer kanserleri
183 Cevaplar Olgu 37 olabileceği gibi bazı iyi diferansiye bronkioloalveoler kanserlerin bu sürelerden daha uzun zamanda hacimsel olarak iki katına çıkabileceği (yani çok yavaş büyüyebileceği) unutulmamalıdır. Bu, özellikle ince kesit BT de buzlu cam dansitesine sahip nodüller için geçerlidir. İki yıllık stabilite genel olarak bir nodülün benign olduğuna dair bir işaret olarak alınmakla beraber, buzlu cam nodüllerini bu kuraldan bağımsız düşünmekte yarar vardır. Bu olgu küçük hücreli kanserin hızla mediastinal lenf bezlerine metastaz yapabileceğini göstermektedir. Mediastende nodülün boyutundan çok daha büyük bir lenf bezi bulunmaktadır. Resim 2: Üç boyutlu BT görüntülerinde sağ paratrakeal lenf nodunun hedef olarak işaretlendiği görülmektedir. 2: Olguda radyolojik olarak sağ paratrakeal lenfadenopati ve sağ alt lobda plevra tabanlı nodüler lezyon ve minimal plevra sıvısı saptanması üzerine bronkoskopi yapıldı. Bronkoskopide endobronşiyal lezyon saptanmadı ve bronş lavajı tanısal değildi. Olguya ENB yapılarak sağ paratrakeal lenf nodundan TBNA alındı (Resim 2). Olgunun işlem sırasında genel durumu bozulması (hipotansiyon ve bradikardi) nedeniyle parankimdeki lezyonuna ulaşmadan işleme ara verildi. Lenf nodundan alınan iğne aspirasyonunun on-site sitolojik incelemede küçük hücreli akciğer karsinomu saptandı. Olgunun genel durumun çok iyi olmaması ve lenf bezinden tanı gelmiş olması nedeniyle işleme devam edilmedi ve kemoterapi (cisplatin, etoposid) programı yapıldı. Üçüncü kemoterapi sonunda olgu hemoptizi ve solunum yetmezliğinden kaybedildi. 177
184
185 Elektromanyetik navigasyon bronkoskopi* (seçilmiş olgular)... Olgu 38 Elli dokuz yaşında erkek hasta nefes darlığı ve öksürük yakınmalarıyla başvurdu. 30 paket/yıl sigara öyküsü olan ve KOAH tanısı ile takip edilen hastanın Toraks BT görüntüleri Resim 1 de gösterildi. A B Resim 1: Akciğer penceresi (A), yumuşak doku penceresi (B) Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanısal yaklaşım nasıl olmalıdır? 179
186 Olgu 38 Cevaplar A A B B Resim 1: A) Sağ alt lobda lobüle kenarlı bir nodül mevcuttur (ok). B) Yumuşak doku penceresinde nodülün yumuşak doku dansitesine sahip olduğu anlaşılıyor (nodülün dansitesinin göğüs duvarının kas dokuları ile benzer dansitede olmasından). 1: Bu olguda lobüle kenarlı bir nodül mevcuttur. Akciğer nodüllerinde kenar düzeni benign-malign ayrımında değerlendirilen bir özelliktir. Düzgün kenarlı nodüllerin benign olması daha olası iken, lobüle kenarlı nodüller malignite açısından daha şüpheli, spiküler kenarlı olanlar en şüphelidir. Ancak kenar düzeni çok güvenilir bir özellik değildir. Bazen oldukça düzenli nodüller akciğer kanseri tanısı alabilir, tersine spiküler kenarlı nodüllerin küçük bir kısmı da tüberkülom gibi benign tanılarla sonuçlanır. 2: Toraks BT de sağ alt lob apikal segmentte 11 mm çapında nodül saptandı. PET incelemede SUVmax:3.6 olarak bulundu ve olguya ENB yapıldı. Bronkoskopide endobronşiyal lezyon saptanmayan olguda alt lob apikal segmentteki nodülden ENB kılavuzluğunda biyopsi alındı ve fırçalama yapıldı (Resim 2, 3). Patolojik inceleme benign C Resim 2: A, B, C: Resim 2A da nirengi noktaları olarak işaretlenen ayrım karinaları ile üç boyutlu BT görüntülerinde nodül, 2B de alt lobdaki hedef nodülün işaretlenmesi, Resim 2C de işlem sırasında hedef lezyona ulaşıldığı görülmektedir. fibrotik doku olarak raporlanan olguda planlanan torakotomi iptal edilerek olgu takibe alındı. Takibin altıncı ayındaki kontrol Toraks BT de nodülde küçülme izlendi. 180
187 Elektromanyetik navigasyon bronkoskopi* (seçilmiş olgular)... Olgu 39 Yetmiş dört yaşında erkek olgu öksürük, halsizlik şikayetleri ile başvurdu. 40 paket/yıl sigara öyküsü mevcut olan hastanın akciğer PA ve yan grafileri Resim 1 de, toraks pozitron emisyon tomografisi (PET) Resim 2 de gösterildi. A B Resim 2: PET BT görüntüleri Resim 1: PA grafi (A) ve yan grafi (B) Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanısal yaklaşım nasıl olmalıdır? 181
188 Olgu 39 Cevaplar 182 A B Resim 1: A, B) PA ve yan akciğer grafilerinde sol akciğerde üst lobda spiküler kenarlı bir kitle görülüyor (oklar). Resim 2: PET de sol üst lobda patolojik tutulumun olduğu kitle izleniyor. 1: Tek akciğer nodül ve kitlelerinde boyut ve kenar düzeni benign-malign ayrımında en çok kullanılan ölçütlerdendir. Terminolojik olarak 3 cm ve daha küçük çapa sahip lezyonlara nodül, 3 cm den büyük olanlara kitle denmektedir. Boyut tek başına çok güvenilir bir ölçüt olmamakla beraber 3 cm den büyük olan lezyonların malignite riski çok yüksektir. Kenar düzeni olarak da düzgün, lobüle, spiküler kenar kategorileri içinde tahmin yeteneği anlamında en kullanışlı olanı spiküler kenardır. Spiküler kenarlı tek akciğer nodüllerinin neredeyse %90 ı malign çıkmaktadır. 2: Toraks PET BT de SUV max ı 16 olan 33 mm lik bir adet kitle lezyonu saptanan ve başka bir merkezde yapılan bronkoskopide endobronşiyal lezyon izlenmeyen ve tanıya ulaşılamayan hastaya ENB yapılarak lezyondan ENB kılavuzluğunda biyopsi alındı ve fırçalama yapıldı (Resim 3A ve B). Kılavuzsuz bir yöntemle bu lezyona ulaşmak mümkün değildi. Şöyle ki; lezyona üst lobun posterior segmentinin posterior subsegmentinin posterior sub-subsegmentinden gidilerek ulaşıldı. On-site sitolojik incelemede küçük hücreli dışı akciğer karsinomu (adenokarsinom) saptandı. Beyin ve karaciğer metastazları sistem taramalarında saptandığından kemoterapi planı yapılarak olgu takibe alındı. Akciğer kanserinde kullanılan geleneksel tanı yöntemleri, balgam sitolojisi, bronkoskopik örnekleme yöntemleri, bilgisayarlı tomografi (BT) eşliğinde transtorasik iğne aspirasyonu ve cerrahi yöntemlerdir. Fleksibl bronkoskopi (FB), tanı yöntemleri arasında en az invaziv yöntem olmasına rağmen, tanı başarısı lezyonun boyutu ve lokalizasyonuna bağlıdır. Bronkoskopinin tanı başarısının, iki cm den küçük ve akciğerin proksimal üçte iki bölgesinde yer alan lezyonlarda %31, dış üçte bir bölgesindeki lezyonlarda ise sadece %14 olduğu bildirilmektedir. Bu durumda eğer lezyon transtorasik aspirasyon için de uygun değilse tanıya ulaşmak için çok daha invaziv girişimler kaçınılmaz hale gelmektedir. Ayrıca bu lezyonların birçoğunun benign olmasına rağmen konvansiyonel bronkoskopi ile spesifik tanıya ulaşılamadığından hastalar gereksiz cerrahi işleme maruz kalabilmektedir. Mediastinal lenfadenopatilerin tanısında altın standart mediastinoskopi olmasına rağmen, bu
189 Cevaplar Olgu 39 A B Resim 3. A) Nirengi noktaları olarak işaretlenen ayrım karinaları ile üç boyutlu BT görüntülerinde kitle, B) işlem sırasında hedef lezyona ulaşıldığı görülmekte. işlem oldukça invaziv girişim olup, hastaneye yatış ve genel anestezi ihtiyacı gerektirmesi, ekonomik olarak maliyetin artması ve cerrahi komplikasyonlar gibi önemli dezavantajları bulunmaktadır. Bronkoskopi sırasında transbronşiyal iğne aspirasyonu (TBİA) çok daha az invaziv bir yöntemdir. Ancak kılavuz yöntem kullanılmadan yapılan TBİA nın tanı başarısı da istenen düzeyde değildir ve %15-83 arasında değiştiği bildirilmektedir. Elektromanyetik navigasyon bronkoskopi, periferik akciğer lezyonlarında ve mediastinal lenfadenopatilerde bronkoskopinin tanı başarısını artırmak amacıyla yakın zamanda geliştirilmiş yeni bir yöntemdir. Sistem; anatomik kayıt, bronkoskop, üç-boyutlu BT görüntüleri ve yönlendirilebilir bir probu kombine etmektedir. İşlem için öncelikle BT görüntüleri sistemin diz-üstü bilgisayarına yüklenerek üç boyutlu BT ve sanal bronkoskopi görüntüleri oluşturulur. Bronkoskopik görüntü üzerinde ana karina, sağ ve sol üst ve alt lob ayrımlarıyla orta lob ayrım karinası gibi belirgin anatomik işaretler nirengi noktaları olarak kullanılır ve kayıt yapılır. Kayıt sırasında ayrıca BT görüntüsü üzerinde hedef lezyon da işaretlenir. İşlem sırasında mikrosensörlü kılavuz tel bronkoskopun çalışma kanalı boyunca ilerletilerek, daha önceden sanal bronkoskopik görüntüde işaretlenen nirengi noktalara prob ile dokunalarak endobronşiyal haritalama yapılır. Bu şekilde yeteri kadar (en az 5) nokta işaretlendiğinde, navigasyon bilgisayarı elektromanyetik alandaki hedef noktayı BT görüntüsündeki karşılık gelen noktayı etkin bir şekilde üst üste koyarak yol haritası oluşturur. Sonuçta bronkoskopist nereye yöneldiğini, lezyona ne kadar uzaklıkta olduğunu üç boyutlu BT üzerinden ve ekrandaki eş zamanlı bronkoskopik görüntüden takip ederek hedef lezyona ulaşmaya çalışır. Elektromanyetik navigasyon bronkoskopi ile ilgili henüz sınırlı sayıda çalışma bulunmasına rağmen, söz konusu lezyonlarda yöntemin güvenli ve bronkoskopinin tanı başarısını artırdığı bildirilmektedir. Bugüne kadar yapılan çalışmalarda tanı başarısı, periferik akciğer lezyonlarında %47-74 olarak bildirilmiştir. ENB nin mediastinal lenfadenopatilerde tanı başarısı ile ilgili ise çok daha az bildiri bulunmaktadır. Kliniğimizde yapılan ve halen devam etmekte olan çalışmada ise periferik lezyonlarda tanı başarısı %89 olarak, mediastinal lenfadenopatilerde %85 olarak bulunmuştur. KAYNAKLAR 1. Karnak D, Çiledağ A, Ceyhan K, ve ark. Periferik Akciğer Lezyonlarında ve Mediastinal Lenf Nodlarında Elektromanyetik Navigasyon Tanısal Bronkoskopi: İlk Veriler. Tur Toraks Der 2011; 12: Schwarz Y, Greif J, Becker HD, et al. Real-Time Electromagnetic Navigation Bronchoscopy to Peripheral Lung Lesions Using Overlaid CT Images. The First Human Study. Chest 2006; 129:
190 Olgu 39 Cevaplar 3. Gildea RT, Peter J, Karnak D, et al. Electromagnetic Navigation Diagnostic Bronchoscopy. Am J Respir Crit Care Med 2006; 174: Eberhardt R, Anantham D, Herth F, et al. Electromagnetic Navigation Diagnostic Bronchoscopy in Peripheral Lung Lesions. Chest 2007; 131: Makris D, Scherpereel A, Leroy S, et al. Electromagnetic navigation diagnostic bronchoscopy for small peripheral lung lesions. Eur Respir J 2007; 29: Du Rand IA, Barber PV, Goldring J, et al. British Thoracic Society Interventional Bronchoscopy Guideline Group. British Thoracic Society guideline for advanced diagnostic and therapeutic flexible bronchoscopy in adults. Thorax 2011 Nov;66 Suppl 3:iii Du Rand IA, Barber PV, Goldring J, Lewis RA, Mandal S, Munavvar M, Rintoul RC, Shah PL, Singh S, Slade MG, Woolley A; BTS Interventional Bronchoscopy Guideline Group. Summary of the British Thoracic Society Guidelines for advanced diagnostic and therapeutic flexible bronchoscopy in adults. Thorax 2011; 66:
191 Anti-TNF- kullanan ankilozan spondilitli hasta Olgu 40 Kırk bir yaşında erkek hasta öksürük, kanlı balgam, halsizlik ve kilo kaybı şikayetleri ile başvurdu. Yaklaşık 10 yıldır ankilozan spondilit tanısı ile takip edildiği ve anti-tnf- tedavisi altında olduğu ve anti-tnf- öncesinde hastaya izoniazid profilaksisi başlandığı öğrenildi. Fizik muayanede vital bulgular stabildi ve sistem muayenesinde patoloji saptanmadı. Laboratuar incelemede sedimentasyon ve CRP yüksekliği dışında patoloji yoktu. Olgunun toraks BT görüntüleri Resim 1 de gösterildi. Resim 1A Resim 1B Resim 1C Resim 1D Sorular: 1. Radyolojik bulgular ve ayırıcı tanılar neler olabilir? 2. Hastada tanı ve tedavi yaklaşımı nasıl olmalıdır? Arşiv: Uzm. Dr. Ayperi Öztürk, Prof. Dr. Akın Kaya 185
192 Olgu 40 Cevaplar A B C D Resim 1: A-C) Üst zonlardan geçen akciğer penceresindeki BT kesitlerinde her iki akciğerde dallanma gösteren çizgisel opasiteler ve bunlarla ilişkili küçük nodüller ile karakterize tomurcuklanmış ağaç görünümleri izleniyor (bu lezyonların bazıları yuvarlak içerisine alınmıştır). Tutulumun diffüz değil yamalı tarzda olduğu dikkati çekiyor, yani bazı alanlar etkilenmişken diğer alanlar normaldir. Plevral yüzeyin oldukça düzenli olduğuna, nodüllerin plevraya 3-5 mm kala durduğuna, plevraya değmediğine dikkat ediniz. Sol hiler bölgede üst lob apikoposterior segment bronşunu çevreleyen kitle görülüyor (yıldız, Resim C). Bu kitlenin distalinde subsegmental atelektazi var (oklar, Resim A, B). D) Resim C ile aynı kesitteki mediasten penceresinde sol hiler yumuşak doku (yıldız) ve aortopulmoner penceredeki küçük lenf bezi (ok) dikkati çekiyor. 1: Resim alt yazısında tarif edilen görünüm tomurcuklanmış ağaç görünümüdür. Tomurcuklanmış ağaç görünümü BT de akciğerin periferik alanlarında V veya Y harfi şeklinde dallanan çizgisel yapılar ve bunlarla ilişkili küçük sentrilobüler mikronodülleri ifade eder. Tomurcuklanmış ağaç görünümünün başlıca nedeni enfeksiyöz küçük havayolu hastalıklarıdır. Klasik olarak tüberkülozda tanımlanmıştır. Ancak tüberküloza spesifik değildir ve atipik mikobakteriyel enfeksiyonlar, bakteriyel enfeksiyonlar, mikoplazma pnömonisi, nadiren viral ve mantar pnömonilerinde de görülebilir. Sık nedenlerinden biri de bronşiektazilerdir; alerjik bronkopulmoner aspergilloz, kistik fibrozis, diskinetik silia sendromu, sarı tırnak sendomu, konjenital immün yetmezliklerde görülen bronşiektazilere sıklıkla eşlik eder. Panbronşiolitte tüm akciğer alanlarında yaygın tomurcuklanmış ağaç görünümü bulunur. Bu hastalıklarda tomurcuklanmış ağaç görünümünün nedeni bronşiol lümenlerinde genişleme, mukus tıkaçları, bronşiol duvarlarında kalınlaşma ve peribronşioler inflamasyon meydana gelmesidir. Tomurcuklanmış ağaç görünümü yararlı bir bulgudur, çünkü görüldüğünde ayırıcı tanıyı büyük oranda enfeksiyöz küçük havayolu hastalıklarına 186
193 Cevaplar Olgu 40 sınırlar. Ancak nadiren de olsa tümör embolileri ve lenfoma infiltrasyonu gibi malign durumlarda da görülebileceği akılda tutulmalıdır. Tomurcuklanmış ağaç görünümünü oluşturan sentrilobüler mikronodüllerin perilenfatik mikronodüllerden ayrımı kolaydır. Olguda gösterildiği üzere sentrilobüler mikronodüller plevraya genellikle değmezler, hatta plevranın 3-5 mm ilerisinde dururlar. Oysa, genellikle sarkoidoz ve lenfanjitis karsinomatozada görülen yaygın perilenfatik mikronodüller plevra, fissürler, bronkovasküler yapılar ve interlobüler septumlar boyunca yayılmışlardır. Sentrilobüler mikronodüller hava yolu hastalıklarında bu olguda da gösterildiği şekilde genellikle diffüz değil yamalı bir dağılım gösterirler. Dolayısıyla yamalı dağılım ve kümeleşme eğilimi gösteren sentrilobüler mikronodüller, diffüz dağılım gösteren ve ayrık yerleşen (yani kümelenmeyen veya tomurcuklanmış ağaç görünümü oluşturmayan) sentrilobüler mikronodüllerden kolayca ayırt edilebilir. Birinci grup hastalıklar enfeksiyöz bronşiolitleri, ikinci grup hastalıklar (yaygın ayrık sentrilobüler mikronodüller) respiratuar bronşiolit ve hipersensitivite pnömonisini öncelikle düşündürür. Bu hastada sol hiler bölgede yumuşak doku lezyonu vardır. Bronşları etkileyen hiler yumuşak dokuların ayırıcı tanısında akla ilk gelen hastalıklardan biri akciğer kanseri olmakla beraber bu hastada enfeksiyöz bronşioler hastalığa ait bulgular mevcut olduğundan hiler lezyonun iltihabi/enfeksiyöz karakterde bir patoloji olma olasılığı dikkate alınmalıdır. 2: Olguda balgam ARB 3 kez negatif olarak geldi ve tanısal bronkoskopi yapıldı. Bronkoskopide sol üst lob girişinde mukozal düzensizlik, nekrotik plaklar ve tutulum izlendi (Resim 2). Mukoza biyopsisi ve bronş lavajı alındı. Bronş lavajı ARB si pozitif geldi ve patolojik incelemede de granülomatöz inflamasyon saptandı. Olguya 4 lü antitüberküloz tedavi başlandı. Resim 2: Sol üst lob girişinde mukozal düzensizlik, nekrotik plaklar ve tutulum izlendi. Endobronşiyal tüberküloz (EBTB), trakeobronşiyal ağacın tüberküloz infeksiyonu olarak tanımlanır. Aktif akciğer tüberkülozlu hastaların %10-40 ında eşlik ettiği bildirilmektedir. Başlıca patolojik değişiklikler mukozal ve submukozal infiltrasyon, ülser, granülom, fibroplazi ve trakeobronşiyal stenozdur. Ancak, tüberküloz odakları sadece mukoza ve submukoza ile sınırlı kalmayıp kıkırdak ve musküler tabaka dahil trakeobronşiyal duvarın tüm katmanlarını etkileyebilir. EBTB un erken dönemlerinde patolojik değişiklik başlıca lenfositler olmak üzere inflamatuvar hücre infiltrasyonuna bağlı hiperemi ve ödemdir. Daha sonra hastalık bölgesinde nodüler lezyonlar, dağınık mukozal eritem ve pirinç benzeri nodüller baskın hale gelir. Eğer hastalık daha da ilerlerse mukozada ülserasyona neden olabilecek nodüllerde kazeöz nekroz gelişir. Mukozal ülser genellikle peynir benzeri materyalle çevrilmiştir. Mukozal ülser, trakeobronşiyal duvara ilerleyerek derin ülserler gelişebilir veya trakeobronşiyal lümene doğru ilerleyerek tümör benzeri bir görünüm oluşturabilir. Geç evrede, hastalık bölgesinde fibröz hiperplazi ve kontraktür gelişip trakeobronşiyal lümende daralma gelişebilir. Trakeobronşiyal stenoz insidensi hastalığın ilk 4-6 ayında %65 lere kadar ulaşabilir ve hastalık ilerledikçe de sıklığı artar. Uzun süreli trakeobronşiyal stenoz, tekrarlayan akciğer infeksiyonları, atelek- 187
194 Olgu 40 Cevaplar tazi ve bronşektaziye neden olabilir, ayrıca bu olgular tüberküloz için kronik kaynak olabilirler. EBTB un bir diğer önemi ise astım ve bronş karsinomu gibi obstrüksiyona yol açabilen hastalıklar ile karışabilmesidir. Yapılan çalışmalarda EBTB tanısı alan hastalarda, tanı sürecindeki ön tanılar içerisinde bronkojenik karsinom, astım, tüberküloz başta olmak üzere pnömoni, hidatik kist, yabancı cisim, bronşektazi gibi tanılar yer almaktadır. Bu nedenle, özellikle tüberküloz infeksiyonunun yaygın olduğu ülkelerde ayırıcı tanıda EBTB ön sıralarda düşünülmeli ve bronkoskopi geciktirilmemelidir. EBTB patogenezi tam olarak bilinmemektedir. Olası mekanizmalar; pulmoner tüberküloz odağından ekspektore edilen sekresyondaki M. tuberculosis in direkt trakeobronşiyal implantasyonu, komşu lenf nodundan direkt infiltrasyon, intratorasik lenf nodunun trakea veya bronşa rüptürü, lenfatik yayılım ve hematojen yayılım. Ana bronşlar, her iki üst lob ve sağ orta lob bronşu en sık tutulum yerleridir. Radyolojik bulgular direkt ve indirekt bulgular olarak ayrılabilir. Direkt bulgular; trakeobronşiyal stenoz, duvar kalınlaşması ve lümen içinde lezyon. İndirekt bulguar ise fibrotik ve kalsifik odak, kavite, atelektazi, infiltrasyon, bronşektazi, intratorasik lenfadenopati ve plevral efüzyonu içeren pulmoner radyolojik bulgulardır. Özellikle belirgin olmayan veya küçük lezyonların tespiti içn BT gerekebilir. EBTB lu olguların %10-20 sinde radyolojik bulgu olmayabilir. Bronkoskopik görünüm patolojik değişikliklerle ilişkilidir ve 7 alt tipi bulunmaktadır; nonspesifik bronşit (mukoza sadece hafif hiperemi vardır), ödematöz-hiperemik, kazeöz, granüler ülseratif, tümoral ve fibrostenotik. Ödematöz-hiperemik, kazeöz ve granüler subtipleri en sık görülenleridir. Aynı hastada farklı subtipler de bulunabilir. Tanıda, balgam ARB pozitifliği düşüktür ve olguların çoğunda tanı bronkoskopik biyopsi ile konur. EBTB da tedavideki en önemli amaç tüberküloz basilinin eradikasyonudur. Diğer önemli amaç ise bronşial stenozun önlenmesidir. Bu doğrultuda bronkoskopi tanıya ek olarak tedavinin değerlendirilmesinde de uygulanmalıdır. Bronşiyal stenozun önlenmesinde kortikosteroid tedavi halen tartışılan bir konu olmakla beraber çeşitli çalışmalarda yararlı sonuçlar alındığı bildirilmektedir. Bronşun tam obstruksiyonu ya da devam eden fibrozis durumunda elektrokoterizasyon, stent kullanımı, laser gibi tedavi edici yaklaşımlar ve cerrahi düşünülebilir. İnfeksiyon savunmasında ve granülom formasyonunda TNF majör bir rol oynar ve bu nedenle, anti TNF alan hastalarda tüberküloz reaktivasyon riski artmıştır. Bu olguda da, INH profilaksisine rağmen anti-tnf tedavisi sırasında hastalık gelişmiştir. KAYNAKLAR 1. Lee JH, Park SS, Lee DH, et al. Endobronchial tuberculosis: clinical and bronchoscopic features in 121 cases. Chest 1992; 102: Xue Q, wang N, Xue X, Wang J. Endobronchial tuberculosis: an overview. Eur J Clin Microbiol Infect Dis 2011; 30: Nacci F, Matucci-Cerinic M. Tuberculosis and other infections in the anti-tumour necrosis factor-alpha (anti-tnf- ) era. Best Pract Res Clin Rheumatol. 2011; 25: Klinik İnciler: Sentrilobüler mikronodüller hava yolu hastalıklarında genellikle diffüz değil yamalı bir dağılım gösterirler. Tomurcuklanmış ağaç görünümünün başlıca nedeni enfeksiyöz küçük havayolu hastalıklarıdır. Klasik olarak tüberkülozda tanımlanmıştır. Endobronşiyal tüberküloz (EBTB), trakeobronşiyal ağacın tüberküloz infeksiyonu olarak tanımlanır. Aktif akciğer tüberkülozlu hastaların %10-40 ında eşlik ettiği bildirilmektedir. EBTB lu olguların %10-20 sinde radyolojik bulgu olmayabilir. 188
195 İndeks Acık akciğer biyopsisi, 13, 37, 124 Adaptive Servoventilasyon (ASV), 73 Adenom, 99, 129 Agamaglobulinemi, 123 AIDS, 37, 113, 114, 115, 123 Akciğer sekestrasyonları, 47 Akciğerdeki granulomları, 13 Aktinomikoz, 129 Aktinomikozis, 47 Akut interstisyel pnomoni, 37, 82, 83 Akut lenfositik losemi, 123 Akut myeloid losemi, 123 Alveolar hemoraji, 21 Amiloidoz, 123, 159 ANA, 35, 37, 40, 55, 83 ANCA, 35, 40, 42, 47, 55, 136, 138, 139 Anevrizma, 52 Anjiyosarkoma, 86, 87 Ankilozan spondilit, 113, 144, 185 Anti-Jo-1, 21 Antitripsin eksikliği, 158 APC, 9 Aplastik anemi, 123 Apne/Hipopne indeks, 68 Apse, 46, 47, 48 Arteriovenoz malformasyon, 129 Asbestozis, 95, 118 Aspirasyon pnomonisi, 21, 47, 119 Atelektazi, 2, 3, 6, 7, 20, 28, 40, 50, 90, 97, 98, 129, 186, 188 Bağ dokusu hastalıkları, 37, 64, 66, 95, 96, 144 BAL, 13, 14, 21, 23, 25, 37, 42, 87, 95, 96, 104, 105, 106, 120, 123, 124, 125, 172, 173 Balpeteği akciğeri, 109, 119, 120 BPAP S/T, 73, 75 Brakiterapi, 7, 9 Bronkomalazi, 41, 42, 158 CD+/CD8 oranı, 13, 14 Cheyne-Stokes solunum, 69, 70, 71, 75 Ciddi kombine immün yetmezlik hastalığı, 123 CPAP, 71, 72, 73, 74, 75 CREST, 119 Cytomegalovirus, 123 Deskuamatif interstisyel pnomoni, 37, 82, 83 Diabetes insipidus, 24 Elektrokoter, 7, 9 Elektromanyetik navigasyon bronkoskopi, 133, 170, 172, 175, 179, 181, 183 Endobronşiyal tedavi, 6, 7, 10 Endobronşiyal ultrasonografi (EBUS), 77, 79, 133, 164 Endobronşiyal ultrason, 13, 14 Enfekte amfizem bülleri, 47 Enfekte bronkojenik kist, 47 Eozinofilik granüloma, 144 Epworth uykululuk olceği (ESS), 67, 68 Fibrom, 129 Fibrozis, 56, 57, 58, 102 Fibrozis/skar, 129 Gastroozefagial reflü, 62, 95 Hamartom, 128, 129, 131, 133, 176 Hava bronkogramı, 16, 28, 90, 122, 128, 131 Hematom, 113, 129 Hemoptizi, 7, 21, 42, 85, 87, 89, 111, 113, 114, 115, 124, 143, 155, 157, 159, 177 Heparin, 50, 52, 91, 92 Hidatik kist, 46, 47, 48, 113, 162, 188 Hiler lenfadenopati, 12, 78, 79, 80, 136, 138 Hipersensitivite pnomonisi, 36, 37, 82, 83, 95, 96, 102, 103, 104, 106, 108, 109, 187 Histiyositoz-X, 144 Histoplazmosis, 47 Hiyatus hernileri, 60, 62 Hodgkin hastalığı, 138, 139 Horlama, 42, 67, 68, 70, 72 ILO sınıflaması, 32, 34 İdiyopatik pulmoner, 36, 37, 38 İnsomnia, 70 İnterstisyel akciğer hastalığı, 20, 24, 36, 37, 119, 144 İntralober pulmoner sekestrasyon, 158 IPF, 21, 37, 95, 96, 109, 144 Juvenil dermatomyozit, 123 Katamenyal pnomotoraks, 144 Kaviter, 16, 45, 46, 47, 48, 113, 128, 139, 163, 168 Kistik fibrozis, 157, 158, 159, 186 KOAH, 16, 113, 114, 141, 143, 144, 145, 151, 158, 179 Kondrom, 129 Kortikosteroid, 14, 16, 21, 22, 37, 38, 106, 136, 159, 188 Kriptojenik organize pnomoni, 37 Kriyopresipitat, 52 Kriyoterapi, 7, 9 Kronik eozinofilik pnomoni, 20 Kronik lenfositik losemi, 123 Kronik myeloid losemi, 123 Langerhans hucreli histiyositoz, 24, 25, 108, 109, 110 Laser, 7, 188 Legionella, 16, 17 Leiomyom, 129 Lenfanjitis karsinomatoza, 13, 138, 164, 187 Lenfanjiyomiyomatozis, 24, 148 Lenfoma, 12, 13, 16, 28, 29, 57, 64, 66, 78, 79, 84, 123, 133, 136, 138, 139, 148, 149, 153, 154, 172, 187 Lenfositik interstisyel pnomoni, 37, 82, 83, 84, 103, 108, 109, 120 Levofloksasin, 17 Lipom, 129 M. tuberculosis, 123, 188 Malign plevral efuzyonlar, 28, 29 Mantar, 13, 16, 47, 48, 64, 86, 87, 104, 112, 113, 115, 129, 162, 186 Marfan sendromu, 144, 158 McLeod sendromu, 158 Mediastinal lenfadenopati, 40, 64, 78, 79, 80, 98, 152, 172, 182, 183 Mediastinal şift, 2, 3 Meme kanseri, 27, 28, 29, 57
196 İndeks Metotreksatın, 43 Mezotelyoma, 64, 148, 149, 150 Miyelodisplastik sendrom, 123 Moksifloksasin, 17 MTHFR 677 mutasyonu, 50 Mukoid tıkaç, 129 Mukosel, 129 Nokardiya, 129 Nonspesifik interstisyel pnomoni, 20, 22, 36, 37, 38, 58, 82, 83, 84, 95, 103, 106, 118, 119 NSİP, 20, 37, 123, 144 Obstruktif uyku apne, 67, 68, 69, 71 Organize pnomonidir, 20 Perikardit, 52 Perikardiyal effuzyon, 57, 64 PET, 5, 79, 128, 130, 131, 141, 168, 180, 181, 182 Plevral effuzyon, 2, 28, 29, 40, 41, 50, 64, 66, 82, 86, 90, 91, 148, 152 Pnomoni, 6, 7, 9, 16, 17 Pnomotoraks, 24, 25, 40, 57, 87, 96, 109, 133, 142, 143, 144, 145 Polimiyozit/dermatomiyozit, 20 Postobstruktif pnomoni, 6, 7 Pozitif havayolu basıncı, 71 PPD, 13 Prednison, 43 Pulmoner alveoler proteinozis, 33, 122, 123, 124, 125, 144 Pulmoner arter anevrizması, 129 Pulmoner emboli, 42, 50, 53, 89, 90, 91, 92, 96 Pulmoner hemoraji, 87, 144 Pulmoner hipertansiyon, 14, 20, 24, 50, 113, 115, 118, 119, 120 Pulmoner infarkt, 113, 129, 144 RA, 84 Radyasyon pnomonisi veya fibrozisi, 144 Radyoterapi, 6, 7, 55, 56, 57, 58, 87, 138, 150, 153, 165 Renal tubuler asidoz, 123 Respiratuvar bronşiolit, 82, 83, 102, 106, 187 RF, 35, 37, 55, 83 Round pnomoni, 129 Santral uyku apnesi, 68 Sarı tırnak sendromu, 158 Sarkoidoz, 12, 13, 14, 32, 62, 78, 79, 82, 83, 109, 112, 113, 114, 115, 119, 129, 136, 144, 158, 162, 168, 172, 173, 187 Septik emboli, 46, 48, 129, 162 Siklofosfamid, 21, 22, 40, 43, 96, 106, 120 Silikotik nodul, 129 Silikoz, 32, 33, 34, 163, 168, 170 Siliyer defektler, 158 Siluet işareti, 2, 3 Sjogren sendromu, 83, 158 Skleroderma, 34, 64, 84, 118, 119, 120, 144 Stent, 7, 10, 153, 188 Streptokinaz, 51 Teratom, 129 Toplum kokenli pnomoniler, 16 Trakeobronşiyal-trakeobronkomegali, 158 Trombolitik tedavi, 51, 52, 53 Tuberoz skleroz, 108, 109, 144 Tüberküloz, 13, 16, 32, 34, 46, 47, 62, 64, 65, 66, 78, 86, 87, 111, 112, 113, 115, 129, 136, 138, 144, 149, 155, 158, 162, 163, 168, 170, 172, 186, 187, 188 Tüberküloz plorezisi, 65 Üst hava yolu öksürük sendromu, 62 VATS, 37, 79, 132, 133, 149 Vena kava superior sendromu, 153 Waldenstrom s makroglobunemi, 123 Wegener granulomatoz, 40, 41, 43, 46, 48, 86, 87, 113, 129, 138, 144, 162, 163 Williams-Campbell sendromu, 158 YAG, 7 Young sendromu, 158
197
198 Adres: K z lelma Cad. 5/ F nd kzade- stanbul Tel.: Faks: info@avesyayincilik.com ISBN:
Olgularla Akciğer Hastalıkları Copyright 2011 AVES Yayıncılık Ltd. Şti.
 Olgularla Akciğer Hastalıkları Copyright 2011 AVES Yayıncılık Ltd. Şti. Adres: Kızılelma Cad. 5/3 34096 Fındıkzade-İstanbul Tel.: +90 212 589 00 53 Faks: +90 212 589 00 94 E-mail: info@avesyayincilik.com
Olgularla Akciğer Hastalıkları Copyright 2011 AVES Yayıncılık Ltd. Şti. Adres: Kızılelma Cad. 5/3 34096 Fındıkzade-İstanbul Tel.: +90 212 589 00 53 Faks: +90 212 589 00 94 E-mail: info@avesyayincilik.com
YAYGIN DANSİTE ININ BT İLE AYIRICI TANISI. Dr. Çetin Atasoy
 YAYGIN DANSİTE ARTIŞININ ININ BT İLE AYIRICI TANISI Dr. Çetin Atasoy Ankara Üniversitesi Tıp T p Fakültesi Buzlu cam yoğunlu unluğu: u: Damar işaretlerinin seçilebildi ilebildiği i minimal yoğunluk artışı
YAYGIN DANSİTE ARTIŞININ ININ BT İLE AYIRICI TANISI Dr. Çetin Atasoy Ankara Üniversitesi Tıp T p Fakültesi Buzlu cam yoğunlu unluğu: u: Damar işaretlerinin seçilebildi ilebildiği i minimal yoğunluk artışı
İDİOPATİK İNTERSTİSYEL PNÖMONİLER (IIP) DE RADYOLOJİK BULGULAR. Dr. Recep Savaş Ege Üniversitesi Tıp Fakültesi Radyoloji ABD İzmir
 İDİOPATİK İNTERSTİSYEL PNÖMONİLER (IIP) DE RADYOLOJİK BULGULAR Dr. Recep Savaş Ege Üniversitesi Tıp Fakültesi Radyoloji ABD İzmir IIP (İdiopatik İnterstisyel Pnömoniler) 2002 yılında ATS-ERS bir sınıflama
İDİOPATİK İNTERSTİSYEL PNÖMONİLER (IIP) DE RADYOLOJİK BULGULAR Dr. Recep Savaş Ege Üniversitesi Tıp Fakültesi Radyoloji ABD İzmir IIP (İdiopatik İnterstisyel Pnömoniler) 2002 yılında ATS-ERS bir sınıflama
Göğüs Cerrahisi Kuthan Kavaklı. Göğüs Cerrahisi. Journal of Clinical and Analytical Medicine
 Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Kuthan Kavaklı Göğüs Cerrahisi Akciğer Kanserinde Anamnez ve Fizik Muayene Bulguları Giriş Akciğer kanseri ülkemizde 11.5/100.000 görülme sıklığına
Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Kuthan Kavaklı Göğüs Cerrahisi Akciğer Kanserinde Anamnez ve Fizik Muayene Bulguları Giriş Akciğer kanseri ülkemizde 11.5/100.000 görülme sıklığına
ININ BT İLE AYIRICI TANISI
 YAYGIN DANSİTE ARTIŞININ ININ BT İLE AYIRICI TANISI Dr. Çetin Atasoy Ankara Üniversitesi Tıp T p Fakültesi Buzlu cam yoğunlu unluğu: u: Damar işaretlerinin i seçilebildi ilebildiği i minimal yoğunluk artışı
YAYGIN DANSİTE ARTIŞININ ININ BT İLE AYIRICI TANISI Dr. Çetin Atasoy Ankara Üniversitesi Tıp T p Fakültesi Buzlu cam yoğunlu unluğu: u: Damar işaretlerinin i seçilebildi ilebildiği i minimal yoğunluk artışı
1/3 Üst Üst loblar AL süp. seg. 2/3 Alt. Gurney JW. Radiology 1988;167: Ventilasyon %30 Perfüzyon %5 Lenf akımı: TB,Sarkoidoz Silikoz, E.G.
 O 2, ph: TB Gerilim: Amfizem V/Q=3:1 Ventilasyon %30 Perfüzyon %5 Lenf akımı: TB,Sarkoidoz Silikoz, E.G. 1/3 Üst Üst loblar AL süp. seg. 2/3 Alt Gurney JW. Radiology 1988;167:359-66 Sarkoidoz ve Langerhans
O 2, ph: TB Gerilim: Amfizem V/Q=3:1 Ventilasyon %30 Perfüzyon %5 Lenf akımı: TB,Sarkoidoz Silikoz, E.G. 1/3 Üst Üst loblar AL süp. seg. 2/3 Alt Gurney JW. Radiology 1988;167:359-66 Sarkoidoz ve Langerhans
TORAKS RADYOLOJİSİ. Prof Dr Nurhayat YILDIRIM
 TORAKS RADYOLOJİSİ Prof Dr Nurhayat YILDIRIM PA AKCİĞER GRAFİSİNDE TEKNİK ÖZELLİKLER Film ayakta çekilmelidir. Göğüs ön duvarı film kasetine değmelidir. Işık kaynağı kişinin arkasında olmalıdır. Işık kaynağı
TORAKS RADYOLOJİSİ Prof Dr Nurhayat YILDIRIM PA AKCİĞER GRAFİSİNDE TEKNİK ÖZELLİKLER Film ayakta çekilmelidir. Göğüs ön duvarı film kasetine değmelidir. Işık kaynağı kişinin arkasında olmalıdır. Işık kaynağı
KRONİK HİPERSENSİTİVİTE PNÖMONİSİ. Dr. Gamze KIRKIL Fırat Üniversitesi Göğüs Hastalıkları AD
 KRONİK HİPERSENSİTİVİTE PNÖMONİSİ Dr. Gamze KIRKIL Fırat Üniversitesi Göğüs Hastalıkları AD OLGU 58 y E hasta 10.01.2017 de son aylarda eforla artan nefes darlığı, öksürük, yorgunluk Özgeçmiş: 10 yıldır
KRONİK HİPERSENSİTİVİTE PNÖMONİSİ Dr. Gamze KIRKIL Fırat Üniversitesi Göğüs Hastalıkları AD OLGU 58 y E hasta 10.01.2017 de son aylarda eforla artan nefes darlığı, öksürük, yorgunluk Özgeçmiş: 10 yıldır
İnvazif Fungal İnfeksiyonlarda Tanı Klinik-Radyolojik Yaklaşım. Dr.Özlem Özdemir Kumbasar
 İnvazif Fungal İnfeksiyonlarda Tanı Klinik-Radyolojik Yaklaşım Dr.Özlem Özdemir Kumbasar Bağışıklığı baskılanmış hastaların akciğer komplikasyonları sık görülen ve ciddi sonuçlara yol açan önemli sorunlardır.
İnvazif Fungal İnfeksiyonlarda Tanı Klinik-Radyolojik Yaklaşım Dr.Özlem Özdemir Kumbasar Bağışıklığı baskılanmış hastaların akciğer komplikasyonları sık görülen ve ciddi sonuçlara yol açan önemli sorunlardır.
Olgu Sunumu. Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi. Özkan Saydam
 Olgu Sunumu Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi Özkan Saydam 26 yaş erkek hasta Şikayet: Nefes darlığı, kanlı balgam Fizik Muayene: Stridor, inspiratuar ronküs
Olgu Sunumu Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi Özkan Saydam 26 yaş erkek hasta Şikayet: Nefes darlığı, kanlı balgam Fizik Muayene: Stridor, inspiratuar ronküs
Olgu sunumu. Doç Dr Göksel Kıter Pamukkale Üniversitesi Göğüs Hast.
 Olgu sunumu Doç Dr Göksel Kıter Pamukkale Üniversitesi Göğüs Hast. gokselkiter@yahoo.com 54y, K, Denizli, evhanımı Ani başlayan öksürük ve nefes darlığı 2,5 ay önce hiçbir solunumsal yakınma yok 10 gün
Olgu sunumu Doç Dr Göksel Kıter Pamukkale Üniversitesi Göğüs Hast. gokselkiter@yahoo.com 54y, K, Denizli, evhanımı Ani başlayan öksürük ve nefes darlığı 2,5 ay önce hiçbir solunumsal yakınma yok 10 gün
ASTIM «GINA» Dr. Bengü MUTLU SARIÇİÇEK
 ASTIM «GINA» Dr. Bengü MUTLU SARIÇİÇEK ASTIM Dünya genelinde 300 milyon kişiyi etkilediği düşünülmekte Gelişmiş ülkelerde artan prevalansa sahip Hasta veya toplum açısından yüksek maliyetli bir hastalık
ASTIM «GINA» Dr. Bengü MUTLU SARIÇİÇEK ASTIM Dünya genelinde 300 milyon kişiyi etkilediği düşünülmekte Gelişmiş ülkelerde artan prevalansa sahip Hasta veya toplum açısından yüksek maliyetli bir hastalık
Erken Evre Akciğer Kanserinde
 Erken Evre Akciğer Kanserinde Görüntüleme Dr. Figen Başaran aran Demirkazık Hacettepe Universitesi Radyoloji Anabilim Dalı Kasım 2005 Mayıs 2006 Müsinöz ve nonmüsinöz tipte bronkioloalveoler komponenti
Erken Evre Akciğer Kanserinde Görüntüleme Dr. Figen Başaran aran Demirkazık Hacettepe Universitesi Radyoloji Anabilim Dalı Kasım 2005 Mayıs 2006 Müsinöz ve nonmüsinöz tipte bronkioloalveoler komponenti
DR.ENVER YALNIZ İZMİR DR. SUAT SEREN GÖĞÜS HASTALIKLARI VE CERRAHİSİ EĞİTİM VE ARAŞTIRMA HASTANESİ
 DR.ENVER YALNIZ İZMİR DR. SUAT SEREN GÖĞÜS HASTALIKLARI VE CERRAHİSİ EĞİTİM VE ARAŞTIRMA HASTANESİ OLGU-1 44 yaşında, erkek olgu futbol antrenörü 10 gündür ateş, eforla olan nefes darlığı, kuru öksürük
DR.ENVER YALNIZ İZMİR DR. SUAT SEREN GÖĞÜS HASTALIKLARI VE CERRAHİSİ EĞİTİM VE ARAŞTIRMA HASTANESİ OLGU-1 44 yaşında, erkek olgu futbol antrenörü 10 gündür ateş, eforla olan nefes darlığı, kuru öksürük
KÜÇÜK HÜCRELİ DIŞI AKCİĞER KANSERİNDE TANI VE EPİDEMİYOLOJİ. İNT. DR. BURCU TURAN Nisan 2014
 KÜÇÜK HÜCRELİ DIŞI AKCİĞER KANSERİNDE TANI VE EPİDEMİYOLOJİ İNT. DR. BURCU TURAN Nisan 2014 EPİDEMİYOLOJİ Akciğer kanseri, günümüzde, kadınlarda ve erkeklerde en sık görülen ve en fazla ölüme yol açan
KÜÇÜK HÜCRELİ DIŞI AKCİĞER KANSERİNDE TANI VE EPİDEMİYOLOJİ İNT. DR. BURCU TURAN Nisan 2014 EPİDEMİYOLOJİ Akciğer kanseri, günümüzde, kadınlarda ve erkeklerde en sık görülen ve en fazla ölüme yol açan
Karsinoid Tümörler Giriş Sınıflandırma: Göğüs Cer rahisi rahisi Göğüs Cer Klinik:
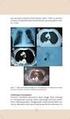 Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Karsinoid Tümörler Giriş Ender görülen akciğer tümörleridirler Rezeksiyon uygulanan akciğer tümörlerinin %0,4- %3 ünü oluştururlar Benign-malign
Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Karsinoid Tümörler Giriş Ender görülen akciğer tümörleridirler Rezeksiyon uygulanan akciğer tümörlerinin %0,4- %3 ünü oluştururlar Benign-malign
Tanı: Metastatik hastalık için patognomonik bir radyolojik. Tek veya muitipl nodüller iyi sınırlı veya difüz. Göğüs Cerrahisi Hasan Çaylak
 Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Hasan Çaylak Göğüs Cerrahisi Metastatik Akciğer Tümörleri Giriş İzole akciğer metastazlarına tedavi edilemez gözüyle bakılmamalıdır Tümör tipine
Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Hasan Çaylak Göğüs Cerrahisi Metastatik Akciğer Tümörleri Giriş İzole akciğer metastazlarına tedavi edilemez gözüyle bakılmamalıdır Tümör tipine
Dr.Aydın Çiledağ Ankara Üniversitesi Tıp Fakültesi Göğüs Hastalıkları ABD
 Dr.Aydın Çiledağ Ankara Üniversitesi Tıp Fakültesi Göğüs Hastalıkları ABD Periferik Pulmoner Lezyonlar Akciğer kanseri tarama programları BT kullanım sıklığında artış (ABD de yılda yaklaşık 45 milyon BT,
Dr.Aydın Çiledağ Ankara Üniversitesi Tıp Fakültesi Göğüs Hastalıkları ABD Periferik Pulmoner Lezyonlar Akciğer kanseri tarama programları BT kullanım sıklığında artış (ABD de yılda yaklaşık 45 milyon BT,
Patogenez Bronşektazi gelişiminde iki temel mekanizma rol oynar
 Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Bronşektazi Giriş Subsegmental solunum yollarının anormal ve kalıcı dilatasyonu şeklinde tanımlanır Hastalık olmaktan çok çeşitli patolojik süreçlerin
Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Bronşektazi Giriş Subsegmental solunum yollarının anormal ve kalıcı dilatasyonu şeklinde tanımlanır Hastalık olmaktan çok çeşitli patolojik süreçlerin
OLGU 3 (39 yaşında erkek)
 Yakınma OLGU 3 (39 yaşında erkek) Yaklaşık dört aydır öksürük, Kanlı balgam çıkarma, Göğüs ağrısı ve halsizlik yakınmaları Özgeçmiş Beş yıl önce çekilen akciğer radyogramında sağ üst ve alt zonda tespit
Yakınma OLGU 3 (39 yaşında erkek) Yaklaşık dört aydır öksürük, Kanlı balgam çıkarma, Göğüs ağrısı ve halsizlik yakınmaları Özgeçmiş Beş yıl önce çekilen akciğer radyogramında sağ üst ve alt zonda tespit
Ulusal Akciğer Kanseri Kongresi İleri Evre Küçük Hücreli Dışı Akciğer Kanserlerinde Neoadjuvan Tedavi Sonrası Pulmoner Rezeksiyon Sonuçlarımız
 Ulusal Akciğer Kanseri Kongresi İleri Evre Küçük Hücreli Dışı Akciğer Kanserlerinde Neoadjuvan Tedavi Sonrası Pulmoner Rezeksiyon Sonuçlarımız Dr.Levent Alpay Süreyyapaşa Egitim vearaştırma Hastanesi Mart
Ulusal Akciğer Kanseri Kongresi İleri Evre Küçük Hücreli Dışı Akciğer Kanserlerinde Neoadjuvan Tedavi Sonrası Pulmoner Rezeksiyon Sonuçlarımız Dr.Levent Alpay Süreyyapaşa Egitim vearaştırma Hastanesi Mart
AKCİĞER KANSERİ EVRELEMESİNDE BRONKOSKOPİ. Dr. Serdar Erturan İ.Ü.Cerrahpaşa Tıp Fakültesi Göğüs Hastalıkları Anabilim Dalı
 AKCİĞER KANSERİ EVRELEMESİNDE BRONKOSKOPİ Dr. Serdar Erturan İ.Ü.Cerrahpaşa Tıp Fakültesi Göğüs Hastalıkları Anabilim Dalı Bronkoskopi, akciğer kanseri tanısında en önemli tanı yöntemidir. Santral tümörler
AKCİĞER KANSERİ EVRELEMESİNDE BRONKOSKOPİ Dr. Serdar Erturan İ.Ü.Cerrahpaşa Tıp Fakültesi Göğüs Hastalıkları Anabilim Dalı Bronkoskopi, akciğer kanseri tanısında en önemli tanı yöntemidir. Santral tümörler
AKUT SOLUNUM SIKINTISI SENDROMU YAKIN DOĞU ÜNİVERSİTESİ SHMYO İLK VE ACİL YARDIM BÖLÜMÜ YRD DOÇ DR SEMRA ASLAY 2015
 AKUT SOLUNUM SIKINTISI SENDROMU YAKIN DOĞU ÜNİVERSİTESİ SHMYO İLK VE ACİL YARDIM BÖLÜMÜ YRD DOÇ DR SEMRA ASLAY 2015 Nonkardiyojenik Akciğer Ödemi Şok Akciğeri Travmatik Yaş Akciğer Beyaz Akciğer Sendromu
AKUT SOLUNUM SIKINTISI SENDROMU YAKIN DOĞU ÜNİVERSİTESİ SHMYO İLK VE ACİL YARDIM BÖLÜMÜ YRD DOÇ DR SEMRA ASLAY 2015 Nonkardiyojenik Akciğer Ödemi Şok Akciğeri Travmatik Yaş Akciğer Beyaz Akciğer Sendromu
İNVAZİV PULMONER ASPERJİLLOZ Dr. Münire Gökırmak. Süleyman Demirel Üniversitesi Göğüs Hastalıkları A.D.
 İNVAZİV PULMONER ASPERJİLLOZ Dr. Münire Gökırmak Süleyman Demirel Üniversitesi Göğüs Hastalıkları A.D. OLGU 1 23 yaşında kadın hasta Ateş, yorgunluk ve anemi Lökosit: 6.800/mm3, %8 nötrofil, %26 blast,
İNVAZİV PULMONER ASPERJİLLOZ Dr. Münire Gökırmak Süleyman Demirel Üniversitesi Göğüs Hastalıkları A.D. OLGU 1 23 yaşında kadın hasta Ateş, yorgunluk ve anemi Lökosit: 6.800/mm3, %8 nötrofil, %26 blast,
Endobronşiyal Brakiterapi
 Endobronşiyal Brakiterapi Doç. Dr. Tuncay Göksel Ege Üniversitesi Tıp Fakültesi Göğüs Hastalıkları Anabilim Dalı Brakiterapi Braki: Kısa mesafe (Yunanca) Radyoaktif kaynakların doğrudan tümör içine veya
Endobronşiyal Brakiterapi Doç. Dr. Tuncay Göksel Ege Üniversitesi Tıp Fakültesi Göğüs Hastalıkları Anabilim Dalı Brakiterapi Braki: Kısa mesafe (Yunanca) Radyoaktif kaynakların doğrudan tümör içine veya
Lokal İleri Evre Küçük Hücreli Dışı Akciğer Kanseri Tedavisi
 Lokal İleri Evre Küçük Hücreli Dışı Akciğer Kanseri Tedavisi Lokal ileri evre akciğer kanserli olgularda cerrahi tedavi, akciğer rezeksiyonu ile birlikte invaze olduğu organ ve dokuların rezeksiyonunu
Lokal İleri Evre Küçük Hücreli Dışı Akciğer Kanseri Tedavisi Lokal ileri evre akciğer kanserli olgularda cerrahi tedavi, akciğer rezeksiyonu ile birlikte invaze olduğu organ ve dokuların rezeksiyonunu
Küçük Hücre-Dışı Akciğer Kanserinde Cerrahi Tedavi. 18 Ocak 12 Çarşamba
 Küçük Hücre-Dışı Akciğer Kanserinde Cerrahi Tedavi Küçük Hücre-Dışı Akciğer Kanserinde Cerrahi Tedavi Dr. Akif Turna Küçük Hücre-Dışı Akciğer Kanserinde Cerrahi Tedavi Dr. Akif Turna Küçük Hücre-Dışı Akciğer
Küçük Hücre-Dışı Akciğer Kanserinde Cerrahi Tedavi Küçük Hücre-Dışı Akciğer Kanserinde Cerrahi Tedavi Dr. Akif Turna Küçük Hücre-Dışı Akciğer Kanserinde Cerrahi Tedavi Dr. Akif Turna Küçük Hücre-Dışı Akciğer
AKCĠĞER GRAFĠSĠNĠN DEĞERLENDĠRĠLMESĠ UZM.DR.UMUT PAYZA KATİP ÇELEBİ ÜNV. ATATÜRK EAH ACİL TIP ANABİLİM DALI
 AKCĠĞER GRAFĠSĠNĠN DEĞERLENDĠRĠLMESĠ UZM.DR.UMUT PAYZA KATİP ÇELEBİ ÜNV. ATATÜRK EAH ACİL TIP ANABİLİM DALI ÖĞRENME HEDEFLERI PA AC grafisi çekim tekniği Teknik değerlendirme Radyolojik anatomi Radyolojik
AKCĠĞER GRAFĠSĠNĠN DEĞERLENDĠRĠLMESĠ UZM.DR.UMUT PAYZA KATİP ÇELEBİ ÜNV. ATATÜRK EAH ACİL TIP ANABİLİM DALI ÖĞRENME HEDEFLERI PA AC grafisi çekim tekniği Teknik değerlendirme Radyolojik anatomi Radyolojik
İnterstisyel Akciğer Hastalıklarında Radyoloji
 İnterstisyel Akciğer Hastalıklarında Radyoloji Ağırlıklı olarak interstisyel mesafeleri tutan ve beraberinde çoğu zaman hava boşlukları veya hava yollarının da etkilendiği hastalıklardır. Akciğer parankimini
İnterstisyel Akciğer Hastalıklarında Radyoloji Ağırlıklı olarak interstisyel mesafeleri tutan ve beraberinde çoğu zaman hava boşlukları veya hava yollarının da etkilendiği hastalıklardır. Akciğer parankimini
Vaka Sunumu Küçük Hücreli Dışı Akciğer Kanserinde(KHDAK) Hedefe Yönelik Tedavi Seçenekleri
 Vaka Sunumu Küçük Hücreli Dışı Akciğer Kanserinde(KHDAK) Hedefe Yönelik Tedavi Seçenekleri Dr. Deniz Tural Bakırköy Dr. Sadi Konuk Eğitim ve Araştırma Hastanesi Tıbbi Onkoloji Akciğer Kanserinde İnsidans
Vaka Sunumu Küçük Hücreli Dışı Akciğer Kanserinde(KHDAK) Hedefe Yönelik Tedavi Seçenekleri Dr. Deniz Tural Bakırköy Dr. Sadi Konuk Eğitim ve Araştırma Hastanesi Tıbbi Onkoloji Akciğer Kanserinde İnsidans
İlaç ve Vaskülit. Propiltiourasil. PTU sonrası vaskülit. birkaç hafta yıllar sonrasında gelişebilir doza bağımlı değil ilaç kesildikten sonra düzelir.
 PTU sonrası vaskülit İlaç ve Vaskülit Propiltiourasil birkaç hafta yıllar sonrasında gelişebilir doza bağımlı değil ilaç kesildikten sonra düzelir. Propiltiourasil Daha çok P-ANCA pozitifliği PTU ile tedavi
PTU sonrası vaskülit İlaç ve Vaskülit Propiltiourasil birkaç hafta yıllar sonrasında gelişebilir doza bağımlı değil ilaç kesildikten sonra düzelir. Propiltiourasil Daha çok P-ANCA pozitifliği PTU ile tedavi
Akciğer Kanserinde Evreleme SONUÇ ALGORİTMİ
 Akciğer Kanserinde Evreleme SONUÇ ALGORİTMİ Doç. Dr. Tuncay Göksel Ege Ü.T.F. Göğüs Hast. A.D. SONUÇ Konuşması Yöntemi Toraks Derneği Akciğer ve Plevra Maligniteleri Rehberi 2006 + Kurs Konuşmaları Prognozu
Akciğer Kanserinde Evreleme SONUÇ ALGORİTMİ Doç. Dr. Tuncay Göksel Ege Ü.T.F. Göğüs Hast. A.D. SONUÇ Konuşması Yöntemi Toraks Derneği Akciğer ve Plevra Maligniteleri Rehberi 2006 + Kurs Konuşmaları Prognozu
Böbrek kistleri olan hastaya yaklaşım
 Böbrek kistleri olan hastaya yaklaşım Dr. Ayşegül Örs Zümrütdal Başkent Üniversitesi-Nefroloji Bilim Dalı 20/05/2011-ANTALYA Böbrek kistleri Genetik ya da genetik olmayan nedenlere bağlı olarak, Değişik
Böbrek kistleri olan hastaya yaklaşım Dr. Ayşegül Örs Zümrütdal Başkent Üniversitesi-Nefroloji Bilim Dalı 20/05/2011-ANTALYA Böbrek kistleri Genetik ya da genetik olmayan nedenlere bağlı olarak, Değişik
3. OLGU. Tüberküloz Kursu 2008 Antalya
 3. OLGU Tüberküloz Kursu 2008 Antalya 43 yaşında erkek hasta, çiftçi Yakınması: Öksürük, balgam, balgamla karışık kan tükürme, nefes darlığı Hikayesi: Yaklaşık 5 aydır öksürük ve balgam yakınması olan
3. OLGU Tüberküloz Kursu 2008 Antalya 43 yaşında erkek hasta, çiftçi Yakınması: Öksürük, balgam, balgamla karışık kan tükürme, nefes darlığı Hikayesi: Yaklaşık 5 aydır öksürük ve balgam yakınması olan
FLEKSİBL FİBEROPTİK BRONKOSKOPİ
 FLEKSİBL FİBEROPTİK BRONKOSKOPİ DOÇ. DR. ARİF DURAN ABANT İZZET BAYSAL ÜNİVERSİTESİ TIP FAKÜLTESİ ACİL TIP ANABİLİM DALI Bronkoskopi nedir? Solunum yollarının endoskopik olarak incelenmesi Bronkoskop çeşitleri
FLEKSİBL FİBEROPTİK BRONKOSKOPİ DOÇ. DR. ARİF DURAN ABANT İZZET BAYSAL ÜNİVERSİTESİ TIP FAKÜLTESİ ACİL TIP ANABİLİM DALI Bronkoskopi nedir? Solunum yollarının endoskopik olarak incelenmesi Bronkoskop çeşitleri
Dr. Aydın Şanlı Dokuz Eylül Üniversitesi Tıp Fakültesi Göğüs Cerrahi A.D izmir
 Dr. Aydın Şanlı Dokuz Eylül Üniversitesi Tıp Fakültesi Göğüs Cerrahi A.D izmir Akciğer tümörleri içinde nöroendokrin tümörler histokimyasal ve immünolojik paternleri benzer özellikte olup, klinik davranışları
Dr. Aydın Şanlı Dokuz Eylül Üniversitesi Tıp Fakültesi Göğüs Cerrahi A.D izmir Akciğer tümörleri içinde nöroendokrin tümörler histokimyasal ve immünolojik paternleri benzer özellikte olup, klinik davranışları
Düşük Doz Makrolid ile Tedavi Edilen İki Kriptojenik Organize Pnömoni Olgusu
 OLGU 21 OLGU Düşük Doz Makrolid ile Tedavi Edilen İki Kriptojenik Organize Pnömoni Olgusu 141 Düşük Doz Makrolid ile Tedavi Edilen İki Kriptojenik Organize Pnömoni Olgusu Fatma Çiftci 1, Zehra Aktürk Oğulluk
OLGU 21 OLGU Düşük Doz Makrolid ile Tedavi Edilen İki Kriptojenik Organize Pnömoni Olgusu 141 Düşük Doz Makrolid ile Tedavi Edilen İki Kriptojenik Organize Pnömoni Olgusu Fatma Çiftci 1, Zehra Aktürk Oğulluk
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı. Romatoloji Bilim Dalı Olgu Sunumu 28 Haziran 2016 Salı
 Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji Bilim Dalı Olgu Sunumu 28 Haziran 2016 Salı Yandal Ar. Gör. Uzm. Dr. Kübra Öztürk Kocaeli Üniversitesi Tıp Fakültesi
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji Bilim Dalı Olgu Sunumu 28 Haziran 2016 Salı Yandal Ar. Gör. Uzm. Dr. Kübra Öztürk Kocaeli Üniversitesi Tıp Fakültesi
Göğüs Cerrahisi Sedat Gürkok. Göğüs Cerrahisi. Journal of Clinical and Analytical Medicine
 Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Soliter Pulmoner Nodül Tanım: Genel bir tanımı olmasa da 3 cm den küçük, akciğer parankimi ile çevrili, beraberinde herhangi patolojinin eşlik
Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Soliter Pulmoner Nodül Tanım: Genel bir tanımı olmasa da 3 cm den küçük, akciğer parankimi ile çevrili, beraberinde herhangi patolojinin eşlik
Olgu Tartışması Kronik HP. Dr.Özlem Özdemir Kumbasar
 Olgu Tartışması Kronik HP Dr.Özlem Özdemir Kumbasar 2015 61 y, kadın hasta 1-2 yıldır giderek artan öksürük, nefes darlığı Değişik hastanelerde muayene olmuş, verilen inhaler tedavilerden yarar görmemiş
Olgu Tartışması Kronik HP Dr.Özlem Özdemir Kumbasar 2015 61 y, kadın hasta 1-2 yıldır giderek artan öksürük, nefes darlığı Değişik hastanelerde muayene olmuş, verilen inhaler tedavilerden yarar görmemiş
İNVAZİF ASPERGİLLOZ Radyolojik Tanı. Dr. Recep SAVAŞ Ege Üniversitesi Tıp Fakültesi Radyoloji AD, İzmir
 İNVAZİF ASPERGİLLOZ Radyolojik Tanı Dr. Recep SAVAŞ Ege Üniversitesi Tıp Fakültesi Radyoloji AD, İzmir AMAÇ Radyolojik olarak algoritm Tanı ve bulgular Tedavi sonrası takip İnvazif Asperjilloz Akciğer
İNVAZİF ASPERGİLLOZ Radyolojik Tanı Dr. Recep SAVAŞ Ege Üniversitesi Tıp Fakültesi Radyoloji AD, İzmir AMAÇ Radyolojik olarak algoritm Tanı ve bulgular Tedavi sonrası takip İnvazif Asperjilloz Akciğer
VAKA SUNUMU. Dr. Arif Alper KIRKPANTUR Hacettepe Üniversitesi Tıp Fakültesi Hastanesi Nefroloji Ünitesi
 VAKA SUNUMU Dr. Arif Alper KIRKPANTUR Hacettepe Üniversitesi Tıp Fakültesi Hastanesi Nefroloji Ünitesi ÖYKÜ 58 yaşında, erkek hasta, emekli memur, Ankara 1989: Tip 2 DM tanısı konularak, oral antidiyabetik
VAKA SUNUMU Dr. Arif Alper KIRKPANTUR Hacettepe Üniversitesi Tıp Fakültesi Hastanesi Nefroloji Ünitesi ÖYKÜ 58 yaşında, erkek hasta, emekli memur, Ankara 1989: Tip 2 DM tanısı konularak, oral antidiyabetik
Olgu sunumu. Doç. Dr. Erkan Çakır. Bezmialem Vakıf Üniversitesi Çocuk Hastalıkları Anabilim Dalı Çocuk Göğüs Hastalıkları Bilim Dalı
 Olgu sunumu Doç. Dr. Erkan Çakır Bezmialem Vakıf Üniversitesi Çocuk Hastalıkları Anabilim Dalı Çocuk Göğüs Hastalıkları Bilim Dalı Şikayet ve hikayesi E.K 13 yaş kız hasta Özel bir tekstil atölyesinde
Olgu sunumu Doç. Dr. Erkan Çakır Bezmialem Vakıf Üniversitesi Çocuk Hastalıkları Anabilim Dalı Çocuk Göğüs Hastalıkları Bilim Dalı Şikayet ve hikayesi E.K 13 yaş kız hasta Özel bir tekstil atölyesinde
Sağlık Bakanlığından Muaf Hekimin Ünvanı - Adı Soyadı. Bildiriyi Sunacak Kişi Ünvanı - Adı Soyadı. Bildiriyi Sunacak Kişi Kurumu
 Sağlık Bakanlığından Muaf Hekimin Ünvanı - Adı Soyadı Dr. ALĠ MURAT SEDEF Bildiriyi Sunacak Kişi Ünvanı - Adı Soyadı Dr. ALĠ MURAT SEDEF Bildiriyi Sunacak Kişi Kurumu BAġKENT ÜNĠVERSĠTESĠ MEDĠKAL ONKOLOJĠ
Sağlık Bakanlığından Muaf Hekimin Ünvanı - Adı Soyadı Dr. ALĠ MURAT SEDEF Bildiriyi Sunacak Kişi Ünvanı - Adı Soyadı Dr. ALĠ MURAT SEDEF Bildiriyi Sunacak Kişi Kurumu BAġKENT ÜNĠVERSĠTESĠ MEDĠKAL ONKOLOJĠ
Akciğer kanserinde radyolojik bulgular, değerlendirme. Dr. Canan Akman İ.Ü. Cerrahpaşa Tıp Fakültesi Radyoloji Anabilim Dalı
 Akciğer kanserinde radyolojik bulgular, değerlendirme Dr. Canan Akman İ.Ü. Cerrahpaşa Tıp Fakültesi Radyoloji Anabilim Dalı Radyolojik bulgular, ipuçları Göğüs duvarı invazyonu, mediasten invazyonu Nodal
Akciğer kanserinde radyolojik bulgular, değerlendirme Dr. Canan Akman İ.Ü. Cerrahpaşa Tıp Fakültesi Radyoloji Anabilim Dalı Radyolojik bulgular, ipuçları Göğüs duvarı invazyonu, mediasten invazyonu Nodal
PRİMER SİLİYER DİSKİNEZİ HASTALARININ KLİNİK DEĞERLENDİRMESİ
 PRİMER SİLİYER DİSKİNEZİ HASTALARININ KLİNİK DEĞERLENDİRMESİ N Emiralioğlu, U Özçelik, G Tuğcu, E Yalçın, D Doğru, N Kiper Hacettepe Üniversitesi Çocuk Göğüs Hastalıkları Bilim Dalı Genel Bilgiler Primer
PRİMER SİLİYER DİSKİNEZİ HASTALARININ KLİNİK DEĞERLENDİRMESİ N Emiralioğlu, U Özçelik, G Tuğcu, E Yalçın, D Doğru, N Kiper Hacettepe Üniversitesi Çocuk Göğüs Hastalıkları Bilim Dalı Genel Bilgiler Primer
Akciğer Kanserinde Tanı Yöntemleri
 Akciğer Kanserinde Tanı Yöntemleri Akciğer kanserinin tanısında anamnez, fizik muayene, tam kan sayımı ve rutin biyokimya testlerinden sonra; Noninvaziv (akciger filmi, toraks BT, PET, balgam sitolojisi),
Akciğer Kanserinde Tanı Yöntemleri Akciğer kanserinin tanısında anamnez, fizik muayene, tam kan sayımı ve rutin biyokimya testlerinden sonra; Noninvaziv (akciger filmi, toraks BT, PET, balgam sitolojisi),
28.02.2015. Sarkoidoz. MSS granülomatozları. Sarkoidoz. Sarkoidoz. Granülom / Granülomatoz reaksiyon
 Granülom / Granülomatoz reaksiyon Non-enfektif granülomatozlar: Sinir sistemi tutulumu ve görüntüleme Küçük nodül Bağışıklık sisteminin, elimine edemediği yabancı patojenlere karşı geliştirdiği ve izole
Granülom / Granülomatoz reaksiyon Non-enfektif granülomatozlar: Sinir sistemi tutulumu ve görüntüleme Küçük nodül Bağışıklık sisteminin, elimine edemediği yabancı patojenlere karşı geliştirdiği ve izole
Toraks BT Angiografi Pulmoner emboli tanısı
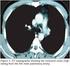 Toraks BT Angiografi Pulmoner emboli tanısı 64 yaşında erkek hasta 10 yıldır KOAH tanılı ve diyabet hastası 25 gün önce göğüs ve sırt ağrısı, nefes darlığı PaO2: 68.2; PaCO2:36 ; O2 satürasyonu: 94,4 FM;
Toraks BT Angiografi Pulmoner emboli tanısı 64 yaşında erkek hasta 10 yıldır KOAH tanılı ve diyabet hastası 25 gün önce göğüs ve sırt ağrısı, nefes darlığı PaO2: 68.2; PaCO2:36 ; O2 satürasyonu: 94,4 FM;
Akciğer Grafisi Yorumlama UZ. DR. EMRE BÜLBÜL
 Akciğer Grafisi Yorumlama UZ. DR. EMRE BÜLBÜL Giriş Hasta gören her hekim göğüs röntgeninin tamamına hakim olmalıdır. Genç bir hekim kıdemli bir seviyeye gelmesinde akciğer grafisi yorumlama önemli bir
Akciğer Grafisi Yorumlama UZ. DR. EMRE BÜLBÜL Giriş Hasta gören her hekim göğüs röntgeninin tamamına hakim olmalıdır. Genç bir hekim kıdemli bir seviyeye gelmesinde akciğer grafisi yorumlama önemli bir
PNÖMOKONYOZ: OLGU SUNUMU
 PNÖMOKONYOZ: OLGU SUNUMU Atatürk Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim Araştırma Hastanesi Dr. Bilge ÜZMEZOĞLU, Dr. Sevtap GÜLGÖSTEREN, Dr. Berna ERDEN, Dr. Canan DEMĠR, Dr. Cebrail ġġmġek 55 yaģında
PNÖMOKONYOZ: OLGU SUNUMU Atatürk Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim Araştırma Hastanesi Dr. Bilge ÜZMEZOĞLU, Dr. Sevtap GÜLGÖSTEREN, Dr. Berna ERDEN, Dr. Canan DEMĠR, Dr. Cebrail ġġmġek 55 yaģında
AKCİĞER GRAFİLERİ. Dr. Özlem BİLİR RECEP TAYYİP ERDOĞAN ÜNİVERSİTESİ ACİL TIP A.D.
 AKCİĞER GRAFİLERİ Dr. Özlem BİLİR RECEP TAYYİP ERDOĞAN ÜNİVERSİTESİ ACİL TIP A.D. HEDEFLERİMİZ!!! Radyolojik anatomi, Değerlendirme, Pozisyonlar, Teknik, Lezyonlar ve radyografik örnekleri Akciğer Grafisi;
AKCİĞER GRAFİLERİ Dr. Özlem BİLİR RECEP TAYYİP ERDOĞAN ÜNİVERSİTESİ ACİL TIP A.D. HEDEFLERİMİZ!!! Radyolojik anatomi, Değerlendirme, Pozisyonlar, Teknik, Lezyonlar ve radyografik örnekleri Akciğer Grafisi;
Göğüs Cerrahisi Alkın Yazıcıoğlu. Journal of Clinical and Analytical Medicine Göğüs Cerrahisi
 Mediastenin Nadir Görülen Tümörleri Tüm mediastinal kitlelerin %10 dan azını meydana getiren bu lezyonlar mezenkimal veya epitelyal kökenli tümörlerden oluşmaktadır. Journal of linical and nalytical Medicine
Mediastenin Nadir Görülen Tümörleri Tüm mediastinal kitlelerin %10 dan azını meydana getiren bu lezyonlar mezenkimal veya epitelyal kökenli tümörlerden oluşmaktadır. Journal of linical and nalytical Medicine
Sunu planı. Solunum yetmezliği NON-İNVAZİV MEKANİK VENTİLASYON NIMV
 Sunu planı NON-İNVAZİV MEKANİK VENTİLASYON DOÇ. DR. HAKAN TOPAÇOĞLU İstanbul Eğitim ve Araştırma Hastanesi Neden Endikasyonlar Kontrendikasyonlar Hasta seçilmesi Komplikasyonlar Solunum yetmezliği IMV
Sunu planı NON-İNVAZİV MEKANİK VENTİLASYON DOÇ. DR. HAKAN TOPAÇOĞLU İstanbul Eğitim ve Araştırma Hastanesi Neden Endikasyonlar Kontrendikasyonlar Hasta seçilmesi Komplikasyonlar Solunum yetmezliği IMV
TRD KIŞ OKULU KURS 2, Gün G n 2. Sorular
 TRD KIŞ OKULU KURS 2, Gün G n 2 Sorular Astma tanısıyla izlenen hastanın BT kesitlerinde her iki akciğerde periferal yerleşimli buzlu cam-konsolidasyon alanları saptanıyor. En olası tanınız hangisidir?
TRD KIŞ OKULU KURS 2, Gün G n 2 Sorular Astma tanısıyla izlenen hastanın BT kesitlerinde her iki akciğerde periferal yerleşimli buzlu cam-konsolidasyon alanları saptanıyor. En olası tanınız hangisidir?
Olgu Eşliğinde Sepsise Yaklaşım
 Olgu Eşliğinde Sepsise Yaklaşım Prof. Dr. Çağrı BÜKE E.Ü.T.F. Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji 07.02.2015 (2) Çağrı BÜKE 1 Olgu 70 yaşında erkek hasta. Üşüme-titreme ile yükselen ateş, öksürük,
Olgu Eşliğinde Sepsise Yaklaşım Prof. Dr. Çağrı BÜKE E.Ü.T.F. Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji 07.02.2015 (2) Çağrı BÜKE 1 Olgu 70 yaşında erkek hasta. Üşüme-titreme ile yükselen ateş, öksürük,
Eğitim Yılı. Dönem V. Göğüs Hastalıkları. Staj Eğitim Programı
 2018-2019 Eğitim Yılı Dönem V Göğüs Hastalıkları Staj Eğitim Programı Eğitim Başkoordinatörü: Dönem Koordinatörü: Koordinatör Yardımcısı: Prof. Dr. Mesut A. ÜNSAL Doç. Dr. Eyüp Burak SANCAK Dr. Öğr. Üyesi
2018-2019 Eğitim Yılı Dönem V Göğüs Hastalıkları Staj Eğitim Programı Eğitim Başkoordinatörü: Dönem Koordinatörü: Koordinatör Yardımcısı: Prof. Dr. Mesut A. ÜNSAL Doç. Dr. Eyüp Burak SANCAK Dr. Öğr. Üyesi
ERKEN LOKAL NÜKS GELİŞEN VULVA KANSERİ: OLGU SUNUMU
 ERKEN LOKAL NÜKS GELİŞEN VULVA KANSERİ: OLGU SUNUMU Op.Dr.Hakan YETİMALAR Doç.Dr.İncim BEZİRCİOĞLU Dr. Gonca Gül GÜLBAŞ TANRISEVER İzmir Katip Çelebi Üniversitesi Atatürk Eğitim ve Araştıma Hastanesi GİRİŞ
ERKEN LOKAL NÜKS GELİŞEN VULVA KANSERİ: OLGU SUNUMU Op.Dr.Hakan YETİMALAR Doç.Dr.İncim BEZİRCİOĞLU Dr. Gonca Gül GÜLBAŞ TANRISEVER İzmir Katip Çelebi Üniversitesi Atatürk Eğitim ve Araştıma Hastanesi GİRİŞ
A.B.D de her yıl yaklaşık spontan pnömotoraks vakası geliştiği rapor edilmektedir İnsidansı henüz tam olarak bilinmemektedir
 Akdeniz Üniversitesi Tıp Fakültesi Acil Tıp Anabilim Dalı Arş.Gör.Dr.Engin ŞENAY 02.02.2010 Pnömotoraks : Viseral ve parietal plevra yaprakları arasına hava girmesidir Künt Spontan Travmatik olabilir İyatrojenik
Akdeniz Üniversitesi Tıp Fakültesi Acil Tıp Anabilim Dalı Arş.Gör.Dr.Engin ŞENAY 02.02.2010 Pnömotoraks : Viseral ve parietal plevra yaprakları arasına hava girmesidir Künt Spontan Travmatik olabilir İyatrojenik
TRANSBRONŞİAL İĞNE ASPİRASYONU (TBNA) Dr. Z. Toros Selcuk Hacettepe Ü. Tıp F. Göğüs Hastalıkları ABD.
 TRANSBRONŞİAL İĞNE ASPİRASYONU (TBNA) Dr. Z. Toros Selcuk Hacettepe Ü. Tıp F. Göğüs Hastalıkları ABD. Minai OA, Dasgupta A, Mehta AC 2000 Tarihçe Schieppati 1949, 1958 akciğer kanseri TBNA, subkarinal
TRANSBRONŞİAL İĞNE ASPİRASYONU (TBNA) Dr. Z. Toros Selcuk Hacettepe Ü. Tıp F. Göğüs Hastalıkları ABD. Minai OA, Dasgupta A, Mehta AC 2000 Tarihçe Schieppati 1949, 1958 akciğer kanseri TBNA, subkarinal
ENFEKSİYON SEKELLERİ
 ENFEKSİYON SEKELLERİ Postenfeksiyöz Bronşiyolitis Obliterans Prof. Dr. Deniz Doğru Ersöz Hacettepe Üniversitesi Tıp Fakültesi Çocuk Göğüs Hastalıkları Ünitesi Bronşiyolitis Obliterans (BO) Alt solunum
ENFEKSİYON SEKELLERİ Postenfeksiyöz Bronşiyolitis Obliterans Prof. Dr. Deniz Doğru Ersöz Hacettepe Üniversitesi Tıp Fakültesi Çocuk Göğüs Hastalıkları Ünitesi Bronşiyolitis Obliterans (BO) Alt solunum
Küçük Hücre-Dışı Akciğer Kanserinde Cerrahi Tedavi. 01 Kasım 2010 Pazartesi
 Küçük Hücre-Dışı Akciğer Kanserinde Cerrahi Tedavi Küçük Hücre-Dışı Akciğer Kanserinde Cerrahi Tedavi Doç.Dr. Akif Turna Küçük Hücre-Dışı Akciğer Kanserinde Cerrahi Tedavi Doç.Dr. Akif Turna Küçük Hücre-Dışı
Küçük Hücre-Dışı Akciğer Kanserinde Cerrahi Tedavi Küçük Hücre-Dışı Akciğer Kanserinde Cerrahi Tedavi Doç.Dr. Akif Turna Küçük Hücre-Dışı Akciğer Kanserinde Cerrahi Tedavi Doç.Dr. Akif Turna Küçük Hücre-Dışı
Olgu Sunumu Dr. Işıl Deniz Alıravcı Ordu Üniversitesi Eğitim Ve Araştırma Hastanesi
 Olgu Sunumu Dr. Işıl Deniz Alıravcı Ordu Üniversitesi Eğitim Ve Araştırma Hastanesi 03.05.2016 OLGU 38 yaşında evli kadın hasta İki haftadır olan bulantı, kusma, kaşıntı, halsizlik, ciltte ve gözlerde
Olgu Sunumu Dr. Işıl Deniz Alıravcı Ordu Üniversitesi Eğitim Ve Araştırma Hastanesi 03.05.2016 OLGU 38 yaşında evli kadın hasta İki haftadır olan bulantı, kusma, kaşıntı, halsizlik, ciltte ve gözlerde
Çocuk Hekimleri için Akıl Defteri / Radyolojik Değerlendirmeler*
 1 Hazırlayan: Mustafa Hacımustafaoğlu, Bursa * Bu sayfaya, konusunda uzman akademisyenlerin Çocuk Enfeksiyon Hastalıkları radyolojisi ile ilgili ve kısa klinik bilgileri de içeren konusunda klinik açıdan
1 Hazırlayan: Mustafa Hacımustafaoğlu, Bursa * Bu sayfaya, konusunda uzman akademisyenlerin Çocuk Enfeksiyon Hastalıkları radyolojisi ile ilgili ve kısa klinik bilgileri de içeren konusunda klinik açıdan
TORAKS DEĞERLENDİRME KABUL ŞEKLİ 2 (Bildiri ID: 64)/OLGU BİLDİRİSİ: MEME KANSERİ İÇİN RADYOTERAPİ ALMIŞ OLGUDA RADYASYON PNÖMONİSİ
 TORAKS DEĞERLENDİRME ŞEKLİ 2 ( ID: 64)/OLGU Sİ: MEME KANSERİ İÇİN RADYOTERAPİ ALMIŞ OLGUDA RADYASYON PNÖMONİSİ SONRASINDA GELİŞEN ORGANİZE PNÖMONİ (OP/ BOOP) Poster 3 ( ID: 66)/Akut Pulmoner Emboli: Spiral
TORAKS DEĞERLENDİRME ŞEKLİ 2 ( ID: 64)/OLGU Sİ: MEME KANSERİ İÇİN RADYOTERAPİ ALMIŞ OLGUDA RADYASYON PNÖMONİSİ SONRASINDA GELİŞEN ORGANİZE PNÖMONİ (OP/ BOOP) Poster 3 ( ID: 66)/Akut Pulmoner Emboli: Spiral
AKCİĞER KANSERİ AKCİĞER KANSERİNE NEDEN OLAN FAKTÖRLER
 AKCİĞER KANSERİ Akciğer kanseri; akciğerlerde anormal hücrelerin kontrolsüz olarak çoğalması sonucu ortaya çıkar. Kanser hücreleri akciğerlere, komşu dokulara veya vücudun diğer bölgelerine yayılabilir.
AKCİĞER KANSERİ Akciğer kanseri; akciğerlerde anormal hücrelerin kontrolsüz olarak çoğalması sonucu ortaya çıkar. Kanser hücreleri akciğerlere, komşu dokulara veya vücudun diğer bölgelerine yayılabilir.
29 yaşında erkek aktif şikayeti yok. sağ sürrenal lojda yaklaşık 3 cm lik solid kitlesel lezyon saptanması. üzerine hasta polikliniğimize başvurdu
 29 yaşında erkek aktif şikayeti yok Dış merkezde yapılan üriner sistem ultrasonografisinde insidental olarak sağ sürrenal lojda yaklaşık 3 cm lik solid kitlesel lezyon saptanması üzerine hasta polikliniğimize
29 yaşında erkek aktif şikayeti yok Dış merkezde yapılan üriner sistem ultrasonografisinde insidental olarak sağ sürrenal lojda yaklaşık 3 cm lik solid kitlesel lezyon saptanması üzerine hasta polikliniğimize
İnvazif Mantar Enfeksiyonlarının Takibinde Takım Çalışması DR. AHMET ÇAĞKAN İNKAYA HACETTEPE ÜNİVERSİTESİ TİP FAKÜLTESİ
 İnvazif Mantar Enfeksiyonlarının Takibinde Takım Çalışması DR. AHMET ÇAĞKAN İNKAYA HACETTEPE ÜNİVERSİTESİ TİP FAKÜLTESİ Son 20 yılda IFH sıklığı arttı Hematolojik maligniteler Kompleks hastalar ve hastalıklar
İnvazif Mantar Enfeksiyonlarının Takibinde Takım Çalışması DR. AHMET ÇAĞKAN İNKAYA HACETTEPE ÜNİVERSİTESİ TİP FAKÜLTESİ Son 20 yılda IFH sıklığı arttı Hematolojik maligniteler Kompleks hastalar ve hastalıklar
Aksillanın Görüntülenmesi ve Biyopsi Teknikleri. Prof. Dr. Meltem Gülsün Akpınar Hacettepe Üniversitesi Radyoloji Anabilim Dalı
 Aksillanın Görüntülenmesi ve Biyopsi Teknikleri Prof. Dr. Meltem Gülsün Akpınar Hacettepe Üniversitesi Radyoloji Anabilim Dalı Meme kanserli hastalarda ana prognostik faktörler: Primer tümörün büyüklüğü
Aksillanın Görüntülenmesi ve Biyopsi Teknikleri Prof. Dr. Meltem Gülsün Akpınar Hacettepe Üniversitesi Radyoloji Anabilim Dalı Meme kanserli hastalarda ana prognostik faktörler: Primer tümörün büyüklüğü
Anestezi Uygulama II Bahar / Ders:9. Anestezi ve Emboliler
 Anestezi Uygulama II 2017-2018 Bahar / Ders:9 Anestezi ve Emboliler Öğr. Gör. Ahmet Emre AZAKLI Emboli Nedir? Damarlarda dolaşan kan içerisine hava ya da yabancı cisim girişine bağlı olarak, dolaşımı engelleyen
Anestezi Uygulama II 2017-2018 Bahar / Ders:9 Anestezi ve Emboliler Öğr. Gör. Ahmet Emre AZAKLI Emboli Nedir? Damarlarda dolaşan kan içerisine hava ya da yabancı cisim girişine bağlı olarak, dolaşımı engelleyen
KLİNİK İNCİLER (ÜST SOLUNUM YOLU ACİLLERİ VE ALT SOLUNUM YOLU ENFEKSİYONLARI)
 KLİNİK İNCİLER (ÜST SOLUNUM YOLU ACİLLERİ VE ALT SOLUNUM YOLU ENFEKSİYONLARI) Dr.Gülbin Bingöl Karakoç Çukurova Üniversitesi Tıp Fakültesi K.İnci 1: Bebek K, 2 günlük kız hasta Meme emememe, morarma yakınması
KLİNİK İNCİLER (ÜST SOLUNUM YOLU ACİLLERİ VE ALT SOLUNUM YOLU ENFEKSİYONLARI) Dr.Gülbin Bingöl Karakoç Çukurova Üniversitesi Tıp Fakültesi K.İnci 1: Bebek K, 2 günlük kız hasta Meme emememe, morarma yakınması
AKUT PULMONER EMBOLİDE RADYOLOJİK ÖNEMLİ MESAJLAR
 Pulmoner Vasküler Hastalıklar AKUT PULMONER EMBOLİDE RADYOLOJİK ÖNEMLİ MESAJLAR Dr. Recep SAVAŞ Ege Üniversitesi Tıp Fakültesi Radyoloji AD, İzmir AKCİĞER HASTALIKLARI VE YOĞUN BAKIM GÜNLERİ TANI VE TEDAVİDE
Pulmoner Vasküler Hastalıklar AKUT PULMONER EMBOLİDE RADYOLOJİK ÖNEMLİ MESAJLAR Dr. Recep SAVAŞ Ege Üniversitesi Tıp Fakültesi Radyoloji AD, İzmir AKCİĞER HASTALIKLARI VE YOĞUN BAKIM GÜNLERİ TANI VE TEDAVİDE
SÜLEYMAN DEMİREL ÜNİVERSİTESİ TIP FAKÜLTESİ GÖĞÜS CERRAHİSİ ANABİLİM DALI 2012-2013 EĞİTİM-ÖĞRETİM YILI DÖNEM-V DERS PROGRAMI
 DÖNEM-V DERS PROGRAMI TEORİK DERSLER: 1- Toraksın cerrahi anatomisi (Yrd.Doç.Dr.Rasih YAZKAN) 2- Göğüs cerrahisinde invaziv tanı yöntemleri (Yrd.Doç.Dr.Rasih YAZKAN) 3- VATS (Video yardımlı torakoskopik
DÖNEM-V DERS PROGRAMI TEORİK DERSLER: 1- Toraksın cerrahi anatomisi (Yrd.Doç.Dr.Rasih YAZKAN) 2- Göğüs cerrahisinde invaziv tanı yöntemleri (Yrd.Doç.Dr.Rasih YAZKAN) 3- VATS (Video yardımlı torakoskopik
Hodgkin lenfoma tedavisinde Radyoterapinin Rolü. Dr. Görkem Aksu Kocaeli Tıp Fakültesi Radyasyon Onkolojisi AD
 Hodgkin lenfoma tedavisinde Radyoterapinin Rolü Dr. Görkem Aksu Kocaeli Tıp Fakültesi Radyasyon Onkolojisi AD 15-30 yaş arası ve > 55 yaş olmak üzere iki dönemde sıklık artışı (+) Erkek ve kadınlarda en
Hodgkin lenfoma tedavisinde Radyoterapinin Rolü Dr. Görkem Aksu Kocaeli Tıp Fakültesi Radyasyon Onkolojisi AD 15-30 yaş arası ve > 55 yaş olmak üzere iki dönemde sıklık artışı (+) Erkek ve kadınlarda en
HIV & CMV Gastrointestinal ve Solunum Sistemi
 Uzm. Dr. Sinem AKKAYA IŞIK Sultan Abdülhamid Han Eğitim ve Araştırma Hastanesi HIV & CMV Gastrointestinal ve Solunum Sistemi AIDS CMV; nadir ölümcül İlk vaka 1983 Etkili ART sıklık azalmakta, tedavi şansı
Uzm. Dr. Sinem AKKAYA IŞIK Sultan Abdülhamid Han Eğitim ve Araştırma Hastanesi HIV & CMV Gastrointestinal ve Solunum Sistemi AIDS CMV; nadir ölümcül İlk vaka 1983 Etkili ART sıklık azalmakta, tedavi şansı
AKCİĞER GRAFİSİ YORUMLAMA. Doç. Dr Bülent ERDUR PAÜTF Acil Tıp AD ATOK 2011
 AKCİĞER GRAFİSİ YORUMLAMA Doç. Dr Bülent ERDUR PAÜTF Acil Tıp AD ATOK 2011 Öğrenme Hedefleri PA AC grafisi çekim tekniği Teknik değerlendirme Radyolojik anatomi Radyolojik değerlendirme Radyografi örnekleri
AKCİĞER GRAFİSİ YORUMLAMA Doç. Dr Bülent ERDUR PAÜTF Acil Tıp AD ATOK 2011 Öğrenme Hedefleri PA AC grafisi çekim tekniği Teknik değerlendirme Radyolojik anatomi Radyolojik değerlendirme Radyografi örnekleri
İdiyopatik pulmoner fibrozis (IPF, UIP) (2,3) 50 yaşından büyük ve daha çok erkek hastalar. Periferal retiküler opasiteler (özellikle akciğerlerin pos
 İNTERSTİSİYEL AKCİĞER HASTALIKLARI (1) Prof. Dr. Macit Arıyürek Hacettepe Universitesi Radyoloji AD. Yaygın parenkimal akciğer hastalıkları A. Nedeni bilinen yaygın parenkimal akciğer hastalıkları a. İlaçlara
İNTERSTİSİYEL AKCİĞER HASTALIKLARI (1) Prof. Dr. Macit Arıyürek Hacettepe Universitesi Radyoloji AD. Yaygın parenkimal akciğer hastalıkları A. Nedeni bilinen yaygın parenkimal akciğer hastalıkları a. İlaçlara
Dönem 3 Konu: Amaç: Öğrenim Hedefleri: Konu: Amaç: Öğrenim Hedefleri: Konu: Amaç: Öğrenim Hedefleri: Konu: Amaç: Öğrenim Hedefleri:
 Dönem 3 Konu: Solunum sistemi hastalıklarında semptomlar Amaç: Dönem 3 öğrencileri bu dersin sonunda solunum sistemi hastalıklarında öksürük,balgam çıkarma,nefes darlığı,gögüs ağrısı,hemoptizi gibi semtomları
Dönem 3 Konu: Solunum sistemi hastalıklarında semptomlar Amaç: Dönem 3 öğrencileri bu dersin sonunda solunum sistemi hastalıklarında öksürük,balgam çıkarma,nefes darlığı,gögüs ağrısı,hemoptizi gibi semtomları
OLGU SUNUMU. Dr. Ömer Fatih ÖLMEZ Medipol Üniversitesi Tıp Fakültesi Tıbbi Onkoloji Bilimdalı
 OLGU SUNUMU Dr. Ömer Fatih ÖLMEZ Medipol Üniversitesi Tıp Fakültesi Tıbbi Onkoloji Bilimdalı Vaka Takdimi HY 56 yaş, erkek, maden mühendisi Şikayet: Kemik ağrısı ve kilo kaybı Hikaye: 1 aydır ağrı kesicilere
OLGU SUNUMU Dr. Ömer Fatih ÖLMEZ Medipol Üniversitesi Tıp Fakültesi Tıbbi Onkoloji Bilimdalı Vaka Takdimi HY 56 yaş, erkek, maden mühendisi Şikayet: Kemik ağrısı ve kilo kaybı Hikaye: 1 aydır ağrı kesicilere
İzmir Katip Çelebi Üniversitesi Tıp Fakültesi Eğitim Öğretim Yılı. Dönem 4 GÖĞÜS HASTALIKLARI STAJ TANITIM REHBERİ
 İzmir Katip Çelebi Üniversitesi Tıp Fakültesi 2018-2019 Eğitim Öğretim Yılı Dönem 4 GÖĞÜS HASTALIKLARI STAJ TANITIM REHBERİ Hazırlayan: Göğüs Hastalıkları Anabilim Dalı 1 GÖĞÜS HASTALIKLARI STAJI TANITIM
İzmir Katip Çelebi Üniversitesi Tıp Fakültesi 2018-2019 Eğitim Öğretim Yılı Dönem 4 GÖĞÜS HASTALIKLARI STAJ TANITIM REHBERİ Hazırlayan: Göğüs Hastalıkları Anabilim Dalı 1 GÖĞÜS HASTALIKLARI STAJI TANITIM
Malign Plevral Sıvılar ve Mezotelyoma. Dr. İhsan Atila Keyf
 Malign Plevral Sıvılar ve Mezotelyoma Dr. İhsan Atila Keyf Malign Plevral sıvı tanısı Plevral sıvıda Plevral dokuda malign hücrelerin görülmesi ile konulur. Paramalign sıvı Malign bir nedene bağlı olmasına
Malign Plevral Sıvılar ve Mezotelyoma Dr. İhsan Atila Keyf Malign Plevral sıvı tanısı Plevral sıvıda Plevral dokuda malign hücrelerin görülmesi ile konulur. Paramalign sıvı Malign bir nedene bağlı olmasına
Küçük Hücrelidışı Akciğer Kanseri- Yeni Evreleme
 Küçük Hücrelidışı Akciğer Kanseri- Yeni Evreleme Dr.Alper Çelikten Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi 1. Göğüs Cerrahisi Kliniği Akciğer ve Plevral Tümörlerin
Küçük Hücrelidışı Akciğer Kanseri- Yeni Evreleme Dr.Alper Çelikten Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi 1. Göğüs Cerrahisi Kliniği Akciğer ve Plevral Tümörlerin
Engraftman Dönemi Komplikasyonlarda Hemşirelik İzlemi. Nevin ÇETİN Hacettepe Üniversitesi Pediatrik KİTÜ
 Engraftman Dönemi Komplikasyonlarda Hemşirelik İzlemi Nevin ÇETİN Hacettepe Üniversitesi Pediatrik KİTÜ Engraftman Sendromu Veno- Oklüzif Hastalık Engraftman Sendromu Hemşirelik İzlemi Vakamızda: KİT (+14)-
Engraftman Dönemi Komplikasyonlarda Hemşirelik İzlemi Nevin ÇETİN Hacettepe Üniversitesi Pediatrik KİTÜ Engraftman Sendromu Veno- Oklüzif Hastalık Engraftman Sendromu Hemşirelik İzlemi Vakamızda: KİT (+14)-
Yabancı Cisim Aspirasyonları. Dr. Arif KUT Maltepe Üniversitesi Tıp Fakültesi Hastanesi Çocuk Göğüs Hastalıkları Kliniği
 Yabancı Cisim Aspirasyonları Dr. Arif KUT Maltepe Üniversitesi Tıp Fakültesi Hastanesi Çocuk Göğüs Hastalıkları Kliniği Epidemiyoloji Klinik Tanı Yöntemleri Tedavi Korunma Yabancı cisim aspirasyonu (YCA)
Yabancı Cisim Aspirasyonları Dr. Arif KUT Maltepe Üniversitesi Tıp Fakültesi Hastanesi Çocuk Göğüs Hastalıkları Kliniği Epidemiyoloji Klinik Tanı Yöntemleri Tedavi Korunma Yabancı cisim aspirasyonu (YCA)
Dr. Mehmet TÜRKELİ A.Ü.T.F İç Hastalıkları A.D Medikal Onkoloji B.D 5. Türk Tıbbi Onkoloji Kongresi Mart 2014-Antalya
 Dr. Mehmet TÜRKELİ A.Ü.T.F İç Hastalıkları A.D Medikal Onkoloji B.D 5. Türk Tıbbi Onkoloji Kongresi 19 23 Mart 2014-Antalya VAKA-1 S.B. 43 Yaş, Bayan, Erzurum Şikayeti: Çarpıntı, terleme, Hikayesi: Haziran
Dr. Mehmet TÜRKELİ A.Ü.T.F İç Hastalıkları A.D Medikal Onkoloji B.D 5. Türk Tıbbi Onkoloji Kongresi 19 23 Mart 2014-Antalya VAKA-1 S.B. 43 Yaş, Bayan, Erzurum Şikayeti: Çarpıntı, terleme, Hikayesi: Haziran
Akciğer Karsinomlarının Histopatolojisi
 Akciğer Karsinomlarının Histopatolojisi Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Akciğer karsinomlarının gelişiminde preinvaziv epitelyal lezyonlar; Akciğer karsinomlarının gelişiminde
Akciğer Karsinomlarının Histopatolojisi Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Akciğer karsinomlarının gelişiminde preinvaziv epitelyal lezyonlar; Akciğer karsinomlarının gelişiminde
Primer Kemik Lenfomaları Olgu Sunumu. Prof. Dr. Mustafa Benekli Gazi Üniversitesi Tıp Fakültesi Tıbbi Onkoloji Bilim Dalı Ankara
 Primer Kemik Lenfomaları Olgu Sunumu Prof. Dr. Mustafa Benekli Gazi Üniversitesi Tıp Fakültesi Tıbbi Onkoloji Bilim Dalı Ankara Olgu sunumu 49 y kadın hasta, Bir dış merkeze 2 aydır devam eden öksürük,
Primer Kemik Lenfomaları Olgu Sunumu Prof. Dr. Mustafa Benekli Gazi Üniversitesi Tıp Fakültesi Tıbbi Onkoloji Bilim Dalı Ankara Olgu sunumu 49 y kadın hasta, Bir dış merkeze 2 aydır devam eden öksürük,
AKCİĞER KANSERİ TANISI KONULDUKTAN SONRA NE YAPILIR HASTA NASIL TAKİP VE İDARE EDİLİR
 AKCİĞER KANSERİ TANISI KONULDUKTAN SONRA NE YAPILIR HASTA NASIL TAKİP VE İDARE EDİLİR Akciğer kanseri olmak her şeyin sonu değildir. Bu hastalığı yenmek için mutlaka azimli, inançlı ve sabırlı olmanız
AKCİĞER KANSERİ TANISI KONULDUKTAN SONRA NE YAPILIR HASTA NASIL TAKİP VE İDARE EDİLİR Akciğer kanseri olmak her şeyin sonu değildir. Bu hastalığı yenmek için mutlaka azimli, inançlı ve sabırlı olmanız
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı. Çocuk Servisi Olgu Sunumu 25 Ocak 2017 Çarşamba
 Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Çocuk Servisi Olgu Sunumu 25 Ocak 2017 Çarşamba Ar. Gör. Dr. Metin Gürkan Çocuk Sağlığı ve Hastalıkları Servisi Olgu Sunumu
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Çocuk Servisi Olgu Sunumu 25 Ocak 2017 Çarşamba Ar. Gör. Dr. Metin Gürkan Çocuk Sağlığı ve Hastalıkları Servisi Olgu Sunumu
Yüksekte Çalışması İçin Onay Verilecek Çalışanın İç Hastalıkları Açısından Değerlendirilmesi. Dr.Emel Bayrak İç Hastalıkları Uzmanı
 Yüksekte Çalışması İçin Onay Verilecek Çalışanın İç Hastalıkları Açısından Değerlendirilmesi Dr.Emel Bayrak İç Hastalıkları Uzmanı Çalışan açısından, yüksekte güvenle çalışabilirliği belirleyen etkenler:
Yüksekte Çalışması İçin Onay Verilecek Çalışanın İç Hastalıkları Açısından Değerlendirilmesi Dr.Emel Bayrak İç Hastalıkları Uzmanı Çalışan açısından, yüksekte güvenle çalışabilirliği belirleyen etkenler:
Kronik Öksürük. Dr. Kürşat Uzun N.E. Üniversitesi Meram Tıp Fakültesi Göğüs Hastalıkları AD ve Yoğun Bakım Bilim Dalı
 Kronik Öksürük Dr. Kürşat Uzun N.E. Üniversitesi Meram Tıp Fakültesi Göğüs Hastalıkları AD ve Yoğun Bakım Bilim Dalı Epidemiyoloji Polikliniklerde en sık 5. şikayet %88-100 neden saptanıyor Spesifik tedavi
Kronik Öksürük Dr. Kürşat Uzun N.E. Üniversitesi Meram Tıp Fakültesi Göğüs Hastalıkları AD ve Yoğun Bakım Bilim Dalı Epidemiyoloji Polikliniklerde en sık 5. şikayet %88-100 neden saptanıyor Spesifik tedavi
Bir Hastada Astım Hastalığı İle Karıştırılan Yabancı Cisim Aspirasyonunda Röntgen Grafisinin Önemi: Ne Umduk,Ne Bulduk?'
 Bir Hastada Astım Hastalığı İle Karıştırılan Yabancı Cisim Aspirasyonunda Röntgen Grafisinin Önemi: Ne Umduk,Ne Bulduk?' Serdar Sedat IŞIK 1,2 1 T.C.Yıldırım Beyazıt Üniversitesi Sağlık Bilimleri Enstitüsü
Bir Hastada Astım Hastalığı İle Karıştırılan Yabancı Cisim Aspirasyonunda Röntgen Grafisinin Önemi: Ne Umduk,Ne Bulduk?' Serdar Sedat IŞIK 1,2 1 T.C.Yıldırım Beyazıt Üniversitesi Sağlık Bilimleri Enstitüsü
Pulmoner Nodüllü Hastaya Yaklaşım
 Pulmoner Nodüllü Hastaya Yaklaşım Pınar Çelik TTD Kış Okulu 14-17 Ocak 2016, Antalya Soliter pulmoner nodül (SPN) - tanım Çapı 3 cm, tek, sınırları belirli, yuvarlak lezyon Tamamen AC parankimi ile çevrili
Pulmoner Nodüllü Hastaya Yaklaşım Pınar Çelik TTD Kış Okulu 14-17 Ocak 2016, Antalya Soliter pulmoner nodül (SPN) - tanım Çapı 3 cm, tek, sınırları belirli, yuvarlak lezyon Tamamen AC parankimi ile çevrili
AKCİĞER APSESİNDE CERRAHİ TEDAVİ
 AKCİĞER APSESİNDE CERRAHİ TEDAVİ TTD 10. Yıllık Kongresi Antalya 2007 Dr. S.Ş. Erkmen GÜLHAN Atatürk Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi Akciğer apsesi, parankim destrüksiyonu
AKCİĞER APSESİNDE CERRAHİ TEDAVİ TTD 10. Yıllık Kongresi Antalya 2007 Dr. S.Ş. Erkmen GÜLHAN Atatürk Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi Akciğer apsesi, parankim destrüksiyonu
LENFATİK VE İMMÜN SİSTEM HANGİ ORGANLARDAN OLUŞUR?
 LENFOMA NEDİR? Lenfoma, diğer grup onkolojik hastalıklar içinde yaşamın uzatılması ve daha kaliteli yaşam sağlanması ve hastaların kurtarılmaları açısından daha fazla başarı elde edilmiş bir hastalıktır.
LENFOMA NEDİR? Lenfoma, diğer grup onkolojik hastalıklar içinde yaşamın uzatılması ve daha kaliteli yaşam sağlanması ve hastaların kurtarılmaları açısından daha fazla başarı elde edilmiş bir hastalıktır.
SARKOİDOZ lu hasta yönetimi
 SARKOİDOZ lu hasta yönetimi Türk Toraks Derneği XIV. Kış Okulu Prof.Dr.Benan Müsellim 20 Şubat 2015 OLGU - 1 29 yaşında Kadın Erzurum doğumlu Ev hanımı 3 yıldır efor dispnesi 4 yıl önce apandektomi Dayısının
SARKOİDOZ lu hasta yönetimi Türk Toraks Derneği XIV. Kış Okulu Prof.Dr.Benan Müsellim 20 Şubat 2015 OLGU - 1 29 yaşında Kadın Erzurum doğumlu Ev hanımı 3 yıldır efor dispnesi 4 yıl önce apandektomi Dayısının
LOKOMOTOR SİSTEM SEMİYOLOJİSİ
 LOKOMOTOR SİSTEM SEMİYOLOJİSİ Prof.Dr.Ayşe Kılıç draysekilic@gmeil.com AMAÇ Lokomotor sistemin temel yapılarını ve çocuklarda görülen yakınmalarını, öykü, fizik muayene ve basit tanı yöntemlerini öğrenmek
LOKOMOTOR SİSTEM SEMİYOLOJİSİ Prof.Dr.Ayşe Kılıç draysekilic@gmeil.com AMAÇ Lokomotor sistemin temel yapılarını ve çocuklarda görülen yakınmalarını, öykü, fizik muayene ve basit tanı yöntemlerini öğrenmek
Maligniteyi taklit eden asemptomatik bir tüberküloz olgusu
 Türk Aile Hek Derg 2017; 21 (3): 123-127 TAHUD 2017 Case Report doi: 10.15511/tahd.17.00327 Maligniteyi taklit eden asemptomatik bir tüberküloz olgusu An asymptomatic case of tuberculosis mimicking malignancy
Türk Aile Hek Derg 2017; 21 (3): 123-127 TAHUD 2017 Case Report doi: 10.15511/tahd.17.00327 Maligniteyi taklit eden asemptomatik bir tüberküloz olgusu An asymptomatic case of tuberculosis mimicking malignancy
Akciğer Grafisi Değerlendirme
 Akciğer Grafisi Değerlendirme X-ışın tüpü Posteroanterior (PA) akciğer grafisi Lateral (sol yan) akciğer grafisi X-ışın tüpü Sol yan akciğer grafisinde x-ışınları sağ taraftan girip sol taraftan çıkar.
Akciğer Grafisi Değerlendirme X-ışın tüpü Posteroanterior (PA) akciğer grafisi Lateral (sol yan) akciğer grafisi X-ışın tüpü Sol yan akciğer grafisinde x-ışınları sağ taraftan girip sol taraftan çıkar.
N.U.64 yaşında Bayan,evhanımı *Öksürük *2 ay önce kuru öksürük yakınması ile başvurduğu hastanede çekilen akciğer grafisi ile hastanemize gönderilmiş
 N.U.64 yaşında Bayan,evhanımı *Öksürük *2 ay önce kuru öksürük yakınması ile başvurduğu hastanede çekilen akciğer grafisi ile hastanemize gönderilmiş ÖZ VE SOY GEÇMİŞ 7yıl önce kolon rezeksiyonu (adeno
N.U.64 yaşında Bayan,evhanımı *Öksürük *2 ay önce kuru öksürük yakınması ile başvurduğu hastanede çekilen akciğer grafisi ile hastanemize gönderilmiş ÖZ VE SOY GEÇMİŞ 7yıl önce kolon rezeksiyonu (adeno
