İNFEKSİYÖZ MONONÜKLEOZİS
|
|
|
- Metin Gökçen
- 5 yıl önce
- İzleme sayısı:
Transkript
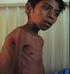
1 İNFEKSİYÖZ MONONÜKLEOZİS Kissing Disease;Öpücük hastalığı; İnfeksiyöz Mono; İnfeksiyöz Mononükleozis; CA Lermi Ateş, boğaz ağrısı, şişmiş lenf bezleri ile karakterize viral bulaşıcı hastalıktır. Ebstein Barr virüs ile meydana gelir. Hava ve temas yoluyla bulaşabilir, özellikle tükrük ve mukozal salgılarda yoğunlaşan virüsün öpme ile bulaşması kolaylaşır. Bu nedenle öpücük hastalığı da denir. Toplumda yaygın olarak görülen bir hastalıktır ve genellikle çocukluk çağında sessiz olarak geçirilir ancak 10 yaşından sonra geçirilirse, Hastalık, stress, yorgunluk gibi immün sistemin zayıfladığı zamanlarda geçirilir ise EBV virüs enfeksiyonu infeksiyöz mononükleozis sendromuna yol açar. Yaş ilerledikçe hastalığın şiddeti de artar. Okullar, yuva, bakım evleri, kreş gibi ortamlarda kolayca yayılır. Hastalığı bir kez geçirmek ömür boyu bağışıklık bırakır. Mononükleozis şikayetleri nelerdir? Hastalık genellikle virüsün bulaşmasından 4-7 hafta sonra ortaya çıkar. İlk belirtiler genel bir kırgınlık hali ve gribal şikayetlerdir. 10 yaş altı çocuklarda genellikle bu şikayetler dışında hiçbir şikayet görülmeden hastalık atlatılır. Halsizlik ve kırgınlık hali genellikle bir hafta kadar sürer daha sonra: Yüksek ateş, Boğaz ağrısı ve boğazda şişme, bademciklerin şişmesi, Lenf bezlerinin şişmesi, Aşırı halsizlik, Şiddetli kas ağrıları, Dalak ve karaciğerde şişme, Hafif sarılık başlar.
2 Genellikle bu şikayetler 1 2 hafta içinde azalarak kaybolur. Hastalık çok nadiren karaciğerde ağır hasar yapacak kadar ilerleyebilir. Mononükleozis nasıl teşhis edilir? Hastalık basit boğaz sürüntü testleri yada kan testleri ile kolayca teşhis edilebilir. İnfeksiyöz mononükleoz dan şüpheleniliyor ise aşağıdaki testler yapılmalıdır: Tam kan sayımı, Periferik yayma, Mono test, EBV VCA IgG, IgM, Early Antijen, EBV anti Nuclear antijen antikoru IgG, EBV PCR, Hastalık yaşa bağlı olarak çok hafif geçebilir, küçük çocuklarda teşhis güç olabilir. Mononükleozis tedavisi Mononükleozis in tedavisi yoktur ancak şikayetleri yatıştırmak amacıyla ağrı kesiciler kullanılabilir. Hastalık genellikle tedavisiz kendi kendine iyileşir, tedavi ile hastalık süresini kısaltmak mümkün değildir. Hastalık genellikle 4-6 haftada tamamen iyileşir ancak aylar süren yorgunluk sendromlarına yol açabilir. Tedavide antibiyotik kullanılması çok ciddi yan etki ve komplikasyonlara neden olur. Büyümüş dalak darbe ile yırtılabilir, bu nedenle 1 ay kadar spordan uzak durulmalıdır. Ağrı kesici ve ateş düşürücüler, boğaz pastilleri ve tuzlu su ile gargara şikayetleri yatıştırır. Nefes almayı zorlaştıracak boğaz tutulumu, kan tablosunu bozan kemik iliği tutulumu ve karaciğerin tutulduğu ağır durumlarda kortikosteroid kullanımı gerekebilir. İstirahat, Bol su tüketmek, İlk bir ay spor yapmamak, ağır kaldırmamak, iyileşmeyi kolaylaştırır.
3 İnfeksiyöz Mononükleozis hastalığı ile bazı Lenfoma ve nazofarinks kanserleri arasında ilişki vardır. Hastalığı geçirmek bu kanserlerin riskini arttırmaktadır. Mononükleozis den korunma EBV virüsü ile genellikle hayatın erken dönemlerinde karşılaşılır ve hastalık hafif gripal şikayetler ile atlatılır. Toplum taramalarında yaş insanların %95 oranında hastalığı geçirmiş oldukları tespit edilmiş. Yaş ilerledikçe hastalık şikayetleri de ağırlaşır ve mononükleoz sendromlarına kadar ilerler. Hastalıktan korunmak için: Hasta kişiler ile yakın temasta bulunmamak, Kalabalık yerlerden uzak durmak, Aşırı stres ve yorgunluktan uzak durmak sayılabilir. Hastalık geçtikten sonra virüs vücudumuzda saklı olarak kalır, aktive olup olmadığını bilmiyoruz ancak hayat boyu ikinci kez mononükleozis geçirmiyoruz. Hastalık geçtikten sonra 4-6 hafta kadar bulaşıcılığı devam eder. Referanslar : 1. Centers for Disease Control and Prevention 2. National Institute of Allergy and Infectious Diseases 3. About Kids Health 4. The College of Family Physicians of Canada 5. Balfour HH Jr, Hokanson KM, et al. A virologic pilot study of valacyclovir in infectious mononucleosis. J Clin Virol. 2007;39: Infectious mononucleosis. EBSCO DynaMed website. Available at: Updated February 28, Accessed June 7, Luzuriaga K, Sullivan JL. Infectious mononucleosis. N Engl J Med May 27;362(21): Mononucleosis. Academy of Family Physicians website. Available at: Updated November Accessed June 7, 2013.
4 SARI HUMMA Yellow Fever; Sarı humma sivri sinekler ile bulaşan mikrobik hastalıktır. Hastalık sahra altı Afrika ve güney Amerika da görülmektedir. Bu bölgeye seyahat yapacak kişilerin Sarı humma aşısı olmaları aşı pasaportu edinmeleri gereklidir. Hastalık nadiren bu bölgeler dışında da görülmektedir. Sarı humma viral bir enfeksiyon hastalığıdır. Hastalığın etkili bir tedavisi yoktur ancak aşı ile korunmak mümkündür. Sarı humma kimlerde görülür? Hastalık sahra altı Afrika da ve güney Amerika da yaşayanlarda ve bu bölgeye seyahat edenlerde görülür. Sarı humma belirtileri nelerdir? Hastalık sivrisineklerle bulaşır. Bulaştıktan bir hafta sonra şikayetler ortaya çıkar. Akut dönem 3-4 gün sürer, bu dönemden sonra toksik faz denen ve 24 saat içinde ortaya çıkan şikayetler gelişir. Sarı humma ağır seyirli ve ölüm oranı yüksek bir hastalıktır, hastalıktan kurtulanlarda ömür boyu bağışıklık kalır. Sarı humma akut faz belirtileri: Ateş, Baş ağrısı, Kas ağrıları, Sırt ağrısı, Üşüme titreme, İştah kaybı, Bulantı kusma, Karın ağrısı,
5 Sarı humma toksik faz bulguları nelerdir? Yüksek ateş, Burun, ağız, diş etleri, mide kanamaları, Karın ağrısı, Kanlı kusma, Tansiyonda düşme, Karaciğer yetmezliği ve sarılık, Böbrek yetmezliği, Şuur bulanıklığı, Epilepsi atakları, Koma, Seyahat öyküsü sarı humma teşhisinde önemli bir ip ucudur. Sarı humma tedavisi: Sarı humma için özgün bir tedavi seçeneği yoktur. Tedavi destek tedavisidir, hasta yoğun bakım şartlarında tutulmalıdır. Sıvı ve gerekirse kan nakli yapılmalı tansiyon normal sınırlarda tutulmaya çalışılmalıdır. Böbrek fonksiyonlarının devamı için gerekirse diyaliz yapılmalıdır. Toksik faz sırasında kaybedilen kan hücreleri ve pıhtılaşma proteinlerinin yerine konması amacıyla kan nakli gerekir. Tedavi sırasında antibiyotik kullanımı sekonder enfeksiyonların önlenmesi amacıyla verilir. Sarı hummadan korunma: Sahra altı Afrika ve güney Amerika seyahati öncesi sarı humma aşısı olmak en etkili korunma önlemidir. Aşı 9 aydan itibaren yapılabilir. Aşı yapılmamış ise sivrisinekten korunarak hastalıktan korunmak mümkündür. Bu amaçla İyi izole edilmiş klimalı yerlerde kalmak, Uzun kollu ve paçalı giysiler giymek, Vücuda sivrisinek kovucu sprey sıkmak, Cibinlik kullanmak hastalıktan korunmak amacıyla kullanılabilir. Referanslar:
6 1. US Centers for Disease Control and Prevention 2. World Health Organization 3. Health Canada 4. Public Health Agency of Canada 5. Arboviruses & encephalitis. PEMSoft at EBSCO DynaMed website. Available at: Accessed June 4, García-Rejón JE, Loroño-Pino MA, Farfán-Ale JA, et al. Mosquito infestation and dengue virus infection in Aedes aegypti females in schools in Merida, Mexico. Am J Trop Med Hyg. 011;84(3): Global map. Centers for Disease Control and Prevention website. Available at: Updated December 31, Accessed June 4, Walker KR, Joy TK, Ellers-Kirk C, Ramberg FB. Human and environmental factors affecting Aedes aegypti distribution in an arid urban environment. J Am Mosq Control Assoc. 2011;27(2): Yellow fever. Centers for Disease Control and Prevention website. Available at: Updated December 13, Accessed June 4, Yellow fever. EBSCO DynaMed website. Available at: Updated June 4, Accessed June 4, Yellow fever vaccine: what you need to know. Centers for Disease Control and Prevention website. Available at: Updated March 30, Accessed June 4, MURKORMİKOZ Zygomikoz; Mucormycosis; Zygomycosis; Mukormikoz sinüsler, beyin, akciğerler ve nadiren cildi içeren mantar hastalığıdır. Çok ağır ve hızlı seyreden bir enfeksiyon hastalığıdır. İmmün sistemi zayıf
7 hastalarda ortaya çıkar. Genellikle kısa sürede ölümle sonuçlanan bir mantar enfeksiyonudur. Mukormikoz neden olur? Hastalık doğada özellikle toprakta bolca bulunan mantarlar nedeniyle ortaya çıkar. Mukor cinsi mantarlar çürüyen kütük ve ağaçlarda, toprakta, gübrede, çöp alanlarında bol bulunur. Vücuda kesik, çizik yada solunum ile bulaşır, mukozalardan göze bulaşabilir. Vücuda bir kez yerleştikten sonra hızla çoğalır ve yayılarak ölüme yol açar. Sağlıklı bireylerde normal immün sistem mukor cinsi bu mantarın yayılmasını durdurur ve herhangi bir hastalığa yol açmadan mantarı öldürür, uzaklaştır. İmmün sistemin bozulduğu durumlarda mantar hızla yayılır ve genellikle hızla ölüme yol açar. Mukormikoz kimlerde görülür? Hastalık immün sistemi zayıflamış kişilerde görülür: Kontrolsüz diyabet, HİV enfeksiyonu ve AİDS, Lösemi, Lenfoma, Organ nakli nedeniyle immün sistemi baskılayan ilaç kullanımı, Kemoterapi, Uzun süre steroid ve kortizon kullanımı, Demir zehirlenmesi nedeniyle deferroksamin kullanımı, Metabolik asidoz varlığı, Kronik sinüzit varlığı Mukormikoz için hazırlayıcı nedenlerdir. Mukormikoz belirtileri nelerdir? Hastalığın yerleştiği alana göre şikayetler değişir. Solunum sistemine yerleşen Mukormikoz da aşağıdaki bulgular görülür. Mukormikoz un saatler içinde geliştiği ve bu bulguların birkaç saat içinde ortaya çıkarak genel durumu hızla bozduğu unutulmamalıdır: Ateş, Öksürük,
8 Yüz ağrısı, Gözde şişme ve göz yuvarlağının dışarı doğru itilmesi, Sinüsler üzerinde kızarıklık, Kanlı öksürük, Nefes darlığı, Kanlı kusma, Karın ve göğüs ağrısı, Fenalık hissi, şuur bulanıklığı, Uykuya meyil ve genel durumda hızla bozulma. Cilt enfeksiyonlarında ise hızla gelişen kızarıklık, enfeksiyon yerinde sıvı birikimi ve akıntı, şiddetli ağrı, sertlik, şişlik ve siyahlaşma olur. Mukormikoz teşhisi nasıl konur? Enfeksiyon yerinden alınan bir örneğin laboratuarda incelenmesi ve kan testleri ile tanı konur. Görüntülenme yöntemleri, röntgen, bilgisayarlı tomografi ve MR sinüz tutulumu hakkında bilgi verir. Mukormikoz tedavisi: Mukormikoz çok ciddi ve hızlı yayılan ölümcül bir mantar hastalığıdır. Hastalıktan şüphe edilmesi bile hızla hastaneye yatırılıp incelemeyi gerektirir. Tanı konur konmaz en hızlı şekilde tedavi başlanmalıdır. Erken tedavi ile hayatta kalmak mümkün olabilir. Tanı konur konmaz antifungal tedavi başlanır, cerrahi istenir ve ölü dokuların hızla cerrahi olarak çıkarılması gerekir. Mukormikoz dan korunma Doğada yaygın olarak bulunan mukor cinsi mantarlardan korunmak mümkün değildir. Hastalıktan korunmanın en önemli yolu immün sistemi bozan durumların bir an önce düzeltilmesidir. Mukormikoz en sık kontrolsüz diyabet hastalarında görülür. Diyabetin kontrolü immün sistemin normal çalışması için şarttır. Referanslar : National Foundation for Infectious Diseases Centers for Disease Control and Prevention
9 The Canadian Lung Association Health Canada Mucormycosis. Center for Disease Control and Prevention (CDC) website. Available at: Accessed May 20, Mucormycosis. EBSCO DynaMed website. Available at: Updated May 16, Accessed May 20, Radha S, Tameem T, Fernandez DK, Satyanarayana G. Gastric zygomycosis (mucormycosis). The Internet J Pathol. 2007;5(2). TÜBERKÜLOZ Verem; TB; TBC; Hava yoluyla yayılan bulaşıcı akciğer hastalığıdır. Akciğer dışında kemik, lenf bezleri, böbrek, beyin zarları gibi diğer organları da tutabilir. Tüberküloz bakterisi Mycobacterium tuberculosis yavaş ürer, dış ortamda uzun süre canlı kalabilir. Tüberküloz nasıl yayılır? Tüberküloz kişiden kişiye solunum yoluyla havadan bulaşır. Hasta kişilerin öksürük, hapşırığı ile havaya yayılan bakteriler diğer insanlara bulaşır. Kimleri etkiler? Tüberküloz yaş, cins ayrımı gözetmeden herkesi hasta eder. Özellikle: Bebekler ve küçük çocuklar, Yaşlılar, Yakınında tüberküloz olan kişiler ( aile bireyi, çalışma arkadaşı, oyun arkadaşı tüberküloz olan vb.), Kötü hijyen ve sanitasyon koşulları,
10 Kötü sağlık koşulları, Tüberkülozun yaygın görüldüğü bölgelere seyahat eden, Kalabalık ortamlarda kalan ( yurt, kışla, vb. ), İmmün sistemi zayıf olan ( diyabetik, steroid kullanan, kemoterapi alan vb. ) Kişilerde tüberküloz enfeksiyonu daha sık görülür. Tüberküloz şikayetleri nelerdir? Akciğer ve diğer organ tüberkülozları nın ortak şikayeti Kilo kaybı, İştahsızlık, Yorgunluk, Gece terlemesi ve Ateş tir. Akciğer tüberkülozu ise bu şikayetlere öksürük, balgam çıkarma, kanlı balgam ve göğüs ağrısı şikayetleri eklenir. Özellikle 2 haftadan uzun süren öksürük ve kanlı balgam var ise tüberkülozdan şüphelenmek gerekir. Tüberküloz kan ve lenf damarları ile tüm vücuda yayılabilir. Kemik tüberkülozunda sırt ağrıları olur. Beyin tüberkülozunda baş ağrısı, şuur bozukluğu vardır. Diğer organ tutulumlarına göre şikayetlerin değerlendirilmesi gerekir. Tüberküloz bakterisi vücudumuzda hastalık yapmadan uzun yıllar saklanabilir. Buna inaktif tüberküloz denir. İmmün sistemin zayıfladığı anlarda hastalık yapar. Buna aktif tüberküloz hastalığı denir. Aktif tüberküloz hastalığı olanlar tedavi edilmez ise hastalık ilerleyerek ölüme neden olur. Sadece aktif akciğer tüberkülozu hastaları bulaştırıcıdır. Tüberküloz tedavisi olmasına rağmen dünyada hızla yayılan ve en çok ölüme neden olan bulaşıcı hastalıkların başında gelmektedir. Dünya nüfusunun üçte birinin yani iki milyar kişinin inaktif tüberküloz olduğu, Yılda 9 milyon insanın aktif tüberküloz hastası olduğu, Yılda 2 milyon kişinin tüberküloz nedeniyle hayatını kaybettiği tahmin edilmektedir. Tüberküloz dünya nüfusunu ciddi şekilde tehdit eden hastalıkların başına
11 gelmektedir. Aktif akciğer tüberkülozu olan bir hasta her yıl kişiyi hasta etmektedir. Tüberküloz teşhisi? Tüberküloz teşhisi deri testi, kan testleri, tüberküloz kültürü, balgam incelemesi ve akciğer filmi ile konur. Tüberküloz tespit edilen kişinin yakınları incelenmelidir. Tüberküloz tedavisi: Tüberküloz tedavisi uzun süreli bir tedavidir. Tedavi 6 ay ve daha uzun sürebilir. Tüberküloz tedavisi başladıktan 2 hafta sonra hastanın bulaştırıcılığı kalmaz. Tüberküloz bakterisinin direnç kazanmasını engellemek amacıyla ilaçlar kombinasyon halinde verilir. İlaçların dozları ve süresi ile oynamamak gerekir. İlaçların düzensiz kullanımı, tedavinin kesilmesi ilaca dirençli tüberküloz vakalarının artmasına neden olmaktadır. İlaca dirençli tüberküloz nedir? İlaca dirençli tüberküloz verilen ilaçların bir ya da birkaçına direnç kazanmış mikroplarla ortaya çıkan hastalıklardır, tedavisi güçtür, bu hastalarda ölüm oranı daha yüksektir. Tüberkülozdan korunma: BCG tüberküloz aşısı tüberküloz vakalarının önlemez ancak ağır tüberküloz enfeksiyonları gelişmesini engeller. Tüberküloz şikayetlerinin mutlak doktora tarafından değerlendirilmesi gerekir. Yakınında tüberküloz tespit edilen ev halkının taramadan geçirilmesi gerekir. Referanslar: 1. Updated Guidelines for Using Interferon Gamma Release Assays to Detect Mycobacterium tuberculosis Infection United States, Centers for Disease Control and Prevention website. Published June Division of Tuberculosis Elimination. Centers for Disease Control website Harrison TR, Braunwald E, Fauci AS, Kasper DL, Hauser SL, Longo DL, et al.
12 Harrisons Guide to Internal Medicine. 16th ed. New York, NY: McGraw Hill; 2001 ŞİGELLA Basilli Dizanteri;Shigella; Şigelloz; Şigella Gastroenteriti; Şigella Enteriti: Bağırsakların akut iltihabi hastalığıdır. Şigella bakterileri ile meydana gelir, bu bakteriler nedeniyle ortaya çıkan barsak enfeksiyonuna şigelloz denir. Şigella bakterileri birkaç çeşittir: Shigella sonnei, Grup D şigella, birçok şigelloz vakasından sorumludur. Shigella flexneri, yada grup B şigella, Shigella dysenteriae tip 1 dizanteri salgınlarına neden olan türdür. Hastalık gıdalar ve sular ile bulaşır. Hasta insanın dışkısı ile etrafa yayılan bakteriler sanitasyon ve hijyen koşullarının iyi olmadığı ortamlarda sulara ve gıdalara bulaşarak salgınlara neden olur. Bakterinin birkaç tanesi bile hastalık yapmaya yeterlidir. Kalabalık ortamlarda, kamplarda, bakım ve huzur evlerinde salgınlara neden olur. Hastalığın neden olduğu dizanteri ve şiddetli barsak enfeksiyonu yaşlılar, bebekler, çocuklar ve immün sistemi zayıf hastalar için ölümcül olabilir. Şigella belirtileri nelerdir? Bakteri vücuda girdikten 1 ila 7 gün sonra şikayetler başlar. en sık görülen şikayetler: Ani başlayan karın ağrısı Ani başlayan yüksek ateş, Bol sulu, Kanlı, sümüklü ishal, ( ishal başlangıçta suludur daha sonra kanlı sümüklü hale gelir), Dışkıdan sonra rahatlayamama, Bulantı, Kusma görülür.
13 Hastada ishal ve su kaybına bağlı olarak tansiyon düşer, nabzı artar, karın muayenesinde hassasiyet vardır, kan sayımında iltihap hücreleri artar. Şigella teşhisi nasıl konur? Hastanın şikayetleri ve muayene bulguları teşhise yardımcı olur. Kesin teşhis laboratuar incelemeleri ile konur. Yukarıdaki şikayetlerin varlığında aşağıdaki testler istenir. Hemogram ( tam kan sayımı), CRP, Sedimantasyon, Dışkı incelemesi, Dışkı kültürü ile teşhis konur. Şigella tedavisi : Dışkıda kan görülmesi her zaman doktor muayenesi gerektiren önemli bir işarettir. Hastalık genellikle ağır seyretmez şikayetler 2 7 günde kendi kendine düzelir. Tedavide amaç hastanın kaybettiği suyu ve tuzu yerine koymaktır. İshal kesici ilaçlar şikayetlerin uzamasına neden olduğundan kullanılmaz. Antibiyotik normalde verilmez ancak İmmün sistemi zayıf olan hastalara, yaşlı ve çocuklara antibiyotik tedavisi başlanır. Aşağıdaki durumlarda hastanın hastaneye yatırılması gerekir: İmmün sistemi bozuk hastalar, Şuuru bulanan hastalar, Ateşi sürekli yüksek olan hastalar, İdrar söktürücü tansiyon ilacı kullanan hastalar, Ağızdan yeterli sıvı alamayan hastalar ın hastaneye yatırılması gerekir. Şigella tehlikeli bir hastalık mıdır? Şigelloz nadiren komplikasyonlara neden olur. En sık ve en tehlikeli komplikasyon dehidratasyon yani aşırı su kaybına bağlı hipotansiyon ve komadır. Dehidratasyon en sık bebek ve çocuklarda, ağızdan sıvı alamayan kişilerde, aşırı kusması olan hastalarda ve idrar söktürücü diüretik kullanan hipertansiyon hastalarında görülür. Bu hastaların mutlaka hastaneye yatırılması ve kaybettikleri suyun damardan verilmesi gerekir. Çocuk ve bebeklerde dil kuruluğu, büyüklerde ise ayağa kalkınca baş dönmesi ve göz kararması aşırı su kaybının işaretidir ve bu
14 hastalar hastaneye götürülmelidir. Şigelloza bağlı diğer bir komplikasyon ise Hemolitik Üremik Sendromdur. Şigella enfeksiyonunu takiben böbrek yetmezliği, kansızlık ve pıhtılaşma bozuklukları ortaya çıkar, ağır bir tablodur. Şigelloz a bağlı nadir görülen bir komplikasyon ise reaktif artrittir. Hastalık sırasında eklemlerde şişme, ağrı ve kızarıklık olur. Şigelloz çocuklarda ağır seyreder. Neredeyse şigelloz geçiren çocukların % 40 ında nörolojik şikayetler ortaya çıkar. En sık görülen nörolojik şikayetler Havale: küçük çocuklarda ateşe bağlı epilepsi atağıdır. Ensefalopati: beyin fonksiyonlarının bozulmasıdır. Ateş, şuur bulanıklığı, baş ağrısı, uykuya meyil ve ense sertliği olur. Menenjitle karışır. Şigella enfeksiyonu sırasında acil durum belirtileri: Şuur bulanıklığı, Havale, Epilepsi benzeri kasılmalar, Baş ağrısı ve ense sertliği olması acil durum işaretidir ve derhal en yakın acil servise başvurmak gerekir. Şigelladan Korunma: Şigella sık görülen, gıdalar ve sular ile bulaşan dizanteridir. Hastalık salgınlara neden olabilir. El yıkama alışkanlığı hastalıktan korunmanın ilk ve en önemli adımıdır. Sanitasyon kuralları ve hijyen kurallarına dikkat etmek, açıkta satılan gıdalardan yememek, buz kullanmamak korunmak için gerekli adımlardır. Referanslar: 1.DuPont HL. Shigella species (bacillary dysentery). In: Mandell GL, Bennett JE, Dolin R, eds. Principles and Practice of Infectious Diseases. 7th ed. Philadelphia, Pa: Elsevier Churchill Livingstone; 2009:chap Ochoa TJ, Cleary TG. Shigella. In: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, eds. Nelson Textbook of Pediatrics. 18th ed. Philadelphia, Pa: Saunders Elsevier; 2007:chap 196.
15 SU ÇİÇEĞİ Chickenpox; Varicella; Su çiçeği çok bulaşıcı viral, döküntülü bir hastalıktır. Çocukluk çağında yada erişkin yaşta görülebilir. Hastalık ateş, ciltte sıvı dolu, kaşıntılı kabarcıklar, halsizlik ile karakterizedir. Yaş ilerledikçe hastalık daha ağır seyreder. Virüs vücutta saklanır ileri yaşlarda zona yapar. Her mevsimde görülür en çok kış ve ilkbaharda salgınlar yapar. Hastalığın etkeni Varicella zoster virüstür Su çiçeği ve Zona yapar. Su çiçeği en sık 10 yaş altında görülür, zona erişkin yaştan sonra görülür. Hastalık insandan insana bulaşır, hasta kişiler bulaştırıcıdır. Havadan solunumla, hastaya dokunmakla bulaşır. Çok çabuk ve kolay bulaşır, hızlı yayılır. Kuluçka süresi gündür. Daha sonra ciltte içi sıvı dolu kabarcıklar, yoğun kaşıntı, halsizlik, kas ağrıları, ateş başlar. 4. Günden itibaren kaşıntı azalır kabarcıklar kabuklanmaya başlar ve solarak dökülür. Su çiçeği aşısının bulunması ile birlikte su çiçeği vakaları giderek azalmaktadır. Aşı olan çocuklarda su çiçeği ya görülmez yada çok hafif seyreder. Hasta döküntüler başlamadan 2 gün önce hastalığı bulaştırmaya başlar ve döküntüler tamamen kaybolana dek bulaştırıcıdır. Su çiçeği immün sistemi zayıf kişilerde çok ağır seyreder ve birçok komplikasyon ortaya çıkar. Annesi su çiçeği geçirmiş yada aşılanmış bebekler 1 yaşına dek su çiçeği geçirmezler. Annesi su çiçeği geçirmemiş ve aşılanmamış bebekler ise 1 yaş altında su çiçeğini çok ağır geçirirler. Su çiçeği nin belirtileri nelerdir? Hastalığın kuluçka süresi gündür. Hastalık Karın ağrısı, Ateş, İştahsızlık, Baş ağrısı ile başlar bu şikayetler 2-4 gün sürer daha sonra deri döküntüleri başlar.
16 Döküntüler içi sıvı dolu kabarcıklar şeklindedir ve kaşıntılıdır. Döküntüler yüz, göğüs ve saçlı deriden başlayarak tüm vücuda yayılır, Birkaç gün sonra içi irinleşir ve kabuklanmaya başlar, Biri solarken diğeri çıkar, 5. günden sonra yenisi çıkmaz Hastalık mukozalarda da görülür: ağız içi, vajen ve göz kapaklarında da döküntü görülür. Döküntüler yüz ve vücutta daha fazladır, kol bacaklarda daha azdır. Döküntüler iltihaplanmaz ise iz bırakmadan iyileşir. Aşılı çocuklarda da su çiçeği görülebilir ancak daha hafif seyirlidir ve döküntüler 30 taneyi geçmez. Bu çocuklarda hastalık bulaştırırlar. Su çiçeği teşhisi nasıl konur? Hastalık çocuğun şikayeti ve klinik görünüm ile kolayca teşhis edilir. Kan testleri ve döküntüden alınan örnekler in incelemesi ile kesin teşhis konur. Su çiçeği tedavisi: Antiviral tedavi ilk 24 saat içinde başlanmalıdır. 1 yaş altı bebekler, 10 yaş üstü çocuklar Erişkinler, İmmün sistemi zayıf kişilerde Egzema, güneş yanığı ve cilt problemi olan, Steroid kullanan, Aspirin kullanan çocuklar, Akciğer hastalığı olan, Kanser tedavisi gören kişilerde Hastalık ağır seyreder bu nedenle anti viral tedavi gecikmeden başlanmalıdır. Tedavide istirahat şarttır. Günlük köpük banyoları ( ovalama yapmadan ) kaşıntı ve iltihaplanmaları azaltır. Kaşıntı için tedavi verilmelidir. Çocuğun tırnakları kesilerek kaşıntı ve iltihaplanma azaltılmalıdır. Ev halkından risk altında olanlar var ise onlara da koruyucu antiviral tedavi verilebilir. Bütün döküntüler solup döküldükten 5 gün sonraya dek çocuğun dışarı çıkmasına, parka gitmesine, başka
17 çocuklarla oynamasına, okula gitmesine izin verilmemelidir. Su çiçeği tehlikeli bir hastalık mıdır? Suçiçeği genellikle komplikasyonsuz iyileşir. Çok az vakada ve riskli hastalarda virüs tüm vücuda yayılarak beyin ve akciğer iltihaplarına neden olur. Hastalık bağışıklık bırakır, suçiçeği bir daha geçirilmez ancak iyileştikten sonra vücuttan gitmez ve sinir sistemi içinde hayat boyunca saklanır. Hayatın ileri zamanlarında stres ve immün sistemin zayıfladığı zamanlarda yerinden çıkarak tekrar hastalık yapar. Bu hastalık tüm vücuda yayılamaz sadece bir sinir bölgesinde sınırlı kalır buna ZONA denir. Zona geçiren kişi etrafa Suçiçeği bulaştırır. Komplikasyonları: En sık görülen komplikasyon kabarcıkların kaşıma ile mikrop kapması ve iz kalmasıdır. Bu nedenle kaşıntı önleyici anti histaminikler ve köpük banyoları önerilir. Virüsün beyinde ansefalit ve akciğerde pnemoni yapması nadir görülen ancak çok tehlikeli komplikasyonlardır. En sık 1 yaş altı, 10 yaş üstü, erişkin ve immün sistemi bozuk olanlarda görülür. Hastalığı geçirmemiş ve aşı olmamış gebelere bulaşır ise çocuğa çok zarar verir. Gebeliğin ilk 28 haftasında bebeğe geçerse: Buna Varicella Sendromu (yada Konjenital Varicella Sendromu denir ); Bebekte beyin hasarı ( ensefalit, mikrosefali, hidrosefali, beyin gelişiminin tamamen durmasına ) yol açabilir, Bebekte göz hasarı, Bebekte nörolojik hasar, spinal kord hasarı, Vücut gelişim bozukluğu, kol ve bacaklarda gelişim bozukluğu, anüs ve mesane sfinkter bozukluğu, Deri bozukluklarına neden olabilir. Doğurdan hemen sonra yada doğuma birkaç hafta kala bulaşır ise buna Neonatal Varicella denir: Annede erken doğuma neden olabilir, Bebekte suçiçeği ağır seyreder, pnemoni ve diğer komplikasyonlar sık görülür. Çok nadiren kalp, karaciğer ve böbrek iltihabına yol açar.
18 Suçiçeğinden şüphelenildiğinde zaman kaybetmeden doktora başvurulmalıdır. Su çiçeğinden korunma: Hastalık hava yoluyla ve temas yoluyla çok kolay bulaşır, kolayca salgınlar yapar. Toplu taşıma araçları, markette, yuvada, kreşte, okulda her yerde kolayca bulaşabilir. Hastalar döküntü başlamadan önceki 2-4 gün boyunca öksürerek, hapşırarak virüsü etrafa yayarlar. Suçiçeği aşı ile önlenebilen bir hastalıktır. Aşı 1995 yılında kullanılmaya başlanmıştır. Aşı 2 doz halinde yapılır, İlk doz aylarda, İkinci doz 4-6 yaş arasına yapılmalıdır. 13 yaş altı ve hiç hasta olmamış aşı yapılmamış kişilere 4-8 hafta arayla 2 doz aşı yapılması gerekir, Suçiçeği aşısı canlı aşıdır hamilelere ve immün sistemi bozuk kişilere yapılmamalıdır. Suçiçeği ve Zona erişkin aşılaması için doktorunuza danışınız. Hijyen ve sanitasyon kurallarına dikkat etmek bulaşmayı azaltır. Riskli kişiler için hastalık ile karşılaşıldı ise suçiçeği immun globulin verilerek hastalık durdurulmaya çalışılmalıdır. Aşı olmamış kişiler karşılaşma durumunda hemen aşılanarak hastalık hafifletilebilir. Referanslar : 1. Myers MG, Seward JF, LaRussa PS. Varicella-zoster virus. In: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, eds. Nelson Textbook of Pediatrics. 18th ed. Philadelphia, Pa: Saunders Elsevier;2007:chap American Academy of Pediatrics Committee on Infectious Diseases. Recommended immunization schedules for children and adolescents United States, Pediatrics. 2008;121: [PubMed: ] 3. Alan Greene, M.D., Greene Ink, Inc.Centers for Disease Control and Protection ( ). Varicella Pink Book Chapter 20 p289 Communicability. Retrieved General questions about the disease. Varicella Disease (Chickenpox). CDCP
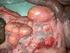
19 Retrieved Epidemiology of Varicella Zoster Virus Infection, Epidemiology of VZV Infection, Epidemiology of Chicken Pox, Epidemiology of Shingles. Retrieved SİFİLİZ Frengi; Lues; Sifiliz cinsel yolla bulaşan bulaşıcı mikrobik enfeksiyon hastalığıdır. Tedavi edilmez ise beyin, sinir, göz ve iç organlarda ciddi hasarlar yaparak ölüme neden olur. Sifiliz Treponema pallidum bakterisi ile meydana gelir. Hastalık sifilis yaraları ile direk temas sonucu bulaşır. En sık bulaşma yolu: Hasta kişi ile cinsel temas, Gebelerde anneden bebeğe geçiş ( konjenital Sifilis ), Kan teması ile bulaşır. Sifiliz kimlerde görülür? Sifiliz korunmasız cinsel temasta bulunan herkes de ve her yaşta görülebilir en sık: Hasta kişiler il cinsel temasta bulunanlarda, Birden fazla cinsel partneri olanlarda, Korunmasız cinsel ilişkide bulunanlarda, Sifilis lezyonlarına dokunan kişilerde, Başka cinsel yolla bulaşan hastalığı olan kişilerde daha sık görülür. Sifiliz belirtileri nelerdir? Sifiliz 4 devrede seyreder:
20 1- Primer Sifiliz, 2- Sekonder Sifiliz, 3- Latent Sifiliz, 4- Tersiyer sifiliz. Primer Sifiliz ( birinci dönem ) : Hastalık kapıldıktan sonra genellikle genital bölgede tek veya birden çok lezyon ortaya çıkar. Yaralar hastalık bulaştıktan 10 ila 90 gün içinde ortaya çıkar. Hastalık nerden bulaştıysa yara da orda çıkar. Genellikle cinsel temasla bulaştığından genital bölgede çıkar, ancak rektal bölgede, anüste, dilde, ağızda, dudakta, vücudun her yerinde görülebilir. İlk çıkan bu yaraya şankr denir, ağrısız, sert, deriden kabarıktır, zamanla ülserleşir, ortası çukurlaşır, akıntılı hal alır. Bu ilk lezyon 1 ila 5 hafta içinde kendi kendine iyileşir. Ülser kaybolur. Hasta bu dönemde tedavi edilmez ise hastalık 2. Döneme ilerler. Sekonder Sifiliz (ikinci dönem ): Primer Sifilizden aylar sonra ortaya çıkar. Vücutta pembe- kırmızı döküntüler görülür, kaşıntı yoktur, döküntüler birden fazla bölgede görülür, 2 6 hafta sürer. İsilik tarzında, Ciltte küçük lekeler tarzında, Kasık bölgesi ve genital bölgede siğiller şeklinde, Ağızda üzeri beyaz plaklar şeklinde, Bozuk para büyüklüğünde batık plaklar şeklinde, Avuç içi ve ayak tabanında hafif kabarık döküntüler şeklinde olabilir. Bu döküntülerin hepsinde bakteri vardır ve hastalık bulaşabilir. Boğaz ağrısı olur,
21 Lenf bezleri şişer, Baş ağrısı, Gripal şikayetler, Ateş, Yorgunluk, halsizlik, Genel vücut ağrıları, Tüm vücutta şişmiş lenf bezleri görülür. Hasta bu dönemde tedavi edilmez ise hatalık üçüncü döneme girer. Latent Sifiliz ( sessiz dönem ): Bu dönemde hastalık ilerlemeye devam eder ancak hiçbir şikayete neden olmaz. Bu dönem birkaç yıl sürebilir. Bu dönemde Sifilis testleri pozitiftir. Bu dönem de kendi içinde ikiye ayrılır: a- Erken latent dönem: ilk iki dönemden sonraki bir yılı kapsar ve hastanın hastalığı en çok bulaştırdığı dönemdir. b- Geç latent dönem: bu dönemde hastalar hastalığı çok bulaştıramazlar, ancak hamile kadınlarda hastalık bebeğe bulaşabilir. Bu dönemde yakalanıp tedavi edilemeyen hastalarda hastalık 4. Ve son döneme girer. Tersiyer Sifiliz ( son dönem ): Bu dönemde hastalık ilerlemeye devam eder. İlk enfeksiyondan aylar yıllar sonra ortaya çıkar. Günümüzde gelişmiş ülkelerde nadir görülmektedir. Bu dönemde sifilis iç organlara zarar verir en sık: Beyin ve sinir hastalıkları, Göz, Kalp ve damar hastalıkları, Karaciğer, Kemik ve eklem hastalıklarına yol açar. Sifilisin neden olduğu iç organ hasarları ölüme neden olacak kadar ciddi ve ilerleyicidir. Bu dönemde en sık görülen şikayetler: Cilt, kemik ve iç organlarda ortaya çıkan şişlikler ( gumma),
22 Kalp ve damar problemleri, Körlük, Beyin hasarı, nöron hasarı sonucu; Güçsüzlük, Yürüme zorluğu, Dengesizlik, Hafıza güçlüğü, Hezeyanlar, Deliryum, İdrar kaçırma gibi şikayetler görülür. Konjenital Sifiliz ( doğumsal sifilis) : Ana karnında bebeğe mikrop bulaşması sonucu ortaya çıkan tablodur. Sifilis mikrobu anne karnında bebeğe çok zarar verir. Günümüzde doğum öncesi yapılan testler sayesinde bu hastalık erken dönemde yakalanmakta ve tedavi edilmektedir. Yakalanamaz ise konjenital Sifilis tablosu ortaya çıkar, Sifilis doğmamış bebekte: Sağırlık, Diş problemleri, Burun problemlerine neden olur. Sifiliz teşhisi nasıl konur? Sifilis kan testleri ile kolayca teşhis edilir. Lezyonlar ve fizik muayene teşhiste yardımcıdır. Teşhis için: Kan testleri: VDRL, RPR, TPHA-İ FTA-ABS Lezyonlardan alınan örneklerin incelenmesi teşhis koydurur. Sifiliz tedavisi: Penisilin halen sifiliz tedavisinde kullanılan temel ilaçtır. Penisiline dirençli Sifilis vakaları henüz daha bildirilmemiştir. Penisilin bakteriyi öldürerek hastalığın
23 ilerlemesini kesin olarak durdurur. Sifilis öyküsü 1 yıldan az olan kişilere 1 doz depo penisilin, Sifilis öyküsü 1 yıldan uzun ise 2-3 doz depo penisilin, Kongenital Sifilis de bebeğe 10 gün kristalize penisilin tedavisi yeterlidir. Penisiline alerjik kişilerde Doksisiklin, Ceftriakson, Tetrasiklin, Azitromisin tedavi amacıyla verilebilir. Sifilis teşhis edilen kişilerin tedavileri tamamlanana dek cinsel temastan kaçınmaları gerekir. Tüm cinsel partnerlerinin testten geçirilmesi gerekir. Sifiliz den korunma: Sifilis en sık cinsel temas ile bulaşır. Hastalığın büyük kısmında hastanın görünür hiçbir lezyonu yoktur ve hastalığı bulaştırır. Bu nedenle kimin hasta olduğunu anlamak güçtür. Korunmasız, cinsel temasta bulunmamak, Şüpheli cinsel temastan kaçınmak, Çok eşli olmamak, Şüpheli durumda kondom kullanmak, Şüpheli her durumda doktora başvurmak gerekir. Referanslar: 1. American Social Health Association 2. Centers for Disease Control and Prevention, National Prevention Information Network 3. Canadian Health Network 4. Sex Information and Education Council of Canada
24 5. Centers for Disease Control and Prevention. Sexually Transmitted Diseases Treatment Guidelines, MMWR 2010;59(No. RR-12): Ferri. Ferris Clinical Advisor: Instant Diagnosis and Treatment. 8th ed. Mosby, An Imprint of Elsevier; 2006 KOLİ BASİLİ E. coli; Escherichia coli; E. Coli enfeksiyonu; Escherichia coli O157:H7; EHEC; ETEC; EPEC; EIEC. E.coli insanların ve hayvanların bağırsaklarında bol miktarda bulunan bir bakteridir. Yüzden fazla çeşidi vardır, bazı çeşitleri gıdalar ve sular ile bulaşan salgınlara neden olur, barsak enfeksiyonu yapar. Koli basili hangi hastalıklara sebep olur? Koli basilinin yüzlerce çeşidinden birkaç tanesi gıdalar ve sular ile bulaşan salgınlara neden olur. Karın ağrısı, bulantı kusma ve kanlı ishalle seyreden ciddi enfeksiyonlar yapar. Bu tür enfeksiyonlara neden olan koli basilleri değişik isimler alırlar: EHEC: Entero Hemorajik E. Coli: kanlı ishalle seyreden barsak enfeksiyonu yapar. Bu tür içinde E. Coli O157 H7 bakterisi sığır etleri ile bulaşan ve ağır kansızlık ve böbrek yetmezliği ile sonuçlanan Hemolitik üremik sendrom denilen bir tabloya neden olur. ETEC: Entero Toksijenik E. Coli: Bol sulu ishal ve karın ağrısına neden olur. Turist ishali nin en büyük sebebidir. Koli basili nasıl bulaşır? Koli basili genellikle hayvanlardan insanlara bulaşır. Hayvan artıkları ile kirlenmiş gıdalar ve sular en sık bulaşma yollarıdır. Özellikle:
25 Az pişmiş sığır etleri, özellikle hamburger, Kirli sular, Kirli sular veya gübre ile kirlenmiş sebze ve meyve, Pastörize olmamış süt ve süt ürünleri, Sığırlar ile uğraşan kişilere bulaşır. Koli basili ince bağırsak enfeksiyonu yapar. Bakterinin çeşidine göre bol sulu ishal yada dizanteri benzeri kanlı ishale neden olur. EHEC bakterisi ise kansızlık ve böbrek yetmezliğine ve ölüme yol açabilir. Koli basili enfeksiyonları herkezde ve her yaşta görülebilir, en çok: Çocuklarda ve yaşlılarda, Kronik hastalığı olanlarda ( diyabet, kanser tedavisi görenler, mide ilaçları kullananlar vb), Çiftlik çalışanlarında daha sık görülür. Koli basili belirtileri nelerdir? Hastalık şiddeti kişiden kişiye değişmekle birlikte koli basili enfeksiyonlarında: Kramp tarzında karın ağrıları, Bol sulu ishal, Su kaybına bağlı halsizlik, bitkinlik, Yorgunluk, çabuk yorulma, Kanlı ishal, Hafif ateş, Bulantı ve kusma görülür. Koli basilinin cinsine bağlı olarak bu hastalık tablosuna ağır kansızlık, üre artışı ve böbrek yetmezliği tablosu eklenebilir. Koli basili teşhisi nasıl konur? Hastanın şikayetleri ve muayene bulguları teşhise yardımcıdır. Koli basili enfeksiyonunun kesin teşhisi laboratuar testleri ile konur. E. Coli enfeksiyonu şüphesinde aşağıdaki testler istenmelidir: Tam kan sayımı, Üre, Kreatinin,
26 Dışkı kültürü, Dışkıda EHEC tespiti istenmelidir. Koli basili hastalıkları nasıl tedavi edilir? Koli basili enfeksiyonlarının ve sebep oldukları komplikasyonların tedavisi ayrı ayrı değerlendirilir. Sıvı takviyesi: Birçok hasta sıvı takviyesi ile 5 10 günde kendi kendine iyileşir. Hastalar nadiren hastaneye yatırılır. Sıvı tedavisi sırasında ishal kesici ilaçlar kullanmamak ve ishali durdurmaya çalışmamak gerekir. Kaybedilen su ve tuz yerine konur. Hasta içebiliyor ise ağızdan içemiyor ise damardan serumla sıvı takviyesi yapılır. Sıvı takviyesi ile hastanın toparlanmasını beklemek gerekir. Hemolitik üremik sendrom tedavisi: Entero Hemorajik E. Coli ( EHEC) bakterisinin bir çeşidi olan O157 H7 tipi nin neden olduğu gıdalar ile bulaşan ve salgınlar yapan barsak enfeksiyonunun ağır bir komplikasyonudur. Kan damar içinde parçalanmaya ve ağır bir kansızlık tablosuna, pıhtılaşma bozukluğuna, böbrek fonksiyonlarının bozulmasına ve ağır bir böbrek yetmezliğine yol açar. Hastalığın ölümcül ve tehlikeli komplikasyonudur. İshali olan hastanın günler saatler içinde kansız kaldığı idrar yapmakta zorlandığı nefesinde idrar kokusu gelmeye başladığı ve şuurunun bulandığı görülür. Hastada: Halsizlik, Solukluk, Huzursuzluk, Vücutta morartılar, Ağız, burun kanamaları, En ufak bir yaralanma ve iğne batmasında uzun süre kanama görülür. Hastanın derhal yoğun bakım ünitesi olan bir merkezde tedaviye alınması gerekir. Hemolitik üremik sendrom tedavisinde: kan nakli ve diyaliz yapılır. Koli basilinden korunma : Koli basili enfeksiyonlarından korunmak için temizlik ve hijyen koşullarına dikkat etmek gerekir, ayrıca:
27 Tüm sığır etleri ve özellikle hamburgerlerin iyi pişirilmesi, Az pişmiş etlerin yenmemesi, Az pişmiş salam, sosis, sucuk, Pişmemiş etler ile pişmiş etlerin ayrı tutulması, Çiğ et işlenen tezgahların her işlemden sonra sabunlu sular ile temizlenmesi, Pastörize olmamış sütlerin kullanılmaması, Pastörize olmamış sütten yapılan süt ürünlerinin kullanılmaması, Çiğ sebze, meyve ve salataların iyi temizlenmesi ve yıkanması, Çeşme suyunun uygun şekilde klorlanması, El yıkama alışkanlığının kazanılması koli basili enfeksiyonlarından korunmak için gereklidir. Referanslar: 1. Centers for Disease Control and Prevention 2. National Institute of Allergy and Infectious Diseases 3. Canadian Food Inspection Agency 4. Public Health Agency of Canada 5. E. coli infection. American Academy of Family Physicians website. Available at: Accessed February 28, Escherichia coli O157:H7. Centers for Disease Control and Prevention website. Available at: Accessed February 28, 2007 KLAMİDYA Chlamidya; Klamidya cinsel yolla bulaşan bakteriyel bir enfeksiyon hastalığıdır. Erkeklerde ve
28 kadınlarda kısırlığın en büyük sebeplerindendir. Hastalık: Cinsel temasla bulaşır, ayrıca doğdum kanalından geçerken anneden bebeğe bulaşabilir. Klamidya sinsi bir enfeksiyon hastalığıdır. Birçok hastada ağrı ve akıntıya pek neden olmadığından hasta doktora gitmez. Özellikle kadınlarda üreme organlarına zarar vererek kısırlığa yol açar. Teşhis etmek zordur. Antibiyotikler ile tedavi edilir Erken tanısı ve tedavisi önemlidir. Klamidya nedir? Klamidya bir bakteridir insandan insana cinsel yolla bulaşır. Özellikle kadınlarda kısırlığın en başta gelen sebeplerinden biridir. Klamidiya Belirtileri nelerdir? Klamidya sinsi hastalık yapar. Hastalığı kapan kadınların dörtte üçünde ve erkeklerin yarısında hiç şikayet olmaz. Hastanın şikayetleri başladığında ise genellikle bakteri vücuda hasar vermiştir. Erkeklerde : klamidya bulaşan erkeklerin yarısında şikayet olmaz. En çok görülen şikayetler: Peniste akıntı, Penis ucunda yanma, İdrar yaparken yanma, Penis ucunda kaşıntı, Testislerde ağrı ve şişme şikayetleri görülebilir. Kadınlarda : kadınların ancak dörtte birinde şikayet olmaktadır. En çok görülen şikayetler: Vajinal akıntı, İdrar yaparken yanma, Hastalık uterus ve tüplere ilerler ise Alt karın ağrısı, Bulantı, Ateş,
29 Adet arası kanamalar, Cinsel ilişki sırasında ağrı şikayetleri görülür. Klamidya nın kuluçka süresi ne kadardır? Hastalık bulaştıktan 1 ila 3 hafta sonra şikayetler başlayabilir. Klamidya nasıl teşhis edilir? Hastalığın tespitinde iki laboratuvar testi kullanılmaktadır. Birincisinde klamidyanın yerleştiği bölgeden alınan ( penis ve cervix ) örneklerde bakteri araştırması yapılır. İkincisinde ise erkeklerde idrar örneğinden nükleik asidi araştırılır. Her iki test de doğru örnekleme yapıldığında büyük oranda doğru sonuçlar verir. Klamidya kimde görülür? Birden fazla seksuel partneri olmak, Korunmasız cinsel temasta bulunmak, Genç olmak ( Klamidya genç kızlarda ve genç kadınlarda daha fazla enfeksiyon yapar ) enfeksiyon riskini arttırır. Klamidya tedavisi nasıldır? Klamidya antibiyotiklerle kolayca tedavi edilebilen bir enfeksiyon hastalığıdır. Enfeksiyonunun tedavisinde erken tanı önemlidir. Tedavide eşin de aynı zamanda antibiyotik alması gerekir yoksa yeniden bulaşır. Hastalık anatomik yapıyı bozarak kısırlığa neden olur. Klamidyanın neden olduğı kısırlık antibiyotik ile düzelmez. Klamidya tehlikeli bir hastalık mıdır? Tedavi edilmemiş yada teşhisi gecikmiş klamidya üreme organlarına zarar verir, kısırlığa neden olur. Erkeklerde : Üretrit, Epididimit, Epidididmo orşite (testis iltihabı) ve kısırlığa neden olabilir. Kadınlarda : Cervisite, Fallop tüplerinin iltihabına ve tıkanmasına,
30 Pelvik iltihabi hastalığa ( PID ), Kronik pelvik ağrılara, Kısırlığa, Dış gebeliğe, Hamile kadında ise erken doğuma ve Doğumda bebeğe bulaşarak yenidoğanda enfeksiyonlara neden olur. Doğumda bebeğe bulaşırsa : Yenidoğanda göz iltihaplarına, Solunum yolları enfeksiyonlarına ve zatüreye neden olur. Klamidya yagınmıdır? Evet özellikle gençler arasında yaygın ve sık görülen bir hastalıktır. Hastalık sinsi seyrettiği için birçok insan hastalığı bilmeden bulaştırır. Klamidya genellikle üreme çağında kısırlık araştırması sırasında fark edilmektedir. Klamidyanın neden olduğu kısırlık antibiyotikler ile düzelmez. Hastalığın tespitinde düzenli doktor kontrolü ve şikayet olmasada vajinal kültürlerin rutin tekrarı çok önemlidir. Klamidya nasıl önlenir Genç kızlıktan itibaren düzenli doktor kontrolü ve düzenli vajen kültürü erken tanıda önemlidir. Vajinal akıntı, kaşıntı, idrarda yanma, ateş, bulantı, karın ağrısı, cinsel ilişki sırasında ağrı var ise mutlaka doktora gidilmelidir, Erkeklerde Peniste akıntı, Penis ucunda yanma, İdrar yaparken yanma, Penis ucunda kaşıntı, Testislerde ağrı ve şişme şikayetleri var ise mutlaka doktora gidilmelidir. Tedavide eşin de tedavi görmesi gerekir. Tedaviniz bitene dek kimseyle cinsel temasta bulunulmamalıdır. Tedavi için verilen ilaçların bitirilmesi gerekir. Klamidya erkeklerde ve kadınlarda kısırlığın en büyük sebeplerindendir ve erken teşhis kısırlıktan kurtarır.
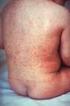
31 KIZIL Scarlatina; Kızıl beta mikroplarının neden olduğu boğaz enfeksiyonu ve döküntü ile seyreden bulaşıcı bir hastalıktır. Kızılın aşısı yoktur. Hastalık çocuk çağda sık görülür. Beta mikrobu nedir? Halk arasında beta mikrobu olarak adlandırılan mikrop Grup A Streptokok bakterisidir. Bu bakteri ile meydana gelen hastalıklar vücudun diğer bölümlerine de zarar verdiği için tehlikelidir. Kızıl antibiyotiklerin bulunmasından önce çok ciddi yan etkileri olan tehlikeli bir hastalıktı. Hastalığa sebep olan grup A bakterileri boğaz iltihabı, ateş ve deride kızarıklığa sebep olur. Hastalık okul, yuva, oyun gurubu gibi kalabalık ve çocukların iç içe olduğu ortamlarda çocuktan çocuğa bulaşarak yayılır. Kızıl belirtileri nelerdir? Hastalık mikropların bulaşmasından bir iki gün sonra başlar ( kuluçka süresi çok kısadır 1 2 gün). Ateş, Boğaz ağrısı, Ciltte döküntü, Döküntü ense ve göğüste başlar, Daha sonra vücuda yayılır, Ciltte zımpara kağıdı görünümü vardır, Döküntü kıvrım yerlerinde daha yoğun görülür, özellikle kasıklarda 1 hafta sonra solmaya başlar, Döküntü geçerken parmak uçlarında kasıklarda ve avuç içlerinde, ayak tabanlarında soyulma başlar, Karın ağrısı, özellikle küçük çocuklarda sık görülür
32 Titreme, Halsizlik, huzursuzluk, Başağrısı, Kas ağrıları, Şişmiş çilek görünümünde dil, Bulantı, kusma. Kızıl hastalığının yan etkileri var mıdır? Kızıl komplikasyonları çok tehlikelidir. Hastalık geçtikten sonra romatizmal ateş, glomerulo nefrit gelişebilir. Zamanında tedavi başlanan hastalarda kızıl komplikasyonları çok az görülür, bu nedenle kızılın zamanında teşhis edilip tedavi başlanması gerekir. Kızıl tedavisinde antibiyotikler kullanılır. Kızıl teşhisi nasıl konur? Kızıl hastalığı teşhisi laboratuvar testleri ile konur. Boğaz kültürü ve hızlı tanı testleri ile beta mikrobu araştırılmalıdır. Boğaz kültür sonucu 2 günden önce çıkmaz bu nedenle kültür sonucu beklenirken hızlı tanı testleri bakılabilir. Boğazda hızlı antijen testleri bir saat içinde cevap alınan testlerdir. Ancak hiçbir zaman boğaz kültürünün yerini tutmazlar. Kızıl hastalığının tedavisi: Kızıl tedavisinde antibiyotikler kullanılır. Antibiyotiklerin hastalık başladıktan sonra en geç 5 gün içinde kullanılması gereklidir. Kızıl tehlikeli bir hastalıktır ve birçok komplikasyona ( yan etkiye ) neden olabilir. Romatizmal ateş, kalp ve böbrek hastalıkları kızıla bağlı en tehlikeli ve ölümcül yan etkilerdir. Uygun antibiyotik tedavisi ile kızıl şikayetleri birkaç günde kaybolur fakat döküntünün tamamen geçmesi 2-3 haftayı bulur. Kızlı hastalığının yan etkileri: Kızıl tehlikeli bir hastalıktır. Kızıl birçok organı etkiler ve hastalıktan sonra birçok organ hasarı ortaya çıkabilir bunlar içinde en tehlikeli olanlar : Romatizmal ateş; kızıl geçtikten günler sonra ortaya çıkar, kalp, böbrek, eklemler ve beyin iltihabı görülür, antibiyotikle geçmez. Kemik eklem iltihapları, ( osteomyelit, artrit) Orta kulak iltihabı,
33 Lenf bezi iltihapları ve apsesi ( lenfadenit ), Böbrek harabiyeti: glomerulonefrit, Karaciğer harabiyeti: hepatit, Menenjit, Pnemoni, Zatüre Sinüzit dir. Uygun şekilde tedavi edilen kızıl hastalarında komplikasyon gelişme şansı çok azdır. Kızıldan şüphe edilen her durumda mutlaka doktora danışınız. Referanslar: 1. Yang SG, Dong HJ, Li FR, Xie SY, Cao HC, Xia SC. Report and analysis of a scarlet fever outbreak among adults through food-borne transmission in China. J Infect. Nov 2007;55(5): [Medline]. 2. [Guideline] Finnish Medical Society Duodecim. Sore throat and tonsillitis. EBM Guidelines. Evidence-Based Medicine. Feb ;Helsinki, Finland: Wiley Interscience. John Wiley & Sons:[Full Text]. 3. Gidaris D, Zafeiriou D, Mavridis P, Gombakis N. Scarlet Fever and hepatitis: a case report. Hippokratia. Jul 2008;12(3): [Medline]. 4. Chiesa C, Pacifico L, Nanni F, Orefici G. Recurrent attacks of scarlet fever. Arch Pediatr Adolesc Med. Jun 1994;148(6):
Hasta kişi ile cinsel temas, Gebelerde anneden bebeğe geçiş ( konjenital Sifilis ), Kan teması ile bulaşır.
 SİFİLİS Frengi; Lues; Sifilis cinsel yolla bulaşan bulaşıcı mikrobik enfeksiyon hastalığıdır. Tedavi edilmez ise beyin, sinir, göz ve iç organlarda ciddi hasarlar yaparak ölüme neden olur. Sifilis Treponema
SİFİLİS Frengi; Lues; Sifilis cinsel yolla bulaşan bulaşıcı mikrobik enfeksiyon hastalığıdır. Tedavi edilmez ise beyin, sinir, göz ve iç organlarda ciddi hasarlar yaparak ölüme neden olur. Sifilis Treponema
İNFEKSİYÖZ MONONÜKLEOZİS
 İNFEKSİYÖZ MONONÜKLEOZİS Kissing Disease;Öpücük hastalığı; İnfeksiyöz Mono; İnfeksiyöz Mononükleozis; CA Lermi Ateş, boğaz ağrısı, şişmiş lenf bezleri ile karakterize viral bulaşıcı hastalıktır. Ebstein
İNFEKSİYÖZ MONONÜKLEOZİS Kissing Disease;Öpücük hastalığı; İnfeksiyöz Mono; İnfeksiyöz Mononükleozis; CA Lermi Ateş, boğaz ağrısı, şişmiş lenf bezleri ile karakterize viral bulaşıcı hastalıktır. Ebstein
TÜBERKÜLOZ. Verem; TB; TBC; Tüberküloz nasıl yayılır? Tüberküloz şikayetleri nelerdir?
 TÜBERKÜLOZ Verem; TB; TBC; Hava yoluyla yayılan bulaşıcı akciğer hastalığıdır. Akciğer dışında kemik, lenf bezleri, böbrek, beyin zarları gibi diğer organları da tutabilir. Tüberküloz bakterisi Mycobacterium
TÜBERKÜLOZ Verem; TB; TBC; Hava yoluyla yayılan bulaşıcı akciğer hastalığıdır. Akciğer dışında kemik, lenf bezleri, böbrek, beyin zarları gibi diğer organları da tutabilir. Tüberküloz bakterisi Mycobacterium
Hastalık sahra altı Afrika da ve güney Amerika da yaşayanlarda ve bu bölgeye seyahat edenlerde görülür.
 SARI HUMMA Yellow Fever; Sarı humma sivri sinekler ile bulaşan mikrobik hastalıktır. Hastalık sahra altı Afrika ve güney Amerika da görülmektedir. Bu bölgeye seyahat yapacak kişilerin Sarı humma aşısı
SARI HUMMA Yellow Fever; Sarı humma sivri sinekler ile bulaşan mikrobik hastalıktır. Hastalık sahra altı Afrika ve güney Amerika da görülmektedir. Bu bölgeye seyahat yapacak kişilerin Sarı humma aşısı
TÜBERKÜLOZ. Verem; TB; TBC; Tüberküloz nasıl yayılır? Tüberküloz şikayetleri nelerdir?
 TÜBERKÜLOZ Verem; TB; TBC; Hava yoluyla yayılan bulaşıcı akciğer hastalığıdır. Akciğer dışında kemik, lenf bezleri, böbrek, beyin zarları gibi diğer organları da tutabilir. Tüberküloz bakterisi Mycobacterium
TÜBERKÜLOZ Verem; TB; TBC; Hava yoluyla yayılan bulaşıcı akciğer hastalığıdır. Akciğer dışında kemik, lenf bezleri, böbrek, beyin zarları gibi diğer organları da tutabilir. Tüberküloz bakterisi Mycobacterium
Hasta kişi ile cinsel temas, Gebelerde anneden bebeğe geçiş ( konjenital Sifilis ), Kan teması ile bulaşır.
 SİFİLİS Frengi; Lues; Sifilis cinsel yolla bulaşan bulaşıcı mikrobik enfeksiyon hastalığıdır. Tedavi edilmez ise beyin, sinir, göz ve iç organlarda ciddi hasarlar yaparak ölüme neden olur. Sifilis Treponema
SİFİLİS Frengi; Lues; Sifilis cinsel yolla bulaşan bulaşıcı mikrobik enfeksiyon hastalığıdır. Tedavi edilmez ise beyin, sinir, göz ve iç organlarda ciddi hasarlar yaparak ölüme neden olur. Sifilis Treponema
E. coli; Escherichia coli; E. Coli enfeksiyonu; Escherichia coli O157:H7; EHEC; ETEC; EPEC; EIEC.
 KOLİ BASİLİ E. coli; Escherichia coli; E. Coli enfeksiyonu; Escherichia coli O157:H7; EHEC; ETEC; EPEC; EIEC. E.coli insanların ve hayvanların bağırsaklarında bol miktarda bulunan bir bakteridir. Yüzden
KOLİ BASİLİ E. coli; Escherichia coli; E. Coli enfeksiyonu; Escherichia coli O157:H7; EHEC; ETEC; EPEC; EIEC. E.coli insanların ve hayvanların bağırsaklarında bol miktarda bulunan bir bakteridir. Yüzden
TİFO. Tifo; Paratifo; Enterik Ateş;
 TİFO Tifo; Paratifo; Enterik Ateş; Tifo ve paratifo hastalığı Salmonella bakterisi ile meydana gelen sistemik enfeksiyon hastalıklarıdır. Tifoya Salmonella typhi paratifoya ise Salmonella paratyphi neden
TİFO Tifo; Paratifo; Enterik Ateş; Tifo ve paratifo hastalığı Salmonella bakterisi ile meydana gelen sistemik enfeksiyon hastalıklarıdır. Tifoya Salmonella typhi paratifoya ise Salmonella paratyphi neden
Basilli Dizanteri;Shigella; Şigelloz; Şigella Gastroenteriti; Şigella Enteriti:
 ŞİGELLA Basilli Dizanteri;Shigella; Şigelloz; Şigella Gastroenteriti; Şigella Enteriti: Bağırsakların akut iltihabi hastalığıdır. Şigella bakterileri ile meydana gelir, bu bakteriler nedeniyle ortaya çıkan
ŞİGELLA Basilli Dizanteri;Shigella; Şigelloz; Şigella Gastroenteriti; Şigella Enteriti: Bağırsakların akut iltihabi hastalığıdır. Şigella bakterileri ile meydana gelir, bu bakteriler nedeniyle ortaya çıkan
TİFO. Tifo; Paratifo; Enterik Ateş;
 TİFO Tifo; Paratifo; Enterik Ateş; Tifo ve paratifo hastalığı Salmonella bakterisi ile meydana gelen sistemik enfeksiyon hastalıklarıdır. Tifoya Salmonella typhi paratifoya ise Salmonella paratyphi neden
TİFO Tifo; Paratifo; Enterik Ateş; Tifo ve paratifo hastalığı Salmonella bakterisi ile meydana gelen sistemik enfeksiyon hastalıklarıdır. Tifoya Salmonella typhi paratifoya ise Salmonella paratyphi neden
Su Çiçeği. Suçiçeği Nedir?
 Suçiçeği Nedir? Su çiçeği varisella zoster adı verilen bir virüs tarafından meydana getirilen ateşli bir enfeksiyon hastalığıdır. Varisella zoster virüsü havada 1-2 saat canlı kalan ve çok hızlı çoğalan
Suçiçeği Nedir? Su çiçeği varisella zoster adı verilen bir virüs tarafından meydana getirilen ateşli bir enfeksiyon hastalığıdır. Varisella zoster virüsü havada 1-2 saat canlı kalan ve çok hızlı çoğalan
Son zamanlarda erişkinlerde de giderek artan sıklıkta görülmeye başlanmıştır.
 BOĞMACA Wooping Cough; Pertussis. Bulaşıcı bakteriyel akciğer ve solunum yolları hastalığıdır. Bakteri solunum yollarına yayılarak iltihap, mukus artışı ve tıkanmaya neden olur. Hapşırıl, öksürük ile havadan
BOĞMACA Wooping Cough; Pertussis. Bulaşıcı bakteriyel akciğer ve solunum yolları hastalığıdır. Bakteri solunum yollarına yayılarak iltihap, mukus artışı ve tıkanmaya neden olur. Hapşırıl, öksürük ile havadan
KAWASAKİ HASTALIĞI Kawasaki Sendromu; Mukokütanöz Lenf Nodu Sendromu;
 KAWASAKİ HASTALIĞI Kawasaki Sendromu; Mukokütanöz Lenf Nodu Sendromu; Kawasaki hastalığı sebebi bilinmeyen ateşli çocukluk çağı hastalığıdır. Nadiren ölümcül olur. Hastalık yüksek ateş, boğazda ve dudaklarda
KAWASAKİ HASTALIĞI Kawasaki Sendromu; Mukokütanöz Lenf Nodu Sendromu; Kawasaki hastalığı sebebi bilinmeyen ateşli çocukluk çağı hastalığıdır. Nadiren ölümcül olur. Hastalık yüksek ateş, boğazda ve dudaklarda
Kızamık viral, çok bulaşıcı, döküntüler ile seyreden viral bir enfeksiyon hastalığıdır.
 KIZAMIK Kızamık; Measles; Rubeola; Morbili; Kızamık viral, çok bulaşıcı, döküntüler ile seyreden viral bir enfeksiyon hastalığıdır. Kızamık solunum yoluyla havadan bulaşır, tüm vücuda yayılır. İlk kez
KIZAMIK Kızamık; Measles; Rubeola; Morbili; Kızamık viral, çok bulaşıcı, döküntüler ile seyreden viral bir enfeksiyon hastalığıdır. Kızamık solunum yoluyla havadan bulaşır, tüm vücuda yayılır. İlk kez
KİNOLONLAR SPEKTRUM: CİPROFLOKSAZİN-İV+PO OFLOKSAZİN-İV+PO LEVOFLOKSAZİN-İV+PO NORFLOKSAZİN-PO LOMEFLOKSAZİN-PO ENOKSAZİN-PO SPARFLOKSAZİN-PO
 KİNOLONLAR Bakteriyel DNA girazı inhibe ederek DNA replikasyonunu bozarlar. Geniş spekturumlu bakteriyostatik antibiyotiklerdir. İnsanda kemik gelişimini bozduklarından 18 yaş altında kullanılmazlar. CİPROFLOKSAZİN-İV+PO
KİNOLONLAR Bakteriyel DNA girazı inhibe ederek DNA replikasyonunu bozarlar. Geniş spekturumlu bakteriyostatik antibiyotiklerdir. İnsanda kemik gelişimini bozduklarından 18 yaş altında kullanılmazlar. CİPROFLOKSAZİN-İV+PO
KIZAMIKÇIK. German measles; 3 gün hastalığı; Kızamıkcık belirtileri nelerdir?
 KIZAMIKÇIK German measles; 3 gün hastalığı; Kızamıkcık döküntü ve ateşle seyreden bulaşıcı viral bir hastalıktır. Kızamıkçık aşı ile önlenebilen bir hastalıktır. Kızamıkçık bağışıklık bırakır, geçiren
KIZAMIKÇIK German measles; 3 gün hastalığı; Kızamıkcık döküntü ve ateşle seyreden bulaşıcı viral bir hastalıktır. Kızamıkçık aşı ile önlenebilen bir hastalıktır. Kızamıkçık bağışıklık bırakır, geçiren
T.C. Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu Tüberküloz Daire Başkanlığı VEREM HASTALIĞI
 T.C. Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu Tüberküloz Daire Başkanlığı VEREM HASTALIĞI VEREM (TÜBERKÜLOZ) NEDİR? Verem hastalığı; verem mikrobunun solunum yolu ile alınmasıyla oluşan bulaşıcı bir
T.C. Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu Tüberküloz Daire Başkanlığı VEREM HASTALIĞI VEREM (TÜBERKÜLOZ) NEDİR? Verem hastalığı; verem mikrobunun solunum yolu ile alınmasıyla oluşan bulaşıcı bir
PPD (TÜBERKÜLİN-MANTOX) TESTİ UYGULAMASI. Amaç :PPD testini doğru/ uygun teknikle uygulayarak teşhise yardımcı olmak
 PPD TESTİ PPD (TÜBERKÜLİN-MANTOX) TESTİ UYGULAMASI Amaç :PPD testini doğru/ uygun teknikle uygulayarak teşhise yardımcı olmak A.TEMEL İLKELER 1. Bu protokol; PPD materyalinin uygulanması, test sonucunun
PPD TESTİ PPD (TÜBERKÜLİN-MANTOX) TESTİ UYGULAMASI Amaç :PPD testini doğru/ uygun teknikle uygulayarak teşhise yardımcı olmak A.TEMEL İLKELER 1. Bu protokol; PPD materyalinin uygulanması, test sonucunun
Son zamanlarda erişkinlerde de giderek artan sıklıkta görülmeye başlanmıştır.
 BOĞMACA Wooping Cough; Pertussis. Bulaşıcı bakteriyel akciğer ve solunum yolları hastalığıdır. Bakteri solunum yollarına yayılarak iltihap, mukus artışı ve tıkanmaya neden olur. Hapşırıl, öksürük ile havadan
BOĞMACA Wooping Cough; Pertussis. Bulaşıcı bakteriyel akciğer ve solunum yolları hastalığıdır. Bakteri solunum yollarına yayılarak iltihap, mukus artışı ve tıkanmaya neden olur. Hapşırıl, öksürük ile havadan
Hastalık Hepatit C virüsü taşıyan kişilerden temas yoluyla bulaşır. En çok bulaşma yolu:
 HEPATİT C Non A Non B Hepatit; Hepatit C viral bulaşıcı karaciğer iltihabıdır. Hepatit C virüsü ile meydana gelir, aşısı yoktur. Hepatit C virüsü bulaşırsa büyük oranda kronikleşir. Kronik Hepatit C karaciğer
HEPATİT C Non A Non B Hepatit; Hepatit C viral bulaşıcı karaciğer iltihabıdır. Hepatit C virüsü ile meydana gelir, aşısı yoktur. Hepatit C virüsü bulaşırsa büyük oranda kronikleşir. Kronik Hepatit C karaciğer
HEPATİT B AŞISI HEPATİT B AŞISI HEPATİT B AŞISI KİMLERE YAPILIR? HEPATİT B RİSKİ OLAN KİŞİLER
 HEPATİT B AŞISI HEPATİT B AŞISI Hepatit B aşısı bilinen en etkili aşılardan biridir. Hepati B aşısı inaktif ölü bir aşıdır, aşı içinde hastalık yapacak virus bulunmaz. Hepatit B aşısı 3 doz halinde yapılmalıdır.
HEPATİT B AŞISI HEPATİT B AŞISI Hepatit B aşısı bilinen en etkili aşılardan biridir. Hepati B aşısı inaktif ölü bir aşıdır, aşı içinde hastalık yapacak virus bulunmaz. Hepatit B aşısı 3 doz halinde yapılmalıdır.
Hepatit B virüsü hasta kişilerle temas ile bulaşır. Hasta yada taşıyıcı kişilerin vücut çıkartıları hastalığı taşır. Özellikle:
 HEPATİT B Serum Hepatiti; Hepatit B virüsü ile meydana gelen karaciğer enfeksiyonudur. Hepatit B ye bağlı sarılıkların bir kısmı kronikleşir. Altı aydan uzun süren Hepatit B enfeksiyonu kronikleşmiş kabul
HEPATİT B Serum Hepatiti; Hepatit B virüsü ile meydana gelen karaciğer enfeksiyonudur. Hepatit B ye bağlı sarılıkların bir kısmı kronikleşir. Altı aydan uzun süren Hepatit B enfeksiyonu kronikleşmiş kabul
İDRAR YOLU ENFEKSİYONU
 İDRAR YOLU ENFEKSİYONU Üriner Enfeksiyon; UTİ; İdrar Yolu İltihabı; İdrar yollarının mikrobik enfeksiyon hastalığıdır. Mikroplar idrar yollarına girer, burada çoğalmaya başlar ve iltihaba neden olur. Enfeksiyon
İDRAR YOLU ENFEKSİYONU Üriner Enfeksiyon; UTİ; İdrar Yolu İltihabı; İdrar yollarının mikrobik enfeksiyon hastalığıdır. Mikroplar idrar yollarına girer, burada çoğalmaya başlar ve iltihaba neden olur. Enfeksiyon
Hepatit B virüsü hasta kişilerle temas ile bulaşır. Hasta yada taşıyıcı kişilerin vücut çıkartıları hastalığı taşır. Özellikle:
 HEPATİT B Serum Hepatiti; Hepatit B virüsü ile meydana gelen karaciğer enfeksiyonudur. Hepatit B ye bağlı sarılıkların bir kısmı kronikleşir. Altı aydan uzun süren Hepatit B enfeksiyonu kronikleşmiş kabul
HEPATİT B Serum Hepatiti; Hepatit B virüsü ile meydana gelen karaciğer enfeksiyonudur. Hepatit B ye bağlı sarılıkların bir kısmı kronikleşir. Altı aydan uzun süren Hepatit B enfeksiyonu kronikleşmiş kabul
T.C. Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu Tüberküloz Daire Başkanlığı. VEREM HASTALIĞI ve VEREM HAFTASI
 T.C. Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu Tüberküloz Daire Başkanlığı VEREM HASTALIĞI ve VEREM HAFTASI VEREM EĞİTİM VE PROPAGANDA HAFTASI Geleneksel olarak her yıl Ocak ayının ilk Pazar gününden
T.C. Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu Tüberküloz Daire Başkanlığı VEREM HASTALIĞI ve VEREM HAFTASI VEREM EĞİTİM VE PROPAGANDA HAFTASI Geleneksel olarak her yıl Ocak ayının ilk Pazar gününden
TÜBERKÜLOZ Tüberküloz hastalığı gelişimi için risk faktörleri
 TÜBERKÜLOZ Tüberküloz, Mycobacterium tuberculosis mikrobu ile oluşan bulaşıcı bir hastalıktır. Kişiden kişiye solunum yoluyla bulaşir. Hasta kişilerin öksürmesi, aksırması, hapşurması, konuşması ile havaya
TÜBERKÜLOZ Tüberküloz, Mycobacterium tuberculosis mikrobu ile oluşan bulaşıcı bir hastalıktır. Kişiden kişiye solunum yoluyla bulaşir. Hasta kişilerin öksürmesi, aksırması, hapşurması, konuşması ile havaya
T.C. Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu Tüberküloz Daire Başkanlığı VEREM HASTALIĞI VE VEREM HAFTASI
 T.C. Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu Tüberküloz Daire Başkanlığı VEREM HASTALIĞI VE VEREM HAFTASI VEREM EĞİTİM VE PROPAGANDA HAFTASI Geleneksel olarak her yıl Ocak ayının ilk Pazar gününden
T.C. Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu Tüberküloz Daire Başkanlığı VEREM HASTALIĞI VE VEREM HAFTASI VEREM EĞİTİM VE PROPAGANDA HAFTASI Geleneksel olarak her yıl Ocak ayının ilk Pazar gününden
TİFO. Tifo; Paratifo; Enterik Ateş;
 TİFO Tifo; Paratifo; Enterik Ateş; Tifo ve paratifo hastalığı Salmonella bakterisi ile meydana gelen sistemik enfeksiyon hastalıklarıdır. Tifoya Salmonella typhi paratifoya ise Salmonella paratyphi neden
TİFO Tifo; Paratifo; Enterik Ateş; Tifo ve paratifo hastalığı Salmonella bakterisi ile meydana gelen sistemik enfeksiyon hastalıklarıdır. Tifoya Salmonella typhi paratifoya ise Salmonella paratyphi neden
ENFEKSİYON HASTALIKLARI
 ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
İLTİHABİ BAĞIRSAK HASTALIKLARI
 İLTİHABİ BAĞIRSAK HASTALIKLARI İnflamatuar barsak hastalıkları; İBH; Kron; Crohn s; Ülseratif kolit İltihabi bağırsak hastalıkları bağırsağın iltihaplanması ile seyreden bir gurup hastalıktır. Bu hastalıklarda
İLTİHABİ BAĞIRSAK HASTALIKLARI İnflamatuar barsak hastalıkları; İBH; Kron; Crohn s; Ülseratif kolit İltihabi bağırsak hastalıkları bağırsağın iltihaplanması ile seyreden bir gurup hastalıktır. Bu hastalıklarda
Hepatit Hastalığı Gebelikten Etkilenir mi?
 GEBELİKTE HEPATİT Gebelik ve hepatit Gebelik ve hepatit iki ayrı durumu anlatır. Birincisi gebelik sırasında ortaya çıkan akut hepatit tablosu, ikincisi ise kronik hepatit hastasının gebe kalmasıdır. Her
GEBELİKTE HEPATİT Gebelik ve hepatit Gebelik ve hepatit iki ayrı durumu anlatır. Birincisi gebelik sırasında ortaya çıkan akut hepatit tablosu, ikincisi ise kronik hepatit hastasının gebe kalmasıdır. Her
AKUT BÖBREK YETMEZLİĞİ
 AKUT BÖBREK YETMEZLİĞİ Böbrek Yetmezliği; ABY; Acute Renal Failure; ARF; Böbrek fonksiyonlarının aniden durmasıdır. Böbrekler vücudumuzdaki atık maddeleri kandan süzerek atan ve sıvı dengesini sağlayan
AKUT BÖBREK YETMEZLİĞİ Böbrek Yetmezliği; ABY; Acute Renal Failure; ARF; Böbrek fonksiyonlarının aniden durmasıdır. Böbrekler vücudumuzdaki atık maddeleri kandan süzerek atan ve sıvı dengesini sağlayan
Türkiye'de Yıllara Göre Yeni Verem Hasta Sayıları. 1965 1970 1975 1980 1985 1990 1995 2000 2005 2007 Yıllar
 Verem Haftası etkinlikleri çerçevesinde Akkuş İlçe Sağlık Grup Başkanımız Dr. Mustafa AKDOĞAN 18/01/2010 tarihinde ilçemizde çalışan din adamları ve halka yönelik verem hastalığı ile ilgili çeşitli bilgiler
Verem Haftası etkinlikleri çerçevesinde Akkuş İlçe Sağlık Grup Başkanımız Dr. Mustafa AKDOĞAN 18/01/2010 tarihinde ilçemizde çalışan din adamları ve halka yönelik verem hastalığı ile ilgili çeşitli bilgiler
NEFRİT. Prof. Dr. Tekin AKPOLAT. Genel Bilgiler. Nefrit
 NEFRİT Prof. Dr. Tekin AKPOLAT Genel Bilgiler Böbreğin temel fonksiyonlarından birisi idrar üretmektir. Her 2 böbrekte idrar üretimine yol açan yaklaşık 2 milyon küçük ünite (nefron) vardır. Bir nefron
NEFRİT Prof. Dr. Tekin AKPOLAT Genel Bilgiler Böbreğin temel fonksiyonlarından birisi idrar üretmektir. Her 2 böbrekte idrar üretimine yol açan yaklaşık 2 milyon küçük ünite (nefron) vardır. Bir nefron
KIZAMIKÇIK. German measles; 3 gün hastalığı; Kızamıkcık belirtileri nelerdir?
 KIZAMIKÇIK German measles; 3 gün hastalığı; Kızamıkcık döküntü ve ateşle seyreden bulaşıcı viral bir hastalıktır. Kızamıkçık aşı ile önlenebilen bir hastalıktır. Kızamıkçık bağışıklık bırakır, geçiren
KIZAMIKÇIK German measles; 3 gün hastalığı; Kızamıkcık döküntü ve ateşle seyreden bulaşıcı viral bir hastalıktır. Kızamıkçık aşı ile önlenebilen bir hastalıktır. Kızamıkçık bağışıklık bırakır, geçiren
GRİP. İnfluenza; Flu; Gribin soğuk algınlığından farkı nedir? Grip hastalığı kimler için tehlikelidir?
 GRİP İnfluenza; Flu; Grip solunum yollarının viral bulaşıcı hastalığıdır. Tüm vücudu etkileyen ağır enfeksiyona ve bazen ölüme yol açar. Gripten korunmanın bilinen en etkili yolu aşı olmaktır. Grip virüsü
GRİP İnfluenza; Flu; Grip solunum yollarının viral bulaşıcı hastalığıdır. Tüm vücudu etkileyen ağır enfeksiyona ve bazen ölüme yol açar. Gripten korunmanın bilinen en etkili yolu aşı olmaktır. Grip virüsü
OVER KANSERİ. Yumurtalık kanseri; Over tümörü; Over kanseri neden olur?
 OVER KANSERİ Yumurtalık kanseri; Over tümörü; Over hücrelerinden kaynaklanan kanserdir. Kadınlarda yumurtalıklara over denir. Over ler döllenme için gerekli yumurtaların hazırlandığı ve kadın hormonlarının
OVER KANSERİ Yumurtalık kanseri; Over tümörü; Over hücrelerinden kaynaklanan kanserdir. Kadınlarda yumurtalıklara over denir. Over ler döllenme için gerekli yumurtaların hazırlandığı ve kadın hormonlarının
Hepatit B virüsü hasta kişilerle temas ile bulaşır. Hasta yada taşıyıcı kişilerin vücut çıkartıları hastalığı taşır. Özellikle:
 HEPATİT B Serum Hepatiti; Hepatit B virüsü ile meydana gelen karaciğer enfeksiyonudur. Hepatit B ye bağlı sarılıkların bir kısmı kronikleşir. Altı aydan uzun süren Hepatit B enfeksiyonu kronikleşmiş kabul
HEPATİT B Serum Hepatiti; Hepatit B virüsü ile meydana gelen karaciğer enfeksiyonudur. Hepatit B ye bağlı sarılıkların bir kısmı kronikleşir. Altı aydan uzun süren Hepatit B enfeksiyonu kronikleşmiş kabul
Difteri hastalığının kuluçka süresi 2-5 gündür. Hastalık
 DİFTERİ Difteri; Diphteria; Kuşpalazı; Difteri solunum yolu ile bulaşan çok bulaşıcı bakteriyel bir enfeksiyon hastalığıdır. Hastalık solunum yolu ile bulaşır,hapşırık, öksürük ile havaya karışan mikroplar
DİFTERİ Difteri; Diphteria; Kuşpalazı; Difteri solunum yolu ile bulaşan çok bulaşıcı bakteriyel bir enfeksiyon hastalığıdır. Hastalık solunum yolu ile bulaşır,hapşırık, öksürük ile havaya karışan mikroplar
SAĞLIK ÇALIŞANLARININ ENFEKSİYON RİSKLERİ
 SAĞLIK ÇALIŞANLARININ ENFEKSİYON RİSKLERİ Sağlık hizmeti veren, Doktor Ebe Hemşire Diş hekimi Hemşirelik öğrencileri, risk altındadır Bu personelin enfeksiyon açısından izlemi personel sağlığı ve hastane
SAĞLIK ÇALIŞANLARININ ENFEKSİYON RİSKLERİ Sağlık hizmeti veren, Doktor Ebe Hemşire Diş hekimi Hemşirelik öğrencileri, risk altındadır Bu personelin enfeksiyon açısından izlemi personel sağlığı ve hastane
ENFEKSİYON HASTALIKLARI
 ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
TİFO. Tifo; Paratifo; Enterik Ateş;
 TİFO Tifo; Paratifo; Enterik Ateş; Tifo ve paratifo hastalığı Salmonella bakterisi ile meydana gelen sistemik enfeksiyon hastalıklarıdır. Tifoya Salmonella typhi paratifoya ise Salmonella paratyphi neden
TİFO Tifo; Paratifo; Enterik Ateş; Tifo ve paratifo hastalığı Salmonella bakterisi ile meydana gelen sistemik enfeksiyon hastalıklarıdır. Tifoya Salmonella typhi paratifoya ise Salmonella paratyphi neden
ENFEKSİYON HASTALIKLARI
 ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
BASİLLİ DİZANTERİ (SHİGELLOZİS) (KANLI İSHAL)
 BASİLLİ DİZANTERİ (SHİGELLOZİS) (KANLI İSHAL) TANIMI Shigella türü bakterilerde meydana gelen;karekteristik belirti ve bulguları olan,ilium ve kolonun akut enfeksiyonudur.basilli ve amipli dizanteri olmak
BASİLLİ DİZANTERİ (SHİGELLOZİS) (KANLI İSHAL) TANIMI Shigella türü bakterilerde meydana gelen;karekteristik belirti ve bulguları olan,ilium ve kolonun akut enfeksiyonudur.basilli ve amipli dizanteri olmak
İnfluenza virüsünün yol açtığı hastalıkların ve ölümlerin çoğu yıllık grip aşıları ile önlenebiliyor.
 Her yıl milyonlarca kişiyi etkileyen bir solunum yolu enfeksiyonu olan grip, hastaneye yatışı gerektirecek kadar ağır hastalık tablolarına neden olabiliyor. Grip ve sonrasında gelişen akciğer enfeksiyonları
Her yıl milyonlarca kişiyi etkileyen bir solunum yolu enfeksiyonu olan grip, hastaneye yatışı gerektirecek kadar ağır hastalık tablolarına neden olabiliyor. Grip ve sonrasında gelişen akciğer enfeksiyonları
ENFEKSİYON HASTALIKLARI
 ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
HEPATİT TARAMASI HEPATİT A. Bu testlerle ; Sarılık; Bulaşıcı Sarılık; ANTİ HAV TOTAL, HBs Ag, ANTİ HBs, ANTİ HCV.
 HEPATİT TARAMASI Hepatit taraması sırasında en sık görülen viral hepatitlerin taraması yapılmaktadır. Hepatit Check Up programı aşağıdaki laboratuar testlerini içerir. Testler: ANTİ HAV TOTAL, HBs Ag,
HEPATİT TARAMASI Hepatit taraması sırasında en sık görülen viral hepatitlerin taraması yapılmaktadır. Hepatit Check Up programı aşağıdaki laboratuar testlerini içerir. Testler: ANTİ HAV TOTAL, HBs Ag,
GRİP İSTANBUL SAĞLIK MÜDÜRLÜĞÜ EĞİTİM ŞUBESİ 2008
 GRİP İSTANBUL SAĞLIK MÜDÜRLÜĞÜ EĞİTİM ŞUBESİ 2008 GRİP HAKKINDA BİLMEMİZ GEREKENLER Gribin nasıl bir hastalık olduğunu, Gripten korunmak için neler yapmamız gerektiğini, Grip aşısını ve ne zaman aşı olmamız
GRİP İSTANBUL SAĞLIK MÜDÜRLÜĞÜ EĞİTİM ŞUBESİ 2008 GRİP HAKKINDA BİLMEMİZ GEREKENLER Gribin nasıl bir hastalık olduğunu, Gripten korunmak için neler yapmamız gerektiğini, Grip aşısını ve ne zaman aşı olmamız
ŞARBON. Antrax; Şarbon insana nasıl bulaşır? Şarbon Kimlerde Görülür. Şarbonun Belirtileri Nelerdir?
 ŞARBON Antrax; Şarbon inek, keçi, koyun, manda gibi otçul hayvanların hastalığıdır. Hastalık hayvanlardan insanlara temas ve hayvan ürünleri ile bulaşır. Şarbon hastalığının mikrobu Bacillus antracis denen
ŞARBON Antrax; Şarbon inek, keçi, koyun, manda gibi otçul hayvanların hastalığıdır. Hastalık hayvanlardan insanlara temas ve hayvan ürünleri ile bulaşır. Şarbon hastalığının mikrobu Bacillus antracis denen
Basilli Dizanteri;Shigella; Şigelloz; Şigella Gastroenteriti; Şigella Enteriti:
 ŞİGELLA Basilli Dizanteri;Shigella; Şigelloz; Şigella Gastroenteriti; Şigella Enteriti: Bağırsakların akut iltihabi hastalığıdır. Şigella bakterileri ile meydana gelir, bu bakteriler nedeniyle ortaya çıkan
ŞİGELLA Basilli Dizanteri;Shigella; Şigelloz; Şigella Gastroenteriti; Şigella Enteriti: Bağırsakların akut iltihabi hastalığıdır. Şigella bakterileri ile meydana gelir, bu bakteriler nedeniyle ortaya çıkan
SU ÇİÇEĞİ. Chickenpox; Varicella; Su çiçeği nin belirtileri nelerdir?
 SU ÇİÇEĞİ Chickenpox; Varicella; Su çiçeği çok bulaşıcı viral, döküntülü bir hastalıktır. Çocukluk çağında yada erişkin yaşta görülebilir. Hastalık ateş, ciltte sıvı dolu, kaşıntılı kabarcıklar, halsizlik
SU ÇİÇEĞİ Chickenpox; Varicella; Su çiçeği çok bulaşıcı viral, döküntülü bir hastalıktır. Çocukluk çağında yada erişkin yaşta görülebilir. Hastalık ateş, ciltte sıvı dolu, kaşıntılı kabarcıklar, halsizlik
YUVA, KREŞ VE OKULLARDA İSHAL
 YUVA, KREŞ VE OKULLARDA İSHAL İshalin tanımı çocuğun yaşına ve tuvalet alışkanlığına göre değişir. Genel olarak normalden daha sık ve daha sulu dışkılamaya ishal denir. Birçok bakteri, virüs ve parazitler
YUVA, KREŞ VE OKULLARDA İSHAL İshalin tanımı çocuğun yaşına ve tuvalet alışkanlığına göre değişir. Genel olarak normalden daha sık ve daha sulu dışkılamaya ishal denir. Birçok bakteri, virüs ve parazitler
Crohn s hastalığı; Regional enterit; Kron;
 CROHN HASTALIĞI Crohn s hastalığı; Regional enterit; Kron; Crohn hastalığı kronik iltihabi barsak hastalığıdır. Bağırsak da iltihap, ülser, kanama atakları ile seyreden ciddi iltihaplara neden olur. Ağız
CROHN HASTALIĞI Crohn s hastalığı; Regional enterit; Kron; Crohn hastalığı kronik iltihabi barsak hastalığıdır. Bağırsak da iltihap, ülser, kanama atakları ile seyreden ciddi iltihaplara neden olur. Ağız
HEPATİT TARAMA TESTLERİ
 HEPATİT TARAMA TESTLERİ Hepatit Tarama Testleri (Hepatit Check Up) Hepatit taraması yaptırın, aşı olun, tedavi olun, kendinizi ve sevdiklerinizi koruyun. Hepatitler toplumda hızla yayılan ve kronikleşerek
HEPATİT TARAMA TESTLERİ Hepatit Tarama Testleri (Hepatit Check Up) Hepatit taraması yaptırın, aşı olun, tedavi olun, kendinizi ve sevdiklerinizi koruyun. Hepatitler toplumda hızla yayılan ve kronikleşerek
Çölyak Sprue; Non Tropikal Sprue; Glüten Enteropatisi,
 ÇÖLYAK HASTALIĞI Çölyak Sprue; Non Tropikal Sprue; Glüten Enteropatisi, Çölyak hastalığı sindirim sisteminin otoimmün hastalığıdır. Buğday, arpa gibi tahılların içinde bulunan GLÜTEN maddesine karşı ortaya
ÇÖLYAK HASTALIĞI Çölyak Sprue; Non Tropikal Sprue; Glüten Enteropatisi, Çölyak hastalığı sindirim sisteminin otoimmün hastalığıdır. Buğday, arpa gibi tahılların içinde bulunan GLÜTEN maddesine karşı ortaya
 http://www.enfeksiyonhastaliklari.com Dr. Aydoğan Lermi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji WEB sayfasına hoşgeldiniz enfeksiyon hastalıkları, enfeksiyon hastalıklarının tedavisi testleri ve
http://www.enfeksiyonhastaliklari.com Dr. Aydoğan Lermi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji WEB sayfasına hoşgeldiniz enfeksiyon hastalıkları, enfeksiyon hastalıklarının tedavisi testleri ve
Karaciğer vücudun en büyük organıdır. Vücudun birçok fonksiyonu karaciğer tarafından idare edilir.
 KARACİĞER BİYOPSİSİ Karaciğer biyopsisi karaciğerden küçük bir parçanın alınıp mikroskopta incelenmesi ile hastalıkların karaciğere verdiği zararın tespit edilmesidir. Karaciğer biyopsisi genellikle ince
KARACİĞER BİYOPSİSİ Karaciğer biyopsisi karaciğerden küçük bir parçanın alınıp mikroskopta incelenmesi ile hastalıkların karaciğere verdiği zararın tespit edilmesidir. Karaciğer biyopsisi genellikle ince
Sıcak çarpması sıcak ortama maruz kalma veya sıcak ortamda aşırı aktivite sonucu ortaya çıkar, sıcak çarpmaları için risk faktörleri şunlardır:
 SICAK ÇARPMASI Heat Stroke; Sıcak çarpması sıcak ortama uzun süre maruz kalmak veya sıcak ortamda aşırı aktivite sonucu ortaya çıkan bitkinlik ve koma halidir. Sıcak çarpması çok tehlikeli, ölümcül ve
SICAK ÇARPMASI Heat Stroke; Sıcak çarpması sıcak ortama uzun süre maruz kalmak veya sıcak ortamda aşırı aktivite sonucu ortaya çıkan bitkinlik ve koma halidir. Sıcak çarpması çok tehlikeli, ölümcül ve
Kansız kişilerde görülebilecek belirtileri
 Kansızlık (anemi) kandaki hemoglobin miktarının yaş ve cinsiyete göre kabul edilen değerlerin altında olmasıdır. Bu değerler erişkin erkeklerde 13.5 g/dl, kadınlarda 12 g/dl nin altı kabul edilir. Kansızlığın
Kansızlık (anemi) kandaki hemoglobin miktarının yaş ve cinsiyete göre kabul edilen değerlerin altında olmasıdır. Bu değerler erişkin erkeklerde 13.5 g/dl, kadınlarda 12 g/dl nin altı kabul edilir. Kansızlığın
Akdeniz Anemisi; Cooley s Anemisi; Talasemi Majör; Talasemi Minör;
 TALASEMİ Akdeniz Anemisi; Cooley s Anemisi; Talasemi Majör; Talasemi Minör; Talasemi kırmızı kan hücrelerinin üretimini bozan genetik hastalıklardır. Ülkemizde çok sık görülmektedir. Hastaların kırmızı
TALASEMİ Akdeniz Anemisi; Cooley s Anemisi; Talasemi Majör; Talasemi Minör; Talasemi kırmızı kan hücrelerinin üretimini bozan genetik hastalıklardır. Ülkemizde çok sık görülmektedir. Hastaların kırmızı
Hepatit B ile Yaşamak
 Hepatit B ile Yaşamak NEDİR? Hepatit B, karaciğerin iltihaplanmasına sebep olan, kan yolu ve cinsel ilişkiyle bulaşan bir virüs hastalığıdır. Zaman içerisinde karaciğer hasarlarına ve karaciğer kanseri
Hepatit B ile Yaşamak NEDİR? Hepatit B, karaciğerin iltihaplanmasına sebep olan, kan yolu ve cinsel ilişkiyle bulaşan bir virüs hastalığıdır. Zaman içerisinde karaciğer hasarlarına ve karaciğer kanseri
KADIN VE AİLE SAĞLIĞI HİZMETLERİ İSTANBUL BÜYÜKŞEHİR BELEDİYESİ SAĞLIK VE SOSYAL HİZMETLER DAİRE BAŞKANLIĞI SAĞLIK VE HIFZISSIHHA MÜDÜRLÜĞÜ
 KADIN VE AİLE SAĞLIĞI HİZMETLERİ İSTANBUL BÜYÜKŞEHİR BELEDİYESİ SAĞLIK VE SOSYAL HİZMETLER DAİRE BAŞKANLIĞI SAĞLIK VE HIFZISSIHHA MÜDÜRLÜĞÜ CİNSEL YOLLA BULAŞAN HASTALIKLAR BU EĞİTİMDE NELER PAYLAŞACAĞIZ?
KADIN VE AİLE SAĞLIĞI HİZMETLERİ İSTANBUL BÜYÜKŞEHİR BELEDİYESİ SAĞLIK VE SOSYAL HİZMETLER DAİRE BAŞKANLIĞI SAĞLIK VE HIFZISSIHHA MÜDÜRLÜĞÜ CİNSEL YOLLA BULAŞAN HASTALIKLAR BU EĞİTİMDE NELER PAYLAŞACAĞIZ?
Hastalık Hepatit C virüsü taşıyan kişilerden temas yoluyla bulaşır. En çok bulaşma yolu:
 HEPATİT C Non A Non B Hepatit; Hepatit C viral bulaşıcı karaciğer iltihabıdır. Hepatit C virüsü ile meydana gelir, aşısı yoktur. Hepatit C virüsü bulaşırsa büyük oranda kronikleşir. Kronik Hepatit C karaciğer
HEPATİT C Non A Non B Hepatit; Hepatit C viral bulaşıcı karaciğer iltihabıdır. Hepatit C virüsü ile meydana gelir, aşısı yoktur. Hepatit C virüsü bulaşırsa büyük oranda kronikleşir. Kronik Hepatit C karaciğer
AKUT BÖBREK YETMEZLİĞİ
 AKUT BÖBREK YETMEZLİĞİ Böbrek Yetmezliği; ABY; Acute Renal Failure; ARF; Böbrek fonksiyonlarının aniden durmasıdır. Böbrekler vücudumuzdaki atık maddeleri kandan süzerek atan ve sıvı dengesini sağlayan
AKUT BÖBREK YETMEZLİĞİ Böbrek Yetmezliği; ABY; Acute Renal Failure; ARF; Böbrek fonksiyonlarının aniden durmasıdır. Böbrekler vücudumuzdaki atık maddeleri kandan süzerek atan ve sıvı dengesini sağlayan
Roseola; Roseola İnfantum; Exantem Subitum; Altıncı Hastalık;
 ALTINCI HASTALIK Roseola; Roseola İnfantum; Exantem Subitum; Altıncı Hastalık; Altıncı hastalık viral bulaşıcı enfeksiyon hastalığıdır. Ani başlayan yüksek ateş ve döküntü ile karakterizedir. Hastalık
ALTINCI HASTALIK Roseola; Roseola İnfantum; Exantem Subitum; Altıncı Hastalık; Altıncı hastalık viral bulaşıcı enfeksiyon hastalığıdır. Ani başlayan yüksek ateş ve döküntü ile karakterizedir. Hastalık
SU VE BESİNLER İLE BULAŞAN HASTALIKLAR VE KORUNMA YOLLARI
 SU VE BESİNLER İLE BULAŞAN HASTALIKLAR VE KORUNMA YOLLARI 1 Dersin Amacı: Su ve besinler ile bulaşan hastalıklar ve korunma yolları konusunda bilgi ve tutum kazandırmak. 2 Dersin Öğrenim Hedefleri Su ve
SU VE BESİNLER İLE BULAŞAN HASTALIKLAR VE KORUNMA YOLLARI 1 Dersin Amacı: Su ve besinler ile bulaşan hastalıklar ve korunma yolları konusunda bilgi ve tutum kazandırmak. 2 Dersin Öğrenim Hedefleri Su ve
HEPATİT B, TÜRKİYE İÇİN AIDS TEN DAHA TEHLİKELİ. Dr. Zülkar Dönmez Asil Çelik San. Tic. A.Ş.
 HEPATİT B, TÜRKİYE İÇİN AIDS TEN DAHA TEHLİKELİ BİRLEŞİK METAL-İŞ YAYINLARI Tünel Yolu Cd. No.2 81110 Bostancı - İstanbul Tel: (0216) 380 8590 Faks: (0216) 373 6502 Dr. Zülkar Dönmez Asil Çelik San. Tic.
HEPATİT B, TÜRKİYE İÇİN AIDS TEN DAHA TEHLİKELİ BİRLEŞİK METAL-İŞ YAYINLARI Tünel Yolu Cd. No.2 81110 Bostancı - İstanbul Tel: (0216) 380 8590 Faks: (0216) 373 6502 Dr. Zülkar Dönmez Asil Çelik San. Tic.
Kompleman seviyesinin normal değeri nedir?
 KOMPLEMAN Complement; Kompleman immün sistemin yardımcı proteinleridir, 9 adet proteinden oluşur C1 den C9 a dek adlandırılır. İltihabi reaksiyonlarda yer alır test kanda ve diğer vücut sıvılarında bakılır.
KOMPLEMAN Complement; Kompleman immün sistemin yardımcı proteinleridir, 9 adet proteinden oluşur C1 den C9 a dek adlandırılır. İltihabi reaksiyonlarda yer alır test kanda ve diğer vücut sıvılarında bakılır.
Gıda Zehirlenmeleri. 10,Sınıf Enfeksiyondan Korunma. Gıda Zehirlenmeleri. Gıda Zehirlenmeleri. Gıda Zehirlenmeleri. Gıda Zehirlenmeleri
 10,Sınıf Enfeksiyondan Korunma 17. Hafta ( 05 09 / 01 / 2015 ) BAKTERİLERİN NEDEN OLDUĞU HASTALIKLAR GIDA ZEHİRLENMELERİ Slayt No : 37 Etken ve Bulaşma Yolları Stafilokoklarla oluşan gıda zehirlenmelerinde
10,Sınıf Enfeksiyondan Korunma 17. Hafta ( 05 09 / 01 / 2015 ) BAKTERİLERİN NEDEN OLDUĞU HASTALIKLAR GIDA ZEHİRLENMELERİ Slayt No : 37 Etken ve Bulaşma Yolları Stafilokoklarla oluşan gıda zehirlenmelerinde
Kazanılmış Bağışıklık Eksikliği Sendromu
 AIDS EĞİTİMİ Acquired Immune Deficiency Syndrome Kazanılmış Bağışıklık Eksikliği Sendromu AIDS Tüm Dünyayı Tehdit Ediyor. Tanzanya da AIDS yetimleri AIDS Nedir? AIDS, bulaşıcı ve ölümcül bir hastalıktır.
AIDS EĞİTİMİ Acquired Immune Deficiency Syndrome Kazanılmış Bağışıklık Eksikliği Sendromu AIDS Tüm Dünyayı Tehdit Ediyor. Tanzanya da AIDS yetimleri AIDS Nedir? AIDS, bulaşıcı ve ölümcül bir hastalıktır.
OKUL ÖNCESİ CHECK-UP PROGRAMI
 OKUL ÖNCESİ CHECK-UP PROGRAMI Okul öncesi check-up programı okul çağı çocuklarının başarılarını ve öğrenme kabiliyetlerini etkileyebilecek en sık rastlanan problemlerinin arandığı sağlık taramasıdır. Bu
OKUL ÖNCESİ CHECK-UP PROGRAMI Okul öncesi check-up programı okul çağı çocuklarının başarılarını ve öğrenme kabiliyetlerini etkileyebilecek en sık rastlanan problemlerinin arandığı sağlık taramasıdır. Bu
Hazırlayan: Fadime Kaya Acıbadem Adana Hastanesi Enfeksiyon Kontrol Hemşiresi Hazırlanma Tarihi:
 Hazırlayan: Fadime Kaya Acıbadem Adana Hastanesi Enfeksiyon Kontrol Hemşiresi Hazırlanma Tarihi: 30.06.2018 » İnfluenzanın Tanımı» İnfluenza Bulaş Türleri» İnfluenza Nasıl Bulaşır?» Konak Seçimi» Klinik
Hazırlayan: Fadime Kaya Acıbadem Adana Hastanesi Enfeksiyon Kontrol Hemşiresi Hazırlanma Tarihi: 30.06.2018 » İnfluenzanın Tanımı» İnfluenza Bulaş Türleri» İnfluenza Nasıl Bulaşır?» Konak Seçimi» Klinik
Maymun Çiçek Virüsü (Monkeypox) VEYSEL TAHİROĞLU
 Maymun Çiçek Virüsü (Monkeypox) VEYSEL TAHİROĞLU insanlarda ölümcül hastalığa neden olabilir; her ne kadar genellikle çok daha az ciddi olsa da insan çiçek virüsü hastalığına benzer. Maymun çiçek virüsü
Maymun Çiçek Virüsü (Monkeypox) VEYSEL TAHİROĞLU insanlarda ölümcül hastalığa neden olabilir; her ne kadar genellikle çok daha az ciddi olsa da insan çiçek virüsü hastalığına benzer. Maymun çiçek virüsü
MULTİPL MYELOM VE BÖBREK YETMEZLİĞİ. Dr. Mehmet Gündüz Ankara Üniversitesi Tıp Fakültesi Hematoloji B.D.
 MULTİPL MYELOM VE BÖBREK YETMEZLİĞİ Dr. Mehmet Gündüz Ankara Üniversitesi Tıp Fakültesi Hematoloji B.D. Multipl Myeloma Nedir? Vücuda bakteri veya virusler girdiğinde bazı B-lenfositler plazma hücrelerine
MULTİPL MYELOM VE BÖBREK YETMEZLİĞİ Dr. Mehmet Gündüz Ankara Üniversitesi Tıp Fakültesi Hematoloji B.D. Multipl Myeloma Nedir? Vücuda bakteri veya virusler girdiğinde bazı B-lenfositler plazma hücrelerine
Hepatit B Virüs Testleri: Hepatit serolojisi, Hepatit markırları
 HEPATİT B TESTLERİ Hepatit B Virüs Testleri: Hepatit serolojisi, Hepatit markırları Hepatit B virüs enfeksiyonu insandan insana kan, semen, vücut salgıları ile kolay bulaşan yaygın görülen ve ülkemizde
HEPATİT B TESTLERİ Hepatit B Virüs Testleri: Hepatit serolojisi, Hepatit markırları Hepatit B virüs enfeksiyonu insandan insana kan, semen, vücut salgıları ile kolay bulaşan yaygın görülen ve ülkemizde
ENFEKSİYON HASTALIKLARI
 ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
Bakteriler, virüsler, parazitler, mantarlar gibi pek çok patojen hastalığın oluşmasına neden olur.
 Dr.Armağan HAZAR ZATÜRRE (PNÖMONİ) Zatürre yada tıbbi tanımla pnömoni nedir? Halk arasında zatürre olarak bilinmekte olan hastalık akciğer dokusunun iltihaplanmasıdır. Tedavi edilmediği takdirde ölümcül
Dr.Armağan HAZAR ZATÜRRE (PNÖMONİ) Zatürre yada tıbbi tanımla pnömoni nedir? Halk arasında zatürre olarak bilinmekte olan hastalık akciğer dokusunun iltihaplanmasıdır. Tedavi edilmediği takdirde ölümcül
09/11/2015 BEYAZ KAN HÜCRELERİ. Lökosit ya da akyuvarlar olarak adlandırılan beyaz kan hücresi, kemik iliğinde üretilir.
 BEYAZ KAN HÜCRELERİ Lökosit ya da akyuvarlar olarak adlandırılan beyaz kan hücresi, kemik iliğinde üretilir. 1 Görevleri nelerdir? Bu hücreler vücudu bulaşıcı hastalıklara ve yabancı maddelere karşı korur.
BEYAZ KAN HÜCRELERİ Lökosit ya da akyuvarlar olarak adlandırılan beyaz kan hücresi, kemik iliğinde üretilir. 1 Görevleri nelerdir? Bu hücreler vücudu bulaşıcı hastalıklara ve yabancı maddelere karşı korur.
HİV TESTİ. ELİSA ve Western blot HİV testleri; HİV testi ne için yapılır? ELİSA pozitifliği ne anlama gelir? ELİSA negatifliği ne anlama gelir?
 HİV TESTİ ELİSA ve Western blot HİV testleri; Human immunodeficiency virus yani HİV virüsü kan yoluyla bulaşarak immün sistemin çalışmasını bozar ve AİDS ( Adult İmmune Deficiency Senrome ) denen hastalığa
HİV TESTİ ELİSA ve Western blot HİV testleri; Human immunodeficiency virus yani HİV virüsü kan yoluyla bulaşarak immün sistemin çalışmasını bozar ve AİDS ( Adult İmmune Deficiency Senrome ) denen hastalığa
E. coli; Escherichia coli; E. Coli enfeksiyonu; Escherichia coli O157:H7; EHEC; ETEC; EPEC; EIEC.
 KOLİ BASİLİ E. coli; Escherichia coli; E. Coli enfeksiyonu; Escherichia coli O157:H7; EHEC; ETEC; EPEC; EIEC. E.coli insanların ve hayvanların bağırsaklarında bol miktarda bulunan bir bakteridir. Yüzden
KOLİ BASİLİ E. coli; Escherichia coli; E. Coli enfeksiyonu; Escherichia coli O157:H7; EHEC; ETEC; EPEC; EIEC. E.coli insanların ve hayvanların bağırsaklarında bol miktarda bulunan bir bakteridir. Yüzden
Akut ishal: ani başlar ve kısa sürer, Kronik ishal: birkaç günden uzun sürer, Tekrarlayan ishal: aralıklı olarak iyileşip tekrarlayan ishaldir.
 İSHAL Diare; Enterit; Bir gün içinde üç den fazla sulu yumuşak dışkılama ya ishal denir. Vücuttan su ve tuz kaybı olur. İshal; bebekler, çocuklar ve yaşlılar için çok tehlikeli ve ölümcül olabilir. İshaller:
İSHAL Diare; Enterit; Bir gün içinde üç den fazla sulu yumuşak dışkılama ya ishal denir. Vücuttan su ve tuz kaybı olur. İshal; bebekler, çocuklar ve yaşlılar için çok tehlikeli ve ölümcül olabilir. İshaller:
TÜRKİYE ULUSAL VEREM SAVAŞI DERNEKLERİ FEDERASYONU 71. Verem Eğitim ve Propaganda Haftası
 TÜRKİYE ULUSAL VEREM SAVAŞI DERNEKLERİ FEDERASYONU www.verem.org 71. Verem Eğitim ve Propaganda Haftası VEREM (TÜBERKÜLOZ) NEDİR? Verem, Mycobacterium Tuberculosis denilen bir basille oluşan, tedavi edilmezse
TÜRKİYE ULUSAL VEREM SAVAŞI DERNEKLERİ FEDERASYONU www.verem.org 71. Verem Eğitim ve Propaganda Haftası VEREM (TÜBERKÜLOZ) NEDİR? Verem, Mycobacterium Tuberculosis denilen bir basille oluşan, tedavi edilmezse
LENFATİK VE İMMÜN SİSTEM HANGİ ORGANLARDAN OLUŞUR?
 LENFOMA NEDİR? Lenfoma, diğer grup onkolojik hastalıklar içinde yaşamın uzatılması ve daha kaliteli yaşam sağlanması ve hastaların kurtarılmaları açısından daha fazla başarı elde edilmiş bir hastalıktır.
LENFOMA NEDİR? Lenfoma, diğer grup onkolojik hastalıklar içinde yaşamın uzatılması ve daha kaliteli yaşam sağlanması ve hastaların kurtarılmaları açısından daha fazla başarı elde edilmiş bir hastalıktır.
tabip tarafından yazıldı. Perşembe, 21 Aralık :12 - Son Güncelleme Perşembe, 28 Aralık :58
 Grip nedir? Grip, ya da tıbbi ismiyle influenza, her yıl dünyada yaklaşık 3-5 milyon kişiyi etkileyen, 250-500 bin kişinin ölümüne neden olan influenza virüsünün yol açtığı bir enfeksiyon hastalığıdır.
Grip nedir? Grip, ya da tıbbi ismiyle influenza, her yıl dünyada yaklaşık 3-5 milyon kişiyi etkileyen, 250-500 bin kişinin ölümüne neden olan influenza virüsünün yol açtığı bir enfeksiyon hastalığıdır.
HİV TESTİ. ELİSA ve Western blot HİV testleri; HİV testi ne için yapılır? ELİSA pozitifliği ne anlama gelir? ELİSA negatifliği ne anlama gelir?
 HİV TESTİ ELİSA ve Western blot HİV testleri; Human immunodeficiency virus yani HİV virüsü kan yoluyla bulaşarak immün sistemin çalışmasını bozar ve AİDS ( Adult İmmune Deficiency Senrome ) denen hastalığa
HİV TESTİ ELİSA ve Western blot HİV testleri; Human immunodeficiency virus yani HİV virüsü kan yoluyla bulaşarak immün sistemin çalışmasını bozar ve AİDS ( Adult İmmune Deficiency Senrome ) denen hastalığa
WEİL-FELİX TESTİ NEDİR NASIL YAPILIR? Weil Felix testi Riketsiyozların tanısında kullanılır.
 WEİL FELİX TESTİ WEİL-FELİX TESTİ NEDİR NASIL YAPILIR? Weil Felix testi Riketsiyozların tanısında kullanılır. Riketsiyöz tanısında çapraz reaksiyondan faydalanılır bu nedenle riketsiyaların çapraz reaksiyon
WEİL FELİX TESTİ WEİL-FELİX TESTİ NEDİR NASIL YAPILIR? Weil Felix testi Riketsiyozların tanısında kullanılır. Riketsiyöz tanısında çapraz reaksiyondan faydalanılır bu nedenle riketsiyaların çapraz reaksiyon
Viral Hepatitler. Hepatit A Virus. Viral Hepatitler- Tarihsel Bakış. Hepatit Tipleri. Hepatit A Klinik Özellikler
 Viral Hepatitler- Tarihsel Bakış Viral Hepatitler İnfeksiyöz Viral hepatitler A NANB E Enterik yolla geçen Dr. Ömer Şentürk Serum B D C F, G, TTV,? diğerleri Parenteral yolla geçen Hepatit Tipleri A B
Viral Hepatitler- Tarihsel Bakış Viral Hepatitler İnfeksiyöz Viral hepatitler A NANB E Enterik yolla geçen Dr. Ömer Şentürk Serum B D C F, G, TTV,? diğerleri Parenteral yolla geçen Hepatit Tipleri A B
HEPATİT B AŞISI HEPATİT B TEDAVİSİ. Hepatit B kaparsam ne yapmalıyım?
 HEPATİT B AŞISI Hepatit B den korunmanın en kolay ve güvenilir yolu aşı olmaktır. Hepatit B aşısı oldukça güvenli bir aşıdır. Aşı 6 ay içinde 3 doz olarak yapılmalıdır. Aşı bir kez tutmuş ise ömür boyu
HEPATİT B AŞISI Hepatit B den korunmanın en kolay ve güvenilir yolu aşı olmaktır. Hepatit B aşısı oldukça güvenli bir aşıdır. Aşı 6 ay içinde 3 doz olarak yapılmalıdır. Aşı bir kez tutmuş ise ömür boyu
ENFEKSİYON HASTALIKLARI
 ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
E. coli; Escherichia coli; E. Coli enfeksiyonu; Escherichia coli O157:H7; EHEC; ETEC; EPEC; EIEC.
 KOLİ BASİLİ E. coli; Escherichia coli; E. Coli enfeksiyonu; Escherichia coli O157:H7; EHEC; ETEC; EPEC; EIEC. E.coli insanların ve hayvanların bağırsaklarında bol miktarda bulunan bir bakteridir. Yüzden
KOLİ BASİLİ E. coli; Escherichia coli; E. Coli enfeksiyonu; Escherichia coli O157:H7; EHEC; ETEC; EPEC; EIEC. E.coli insanların ve hayvanların bağırsaklarında bol miktarda bulunan bir bakteridir. Yüzden
Eritema İnfeksiyosum; Fifth Disease; Parvovirus B19;
 BEŞİNCİ HASTALIK Eritema İnfeksiyosum; Fifth Disease; Parvovirus B19; Parvo virüs B 19 adli virüs ile meydana gelen bulaşıcı enfeksiyon hastalığıdır. Eritema İnfeksiyozum yada 5. Hastalık denir. Yüz göğüs
BEŞİNCİ HASTALIK Eritema İnfeksiyosum; Fifth Disease; Parvovirus B19; Parvo virüs B 19 adli virüs ile meydana gelen bulaşıcı enfeksiyon hastalığıdır. Eritema İnfeksiyozum yada 5. Hastalık denir. Yüz göğüs
Vücutta dolaşan akkan sistemidir. Bağışıklığımızı sağlayan hücreler bu sistemle vücuda dağılır.
 HODGKIN LENFOMA HODGKIN LENFOMA NEDİR? Hodgkin lenfoma, lenf sisteminin kötü huylu bir hastalığıdır. Lenf sisteminde genç lenf hücreleri (Hodgkin ve Reed- Sternberg hücreleri) çoğalır ve vücuttaki lenf
HODGKIN LENFOMA HODGKIN LENFOMA NEDİR? Hodgkin lenfoma, lenf sisteminin kötü huylu bir hastalığıdır. Lenf sisteminde genç lenf hücreleri (Hodgkin ve Reed- Sternberg hücreleri) çoğalır ve vücuttaki lenf
Hepatit B virüsü hasta kişilerle temas ile bulaşır. Hasta yada taşıyıcı kişilerin vücut çıkartıları hastalığı taşır. Özellikle:
 HEPATİT B Serum Hepatiti; Hepatit B virüsü ile meydana gelen karaciğer enfeksiyonudur. Hepatit B ye bağlı sarılıkların bir kısmı kronikleşir. Altı aydan uzun süren Hepatit B enfeksiyonu kronikleşmiş kabul
HEPATİT B Serum Hepatiti; Hepatit B virüsü ile meydana gelen karaciğer enfeksiyonudur. Hepatit B ye bağlı sarılıkların bir kısmı kronikleşir. Altı aydan uzun süren Hepatit B enfeksiyonu kronikleşmiş kabul
Meme Kanseri: Uyarıcı işaretler, memede herhangi bir sertlik veya kitle ve meme uçlarından gelen akıntı veya kan.
 Kanserde erken tanı için, vücudumuzun verdiği uyarıcı belirtileri gözlemlemenin, olası risk faktörlerini göz ardı etmemenin önemli olduğunu belirten uzmanlar, kanser oluşumunun önceden yakalanması için
Kanserde erken tanı için, vücudumuzun verdiği uyarıcı belirtileri gözlemlemenin, olası risk faktörlerini göz ardı etmemenin önemli olduğunu belirten uzmanlar, kanser oluşumunun önceden yakalanması için
Epididimo Orşit; Epididymo-orchitis; Testis İltihabı;
 EPİDİDİMİT Epididimo Orşit; Epididymo-orchitis; Testis İltihabı; Testiste yer alan epididim bölgesinin iltihabıdır. Epididim testislerin üzerinde tüp şeklinde uzantıdır ve sperm hücrelerinin saklanmasını
EPİDİDİMİT Epididimo Orşit; Epididymo-orchitis; Testis İltihabı; Testiste yer alan epididim bölgesinin iltihabıdır. Epididim testislerin üzerinde tüp şeklinde uzantıdır ve sperm hücrelerinin saklanmasını
ENFEKSİYON HASTALIKLARI
 ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
ENFEKSİYON HASTALIKLARI
 ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
ENFEKSİYON HASTALIKLARI
 ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
ENFEKSİYON HASTALIKLARI dr aydoğan lermi, Enfeksiyon, enfeksiyon hastalıkları, enfeksiyon uzmanı Enfeksiyon, infectious, enfeksiyon hastalıkları, enfeksiyon uzmanı, Enfeksiyonlu Yara, Nörolojik Hastalıklar,
Koroner Check Up; Coronary risk profile; Koroner kalp hastalıkları risk testi; Lipid profili;
 KORONER RİSK TESTİ Koroner Check Up; Coronary risk profile; Koroner kalp hastalıkları risk testi; Lipid profili; Koroner kalp hastalıklarına yol açan kolesterol ve lipit testleridir. Koroner risk testleri
KORONER RİSK TESTİ Koroner Check Up; Coronary risk profile; Koroner kalp hastalıkları risk testi; Lipid profili; Koroner kalp hastalıklarına yol açan kolesterol ve lipit testleridir. Koroner risk testleri
