Aliye Fügen ÇULLU ÇOKUĞRAŞ İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi
|
|
|
- Bilge Onaral
- 8 yıl önce
- İzleme sayısı:
Transkript
1
2 Editörden Editorial YAYIN KURULU Editör Aliye Fügen ÇULLU ÇOKUĞRAŞ İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi, İstanbul, Türkiye Sevgili meslektaşlarımız, Ömer Faruk BEŞER Sağlık Bakanlığı Okmeydanı Eğitim ve Araştırma Hastanesi, İstanbul, Türkiye Genç Pediatristler, Türkiye nin en köklü pediatri kurumu olan Türk Pediatri Kurumu nun öncülüğünde 2011 yılında genç çocuk hekimleri tarafından kurulmuştur. Günümüze kadar; eğitim, sosyal faaliyetler, özlük hakları, şiddet konularında çalışmalar yürütüp, tüm bu çalışmalarıyla ülkemizdeki genç çocuk hekimlerinin sorunlarının çözümünde öncülük etmişlerdir. Bu bağlamda; olgu sunumları, sempozyumlar, istatistik ve klinik çalışma kursları düzenleyerek bu alandaki büyük boşluğu kapatmışlardır. Organize ettikleri sosyal faaliyetlerde bir araya gelen meslektaşlarımız iş hayatlarındaki motivasyonunu artırmış, birbirlerine her alanda destek olmuşlardır. Bilimsel dergi çıkartmayı karar verdiklerinde alışılagelmişin dışına çıkarak olgu sunumu ve derlemeyi aynı yazıda buluşturmayı amaçladılar. Bu dergiyle ayrıca, genç çocuk hekimlerinin hocalarının danışmanlığında derleme yazabilmeleri de hedeflenmiştir. Yayın hayatına yeni başlayan ve sizlerin çabalarıyla daha da güçleneceğini ümit ettiğimiz dergimize her türlü bilimsel katkınızı beklemekteyiz. Genç çocuk hekimlerimize bugüne kadar bilimsel konularda maddi, manevi desteğini esirgemeyen Türk Pediatri Kurumu nun bu desteğinin devam edeceğini bilmenizi isterim. Editör Yardımcıları ve Yayın Kurulu Mine ÖZDİL İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi, İstanbul, Türkiye Ertuğrul KIYKIM İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi, İstanbul, Türkiye Serhat GÜLER Bezmialem Vakıf Üniversitesi Tıp Fakültesi, İstanbul, Türkiye Adem KARBUZ Sağlık Bakanlığı Okmeydanı Eğitim ve Araştırma Hastanesi, İstanbul, Türkiye Bilimsel Kurul Mehmet VURAL İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi, İstanbul, Türkiye Haluk ÇOKUĞRAŞ İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi, İstanbul, Türkiye Özgür KASAPÇOPUR İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi, İstanbul, Türkiye Nur CANPOLAT İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi, İstanbul, Türkiye Aliye Fügen ÇULLU ÇOKUĞRAŞ İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi Ömer Faruk BEŞER TC Sağlık Bakanlığı Okmeydanı Eğitim ve Araştırma Hastanesi Gül Nihal ÖZDEMİR İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi, İstanbul, Türkiye Emin ÜNÜVAR İstanbul Üniversitesi İstanbul Tıp Fakültesi, İstanbul, Türkiye Burak TATLI İstanbul Üniversitesi İstanbul Tıp Fakültesi, İstanbul, Türkiye Demet DEMİRKOL Koç Üniversitesi Tıp Fakültesi,İstanbul, Türkiye Erhan BAYRAM Şifa Üniversitesi Tıp Fakültesi,İzmir, Türkiye Kaan BOZTUĞ Viyana Üniversitesi Tıp Fakültesi, Viyana, Avusturya
3 Tanıtım ve Organizasyon Hizmetleri İçindekiler Contents Dergi Adı Genç Pediatristler Dergisi İmtiyaz Sahibi ve Genel Yayın Yönetmeni Cengiz TEPE Proje ve Reklam Koordinatörü Seyhan KORKMAZTEPE Grafik Tasarım M. Hakan TALUN Bir Olgu İle Çocuklarda Akciğer Absesine Bakış Adem KARBUZ, Ergin ÇİFTCİ Kronik Granülomatöz Hastalık Ayça KIYKIM, Işıl Berat BARLAN Besin Alerjilerinde Nadir Bir Klinik Prezentasyon; Şok Benzeri Sendromlu Bir Olgu Üzerinden non-ige Besin Alerjilerine Yaklaşım Ömer Faruk BEŞER, Fügen ÇULLU ÇOKUĞRAŞ Reklam ve Halkla İlişkiler Ceyhan KORKMAZ ceyhan@kliniktipdergisi.com Yayın Türü Yerel-Süreli 3 Ayda Bir Yılda 4 Sayı Yönetim Yeri Yunus Emre Mah. 565/2 Sk. No:2/3 Sultangazi - İstanbul Tel: Fax: e-posta: info@kliniktipdergisi.com Yayına Hazırlık Selen Medya Yayıncılık, Tanıtım ve Organizasyon Hizmetleri Baskı B.B. Basım Davutpaşa Cad. Emintaş Matbaacılar Sitesi No: 101/334 Topkapı / İstanbul Tel: Dergimizde yayınlanan yazı, fotoğraf ve çizimlerin sorumluluğu yazarlarına aittir. Kaynak gösterilerek kullanılabilir. Dergimiz Basın Meslek İlkelerine uymaktadır. ISSN: Mart Cilt: 1 Sayı: Hipotonik Sütçocuğunda Klinik ve Etiyolojik Değerlendirme Serhat GÜLER, Burak TATLI Çocukluk Çağında Hiperamonyemiye Yaklaşım Ertuğrul KIYKIM, Ahmet AYDIN Nöroblastom, Evre IVS; Her Zaman İyi Prognozlu Mu? Süheyla OCAK, Hasan Serdar KIHTIR Prematüre Yenidoğanlarda Patent Duktus Arteriyozus: Her Zaman Kapatılmalı Mı? Nasıl Tedavi Edilmeli? Mine ÖZDİL, Mehmet VURAL GENÇ PEDİATRİSTLER DERGİSİ YAZIM KURALLARI Genç Pediatristler Dergisi, Çocuk Sağlığı ve Hastalıkları kapsamına giren her konuda yapılan araştırma, olgu sunumu, derleme, olgu ve editöre mektupları yayınlayarak ülkemizde tıp eğitimi, mezuniyet sonrası eğitim, hasta bakım ve yaşam kalitesini arttırmayı amaçlamaktadır. Yazının şekli Olgu eşliğinde derleme ise; yazının girişinde öncelikle kelime sayısı 1200 ü aşmayan bir olgu sunumu kısmı (giriş+olgu sunumu+tartışma dahil) bulunacak. Ardından olgunun konusu ile 2500 kelimeyi aşmayan derleme kısmı yazılacaktır. Yazının özet kısmı olgu sunumu+derleme kısımlarının tamamını içerip 250 kelimeyi aşmamalıdır. Yazının ayrıca İngilizce özet kısmı da olacaktır. Genç Pediatrisler Dergisi, üç ayda bir olmak üzere yılda 4 sayı olarak yayınlanmaktadır. Yazılar daha önce başka bir dergide yayınlanmamış veya yayınlanmak üzere gönderilmemiş olmalıdır. Herhangi bir kongrede tebliğ edilmiş ise kongrenin tarihi ve yeri belirtilmelidir. Dergide yayınlanan yazıların, tüm bilimsel ve hukuki sorumluluğu yazarlara aittir. Derginin yazı dili Türkçe olup, Türk Dil Kurumu'nun Türkçe sözlüğü veya adresi ayrıca Türk Tıbbi Derneklerinin kendi branşlarına ait terimler sözlüğü esas alınmalıdır. Dergiye yayınlanmak üzere gönderilen yazıların, dergide yayınlanabilmesi için Editör ve Danışma Kurulu tarafından uygun görülmesi gerekir. Yazılarda biçim, anlam ve yazım bakımından gerekli görülen düzeltmeler Editör veya Danışma Kurulu tarafından yapılabilir. Yazılar. PC uyumlu bilgisayarda, standart A4 kağıdının bir yüzüne Microsoft Word programında, iki satır aralıklı olarak, "Times New Roman" karakteri ile 12 punto olarak yazılmalı ve her sayfanın sağ ve sol tarafından 3 er cm boşluk bırakılarak yazılmalıdır. Satırlar her iki yana yaslanmalı, paragraf başı satır başından başlamalıdır. Tablolar aynı programın tablo formatı ile hazırlanmalı, her sayfanın sağ üst köşesi numaralandırılmalıdır. Metin içinde geçen kısaltmalar, kelimenin ilk geçtiği yerde parantez içinde verilmeli ve tüm metin boyunca o kısaltma kullanılmalıdır. Şekil, resim, tablo ve grafikler makalenin yazıldığı Word dosyasının içine, makalede işleniş sırasına uygun olarak numara verilerek, ilgili yerlere yerleştirilmelidir. Şekil, resim, tablo ve grafikler metin içinde geçtiği yerler ilgili cümlenin sonunda belirtilmelidir. Kullanılan kısaltmalar şekil, tablo ve grafik altında açıklanmalıdır ve şekil altı açıklamaları eklenmelidir. Resim/fotoğraflar ayrıca, ayrı birer.jpg veya.gif dosyası olarak (pixel boyutu yaklaşık 500x400, 8 cm. eninde ve 300 çözünürlükte taranarak), sisteme eklenmelidir. Yazılar. Başvuru mektubu, Başlık ve yazarlar sayfası, Türkçe başlık, özet ve anahtar kelimeler, İngilizce başlık, özet ve anahtar kelimeler, Metin bölümleri, Kaynaklar, Şekil- resim ve tablolar şeklinde düzenlenmelidir. Başvuru Mektubu. Yazının tüm yazarlar tarafından okunduğu, onaylandığı ve doğru bir çalışma ürünü olduğu ifade edilmeli ve bu amaçla yazarlar isimlerinin karşılarını imzalamalıdırlar. Ayrıca metinle ilgili tüm yazışmaların yapılacağı kişinin isim, adres, telefon, fax, GSM numaralarını ve e-posta adresini içermelidir. Başlık Sayfası. Yazının başlığı, yazarların ünvan kullanmaksızın açık ad-soyadı ile yazarların ünvanları ve görev yerleri yazılmalıdır. Ayrıca çalışmayı destekleyen fon ve kuruluşlar bu sayfada yer almalıdır. Daha sonraki sayfalar sırası ile diğer bölümleri içermelidir. Özet. Bölümlü, 250 kelimeyi aşmamalı, Türkçe ve İngilizce olmalıdır. Anahtar Kelimeler. 2-5 arası, Türkçe ve İngilizce, olmalıdır. Türkçe anahtar kelimeler Türkiye Bilim Terimleri ne (Kaynak için adresine başvurulmalıdır) ve İngilizce anahtar kelimeler "Medical Subject Headings"e (Kaynak için adresine başvurulmalıdır.) uygun olarak verilmelidir. Metin Bölümleri. Derleme, başyazı, editöre mektup ve tercümelerde yazının gerektirdiği düzen kullanılmalıdır. Kaynaklar. 50'den fazla olmaması önerilmektedir. Kaynaklar, metin içinde geçiş sırasına göre numaralandırılmalı, numaralar parantez içinde olacak şekilde cümle sonunda belirtilmelidir. Kaynak olarak gösterilen makalede bulunan yazar sayısı 6 veya daha az ise tüm yazarlar belirtilmeli, 7 veya daha fazla ise ilk 3 isim yazılıp "ve ark", İngilizce makalelerde "et al" eklenmelidir. Kaynak yazımı için kullanılan format Index Medicus'ta belirtilen şekilde olmalıdır (Bkz: Kişisel deneyimler, basılmamış yayınlar ve tezler kaynak olarak gösterilemez. Kaynakların yazımı için örneklerde (Lütfen noktalama işaretlerine dikkat ediniz) Kaynak örneği; Arvola T, Ruuska T, Keranen J, et al. Rectal bleeding in infancy: clinical, allergological, and microbiological examination. Pediatrics 2006;117: Makale için; Yazarların soyadları ve isimlerinin başharfleri makale ismi, dergi ismi, cilt,yıl,sayı, sayfa no'su belirtilmelidir. Kitap için; Yazarın soyadları ve isimlerinin başharfleri bölüm başlığı, editörünlerin ismi, kitap ismi, kaçıncı baskı olduğu, yayınevi, yıl ve sayfalar belirtilmelidir. Editör ve yazarların aynı olduğu kitaplar için; Yazarların-editörün soyadları ve isimlerinin başharfleri, kitap ismi, bölüm başlığı, kaçıncı baskı olduğu, şehir, yayınevi, yıl ve sayfalar belirtilmelidir.
4 Derleme - Review Genç Pediatristler Dergisi Cilt: 1 Sayı: 1 Mart Bir Olgu İle Çocuklarda Akciğer Absesine Bakış An Overview of Lung Abscess in Children Adem KARBUZ 1, Ergin ÇİFTCİ 2 1 S.B. Okmeydanı Eğitim ve Araştırma Hastanesi, Çocuk Enfeksiyon Hastalıkları 2 Ankara Üniversitesi Tıp Fakültesi, Çocuk Enfeksiyon Bilim Dalı Anahtar Sözcükler: Akciğer absesi, çocuk, tüberkülin cilt testi Tel/phone: karbuzadem@hotmail.com Yazışma Adresleri /Address for Correspondence: S.B. Okmeydanı Eğitim ve Araştırma Hastanesi, Çocuk Enfeksiyon Hastalıkları Keywords: Lung abscess, child, tuberculin skin test Özet Akciğer absesi çocuk hastalarda nadir görülen bir enfeksiyon hastalığıdır. Akciğer parankiminin belli bir bölümünde, nekrotik dokudan oluşan kalın duvarlı kaviter bir lezyondur. Akciğer absesinin gelişiminde aspirasyonun önemli bir rol oynadığı düşünülür. Çoğu akciğer absesinden normalde ağız florasında yer alan anaerob bakterilerin sebep olduğu polimikrobiyal enfeksiyonlar sorumludur. Akciğer absesinin tanısı genellikle akciğerin görüntülenmesi ile konur. Çoğu hastada, akciğer grafisi ile hastalığın tanısı için yeterli olan hava sıvı seviyesi içeren bir kavite gösterilir. Ayırıcı tanıda tüberküloz, kist hidatik hastalığı ve kaviter lezyona neden olan enfeksiyöz olmayan sebepler mutlaka düşünülmelidir. Çocuklarda akciğer absesinin tedavisi tek başına uygun antibiyotiklerin kullanılması ile başarılı bir şekilde gerçekleştirilir. Burada akciğer grafisinde kaviter lezyon saptanan bir olgu sunuldu. Ayırıcı tanı için yapılan incelemelerde tüberkülin cilt testi pozitifliği ilk planda tüberküloz hastalığını akla getirmiş, ancak hastanın takiplerinde, başlanmış olan tedaviye alınan iyi cevap ve diğer araştırmalarla tüberküloz hastalığı dışlanmıştır. Sunulan olgu temelinde çocukluk çağında seyrek görülen akciğer absesi irdelendi. Summary Lung abscess is an infrequent infectious disease in the pediatric population. It is a thick-walled cavity that consist of necrotic tissue in a localized area of lung parenchyma. Aspiration is thought to play a significant role in the development of lung abscesses. Polymicrobial infections caused by anaerobic bacteria that are normally present in the oral flora are responsible in the most lung abscess. The diagnosis of lung abscess usually is made by pulmonary imaging. In most cases chest radiography that demonstrates a lung cavity with an air-fluid level is adequate to define a lung abscess. Differential diagnosis of lung abscess should include tuberculosis, hydatid cyst and noninfectious causes of an apparent cavitary lesion. Treatment of lung abscesses in children is often successful when appropriate antibiotics are used. We reported a case with cavitary lesions in lung parencyhma. Tuberculin skin test positivity has been detected during investigations suggesting mycobacterial infection. The possibility of tuberculosis was considered. But good response was taken with ampiric therapy in the patient's followup and other studies which have led to divergence from tuberculosis disease. The lung abscesses, arely detected in childhood period, were renewed on the basis of presented case. Giriş Akciğer absesi, akciğer parankiminde nekroza yol açan süpüratif enfeksiyon sonucunda meydana gelir. Büyük çapta, genellikle bir tane, kalın duvarlı kavite oluşumu ile karakterizedir (1). Akciğer absesi, çocukluk çağında nadir görülen bir hastalıktır. Günümüzde daha kolay antibiyotiğe ulaşılmasına, ileri tanısal tekniklerde gerçekleşen gelişmelere rağmen halen çocuklarda önemli morbidite nedenidir. Hastalığın erken tanınması ve tedavisi ile komplikasyonların önüne geçilirken, tanıdaki gecikme artmış mortalite yanında ciddi sekellere yol açabilecek cerrahi girişimlere sebep olabilir (2). Hastalığın gelişiminde çeşitli risk faktörleri tanımlanmıştır. Ancak, öncesinde tıbbi hastalığı olmayan ve tamamen sağlıklı olan çocuklarda da akciğer absesi meydana gelebilir. Hastalığa neden olan etken patojenler çoğu zaman tanımlanamasa da, hastalıktan genellikle aerob ve anaerob bak- 1
5 terilerin birlikte bulunduğu polimikrobiyal patojenlerin sorumlu olduğu düşünülür. Akciğer absesinin ayırıcı tanısında; tüberküloz, nekrotizan pnömoni, mantar enfeksiyonları, septik pulmoner emboliler gibi kaviteye neden olabilecek enfeksiyöz, vaskülit ve havayolu hastalığı gibi enfeksiyöz olmayan hastalıklar yer alır. Burada akciğer parankiminde kaviter lezyon saptanan bir hasta sunuldu. Ayırıcı tanıda, hastaya uygulanan tüberkülin cilt testi (TCT) pozitif bulundu. Tüberküloz tanısı için mevcut radyolojik bulguya rağmen TCT pozitifliği, tek başına yeterli bir kriter olarak kabul edilmedi. Başlanan ampirik antibiyotik tedavisine, klinik ve radyolojik olarak çok kısa sürede iyi yanıt alındı. Bu olgu ile çocuk hastalıkları klinik pratiğinde çok sık karşılaşmadığımız akciğer absesi tüm özellikleri ile derlendi. Olgu Altı yaşında kız hasta, öksürük ve ateş yakınması ile hastanemize başvurdu. Öksürük şikayetinin bir hafta önce başladığı, üç gün önce sağlık ocağında üst solunum yolu enfeksiyonu olarak değerlendirilip oral bir antibiyotik verildiği, ancak birkaç gün içinde öksürük yakınmasında artış olduğu ve ateşin eklendiği öğrenildi. Hastanın özgeçmişinde özellik yoktu, soy geçmişinde kardeşi astım tanısı ile takipliydi. Ağırlık ve boy yaşına göre normal sınırlarda idi. Hastanın vital bulgularından vücut sıcaklığı 38 C, solunum sayısı 32/dakika, kalp tepe atımı 130 atım/dakika ve kan basıncı 110/70 mmhg idi. Akciğerlerde dinlemekle sağ tarafta solunum seslerinde azalma ve krepitan raller mevcuttu. Laboratuvar incelemesinde beyaz küresi 13900/mm 3, hemoglobin düzeyi 9,8 gr/dl, trombosit sayısı /mm 3 olup, periferik yaymasında %80 parçalı hakimiyeti saptandı. Eritrosit çökme hızı (EÇH) 66 mm/saat, ve C-reaktif protein (CRP) 124 mg/l olarak tespit edildi. Karaciğer fonksiyon testleri, böbrek fonskiyon testleri ve elektrolitleri normal olarak bulundu. Hastanın posterior anterior akciğer grafisinde; sağ üst kadranda, perihiler bölgeye yakın komşulukta sınırları net olarak seçilebilen, etrafında infiltrasyonun olduğu kaviter alan izlendi (Resim 1). Pnömoni olarak değerlendirilen hastaya seftriakson tedavisi başlandı. Maske ile oksijen ve intravenöz sıvı desteğinde bulunuldu. Hastada yerleşim lokalizasyon ve ayırıcı tanı açısından çekilen bilgisayarlı göğüs tomografisinde sağ akciğer alt lob superior segmentte, paravertebral yerleşimli düzensiz kalın duvarlı kaviter lezyon, kavitenin içerisinde silik hava bronkogramları ve homojen olmayan buzlu cam alanları ve bir santimetreye ulaşan 3-4 adet lenfadenopati görüldü (Resim 2). Göğüs tomografisi sonucunda akciğer absesi düşünülen hastada antibiyotik tedavisi sulbaktam-ampisilin (200 mg/kg/gün 4 dozda) ile değiştirildi. Üç gün içinde ateşi kontrol altına alındı. Akciğer dinleme bulguları geriledi. Hastada kaviter lezyona yönelik yapılan diğer tetkiklerinde; tüberkülin cilt testi (TCT) 16 mm olarak saptandı. Quantiferon testi negatif tespit edildi. Akciğer tuberküloz hastalığına yönelik yapılan aile taramasında anormal bir bulgu elde edilmedi. Üç gün üst üste gönderilen açlık mide sularında (AMS) aside dirençli basil Resim 1. Tanı anında çekilen akciğer grafisi Resim 2. Tanı anında çekilen bilgisayarlı göğüs tomografisinden bir kesit (ADB) ve tüberküloz polimeraz zincir reaksiyonu (PZR) negatif saptandı. Karın ultrasonografik incelemede özellik tespit edilmedi. Echinococcus granulosus için gönderilen indirekt hemaglutinasyon testi negatif bulundu. Antibiyotik tedavisine başlandıktan sekiz gün sonra alınan kontrol tetkiklerinde; beyaz küre sayısı 8790/mm 3, hemoglobin düzeyi 10,9 g/dl, trombosit sayısı /mm 3 olup, EÇH: 18 mm/saat ve CRP 3,04 mg/l olarak tespit edildi. On iki gün sonraki akciğer grafisinde kaviter lezyon kayboldu (Resim 3). Hastanın antibiyotik tedavisi dört haftaya tamamlandı. Tedavi bitiminde çekilen kontrol akciğer grafisinde kaviter lezyon ve infiltrasyon izlenmedi (Resim 4). 2 Tartışma Akciğer absesi, enfekte ve enflamatuvar dokudan oluşan kalın bir duvar ile çevrelenmiş, ortası nekroze ve süpü
6 Resim 3. Tedavinin 12. gününde çekilen akciğer grafisi Resim 4. Tedavi tamamlandıktan sonra çekilen akciğer grafisi ratif olan, akciğer parankiminde bir bölgeye sınırlı, kavite oluşumu ile karakterize bir lezyondur (3). Bazı serilerde, en az 2 cm büyüklüğünde kavitenin bulunması tanı kriteri olarak kabul edilir (4). Benzer bir patolojik süreci tarif eden, ancak yaklaşımın farklı olduğu nekrotizan pnömoni teriminde, akciğerin bitişik alanlarında çok sayıda <2 cm kavite oluşumlarının gözlenmesi bu kriterin önemli olduğunu gösterir (1). Akciğer absesi, antibiyotiklerin klinik kullanıma girmesinden önceki dönemlerde daha fazla görülmüştür. Smith (6), 1934 yılında pediatrik başvuruların yüzde 0,33 ünün akciğer absesi olduğunu bildirirken, Emanuel ve Shulman (7) yıllarında bu oranın yüzde 0,012 ye düştüğünü gözlemlemiştir. Antibiyotik alanında gelişmeler ve bunların klinik pratikte yaygın olarak kullanılmaları, aslında akciğer absesi sıklığını yılda başvuruda yaklaşık 0,7 ye kadar azaltmıştır (8). Çocuk akciğer absesi serilerinde, hastalığın erkek çocuklarda daha sık saptandığı, sıklıkla on yaşın altında tespit edildiği ve çocuklardaki yaş ortalamasının 7-9,5 yaş olarak bulunduğu bildirilmektedir (2, 5, 9). Akciğer absesi çeşitli durumlar göz önüne alınarak sınıflandırılabilir. Ancak en çok kullanılan sınıflandırma, birincil ve ikincil akciğer absesidir. Birincil akciğer absesi, altta yatan tıbbi bir hastalığı olmayan, öncesinde sağlıklı olan sıklıkla da aspirasyona bağlı olarak gelişen abse varlığında kullanılan terminolojidir. İkincil akciğer absesi ise birtakım risk faktörlerine sahip, konjenital veya kazanılmış belli bir tıbbi hastalığı olan kişilerde meydana gelen absedir (10). İkincil akciğer absesinde, aspirasyon riskini artıran yutma bozuklukları, nöbet veya muskuler distrofi gibi nörogelişimsel anormallikler veya akalazya, özofagiyal yapışıklıklar gibi özofagus hareket bozuklukları, nadiren trakeaözofagiyal fistül gözlenebilir. İmmun yetmezlikler (konjenital veya kemoterapi, kortikosteroid gibi sonradan immunsupresyona yol açan durumlar), viral enfeksiyonların sebep olduğu immun sistemin baskılandığı durumlar, kistik fibro, alfa-1 antitripsin eksikliği, anestezi ve diş cerrahisi akciğer absesi gelişimine katkı sağlayan durumlardır (4, 11). Akciğer absesinin gelişiminde en çok üzerinde durulan mekanizma aspirasyondur. Akciğer abselerinin çoğu, aspirasyon pnömonisinin bir komplikasyonu olarak meydana gelen, ağız florasında yer alan anaerobik bakterilerin neden olduğu polimikrobiyal enfeksiyonlardır. Aspirasyon pnömonisine neden olan bakteri ile aspirasyona yatkın olan bireylerde gelişen akciğer absesine yol açan bakteri hemen daima benzerdir (1). Bu durum, hastalığın gelişiminden önce, aspirasyonun varlığını destekler. Yapılan bir çalışmada, sağlıklı bireylerin uyku sırasında %45 inde, hastalığa ikincil gelişen bilinç durum bozukluğu olan hastaların ise %70 inde aspirasyonun gerçekleştiği gösterilmiştir (12). Tükürüğün 1 ml sinin 10 9 veya daha üstü canlı bakteri içerdiği düşünülünce, aspirasyon pnömonisinin bu kadar sık gözlenmemesi, normalde var olan akciğer mukosiliyer temizleme ve savunma mekanizmalarının çok güçlü etkinliğe sahip olması ile açıklanır. Bu mekanizmaların bozulduğu ve aspire edilen miktarların büyük ve sık olduğu durumlarda, özellikle de virülan mikroorganizmalar varlığında, pnömoninin ardından absenin gelişmesi kaçınılmaz olacaktır (1, 4). Bilinen bir hastalığı olmayan hastamızda, akciğer absesi gelişiminden önceki süreçte üst solunum yolu enfeksiyon belirti ve bulguları mevcuttu. Bu durumun abse gelişimine, zemin hazırladığı düşünülebilir. Çünkü viral enfeksiyonlar konağın fagositik savunma mekanizmasını etkileyerek akciğer abse gelişimine katkı sağlayabilir (5). Akciğer absesi, akciğerin tüm loblarında gelişebilir. Eğer aspirasyona ikincil gelişmiş ise, anatomik bölge aspirasyon sırasında hastanın yatar pozisyonda veya ayakta olmasına bağlı olarak değişir. Yatar pozisyonda gerçekleşen akciğer abseleri, üst arka ve alt lobların apikal kısımlarında, ayaktaki hastalarda orta ve tabandaki alt loblarda gelişir. Genellikle aspirasyona bağlı gelişen abseler, sağ ana bronşun trakeadan daha vertikal ayrılması, daha kısa ve daha büyük çapta olması nedeniyle sağ akciğerde olma eğilimindedir (5). Hastamızda sağ alt lob üst kısımda akciğer absesinin gözwww.kliniktipdergisi.com 3
7 lenmesi, uyku sırasında gerçekleşen aspirasyon ile ilişkili olabileceğini düşündürmektedir. Aerobik, anaerobik, mantar ve hatta parazit dahil olmak üzere birçok mikroorganizma akciğer absesine sebep olur. Girişimsel müdahalelerin artması, örneklerin anaerobik kültürlere ekilmesi akciğer absesinden sorumlu etkenlerin saptanma olasılığını %30 lardan %60 lara yükseltmiştir (4, 5). Akciğer absesinin etyolojisinde, hastalığın patogenezinde önemli rol alan aspirasyona paralel olarak, ağız florasında yer alan anareob bakteriler ön planda yer alır. Periodontal hastalık varlığında ağız içinde yer alan anaerobik gram negatif bakterilerin sayısının astronomik rakamlara ulaşması, bu durumun önemli bir risk faktörü olduğunu destekler. Fusobacterium nucleatum, Prevotella melaninogenica ve Finegoldia magna (önceden Peptostreptococcus magnus) sıklıkla izole edilen anaerob patojenlerdir (1) yılları arasında çocuklarda akciğer absesine yol açan patojenler Tablo 1 de (5), birincil ve ikincil akciğer absesi dikkate alınarak yapılan değerlendirmede elde edilen patojenler Tablo 2 de gösterilmiştir (4). Akciğer absesinde klinik bulgular, neden olan etken patojene bağlı olarak değişebilir. Öykü ve klinik bulgular ile pnömoniden ayrılması nadiren mümkün olur. Çoğu hastada, hastaneye yatırılmadan önceki 1-3 hafta boyunca belirtilerin bulunduğu tespit edilir. Birincil akciğer absesinde ateş daima saptanırken, ikincil akciğer absesi saptanan olguların %20 ye yakın bir kısmında ateş bulunmayabilir. Ateş dışında öksürük, pürülan balgamlı öksürük, halsizlik, gece terlemesi, kilo kaybı genellikle bulunan belirtilerdir. Plöretik tipte göğüs ağrısı yaygın olarak gözlenir. Fizik muayenede; takipne, dispne, bölgesel solunum seslerinde azalma ve krepitan raller duyulabilir. Yine ikincil akciğer absesinde, altta yatan hastalık ile ilgili veya abse gelişimine zemin hazırlayan risk faktörlerine ilişkin bulgular da tespit edilebilir (1, 4, 5, 13). Laboratuvar tetkiklerinde sola kaymanın eşlik ettiği lökositoz, EÇH yüksekliği, anemi sıklıkla bildirilen anormalliklerdir. Olguların %10 nundan azında kan kültür pozitifliği saptanır (2, 5). Bronkoskopi sırasında alınan materyalin, ampiyem sıvısının veya girişimsel müdahale sonucunda alınan abse örneğinin hem aerob hem de anaerop kültürü, etkeni saptamada yardımcı olabilir (1). Akciğer absesinin kesin tanısında görüntülemenin çok önemli bir yeri vardır. Tanı genellikle içerisinde hava sıvı seviyesi olan bir kavitenin gözlendiği akciğer grafisi ile konur. Tipik olarak kavitenin duvarı kalın ve düzensiz olup, Tablo yılları arasında akciğer absesine yol açan patojenler (5) Etkenler Olgu sayısı Etkenler Olgu sayısı Etkenler Olgu sayısı Diğer anaeroblar 26 Escherichiacoli 10 Moraxella catarrhalis 3 Staphylococcus aureus 22 Klebsiella 8 Mucor 3 Bacteroides 19 Haemophilus 7 Diğer gram-negatif bakteriler 2 α-hemolytic streptococcus 17 Diğer aerobic streptococci 7 Enterokoklar 2 Streptococcus pneumoniae 15 Streptococcus pyogenes 5 Koagulaz negatif staphylococci 2 Pseudomonas 13 Aspergillus 5 Serratia 1 Peptostreptococcus 12 Candida 4 Eikenella 1 Tablo 2. Akciğer absesinde izole edilen patojenler (4) Sınıflandırma Patojenler Birincil İkincil Akciğer Akciğer Absesi Absesi Aerobik Streptococcus pneumoniae Staphylococcus aureus Gram pozitif Streptococcus pyogenes ++ koklar Streptococcus milleri + Streptococcus viridans Aerobik Pseudomonas aeruginosa Klebsiella pneumoniae + + Gram negatif Moraxella catarrhalis + basiller Acinetobacter türleri Escherichia coli + Salmonella türleri + Anaeroblar Bacteroides + Prevotella species ++ Actinomyces species + Mantarlar Candida albicans + Aspergillus species + 4 etrafında sıklıkla pulmoner infiltrasyon izlenir. Çoğu akciğer absesinde tek bir lob veya segment etkilenir. Hiler bölgede belirgin bir lenfadenopati gözlenmeyebilir veya subakut durumlarda meydana gelir (1, 5). Akciğer absesi olan olguların yaklaşık %20 sinde, erken evrelerde çekilen akciğer grafisi tanı koyduramayabilir (13). Bilgisayarlı tomografi (BT) ile daha küçük veya birden çok abse tanımlanabilir, absenin anatomik yerleşim ve boyutu belirlenir, absenin bitişiğindeki dokuya etkileri değerlendirilebilir, abseye benzer kistik durumlar tespit edilebilir, akciğer grafisinde hava sıvı seviyesinin gözlenmediği organize bir pnömonideki abse tanımlanabilir (5). Ancak BT, tanı için rutinde yapılması gerekli olan bir görüntüleme yöntemi değildir (10). BT ile akciğer absesi nekrotizan pnömoniden ayırt edilir. Nekrotizan pnömonide kontrast tutulumu ve ayrı bir hava sıvı seviyesi bulunmaz (5). Ayrıca BT de görülen genellikle kalın duvar ile çevrili tek bir büyük kaviter lezyon ve beraberinde düzensiz luminal yüzeyler nekrotizan pnömoniden ziyade akciğer absesine özgüdür (10). Akciğer absesinin tanısında kullanılan bir başka yöntem de ultrasonografidir. Ultrasonografik incelemede, süt çocukları ve okul öncesi çocuklarda tomografi için gerekli olabilen sedasyona ihtiyaç yoktur, radyasyona maruziyet yoktur, çoğu pediatrik merkezde kolayca ulaşılabilen ucuz bir yönwww.kliniktipdergisi.com
8 Tablo 3. Kaviter lezyona yol açan hastalıklar Enfeksiyöz Nedenler Enfeksiyöz Olmayan Nedenler Bakteriler Kanserler Genellikle oral anaeroblar Primer/metastatik akciğer kanserleri Septik pulmoner emboliler Pulmoner infarktlar Lemierre sendromu Emboliler Mikobakteriler Vaskulitler Tüberküloz Wegener granulomatozu Mantarlar Havayolu hastalıkları Aspergillus Pulmoner sekestrasyon Parazitler Diğer nedenler Kist hidatik Sarkoidoz temdir, durumu kritik olan hastaların yatağı başında kullanıma imkan verir, hemidiyafram üzerine veya plevraya dayanan abseleri ayırma yeteneğine sahiptir. Doppler ultrasonografik inceleme özellikle pulmoner sekestrasyon olasılığında dolaşımın köken aldığı büyük damarların açıklanmasında yardımcı olabilir. Ayrıca ultrasonografi eşliğinde periferde yerleşen akciğer abselerine müdahale de yapılabilir (4, 14). Akciğer grafisinde görülen kaviter lezyona neden olabilecek enfeksiyöz ve enfeksiyöz olmayan durumlar Tablo 3 de gösterilmiştir. Ülkemiz için tüberküloz ve kist hidatik bunlar arasında önemli yer tutar. Her ikisinde de ince duvarlı bir kavite izlenir. Kavite içerisinde hava sıvı seviyesinin gözlenmesi, üzerine bakteriyel bir enfeksiyonun eklendiğini gösterir. TCT, tüberküloz enfeksiyonunda tarama testi olarak sıklıkla kullanılır. Belli risk faktörleri olan kişilerde TCT pozitifliği, Mycobacterium tuberculosis kompleks ile olası bir enfeksiyonu gösterir. Hastalığa özgü klinik ve radyografik bulguların çocuklarda özgün olmaması, destekleyici olarak TCT pozitifliğini önemli kılar. Ancak TCT testinin önemli oranda yalancı pozitif ve negatif sonuçları olduğu da unutulmamalıdır (15). Kist hidatik hastalığında, kavite içerisinde yüzen membranlar ve kız veziküller nilüfer belirtisi denilen tipik görüntüyü oluşturur. Kist hidatiğin tanısında tipik görünüm ve indirekt hemaglutinasyon testi yardımcı olacaktır (16). Akciğer tüberküloz hastalığının, hastamızın yaş grubunda kaviter lezyon ile ortaya çıkması beklenen bir bulgu değildir. Bu yaş grubunda kavitenin eşlik etmediği birincil akciğer tüberkülozu daha sıklıkla görülmektedir. Ancak yine de TCT pozitifliği dikkate alınıp ileri incelemelerde bulunuldu. Tüberküloz hastalığının dışlanmasında, daha özgün olan quantiferon testinin negatif olması önemli bulundu, bilinen bir tüberküloz temas öyküsünün olmaması ve başlanmış olan ampirik antibakteriyel tedaviye kısa zamanda hem klinik hem de radyolojik iyi yanıt alınması bu hastalıktan uzaklaşılmasına yol açtı. Akciğer absesinde asıl tedavi ampirik parenteral tedavinin hemen başlanmasıdır. Tüm yaş gruplarında, hastaların büyük bir kısmı (%85-90) erkenden başlanan uygun antibiyotik tedavisine iyi yanıt verir. Çok az bir kısmında cerrahi müdahale gerekir (17). Cerrahi müdahale ampiyem, bronkoalveolar hava kaçağı gibi önemli morbidite ve %5-10 oranında mortaliteye neden olmasından dolayı özellikle antibiyotik tedavisine yanıt alınmayan, klinik ve radyolojik kötüleşmesi olan hastalarda uygulanmalıdır (4, 5). Risk faktörü olmayan birincil akciğer absesinde seçilecek ampirik antibiyotikler S. aureus, S. pneumoniae ve üst solunum yollarında normalde bulunan anaerobik bakterileri kapsamalıdır. Bu bağlamda klindamisin, ampisilin-sulbaktam ve tikarsilin-klavulonat kullanılan antibiyotiklerdir. Özellikle altta yatan risk faktörü olan, immunsuprese hastalarda ampirik tedavide gram negatif bakterileri de kapsayacak antibiyotikler tercih edilmelidir. Bu gibi durumlarda sefotaksim klindamisin; piperasilin-tazobaktam; sefazolin, gentamisin ve metronidazol kombinasyonları verilebilecek antibiyotikler arasında yer alabilir (5). Burada tek başına metronidazolun klindamisine karşı bir üstünlüğü olmamakla birlikte, etken patojenler dikkate alındığında antibakteriyel spektrumunun düşük olduğu bile söylenebilir (1). Metronidazolun, çoğu anaerob patojene karşı yüksek oranda etkinliği olmasına karşın, mikroaerofilik streptokoklara ve anaerobik akciğer enfeksiyonlardan sorumlu bazı anaerobik koklara karşı etkinliği yoktur. Bu bakteriler penisiline duyarlı olduğundan penisilin ile kombine tedavileri önerilir (1). Akciğer absesinin tedavisinde kabul görmüş bir tedavi süresi yoktur. Ancak hastaların en az 4-8 hafta tedavi edilmesi önerilir. 1-3 hafta parenteral olarak uygulanmalı, ardından geri kalan süre oral tedavi ile tamamlanmalıdır (1, 4, 13). Başlangıçta seftriakson tedavisi verilen hastamızda akciğer absesi tanısı konulur konulmaz, olası etkenler göz önünde bulundurularak hem anaerob bakterilere hem de streptokok ve metisilin direnci bulunmayan stafilokoklara etkinliği çok iyi olan sulbaktam-ampisilin tedavisine geçildi. Ondört gün parenteral antibiyotik tedavisi alan hastada, iki hafta da oral tedavi verilerek toplamda 4 hafta antibiyotik tedavisi uygulandı. Bu tedavi ile girişimsel bir müdahale gerekmeden başarılı bir sonuç alındı. Girişimsel radyoloji alanındaki gelişmeler, son 20 yıl içerisinde çoğu pediatrik eğitim hastanelerinde akciğer absesine yaklaşımın da değişmesine yol açmıştır. Monaldi (18) tarafından ilk kez 1950 li yıllarda, akciğer absesine yönelik floroskopi altında perkütan tüp yerleştirilmesi bildirilmiş, ancak yüksek mortalite oranı ve standart antibiyotik tedavisindeki sınırlamalar bu girişimin uzun yıllar geri planda kalmasına yol açmıştır li yıllardan itibaren pediatrik hasta grubunda, perifer yerleşimli, büyük boyutlarda akciğer abselerine yönelik BT rehberliğinde uygulanan aspirasyon ile başarılı sonuçlar elde edilmiş, morbidite ve mortalitede azalmalar saptanmıştır (19, 20). Son yıllarda görüntüleme yöntemlerinin rehberliğinde uygulanan aspirasyon veya tüp yerleştirilmesi, hem etkeni tespit etmede yardımcı olmuş hem de daha kısa hastanede yatış süreleri ve daha kısa süreli antibiyotik kullanımına yol açmıştır (4). Çocuk hasta grubunda, komplike olmayan akciğer abselerinde prognoz çok iyidir. Uygun antibiyotik tedavisine 5
9 başlandıktan sonraki birkaç gün içerisinde, klinik olarak kendini iyi hissetme ve ateşte düşme görülür (1). Çoğu hastada belirtilerin tamamen kaybolması ve radyolojik düzelme 3-6 hafta içerisinde gerçekleşir. Mortalite oranı altta yatan hastalığı olan hastalarda daha yüksektir (5). Primer akciğer absesi veya toplum kökenli akciğer absesinde ölüm yaklaşık %2-5 oranında görülür. Sonuç olarak akciğer parankiminde kaviter lezyon saptanan hastaların ayırıcı tanısında, tüberküloz ülkemiz şartları için mutlaka düşünülmelidir. Altta yatan hastalığı olmayan, öncesinde sağlıklı olan hastaların ampirik tedavisinde, hem anaerob hem de gram pozitif bakterilere etkili bir antibiyotik tercih edilmelidir. Son yıllarda girişimsel tedavilerde ortaya çıkan gelişmeler, antibiyotik tedavisine beklenen düzeyde yanıt alınmayan hastalarda başarılı sonuçların almasına yol açmaktadır. Kaynaklar 1. Lorber B. Bacterial Lung Abscess. In:Bennett JE, Dolin R, Blaser MJ. Mandell, Douglas, and Bennett s Principles and Practice of Infectious Diseases 8th edition, Elsevier Saunders,2015: Boloorsaz MR, Khalilzadeh S, Sadeghi SMM. Pediatric Lung Abscess: a Retrospective Review of 22 Cases. Iranian Journal of Pediatric Society.2007;1: Ruffini E, De Petris L, Candelotti P, et al.. Lung abscess in a child secondary to Mycoplasma pneumoniae infection. Pediatr Med Chir. 2014;36: Patradoon-Ho P, Fitzgerald DA. Lung abscess in children. Paediatr Respir Rev. 2007;8: Wheeler JG, Jacobs RF. Complications of Pneumonia. In: Cherry JD, Harrison GJ, Kaplan SL, Steinbach WJ, Hotez PJ. Feigin and Cherry s Textbook of Pediatric Infectious Diseases, 7th edition, Elsevier Saunders, 2014: Smith DT. The diagnosis and treatment of pulmonary abscess in children. JAMA. 1934;103: Emanuel B, Shulman ST. Lung abscess in infants and children. Clin Pediatr. 1995;34: Tan TQ, Seilheimer DK, Kaplan SL. Pediatric lung abscess: clinical management and outcome. Pediatr Infect Dis J. 1995;14: Boloorsaz MR, Khalilzadeh S, Arezoo Niknejad A, et al. Lung Abscess in Children: A 12-Year Study in National Research Institute of Tuberculosis and Lung Disease. Tanaffos. 2004;3: Crum RP, Restrepo R, Altman N. Cavitary lung mass in a febrile child. J Am Osteopath Coll Radiol. 2014; 3: Mishra R, Mishra T, Ratan K, et al. Right upper lobe lung abscess in an infant: A diagnostic dilemma. The Internet Journal of Surgery. 2008;Volume 20 Number Huxley EJ, Viroslav J, Gray WR, et al. Pharyngeal aspiration in normal adults and patients with depressed consciousness. Am J Med. 1978;64: Bekdas M, Goksugur SB, Demircioğlu F, et al. Lung abscess in a child: case report. Global Journal of Medicine and Public Health.2013;2: Lin FC, Chou CW, Chang SC. Differentiating pyopneumothorax and peripheral lung abscess: chest ultrasonography. Am J Med Sci 2004;327: Starke JR. Tuberculosis (Mycobacterium tuberculosis). In: Kliegman RM, Stanton BF, Schor NF, St. Geme III JW. Behrman RE, Nelson Text book of pediatrics. 19 th ed. Elsevier Saunders. 2011: Işıl B, Gülgün D, Recep S, ve ark. Benignkistik ve kaviterakciğer lezyonlari. Toraks Dergisi 2003;4: Uzuner N, Babayiğit A, Cemeroğlu AP, et al. Lung abscess in a child unresponsive to antibiotic therapy. Turkısh Respiratory Journal. 2003;4: Monaldi V. Endocavitary aspiration in the treatment of lung abscess. Chest 1956;29: Ball BS, Bisset GS, Towbin RB. Percutaneous drainage of chest abscesses in children. Radiology 1989;171: Weissberg D. Percutaneous drainage of lung abscess. J Thorac Cardiovasc Surg 1984; 87:
10 Derleme - Review Genç Pediatristler Dergisi Cilt: 1 Sayı: 1 Mart Kronik Granülomatöz Hastalık Chronic Granulomatous Disease Ayça KIYKIM, Işıl Berat BARLAN Marmara Üniversitesi Pendik Eğitim ve Araştırma Hastanesi, Çocuk Sağlığı ve Hastalıkları Anabilim Dalı, Çocuk Allerji ve İmmünoloji Bilim Dalı, İstanbul Anahtar Sözcükler: İmmün yetersizlik, kronik granülomatöz hastalık, NADPH oksidaz Özet Kronik granülomatöz hastalık (KGH), birincil olarak fagositer sistemi etkileyen, nikotinamid adenin dinükleotid fosfat oksidaz (NADPH) sistemindeki kalıtsal bozukluklara bağlı gelişen bir hastalıktır. Tekrarlayan enfeksiyonlar, artmış enflamasyon ve granülom oluşumu temel özellikleridir. Hastaların üçte ikisinde X e bağlı, diğerlerinde otozomal çekinik kalıtım görülür. Erken çocukluk çağından erişkin döneme dek tanı alabilir. Hastalığın ağırlığı NADPH oksidaz aktivitesine bağlıdır. En çok akciğer, karaciğer, deri ve lenf bezleri tutulur. Katalaz pozitif bakteriler ve mantarlar en sık görülen patojenlerdir. Tanı öykü, fizik bakı ve nötrofil fonksiyon testleriyle konur. Antimikrobiyal profilaksi tedavinin temelini oluştururken hematopoetik kök hücre nakli tek küratif seçenektir. Tel/phone: dr_gora@yahoo.com Yazışma Adresleri /Address for Correspondence: Salacak Mahallesi Paşakapısı Sokak No:3 Daire:2 Üsküdar-İst Keywords: Chronic granulomatous disease, immune deficiency, NADPH oxidase Summary Chronic granulomatous disease (CGD) is caused by an inherited defect in the nicotinamid adenine dinucleotide phosphate (NADPH) oxidase enzyme primarily affecting the phagocytes. The characteristic features of the disease include recurrent infections, increased inflammatory response and granuloma formation. The heredity of the disease is X-linked in two third of the patients and autosomal recessive in the remainder. CGD can be diagnosed from early childhood to adulthood. The severity of the disease depends on the residual NADPH oxidase activity. The most affected sites are lungs, liver, skin and lymph nodes. Catalase positive bacteria and fungi are the most frequent pathogens. The diagnosis is based on medical history, physical exam and neutrophil function tests. Whilst the basis of the treatment comprise antimicrobial prophylaxis, hematopoietic stem cell transplantation is the only curative one for present. Olgu Kronik granülomatöz hastalığın farklı klinik yelpazesini gösteren aynı aileden üç olgu sunulmuştur. Birinci olgu 22 yaşında erkek hasta, 1 yaşından itibaren yineleyen ateş yakınmasıyla başvurdu. Üç yaşından itibaren deri abseleri ve pnömoni nedeniyle en az 10 kez hastanede yatış öyküsü vardı. Bunlardan bir tanesinde ampiyem nedeniyle toraks dreni takılmıştı. Onaltı yaşında Nitroblue Tetrazolium (NBT) testi sıfır saptanarak KGH tanısı almış, profilaktik Trimetoprim Sulfometoksazol TMP-SMX ve İnterferon Gamma (IFN-γ) tedavileri başlanmıştı. Fizik bakıda büyüme gelişme geriliği, toraks bilgisayarlı tomografide (BT) bronşektazileri olan, dihidrorodamin (DHR) testinde stimülasyon indeksi (Sİ) 1 saptanan hasta son 1 yıldır yakınmasız izleniyor. İkinci olgu 10 yaşında erkek hasta (1. olgunun kardeşi), öncesinde yakınmasızken son 1 yıldır yüzünde iltihaplı yaralar nedeniyle takibe alındı. Fizik bakıda burun ucunda deride şişlik ve kızarıklık görüldü, bu lezyonun tedaviye rağmen gerilemediği öğrenildi. Tetkiklerinde kan sayımı normal, gammaglobulinlerinde artış saptandı. Kız kardeşinin de deride tekrarlayan abselerinin olduğu ve solunum yetersizliğinden 12 yaşında kaybedildiği öğrenildi. Hastamızın aile öyküsünden dolayı KGH düşünülerek DHR testi çalışıldı, Sİ 8 saptanarak tanı aldı. Burundaki enfekte yaradan alınan sürüntüde S.aureus üredi. Ampisilin sulbaktam tedavisi ile gerilemediğinden steroid tedaviye eklendi, düzelme gözlendi. 3-4 hafta sonra lezyon aynı yerde tekrarladığından metronidazol ve IFN-γ tedaviye eklen- 7
11 di. TMP-SMX ve itrakonazol profilaksileri altında tedavisi halen devam ediyor. Üçüncü olgu 2 yaşında erkek hasta, 6 aydır devam eden öksürük ve 2 aydır sırttta geçmeyen abse nedeniyle başvurdu. Fizik bakıda dinlemekle akciğer sağ tarafta krepitan ralleri ve sağ iliak bölgede 3x3 cm büyüklüğünde abse gözlendi. Ampisilin sulbaktam tedavisi başlandı, abseden alınan kültürde Serratia marcescens üredi, antibiyoterapisi meropenem olarak değiştirildi. Toraks BT de sağ akciğerde üst lob ve orta lob medial segmentte hava bronkogramları içeren konsolide alanlar görüldü (Resim 1). Resim 1. Olgu 3 toraks BT örnekleri Resim 2. Aile ağacı BCG (bacille de Calmette-Guérin) aşısı yapılmış olan hastadan Mycobacterium araştırılmak üzere açlık mide suyundan kültürler alındı, üreme saptanmadı. Tedavi altında ateşi devam eden hastanın tedavisine vankomisin ve sonrasında kaspofungin eklendi. Hastanın DHR testinde Sİ 1.9 ölçüldü. IFN-γ tedaviye eklendi. Yatışının 1. ayında akciğer bulguları tamamen geriledi. TMP-SMX, itrakonazol ve IFNγ profilaksileri ile izlemi devam ediyor. İlk iki olgu kuzen evliliğinden doğan kardeşler olup, son olgu ile de akrabalıkları mevcuttur (Resim 2). Ailede benzer bulgularla kaybedilen kız çocuk olması, hastaların annelerinin DHR testinde Sİ nin normal saptanması nedeniyle otozomal çekinik kalıtım düşünüldü. Her 3 olguda da deri abselerinin görülmesi tanıyı kolaylaştırmakla beraber 1. ve 3. olguda akciğer enfeksiyonlarının ağır seyretmesi ancak 2. olguda 10 yaşına dek herhangi bir yakınma görülmemesi çarpıcıdır. Genetik analizleri henüz sonuçlanmamakla beraber kalıtım şekli ve Sİ lerinin düşük olması nedeniyle p22phox birimini etkileyen mutasyon olduğu düşünülebilir. Burada olguların farklı klinik seyir göstermesi 2. olguda diğerlerine göre yüksek olan DHR testiyle açıklanabilir. Bu test dolaylı yoldan NADPH oksidaz aktivitesini göstermektedir, 1. ve 3. olguda sıfıra yakındır. Rezidüel NADPH oksidaz aktivitesi düşük olanlarda hastalık daha erken yaşta başlamakta ve daha ağır seyretmektedir (1-4). İlk iki olguya tanı konduğunda ailedeki diğer bireyler de sorgulanmış olmasına rağmen 3. olgunun yakınmalarından söz edilmedi ve hasta ağır bir pnömoniyle acil birimimize başvurdu. KGH aslında ülkemizde pek de nadir olmadığından anamnezle beraber iyi bir aile sorgulaması şarttır ve hastaların erken tanı ve tedavi almasına yardımcı olacaktır. Giriş Kronik granülomatöz hastalık; bakteri ve mantarların neden olduğu yaşamı tehdit eden enfeksiyonlar ve granülom oluşumuyla tanımlanan, bağışıklık sisteminin birincil hastalığıdır. Fagositer hücrelerde solunumsal patlamayla süperoksit ve diğer reaktif oksijen ürünlerinin oluşumunu sağlayan NADPH oksidaz enzim kompleksindeki bozukluklar hastalığa neden olur. İlk kez 1950 lerde Bridges ve ark. (1) tarafından Çocukluk çağının ölümcül granülomatöz hastalığı adıyla 4 erkek çocukta tanımlanmış olup, günümüzde erken tanı ve uygun tedavilerle yaşam beklentisi erişkin döneme kaymıştır. Epidemiyoloji ve Genetik Kronik granülomatöz hastalık doğal immün yanıtın bir elemanı olan fagositer hücrelerin NADPH oksidaz enzim sistemindeki bozukluğa bağlı, dünyada de 1 sıklıkta görülen kalıtımsal bir hastalıktır (2-4). Bu enzim sistemi ikisi membrana bağlı gp91phox, p22phox ile sitozolik p47phox, p67phox ve p40phox birimlerinden oluşur. Bunlardan gp91phox CYBB genindeki mutasyonlarla X e bağlı, diğerleri sırasıyla CYBA, NCF-1, NCF-2, NCF-4 gen mutasyonlarıyla otozomal çekinik kalıtılır. Dünyada %65-70 oranla en sık X e bağlı gp91phox mutasyonları görülürken bunu %30 oranda sıklıkla p47phox izler (5,6). Ülkemizdeki akraba evliliği oranlarının yüksek olması nedeniyle otozomal çekinik kalıtım daha sık (%60-70) görülmektedir (7). 8 Patogenez Fagositer hücrelerdeki oksidaz sistemi; NADPH tan moleküler oksijene elektron geçişini, böylece süperoksit ve diğer reaktif oksijen radikallerinin (ROS: reactive oxygen species) oluşumunu sağlar. Hücre içine alınmış mikroorganizmaları yok eden temel mekanizmadır. Bu sistemde katalitik birim gp91phox olup yapısal dengesini yine membranda yer alan p22phox birimi sağlar. Sitozolde yer alan p47phox, p67phox, p40phox ile RAC (Ras-ilişkili C3 botulinum toksin substrat) bu enzim sisteminin düzenleyici alt birimleridir (8,9). Fagositozu takiben sitozolik birimler fosforillenir ve membranda bulunan gp91phox ile p22phox moleküllerinin intrasitoplazmik parçalarına bağlanarak enzimi aktifleştirirler. Bu birleşmeden sonra NADPH tan elektron transferi başlar; flavin ve hem parçalarını takiben moleküler oksijene elektron geçişiyle süperoksit oluşur. Süperoksit dismutaz ile hidrojen peroksite çevrilir, myeloperoksidaz ve klorid varlığında hidrojen peroksitten hipoklorik asit meydana gelir (6). Oksijen tüketimiyle süperoksit ve metabolitlerinin oluşumu solunumsal patlama olarak adlandırılır (10). Bunların sonucunda meydana gelen ürünler ile hücre içi bakteri ve mantarlawww.kliniktipdergisi.com
12 rın öldürülmesi gerçekleşir (6,11,12). NADPH oksidaz enzim kompleksinin herhangi bir bileşenindeki eksiklik kronik granülomatöz hastalığa neden olur. Temel olarak fagositik yanıt bozulsa da Cotugna ve ark. (13) te yayınladıkları makalede B hücre yanıtlarının da etkilendiğini göstermişlerdir. Kronik granülomatöz hastalık tanılı 10 hasta, 13 sağlıklı ve 4 taşıyıcı kontrol ile karşılaştırılmış ve hastalarda bellek B hücreleri daha düşük bulunmuştur. B hücrelerinin fonksiyonel yanıtları incelendiğinde yine hastalarda B hücre proliferasyonu ve kızamık antikoru salgılayan bellek B hücrelerinin kontrole göre anlamlı düşük olduğu saptanmıştır. Taşıyıcı annelerde de kontrole göre kısmi yanıt gösterilmiştir. NADPH oksidazın B hücrelerini nasıl etkilediği tam olarak çözülememekle beraber kronik granülomatöz hastalık tanısı alanların bu açıdan da değerlendirilmesi gerekmektedir. Klinik Gidiş Kronik granülomatöz hastalık klasik olarak tekrarlayan ciddi bakteriyel ve mantar enfeksiyonlarıyla kendini gösterir. X e bağlı kalıtılan formda hastalık daha erken yaşta başlar ve daha ağır seyreder (9). Tersine p47phox mutasyonları erişkin yaşa dek tanı almayabilir. En sık görülen mikroorganizmalar katalaz pozitif bakteriler; Staphylococcus aureus, Burkholderia cepacia, Serratia marcescens ve mantarlardan Aspergillus tur (9). Diğer etkenler Salmonella, Nocardia ve Chromobacterium olup endemik olduğu bölgelerde tüberküloz da önemli bir sorun oluşturmaktadır. Akciğerler, deri, lenf düğümleri ve karaciğer enfeksiyonların sık görüldüğü alanlardır. Osteomyelit ve perianal abseler de hastalık seyrinde görülebilir (6,9). TMP-SMX tedavisinin bu hastalarda profilaktik olarak kullanılmaya başlanmasıyla enfeksiyöz komplikasyonlar azalmıştır. Özellikle 2 yaş altında S.marcescens e bağlı osteomyelit ve yumuşak doku enfeksiyonu görülebilir. Bakteriyel enfeksiyonlarda sıklıkla ateş, lökositoz ve sedimantasyon hızında artış gözlenirken fungal enfeksiyonlar daha sessiz seyreder ve bu hastalarda en önemli mortalite nedenidir. İtrakonazol profilaksisi ve yeni kuşak azollerle fungal enfeksiyonların sıklık ve mortalitesi eskiye göre azalmıştır (9). Aspergillus en sık görülen fungal etkendir ve akciğer en sık tutulan organdır (14,15). Hastalar hafif bulgularla seyrettiğinden her zaman şüpheci olunmalıdır. Bir Aspergillus hücre duvarı göstergesi olan galaktomannanın duyarlılığı ve özgüllüğü hematolojik malignitesi olanlarda oldukça yüksek iken KGH de tanıda aynı ölçüde yardımcı değildir. Hastaların antifungal profilaksi alıyor olmaları buna neden olabilir (15-17). Aspergillus nidulans ın gösterilmesi KGH lehine önemli bir kanıttır, özellikle antifungal profilaksi alanlarda görülür. Antifungal tedaviye oldukça dirençli olduğundan tedavisinde cerrahi önemli bir yer alır (18-20). Kronik granülomatöz hastalıkta lokalize BCG enfeksiyonları görülebilir. Rutin aşılamanın yapıldığı ülkemizde bu bulgunun saptanması hem KGH hem ağır kombine immün yetersizliklerin erken tanısında uyarıcı olmalıdır. Tüberküloz ülkemizde önemli bir sağlık sorunu olduğundan ve KGH de de görülen granülomlarla karışabileceğinden, atipik seyreden tüberküloz olgularında KGH ayırıcı tanıda düşünülmelidir. Barış ve ark. (7) yayınladıkları 9 olgudan 4 ünde, Köker ve ark. (21) ise 89 olgudan 13 ünde tüberküloz bildirmiştir. Kronik granülomatöz hastalıkta artmış enflamasyon ve otoimmünite enfeksiyon dışı komplikasyonlardır. Antimikrobiyal tedavilerdeki gelişmelerle hastaların sağkalım süresi uzamış ve enfeksiyon dışı komplikasyonların görülme sıklığı artmıştır (22). Granülom oluşumu hastalığa adını da veren oldukça özgün bir bulgudur, bununla beraber tüberküloz, sarkoidoz gibi hastalıklarda da görülebilir. Tam olarak mekanizması aydınlatılamamakla beraber olasılıkla uygunsuz enflamasyon sonucu olmaktadır (23,24). Granülomlar gastrointestinal ve genitoüriner sistemlerde darlığa neden olabilir ve sıklıkla patojen organizma saptanamaz. Steroid tedavisine genelde iyi yanıt verir (25,26). Enfeksiyon dışı bulgular en sık gastrointestinal sistemde görülür. Enflamatuar barsak hastalığıyla karışabilir, karın ağrısı, diyare ve kanlı dışkılama saptanabilir. Darlık en çok mide çıkışında görülür (27,28). Oküler tutulum hem hastalarda hem de taşıyıcı annelerde görülebilir. Koryoretinit, üveit göz bulguları arasındadır (27). Akciğerin enfeksiyon dışı tutulumunda granülomlar, interstisyel akciğer hastalığı ve fibrozis görülür (27). Granülomların yaygınlığı ve hastalığın erken yaşta başlaması sarkoidozdan ayırt edici özellikleridir (26). KGH de otoimmünite antifosfolipit sendrom, artrit, hepatit, aftöz stomatit, idiyopatik trombositopeni, perikardiyal efüzyon gibi geniş bir yelpazeyi içerir (7,29,30). Taşıyıcılarda da lupus benzeri deri lezyonları, fotosensitivite, aftöz stomatit, idiyopatik trombositopenik purpura görülebileceği unutulmamalıdır (31,32). Tanı Kronik granülomatöz hastalık şüphesi olan olgularda tanı fagositer hücrelerde yetersiz ROS üretiminin gösterilmesi ile konur. Günümüzde NBT ve akım sitometride DHR 1,2,3) testleri kolaylıkla uygulanan ve tanısal değeri yüksek testlerdir. DHR testi ile X e bağlı veya otozomal kalıtım ayırtedilebilir, gp91phox taşıyıcıları gösterilebilir (33). NBT süperoksit ile siyah renkli formazana indirgenen sarı bir boyadır. Hastalarda formazan birikimi görülmez veya çok az miktardadır. DHR ise hücre içine girer ve uyarılmış hücrede rodamine oksitlenerek parlak floresans verir. Bu oksidasyon tepkimesi peroksidaz bağımlıdır ve myeloperoksidaz aktivitesinden etkilenir. Bu nedenle myeloperoksidaz eksikliği olanlarda da KGH ye benzer şekilde negatif sonuç görülebileceğinden test yanlış yorumlanabilir (33-35). Uyarılmış ve uyarılmamış hücrelerdeki ortalama floresans yoğunluğunun oranları alınarak Sİ hesaplanır. SI hastalarda kontrole göre düşüktür, taşıyıcı annelerde ise sağlam X kromozomundaki normal aktivite nedeniyle bimodal görünüm oluşur. Tanısal testleri takiben immünoblot veya moleküler sekanslama ile genotip saptanabilir (7). 9
13 Tedavi Kronik granülomatöz hastalıkta erken tanıyı takiben antimikrobiyal profilaksi, enfeksiyonların agresif ve hızlı bir şekilde tedavisi, interferon gamma ve gerektiğinde cerrahi, tedavinin temel taşlarıdır. Hematopoetik kök hücre nakli tek küratif tedavi olup, gen tedavisi uygun vericisi olmayanlarda umut vadetmektedir. Antimikrobiyal profilaksi; antibakteriyel (TMP-SMX), antifungal (itrakonazol) ve IFN-γ tedavilerini içerir. TMP- SMX bu hastalarda en sık görülen bakterileri kapsamakta, enfeksiyonların sayı ve şiddetini azaltmaktadır (36). Itrakonazol ise gerek Aspergillus etkinliği, gerek yan etkilerinin az olması sebebiyle antifungal profilakside tercih edilmektedir (37). Itrakonazole dirençli antifungal enfeksiyonlarda vorikonazol, posakonazol ve kaspofungin kullanılabilir (38). IFNγ, makrofajların oksidatif ve antimikrobiyal etkinliğini düzenleyen, polimorfonükleer lökositlerde oksidatif patlamayı arttıran önemli bir sitokindir. Çift kör plasebo kontrollü çalışmalarda KGH de etkin olduğu gösterilmiştir (39). Pahalı olması, miyalji, ateş, iritabilite gibi yan etkiler gözlenmesi, her hastada yanıt alınamaması nedeniyle özellikle Avrupa ülkelerinde daha az tercih edilmektedir. Filiz ve ark. (40) 2013 te yayınladığı çok merkezli çalışmada hastaların %60 ının IFN-γ tedavisi aldığı gözlenmiştir. Tedavi alanlarda almayanlara göre aspergillozis, organ absesi ve granülom oluşumunun daha az görüldüğü saptanmıştır. Yaşamı tehdit eden enfeksiyonlar hastalığın seyrinde görülebilir. Erken ve doğru tedavi için uygun görüntüleme yöntemleri ile patojen organizmayı belirlemek için mikrobiyolojik örneklemeler alınmalıdır. Özellikle abselerin tedavisinde cerrahi yaklaşım gerekebilir (18). Pnömoni için uygun mikrobiyolojik örnekler alındıktan sonra intravenöz TMP-SMX a ek olarak meropenem veya florokinolon grubu ve antifungal vorikonazol kültürler sonuçlanana dek ampirik başlanabilir. Enflamatuar komplikasyonların tedavisinde steroidler halen ilk seçenektir (22). Dirençli granülomlarda diğer immünsüpresif ilaçlar da kullanılabilir ancak bununla ilgili kanıt düzeyi yüksek yeterli çalışma yoktur. Cerrahi girişim de bazı olgularda yardımcı olabilir. Hematopoetik kök hücre nakli KGH de tek küratif tedavidir. Antimikrobiyal profilaksilere rağmen mortalite yılda %2-5 oranda görülür (9). Prognoz NADPH oksidaz aktivitesi olmayanlarda daha kötüdür (4) yılları arasında tam doz myeloablatif rejimle HLA (human leukocyte antigen) uyumlu akraba vericiden yapılan nakillerde sağkalım oranı %85 tir. Güngör ve ark. (41) 2014 te yayınladıkları çalışmada; yüksek riskli 56 KGH tanılı hastaya uygulanan düşük yoğunluklu rejimle HLA uygun vericiden yapılan nakillerde sağkalım oranı %93 olarak bildirilmiştir. Kök hücre nakli bu hastalarda halen tartışılmakla beraber günümüzde endikasyonları şunlardır: bir veya birden fazla yaşamı tehdit eden enfeksiyon, antimikrobiyal profilaksiye uyumsuzluk veya steroide bağımlı otoenflamasyon (42). Özellikle adolesan ve genç yetişkinlerde transplantasyon ilişkili ölüm oranı yüksektir (43). Gen tedavisi KGH ye ilk olarak A.B.D de kemoterapisiz denenmiş ancak uzun dönem yarar sağlamamıştır (44). Grez ve ark. (45) ise engrafmandan kısa süre sonra dolaşan nötrofillerde NADPH oksidaz aktivitesi gösterebilmiş ancak klinik yarar yine kısa süreli olmuştur. Gammaretroviral vektörle tedavi edilen 2 hastada myelodisplazi gözlenmiştir (46). Son olarak gen tedavisinin etkinlik ve güvenliğini arttırmaya yönelik yeni lentiviral vektör geliştirilmiş olup uzun dönem kür için ümit vadetmektedir (47). Kaynaklar 1. Berendes H, Bridges RA, Good RA. A fatal granulomatosus of childhood: the clinical study of a new syndrome. Minn Med. 1957;40(5): Roos D, Kuijpers TW, Curnutte JT. Chronic granulomatous disease. In: Ochs HD, Smith CIE, Puck JM, editors. Primary immunodeficiency diseases. 2nd ed. New York: Oxford University Press; p Roos D, Kuhns DB, Maddalena A, et al. Hematologically important mutations: X-linked chronic granulomatous disease (third update). Blood Cells Mol Dis 2010;45: Kuhns DB, Alvord WG, Heller T, et al. Residual NADPH oxidase and survival in chronic granulomatous disease. N Engl J Med 2010;363: Meischl C, Roos D. The molecular basis of chronic granulomatous disease. Springer Semin Immunopathol 1998;19(4): Segal BH, Leto TL, Gallin JI, et al. Genetic, biochemical and clinical features of chronic granulomatous disease. Medicine 2000;79: Köker MY, Camcıoğlu Y, van Leeuwen K, et al. Clinical, functional, and genetic characterization of chronic granulomatous disease in 89 Turkish patients. J Allergy Clin Immunol. 2013;132(5): Lambeth JD. NOX enzymes and the biology of reactive oxygen. Nat Rev Immunol 2004;4: Winkelstein JA, Marino MC, Johnston RB Jr, et al. Chronic granulomatous disease. Report on a national registry of 368 patients. Medicine (Baltimore) 2000;79: Reeves EP, Lu H, Jacobs HL, et al. Killing activity of neutrophils is mediated through activation of proteases by K+ flux. Nature. 2002;416(6878): Stasia MJ, Li XJ. Genetics and immunopathology of chronic granulomatous disease. Semin Immunopathol 2008;30: de Oliveira-Junior EB, Bustamante J, Newburger PE, et al. The human NADPH oxidase: primary and secondary defects impairing the respiratory burst function and the microbicidal ability of phagocytes. Scand J Immunol 2011;73: Cotugno N, Finocchi A, Cagigi A, et al. Defective B-cell proliferation and maintenance of long-term memory in patients with chronic granulomatous disease. J Allergy Clin Immunol Aug 29. pii: S (14) doi: /j.jaci [Epub ahead of print] 14. Beaute J, Obenga G, Le Mignot L, et al. Epidemiology and outcome of invasive fungal diseases in patients with chronic granulomatous disease: a multicenter study in France. Pediatr Infect Dis J 2011;30: Blumental S, Mouy R, Mahlaoui N, et al. Invasive mold infections in chronic granulomatous disease: a 25-year retrospective survey. Clin Infect Dis 2011;53:e159 e Verweij PE, Weemaes CM, Curfs JH, et al. Failure to detect circulating Aspergillus markers in a patient with chronic granulomatous disease and invasive aspergillosis. J Clin Microbiol 2000;38: Marr KA, Laverdiere M, Gugel A, et al. Antifungal therapy decreases sensitivity of the Aspergillus galactomannan enzyme immunoassay. Clin Infect Dis 2005;40:
14 18. Segal BH, DeCarlo ES, Kwon-Chung KJ, et al. Aspergillus nidulans infection in chronic granulomatous disease. Medicine 1998;77: Dotis J, Roilides E. Osteomyelitis due to Aspergillus spp. in patients with chronic granulomatous disease: comparison of Aspergillus nidulans and Aspergillus fumigatus. Int J Infect Dis 2004;8: Segal BH, Romani LR. Invasive aspergillosis in chronic granulomatous disease. Med Mycol 2009;47 (suppl. 1):S Barış S, Özen A, Kıykım A, et al. Kronik granülomatöz hastalıklı olgularımızın değerlendirilmesi. Asthma Allergy Immunol 2014;12: Holland SM. Chronic granulomatous disease. Clin Rev Allergy Immunol 2010;38: Rosenzweig SD. Chronic granulomatous disease: complications and management. Expert Rev Clin Immunol 2009;5: Schappi MG, Jaquet V, Belli DC, et al. Hyperinflammation in chronic granulomatous disease and anti-inflammatory role of the phagocyte NADPH oxidase. Semin Immunopathol 2008;30: Chin TW, Stiehm ER, Falloon J, et al. Corticosteroids in treatment of obstructive lesions of chronic granulomatous disease. J Pediatr. 1987;111(3): Levine S, Smith VV, Malone M, et al. Histopathological features of chronic granulomatous disease (CGD) in childhood. Histopathology. 2005;47(5): Magnani A, Brosselin P, Beauté J, et al. Inflammatory manifestations in a single-center cohort of patients with chronic granulomatous disease. J Allergy Clin Immunol. 2014;134(3): Johnson FE, Humbert JR, Kuzela DC, et al. Gastric outlet obstruction due to X-linked chronic granulomatous disease. Surgery. 1975;78(2): De Ravin SS, Naumann N, Cowen EW, et al. Chronic granulomatous disease as a risk factor for autoimmune disease. J Allergy Clin Immunol. 2008;122(6): Barış S, Çağan HH, Kıykım A, ve ark. Kronik granülomatöz hastalık: Her zaman infeksiyonla ilişkili midir? Asthma Allergy Immunol 2012;10: Cale CM, Morton L, Goldblatt D. Cutaneous and other lupus-like symptoms in carriers of X-linked chronic granulomatous disease: incidence and autoimmune serology. Clin Exp Immunol. 2007;148(1): Matsuura R, Kagosaki Y, Tanaka Y, et al. A female case of chronic granulomatous disease (CGD) associated with chronic idiopathic thrombocytopenic purpura. Hiroshima J Med Sci. 1980;29(2): Vowells SJ, Fleisher TA, Sekhsaria S, et al. Genotype-dependent variability in flow cytometric evaluation of reduced nicotinamide adenine dinucleotide phosphate oxidase function in patients with chronic granulomatous disease. J Pediatr. 1996;128(1): Roos D, de Boer M. Molecular diagnosis of chronic granulomatous disease. Clin Exp Immunol. 2014;175(2): Mauch L, Lun A, O Gorman MRG et al. Chronic granulomatous disease (CGD) and complete myeloperoxidase deficiency both yield strongly reduced dihydrorhodamine 123 test signals but can be easily discerned in routine testing for CGD. Clin Chem 2007;53: Margolis DM, Melnick DA, Alling DW, et al. Trimethoprim-sulfamethoxazole prophylaxis in the management of chronic granulomatous disease. J Infect Dis. 1990;162(3): Gallin JI, Alling DW, Malech HL, et al. Itraconazole to prevent fungal infections in chronic granulomatous disease. N Engl J Med. 2003;348(24): Segal BH, Barnhart LA, Anderson VL, et al. Posaconazole as salvage therapy in patients with chronic granulomatous disease and invasive filamentous fungal infection. Clin Infect Dis. 2005;40(11): Marciano BE, Wesley R, De Carlo ES, et al. Long-term interferongamma therapy for patients with chronic granulomatous disease. Clin Infect Dis. 2004;39(5): Filiz S, Kocacık Uygun DF, Sanal Ö, ve ark. Ülkemizde kronik granülomatöz hastalık tanılı olguların demografik verileri ve interferongama tedavisi öncesi ve sonrası klinik verilerinin karşılaştırılması. Asthma Allergy Immunol 2013;11: Güngör T, Teira P, Slatter M, et al. Reduced-intensity conditioning and HLA-matched haemopoietic stem-cell transplantation in patients with chronic granulomatous disease: a prospective multicentre study. Lancet. 2014;383(9915): Seger RA. Advances in the diagnosis and treatment of chronic granulomatous disease. Curr Opin Hematol 2011;18: Seger RA, Gungor T, Belohradsky BH, et al. Treatment of chronic granulomatous disease with myeloablative conditioning and an unmodified hemopoietic allograft: a survey of the European experience, Blood 2002;100: Malech HL, Maples PB, Whiting-Theobald N, et al. Prolonged production of NADPH oxidase-corrected granulocytes after gene therapy of chronic granulomatous disease. Proc Natl Acad Sci U S A 1997;94(22): Grez M, Reichenbach J, Schwable J, et al. Gene therapy of chronic granulomatous disease: the engraftment dilemma. Mol Ther 2011;19(1): Stein S, Ott MG, Schultze-Strasser S, et al. Genomic instability and myelodysplasia with monosomy 7 consequent to EVI1 activation after gene therapy for chronic granulomatous disease. Nat Med 2010;16(2): Santilli G, Almarza E, Brendel C, et al. Biochemical correction of X-CGD by a novel chimeric promoter regulating high levels of transgene expression in myeloid cells. Mol Ther 2011;19(1):
15 Derleme - Review Genç Pediatristler Dergisi Cilt: 1 Sayı: 1 Mart Besin Alerjilerinde Nadir Bir Klinik Prezentasyon; Şok Benzeri Sendromlu Bir Olgu Üzerinden non-ige Besin Alerjilerine Yaklaşım A rare clinical presentation of food allergies; management of non-ige food allergies through a case with shock-like syndrome Ömer Faruk BEŞER 1 Fügen ÇULLU ÇOKUĞRAŞ 2 1 S.B. Okmeydanı Eğitim ve Araştırma Hastanesi, Çocuk Gastroenteroloji, Hepatoloji ve Beslenme 2 İstanbul Üniversitesi, Cerrahpaşa Tıp Fakültesi, Çocuk Gastroenteroloji, Hepatoloji ve Beslenme Bilim Dalı Anahtar Sözcükler: Besin alerjileri, inek sütü protein alerjisi, non-ig E Tel/phone: ofbeser@gmail.com Yazışma Adresleri /Address for Correspondence: S.B. Okmeydanı Eğitim ve Araştırma Hastanesi, Çocuk Gastroenteroloji, Hepatoloji ve Beslenme Keywords: Cow's milk protein allergy, food allergies, non-ige Özet Solukluk, hızlı nefes alıp-verme, kusma, ishal ve ateş yakınmalarıyla başvuran altı aylık hastanın bu döneme kadar üç kez kusma, ishal, metabolik asidoz, dehidratasyon atağıyla hastaneye yatırıldığı, evde olduğu dönemlerde ise günde kez mukuslu ancak kansız olarak dışkıladığı öğrenildi. Standart formulalarla beslendikten sonra semptomların ortaya çıkması, perianal ve ingüinal bölgede yaygın dermatitin saptanması, göğüs ön tarafta ve yüzde, ağız kenarında yer yer maküler döküntülerin gözlenmesi, hem kusma hem de mukuslu ishalin birlikte olması, aynı dönemde büyüme geriliğinin de saptanması (ağırlık: 3600g <3 p, boy: 60cm <3 p) nedeniyle hastada ön planda inek sütü proteini alerjisi düşünüldü. Serumda inek sütü protein antijenine karşı spesifik Ig E testi <0.35 Ku/L (negatif) saptandı. Ancak non-ige inek sütü protein alerjisi (İSPA) olabileceği düşünülerek tanısal eliminasyon ve oral provokasyon testleri uygulanıp hastaya non-ige İSPA tanısı koyuldu. Besin alerjileri, belirli bir gıda maddesiyle tekrarlayan karşılaşmalar sonrası vücutta ortaya çıkan bir immün yanıt olarak tanımlanmaktadır. Özellikle non-ige tipte daha sık rastlanan şok benzeri sendrom, ortaya çıkan enterokolit nedeniyle oluşmaktadır ve ciddi metabolik asidoz, kusma ve ishal tabloya eşlik etmektedir. Böyle durumlarda yaş grubuna göre metabolik asidoza yol açabilecek diğer nedenler de ayırıcı tanıda düşünülmelidir. Besin alerjileri sindirim sisteminde ince barsak tutulumu yaparak enterite neden olur. Yaş gruplarına göre karın ağrısı, bulantı-kusma, dispepsi, ishal, kanama, anemi, malabsorbsiyon, protein kaybettiren enteropati, ağırlık kaybı ve büyüme geriliğine neden olabilirler. Özellikle protein kaybıyla giden ve yaygın ince barsak tutulumu olan hastalarda endoskopide mukozanın düzleştiği saptanabilmektedir. İnce barsak mukozasının etkilenip emilimin bozulduğu bazı durumda olgumuzdaki gibi şok benzeri semptomlar ortaya çıkabilmektedir. Böyle durumlarda hastalığın şiddeti ağır seyredebilmektedir. Özellikle ilk bir yaşta anyon açığı artmış metabolik asidozla seyreden ishalleri olan çocuklarda beslenme öyküsünün ayrıntılı olarak irdelenmesi gerekmektedir. Bu olgularda besin alerjisinin ayırıcı tanıda akla getirilmesinin gerektiğini düşünmekteyiz. Summary A six months old patient presented with pallor, rapid breathing, vomiting, diarrhea and fever. Patient s medical history revealed hospitalization for three times with episodes of vomiting, diarrhea, metabolic acidosis, and dehydration until now; it was learned that mucous stool containing no blood was discharged, times a day periods at home. Since symptoms were emerging following feeding with standard formulas (including cow s milk), diffuse dermatitis of perianal and inguinal regions were identified, patchy macular rash was observed on the anterior 12
16 chest surface, face, and mouth edges, vomiting and mucous diarrhea were present, and growth retardation was detected in the same period (weight: 3600 gr [<3p], and length: 60 cm [<3p], cow s milk protein allergy (CMPA) was initially considered. Test for specific IgE against cow s milk protein antigen in serum revealed negative result (<0.35Ku/L). However, considering that the cause may be non-ige CMPA, diagnostic elimination and oral provocation tests were performed, and non-ige CMPA was diagnosed. Food allergy is described as the immune response manifested by the body, following recurrent confrontations with a particular nutritional substance. The shock-like syndrome, especially manifested more frequently in the non-ige type, occurs due to the developing enterocolitis and severe metabolic acidosis, vomiting, and diarrhea accompany the clinical presentation. In such situations, other causes that may lead to metabolic acidosis in that age group should also be considered in differential diagnosis. When food allergies lead to enteritis through involvement of the small bowel, they may cause abdominal pain, nausea-vomiting, dyspepsia, diarrhea, bleeding, anemia, malabsorption, protein-losing enteropathy, weight loss and growth retardation, according to age groups. Especially in patients with diffuse involvement of small bowel and protein losing entenopathy, flattening of the mucosa is detected during endoscopy. In some situations in which the small bowel mucosa is affected and absorption is disturbed, shocklike symptoms may be manifested, as in our case. In such conditions, severity of the course of the disease may be increased. Particularly, the nutritional histories of children within one year of age, who have diarrhea and metabolic acidosis with increased anion gap, should be investigated in detail. In these cases, we suggest that food allergy should be kept in mind during differential diagnosis. Olgu Altı aylık kız hasta, solukluk, hızlı nefes alıp-verme, kusma ve ateş yakınmaları ile başvurdu. Son bir haftadır kusma ve solukluk yakınmaları olması nedeniyle üç gün önce doktora başvurduğunda domperidon süspansiyon tedavisinin başlandığı öğrenildi. Kusmada azalma olmayıp son bir gündür ateş ve hızlı nefes alıp-vermesi fark edilmesi üzerine hasta tarafımıza getirildi. Özgeçmişte; preeklampsili anneden 34 haftalık, 2200g p (10-25g) olarak sezaryen ile dünyaya getirildiği öğrenildi. Doğum sonrası solunum sıkıntısı olan hasta yoğun bakım ünitesine yatırılmış, pnömoni tanısı ile ampisilin ve sefotaksim tedavileri başlanmış. Yatışının ilk yedi gününde total parenteral beslenip ardından nazogastrik (NG) tüpten formula (8*2 ml) ile beslenmesi enteral olarak sürdürülmüş. Enteral beslenmenin üçüncü gününde, beslenme miktarı 8*10 ml iken yoğun kusma ve genel durum bozukluğu olması üzerine sepsis, nekrotizan enterokolit şüpheleriyle ampisilin, sefotaksim tedavileri kesilip, meropenem, vankomisin ve metronidazol tedavileri başlanmış. Aynı dönemde C-reaktif protein (CRP) negatif, ateş 36,8 o (ağızdan) olup, kan kültüründe üremesi saptanmayan hastanın enteral beslenmesi kesilmiş. Meropenem, vankomisin ve metronidazol tedavilerinin dördüncü gününde kusma ve genel durum bozukluğunun düzelmesi üzerine tekrar (bu sefer ağızdan) beslenmesi başlatılmış (8*5 ml, formula ile). Ancak üç gün sonra (beslenmesi 8*15 ml iken) tekrar kusmaları yoğunlaşınca beslenmesi kesilip, NG tüple serbest drenaja alınmış. Dört gün izleminde drenajından geleni saptanmayarak bu defa protein tam hidrolizat bir mamayla ağızdan beslenmesi başlatılmış. Takibinde hastanın son on günde 250 gr tartı alımının olduğu ve herhangi bir yakınmasının da olmadığı gözlenerek taburcu edilmiş. Evdeki izleminde standart formula ile beslendiği öğrenilen hastanın taburculuk sonrasından altı aylık oluncaya kadarki dönemde üç kez benzer yakınmalarla hastaneye yatırıldığı, evde olduğu dönemlerde ise günde kez mukuslu ancak kansız olarak dışkıladığı saptandı. Ayrıca günde 4-6 kez kusma ve uzun süren pişik yakınmalarının olduğu ailesinden öğrenildi. Soy geçmişte iki kardeşten birisinde tekrarlayan bronşiolit öyküsü hariç ek bir özellik yoktu. Hastanın geliş fizik muayenesinde cilt solukluğu, ağız mukoza kuruluğu, periferik nabızlarda zayıflama, kan basıncında düşüklük (50/30mmHg), kalp atım hızında (150/dk) ve dakika solunum sayısında (60/dk) artma, burun kanadı solunumu, karın gerginliği, barsak seslerinde artış, perianal ve ingüinal bölgede yaygın dermatit, göğüs ön taraf, yüz ve ağız kenarında yer yer maküler döküntüler saptandı. Başvuru vücut ağırlığı 3600g (<3p) ve boyu 60cm (<3p) olarak ölçüldü. Acil serviste hastanın damar yolu açılıp ilk saatte 20 ml/kg serum fizyolojik uygulandı. Kalp ve solunum fonksiyonlarının monitörizasyonu yapılıp maske ile serbest oksijen uygulanmaya başlandı. İlk laboratuvar testlerinde hemoglobin (Hb) 8,2 g/dl, MCV: 82, beyaz küre (BK) (/µl), trombosit (Plt) (/µl), sodyum (Na) 123 meq, potasyum (K) 3,8 meq, klor (Cl) 87 meq, fosfor (P) 4,8 meq, albümin 2,2 mg/dl, glukoz 94 mg/dl, üre 68 mg/dl, kreatinin (Cre) 0,4 µmol/l, alanin aminotransferaz (ALT) 36 IU/L, aspartat aminotransferaz (AST) 42 IU/L, ph: 7,18, bikarbonat (HCO3) 11,2 mmol/l, parsiyel karbondioksit basıncı (pco2) 34 mmhg, CRP 0,32 mg/dl (0-0,5), tam idrar tetkikinde mikroskopi normal, dansite 1025 olarak saptandı. Genel durumu kötü olan hastanın bundan sonraki tedavisi için yoğun bakım ünitesine nakli yapıldı. Yoğun bakım ünitesinde uygun sıvı tedavisi ile üçüncü günde kan gazı, elektrolitler ve biyokimyasal parametrelerinin normale döndüğü görüldü. Dördüncü günde hasta standart formula ile ağızdan beslenmeye başlandıktan iki gün sonra sık ve mukuslu dışkılaması ve kusması gözlendi. Başvuruda hızlı nefes alıp-verme, kusma, ishal olması, fizik muayenede dehidratasyon bulguları, perianal ve inguinal bölgede yaygın dermatit, göğüs ön tarafta, yüzde, ağız kenarında yer yer maküler döküntülerin saptanması, laboratuvarda Na, Cl, albümin düşüklüğü, üre, idrar dansitesi yüksekliği ve kan gazında da metabolik asidoz saptanması üzerine hastanın ayırıcı tanısında enfeksiyonlar (enfektif gastroenterit, sepsis vb), immün yetersizlikler, metabolik hastalıklar ve kronik ishal yapabilen diğer nedenler (primer lakwww.kliniktipdergisi.com 13
17 taz eksikliği, protein kaybıyla giden enteropatiler, pankreatik yetersizlikler, besin alerjileri, konjenital Cl-Na diyaresi, mikrovillüs inklüzyon hastalığı vb) düşünüldü. C-reaktif protein düzeyi 0,32 mg/dl (0-0,5) olan, dışkı, kan, idrar kültüründe patojen üremesi saptanmayan, dışkı direk bakısında ve amip antijen testinde özellik gözlenmeyen hastada enfektif nedenler ön planda düşünülmedi. İmmün yetmezlikleri belirlemek için yapılan tetkiklerde immünglobülin (Ig) G 512 mg/dl, Ig A 18 mg/dl, Ig M 112 mg/dl, Ig E: <16 mg/dl (yaşa uygun değerler) saptanıp hücresel immünite tetkiklerinde patoloji gözlenmedi. Metabolik hastalıklar açısından yapılan kan şekeri ölçümleri, Tandem-MS, kan - idrar aminoasitleri ve idrar organik asitleri tetkikleri normal sınırlarda saptandı. Pankreatik yetersizlikleri saptamak amacıyla yapılan tetkiklerinde dışkı yağ oranı %1,1 (normal), dışkı elastazı >500 (normal), iki kez yapılan ter testinde ise Cl düzeyi 28 meq ve 32 meq olarak saptandı. Standart (inek sütü içeren) formulalarla beslendikten sonra semptomların ortaya çıkması, perianal ve ingüinal bölgede yaygın dermatitin saptanması, göğüs ön tarafta ve yüzde, ağız kenarında yer yer maküler döküntülerin gözlenmesi, hem kusma hem de mukuslu ishalin birlikte olması, aynı dönemde büyüme geriliğinin de saptanması (ağırlık 3600g <3 p, boy: 60cm <3 p) nedeniyle inek sütü proteini alerjisi (İSPA) düşünülerek serumda inek sütü proteini antijenine karşı spesifik Ig E testi çalışılıp <0.35 Ku/L (negatif) saptandı. Hastada non-ige İSPA olabileceği düşünülüp aminoasit bazlı bir formula (laktoz içeren) ile tanısal eliminasyon testi yapıldı. Yedinci günde 8*30 ml / gün beslendiği aşamada kusma yakınmasının hiç olmadığı gözlendi. Aynı dönemde hem dışkı sayısı (2-3/gün), hem de dışkıda mukus oldukça azalmıştı. Yüzdeki döküntülerin ve perianal bölgedeki hipereminin kaybolduğu gözlendi. Bu yedi günlük süre içerisinde İntravenoz sıvı almamasına rağmen kan gazı ve biyokimyasal parametrelerde bozulma olmadığı ve bir hafta sonraki tartısının 3830g (+150g) olduğu saptandı. Olası primer laktoz eksikliği ile İSPA yı birbirinden ayırmak için tanısal eliminasyon testi laktoz içeren bir formula ile yapıldı ve tüm bu düzelmenin laktozlu beslenme altında gözlenmesi primer laktoz eksikliğini dışlamamızı sağladı. Servis izleminde sadece aminoasit bazlı formula ile beslenen hastanın yakınması olmaması üzerine üçüncü haftada 4280g (+600g/3 hafta) iken taburculuğu yapıldı. Hastanın evdeki izleminde sadece aminoasit bazlı mama ile beslenmesine sekizinci aya kadar devam edildi. Aynı dönemde hastanın herhangi bir yakınması saptanmadı. Sekizinci aydaki poliklinik kontrolünde non IgE İSPA tanısını kesinleştirmek için hastaya standart formula ile oral provokasyon testi uygulandı. Testin dördüncü saatinde, 3ml süt + 7ml su verilmesinin ardından hastanın kusmasının başladığı ve göğüs ön bölgede yaygın maküler döküntülerin olduğu saptandı. Bunun üzerine test pozitif olarak kabul edilerek sonlandırıldı ve hastanın non- IgE İSPA tanısı kesinleştirildi. Tartışma Besin alerjileri, belirli bir gıda maddesiyle tekrarlayan karşılaşmalar sonrası vücutta ortaya çıkan bir immün yanıt olarak tanımlanmaktadır. Ortaya çıkan immün yanıt IgE'ye bağımlı, IgE'den bağımsız veya karışık tipte olabilmektedir. İnek sütü proteini alerjisi özellikle ilk üç yaştaki çocuklarda önde gelen gıda alerjisi nedeni olmakla beraber sadece sindirim sistemi tulumu olan İSPA her yaş grubundaki çocuklarda görülebilmektedir (1-3). Çocuklarda besin alerjilerinin özellikle cilt, sindirim ve solunum sistemleri gibi farklı sistemleri etkileyebilen, her olguda değişken şiddette belirtilerle ortaya çıkabilen bir klinik yelpazesi vardır (Tablo 1). Ölümle sonuçlanabilen anafilaktik şok nadir ancak hiç akıldan çıkartılmaması gereken bir semptomdur (4). Özellikle non-ige tipte daha sık rastlanan şok benzeri sendrom, ortaya çıkan enterokolit nedeniyle oluşmaktadır ve ciddi metabolik asidoz, kusma ve ishal tabloya eşlik etmektedir (5). Böyle durumlarda yaş grubuna göre metabolik asidoza yol açabilecek diğer nedenler de ayırıcı tanıda düşünülmelidir. Olgumuzdaki semptomların ikinci aydan itibaren başlaması nedeniyle primer laktaz eksikliği ayırıcı tanıda düşünülüp, eliminasyon testi özellikle laktozlu bir mamayla gerçekleştirilmiştir. Buna rağmen klinik düzelmenin saptanması laktaz eksikliğini dışlatmıştır. Diğer yandan altıncı ayına kadar birçok kez benzer yakınmaları ve metabolik asidoz atakları olan hastada metabolik hastalıklar ayırıcı tanıda düşünülmüştür. Buna yönelik yapılan tetkiklerinde patoloji saptanamamıştır. Besin alerjileri sindirim sisteminde ince barsak tutulumu yaparak enterite neden olduğunda yaş gruplarına göre karın ağrısı, bulantı-kusma, dispepsi, ishal, kanama, anemi, malabsorbsiyon, protein kaybettiren enteropati, ağırlık kaybı ve büyüme geriliğine neden olabilirler (6). Özellikle protein kaybıyla giden ve yaygın ince barsak tutulumu olan hastalarda endoskopide mukozada düzleştiği saptanabilmektedir. En sık görülen histolojik bulgular kript hiperplazisi ve lamina propriada eozinofilik infiltrasyondur (7). İnce barsak mukozasının etkilenip emilimin bozulduğu bazı durumda olgumuzdaki gibi şok benzeri semptomlar ortaya çıkabilmektedir. Böyle durumlarda hastalığın şiddeti ağır seyredebilmektedir. Özellikle ilk bir yaşta anyon açığı artmış metabolik asidozla seyreden ishallerde beslenme öyküsünün ayrıntılı olarak irdelenmesi gerekmektedir. Bu olgularda besin alerjisinin ayırıcı tanıda akla getirilmesinin gerektiğini düşünmekteyiz. 14 Non-IgE Tip Besin Alerjileri Besin alımını takiben oluşan reaksiyonlar toksik ve toksik olmayanlar diye ikiye ayrılmaktadır. Toksik olmayan reaksiyonların bir kısmı immün, bir kısmı da immün olmayan mekanizmalarla oluşmaktadır. İmmün olmayan mekanizmalarla oluşan besin reaksiyonları; enzim eksiklikleri (ör: laktaz eksikliği), farmakolojik ve psikolojik problemlerdir. Besin alerjileri ise, gıda reaksiyonları içerisinde toksik olmayan ve immün mekanizmalarla oluşan durumlardır (1). Besin alerjileri, belirli bir gıda maddesiyle tekrarlayan karşı
18 laşmalar sonrası vücutta ortaya çıkan spesifik bir immün yanıt olarak tanımlanmaktadır ve son yıllarda çocuklarda giderek artmaktadır. Ortaya çıkan immün yanıt IgE'ye bağımlı olabileceği gibi IgE'den bağımsız veya karışık tipte olabilmektedir. İnek sütü proteini özellikle ilk 3 yaştaki çocuklarda önde gelen gıda alerjisi nedeni olmakla beraber sadece sindirim sistemi tulumu olan İSPA her yaş grubundaki çocuklarda görülebilmektedir (3). Besin alerjileri antikor ya da hücre-aracılı veya bazen her iki mekanizmayla da ortaya çıkabilmektedir. Ortaya çıkan immünolojik reaksiyon; Tip 1 (IgE aracılı sensitivite), Tip 2 (sitotoksik reaksiyon), Tip 3 (Arthus tip reaksiyon) ve Tip 4 (geç T hücresi reaksiyonu) biçimlerinde olabilir. Tip 1 reaksiyon IgE aracılı besin alerjisilerini temsil eder ve aralarında mekanizması en iyi bilinendir. Diğer üç tip non-ige grubu oluşturmaktadır ve fizyopatolojisi daha az anlaşılmıştır (8). Rona ve ark. (9) metaanalizinde gösterildiği gibi Avrupa daki çocuklarda besin alerjisine yol açan en sık neden İS- PA dır. Bölgesel farklılıklar göstermekle birlikte tüm dünyada %5 ile %15 çocukta İSPA belirtileri saptanmasına rağmen ancak çocukların %1,9'u ile %4,9'unun İSPA olduğu tahmin edilmektedir (8). İngiltere deki 2008 verilerine göre tüm çocukların %2,3 ünde İSPA olduğu ve bunların da büyük çoğunluğunu non-ige tipteki alerjilerin oluşturduğu bildirilmektedir (10). Genel olarak İSPA prognozu iyi olup %80-90 çocukta ilk 3 yaşta inek sütü proteinine karşı tolerans gelişebilmektedir (11). Ancak, İSPA okul çağına kadar devam edebilir ve daha sonraki dönemde astım, rinokonjunktivit ve atopik dermatit gibi diğer alerjik hastalıkların gelişimi ile ilişkili olabilmektedir (12). Besin alerjilerinde sindirim sistemi tutulumu çok geniş bir yelpazede kendini göstermektedir. Süt çocukluğu döneminde sık karşılaşılabilen sorunlardan olan kusmanın çoğu zaman gastroözofageal reflü (GÖR) hastalığına veya besin alerjilerine bağlı olup olmadığı öykü ve fizik muayene bulguları ile ayırt edilememektedir. Diğer yandan besin alerjileri daha büyük çocuklarda GÖR hastalığı semptomlarının yanında dispepsi veya karın ağrısı ile de prezente olabilmektedir ve bu durum fonksiyonel gastrointestinal bozukluklar ve laktoz intoleransı ile karıştırılabilmektedir (13). Anne; inek sütü içeren diyetle besleniyorsa, sadece anne sütü ile beslenen çocuklarda bile alerji belirtileri ortaya çıkabilmektedir. Diğer yandan standart formula ile beslenen bebeklerde veya diyete inek sütü proteini içeren ek besin eklendiği durumlarda bu belirtiler çocukta kendisini gösterebilmektedir (10). Besin alerjisi tanısı koyulurken uygun klinik yaklaşımın gösterilmememesi ve laboratuar testlerinin gereğince kullanılmaması hem aşırı yanlış tanıya hem de mevcut hastalığın tanınmamasına neden olabilir. Hastalıktan etkilenen bebeklerde ancak doğru tanı ve uygun diyet, normal büyüme ve gelişmenin sağlanmasına olanak verecektir (14). Son yıllarda besin alerjilerinin tanı ve tedavisine yönelik bir çok kılavuz hazırlanmıştır (15-18). Bunlardan bir kısmı IgE aracılı (14), bir kısmı da non-ige aracılı (18) besin alerjilerinin yönetiminde kullanılmak üzere düzenlenmiştir. Ancak pratikte her zaman IgE ve non-ige tipi birbirinden ayırt etmek mümkün olmayabilir. İlk tanı anında altın standart yöntem olan 'çift kör plasebo kontrollü challenge testi' (ÇKPKCT) ile tanı koyulan hastaların bile ancak çok küçük bir kısmında serumda spesifik IgE düzeylerinin yükseldiği gösterilebilirken bu hastaların bir kısmında izlemde IgE düzeylerinin artabileceği de iyi bilinmelidir. Diğer yandan süt çocukluğu dönemindeki olguların çoğunda ve özellikle sindirim sistemi tutulumu olanlarda non-ige tipte alerji daha sık görülmektedir (14,19,20). Klinik Bulgular Çocuklarda besin alerjilerinin özellikle cilt, sindirim ve solunum sistemleri gibi farklı sistemleri etkileyebilen, her olguda değişken şiddette belirtilerle ortaya çıkabilen bir klinik yelpazesi vardır (Tablo 1; 15,16). Ortaya çıkan belirtiler erken ve geç belirtiler diye ayrılmaktadır. Erken belirtiler daha çok IgE aracılı tipte olmakla beraber alerjenin alımından sonraki ilk 2 saatte kendisini gösterir. Geç tip reaksiyonlar ise alerjenin alımından sonraki 48 saatte, hatta bazı durumlarda 1 hafta sonra ortaya çıkabilir ve sıklıkla non- IgE tiptedir (17). Bazen de aynı hastada, aynı alerjene karşı erken ve geç tipte reaksiyonlar kombine olarak ortaya çıkabilir. Bir hastada aynı anda iki ayrı sistem belirtisinin olması besin alerjisi olma olasılığını arttırmaktadır. Spesifik IgE antijeni saptanan IgE aracılı olgularda anjioödem, atopik egzema gibi bulguların bulunma olasılığı daha fazladır. Bu tip cilt bulguları non-ige tipteki alerjilerde olabilir, ancak sıklığı daha azdır. Diğer yandan alerjik proktit, proktokolit gibi gastrointestinal tutulumlar hem IgE hem de non- IgE tipteki alerjilerde görülebilmektedir (21). Sindirim sisteminde oluşan patoloji, enflamasyondan veya dismotiliteden kaynaklanmaktadır. Sindirim sistemine ait semptomlar ve bulgular çok değişkenlik gösterir. Perioral ve perianal hiperemi, disfaji, GÖR benzeri semptomlar, karın ağrısı, ishal, kanlı-mukuslu dışkılama, protein kaybı, kabızlık, kilo kaybı, kolik, anoreksi ve demir eksikliği anemisi bunlardan bazılarıdır (17,22,23). Ölümle sonuçlanabilen anafilaktik şok nadir ancak hiç akıldan çıkartılmaması gereken bir semptomdur (4). Özellikle non-ige tipte daha sık rastlanan şok benzeri sendrom, ortaya çıkan enterokolit nedeniyle oluşmaktadır ve ciddi metabolik asidoz, kusma ve ishal tabloya eşlik etmektedir (5). Tüm gıda alerjileri ele alındığında olguların yaklaşık yarısında atopik egzama gibi cilt bulguları, %25 ile %50'sinde ise gastrointestinal bulgular mevcuttur (19). Sadece anne sütü ile beslenen bebeklerde besin alerjisi ortaya çıktıysa bu olgularda en sık atopik egzema ve alerjik proktokolit görülmektedir (24). Tanısal Yaklaşım İngiltere de 2011 yılında belirlenen NICE klavuzunda; ailede alerji öykü olması, aynı anda birden çok sistemin etkilenmesi, tedaviye yanıtsız GÖR bulguları, atopik egzema, kolik, kabızlık ve mukuslu dışkılama yakınmaları olan hastalarwww.kliniktipdergisi.com 15
19 Tablo 1. Besin alerjisinde klinik bulgular Süt çocuğu Büyük çocuk Erken reaksiyonlar Sindirim sistemi Disfaji Disfaji Kusma Kusma Gıda reddi Regürjitasyon Dispepsi Karın ağrısı, kolik Regürjitasyon İshal Kusma Kanlı dışkılama Anoreksi Kabızlık İshal Kilo kaybı Kabızlık Demir eksikliği Karın ağrısı Demir eksikliği Solunum sistemi Burun akıntısı Burun akıntısı Hışıltı Kronik öksürük Kronik öksürük Stridor Hışıltı Hışıltı Solunum güçlüğü Cilt Ürtiker Ürtiker Ürtiker Atopik egzema Atopik egzema Anjioödem Anjioödem Anjioödem Genel Anaflaksi Anaflaksi Anaflaksi Şok benzeri sendrom; (ciddi Şok benzeri sendrom; (ciddi metabolik asidoz, kusma, ishal) metabolik asidoz, kusma, ishal) da öncelikle besin alerjisi tanısının akla getirilmesi belirtilmektedir (25). Dolayısı ile her olguda, ailede atopik hastalık varlığı, çocuğun beslenme öyküsü, olası besin alerjisi bulgularının varlığı, herhangi bir ilaç kullanım öyküsü, diyet değişimi olduğunda klinikte farklılaşan durumlar sorgulanmalıdır. Cilt prick testi veya spesifik IgE tayini IgE aracılı besin alerjilerinin tanısında cilt prick testi veya spesifik IgE tayini kullanılabilir. Ancak her ikisinin de aynı hastaya yapılması gereksizdir. Sadece cilt prick testinin veya spesifik IgE'nin pozitif olması herhangi bir klinik bulgu olmadığında ancak hassasiyeti gösterir (26). IgE aracılı alerji varlığında her iki test ile saptanan pozitifliğin miktarı hastalığın prognozunda ve takibinde önemli bilgiler vermektedir (17). Spesifik IgE testinde eğer daha yüksek antikor titresi mevcutsa veya cilt prick testinde oluşan reaksiyonun çapı büyükse, bu daha şiddetli bir kliniğin olabileceğini ve alerjinin kalıcı olabileceğini akla getirmektedir (27-29). Bunun yanında non-ige tipteki alerjilerde her iki test de negatif olarak saptanmaktadır. Yama Testi Spesifik IgE testinin negatif saptandığı olgularda yama testinin kullanılması bir seçenek gibi gözükse de bu testlerin hem yapımı zordur, hem de uzlaşılmış standart değerleri mevcut değildir. Buna ek olarak, test sonuçlarının okunması da zordur. Bu nedenle, besin alerjilerinin tanısında yama testi şuan için tavsiye edilmemektedir (3). Total IgE / Spesifik IgE Oranı Total IgE miktarının yüksek olarak tayin edilmesi ve bunun spesifik IgE ile oranlanması besin alerjisi tanısını koymada oldukça yararlıdır (30). İntradermal Test İntradermal test, özellikle duyarlı bireylerde sistemik alerjik reaksiyon riski taşıdığı için önerilmemektedir (3). Spesifik IgG Antikoru Alerjene karşı IgG veya IgG alt grup antikorlarının belirlenmesinin besin alerjisi tanısında hiçbir rolü yoktur ve yapılması asla tavsiye edilmemektedir (3, 31). Besin Alerjilerinde Endoskopinin Yeri Nedeni açıklanamayan ciddi gastrointestinal semptomlar, gelişme geriliği ve demir eksikliği anemisi varlığında hastalara gastroskopi ve kolonoskopi yapılmalıdır. Bu olgularda gastroskopinin yapılması besin alerjilerinin diğer hastalıklardan (Çölyak hastalığı, giardiyazis, v.b.) ayırıcı tanısının yapılmasında oldukça faydalıdır (32). Gastroskopiyle saptanan makroskopik ve mikroskopik bulgular özellikle eosinofilik özofajitin (EÖ), GÖR hastalığından ayrımının yapılmasında faydalı olacaktır. Proktokolit semptomlarının (kanlı-mukuslu ishal) ön planda olduğu olgularda klinik ve laboratuar olarak besin alerjisi tanısı düşünülüp tedaviye rağmen semptomların sürmesi durumunda kolonoskopinin yapılması gerekebilmektedir. Böyle bir durumda elde edilen makroskopik ve histopatolojik bulgular besin alerjilerinin enflamatuar barsak hastaklarıyla ayırıcı tanısının yapılmasını sağlayacaktır (3). 16 Tanısal Besin Eliminasyon Testi Öykü, fizik muayene ve laboratuar testler sonucunda besin alerjisi düşünülen olgularda (spesifik IgE ve cilt prick testi negatif olsa bile) tanısal besin eliminasyon testi yapılması gerekmektedir. Tanısal eliminasyon testinin süresi mümwww.kliniktipdergisi.com
20 kün olduğunca kısa tutulmalıdır. Bu süre erken tipte reaksiyonu olan olgularda 3-5 gün olabileceği gibi geç tipte reaksiyonu olanlarda 2-4 haftaya kadar uzatılabilir. Eliminasyon süresi içinde semptomlarda düzelme yoksa hastada besin alerjisi olma olasılığı oldukça düşüktür. Ancak çocuğun elimine edilen gıdaya değil de başka bir besin öğesine karşı alerjisi varsa bu durumda aminoasit bazlı formulalar kullanılarak tanısal eliminasyon testi tekrarlanabilir. Hala klinik düzelmenin gözlenmemesi durumunda tanı büyük olasılıkla besin alerjisi değildir ve bu olgularda ayırıcı tanıda olan diğer hastalıklar akla getirilmelidir (3,33). Anne sütü ile beslenen bebeklerde öncelikle alerjen olarak şüphelenilen gıda annenin diyetinden çıkartılmalıdır. Şüphe edilen alerjen İSP ise bu süre içerisinde anneye kalsiyum desteği yapılmalıdır (1000 mg/gün) (34). Ancak çoklu alerjen veya mevcut alerjene çapraz reaksiyon varlığında annenin diyete alınması her zaman doğru bir tanısal eliminasyon testi yapılmasına olanak sağlayamamaktadır. Bu durumda hastaya tanısal besin eliminasyon testi aminoasit bazlı mamalar ile yapılmalıdır. Diğer yandan şiddetli atopik egzama veya büyüme geriliği ve / veya hipoproteinemi ve / veya şiddetli anemi ile komplike enterokolit varlığında da geçici süre ile aminoasit bazlı formula ile beslenme yapılması gerekebilecektir (35). Her iki durumda da anne sütünün devamı için anneye diyet danışmanlığı hizmetinin verilmesi sağlanmalıdır (3). Standart formula ile beslenen bebeklerde tanısal eliminasyon diyeti ilk olarak yoğun hidrolize mamalar ile yapılmalıdır (14,36). Ancak şiddetli atopik egzama veya büyüme geriliği ve / veya hipoproteinemi ve / veya şiddetli anemi ile komplike enterokolit, anaflaksi, anjioödem veya şok benzeri sendrom varlığında eliminasyon testi aminoasit bazlı formula ile yapılmalıdır. Tanısal eliminasyon testi yoğun hidrolize formulalarla yapılan ve 2 hafta geçmesine rağmen herhangi bir yanıt alınmayan olgularda tanıda hala besin alerjisi ön planda düşünülüyorsa bu durumda eliminasyon testi aminoasit bazlı formulalarla tekrarlanabilir (33). Besin alerjisi tanısı düşünülen olgularda laktoz intoleransı ayırıcı tanıda mutlaka akla getirilmelidir. Ülkemizde bulunan yoğun hidrolizat veya aminoasit bazlı formulalar laktoz içermemektedir. Bu nedenle olası bir laktoz intoleransı durumunda da eliminasyon testinde olumlu klinik yanıt alınabilir ve bu yanlışlıkla besin alerjisi olarak değerlendirilebilir. Ön planda laktoz intoleransının düşünüldüğü durumlarda eliminasyon diyetine yoğun hidrolizat veya aminoasit bazlı formulalarla değil, sadece laktoz içermeyen formulalarla başlanmasında fayda olacaktır. Ancak hayatı tehdit edebilecek akut semptomların varlığında yine de bu olasılık göz ardı edilmelidir ve eliminasyon diyeti aminoasit bazlı formulalarla yapılmalıdır. Diğer yandan besin alerjisine bağlı enterokolit varlığında da sekonder laktoz intoleransı gelişip, başlangıçta verilen laktozsuz formulalar geçici iyilik hali sağlayabilmektedir. Bu da hastanın besin alerjisi tanısının koyulmasında gecikmelere neden olabilecektir (37). Tanısal eliminasyon testine yanıt alınması durumunda bir sonraki basamakta hastaya tıbbi gözetim altında standardize oral provokasyon testi yapılmalıdır (3,33). Standardize Oral Provokasyon Testi Provokasyon testinde bir yandan eliminasyon testi ile gerileyen semptomlar yeniden ortaya çıkarken diğer yandan bu testle hastada semptomatik tedavi de sağlanabilmektedir. 'Çift kör plasebo kontrollü challenge testi' besin alerjilerinin tanısında altın standart tanı yöntemidir ancak hem uygulanması zor hem de oldukça maliyetlidir. Bu nedenle bunun yerine ilk basamakta standardize açık provokasyon testi yapılmaktadır. Açık provokasyon testi ile 2 hafta içinde eğer hiçbir semptom ortaya çıkmazsa besin alerjisi tanısı tamamen dışlanabilmektedir. Eğer açık provokasyon testinde şüpheli belirtiler ortaya çıkarsa veya şiddetli egzema varlığı mevcutsa bu durumlarda ÇKPKCT yapılmalıdır. Ancak açık provokasyon testinde objektif semptomlar ortaya çıkarsa (tekrarlayan kusma, bronş tıkanıklığı, ürtiker v.b.) bu durumda ÇKPKCT yapılmasına gerek yoktur (3). İnek sütü alerjilerinin tanısında, yalancı pozitiflikleri engellemek için 3 yaş civarındaki çocuklarda provokasyon testi laktozsuz sütle yapılmalıdır. İlk bir yaşta provokasyon testi inek sütü ile değil de inek sütü bazlı standart formulalarla yapılmalıdır. Bir yaşın üzerinde ise provokasyon testinde inek sütü tercih edilebilir. Oral provokasyon testinde kullanılacak alerjenler mümkün olduğunca minimal dozlardan başlanılmalı, 30 dakika aralarla artışlar yapılmalıdır. İnek sütü için öncelikle 1, ardından 3, 10, 30 ml şeklinde kademeli arttırılarak test yapılabilir. Ancak erken ve ciddi reaksiyonları olabileceği düşünülen hastalarda bu dozların 1/10'u kadar seyreltilmesi ve deneme aralarının açılması gerekebilmektedir. Testin yapıldığı her olguda her türlü ciddi semptomun ortaya çıkabileceği düşünülmeli ve test hastanede, her türlü medikal donanımın olduğu bir ortamda doktor eşliğinde yapılmalıdır (38,39). Tedavi Besin alerjilerinin tedavisinde ilk tercih, alerjen olan besinin diyetten çıkartılmasıdır. Oral veya dil altı uygulanan immünoterapi tedavileri, hala tam olarak etkinliği kanıtlanmamış ama deneme aşamasında olan tedavi yöntemleridir (40). Diğer yandan alerjen içeren gıda maddelerini ısıtarak protein yapılarının bozulması tekniği ile elde edilen gıdalar da özellikle 2 yaşın üzerinde çocuklarda iyi tolere edilebilmektedir ve aynı zamanda tolerans indüksiyonunu hızlandırmaktadır (41). Çeşitli alerjenlere göre süreleri değişmekle beraber, çocukların beslenmesinden alerjen içeren gıdalar çıkartılmalıdır. İnek sütü alerjisi için bu tedavi amaçlı gıda eliminasyonu, minimum 6 ay veya aya kadar olmalıdır. Özellikle Ig-E tip olup ciddi reaksiyonu olan çocuklarda bu süre daha da uzayabilmektedir. Ig-E bağımlı reaksiyonu gelişenlerde, spesifik Ig-E düzeyleri tekrar çalışılmalı ve klinikle beraber düşüş de saptanırsa ancak tedavi sonlandırılmalıdır (17). Anne sütü ile beslenen bebeklerde ilk aşamada annenin diyeti iyi sorgulanmalıdır ve olası alerjen olarak görünen gıda maddesi diyetten elimine edilmelidir. Bundan sonra, semptomun geç veya erken oluşuna göre 4-6 haftaya kadar sürewww.kliniktipdergisi.com 17
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı. Enfeksiyon Hastalıkları Bilim Dalı Olgu Sunumu 20 Ekim 2016 Perşembe
 Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Enfeksiyon Hastalıkları Bilim Dalı Olgu Sunumu 20 Ekim 2016 Perşembe Yandal Ar. Gör. Uzm. Dr. Ayşe Tekin Yılmaz Ko aeli Ü
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Enfeksiyon Hastalıkları Bilim Dalı Olgu Sunumu 20 Ekim 2016 Perşembe Yandal Ar. Gör. Uzm. Dr. Ayşe Tekin Yılmaz Ko aeli Ü
İnvazif Fungal İnfeksiyonlarda Tanı Klinik-Radyolojik Yaklaşım. Dr.Özlem Özdemir Kumbasar
 İnvazif Fungal İnfeksiyonlarda Tanı Klinik-Radyolojik Yaklaşım Dr.Özlem Özdemir Kumbasar Bağışıklığı baskılanmış hastaların akciğer komplikasyonları sık görülen ve ciddi sonuçlara yol açan önemli sorunlardır.
İnvazif Fungal İnfeksiyonlarda Tanı Klinik-Radyolojik Yaklaşım Dr.Özlem Özdemir Kumbasar Bağışıklığı baskılanmış hastaların akciğer komplikasyonları sık görülen ve ciddi sonuçlara yol açan önemli sorunlardır.
OLGU 3 (39 yaşında erkek)
 Yakınma OLGU 3 (39 yaşında erkek) Yaklaşık dört aydır öksürük, Kanlı balgam çıkarma, Göğüs ağrısı ve halsizlik yakınmaları Özgeçmiş Beş yıl önce çekilen akciğer radyogramında sağ üst ve alt zonda tespit
Yakınma OLGU 3 (39 yaşında erkek) Yaklaşık dört aydır öksürük, Kanlı balgam çıkarma, Göğüs ağrısı ve halsizlik yakınmaları Özgeçmiş Beş yıl önce çekilen akciğer radyogramında sağ üst ve alt zonda tespit
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı. Romatoloji Bilim Dalı Olgu Sunumu 28 Haziran 2016 Salı
 Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji Bilim Dalı Olgu Sunumu 28 Haziran 2016 Salı Yandal Ar. Gör. Uzm. Dr. Kübra Öztürk Kocaeli Üniversitesi Tıp Fakültesi
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji Bilim Dalı Olgu Sunumu 28 Haziran 2016 Salı Yandal Ar. Gör. Uzm. Dr. Kübra Öztürk Kocaeli Üniversitesi Tıp Fakültesi
Olgu Eşliğinde Sepsise Yaklaşım
 Olgu Eşliğinde Sepsise Yaklaşım Prof. Dr. Çağrı BÜKE E.Ü.T.F. Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji 07.02.2015 (2) Çağrı BÜKE 1 Olgu 70 yaşında erkek hasta. Üşüme-titreme ile yükselen ateş, öksürük,
Olgu Eşliğinde Sepsise Yaklaşım Prof. Dr. Çağrı BÜKE E.Ü.T.F. Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji 07.02.2015 (2) Çağrı BÜKE 1 Olgu 70 yaşında erkek hasta. Üşüme-titreme ile yükselen ateş, öksürük,
KLİMİK İZMİR TOPLANTISI 21.11.2013
 KLİMİK İZMİR TOPLANTISI 21.11.2013 OLGULAR EŞLİĞİNDE GÜNDEMDEKİ İNFEKSİYON HASTALIKLARI Dr. A. Çağrı Büke Ege Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Olgu E.A 57 yaşında,
KLİMİK İZMİR TOPLANTISI 21.11.2013 OLGULAR EŞLİĞİNDE GÜNDEMDEKİ İNFEKSİYON HASTALIKLARI Dr. A. Çağrı Büke Ege Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Olgu E.A 57 yaşında,
Bağışıklığı Baskılanmış Olguda Akciğer Sorununa Yaklaşım. Klinik-Radyolojik İpuçları
 Bağışıklığı Baskılanmış Olguda Akciğer Sorununa Yaklaşım Klinik-Radyolojik İpuçları Çalıştığınız bölüm? 1-İnfeksiyon Hastalıkları 2-Hematoloji 3-Onkoloji 4-Göğüs Hastalıkları 5-Radyoloji 6-Diğer Bağışıklığı
Bağışıklığı Baskılanmış Olguda Akciğer Sorununa Yaklaşım Klinik-Radyolojik İpuçları Çalıştığınız bölüm? 1-İnfeksiyon Hastalıkları 2-Hematoloji 3-Onkoloji 4-Göğüs Hastalıkları 5-Radyoloji 6-Diğer Bağışıklığı
DİRENÇLİ BAKTERİ ENFEKSİYONLARINA KARŞI KULLANILAN ANTİBİYOTİKLER
 DİRENÇLİ BAKTERİ ENFEKSİYONLARINA KARŞI KULLANILAN ANTİBİYOTİKLER 1. Vankomisin Vankomisin, Nocardia Orientalis in (eskiden Streptomyces orientalis olarak bilinen) belli suşlarından elde edilen amfoterik
DİRENÇLİ BAKTERİ ENFEKSİYONLARINA KARŞI KULLANILAN ANTİBİYOTİKLER 1. Vankomisin Vankomisin, Nocardia Orientalis in (eskiden Streptomyces orientalis olarak bilinen) belli suşlarından elde edilen amfoterik
Doç. Dr. Bilgin ARDA Ege Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji AD
 Doç. Dr. Bilgin ARDA Ege Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji AD OLGU 1 53 yaşında kadın hasta Multiple Miyelom VAD 5 kür Kemoterapiye yanıt yok (%70 plazma hücreleri)
Doç. Dr. Bilgin ARDA Ege Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji AD OLGU 1 53 yaşında kadın hasta Multiple Miyelom VAD 5 kür Kemoterapiye yanıt yok (%70 plazma hücreleri)
ERCİYES ÜNİVERSİTESİ DENEYİMİ
 ERCİYES ÜNİVERSİTESİ DENEYİMİ Doç. Dr. Orhan YILDIZ Erciyes Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji AD. KAYSERi Erciyes Üniversitesi Hastaneleri 1300 yatak / 10 milyon
ERCİYES ÜNİVERSİTESİ DENEYİMİ Doç. Dr. Orhan YILDIZ Erciyes Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji AD. KAYSERi Erciyes Üniversitesi Hastaneleri 1300 yatak / 10 milyon
PRİMER SİLİYER DİSKİNEZİ HASTALARININ KLİNİK DEĞERLENDİRMESİ
 PRİMER SİLİYER DİSKİNEZİ HASTALARININ KLİNİK DEĞERLENDİRMESİ N Emiralioğlu, U Özçelik, G Tuğcu, E Yalçın, D Doğru, N Kiper Hacettepe Üniversitesi Çocuk Göğüs Hastalıkları Bilim Dalı Genel Bilgiler Primer
PRİMER SİLİYER DİSKİNEZİ HASTALARININ KLİNİK DEĞERLENDİRMESİ N Emiralioğlu, U Özçelik, G Tuğcu, E Yalçın, D Doğru, N Kiper Hacettepe Üniversitesi Çocuk Göğüs Hastalıkları Bilim Dalı Genel Bilgiler Primer
Burcu Bursal Duramaz*, Esra Şevketoğlu, Serdar Kıhtır, Mey Talip. Petmezci, Osman Yeşilbaş, Nevin Hatipoğlu. *Bezmialem Üniversitesi Tıp Fakültesi
 Burcu Bursal Duramaz*, Esra Şevketoğlu, Serdar Kıhtır, Mey Talip Petmezci, Osman Yeşilbaş, Nevin Hatipoğlu *Bezmialem Üniversitesi Tıp Fakültesi Çocuk Enfeksiyon Hastalıkları Bilim Dalı Merkezi sinir sistemi
Burcu Bursal Duramaz*, Esra Şevketoğlu, Serdar Kıhtır, Mey Talip Petmezci, Osman Yeşilbaş, Nevin Hatipoğlu *Bezmialem Üniversitesi Tıp Fakültesi Çocuk Enfeksiyon Hastalıkları Bilim Dalı Merkezi sinir sistemi
ANTİFUNGAL TEDAVİ: PRE-EMPTİF Mİ EMPİRİK Mİ? Prof. Dr. Ayper SOMER İstanbul Tıp Fakültesi Pediatrik İnfeksiyon Hastalıkları
 ANTİFUNGAL TEDAVİ: PRE-EMPTİF Mİ EMPİRİK Mİ? Prof. Dr. Ayper SOMER İstanbul Tıp Fakültesi Pediatrik İnfeksiyon Hastalıkları Ankara, 28 Şubat 2010 PEDİATRİDE İNVAZİF MANTAR İNFEKSİYONU İÇİN RİSK GRUPLARI
ANTİFUNGAL TEDAVİ: PRE-EMPTİF Mİ EMPİRİK Mİ? Prof. Dr. Ayper SOMER İstanbul Tıp Fakültesi Pediatrik İnfeksiyon Hastalıkları Ankara, 28 Şubat 2010 PEDİATRİDE İNVAZİF MANTAR İNFEKSİYONU İÇİN RİSK GRUPLARI
mm3, periferik yaymasında lenfosit hakimiyeti vardı. GİRİŞ hastalığın farklı şekillerde isimlendirilmesine neden Olgu 2 Olgu 3
 24 P. I. AĞRAS ve Ark. GİRİŞ Ürtikeryal vaskülit histolojik olarak vaskülit bulgularını gösteren, klinikte persistan ürtikeryal döküntülerle karakterize olan bir klinikopatolojik durumdur (1). Klinikte
24 P. I. AĞRAS ve Ark. GİRİŞ Ürtikeryal vaskülit histolojik olarak vaskülit bulgularını gösteren, klinikte persistan ürtikeryal döküntülerle karakterize olan bir klinikopatolojik durumdur (1). Klinikte
Cerrahpaşa Tıp Fakültesi Hastanesinde Febril Nötropenik Hasta Antifungal Tedavi Uygulama Prosedürü
 Cerrahpaşa Tıp Fakültesi Hastanesinde Febril Nötropenik Hasta Antifungal Tedavi Uygulama Prosedürü Prof. Dr. Neşe Saltoğlu İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi, Enfeksiyon Hastalıkları ve Klinik
Cerrahpaşa Tıp Fakültesi Hastanesinde Febril Nötropenik Hasta Antifungal Tedavi Uygulama Prosedürü Prof. Dr. Neşe Saltoğlu İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi, Enfeksiyon Hastalıkları ve Klinik
Olgu sunumu. Doç. Dr. Erkan Çakır. Bezmialem Vakıf Üniversitesi Çocuk Hastalıkları Anabilim Dalı Çocuk Göğüs Hastalıkları Bilim Dalı
 Olgu sunumu Doç. Dr. Erkan Çakır Bezmialem Vakıf Üniversitesi Çocuk Hastalıkları Anabilim Dalı Çocuk Göğüs Hastalıkları Bilim Dalı Şikayet ve hikayesi E.K 13 yaş kız hasta Özel bir tekstil atölyesinde
Olgu sunumu Doç. Dr. Erkan Çakır Bezmialem Vakıf Üniversitesi Çocuk Hastalıkları Anabilim Dalı Çocuk Göğüs Hastalıkları Bilim Dalı Şikayet ve hikayesi E.K 13 yaş kız hasta Özel bir tekstil atölyesinde
Çocuk Hekimleri için Akıl Defteri / Radyolojik Değerlendirmeler*
 1 Hazırlayan: Mustafa Hacımustafaoğlu, Bursa * Bu sayfaya, konusunda uzman akademisyenlerin Çocuk Enfeksiyon Hastalıkları radyolojisi ile ilgili ve kısa klinik bilgileri de içeren konusunda klinik açıdan
1 Hazırlayan: Mustafa Hacımustafaoğlu, Bursa * Bu sayfaya, konusunda uzman akademisyenlerin Çocuk Enfeksiyon Hastalıkları radyolojisi ile ilgili ve kısa klinik bilgileri de içeren konusunda klinik açıdan
İ.Ü. Cerrahpaşa Tıp Fakültesi Febril Nötropeni Grubu. Febril Nötropeni Simpozyumu , Ankara
 İ.Ü. Cerrahpaşa Tıp Fakültesi Febril Nötropeni Grubu Febril Nötropeni Simpozyumu 24. 02.2008, Ankara Profilaksiler HPERCVAD (metotreksat+ siklofosfamid+vinkristin+adriablastin+deksametazon) protokolü alan
İ.Ü. Cerrahpaşa Tıp Fakültesi Febril Nötropeni Grubu Febril Nötropeni Simpozyumu 24. 02.2008, Ankara Profilaksiler HPERCVAD (metotreksat+ siklofosfamid+vinkristin+adriablastin+deksametazon) protokolü alan
FEBRİL NÖTROPENİ TANI VE TEDAVİ
 FEBRİL NÖTROPENİ TANI VE TEDAVİ Dr. Kaya Süer Yakın Doğu Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Mikrobiyoloji Anabilim Dalı Tanımlar / Ateş Oral / Aksiller tek seferde 38.3 C veya üstü Bir
FEBRİL NÖTROPENİ TANI VE TEDAVİ Dr. Kaya Süer Yakın Doğu Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Mikrobiyoloji Anabilim Dalı Tanımlar / Ateş Oral / Aksiller tek seferde 38.3 C veya üstü Bir
KAWASAKİ HASTALIĞI-7 VAKANIN DEĞERLENDİRİLMESİ
 KAWASAKİ HASTALIĞI-7 VAKANIN DEĞERLENDİRİLMESİ Canan Hasbal Akkuş, Tolga Erkum, Mehmet Bedir Akyol, Zilha Şentürk, Burcu Bursal, Zeynep Kıhtır, Sami Hatipoğlu Bakırköy Dr. Sadi Konuk Eğitim ve Araştırma
KAWASAKİ HASTALIĞI-7 VAKANIN DEĞERLENDİRİLMESİ Canan Hasbal Akkuş, Tolga Erkum, Mehmet Bedir Akyol, Zilha Şentürk, Burcu Bursal, Zeynep Kıhtır, Sami Hatipoğlu Bakırköy Dr. Sadi Konuk Eğitim ve Araştırma
KAN DOLAŞIMI İNFEKSİYONLARI VE DAPTOMİSİN
 KAN DOLAŞIMI İNFEKSİYONLARI VE DAPTOMİSİN Dr. Kaya Süer Yakın Doğu Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Mikrobiyoloji Anabilim Dalı Kan dolaşımı enfeksiyonlarının tanımı Primer (hemokültür
KAN DOLAŞIMI İNFEKSİYONLARI VE DAPTOMİSİN Dr. Kaya Süer Yakın Doğu Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Mikrobiyoloji Anabilim Dalı Kan dolaşımı enfeksiyonlarının tanımı Primer (hemokültür
Alt Solunum Yolu Enfeksiyonları Erken Komplikasyonları Akciğer absesi,pnömatosel ve Ampiyem. Dr.Fazilet Karakoç
 Alt Solunum Yolu Enfeksiyonları Erken Komplikasyonları Akciğer absesi,pnömatosel ve Ampiyem Dr.Fazilet Karakoç Çocuklarda Akciğer Absesine yatkınlık: Şiddetli enfeksiyonlar: Menenjit, Septisemi Osteomyelit,Septik
Alt Solunum Yolu Enfeksiyonları Erken Komplikasyonları Akciğer absesi,pnömatosel ve Ampiyem Dr.Fazilet Karakoç Çocuklarda Akciğer Absesine yatkınlık: Şiddetli enfeksiyonlar: Menenjit, Septisemi Osteomyelit,Septik
Eklem Protez Enfeksiyonlarında Antimikrobiyal Tedavi
 Eklem Protez Enfeksiyonlarında Antimikrobiyal Tedavi Dr. Çağrı Büke Ege Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Anabilim Dalı 26.12.15 KLİMİK - İZMİR 1 Eklem protezleri
Eklem Protez Enfeksiyonlarında Antimikrobiyal Tedavi Dr. Çağrı Büke Ege Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Anabilim Dalı 26.12.15 KLİMİK - İZMİR 1 Eklem protezleri
Ia.CERRAHİ PROFİLAKSİ TALİMATI
 Ia.CERRAHİ PROFİLAKSİ TALİMATI CERRAHİ BİRİMLERDE ANTİBİYOTİK PROFLAKSİSİ TALİMATI AMAÇ: Operasyon sırasında potansiyel patojen mikroorganizmaların dokularda üremesini engelleyerek cerrahi alan İnfeksiyonu
Ia.CERRAHİ PROFİLAKSİ TALİMATI CERRAHİ BİRİMLERDE ANTİBİYOTİK PROFLAKSİSİ TALİMATI AMAÇ: Operasyon sırasında potansiyel patojen mikroorganizmaların dokularda üremesini engelleyerek cerrahi alan İnfeksiyonu
 Kateter İnfeksiyonlarında Mikrobiyoloji Doç. Dr. Deniz Akduman Karaelmas Üniversitesi it i Tıp Fakültesi İnfeksiyon hastalıkları ve Klinik Mikrobiyoloji A.D Kateter infeksiyonlarında etkenler; kateter
Kateter İnfeksiyonlarında Mikrobiyoloji Doç. Dr. Deniz Akduman Karaelmas Üniversitesi it i Tıp Fakültesi İnfeksiyon hastalıkları ve Klinik Mikrobiyoloji A.D Kateter infeksiyonlarında etkenler; kateter
SAĞLIK ÇALIŞANLARININ ENFEKSİYON RİSKLERİ
 SAĞLIK ÇALIŞANLARININ ENFEKSİYON RİSKLERİ Sağlık hizmeti veren, Doktor Ebe Hemşire Diş hekimi Hemşirelik öğrencileri, risk altındadır Bu personelin enfeksiyon açısından izlemi personel sağlığı ve hastane
SAĞLIK ÇALIŞANLARININ ENFEKSİYON RİSKLERİ Sağlık hizmeti veren, Doktor Ebe Hemşire Diş hekimi Hemşirelik öğrencileri, risk altındadır Bu personelin enfeksiyon açısından izlemi personel sağlığı ve hastane
SPONDİLODİSKİTLER. Dr. Nazlım AKTUĞ DEMİR
 SPONDİLODİSKİTLER Dr. Nazlım AKTUĞ DEMİR Vertebra Bir dizi omurdan oluşur Vücudun eksenini oluşturur Spinal kordu korur Kaslar, bağlar ve iç organların yapışacağı sabit bir yapı sağlar. SPONDİLODİSKİT
SPONDİLODİSKİTLER Dr. Nazlım AKTUĞ DEMİR Vertebra Bir dizi omurdan oluşur Vücudun eksenini oluşturur Spinal kordu korur Kaslar, bağlar ve iç organların yapışacağı sabit bir yapı sağlar. SPONDİLODİSKİT
Patogenez Bronşektazi gelişiminde iki temel mekanizma rol oynar
 Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Bronşektazi Giriş Subsegmental solunum yollarının anormal ve kalıcı dilatasyonu şeklinde tanımlanır Hastalık olmaktan çok çeşitli patolojik süreçlerin
Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Bronşektazi Giriş Subsegmental solunum yollarının anormal ve kalıcı dilatasyonu şeklinde tanımlanır Hastalık olmaktan çok çeşitli patolojik süreçlerin
Pnömonilerde Ak lc Antibiyotik Kullan m
 .Ü. Cerrahpafla T p Fakültesi Sürekli T p E itimi Etkinlikleri Çocuklarda Ak lc Antibiyotik Kullan m Sempozyum Dizisi No: 33 Aral k 2002; s. 35-39 Pnömonilerde Ak lc Antibiyotik Kullan m Prof. Dr. Necla
.Ü. Cerrahpafla T p Fakültesi Sürekli T p E itimi Etkinlikleri Çocuklarda Ak lc Antibiyotik Kullan m Sempozyum Dizisi No: 33 Aral k 2002; s. 35-39 Pnömonilerde Ak lc Antibiyotik Kullan m Prof. Dr. Necla
MENENJİTLİ OLGULARIN KLİNİK VE LABORATUAR ÖZELLİKLERİNİN RETROSPEKTİF OLARAK DEĞERLENDİRİLMESİ
 MENENJİTLİ OLGULARIN KLİNİK VE LABORATUAR ÖZELLİKLERİNİN RETROSPEKTİF OLARAK DEĞERLENDİRİLMESİ Mine SERİN 1, Ali CANSU 1, Serpil ÇELEBİ 2, Nezir ÖZGÜN 1, Sibel KUL 3, F.Müjgan SÖNMEZ 1, Ayşe AKSOY 4, Ayşegül
MENENJİTLİ OLGULARIN KLİNİK VE LABORATUAR ÖZELLİKLERİNİN RETROSPEKTİF OLARAK DEĞERLENDİRİLMESİ Mine SERİN 1, Ali CANSU 1, Serpil ÇELEBİ 2, Nezir ÖZGÜN 1, Sibel KUL 3, F.Müjgan SÖNMEZ 1, Ayşe AKSOY 4, Ayşegül
Böbrek kistleri olan hastaya yaklaşım
 Böbrek kistleri olan hastaya yaklaşım Dr. Ayşegül Örs Zümrütdal Başkent Üniversitesi-Nefroloji Bilim Dalı 20/05/2011-ANTALYA Böbrek kistleri Genetik ya da genetik olmayan nedenlere bağlı olarak, Değişik
Böbrek kistleri olan hastaya yaklaşım Dr. Ayşegül Örs Zümrütdal Başkent Üniversitesi-Nefroloji Bilim Dalı 20/05/2011-ANTALYA Böbrek kistleri Genetik ya da genetik olmayan nedenlere bağlı olarak, Değişik
YILIN SES GETİREN MAKALELERİ
 YILIN SES GETİREN MAKALELERİ Dr. Yeşim Uygun Kızmaz SBÜ Kartal Koşuyolu Yüksek İhtisas Eğt. ve Araş. Hastanesi Türk Klinik Mikrobiyoloji ve İnfeksiyon Hastalıkları Derneği Aylık Toplantısı 25.12.2018,
YILIN SES GETİREN MAKALELERİ Dr. Yeşim Uygun Kızmaz SBÜ Kartal Koşuyolu Yüksek İhtisas Eğt. ve Araş. Hastanesi Türk Klinik Mikrobiyoloji ve İnfeksiyon Hastalıkları Derneği Aylık Toplantısı 25.12.2018,
İnfektif Endokarditin Antibiyotik Tedavisinde Antimikrobiyal Direnç Bir Sorun mu? Penisilin
 İnfektif Endokarditin Antibiyotik Tedavisinde Antimikrobiyal Direnç Bir Sorun mu? Penisilin Dr Emel YILMAZ UÜTF-Enf Hast ve Kl Mikrob AD İEÇG-KLİMİK 21.10.2017 İnfektif Endokardit Koruyucu uygulamalara
İnfektif Endokarditin Antibiyotik Tedavisinde Antimikrobiyal Direnç Bir Sorun mu? Penisilin Dr Emel YILMAZ UÜTF-Enf Hast ve Kl Mikrob AD İEÇG-KLİMİK 21.10.2017 İnfektif Endokardit Koruyucu uygulamalara
Dr. Birgül Kaçmaz Kırıkkale Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji AD
 Dr. Birgül Kaçmaz Kırıkkale Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji AD İnhaler uygulama İntraventriküler/intratekal uygulama Antibiyotik kilit tedavisi Antibiyotik içerikli
Dr. Birgül Kaçmaz Kırıkkale Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji AD İnhaler uygulama İntraventriküler/intratekal uygulama Antibiyotik kilit tedavisi Antibiyotik içerikli
Vaxoral. Tekrarlayan bakteriyel solunum yolu enfeksiyonlarının önlenmesinde 5. Şimdi. Zamanı. KOAH Kronik bronşit Sigara kullanımı
 Tekrarlayan bakteriyel solunum yolu enfeksiyonlarının önlenmesinde 5 Şimdi KOAH Kronik bronşit Sigara kullanımı Yaşlılık Düşük bağışıklık Hırıltılı öksürük Kirli ortam Pasif içicilik Zamanı Tekrarlayan
Tekrarlayan bakteriyel solunum yolu enfeksiyonlarının önlenmesinde 5 Şimdi KOAH Kronik bronşit Sigara kullanımı Yaşlılık Düşük bağışıklık Hırıltılı öksürük Kirli ortam Pasif içicilik Zamanı Tekrarlayan
OLGULARLA PERİTONİTLER
 OLGULARLA PERİTONİTLER Stafilacocus Epidermidis Sevgi AKTAŞ Selçuk Üniversitesi Tıp Fakültesi Hastanesi Periton Diyaliz Hemşiresi Peritonit Perietal ve visseral periton membranının enflamasyonudur. Tanı
OLGULARLA PERİTONİTLER Stafilacocus Epidermidis Sevgi AKTAŞ Selçuk Üniversitesi Tıp Fakültesi Hastanesi Periton Diyaliz Hemşiresi Peritonit Perietal ve visseral periton membranının enflamasyonudur. Tanı
Cerrahi Enfeksiyonlar. Dr.A.Özdemir AKTAN Marmara Universitesi Genel Cerrahi Anabilim Dalı 19 Nisan 2014
 Cerrahi Enfeksiyonlar Dr.A.Özdemir AKTAN Marmara Universitesi Genel Cerrahi Anabilim Dalı 19 Nisan 2014 Komplike Intraabdominal Enfeksiyon Tanı ve Tedavisi IDSA (Infectious Diseases Society of America)
Cerrahi Enfeksiyonlar Dr.A.Özdemir AKTAN Marmara Universitesi Genel Cerrahi Anabilim Dalı 19 Nisan 2014 Komplike Intraabdominal Enfeksiyon Tanı ve Tedavisi IDSA (Infectious Diseases Society of America)
BİRİNCİ BASAMAKTA PRİMER İMMÜN YETMEZLİK
 1 LERDE LABORATUVAR İPUÇLARI GENEL TARAMA TESTLERİ Tam kan sayımı Periferik yayma İmmünglobulin düzeyleri (IgG, A, M, E) İzohemaglutinin titresi (Anti A, Anti B titresi) Aşıya karşı antikor yanıtı (Hepatit
1 LERDE LABORATUVAR İPUÇLARI GENEL TARAMA TESTLERİ Tam kan sayımı Periferik yayma İmmünglobulin düzeyleri (IgG, A, M, E) İzohemaglutinin titresi (Anti A, Anti B titresi) Aşıya karşı antikor yanıtı (Hepatit
İNVAZİF ASPERGİLLOZ Radyolojik Tanı. Dr. Recep SAVAŞ Ege Üniversitesi Tıp Fakültesi Radyoloji AD, İzmir
 İNVAZİF ASPERGİLLOZ Radyolojik Tanı Dr. Recep SAVAŞ Ege Üniversitesi Tıp Fakültesi Radyoloji AD, İzmir AMAÇ Radyolojik olarak algoritm Tanı ve bulgular Tedavi sonrası takip İnvazif Asperjilloz Akciğer
İNVAZİF ASPERGİLLOZ Radyolojik Tanı Dr. Recep SAVAŞ Ege Üniversitesi Tıp Fakültesi Radyoloji AD, İzmir AMAÇ Radyolojik olarak algoritm Tanı ve bulgular Tedavi sonrası takip İnvazif Asperjilloz Akciğer
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı. Çocuk Servisi Olgu Sunumu 3Ağustos 2018 Cuma. Dr.
 Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Çocuk Servisi Olgu Sunumu 3Ağustos 2018 Cuma Dr. Dicle Aydın 02.08.2018 Araş. Gör. Dr. Dicle Aydın Olgu 4 yaş 3 ay, erkek
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Çocuk Servisi Olgu Sunumu 3Ağustos 2018 Cuma Dr. Dicle Aydın 02.08.2018 Araş. Gör. Dr. Dicle Aydın Olgu 4 yaş 3 ay, erkek
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı. Onkoloji Bilim Dalı Olgu Sunumu 6 Aralık 2016 Salı
 Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Onkoloji Bilim Dalı Olgu Sunumu 6 Aralık 2016 Salı Ar. Gör. Dr. Abdullah Heybeci Yandal Ar. Gör. Uzm. Dr. Saime Tuncer Prof.
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Onkoloji Bilim Dalı Olgu Sunumu 6 Aralık 2016 Salı Ar. Gör. Dr. Abdullah Heybeci Yandal Ar. Gör. Uzm. Dr. Saime Tuncer Prof.
Pulmoner Emboli Profilaksisi. Tanım. Giriş. Giriş 12.06.2010. Dr. Mustafa YILDIZ Fırat Üniversitesi Acil Tıp AD. Pulmoneremboli(PE):
 Pulmoner Emboli Profilaksisi Dr. Mustafa YILDIZ Fırat Üniversitesi Acil Tıp AD m Pulmoneremboli(PE): Bir pulmonerartere kan pıhtısının yerleşmesi Distaldeki akciğer parankimine kan sağlanaması Giriş Tipik
Pulmoner Emboli Profilaksisi Dr. Mustafa YILDIZ Fırat Üniversitesi Acil Tıp AD m Pulmoneremboli(PE): Bir pulmonerartere kan pıhtısının yerleşmesi Distaldeki akciğer parankimine kan sağlanaması Giriş Tipik
Acil Serviste Akılcı Antibiyotik Kullanımının Temel İlkeleri Dr. A. Çağrı Büke
 Acil Serviste Akılcı Antibiyotik Kullanımının Temel İlkeleri Dr. A. Çağrı Büke Ege Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji 12/o4/2014 Akılcı antibiyotik kullanımı Antibiyotiklere
Acil Serviste Akılcı Antibiyotik Kullanımının Temel İlkeleri Dr. A. Çağrı Büke Ege Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji 12/o4/2014 Akılcı antibiyotik kullanımı Antibiyotiklere
Sunum planı. Epidemiyoloji Tanım Sınıflama Değerlendirme Tedavi Özet
 Sunum planı Epidemiyoloji Tanım Sınıflama Değerlendirme Tedavi Özet En sık hekime başvuru nedeni Okul çağındaki çocuklarda %35-40 viral enfeksiyonlar sonrası 10 gün %10 çocukta 25 günü geçer. Neye öksürük
Sunum planı Epidemiyoloji Tanım Sınıflama Değerlendirme Tedavi Özet En sık hekime başvuru nedeni Okul çağındaki çocuklarda %35-40 viral enfeksiyonlar sonrası 10 gün %10 çocukta 25 günü geçer. Neye öksürük
GİRİŞ. Kan dolaşımı enfeksiyonları (KDE) önemli morbidite ve mortalite sebebi. ABD de yılda 200.000 KDE, mortalite % 35-60
 Dr. Tolga BAŞKESEN GİRİŞ Kan dolaşımı enfeksiyonları (KDE) önemli morbidite ve mortalite sebebi ABD de yılda 200.000 KDE, mortalite % 35-60 Erken ve doğru tedavi ile mortaliteyi azaltmak mümkün GİRİŞ Kan
Dr. Tolga BAŞKESEN GİRİŞ Kan dolaşımı enfeksiyonları (KDE) önemli morbidite ve mortalite sebebi ABD de yılda 200.000 KDE, mortalite % 35-60 Erken ve doğru tedavi ile mortaliteyi azaltmak mümkün GİRİŞ Kan
HODGKIN DIŞI LENFOMA
 HODGKIN DIŞI LENFOMA HODGKIN DIŞI LENFOMA NEDİR? Hodgkin dışı lenfoma (HDL) veya Non-Hodgkin lenfoma (NHL), vücudun savunma sistemini sağlayan lenf bezlerinden kaynaklanan kötü huylu bir hastalıktır. Lenf
HODGKIN DIŞI LENFOMA HODGKIN DIŞI LENFOMA NEDİR? Hodgkin dışı lenfoma (HDL) veya Non-Hodgkin lenfoma (NHL), vücudun savunma sistemini sağlayan lenf bezlerinden kaynaklanan kötü huylu bir hastalıktır. Lenf
İNFEKSİYÖZ ENSEFALİTLER: HSV-1 E BAĞLI OLAN VE OLMAYAN OLGULARIN KARŞILAŞTIRILMASI
 İNFEKSİYÖZ ENSEFALİTLER: HSV-1 E BAĞLI OLAN VE OLMAYAN OLGULARIN KARŞILAŞTIRILMASI Seniha Başaran, Elif Agüloğlu, Aysun Sarıbuğa, Serap Şimşek Yavuz, Atahan Çağatay, Oral Öncül, Halit Özsüt, Haluk Eraksoy
İNFEKSİYÖZ ENSEFALİTLER: HSV-1 E BAĞLI OLAN VE OLMAYAN OLGULARIN KARŞILAŞTIRILMASI Seniha Başaran, Elif Agüloğlu, Aysun Sarıbuğa, Serap Şimşek Yavuz, Atahan Çağatay, Oral Öncül, Halit Özsüt, Haluk Eraksoy
TROPENİK HASTALARA TANI VE TEDAVİ
 FEBRİL L NÖTROPENN TROPENİK HASTALARA TANI VE TEDAVİ YAKLAŞIMI ADNAN MENDERES ÜNİVERSİTESİ TIP FAKÜLTES LTESİ İÇ HASTALIKLARI AD/HEMATOLOJİ BD GENEL PRENSİPLER PLER Dr A Zahit Bolaman Profilaktik antibakteriyel
FEBRİL L NÖTROPENN TROPENİK HASTALARA TANI VE TEDAVİ YAKLAŞIMI ADNAN MENDERES ÜNİVERSİTESİ TIP FAKÜLTES LTESİ İÇ HASTALIKLARI AD/HEMATOLOJİ BD GENEL PRENSİPLER PLER Dr A Zahit Bolaman Profilaktik antibakteriyel
Uzm. Dr. Bora ÇEKMEN. Okmeydanı Eğitim Ve Araştırma Hastanesi İstanbul İli Beyoğlu Kamu Hastaneler Birliği Sağlık Bilimleri Üniversitesi
 Uzm. Dr. Bora ÇEKMEN Okmeydanı Eğitim Ve Araştırma Hastanesi İstanbul İli Beyoğlu Kamu Hastaneler Birliği Sağlık Bilimleri Üniversitesi İlaç Kullanımı DSÖ nün tahminlerine göre ilaçların %50 sinden fazlası
Uzm. Dr. Bora ÇEKMEN Okmeydanı Eğitim Ve Araştırma Hastanesi İstanbul İli Beyoğlu Kamu Hastaneler Birliği Sağlık Bilimleri Üniversitesi İlaç Kullanımı DSÖ nün tahminlerine göre ilaçların %50 sinden fazlası
Nocardia Enfeksiyonları. Dr. H.Kaya SÜER Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji
 Nocardia Enfeksiyonları Dr. H.Kaya SÜER Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Nocardia Enfeksiyonları Nocardia insanlarda ve hayvanlarda lokalize veya dissemine enfeksiyonlardan sorumlu olabilen
Nocardia Enfeksiyonları Dr. H.Kaya SÜER Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Nocardia Enfeksiyonları Nocardia insanlarda ve hayvanlarda lokalize veya dissemine enfeksiyonlardan sorumlu olabilen
ALT SOLUNUM YOLU ENFEKSİYONLARI. Prof. Dr. Abdullah Sayıner
 ALT SOLUNUM YOLU ENFEKSİYONLARI Prof. Dr. Abdullah Sayıner Akut bronşit Beş günden daha uzun süren öksürük (+/- balgam) Etkenlerin tamama yakını viruslar Çok küçük bir bölümünden Mycoplasma, Chlamydia,
ALT SOLUNUM YOLU ENFEKSİYONLARI Prof. Dr. Abdullah Sayıner Akut bronşit Beş günden daha uzun süren öksürük (+/- balgam) Etkenlerin tamama yakını viruslar Çok küçük bir bölümünden Mycoplasma, Chlamydia,
Nozokomiyal SSS Enfeksiyonları
 Nozokomiyal SSS Enfeksiyonları Nozokomiyal SSSİ En ciddi nozokomiyal enfeksiyonlardan biri Morbidite ve mortalite yüksektir. Nozokomiyal SSSİ Tüm HE %0.4 ünden sorumlu. En sık görülen formları: Bakteriyel
Nozokomiyal SSS Enfeksiyonları Nozokomiyal SSSİ En ciddi nozokomiyal enfeksiyonlardan biri Morbidite ve mortalite yüksektir. Nozokomiyal SSSİ Tüm HE %0.4 ünden sorumlu. En sık görülen formları: Bakteriyel
İNVAZİV PULMONER ASPERJİLLOZ Dr. Münire Gökırmak. Süleyman Demirel Üniversitesi Göğüs Hastalıkları A.D.
 İNVAZİV PULMONER ASPERJİLLOZ Dr. Münire Gökırmak Süleyman Demirel Üniversitesi Göğüs Hastalıkları A.D. OLGU 1 23 yaşında kadın hasta Ateş, yorgunluk ve anemi Lökosit: 6.800/mm3, %8 nötrofil, %26 blast,
İNVAZİV PULMONER ASPERJİLLOZ Dr. Münire Gökırmak Süleyman Demirel Üniversitesi Göğüs Hastalıkları A.D. OLGU 1 23 yaşında kadın hasta Ateş, yorgunluk ve anemi Lökosit: 6.800/mm3, %8 nötrofil, %26 blast,
AKUT PULMONER EMBOLİDE RADYOLOJİK ÖNEMLİ MESAJLAR
 Pulmoner Vasküler Hastalıklar AKUT PULMONER EMBOLİDE RADYOLOJİK ÖNEMLİ MESAJLAR Dr. Recep SAVAŞ Ege Üniversitesi Tıp Fakültesi Radyoloji AD, İzmir AKCİĞER HASTALIKLARI VE YOĞUN BAKIM GÜNLERİ TANI VE TEDAVİDE
Pulmoner Vasküler Hastalıklar AKUT PULMONER EMBOLİDE RADYOLOJİK ÖNEMLİ MESAJLAR Dr. Recep SAVAŞ Ege Üniversitesi Tıp Fakültesi Radyoloji AD, İzmir AKCİĞER HASTALIKLARI VE YOĞUN BAKIM GÜNLERİ TANI VE TEDAVİDE
AKCİĞER APSESİNDE CERRAHİ TEDAVİ
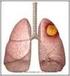 AKCİĞER APSESİNDE CERRAHİ TEDAVİ TTD 10. Yıllık Kongresi Antalya 2007 Dr. S.Ş. Erkmen GÜLHAN Atatürk Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi Akciğer apsesi, parankim destrüksiyonu
AKCİĞER APSESİNDE CERRAHİ TEDAVİ TTD 10. Yıllık Kongresi Antalya 2007 Dr. S.Ş. Erkmen GÜLHAN Atatürk Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi Akciğer apsesi, parankim destrüksiyonu
Kan Kültürlerinde Üreyen Koagülaz Negatif Stafilokoklarda Kontaminasyonun Değerlendirilmesi
 Kan Kültürlerinde Üreyen Koagülaz Negatif Stafilokoklarda Kontaminasyonun Değerlendirilmesi Gülden Kocasakal 1, Elvin Dinç 1, M.Taner Yıldırmak 1, Çiğdem Arabacı 2, Kenan Ak 2 1 Okmeydanı Eğitim ve Araştırma
Kan Kültürlerinde Üreyen Koagülaz Negatif Stafilokoklarda Kontaminasyonun Değerlendirilmesi Gülden Kocasakal 1, Elvin Dinç 1, M.Taner Yıldırmak 1, Çiğdem Arabacı 2, Kenan Ak 2 1 Okmeydanı Eğitim ve Araştırma
Olgu Sunumu Dr. Işıl Deniz Alıravcı Ordu Üniversitesi Eğitim Ve Araştırma Hastanesi
 Olgu Sunumu Dr. Işıl Deniz Alıravcı Ordu Üniversitesi Eğitim Ve Araştırma Hastanesi 03.05.2016 OLGU 38 yaşında evli kadın hasta İki haftadır olan bulantı, kusma, kaşıntı, halsizlik, ciltte ve gözlerde
Olgu Sunumu Dr. Işıl Deniz Alıravcı Ordu Üniversitesi Eğitim Ve Araştırma Hastanesi 03.05.2016 OLGU 38 yaşında evli kadın hasta İki haftadır olan bulantı, kusma, kaşıntı, halsizlik, ciltte ve gözlerde
İzmir Katip Çelebi Üniversitesi Tıp Fakültesi Eğitim Öğretim Yılı. Dönem 4 GÖĞÜS HASTALIKLARI STAJ TANITIM REHBERİ
 İzmir Katip Çelebi Üniversitesi Tıp Fakültesi 2018-2019 Eğitim Öğretim Yılı Dönem 4 GÖĞÜS HASTALIKLARI STAJ TANITIM REHBERİ Hazırlayan: Göğüs Hastalıkları Anabilim Dalı 1 GÖĞÜS HASTALIKLARI STAJI TANITIM
İzmir Katip Çelebi Üniversitesi Tıp Fakültesi 2018-2019 Eğitim Öğretim Yılı Dönem 4 GÖĞÜS HASTALIKLARI STAJ TANITIM REHBERİ Hazırlayan: Göğüs Hastalıkları Anabilim Dalı 1 GÖĞÜS HASTALIKLARI STAJI TANITIM
Aşağıdaki 3 kriterin birlikte olması durumunda derin cerrahi alan enfeksiyonu tanısı konulur.
 TYBD SEPSİS ÇALIŞMASI ENFEKSİYON TANIMLARI Derin Cerrahi Alan Enfeksiyonu(DCAE) Aşağıdaki 3 kriterin birlikte olması durumunda derin cerrahi alan enfeksiyonu tanısı konulur. 1.Cerrahi girişimden sonraki
TYBD SEPSİS ÇALIŞMASI ENFEKSİYON TANIMLARI Derin Cerrahi Alan Enfeksiyonu(DCAE) Aşağıdaki 3 kriterin birlikte olması durumunda derin cerrahi alan enfeksiyonu tanısı konulur. 1.Cerrahi girişimden sonraki
FEBRİL NÖTROPENİK HASTALARDA ERCİYES ÜNİVERSİTESİ DENEYİMİ
 FEBRİL NÖTROPENİK HASTALARDA ERCİYES ÜNİVERSİTESİ DENEYİMİ Doç. Dr. Orhan Yıldız Erciyes Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Anabilim Dalı, Kayseri Erciyes Üniversitesi
FEBRİL NÖTROPENİK HASTALARDA ERCİYES ÜNİVERSİTESİ DENEYİMİ Doç. Dr. Orhan Yıldız Erciyes Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Anabilim Dalı, Kayseri Erciyes Üniversitesi
Hematolog Gözüyle Fungal İnfeksiyonlara Yaklaşım. Dr Mehmet Ali Özcan Dokuz Eylül Üniversitesi Tıp Fakültesi Hematoloji Bilim Dalı İzmir-2012
 Hematolog Gözüyle Fungal İnfeksiyonlara Yaklaşım Dr Mehmet Ali Özcan Dokuz Eylül Üniversitesi Tıp Fakültesi Hematoloji Bilim Dalı İzmir-2012 Nötropenik hastalarda fungal infeksiyonlar Nötropeni invaziv
Hematolog Gözüyle Fungal İnfeksiyonlara Yaklaşım Dr Mehmet Ali Özcan Dokuz Eylül Üniversitesi Tıp Fakültesi Hematoloji Bilim Dalı İzmir-2012 Nötropenik hastalarda fungal infeksiyonlar Nötropeni invaziv
Plevral Boşluğun Nadir Enfeksiyonları Plevral boşlukta sıklıkla gözlenen enfeksiyonlar parapnömonik
 Plevral Boşluğun Nadir Enfeksiyonları Plevral boşlukta sıklıkla gözlenen enfeksiyonlar parapnömonik effüzyon ve sonrasında gözlenen ampiyemdir. Nadir olarak gözlenen enfeksiyonlar ise fungal, viral ve
Plevral Boşluğun Nadir Enfeksiyonları Plevral boşlukta sıklıkla gözlenen enfeksiyonlar parapnömonik effüzyon ve sonrasında gözlenen ampiyemdir. Nadir olarak gözlenen enfeksiyonlar ise fungal, viral ve
Prof Dr Salim Çalışkan. İÜ Cerrahpaşa Tıp Fakültesi Çocuk Nefrolojisi
 Prof Dr Salim Çalışkan İÜ Cerrahpaşa Tıp Fakültesi Çocuk Nefrolojisi FC 12y K Tekrarlayan İYE İYE dikkat çeken noktalar Çocukluk çağında 2.en sık enfeksiyondur Böbrek parankimi zarar görebilir (skar) Skara
Prof Dr Salim Çalışkan İÜ Cerrahpaşa Tıp Fakültesi Çocuk Nefrolojisi FC 12y K Tekrarlayan İYE İYE dikkat çeken noktalar Çocukluk çağında 2.en sık enfeksiyondur Böbrek parankimi zarar görebilir (skar) Skara
Vücutta dolaşan akkan sistemidir. Bağışıklığımızı sağlayan hücreler bu sistemle vücuda dağılır.
 HODGKIN LENFOMA HODGKIN LENFOMA NEDİR? Hodgkin lenfoma, lenf sisteminin kötü huylu bir hastalığıdır. Lenf sisteminde genç lenf hücreleri (Hodgkin ve Reed- Sternberg hücreleri) çoğalır ve vücuttaki lenf
HODGKIN LENFOMA HODGKIN LENFOMA NEDİR? Hodgkin lenfoma, lenf sisteminin kötü huylu bir hastalığıdır. Lenf sisteminde genç lenf hücreleri (Hodgkin ve Reed- Sternberg hücreleri) çoğalır ve vücuttaki lenf
KLİNİK İNCİLER (ÜST SOLUNUM YOLU ACİLLERİ VE ALT SOLUNUM YOLU ENFEKSİYONLARI)
 KLİNİK İNCİLER (ÜST SOLUNUM YOLU ACİLLERİ VE ALT SOLUNUM YOLU ENFEKSİYONLARI) Dr.Gülbin Bingöl Karakoç Çukurova Üniversitesi Tıp Fakültesi K.İnci 1: Bebek K, 2 günlük kız hasta Meme emememe, morarma yakınması
KLİNİK İNCİLER (ÜST SOLUNUM YOLU ACİLLERİ VE ALT SOLUNUM YOLU ENFEKSİYONLARI) Dr.Gülbin Bingöl Karakoç Çukurova Üniversitesi Tıp Fakültesi K.İnci 1: Bebek K, 2 günlük kız hasta Meme emememe, morarma yakınması
Pnömonide Etkene Yönelik Antimikrobiyal Tedavi
 Pnömonide Etkene Yönelik Antimikrobiyal Tedavi Prof. Dr. Necla TÜLEK Ankara Eğitim ve Araştırma Hastanesi İnfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Streptococcus pneumoniae H. influenzae M.catarrhalis
Pnömonide Etkene Yönelik Antimikrobiyal Tedavi Prof. Dr. Necla TÜLEK Ankara Eğitim ve Araştırma Hastanesi İnfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Streptococcus pneumoniae H. influenzae M.catarrhalis
Emrah Salman, Zeynep Ceren Karahan Ankara Üniversitesi Tıp Fakültesi. Tıbbi Mikrobiyoloji Anabilim Dalı
 Emrah Salman, Zeynep Ceren Karahan Ankara Üniversitesi Tıp Fakültesi Tıbbi Mikrobiyoloji Anabilim Dalı Antibiyotik kullanımına bağlı ishal etkeni olan Clostridium difficile, nozokomiyal diyarenin en sık
Emrah Salman, Zeynep Ceren Karahan Ankara Üniversitesi Tıp Fakültesi Tıbbi Mikrobiyoloji Anabilim Dalı Antibiyotik kullanımına bağlı ishal etkeni olan Clostridium difficile, nozokomiyal diyarenin en sık
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı. Çocuk Servisi Olgu Sunumu 7 Şubat 2018 Çarşamba. Dr.
 Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Çocuk Servisi Olgu Sunumu 7 Şubat 2018 Çarşamba Dr. Gökberk Özcan 16 yaş, kız hasta Yakınma: Sol ayakta ağrı, 2. ve 3. parmaklarda
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Çocuk Servisi Olgu Sunumu 7 Şubat 2018 Çarşamba Dr. Gökberk Özcan 16 yaş, kız hasta Yakınma: Sol ayakta ağrı, 2. ve 3. parmaklarda
Kemik ve Eklem Enfeksiyonları. Dr Fahri Erdoğan
 Kemik ve Eklem Enfeksiyonları Dr Fahri Erdoğan KEMİK VE EKLEM ENFEKSİYONLARI Erken tanı ve tedavi Sintigrafi, MRI Artroskopik cerrahi Antibiyotik direnci Spesifik M.Tuberculosis M. Lepra T.Pallidumun Nonspesifik?
Kemik ve Eklem Enfeksiyonları Dr Fahri Erdoğan KEMİK VE EKLEM ENFEKSİYONLARI Erken tanı ve tedavi Sintigrafi, MRI Artroskopik cerrahi Antibiyotik direnci Spesifik M.Tuberculosis M. Lepra T.Pallidumun Nonspesifik?
Epidermal Büyüme Faktörü Türkiye'de Uygulama Yapılan İlk Üç Hasta
 Epidermal Büyüme Faktörü Türkiye'de Uygulama Yapılan İlk Üç Hasta M. Bülent ERTUĞRUL, M. Özlem SAYLAK-ERSOY, Çetin TURAN, Barçın ÖZTÜRK, Serhan SAKARYA Adnan Menderes Üniversitesi Tıp Fakültesi, İnfeksiyon
Epidermal Büyüme Faktörü Türkiye'de Uygulama Yapılan İlk Üç Hasta M. Bülent ERTUĞRUL, M. Özlem SAYLAK-ERSOY, Çetin TURAN, Barçın ÖZTÜRK, Serhan SAKARYA Adnan Menderes Üniversitesi Tıp Fakültesi, İnfeksiyon
HIV Enfeksiyonu ve Tüberküloz Birlikteliğinin Değerlendirilmesi
 HIV Enfeksiyonu ve Tüberküloz Birlikteliğinin Değerlendirilmesi =Evaluation of HIV Infection and Tuberculosis Concomitance= Behice Kurtaran, Selçuk Nazik, Aslıhan Ulu, Ayşe Seza İnal, Süheyla Kömür, Ferit
HIV Enfeksiyonu ve Tüberküloz Birlikteliğinin Değerlendirilmesi =Evaluation of HIV Infection and Tuberculosis Concomitance= Behice Kurtaran, Selçuk Nazik, Aslıhan Ulu, Ayşe Seza İnal, Süheyla Kömür, Ferit
Ankara Üniversitesi Diş Hekimliği Fakültesi Dergisi, Ankara Üniversitesi Diş Hekimliği Fakültesi nin resmi yayın organıdır.
 YAYIN KURALLARI GENEL BİLGİLER Ankara Üniversitesi Diş Hekimliği Fakültesi Dergisi, Ankara Üniversitesi Diş Hekimliği Fakültesi nin resmi yayın organıdır. Dergide klinik veya deneysel araştırmalar, derlemeler,
YAYIN KURALLARI GENEL BİLGİLER Ankara Üniversitesi Diş Hekimliği Fakültesi Dergisi, Ankara Üniversitesi Diş Hekimliği Fakültesi nin resmi yayın organıdır. Dergide klinik veya deneysel araştırmalar, derlemeler,
Kan Dolaşım Enfeksiyonlarında Karar Verme Süreçleri. Prof. Dr. Aynur EREN TOPKAYA Namık Kemal Üniversitesi Tıp Fakültesi Tıbbi Mikrobiyoloji AD
 Kan Dolaşım Enfeksiyonlarında Karar Verme Süreçleri Prof. Dr. Aynur EREN TOPKAYA Namık Kemal Üniversitesi Tıp Fakültesi Tıbbi Mikrobiyoloji AD Sunum Planı Kan kültürlerinin önemi Kan kültürlerinin değerlendirilmesi
Kan Dolaşım Enfeksiyonlarında Karar Verme Süreçleri Prof. Dr. Aynur EREN TOPKAYA Namık Kemal Üniversitesi Tıp Fakültesi Tıbbi Mikrobiyoloji AD Sunum Planı Kan kültürlerinin önemi Kan kültürlerinin değerlendirilmesi
Ventilatör İlişkili Pnömoni Tanısında Endotrakeal Aspirat Kantitatif Kültürü ile Mini-Bal Kantitatif Kültürü Arasındaki Uyum
 Ventilatör İlişkili Pnömoni Tanısında Endotrakeal Aspirat Kantitatif Kültürü ile Mini-Bal Kantitatif Kültürü Arasındaki Uyum Dr.Sibel Doğan Kaya Kartal Koşuyolu Yüksek İhtisas Eğitim ve Araştırma Hastanesi
Ventilatör İlişkili Pnömoni Tanısında Endotrakeal Aspirat Kantitatif Kültürü ile Mini-Bal Kantitatif Kültürü Arasındaki Uyum Dr.Sibel Doğan Kaya Kartal Koşuyolu Yüksek İhtisas Eğitim ve Araştırma Hastanesi
TÜBERKÜLOZ. Verem; TB; TBC; Tüberküloz nasıl yayılır? Tüberküloz şikayetleri nelerdir?
 TÜBERKÜLOZ Verem; TB; TBC; Hava yoluyla yayılan bulaşıcı akciğer hastalığıdır. Akciğer dışında kemik, lenf bezleri, böbrek, beyin zarları gibi diğer organları da tutabilir. Tüberküloz bakterisi Mycobacterium
TÜBERKÜLOZ Verem; TB; TBC; Hava yoluyla yayılan bulaşıcı akciğer hastalığıdır. Akciğer dışında kemik, lenf bezleri, böbrek, beyin zarları gibi diğer organları da tutabilir. Tüberküloz bakterisi Mycobacterium
Kronik Granülomatöz Hastalık Chronic Granulomatous Disease
 Derleme - Review Genç Pediatristler Dergisi Cilt: 1 Sayı: 1 Mart - 2015 Kronik Granülomatöz Hastalık Chronic Granulomatous Disease Ayça KIYKIM, Işıl Berat BARLAN Marmara Üniversitesi Pendik Eğitim ve Araştırma
Derleme - Review Genç Pediatristler Dergisi Cilt: 1 Sayı: 1 Mart - 2015 Kronik Granülomatöz Hastalık Chronic Granulomatous Disease Ayça KIYKIM, Işıl Berat BARLAN Marmara Üniversitesi Pendik Eğitim ve Araştırma
İnvazif Mantar Enfeksiyonlarının Takibinde Takım Çalışması DR. AHMET ÇAĞKAN İNKAYA HACETTEPE ÜNİVERSİTESİ TİP FAKÜLTESİ
 İnvazif Mantar Enfeksiyonlarının Takibinde Takım Çalışması DR. AHMET ÇAĞKAN İNKAYA HACETTEPE ÜNİVERSİTESİ TİP FAKÜLTESİ Son 20 yılda IFH sıklığı arttı Hematolojik maligniteler Kompleks hastalar ve hastalıklar
İnvazif Mantar Enfeksiyonlarının Takibinde Takım Çalışması DR. AHMET ÇAĞKAN İNKAYA HACETTEPE ÜNİVERSİTESİ TİP FAKÜLTESİ Son 20 yılda IFH sıklığı arttı Hematolojik maligniteler Kompleks hastalar ve hastalıklar
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Enfeksiyon Hastalıkları BD Olgu Sunumu 13 Ekim 2018 Perşembe
 Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Enfeksiyon Hastalıkları BD Olgu Sunumu 13 Ekim 2018 Perşembe Dr. Ayşe Tekin Yılmaz Olgu Sekiz yaş, erkek hasta Yakınma Sırt
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Enfeksiyon Hastalıkları BD Olgu Sunumu 13 Ekim 2018 Perşembe Dr. Ayşe Tekin Yılmaz Olgu Sekiz yaş, erkek hasta Yakınma Sırt
Blau Hastalığı/ Jüvenil Sarkoidoz Nedir
 www.printo.it/pediatric-rheumatology/tr/intro Blau Hastalığı/ Jüvenil Sarkoidoz Nedir 2016 un türevi 1. BLAU HASTALIĞI/ JÜVENİL SARKOİDOZ NEDİR 1.1 Nedir? Blau sendromu genetik bir hastalıktır. Hastaların
www.printo.it/pediatric-rheumatology/tr/intro Blau Hastalığı/ Jüvenil Sarkoidoz Nedir 2016 un türevi 1. BLAU HASTALIĞI/ JÜVENİL SARKOİDOZ NEDİR 1.1 Nedir? Blau sendromu genetik bir hastalıktır. Hastaların
BOS GLUKOZ DÜġÜKLÜĞÜ ĠLE SEYREDEN TÜBERKÜLOZ MENENJĠT ÖN TANILI VARİCELLA ZOSTER MENENJİTİ OLGUSU
 BOS GLUKOZ DÜġÜKLÜĞÜ ĠLE SEYREDEN TÜBERKÜLOZ MENENJĠT ÖN TANILI VARİCELLA ZOSTER MENENJİTİ OLGUSU Ramazan Gözüküçük 1, Yunus Nas 2, Mustafa GÜÇLÜ 3 1 Hisar Intercontinental Hospital, Enfeksiyon Hastalıkları
BOS GLUKOZ DÜġÜKLÜĞÜ ĠLE SEYREDEN TÜBERKÜLOZ MENENJĠT ÖN TANILI VARİCELLA ZOSTER MENENJİTİ OLGUSU Ramazan Gözüküçük 1, Yunus Nas 2, Mustafa GÜÇLÜ 3 1 Hisar Intercontinental Hospital, Enfeksiyon Hastalıkları
KISITLI ANTİBİYOTİK BİLDİRİMİ
 KISITLI ANTİBİYOTİK BİLDİRİMİ YAYIN TARİHİ 01/07/2011 REVİZYON TAR.-NO 00 BÖLÜM NO 04 STANDART NO 11 DEĞERLENDİRME ÖLÇÜTÜ 00 Kısıtlı Bildirim : Duyarlılık test sonuçları klinikteki geniş spektrumlu antimikrobik
KISITLI ANTİBİYOTİK BİLDİRİMİ YAYIN TARİHİ 01/07/2011 REVİZYON TAR.-NO 00 BÖLÜM NO 04 STANDART NO 11 DEĞERLENDİRME ÖLÇÜTÜ 00 Kısıtlı Bildirim : Duyarlılık test sonuçları klinikteki geniş spektrumlu antimikrobik
TONSİLLOFARENJİT TANI VE TEDAVİ ALGORİTMASI
 TONSİLLOFARENJİT TANI VE TEDAVİ ALGORİTMASI Akut tonsillofarenjit veya çocukluk çağında daha sık karşılaşılan klinik tablosu ile tonsillit, farinks ve tonsil dokusunun inflamasyonudur ve doktora başvuruların
TONSİLLOFARENJİT TANI VE TEDAVİ ALGORİTMASI Akut tonsillofarenjit veya çocukluk çağında daha sık karşılaşılan klinik tablosu ile tonsillit, farinks ve tonsil dokusunun inflamasyonudur ve doktora başvuruların
Piyelonefrit Tedavi süreleri? Dr Gökhan AYGÜN CTF Tıbbi Mikrobiyoloji AD
 Piyelonefrit Tedavi süreleri? Dr Gökhan AYGÜN CTF Tıbbi Mikrobiyoloji AD Neden? Daha az yan etki Ekonomik veriler DİRENÇ! Kollateral hasar! Kinolon Karbapenem Uzun süreli antibiyotik baskısı Üriner Sistem
Piyelonefrit Tedavi süreleri? Dr Gökhan AYGÜN CTF Tıbbi Mikrobiyoloji AD Neden? Daha az yan etki Ekonomik veriler DİRENÇ! Kollateral hasar! Kinolon Karbapenem Uzun süreli antibiyotik baskısı Üriner Sistem
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı. Romatoloji Bilim Dalı Olgu Sunumu 9 Ağustos 2016 Salı
 Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji Bilim Dalı Olgu Sunumu 9 Ağustos 2016 Salı Yandal Ar. Gör. Uzm. Dr. Kübra Öztürk Kocaeli Üniversitesi Tıp Fakültesi
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji Bilim Dalı Olgu Sunumu 9 Ağustos 2016 Salı Yandal Ar. Gör. Uzm. Dr. Kübra Öztürk Kocaeli Üniversitesi Tıp Fakültesi
Bir Hastada Astım Hastalığı İle Karıştırılan Yabancı Cisim Aspirasyonunda Röntgen Grafisinin Önemi: Ne Umduk,Ne Bulduk?'
 Bir Hastada Astım Hastalığı İle Karıştırılan Yabancı Cisim Aspirasyonunda Röntgen Grafisinin Önemi: Ne Umduk,Ne Bulduk?' Serdar Sedat IŞIK 1,2 1 T.C.Yıldırım Beyazıt Üniversitesi Sağlık Bilimleri Enstitüsü
Bir Hastada Astım Hastalığı İle Karıştırılan Yabancı Cisim Aspirasyonunda Röntgen Grafisinin Önemi: Ne Umduk,Ne Bulduk?' Serdar Sedat IŞIK 1,2 1 T.C.Yıldırım Beyazıt Üniversitesi Sağlık Bilimleri Enstitüsü
Direnç hızla artıyor!!!!
 Direnç hızla artıyor!!!! http://www.cdc.gov/drugresistance/about.html Yoğun Bakım Üniteleri (YBÜ) Fizyolojik bakımdan stabil olmayan hastaların yaşam fonksiyonlarının düzeltilmesi Altta yatan hastalığın
Direnç hızla artıyor!!!! http://www.cdc.gov/drugresistance/about.html Yoğun Bakım Üniteleri (YBÜ) Fizyolojik bakımdan stabil olmayan hastaların yaşam fonksiyonlarının düzeltilmesi Altta yatan hastalığın
Dr. Mustafa Hasbahçeci
 Dr. Mustafa Hasbahçeci Kaynaklar Tokyo Guidelines for acute cholangitis-2007 *Background: Tokyo Guidelines for the management of acute cholangitis and cholecystitis. J Hepatobiliary Pancreat Surg. 2007;14(1):1-10.
Dr. Mustafa Hasbahçeci Kaynaklar Tokyo Guidelines for acute cholangitis-2007 *Background: Tokyo Guidelines for the management of acute cholangitis and cholecystitis. J Hepatobiliary Pancreat Surg. 2007;14(1):1-10.
Diyabetik Ayak Yarası ve İnfeksiyonunun Tanısı, Tedavisi ve Önlenmesi: Ulusal Uzlaşı Raporu
 Diyabetik Ayak Yarası ve İnfeksiyonunun Tanısı, Tedavisi ve Önlenmesi: Ulusal Uzlaşı Raporu Diyb. Hemş. Dr. Selda ÇELİK İstanbul Üniversitesi, İstanbul Tıp Fakültesi Hastanesi, İç Hastalıkları Anabilim
Diyabetik Ayak Yarası ve İnfeksiyonunun Tanısı, Tedavisi ve Önlenmesi: Ulusal Uzlaşı Raporu Diyb. Hemş. Dr. Selda ÇELİK İstanbul Üniversitesi, İstanbul Tıp Fakültesi Hastanesi, İç Hastalıkları Anabilim
AKCİĞER ABSESİ. Yrd.Doç.Dr. Süreyya YILMAZ
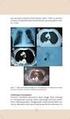 AKCİĞER ABSESİ Yrd.Doç.Dr. Süreyya YILMAZ Akciğer parankimini bir bölümünün nekroze olması ve harabolmuş kısım içinde püy veya nekrotik dokunun toplanması Genellikle çapı 2 cm.den büyük, pürülan materyal
AKCİĞER ABSESİ Yrd.Doç.Dr. Süreyya YILMAZ Akciğer parankimini bir bölümünün nekroze olması ve harabolmuş kısım içinde püy veya nekrotik dokunun toplanması Genellikle çapı 2 cm.den büyük, pürülan materyal
ASTIM «GINA» Dr. Bengü MUTLU SARIÇİÇEK
 ASTIM «GINA» Dr. Bengü MUTLU SARIÇİÇEK ASTIM Dünya genelinde 300 milyon kişiyi etkilediği düşünülmekte Gelişmiş ülkelerde artan prevalansa sahip Hasta veya toplum açısından yüksek maliyetli bir hastalık
ASTIM «GINA» Dr. Bengü MUTLU SARIÇİÇEK ASTIM Dünya genelinde 300 milyon kişiyi etkilediği düşünülmekte Gelişmiş ülkelerde artan prevalansa sahip Hasta veya toplum açısından yüksek maliyetli bir hastalık
Oya Coşkun, İlke Çelikkale, Yasemin Çakır, Bilgecan Özdemir, Kübra Köken, İdil Bahar Abdüllazizoğlu
 1 Ocak 30 Mart 2012 Tarihleri Arasında Başkent Üniversitesi Tıp Fakültesi Hastanesi Yoğun Bakım Ünitelerinde İzole Edilen Bakteriler Ve Antibiyotik Duyarlılıkları Oya Coşkun, İlke Çelikkale, Yasemin Çakır,
1 Ocak 30 Mart 2012 Tarihleri Arasında Başkent Üniversitesi Tıp Fakültesi Hastanesi Yoğun Bakım Ünitelerinde İzole Edilen Bakteriler Ve Antibiyotik Duyarlılıkları Oya Coşkun, İlke Çelikkale, Yasemin Çakır,
Kesici Delici Alet Yaralanmaları ve Takibi
 Kesici Delici Alet Yaralanmaları ve Takibi Dr. Şükran KÖSE Tepecik Eğitim ve Araştırma Hastanesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Kliniği Sunum Planı Kesici-delici alet yaralanmalarında
Kesici Delici Alet Yaralanmaları ve Takibi Dr. Şükran KÖSE Tepecik Eğitim ve Araştırma Hastanesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Kliniği Sunum Planı Kesici-delici alet yaralanmalarında
Gastrointestinal Sistem Hastalıkları. Dr. Nazan ÇALBAYRAM
 Gastrointestinal Sistem Hastalıkları Dr. Nazan ÇALBAYRAM ÇÖLYAK HASTALIĞI Çölyak hastalığı bir malabsorbsiyon sendromudur. Hastalık; gluten içeren unlu gıdalara karşı genetik bazda immünojik bir intolerans
Gastrointestinal Sistem Hastalıkları Dr. Nazan ÇALBAYRAM ÇÖLYAK HASTALIĞI Çölyak hastalığı bir malabsorbsiyon sendromudur. Hastalık; gluten içeren unlu gıdalara karşı genetik bazda immünojik bir intolerans
HIV & CMV Gastrointestinal ve Solunum Sistemi
 Uzm. Dr. Sinem AKKAYA IŞIK Sultan Abdülhamid Han Eğitim ve Araştırma Hastanesi HIV & CMV Gastrointestinal ve Solunum Sistemi AIDS CMV; nadir ölümcül İlk vaka 1983 Etkili ART sıklık azalmakta, tedavi şansı
Uzm. Dr. Sinem AKKAYA IŞIK Sultan Abdülhamid Han Eğitim ve Araştırma Hastanesi HIV & CMV Gastrointestinal ve Solunum Sistemi AIDS CMV; nadir ölümcül İlk vaka 1983 Etkili ART sıklık azalmakta, tedavi şansı
Lafora hastalığı, Unverricht Lundborg hastalığı, Nöronal Seroid Lipofuksinoz ve Sialidozlar en sık izlenen PME'lerdir. Progresif miyoklonik
 LAFORA HASTALIĞI Progressif Myoklonik Epilepsiler (PME) nadir olarak görülen, sıklıkla otozomal resessif olarak geçiş gösteren heterojen bir hastalık grubudur. Klinik olarak değişik tipte nöbetler ve progressif
LAFORA HASTALIĞI Progressif Myoklonik Epilepsiler (PME) nadir olarak görülen, sıklıkla otozomal resessif olarak geçiş gösteren heterojen bir hastalık grubudur. Klinik olarak değişik tipte nöbetler ve progressif
KAWASAKİ HASTALIĞI Kawasaki Sendromu; Mukokütanöz Lenf Nodu Sendromu;
 KAWASAKİ HASTALIĞI Kawasaki Sendromu; Mukokütanöz Lenf Nodu Sendromu; Kawasaki hastalığı sebebi bilinmeyen ateşli çocukluk çağı hastalığıdır. Nadiren ölümcül olur. Hastalık yüksek ateş, boğazda ve dudaklarda
KAWASAKİ HASTALIĞI Kawasaki Sendromu; Mukokütanöz Lenf Nodu Sendromu; Kawasaki hastalığı sebebi bilinmeyen ateşli çocukluk çağı hastalığıdır. Nadiren ölümcül olur. Hastalık yüksek ateş, boğazda ve dudaklarda
TOPLUM KÖKENLİ PNÖMONİLER
 TOPLUM KÖKENLİ PNÖMONİLER Dr. Kaya Süer Near East University Medical Faculty Infectious Diseases and Clinical Microbiology Pnömoni : Akciğer parankiminde inflamasyon ve konsolidasyon ile seyreden yangısal
TOPLUM KÖKENLİ PNÖMONİLER Dr. Kaya Süer Near East University Medical Faculty Infectious Diseases and Clinical Microbiology Pnömoni : Akciğer parankiminde inflamasyon ve konsolidasyon ile seyreden yangısal
Normal Mikrop Florası. Prof.Dr.Cumhur Özkuyumcu
 Normal Mikrop Florası Prof.Dr.Cumhur Özkuyumcu Vücudun Normal Florası İnsan vücudunun çeşitli bölgelerinde bulunan, insana zarar vermeksizin hatta bazı yararlar sağlayan mikroorganizma topluluklarına vücudun
Normal Mikrop Florası Prof.Dr.Cumhur Özkuyumcu Vücudun Normal Florası İnsan vücudunun çeşitli bölgelerinde bulunan, insana zarar vermeksizin hatta bazı yararlar sağlayan mikroorganizma topluluklarına vücudun
3. OLGU. Tüberküloz Kursu 2008 Antalya
 3. OLGU Tüberküloz Kursu 2008 Antalya 43 yaşında erkek hasta, çiftçi Yakınması: Öksürük, balgam, balgamla karışık kan tükürme, nefes darlığı Hikayesi: Yaklaşık 5 aydır öksürük ve balgam yakınması olan
3. OLGU Tüberküloz Kursu 2008 Antalya 43 yaşında erkek hasta, çiftçi Yakınması: Öksürük, balgam, balgamla karışık kan tükürme, nefes darlığı Hikayesi: Yaklaşık 5 aydır öksürük ve balgam yakınması olan
Antifungallerin Akılcı Kullanımı ve Yönetimi
 Antifungallerin Akılcı Kullanımı ve Yönetimi Dr. A. Çağrı Büke Ege Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji AD 10 Mart 2016 - Antalya 10.03.16 KLİMİK-30. Yıl (Ç. Büke)
Antifungallerin Akılcı Kullanımı ve Yönetimi Dr. A. Çağrı Büke Ege Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji AD 10 Mart 2016 - Antalya 10.03.16 KLİMİK-30. Yıl (Ç. Büke)
