e-posta: Anahtar Sözcükler Deri lenfomaları, Mikozis fungoides, Sezary sendromu
|
|
|
- Selim Saltik
- 8 yıl önce
- İzleme sayısı:
Transkript
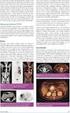
1 TÜRK HEMATOLOJİ DERNEĞİ 2013: 3 2 Dr. Mustafa Çetin 1, Dr. Ayten Ferahbaş 2, Dr. Çiğdem Pala 1 Dr. Özlem Canöz 3 1 Erciyes Üniversitesi Tıp Fakültesi Hematoloji Bilim Dalı, Kayseri, Türkiye 2 Erciyes Üniversitesi Tıp Fakültesi Dermatoloji Anabilim Dalı, Kayseri, Türkiye 3 Erciyes Üniversitesi Tıp Fakültesi Patoloji Anabilim Dalı, Kayseri, Türkiye e-posta: mcetin2000@yahoo.com Anahtar Sözcükler Deri lenfomaları, Mikozis fungoides, Sezary sendromu PRİMER DERİ LENFOMALARI ÖZET Primer Deri Lenfomaları esas olarak deriyi tutan ancak ileri evrede kan, lenf nodu ve iç organlara yayılabilen derinin neoplastik hastalığıdır yılında yapılan DSÖ/EORTC sınıflaması ile T hücreli ve B hücreli deri lenfomaları olarak tanımlandı. Bu sınıflamaya esas teşkil eden klinik, histopatolojik, immünofenotiptik özellikleri deri lenfomalarının tedavisinde izlenecek yolda rehberlik etmesi nedeniyle araştırmacılar ve klinisyenler tarafından bugün dahi kabul görmektedir. Çoğu erken evre olguların tedavisinde deriye yönelik ve sitotoksik olmayan uygulamalar (kortikosteroid, interferon, PUVA, retinoik asit, vs) ile yüksek cevap oranları ve uzun süre hastalıksız yaşam rapor edilmektedir. İleri evre ve dirençli deri lenfomaları ağır sitotoksik tedavilere rağmen düşük cevap ve kısa süre sağkalım sonuçları ile hekimlere meydan okumaya devam etmekte ve geliştirilecek yeni ilaçlar ve tedaviler için araştırma alanı sunmaktadır. PRİMER DERİ LENFOMALARI Primer deri lenfomaları (PDL) farklı klinik, histopatolojik ve immünofenotip özellikler ile seyreden T ve B lenfositlerinden köken alan heterojen bir grup hastalıktır. Klinik olarak deriye sınırlı, tanı konduğunda ve 6 ay sonrasına kadar deri dışı belirti göstermeyen lenfositik neoplaziler olarak tanımlanır yılında WHO-EORTC (Dünya Sağlık Örgütü-Avrupa Kanser Araştırma ve 283
2 :3 2 Tedavi Komitesi Deri Lenfomaları Proje Grubu) tarafından sınıflandırılmıştır (Tablo 1) (1). Tüm hodgkin dışı lenfomaların yaklaşık %5 ini oluşturmaktadır. Olguların %75 ini T hücreli, %25 ini ise B hücreli deri lenfomaları oluşturur. Primer olarak deriden gelişen lezyonlar zamanla kan, lenf nodu ve iç organlara yayılır. Mikozis fungoides (MF) en yaygın görülen PDL dir. Tablo 1. Primer Deri Lenfomaların DSÖ-EORTC Sınıflaması 1 Kutanöz Mikozis fungoides T Hücreli Lenfomalar Mikozis fungoides varyant ve Folikülotropik MF subtipleri Pagetoid retikülozis Granülamatöz gevşek deri sendromu Sezary sendromu Erişkin T hücreli lösemi/lenfoma Primer CD30+ lenfoproliferatif Lenfomatoid papülozis hastalıklar Primer anaplastik büyük hücreli lenfoma Subkutan pannikülit benzeri T hücreli lenfoma Ekstra nodal NK/T hücreli lenfoma nazal tip Kutanöz B Hücreli Lenfomalar Öncü Hematolojik Tümör Deri kütanöz periferal T-hücreli lenfoma non-spesifik Deri kütanöz marjinal zon B hücreli lenfoma Deri kütanöz folikül merkez lenfoma Deri kütanöz difüz büyük B hücreli lenfoma, bacak tipi Deri kütanöz difüz büyük B hücreli lenfoma, diğer CD4+/CD56+ hematodermik neoplasm (blastik NK-hücreli lenfoma) Deri kütanöz agresif epidermotropik CD8+ T hücreli lenfoma Kutanöz gama/delta T hücreli lenfoma Deri kütanöz CD4+ küçük/orta pleomorfik T hücreli lenfoma İntravasküler büyük B hücreli lenfoma
3 PRİMER DERİ LENFOMALARI 285 DERİNİN T HÜCRELİ LENFOMALARI (MİKOZİS FUNGOİDES VE DİĞERLERİ) Tüm PDL larının yaklaşık %40 ını MF oluştururken bu olguların %3-5 inde Sezary Sendromu (SS) gelişir. İnsidansı 0,3 1.0/ dir. Hastaların çoğu erişkindir ve ortalama 40 yaş civarında başlar. Ancak çocuk ve adölesan grubunda da başlayabilir. Erkekler daha fazla etkilenir, E/K =1,6 2/1. Klinik olarak yama, plak, tümör ve eritrodermi olmak üzere 4 evrede izlenen klasik Alibert-Bazin tipi veya atipik deri belirtileri gösteren farklı klinik formları da görülebilmektedir. En önemli prognostik faktör hastanın yaşı, deri tutulumunun tipi ve yaygınlığı, evresi, deri dışı tutulumun varlığı ve çevresel kanda patolojik hücre grubu olmasıdır. Yama ve plak evresinde prognoz mükemmel iken, tümöral lezyon ve eritrodermik deri tutulumu kötü prognoz işaretidir. Bir çalışmada deri tutulumunun evresi, çevre kanında tutulum yanı sıra yüksek LDH düzeyi ve folikülotropik histoloji sağkalım ve prognozu etkileyen en önemli faktörler olarak rapor edilmiştir (2). Tanısal Çalışmalar ve Evreleme Deri lezyonunun tanımlanması (yama/plak, tümör ve eritrodermi), lenf nodlarının ve diğer organların muayenesi temel yaklaşımdır. Tam kan muayenesi ve çevresel kan yaymasında Sezary hücrelerinin taranması, akış sitometrik olarak CD4+ hücrelerinin artışı ve CD4/CD8 oranının yükselmesi gibi anormal immünfenotip ortaya çıkarılmalıdır. Biyokimyasal (LDH, v.s.) ve metabolik belirteçlerin çalışılması, TCR gen düzenlemesinin araştırılması (gerekli olgularda), tomografi ve PET çalışmaları ile evrelemeye esas teşkil edecek doku ve organ tutulumlarının görüntülenmesi, gerekli olgularda histopatolojik doğrulama (özellikle folikülotropik histoloji ve büyük hücreli transformasyonun rapor edilmesi ) gerekir. Şüpheli deri lezyonlardan (varsa >1,5 cm, sert, düzensiz, kümelenme gösteren lenf bezlerinden) alınan biyopsi materyalinde histopatolojik ve immünolojik çalışmalar tanı için esastır. MF/SS hücreleri immünohistokimyasal olarak T hücre belirteci CD2+, CD3+, CD4+, CD5+, CCR4+, CD45RO+ ve CD7, CD8, CD26 ve CD30 negatiftir. Anormal artmış CD4/CD8 paterninin önemli tanısal TÜRK HEMATOLOJİ DERNEĞİ Resim 1. Akış sitomeride anormal artmış CD4/CD8 paterni ve aynı hücre grubunda CD45RO+
4 :3 2 değeri vardır (Resim 1). Nadiren CD8+ alt tipler izlenebilir. Büyük hücreli transformasyon durumunda CD30+ dir (3). T hücreler deri lenfosit antijeni (CLA) ve TH2 sitokin eksprese ederler. Çoğu olguda TH1 ve IL 12 sitokin ekspresyon kaybı saptanır. Erken yama dönemi dâhil çoğu olguda T-hücrereseptör gen (THRG) yeniden düzenlemesi vardır. MF/SS hastalarında TNM Evreleme sistemi (Tablo 2) kullanılmaktadır (4). Buna göre; T1 Hastalık: Toplam vücut yüzeyinin %10 dan azını yama veya plak lezyonların kaplamasıdır, T2 Hastalık: Toplam vücut yüzeyinin %10 dan fazlasını yama veya plak lezyonların kaplamasıdır, T3 Hastalık: Tümöral deri lezyonlarını, T4 Hastalık: Toplam vücut yüzeyinin %80 dan fazlasını eritemli skuamlı (eritrodermik) lezyonların kaplamasıdır. Lenf nodu muayenesi çapı 1,5cm den fazla lezyonlar için önerilir ve tutulum paternine göre (N0: lenf nodu yok, N1, N2, N3: histolojik doğrulanmış patolojik lenf nodu, tutulum derecesi >1, >2, >3 ve Nx: histolojik doğrulanmamış patolojik lenf nodu ) olarak evrelenir. İç organ tutulumu ise (M0: tutulum yok, M1: histolojik doğrulanmış tulum ve Mx: histolojik doğrulanmamış tutulum) olarak raporlanır. Çevre kanında Sezary hücresinin oranı %5 ise B0, %5 ise B1, Sezary hücrelerini sayısı 100/mm 3 ise B2 olarak tanımlanır. TNM değerlerine göre sistematik evre belirlenir. Tablo 2. MF/SS hastalarında TNM evreleme sistemi EVRE I: Deriye sınırlı yama ve plak tarzı lezyonların toplam vücut yüzeyinin <%10 ise; (Evre: IA), >%10 ise; (Evre: IB). EVRE II: Herhangi oranda deriyi tutan hastalık yanı sıra kanseröz olmayan Lenf nodu tutulumu; (Evre: IIA), deri lezyonları tümöral karakterde ve varsa kanseröz olmayan Lenf nodu tutulumu; (Evre: IIB). EVRE III: Toplam vücut yüzeyinin %80 dan fazlasını eritrodermik lezyonlar kaplamakta varsa kanseröz olmayan lenf nodu tutulumu (SS riski yüksektir, kan muayenesi dikkatli yapılmalı). EVRE IV: Herhangi oranda deriyi tutan hastalık yanı sıra kanseröz lenf nodu ve/ veya kan tutulumu (Evre: IVA), herhangi iç organ tutulumu (Evre: IVB). KLASİK ALİBERT-BAZİN TİPİ MİKOZİS FUNGOİDES A-Yama Evresi: Erken yama evresinde tek veya çok sayıda, eritemli skuamlı maküller izlenir. Boyutları değişmekle birlikte sınırları belirgindir. Rengi turuncudan morumsu-kırmızıya kadar değişebilir. Genellikle vücudun kapalı yerlerinde yerleşir. Hafif kaşıntılı veya kaşıntısız olabilir (Resim 2A). Zaman zaman kendiliğinden kaybolup, yeniden çıkabilir. Yama veya erken plak döneminde FM in klinik tanısı oldukça güç olabilir. Bu evrede deri lezyonlarının başlangıcından tanı kesinleşene kadar geçen süre ortalama 4 6 yıldır, bu süre birkaç aydan 5 dekata kadar değişebilir. Tedaviye dirençli dermatozlu hastalarda tanı kesinleşene kadar üçer aylık aralarla çoklu deri biyopsileri alınmalıdır. Histolojik bulgular her zaman tanısal değildir (Resim 2B).
5 PRİMER DERİ LENFOMALARI 287 Resim 2. A) Hafif eritemli skuamlı deri seviyesinde maküler lezyonlar. B) MF yama evresi; epidermiste atipik, serebriform, konvüle, hiperkromatik nukleuslu, büyük lenfositler (Hematoksilen-eozin, x200) B- Plak Evresi: Yama döneminden aylar veya yıllar sonra başlayabileceği gibi, doğrudan plaklar ile de başlayabilir. Plaklar keskin sınırlı deriden hafif kabarık, kırmızıdan mor, kahverengine değişen renkte, infiltrasyon gösterir (Resim 3A,B). Dağılım yine yama evresinde olduğu gibidir, yaygın plaklı hastalarda baş, boyun ve ekstremitelerde de lezyonlar bulunabilir. Hastaların büyük bir çoğunluğunda şiddetli kaşıntı vardır. Plakların büyüklüğü ve kalınlığı yavaşça artış gösterir, bu plakların ortasında yer yer keskin sınırlı normal deri adaları bulunabilir. Spontan gerileme görülebilir. Lezyonlar anüler, polisiklik ve at nalı şeklini alabilir. Nadiren bakteriyel enfeksiyonun eşlik etmesiyle plaklar erode veya ülsere olabilir ve ağrı eşlik edebilir. Bu dönemde lenfadenopati bulunabilir, fakat çoğunlukla dermatopatikdir. Histoloji oldukça tanısaldır (Resim 3C,D). TÜRK HEMATOLOJİ DERNEĞİ Resim 3. A) Gövdede yaygın hiperpigmente yama lezyonlar üzerinde lumbal bölgede deriden kabarık eritemli infiltre plaklar, B) Bacakta eritemli skuamlı plak C) Bant benzeri veya yama şeklinde, yüzeyel, T lenfositlerden oluşan infiltrasyon, birlikte peutrier mikroapsesi (Hematoksilen-eozin, x200) D) MF, CD3 immünreaktivitesi (İmmünoperoksidaz, x100) (Hematoksilen-eozin, x200)
6 :3 2 C-Tümör Evresi: Plaklar üzerinde gelişebildiği gibi doğrudan tümör olarak da başlayabilir. Tümöral evre lezyonları herhangi bir vücut bölgesinde bulunmasına rağmen en sık yüz ve kıvrım bölgelerinde yerleşir (Resim 4A). Nodüller kırmızı kahve veya morumsu kırmızı renkte düz yüzeylidir. Değişik büyüklükte olabilirler. Çoğu hastada sistemik belirtiler eşlik eder. Çok seyrek de olsa spontan gerileme görülebilir. Tümöral dönemde prognoz yama ve plak evrelerine göre oldukça kötüdür, bu nedenle melanomanın Breslow kalınlığı gibi infiltrasyonun kalınlığının prognostik faktör olabileceği düşünülmektedir (Resim 4B). Geniş bir seride yapılan çalışmada kalın plaklı hastaların ince plaklı veya yama evresindeki hastalara göre prognozunun daha kötü olduğu ve evreleme sisteminin modifiye edilmesi önerilmiştir. Resim 4. A) Deriden kabarık, infiltre yumuşak kıvamlı tümöral lezyon, B) MF tümöral evre; yüzeyel ve derin yoğun lenfosit infiltrasyonu (Hematoksilen-eozin, x40) D-Eritrodermi Evresi: Doğrudan başlayabileceği gibi MF in diğer lezyonlarından da gelişebilir. Vücudun %80 inden fazlası parlak kırmızı eritem ve skuamla kaplıdır. Karakteristik olarak simetrik sağlam deri adacıkları bulunur. Yüz tutulumu aslan yüzü görünümüne neden olur (Resim 5A). Ateş, titreme, iştahsızlık, kilo kaybı ve çok şiddetli kaşıntı vardır. Eliçi, ayak-tabanında da eritem, skuam ve fissürler bulunabilir. Lenfadenopati Resim 5. A) Sezary Sendrom lu yaygın eritem skuamla karakterize yüz görünümü B) Periferik kanda atipik serebriform görünüşlü ve yarık çekirdekli Sezary hücreleri
7 PRİMER DERİ LENFOMALARI 289 genellikle vardır. Alopesi, ektropion, tırnak distrofisi olabilir. Bu dönemin histolojisi oldukça değişkendir. Eritrodermiye neden olan diğer dermatozlar ile ayırıcı tanısı yapılmalıdır. SEZARY SENDROMU: Tarihsel olarak eritrodermi, periferal lenfadenopati, çevre kanında %5 den daha fazla atipik mononükleer hücre (Sezary hücresi) bulunması olarak tanımlanmaktadır (Resim 5B). Uluslararası Deri lenfomaları Topluluğu 2012 yılında SS tanısı için aşağıdaki kriterlerden bir veya daha fazlasının bulunması gerektiğini bildirmektedir (5); 1) Total lenfosit sayısının %20 sinden fazlasının veya mm³ te >1000 Sezary hücresinin bulunması 2) CD4/CD8 oranının 10 dan fazla olması ve/veya pan T-hücre antijenleri (CD2, CD3, CD4, CD5) den biri veya hepsinin kaybının akış sitometrisi ile gösterilmesi 3) Artmış lenfosit sayısı ile birlikte moleküler veya sitogenetik metotlar ile çevre kanında T-hücre klonunun gösterilmesi 4) Kromozomal olarak anormal bir T-hücre klonu. Tüm KTHL ların %5 inden daha azını oluşturur, hemen tamamı erişkinlerde görülür. Prognoz oldukça kötü olup tanıdan itibaren ortalama yaşam süresi 2 4 yıl olarak bildirilmektedir, 5 yıllık yaşam şansı %10 20 arasıdır. Ölüm nedeni genellikle şiddetli fırsatçı enfeksiyonlar veya hastalığın daha agresif anaplastik büyük hücreli lenfomaya dönüşmesidir. TÜRK HEMATOLOJİ DERNEĞİ MF İN KLİNİK VARYANTLARI Klinik davranışları klasik MF e benzediği için varyant olarak kabul edilmektedir. Hastaların vücutlarının diğer alanlarında aynı zamanda klasik MF özelliklerini taşıyan lezyonlar bulunur. Literatürde MF tarafından taklit edilen 25 farklı deri hastalığı olduğu bildirilmiştir (6). Klinikopatolojik olarak farklı özelliklere sahiptirler, bu nedenle ayrı değerlendirilmelidir. Foliküler musinozis: Folikülotropik MF (en uygun terim olarak tercih edilmektedir), belirgin olarak erkeklerde sıktır, E/K=4 5/1. Klinik olarak akneiform lezyonlar, komedon benzeri tıkaç formasyonu, epidermal kistler, foliküler papüller, foliküler keratoz, eritematöz yama ve plaklar ve etkilenen alanlarda kıl kaybı vardır. Bazı hastalarda musinore gelişir. Yüz, gövde ve üst gövde en sık etkilenen alanlardır. Şiddetli kaşıntı eşlik eder. Alman lenfoma grubunun son çalışmasına göre foliküler MF in klasik MF e göre daha agresif davrandığı ve prognozunun daha kötü olduğu belirtilmiştir. Tümör ve eritrodermi gelişimi daha sıktır. Alman grubu klinik görünümüne rağmen bu hastaların evrelendirmede tümöral evre gibi değerlendirilmesi gerektiğini vurgulamaktadır. Neoplastik infiltrasyonun derinliği, peri veya interfoliküler lokalizasyonundan dolayı klasik MF hastalarında kullanılan standart tedavi metodlarına yanıt daha az olabilir. Folikülotropizmin tam nedeni bilinmiyor. Foliküler MF idiyopatik foliküler müsinozisden ayırt edilmelidir (7). Pagetoid retikülozis: Neoplastik T hücrelerinin intraepidermal proliferasyonu ile lokalize yama ve plaklar ile karakterize MF formudur. Tipik lezyonlar vücudun %5 inden daha azını tutan tek, belirgin keskin sınırlı lokalize skuamlı
8 :3 2 psöriasiform veya hiperkeratotik plaktır, genellikle ekstremitelerin distaline yerleşir, yavaş büyüme gösterir ve ekstrakutanöz tutulum yoktur (Resim 6A). Prognoz oldukça iyidir (8). Resim 6. A) Sağ ayak dış malleol üzerinde sınırlı eritemli skuamlı plak. B) Geniş sitoplâzmalı CD4-, CD8+ hücreler sadece epidermisi infiltre etmektedir. Granülomatöz gevşek deri sendromu: KTHL ların oldukça nadir görülen bir alt tipidir ve majör deri kıvrımlarında kıvrılma veya gevşek deri gelişimi ile karakterizedir. En sık aksilla ve inguinal bölgede görülür. Bildirilen vakaların 1/3 ünde Hodgkin lenfoma ve MF ile birliktelik rapor edilmiştir. Hastaların çoğu iyi seyir gösterir. Orta yaşlı erişkin kadınlarda daha sık görülür. Hastalarda poikiloderma ile büyük infiltre alanlar gelişir, atrofik hal alır ve atrofik deri kıvrımlarında elastik liflerin kaybı ile sonuçlanır. Deride yer yer gevşeklik ve sarkıklıklar, yer yer fibrotik bantlar vardır. ERİŞKİN T HÜCRELİ LÖSEMİ/LENFOMA HTLV 1 virüsün eşlik ettiği T hücreli bir neoplazmadır. Sadece deri lezyonu ile seyreden oldukça yavaş ilerleyen bir tipi tanımlanmıştır. Bu yavaş ilerleyen tipte klinik seyir oldukça uzun olabilir ve MF için kullanılan deriye yönelik tedavilere yanıt verebilir. Tümöral lezyonlar lokal radyoterapi veya total vücut elektron beam tedavisi ile tedavi edilebilir. CD30+ LENFOPROLİFERATİF HASTALIKLAR İkinci en sık Derinin T Hücreli Lenfoma formunu oluştururlar. Bu grupta lenfomatoid papülozis, deri kütanöz anaplastik büyük hücreli lenfoma (PKABHL) ve sınırda olgular yer alır (9). Lenfomatoid papülosis: Kronik seyirli aynı anda papüler, papülonekrotik ve nodüler lezyonlar bir arada bulunabilir (Resim7A). Lezyonlar kendiliğinden skar bırakarak iyileşip nüksedebilir. Klinik tablo oldukça iyi huylu görünmesine rağmen histolojik olarak büyük hücreli anaplastik lenfoma, MF veya Hodgkin hastalığına benzeyen üç farklı tipi bulunur. Hastaların %10-20 si kötü huylu lenfomaya dönüşebilir (Resim 7B, C, D).
9 PRİMER DERİ LENFOMALARI 291 Resim 7. A) Sırtta çok sayıda krutlu papüler lezyonlar B) Ülsere epidermis altında kama şeklinde perivasküler infiltrasyon izleniyor (Hematoksilen-eozin, x40) C) Büyük büyütmede küçük lenfoid hücreler arasında seyrek büyük ve pleomorfik hücreler (Hematoksilen-eozin, x400) 7D. LP tip A da CD30 pozitif büyük hücreler (İmmünoperoksidaz, x400) TÜRK HEMATOLOJİ DERNEĞİ Deri kütanöz anaplastik büyük hücreli lenfoma (PKABHL): Daha çok erişkinlerde görülür, MF e göre daha lokalizedir. Çoğu hastada tek veya çok sayıda ülsere olabilen kırmızı kahverengi nodüler bulunur (Resim 8A, B, C). Bölgesel lenf nodu tutulumu olsa bile 5 yıllık yaşam şansı %95 dir. Eksizyon ve radyoterapi tek lezyonlar için ilk seçenektir. Düşük doz metotreksat grup oluşturan veya çoklu lezyonlar için etkilidir. Resim 8. A) Sağ abdominal bölgede oratası nekrotik kurutlu indürasyon gösteren nodülo-ülseratif lezyon B) Dermisi difüz olarak infiltre etmiş neoplastik hücreler (Hematoksilen-eozin, x100) C) CD30 immünoreaktivitesi (İmmünoperoksidaz, x400) SUBKUTAN PANNİKÜLİT BENZERİ KTHL Kutanöz lenfomaların %1 ini oluşturur. Alt ekstremite, kollar, gövde, nadiren yüzde lokalize subkutan derin yerleşimli kırmızı mor renkli tümöral nodüller ile karakterizedir (Resim 9A, B, C). Nadiren kendiliğinden gerileyebilir veya genç hastalarda sebat eder. Sistemik semptomlar eşlik edebilir. Prognoz iyi, 5 yıllık yaşam şansı %80 dir (10).
10 :3 2 Resim 9. A) Tibia üzerinde eritemli derin yerleşimli nodülo-plak görünümlü lezyon. B) Subkütan pannikülit benzeri T hücreli lenfomada yağ doku merkezli difüz lenfoid infiltrasyon (Hematoksilen-eozin, x100). C) Yağ hücresini çevreleyen atipik lenfoid infiltrasyon (rimming) (Hematoksilen eozin, x400) PRİMER DERİ PERİFERAL T HÜCRELİ LENFOMA NON SPESİFİK Deri kütanöz periferal T hücreli lenfoma nonspesifik diğer tanımlanmış alt tiplerin hiç birine uymayan T hücreli deri neoplazmalarının heterojen bir grubunu oluşturur. Değişken tipleri tanımlanmıştır. Agresif tipler deri kütanöz agresif epidermotropik CD8+ T hücreli lenfoma ve kutanöz γ/δ t hücreli lenfomadır. Bunlar agresif klinik seyir gösterir ve prognozları kötüdür. Hastalar yalnızca palyatif amaçla çoklu ajan kemoterapi ile tedavi edilirler. Deri kütanöz CD3+ küçük/orta pleomorfik T hücreli lenfomalar tek küçük plak veya tümörler karakteristiktir ve daha iyi bir prognoza sahiptir (Resim 10 A, B, C). Radyoterapi ile tedavi edilebilmektedir. Resim 10. A) Tüylü deride canlı eritemli infiltre nodüler lezyonlar B, C) Epidermotofizm gösteren atipik CD3+ lenfositlerin nodüler infiltrasyonu (Hematoksilen-eozin, x100)
11 PRİMER DERİ LENFOMALARI 293 DERİNİN B HÜCRELİ LENFOMALARI Derinin B hücreli lenfomaları (DBHL) primer deri lenfomalarının %20-25 ini oluşturur. DSÖ/EORTC sınıflamasına göre 3 tipe ayrılır (11): i) Marjinal Zon Lenfomalar (MZL), ii) Folikül Merkez Hücreli Lenfomalar (FML), iii) Difüz Büyük Hücreli Lenfomalar, bacak tipi (BHL, bt). Derinin en sık görülen B hücreli lenfomaları FML dir. Bir çalışmada (300 vakalık) FML, MZL ve DBHL sırası ile %57, %24 ve %19 olarak saptanmıştır (11). Derinin BHL larının histopatolojik tipi ve tümörün yayılımı prognoz ve tedaviyi yönlendirmede önemlidir. Folikül merkez hücreli Lenfomaları diğerlerinden sık görülmesine karşın oldukça yavaş seyirlidir. Bacak tipi BHL ları nadir olmasına karşın agresif seyirli ve prognozu kötüdür. Bazı vakalarda MZL ve FML ile B Burgdorferi arasında ilişki gösterilmiştir. Araştırmacılar MZL vakalarına ait tümöral doku örneklerinde PCR ile %42 Borellia antijeni saptarken, antibiyotik tedavisinin etkinliği bu ilişkiyi doğrulamıştır (12). Tanısal Çalışılmalar ve Evreleme Histopatolojik tanı için mümkünse 4 mm den az olmayan eksizyonelinsizyonel veya punch deri biyopsisi tercih edilir. İmmünohistokimyasal boyama panelleri doğru tanımlama ve tipleme için B ve T hücre belirteçlerini (CD20, CD79a,CD3, CD5, CD10, BCL2, BCL6, Ki-67 ve IRF4/MUM1 ) içermelidir. Çoğu FML hastaları germinal merkez yapısında iken, bacak tipi BHL lar diğerine göre prognostik olarak daha kötü seyreden aktive B hücre fenotipi gösterir. Her iki lenfomada CD20 ve BCL6 pozitiftir. BCL2 ekspresyonu ise FML de genellikle negatif iken BHL larda yüksek oranda izlenir. Folikül merkez hücreli Lenfomalarda MUM/IRF4 negatif, BHL larda FOXP1 ile kuvvetli pozitiftir. Derinin BHL larında t (14;18) translokasyonu nadiren izlenir ve sistemik hastalığın belirtisidir (Tablo 3). TÜRK HEMATOLOJİ DERNEĞİ Tablo 3. Derinin B Hücreli Lenfomalarının fenotipik ayrımı Bcl-2 Bcl-6 CD10 t(14;18) MUM1/IRF4 MZL /+ - FML - + +/- - - BHL /+ + Histopatolojik incelemeye ek olarak İyi bir fizik muayene yapılmalı, tam kan, tam biyokimya tahlil edilmeli, alt-üst batın ve göğüs tomografileri incelenmelidir. Derinin B hücreli lenfomalarında başlangıçta esas olan hastalığın deriye sınırlı olduğu ve deri dışı tutulumların olmadığının gösterilmesidir. PET çalışmaları gizli sistemik tutulumu göstermede yüksek duyarlılık göstermesine karşın yüksek oranda yalancı pozitiflik nedeniyle kullanımı tartışmalıdır. Kemik iliği biyopsisi saldırgan DBHL olgularında mutlaka yapılmalı ancak yavaş seyirli MZL ve FML de kullanımı tartışmalıdır. Yavaş seyirli gruptan 275 hastalık bir seride kemik iliği infiltrasyonu FML (n=193) olgularında %11, MZL (n=82) olgularında ise sadece %2 saptanmıştır. Folikül merkez hücreli Lenfoma olgularında kemik iliği tutulumu kötü prognostik bir faktör olarak rapor edilmiştir (5 yıllık toplam yaşam %44 e karşın %84 idi) (13).
12 :3 2 Uluslararası Deri lenfomaları Derneği ve EORTC 2007 yılında MF/SS dışındaki deri lenfomaları için farklı bir TNM sınıflaması tanımladı (14). Tümöral deri lezyonlarının sayısı, büyüklüğü ve bölgesel dağılımı esas alan yeni sistem özellikle DBHL larında çok sayıda araştırmacı tarafından benimsenerek sıklıkla kullanılmaktadır (Tablo 4). Tablo 4. MF/SS dışındaki deri lenfomaları için farklı bir TNM sınıflaması T T1: Deriye sınırlı tek lezyon T2: Deriye sınırlı bir alanda çok veya komşu iki alanda lezyon T3: Deriye sınırlı yaygın (ikiden fazla alanda ve çok sayıda) lezyonlar N N0: Klinik ve histopatolojik lenf nodu tutulumu yok N1: Tek lenf nodu bölgesi tutulumu var N2: İki veya daha fazla lenf nodu bölgesi tutulumu var N3: Merkezi lenf nodu tutulumu var M M0: Deri dışı hastalık yok M1: Deri dışı hastalık var PRİMER DERİ MARJİNAL ZON LENFOMALARI Sıklıkla yaşlarda, kadınlarda biraz daha fazla gözlenir. Menekşe kırmızı papüller, plaklar ve tümöral nodüler tarzı lezyonlar tipiktir (Resim 11A). Sistemik bulgular (ateş, gece terlemesi ve kilo kaybı) genellikle yoktur. Lezyonlar çoğunlukla gövdede (%46), az olmayarak kollarda (%17) ve başta (%13) yer almaktadır. Sıklıkla tek lezyon (%58), bölgesel (%24) ve bir kısım vakada yaygın (%17) lezyonlar olarak izlenmektedir. Deri lezyonlarının hikâyesi tanıdan yıllar öncesine dayandığı gibi, tanımlanan lezyonlarda spontan iyileşmeler rapor edilmiştir. Histopatolojik incelemede epidermis genellikle normal iken cilt altı yağ dokusu küçük marjinal zon B hücreleri (sentrosit benzeri), lenfoplazmotosoid Şekil 11. A) Yüzde lokalize eritemli indüre plak. B) Dermiste yama tarzında, nodüler veya difüz infiltrasyon görülüyor (Hematoksilen-eozin, x40) C) CD20 immünreaktivitesi (İmmünoperoksidaz, x100)
13 PRİMER DERİ LENFOMALARI 295 hücreler, plazma hücreleri, az sayıda sentroblast ve reaktif T hücreleri tarafından infiltre edilmiştir (Resim 11B). Marjinal Zon Lenfoma hücreleri CD20, CD22, CD79a, ve BCL-2 eksprese ederken FML den de ayırmakta faydalı olan markerler CD5, CD10, ve BCL-6 negatiftir (Resim 11C). İmmünglobin ağır zinciri (IgH) genlerinin klonal yeniden düzenlenmesi hemen her vakada gösterilebilir. Önemli bir kısım hastada 14. kromozom üzerindeki IGH geni ve 18. kromozom MLT geni [ t (14; 18)(q32; q21)] ile IGH ve FOXP1 genlerinin t (3; 14)(p14.1; q32) klonal yeniden düzenlenmesi saptanabilir (15). PRİMER DERİ FolİKÜL MERKEZ HÜCRELİ LENFOMALARI B hücreli deri lenfomaları içinde en sık görülen tiptir. Beşinci ve altıncı dekatta daha sık rastlanır. Tümöral ve nodüler lezyonları sıklıkla baş, boyun olmak üzere tüm vücutta izlenebilir. Kırmızı kahverengi papül, plak ve çoğu zaman annuler tarzda eritem gösteren lezyonlar tipiktir (Resim 12A). Histopatolojik incelemede ciltaltı doku ve retikuler dermiste monomorfik folikül merkez hücreleri, yer yer sentroblastlar izlenir. CD19, CD20, CD22 ve CD79a, BCL- 6 ve sıklıkla CD 10 (+) dir. BCL 2 proteini negatif olması ve t (14: 18) translokasyonu olmaması sistemik nodal foliküler lenfomalardan ayırt ettirici özelliğidir (Resim 12B, C, D). Aktive B hücresi belirteçleri olan MUM- 1/IRF4 ve FOXP1 ile boyanma olguların çoğunda negatiftir. TÜRK HEMATOLOJİ DERNEĞİ Şekil 12. A) Frontal bölgede sınırları net olmayan eritemli plak B) K-FL; dermiste foliküler ve difüz paternde yerleşim gösteren lenfoid infiltrasyon (Hematoksilen-eozin, x100) C) K-FL; CD20 ile difüz kuvvetli pozitiflik izleniyor (İmmünoperoksidaz, x100). D) K-FL da BCL6 ekspresyonu (İmmünoperoksidaz, x100) PRİMER DERİ DİFÜZ BÜYÜK HÜCRELİ LENFOMALARI Derinin iki farklı BHL (bacak tipi ve diğerleri olarak ) tanımlanmıştır. Bacak tipi genellikle yaşlı kadınlarda, bacağın alt kesimlerinde görülür. Diğer B hücreli deri lenfomaları ile karşılaştırıldığında prognoz oldukça kötüdür (5 yıllık yaşam %20 25) ve lenf nodları ve deri dışı organlara yayılma eğilimi gösterir.
14 :3 2 Kırmızı-kahverengi-mavimsi tonlar içeren tekli veya yaygın plak ya da nodul tarzı ülserleşebilen tümöral lezyonlar tipiktir (Resim 13A). Histopatolojik olarak cilt altında sentroblast ve immünoblastlardan oluşan infiltrasyonlarla karakterizedir (Resim 13B, C). B hücre antijenleri CD19, CD20, CD22 ve CD79 eksprese edilir. Derinin FML aksine Bcl- 2, MUM- 1/IRF- 4 ve FOX-P1 daima pozitiftir. Vakarın çoğunda Myc, Bcl- 6 ve IgH, Bcl- 6 pozitifliği, CD10, CD5 ve siklin D1 negatifliği izlenmektedir (11). Resim 13. A) Ayakta infiltre nekrotik nodule-ülseratif lezyon B) Difüz büyük B hücreli lenfoma; tüm dermisi infiltre eden difüz infiltrasyon (Hematoksilen-eozin, x100) C) Difüz büyük B hücreli lenfoma;veziküler nukleuslu büyük transforme hücreler izleniyor (Hematoksilen-eozin, x200) DERİNİN T HÜCRELİ LENFOMALARINDA TEDAVİ Derinin T hücreli lenfomaları tedavisinde NCCN 2013 tedavi rehberi esas alınarak incelenmiştir (Tablo 5). Deriye Yönelik Tedaviler Plak veya yama tarzı deriye sınırlı lezyonlarda Deriye Yönelik Tedavi (DYT) ler ön plana çıkarken ilerlemiş ve dirençli olgular sistemik ve biyolojik tedavilere adaydır. Lokal DYT ler [kortikosteroidler, mekloretamin hidroklorid, karmustin, topikal retinoidler (bexaroten, v.s.) topikal imiquimod veya lokal radyoterapi] sınırlı deri lezyonlarında, yaygın DYT ler [fototerapi [UVB, UVA] veya fotokemoterapi [PUVA (psoralen-uva)] ve total deri elektron beam tedavi (T-EBT)] ise yaygın deri lezyonlarda kullanılır. Topikal kortikosteroidler özellikle yama tarzı MF tedavisinde etkili olup %90 üzerinde cevap elde edilmektedir (16). Nitrojen Mustard ve Karmustin ile evre I-II MF vakalarında (n=203) yapılan geriye dönük çalışmada %83 toplam cevap ( %50 si tam cevap) rapor edilmiştir. Tam cevap veren olgularda 5 yıllık nüks oranı %42 bildirilmiştir (17). Sentetik retinoidler (bexaroten ve tazaroten) ve imiquimod MF/MS nin topikal tedavisinde etkin olarak kullanılmaktadır. Erken evre dirençli MF olgularında retinoidler ve imiquimod ile %67 ve 44 toplam cevap (%21 ve 8 i tam cevap) bildirilmiştir (18). Bexaroten jel MF ve SS da kullanımı FDA tarafından onaylanan tek topikal retinoid tir. Lokal yüzeysel radyoterapi (RT) özellikle erken evre (evre IA) MF tedavisinde adjuvan tedavi ajanına gerek duymaksızın tek başına yüksek başarı göstermektedir. Yirmi bir olguluk erken evre MF çalışmasında tek başına RT
15 PRİMER DERİ LENFOMALARI 297 ile 5 yıllık %75, 10 yıllık %64 hastalıksız yaşam bildirilmiştir. Erken evre (T1 ve T2) MF olgularında Total-EBT ile %95 toplam cevap ve %87,5 tam cevap, 5 yıllık %50 hastalıksız yaşam ve %90 sağkalım rapor edilmiştir(19). Kalın yaygın plak (T2) ve tümöral (T3) olgularda EBT etkinliği gösterilmiştir. Chinn ve arkadaşları [T2 ve T3 olgular, n=148] tek başına T-EBT veya mekloretamin hidroklorid kombinasyonu ile tek başına mekloretamin hidroklorid in karşılaştırdıkları bir çalışmada tam cevap oranını (T2 olgularda %76 ya karşın %39, T3 olgularda %44 e karşın %8 ) rapor ettiler(20). Yakınlarda, Harrison ve arkadaşları [T2-T4 lezyon, n= 102, geriye dönük] bir çalışmada %96 toplam cevap ve %31 tam cevap bildirdiler. Tam cevap oranı T2 (%41) vakalarda T3 (%17) vakalardan daha yüksek idi (21). Erken evre MF tedavisinde fototerapi (P-UVA ve dar-bant-uvb) etkin bir tedavi seçeneğidir. Erken evre [evre IA veya IB] her iki yaklaşımda %60 80 tam cevap oranları bildirilmektedir. Geriye dönük bir çalışmada PUVA tedavisi ile tam cevap elde edilen (n=66) erken evre IA ve IB-IIA olgularda 10 yıllık takip sonrasında %30 ve %50 hastalıksız yaşam, %82 ve %69 sağkalım bildirilmiştir (22). Ancak olguların önemli bir kısmında tedaviden yaklaşık ay sonra nüks izlenmektedir. İlginç olarak sağkalım ve hastalıksız yaşam arasında ilişki saptanmazken, evre ve sağkalım arasında ilişki belirgindi. Takip sonrasında azımsanmayacak olguda kronik fotodermal hastalıklar ve çeşitli cilt kanserleri gelişmiştir. Bu nedenle Skuamöz, bazal hücreli deri kanserleri ve melanoma öyküsü olanlarda fototerapiden uzak durulmalıdır. Sistemik Tedaviler Erken evre DYT lere cevapsız veya nüks olgular sistemik tedaviler için adaydır. Ekstra korpereal fotoferez (EKF), İnterferonlar, sistemik retinoidler ve histon deastetilaz inhibitörleri (HDİ) tek başlarına kullanılmalıdır. Çoklu sistemik tedaviler tekli tedavilere cevap vermeyen ve lenf nodu organ tutulumu olan olgulara saklanmalıdır. MF vakalarının histopatolojik deri biyopsilerinde iri hücrelerin tümöral lenfoid infiltrasyonun %25 inden fazlasını oluşturması durumunda büyük hücreli transformasyon (BHT) söz konusudur. Transformasyon tanı sırasında hastalığın evresi ile yakından ilişkilidir (Erken evre olgularda %1,4, IIB olgularda %27 ve evre IV olgularda %56 67). Çalışmalar BHT ile sağkalım ve tedavi cevabının sıkı ilişkisini ortaya çıkarmıştır. Bu nedenle MF olgularında BHT tedavi kararını etkilemekte ve erken evre vakalarda DYT ler yetersiz kalmaktadır. Derinin T hücreli Lenfomalarında BHT çoğunlukla CD30 ekspresyonu göstermesi nedeniyle bu grup olgular hedefe yönelik tedavi şansı elde edebilmektedirler. Folikülotropik MF olguları aynı şekilde kötü prognoza sahip olup erken evrelerde dahi tek başına DYT ler yetersiz kalmakta ve tanıdan itibaren sistemik tedavinin eklenmesi gerektirmektedir. EKF tedavisi özellikle eritrodermik MS ve kan tutulumu ile seyreden SS da standart tedavi yaklaşımı olmakla beraber erken evre DYT lere cevapsız MF olgularında kullanılmaktadır. Bir çalışmada Eritrodermik (T4) olgularda %58 toplam cevap ( %15 tam cevap), SS olgularda ise %43 toplam cevap ( %9.59 tam cevap) sağlanmıştır (23). On dokuz çalışmalık (n=400) bir meta analiz sonucu (5 çalışma monoterapi - 14 çalışma kombinasyon tedavisinin parçası olarak) toplam cevap %56 (%18 tam cevap), tek başına EKF %55,5 toplam cevap (%15 tam cevap) elde edilmiştir (24). Histon Deasetilaz İnhibitörleri TÜRK HEMATOLOJİ DERNEĞİ
16 :3 2 vorinostat dirençli ve cevapsız DTHL larında (evre IB-IVA MF/SS) %30 toplam cevap ve progresyona kadar geçen süre ortanca 5 ay, evre IIB olgularda ortanca 9.8 ay bildirilmiştir (25). Vorinostat nüks- dirençli ve en az 2 sıra sistemik tedaviye cevapsız DTHL larının tedavisinde FDA tarafından onaylanmıştır. Romidepsin ile evre olgularda %38 objektif cevap (%7 tam cevap) sağlarken, cevap paterni ortanca 2 ayda ortaya çıkmakta ve cevap süresi ortanca 15 ay sürmektedir(26). Romidopsin önceden sistemik tedavi almış DTHL larının tedavisinde FDA tarafından onaylanmıştır. Denileukin diftitoks (IL_2 ve difteri toksini füzyon proteini) CD 25 eksprese eden B ve T hücreli malinitelerin hedeflenmiş tedavisinde kullanılmaktadır. Geleneksel sistemik kemoterapötikler (metotreksat, gemsitabin, nükleozid analogu pentostatin, oral alkilleyici temozolomid, proteaozom inhibitörü bortezomib, doksorubisin, folat anologu pralatrexate) erken evre DYT lere ve sistemik biyolojik tedavilere cevapsız DTHL ları tedavisinde tek başlarına veya sistemik biyolojik ajanlarla (interferon, retinoidler, v.s.) yerini almaktadır. Erken ve dirençli ve cevapsız olgularda ve ileri evre MF/SS olgularında pegile doksorubisin ile yaklaşık %55 toplam cevap (%20 tam cevap), ortanca 2 yıl yaşam bildirilmiştir(27). Sitotoksik kemoterapötiklerin birbirine üstünlüğü konusunda yeterince bilgi olmamakla beraber; erken evre olgularında ilk sıra sitotoksik tedavilerin prognozu olumsuz etkilediği bilinmektedir. Kombinasyon Tedavileri Kombinasyon tedavileri sitotoksik olmayan biyolojik tedavi denemeleri ve tekli ajan sitotoksik tedaviye dirençli ve ilerleyici olgularda kullanılmaktadır. En sık kullanılan kombinasyon grupları (fototerapi-ifn veya retinoid) ve (EKF- IFN veya retinoidler veya her ikisi) dir. Bir çalışmada Evre IB IVB olgularda (n=15) PUVA-IFN kombinasyonu ile %93 toplam cevap (%80 tam cevap) ve ortanca 23 ay cevap süresi elde edilmiştir. Tüm evrelerde (MF/SS) beksaroten PUVA kombinasyonu ile %93 toplam cevap ve %47 tam cevap rapor edilmiştir (28). Biyolojik tedavi ajanları ( IFN, sistemik retinoidler, sargramostim, vs.) ile kombine edilen EKF ile yaklaşık %80 toplam cevap (yaklaşık %30 tam cevap), 5 yıllık sağkalım ortanca %65 izlenmiştir (29). Total EBT uygulamları özellikle kalın plak ve tümöral kitlerle seyreden vakalarda kombinasyon tedavilerine eklenmekte ve lokal veya yaygın lezyonlara uygulanmaktadır. Nüks dirençli ileri evre olgularda tedavi sitotoksik kemoterapötik ilaçların geleneksel kombinasyonları, otolog ve allojenik kök hücre nakli tedavileri ile sınırlı sayıda başarılı sonuçlar rapor edilmekle beraber, DTHL larının tedavisinde klinik araştırma protokolleri kapsamında geliştirilmesi gereken tedavi yaklaşımları olarak karşımıza çıkmaktadır.
17 PRİMER DERİ LENFOMALARI 299 Tablo 5. Mikozis Fungoides /Sezary Sendromu Tedavisi* Evre/Başlangıç Takip Eden Tedaviler ve Tedavi Modaliteleri Tedavisi Önemli Noktalar Yama Evre IA: T1, N0, M0 *Başlangıç tedavisi CR ise idame (İFN veya bexaroten idamesi yaygın olarak Deriye Yönelik Tedaviler [DYT] T: DYT tek başına veya kendi içinde kombinasyon Sınırlı yama-plak Evre IA: T1, N0-1, M0 T: DYT tek başına veya kendi içinde kombinasyon kullanılmaktadır), PR ve yetersiz cevap ise DYT grubunda başka bir veya kombine ilaçla topikal tedavi. *Başlangıç tedavisine uzun süre cevap veren olgular aynı ilaca nükste de iyi cevap verebilmektedir. *Başlangıç tedavisine dirençli veya progresif ise DYT+ALT *Başlangıçta Folikülotrop ve büyük hücreli histoloji varsa direk Evre IIB hastalık tedavisi * Başlangıçta Sezary hücresi Topikal kortikosteroidler Topikal kemoterapi (mechlorethamine) [nitrogen mustard], (carmustine) Lokal radyoterapi Topikal retinoidler (bexarotene), (tazarotene) Fototerapi Topikal imiquimod TÜRK HEMATOLOJİ DERNEĞİ Evre III hastalık tedavisi başla Yaygın yama-plak (semptom yok, kalınlık az) Evre IB, IIA: T1, N0, M0 T: DYT±ALT Yaygın yama-plak (semptomatik, endure plak) Evre IB, IIA: T2, N0, M0 T: DYT±ALT *Başlangıç tedavisi CR ise idame (İFN ve bexaroten idamesi yaygın olarak kullanılmaktadır), PR ve yetersiz cevap ise DYT+ALT grubunda başka bir veya kombine ilaçla topikal tedavi uygulanır. *Başlangıç tedavisine cevap uzun süre veren olgular aynı ilaca nükste de iyi cevap verebilmektedir. * DYT+ALT grubu tedavisine dirençli veya progresif ise sistemik biyolojik İlaç (KAT-A) tedavisi düşünülmelidir *Başlangıçta Folikülotrop ve büyük hücreli histoloji varsa direk Evre IIB hastalık tedavisi * Başlangıçta Sezary hücresi varsa (B1) tedaviye direk Evre III hastalık tedavisi başla Deriye Yönelik Tedaviler ± Adjuvan Lokal Tedaviler [DYT ± ALT]. Topikal kortikosteroidler. Topikal kemoterapi (mechlorethamine) [nitrogen mustard], (carmustine). Topikal retinoidler (bexarotene), (tazarotene). Fototerapi. Lokal/ Total EBRT
18 :3 2 Tablo 5. Devamı Tümöral lezyon Evre IIB: T3, N0-1, M0 T: DYT+Sistemik (EBRT ± DYT+ KAT-A) Eritrodermi Evre III : T4, N0-1, M0 T: [DYT±ALT] ± Sistemik (Fototerapi ± Fotoferez B1 varsa + KAT-A ) Nodal / İç organ tutulumu Evre IV : T1-4, N1-4, M1-2 T: Sistemik Tedaviler (Tekli veya kombine ) ( KAT-B/ KAT-C ) *Evre IIB, tümöral, transforme [büyük hücreli dönüşüm] ve folikülotropik olgular için sınırlı lezyonda L/EBRT ± DYT ± KAT-A tedavisi; yaygın lezyonlarda T/EBRT ± KAT-A, DYT ± KAT-B kombinasyonları uygulanır. *Agresif olgularda [özellikle büyük hücreli dönüşüm] direk KAT-C kombinasyona eklenebilir. *Başlangıç tedavisi CR ise idame ile cevabı sağlamlaştır, PR ve yetersiz cevap i ise farklı sistemik tedavi seçeneklerini tekli veya kombine uygula *Başlangıç tedavisine uzun süre cevap veren olgular aynı ilaca nükste de iyi cevap verebilmektedir * Evre III (Eritrodermi) DYT ± Fotoferez tedavisi uygulanır, kan tutulumu olan (B1,B2) olgularda sistemik tedavi (KAT-A) eklenmesi uygun olur *Evre III de kortikosteroidler dışında yaygın DYT ler iyi tolere edilmeyeceği için dikkatle kullanılmalı, PUVA ve EBRT iyi tolere edilmektedir *Evre IV (Sezary olmayan/ iç organ tutulumu) ile giden agresif olgularda direk KAT-C grubu ilaçlar seçilebilir. Agresif olduğuna ait bulgular yoksa KAT-B ile başlamak yerinde olabilir. *Kemoterapiye cevap alınan olgularda cevabı koruma ve sağlamlaştırma adına sistemik biyolojik tedavi (KAT-A) ile uzun süreli idame yerinde olur. *Yukarıda tanımlanan modalitelere cevapsız ve ilerleyici olgularda klinik çalışma protokolleri ve allojenik kök hücre nakli değerlendirilmelidir. *Yoğun kullanılan PUVA ve UVB ye bağlı başta cilt olmak üzere geç dönemde kanserleri tetikleyebileceği için doz dikkate alınmalıdır. * Yaygın lezyonlarda deriye yönelik tedavide yüksek sistemik emilim dikkate alınmalı (örn: Kortikosteroid yoğun kullanımı sistemik yan etkiler ve enfeksiyona yol açabilir) Sistemik Tedaviler Kategori A (KAT-A) Retinoidler (bexarotene, all-trans retinoik acid, isotretinoin [13-cis-retinoik acid], acitretin) Interferonlar (IFN-α, IFN-ɤ) HDAC-inhibitörleri (vorinostat, romidepsin) Extracorporeal photopheresis Methotrexate Kategori B (KAT-B) İlk sıra tedaviler > Liposomal doxorubicin > Gemcitabine İkinci sıra tedaviler > Chlorambucil > Pentostatin > Etoposide > Cyclophosphamide > Temozolomide > Methotrexate > Bortezomib > Düşük doz pralatrexate Kategori C (KAT-C) Liposomal doxorubicin Gemcitabine Romidepsin pralatrexate Kombinasyon Tedaviler DYT + Sistemik Fototerapi+ Retinoid Fototerapi+ IFN Fototerapi+ Fotoferez Total SEBT + Fotoferez Sistemik + Sistemik Retinoid + IFN Fotoferez + Retinoid Fotoferez + IFN Fotoferez + Retinoid + IFN *MF/SS TEDAVİ İLKELERİ ÖZETLENMİŞTİR. BASMAKLI TEDAVİ ALGORİTMASI İÇİN NCCN TEDAVİ REHBERİ DİKKATE ALINMALIDIR. Kısaltmalar: T; tedavi, DYT; derite yönelik tedavi, L/ EBRT; lokal totalelektron beam radyoterapi, T/ EBRT; totalelektron beam radyoterapi, ALT; adjuvan Lokal tedavi, KAT; kategori
19 PRİMER DERİ LENFOMALARI 301 DERİNİN B HÜCRELİ LENFOMALARINDA TEDAVİ Nodal karşılıklarından tamamen farklı klinik seyir ve prognoz nedeniyle derinin BHL larının tedavileri histolojik tip ve hastalığın yayılma evresine göre tedavi edilir (Resim 14). Cerrahi çıkarma, radyoterapi, rituksimab ve sistemik kemoterapi sıklıkla kullanılan tedavi modaliteleridir. Büyük bir İtalyan çalışmasında (n=467) Zinzani ve arkadaşları derinin FML ve MZL grubunda ilk tedavide radyoterapi (%52), kemoterapi (%25) ve cerrahi (%23) seçenekleri ile tedavi sonrası 5 10 yıllık sağkalım oranlarını sırası ile %92 95, %96 97, ve % olarak rapor ettiler. Derinin DBHL larında ise tam cevap, 5 ve 10 yıllık sağkalım oranları sırası ile %82, %73 v3e %47 idi. Bu grupta nüks (%55) ve deri dışı yayılma (%17) yüksek oranda saptandı (30). Araştırmacılar derinin BHL larında oldukça yavaş klinik seyir nedeni ile lokal tedavinin uygun olabileceği ancak kötü prognostik DBHL bacak tipi olgularında nodal karşılığı gibi kombine tedaviler gerektirdiği konusunda hemfikirdir. Bu çalışmada NCCN 2013 tedavi rehberi kapsamında derinin BHL ları tek ve/veya bölgesel lezyon (T1-T2 deriye sınırlı), deriye sınırlı yaygın lezyonlar (T3) ve deri dışı yayılım olarak ele alınacaktır. TÜRK HEMATOLOJİ DERNEĞİ Prİmer Derİ FML ve MZL Tedavİlerİ Başlangıç Tedavisi Tek ve/veya bölgesel lezyonlar (T1-T2 deriye sınırlı) için tercihen Lokal RT ve eksizyon önerilir. Hastanın tercihi de önemli olup RT veya Eksizyon (örneğin tüylü deride kayba yol açacaksa, gibi.) yerine topikal yaklaşımlar (steroidler, nitrojen mustarda, imiquimod ve bexaroten) veya intralezyoner steroid uygulaması ve hatta tedavisiz takip önerilir. Başlangıç tedavisine cevapsız ise başlangıçta uygulanmayan ilk sıra tedaviler biri birinin yerine uygulanabilir. Deriye sınırlı yaygın lezyonlar (T3) Klorambusil, Rituksimab (T1 olgularda etkisiz olduğu için kullanımı önerilmez), çoklu kemoterapi veya RT multifokal lezyonlarda eşit olarak etkilidir. Morales ve arkadaşları 16 hastalık bir seride tek başına rituksimab ile %87,5 tam cevap elde etmişlerdir (31). Bu grup hastalarda topikal yaklaşımlar (steroidler, nitrojen mustarda, imiquimod ve bexaroten, gibi.), lokal RT, intralezyoner kortikosteroid, intralezyoner interferon (özellikle tüylü deri için) veya rituksimablı veya rituksimabsız sistemik tekli veya çoklu kemoterapiler ( klorambusil, siklofosfamid, vinkristin, prednisolon, CVP, gibi.) kullanılmaktadır (32). Nüks/Dirençli Olgularda Tedavi Başlangıç tedavisine dirençli grubun yanı sıra cevap veren vakaların hemen yarısı takip eden süreçte nüks edebilir. Lokal ve bölgesel nükslerde topikal yaklaşımın bir diğeri ile değişimi uygulanır. Lokal hastalıkta (T1-2) deriye sınırlı yaygın (T3) nüks izlenmesi durumunda T3 hastalık tedavisi verilir. İkinci sıra tedavisine kısmi cevap alınan ve progresyon gösteren deriye sınırlı yaygın hastalık taşıyan tüm olgular nodal foliküler lenfoma tedavisi uygulanır. Başlangıçta deri dışı yaygın (sistemik) hastalıkta veya tedavi altında deriye sınırlı hastalığın deri dışında nüksü veya yayılması durumunda nodal foliküler lenfoma tedavisi uygulanır.
20 :3 2 Prİmer Derİ Dİfüz Büyük Hücrelİ Lenfomaları Başlangıç Tedavisi Tek başına RT deneyimleri sonucu kısa süren düşük cevap oranları yanı sıra yüksek oranda deri dışı (sistemik) yayılma izlenmiştir. Bugün itibarı ile deriye sınırlı lokal ve yaygın hastalıkta antrasiklin tabanlı çoklu kemoterapötik şemaları (özellikle CHOP-R) altın standart yaklaşımdır. Altmış olguluk bir çalışmada antrasiklin tabanlı tedavi şemasına eklenen rituksimab diğer tedavileri alan (RT veya çoklu kemoterapi ± rituksimab) ile karşılaştırıldığında toplam cevap oranları sırası ile %92 ye karşın %62, 2 yıllık sağkalım%81 e karşın %59 idi(33). Tek başına RT kemoterapiyi tolere edemeyen yaşlı hastalarda verilebilir. Ancak deriye sınırlı yaygın hastalıkta radyoterapi standart tedaviye (R-CHOP) eklenebilir. Deri dışı (sistemik ) yayılım gösteren vaklarda nodal DBBHL tedavisi uygulanır. Nüks/Dirençli Olgularda Tedavi Başlangıçta antrasiklin tabanlı immüno-kemoterapi almayan deriye sınırlı Şekil 1. Derinin B hücreli lenfomalarında tedavi algoritması nüks olgularında R-CHOP, aldı ise radyoterapi verilmelidir. Diğer vakalarda nüks/dirençli nodal DLBCL tedavi akışı izlenmelidir (34). Kaynaklar 1. Willemze R, Jaffe ES, Burg G, Cerroni L, Berti E, Swerdlow SH, Ralfkiaer E, Chimenti S et al. WHO-EORTC classification for cutaneous lymphomas. Blood 2005;105:
21 PRİMER DERİ LENFOMALARI Ferahbaş A. Mikozis fungoides, klinik varyantları ve subtiplari.turkiye Klinikleri J Dermatol 2007;17(4): Kim EJ, Hess S, Richardson SK, et al. Immunopathogenesis and therapy of cutaneous T cell lymphoma. J Clin Invest 2005;115: Olsen E, Vonderheid E, Pimpinelli N, et al. Revisions to the staging and classification of mycosis fungoides and Sezary syndrome: a proposal of the International Society for Cutaneous Lymphomas (ISCL) and the cutaneous lymphoma task force of the European Organization of Research and Treatment of Cancer (EORTC). Blood 2007;110: Thomas BR, Whittaker S. A practical approach to accurate classification and staging of mycosis fungoides and Sézary syndrome. Skin Therapy Lett. 2012Dec;17(10): Kazakov DV, Burg G, Kempf W. Clinicopathological spectrum of mycosis fungoides. J Eur Acad Dermatol Venereol 2004;18: van Doorn R, Scheffer E, Willemze R. Follicular mycosis fungoides, a distinct disease entitiy with or without associated follicular mucinosis: a clinicopathologic and follow-up study of 51 patients. Arch Dermatol 2002;138: Cribier B, History: Frederic Woringer ( ) and Woringer-Kolopp Disease. Am J Dermatopathol 2005;27; Bekkenk MW, Geelen FA, van Voorst Vader PC et al. Primary and secondary cutaneous CD30(+) lymphoproliferative disorders: a report from the Dutch Cutaneous Lymphoma Group on the long term follow-up data of 219 patients and guidelines for diagnosis and treatment. Blood 2000; 95; Eser B, Altuntas F, Er O, Kontas O, Ferahbas A, Cetin M, Unal A. A case of subcutaneous panniculitis-like T-cell lymphoma with haemophagocytosis developing secondary to chemotherapy. J Eur Acad Dermatol Venereol Nov;18(6): Garbe C, Stein H, Dienemann D, Orfanos CE. Borrelia burgdorferi-associated cutaneous B cell lymphoma: clinical and immunohistologic characterization of four cases. J Am Acad Dermatol. Apr 1991;24(4): Roggero E, Zucca E, Mainetti C, et al. Eradication of Borrelia burgdorferi infection in primary marginal zone B-cell lymphoma of the skin. Hum Pathol 2000;31: Senff N, Kluin-Nelemans H, Willemze R. Results of bone marrow examination in 275 patients with histological features that suggest an indolent type of cutaneous B-cell lymphoma. Br J Haematol 2008;142: Kim YH, Willemze R, Pimpinelli N, et al. TNM classification system for primary cutaneous lymphomas other than mycosis fungoides and Sezary syndrome: a proposal of ISCL and EORTC. Blood. 2007; 110(2): Deutsch AJ, Fruhwirth M, Aigelsreiter A, et al. Primary cutaneous marginal zone B-cell lymphomas are targeted by aberrant somatic hypermutation. J Invest Dermatol Zackheim HS. Treatment of patch-stage mycosis fungoides with topical corticosteroids. Dermatol Ther 2003; 16: Kim YH, Martinez G, Varghese A, Hoppe RT. Topical nitrogen mustard in the management of mycosis fungoides: update of the Stanford experience. Arch Dermatol 2003;139: Breneman D, Duvic M, Kuzel T, et al. Phase 1 and 2 trial of bexarotene gel for skindirected treatment of patients with cutaneous T cell lymphoma. Arch Dermatol 2002;138: TÜRK HEMATOLOJİ DERNEĞİ
22 : Ysebaert L, Truc G, Dalac S, et al. Ultimate results of radiation therapy for T1- T2 mycosis fungoides (including reirradiation). Int J Radiat Oncol Biol Phys 2004;58: Chinn DM, Chow S, Kim YH, Hoppe RT. Total skin electron beam therapy with or without adjuvant topical nitrogen mustard or nitrogen mustard alone as initial treatment of T2 and T3 mycosis fungoides. Int J Radiat Oncol Biol Phys 1999;43: Harrison C, Young J, Navi D, et al. Revisiting low-dose total skin electron beam therapy in mycosis fungoides. Int J Radiat Oncol Biol Phys 2011;81: Diederen PV, van Weelden H, Sanders CJ, et al. Narrowband UVB and psoralen-uva in the treatment of early-stage mycosis fungoides: a retrospective study. J Am Acad Dermatol 2003;48: Edelson R, Berger C, Gasparro F, et al. Treatment of cutaneous T-cell lymphoma by extracorporeal photochemotherapy. Preliminary results. N Engl J Med 1987;316: Zic JA. The treatment of cutaneous T-cell lymphoma with photopheresis. Dermatol Ther 2003;16: Olsen EA, Kim YH, Kuzel TM, et al. Phase IIB multicenter trial of vorinostat in patients with persistent, progressive, or treatment refractory cutaneous T-cell lymphoma. J Clin Oncol 2007;25: Whittaker SJ, Demierre MF, Kim EJ, et al. Final results from a multicenter, international, pivotal study of romidepsin in refractory cutaneous T-cell lymphoma. J Clin Oncol 2010;28: Quereux G, Marques S, Nguyen JM, et al. Prospective multicenter study of pegylated liposomal doxorubicin treatment in patients with advanced or refractory mycosis fungoides or Sezary syndrome. Arch Dermatol 2008;144: Rupoli S, Pimpinelli N, Goteri G, et al. Low Dose Bexarotene and Ultraviolet A Photochemotherapy (PUVA) In a Prospective Phase II Clinical Study for Refractory and/or Resistant Cutaneous T Cell Lymphomas (CTCL) [abstract]. Blood 2010;116:Abstract Rupoli S, Pimpinelli N, Goteri G, et al. Low Dose Bexarotene and Ultraviolet A Photochemotherapy (PUVA) In a Prospective Phase II Clinical Study for Refractory and/or Resistant Cutaneous T Cell Lymphomas (CTCL) [abstract]. Blood 2010;116:Abstract Zinzani PL, Quaglino P, Pimpinelli N, et al. Prognostic factors in primary cutaneous B-cell lymphoma: the Italian Study Group for Cutaneous Lymphomas. J Clin Oncol 2006;24: Morales AV, Advani R, Horwitz SM, et al. Indolent primary cutaneous B-cell lymphoma: experience using systemic rituximab. J Am Acad Dermatol 2008;59: Bachmeyer C, Orlandini V, Aractingi S. Topical mechlorethamine and clobetasol in multifocal primary cutaneous marginal zone-b cell lymphoma. British Journal of Dermatology 2006;154: Grange F, Beylot-Barry M, Courville P, et al. Primary cutaneous diffuse large B-cell lymphoma, leg type: clinicopathologic features and prognostic analysis in 60 cases. Arch Dermatol 2007;143: Grange F, Maubec E, Bagot M, et al. Treatment of cutaneous B-cell lymphoma, leg type, with age-adapted combinations of chemotherapies and rituximab. Arch Dermatol 2009;145:
2. Ulusal Lenfoma Myeloma Kongresi 16 Nisan 2011, Antalya SIK GÖRÜLEN PRİMER DERİ LENFOMALARI - patoloji -
 2. Ulusal Lenfoma Myeloma Kongresi 16 Nisan 2011, Antalya SIK GÖRÜLEN PRİMER DERİ LENFOMALARI - patoloji - Dr. Nalan Akyürek Gazi Üniversitesi Tıp Fakültesi Patoloji Anabilim Dalı Deri Lenfomaları sınıflama
2. Ulusal Lenfoma Myeloma Kongresi 16 Nisan 2011, Antalya SIK GÖRÜLEN PRİMER DERİ LENFOMALARI - patoloji - Dr. Nalan Akyürek Gazi Üniversitesi Tıp Fakültesi Patoloji Anabilim Dalı Deri Lenfomaları sınıflama
PRÝMER KUTANÖZ LENFOMA: RETROSPEKTÝF DEÐERLENDÝRME* Primary Cutaneous Lymphomas: A Retrospective Evaluation
 ARAÞTIRMALAR (Research Reports) PRÝMER KUTANÖZ LENFOMA: RETROSPEKTÝF DEÐERLENDÝRME* Primary Cutaneous Lymphomas: A Retrospective Evaluation Ayten Ferahbaþ 1, Yýlmaz Ulaþ 1, Serap Utaþ 1, Bülent Eser 2,
ARAÞTIRMALAR (Research Reports) PRÝMER KUTANÖZ LENFOMA: RETROSPEKTÝF DEÐERLENDÝRME* Primary Cutaneous Lymphomas: A Retrospective Evaluation Ayten Ferahbaþ 1, Yýlmaz Ulaþ 1, Serap Utaþ 1, Bülent Eser 2,
Tedaviyi İzleyen Değişiklikler ve Değerlendirme Zorlukları. Prof. Dr. Duygu Düşmez Apa Mersin Üniversitesi Tıp Fakültesi Patoloji AD
 Tedaviyi İzleyen Değişiklikler ve Değerlendirme Zorlukları Prof. Dr. Duygu Düşmez Apa Mersin Üniversitesi Tıp Fakültesi Patoloji AD Sunum planı Giriş: Mikozis fungoides tanısındaki yöntem ve zorluklar
Tedaviyi İzleyen Değişiklikler ve Değerlendirme Zorlukları Prof. Dr. Duygu Düşmez Apa Mersin Üniversitesi Tıp Fakültesi Patoloji AD Sunum planı Giriş: Mikozis fungoides tanısındaki yöntem ve zorluklar
Dr. Dilek Bayramgürler Kocaeli Üniversitesi Tıp Fakültesi
 Dr. Dilek Bayramgürler Kocaeli Üniversitesi Tıp Fakültesi Avrupa tavsiyeleri 2006 2008 Japon kılavuzu 2013 Amerika kılavuzu 2007 her yıl revizyon Alman kılavuzu 2013 Birinci basamak tedavilere yanıt vermeyenler
Dr. Dilek Bayramgürler Kocaeli Üniversitesi Tıp Fakültesi Avrupa tavsiyeleri 2006 2008 Japon kılavuzu 2013 Amerika kılavuzu 2007 her yıl revizyon Alman kılavuzu 2013 Birinci basamak tedavilere yanıt vermeyenler
Dr. Özlem Erdem Gazi Üniversitesi Tıp Fakültesi Tıbbi Patoloji AD 22. ULUSAL PATOLOJİ KONGRESİ
 Dr. Özlem Erdem Gazi Üniversitesi Tıp Fakültesi Tıbbi Patoloji AD 22. ULUSAL PATOLOJİ KONGRESİ OLGU 45 yaşında erkek hasta Yaklaşık 1,5 yıldan beri devam eden alt ekstremite ve gövde alt kısımlarında daha
Dr. Özlem Erdem Gazi Üniversitesi Tıp Fakültesi Tıbbi Patoloji AD 22. ULUSAL PATOLOJİ KONGRESİ OLGU 45 yaşında erkek hasta Yaklaşık 1,5 yıldan beri devam eden alt ekstremite ve gövde alt kısımlarında daha
Yavaş Seyirli Cilt Lenfomaları
 Yavaş Seyirli Cilt Lenfomaları Dr.Ali Arıcan 1.Ulusal Lenfoma Myeloma Kongresi 2010, Antalya Genel Bilgi NHL ların %4 ü İkinci en sıklıktaki (%25-35) ekstranodal NHL. İnsidans: 0.3-1.0/100000 T ve NK-hücre:
Yavaş Seyirli Cilt Lenfomaları Dr.Ali Arıcan 1.Ulusal Lenfoma Myeloma Kongresi 2010, Antalya Genel Bilgi NHL ların %4 ü İkinci en sıklıktaki (%25-35) ekstranodal NHL. İnsidans: 0.3-1.0/100000 T ve NK-hücre:
Düşük dereceli B-hücreli Hodgkin-dışı lenfomalardan oluşan olgu sunumları OLGU IV
 Düşük dereceli B-hücreli Hodgkin-dışı lenfomalardan oluşan olgu sunumları OLGU IV Dr. Süheyla Uyar Bozkurt Marmara Üniversitesi Tıp Fakültesi Patoloji A.B.D Olgu Sunumu 60 yaş, K Aksiller lenfadenopati
Düşük dereceli B-hücreli Hodgkin-dışı lenfomalardan oluşan olgu sunumları OLGU IV Dr. Süheyla Uyar Bozkurt Marmara Üniversitesi Tıp Fakültesi Patoloji A.B.D Olgu Sunumu 60 yaş, K Aksiller lenfadenopati
Sık Görülen Cilt Lenfomaları Radyasyon Onkoloğu Gözüyle Radyoterapi
 Sık Görülen Cilt Lenfomaları Radyasyon Onkoloğu Gözüyle Radyoterapi İçerik T-hücreli cilt lenfomasında radyoterapinin yeri Lokal radyoterapi Tüm cilt elektron tedavisi B-hücreli cilt lenfomasında radyoterapinin
Sık Görülen Cilt Lenfomaları Radyasyon Onkoloğu Gözüyle Radyoterapi İçerik T-hücreli cilt lenfomasında radyoterapinin yeri Lokal radyoterapi Tüm cilt elektron tedavisi B-hücreli cilt lenfomasında radyoterapinin
Primeri Bilinmeyen Aksiller Metastazda Cerrahi Yaklaşım. Dr. Ali İlker Filiz GATA Haydarpaşa Eğitim Hastanesi Genel Cerrahi Servisi
 Primeri Bilinmeyen Aksiller Metastazda Cerrahi Yaklaşım Dr. Ali İlker Filiz GATA Haydarpaşa Eğitim Hastanesi Genel Cerrahi Servisi okült (gizli, saklı, bilinmeyen, anlaşılmaz) okült + kanser primeri bilinmeyen
Primeri Bilinmeyen Aksiller Metastazda Cerrahi Yaklaşım Dr. Ali İlker Filiz GATA Haydarpaşa Eğitim Hastanesi Genel Cerrahi Servisi okült (gizli, saklı, bilinmeyen, anlaşılmaz) okült + kanser primeri bilinmeyen
Epidermal bazal hücrelerden veya kıl folikülünün dış kök kılıfından köken alan malin deri tm
 BAZAL HÜCRELİ KARSİNOM Epidermal bazal hücrelerden veya kıl folikülünün dış kök kılıfından köken alan malin deri tm Nadiren met. yapar fakat tedavisiz bırakıldığında invazif davranış göstermesi,lokal invazyon,
BAZAL HÜCRELİ KARSİNOM Epidermal bazal hücrelerden veya kıl folikülünün dış kök kılıfından köken alan malin deri tm Nadiren met. yapar fakat tedavisiz bırakıldığında invazif davranış göstermesi,lokal invazyon,
MATÜR T- HÜCRELİ LENFOMALAR TANISI PATOLOG GÖZÜYLE
 4. ULUSAL LENFOMA MYELOMA KONGRESİ 2-5 MAYIS 2013, ANTALYA MATÜR T- HÜCRELİ LENFOMALAR TANISI PATOLOG GÖZÜYLE DR. NALAN AKYÜREK GAZİ ÜNİVERSİTESİ TIP FAKÜLTESİ PATOLOJİ ANABİLİM DALI Matür T- Hücre ve
4. ULUSAL LENFOMA MYELOMA KONGRESİ 2-5 MAYIS 2013, ANTALYA MATÜR T- HÜCRELİ LENFOMALAR TANISI PATOLOG GÖZÜYLE DR. NALAN AKYÜREK GAZİ ÜNİVERSİTESİ TIP FAKÜLTESİ PATOLOJİ ANABİLİM DALI Matür T- Hücre ve
Cerrahi Dışı Tedaviler
 KÖTÜ HUYLU YUMUŞAK DOKU TÜMÖRLERİ Cerrahi Dışı Tedaviler Dr.Selami ÇAKMAK GATA Haydarpaşa Eğitim Hastanesi 50 den fazla yumuşak doku sarkomu tipi Kaynaklandığı doku, Klinik gidişat, Görülme yaşı, Agresifliği,
KÖTÜ HUYLU YUMUŞAK DOKU TÜMÖRLERİ Cerrahi Dışı Tedaviler Dr.Selami ÇAKMAK GATA Haydarpaşa Eğitim Hastanesi 50 den fazla yumuşak doku sarkomu tipi Kaynaklandığı doku, Klinik gidişat, Görülme yaşı, Agresifliği,
Hodgkin lenfoma tedavisinde Radyoterapinin Rolü. Dr. Görkem Aksu Kocaeli Tıp Fakültesi Radyasyon Onkolojisi AD
 Hodgkin lenfoma tedavisinde Radyoterapinin Rolü Dr. Görkem Aksu Kocaeli Tıp Fakültesi Radyasyon Onkolojisi AD 15-30 yaş arası ve > 55 yaş olmak üzere iki dönemde sıklık artışı (+) Erkek ve kadınlarda en
Hodgkin lenfoma tedavisinde Radyoterapinin Rolü Dr. Görkem Aksu Kocaeli Tıp Fakültesi Radyasyon Onkolojisi AD 15-30 yaş arası ve > 55 yaş olmak üzere iki dönemde sıklık artışı (+) Erkek ve kadınlarda en
Primer Deri Lenfomalar : Güncel S n flama ve Tedavisi
 Primer Deri Lenfomalar : Güncel S n flama ve Tedavisi Berksoy fiah N Çukurova Üniversitesi T p Fakültesi, Medikal Onkoloji Bilim Dal Lenfoma s n flamas nda immunobiyolojik ve moleküler genetik geliflmeler
Primer Deri Lenfomalar : Güncel S n flama ve Tedavisi Berksoy fiah N Çukurova Üniversitesi T p Fakültesi, Medikal Onkoloji Bilim Dal Lenfoma s n flamas nda immunobiyolojik ve moleküler genetik geliflmeler
Olgularla Lenfoma ve Myelomada PET/BT Agresif NHL. Doç. Dr. Metin Halaç İstanbul Üniversitesi, Cerrahpaşa Tıp Fakültesi Nükleer Tıp Anabilim Dalı
 Olgularla Lenfoma ve Myelomada PET/BT Agresif NHL Doç. Dr. Metin Halaç İstanbul Üniversitesi, Cerrahpaşa Tıp Fakültesi Nükleer Tıp Anabilim Dalı FDG-PET in agresif Non-Hodgkin lenfomaların tedavi öncesi
Olgularla Lenfoma ve Myelomada PET/BT Agresif NHL Doç. Dr. Metin Halaç İstanbul Üniversitesi, Cerrahpaşa Tıp Fakültesi Nükleer Tıp Anabilim Dalı FDG-PET in agresif Non-Hodgkin lenfomaların tedavi öncesi
PRİMER GASTRİK LENFOMA OLGUSU DR SİNAN YAVUZ
 PRİMER GASTRİK LENFOMA OLGUSU DR SİNAN YAVUZ A C I B A D E M Ü N İ V E R S İ T E S İ T I P F A K Ü L T E S İ İ Ç H A S T A L I K L A R I A N A B İ L İ M D A L I A C I B A D E M A D A N A H A S T A N E
PRİMER GASTRİK LENFOMA OLGUSU DR SİNAN YAVUZ A C I B A D E M Ü N İ V E R S İ T E S İ T I P F A K Ü L T E S İ İ Ç H A S T A L I K L A R I A N A B İ L İ M D A L I A C I B A D E M A D A N A H A S T A N E
Deri lenfomaları alanında yeni tekniklerin
 DERİ LENFOMALARI Nesimi Büyükbabani İstanbul Üniversitesi İstanbul Tıp Fakültesi Patoloji Anabilim Dalı, Dermatopatoloji Bilim Dalı, İstanbul Deri lenfomaları alanında yeni tekniklerin kullanılmasıyla
DERİ LENFOMALARI Nesimi Büyükbabani İstanbul Üniversitesi İstanbul Tıp Fakültesi Patoloji Anabilim Dalı, Dermatopatoloji Bilim Dalı, İstanbul Deri lenfomaları alanında yeni tekniklerin kullanılmasıyla
KUTANÖZ LENFOMA KLASİFİKASYONU. Dr. Melih Akyol Cumhuriyet Üniversitesi Tıp Fakültesi Dermatoloji Anabilim Dalı Sivas
 KUTANÖZ LENFOMA KLASİFİKASYONU Dr. Melih Akyol Cumhuriyet Üniversitesi Tıp Fakültesi Dermatoloji Anabilim Dalı Sivas İÇERİK Hikayenin başlangıcı ve farklı klasifikasyon sistemleri Nereden geliyor? EORTC
KUTANÖZ LENFOMA KLASİFİKASYONU Dr. Melih Akyol Cumhuriyet Üniversitesi Tıp Fakültesi Dermatoloji Anabilim Dalı Sivas İÇERİK Hikayenin başlangıcı ve farklı klasifikasyon sistemleri Nereden geliyor? EORTC
Primer Kemik Lenfomaları Olgu Sunumu. Prof. Dr. Mustafa Benekli Gazi Üniversitesi Tıp Fakültesi Tıbbi Onkoloji Bilim Dalı Ankara
 Primer Kemik Lenfomaları Olgu Sunumu Prof. Dr. Mustafa Benekli Gazi Üniversitesi Tıp Fakültesi Tıbbi Onkoloji Bilim Dalı Ankara Olgu sunumu 49 y kadın hasta, Bir dış merkeze 2 aydır devam eden öksürük,
Primer Kemik Lenfomaları Olgu Sunumu Prof. Dr. Mustafa Benekli Gazi Üniversitesi Tıp Fakültesi Tıbbi Onkoloji Bilim Dalı Ankara Olgu sunumu 49 y kadın hasta, Bir dış merkeze 2 aydır devam eden öksürük,
Klasik Hodgkin Lenfoma Vakalarında PD-L1 Ekspresyonunun Sıklığı, EBV ile İlişkisi, Klinik ve Prognostik Önemi
 Klasik Hodgkin Lenfoma Vakalarında PD-L1 Ekspresyonunun Sıklığı, EBV ile İlişkisi, Klinik ve Prognostik Önemi Dr. Süleyman ÖZDEMİR, Uzm. Dr Özlem TON, Prof Dr. Fevziye KABUKÇUOĞLU Sağlık Bilimleri Üniversitesi
Klasik Hodgkin Lenfoma Vakalarında PD-L1 Ekspresyonunun Sıklığı, EBV ile İlişkisi, Klinik ve Prognostik Önemi Dr. Süleyman ÖZDEMİR, Uzm. Dr Özlem TON, Prof Dr. Fevziye KABUKÇUOĞLU Sağlık Bilimleri Üniversitesi
Vücutta dolaşan akkan sistemidir. Bağışıklığımızı sağlayan hücreler bu sistemle vücuda dağılır.
 HODGKIN LENFOMA HODGKIN LENFOMA NEDİR? Hodgkin lenfoma, lenf sisteminin kötü huylu bir hastalığıdır. Lenf sisteminde genç lenf hücreleri (Hodgkin ve Reed- Sternberg hücreleri) çoğalır ve vücuttaki lenf
HODGKIN LENFOMA HODGKIN LENFOMA NEDİR? Hodgkin lenfoma, lenf sisteminin kötü huylu bir hastalığıdır. Lenf sisteminde genç lenf hücreleri (Hodgkin ve Reed- Sternberg hücreleri) çoğalır ve vücuttaki lenf
Prognostik Öngörü. Tedavi Stratejisi Belirleme. Klinik Çalışma Dizaynı
 Prognostik Öngörü Tedavi Stratejisi Belirleme Klinik Çalışma Dizaynı Prognostik faktörlerin idantifikasyonu ve analizi Primer tumor; BRESLOW Tumor kalınlığı Mitoz oranı Ulserasyon CLARK seviyesi Anatomik
Prognostik Öngörü Tedavi Stratejisi Belirleme Klinik Çalışma Dizaynı Prognostik faktörlerin idantifikasyonu ve analizi Primer tumor; BRESLOW Tumor kalınlığı Mitoz oranı Ulserasyon CLARK seviyesi Anatomik
Hodgkin Lenfoma. Prof. Dr. Ali ÜNAL Erciyes Üniversitesi Tıp Fakültesi Hematoloji Bilim Dalı ve KİT Merkezi 1. LM KONGRESİ 2010 ANTALYA
 Hodgkin Lenfoma Prof. Dr. Ali ÜNAL Erciyes Üniversitesi Tıp Fakültesi Hematoloji Bilim Dalı ve KİT Merkezi 1. LM KONGRESİ 2010 ANTALYA Thomas Hodgkin (1798-1866) Hodgkin lenfoma (HL); 1832 yılında Sir
Hodgkin Lenfoma Prof. Dr. Ali ÜNAL Erciyes Üniversitesi Tıp Fakültesi Hematoloji Bilim Dalı ve KİT Merkezi 1. LM KONGRESİ 2010 ANTALYA Thomas Hodgkin (1798-1866) Hodgkin lenfoma (HL); 1832 yılında Sir
Merkel Hücreli Karsinom
 Merkel Hücreli Karsinom Doç. Dr. Filiz Canpolat Dışkapı Yıldırım Beyazıt Eğitim ve Araştırma Hastanesi Dermatoloji Kliniği IV. DOD Dermatoloji Gündemi, 3-6 Eylül 2015, Eskişehir Merkel Hücreli Karsinom
Merkel Hücreli Karsinom Doç. Dr. Filiz Canpolat Dışkapı Yıldırım Beyazıt Eğitim ve Araştırma Hastanesi Dermatoloji Kliniği IV. DOD Dermatoloji Gündemi, 3-6 Eylül 2015, Eskişehir Merkel Hücreli Karsinom
MİDE KANSERİNDE APOPİTOZİSİN BİYOLOJİK BELİRTEÇLERİNİN PROGNOSTİK ÖNEMİ
 MİDE KANSERİNDE APOPİTOZİSİN BİYOLOJİK BELİRTEÇLERİNİN PROGNOSTİK ÖNEMİ Cem Sezer 1, Mustafa Yıldırım 2, Mustafa Yıldız 2, Arsenal Sezgin Alikanoğlu 1,Utku Dönem Dilli 1, Sevil Göktaş 1, Nurullah Bülbüller
MİDE KANSERİNDE APOPİTOZİSİN BİYOLOJİK BELİRTEÇLERİNİN PROGNOSTİK ÖNEMİ Cem Sezer 1, Mustafa Yıldırım 2, Mustafa Yıldız 2, Arsenal Sezgin Alikanoğlu 1,Utku Dönem Dilli 1, Sevil Göktaş 1, Nurullah Bülbüller
6 ay önce kadavradan kalp nakli olan 66 yaşındaki kadın hastada inguinal bölgede 3X3 cm da lenf düğümü saptandı. Lenf düğümü cerrahi olarak eksize
 6 ay önce kadavradan kalp nakli olan 66 yaşındaki kadın hastada inguinal bölgede 3X3 cm da lenf düğümü saptandı. Lenf düğümü cerrahi olarak eksize edildi. CD20 CD10 Bcl-6 Bcl-2 Ki-67 MUM-1
6 ay önce kadavradan kalp nakli olan 66 yaşındaki kadın hastada inguinal bölgede 3X3 cm da lenf düğümü saptandı. Lenf düğümü cerrahi olarak eksize edildi. CD20 CD10 Bcl-6 Bcl-2 Ki-67 MUM-1
LENFOMALARDA RADYOTERAPİ. Prof. Dr. Nuran ŞENEL BEŞE Cerrahpaşa Tıp Fakültesi Radyasyon Onkolojisi Anabilim Dalı
 LENFOMALARDA RADYOTERAPİ Prof. Dr. Nuran ŞENEL BEŞE Cerrahpaşa Tıp Fakültesi Radyasyon Onkolojisi Anabilim Dalı HL EPİDEMİYOLOJİ ve ETYOLOJİ Olguların çoğunluğu 15-30 yaş arası Kadın /Erkek: 1/1,5 Noduler
LENFOMALARDA RADYOTERAPİ Prof. Dr. Nuran ŞENEL BEŞE Cerrahpaşa Tıp Fakültesi Radyasyon Onkolojisi Anabilim Dalı HL EPİDEMİYOLOJİ ve ETYOLOJİ Olguların çoğunluğu 15-30 yaş arası Kadın /Erkek: 1/1,5 Noduler
HODGKIN DIŞI LENFOMA
 HODGKIN DIŞI LENFOMA HODGKIN DIŞI LENFOMA NEDİR? Hodgkin dışı lenfoma (HDL) veya Non-Hodgkin lenfoma (NHL), vücudun savunma sistemini sağlayan lenf bezlerinden kaynaklanan kötü huylu bir hastalıktır. Lenf
HODGKIN DIŞI LENFOMA HODGKIN DIŞI LENFOMA NEDİR? Hodgkin dışı lenfoma (HDL) veya Non-Hodgkin lenfoma (NHL), vücudun savunma sistemini sağlayan lenf bezlerinden kaynaklanan kötü huylu bir hastalıktır. Lenf
LENFATİK VE İMMÜN SİSTEM HANGİ ORGANLARDAN OLUŞUR?
 LENFOMA NEDİR? Lenfoma, diğer grup onkolojik hastalıklar içinde yaşamın uzatılması ve daha kaliteli yaşam sağlanması ve hastaların kurtarılmaları açısından daha fazla başarı elde edilmiş bir hastalıktır.
LENFOMA NEDİR? Lenfoma, diğer grup onkolojik hastalıklar içinde yaşamın uzatılması ve daha kaliteli yaşam sağlanması ve hastaların kurtarılmaları açısından daha fazla başarı elde edilmiş bir hastalıktır.
26. ULUSAL PATOLOJİ KONGRESİ HEMATOPATOLOJİ ANTALYA, Dr.Nazan Özsan Ege Üniversitesi Tıp Fakültesi Patoloji Anabilim Dalı İzmir
 26. ULUSAL PATOLOJİ KONGRESİ HEMATOPATOLOJİ ANTALYA, 2016 Dr.Nazan Özsan Ege Üniversitesi Tıp Fakültesi Patoloji Anabilim Dalı İzmir 53 yaşında, E Eylül 2015 te karında şişlik batında asit gece terlemesi,
26. ULUSAL PATOLOJİ KONGRESİ HEMATOPATOLOJİ ANTALYA, 2016 Dr.Nazan Özsan Ege Üniversitesi Tıp Fakültesi Patoloji Anabilim Dalı İzmir 53 yaşında, E Eylül 2015 te karında şişlik batında asit gece terlemesi,
MATÜR T HÜCRELİ LENFOMALARDA TEDAVİ YAKLAŞIMLARI
 MATÜR T HÜCRELİ LENFOMALARDA TEDAVİ YAKLAŞIMLARI Sinan Yavuz Acıbadem Üniversitesi Tıp Fakültesi İç Hastalıkları Anabilim Dalı Acıbadem Adana Hastanesi Tıbbi Onkoloji Bölümü Peripheral T Cell Lymphoma
MATÜR T HÜCRELİ LENFOMALARDA TEDAVİ YAKLAŞIMLARI Sinan Yavuz Acıbadem Üniversitesi Tıp Fakültesi İç Hastalıkları Anabilim Dalı Acıbadem Adana Hastanesi Tıbbi Onkoloji Bölümü Peripheral T Cell Lymphoma
Mikozis Fungoides. Tanı ve Evreleme. Yard. Doç. Dr. Banu Taşkın. İstanbul Bilim Üniversitesi Tıp Fakültesi Dermatoloji Anabilim Dalı
 Mikozis Fungoides Tanı ve Evreleme Yard. Doç. Dr. Banu Taşkın İstanbul Bilim Üniversitesi Tıp Fakültesi Dermatoloji Anabilim Dalı 1806 Jean Louis Alibert Tümör evresinde gözlenen mantarsı nodüller Mikozis
Mikozis Fungoides Tanı ve Evreleme Yard. Doç. Dr. Banu Taşkın İstanbul Bilim Üniversitesi Tıp Fakültesi Dermatoloji Anabilim Dalı 1806 Jean Louis Alibert Tümör evresinde gözlenen mantarsı nodüller Mikozis
56Y, erkek hasta Generalize LAP ( servikal, inguinal, aksiller, toraks ve abdomende ) Ateş Gece terlemesi Lenfopeni IgG, IgA, IgM yüksek
 56Y, erkek hasta Generalize LAP ( servikal, inguinal, aksiller, toraks ve abdomende ) Ateş Gece terlemesi Lenfopeni IgG, IgA, IgM yüksek Sedimantasyon (77mm/saat) CRP 7.67(N:0-0.8mg/dl) Servikal lenf nodu
56Y, erkek hasta Generalize LAP ( servikal, inguinal, aksiller, toraks ve abdomende ) Ateş Gece terlemesi Lenfopeni IgG, IgA, IgM yüksek Sedimantasyon (77mm/saat) CRP 7.67(N:0-0.8mg/dl) Servikal lenf nodu
Deri Kanserleri Erken Tanı ve Korunma
 4. Ankara Aile Hekimliği Kongresi 08-09 Ekim 2016, Ankara Deri Kanserleri Erken Tanı ve Korunma Prof. Dr. Gonca Elçin Hacettepe Üniveristesi Deri ve Zührevi Hastalıklar AD. Sunum Planı BCC ve SCC Melanom
4. Ankara Aile Hekimliği Kongresi 08-09 Ekim 2016, Ankara Deri Kanserleri Erken Tanı ve Korunma Prof. Dr. Gonca Elçin Hacettepe Üniveristesi Deri ve Zührevi Hastalıklar AD. Sunum Planı BCC ve SCC Melanom
III. BÖLÜM EDİNSEL SAF ERİTROİD DİZİ APLAZİSİ TANI VE TEDAVİ KILAVUZU ULUSAL TEDAVİ KILAVUZU 2011
 ULUSAL TEDAVİ KILAVUZU 2011 EDİNSEL SAF ERİTROİD DİZİ APLAZİSİ III. BÖLÜM TANI VE TEDAVİ KILAVUZU EDİNSEL SAF ERİTROİD DİZİ APLAZİSİ TANI VE TEDAVİ KILAVUZU EDİNSEL SAF ERİTROİD DİZİ APLAZİSİ TANI VE
ULUSAL TEDAVİ KILAVUZU 2011 EDİNSEL SAF ERİTROİD DİZİ APLAZİSİ III. BÖLÜM TANI VE TEDAVİ KILAVUZU EDİNSEL SAF ERİTROİD DİZİ APLAZİSİ TANI VE TEDAVİ KILAVUZU EDİNSEL SAF ERİTROİD DİZİ APLAZİSİ TANI VE
KUTANÖZ T HÜCRELİ LENFOMA HASTALARINDA PERİFERAL KAN CD4+ T LENFOSİTLERDE CD26 EKSPRESYONUNUN AKIM SİTOMETRİK YÖNTEMLE ARAŞTIRILMASI
 TÜRKİYE CUMHURİYETİ ANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ KUTANÖZ T HÜCRELİ LENFOMA HASTALARINDA PERİFERAL KAN CD4+ T LENFOSİTLERDE CD26 EKSPRESYONUNUN AKIM SİTOMETRİK YÖNTEMLE ARAŞTIRILMASI Dr. Ahu ARSLAN
TÜRKİYE CUMHURİYETİ ANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ KUTANÖZ T HÜCRELİ LENFOMA HASTALARINDA PERİFERAL KAN CD4+ T LENFOSİTLERDE CD26 EKSPRESYONUNUN AKIM SİTOMETRİK YÖNTEMLE ARAŞTIRILMASI Dr. Ahu ARSLAN
Tanı: Metastatik hastalık için patognomonik bir radyolojik. Tek veya muitipl nodüller iyi sınırlı veya difüz. Göğüs Cerrahisi Hasan Çaylak
 Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Hasan Çaylak Göğüs Cerrahisi Metastatik Akciğer Tümörleri Giriş İzole akciğer metastazlarına tedavi edilemez gözüyle bakılmamalıdır Tümör tipine
Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Hasan Çaylak Göğüs Cerrahisi Metastatik Akciğer Tümörleri Giriş İzole akciğer metastazlarına tedavi edilemez gözüyle bakılmamalıdır Tümör tipine
AZ DİFERANSİYE TİROİD KANSERLERİ. Prof. Dr. Müfide Nuran AKÇAY Atatürk Üniversitesi Tıp Fakültesi Genel Cerrahi Anabilim Dalı ERZURUM
 AZ DİFERANSİYE TİROİD KANSERLERİ Prof. Dr. Müfide Nuran AKÇAY Atatürk Üniversitesi Tıp Fakültesi Genel Cerrahi Anabilim Dalı ERZURUM Tanım Az diferansiye tiroid karsinomları, iyi diferansiye ve anaplastik
AZ DİFERANSİYE TİROİD KANSERLERİ Prof. Dr. Müfide Nuran AKÇAY Atatürk Üniversitesi Tıp Fakültesi Genel Cerrahi Anabilim Dalı ERZURUM Tanım Az diferansiye tiroid karsinomları, iyi diferansiye ve anaplastik
ERKEN LOKAL NÜKS GELİŞEN VULVA KANSERİ: OLGU SUNUMU
 ERKEN LOKAL NÜKS GELİŞEN VULVA KANSERİ: OLGU SUNUMU Op.Dr.Hakan YETİMALAR Doç.Dr.İncim BEZİRCİOĞLU Dr. Gonca Gül GÜLBAŞ TANRISEVER İzmir Katip Çelebi Üniversitesi Atatürk Eğitim ve Araştıma Hastanesi GİRİŞ
ERKEN LOKAL NÜKS GELİŞEN VULVA KANSERİ: OLGU SUNUMU Op.Dr.Hakan YETİMALAR Doç.Dr.İncim BEZİRCİOĞLU Dr. Gonca Gül GÜLBAŞ TANRISEVER İzmir Katip Çelebi Üniversitesi Atatürk Eğitim ve Araştıma Hastanesi GİRİŞ
Akciğer Karsinomlarının Histopatolojisi
 Akciğer Karsinomlarının Histopatolojisi Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Akciğer karsinomlarının gelişiminde preinvaziv epitelyal lezyonlar; Akciğer karsinomlarının gelişiminde
Akciğer Karsinomlarının Histopatolojisi Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Akciğer karsinomlarının gelişiminde preinvaziv epitelyal lezyonlar; Akciğer karsinomlarının gelişiminde
(İlk iki harfleri - TR)
 VET-A Kayıt Tarihi:. /. /.. THD Veritabanları Lenfoma Veritabanı Hasta Kayıt Formu VET-A HEKİM BİLGİLERİ 1. Merkez 2. Hekim HASTA BİLGİLERİ 3. Hasta Kodu Sistem tarafından otomatik olarak verilecektir
VET-A Kayıt Tarihi:. /. /.. THD Veritabanları Lenfoma Veritabanı Hasta Kayıt Formu VET-A HEKİM BİLGİLERİ 1. Merkez 2. Hekim HASTA BİLGİLERİ 3. Hasta Kodu Sistem tarafından otomatik olarak verilecektir
Primer kutanöz lenfomalar (PKL) farklı klinik
 DERMATOLOG GÖZÜ İLE DERİ LENFOMALARI Ayten Ferahbaş Erciyes Üniversitesi Tıp Fakültesi Dermatoloji Anabilim Dalı, Kayseri Primer kutanöz lenfomalar (PKL) farklı klinik görünüm, histoloji, immünofenotip
DERMATOLOG GÖZÜ İLE DERİ LENFOMALARI Ayten Ferahbaş Erciyes Üniversitesi Tıp Fakültesi Dermatoloji Anabilim Dalı, Kayseri Primer kutanöz lenfomalar (PKL) farklı klinik görünüm, histoloji, immünofenotip
İSTATİSTİK, ANALİZ VE RAPORLAMA DAİRE BAŞKANLIĞI
 RAPOR BÜLTENİ İSTATİSTİK, ANALİZ VE RAPORLAMA DAİRE BAŞKANLIĞI Tarih: 10/09/2015 Sayı : 8 Dünya Lenfoma Farkındalık Günü 15 Eylül 2015 Hazırlayan Neşet SAKARYA Birkaç dakikanızı ayırarak ülkemizde 2011
RAPOR BÜLTENİ İSTATİSTİK, ANALİZ VE RAPORLAMA DAİRE BAŞKANLIĞI Tarih: 10/09/2015 Sayı : 8 Dünya Lenfoma Farkındalık Günü 15 Eylül 2015 Hazırlayan Neşet SAKARYA Birkaç dakikanızı ayırarak ülkemizde 2011
Mikozis Fungoidesde Tedavi Yaklaşımları
 Mikozis Fungoidesde Tedavi Yaklaşımları Doç. Dr. Burhan ENGİN, Dr. Orkhan BAİRAMOV, Uzm. Dr. Zekayi KUTLUBAY, Prof. Dr. Yalçın TÜZÜN İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi Deri ve Zührevi Hastalıkları
Mikozis Fungoidesde Tedavi Yaklaşımları Doç. Dr. Burhan ENGİN, Dr. Orkhan BAİRAMOV, Uzm. Dr. Zekayi KUTLUBAY, Prof. Dr. Yalçın TÜZÜN İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi Deri ve Zührevi Hastalıkları
HODGKİN DIŞI LENFOMALAR. Dr Mustafa ÇETİN 2004-2005 Kayseri
 HODGKİN DIŞI LENFOMALAR Dr Mustafa ÇETİN 2004-2005 Kayseri 1 Hodgkin Dışı Lenfomalar Genellikle lenf nodlarından ve bazende herhangi bir organdan köken alan heterojen bir grup B veya T hücre malignitesidir.
HODGKİN DIŞI LENFOMALAR Dr Mustafa ÇETİN 2004-2005 Kayseri 1 Hodgkin Dışı Lenfomalar Genellikle lenf nodlarından ve bazende herhangi bir organdan köken alan heterojen bir grup B veya T hücre malignitesidir.
NAZOFARENKS KARSİNOMUNDA CLAUDIN 1, 4 VE 7 EKSPRESYON PATERNİ VE PROGNOSTİK ÖNEMİ
 NAZOFARENKS KARSİNOMUNDA CLAUDIN 1, 4 VE 7 EKSPRESYON PATERNİ VE PROGNOSTİK ÖNEMİ Dinç Süren 1, Mustafa Yıldırım 2, Vildan Kaya 3, Ruksan Elal 1, Ömer Tarık Selçuk 4, Üstün Osma 4, Mustafa Yıldız 5, Cem
NAZOFARENKS KARSİNOMUNDA CLAUDIN 1, 4 VE 7 EKSPRESYON PATERNİ VE PROGNOSTİK ÖNEMİ Dinç Süren 1, Mustafa Yıldırım 2, Vildan Kaya 3, Ruksan Elal 1, Ömer Tarık Selçuk 4, Üstün Osma 4, Mustafa Yıldız 5, Cem
İNTERAKTİF VAKA TARTIŞMASI
 İNTERAKTİF VAKA TARTIŞMASI Olgu 1: Yaşlı mide kanserli olgu OLGU 1: 77 yaşında, erkek hasta, 2 yıl önce antrum lokalizasyonunda mide kanseri tanısıyla opere edildi subtotal gastrektomi- D1 lenfadenektomi
İNTERAKTİF VAKA TARTIŞMASI Olgu 1: Yaşlı mide kanserli olgu OLGU 1: 77 yaşında, erkek hasta, 2 yıl önce antrum lokalizasyonunda mide kanseri tanısıyla opere edildi subtotal gastrektomi- D1 lenfadenektomi
İKİNCİL KANSERLER. Dr Aziz Yazar Acıbadem Üniversitesi Tıp Fakültesi İç Hastalıkları AD. Tıbbi Onkoloji BD. 23 Mart 2014, Antalya
 İKİNCİL KANSERLER Dr Aziz Yazar Acıbadem Üniversitesi Tıp Fakültesi İç Hastalıkları AD. Tıbbi Onkoloji BD. 23 Mart 2014, Antalya Tanım Kanser tedavisi almış veya kanser öyküsü olan bir hastada histopatolojik
İKİNCİL KANSERLER Dr Aziz Yazar Acıbadem Üniversitesi Tıp Fakültesi İç Hastalıkları AD. Tıbbi Onkoloji BD. 23 Mart 2014, Antalya Tanım Kanser tedavisi almış veya kanser öyküsü olan bir hastada histopatolojik
MEMENİN PAGET HASTALIĞI. Doç. Dr. M. Ali Gülçelik Ankara Onkoloji Hastanesi
 MEMENİN PAGET HASTALIĞI Doç. Dr. M. Ali Gülçelik Ankara Onkoloji Hastanesi Meme başındaki eritamatöz ve ekzamatöz değişiklikler ilk kez 1856 da Velpeau tarafından tariflenmiştir. 1874 de ilk kez Sir James
MEMENİN PAGET HASTALIĞI Doç. Dr. M. Ali Gülçelik Ankara Onkoloji Hastanesi Meme başındaki eritamatöz ve ekzamatöz değişiklikler ilk kez 1856 da Velpeau tarafından tariflenmiştir. 1874 de ilk kez Sir James
ÇOCUKLUK ÇAĞI KANSERLERİ TPOG ÇALIŞMA SONUÇLARI. Prof. Dr. Rejin KEBUDİ
 ÇOCUKLUK ÇAĞI KANSERLERİ TPOG ÇALIŞMA SONUÇLARI Prof. Dr. Rejin KEBUDİ İ.Ü., Cerrahpaşa T. F., Çocuk Sağlığı ve Hastalıkları A.B.D. & İ.Ü., Onkoloji Enstitüsü, Pediatrik Hematolojik-Onkoloji B.D. ÇOCUKLUK
ÇOCUKLUK ÇAĞI KANSERLERİ TPOG ÇALIŞMA SONUÇLARI Prof. Dr. Rejin KEBUDİ İ.Ü., Cerrahpaşa T. F., Çocuk Sağlığı ve Hastalıkları A.B.D. & İ.Ü., Onkoloji Enstitüsü, Pediatrik Hematolojik-Onkoloji B.D. ÇOCUKLUK
Coğrafi temel yaklaşım farklılıkları
 Coğrafi temel yaklaşım farklılıkları Doğu Asya Cerrahi D2 sonrası oral floropirimidin bazlı adjuvan tedavi Avrupa Perioperatif kemoterapi (neoadjuvan ve adjuvan) Amerika Adjuvan kemoradyoterapi Surg Oncol
Coğrafi temel yaklaşım farklılıkları Doğu Asya Cerrahi D2 sonrası oral floropirimidin bazlı adjuvan tedavi Avrupa Perioperatif kemoterapi (neoadjuvan ve adjuvan) Amerika Adjuvan kemoradyoterapi Surg Oncol
MEME PATOLOJİSİ SLAYT SEMİNERİ
 MEME PATOLOJİSİ SLAYT SEMİNERİ Prof. Dr. Şahsine Tolunay Uludağ Üniversitesi Tıp Fakültesi Patoloji Anabilim Dalı 17.10.2015 OLGU 43 yaşında kadın 2 çocuğu var Sol memede ağrı ve kitle yakınması mevcut
MEME PATOLOJİSİ SLAYT SEMİNERİ Prof. Dr. Şahsine Tolunay Uludağ Üniversitesi Tıp Fakültesi Patoloji Anabilim Dalı 17.10.2015 OLGU 43 yaşında kadın 2 çocuğu var Sol memede ağrı ve kitle yakınması mevcut
Dr. Sermin Özkal DEÜTF Patoloji AD
 Dr. Sermin Özkal DEÜTF Patoloji AD GIS Ekstranodal lenfoma en sık DBBHL > MALT Lenfoma > Diğer Mide > ince barsak > kalın barsak* ve rektum* Ekstranodal Lenfoma X Lenfoid Hiperplazi Özellikle küçük lenfoid
Dr. Sermin Özkal DEÜTF Patoloji AD GIS Ekstranodal lenfoma en sık DBBHL > MALT Lenfoma > Diğer Mide > ince barsak > kalın barsak* ve rektum* Ekstranodal Lenfoma X Lenfoid Hiperplazi Özellikle küçük lenfoid
EVRE I SEMİNOM DIŞI TÜMÖRLERE YAKLAŞIM
 EVRE I SEMİNOM DIŞI TÜMÖRLERE YAKLAŞIM Dr. Ahmet BİLİCİ İstanbul Medipol Üniversitesi, Tıp Fakültesi Tıbbi Onkoloji B.D. 16.12.2018 Giriş Testis tümörlerinin %30 unu oluşturur %70 i erken evre olarak tanı
EVRE I SEMİNOM DIŞI TÜMÖRLERE YAKLAŞIM Dr. Ahmet BİLİCİ İstanbul Medipol Üniversitesi, Tıp Fakültesi Tıbbi Onkoloji B.D. 16.12.2018 Giriş Testis tümörlerinin %30 unu oluşturur %70 i erken evre olarak tanı
Mikozis fungoides tedavisinde dbuvb ve PUVA: Retrospektif değerlendirme
 ARAŞTIRMA Genel Tıp Dergisi Mikozis fungoides tedavisinde dbuvb ve PUVA: Retrospektif değerlendirme Mehmet Unal 1, Hüseyin Tol 2, Şükrü Balevi 2, Gülbahar Ürün Unal 3 1 Numune Hastanesi Deri ve Zührevi
ARAŞTIRMA Genel Tıp Dergisi Mikozis fungoides tedavisinde dbuvb ve PUVA: Retrospektif değerlendirme Mehmet Unal 1, Hüseyin Tol 2, Şükrü Balevi 2, Gülbahar Ürün Unal 3 1 Numune Hastanesi Deri ve Zührevi
SAĞ VE SOL KOLON YERLEŞİMLİ TÜMÖRLER: AYNI ORGANDA FARKLI PATOLOJİK BULGULAR VE MİKROSATELLİT İNSTABİLİTE DURUMU
 SAĞ VE SOL KOLON YERLEŞİMLİ TÜMÖRLER: AYNI ORGANDA FARKLI PATOLOJİK BULGULAR VE MİKROSATELLİT İNSTABİLİTE DURUMU Ezgi Işıl Turhan 1, Nesrin Uğraş 1, Ömer Yerci 1, Seçil Ak 2, Berrin Tunca 2, Ersin Öztürk
SAĞ VE SOL KOLON YERLEŞİMLİ TÜMÖRLER: AYNI ORGANDA FARKLI PATOLOJİK BULGULAR VE MİKROSATELLİT İNSTABİLİTE DURUMU Ezgi Işıl Turhan 1, Nesrin Uğraş 1, Ömer Yerci 1, Seçil Ak 2, Berrin Tunca 2, Ersin Öztürk
LİSTEYE EKLENENLER DEĞİŞİKLİK YAPILANLAR
 01.05.2013-14.11.2013 TARİHLERİ ARASINDA SAĞLIK BAKANLIĞI EK ONAYI ALINMADAN KULLANILABİLECEK ENDİKASYON DIŞI HEMATOLOJİ-ONKOLOJİ İLAÇLARI LİSTESİNDE YAPILAN DEĞİŞİKLİKLER LİSTEYE EKLENENLER SIRA NO İLAÇLAR
01.05.2013-14.11.2013 TARİHLERİ ARASINDA SAĞLIK BAKANLIĞI EK ONAYI ALINMADAN KULLANILABİLECEK ENDİKASYON DIŞI HEMATOLOJİ-ONKOLOJİ İLAÇLARI LİSTESİNDE YAPILAN DEĞİŞİKLİKLER LİSTEYE EKLENENLER SIRA NO İLAÇLAR
KÜRATİF TEDAVİ SONRASI PSA YÜKSELMESİNE NASIL YAKLAŞALIM? Doç. Dr. Bülent Akduman Zonguldak Karaelmas Üniversitesi Tıp Fakültesi Üroloji A.D.
 KÜRATİF TEDAVİ SONRASI PSA YÜKSELMESİNE NASIL YAKLAŞALIM? Doç. Dr. Bülent Akduman Zonguldak Karaelmas Üniversitesi Tıp Fakültesi Üroloji A.D. PSA nın tanımı Prostate Specific Antigen PSA yı hasta nasıl
KÜRATİF TEDAVİ SONRASI PSA YÜKSELMESİNE NASIL YAKLAŞALIM? Doç. Dr. Bülent Akduman Zonguldak Karaelmas Üniversitesi Tıp Fakültesi Üroloji A.D. PSA nın tanımı Prostate Specific Antigen PSA yı hasta nasıl
TRİPLE NEGATİF MEME KANSERİNE YAKLAŞIM RADYOTERAPİ
 TRİPLE NEGATİF MEME KANSERİNE YAKLAŞIM RADYOTERAPİ Dr. Zümre ARICAN ALICIKUŞ Dokuz Eylül Üniversitesi Radyasyon Onkolojisi AD Mart 2014 Sunum Planı: Meme Kanserinde Radyoterapinin Yeri Triple Negatif Meme
TRİPLE NEGATİF MEME KANSERİNE YAKLAŞIM RADYOTERAPİ Dr. Zümre ARICAN ALICIKUŞ Dokuz Eylül Üniversitesi Radyasyon Onkolojisi AD Mart 2014 Sunum Planı: Meme Kanserinde Radyoterapinin Yeri Triple Negatif Meme
HİPOFARİNKS KANSERİ DR. FATİH ÖKTEM
 HİPOFARİNKS KANSERİ DR. FATİH ÖKTEM Nadirdir!!! Üst aerodijestif sistem malinitelerinin % 5-10 u, tüm malinitelerin ise %0.5 i hipofarinks kanserleridir. Kötü seyirlidir!!! İleri evrede başvurmaları ve
HİPOFARİNKS KANSERİ DR. FATİH ÖKTEM Nadirdir!!! Üst aerodijestif sistem malinitelerinin % 5-10 u, tüm malinitelerin ise %0.5 i hipofarinks kanserleridir. Kötü seyirlidir!!! İleri evrede başvurmaları ve
AKCİĞERİN NÖROENDOKRİN TÜMÖRLERİ. Doç. Dr. Mutlu DEMİRAY Bursa Medical Park Hastanesi
 AKCİĞERİN NÖROENDOKRİN TÜMÖRLERİ Doç. Dr. Mutlu DEMİRAY Bursa Medical Park Hastanesi Nöroendokrin tümörlerde 2004 WHO sınıflaması Tümör Tipi Tipik Karsinoid Atipik Karsinoid Büyük Hücreli nöroendokrin
AKCİĞERİN NÖROENDOKRİN TÜMÖRLERİ Doç. Dr. Mutlu DEMİRAY Bursa Medical Park Hastanesi Nöroendokrin tümörlerde 2004 WHO sınıflaması Tümör Tipi Tipik Karsinoid Atipik Karsinoid Büyük Hücreli nöroendokrin
Santral Sinir Sistemi Rabdoid Teratoid Tümörü Radyoterapisi. Dr. Ayşe Hiçsönmez AÜTF Radyasyon Onkolojisi Nisan 2013
 Santral Sinir Sistemi Rabdoid Teratoid Tümörü Radyoterapisi Dr. Ayşe Hiçsönmez AÜTF Radyasyon Onkolojisi Nisan 2013 RT nin yeri varmı? RT endike ise doz ve volüm? Hangi teknik? Kurtarma tedavisinde RT?
Santral Sinir Sistemi Rabdoid Teratoid Tümörü Radyoterapisi Dr. Ayşe Hiçsönmez AÜTF Radyasyon Onkolojisi Nisan 2013 RT nin yeri varmı? RT endike ise doz ve volüm? Hangi teknik? Kurtarma tedavisinde RT?
MULTİPL PLAZMASİTOMLA SEYREDEN PLAZMA HÜCRE HASTALIKLARINDA TEDAVİ YAKLAŞIMI
 MULTİPL PLAZMASİTOMLA SEYREDEN PLAZMA HÜCRE HASTALIKLARINDA TEDAVİ YAKLAŞIMI PROF. DR. RAUF HAZNEDAR Gazi Üniversitesi Tıp Fakültesi Hematoloji Bilim Dalı İlik dışı plazmasitomlar ; Plazma hücre hastalıklarının
MULTİPL PLAZMASİTOMLA SEYREDEN PLAZMA HÜCRE HASTALIKLARINDA TEDAVİ YAKLAŞIMI PROF. DR. RAUF HAZNEDAR Gazi Üniversitesi Tıp Fakültesi Hematoloji Bilim Dalı İlik dışı plazmasitomlar ; Plazma hücre hastalıklarının
SENTİNEL LENF NODU BİOPSİSİ VE ADJUVAN KEMOTERAPİ. Dr. Orhan TÜRKEN
 SENTİNEL LENF NODU BİOPSİSİ VE ADJUVAN KEMOTERAPİ Dr. Orhan TÜRKEN Sentinel Lenf Nodu (SLN) Tartışma SLN (yalancı-?) SLNmi SLNİ+ SLN + AD +/ SLN Biopsisi Makrometastaz: > 2 mm (SN+) Mikrometastaz (mi):
SENTİNEL LENF NODU BİOPSİSİ VE ADJUVAN KEMOTERAPİ Dr. Orhan TÜRKEN Sentinel Lenf Nodu (SLN) Tartışma SLN (yalancı-?) SLNmi SLNİ+ SLN + AD +/ SLN Biopsisi Makrometastaz: > 2 mm (SN+) Mikrometastaz (mi):
OLGU 5. Dr.Gülşah KAYGUSUZ Ankara Üniversitesi Tıp Fakültesi Patoloji AD
 OLGU 5 Dr.Gülşah KAYGUSUZ Ankara Üniversitesi Tıp Fakültesi Patoloji AD 64 yaş, erkek hasta, halsizlik Fizik Muayene: Splenomegali Özgeçmiş/soygeçmiş: özellik yok TAM KAN: BİYOKİMYASAL TESTLER: 64 yaş,
OLGU 5 Dr.Gülşah KAYGUSUZ Ankara Üniversitesi Tıp Fakültesi Patoloji AD 64 yaş, erkek hasta, halsizlik Fizik Muayene: Splenomegali Özgeçmiş/soygeçmiş: özellik yok TAM KAN: BİYOKİMYASAL TESTLER: 64 yaş,
Mediastinal Gray Zone/ (DBBH Hodgkin) Lenfomalar
 Mediastinal Gray Zone/ (DBBH Hodgkin) Lenfomalar Doç. Dr. Mustafa ÖZTÜRK GATA Tıbbi Onkoloji BD Antalya 12.05.2012 3.Ulusal Lenfoma Myeloma Kongresi 36 hastanın retrospektif incelemesi Histolojik görüntü
Mediastinal Gray Zone/ (DBBH Hodgkin) Lenfomalar Doç. Dr. Mustafa ÖZTÜRK GATA Tıbbi Onkoloji BD Antalya 12.05.2012 3.Ulusal Lenfoma Myeloma Kongresi 36 hastanın retrospektif incelemesi Histolojik görüntü
Dr. A. Nimet Karadayı. Hastanesi, Patoloji Kliniği
 Dr. A. Nimet Karadayı Dr. Lütfi Kırdar Kartal Eğitim ve Araştırma Dr. Lütfi Kırdar Kartal Eğitim ve Araştırma Hastanesi, Patoloji Kliniği MEME TÜMÖRLERİNDE PATOLOJİ RAPORLARINDA STANDARDİZASYON Amaç, hasta
Dr. A. Nimet Karadayı Dr. Lütfi Kırdar Kartal Eğitim ve Araştırma Dr. Lütfi Kırdar Kartal Eğitim ve Araştırma Hastanesi, Patoloji Kliniği MEME TÜMÖRLERİNDE PATOLOJİ RAPORLARINDA STANDARDİZASYON Amaç, hasta
Hodgkin Hastalığı Tedavisinde Yeni Ajanlar
 Hodgkin Hastalığı Tedavisinde Yeni Ajanlar Dr. Mert Başaran İ.Ü. Onkoloji Enstitüsü Mayıs 2013, Antalya, Side GELİŞMELER TEDAVİ SEÇİMİ MOPP ABVD BEACOPP GEÇ TOKSİSİTENİN AZALTILMASI RT alan ve dozunun
Hodgkin Hastalığı Tedavisinde Yeni Ajanlar Dr. Mert Başaran İ.Ü. Onkoloji Enstitüsü Mayıs 2013, Antalya, Side GELİŞMELER TEDAVİ SEÇİMİ MOPP ABVD BEACOPP GEÇ TOKSİSİTENİN AZALTILMASI RT alan ve dozunun
Adölesanda Lösemi & İnfant Lösemi
 Adölesanda Lösemi & İnfant Lösemi Prof. Dr. Özcan Bör Eskişehir Osmangazi Üniversitesi TPHD OKULU 18 20 Kasım 2016 Ankara 1 Adölesanda Lösemi Dünya Sağlık Örgütü 10 19 yaşlarını Adölesan Dönemi olarak
Adölesanda Lösemi & İnfant Lösemi Prof. Dr. Özcan Bör Eskişehir Osmangazi Üniversitesi TPHD OKULU 18 20 Kasım 2016 Ankara 1 Adölesanda Lösemi Dünya Sağlık Örgütü 10 19 yaşlarını Adölesan Dönemi olarak
Lokal İleri Evre Küçük Hücreli Dışı Akciğer Kanseri Tedavisi
 Lokal İleri Evre Küçük Hücreli Dışı Akciğer Kanseri Tedavisi Lokal ileri evre akciğer kanserli olgularda cerrahi tedavi, akciğer rezeksiyonu ile birlikte invaze olduğu organ ve dokuların rezeksiyonunu
Lokal İleri Evre Küçük Hücreli Dışı Akciğer Kanseri Tedavisi Lokal ileri evre akciğer kanserli olgularda cerrahi tedavi, akciğer rezeksiyonu ile birlikte invaze olduğu organ ve dokuların rezeksiyonunu
%20 En sık neden cilt kuruluğu Gebeliğe özgü cilt hastalıkları İntrahepatik kolestaz İlaç ve diğer allerjik reaksiyonlar Sistemik hastalıklara bağlı
 %20 En sık neden cilt kuruluğu Gebeliğe özgü cilt hastalıkları İntrahepatik kolestaz İlaç ve diğer allerjik reaksiyonlar Sistemik hastalıklara bağlı kaşıntılar (kc, bb, troid) Pemfigoid gestasyones Gebeliğin
%20 En sık neden cilt kuruluğu Gebeliğe özgü cilt hastalıkları İntrahepatik kolestaz İlaç ve diğer allerjik reaksiyonlar Sistemik hastalıklara bağlı kaşıntılar (kc, bb, troid) Pemfigoid gestasyones Gebeliğin
Papiller Tiroid Karsinomunda Santral Lenf Nodu Diseksiyonu
 Papiller Tiroid Karsinomunda Santral Lenf Nodu Diseksiyonu 7. Ulusal Endokrin Cerrahi Kongresi Prof. Dr. Serdar Özbaş Nisan 2015 / Antalya Papiller Tiroid Karsinomunda Santral Lenf Nodu Diseksiyonu Serdar
Papiller Tiroid Karsinomunda Santral Lenf Nodu Diseksiyonu 7. Ulusal Endokrin Cerrahi Kongresi Prof. Dr. Serdar Özbaş Nisan 2015 / Antalya Papiller Tiroid Karsinomunda Santral Lenf Nodu Diseksiyonu Serdar
Multipl Myeloma da PET/BT. Dr. N. Özlem Küçük Ankara Üniv. Tıp Fak. Nükleer Tıp ABD
 Multipl Myeloma da PET/BT Dr. N. Özlem Küçük Ankara Üniv. Tıp Fak. Nükleer Tıp ABD İskelet sisteminin en sık görülen primer neoplazmı Radyolojik olarak iskelette çok sayıda destrüktif lezyon ve yaygın
Multipl Myeloma da PET/BT Dr. N. Özlem Küçük Ankara Üniv. Tıp Fak. Nükleer Tıp ABD İskelet sisteminin en sık görülen primer neoplazmı Radyolojik olarak iskelette çok sayıda destrüktif lezyon ve yaygın
Vaka Sunumu. Uz Dr Alper Ata Mersin Devlet Hastanesi Tıbbi Onkoloji Bölümü 23 Şubat 2013
 Uz Dr Alper Ata Mersin Devlet Hastanesi Tıbbi Onkoloji Bölümü 23 Şubat 2013 İ.K. 40 Y, Erkek, seyyar satıcı, Mersin Şikayeti; (2007) sağ ayak üst yüzeyinde düzensiz sınırlı, koyu renkli, yeni gelişen cilt
Uz Dr Alper Ata Mersin Devlet Hastanesi Tıbbi Onkoloji Bölümü 23 Şubat 2013 İ.K. 40 Y, Erkek, seyyar satıcı, Mersin Şikayeti; (2007) sağ ayak üst yüzeyinde düzensiz sınırlı, koyu renkli, yeni gelişen cilt
İmmünyetmezlikli Konakta Viral Enfeksiyonlar
 İmmünyetmezlikli Konakta Viral Enfeksiyonlar Dr. Dilek Çolak 10 y, erkek hasta Olgu 1 Sistinozis Böbrek transplantasyonu Canlı akraba verici HLA 2 antijen uyumsuz 2 Olgu 1 Transplantasyon öncesi viral
İmmünyetmezlikli Konakta Viral Enfeksiyonlar Dr. Dilek Çolak 10 y, erkek hasta Olgu 1 Sistinozis Böbrek transplantasyonu Canlı akraba verici HLA 2 antijen uyumsuz 2 Olgu 1 Transplantasyon öncesi viral
MELANOMA PATOLOJİSİ KLİNİSYEN PATOLOGTAN NE BEKLEMELİDİR?
 MELANOMA PATOLOJİSİ KLİNİSYEN PATOLOGTAN NE BEKLEMELİDİR? Dr. Nebil BAL Başkent Üniversitesi Tıp Fakültesi Patoloji Anabilim Dalı Adana Arş ve Uyg Mrk 1 Malign Melanoma Deri Mukozal 2 Malign Melanoma Biyopsi
MELANOMA PATOLOJİSİ KLİNİSYEN PATOLOGTAN NE BEKLEMELİDİR? Dr. Nebil BAL Başkent Üniversitesi Tıp Fakültesi Patoloji Anabilim Dalı Adana Arş ve Uyg Mrk 1 Malign Melanoma Deri Mukozal 2 Malign Melanoma Biyopsi
TAKD olgu sunumları- 21 Kasım Dr Şebnem Batur Dr Büge ÖZ İÜ Cerrahpaşa Tıp Fakültesi Patoloji AD
 TAKD olgu sunumları- 21 Kasım 2012 Dr Şebnem Batur Dr Büge ÖZ İÜ Cerrahpaşa Tıp Fakültesi Patoloji AD Konuşma akışı; ALK mutasyonu değerlendirmedeki sorunlar ROS-1 mutasyonu Avrupa pulmoner patoloji çalışma
TAKD olgu sunumları- 21 Kasım 2012 Dr Şebnem Batur Dr Büge ÖZ İÜ Cerrahpaşa Tıp Fakültesi Patoloji AD Konuşma akışı; ALK mutasyonu değerlendirmedeki sorunlar ROS-1 mutasyonu Avrupa pulmoner patoloji çalışma
BİRİNCİL KEMİK KANSERİ
 BİRİNCİL KEMİK KANSERİ KONDROSARKOM (KS) PROF. DR. LEVENT ERALP Ortopedi ve Travmatoloji Uzmanı İÇİNDEKİLER Kondrosarkom Nedir? KS dan kimler etkilenir? Bulgular nelerdir? KS tipleri nelerdir? Risk faktörleri
BİRİNCİL KEMİK KANSERİ KONDROSARKOM (KS) PROF. DR. LEVENT ERALP Ortopedi ve Travmatoloji Uzmanı İÇİNDEKİLER Kondrosarkom Nedir? KS dan kimler etkilenir? Bulgular nelerdir? KS tipleri nelerdir? Risk faktörleri
Ulusal Akciğer Kanseri Kongresi İleri Evre Küçük Hücreli Dışı Akciğer Kanserlerinde Neoadjuvan Tedavi Sonrası Pulmoner Rezeksiyon Sonuçlarımız
 Ulusal Akciğer Kanseri Kongresi İleri Evre Küçük Hücreli Dışı Akciğer Kanserlerinde Neoadjuvan Tedavi Sonrası Pulmoner Rezeksiyon Sonuçlarımız Dr.Levent Alpay Süreyyapaşa Egitim vearaştırma Hastanesi Mart
Ulusal Akciğer Kanseri Kongresi İleri Evre Küçük Hücreli Dışı Akciğer Kanserlerinde Neoadjuvan Tedavi Sonrası Pulmoner Rezeksiyon Sonuçlarımız Dr.Levent Alpay Süreyyapaşa Egitim vearaştırma Hastanesi Mart
MİYELODİSPLASTİK SENDROM
 MİYELODİSPLASTİK SENDROM Türk Hematoloji Derneği Tanı ve Tedavi Kılavuzu 2013 30.01.2014 İnt. Dr. Ertunç ÖKSÜZOĞLU Miyelodisplastik sendrom (MDS) yetersiz eritropoez ve sitopenilerin varlığı ile ortaya
MİYELODİSPLASTİK SENDROM Türk Hematoloji Derneği Tanı ve Tedavi Kılavuzu 2013 30.01.2014 İnt. Dr. Ertunç ÖKSÜZOĞLU Miyelodisplastik sendrom (MDS) yetersiz eritropoez ve sitopenilerin varlığı ile ortaya
Folliküler Lenfomalar Rehberliğinde Patolog-Klinisyen Ekibinin Gerçeğe Yolculuğu. Dr. Tülay Tecimer Acıbadem Sağlık Grubu
 Folliküler Lenfomalar Rehberliğinde Patolog-Klinisyen Ekibinin Gerçeğe Yolculuğu Dr. Tülay Tecimer Acıbadem Sağlık Grubu 2. LENFOMA MYELOMA KONGRESİ, ANTALYA, 16 Nisan 2011 Lenfoma olgularının doğru değerlendirilmesi,
Folliküler Lenfomalar Rehberliğinde Patolog-Klinisyen Ekibinin Gerçeğe Yolculuğu Dr. Tülay Tecimer Acıbadem Sağlık Grubu 2. LENFOMA MYELOMA KONGRESİ, ANTALYA, 16 Nisan 2011 Lenfoma olgularının doğru değerlendirilmesi,
CD30 Pozitif Lenfomalar
 CD30 Pozitif Lenfomalar Tedavi Yaklaşımları Dr. İbrahim Barışta 15 Ekim 2015 Hodgkin Lenfoma ABVD Günümüzün Standart Kemoterapi Şeması İlaç Doz (mg/m 2 ) Günler Adriamycin 25 1, 15 Bleomycin 10 1, 15 Vinblastine
CD30 Pozitif Lenfomalar Tedavi Yaklaşımları Dr. İbrahim Barışta 15 Ekim 2015 Hodgkin Lenfoma ABVD Günümüzün Standart Kemoterapi Şeması İlaç Doz (mg/m 2 ) Günler Adriamycin 25 1, 15 Bleomycin 10 1, 15 Vinblastine
AMELİYAT SONRASI TAKİP/ NÜKSTE NE YAPALIM? Dr. Meral Mert
 AMELİYAT SONRASI TAKİP/ NÜKSTE NE YAPALIM? Dr. Meral Mert AMELİYAT SONRASI TAKİP n Ameliyat sonrası evreleme; - TNM sınıflaması kullanılmakla beraber eksiklikleri var; post-op kalsitonin- CEA ölçümü, CEA
AMELİYAT SONRASI TAKİP/ NÜKSTE NE YAPALIM? Dr. Meral Mert AMELİYAT SONRASI TAKİP n Ameliyat sonrası evreleme; - TNM sınıflaması kullanılmakla beraber eksiklikleri var; post-op kalsitonin- CEA ölçümü, CEA
TTOD MEME KANSERİ GÜNCELLEME KURSU 13-14 HAZİRAN 2015 İSTANBUL 08:25-08:30 Açılış 08:00-08:30 Pratiği değiştiren çalışmalar. (salonda kahvaltı ile)
 TTOD MEME KANSERİ GÜNCELLEME KURSU 13-14 HAZİRAN 2015 İSTANBUL 08:25-08:30 Açılış 08:00-08:30 Pratiği değiştiren çalışmalar. (salonda kahvaltı ile) 1. Gün 1. Oturum: Meme kanserine giriş, Patoloji ve Alt
TTOD MEME KANSERİ GÜNCELLEME KURSU 13-14 HAZİRAN 2015 İSTANBUL 08:25-08:30 Açılış 08:00-08:30 Pratiği değiştiren çalışmalar. (salonda kahvaltı ile) 1. Gün 1. Oturum: Meme kanserine giriş, Patoloji ve Alt
Prof. Dr. Yaşar BEDÜK Ankara Üniversitesi Tıp Fakültesi
 Prof. Dr. Yaşar BEDÜK Ankara Üniversitesi Tıp Fakültesi Seminom GHTT in %60 ı Seminom dur Ayrıca %10 kadar da mix tümörler içinde yer alırlar Tanı anında %75-80 i Evre I Diğer türlere göre daha iyi prognozlu
Prof. Dr. Yaşar BEDÜK Ankara Üniversitesi Tıp Fakültesi Seminom GHTT in %60 ı Seminom dur Ayrıca %10 kadar da mix tümörler içinde yer alırlar Tanı anında %75-80 i Evre I Diğer türlere göre daha iyi prognozlu
Deri Layşmanyazisi. Prof. Dr. Mehmet HARMAN Dicle Üniversitesi Tıp Fakültesi Dermatoloji Anabilim Dalı
 Deri Layşmanyazisi Prof. Dr. Mehmet HARMAN Dicle Üniversitesi Tıp Fakültesi Dermatoloji Anabilim Dalı Amaç Hastalığın tanısını koyabilmek Uygun tedaviyi yapabilmek Koruyucu yöntemleri sayabilmek İçerik
Deri Layşmanyazisi Prof. Dr. Mehmet HARMAN Dicle Üniversitesi Tıp Fakültesi Dermatoloji Anabilim Dalı Amaç Hastalığın tanısını koyabilmek Uygun tedaviyi yapabilmek Koruyucu yöntemleri sayabilmek İçerik
Böbrek kistleri olan hastaya yaklaşım
 Böbrek kistleri olan hastaya yaklaşım Dr. Ayşegül Örs Zümrütdal Başkent Üniversitesi-Nefroloji Bilim Dalı 20/05/2011-ANTALYA Böbrek kistleri Genetik ya da genetik olmayan nedenlere bağlı olarak, Değişik
Böbrek kistleri olan hastaya yaklaşım Dr. Ayşegül Örs Zümrütdal Başkent Üniversitesi-Nefroloji Bilim Dalı 20/05/2011-ANTALYA Böbrek kistleri Genetik ya da genetik olmayan nedenlere bağlı olarak, Değişik
TÜLAY AKSARAY TECİMER 4 MAYIS 2013
 TÜLAY AKSARAY TECİMER 4 MAYIS 2013 Langerhans hücreli histiyositoz(lhh) Castleman Hastalığı (CH) Kimura Hastalığı Kikuchi Fujimoto -Histiyositik nekrotizan lenfadenit Rosai-Dorfman hastalığı Tanım Langerhans
TÜLAY AKSARAY TECİMER 4 MAYIS 2013 Langerhans hücreli histiyositoz(lhh) Castleman Hastalığı (CH) Kimura Hastalığı Kikuchi Fujimoto -Histiyositik nekrotizan lenfadenit Rosai-Dorfman hastalığı Tanım Langerhans
Mantle Hücreli Lenfoma. Dr. Coşkun Tecimer İstanbul Bilim Üniversitesi Tıp Fakültesi
 Mantle Hücreli Lenfoma Dr. Coşkun Tecimer İstanbul Bilim Üniversitesi Tıp Fakültesi Mantle Hücreli Lenfomada Epidemiyoloji Olgun B hücreli Hodgkin dışı lenfomadır Tüm Hodgkin dışı lenfomaların % 6-7 sini
Mantle Hücreli Lenfoma Dr. Coşkun Tecimer İstanbul Bilim Üniversitesi Tıp Fakültesi Mantle Hücreli Lenfomada Epidemiyoloji Olgun B hücreli Hodgkin dışı lenfomadır Tüm Hodgkin dışı lenfomaların % 6-7 sini
Prof. Dr. Cengizhan Erdem Ankara Üniversitesi Tıp Fakültesi Dermatoloji Anabilim Dalı
 Prof. Dr. Cengizhan Erdem Ankara Üniversitesi Tıp Fakültesi Dermatoloji Anabilim Dalı LĐKEN PLANUSTA TEDAVĐ KUTANÖZ LİKEN PLANUSTA TEDAVİ Az sayıda kutanöz asemptomatik LP papülühasta ısrar etmedikçe tedaviyi
Prof. Dr. Cengizhan Erdem Ankara Üniversitesi Tıp Fakültesi Dermatoloji Anabilim Dalı LĐKEN PLANUSTA TEDAVĐ KUTANÖZ LİKEN PLANUSTA TEDAVİ Az sayıda kutanöz asemptomatik LP papülühasta ısrar etmedikçe tedaviyi
LENFOMA NEDİR? Lenfoma lenf dokusunun kötü huylu tümörüne verilen genel bir isimdir.
 LENFOMA LENFOMA NEDİR? Lenfoma lenf dokusunun kötü huylu tümörüne verilen genel bir isimdir. LENF SİSTEMİ NEDİR? Lenf sistemi vücuttaki akkan dolaşım sistemidir. Lenf yolu damarlarındaki bağışıklık hücreleri,
LENFOMA LENFOMA NEDİR? Lenfoma lenf dokusunun kötü huylu tümörüne verilen genel bir isimdir. LENF SİSTEMİ NEDİR? Lenf sistemi vücuttaki akkan dolaşım sistemidir. Lenf yolu damarlarındaki bağışıklık hücreleri,
Kan Kanserleri (Lösemiler)
 Lösemi Nedir? Lösemi bir kanser türüdür. Kanser, sayısı 100'den fazla olan bir hastalık grubunun ortak adıdır. Kanserde iki önemli özellik bulunur. İlk önce bedendeki bazı hücreler anormalleşir. İkinci
Lösemi Nedir? Lösemi bir kanser türüdür. Kanser, sayısı 100'den fazla olan bir hastalık grubunun ortak adıdır. Kanserde iki önemli özellik bulunur. İlk önce bedendeki bazı hücreler anormalleşir. İkinci
Gazi Üniversitesi Tıp Fakültesi, İç Hastalıkları ABD, Medikal Onkoloji BD Güldal Esendağlı
 Sağlık Bakanlığından Muaf Hekimin Ünvanı - Adı Soyadı Aydın Aytekin Bildiriyi Sunacak Kişi Ünvanı - Adı Soyadı Rafiye Çiftçiler Bildiriyi Sunacak Kişi Kurumu Gazi Üniversitesi Tıp Fakültesi, İç Hastalıkları
Sağlık Bakanlığından Muaf Hekimin Ünvanı - Adı Soyadı Aydın Aytekin Bildiriyi Sunacak Kişi Ünvanı - Adı Soyadı Rafiye Çiftçiler Bildiriyi Sunacak Kişi Kurumu Gazi Üniversitesi Tıp Fakültesi, İç Hastalıkları
Plazma Hücreli Lösemi. Prof.Dr.Ercüment Ovalı
 Plazma Hücreli Lösemi Prof.Dr.Ercüment Ovalı Wladyslaw Antoni Gluzinski 1906 da 47 yaşında kemik ağrısı, kosta kırığı, idarda porteinöz birikim ve lokositoz ile başvuran bir hastada mevcut lokositozda
Plazma Hücreli Lösemi Prof.Dr.Ercüment Ovalı Wladyslaw Antoni Gluzinski 1906 da 47 yaşında kemik ağrısı, kosta kırığı, idarda porteinöz birikim ve lokositoz ile başvuran bir hastada mevcut lokositozda
Meme Olgu Sunumu. Gürdeniz Serin. Ege Üniversitesi Tıp Fakültesi Patoloji Anabilim Dalı. 3 Kasım Antalya
 Meme Olgu Sunumu 3 Kasım 2016 Antalya Gürdeniz Serin Ege Üniversitesi Tıp Fakültesi Patoloji Anabilim Dalı Olgu 35 yaşında kadın Sağ meme de kitle Özgeçmişinde: SLE - Renal Tx Radyoloji Mamografi: Sağ
Meme Olgu Sunumu 3 Kasım 2016 Antalya Gürdeniz Serin Ege Üniversitesi Tıp Fakültesi Patoloji Anabilim Dalı Olgu 35 yaşında kadın Sağ meme de kitle Özgeçmişinde: SLE - Renal Tx Radyoloji Mamografi: Sağ
Safra Yolları Kanserlerinde SistemikTedaviler. Dr.M.Oktay TARHAN İzmir K.Ç.Ü. Atatürk E.A.H. Tıbbi Onkoloji Kliniği 21.04.2013
 Safra Yolları Kanserlerinde SistemikTedaviler Dr.M.Oktay TARHAN İzmir K.Ç.Ü. Atatürk E.A.H. Tıbbi Onkoloji Kliniği 21.04.2013 Kısa Kitaplar, Sunumlar.. Almanların yemek kitabı Amerikalıların tarihi Onkologların
Safra Yolları Kanserlerinde SistemikTedaviler Dr.M.Oktay TARHAN İzmir K.Ç.Ü. Atatürk E.A.H. Tıbbi Onkoloji Kliniği 21.04.2013 Kısa Kitaplar, Sunumlar.. Almanların yemek kitabı Amerikalıların tarihi Onkologların
TRANSBRONŞİAL İĞNE ASPİRASYONU (TBNA) Dr. Z. Toros Selcuk Hacettepe Ü. Tıp F. Göğüs Hastalıkları ABD.
 TRANSBRONŞİAL İĞNE ASPİRASYONU (TBNA) Dr. Z. Toros Selcuk Hacettepe Ü. Tıp F. Göğüs Hastalıkları ABD. Minai OA, Dasgupta A, Mehta AC 2000 Tarihçe Schieppati 1949, 1958 akciğer kanseri TBNA, subkarinal
TRANSBRONŞİAL İĞNE ASPİRASYONU (TBNA) Dr. Z. Toros Selcuk Hacettepe Ü. Tıp F. Göğüs Hastalıkları ABD. Minai OA, Dasgupta A, Mehta AC 2000 Tarihçe Schieppati 1949, 1958 akciğer kanseri TBNA, subkarinal
NÜKS VE DİRENÇLİ HODGKİN LENFOMA PROGNOZ BELİRTEÇLERİ VE TEDAVİ DR.NAHİDE KONUK HEMATOLOJİ BD
 NÜKS VE DİRENÇLİ HODGKİN LENFOMA PROGNOZ BELİRTEÇLERİ VE TEDAVİ DR.NAHİDE KONUK AÜTF HEMATOLOJİ BD HODGKĠN HASTALIĞI Hodgkin, modern tedavilerle, % 85-90 kür sağlanan bir hastalıktır. Buna rağmen, % 10-20
NÜKS VE DİRENÇLİ HODGKİN LENFOMA PROGNOZ BELİRTEÇLERİ VE TEDAVİ DR.NAHİDE KONUK AÜTF HEMATOLOJİ BD HODGKĠN HASTALIĞI Hodgkin, modern tedavilerle, % 85-90 kür sağlanan bir hastalıktır. Buna rağmen, % 10-20
Böbrek Tümörlerinin Prognostik Kategorizasyonu
 Böbrek Tümörlerinin Prognostik Kategorizasyonu Dr. Özgür Yaycıoğlu Başkent Üniversitesi Tıp Fakültesi Üroloji A.D Adana Uygulama ve Araştırma Merkezi Ürolojik Cerrahi Derneği Böbrek Tümörü ve BPH Toplantısı,
Böbrek Tümörlerinin Prognostik Kategorizasyonu Dr. Özgür Yaycıoğlu Başkent Üniversitesi Tıp Fakültesi Üroloji A.D Adana Uygulama ve Araştırma Merkezi Ürolojik Cerrahi Derneği Böbrek Tümörü ve BPH Toplantısı,
OVER KAYNAKLI MALİGN MİKST MÜLLERİAN TÜMÖRLERDE TEDAVİ YAKLAŞIMI. Mustafa ÖZGÜROĞLU Cerrahpaşa Tıp Fakültesi Tıbbi Onkoloji Bilim Dalı
 OVER KAYNAKLI MALİGN MİKST MÜLLERİAN TÜMÖRLERDE TEDAVİ YAKLAŞIMI Mustafa ÖZGÜROĞLU Cerrahpaşa Tıp Fakültesi Tıbbi Onkoloji Bilim Dalı Malign mikst müllerian tümör Diğer isimleri Malign mikst mezodermal
OVER KAYNAKLI MALİGN MİKST MÜLLERİAN TÜMÖRLERDE TEDAVİ YAKLAŞIMI Mustafa ÖZGÜROĞLU Cerrahpaşa Tıp Fakültesi Tıbbi Onkoloji Bilim Dalı Malign mikst müllerian tümör Diğer isimleri Malign mikst mezodermal
