KOAH da Mekanik Ventilasyon
|
|
|
- Elmas Yavuz
- 8 yıl önce
- İzleme sayısı:
Transkript
1 Derleme Review 65 KOAH da Mekanik Ventilasyon Mechanical Ventilation in COPD Dr. İrfan UÇGUN Eskişehir Osmangazi Üniversitesi Tıp Fakültesi, Göğüs Hastalıkları Anabilim Dalı, Eskişehir ÖZET Kronik obstrüktif akciğer hastalığı (KOAH), kronik hava yolu obstrüksiyonu ve inflamasyonu ile karakterize, ilerlediğinde önemli solunum kas disfonksiyonu yapan ilerleyici bir hastalıktır. Özellikle akut ataklar sırasında gaz değişiminde önemli sorunlar olur. KOAH akut atak hastalarının destek tedavilerinde noninvaziv ventilasyon (NIV) anahtar rolü oynar. Günümüzde NIV, akut atak hastalarının klinik yaklaşımında rutin olarak kullanılmaktadır. NIV kullanımı hem güvenli, hem de çok etkilidir, üstelik çok az bir eğitim ile bile kolayca uygulanabilir. İnvaziv ventilasyon ile karşılaştırılınca hasta mortalitesi belirgin daha düşüktür. Hafif solunum asidozu (ph < 7.35) olan KOAH akut atak hastalarında NIV öncelikle uygulanmalıdır. BiPAP modu en çok tercih edilen moddur ve bu modda IPAP ve EPAP basınç ayarları yapılır. Bu mod aynı zamanda PSV + PEEP modu olarak da bilinir. Akut, dekompanse KOAH hastalarında uygulandığında hem entübasyon hızını, hem de endotrakeal tüpe bağlı olabilecek komplikasyonları azaltır. İnvaziv ventilasyona başlama kararında hastanın fonksiyonel durumu ve alttaki hastalıklarının şiddeti çok önemlidir. KOAH akut atak hastalarında invaziv ventilasyon için temel endikasyon, NIV desteği uygulanamayan veya başarısız olmuş hastada şiddetli hipoksemi varlığı veya solunum asidozudur. İnvaziv ventilasyon ile yoğun bakım mortalitesi yaklaşık %20 dir ve bu hastaların ventilatörden ayrılması da zordur. Anahtar Kelimeler: KOAH, noninvaziv ventilasyon, mekanik ventilasyon, yetişkin. ABTRACT Chronic obstructive pulmonary disease (COPD) is a slowly progressive respiratory disorder characterized by inflammatory and irreversible airway obstruction, associated with muscle deterioration and dysfunction in the advanced stage. COPD has many complex effects on gas exchange, which affect patients acutely during exacerbations. Yazışma Adresi / Address for Correspondence Prof. Dr. İrfan UÇGUN Eskişehir Osmangazi Üniversitesi Tıp Fakültesi, Göğüs Hastalıkları Anabilim Dalı, Eskişehir irfanucgun@hotmail.com
2 66 KOAH da Mekanik Ventilasyon/Mechanical Ventilation in COPD Noninvasive ventilation (NIV) has a key role in the supportive treatment of patients presenting with an acute exacerbation of COPD. Nowadays NIV is a routine clinical approach in these acutely ill patients. NIV has proven to be safe and extremely effective, and is easy to use with minimal training. Mortality is decreased when compared to invasive ventilation. NIV should be used when respiratory distress exists with mild respiratory acidosis (i.e. ph < 7.35). Bi-level ventilation, in which the level of inspiratory pressure (IPAP) and expiratory pressure (EPAP) are set independently, is the preferred mode. This mode is also known as pressure support ventilation and PEEP. When used in acutely decompensated COPD patients, it consistently decreases the intubation rate and the complications associated with the use of artificial airways. The decision to institute invasive ventilation should consider the patient s prior functional status, and severity of the current and underlying illness. The primary indications for invasive ventilation at exacerbation of COPD are severe hypoxia and academia in a patient unsuitable or failing NIV. Mortality following invasive ventilation is about %20, and weaning from the ventilator can be challenging. Key Words: COPD, non-invasive ventilation, mechanical ventilation, adult. GİRİŞ KOAH akut atağında mekanik ventilasyon desteği iki farklı yöntemle uygulanılabilir: maske aracılığı ile uygulanan noninvaziv pozitif basınçlı ventilasyon ve entübe edilerek uygulanan invaziv mekanik ventilasyon. Son 30 yılda yoğun bakımların yaygınlaşması ve gelişmesi, uygulayıcıların bu yöntemler konusunda tecrübelerinin artması gibi nedenlerle mekanik ventilasyon kullanımı çok yaygınlaşmıştır (1,2). Akut atak hastalarında mekanik ventilasyona başlama kararı vermek bazen zordur. Solunum durması olan hastalarda mekanik ventilasyon kararı kolay iken, diğer hastalarda genelde hastalığın seyrini gösteren takip bulguları ve AKG sonuçları ile birlikte bu karar verilmelidir. Respiratuar asidozisin kötüleşmesi, ph nın 7.20 nin altına inmesi, PaO 2 nin 40 mmhg nın üstüne çıkarılamaması, mental bulguların kötüleşmesi, sekresyonların atılamaması ve kardiyovasküler açıdan stabilitenin sağlanamaması hastanın mekanik ventilasyon desteği kararında en önemli bulgulardır. Noninvaziv Mekanik Ventilasyon Noninvaziv pozitif basınçlı ventilasyon (NPPV) un akut solunum yetmezliklerinde kullanımı konusunda kanıt derecelerine göre hastalıkları sınıflandırdığımızda en kuvvetli delilleri olan hastalık KOAH akut atağıdır (3). KOAH akut atağında NIV kullanımı 1990 lı yılların başında yaygınlaşmaya başlamıştır. En erken çalışmalar Meduri ve Brochard ın randomize olmayan çalışmalarıdır (4,5). Basınç desteği ventilasyonu (PSV) modunun entübe hastalarda kullanımı sonunda solunum kas eforunun azalması, solunum sayısının azalması ve tidal volümün artması nedeniyle bu modun entübe olmayan hastalarda da uygulanabileceği düşünülmüştür. Başta cesaret kırıcı sonuçlar olsa da, cihaz ve tekniğin geliştirilmesi ile çok sayıda kontrollü çalışma da yapılarak etkisi gösterilmiştir. Bu tekniğin en önemli faydası mortalitede düşme ve yoğun bakımda kalış süresinde azalmadır (6,7). NPPV uygulaması çok etkili ve güvenli olmasının yanında, çok az bir eğitim ile kolayca tüm personel tarafından uygulanabilmektedir. Üstelik bu teknik hafif asidotik hastalarda (ph < 7.35) kullanılabildiği gibi ileri derecede asidotik ve hiperkapnik hastalarda da, eğer kliniğin yeterli tecrübesi varsa, entübasyondan kurtarıcı tedavi olarak kullanılabilmektedir (8). NPPV un fizyolojik etkisi: Akut atakta hızlı yüzeyel solunum gelişmesi sonucu alveoler ventilasyon azalır ve hiperkapni oluşur. Hızlı yüzeyel solunum gelişmesinin KOAH akut atak hastalarında iki önemli sonucu olur: solunum iş yükünün artması ve ölü boşluk ventilasyonunun artması. Bu kısır döngü, solunum kas yorgunluğuna, solunum asidozuna ve ölüme kadar gidebilen hipoksemiye neden olur. Bu kısır döngünün bir şekilde kırılması, hastanın tekrar akut atak öncesi durumuna dönmesi ve kas dinlenmesinin sağlanması gerekir. Günümüzde NPPV, bu kısır döngüyü kırabilecek ve solunum iş yükünü azaltabilecek en önemli tedavi seçeneği olarak bilinmektedir (9,10).
3 Uçgun İ. 67 Birçok çalışmada KOAH akut atak hastalarında solunum iş yükünün NPPV ile azaltılabileceği gösterilmiştir (11,12). Örneğin; solunum eforunun bir göstergesi olan kasların basınç zaman ürünü (pressure-time product: PTP) normalde 100 cmh 2 O/dakika olması gerekirken, KOAH akut atak hastalarında bu değer 200 ün üstüne çıkar, intrensek PEEP (PEEPi) olmaması gerekirken bu hastalarda çoğu zaman 3-5 cmh 2 O gibi bir değere yükselir (5). NPPV uygulaması ile solunum iş yükü %30-70, transdiyafragmatik basınç %50-75, diyafragmatik EMG sonuçları %20-90 ve dispne skoru %30-65 oranlarında azaltılabilir (5,13) li yılların ikinci yarısından itibaren NPPV, kronik solunum yetmezliklerinin akut ataklarında yaygın olarak kullanılmaya başlanmış ve takip eden yıllarda bu hastalardaki en önemli tedavi yöntemi olmuştur. Bu amaçla kullanım ya entübasyonu önlemek ya da ekstübasyonu kolaylaştırmak içindir. Entübasyon riski yüksek olan hastalarda NPPV un kullanıldığı ilk çalışmalar 1990 lı yılların başında yapılanlardır. Bu çalışmalarda entübasyon sıklığının azaldığı, YB ve hastane süresinin kısaldığı bildirilmiştir (14-16). Daha sonraki kontrollü çalışmalarda ise, hastane kökenli infeksiyon sıklıklarının NPPV kullanımı ile azaldığı belirtilmiş (17), yıllarındaki üç meta-analiz ile de bu sonuçlar doğrulanmıştır. Ancak bu meta-analizlerde solunum asidozu olan (ph < 7.35) hastalarda, asidozu olmayanlara göre entübasyon ve mortaliteyi düşürücü etkisinin daha belirgin olduğu vurgulanmıştır. NPPV uygulamalarının etkisi sadece akademik birimlerdeki randomize çalışmalarla değil, gerçek dünya diye bilinen ve asıl iş yükünü üstlenen acil, genel hasta klinikleri ve araştırma hastanesi olmayan merkezlerde yapılan çalışmalarda gösterilmiştir yılındaki 70 YBÜ nin dahil olduğu bir Fransa çalışmasında akut atak hastalarında NPPV uygulamasının başarısı bağımsız bir survey göstergesi olarak vurgulanmıştır (1). Ayrıca, bu çalışmada akut atak hastalarında solunum desteği gerektiğinde NPPV kullanımının 1997 yılından 2002 yılına doğru gidildiğinde %50 den %65 e çıktığı belirtilmiş, 2008 yılındaki Esteban ve arkadaşlarının çalışmasında, ise KOAH akut atağında NPPV kullanımının 1998 yılında %17 iken, 2004 yılında %44 e çıktığı gösterilmiştir (2). NPPV kullanımı bu kadar hızlı artmasına rağmen, yine de olması gereken seviyede değildir. Örneğin; ABD de 2006 yılında yapılan çok merkezli bir çalışmada şiddetli KOAH akut atak hastalarının sadece 1/3 üne NPPV nun uygulandığı bildirilmiştir (18). Bunun en önemli nedeni olarak da cihaz veya bilgi eksikliği gösterilmiştir. Bu nedenle yoğun bakımlarda ve acillerde NPPV uygulaması için cihaz eksiklerinin giderilmesi ve tüm personele NPPV kullanımı konusunda eğitim verilmesi önemlidir. NPPV uygulamalarının başarısı %65-80 olarak bilinmektedir ve son 10 yılda da bu oranda önemli bir değişiklik olmamıştır (1,19). Bunun belki en önemli nedeni son 10 yıl içinde takip edilen KOAH akut atak hastalarının, öncekilerle kıyaslanınca daha ağır olması ve ph larının anlamlı derecede düşük olmasıdır (öncekilerin ph sı ortalama 7.25 iken, yeni hastaların ph sı 7.20) (8). Bu veriler de doktorların artık daha ağır hastalara NPPV u denediğini ve başarı oranlarının buna rağmen düşmediğini göstermektedir. Akut atakta standart medikal tedavinin başarısız olduğu ve entübasyon kriteri taşıyan hastalarda NPPV uygulaması sonrası entübasyon sıklığının azaldığı bilinmektedir (20). Bu bilgiler ışığında NPPV un entübasyona alternatif olarak kullanılabileceği de söylenilebilir. Tabi bütün bunları yapabilmek için NPPV konusunda eğitimli ve tecrübeli ekibin olması, bu ekibin 24 saat hazır bulunması, yeterli monitörizasyon ve gerektiğinde entübasyon olanaklarının olması gerekir. Bunlar çoğu YB larda bulunmasına karşın, YB lar tüm NPPV gereken hastalara uygulamak için yeterli donanıma sahip değildir. Üstelik bu ihtiyacın ilerde daha da artacağı düşünüldüğünde, gelecekte NPPV uygulanabilecek klinik ve ekipmana daha fazla ihtiyaç olacağı söylenebilir. Ağır KOAH atağı ile hastaneye yatan ve NPPV uygulanan hastaların %63 ünde ilk bir yıl içinde tekrar hayatı tehdit eden atak gelişir. Evde medikal tedavilere ek olarak NPPV kullanımı şiddetli atakların önlenmesinde de kullanılabilir (21). NPPV un fizyolojik etkisi: KOAH da kronik inflamasyon gelişir, hava yolu direnci artar ve hiperinflasyon gelişir. Hiperinflasyon sonucu diyaframlar düzleşir, yeterli güç oluşturamaz ve tidal volüm düşer. Kostalar da düzleştiği için göğüs kafesinin genişlemesi zorlaşır. Bütün bu mekanik sebeplerle KOAH lılarda hava hapsi ve oto-peep gelişir (dinamik hiperinflasyon, internal PEEP). Hava hapsi sonucu solunumun başlaması için gereken alveoler negatif basıncın elde edilmesi için solunum kasları daha fazla çalışmak zorunda kalması ile solunum iş yükü artar.
4 68 KOAH da Mekanik Ventilasyon/Mechanical Ventilation in COPD Akut atak hastalarında hava yolu direncinin artması, hipokseminin şiddetlenmesi ve elastans değişiklikleri gibi önemli olaylar sonucu solunum kasları ile ilgili bozukluklar daha da önem kazanır. İş yükü önemli oranda artmışken (talep fazlalığı), hipoksemi, hiperkapni, asidoz, alkaloz, elektrolit dengesizlikleri ve beslenme problemleri gibi nedenlerle sağlanan iş kapasitesinde de ciddi bozukluklar (arz azalması) olur. Akut atakta alveoler hipoventilasyon olmasına rağmen, solunum drive ındaki artış sonucu hızlı-yüzeysel solunum gelişir. Solunum yükünün artması ile arztalep arasındaki denge daha da bozulur ve solunum kas yorgunluğu gelişir. Hiperkapni, solunum kas yorgunluğunun en önemli bulgusudur. Bu aşamada ilk yapılması gerekenler, hava yolu rezistansını yenmek için bronkodilatörler, antiinflamatuvar ajanlar, dikkatli oksijen desteği ve antibiyotik kullanmaktır. Eğer bu tedavi etkili olmazsa endotrakeal tüp ile hastanın invaziv ventilasyonu gerekebilir. Bu geleneksel yaklaşım etkili olmakla birlikte entübe edilen KOAH lıların hastane mortalitesinin %20-30 olması nedeniyle mecbur kalmadıkça tercih edilmemelidir. Hastanın sağ olarak hastaneden gönderilememesinin en önemli nedenleri invaziv ventilasyonun üst hava yolu travması, pnömotoraks ve pnömoni gibi komplikasyonlardır. KOAH akut atağında NPPV uygulaması, invaziv ventilasyona ait pek çok komplikasyonlardan koruması ve parsiyel solunum desteği olması nedenleriyle özel ilgi görmektedir. Oto-PEEP i yenmek için uygulanan PEEP e ek olarak, inspirasyonda da basınç desteği uygulaması (BiPAP, PEEP + PSV) transdiyafragmatik basıncı azaltır. Ek solunum kası gibi etki ederek solunum kaslarının iş yükünü azaltır, medikal tedaviler için zaman kazandırır ve entübasyondan korur yılındaki Diaz ve arkadaşlarının çalışmasında dinamik hiperinflasyon ve hiperkapni gelişmiş stabil ama şiddetli KOAH da, NPPV un gaz değişimini önemli ölçüde düzelttiği gösterilmiştir (22). NPPV sırasında en çok kullanılan mod PSV-PEEP modudur. Yeni bir Fransa çalışmasının sonuçlarına göre NPPV da %83 oranında PSV modu kullanılırken, %8 tek başına CPAP modu kullanılmaktadır (1). İnspiryumun basınç ile desteklenmesi solunum iş yükünü hafifletirken, buna PEEP in eklenmesi hem PEEPi yi dengeler, hem de solunum sistem kompliansını arttırır (23). Vanpee ve arkadaşlarının çalışmasında KOAH da basınç desteğinin 5 cmh 2 O dan itibaren kademeli olarak beşer birim arttırılarak 20 cmh 2 O ya kadar çıkılması ile herbir kademe basınç artışı ile %15-20 PTP de azalma saptanarak, solunum eforunun belirgin olarak azaldığı belirtilmiştir (24). Benzer şekilde Prinianakis ve arkadaşları PSV ye ek olarak akım hızını arttırarak (pressurization) PTP ve dolayısı ile solunum iş yükünde %62 daha fazla azalma olduğunu göstermişlerdir (25). KOAH hastalarında diğer tedavilere ek olarak tek başına 5 cmh 2 O CPAP uygulamasının da solunum iş yükünü azalttığı gösterilmiştir. Ama CPAP a ek olarak PSV uygulamasının, tek başına CPAP veya tek başına PSV modundan daha etkili olduğu bildirilmiştir (26). Vitacca ve arkadaşları PEEPi yi yenmek için mekanik ventilasyon sırasında uygulanan PEEP in %20-29 oranında solunum işinde azalmaya neden olduğunu belirtmişlerdir (12). Akut atak hastasında arteriyel kan gazı değerleri üzerine etkisini gösteren çok sayıda çalışma vardır. Bu çalışmaların hepsinde NPPV uygulaması ile AKG de iyiye doğru gidiş belirtilmiş ve bazısında ise geliş PaCO 2 değerinin NPPV başarısını öngörebileceği vurgulanmıştır. NPPV ile ilgili tüm çalışmalar göstermiştir ki NPPV, orta-ağır KOAH akut atak hastalarında semptomları ve fizyolojik değişkenleri çabuk düzeltir, entübasyon sıklığını, komplikasyonları, mortaliteyi ve hastanede kalış süresini anlamlı azaltır. Bu sonuçlar meta analizlerde de benzerdir. Lightowler ve arkadaşlarının meta-analizinde mortalite ile entübasyonun belirgin düştüğü (risk azalması mortalite için %10 ve entübasyon için %28), hastanede yatış süresinin azaldığı (-4.57 gün) vurgulanmıştır (6,7). Sonuçta KOAH akut atağında NPPV nin mümkün olan en erken dönemde başlanması, hatta bu konuda standart tedavi algoritmaları içinde kabul edilmesi gerektiği söylenebilir. KOAH lı hastalarla ilgili çalışmalarda, normal insanlara göre hem uyku kalitesinin hem de uyku süresinin daha kısa olduğu görülmüştür. Dolayısı ile KOAH lılarda geceleri NPPV kullanımı hem noktürnal hipoksemiyi düzeltir, hem de hiperkapniyi önler (27). NPPV uygulamasındaki başarıyı etkileyen en önemli etken uygun hasta seçimidir. Bu seçimde hastanın tanısı, ek hastalıkları, başarısızlık göstergeleri ve klinisyenin tüm tecrübelerini dikkate alarak verdiği yorum çok önemlidir. KOAH akut atağında NPPV nin başarısını öngörebilecek pek çok faktör tavsiye edilmiştir. Bunlar Tablo 1 de
5 Uçgun İ. 69 Tablo 1. Noninvaziv ventilasyonun başarısında etkili faktörler. Hasta-cihaz uyumlu olmalı Hava yollarını koruyabilmeli Çok ağır hastalık olmamalı NPPV ye iyi başlangıç cevabı Başarı göstergesi Cihaz ile eş zamanlı solunum, İyi nörolojik durum Sekresyonu az, Hava kaçağı az, Dişleri sağlam veya yerinde Pnömonisi yok, Düşük APACHE II skoru olan, Başlangıç PaCO 2 < 92 mmhg Başlangıç ph > 7.10 ph da düzelme Solunum hızında azalma PaCO 2 de düşme özetlenmiştir. Nörolojik durumu iyi, solunum yollarını koruyabilen (yiyecekleri solunum yoluna kaçırmayan, öksürebilen) ve şiddetli asit-baz bozukluğu olmayan hastalarda başarı oranı daha yüksektir. Birkaç çalışmada ilk bir saatteki ph, PaCO 2 ve nörolojik durum değişikliğinin iyi yönde olmasının başarının en önemli göstergeleri olduğu belirtilmiştir. Erken dönemde NPPV in başlanması da hasta uyumu için önemlidir. Hastanın çok sıkışık olduğu dönemde bu uygulamaya geçilmesi uyumu zorlaştırabileceği gibi asidozu da kötüleştirebilir. Bu nedenlerle, uygun hasta seçimi veya uygun olmayanların elenmesi için bazı kılavuzlar hazırlanmıştır (Tablo 2). NPPV nin akut solunum yetmezliklerinde uygulanması konusundaki İngiltere Toraks Derneği raporunda KOAH akut atağında maksimum medikal tedavi ve kontrollü oksijene rağmen solunum asidozu devam eden hastalarda (ph < 7.35) NPPV düşünülmeli denilmektedir. Rehberlerde benzer önerilerin olması, aslında tavsiye değil biraz da zorlayıcı özelliktedir. Bundan dolayı da iyi seçilmiş KOAH lılarda akut atakta NPPV uygulaması standart tedaviye ek olarak mutlaka düşünülmelidir. Noninvaziv ventilasyonun klinik pratikte uygulaması: Tekniğin başarısı tamamen maskenin uygunluğu ve hastanın toleransına bağlıdır. KOAH akut atak hastalarının pek çoğu yüzlerine sıkı bir şekilde yapışan maskeyi kabul etmekte zorlanırlar. Yatak başında personelin geçirdiği zaman ve hastaya yapılanın iyi anlatılması, iyi tolerans için en önemli iki unsurdur. Maskenin konforu çok önemlidir, bazen ekonomik nedenlerle en ucuz maske seçilir, ama hasta bunu tolere edemezse bu seçim maliyet-etkin değildir. Piyasada aynı amaçla kullanılabilecek, benzer fizyolojik etkileri olan pek çok maske çeşidi bulunmaktadır. Bilevel ventilasyon olarak bilinen basınç desteği ve PEEP in birlikte kullanımı en çok tercih edilen moddur. Hem yoğun bakım tipi gelişmiş cihazlarla uygulanabilir hem de türbin tabanlı, taşınabilir noninvaziv ventilatörlerle uygulanabilir. Yoğun bakım ventilatörlerinde iyi bir monitörizasyon ve alarm sistemleri olmasına karşılık, taşınmasındaki Tablo 2. KOAH akut atağında NPPV için hasta seçim kriterleri. Noninvaziv ventilasyon endikasyonları Orta-ağır solunum sıkıntısı Takipne (> 24/dakika) Yardımcı solunum kas kullanımı ve paradoks solunum Arter kan gazı: ph < 7.35; PaCO 2 > 45 mmhg veya PaO 2 /FiO 2 < 200 mmhg Noninvaziv ventilasyonun kontrendikasyonları: Solunum durması Tıbbi olarak stabil olmayan hasta (septik, kardiyojenik şok, kontrolsüz üst GİS kanaması, AMI, kontrolsüz aritmi) Solunum yollarını koruyamayan (sekresyonlarını atamayan) Kooperasyon kurulamayan ve ajite hasta Maske yüzüne yerleştirilemeyen (travma, cerrahi, yara vb. nedenlerle) Üst solunum yolu ve üst GİS cerrahisi geçirmiş hasta
6 70 KOAH da Mekanik Ventilasyon/Mechanical Ventilation in COPD zorluk ve kaçak kompanzasyonlarının yetersiz olması önemli dezavantajlarıdır. Hastaların dinamik intrensek PEEP ini yenmek için az miktarda PEEP her hastada gerekir, ancak bu genelde 5 cmh 2 O nun altındadır. 5 cmh 2 O nun üstünde PEEP ihtiyacı genelde OSAS ile birlikte olan KOAH lılarda veya ciddi hipoksemik hastalarda olur. Basınç desteği ise genelde PEEP in üzerine 8-15 cmh 2 O yeterli olmaktadır. Basınç desteğinin çok düşük ayarlanması alveoler ventilasyonun yetersizliğine neden olurken, çok yüksek ayarlanması maske kaçakları ile hastanın toleransında azalmaya neden olur. Hastanın solunum havası ile verdiği tidal volüm takip edilebiliyorsa veya PaCO 2 takibi yapılabiliyorsa basınç desteği bunlara göre ayarlanabilir. Örneğin; ekshale tidal volümün 6-8 ml/kg olması NPPV sırasında yeterli kabul edilebilir. Eğer maske kaçaklarından dolayı inspiryum zamanı çok uzun oluyorsa (> 1 saniye), ekspiryuma yeterli süre kalmayacağı için hem CO 2 atılımı azalır hem de hastanın toleransı bozulur. Bu durumda ya inspiryum zamanını kısıtlamak için zaman ayarlı mod kullanılmalı ya da ayarlanabiliyorsa ekspiryum tetiklemesi zirve inspiryum akımının %50 veya üstüne ayarlanmalıdır. Eğer ekspiryumdaki maske kaçakları çok fazla ise otomatik tetikleme mekanizması devreye girebilir, bu durumda ya kaçaklar azaltılmalı ya da tetikleme duyarlılığı azaltılmalıdır. Başarıyı arttırmak için: Helyum-oksijen karışımının (HeO 2 ) kullanılması, dansitesinin düşüklüğü ve hava yolundaki direnci azaltması nedeniyle teorik olarak çok ilgi çeken konulardan biridir. HeO 2 kullanımı ile hava yolu direnci azalır, solunum kas yükü düşer, dispne azalır ve gaz değişimi düzelir. Sadece kuru hava ve oksijen karışımı ile NPPV uygulamasına göre HeO 2 -NPPV uygulaması solunum iş yükünü daha fazla düşürür ve dispneyi azaltabilir (28). Bu hipotez daha sonra iki randomize kontrollü çalışma ile de değerlendirilmiş (29), ancak olumlu etkisi net gösterilememiş, aksine kontrol grubunda entübasyon hızı daha düşük bulunmuştur. Yine de HeO 2 -NPPV grubunda hastanede yatış süresi ve yan etkiler daha düşük bulunmuştur. Bu randomize çalışmalar sonucu HeO 2 karışımı ile NPPV uygulamasının etkisinin olabileceği, ancak daha fazla çalışmalarla gaz karışım oranı ve hasta seçim kriterlerinin netleştirilmesi gerektiği yorumu yapılmıştır. Yeni çalışmalarda KOAH akut atak hastalarında NPPV geç başarısızlığının, uyku problemleri ile ilişkisinin olabileceği belirtilmektedir (30). Özellikle akut atak ve hiperkapnik solunum yetmezliği nedeniyle NPPV uygulanan ve gelişinin 48. saati sonrası entübasyon gereken yaşlı hastalarda yapılan çalışmalarda anormal EEG paterni ve REM uykusunda azalma görülmüştür. Bu nedenle NPPV uygulanan hastalarda uyku kalitesine daha fazla önem verilmesi, geceleri uyumasının sağlanması, NPPV başarısı için çok önemlidir. Stabil KOAH da noninvaziv ventilasyon kullanımı: KOAH ta solunum kas güçsüzlüğünün artması ile arter kan gazı değişikleri ve solunum yetmezliği gelişir. Bu hastalarda düzenli medikal tedaviye ek olarak uzun süreli oksijen tedavisi ve evde BiPAP kullanımı gerekir. NPPV un uygulanmasının amacı solunum kas dinlenmesinin sağlanması, solunum kaslarının desteklenmesi ile solunum mekaniklerinin düzeltilmesi ve solunum merkezinin tekrar eski duyarlılığının sağlanmasıdır. Erken dönemde, NPPV kullanımı ile hastaneye yatışların azaldığı, hastanın yaşam kalitesinin ve fonksiyonel durumunun düzeldiği gösterilmiştir. Ama uzun dönem NPPV kullanımının hasta sonucuna etkili olduğu gösterilememiştir. Ancak sonuçların olumsuz olmaması ve bu hastalar için yapılabilecek medikal tedavilerin kısıtlılığı gibi nedenlerle üzerinde hala çalışmalar devam etmektedir. Gece hipoventilasyonu gelişen, gündüz hiperkapnisi olan ve uyku sorunu olan KOAH hastalarının ve özellikle de hızlı progresif kötüleşmesi olan KOAH lıların evde NPPV kullanması uluslar arası uzlaşı konferansında tavsiye edilmiştir (3,9). Şiddetli KOAH ın doğal seyrine etkili olan herhangi bir medikal tedavi yoktur. Hastaların beklenen yaşam süresini uzattığı gösterilen tek tedavi yöntemi ise 15 saatten fazla süreyle, evde uzun süreli oksijen tedavisi kullanılmasıdır (31,32). Stabil KOAH da evde uzun süreli NPPV kullanımının klinik delillerine baktığımızda ise: akut ataktaki NPPV kullanımı ile kıyaslandığında birkaç kontrollü çalışma ve iki meta analiz ile anlamlı bir faydası gösterilememiş ya da sonuçlar tartışmalı bulunmuştur (33-35). Örneğin; Meecham-Jones ve arkadaşlarının çalışmasında stabil KOAH lıların bir grubuna NPPV ve O 2, diğer gruba ise sadece O 2 uygulanmış, NPPV grubunda uyku kalitesi ve AKG değerlerinde önemli iyileşme gösterilmiştir (36). Benzer şekilde yapılan Strumpf ve arkadaşlarının
7 Uçgun İ. 71 çalışması (37) ile Shapiro ve arkadaşlarının çalışmalarında ise (38) aynı sonuçlar bulunamamıştır yılındaki Casanova ve arkadaşlarının çalışmasında ise (39) ilk üç aydaki akut atak sıklığında önemli düşme gösterilmiştir yılındaki Clini ve arkadaşlarının randomize kontrollü çalışmasında ise stabil KOAH lı hastaların iki yıllık takibinde standart tedaviye ek olarak NPPV eklenmesinin mortaliteyi düşürmediği, ancak solunum anketlerinin ve hastane yatışlarının daha iyi olduğu gösterilmiştir (40). Son olarak 2009 yılındaki McEvoy ve arkadaşlarının 144 stabil KOAH lıda yaptıkları çalışmalarında (41) NPPV kullanılan grupta %27 mortalite azalması gösterilmiş, ancak bu gruptaki hastaların yaşam kalitesi skorları daha kötü çıkmıştır yılındaki Windisch ve arkadaşlarının çalışması (42) ile 2002 yılındaki Diaz ve arkadaşlarının (22) çalışmalarında, NPPV uygulanan grupta FEV 1 de artış olduğu görülmüştür. Bu çalışmalarda daha yüksek inspiratuar basınç uygulandığı için hava yollarındaki ödemin çözüldüğü veya hava yollarının daha fazla gerildiği düşünülerek, yüksek inspiratuar basıncın daha etkili olduğu sonucu çıkarılmıştır. Stabil KOAH da evde uzun süreli NPPV uygulaması için hasta seçimi konusunda ise en uygun hastaların gece hipoventilasyonu, uyku bölünmesi ve gün boyu hiperkapnisi olanlar olduğu söylenebilir. Hastane yatış sıklığını azaltmak bu uygulamadaki en önemli amaç olduğu için yıllık 2 veya 3 den fazla hastane yatışı olanların öncelikle tercih edilmesi gerekir. Evde uzun süreli NPPV nun en önemli faydası hastaneye yatış maliyetlerini azaltmasıdır. Örneğin; 2002 yılındaki Tuggey ve arkadaşlarının çalışmasında (43) respiratuar asidozisi olan ve sık hastane yatışı olan KOAH lılarda, evde NPPV uygulamasının hastane ve yoğun bakım maliyetlerini önemli ölçüde azalttığı gösterilmiştir yılındaki çok merkezli İtalyan çalışmasında da (44) evde uzun süreli NPPV kullanılan hastaların maliyetinin tek başına O 2 ve medikal tedavi kullanılanlara göre daha düşük olduğu gösterilmiştir. Şiddetli stabil KOAH hastalarında NPPV kriterlerini belirlemek için ABD de sigorta kuruluşları ve CHEST in katılımı ile bir uzmanlar topluluğu oluşturulmuş ve Tablo 3 te belirtilen kriterler kabul edilmiştir. Ülkemiz için yoğun bakım ve ülke kaynakları da dikkate alınarak oluşturulan stabil KOAH da evde uzun süreli NPPV endikasyonlarının belirlenmesi gerekir. Tablo 3. Şiddetli stabil KOAH da NPPV endikasyonları. Konsensus Konferansı Kriterleri Optimal tedaviye rağmen semptomatik Uyku apne sendromu dışlanmış PaCO 2 > 55 mmhg veya PaCO 2 = mmhg ve noktürnal hipoventilasyonu olan (gece satürasyon takibinde beş dakikadan fazla < %89) hastalar. Tekrarlayan hastane yatışı olanlar (iki-üç atak/yıl) Tüm hiperkapnik KOAH lılara evde uzun süreli NPPV ventilasyon kullanmak uygun değildir. Seçilmiş hastalarda, hastanın mental durumu ve sosyal şartları bunu uygulamaya uygunsa düşünülmeli, hastanede birkaç haftalık uygulamadan sonra hasta uyum sağlıyorsa ve cihazı kullanabilecekse eve cihaz yazılmalıdır. Cihaza karar verildikten sonra da uygulanan IPAP basıncı progresif olarak arttırılarak cmh 2 O seviyesine ayarlanmalı, CO 2 atılımının sağlanması ve PEEPi nin dengelenmesi için de en az 4 cmh 2 O EPAP olmalıdır. Oksijen desteği de hastanın satürasyonunu %90 ın üstünde tutacak şekilde uygulanmalıdır. Hastanın cihazı tetikleyebilmesi ve cihaz ile senkronize solunum yapabilmesi için hassas bir tetik seviyesi ayarlanmalıdır. Bunların dışında rise time (zirve basınca ulaşma zamanı), inspiryum zamanı, I/E oranı veya yedek solunum sayısı ayarlanabiliyorsa bu ayarların da yapılması gerekir. Günde 12 saatten fazla cihaz kullanan hastalarda, elektrik kesilme riskine karşı ya etkili bir batarya sistemi olmalı ya da evde güç kaynağı kullanılmalıdır. KOAH da İnvaziv Ventilasyon Solunum desteği gereken KOAH akut atak hastalarında NPPV veya invaziv ventilasyon uygulaması için 2004 yılında İtalya NPPV çalışma grubu tarafından bir algoritma önerilmiştir (45). Bu algoritma Şekil 1 de verilmiştir. Standart medikal tedavi ve noninvaziv ventilasyona cevap alınamayan KOAH akut atak hastalarında endotrakeal entübasyonla invaziv mekanik ventilasyon uygulanması gerekebilir. KOAH akut atak hastasındaki invaziv mekanik ventilasyon endikasyonları Tablo 4 te belirtilmiştir (46). İnvaziv ventilasyona başlama konusunda kesin rakamsal sınırlar olmadığı için, klinik göstergelere veya hastanın fizyolojik değerlerinin seyrine bakarak bu kararı vermek daha doğru olur. Örneğin; hastanın
8 72 KOAH da Mekanik Ventilasyon/Mechanical Ventilation in COPD Şekil 1. KOAH akut atakta mekanik ventilasyon uygulaması pratiği. KOAH akut atak hastası NPPV için kontrendikasyon Var İMV NPPV AKG ve klinik düzelme Var NPPV devam Yok Başarılı Weaning Yok İMV 48 saat 2 saat T tüp Monitörizasyon Başarısız NPPV Tablo 4. KOAH akut atak hastasında invaziv mekanik ventilasyon endikasyonları. 1. Apne veya yüzeysel solunum (iç çekme şeklinde solunum), 2. Şiddetli dispne, takipne ve akut respiratuar asidoza ek olarak aşağıdakilerden en az birinin olması: a. Akut kardiovasküler stabilite kaybı (bradikardi, hipotansiyon ). b. Mental durumda değişiklik ve kooperasyon kurulamaması, c. Alt solunum yolunun korunamaması (yediklerini solunum yollarına kaçırması veya sekresyonlarını atamaması), d. Aşırı veya koyu sekresyon (öksürerek atamayacak kadar güçsüzlük), e. Etkili NPPV uygulanmasını engelleyen yüz veya üst solunum yolu anomalileri, f. Progresif respiratuar asidoz veya NPPV de dahil olmak üzere uygulanan yoğun tedaviye rağmen düzelme olmaması. nefes darlığının tüm tedaviye rağmen ilerlemesi, solunum hızının artması, burun kanatlarının ve yardımcı solunum kaslarının solunuma katılması, paradoksal solunum hareketlerinin olması, ph ve PaCO 2 deki kötüleşmenin devam etmesi, hastanın şuurunun kötüye gitmesi, hipoksemisinin düzeltilememesi gibi durumlarda entübasyon için gecikilmemelidir. Hastanın invaziv ventilasyonu için oral veya nazal yolla entübe edilmesi gerekir. Oral yoldan entübasyon yapılması daha büyük çaplı tüp kullanılması ve sinüzit komplikasyonunun daha az olması gibi nedenlerle daha çok tercih edilmektedir. KOAH lılarda spontan solunum varlığında, solunum kas atrofisinin gelişmemesi için mümkün olduğunca parsiyel solunum modlarının kullanılması gerekir. Bu amaçla en sık kullanılan modlar senkronize aralıklı zorunlu ventilasyon (SIMV) ve basınç desteği ventilasyon (PSV) dir. Bu modlar basınç veya volüm kontrollü olarak uygulanabilir. Barotravma riski olanlarda basınç kontrollü modlar tercih edilebilir, ancak hiperkapni önemli bir sorunsa ve düşürülemiyorsa volüm kontrollü modlara geçilmesi gerekir. Mekanik ventilasyon standart mod lar aracılığı ile uygulanır. Bu modlar, hastayla cihazın etkileşimi ve solunum havasının hastaya sunum şekline göre isimlendirilir. Örneğin; inspirasyonu başlatan ve sonlandıranın ventilatör olduğu, hastanın tamamen pasif olduğu modlar kontrollü mod olarak isimlendirilir. Solunumu başlatan (trigger) hasta ise, sonlandırana (limit) bakılmalıdır. Solunumu sonlandıran hasta ise spontan solunum, ventilatör ise asiste-yardımlı solunum olarak isimlendirilir. Ventilatörlerin ilk dönemlerinde ekspiryum da cihaz tarafından desteklenmiş, ancak günümüz ventilatör modlarında sadece inspiryum solunum cihazları tarafından desteklenir. Ekspiryum, göğüs duvarı ve akciğerlerin elastik yapısı ile pasif olarak gerçekleşir. Spontan solunumu olmayan ve cihazla boğuşması istenmeyen sedatize hastalarda kontrollü modun (CMV gibi) kullanılması gerekir. Bu modda tüm kontrol ventilatörde olduğu için kan gazı değerlerinde etkili ve erken düzelme sağlanabilir, ancak şuuru açık hastalarda tetikleme ve uyum sorunu nedeniyle kullanımı zordur. Yardımlı kontrollü ventilasyon modunda (A/CV, senkronize CMV) ise cihazda ayarlanan zorunlu solunumlar hastaya verilir ve bunun üzerine gerçekleşen her spontan solunum da hastayla senkronize olarak desteklenir. Bu modun dezavantajları ise, cihaz tetik duyarlılı-
9 Uçgun İ. 73 ğı ve akış hızı hastaya göre ayarlanmazsa solunum işini arttırabilmesi, sedasyon gerektirmesi, hiperventilasyonu olan hastalarda alkaloza eğilimi ve hava hapsini (dinamik hiperinflasyon, oto-peep) arttırabilmesidir. Senkronize aralıklı zorunlu solunumda (SIMV) ise hem zorunlu, hem de hasta tarafından başlatılıp sonlandırılan spontan soluklar vardır. Böylece hem hipoventilasyon riski azaltılmış, hem de hastanın solunum kaslarını kullanması sağlanmış olur. Tam solunum desteği ile spontan solunum arasında çok geniş yelpazede solunum desteği verilebildiği için, SIMV modu en sık kullanılan moddur. Basınç desteği ventilasyonu (PSV, destekli spontan solunum), tek başına sık kullanılmayan, diğer modlarla birlikte dakika ventilasyonunu arttırmak ve solunum kas dinlenmesini sağlamak için sık başvurulan güzel bir moddur. Hastanın ventilatörü tetiklemesi ile başlayan spontan solukların, önceden ayarlanan bir basınç değerine kadar desteklenmesidir. Hastalar için konforlu bir mod olması ve weaning de kullanılması önemli avantajlarıdır. Volüm-basınç kontrollü ventilasyon: Volüm kontrollü ventilasyonda, önceden ayarlanmış volüme ulaşıncaya kadar hava akımı cihaz tarafından verilir. Akciğerdeki komplians ve direnç değişikliklerinden etkilenmeksizin ayarlanan volüm hastaya verilir. Dakika ventilasyonu sabit olmasına karşılık, hava yolu basıncı akciğer mekaniklerine bağlı olarak her solunumda değişir. CMV, A/CV, IMV/SIMV modlarında volüm kontrollü ventilasyon yapılabilir. Ventilatör çeşidine göre değişmekle birlikte, genellikle üç parametre ayarlanarak volüm kontrollü ventilasyon yapılır: V T, solunum sayısı, akım hızı ve şekli (bazen V E, I/E, %T i ). Basınç kontrollü ventilasyonda ise ayarlanan basınç değerine ulaşıncaya kadar hava akımı olur. Dezavantajı, akciğerlerin özelliklerine göre (hava yolu obstrüksiyonu, sekresyon vb.) verilecek volümün her solunumda değişmesidir. Ayarlanan basınç zorunlu veya spontan solunumla birlikte verilebilir. Basınç kontrollü ventilasyon sırasında: hedeflenen basınç, solunum hızı, inspiryum zamanı (veya I/E oranı) ve duyarlılık ayarlanır. Verilecek olan volümü, akciğerlerin özellikleri (direnç ve komplians...), basınç farkı (PIP-PEEP) ve inspiryum zamanı etkiler. Uygulanacak ventilasyon modu, spontan solunuma ne kadar yakınsa o kadar iyi hasta uyumu sağlanır ve daha az sedasyon gerektirir. Hasta entübe edilirken uygulanan sedatif ve kas gevşeticilerin etkisi ile genellikle ilk birkaç saat hasta sakindir, ancak bu ilaçların etkisi geçmeye başladıktan sonra hasta ajite olmaya başlar. Bu dönemde karşılaşılabilecek en önemli problem hastanın kendini ekstübe etmesidir. İstenmeyen ekstübasyonları önlemek, hastanın kendine zarar vermesini engellemek, oksijen tüketimini azaltmak ve hemşirelerin takibini kolaylaştırmak için entübe hastaların beklenen mekanik ventilatör süresi de dikkate alınarak sedatize edilmesi gerekir. Örneğin; kısa süreli bir entübasyon (iki günden az) düşünülüyorsa (KOAH akut atağı gibi) midazolam, propofol gibi ilaçların kullanılması gerekir. Beraberinde ARDS veya ağır pnömoni gibi uzun süreli sedasyon gerektiren bir sorun varsa morfin ve kas gevşeticilerin (panküronyum gibi) kullanılması gerekir. Ventilatör ayarları: Hastanın kan gazı değerleri ve solunum yetmezliği yapan hastalık dikkate alınarak tidal volüm ayarlanır. Örneğin; cerrahi sonrası veya ilaç intoksikasyonları gibi durumlarda ml/kg, KOAH da 5-8 ml/kg, ARDS de 5-6 ml/kg ve nöromusküler hastalıklarda ml/kg gibi V T ayarlanması önerilir. İlk başlangıç ayarlarından sonra hastanın PaCO 2 ve zirve hava yolu basıncı (PIP) değerine göre tidal volüm tekrar ayarlanmalıdır. Hiperkapnisi olan hastalarda V T in yükseltilmesi, hava yolu basıncı yüksek olanlarda ise düşürülmesi gerekir. Hedeflenen PaO 2 değerini elde edebilmek için PEEP ve FiO 2 değerlerinin ayarlanması gerekir. FiO 2, hastaya ventilatörden verilen havanın oksijen yüzdesidir. PaO 2 yi 60 mmhg nın, oksijen satürasyonunu (SpO 2 ) %90 ın üstünde tutacak şekilde en düşük oksijen ile hastanın ventile edilmesi gerekir. Ventilatörlerin çoğunda bu değer kolayca ayarlanabilir. Oksijen sensörü olan cihazlarda bu değer her solunumda ölçülerek monitörde gösterilirken, sensörü olmayanlarda atmosfer havası ile merkezi sistemden gelen oksijenin mekanik karışımı yoluyla sağlanır. Ventilasyonun başlangıcında FiO 2 %100 e ayarlanır, yeterli oksijenasyon sağlandıktan sonra en kısa zamanda %50 nin altına inilmeye çalışılır. İdeal olanı 24 saatten fazla %100 oksijen vermemektir. Yeterli kan oksijenasyonunu sağlamak ve endotrakeal tüpün yaptığı FRC düşmesini kompanse edebilmek için cihaz üzerinden eksternal PEEP uygulamak gerekir. Ekspiryum sonu pozitif basınç (PEEP), sürekli pozitif hava yolu basıncı (CPAP) ve
10 74 KOAH da Mekanik Ventilasyon/Mechanical Ventilation in COPD ekspiryumda pozitif hava yolu basıncı (EPAP) esas olarak benzer anlama gelen, birbirine çok yakın kavramlardır. İnvaziv ventilasyondaki ismi PEEP iken, NPPV deki ismi CPAP veya EPAP dır. Ciddi hipoksemisi olmasa bile, mekanik ventilasyon uygulanan her hastada, fonksiyonel rezidüel kapasitedeki düşme ve endotrakeal tüpün yaptığı direncin aşılması için düşük miktarda (3-5 cmh 2 O) eksternal PEEP uygulamak gerekir. Bronş obstrüksiyonu çok fazla olan hastalarda ise internal PEEP in azaltılması ve inspiryum eforunun düşürülebilmesi için yine düşük miktarda (internal PEEP in %80 i kadar) eksternal (ventilatörde ayarlanan) PEEP uygulanmalıdır. Solunum sayısı başlangıçta 12-16/dakika olarak ayarlanır, PaCO 2 değeri ve ph ya göre arttırılabilir veya azaltılabilir. Solunum sayısı yüksek ayarlandığında, hastanın ihtiyacı olan dakika ventilasyonunun tümü cihaz tarafından sağlanacağı için spontan solunumlar olmayacaktır. Eğer hastanın asidozu varsa respiratuvar alkaloz ile kompanse edebilmek için solunum sayısı arttırılabilir (genellikle 25/dakikanın üstüne çıkılmaz). Solunum sayısı arttırıldığında, hem inspiryum, hem de ekspiryum süresi kısalacaktır. İnspiryum süresinin kısalması alveoler basıncı yükseltir, ekspiryumun kısalması ise karbon dioksit atılımını bozar. PaCO 2 normale inip, ph kompanse olduğunda ve ayarladığımız solunum sayısından 2-3 fazla solunum gerçekleştiğinde mekanik solunumların sayısının azaltılması gerekir. Solunum dakika hacmi, bazı ventilatörlerde direkt olarak ayarlanabilir, bazılarında ise solunum hızı ve V T ayarı ile belirlenebilir. Başlangıçta 80 ml/kg veya 6 L/dakika olacak şekilde ayarlanmalıdır (3.5-4 L X vücut yüzey alanı). Daha sonra hastanın metabolik durumu, spontan solunumun varlığı ve arter kan gazı değerlerine göre değişiklikler yapılmalıdır. ARDS ve barotravma riski yüksek KOAH lılarda permisive hiperkapni yapılarak daha düşük dakika ventilasyonu ayarlanabilir. Sepsis ve yüksek ateş gibi durumlarda ise daha yüksek dakika ventilasyonu gerekebilir. Maksimum hava yolu basıncı (Pmax, PIP), basınç kontrollü modlarda rahatlıkla ayarlanabilirken, volüm kontrollü modlarda V T, solunum hızı, inspiratuvar akış hızı, I/E oranı ve PEEP seviyesine göre her solunumda farklı oluşur. İdeal olanı, bu basıncın 35 cmh 2 O nun altında tutulmasıdır. Bronş obstrüksiyonunun açılması, solunum yolu sekresyonlarının temizlenmesi, hastanın cihaz ile daha iyi uyumu bu basıncı düşürmeye yardımcı olur. Endotrakeal tüpün tıkanması, tüpün ileri gitmesi sonucu tek akciğerin solutulması ve tüpe bası ile (hastanın endotrakeal tüpü ısırması, ventilatör setlerinin kıvrılması veya sıkışması vb.) bu basınçta ani yükselmeler olabilir. Ventilatör monitörlerindeki basınç-zaman grafiği bize bu konuda değerli bilgiler verir. İnspiryum/ekspiryum oranı (I/E), bazı ventilatörlerde direkt olarak ayarlanabilir, bazılarında ise tüm solunum süresi ve inspiryum süresi ile ayarlanabilir. Normal spontan solunum sırasında bu oran 1/1.5 veya 1/2 dir. Ekspiryum süresinin kısalmasının olumsuz etkisi hava hapsi ve intrensek PEEP de (dinamik hiperinflasyon) artmadır. I/E oranının düşürülmesi (1/3-1/4 gibi) ekspiryum süresini arttıracağı için, karbondiyoksit birikmesi olan KOAH lılarda özellikle tercih edilebilir. Ancak inspiryum süresi kısaldığında hava yolu basıncı da artacaktır. Bu oranın direkt olarak cihaz üzerinden ayarlanamadığı durumlarda, gaz akış hızının arttırılması ile (30-50 L/dakika dan L/dakika ya) I/E oranı düşürülüp, ekspiryum süresi uzatılabilir. İnspiratuvar akım hızı, ventilatörlerin çoğunda bulunur ve volüm kontrollü modların kullanımı sırasında mutlaka ayarlanması gerekir. Direkt olarak ventilatör üzerinden ayarlanamadığı durumlarda ise I/E oranı veya inspiratuvar zamanın belirlenmesi ile değiştirilebilir. Normalde L/dakika olarak ayarlanması gerekir. Hastanın ihtiyacından daha düşük hızda gaz hastaya verildiğinde şuuru açık hastalarda hava açlığı ve ventilatör uyumsuzluğu sık olur. Örneğin; KOAH lı bir hastada, ekspiryum uzadığı için I/E oranı düşmüş ve hava akım hızı artmıştır. Böyle bir hastanın mekanik ventilatörde takibi sırasında düşük akım hızı kullanılıyorsa ve tam sedasyon uygulanmıyorsa hasta hava açlığı çekecektir. Hastanın istediği hızda gaz akışı olmadığı için ventilatöre bağlı olduğu halde hasta nefes darlığından ve hava gelmediğinden yakınacaktır. Böyle durumlarda akım hızı, I/E oranı ve inspiryum zamanı gibi ayarlanabilir değerlerin gözden geçirilmesi gerekir. Parsiyel solunum modlarının (SIMV, PSV, CPAP) kullanıldığı durumlarda tetiklemelerin (trigger) mutlaka açık olması gerekir. Basınç, volüm ve akıma duyarlı tetikleme sistemleri vardır. Zaman tetiklemeli bir solunum modu kullanılıyorsa zorunlu solunum olarak kabul edilir. Duyarlılık art-
11 Uçgun İ. 75 tırılırsa, daha düşük bir solunum eforu ile mekanik solunumların başlaması sağlanmış olur. Duyarlılık azaltılırsa, hastanın mekanik solunumu başlatabilmesi için daha fazla enerji harcaması gerekir. Tetik duyarlılığı çok hassaslaştırılırsa, en ufak basınç/akım/volüm değişiklikleri cihaz tarafından tetiklenir ve solunum başlar, hiperventilasyon ve solunum alkalozu gelişir. Spontan solunumu olan hastalarda hasta/ventilatör uyumunu sağlamak için tetiklemeler dikkatli bir şekilde ayarlanmalıdır. Akıma duyarlı tetiklemelerin daha hassas olduğu kabul edilmektedir. Yoğun bakım tipi ventilatörleri, ev tipi olanlardan ayıran en önemli özelliklerden birisi bu cihazların gelişmiş alarm sistemleridir. Bu cihazları, diğerlerinden daha pahalı yapan nedenlerden birisi de bu sistemlerdir. Yoğun bakım tipi ventilatörlerin kullanımı sırasında alarm sistemlerinin kesinlikle kapatılmaması ve dikkatli bir şekilde ayarlanması gerekir. Bu cihazlar üzerinde, apne süresini, tüpte veya setlerde kaçak olduğunu, gaz akımının gelmediğini, basınç yüksekliği/düşüklüğü, dakika ventilasyonu düşüklüğü/yüksekliği veya cihazın çalışmasında bir problem olup olmadığını belirten işitsel veya görsel alarmlar vardır. Alarm panelindeki bu ayarların tecrübeli bir kişi tarafından yapılması ve cihazın kullanma prensiplerini gösteren yazılarda da bunların nasıl olması gerektiğinin belirtilmesi gerekir. Hipoksemisi belirgin entübe hastalarda hipoksemiyi düzeltmek için öncelikle FiO 2 nin attırılması, PEEP uygulanması, I/E oranının arttırılması veya inspiryumun arttırılması, gaz akım hızının düşürülmesi ve inspiryum sonu ara eklenmesi olabilir. Hiperkapni belirgin ise, PaCO 2 yi düşürmek için TV ve solunum hızının arttırılması, I/E oranının azaltılması (1/3-1/4 gibi), inspiratuvar akım hızının arttırılması (ekspiryumun uzaması için) gerekir. Bunların yanında hastanın cihazla boğuşmasının engellenmesi, sedasyonu, bronş obstrüksiyonunun azaltılması, sekresyonların temizlenmesi hem oksijenasyona hem de karbondiyoksit atılımına yardımcı olacaktır. Hasta-ventilatör uyumu: Hasta-ventilatör uyumunun sağlanması için, öncelikle uyumsuzluk ve ajitasyonun nedeninin bulunması gerekir. Hasta bazen ağrısı nedeniyle huzursuzdur, bazen yaygın alveoler ödem nedeni ile gaz değişimi ileri derecede bozulduğu için nefes alamıyordur, bazen endotrakeal tüp nazogastrik tüp, idrar sondası ağrı yapıyordur, bazen de karnı açtır veya susamıştır. Sedasyon uygulanıyor olsa dahi hasta ile kooperasyon kurulup, huzursuzluk ve ajitasyonun nedeni araştırılmalıdır. Ajite olan her hastanın hemen sedasyonu doğru değildir. Hastanın spontan solunumu varsa ventilatör uyumu için cihaz ile senkronizasyonu sağlanmalı, sedasyon yapılmalı, ağrısı varsa kesilmeli, hipoksemisi düzeltilmeli, hava akım hızı hastanın talebine göre ayarlanmalı ve tetiklemeler açık olmalıdır. Bazen hastanın yakınları ile görüşmesi de uyumda faydalı olabilir. Mekanik ventilasyonda inhaler tedavi: KOAH da inhaler tedavi, etkisinin hızlı olması ve yan etkilerinin azlığı nedeniyle sıklıkla kullanılır. Ancak mekanik ventilasyon sırasında akciğerlere giden partikül miktarını etkileyen birçok faktörlerin olması nedeniyle uygulama yöntemi biraz farklıdır. Mekanik ventilasyon uygulanan hastaya iki yöntemle aerosol ilaç verilebilir: ölçülü doz inhalerler ve nebül ilaçlar. Ölçülü doz inhalerler (ÖDİ), ventilasyon setlerine dirsek adaptör veya chamber adaptörler (Aerovent, Hudson, Medispacer vb.) ile bağlanabilir. Öncelikle hastanın sekresyonları aspire edilmeli, ÖDİ çalkalanmalı, adaptöre yerleştirilmeli ve inspiryum sırasında sıkılmalıdır. % i alt solunum yollarında birikir, ancak yeni ilaçlar olan hidrofluoroalkaline içeren ÖDİ ler ile bu birikim %51 lere kadar çıkarılabilir. Nebülizer ilaç kullanımı sırasında ise alt solunum yollarında birikim mekanik ventilasyon ayarlarından çok etkilenir. Setlerdeki ısı-nem değiştiricilerin çıkarılması, nebül parçasının t-tüp ile inspiryum koluna ve endotrakeal tüpten cm uzağa yerleştirilmesi gerekir. Nemlendirme ile ilacın akciğerde birikimi yaklaşık %50 azalır (sette birikim), ancak rutin olarak nemlendiricinin kapatılması önerilmez. Mekanik ventilatör ayarlarında da akım hızı düşük, tidal volüm yüksek (500 ml üstü) ve T i /T tot uzun olmalıdır. Setlerde ilacın birikmesi veya ekspiryum havasına karışması nedeniyle ventilasyon sırasında nebül ilaçların dozları iki kat arttırılabilir. İnvaziv mekanik ventilasyonun entübasyon ve uygulanan basınca bağlı birtakım komplikasyonları olabilir. Bu komplikasyonlar trakeada hasar, ventilatörle ilişkili pnömoni, sinüzit, barotravma, volütravma, kas atrofisi, kardiyak atım volümünde azalma, hava yollarında ülserasyon, ödem, hemoraji ve darlıklardır. Mekanik ventilasyon süresi uzadıkça komplikasyonlar artacağı için hastanın hergün cihazdan ayrılması için tekrar değerlendirilmesi gerekir.
12 76 KOAH da Mekanik Ventilasyon/Mechanical Ventilation in COPD Ventilatörden ayırma (weaning): Hastaların yaklaşık %76 sında kolaylıkla mekanik ventilasyon sonlandırılıp spontan solunuma geçilebilir. Ancak solunum kas güçsüzlüğü ve akciğer mekaniklerini etkileyen problemler varsa, hastanın ventilatörden ayrılıp spontan solunumu devam ettirmesinde zorlukla karşılaşılır. Bu durumda, mekanik desteğin yavaş yavaş sonlandırılması sırasında solunum iş yükünü hastaya taşıyan bazı yöntemlerin uygulanması gerekir. Mekanik ventilatörden ayırmak için yapılan bu işlemlere weaning (discontinuation) denir. MV desteğinin sonlandırılma işlemi, mekanik ventilasyon süresinin yaklaşık %43 ünü oluşturur. Weaning birkaç aşamada gerçekleşir: 1. PEEP den ayırma, 2. Pozitif basınçlı ventilasyondan ayırma, 3. Endotrakeal tüpten ve trakeotomiden ayırma, 4. Oksijen desteğinden ayırma. Mekanik ventilasyondan ayırma güçlüğüne göre hastalar üç gruba ayrılır: Basit, zor ve uzamış weaning hastaları. Basit weaning hastalarına göre uzamış ve zor wean hastalarında mortalite yaklaşık 6-12 kat daha yüksektir. Pozitif basınçlı ventilasyon (PPV) ve PEEP, akciğer hacimlerini arttırarak kanın kalbe venöz geri dönüşünü azaltır. MV nun sonlandırılması, özellikle solunum kas güçsüzlüğü, restriktif fizyoloji ve solunum depresyonu olanlarda atelektazileri ve venöz dönüşü arttırır. Hasta spontan solumaya başladığında intratorasik basınç negatif olur, venöz geri dönüş ve sol ventrikül son-yükü artar. Bu artış sol ventrikül disfonksiyonu olan hastalarda akciğer ödemine neden olabilir. Hastanın spontan ventilasyonu ve oksijenasyonu devam ettirip ettiremeyeceğini değerlendirmede pek çok kriter öne sürülmüştür. Bunların içerisinden özellikle sekiz tanesinin anlamlı sonuçları vardır (Tablo 5). Ancak yine de en önemli ayırma göstergesi, rutin hasta vizitleri sırasında hastanın birkaç dakikalık spontan solunum denemesini başarmasının gözlenmesi olarak kabul edenler de vardır. Spontan solunum denemesine başlamak için aşağıdaki kriterlerin olması gerekir: 1. Oksijenasyon yeterli olmalı (%40-50 den düşük FiO 2 ve 5-8 cmh 2 O nun altındaki PEEP ile PaO 2 nin 60 mmhg ve üstünde, PaO 2 /FiO 2 oranı ün üstünde), 2. Hasta hemodinamik olarak stabil olmalı (önemli hipotansiyon, iskemi, taşikardi olmamalı), 3. Şuuru açık olmalı (uyandırılabilmeli, GCS > 12, sedatif ilaç almıyor), 4. Mekanik ventilasyon desteği gerektiren durum ortadan kalkmaya başlamış olmalı, 5. Elektrolit ve metabolik dengesi sağlanmış olmalı, 6. Ateşi olmamalı (ateş 38 C nin altı), 7. Yeterli hemoglobin olmalı (8 g/dl nin üzeri), 8. Yeterli nütrisyonel destek alıyor olmalı. Tablo 5. Bazı ayırma parametreleri, eşik değerleri ve klinik sonuçları. Parametre Eşik değer Duyarlılık Özgüllük LR Ventilatörden ölçülen VE < ml/dakika MIP (NIP) < cmh 2 O Pı max < cmh 2 O P 0.1 /Pı max CROP indeksi Spontan solunum sırasında ölçülenler Solunum hızı < 30-38/dakika VT > ml > (4-6 ml/kg) HYSİ (f/vt) < /L LR: Olasılık oranı, VE: Dakika ventilasyonu, NIP: Negatif inspiratuar basınç, VT: Tidal volüm, f/vt: HYSI: Hızlı yüzeysel solunum indeksi.
13 Uçgun İ. 77 Yaygın olarak kullanılan dört ayırma metodu vardır: 1. T-tüp ile spontan solunum denemeleri yapmak, 2. Aralıklı zorunlu ventilasyon Intermittant Mandatory Ventilation (IMV), 3. Basınç desteği ventilasyonu Pressure Support Ventilation (PSV), 4. Yeni modlar: Volüm Assured Pressure Support (VAPS) ve NPPV gibi. Desteksiz T-tüp ile denemeler: T-tüp ile veya ventilatörden desteksiz solunuma izin vermek hastanın toleransına göre yavaş yavaş arttırılır. Endotrakeal tüp ile ventilasyon hortumu birbirinden ayrılır (dekonnekte edilir) ve nemlendirilmiş hava desteğinde kısa bir süre solunum yapar. Eğer iyi tolere ediyorsa bu süre uzatılır. Hasta dk lık denemede başarılı ise, hiçbir hemodinamik bozukluk bulgusu yoksa ve arter kan gazlarını koruyabiliyorsa spontan solunuma devam edilir. (S)IMV: Ventilatörden ayırma için geliştirilmiş bir mod olmasına karşın, daha sonra yeterli kas dinlenmesinin sağlanamadığının gösterilmesi nedeniyle weaning de kullanılmaması gereken bir mod kabul edilmektedir. PSV: Ayırmada güzel bir ventilasyon modudur. SIMV den daha doğal bir solunum desteğidir. Solunum sayısını 25-28/dakikanın altında tutacak şekilde basınç desteği (PS) ayarlanır. Hasta azalan PS a solunum hızını arttırarak uyum sağlar, PS kritik bir değerin altına indiğinde (örneğin; 8 cmh 2 O) artık hasta aktif olarak solunumunu devam ettirebilir. Özellikle diğer solunum modları ile birlikte kullanılabilir olması bu modun avantajıdır. PSV ile solunum sayısı 20 nin altında, tidal volüm 7-8 ml/kg olan ve rahat gözüken hastada her dakikada destek 2-4 cmh 2 O azaltılır. Eğer hastanın solunum hızı veya tidal volümü %50 den fazla değişiyorsa tekrar eski ayarlara dönülür. NPPV, ekstübasyonu çabuklaştırmak için kullanılabileceği gibi, ekstübasyon sonrası profilaktik amaçla veya sıkıntısı olduğunda tekrar entübasyonu engellemek için de kullanılabilir. Özellikle kronik solunum hastalığı veya solunum rezervi kısıtlı hastalarda mekanik ventilasyondan ayırma sonrası NPPV kullanılması gerekir. Bu destek birkaç gün sürebilir ve spontan solunuma geçişi kolaylaştırır. Bu konudaki çalışmalarda NPPV nin daha fazla weaning başarısı (%68 e karşılık %88), daha kısa mekanik ventilasyon süresi (10.2 güne karşılık, 16.6 gün), yoğun bakımda daha kısa kalış süresi (15.1 güne karşılık, 24 gün) ve daha iyi sağkalım oranı (%72 ye karşılık, %92) bildirilmiştir. Endotrakeal tüpten ayırma: Mekanik ventilasyondan ayrılma ile ayrı değerlendirilmelidir. Hastanın üst hava yolu obstrüksiyonu yoksa, sekresyonlarını rahat atabiliyorsa, yeterli öksürük refleksi varsa, aspirasyon problemi olmayacaksa, yedi günden fazla entübe edilmemişse rahatlıkla ekstübe edilebilir. Trakeotomi Mekanik ventilatördeki hastanın sekresyonlarının daha etkili temizlenmesini sağlar, hava yolu rezistansını düşürür, hasta mobilitesini sağlar ve yemek yemesine olanak sağlar. Zamanlaması hastaya göre değerlendirilmelidir. Yavaş ilerleyen ve geri dönüşsüz nörolojik hastalıklar ile üst solunum yolu obstrüksiyonu olan hastalarda trakeotominin erken düşünülmesi gerekir. Akut akciğer hastalığı olan ve düzelmesi umulan hastalarda kesinleşmiş bir kural yoktur, ancak 7-10 günden sonra herhangi bir zamanda düşünülebilir. Hastanın düzelme zamanı göz önünde bulundurulmalıdır. Eğer hasta üç-beş gün içinde düzelecekse trakeotomi geciktirilebilir. Hastaların çoğunda endotrakeal tüp, önemli bir laringeal hasar yapmadan üç hafta veya daha uzun süre kalabilir. Trakeotomi ile ilgili çalışmalarda herhangi bir standart olmamasına rağmen yine de ventilatör süresini ve hastanede kalış süresini kısalttığı belirtilmiştir. Periyodik olarak ventilatöre bağlanması, sekresyonların temizlenmesi ve yüksek doz oksijen alması gerekmeyen hastalarda trakeotomi kapatılmalıdır. Kapatıldıktan sonra noninvaziv ventilasyon ve bronkodilatörler faydalı olabilir. Mortalite KOAH önemli bir mortalite nedenidir ve sıklığı artmaya devam etmektedir. Connor ve arkadaşlarının çalışmasına göre KOAH akut atak hastalarının hastane mortalitesi %11, bir yıllık mortalitesi ise %43 dür (47). Mekanik ventilasyon gereken KOAH akut atak hastalarında ise invaziv ventilasyon uygulananlarda bir yıllık survey %37-54, NPPV uygulananlarda %62-87 dir. Standart tedaviye ek olarak NPPV uygulamasının hastane mortalitesini belirgin azalttığı da bilinen bir gerçektir (48,49).
14 78 KOAH da Mekanik Ventilasyon/Mechanical Ventilation in COPD KAYNAKLAR 1. Demoule A, Girou E, Richard JC, et al. Increased use of noninvasive ventilation in French intensive care units. Intensive Care Med 2006; 32: Esteban A, Ferguson ND, Meade MO, et al. Evaluation of mechanical ventilation in response to clinical research, Am J Respir Crit Care Med 2008; 177: Liesching T, Kwok H, Hill NS. Acute applications of noninvasive positive pressure ventilation. Chest 2003;124: Meduri GU, Conoscenti CC, Menache P, et al. Noninvasive face-mask ventilation in patients with acute respiratory failure. Chest 1989; 95: Brochard L, Isabey D, Piquet J, et al. Reversal of acute exacerbation of chronic obstructive lung disease by inspiratory assistance with a face mask. N Engl J Med 1990; 323: Keenan SP, Sinuff T, Cook DJ, et al. Which patients with acute exacerbation of chronic obstructive pulmonary disease benefit from noninvasive positive pressure ventilation? A systematic review of the literature. Ann Intern Med 2003; 138: Lightowler JV, Wedzincha JA, Elliott MW, et al. Noninvasive positive pressure ventilation to treat respiratory failure resulting from exacerbations of chronic obstructive pulmonary disease: Cochrane systematic review and metaanalysis. BMJ 2003; 326: Carlucci A, Delmastro M, Rubini F, et al. Changes in the practice of non-invasive ventilation in treating COPD patients over 8 years. Intensive Care Med 2003; 29: Evans TM, International Consensus Conferences in intensive care medicine: Non-invasive positive pressure ventilation in acute respiratory failure. Organized jointly by the American Thoracic Society, the European Respiratory Society, the European Society of Intensive Care Medicine, and the Society de Reanimation de Langue Francoise, and approved by the ATS Board of Directors, December Intensive Care Med 2001; 27: Keenan SP, Sinuff T, Cook DJ, et al. Does noninvasive positive pressure ventilation improve outcome in acute hypoxemic respiratory failure? A systematic review. Crit Care Med 2004; 32: Prinianakis G, Delmastro M, Carlucci A, et al. Effect of varying the pressurization rate during non-invasive pressure support ventilation. Eur Respir J 2004; 23: Vitacca M, Clini E, Pagani M, et al. Physiologic effects of early-administered mask proportional asist ventilation in patients with chronic obstructive pulmonary disease and acute respiratory failure. Crit Care Med 2000; 28: Demoule A, Lellouche F, Mancebo J, et al. Noninvasive ventilation for acute exacerbations of chronic obstructive pulmonary disease. In Non-invasive Ventilation and Weaning (Principles and Practices). Elliott M, Nava S, Schonhofer B (eds). Hodder Arnold, 2010: Brochard L, Mancebo J, Wysocki M, et al. Noninvasive ventilation for acute exacerbations of chronic obstructive pulmonary disease. N Engl J Med 1995; 333: Celikel T, Sungur M, Ceyhan B, et al. Comparison of noninvasive positive pressure ventilation with Standard medical therapy in hypercapnic acute respiratory failure. Chest 1998; 114: Dikensoy O, Ikidag B, Filiz A, et al. Comparison of noninvasive ventilation and standard medical therapy in acute hypercapnic respiratory failure: A randomized controlled study at a tertiary health centre in SE Turkey. Int J Clin Pract 2002; 56: Girou E, Schortgen f, Delcluax C, et al. Noninvasive vs. conventional mechanical ventilation with nosocomial infections and survival in critically ill patients. JAMA 2000; 284: Maheshwari V, Paioli D, Rothaar R, et al. Utilization of noninvasive ventilation in acute care hospitals: A regional survey. Chest 2006; 129: Schettino G, Altobelli N, Kacmarek RM. Noninvasive positive pressure ventilation in acute respiratory failure outside clinical trials: Experience at the Massachusetts General Hospital. Crit Care Med 2008; 36: Conti G, Antonelli M, Navalesi P, et al. Noninvasive vs. conventional mechanical ventilation in patients with chronic obstructive pulmonary disease after failure of medical treatment in the ward: A randomised trial. Intensive Care Med 2002; 28: Chu CM, Cheung AP, Chan VL, et al. A randomized trial of home non-invasive ventilation vs. sham ventilation in survivors of acute respiratory failure in copd. Am J Respir Crit Care Med 2008; 177: A Diaz O, Begin P, Torrealba B, et al. Effects of non-invasive ventilation on lung hyperinflation in stable hypercapnic COPD. Eur Respir J 2002; 20: Appendini L, Pattessio A, Zanaboni S, et al. Physiologic effects of positive end-expiratory pressure and mask pressure support during exacerbations of chronic obstructive pulmonary disease. Am J Respir Crit Care Med 1994; 149: Vanpee D, El Khawand C, Rousseau L, et al. Effects of nasal pressure support on ventilation and inspiratory work in normocapnic and hypercapnic patients with stable COPD. Chest 2002; 122: Prinianakis G, Delmastro M, Carlucci A, et al. Effect of varying the pressurization rate during noninvasive pressure support ventilation. Eur Respir J 2004; 23: Nava S, Ambrosino N, Rubini F, et al. Effect of nasal pressure support ventilation and external PEEP on diaphragmatic activity in patients with severe stable COPD. Chest 1993; 103: Clini EM, Crisafulli E, Ambrosino N, et al. Noninvasive Ventilation in Chronic Obstructive Pulmonary Disease. In: Elliott M, Nava S, Schonhofer B (eds). Non-invasive Ventilation and Weaning (Principles and Practices). Hodder Arnold, 2010: Jaber S, Fodil R, Carlucci A, et al. noninvasive ventilation with helium-oxygen in acute exacerbations of chronic obstructive pulmonary disease. Am J Respir Crit Care Med 2000; 161: Maggiore SM, Richard JC, Abroug F, et al. A multicenter, randomized trial of noninvasive ventilation with heliumoxygen mixture in exacerbations of chronic obstructive lung disease. Crit Care Med 2010; 38: Campo FR, Drouot X, Thille AW, et al. Poor sleep quality is associated with late noninvasive ventilation failure in patients with acute hypercapnic respiratory failure. Crit Care Med 2010; 38:
15 Uçgun İ Nocturnal Oxygen Therapy Trial Group. Continuous or nocturnal oxygen therapy in hypoxemic chronic obstructive lung disease: a clinical trial. Ann Intern Med 1980; 93: Medical Research Council Working Party. Long-term domiciliary oxygen therapy in chronic hypoxia and cor pulmonale complicating chronic bronchitis and emphysema. Lancet 1981; 1: Rossi A. Non invasive ventilation has not been shown to be ineffective in stable COPD. Am J Respir Crit Care Med 2000; 161: Wijkstra PJ, Lacasse Y, Guyatt GH, et al. A meta-analysis of nocturnal noninvasive positive pressure ventilation in patients with stable COPD. Chest 2003; 124: Kolodziej MA, Jensen L, Rowe B, et al. Systematic review of non-invasive positive pressure ventilation in severe stable COPD. Eur Respir J. 2007; 30: Meecham-Jones DJ, Paul EA, Jones PW, et al. Nasal pressure support ventilation plus oxygen compared to oxygen therapy alone in hypercapnic COPD. Am J Respir Crit Care Med 1995; 152: Strumpf DA, Millman RP, Carlisle CC, et al. Nocturnal positive-pressure ventilation via nasal mask in patients with severe chronic obstructive pulmonary disease. Am Rev Respir Dis 1991; 144: Shapiro SH, Ernst P, Gray-Donald K, et al. Effect of negative pressure ventilation in severe chronic obstructive pulmonary diseases. Lancet 1997; 340: Casanova C, Celli BR, Tost L, et al. Long-term controlled trial of nocturnal nasal positive pressure ventilation in patients with severe COPD. Chest 2000; 118: Clini E, Sturani C, Rossi A, et al. Rehabilitation and Chronic Care Study Group, Italian Association of Hospital Pulmonologists (AIPO). The Italian multicentre study on non-invasive ventilation in chronic obstructive pulmonary disease patients. Eur Respir J 2002; 20: McEvoy RD, Pierce RJ, Hillman D, et al. on behalf of the Australian trial of non-invasive Ventilation in Chronic Airflow Limitation (AVCAL) Study Group. Nocturnal noninvasive nasal ventilation in stable hypercapnic COPD: A randomized controlled trial Thorax 2009; 64: Windisch W, Kastic S, Dreher M, et al. Outcome of patients with stable COPD receiving controlled noninvasive positive pressure ventilation aimed at a maximal reduction of PaCO 2. Chest 2005; 128: Tuggey JM, Plant PK, Elliott MW. Domiciliary non-invasive ventilation for recurrent acidotic exacerbations of COPD: An economic analysis. Thorax 2003; 58: Clini EM, Magni G, Crisafulli E, et al. Home non-invasive mechanical ventilation and long-term oxygen in stable hypercapnic chronic obstructive pulmonary disease patients: Comparison of costs. Respiration 2009; 77: Confalonieri M, Garuti G, Cattaruzza MS, et al on behalf of the Italian Non-invasive Positive Pressure Ventilation (NPPV) Study group. A chart of failure risk for noninvasive ventilation in patients with COPD exacerbation. Eur Respir J 2005; 25: Ucgun I, Metintas M, Moral H, et al. Predictors of hospital outcome and intubation in COPD patients admitted to the respiratory ICU for acute hypercapnic respiratory failure. Respir Med 2006; 100: Connors AF, Dawson NV, Thomas C, et al. For the Support Investigators. Outcome fallowing acute exacerbation of severe chronic obstructive lung disease. Am J Respir Crit Care Med 1996; 154: Plant PK, Owen JL, Elliott MW. Non-invasive ventilation in acute exacerbations of chronic obstructive pulmonary disease: Long-term survival and predictors of in-hospital outcome. Thorax 2001; 56: Keenan SP, Kernerman PD, Cook DJ, et al. Effect of noninvasive positive pressure ventilation on mortality in patients admitted with acute respiratory failure: A meta-analysis. Crit Care Med 1997; 25:
Sunu planı. Solunum yetmezliği NON-İNVAZİV MEKANİK VENTİLASYON NIMV
 Sunu planı NON-İNVAZİV MEKANİK VENTİLASYON DOÇ. DR. HAKAN TOPAÇOĞLU İstanbul Eğitim ve Araştırma Hastanesi Neden Endikasyonlar Kontrendikasyonlar Hasta seçilmesi Komplikasyonlar Solunum yetmezliği IMV
Sunu planı NON-İNVAZİV MEKANİK VENTİLASYON DOÇ. DR. HAKAN TOPAÇOĞLU İstanbul Eğitim ve Araştırma Hastanesi Neden Endikasyonlar Kontrendikasyonlar Hasta seçilmesi Komplikasyonlar Solunum yetmezliği IMV
Noninvaziv Mekanik Ventilasyonda Cihaz ve Maske Seçimi Mod ve Ayarlar
 Noninvaziv Mekanik Ventilasyonda Cihaz ve Maske Seçimi Mod ve Ayarlar Dr.Kürșat Uzun Selçuk Ü. Meram Tıp F. Göğüs Hastalıkları AD Yoğun Bakım Bilim Dalı SEVGİDE GÜNEŞ GİBİ OL Solunum yetmezliğinde NIV
Noninvaziv Mekanik Ventilasyonda Cihaz ve Maske Seçimi Mod ve Ayarlar Dr.Kürșat Uzun Selçuk Ü. Meram Tıp F. Göğüs Hastalıkları AD Yoğun Bakım Bilim Dalı SEVGİDE GÜNEŞ GİBİ OL Solunum yetmezliğinde NIV
Noninvaziv ventilasyonda kullanılan cihazlar ve modlar. Dr. Kürşat Uzun N. Ü. Meram Tıp F. Göğüs Hastalıkları AD Yoğun Bakım BD, Konya
 Noninvaziv ventilasyonda kullanılan cihazlar ve modlar Dr. Kürşat Uzun N. Ü. Meram Tıp F. Göğüs Hastalıkları AD Yoğun Bakım BD, Konya NIV kullanımı İlk olarak 1980 li yıllarda Akut SY de ET ye alternatif
Noninvaziv ventilasyonda kullanılan cihazlar ve modlar Dr. Kürşat Uzun N. Ü. Meram Tıp F. Göğüs Hastalıkları AD Yoğun Bakım BD, Konya NIV kullanımı İlk olarak 1980 li yıllarda Akut SY de ET ye alternatif
Noninvaziv Mekanik Ventilasyonda Cihaz seçimi Mod ve ayarlar. Dr.Kürşat Uzun Selçuk Ü. Meram Tıp F. Göğüs Hastalıkları AD Yoğun Bakım Ünitesi Konya
 Noninvaziv Mekanik Ventilasyonda Cihaz seçimi Mod ve ayarlar Dr.Kürşat Uzun Selçuk Ü. Meram Tıp F. Göğüs Hastalıkları AD Yoğun Bakım Ünitesi Konya Ventilatör Çeşitleri Transpulmoner P(P L ): P A -P pl
Noninvaziv Mekanik Ventilasyonda Cihaz seçimi Mod ve ayarlar Dr.Kürşat Uzun Selçuk Ü. Meram Tıp F. Göğüs Hastalıkları AD Yoğun Bakım Ünitesi Konya Ventilatör Çeşitleri Transpulmoner P(P L ): P A -P pl
MEKANİK VENTİLASYON - 2
 MEKANİK VENTİLASYON - 2 DR. M. ŞÜKRÜ PAKSU ONDOKUZ MAYIS ÜNİVERSİTESİ ÇOCUK YOĞUN BAKIM ÜNİTESİ Endotrakeal entübasyon endikasyonları Tüp seçimi Başlangıç ayarları Mod seçimi Özele durumlarda mekanik
MEKANİK VENTİLASYON - 2 DR. M. ŞÜKRÜ PAKSU ONDOKUZ MAYIS ÜNİVERSİTESİ ÇOCUK YOĞUN BAKIM ÜNİTESİ Endotrakeal entübasyon endikasyonları Tüp seçimi Başlangıç ayarları Mod seçimi Özele durumlarda mekanik
EMEL ERYÜKSEL MARMARA ÜNİVERSİTESİ TIP FAKÜLTESİ GÖĞÜS HASTALIKLARI VE YOĞUN BAKIM A.B.D.
 Modlar EMEL ERYÜKSEL MARMARA ÜNİVERSİTESİ TIP FAKÜLTESİ GÖĞÜS HASTALIKLARI VE YOĞUN BAKIM A.B.D. GİRİŞ Mod; inspiratuar destek metodunu gösterir. Mod seçimi; klinisyenin alışkanlığı ve kurumun protokolüne
Modlar EMEL ERYÜKSEL MARMARA ÜNİVERSİTESİ TIP FAKÜLTESİ GÖĞÜS HASTALIKLARI VE YOĞUN BAKIM A.B.D. GİRİŞ Mod; inspiratuar destek metodunu gösterir. Mod seçimi; klinisyenin alışkanlığı ve kurumun protokolüne
Noninvazif Mekanik Ventilasyon
 Noninvazif Mekanik Ventilasyon Dr.Y.Kemal GÜNAYDIN Ankara Eğitim ve Araştırma Hastanesi Acil Tıp Kliniği Sunum Planı Tanım Tarihçe Kullanım yerleri Hasta seçimi Amaç Uygulama NIMV tipleri Kontrendikasyonlar
Noninvazif Mekanik Ventilasyon Dr.Y.Kemal GÜNAYDIN Ankara Eğitim ve Araştırma Hastanesi Acil Tıp Kliniği Sunum Planı Tanım Tarihçe Kullanım yerleri Hasta seçimi Amaç Uygulama NIMV tipleri Kontrendikasyonlar
KOAH TA VENTİLASYON DR.DİLBER ÜÇÖZ KOCAŞABAN ANKARA EĞİTİM VE ARAŞTIRMA HASTANESİ ACİL TIP KLİNİĞİ KASIM-2017
 KOAH TA VENTİLASYON DR.DİLBER ÜÇÖZ KOCAŞABAN ANKARA EĞİTİM VE ARAŞTIRMA HASTANESİ ACİL TIP KLİNİĞİ KASIM-2017 Kaynaklar : Tanım : Gold 2017 KOAH akut alevlenme tanımı : semptomlarda ek tedavi gereksinimi
KOAH TA VENTİLASYON DR.DİLBER ÜÇÖZ KOCAŞABAN ANKARA EĞİTİM VE ARAŞTIRMA HASTANESİ ACİL TIP KLİNİĞİ KASIM-2017 Kaynaklar : Tanım : Gold 2017 KOAH akut alevlenme tanımı : semptomlarda ek tedavi gereksinimi
YOĞUN BAKIMDA NONİNVAZİV MEKANİK VENTİLASYON. Dr. Aynur Akın Erciyes Üniversitesi Tıp Fakültesi Anesteziyoloji ve Reanimasyon Anabilim Dalı
 YOĞUN BAKIMDA NONİNVAZİV MEKANİK VENTİLASYON Dr. Aynur Akın Erciyes Üniversitesi Tıp Fakültesi Anesteziyoloji ve Reanimasyon Anabilim Dalı Sunum Planım NIMV uygulama şekilleri Yıllar içerisinde NIMV kullanımı
YOĞUN BAKIMDA NONİNVAZİV MEKANİK VENTİLASYON Dr. Aynur Akın Erciyes Üniversitesi Tıp Fakültesi Anesteziyoloji ve Reanimasyon Anabilim Dalı Sunum Planım NIMV uygulama şekilleri Yıllar içerisinde NIMV kullanımı
Noninvazif Mekanik Ventilasyon Kime? Ne zaman?
 Noninvazif Mekanik Ventilasyon Kime? Ne zaman? Dr.Y.Kemal GÜNAYDIN Ankara Eğitim ve Araştırma Hastanesi Acil Tıp Kliniği Sunum Planı Tanım Tarihçe Kullanım yerleri Hasta seçimi Uygulama NIMV tipleri Kontrendikasyonlar
Noninvazif Mekanik Ventilasyon Kime? Ne zaman? Dr.Y.Kemal GÜNAYDIN Ankara Eğitim ve Araştırma Hastanesi Acil Tıp Kliniği Sunum Planı Tanım Tarihçe Kullanım yerleri Hasta seçimi Uygulama NIMV tipleri Kontrendikasyonlar
CPAP ve BİPAP modları, cihaz özellikleri ve ekipmanları. Doç.Dr.Sedat Öktem Medipol Üniversite'si Tıp Fak. Çocuk Göğüs Hast. BD
 CPAP ve BİPAP modları, cihaz özellikleri ve ekipmanları Doç.Dr.Sedat Öktem Medipol Üniversite'si Tıp Fak. Çocuk Göğüs Hast. BD Ventilasyonun değisik modları Basıncın verilme yolu İnvaziv Noninvaziv Pozitif
CPAP ve BİPAP modları, cihaz özellikleri ve ekipmanları Doç.Dr.Sedat Öktem Medipol Üniversite'si Tıp Fak. Çocuk Göğüs Hast. BD Ventilasyonun değisik modları Basıncın verilme yolu İnvaziv Noninvaziv Pozitif
MEKANİK VENTİLATÖRLER
 MEKANİK K VENTİLAT LATÖRLER Doç.Dr.Dr.. Sait Karakurt Marmara Üniversitesi Tıp T p Fakültesi Göğüs s Hastalıklar kları ve Yoğun Bakım m Anabilim Dalı ENTÜBASYON ENDİKASYONLARI Hava yollarının korunması
MEKANİK K VENTİLAT LATÖRLER Doç.Dr.Dr.. Sait Karakurt Marmara Üniversitesi Tıp T p Fakültesi Göğüs s Hastalıklar kları ve Yoğun Bakım m Anabilim Dalı ENTÜBASYON ENDİKASYONLARI Hava yollarının korunması
Ventilasyonda Yenilikler. Yrd. Doç. Dr. Murat YÜCEL Sakarya Üniversitesi Acil Tıp ABD. Sakarya E.A.H. Acil Tıp Kliniği
 Ventilasyonda Yenilikler Yrd. Doç. Dr. Murat YÜCEL Sakarya Üniversitesi Acil Tıp ABD. Sakarya E.A.H. Acil Tıp Kliniği Sunum Planı Genel bilgiler Acil serviste mekanik ventilasyon Mekanik ventilasyon modları
Ventilasyonda Yenilikler Yrd. Doç. Dr. Murat YÜCEL Sakarya Üniversitesi Acil Tıp ABD. Sakarya E.A.H. Acil Tıp Kliniği Sunum Planı Genel bilgiler Acil serviste mekanik ventilasyon Mekanik ventilasyon modları
MEKANİK VENTİLATÖRLER
 MEKANİK K VENTİLAT LATÖRLER Doç.Dr.Dr.. Sait Karakurt Marmara Üniversitesi Tıp T p Fakültesi Göğüs s Hastalıklar kları ve Yoğun Bakım m Anabilim Dalı ENTÜBASYON ENDİKASYONLARI Hava yollarının korunması
MEKANİK K VENTİLAT LATÖRLER Doç.Dr.Dr.. Sait Karakurt Marmara Üniversitesi Tıp T p Fakültesi Göğüs s Hastalıklar kları ve Yoğun Bakım m Anabilim Dalı ENTÜBASYON ENDİKASYONLARI Hava yollarının korunması
VENTİLATÖR GRAFİKLERİ NASIL YORUMLANIR?
 VENTİLATÖR GRAFİKLERİ NASIL YORUMLANIR? Doç. Dr. N. Defne Altıntaş Ankara Üniversitesi İç Hastalıkları AD, Yoğun Bakım BD Mart 2017 defne98hac@yahoo.com Ventilatör Grafikleri Dalga form grafikleri: Basınç
VENTİLATÖR GRAFİKLERİ NASIL YORUMLANIR? Doç. Dr. N. Defne Altıntaş Ankara Üniversitesi İç Hastalıkları AD, Yoğun Bakım BD Mart 2017 defne98hac@yahoo.com Ventilatör Grafikleri Dalga form grafikleri: Basınç
Türk Yoğun Bakım Derneği Mekanik Ventilasyon Kursu Şubat 2010, İstanbul.
 Türk Yoğun Bakım Derneği Mekanik Ventilasyon Kursu 26-27 Şubat 2010, İstanbul Weaning MV desteğinin kademeli olarak azaltılıp, hastanın ventilasyonu üstlenmesi sürecidir. Weaning MV süresinin % 40 ı Nozokomiyal
Türk Yoğun Bakım Derneği Mekanik Ventilasyon Kursu 26-27 Şubat 2010, İstanbul Weaning MV desteğinin kademeli olarak azaltılıp, hastanın ventilasyonu üstlenmesi sürecidir. Weaning MV süresinin % 40 ı Nozokomiyal
BIPAP Cihaz Özellikleri ve Endikasyonları. Doç. Dr Remzi Altın ZKÜ Göğüs Hastalıkları Anabilim Dalı
 BIPAP Cihaz Özellikleri ve Endikasyonları Doç. Dr Remzi Altın ZKÜ Göğüs Hastalıkları Anabilim Dalı BIPAP Bilevel Positive Airway Pressure (İki Seviyeli Pozitif Havayolu Basıncı) Uyku apne sendromu nedeniyle
BIPAP Cihaz Özellikleri ve Endikasyonları Doç. Dr Remzi Altın ZKÜ Göğüs Hastalıkları Anabilim Dalı BIPAP Bilevel Positive Airway Pressure (İki Seviyeli Pozitif Havayolu Basıncı) Uyku apne sendromu nedeniyle
Akut Akciger Ödemi; Non-İnvaziv Ventilasyon (NIV) Stratejileri
 Akut Akciger Ödemi; Non-İnvaziv Ventilasyon (NIV) Stratejileri Dr. A. Yürüktümen Ocak 2011 Tanım; Kalp Yetmezligi-Akciger Ödemi Hipertansif akut kalp yetmezliği Kardiyojenik şok Akut dekompanze kalp yetmezliği
Akut Akciger Ödemi; Non-İnvaziv Ventilasyon (NIV) Stratejileri Dr. A. Yürüktümen Ocak 2011 Tanım; Kalp Yetmezligi-Akciger Ödemi Hipertansif akut kalp yetmezliği Kardiyojenik şok Akut dekompanze kalp yetmezliği
Mekanik Ventilasyon Uygulamaları NIV&IMV. Prof.Dr. Akın KAYA Ankara Üniversitesi Tıp Fakültesi Göğüs Hastalıkları ve Yoğun Bakım
 Mekanik Ventilasyon Uygulamaları NIV&IMV Prof.Dr. Akın KAYA Ankara Üniversitesi Tıp Fakültesi Göğüs Hastalıkları ve Yoğun Bakım Sunum Solunum Yetmezliği NIMV Başlanması Olgular IMV Başlanması Olgular KAPASİTE
Mekanik Ventilasyon Uygulamaları NIV&IMV Prof.Dr. Akın KAYA Ankara Üniversitesi Tıp Fakültesi Göğüs Hastalıkları ve Yoğun Bakım Sunum Solunum Yetmezliği NIMV Başlanması Olgular IMV Başlanması Olgular KAPASİTE
Dr. Akın Kaya. Ankara Üniversitesi Tıp Fakültesi Göğüs Hastalıkları Solunum Yoğun Bakım Ünitesi
 Dr. Akın Kaya Ankara Üniversitesi Tıp Fakültesi Göğüs Hastalıkları Solunum Yoğun Bakım Ünitesi Yoğun Bakım Ünitesinde Obez Hastalar Günümüzde, toplumlarda; Obezite prevelansı yüksek ve artmaya devam ediyor.
Dr. Akın Kaya Ankara Üniversitesi Tıp Fakültesi Göğüs Hastalıkları Solunum Yoğun Bakım Ünitesi Yoğun Bakım Ünitesinde Obez Hastalar Günümüzde, toplumlarda; Obezite prevelansı yüksek ve artmaya devam ediyor.
HASTA-VENTİLATÖR UYUMSUZLUĞU
 HASTA-VENTİLATÖR UYUMSUZLUĞU Prof. Dr. Arzu Topeli İskit Hacettepe Üniversitesi Tıp Fakültesi İç Hastalıkları YBÜ TTD Kongresi 2008 GÜNÜMÜZÜN MODERN YOĞUN BAKIM ÜNİTESİ Solunum terapisti ventilatöre, hemşire
HASTA-VENTİLATÖR UYUMSUZLUĞU Prof. Dr. Arzu Topeli İskit Hacettepe Üniversitesi Tıp Fakültesi İç Hastalıkları YBÜ TTD Kongresi 2008 GÜNÜMÜZÜN MODERN YOĞUN BAKIM ÜNİTESİ Solunum terapisti ventilatöre, hemşire
Temel Mekanik Ventilasyon Modları ve Ayarlamalar
 Temel Mekanik Ventilasyon Modları ve Ayarlamalar Emre KARAKOÇ* * Çukurova Üniversitesi Tıp Fakültesi, İç Hastalıkları Yoğun Bakım Bilim Dalı, ADANA Modlar, mekanik ventilasyonun uygulanma yöntemleri olarak
Temel Mekanik Ventilasyon Modları ve Ayarlamalar Emre KARAKOÇ* * Çukurova Üniversitesi Tıp Fakültesi, İç Hastalıkları Yoğun Bakım Bilim Dalı, ADANA Modlar, mekanik ventilasyonun uygulanma yöntemleri olarak
Respiratuvar Destek. Doç.Dr.Başar Cander Selçuk Üniversitesi Meram Tıp Fakültesi Acil Tıp AD
 Respiratuvar Destek Doç.Dr.Başar Cander Selçuk Üniversitesi Meram Tıp Fakültesi Acil Tıp AD Halk içinde muteber nesne yok devlet gibi Olmaya cihanda devlet bir nefes sıhhat gibi Hayatın ilk anından itibaren
Respiratuvar Destek Doç.Dr.Başar Cander Selçuk Üniversitesi Meram Tıp Fakültesi Acil Tıp AD Halk içinde muteber nesne yok devlet gibi Olmaya cihanda devlet bir nefes sıhhat gibi Hayatın ilk anından itibaren
ACİL SERVİSTE OLGULARLA NONİNVAZİF MEKANİK VENTİLASYON
 ACİL SERVİSTE OLGULARLA NONİNVAZİF MEKANİK VENTİLASYON Dr.Hüseyin MUTLU Aksaray Üniversitesi Aksaray Eğitim Ve Araştırma Hastanesi Acil Tıp Kliniği Kaynaklar Sunum Planı Tanım Tarihçe Hasta seçimi Amaç
ACİL SERVİSTE OLGULARLA NONİNVAZİF MEKANİK VENTİLASYON Dr.Hüseyin MUTLU Aksaray Üniversitesi Aksaray Eğitim Ve Araştırma Hastanesi Acil Tıp Kliniği Kaynaklar Sunum Planı Tanım Tarihçe Hasta seçimi Amaç
Konjestif Kalp Yetmezliğinde Solunum Desteği. Uzm. Dr. Nil ÖZYÜNCÜ Ankara Üniversitesi Tıp Fakültesi Kardiyoloji Anabilim Dalı
 Konjestif Kalp Yetmezliğinde Solunum Desteği Uzm. Dr. Nil ÖZYÜNCÜ Ankara Üniversitesi Tıp Fakültesi Kardiyoloji Anabilim Dalı Solunum yetmezliği ile başvuran dekompanse kalp yetmezliği hastası 76 yaşında,
Konjestif Kalp Yetmezliğinde Solunum Desteği Uzm. Dr. Nil ÖZYÜNCÜ Ankara Üniversitesi Tıp Fakültesi Kardiyoloji Anabilim Dalı Solunum yetmezliği ile başvuran dekompanse kalp yetmezliği hastası 76 yaşında,
İNVAZİF MEKANİK VENTİLASYON
 İNVAZİF MEKANİK VENTİLASYON Doç.. Dr. Sait Karakurt Marmara Üniversitesi Tıp T p Fakültesi Göğüs s Hastalıklar kları Ana Bilim Dalı ENTÜBASYON ENDİKASYONLARI Hava yollarının korunması Sekresyonların atılmas
İNVAZİF MEKANİK VENTİLASYON Doç.. Dr. Sait Karakurt Marmara Üniversitesi Tıp T p Fakültesi Göğüs s Hastalıklar kları Ana Bilim Dalı ENTÜBASYON ENDİKASYONLARI Hava yollarının korunması Sekresyonların atılmas
VENTİLASYON BİLGİLERİ
 VENTİLASYON BİLGİLERİ Ppeak: Hava yollarındaki basıncı gösterir. Ventilatörden alveollere kadar olan hava yollarındaki problemlerden etkilenir. İnspirasyonun yapılabilmesi için hava yollarının çapından
VENTİLASYON BİLGİLERİ Ppeak: Hava yollarındaki basıncı gösterir. Ventilatörden alveollere kadar olan hava yollarındaki problemlerden etkilenir. İnspirasyonun yapılabilmesi için hava yollarının çapından
 NON-ĐNVAZĐV MEKANĐK VENTĐLASYONDA UYGULAMA TEKNĐKLERĐ VE AYARLAR Doç. Dr. Mehmet GENCER Harran Üniversitesi Tıp Fakültesi Göğüs Hastalıkları Anabilim Dalı TANIM Hastanın kendi başına solunum işini
NON-ĐNVAZĐV MEKANĐK VENTĐLASYONDA UYGULAMA TEKNĐKLERĐ VE AYARLAR Doç. Dr. Mehmet GENCER Harran Üniversitesi Tıp Fakültesi Göğüs Hastalıkları Anabilim Dalı TANIM Hastanın kendi başına solunum işini
KLASİK MEKANİK VENTİLASYON YÖNTEMLERİ. Doç. Dr. Ahmet Karadağ İnönü Üniversitesi Neonatoloji Bilim Dalı
 KLASİK MEKANİK VENTİLASYON YÖNTEMLERİ Doç. Dr. Ahmet Karadağ İnönü Üniversitesi Neonatoloji Bilim Dalı 1. Mekanik ventilasyonun tanımını yapabilmek 2. Mekanik ventilasyonun hedeflerini sayabilmek 3. Geleneksel
KLASİK MEKANİK VENTİLASYON YÖNTEMLERİ Doç. Dr. Ahmet Karadağ İnönü Üniversitesi Neonatoloji Bilim Dalı 1. Mekanik ventilasyonun tanımını yapabilmek 2. Mekanik ventilasyonun hedeflerini sayabilmek 3. Geleneksel
KOAH da. Mekanik Ventilasyon
 KOAH da Mekanik Ventilasyon FİZYOPATOLOJİK DEĞİŞİ ĞİŞİKLİKLERKLER Bronkospazm Sekresyonlar Mukoza Ödemi Dinamik Hiperinflasyon Solunum Kasları Disfonksiyonu Solunum Sayısı ENTÜBASYON İŞLEM LEMİNE AİT A
KOAH da Mekanik Ventilasyon FİZYOPATOLOJİK DEĞİŞİ ĞİŞİKLİKLERKLER Bronkospazm Sekresyonlar Mukoza Ödemi Dinamik Hiperinflasyon Solunum Kasları Disfonksiyonu Solunum Sayısı ENTÜBASYON İŞLEM LEMİNE AİT A
Hazırlayan Kontrol Eden Onaylayan
 KODU: SYB.PR.76 YAYIN TA: 10.10.2017 REVİZYON TA:-- REVİZYON NO:00 Sayfa 1 / 5 1. AMAÇ: Yoğun Bakım da hastaların güvenli bir şekilde kabul edilmesinden, Yoğun Bakım da hastanın çıkışına kadar olan sürede
KODU: SYB.PR.76 YAYIN TA: 10.10.2017 REVİZYON TA:-- REVİZYON NO:00 Sayfa 1 / 5 1. AMAÇ: Yoğun Bakım da hastaların güvenli bir şekilde kabul edilmesinden, Yoğun Bakım da hastanın çıkışına kadar olan sürede
ASTIM «GINA» Dr. Bengü MUTLU SARIÇİÇEK
 ASTIM «GINA» Dr. Bengü MUTLU SARIÇİÇEK ASTIM Dünya genelinde 300 milyon kişiyi etkilediği düşünülmekte Gelişmiş ülkelerde artan prevalansa sahip Hasta veya toplum açısından yüksek maliyetli bir hastalık
ASTIM «GINA» Dr. Bengü MUTLU SARIÇİÇEK ASTIM Dünya genelinde 300 milyon kişiyi etkilediği düşünülmekte Gelişmiş ülkelerde artan prevalansa sahip Hasta veya toplum açısından yüksek maliyetli bir hastalık
KOAH da Mekanik Ventilasyon. kları Anabilim Dalı
 KOAH da Mekanik Ventilasyon Dr. İrfan UÇGUNU Eskişehir Osmangazi Üniversitesi Tıp T p Fak. Göğüs s Hastalıklar kları Anabilim Dalı Yoğun Bakım m Bilim Dalı KOAH + Solunum Yetmezliği Solunum yetmezliğinin
KOAH da Mekanik Ventilasyon Dr. İrfan UÇGUNU Eskişehir Osmangazi Üniversitesi Tıp T p Fak. Göğüs s Hastalıklar kları Anabilim Dalı Yoğun Bakım m Bilim Dalı KOAH + Solunum Yetmezliği Solunum yetmezliğinin
ANESTEZİ YOĞUN BAKIMDA WEANİNG PROTOKOLÜ
 Sayfa No 1 / 6 Amaç: Weaning de amaç hastayı tam zamanında mekanik ventilatörden ayırmaktır. 24 saatten fazla mekanik ventilasyon ihtiyacı gösteren hastalarda ventilatöre bağlı olan ve olmayan tüm nedenler
Sayfa No 1 / 6 Amaç: Weaning de amaç hastayı tam zamanında mekanik ventilatörden ayırmaktır. 24 saatten fazla mekanik ventilasyon ihtiyacı gösteren hastalarda ventilatöre bağlı olan ve olmayan tüm nedenler
KONVANSİYONEL MEKANİK VENTİLASYON (IMV, SIMV, PTV, A/C, PSV, VG )
 KONVANSİYONEL MEKANİK VENTİLASYON (IMV, SIMV, PTV, A/C, PSV, VG ) Prof. Dr. Yakup ASLAN KTÜ TIP FAKÜLTESİ NEONATOLOJİ BD TRABZON 16:29 1 Sunum Planı Mekanik ventilasyonun tanımı Mekanik ventilasyonun hedefleri
KONVANSİYONEL MEKANİK VENTİLASYON (IMV, SIMV, PTV, A/C, PSV, VG ) Prof. Dr. Yakup ASLAN KTÜ TIP FAKÜLTESİ NEONATOLOJİ BD TRABZON 16:29 1 Sunum Planı Mekanik ventilasyonun tanımı Mekanik ventilasyonun hedefleri
NIMV Preoksijenizasyon,FOB, DNI. kları Solunum YBU
 NIMV Preoksijenizasyon,FOB, DNI Doç.Dr.Dr.. Akın n Kaya Ankara Ü.. Tıp T p Fak. Göğüs s Hastalıklar kları Solunum YBU Akut solunum yetersizliğinde inde NIMV deneyimi Güçlü Az güçg üçlü KANIT TİPİT KOAH
NIMV Preoksijenizasyon,FOB, DNI Doç.Dr.Dr.. Akın n Kaya Ankara Ü.. Tıp T p Fak. Göğüs s Hastalıklar kları Solunum YBU Akut solunum yetersizliğinde inde NIMV deneyimi Güçlü Az güçg üçlü KANIT TİPİT KOAH
Mekanik Ventilasyon Takibi. Dr.Yücel Yavuz OMÜ Tıp Fakültesi Acil Tıp AD./Samsun
 Mekanik Ventilasyon Takibi Dr.Yücel Yavuz OMÜ Tıp Fakültesi Acil Tıp AD./Samsun Amaç Bu sunumda; Mekanik ventilasyon (MV) uygulaması sırasında takip edilmesi gereken parametreleri ve ortaya çıkması muhtemel
Mekanik Ventilasyon Takibi Dr.Yücel Yavuz OMÜ Tıp Fakültesi Acil Tıp AD./Samsun Amaç Bu sunumda; Mekanik ventilasyon (MV) uygulaması sırasında takip edilmesi gereken parametreleri ve ortaya çıkması muhtemel
SleepOne Ürün Platformu
 Kare Medikal 2003 yılında üretim,satış ve ihracat faaliyetlerini birleştirmek üzere kurulmuştur. PAP cihazları, ventilasyon, oksijen tedavisi, aerosol tedavisi ve aspirasyon ürün gruplarında ar-ge ve üretim
Kare Medikal 2003 yılında üretim,satış ve ihracat faaliyetlerini birleştirmek üzere kurulmuştur. PAP cihazları, ventilasyon, oksijen tedavisi, aerosol tedavisi ve aspirasyon ürün gruplarında ar-ge ve üretim
Mekanik Ventilasyon. Selçuk Üniversitesi Meram Tıp Fakültesi Acil Tıp AD
 Mekanik Ventilasyon Dr. Başar Cander Selçuk Üniversitesi Meram Tıp Fakültesi Acil Tıp AD 64 yaşında bayan hasta, Acil servise solunum sıkıntısı ve şuur bulanıklığı nedeniyle getiriliyor Muayene Bulguları
Mekanik Ventilasyon Dr. Başar Cander Selçuk Üniversitesi Meram Tıp Fakültesi Acil Tıp AD 64 yaşında bayan hasta, Acil servise solunum sıkıntısı ve şuur bulanıklığı nedeniyle getiriliyor Muayene Bulguları
PULMONER HİPERTANSİYONUN. Prof Dr Sait Karakurt Marmara Üniversitesi Tıp Fakültesi Göğüs Hastalıkları ve Yoğun Bakım Ana Bilim Dalı
 PULMONER HİPERTANSİYONUN YBÜ de TEDAVİSİ Prof Dr Sait Karakurt Marmara Üniversitesi Tıp Fakültesi Göğüs Hastalıkları ve Yoğun Bakım Ana Bilim Dalı YBÜ-pulmoner hipertansiyon PULMONER VENÖZ HİPERTANSİYON
PULMONER HİPERTANSİYONUN YBÜ de TEDAVİSİ Prof Dr Sait Karakurt Marmara Üniversitesi Tıp Fakültesi Göğüs Hastalıkları ve Yoğun Bakım Ana Bilim Dalı YBÜ-pulmoner hipertansiyon PULMONER VENÖZ HİPERTANSİYON
Hasta Ventilatör Uyumsuzluğu
 Hasta Ventilatör Uyumsuzluğu Amaç: kan gazlarını normale döndürmek solunum kaslarını dinlendirmek Kontrollü modlarla mekanik ventilasyon (MV), yüksek dozlarda sedasyon hatta belki nöromüsküler blokaj uygulanır.
Hasta Ventilatör Uyumsuzluğu Amaç: kan gazlarını normale döndürmek solunum kaslarını dinlendirmek Kontrollü modlarla mekanik ventilasyon (MV), yüksek dozlarda sedasyon hatta belki nöromüsküler blokaj uygulanır.
Dr. Banu Salepçi Dr. Lütfi Kırdar Kartal Eğitim ve Araştırma Hastanesi Göğüs Hastalıkları Kliniği
 BİPAP MODLARI Dr. Banu Salepçi Dr. Lütfi Kırdar Kartal Eğitim ve Araştırma Hastanesi Göğüs Hastalıkları Kliniği American Academy of Sleep Medicine, International Classification of Sleep Disorders, Third
BİPAP MODLARI Dr. Banu Salepçi Dr. Lütfi Kırdar Kartal Eğitim ve Araştırma Hastanesi Göğüs Hastalıkları Kliniği American Academy of Sleep Medicine, International Classification of Sleep Disorders, Third
T.C. ERCİYES ÜNİVERSİTESİ BİYOMEDİKAL MÜHENDİSLİĞİ BÖLÜMÜ BİYOMEDİKAL BAKIM-ONARIM VE KALİBRASYON LABORATUVARI DENEY NO: 8 VENTİLATÖR TESTİ
 T.C. ERCİYES ÜNİVERSİTESİ BİYOMEDİKAL MÜHENDİSLİĞİ BÖLÜMÜ BİYOMEDİKAL BAKIM-ONARIM VE KALİBRASYON LABORATUVARI DENEY NO: 8 VENTİLATÖR TESTİ Ventilasyon: Spontan solunum ya da spontan ventilasyon, havanın
T.C. ERCİYES ÜNİVERSİTESİ BİYOMEDİKAL MÜHENDİSLİĞİ BÖLÜMÜ BİYOMEDİKAL BAKIM-ONARIM VE KALİBRASYON LABORATUVARI DENEY NO: 8 VENTİLATÖR TESTİ Ventilasyon: Spontan solunum ya da spontan ventilasyon, havanın
Akut Hiperkapnik Solunum Yetmezliğinde Noninvaziv Ventilasyon
 Derleme Review 55 Akut Hiperkapnik Solunum Yetmezliğinde Noninvaziv Ventilasyon Noninvasive Ventilation for Acute Hypercapnic Respiratory Failure Dr. Turgut TEKE Necmettin Erbakan Üniversitesi Meram Tıp
Derleme Review 55 Akut Hiperkapnik Solunum Yetmezliğinde Noninvaziv Ventilasyon Noninvasive Ventilation for Acute Hypercapnic Respiratory Failure Dr. Turgut TEKE Necmettin Erbakan Üniversitesi Meram Tıp
Hiperkapnik Solunum Yetmezliğinde Noninvaziv Mekanik Ventilasyon
 Hiperkapnik Solunum Yetmezliğinde Noninvaziv Mekanik Ventilasyon İrfan UÇGUN* * Osmangazi Üniversitesi Tıp Fakültesi, Göğüs Hastalıkları Anabilim Dalı, ESKİŞEHİR Noninvaziv mekanik ventilasyon (NIMV) hem
Hiperkapnik Solunum Yetmezliğinde Noninvaziv Mekanik Ventilasyon İrfan UÇGUN* * Osmangazi Üniversitesi Tıp Fakültesi, Göğüs Hastalıkları Anabilim Dalı, ESKİŞEHİR Noninvaziv mekanik ventilasyon (NIMV) hem
NIMV Ekipman ve Modlar, Ayarlar, Monitorizasyon
 NIMV Ekipman ve Modlar, Ayarlar, Monitorizasyon Dr. Turgut TEKE N.E. Üniversitesi Meram Tıp Fakültesi Göğüs Hastalıkları ve Yoğun Bakım VENTİLATÖRLER VENTİLATÖRLER Transpulmoner P(P L ): P A -P pl ; alveoler
NIMV Ekipman ve Modlar, Ayarlar, Monitorizasyon Dr. Turgut TEKE N.E. Üniversitesi Meram Tıp Fakültesi Göğüs Hastalıkları ve Yoğun Bakım VENTİLATÖRLER VENTİLATÖRLER Transpulmoner P(P L ): P A -P pl ; alveoler
VENTİLATÖR SEÇİMİ Doç.Dr. Sait Karakurt Marmara Üniversitesi Tıp Fakültesi Göğüs Hastalıkları ve Yoğun Bakım Ana Bilim Dalı
 VENTİLAT LATÖR R SEÇİMİ Doç.Dr.Dr.. Sait Karakurt Marmara Üniversitesi Tıp T p Fakültesi Göğüs s Hastalıklar kları ve Yoğun Bakım m Ana Bilim Dalı ENTÜBASYON ENDİKASYONLARI Hava yollarının korunması Sekresyonların
VENTİLAT LATÖR R SEÇİMİ Doç.Dr.Dr.. Sait Karakurt Marmara Üniversitesi Tıp T p Fakültesi Göğüs s Hastalıklar kları ve Yoğun Bakım m Ana Bilim Dalı ENTÜBASYON ENDİKASYONLARI Hava yollarının korunması Sekresyonların
OBSTRÜKTİF ve PARANKİMAL AKCİĞER HASTALIKLARI & MEKANİK VENTİLASYON
 OBSTRÜKTİF ve PARANKİMAL AKCİĞER HASTALIKLARI & MEKANİK VENTİLASYON Aslıhan Yalçın Göğüs Hastalıkları ve Yoğun Bakım Haseki Eğitim ve Araştırma Hastanesi, İstanbul MEKANİK VENTİLASYON UYGULAMA İLKELERİ
OBSTRÜKTİF ve PARANKİMAL AKCİĞER HASTALIKLARI & MEKANİK VENTİLASYON Aslıhan Yalçın Göğüs Hastalıkları ve Yoğun Bakım Haseki Eğitim ve Araştırma Hastanesi, İstanbul MEKANİK VENTİLASYON UYGULAMA İLKELERİ
Yapay Solunum. Dr. Perihan Ergin Özcan Anesteziyoloji AD Yoğun Bakım Bilim Dalı
 Yapay Solunum Dr. Perihan Ergin Özcan Anesteziyoloji AD Yoğun Bakım Bilim Dalı HANGİ KOMPONENTİN BOZULDUĞU ÖNEMLİ YAŞAYABİLMEK İÇİN YETERLİ SOLUMAK GEREKİR SOLUNUM YETERSİZLİĞİ YETERLİ OKSİJENİ ALAMAMAK
Yapay Solunum Dr. Perihan Ergin Özcan Anesteziyoloji AD Yoğun Bakım Bilim Dalı HANGİ KOMPONENTİN BOZULDUĞU ÖNEMLİ YAŞAYABİLMEK İÇİN YETERLİ SOLUMAK GEREKİR SOLUNUM YETERSİZLİĞİ YETERLİ OKSİJENİ ALAMAMAK
Noninvaziv Mekanik Ventilasyon. Dr.Yücel Yavuz OMÜ Tıp Fakültesi Acil Tıp AD./Samsun
 Noninvaziv Mekanik Ventilasyon Dr.Yücel Yavuz OMÜ Tıp Fakültesi Acil Tıp AD./Samsun Amaç Bu sunumda; Noninvaziv Mekanik ventilasyon (NIMV) uygulamasının endikasyonları, uygulamada kullanılan maske ve aletler,
Noninvaziv Mekanik Ventilasyon Dr.Yücel Yavuz OMÜ Tıp Fakültesi Acil Tıp AD./Samsun Amaç Bu sunumda; Noninvaziv Mekanik ventilasyon (NIMV) uygulamasının endikasyonları, uygulamada kullanılan maske ve aletler,
Hiperkapnik Solunum Yetmezliğinde Noninvaziv Mekanik Ventilasyon
 Hiperkapnik Solunum Yetmezliğinde Noninvaziv Mekanik Ventilasyon İrfan UÇGUN* * Osmangazi Üniversitesi Tıp Fakültesi, Göğüs Hastalıkları Anabilim Dalı, ESKİŞEHİR Noninvaziv mekanik ventilasyon (NIMV) hem
Hiperkapnik Solunum Yetmezliğinde Noninvaziv Mekanik Ventilasyon İrfan UÇGUN* * Osmangazi Üniversitesi Tıp Fakültesi, Göğüs Hastalıkları Anabilim Dalı, ESKİŞEHİR Noninvaziv mekanik ventilasyon (NIMV) hem
 GÖĞÜS CERRAHİSİ HASTASININ POSTOPERATİF VENTİLASYONU VE ARDS. Dr. İrfan UÇGUN Göğüs Cerrahisi Hastasının Mekanik Ventilasyonu Göğüs Cerrahisi hastasının postop bakımının temelini kardiyopulmoner fizyolojinin
GÖĞÜS CERRAHİSİ HASTASININ POSTOPERATİF VENTİLASYONU VE ARDS. Dr. İrfan UÇGUN Göğüs Cerrahisi Hastasının Mekanik Ventilasyonu Göğüs Cerrahisi hastasının postop bakımının temelini kardiyopulmoner fizyolojinin
SUNU PLANI Mekanik ventilasyon Tanım, Endikasyon, Hedefler ve Komplikasyonlar Weaning Tanım, Zamanlama, Öneriler, Kriterler, Yöntemler Başarı Başarısı
 WEANİNG DOÇ. DR. YUSUF YÜRÜMEZ SAKARYA ÜNİVERSİTESİ TIP FAKÜLTESİ SUNU PLANI Mekanik ventilasyon Tanım, Endikasyon, Hedefler ve Komplikasyonlar Weaning Tanım, Zamanlama, Öneriler, Kriterler, Yöntemler
WEANİNG DOÇ. DR. YUSUF YÜRÜMEZ SAKARYA ÜNİVERSİTESİ TIP FAKÜLTESİ SUNU PLANI Mekanik ventilasyon Tanım, Endikasyon, Hedefler ve Komplikasyonlar Weaning Tanım, Zamanlama, Öneriler, Kriterler, Yöntemler
VENTİLATÖR KULLANIMI. Doç.Dr.Nurdan URAŞ. Zekai Tahir Burak Kadın Sağlığı Eğitim Araştırma Hastanesi Yenidoğan Kliniği
 VENTİLATÖR KULLANIMI Doç.Dr.Nurdan URAŞ Zekai Tahir Burak Kadın Sağlığı Eğitim Araştırma Hastanesi Yenidoğan Kliniği Mekanik Ventilasyonun Amaçları Yeterli gaz değişimini sağlamak Akciğer hasarı riskini
VENTİLATÖR KULLANIMI Doç.Dr.Nurdan URAŞ Zekai Tahir Burak Kadın Sağlığı Eğitim Araştırma Hastanesi Yenidoğan Kliniği Mekanik Ventilasyonun Amaçları Yeterli gaz değişimini sağlamak Akciğer hasarı riskini
SUNU PLANI. Weaning. Özet. Tanım, Zamanlama, Öneriler, Kriterler, Yöntemler Başarı Başarısızlık
 SUNU PLANI Weaning Tanım, Zamanlama, Öneriler, Kriterler, Yöntemler Başarı Başarısızlık Özet Weaning (Mekanik ventilasyondan ayırma işlemi) Akut respiratuar yetmezlik nedeninin ortadan kalkması ve sistemik
SUNU PLANI Weaning Tanım, Zamanlama, Öneriler, Kriterler, Yöntemler Başarı Başarısızlık Özet Weaning (Mekanik ventilasyondan ayırma işlemi) Akut respiratuar yetmezlik nedeninin ortadan kalkması ve sistemik
T.C. ERCİYES ÜNİVERSİTESİ BİYOMEDİKAL MÜHENDİSLİĞİ BÖLÜMÜ BİYOMEDİKAL BAKIM-ONARIM VE KALİBRASYON LABORATUVARI DENEY NO: 8 VENTİLATÖR TESTİ
 T.C. ERCİYES ÜNİVERSİTESİ BİYOMEDİKAL MÜHENDİSLİĞİ BÖLÜMÜ BİYOMEDİKAL BAKIM-ONARIM VE KALİBRASYON LABORATUVARI DENEY NO: 8 VENTİLATÖR TESTİ Ventilasyon: Spontan solunum ya da spontan ventilasyon, havanın
T.C. ERCİYES ÜNİVERSİTESİ BİYOMEDİKAL MÜHENDİSLİĞİ BÖLÜMÜ BİYOMEDİKAL BAKIM-ONARIM VE KALİBRASYON LABORATUVARI DENEY NO: 8 VENTİLATÖR TESTİ Ventilasyon: Spontan solunum ya da spontan ventilasyon, havanın
UYKUDA SOLUNUM BOZUKLUKLARININ DİĞER POZİTİF HAVA YOLU BASINÇ (PAP) TEDAVİLERİ
 UYKUDA SOLUNUM BOZUKLUKLARININ DİĞER POZİTİF HAVA YOLU BASINÇ (PAP) TEDAVİLERİ Dr. Zeynep Zeren Uçar İzmir Göğüs Hastalıkları Hastanesi UYKUDA SOLUNUM BOZUKLULARI OUAS SUAS CSS UHHS Obstrüktif Uyku Apne
UYKUDA SOLUNUM BOZUKLUKLARININ DİĞER POZİTİF HAVA YOLU BASINÇ (PAP) TEDAVİLERİ Dr. Zeynep Zeren Uçar İzmir Göğüs Hastalıkları Hastanesi UYKUDA SOLUNUM BOZUKLULARI OUAS SUAS CSS UHHS Obstrüktif Uyku Apne
TEMEL MEKANİK VENTİLASYON SOLUNUM MEKANİKLERİ. Dr Müge AYDOĞDU Gazi Üniversitesi Tıp Fakültesi Göğüs Hastalıkları ve Yoğun Bakım Ünitesi
 TEMEL MEKANİK VENTİLASYON SOLUNUM MEKANİKLERİ Dr Müge AYDOĞDU Gazi Üniversitesi Tıp Fakültesi Göğüs Hastalıkları ve Yoğun Bakım Ünitesi 03.11.2018 Solunum Mekanikleri Akciğer fonksiyonlarının basınç, akım
TEMEL MEKANİK VENTİLASYON SOLUNUM MEKANİKLERİ Dr Müge AYDOĞDU Gazi Üniversitesi Tıp Fakültesi Göğüs Hastalıkları ve Yoğun Bakım Ünitesi 03.11.2018 Solunum Mekanikleri Akciğer fonksiyonlarının basınç, akım
Öğr. Gör. Ahmet Emre AZAKLI İKBÜ Sağlık Hizmetleri M.Y.O.
 Öğr. Gör. Ahmet Emre AZAKLI İKBÜ Sağlık Hizmetleri M.Y.O. Kan Gazı Nedir? Kanın a s i t ve b a z d u r u m u n u b e l i r l e m e a m a c ı y l a kan gazı değerlerinin belirlenmesi gerekir. Ortaya çıkan
Öğr. Gör. Ahmet Emre AZAKLI İKBÜ Sağlık Hizmetleri M.Y.O. Kan Gazı Nedir? Kanın a s i t ve b a z d u r u m u n u b e l i r l e m e a m a c ı y l a kan gazı değerlerinin belirlenmesi gerekir. Ortaya çıkan
Ekstrakorporeal Yaşam Destek Tedavileri (ECLS)
 Ekstrakorporeal Yaşam Desteği Ekstrakorporeal Yaşam Destek Tedavileri (ECLS) Dr. Nermin KELEBEK GİRGİN Uludağ ÜTF, Anesteziyoloji ve Reanimasyon AD Yoğun Bakım BD Ø Renal replasman tedavisi Ø Karaciğer
Ekstrakorporeal Yaşam Desteği Ekstrakorporeal Yaşam Destek Tedavileri (ECLS) Dr. Nermin KELEBEK GİRGİN Uludağ ÜTF, Anesteziyoloji ve Reanimasyon AD Yoğun Bakım BD Ø Renal replasman tedavisi Ø Karaciğer
KRONİK OBSTRÜKTİF AKCİĞER HASTALIĞI & MEKANİK VENTİLASYON
 KRONİK OBSTRÜKTİF AKCİĞER HASTALIĞI & MEKANİK VENTİLASYON Aslıhan Yalçın Göğüs Hastalıkları ve Yoğun Bakım Haseki Eğitim ve Araştırma Hastanesi, İstanbul SUNUM PLANI KOAH TANIMI ve FİZYOLOJİK DEĞİŞİKLİKLER
KRONİK OBSTRÜKTİF AKCİĞER HASTALIĞI & MEKANİK VENTİLASYON Aslıhan Yalçın Göğüs Hastalıkları ve Yoğun Bakım Haseki Eğitim ve Araştırma Hastanesi, İstanbul SUNUM PLANI KOAH TANIMI ve FİZYOLOJİK DEĞİŞİKLİKLER
BiLevel opsiyonu/800 Serisi Ventilatöler
 BiLevel opsiyonu/800 Serisi Ventilatöler Giriş 800 Serisi Ventilatörler için BiLevel opsiyonu (Şekil 1) zorunlu ve spontane özellikleri birleştiren karışık modda bir ventilasyondur. BiLevel modda, zorunlu
BiLevel opsiyonu/800 Serisi Ventilatöler Giriş 800 Serisi Ventilatörler için BiLevel opsiyonu (Şekil 1) zorunlu ve spontane özellikleri birleştiren karışık modda bir ventilasyondur. BiLevel modda, zorunlu
Çocuklarda Akut Solunum Sıkıntısı Sendromu (ARDS) ve Tedavisi. Tolga F. Köroğlu Dokuz Eylül Üniversitesi
 Çocuklarda Akut Solunum Sıkıntısı Sendromu (ARDS) ve Tedavisi Tolga F. Köroğlu Dokuz Eylül Üniversitesi 1967: 18.07.2013 2 Tarihçe 1967 Acute Respiratory Distress in Adults 1971 Adult Respiratory Distress
Çocuklarda Akut Solunum Sıkıntısı Sendromu (ARDS) ve Tedavisi Tolga F. Köroğlu Dokuz Eylül Üniversitesi 1967: 18.07.2013 2 Tarihçe 1967 Acute Respiratory Distress in Adults 1971 Adult Respiratory Distress
Non-invaziv ventilasyonda Monitörizasyon ve Sorunlar. Dr. İrfan Uçgun Eskişehir Osmangazi Üniversitesi, Tıp Fakültesi Göğüs Hastalıkları AD.
 Non-invaziv ventilasyonda Monitörizasyon ve Sorunlar Dr. İrfan Uçgun Eskişehir Osmangazi Üniversitesi, Tıp Fakültesi Göğüs Hastalıkları AD. Konu başlıkları Giriş Monitörizasyon Sorunlar Dirençli hipoksemi,
Non-invaziv ventilasyonda Monitörizasyon ve Sorunlar Dr. İrfan Uçgun Eskişehir Osmangazi Üniversitesi, Tıp Fakültesi Göğüs Hastalıkları AD. Konu başlıkları Giriş Monitörizasyon Sorunlar Dirençli hipoksemi,
Solunum mekaniklerin ölçümünde ösafagus balon tekniği ve klinikteki önemi
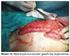 Solunum mekaniklerin ölçümünde ösafagus balon tekniği ve klinikteki önemi Solunum İşi (WOB) (Jordi Mancebo) Solunum işi bir litre veya bir dakika da yapılan iştir. Dakikada solunum işi= solunum işi x dakikada
Solunum mekaniklerin ölçümünde ösafagus balon tekniği ve klinikteki önemi Solunum İşi (WOB) (Jordi Mancebo) Solunum işi bir litre veya bir dakika da yapılan iştir. Dakikada solunum işi= solunum işi x dakikada
NIMV kullanımı. Dr. Münire Çakır Süleyman Demirel Üniversitesi Tıp Fakültesi Göğüs Hastalıkları A. D.
 NIMV kullanımı Dr. Münire Çakır Süleyman Demirel Üniversitesi Tıp Fakültesi Göğüs Hastalıkları A. D. Sunum planı NIV nin tanımı Neden NIV? NIV nin akut solunum yetmezliğinde kullanımının fizyolojik gerekçeleri
NIMV kullanımı Dr. Münire Çakır Süleyman Demirel Üniversitesi Tıp Fakültesi Göğüs Hastalıkları A. D. Sunum planı NIV nin tanımı Neden NIV? NIV nin akut solunum yetmezliğinde kullanımının fizyolojik gerekçeleri
Dr. Nahit Çakar İstanbul Tıp Fakültesi Anesteziyoloji Anabilimdalı Yoğun Bakım Bilim Dalı
 Dr. Nahit Çakar İstanbul Tıp Fakültesi Anesteziyoloji Anabilimdalı Yoğun Bakım Bilim Dalı Set Point ( ayarlanan hedef değer uygulanır sürdürülür VC, PC) Dual (Volume Assured pressure-support vent.) Servo
Dr. Nahit Çakar İstanbul Tıp Fakültesi Anesteziyoloji Anabilimdalı Yoğun Bakım Bilim Dalı Set Point ( ayarlanan hedef değer uygulanır sürdürülür VC, PC) Dual (Volume Assured pressure-support vent.) Servo
Özel Medical Park Bahçelievler Hastanesi Genel Yoğun Bakım Ünitesi
 ARDS Tedavisinde Farklı Uygulamalar Doğruer K,, Şenbecerir N, Özer T, Yüzbaşıoğlu Y Özel Medical Park Bahçelievler Hastanesi Genel Yoğun Bakım Ünitesi I. Dünya savaşından beri, thoraks yaralanması olmaksızın,
ARDS Tedavisinde Farklı Uygulamalar Doğruer K,, Şenbecerir N, Özer T, Yüzbaşıoğlu Y Özel Medical Park Bahçelievler Hastanesi Genel Yoğun Bakım Ünitesi I. Dünya savaşından beri, thoraks yaralanması olmaksızın,
Temel ilkeler, endikasyonlar, kontrendikasyonlar uygulama yerinin seçilmesi,
 Temel ilkeler, endikasyonlar, kontrendikasyonlar uygulama yerinin seçilmesi, Doç.Dr. Akın Kaya Ankara Üniversitesi Tıp Fak. Göğüs Hastalıkları, Solunum Yoğun Bakım ünitesi Solunum Yetmezligi Parankimal
Temel ilkeler, endikasyonlar, kontrendikasyonlar uygulama yerinin seçilmesi, Doç.Dr. Akın Kaya Ankara Üniversitesi Tıp Fak. Göğüs Hastalıkları, Solunum Yoğun Bakım ünitesi Solunum Yetmezligi Parankimal
Dr.Aydın Çiledağ Ankara Üniversitesi Tıp Fakültesi Göğüs Hastalıkları ABD
 Dr.Aydın Çiledağ Ankara Üniversitesi Tıp Fakültesi Göğüs Hastalıkları ABD Neden NİMV? İMV komplikasyonları Daha az sedasyon Hasta konforu Maliyet KOAH atak 1998-2008 yılları arasında ; > 7 milyon KOAH
Dr.Aydın Çiledağ Ankara Üniversitesi Tıp Fakültesi Göğüs Hastalıkları ABD Neden NİMV? İMV komplikasyonları Daha az sedasyon Hasta konforu Maliyet KOAH atak 1998-2008 yılları arasında ; > 7 milyon KOAH
AKUT SOLUNUM SIKINTISI SENDROMU YAKIN DOĞU ÜNİVERSİTESİ SHMYO İLK VE ACİL YARDIM BÖLÜMÜ YRD DOÇ DR SEMRA ASLAY 2015
 AKUT SOLUNUM SIKINTISI SENDROMU YAKIN DOĞU ÜNİVERSİTESİ SHMYO İLK VE ACİL YARDIM BÖLÜMÜ YRD DOÇ DR SEMRA ASLAY 2015 Nonkardiyojenik Akciğer Ödemi Şok Akciğeri Travmatik Yaş Akciğer Beyaz Akciğer Sendromu
AKUT SOLUNUM SIKINTISI SENDROMU YAKIN DOĞU ÜNİVERSİTESİ SHMYO İLK VE ACİL YARDIM BÖLÜMÜ YRD DOÇ DR SEMRA ASLAY 2015 Nonkardiyojenik Akciğer Ödemi Şok Akciğeri Travmatik Yaş Akciğer Beyaz Akciğer Sendromu
Solunum Fizyolojisi ve PAP Uygulaması. Dr. Ahmet U. Demir
 Solunum Fizyolojisi ve PAP Uygulaması Dr. Ahmet U. Demir Solunum fizyolojisi Bronş Ağacı Bronş sistemi İleti havayolları: trakea (1) bronşlar (2-7) non respiratuar bronşioller (8-19) Gaz değişimi: respiratuar
Solunum Fizyolojisi ve PAP Uygulaması Dr. Ahmet U. Demir Solunum fizyolojisi Bronş Ağacı Bronş sistemi İleti havayolları: trakea (1) bronşlar (2-7) non respiratuar bronşioller (8-19) Gaz değişimi: respiratuar
Doç.Dr. Erdal TAŞKIN Fırat Üniversitesi Tıp Fak. Çocuk Sağ ve Hast. Neonatoloji BD. ELAZIĞ
 Doç.Dr. Erdal TAŞKIN Fırat Üniversitesi Tıp Fak. Çocuk Sağ ve Hast. Neonatoloji BD. ELAZIĞ 1. Ventilatörden ayırma işlemlerine başlamak için gerekli koşulları sayabilmek 2. Ventilatörden ayırma sürecinde
Doç.Dr. Erdal TAŞKIN Fırat Üniversitesi Tıp Fak. Çocuk Sağ ve Hast. Neonatoloji BD. ELAZIĞ 1. Ventilatörden ayırma işlemlerine başlamak için gerekli koşulları sayabilmek 2. Ventilatörden ayırma sürecinde
Kan Gazı. Dr.Kenan Ahmet TÜRKDOĞAN Isparta Devlet Hastanesi. II. Isparta Acil Günleri Solunum Acilleri, 19 Ocak 2013 Isparta
 Kan Gazı Dr.Kenan Ahmet TÜRKDOĞAN Isparta Devlet Hastanesi II. Isparta Acil Günleri Solunum Acilleri, 19 Ocak 2013 Isparta Normal Değerler ph 7.35-7.45 (ort. 7.40) ph 7.35 ise Asidoz 7.45 ise Alkaloz ph
Kan Gazı Dr.Kenan Ahmet TÜRKDOĞAN Isparta Devlet Hastanesi II. Isparta Acil Günleri Solunum Acilleri, 19 Ocak 2013 Isparta Normal Değerler ph 7.35-7.45 (ort. 7.40) ph 7.35 ise Asidoz 7.45 ise Alkaloz ph
47 yaşında erkek hasta YBÜ e KOAH+ Tip 2 solunum yetmezliği nedeni ile yatırılıyor.
 47 yaşında erkek hasta YBÜ e KOAH+ Tip 2 solunum yetmezliği nedeni ile yatırılıyor. Entübe edilen hastaya SVK+ arter katateri takılarak hemodinamik olarak monitorize ediliyor. Ekstübe edilen hasta NIMV
47 yaşında erkek hasta YBÜ e KOAH+ Tip 2 solunum yetmezliği nedeni ile yatırılıyor. Entübe edilen hastaya SVK+ arter katateri takılarak hemodinamik olarak monitorize ediliyor. Ekstübe edilen hasta NIMV
SOLUNUM SİSTEMİ HASTALARINDA EVDE SAĞLIK UYGULAMALARI
 SOLUNUM SİSTEMİ HASTALARINDA EVDE SAĞLIK UYGULAMALARI Yrd. Doç. Dr. Sibel KÜÇÜK Yıldırım Beyazıt Üniversitesi Sağlık Bilimleri Fakültesi Solunum Sistemi Hastalıklarında Evde Bakımın Amacı Progresyonu önlemek,
SOLUNUM SİSTEMİ HASTALARINDA EVDE SAĞLIK UYGULAMALARI Yrd. Doç. Dr. Sibel KÜÇÜK Yıldırım Beyazıt Üniversitesi Sağlık Bilimleri Fakültesi Solunum Sistemi Hastalıklarında Evde Bakımın Amacı Progresyonu önlemek,
NONİNVAZİF MEKANİK VENTİLASYON
 NONİNVAZİF MEKANİK VENTİLASYON Noninvazif Mekanik Ventilasyon 1. Büyük çocuk ise önce ne yapacağını anlat 2. Uygun nasal veya oranazal maske kullan 3. Uygun ve hastayı rahatsız etmiyecek şekilde yerleştir
NONİNVAZİF MEKANİK VENTİLASYON Noninvazif Mekanik Ventilasyon 1. Büyük çocuk ise önce ne yapacağını anlat 2. Uygun nasal veya oranazal maske kullan 3. Uygun ve hastayı rahatsız etmiyecek şekilde yerleştir
Noninvaziv MV, endikasyonlar, kontrendikasyonlar ve modlar. Doç.Dr. Akın Kaya Ankara Üniversitesi Tıp Fak. Göğüs Hastalıkları, Yoğun Bakım ünitesi
 Noninvaziv MV, endikasyonlar, kontrendikasyonlar ve modlar Doç.Dr. Akın Kaya Ankara Üniversitesi Tıp Fak. Göğüs Hastalıkları, Yoğun Bakım ünitesi Solunum Yetmezligi Parankimal hastalık Ventilatuvar hastalık
Noninvaziv MV, endikasyonlar, kontrendikasyonlar ve modlar Doç.Dr. Akın Kaya Ankara Üniversitesi Tıp Fak. Göğüs Hastalıkları, Yoğun Bakım ünitesi Solunum Yetmezligi Parankimal hastalık Ventilatuvar hastalık
Solunum Mekaniklerinin Ölçülmesi
 Solunum Mekaniklerinin Ölçülmesi 23 Nisan 2008 TTD 11.Yıll llık k Kongresi, Antalya Dr. Zuhal Karakurt Süreyyapaşa Göğüs s Hastalıklar kları ve Göğüs s Cerrahisi Eğitim E -Araştırma rma Hastanesi, İstanbul
Solunum Mekaniklerinin Ölçülmesi 23 Nisan 2008 TTD 11.Yıll llık k Kongresi, Antalya Dr. Zuhal Karakurt Süreyyapaşa Göğüs s Hastalıklar kları ve Göğüs s Cerrahisi Eğitim E -Araştırma rma Hastanesi, İstanbul
TEMEL TIBBİ CİHAZ KILAVUZU VENTİLATÖR
 MALİ HİZMETLER KURUM BAŞKAN YARDIMCILIĞI STOK TAKİP VE ANALİZ DAİRE BAŞKANLIĞI TEMEL TIBBİ CİHAZ KILAVUZU VENTİLATÖR BMM. Zehra YAMAN Ağustos 2015 Ventilatöre Genel Bakış Yetki Grubu : Solunum Sistemleri
MALİ HİZMETLER KURUM BAŞKAN YARDIMCILIĞI STOK TAKİP VE ANALİZ DAİRE BAŞKANLIĞI TEMEL TIBBİ CİHAZ KILAVUZU VENTİLATÖR BMM. Zehra YAMAN Ağustos 2015 Ventilatöre Genel Bakış Yetki Grubu : Solunum Sistemleri
Doç. Dr. Ahmet Karadağ İnönü Üniversitesi Tıp Fakültesi Neonatoloji Bilim Dalı
 Doç. Dr. Ahmet Karadağ İnönü Üniversitesi Tıp Fakültesi Neonatoloji Bilim Dalı 1. Ventilatörden ayırma işlemlerine başlamak için gerekli koşulları sayabilmek 2. Ventilatörden ayırma sürecinde genel ilkeleri
Doç. Dr. Ahmet Karadağ İnönü Üniversitesi Tıp Fakültesi Neonatoloji Bilim Dalı 1. Ventilatörden ayırma işlemlerine başlamak için gerekli koşulları sayabilmek 2. Ventilatörden ayırma sürecinde genel ilkeleri
Adaptive Support Ventilation (ASV) Doç. Dr. Cenk KIRAKLI
 Adaptive Support Ventilation (ASV) Doç. Dr. Cenk KIRAKLI Sağlık Bilimleri Universitesi İç Hastalıkları AD Dr. Suat Seren Göğüs Hastalıkları ve Cerrahisi SUAM Yoğun Bakım Ünitesi MV-Tarihçe George POE MV-Tarihçe
Adaptive Support Ventilation (ASV) Doç. Dr. Cenk KIRAKLI Sağlık Bilimleri Universitesi İç Hastalıkları AD Dr. Suat Seren Göğüs Hastalıkları ve Cerrahisi SUAM Yoğun Bakım Ünitesi MV-Tarihçe George POE MV-Tarihçe
MEKANİK VENTİLATÖRLERDE BASINÇ-VOLUM EĞRİSİ
 MEKANİK VENTİLATÖRLERDE BASINÇ-VOLUM EĞRİSİ İnspiratuvar direnci arttıran durumlar: Entübasyon tüpünün bükülmesi Hastanın tüpü ısırması Ekspiratuvar direnci arttıran durumlar: Sekresyonlar Bronkospazm
MEKANİK VENTİLATÖRLERDE BASINÇ-VOLUM EĞRİSİ İnspiratuvar direnci arttıran durumlar: Entübasyon tüpünün bükülmesi Hastanın tüpü ısırması Ekspiratuvar direnci arttıran durumlar: Sekresyonlar Bronkospazm
PaCO 2 = 31 mmhg FiO 2 =.70 (Venturi)
 Solunum yetmezliği Mustafa Bey (66y) Ayşe Hanım (34 y) ph= 7.24 PaO 2 = 66 mmhg PaCO 2 = 89 mmhg FiO 2 =.33 (Venturi) ph= 7.42 PaO 2 = 66 mmhg PaCO 2 = 31 mmhg FiO 2 =.70 (Venturi) Ayşe Hanım Sekreter,
Solunum yetmezliği Mustafa Bey (66y) Ayşe Hanım (34 y) ph= 7.24 PaO 2 = 66 mmhg PaCO 2 = 89 mmhg FiO 2 =.33 (Venturi) ph= 7.42 PaO 2 = 66 mmhg PaCO 2 = 31 mmhg FiO 2 =.70 (Venturi) Ayşe Hanım Sekreter,
Mekanik Ventilasyona Pratik Yaklaşım
 Koşuyolu Heart J 2018;21(1):65-69 DOI: 10.5578/khj.53920 REVIEW 65 Mekanik Ventilasyona Pratik Yaklaşım Hülya Yılmaz Ak, 1 Mustafa Yıldız 2 1 İstanbul Üniversitesi Kardiyoloji Enstitüsü, Anesteziyoloji
Koşuyolu Heart J 2018;21(1):65-69 DOI: 10.5578/khj.53920 REVIEW 65 Mekanik Ventilasyona Pratik Yaklaşım Hülya Yılmaz Ak, 1 Mustafa Yıldız 2 1 İstanbul Üniversitesi Kardiyoloji Enstitüsü, Anesteziyoloji
İnvaziv ve Non-İnvaziv Mekanik Ventilasyon
 İnvaziv ve Non-İnvaziv Mekanik Ventilasyon Dr. Başar Cander Selçuk Üniversitesi Meram Tıp Fakültesi Acil Tıp AD Halk içinde muteber nesne yok devlet gibi Olmaya cihanda devlet bir nefes sıhhat gibi
İnvaziv ve Non-İnvaziv Mekanik Ventilasyon Dr. Başar Cander Selçuk Üniversitesi Meram Tıp Fakültesi Acil Tıp AD Halk içinde muteber nesne yok devlet gibi Olmaya cihanda devlet bir nefes sıhhat gibi
Olgular. Kan Gazı Değerlendirilmesi Sunum planı. AKG Endikasyonları
 Sunum planı Olgularla Kan Gazı Değerlendirilmesi Dr. Ayhan ÖZHASENEKLER Acil Tıp Uzmanı Diyarbakır Devlet Hastanesi Neden Arteryel Kan Gazı ( AKG)? Değerlendirilen Parametreler Neler? Asit-Baz Dengesi
Sunum planı Olgularla Kan Gazı Değerlendirilmesi Dr. Ayhan ÖZHASENEKLER Acil Tıp Uzmanı Diyarbakır Devlet Hastanesi Neden Arteryel Kan Gazı ( AKG)? Değerlendirilen Parametreler Neler? Asit-Baz Dengesi
Mekanik Ventilasyon. Dr. Başar Cander. Selçuk Üniversitesi Meram Tıp Fakültesi Acil Tıp AD
 Mekanik Ventilasyon Dr. Başar Cander Selçuk Üniversitesi Meram Tıp Fakültesi Acil Tıp AD 64 yaşında bayan hasta, Acil servise solunum sıkıntısı ve şuur bulanıklığı nedeniyle getiriliyor Muayene Bulguları
Mekanik Ventilasyon Dr. Başar Cander Selçuk Üniversitesi Meram Tıp Fakültesi Acil Tıp AD 64 yaşında bayan hasta, Acil servise solunum sıkıntısı ve şuur bulanıklığı nedeniyle getiriliyor Muayene Bulguları
YENİDOĞANDA MEKANİK VENTİLASYON KURSU OLGU SUNUMU-1
 YENİDOĞANDA MEKANİK VENTİLASYON KURSU OLGU SUNUMU-1 BAŞVURU ÖZELLİKLERİ 28 yaşındaki gebe suyunun gelmesi nedeniyle acil servise başvurdu. İlk gebelik, gebelik takipleri yok Gebelik yaşı 39 hafta Amniyon
YENİDOĞANDA MEKANİK VENTİLASYON KURSU OLGU SUNUMU-1 BAŞVURU ÖZELLİKLERİ 28 yaşındaki gebe suyunun gelmesi nedeniyle acil servise başvurdu. İlk gebelik, gebelik takipleri yok Gebelik yaşı 39 hafta Amniyon
 MEKANİK VENTİLASYONDAN AYIRMA Dr. Nevin Uysal Hastanın kendi kendine solunum yapabildiği döneme kadar yapılan mekanik ventilasyon desteğinin azaltılması işlemlerine ayırma-weaning denilir. Bu dönemde solunum
MEKANİK VENTİLASYONDAN AYIRMA Dr. Nevin Uysal Hastanın kendi kendine solunum yapabildiği döneme kadar yapılan mekanik ventilasyon desteğinin azaltılması işlemlerine ayırma-weaning denilir. Bu dönemde solunum
MESLEK ESASLARI VE TEKNİĞİ KONU : OKSİJEN TEDAVİSİ
 DERS : MESLEK ESASLARI VE TEKNİĞİ KONU : OKSİJEN TEDAVİSİ 1.) Aşağıdaki cümlelerin başında boş bırakılan parantezlere, cümlelerde verilen bilgiler ) Oksijenin kimyasal simgesi O2 dir. ) Oksijen, canlıların
DERS : MESLEK ESASLARI VE TEKNİĞİ KONU : OKSİJEN TEDAVİSİ 1.) Aşağıdaki cümlelerin başında boş bırakılan parantezlere, cümlelerde verilen bilgiler ) Oksijenin kimyasal simgesi O2 dir. ) Oksijen, canlıların
Vakalarla pratik uygulamalar. Dr.F.Emre CANPOLAT
 Vakalarla pratik uygulamalar Dr.F.Emre CANPOLAT VAKA-1---ELBW Bebek 23 hafta 4 günlük 630 gram İnleme Siyanoz ph 7.2 CO2: 63 HCO3: 16,8 PO2: 45 venöz İlk ne yapalım? CPAP da izlem, Surfaktan verip ayırmak?
Vakalarla pratik uygulamalar Dr.F.Emre CANPOLAT VAKA-1---ELBW Bebek 23 hafta 4 günlük 630 gram İnleme Siyanoz ph 7.2 CO2: 63 HCO3: 16,8 PO2: 45 venöz İlk ne yapalım? CPAP da izlem, Surfaktan verip ayırmak?
Mekanik Ventilasyon. Dr. Başar Cander
 Mekanik Ventilasyon Dr. Başar Cander Halk içinde muteber nesne yok devlet gibi Olmaya cihanda devlet bir nefes sıhhat gibi 64 yaşında bayan hasta, Acil servise solunum sıkıntısı ve şuur bulanıklığı nedeniyle
Mekanik Ventilasyon Dr. Başar Cander Halk içinde muteber nesne yok devlet gibi Olmaya cihanda devlet bir nefes sıhhat gibi 64 yaşında bayan hasta, Acil servise solunum sıkıntısı ve şuur bulanıklığı nedeniyle
YASAM DESTEĞİ ALAN HASTA BAKIM PROSEDÜRÜ REVİZYON DURUMU. Revizyon Tarihi Açıklama Revizyon No
 REVİZYON DURUMU Revizyon Tarihi Açıklama Revizyon No 1/6 1. AMAÇ Bu prosedürün amacı; yaşam desteği alan hastaların bakımı için standart bir yöntem belirlemektir. 2. KAPSAM Bu prosedür, yaşam desteği alan
REVİZYON DURUMU Revizyon Tarihi Açıklama Revizyon No 1/6 1. AMAÇ Bu prosedürün amacı; yaşam desteği alan hastaların bakımı için standart bir yöntem belirlemektir. 2. KAPSAM Bu prosedür, yaşam desteği alan
Mekanik Ventilasyon. Dr. Başar Cander. Selçuk Üniversitesi Meram Tıp Fakültesi Acil Tıp AD
 Mekanik Ventilasyon Dr. Başar Cander Selçuk Üniversitesi Meram Tıp Fakültesi Acil Tıp AD Halk içinde muteber nesne yok devlet gibi Olmaya cihanda devlet bir nefes sıhhat gibi 64 yaşında bayan hasta,
Mekanik Ventilasyon Dr. Başar Cander Selçuk Üniversitesi Meram Tıp Fakültesi Acil Tıp AD Halk içinde muteber nesne yok devlet gibi Olmaya cihanda devlet bir nefes sıhhat gibi 64 yaşında bayan hasta,
MEKANİK VENTİLASYON. Prof.Dr.Başar Cander
 MEKANİK VENTİLASYON Prof.Dr.Başar Cander Halk içinde muteber nesne yok devlet gibi Olmaya cihanda devlet bir nefes sıhhat gibi Havayolu açıklığı:a Solunum:B Oksijen desteği 64 yaşında bayan hasta, Acil
MEKANİK VENTİLASYON Prof.Dr.Başar Cander Halk içinde muteber nesne yok devlet gibi Olmaya cihanda devlet bir nefes sıhhat gibi Havayolu açıklığı:a Solunum:B Oksijen desteği 64 yaşında bayan hasta, Acil
Akciğerleri Koruyucu Mekanik Ventilasyon Stratejileri
 Akciğerleri Koruyucu Mekanik Ventilasyon Stratejileri Gökhan M. Mutlu Göğüs Hastalıkları ve Yoğun Bakım Bölümü Northwestern Üniversitesi Feinberg Tıp Okulu Şikago, Illinois, ABD Mekanik ventilasyon: Amac
Akciğerleri Koruyucu Mekanik Ventilasyon Stratejileri Gökhan M. Mutlu Göğüs Hastalıkları ve Yoğun Bakım Bölümü Northwestern Üniversitesi Feinberg Tıp Okulu Şikago, Illinois, ABD Mekanik ventilasyon: Amac
Tarihçe, CPAP Cihazının Teknik Özellikleri ve Aksesuarları. Dr. Hikmet Fırat SB Dışkapı Y.B Eğitim & Araştırma Hastanesi Uyku Bozuklukları Merkezi
 Uykuda Solunum Bozukluklarında Pozitif Havayolu Basınç (PAP) Tedavisi Tarihçe, CPAP Cihazının Teknik Özellikleri ve Aksesuarları Dr. Hikmet Fırat SB Dışkapı Y.B Eğitim & Araştırma Hastanesi Uyku Bozuklukları
Uykuda Solunum Bozukluklarında Pozitif Havayolu Basınç (PAP) Tedavisi Tarihçe, CPAP Cihazının Teknik Özellikleri ve Aksesuarları Dr. Hikmet Fırat SB Dışkapı Y.B Eğitim & Araştırma Hastanesi Uyku Bozuklukları
Akut Astım Atağında Noninvaziv Mekanik Ventilasyon
 BÖLÜM 17 Akut Astım Atağında Noninvaziv Mekanik Ventilasyon 131 Akut Astım Atağında Noninvaziv Mekanik Ventilasyon Filiz Koşar, Celal Satıcı SBÜ Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve
BÖLÜM 17 Akut Astım Atağında Noninvaziv Mekanik Ventilasyon 131 Akut Astım Atağında Noninvaziv Mekanik Ventilasyon Filiz Koşar, Celal Satıcı SBÜ Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve
ÇOCUKLARDA UZUN DÖNEM MEKANİK VENTİLASYON. Doç Dr Demet Demirkol İstanbul Tıp Fakültesi, Çocuk Sağlığı ve Hastalıkları AD Yoğun Bakım BD
 ÇOCUKLARDA UZUN DÖNEM MEKANİK VENTİLASYON Doç Dr Demet Demirkol İstanbul Tıp Fakültesi, Çocuk Sağlığı ve Hastalıkları AD Yoğun Bakım BD Teknoloji Bağımlı Çocuk Teknoloji Değerlendirme Ofisi Tanımlaması
ÇOCUKLARDA UZUN DÖNEM MEKANİK VENTİLASYON Doç Dr Demet Demirkol İstanbul Tıp Fakültesi, Çocuk Sağlığı ve Hastalıkları AD Yoğun Bakım BD Teknoloji Bağımlı Çocuk Teknoloji Değerlendirme Ofisi Tanımlaması
