KOAH TORAKS DERNEĞĠ TANI VE TEDAVĠ REHBERĠ
|
|
|
- Çağatay Güler
- 10 yıl önce
- İzleme sayısı:
Transkript
1 KOAH TORAKS DERNEĞĠ TANI VE TEDAVĠ REHBERĠ SunuĢ Günümüzde Kronik Obstrüktif Akciğer Hastalığı (KOAH), tüm dünya ülkelerinde önemli bir sağlık sorunu haline gelmiştir. Dünya üzerindeki 600 milyon KOAH'lı hastanın her yıl 2.5 milyonu ölmekte ve bu rakamın önümüzdeki yıllarda daha da artması beklenmektedir. Uzun süre sigara içiminin ve/veya çevresel/mesleki kökenli gaz ve partiküllerin kronik inhalasyonunun yol açtığı hastalık, akciğer fonksiyonlarında %50'ye ulaşan kayıplar gelişinceye kadar ciddi hiçbir belirti vermemektedir. Bu durum, mevcut hastaların sadece %25'inin sağlık kuruluşlarınca bilinmesine yol açmaktadır. Hekimlerin, hastalığın erken tanısı ve etkin tedavisi konusunda yeterli duyarlılığa sahip olmamaları ve KOAH'lı hastaların düşük sosyokültürel koşullardaki yaşlı ve yoksul hastalar oluşu, hastalığın uzun süredir ihmal edilmesine yol açmıştır. Mevcut sınırlı verilerle, Türkiye'de milyon KOAH'lı hastanın bulunduğu tahmin edilmektedir. Sağlık Bakanlığının 1997 verilerine göre bu hastaların her yıl 127 bini hastanelere yatırılmakta ve 1460'ı hastanelerde ölmektedir. Ülkemizde sigara içme alıskanlıklarının giderek yaygınlaşması, KOAH tanısının temelini oluşturan spirometrik testlerin sağlık kuruluşlarımızda yok denecek kadar az kullanılması, hastalığın tanı ve tedavisi konusunda gözlenen ciddi yetersizlikler, KOAH'ın Türkiye açısından da ciddi bir halk sağlığı sorunu olduğunu düşündürmektedir. Son yıllarda KOAH'ın tanı ve tedavisi konusunda birçok ulusal ve uluslararası tanı-tedavi rehberi yayımlanmıştır. Bunların tümünde temel hedef, hastalığın erken dönemde tanısı ve etkin bir şekilde tedavi edilmesidir. Erken tanı ile hastaların sigarayı bırakmaları ve zararlı mesleki ortamdan uzaklaşmaları sağlanabilir ve böylece hastalığın ilerlemesi durdurulabilir. Etkin bir tedaviyle de hastaların semptomları, hastalığın alevlenme sıklığı azaltılabilir ve yaşam kalitesi yükseltilebilir. Toraks Derneği KOAH Çalışma Grubu, KOAH'lı hastaların izlenmesini üstlenen hekimlere bilimsel kanıtlara dayalı bir KOAH tanı-tedavi rehberi sunmaktadır. Değişik kentlerde, birinci, ikinci ve üçüncü basamak hekimleriyle tartışılan ve onların önerileriyle biçimlendirilen bu rehber, ülkemizde KOAH tanı ve tedavisinde karşılaşılan sorunların düzeltilmesine katkıda bulunmayı hedeflemektedir. Toraks Derneği KOAH Çalışma Grubu Tanım Kronik Obstrüktif Akciğer Hastalığı (KOAH): Kronik bronşit ve amfizeme bağlı, genellikle geridönüşsüz (irreversibl) hava akımı obstrüksiyonu (kısıtlanması) ile
2 karakterize bir hastalık durumudur. Hava akımı obstrüksiyonu çoğu olguda ilerleyicidir ve bronş hiperreaktivitesi ile birlikte bulunabilir. KOAH ın temel özelliği olan kronik hava akımı obstrüksiyonu akciğerlerde (hava yolları ve parenkimde) bulunan inflamasyonla yakından ilişkilidir. Kronik bronşit: Akciğer tüberkülozu, bronşektazi, akciğer apsesi gibi başka bir hastalığa bağlanamayan, birbirini izleyen en az iki yıl boyunca her yıl en az üç ay devam eden öksürük ve balgam çıkarmadır. Amfizem: Terminal bronşiyollerin distalindeki hava yollarının, belirgin fibrozisin eşlik etmediği duvar hasarı ile birlikte anormal ve kalıcı genişlemesidir. Kronik bronşit ve amfizemli hastalarda kronik hava akımı obstrüksiyonu gelişmediği sürece KOAH varlığından söz edilemez. KOAH ta kronik hava akımı obstrüksiyonunun nedeni, akciğerlerde gelişen inflamasyonun yol açtığı parenkim harabiyeti (amfizem) ve/veya küçük hava yollarındaki daralma ve peribronşiyal fibrozistir (küçük hava yolu hastalığı). KOAH lı hastalarda amfizem ve küçük hava yolu hastalığı genellikle bir arada bulunur. Ayırıcı Tanı KOAH'ın ayırıcı tanısında hava yolu obstrüksiyonu ile seyreden hastalıklar yer alır. Bazı KOAH olgularında obstrüksiyonun geridönüşlü bölümünün belirgin olması ve bazı yaşlı astım hastalarında, geridönüşsüz hava akımı obstrüksiyonu bulunması, bu iki hastalığın birbirinden ayırt edilmesini güçleştirebilir.
3 Bazı klinik ve fonksiyonel özellikler bu iki hastalığın ayırt edilmesine yardımcıdır. Sigara içme öyküsü, radyolojik amfizem, difüzyon kapasitesinde düşüklük ve kronik hipoksemi KOAH tanısını desteklerken, atopi ve reversibilite bulunması astım tanısı lehine bulgulardır (Tablo 1). Kronik bronşit, amfizem ve astım ile hava akımı obstrüksiyonu arasındaki ilişki Venn şeması ile gösterilmiştir (Şekil 1). Hava yollarındaki obstrüksiyonun tamamen geridönüşlü olduğu astım hastaları (altgrup 9) KOAH'ı kabul edilmez. Obstrüksiyonun geridönüşsüz olduğu astım hastalarını, hava yollarında hiperreaktivite ile birlikte kısmen geridönüşlü obstrüksiyon bulunan kronik bronşit ve amfizem hastalarından ayırt etmek güçtür (altgrup 6, 7 ve 8). Hava yolu obstrüksiyonuna sahip kronik bronşit ve amfizem genellikle birlikte bulunur (altgrup 5) ve bazı olgularda bu iki hastalığa astım da eşlik eder (altgrup 8). Sigara dumanı gibi kronik irritanlara maruz kalan astımlılarda (altgrup 6), kronik bronşitin özelliği olarak bilinen kronik prodüktif öksürük gelişebilir. Hava yollarında obstrüksiyon bulunmayan kronik bronşit ve/veya amfizem hastaları (altgrup 1, 2 ve 11) KOAH'lı olarak değerlendirilmez. Bronşektazi, kistik fibrozis veya obliteratif bronşiyolit gibi özgül etyoloji ve patolojiye sahip hastalıklara bağlı hava yolu obstrüksiyonu bulunan olgular da (altgrup 10) KOAH tanımı dışında kalmaktadır. Benzer şekilde, bisinozis, hipogamaglobülinemi, lenfanjiyoleiomiyomatozis gibi bazı interstisiyel akciğer hastalıkları da kronik hava akımı obstrüksiyonuna neden olabilirler, ancak KOAH kapsamına alınmazlar. Şekil 1. Kronik bronşit, amfizem ve astım hastalarına ait altgrupları gösteren oransız Venn şeması. (3 no.lu kaynaktan alınmıştır). Mortalite KOAH tüm dünya ülkelerinde giderek artan önemli bir morbidite ve mortalite nedenidir. KOAH ve diğer hava yolu hastalıkları ile ilgili mortalite hızları, ülkeler arasında büyük farklılıklar göstermektedir. Bunun, maruz kalınan risk faktörlerindeki farklılıklar, ölüm kayıtları ve kodlamalardaki ülkeler arası yöntem farklılıklarından kaynaklandığı düşünülmektedir. KOAH, ABD`de ölüm nedenleri arasında 4. sırayı alırken, Avrupa ülkelerinde astım ve pnömoni ile birlikte 3. ölüm nedenidir. Dünya Sağlık Örgütü (DSÖ)
4 verilerine göre (1998), tüm dünyada 600 milyon KOAH`lı hasta bulunmaktadır ve her yıl KOAH nedeniyle 2.3 milyon kişi ölmektedir. KOAH, 1990`da tüm dünyada en sık görülen 6. ölüm nedeniyken, 2020`de 3. sıraya yükselmesi beklenmektedir. DSÖ verilerine göre KOAH`ta mortalite hızı erkeklerde binde 4.55, kadınlarda binde 4.19`dur. Ülkemizde kesin rakamlar tam bilinmemekle beraber, astım ile birlikte KOAH mortalite oranı Sağlık Bakanlığı verilerine göre 1997`de 2.3/ olarak saptanmıştır. Yine aynı yıl içinde yataklı tedavi kurumlarına yatırılan hastaların 127 bininde kronik bronşit, amfizem ve astım tanısı bulunmaktadır ve bu hastalıklar, seçilmiş 150 hastalıktan ölüm nedenleri arasında 11. sırada yer almaktadır. Ancak, bu rakamlar ülkemizde KOAH`a bağlı mortalite oranlarını yansıtmaktan çok uzaktır. Bir toplumda KOAH ile ilgili epidemiyolojik veriler bu toplumdaki sigara içme alışkanlığının yaygınlığı ve yaşlı nüfusun oranı ile yakından ilişkilidir. Sigara içme alışkanlığının artmasına paralel olarak KOAH tüm dünyada yaygınlaşan bir salgın haline gelmektedir. Morbidite ve Prevalans KOAH`ta, semptomlar ile hava akımı obstrüksiyonunun şiddeti arasındaki ilişki zayıftır. Bu durum, hastaların büyük bir kısmında tanıyı güçleştirmektedir. Yapılan çalışmalar, KOAH hastalarının sadece %25`inin bir sağlık kuruluşunca bilindiğini göstermektedir. Bu nedenle, KOAH prevalansı konusundaki bilgiler yetersizdir. ABD`de 1996`da 16 milyon KOAH`lı hastanın bulunduğu bildirilmiştir. Ancak, gerçek sayının milyon civarında olduğu tahmin edilmektedir. DSÖ verilerine göre hastalık prevalansı, tüm dünyada erkeklerde binde 9.34, kadınlarda binde 7.3`tür. Ülkemizde Sağlık Bakanlığı verilerine göre tüm hastanelere KOAH ve astım tanısıyla yatırılan hasta oranı, 1997`de 203/ `dir. 1976`da Etimesgut bölgesinde yapılan bir çalışmada, 40 yaş üstü erişkinlerde KOAH prevalansının %13.6 (erkeklerde %20.1, kadınlarda %8.2) olduğu bildirilmiştir. Elimizdeki veriler ülkemizde milyon KOAH hastası bulunduğunu düşündürmektedir. Türkiye`de KOAH gelişiminde sigara içimine ek olarak tezek kullanımı, keten-kenevir işçiliği, odun sobası kullanımı ve asbeste maruz kalmanın rolü konusunda çalışmalar sürmektedir. ABD`de tanı konan hasta prevalansının yetişkin erkeklerde %4-6, kadınlarda ise %1-3 olduğu bildirilmiştir. Altmış beş-74 yaş grubundaki erişkinlerde ise, erkeklerin %13.6, kadınların %11.8`inde KOAH saptanmıştır. Hastalık erkekler arasında yaygındır ve yaşla artmaktadır. Bu cinsiyet farklılığı, erkeklerin daha çok sigara içmesi ve meslek nedeniyle toksik maddelerle daha çok karşılaşması ile açıklanmaktadır. Sigara içme alışkanlıklarının kadınlarda giderek yaygınlaşması ile bu farkın yakın gelecekte ortadan kalkacağı düşünülmektedir. KOAH, neden olduğu tıbbi harcamalar ve işgücü kaybı nedeniyle tüm ülkelerde ciddi boyutlarda ekonomik ve sosyal yük oluşturmaktadır. ABD`de KOAH`a ikincil doğrudan ve dolaylı maliyetin 1993 yılında 23.9 milyar $ olduğu, oysa bu değerin astımda 12.6 milyar $, pnömonide 7.8 milyar $ ve tüberkülozda 1.1 milyar $ olduğu bildirilmiştir.
5 Risk Faktörleri KOAH gelişiminde en önemli risk faktörleri sigara kullanma, meslek nedenli maruz kalma ve a-1 antitripsin (AAT) eksikliğidir. Bunlara ek olarak bazı risk faktörlerinin de KOAH gelişiminde rol oynayabileceği düşünülmektedir. KOAH gelişiminde rol oynadığı kesinleşmiş ve olası risk faktörleri Tablo 2`de görülmektedir. Günümüzde, KOAH`ın, bireysel genetik duyarlılık ile olumsuz çevre faktörlerinin karşılıklı etkileşimi sonucu geliştiğine inanılmaktadır. Tablo 2. KOAH'ta risk faktörleri Çevre faktörleri Sigara içimi Aktif sigara içimi Pasif sigara içimi Annenin sigara içimi Mesleki Hava Dış İç Sosyoekonomik Diyetle ilgili faktörler Yüksek tuzlu diyet Diyette antioksidan vitaminlerin azlığı Diyette doymamış yağ asitlerinin azlığı Enfeksiyonlar Konakçı ile ilgili faktörler Alfa-1 antitripsin eksikliği Genetik faktörler Aile öyküsü Etnik faktörler karşılaşmalar Yaş kirliliği Hava yolu hiperreaktivitesi ortam Atopi ortam Düşük doğum ağırlığı faktörler/yoksulluk Semptomlar (aşırı mukus yapımı vb) Sigara KOAH gelişiminde en önemli risk faktörü sigara içiciliğidir. Gelişmiş ülkelerde, sigara veya diğer tütün ürünlerinin tümü KOAH gelişme riskinin %80-90`ından sorumludur. ABD`de 1980`lerde KOAH mortalitesinin yaklaşık olarak erkeklerde %85`inden, kadınlarda ise %70`inden sigara kullanmanın sorumlu olduğu bildirilmiştir. Sigara kullananların yaklaşık %50`sinde kronik bronşit gelişirken, %15-20`sinde KOAH gelişmektedir. Meslek Nedenli Maruz Kalma Meslek nedeniyle toz, duman ve gazlara maruz kalmanın, KOAH gelişiminde önemli rolü vardır. KOAH riski yüksek olan meslekler arasında maden işçiliği (silika, kadmiyum ve kömür gibi), metal işçiliği, ulaşım sektörü ve odun/kağıt üretiminde çalışma, çimento, tahıl ve tekstil işçiliği gelmektedir. Meslek nedenli maruz kalma sonucu yıllık FEV 1`de azalmanın hızlanması, KOAH prevalansı ve mortalitesini artırmaktadır. Meslekleri nedeniyle zararlı maddeler soluyan kişiler ayrıca sigara da içiyorlarsa, KOAH gelişme riski daha da artmaktadır.
6 a-1 Antitripsin Eksikliği a-1 antitripsin (AAT), KOAH`a yol açtığı bilinen tek genetik anormalliktir. ABD`de KOAH olgularının %1`inden daha küçük bir bölümünde neden AAT eksikliğidir. AAT, proteolitik enzimlerin majör inhibitörü olup, alt solunum yollarında kuvvetli bir doku yıkıcı proteaz olan nötrofil elastazın akciğer dokusunda yaratacağı yıkımı önler. Bu koruyucu mekanizma çalışmadığında, alveol duvarları hasarlanır ve amfizem oluşur. Glikoprotein yapısında olan AAT, kromozom 14 üzerindeki bir tek gen tarafından kodlanır. AAT geni son derece pleomorfik olup, bu gendeki çeşitli mutasyonlar ile hastalık oluşur. Genin bilinen 75 allelinden 20`sinin bozukluğunda bu hastalık görülür. Avrupa kökenli insanların %90`ında normal serum AAT düzeyleri ile birlikte normal M allelleri vardır. Bunların fenotipi Pi MM olarak adlandırılır. İleri derecede AAT eksikliği bulunan hastaların %95`inden çoğu, Z allelini homozigot olarak taşır. Pi ZZ fenotipine sahip olanların serumlarındaki AAT düzeyi normalin %16`sı kadardır. Amfizem riski en çok bu ZZ homozigotlardadır. AAT eksikliği bulunan Pi SS fenotipindeki serum AAT düzeyleri ise normalin %52`si kadardır. Pi SZ heterozigotlarında bu enzimin serumdaki düzeyinin normalin %35`i olduğu bilinmektedir. Pi SS homozigotlarında amfizem riski yokken, Pi SZ heterozigotlarında orta derecede risk bulunur. Ağır AAT eksikliği, amfizem ile birlikte sıklıkla bronşite, nadiren de bronşektaziye yol açar. Sigara içimi, hastalığın ortaya çıkışını hızlandırır. Gelişen amfizem panasiner özellikte olup genellikle akciğer tabanlarından başlar. AAT eksikliği tanısı AAT düzeyinin ölçülmesi ile konulur ve Pi tiplendirmesiyle doğrulanır. Bu testlerin yapılmasını gerektiren durumlar Tablo 3`te gösterilmiştir. Tablo 3. AAT eksikliğinin araştırılmasını gerektiren durumlar Sigara içmeyen bir kişide KOAH varlığı Risk faktörü olmaksızın bronşektazi varlığı KOAH`ın 50 yaşından önce gelişmiş olması Bazal amfizem varlığı Özellikle 50 yaş altında tedaviye yanıt vermeyen astım Ailede AAT eksikliği ya da 50 yaşından önce gelişmiş KOAH varlığı Risk faktörü bulunmaksızın siroz varlığı Pasif Sigara İçiciliği Pasif sigara içiciliği, sigara içmeyenlerin sigara içilen bir ortamda sigara dumanına maruz kalmaları olarak tanımlanır. Annebabası sigara içen çocuklarda solunum sistemi semptomları ve solunum hastalıklarının prevalansı sigara dumanına maruz kalmayan çocuklardakinden daha fazladır ve yine akciğer fonksiyonlarında az da olsa ölçülebilir değişiklikler vardır. Bu değişikliklerle daha sonraki yıllarda KOAH gelişmesi arasında ilişki olup olmadığı bilinmemektedir. Ancak, bu değişiklikler erişkin yaşlarda bronş hiperreaktivitesine ve akciğer fonksiyonlarının normalden düşük olmasına yol açabilir.
7 Hava Kirliliği Kentlerde yüksek düzeydeki hava kirliliğinin akciğer ve kalp hastalarını olumsuz etkilediği gösterilmiştir. Hava kirliliğinin rolü sigaraya göre oldukça azdır. Evlerde ısınma ve yemek pişirme amacıyla kullanılan çeşitli bitkisel ve hayvansal yakıtlar (biomass), karbonmonoksit ve irritan özellikteki NO kaynakları olup, havalandırmanın yetersiz olduğu durumlarda iç ortam kirliliğine yol açarak KOAH gelişmesinde rol oynayabilir. Bu yakıtlardan çevreye yayılan azot dioksit, kükürt dioksit ve karbon monoksit başta olmak üzere pek çok gazın ya da partiküllerin akciğerlere önemli zararları vardır. Bu yakacakların dumanıyla solunum sistemi semptomlarının bağıntılı olduğunun belirlenmesine karşın, akciğer fonksiyonlarında değişiklik saptanmamıştır. Bronş Hiperreaktivitesi Bronşlardaki özgül olmayan hiperreaktivitenin KOAH gelişmesinde risk faktörü olabileceği ilk kez Dutch hipotezi ile ortaya atılmıştır. Buna göre kronik hava yolu obstrüksiyonunun temelinde astmatik bünye (atopik hastalık, hava yolunda hiperreaktivite ve eozinofiliye yatkınlık) bulunmakta, dış kaynaklı bir faktör, örneğin sigara içiminin etkisiyle de kronik hava yolu obstrüksiyonu ortaya çıkmaktadır. Ancak, daha sonra yapılan çalışmalarla, atopinin özellikleriyle KOAH arasındaki ilişki konusunda çelişkili sonuçlar bildirilmiştir. Bronş hiperreaktivitesinin sigara içenlerde yıllık FEV 1 azalma hızını arttırdığına dair veriler son yıllarda giderek artmaktadır. Cinsiyet ve Sosyoekonomik Durum Solunum sistemi ile ilgili semptomların erkeklerdeki prevalansı, sigaraya ait düzeltmelerden sonra bile kadınlardakinden daha yüksek bulunmuştur. Bunun nedeni tam olarak bilinmemektedir. Düşük sosyoekonomik koşullarda yaşayanlarda akciğer fonksiyonları daha düşük bulunmakta, hastalığın morbidite ve mortalitesi artmaktadır. Bu artış bedenen çalışanlarda, büro memurlarına oranla daha fazladır. KOAH homozigot AAT eksikliği olmaksızın, bazı ailelerde daha fazla görülmektedir. Doğal Seyir ve Prognoz KOAH morbidite ve mortalitesinin en önemli belirleyicisi FEV 1`deki azalmadır. Bu nedenle KOAH seyri, yıllık FEV 1 azalması ile değerlendirilir. Sigara içmeyen sağlıklı kişilerde FEV 1 değeri, yaklaşık 35 yaşından sonra her yıl ml kadar azalır (Şekil 2a). Bu azalma sigaranın zararlı etkilerine duyarlı kişilerde günlük sigara tüketimine paralel olarak daha hızlı olup, yılda 150 ml` ye kadar ulaşabilmektedir. Duyarlı sigara içenler olarak adlandırılan bu kişileri belirleyecek herhangi bir laboratuvar testi yoktur. Sadece kalıtsal AAT eksikliği laboratuvar testi ile saptanabilir. Ailede KOAH öyküsü, çocuklukta geçirilen solunum sistemi infeksiyonları, pasif sigara içiciliği ve bronş hiperreaktivitesi bireysel duyarlılığa yol açabilir. Şekil 2a`da görüldüğü gibi, sigaranın bırakılması FEV 1`deki azalma hızını yavaşlatır ve FEV 1 azalma hızı, hiç sigara içmemiş aynı
8 yaştaki kişilerdeki değerlere ulaşır. Bu nedenle sigaranın bırakılması hangi yaşta olursa olsun, prognozu olumlu yönde etkilemektedir. Hava yolu obstrüksiyonunun reversibilite özelliği taşıması, prognoz açısından olumlu bir faktördür. Ağır hava yolu obstrüksiyonu varsa ve hiperkapni ile birlikte ise, prognoz kötüdür. Prognoz, özellikle FEV 1 değeri beklenenin %50`si olan hastalarda kötüdür. FEV 1 değeri 1 litrenin altında olanlarda solunumsal sakatlık gelişir ve oluşan ciddi dispne nedeniyle günlük etkinlikler sürdürülemez. Bu hastalarda 1 yıl içinde mortalite yaklaşık %50`dir. Ağır hava yolu obstrüksiyonuna rağmen bazı hastaların daha uzun süre, hatta 15 yıl yaşayabildikleri saptanmıştır. Bunun olası nedeni, KOAH`ta ölümlerin genellikle akut solunum yetmezliği, pnömoni, pnömotoraks, kardiyak aritmi veya akciğer embolisi gibi komplikasyonlar sonucu olmasıdır. KOAH`ta yaşam süresini kısaltan faktörler Tablo 4`te görülmektedir. Tablo 4. KOAH`ta yaģam süresini kısaltan faktörler İleri yaş Sigara içmeye devam edilmesi FEV 1`in <%50 olması FEV 1`deki azalmanın hızlı olması Bronkodilatöre yanıtsızlık Tedavi edilemeyen ileri dereceli hipoksemi Kor pulmonale Şekil 2a. FEV 1, yaş ve sigara ilişkisi. Sigara içmeyenlerin FEV1 değeri yaş ilerledikçe ortalama her yıl 30 ml kadar azalır. Günde 30 adet sigara içenlerde bu azalma biraz daha hızlıdır ve bu kişilerin 40 yaş dolaylarında FEV1 değerleri ortalamadan biraz daha düşüktür. Sigara içenlerin sigaraya duyarlı küçük bir bölümünde (yaklaşık %15) FEV1 azalması daha hızlı olup, yılda 150 ml kadardır. Bu kişiler 65 yaşına geldiklerinde FEV1 değerleri 0.8 litreye kadar düşer. Bu düşük FEV1 değeri, günlük yaşam etkinlikleri sırasında nefes darlığı gelişmesi demektir (solunumsal sakatlık). Bu
9 kişiler 50 yaş dolayında sigarayı bırakırlarsa, o ana kadar kaybettikleri akciğer fonksiyonunu tekrar elde edemez veya pek az elde ederler. Ancak, FEV1 değerlerindeki azalmanın hızı, o andan itibaren, sigara içmemiş kişilerdeki hıza yaklaşmaya başlar. Böylece günlük yaşam etkinlikleri sırasında nefes darlığı gelişmesi, 70`li yaşların ortalarına kadar ertelenir. (21 no.lu kaynaktan alınmıştır) Patoloji KOAH ile ilgili patolojik değişiklikler, büyük hava yollarında, küçük hava yollarında ve akciğer parenkiminde görülür. Buna ek olarak, ağır KOAH`ta pulmoner dolaşım, sağ ventrikül, diyafragma ve diğer solunum kasları da etkilenmektedir. Büyük hava yolları: Kronik bronşitin temel özelliği olan aşırı mukus salgılanması, büyük hava yollarından kaynaklanmaktadır. Sigara dumanı ve diğer irritanlara kronik olarak maruz kalma, submukozal bez kütlesinde (bez hücrelerinin sayı ve büyüklüğünde) ve yüzey epitelindeki mukus salgılayan hücrelerin (goblet hücreleri) sayısında artışa yol açmaktadır. Buna ek olarak, epitel hücrelerinde atrofi, yerel skuamöz metaplazi, siliyer hücrelerin sayısında ve ortalama siliyer uzunlukta azalma görülür. Son yapılan çalışmalarda, hava yolu epiteli ve submukozal bezlerde T lenfosit ve nötrofillerin, submukozada ise T lenfosit ve makrofajların egemen olduğu bir inflamasyon bulunduğu bildirilmiştir. Bu çalışmalarda, CD8+ T lenfositlerin egemen T lenfosit altgrubu olarak inflamasyonda rol oynadığı, hava yolu inflamasyonu ile hava yolu obstrüksiyonu arasında yakın bir ilişki bulunduğu gösterilmiştir. İnflamasyon, hava yolu duvarında kalınlaşmaya ve lümende ilerleyici daralmaya yol açabilmektedir. Küçük hava yolları: Çapı 2 mm`den küçük bronş ve bronşiyollerden oluşan periferik hava yollarında, muköz tıkaçlar, goblet hücre metaplazisi, hava yolu duvarında inflamasyon, peribronşiyal fibrozis, düz kas hipertrofisi ile iç çapı 400 mikrondan küçük hava yollarında artış görülür. Bu değişiklikler, hava yolu duvarında kalınlaşmaya neden olarak lümende daralmaya yol açmakta ve hava yolu obstrüksiyonu gelişimine katkıda bulunmaktadır. Hava yolu duvarındaki inflamasyon, çevresindeki alveollerin duvarında hasara neden olarak, alveoler tutunmada azalmaya ve hava yolunda bükülme/deformasyona yol açmaktadır. Normalde bronşiyollerin temel sekretuar hücresi olan Clara hücreleri, sigara içenlerde azalmakta ve goblet hücrelerinin sayısı artmaktadır (muköz metaplazi). Bu durum, küçük hava yollarında mukus birikimine, antiproteaz savunmanın kaybına ve sonuçta bu hava yollarının stabilitesinin bozulmasına yol açar. Akciğer parenkimi: KOAH`ta akciğer parenkiminde gözlenen temel değişiklik amfizemdir. Amfizem, terminal bronşiyol distalindeki hava boşluklarında, belirgin fibrozis olmaksızın, duvar hasarı ile birlikte anormal ve kalıcı genişleme olarak tanımlanır. Asinüs içinde etkiledikleri bölgeye göre iki farklı amfizem şekli tanımlanmıştır. Sentriasiner (sentrilobüler) amfizemde, asinüsün merkezi kısmı etkilenmiştir ve esas olarak respiratuar bronşiyollerde yerel yıkım gözlenmektedir. Buna karşılık, panasiner (panlobüler) amfizemde terminal bronşiyol distalindeki tüm hava boşlukları etkilenmiştir. AAT eksikliğinde gözlenen erken
10 amfizem, panlobüler tiptedir ve sigara içenlerde görülen sentrilobüler amfizemden farklı olarak genellikle alt loblarda görülür. Özel bir amfizem şekli olan büller ise, çapı 1 cm`den büyük, yerel genişleme gösteren subplevral amfizem alanlarıdır. Diğer değişiklikler: KOAH`ta alveoler hipoksi gelişimi ile pulmoner arteriollerin medial düz kasları, normalde kas içermeyen distaldeki damarlara doğru yayılır ve intimada kalınlaşma görülür. Bu değişikliklere ek olarak, amfizem nedeniyle pulmoner damar yatağında kayıp gelişir. Oluşan pulmoner hipertansiyon, sağ ventrikülde dilatasyon ve hipertrofi gelişimine (kor pulmonale) yol açabilir. Bazı olgularda diyafragma atrofisi de görülebilir. Patogenez Sigara dumanı ve solunum yolu ile alınan diğer irritan maddeler, hava yollarında ve akciğer parenkiminde inflamatuar bir yanıt gelişimine yol açabilmektedir. Bu inflamasyon, akciğerlerin koruyucu/tamir mekanizmaları ile ortadan kaldırılamazsa, doku hasarına neden olabilmektedir. Sonuçta, mukus hipersekresyonu, hava yolu daralması ve fibrozis, parenkim harabiyeti (amfizem) ve damarsal değişiklikler oluşmaktadır. Bu patolojik değişiklikler KOAH`a özgü kronik hava akımı obstrüksiyonu ve di er fizyolojik anormalliklere neden olmaktadır (Şekil 2b). KOAH`taki inflamasyonun mekanizmaları henüz çok iyi bilinmemektedir. İnflamasyona katılan değişik hücreler (makrofajlar, T lenfositler, özellikle CD8+ T lenfositler, nötrofiller) ve bunlardan salınan değişik mediyatörler (proteazlar, oksidanlar ve toksit peptidler) akciğerlerde hasar gelişimine neden olmaktadır. Zararlı toz ve partiküllerin (özellikle sigara dumanı) inhalasyonu, hava yolu epitel hücrelerini ve makrofajları uyarmaktadır. Bu durum, büyük olasılıkla, aktive makrofajlardan ve olasılıkla epiteloid hücrelerden ve CD8+ T lenfositlerden hava yollarına nötrofil kemotaksik faktörler salınmasına yol açmaktadır. KOAH`lı hastaların bronkoalveoler lavajlarında makrofaj sayısı 5-10 kat artmış
11 bulunmaktadır. Daha da ötesi, alveol duvarında bulunan makrofaj ve T lenfosit sayısı, parenkim hasarının boyutları ile yakından ilişkilidir. Makrofajların, gerek nötrofil kemotaksik faktörler, gerekse proteolitik enzimler (matriks metalloproteinazlar) üreterek, KOAH`taki inflamatuar süreci yönlendirdiği düşünülmektedir. IL-8, nötrofiller için seçici kemoatraktan özellikte bir kemokindir ve KOAH`lı hastaların indüklenmiş balgamlarında yüksek konsantrasyonlarda saptanmaktadır. IL-8, makrofaj, nötrofil ve hava yolu epitel hücrelerinden salınabilir. KOAH`lı hastaların balgamlarında yüksek konsantrasyonlarda bulunan TNF-a`nın, IL-8 yapımını artırdığı düşünülmektedir. Hava yollarındaki nötrofiller için diğer güçlü kemoatraktan özellikteki sitokin LTB 4 olup, balgamda yüksek düzeylerde saptanmaktadır. AAT eksikliği bulunan hastalardaki alveoler makrofajların büyük miktarlarda LTB 4 ürettikleri bilinmektedir. Kemotaksik faktörlerce hava yollarına çekilen nötrofiller, nötrofil elastaz ve diğer proteazlar sekrete ederek hem parenkim harabiyetine katkıda bulunmakta, hem de mukus hipersekresyonuna neden olmaktadır. T lenfositlerin inflamatuar sürece katkıları ise çok iyi bilinmemektedir. KOAH`ta gelişen akciğer inflamasyonu proteaz-antiproteaz ve oksidan-antioksidan dengesini bozarak hava yollarında ve akciğer parenkiminde hasar gelişimine neden olmaktadır. Fizyopatoloji KOAH`ta saptanan temel fizyopatolojik değişiklik, ekspiratuar hava akımı obstrüksiyonudur. Bu sonuçtan sorumlu iki temel patofizyolojik süreç bulunmaktadır. Bunlardan ilki, proteolitik akciğer parenkim hasarıdır. Bu hasar, amfizem gelişimine ve akciğer esnekliğinde kayba neden olmaktadır. Akciğerlerin elastik geri çekilme (recoil) özelliğindeki kayıp, alveollerin hava yollarına uyguladıkları ışınsal çekişte azalmaya ve hava yollarının daralmasına yol açmaktadır. Bu durum, hava yollarının ekspirasyonda erkenden kapanmasına ve akciğerde hava hapsine (statik hiperinflasyon) yol açar. İkinci süreç ise küçük hava yolu hastalığıdır. Küçük hava yollarındaki inflamasyon ve peribronşiyal fibrozis, bu hava yollarının daralmasına yol açmaktadır. Küçük hava yolu hastalığı ve amfizem, hem hava yolu direncinde artmaya, hem de maksimum ekspiratuar hava akım hızında azalmaya neden olur. Ancak, KOAH`ta kronik hava yolu obstrüksiyonu gelişmesinde hangi mekanizmanın egemen rol oynadığı bilinmemektedir. KOAH`ın temel özelliği olan kronik hava yolu obstrüksiyonu, ekspiratuar akım hızında azalmaya, ventilasyon dağılımı ve gaz değişiminde bozulmaya ve akciğerlerde aşırı havalanmaya neden olur. Ekspiratuar akım hızındaki azalma üç farklı mekanizmayla gelişmektedir. Bunlar akciğerin elastik geri çekilme özelliğindeki kayıp (amfizem), hava yolu direncinde artma (küçük hava yolu hastalığı) ve hava yollarının kollabe olma eğilimindeki artıştır. KOAH`ta hava akımını etkileyen patolojik değişikliklerin çoğu akciğerde düzenli bir dağılım göstermez. Kronik bronşitte hava yolu darlığının yeri düzensiz bir dağılım gösterirken, amfizematöz lezyonların şiddeti de bölgelere göre farklılık gösterir. Bu durum ventilasyonun tüm akciğerde benzer bir dağılım göstermemesine ve bazı akciğer bölgelerinin diğerlerine göre daha az ventile olmasına yol açar. Daha şiddetli etkilenen bölgeler, belirli bir soluk süresinde yeterince boşalamadıklarından bu bölgelerde hava tutulması (dinamik hiperinflasyon) görülür ve yine bu bölgelerde ekspirasyon sonu pozitif basınç (intrensek PEEP) gelişir. Nitekim, KOAH`ın tüm aşamalarında gaz değişimini bozan ve arteriyel hipoksemi gelişimine yol açan temel mekanizma ventilasyon/perfüzyon dengesizliğidir.
12 Kronik hava yolu obstrüksiyonunun en önemli sonuçlarından biri, akciğerlerde aşırı hava birikimidir. Bu durum, RV, FRC ve bazen de TLC`de artışa neden olur. Akciğerin aşırı havalanması, inspiratuar kasların istirahatteki uzunluğunu kısaltır ve sonuçta bu kasların kontraksiyonda oluşturacakları kuvvetin azalmasına yol açar. Semptomlar KOAH`lı hastaların başlıca yakınmaları, öksürük, balgam çıkarma, nefes darlığı ve hışırtılı solunumdur (wheezing). Hastalığın erken dönemlerinde hastaların çoğunda hiçbir semptom bulunmaz. KOAH`ta semptomların şiddeti ile akciğer fonksiyonları arasında zayıf bir ilişki vardır. Hastalar genellikle, FEV 1 değerleri beklenenin %50`si olduğunda hafif egzersizlerde nefes darlığı hissetmeye başlar. Hekime başvurduklarında FEV 1 değeri genellikle 1.5 litrenin altındadır. Hastaları hekime getiren en önemli nedenlerden biri de hastalığın seyri sırasında görülen akut ataklardır. KOAH hastalarının çoğu semptomların ortaya çıkmasından önce en az 20 yıl boyunca günde bir paket sigara içen kişilerdir. Genellikle hekime ilk kez 50 yaş civarında başvururlar. Hastalarda sıklıkla sabahları daha da şiddetlenen ve çoğu zaman prodüktif, kronik bir öksürük bulunur. Öksürük şiddetinin fonksiyonel bozukluk ile ilişkisi yoktur. Balgam çıkarma başlangıçta sadece sabahları söz konusu iken, zamanla günün diğer saatlerinde de görülmeye başlar. Günlük miktarı ml kadardır. Sürekli, bol ve pürülan balgam bronşektaziyi düşündürmelidir. Normalde beyaz mukoid özellikte olan balgamın miktarının artması; renginin sarı veya yeşile dönmesi solunum yolu infeksiyonunun en güvenilir bulgusudur. İnfeksiyon ile seyreden akut ataklar öksürükte, balgam miktarı ve pürülansında artışa, hışırltılı solunum, nefes darlığı ve bazen de ateş gelişimine neden olmaktadır. KOAH`ta özellikle akut ataklarda kanlı balgam görülebilir. Bu durum, karsinom olasılığı gibi alternatif tanıları akla getirmelidir. Hastalarda başlangıçta ağır eforlarda, daha sonraları günlük aktivitelerde ortaya çıkan nefes darlığı vardır. Eforla ortaya çıkan bu nefes darlığı genellikle 50 yaş üzerinde belirginleşir. Bu sırada hastalarda orta şiddette veya ileri derecede hava akımı obstrüksiyonu ile uyumlu fonksiyon bozukluğu vardır. KOAH`ta hışırtılı solunum görülür. Hışırltılı solunum ve nefes darlığının varlığı yanlışlıkla astım tanısı konulmasına neden olabilir. Hastalık ilerledikçe akut ataklar sıklaşır. İleri aşamalarda hipokseminin sonucu olarak siyanoz gelişir. Hipokseminin daha da şiddetlenmesi ile birlikte hiperkapni de oluşur. Sabahları ortaya çıkan baş ağrısı hiperkapniyi düşündürmelidir. Hipoksemik ve hiperkapnik hastalarda sağ kalp yetmezliği ve ödem gelişmektedir. KOAH`ın ileri aşamalarında anoreksi ve kilo kaybı görülür. Kilo kaybı akciğer fonksiyonlarının daha da kötüleşmesine neden olduğu gibi, akciğer fonksiyonlarındaki kötüleşme de kilo kaybına yol açabilmektedir. Bazı hastalarda da obezite, nefes darlığı artışına neden olur. Gün boyu uyuklama ve gece aşırı horlama gibi uyku ile ilgili semptomlar özellikle obez hastalarda obstrüktif uyku apne sendromunu akla getirmelidir. Fizik Muayene Bulguları
13 KOAH`ta, semptomlarda olduğu gibi, fizik muayene bulgularının da hava yolu obstrüksiyonunun şiddeti ile ilişkisi zayıftır. Bu nedenle muayenede bulgu saptanamaması KOAH tanısını reddettirmemelidir. Erken dönemde göğüs muayenesinde ekspiryum uzunluğu saptanabilir ve zorlu ekspirasyonda hışırtılı solunum duyulabilir. Obstrüksiyon ilerledikçe istirahat solunumunda hışırtılı solunum alınabilir ve zorlu ekspirasyon zamanı uzar (>5 saniye). Aşırı havalanmaya bağlı olarak göğüs ön-arka çapı artar. Diyafragma hareketleri sınırlanır. Göğüs ekspansiyonunda azalma olur. Sonorite artar. Solunum sesleri azalır, ronküsler ve kaba raller duyulabilir. Kalp sesleri, çoğu zaman derinden duyulur. Terminal dönemde, KOAH hastaları öne eğik otururken kollarını dışa doğru açarak ve vücut ağırlığını avuçlarına yükleyerek nefes darlığını azaltacak pozisyon alırlar. Bu pozisyon boyun ve omuz bölgesindeki yardımcı solunum kaslarının daha etkin çalışmasını sağlar. Çoğu hasta dudaklarını büzerek ekspiryum yapar (büzük dudak solunumu). Alt interkostal aralıklarda paradoksal içe çekilme (Hoover belirtisi) görülebilir. Yardımcı solunum kaslarının (örneğin, sternokleidomastoid) solunuma katılması veya büzük dudak solunumunun varlığı, genellikle ileri derecede hava akımı obstrüksiyonunun varlığını gösterir. Bu dönemde hastalarda hipoksemi ve santral siyanoz görülebilir. Kor pulmonale gelişmesi ile periferik ödem, jügüler venöz dolgunluk, karaciğerde büyüme ve hassasiyet bulguları ortaya çıkar. Akut atakta klinik bulgular, hava yolu obstrüksiyonundaki ek artışa, KOAH`ın ağırlığına ve birlikte bulunabilecek diğer patolojilere bağlıdır. Atağın şiddeti taşipne, taşikardi, yardımcı solunum kaslarının kullanımı, siyanoz ve solunum kaslarının disfonksiyonu veya yorgunluk belirtileri (örneğin, göğüs kafesi hareketinde koordinasyon bozukluğu veya inspirasyon sırasında karın duvarının paradoksal hareketi) ile kabaca değerlendirilebilir. Hiperkapninin klinik bulguları güvenilir değildir. İleri dereceli hiperkapnide asteriksis (flapping tremor) olabilir. Atak tanısında semptom ve bulguların duyarlılığının düşük olması nedeniyle nesnel ölçümlere gerek vardır. Solunum Fonksiyon Testleri KOAH`ta solunum fonksiyon testleri hastalığın tanısında, hastalığın şiddetinin belirlenmesinde, hastalık seyrinin ve prognozunun değerlendirilmesinde ve tedaviye yanıtı izlemede kullanılır. Spirometrik Ölçümler KOAH, ekspiratuar akımın kısıtlandırıcı bir hastalıktır. Bu nedenle spirometre ile zorlu vital kapasite (FVC), 1. saniye zorlu ekspirasyon volümü (FEV 1 ) ve zorlu ekspiratuar akım hızlarında (PEFR, FEF25, FEF50, FEF25-75, FEF75 ) azalmalar saptanır. Bu ölçümler içinde en sık kullanılan ve en güvenilen parametre FEV 1`dir. Diğerleri büyük ölçüde değişken olduklarından ve prediksiyon sınırları geniş olduğundan FEV 1`in yerini alamazlar. Şekil 3`te spirometrik testlerin
14 değerlendirilmesine yönelik bir algoritma görülmektedir. Spirometrede FEV 1 /VC`nin, kadınlarda beklenenin %89`unun, erkeklerde %88`inin altında olması, hava yollarında obstrüksiyon bulunduğunu gösterir. Hava yolu obstrüksiyonunun derecesi ise FEV 1 ile belirlenir. FEV 1 ölçümü, hastalık gelişiminin izlenmesini de sağlar. FEV 1`in yılda 50 ml`den fazla azalması, akciğer fonksiyonlarında hızlı bozulmanın göstergesidir. FEV 1`in yıllık azalma hızını saptamak için, en az 4 yıllık seri ölçümlere gerek vardır. Reversibilite Testi KOAH`ın tanımından da anlaşılacağı gibi, hava akımı obstrüksiyonu kısmen reversibldir. Bu nedenle reversibilite ölçümü KOAH`ı astımdan ayırt etmekte, reversibilitenin derecesini
15 saptamakta, hastaların kortikosteroid tedavisinden yarar görüp görmeyeceklerini tahmin etmekte ve prognoz tayininde kullanılır. Reversibilite testi, sempatomimetik veya antikolinerjik ilaçların inhalasyonundan sonra FEV1`deki değişikliği saptar. Bu amaçla bazal FEV 1 ölçümünden sonra hastaya kısa etkili b 2 -agonist (örneğin; 2 püskürtme [puf] =200 µg salbutamol) inhale ettirilir dakika sonra FEV 1`de bazal değere göre %12`lik ve mutlak değer olarak 200 ml`lik artış pozitif kabul edilir. KOAH hastalarının %10-30`unda reversibilite testi pozitif bulunmaktadır. Bir tek testle bronkodilatör yanıtın elde edilememiş olması, bronkodilatör tedavisinin yararlı olmayacağı anlamına gelmediği gibi, FEV 1`de önemli artış olmaksızın da semptomatik düzelme görülebilir. Stabil KOAH`ta 2-4 haftalık oral ( mg/kg prednizolon) veya 6-8 haftalık inhale (1000 µg veya daha fazla) kortikosteroid tedavisinden sonra FEV 1`de bazal değere göre %12`lik ve mutlak değer olarak 200 ml`lik artış pozitif steroid yanıtı olarak kabul edilir. İnhale steroid deneme tedavisine pozitif yanıt, bu ilacın uzun süre kullanımı için endikasyon oluşturmaktadır. Bronş Hiperreaktivitesi KOAH hastalarında inhalasyon yoluyla verilen histamin veya metakoline karşı bronş hiperreaktivitesi bulunabilir. Bu duyarlılık, belli bir protokole göre, histamin veya metakolinin giderek artan konsantrasyonlarının hastaya inhale ettirildiği spesifik olmayan bronkoprovokasyon testleriyle saptanır. FEV1`de başlangıç değerine göre %20 ve daha fazla düşme oluşturan doz, provokatif doz (PD20) olarak kabul edilir. Bu doz 8-11 mg/ml`nin altında olduğunda test pozitiftir. Bu test, başta astım olmak üzere alerjik rinit, sigara kullanma, konjestif kalp yetmezliği ve mitral darlığında da pozitif olabilir. Direnç Ölçümü KOAH`ta hava yolu direnci (Raw) hava yolu obstrüksiyonuna bağlı olarak artar. Klinik uygulamada direnç ölçümünün FEV1 ölçümüne üstünlüğü yoktur. Statik Akciğer Volümleri ve Kompliyans KOAH hastalarında FRC, RV ve RV/TLC karakteristik olarak artmıştır. RV artışına bağlı olarak VC azalmış olabilir. Ağır amfizemde TLC`de belirgin artış saptanır. Statik akciğer kompliyansında artma, akciğerin elastik geri çekilme basıncında azalma ve statik basınç-volüm eğrisinin şeklinde değişiklik amfizemin karakteristik özellikleridir. Ancak, klinik değerlendirmede bu testler yaygın olarak kullanılmamaktadır. Difüzyon Kapasitesi Amfizemde alveoler-kapiller yatak kaybına bağlı difüzyon kapasitesi azalmıştır. Difüzyon kapasitesi ölçümü, hafif dereceli amfizemi yansıtamadığı ve özgül bir test de olmadığı halde, amfizem varlığının ve şiddetinin en iyi fonksiyonel parametresidir.
16 Difüzyon kapasitesi ölçümü (DLCO), amfizemi astımdan ayırmada klinik önem taşır. DLCO astımda normal, hatta yüksek bulunur. Solunum Kasları Fonksiyonu Maksimum inspirasyon (PImax) ve maksimum ekspirasyon (PEmax) basınçları KOAH hastalarının çoğunda azalır. Bunun nedeni toraks içi gaz volümünün artması, hipoksemi, kas güçsüzlüğü ve solunum işinin artmasıdır. KOAH`ta solunum kasları fonksiyonu ölçümleri, beslenme bozukluğu ve steroid miyopatisinden kuşkulanıldığında ya da FEV1 ile nefes darlığı veya hiperkapni arasında uyumsuzluk söz konusu olduğunda yapılmalıdır. Arteriyel Kan Gazları Hafif KOAH`ta oksimetre ile ölçülen oksijen satürasyonu (SaO2) oksijenasyon konusunda yeterli bilgi verir. Ancak, SaO2 < =%92 olduğunda arteriyel kan gazları (AKG) ölçümüne başvurulur. AKG, orta şiddette ve ağır KOAH hastalarının değerlendirilmesinde gereklidir. KOAH`ta başlangıçta hiperkapni olmaksızın hafif veya orta şiddette bir hipoksemi vardır. FEV1 < %50 oluncaya kadar genellikle hipoksemi görülmez. Hastalık ilerledikçe hipoksemi şiddetlenir, hiperkapni gelişir. Her ne kadar AKG ile FEV1 yakından bağıntılı değilse de, FEV1 < 1 litre olan durumlarda hiperkapni sık görülür. Kan gazı anormalliği akut ataklarda, efor ve uyku sırasında daha da ağırlaşır. Egzersiz Testleri Egzersiz testleri, genelde FEV1 ile uyumsuz nefes darlığı varlığında egzersiz performansının değerlendirilmesi amacı ile yapılır. Bu amaçla kullanılan kardiyopulmoner egzersiz testleri, maksimum egzersiz kapasitesi ölçümünün yanı sıra, egzersizi sınırlayan faktörlerin ortaya konulmasına ve egzersizle ortaya çıkan semptomların değerlendirilmesine de olanak sağlar. KOAH`ta akciğer rehabilitasyonuna alınacak hastaların seçimi ve izlenmesinde, preoperatif değerlendirme ve iş görmezlik değerlendirilmesinde de bu testlere gerek vardır. Klinik uygulamada tedaviye yanıtı değerlendirmede basit yürüme testi de geçerli olabilir. Ancak, bu testlerin tekrarlanabilirlik özelliği zayıftır. Göğüs Radyografisi PA akciğer grafisi KOAH tanısı için duyarlı değildir. Ancak, ilk değerlendirmede yararlıdır. Amfizem anatomik bir tanım olduğu için tanıda radyolojik bulgular önemlidir. PA grafide diyafragmaların aşağıda ve düzleşmiş olması, kalp gölgesinin uzun ve dar olması, her iki akciğerde havalanma artışı ile birlikte vasküler gölgelerin azalması, özellikle apekslerde büllerin varlığı ve lateral grafide retrosternal havalı bölgenin artmış olması aşırı havalanma bulguları olup amfizeme özgüdür. Kronik bronşit hastalarının çoğunda akciğer grafisi normaldir.
17 KOAH`ta göğüs radyografileri, pulmoner hipertansiyon ve kor pulmonale ile ilgili bilgiler de verir. Pulmoner hipertansiyon hilus damar gölgelerinin belirginleşmesine yol açar. Sağ desendan pulmoner arterin maksimum çapının 18 mm`den fazla olması pulmoner hipertansiyonun işareti kabul edilir. Kor pulmonale gelişmesi ile sağ ventrikül hipertrofisine bağlı olarak kalp gölgesi genişler ve retrosternal aralığı doldurur. Kalpteki büyüme eski radyografilerle karşılaştırıldığında daha iyi fark edilir. KOAH`ta göğüs radyografileri, akciğer kanseri gibi birlikte olabilecek diğer hastalıkların ve akut ataklarda pnömoni ve pnömotoraks gibi komplikasyonların tanısında yararlıdır. Bilgisayarlı Tomografi KOAH tanısında özellikle yüksek rezolüsyonlu bilgisayarlı tomografi (YRBT), standart göğüs radyografisine oranla çok daha duyarlı ve özgüldür. BT`de akciğer dansitesinde azalma ve buna bağlı olarak düşük yoğunluklu alanlar görülmesi, amfizem bulgularıdır. Bu görüntüleme yöntemi ile amfizemin özgül anatomik tipini (sentrasiner ve panasiner) belirlemek bile mümkün olabilir. Bu bilgiler tedaviyi yönlendirmediği için, KOAH hastalarının rutin değerlendirilmesinde BT önerilmemektedir. KOAH`ta BT`nin rolü, dev büllere sahip hastalarda akciğer rezeksiyonunun sağlayacağı yararın tahmini, volüm azaltıcı cerrahiye karar verilmesi ve bu hastalık ile birlikte bulunabilecek bronşektazi, tromboemboli veya akciğer kanseri kuşkusunun araştırılmasıyla sınırlıdır. Balgam İncelemesi Stabil kronik bronşitte balgam mukoiddir, öncelikle makrofajları içerir. Ataklarda balgamda nötrofillerin artması ile pürülan hale gelir. Balgamın Gram boyamasında genellikle birden fazla mikroorganizma saptanır. Ataklarda Streptococcus pneumoniae, Haemophilus influenzae ve Moraxella catarrhalis en sık görülen patojenlerdir. Antibiyotik tedavisine genellikle ampirik olarak başlanılır. Elektrokardiyografi (EKG) KOAH`a özgü EKG değişiklikleri yoktur. Sağ ventrikül hipertrofisi ve dilatasyonuna ait EKG değişiklikleri bulunabilir. Aşırı havalanmanın EKG`de neden olduğu düşük voltaj yanlışlıkla miyokard enfarktüsü tanısına yol açabilir. Pulmoner Hipertansiyon Ölçümü Ağır KOAH hastalarının tümünde pulmoner hipertansiyon vardır. Hipertansiyon derecesi hastalığın prognozu ile bağıntı gösterir. Pulmoner damar basıncını ölçmekte en güvenilir yöntem sağ kalp kateterizasyonudur. Son yıllarda pulmoner hipertansiyon değerlendirmesinde Doppler ekokardiyografi gibi invazif olmayan başka yöntemler de geliştirilmiştir. Ancak, bunların hiçbiri pulmoner arter basıncının doğru olarak belirlenmesinde yeterli değildir. FEV1 ve AKG, KOAH`ta prognoz konusunda yeterli bilgi verdiği için söz konusu yöntemlere sıklıkla başvurulmamaktadır.
18 Uyku ÇalıĢması KOAH`ta hipoksemi ve hiperkapni uykuda, özellikle de REM uykusunda kötüleşmektedir. REM uykusunda ortaya çıkan bu anormallikler, pulmoner arter basıncında yükselme ile birliktedir. Noktürnal oksijen desatürasyonu olanların pulmoner arter basınçları, noktürnal desatürasyonu olmayanlara oranla daha yüksek olduğu halde, tek başına noktürnal hipokseminin pulmoner hipertansiyona katkısı kesin değildir. Noktürnal oksijen desatürasyonunun diğer olası sonuçları, kardiyak aritmiler ve polisitemidir. KOAH`ta uyku çalışması (polisomnografi) uyku apne sendromu ndan kuşkulanıldığında yapılmalıdır. Bunun dışında, hafif hava yolu obstrüksiyonu ile açıklanamayan polisitemi ve kor pulmonale bulgularının varlığında, uykuda oksijen tedavisi endikasyonunu belirlemede noktürnal oksijen satürasyonu ölçümleri yararlı olabilir. Hastaların rutin değerlendirilmeleri sırasında uyku çalışmasına gerek yoktur. YaĢam Kalitesi Anketi Sağlıkla ilgili yaşam kalitesi, kişinin sağlık açısından, özgül fiziksel, psikolojik ve sosyal durumunu ifade eder. Yaşam kalitesi anketleri, hastalığın yaşam kalitesinde yol açmış olabileceği kayıpları belirlemekte yardımcıdır. Yaşam kalitesi anketi, hastalığın günlük yaşam ve iyilik hali üzerindeki etkilerini kurallı ve standart bir şekilde ölçer. Bu amaçla geliştirilmiş birçok anket vardır. Ancak, bunlardan hiçbiri henüz klinik uygulama için kabul görmemiştir. KOAH`ta kullanılan en ayrıntılı ve standardizasyonu sağlanmış anket St. George Solunum Anketi`dir (St. George`s Respiratory Questionnaire [SGRQ]). Yukarıda tanımlanan tanı yöntemlerinin hangi endikasyonlarla uygulanacağı Tablo 5`te özetlenmiştir. Tablo 5. Tanı yöntemleri Endikasyon Uygulanacak Testler Rutin muayene FEV 1 VC veya FVC Reversibilite testi Göğüs röntgeni Difüzyon kapasitesi Özgül endikasyonlar Orta şiddette veya ağır KOAH`ta Persistan pürülan balgam Genç hastada amfizem Bül araştırılması Akciğer volümleri SO 2 ve/veya kan gazları EKG Hb Balgam kültür ve antibiyogrami a -1 antitripsin düzeyi Bilgisayarlı toraks tomografisi
19 Kliniğe uymayan dispne Astım kuşkusu Egzersiz testi Bronş provokasyon testi PEF takibi Obstrüktif uyku apne kuşkusu Uyku İncelemesi Evreleme KOAH`lı hastalar birbirlerinden farklı özellikler gösterirler. Bu nedenle hastaları standart bir şekilde sınıflandıracak bir evreleme sisteminin kullanılması, hastalığın izlenmesini ve tedavisini büyük ölçüde kolaylaştıracaktır. Böyle bir sistemin epidemiyolojik ve klinik çalışmalarda, sağlık harcamalarının planlanmasında, prognozun belirlenmesinde ve klinik önerilerin uygulanmasında sayılamayacak kadar çok yararı vardır. Hastalığın ağırlığını evrelendirmek üzere nefes darlığı, hava akımının sınırlanması ve gaz alışverişindeki anormallikler gibi faktörlerin birlikte değerlendirilmesi idealdir. Ancak, bu faktörler arasındaki ilişkiyi niceliksel olarak tanımlayan hiçbir veri yoktur. Bu hastalarda morbidite ve mortalite ile en yakından bağıntılı parametre FEV1 olduğu için, hastalığın ağırlığı hava yolu obstrüksiyonunun derecesine göre belirlenir. Buna göre hastalık, FEV1/VC`nin kadınlarda beklenenin %89`unun, erkeklerde %88`inin altında olması koşuluyla, FEV1 beklenen de erin %70`inden yüksek ise hafif, %50-70`si ise orta şiddette, %50-35`i ise ağır ve %35`inin altında ise çok ağır kabul edilir. Hafif dereceli KOAH hastaları birinci basamak sağlık kuruluşları tarafından izlenebilir ve tedavi edilebilir. Bu hastalarda yaşam kalitesi çok az etkilenmiştir. Ancak, hastalığın akut atakları göğüs hastalıkları uzmanının değerlendirmesini gerektirir. Orta şiddette ve ağır KOAH hastalarının yaşam kaliteleri önemli oranda etkilenmiştir. Bu grup hastaların göğüs hastalıkları uzmanları tarafından izlenmeleri ve tedavi edilmeleri gerekir. Tablo 6`da FEV1 değerine göre KOAH evrelemesi görülmektedir. Tablo 6. KOAH`ta evreleme Hastalık FEV 1 (beklenenin yüzdesi) Hafif >%70 Orta %50-70 Ağır %35-50 Çok ağır <%35 Amaç ve Ġlkeler, Tedavi Programı Amaç ve İlkeler
20 KOAH kronik, büyük oranda geridönüşsüz ve ilerleyici özellikte bir hastalıktır. KOAH tanısı konulduktan sonra hasta, hastalığı konusunda bilgilendirilip eğitilmeli; tedaviye aktif olarak katılması sağlanmalı ve olabildiğince aktif bir yaşam sürmeye teşvik edilmelidir. KOAH Tedavisinin Amaçları Hastalığın ilerlemesini önlemek Semptomları iyileştirmek Egzersiz toleransını artırmak Akut atakları önlemek ve tedavi etmek Komplikasyonları önlemek ve tedavi etmek Yaşam süresini uzatmak ve yaşam kalitesini yükseltmek Tedavi Programı Sigaranın Bıraktırılması Çevresel ve Meslek Nedenli Maruz Kalmanın Kontrolü Uzun Süreli Tedavi Akut Atakların Tedavisi Sigaranın Bıraktırılması KOAH ın oluşması ve doğal seyrini belirleyen en önemli faktör sigara kullanmadır.bu nedenle,koah tedavisinde ilk ve en önemli adım sigara içen hastaların bu alışkanlığı terk etmesini sağlamaktır.koah'ta sigaranın bırakılması ile akciğer fonksiyonlarındaki yıllık kayıplar azalmakta ve yıllık FEV1 kaybı hiç sigara içmeyenlerin düzeyine düşmektedir. KOAH ta sigara içiminin bırakılması dışında hiçbir tedavi girişimi, akciğer fonksiyonlarındaki hızlı yıllık azalmayı ve hastalığın doğal seyrini önleyememektedir. Sigaraya başlamaya ve devam etmeye yol açan çok sayıda nedenin varlığı, sigaranın bırakılmasında, çok yönlü girişimlerin birlikte uygulanmasını gerekli kılmaktadır. Bu nedenle, değişik sigarayı bıraktırma programları uygulanmaktadır. Ancak, hekimin hastadan kapsamlı sigara öyküsü alması, sigaranın zararları konusunda hastasını aydınlatması ve yakın takiple sigarayı bırakmasına yardımcı olması gerekir. Şekil 4 te EMASH nin sağlık görevlilerine önerdiği sigara bıraktırma algoritması örnek olarak verilmiştir. Hekimlerin sadece sigarayı bırakmalısınız! önerisi bile hastaların %5 inin sigarayı bırakmasını sağlamaktadır. Basit bir hekim önerisinin yanı sıra, aydınlatıcı ve eğitici broşür vb gibi dokümanlar verilmesi bu oranı daha da artırmaktadır. Sigarayı bırakmakta başarılı olanların genellikle birkaç kez sigarayı bırakmayı denedikleri bilinmektedir. O nedenle, hekimler başarısız hastalarını ısrarla cesaretlendirmeli ve sigarayı bırakmayı tekrar denemelerini sağlamalıdırlar. Düşük bağımlılık grubuna giren ve sigarayı bırakmakta güçlük çeken hastalara, danışmanlık ve izleme hizmeti verilmeli ve mümkünse davranış tedavisi uygulanmalıdır. Uygulanan grup tedavisi yaklaşımlarından da sonuç alınamazsa veya hastada orta-yüksek düzeyde bağımlılık varsa, farmakolojik yaklaşımlar uygulanır. Farmakolojik YaklaĢım a.nikotin yerine koyma tedavisi
21 Nikotin, sigara dumanında bulunan maddeler arasında sigara alışkanlığının başlıca sorumlusudur. Nikotinin metabolize edildiği başlıca organ karaciğerdir. Primer metaboliti olan kotinin, hastanın sigara içip içmediğinin veya başkalarının içtiği sigara dumanını soluyup solumadığının nesnel olarak gösterilmesine olanak sağlar. Sigaranın bırakılması, birçok kişide ve belki de hemen herkeste hoş olmayan yan etkilere yol açar. Anksiyete, irritabilite, konsantrasyon güçlüğü, öfke, yorgunluk, uyuşukluk, depresyon ve uyku bozuklukları gibi bu tür reaksiyonlar en çok sigaranın bırakılmasını izleyen ilk hafta içerisinde görülür. Sigara içiminin bırakılmasından sonra nikotin yerine koyma tedavisi uygulaması, bağımlılık gelişmiş olanlarda görülen nikotin yoksunluğu semptomlarını azaltır ve sigaranın bırakılmasını, doza bağımlı olmak üzere büyük ölçüde kolaylaştırır. Nikotin yerine koyma tedavisinde nikotin sakızları, nikotin bantları, nikotin nazal spreyleri ve nikotin inhalerleri kullanılmaktadır. Nikotin sakızları: Her parçası 2-4 mg nikotin içeren çikletler şeklindedir. Nikotin bağımlılığı çok şiddetli olanlarda 4 mg nikotin içeren çikletler daha da etkili olabilir. Bu preperatların özel çiğnenme yöntemi hastalara öğretilmelidir. Nikotin bantları: Deriye yapıştırılan bu bantlarla kısa sürede elde edilen başarı oranı %18-77 olup, bu oran plaseboya göre 2 kat fazladır. Uzun süreli (en az 6 ay) başarı oranları da plaseboyla karşılaştırıldığında daha yüksek bulunmuştur (%2-26 ya karşılık %22-42). Transdermal nikotin bantları iyi tolere edilir. Yaklaşık hastaların %50 sinde görülebilen hafif eritem veya diğer yerel deri reaksiyonları, bandın her defasında deride başka bir bölgeye uygulanmasıyla ve farklı markalar denenmesiyle azaltılabilir. Nikotin nazal sprey: Burundan uygulanır, ancak alerjisi bulunan kişilerde sorun yaratır. Nikotin inhaler: Ağıza uygulanır, ağız ve boğaz mukozasından emilir. Nikotin yerine koyma tedavisinin, grup tedavisi veya bireysel danışmanlık hizmeti gibi diğer yöntemlerle birlikte uygulanması, tek başına uygulanmasından çok daha yüksek başarı oranları sağlamaktadır. Transdermal nikotin tedavisinin ilk 2 haftasında başarılı sonuç alınamadığı takdirde, daha yo un farmakolojik tedaviye veya yardımcı tedaviye başvurulması gerekir. b. Nikotin dışı tedavi yaklaşımları Bupropion HCL (Zyban ), 1997 den beri ABD, Kanada ve Meksika da sigarayı bıraktırmak amacıyla kullanılmaktadır. İlaç hem sigara içme isteğini, hem de nikotin yoksunluk semptomlarını azaltmaktadır. Bupropion, antidepresif etkisinden çok, noradrenerjik ve dopaminerjik aktivitesi ile etki göstermektedir. Bu tedavi altındaki kişilerde, sigaranın bırakılmasına ikincil kilo alma sorunu da yaşanmamaktadır. Nikotin yerine koyma tedavisi ile birlikte uygulandığında, daha olumlu sonuçlar elde edilmektedir. Sigarayı bırakma gününden yaklaşık 10 gün önce tedaviye başlanır. Tedaviye ilk 3-4 gün 1 tabletle (150 mg) başlanır, daha sonra olağan günlük doza (2x150 mg) geçilir ve bu dozda 3-4 ay devam edilir. Uykusuzluk ve ağızda kuruma en sık görülen yan etkilerdir. Konvülsiyon öyküsü bulunan, merkez sinir sistemi travması veya cerrahisi geçiren ve anoreksiya nervoza bulunan kişilere uygulanmamalıdır.
22 Çevresel ve Meslek Nedenli Maruz Kalmanın Kontrolü Ev içi ve dışı ortamın kirliliği, irritan toz ve gazlara maruz kalma, KOAH semptomlarını ortaya çıkardığı gibi, var olan semptomların artmasına da neden olmaktadır.koah açısından risk taşıdığı bilinen meslek nedenli maruz kalma kontrol altına alınmalıdır. Bu nedenle, bu iş yerlerinde çalışanların maske ve diğer hijyenik önlemlerle korunması gerekmektedir. Ayrıca, bu iş yerlerinde çalışanların belli aralıklarla spirometrik ölçümleri yapılmalıdır. Uzun Süreli Tedavi KOAH`ın uzun süreli tedavisinde ilaç tedavisi, akciğer rehabilitasyonu ve uzun süreli oksijen tedavisi yer alır. Ġlaçlar İlaç tedavisinin amacı, bronkodilatasyonun sağlanması, enflamasyonun azaltılması ve sekresyonların atılımının kolaylaştırılmasıdır. Bu amaçla KOAH`ta kullanılan ilaçlar aşağıda belirtilmiştir. Bronkodilatör İlaçlar ß 2 -agonistler, antikolinerjikler ve metilksantinler olmak üzere başlıca üç grup bronkodilatör ilaç bulunmaktadır. Bronkodilatör ilaçlar inhalasyonla, oral veya parenteral yolla verilebilir. İlacın doğrudan hava yollarına verilmesinde, sistemik yan etkilerinin olmaması ya da çok az olması nedeniyle inhalasyon yolu tercih edilir. Bu amaçla ölçülü doz inhaler (ÖDİ), kuru toz inhaler (KTİ) ve nebülizatörler kullanılmaktadır. ÖDİ kullanımı koordinasyon ve senkronizasyon gerektirir. Yanlış kullanımı önlemek için ilaç bir hava odacığı (spacer) ile kullanılabilir. Hava odacığı, tedavinin etkinliğini artırdığı gibi ilacın ağız ve orofarenks mukozasına yapışmasını azaltarak inhale steroidlerde görülen komplikasyonları da azaltır. ß 2 -Agonistler ß 2 -agonistler hava yolu düz kas hücrelerinde kalsiyum düzeyini düşürerek bronkodilatasyon sağlayan ilaçlardır. ß 2 -agonistler, kısa veya uzun etkili olup öncelikle inhalasyon yoluyla verilmekle birlikte, oral veya parenteral olarak da kullanılır. Kısa etkili inhale ß 2 -agonistler birkaç dakika içinde etki gösterip dakikada maksimum etkiye ulaşır. Etkileri 4-5 saat devam eder. Uzun etkili ß 2 -agonistlerin artmış reseptör afiniteleri nedeniyle etkileri 12 saat kadar sürmektedir (Tablo 7). Tablo 7. Stabil KOAH`ta kısa ve uzun etkili inhale ß-2 agonistlerin günlük dozları ß2-agonist ÖDİ KTİ Nebülizatör solüsyonu Kısa etkili Terbutalin 250 µg, 4-6 saatte, 1-2 kere 500 µg, 4-6 saatte, 1 kere (10 µg/ml solüs.), 0.5 ml, 4-6 saatte, 1 kere
23 Salbutamol 100 µg, 4-6 saatte, 1-2 kere 200 µg, 4-6 saatte, 1-2 kere (2.5 µg/2.5 ml solüs.), 2.5 ml 4-6 saatte, 1 kere Uzun etkili Salmetrol 25 µg, 12 saatte, 2-4 kere 50 µg, 12 saatte, 1-2 kere Formoterol 12 µg, 12 saatte, 1-2 kere 12 µg, 12 saatte, 1-2 kere Bronkodilatör uygulamasına erken ve düzenli olarak başlamanın KOAH` ın seyrinde değişiklik yaptığına ilişkin kanıt yoktur. Bu nedenle aralıklı semptomları bulunan hastalarda hızlı etkisinden ötürü, gerektiğinde kısa etkili bir ß 2 -agonist verilmesi yerinde olur. Akut ataklarda ise yüksek dozda kısa etkili inhale ß 2 -agonistler kullanılmaktadır. Uzun etkili inhale ß 2 -agonistler (salmeterol ve formoterol) ve yavaş salınımlı oral ß 2 - agonistler (salbutamol ve terbutalin) semptomların süreklilik kazandığı KOAH hastalarında kullanılır. Bunlar, özellikle gece ve sabah semptomları bulunan hastalarda etkilidir. Son yıllarda yapılan çalışmalarda, uzun etkili inhale ß 2 -agonistlerin stabil KOAH`lı hastalarda ipratropiyum bromürden daha güçlü etkiye ve daha uzun etki süresine sahip oldukları bildirilmekte ve bu grup ilaçların stabil KOAH`lı hastalarda ilk basamak ilaçlar olarak kullanılabilecekleri ileri sürülmektedir. ß 2 -agonistler olağan dozlarda kullanıldığında ciddi kardiyak komplikasyonlar ender görülmekle birlikte, aritmi olasılığı olan ya da kalp hastalığı bulunanlarda dozun dikkatle ayarlanması gerekir. ß 2 -agonistlerin yan etkileri oral ve özellikle parenteral kullanımda ortaya çıkar. Başta tremor olmak üzere taşikardi, çarpıntı, kardiyak aritmi ve periferik vasküler dirençte artış gibi kardiyovasküler yan etkileri yanında, kan şekerinde, HDL kolesterolde artışa, serum potasyumunda azalmaya yol açan metabolik etkileri de vardır. Kalp debisini artırarak ve pulmoner vazodilatasyona neden olarak yetersiz ventile olan akciğer alanlarında ventilasyon/perfüzyon dengesizliğine yol açabilir ve bu durum PaO 2`de düşmeye neden olabilir. ß 2 -agonist kullanımı sırasında alınması gereken önlemler Aerosol kullanımı sırasında ortaya çıkabilecek paradoks etkiler açısından dikkatli olmak gerekir. Hava odacığı (spacer) kullanımı, yerel ve sistemik yan etkileri azaltır, hasta uyumunu artırabilir. Gerekenden fazla kullanılmaması konusunda hasta uyarılmalıdır. Stabil KOAH hastalarına günlük püskürtme sayısının en fazla 8-12 olduğu öğretilmelidir. Hasta, uzun etkili inhale ß 2 -agonist kullanıyorsa sık aralıklarla kullanmaması konusunda uyarılmalıdır. Evlerde kullanılan nebülizatörlere nadiren ihtiyaç vardır.
24 Antikolinerjikler Antikolinerjikler, muskarinik reseptörleri (M 1, M 2, M 3 ) seçici olmayarak bloke ederek bronkodilatasyon sağlayan ilaçlardır. Bu ilaçların yalnızca inhale formları vardır. Ülkemizde mevcut tek antikolinerjik ilaç, bir kısa etkili inhale antikolinerjik olan, ipratropiyum bromürdür. ÖDİ`nin her püskürtmesi 20 µg ipratropiyum bromür içerir. Önerilen günlük doz 4x2 püskürtme olup gerektiğinde ilave doz alınabilir. Etkisi 5-30 dakikada başlar, dakikada en yüksek düzeye ulaşır, 4-8 saat sürer. Etkisi, kısa etkili b 2 -agonistlerinkine göre daha yavaş başlayıp daha uzun sürdüğünden, düzenli kullanılması önerilmektedir. Bu ilaç gerektiğinde kullanılmak açısından b 2 -agonistlerden daha az elverişlidir. Antikolinerjik tedavinin KOAH`ta bronkodilatör etkisi kısa etkili b 2 - agonistlerinki kadar veya biraz daha fazladır. KOAH`ta uzun süreli tedavide antikolinerjikler tek başına veya b 2 -agonistlerle birlikte kullanılmaktadır. Standart dozlarda, antikolinerjiklerle kısa etkili b 2 -agonistlerin kombine edilmesi aditif etki oluşturmaktadır. Bu nedenle de salbutamol + ipratropiyum bromür içeren kombine preparatlar mevcuttur. Kısa etkili b 2 -agonist + ipratropiyum bromür kombinasyonunun aynı ÖDİ içerisinde birlikte kullanılması, uygulanma kolaylığının yanı sıra tedaviye uyumu da artırır. Antikolinerjiklerin başlıca yan etkileri ilacın tadının beğenilmemesi ve öksürüğe neden olabilmesidir. Normal veya yüksek dozlarda üriner sisteme etkisi seyrektir. Yanlış kullanım sonucu göze kaçması glokomlu hastalarda semptomları artırabilir. Antikolinerjik kullanımı sırasında alınması gereken önlemler Hastalar genellikle hava odacığı kullanmalı ve ilacın göze kaçmamasına dikkat etmelidir. Gerektiğinde doz, tolere edilmek koşuluyla günde 3-4 kere 2-3 püskürtmeden 6-8 püskürtmeye kadar artırılabilir. Taşikardi, ağız kuruması, glokom, prostatizm veya mesane boynunda obstrüksiyon gibi yan etkiler açısından hasta izlenmelidir. Metilksantinler Teofilin fosfodiesteraz, adenozin ve prostaglandin inhibisyonu yapıcı, katekolamin salınımını artırıcı, solunum merkezini uyarıcı, kalp debisini artırıcı, diürez yapıcı, diyafragma ve solunum kaslarını güçlendirici ve antiinflamatuar etkilere sahiptir. Teofilin ve aminofilin oral veya İV yolla kullanılmaktadır. Metilksantinler, b 2 -agonist veya antikolinerjiklerden daha az bronkodilatör etkiye sahiptir. Teofilinin solunum kası fonksiyonunu artırıcı ve solunum merkezini uyarıcı etkileri, KOAH nedeniyle etkinlikleri oldukça sınırlanmış olan hastalar açısından önem taşıyabilir. Ayrıca kalp debisini düzeltmesi, pulmoner vasküler direnci düşürmesi ve iskemik miyokard kasının perfüzyonunu düzeltmesi gibi etkileri nedeniyle, kor pulmonale ve kalp hastalığı bulunan KOAH olgularının tedavisinde önem taşıyabilir.
25 Teofilinin tedavi aralığının dar olması ve klirensinin kişiden kişiye farklı olması, klinik kullanımda zorluklara neden olmaktadır. Son yıllarda yavaş salınımlı teofilinlerin kullanıma sunulması, ilacın bu olumsuzluklarını hafifletmiştir. Yavaş salınımlı teofilinin, günde 1 veya 2 doz verilmesi ile sabit bir serum konsantrasyonu sağlanabilir. Terapötik etkisi kan düzeyleri 8-12 µg/ml iken, yan etkileri ise >20 µg/ml`de ortaya çıkmaktadır. Sigara, alkol, antikonvülzanlar ve rifampisin karaciğer enzimlerini yükselterek metilksantinlerin yarılanma ömürlerini kısaltır. İleri yaş, yüksek ateş, kalp ve karaciğer yetmezliği, simetidin, eritromisin, siprofloksasin ve oral kontraseptif gibi ilaçlar ise ilacın kan düzeyini yükseltir. Metilksantin tedavisi sırasında ilacın kan düzeyi kontrol edilmeli, kronik tedavide 6-12 ayda bir bu işlem tekrarlanmalıdır. Semptomlar değişir, yeni ilaç eklenir, toksisite belirtileri ortaya çıkar, doz veya preparat değişiklikleri yapılırsa teofilin düzeyine mutlaka bakılmalıdır. Stabil KOAH`ta salbutamol ve ipratropiyum bromür kombinasyonlarına gereğinde teofilin eklenmesi klinik yarar sağlamaktadır. Serum düzeyleri ile ilişkili olarak teofilin bulantı, kusma, taşikardi, sinirlilik, uykusuzluk, konvülsiyon gibi yan etkilere neden olabilir. Daha önce teofilin almayan hastalarda teofilinin İV uygulamasında önerilen doz, 5-6 mg/kg (20 dakikadan daha uzun sürede verilmesi şeklinde) yükleme dozunun ardından, 8-12 µg/ml serum konsantrasyonu elde edilecek şekilde idame dozudur. İdame dozu yaklaşık 0.5 mg/kg/saat kadardır. Aminofilin dozu, teofilin/0.8 olarak hesaplanır. Hastanın durumu stabil olunca uzun etkili oral teofilin preparatlarına geçilir. Metilksantin kullanımı sırasında alınması gereken önlemler Tedaviye düşük dozla (örneğin günde 400 mg) başlanıp birkaç gün sonra doz ayarlanmalıdır. İlacın klirensinin hastalık, karaciğer fonksiyon bozukluğu veya birlikte kullanılan ilaçlar nedeniyle bozulma olasılığı varsa, doz azaltılmalıdır. Başka bir teofilin preparatının daha kullanılmasına izin verilmemelidir. İlaç her gün aynı saatte alınmalıdır. Semptomlar değişirse, akut bir hastalık gelişirse, yeni ilaçlar eklenirse ya da toksisite düşündüren semptomlar ortaya çıkarsa, serum teofilin düzeyi kontrol edilmelidir. Serum düzeylerinin 8-12 µg/ml olmasına çalışılmalı; doz gerektiğinde serum düzeyiyle izlenmelidir. Antiinflamatuar ilaçlar Antiinflamatuarların, KOAH tedavisindeki rolleri halen açık değildir. Kromolin ve nedokromilin yararları gösterilememiştir. Kortikosteroidler, uygun bronkodilatör tedaviye rağmen semptomları yeterince düzelmeyen hastalarda denenmekte ve akut atak geçiren hastalarda kullanılmaktadır. Kortikosteroidler Oral veya parenteral kortikosteroidler akut KOAH ataklarında kullanılır ve genellikle yarar sağlar. Sistemik kortikosteroid kullanımının yan etkileri obezite, miyopati, hipertansiyon, psikiyatrik sorunlar, diabetes mellitus, osteoporoz, deride incelme ve ekimozdur. Dolayısıyla,
26 atak tedavisi sonlandırılırken steroidlerin de kesilmesi gerekmektedir. Kısa süreli (2 hafta) oral glikokortikosteroid tedavi KOAH`ta inhale kortikosteroidlere uzun süreli yanıtı değerlendirmede iyi bir gösterge değildir. Kronik oral kortikosteroid tedavinin stabil KOAH`ta yararlı olduğuna dair kanıtların olmayışı ve bu tedavinin uzun süre (>2 hafta) kullanımının oluşturdu u ciddi yan etkiler (steroid miyopatisi, solunum yetmezliği) nedeniyle, KOAH`ta kronik oral steroid tedavisi önerilmemektedir. İnhale kortikosteroidlerin (İKS) KOAH tedavisindeki yerleri hâlâ tartışmalıdır. Son yapılan ISOLDE, EUROSCOP ve Copenhag City çalışmalarında, İKS tedavisinin KOAH`ta yıllık FEV 1 kaybını azaltmadığı gösterilmiştir. Buna karşılık, İKS tedavisinin bir grup hastada etkili olduğu ve ağır KOAH`lı hastalarda semptomları, atak sayısını ve şiddetini azaltabildiği bildirilmiştir. Ġnhale steroid kullanımı sırasında alınması gereken önlemler Bu tedavi yaklaşımı, kullanılan diğer aerosol ilaçların sayısını artıracağından ve hasta uyumunu bozabileceğinden, tedavinin yararını gösteren nesnel kanıtlar varsa kullanılmalıdır. Standart dozlara uyulmalıdır. Yerel yan etki gelişimini önlemek için bir hava odacığı ile kullanılabilir. Tedavi sırasında ağızda pamukçuk (kandidiyazis) ve ses kısıklığı/boğuklaşma gelişip gelişmediği izlenmelidir. Her kullanmadan sonra ağız çalkalanmalıdır. Nadir de olsa sistemik yan etkiler görülebilir. Uzun süre oral steroid kullanmakta olan bir hastaya inhale steroid verilecekse, oral steroid yavaş yavaş azaltılarak kesilmelidir. Mukoaktif ilaçlar Mukoaktif ilaçların KOAH`taki yararlarına ait yeterli kanıt bulunmamaktadır. Dolayısıyla rutin kullanımları önerilmemektedir. Mukusu etkileyen ilaçlar mukolitikler, mukokinetikler (ekspektoranlar) ve mukoregülatuarlar olmak üzere 3 sınıfta toplanabilir. Mukolitikler mukustaki mukoproteinleri parçalayan, böylece balgamın viskozitesini azaltarak sıvı haline getirebilen ilaçlardır. Başlıcaları N-asetilsistein (NAC) ve S-karboksimetil sisteindir (karbosistein). Asetilsistein bir glutatyon prekürsörü olduğundan serbest radikalleri inhibe edici etkisinden de yararlanılmaktadır. Asetilsisteinin antioksidan etkisinin KOAH`taki yeri araştırılmaktadır. Mukokinetikler (ekspektoranlar) mukus akışını artırarak balgamın öksürükle dışarı atılmasını kolaylaştırır. Bu grubun en bilinen ilaçları iyodürler, gliseril gayakolat ve bromeksindir. Mukoregülatuarlar siyalomüsinin sentezini bozarak viskoziteyi azaltır ve sekresyonu artırır. S-karbosistein Avrupa`da en yaygın kullanılanıdır. Bu ilaçlar oral veya parenteral yolla verilir. Asetilsistein ve ambroksol (bromeksinin metaboliti) nebülizasyon ile de verilebilir. Antibiyotikler Birçok etken KOAH atağına yol açmakla birlikte, atakların yaklaşık olarak %80`inden infeksiyonların sorumlu olduğu (%40-50`sinde bakteriler, %30`unda virüsler ve %5-10`unda atipik bakteriler) tahmin edilmektedir. Bakteriyel infeksiyonlara bağlı ataklarda en sık saptanan mikroorganizmalar Streptococcus pneumoniae, Haemophilus influenzae ve
27 Moraxella catarrhalis `tir. Akut ataklarda en az iki semptom (dispnede artış, balgam miktarında artış, balgam pürülansında artış) varlığında ampirik antibiyotik tedavisi düşünülebilir. Ampirik antibiyotik seçiminde yerel direnç durumunun bilinmesi önemlidir. Ampirik antibiyotik tedavisinde seçilebilecek antibiyotikler amoksisilin, ko-amoksiklav, tetrasiklin ve makrolidlerdir. Ancak, ek risk faktörlerine (60 yaş üstü, son bir yılda 4`ten fazla atak, ek hastalık [örneğin, konjestif kalp yetmezliği], ileri derecede obstrüksiyona [FEV 1 <beklenenin %50`si]) sahip KOAH hastalarında Gram-negatif mikroorganizmalar, stafilokok, dirençli H. influenzae ve dirençli streptokok infeksiyonları daha sık görülmektedir. Bu durumda ko-amoksiklav, 2. kuşak makrolidler, kuşak sefalosporinler ve kinolonlar kullanılabilir. Ampirik antibiyotik tedavisine yanıt iyi olmadığında, balgamın Gram incelemesi ve balgam kültürü antibiyotik seçiminde yararlı olabilir. Diğer ilaçlar alfa-1 antitripsin tedavisi sigara içmeyen, genç, ağır AAT eksikliği bulunan ve amfizemi olan hastalarda kullanılmaktadır. Antiproteaz tedavi amacı ile günümüzde sentetik AAT ve rekombinan sekretuar lökosit proteaz inhibitörü geliştirilmiştir. Sentetik AAT`nin aerosol olarak verilmesi veya İV yolla uygulanması konusundaki çalışmalar sürmektedir. Ancak, ülkemizde henüz klinikte kullanılmamaktadır. Solunum uyarıcıları, KOAH tedavisindeki rolleri iyi bilinmediğinden, rutin tedavide önerilmemektedir. İleri yaşta KOAH`ta depresyon, anksiyete, uykusuzluk veya ağrı tedavisi amacı ile psikoaktif ilaçlara gerek duyulabilir. Bu ilaçlar dikkatli kullanıldıkları ve solunum merkezinde depresyon yapma özellikleri göz önünde bulundurulduğu zaman yararlı olabilir. Hafif veya orta şiddetteki KOAH`ta solunum üzerinde belirgin etkisi olmayan benzodiazepam ağır olgularda, özellikle de uyku sırasında solunum depresyonu yapabilir. Sedatif etkisi olan antihistaminikler ve kloral hidrat uykusuzluğa karşı kullanılabilecek, nispeten güvenilir ilaçlardır. Uykusuzluğa karşı antidepresanlar da yarar sağlayabilir. KOAH`ta kor pulmonale geliştiğinde diüretikler, ACE inhibitörleri veya kalsiyum kanal blokerleri kullanılabilir. Bu ilaçların tümü elektrolit denge bozuklukları, dehidratasyon, hipotansiyon, miyokard iskemisi ve aritmilere yol açmamak için son derece dikkatle kullanılmalıdır. Yan etkilere karşı uyanık olup, yan etki geliştiği an, ilaç tedavisinde de i¾iklik yapılmalıdır. b blokerler ise genellikle kontrendikedir. Aşılar KOAH`ta akut atak oluşmasını önlemek veya atağın şiddetini azaltmak amacıyla son yıllarda influenza aşısı uygulanmaktadır. Her yıl sonbaharda (eylül- ve kasım ayları arasında) parenteral ölü influenza aşısı uygulanmalıdır. Genellikle aşılar iki tip A, bir tip B influenza altgrubunu içerir. Antijenik özelliklerinden dolayı aşının kompozisyonu her yıl değişmektedir. Aşının başlıca kontrendikasyonu yumurta alerjisidir. Ciddi yan etkileri oldukça nadirdir. İnfeksiyonların sıklığı ve ağırlığına göre, seçilmiş olgularda pnömokok aşısı uygulanması düşünülebilir. Basamaklı Ġlaç Tedavisi
28 Stabil KOAH`ta uzun süreli ilaç tedavisi, semptomların şiddeti ve hastanın ilaçlara gösterdiği toleransa göre düzenlenmelidir. KOAH`ta uzun süreli basamaklı ilaç tedavisi Tablo 8`de özetlenmiştir. Tablo 8. KOAH'ta uzun süreli basamaklı tedavi Basamak Özellik Tedavi DüĢünceler 1 Semptom yok Risk faktörlerinden kaçınma 2 Hafif değişken semptomlar 3 Hafif-orta dereceli sürekli semptomlar 4 Semptomların kontrolü yetersiz veya semptomlarda hafif/orta artış varsa 5 4. basamaktaki tedaviye rağmen, semptomların kontrolü yetersizse veya semptomlarda hafif/orta artış varsa 6 Uygun tedaviye rağmen, semptomların kontrolü yetersizse Risk faktörlerinden kaçınma Gerektikçe kısa etkili bronkodilatör Risk faktörlerinden kaçınma Düzenli bronkodilatör tedavi Gerektikçe kısa etkili bronkodilatör Risk faktörlerinden kaçınma Kombine bronkodilatör tedavi Gerektikçe kısa etkili bronkodilatör Yukarıdaki tedaviye ek olarak Deneme inhale steroid tedavisi Yukarıdaki tedaviye ek olarak Ġnhale steroid tedaviyi düģün (Şiddetli vakalarda ve sık alevlenme geçirenlerde) Sigara içiminin bırakılması Tozlu/dumanlı ortamlardan kaçınma Gerektikçe kısa etkili inhalaagonist veya antikolinerjik Düzenli olarak kısa etkili inhale antikolinerjik veya kısa etkili inhale -agonist veya uzun etkili inhale -agonist. (İlaç seçiminde bireysel semptomatik yanıt, maliyet ve olası yan etkiler dikkate alınmalıdır) Kısa etkili inhale antikolinejik, kısa/uzun etkili b2-agonist veya daha şiddetli vakalarda yavaş salınımlı oral teofilini de içeren iki-üç ilaç kombinasyonu Yüksek doz inhale steroid ( µg beklometazon veya eşdeğeri) 6-12 hafta uygulandıktan sonra, olumlu spirometrik yanıt alınırsa doz düşürülerek sürdürülür, yanıt yoksa kesilir
29 Akciğer rehabilitasyonu Uzun süreli oksijen tedavisi (Solunum yetmezligi varsa) Cerrahi tedaviyi düģün Hastalığın şiddeti arttıkça bir üst basamak tedaviye geçilir. Hastalığın şiddeti artmadıkça veya ciddi yan etkiler ortaya çıkmadıkça düzenli tedavi değiştirilmeden uzun süre uygulanır Kronik astımda uygulanan bir alt basamağa inme yaklaşımı KOAH`ta uygulanmaz. Başarılı bir tedavi için tüm basamaklarda hasta eğitimi büyük önem taşımaktadır. Nebülizatörler Orta şiddette-ağır KOAH`ın akut alevlenmesi ile acil servise başvuran hastalarda, yüksek doz bronkodilatör uygulamak için, kullanılan ilaçların nebülizatörlerle verilmesi yararlı olacaktır. Buna karşılık, stabil KOAH`lı hastaların büyük çoğunluğunda, ÖDİ/KTİ ile yeterli bronkodilatör tedavi yapılabilmektedir. Ağır stabil KOAH`lı hastaların küçük bir kısmında, nebülizatörlerle yüksek doz bronkodilatör uygulanmasına gerek olabilir. Ancak, bu tedavi yaklaşımını önermeden önce sırasıyla, hastaların ÖDİ/KTİ`leri doğru şekilde kullanıp kullanmadıkları kontrol edilmeli, uygun şekilde alınan bronkodilatör tedaviye ek olarak en az 2 hafta, deneme steroid tedavisi uygulanarak sonuçlar değerlendirilmeli ve bu yaklaşımlara rağmen hastaların semptomları devam ediyorsa ÖDİ/KTİ ile verilen bronkodilatör ilaçların dozu artırılmalıdır. Tüm bu yaklaşımlara rağmen hastalarda yeterli semptomatik iyileşme sağlanamıyorsa, ÖDİ/KTİ ve nebülizatör tedavi yöntemleri birbirini izleyen ve en az 2 hafta süren dönemler halinde uygulanmalı ve bu dönemlerde hastaların günlük PEFR ve semptom izlemesi yapmaları sağlanmalıdır. Bu denemeden sonra, ÖDİ/KTİ ile sonuç alınamazsa ve nebülizatör uygulaması ile bazal PEFR değerinde en az %15`lik düzelme ve semptomlarda rahatlama sağlanabiliyorsa, evde uzun süreli nebülizatör tedavisi önerilebilir. Uzun Süreli Oksijen Tedavisi (USOT) KOAH`ta ilerleyici hipoksemi söz konusudur. Hipoksemi hücre hasarına yol açar. Bu nedenle, hipokseminin düzeltilmesi veya önlenmesi önemlidir. Ancak, doku hipoksisini düzeltmeye çalışırken, oksijen tedavisi yanında hemoglobin konsantrasyonu, kalp debisi, dokuda yerel perfüzyon bozukluğu gibi oksijen taşınması ile ilgili faktörlerin de dikkate alınması gereklidir. Uzun süreli oksijen tedavisi (USOT), hipoksemiye ikincil polisitemiyi düzeltir, vücut ağırlığını artırır, pulmoner hipertansiyonu düşürür, kor pulmonaleye bağlı sağ kalp yetmezliğini düzeltir, kalp fonksiyonlarını güçlendirir. Ayrıca, nörofizyolojik fonksiyonlar üzerinde olumlu etkileri vardır. Efor kapasitesini artırır ve günlük yaşam etkinliklerini olumlu etkileyerek yaşam kalitesini yükseltir ve süresini uzatır.
30 USOT endikasyonları Tablo 9`da özetlenmiştir. Tablo 9. Uzun süreli oksijen tedavisi endikasyonları* Mutlak ölçütler: PaO <= 55 mmhg veya SaO 2< =%88 (en az 3-4 haftalık stabil dönemde) Kor pulmonale varlığında: PaO mmhg ve SaO 2 >=89 olması EKG`de p pulmonale bulunması, hematokritin >%55 olması, konjestif kalp yetmezliği Sadece özel durumlarda: PaO 2 >= 60 mmhg veya SaO 2 > =%90 Noktürnal desatürasyonun CPAP ile düzeltilmediği uyku apne olguları gibi özel klinik durumlar. Oksijen tedavisi, uyku ve efor sırasında doz ayarlanarak uygulanmalıdır. Sadece efor ya da uyku sırasında desatürasyon (PaO2<55 mmhg) gelişiyorsa, uyku ve efor sırasında da oksijen tedavisi uygulanmalıdır. Uykuda gelişen desatürasyon varlığında nazal CPAP veya BIPAP da düşünülebilir. CPAP = sürekli pozitif hava yolu basıncı, EKG = elektrokardiyogram, BIPAP = 2-düzeyli pozitif hava yolu basıncı * Uzun süreli O tedavisini öneren hekimler, sağlık kuruluşları, masrafı ödeyecek olan Emekli Sandığı, Bağkur ve Sosyal Sigorta Kurumları bu ölçütleri uygulamalıdır. Oksijen sistemleri Oksijen, basınçlı gaz silindirleri, sıvı oksijen ve oksijen konsantratörü olmak üzere 3 sistemle kullanılmaktadır. Evde uzun süreli oksijen tedavisi uygulamasında en uygunu konsantratörlerdir. Sıvı oksijen ise ta¾ınabilir olduğu için hastanın aktif yaşamasına olanak tanır. Oksijen verme yöntemleri KOAH hastalarında oksijen genellikle standart nazal kanüller ile sürekli uygulanır. İleri dönemlerde şiddetli hipoksemisi olan bazı hastalarda, inspirasyon havasındaki oksijen fraksiyonunun (FiO2 ) daha da artırılması için yüz maskelerine gerek duyulabilir. Tüp ve sıvı oksijen sistemlerinde oksijen sarfını azaltmak için oksijen rezervuar kanülleri geliştirilmiştir. Oksijen rezervuar kanülleri (oksijen depolayan kanüller) bütün oksijeni inhalasyonun erken dönemlerinde verecek şekilde üretilmiştir. Rezervuar kanül, oksijeni hasta soluk verirken depolar ve ardından inhalasyonun erken döneminde hastaya verir. Oksimizer ve pendant kanül gibi etkisi birbirine oldukça yakın iki tip rezervuar kanül vardır.
31 Estetik nedenlerle yüzlerinde kanül veya maske taşımak istemeyenlere ince perkütan kateterle 2. ve 3. trakea aralığından içeri girilerek transtrakeal oksijen uygulanır. Bu yöntemde de, sürekli nazal oksijen sistemine oranla %37-58 daha az oksijen tüketildiği bildirilmektedir. ġekil 5.KOAH'ta Uzun Süreli Oksijen Tedavisi Oksijen tedavisinde amaç, PaO2`nin mmhg`nin üstünde tutulmasıdır. Bunun için de nazal kanül ile l/dk akım yeterlidir. O2 akım hızı, arteriyel kan gazları analizi veya oksimetreyle izleme ile ayarlanır (Şekil 5). Oksijen tedavisi yılda en az bir kez yeniden değerlendirilmelidir. Günlük kullanım 15 saatin altına düşmemeli ve hastalar mümkün olduğu kadar uzun süre oksijen kullanmaya teşvik edilmelidir. Hasta uykusunda mutlaka oksijen almalıdır. USOT`un başarılı olması için, hastanın tedaviyi gereken şekilde kullanıp kullanmadığının izlenmesi ve tedavisinin yararı konusunda eğitilmesi gerekmektedir. Oksijen tedavisinde en önemli tehlike yangın olduğu için, sigara içen hastalara evde USOT önerilmemektedir. Uzun Süreli (Evde) Mekanik Ventilasyon Tedavisi İleri derecede hiperkapnisi bulunan solunum yetmezliğindeki ağır KOAH hastalarında, hiperkapninin azaltılması, semptomların iyileştirilmesi ve dolayısıyla yaşam kalitesinin yükseltilmesinde medikal tedavi yeterli olmayabilir. Mortalitenin yüksek oldu u bu hastalarda, her an solunumsal asidoz tablosu ile ölümcül bir atak oluşma riski çok yüksektir. Medikal tedavi ile düzeltilemeyen ağır hiperkapnisi (PaCO mmhg) olan hastalarda burun ya da yüz maskeleri gibi invazif olmayan yöntemlerle mekanik ventilasyon
32 önerilmektedir. Bu tedaviden en çok yararlanabilecek olanlar, ileri derecede noktürnal hipoksemisi veya solunum kaslarında güçsüzlük olan hastalardır. Tedavi kesintili, noktürnal ve sürekli olabilmektedir. Hastaların maske ve cihazı uzun süre tolere edememeleri nedeniyle genelde noktürnal ventilasyon önerilmektedir. Ancak, gözlenen fizyolojik yararlarına rağmen, bu tedavinin hastalardaki semptomlar üzerindeki olumlu etkisi henüz kesinlik kazanmadığından rutin kullanılması önerilmemektedir. Akciğer Rehabilitasyonu KOAH tedavisindeki amaçlardan biri de semptomları azaltmak ve yaşam kalitesini yükseltmektir. Hastaların çoğunun nefes darlığı nedeniyle hareketleri kısıtlıdır. Küçük bir efor semptomları provoke edebilir. Akciğer rehabilitasyonu, hastaların yaşam kalitesini yükseltmek amacıyla multidisipliner tedavi olanaklarının planlanıp uygulanması demektir. Rehabilitasyon programlarının sonunda KOAH`lı hastalarda semptomlar azalır, egzersiz toleransı artar, yürüme ve benzeri fiziksel etkinliklerde artış olur, günlük yaşam etkinliklerini başarma yeteneği artar, anksiyete ve depresyon azalır, kendine güven duygusu artar ve yaşam kalitesi ile ilgili nesnel ölçütlerde artma meydana gelir ve dolayısıyla, sağlık giderlerinde azalma sağlanmış olur. Rehabilitasyon programlarının KOAH`lı hastaların yaıam süresi üzerindeki etkileri de incelenmiştir, ancak sonuçlar değişkendir. KOAH, klinikte geleneksel olarak FEV 1 değerlerine göre hafif, orta şiddette ve ağır olarak üç gruba ayrılırsa da rehabilitasyon programlarının seçiminde bu gruplara göre belirlenmiş ilkeler yoktur. Çünkü, hastaların solunum fonksiyonları ile egzersiz toleransları arasındaki bağıntı genellikle zayıftır. Sonuç olarak genellikle kabul gören anlayış, ağır fonksiyon bozukluğu ve egzersiz toleransı kaybı olan hastalar da dahil, tüm stabil KOAH hastalarında, rehabilitasyonun uygun olduğudur. Hastanede yatmakta olan hastalar için de rehabilitasyon programları tanımlanmıştır. Yatan hastanın genel durumuna göre bazı programlar seçilebilir. Rehabilitasyon programlarından yararlanmayan KOAH`lı hasta sayısı oldukça azdır. Dil sorunu olanlar, iş veya yolculuk gibi nedenlerle programı aksatanlar bu programlardan yararlanamazlar. İşitme sorunları aksaklık yaratabilir. Psikiyatri sorunları genellikle rehabilitasyona engel olur. KOAH hastalarının hemen tümünde sigara içme öyküsü bulunduğundan ve bu hastalar yaşlı olduklarından, nörolojik veya kardiyovasküler sorunların eşlik etmesi mümkündür. Bu gibi hastalar için aerobik egzersizler uygun değildir. Rehabilitasyon programlarına başlamadan önce kalp hastalıkları dışlanmalıdır. İdeal koşullarda, akciğer rehabilitasyonu programları KOAH hakkında bilgili ve deneyimli profesyonel sağlık görevlileri tarafından uygulanır. Rehabilitasyon programlarını uygulayacak ekipte hekim, diyetisyen, yoğun bakım elemanı, hemşire, fizyoterapist, kardiyorespiratuar teknisyen, meslek terapisti, eczacı, egzersiz terapisti, psikososyal eleman vb. görevliler bulunur. Seçilen programa göre bu görevlilerden biri veya birkaçı programda yer alır. Akciğer rehabilitasyonu genellikle ayaktan izlenebilen hastalara uygulanır. Uygulama yeri hastanelerdeki rehabilitasyon birimleridir. Fiziksel etkinlik kapasiteleri çok düşük olan hastalar rehabilitasyon merkezlerine gidemeyecekleri için bu tür programlardan yararlanamazlar. Bu hastalara ev ortamında uygulanabilecek bazı programlar vardır. Eğitim
33 Rehabilitasyon programlarının temel öğesidir. Hastaya evde devam etmek üzere, seçilen programı tamamlayan yazılı ve sözlü rehberler verilmelidir. Düzenli aralıklarla evde veya hastanede yapılan kontroller hastayı motive eder. Hastalar özellikle ilaç ve oksijen tedavisi konusunda düzenli olarak eğitilmelidir. Tedavide kullanılan araçlar (inhalasyon veya egzersiz araçları) konusunda hasta ayrıntılı şekilde eğitilmelidir. KOAH`ın alevlenme nedenleri, beslenme şekli, hava yolu hijyeni gibi birçok konu eğitim programında yer almalıdır. Ailenin eğitimi de çok önemlidir. Hastalığın seyrini, prognozunu, hastaya nasıl yardımcı olunacağını aileye öğretmek yararlıdır. Fizyoterapi Akciğer rehabilitasyonunun vazgeçilmez elemanlarındandır. Nefes darlığı, artmış solunum işi, artmış oksijen tüketiminin fizyoterapi yöntemleriyle düzeltildiği saptanmıştır. Solunum egzersizleri gevşeme egzersizleri, solunumun kontrolü, sekresyonların mobilizasyonu gibi yöntemleri içerir. Nefes darlığının azaltılması, iyi ventile olmayan akciğer ünitelerinin ventilasyona katılmasının sağlanması ve solunum kaslarının daha etkin bir biçimde kullanılmasını sağlamakta yararlıdır. Solunum kaslarının gevşetilmesi için hastanın baş, boyun, gövde ve ekstremitelerinin fleksiyon durumunda bulunmasını sağlayan pozisyonlar öğretilir (örneğin, öne eğilerek oturma veya arkaya yaslanarak ayakta durma gibi) Kontrollü solunum teknikleri (büzük dudak solunumu ve diyafragma solunumu), KOAH`lı hastanın genelde yaptığı yüzeyel ve hızlı solunum yerine, daha etkin bir ventilasyon sağlayan derin ve düşük frekanslı bir solunum yapmayı amaçlar. Büzük dudak solunumu için, burundan derin bir soluk alınır ve daha uzun bir sürede, ıslık çalar gibi verilir. Hastaların hemen hepsi, büzük dudak solunumunu kendi kendine keşfetmiş durumdadır. Özellikle eforda dudaklarını büzerek ekspire ederler. Diyafragma solunumu nun amacı da ventilasyonu daha etkin kılmaktır. KOAH`ta diyafram hareketleri kısıtlıdır. Hastaya, inspirasyon sırasında karın duvarının ekspansiyonunu sağlaması öğretilir. Yatar pozisyonda iken hasta bir taraftan büzük dudak solunumu yapar, diğer taraftan bir elini göğsüne, diğer elini karnına koyar ve derin nefes alırken karnının ileriye doğru genişlemesini izler. Balgamın mobilizasyonu vibrasyon, perküsyon, postüral drenaj gibi tekniklerle sağlanır ve genellikle bir fizyoterapistin yardımına gerek vardır. Öksürme veya zorlu ekspirasyon teknikleri, balgam çıkarma semptomu fazla olan hastalarda bronş drenajını kolaylaştırmak için önemlidir. Hasta oturur durumda önce derin bir nefes alır, tercihan hafif öne eğilmiş durumda, karın kaslarını kasarak, 2-3 kez kısa ancak güçlü bir şekilde öksürür veya bir borunun içine öksürür. Egzersiz eğitimi KOAH rehabilitasyon programlarında yer alması gereken yöntemlerden biridir. Hastalar var olan fizyolojik bozukluğa bağlı olarak, özellikle ileri evrelerde, dispne-hareketsizlikdepresyon-sosyal izolasyon kısır döngüsüne girerler. Hastanın durumuna göre seçilen ve düzenli yapılan egzersizler hastanın fiziksel dayanıklılığını ve kas kondüsyonunu artırır, aerobik kapasiteyi (VO2max ) iyileştirir. Egzersiz programlarının ağırlık derecesi ve sıklığı değişken olabilir, ancak devamlı yapılması yarar açısından çok önemlidir. Egzersiz programları inspirasyon kası egzersizleri, alt ve üst ekstremite egzersizleri olmak üzere üç gruptur.
34 İnspirasyon kası (veya solunum kasları) egzersizleri nin ventilasyonu düzelttiği ve dispne hissini azalttığı kanıtlanmıştır. Dirençli inspirasyon kası egzersizleri küçük taşınabilir araçlarla yapılır. Sürekli hiperpne diğer bir yöntem olup hastane koşulları gerektiren büyük araçlarla uygulanır. Alt ekstremite egzersizleri KOAH hastalarının günlük yaşam etkinliği performanslarını artırmak için çok yararlıdır. Bisiklet, koşu bandı gibi araçlarla veya basit yürüme e itimiyle yapılabilir. Üst ekstremite egzersizleri de KOAH hastalarında yararlı olacağı düşünülen, ancak yararı kesin kanıtlanamamış bir yöntemdir. Üst ekstremite kaslarının günlük yaşamdaki rolü sanıldığından fazladır. Giyinmek, banyo yapmak vb etkinlikler ağır KOAH`lı hastalarda nefes darlığına yol açar. Bu nedenle, egzersiz programlarında üst ekstremite egzersizlerine de yer verilmesi yararlı olabilir. Beslenme desteği KOAH rehabilitasyon programlarında yer alması gereken bir yaklaşımdır. KOAH`ta kötü beslenme ve kilo kaybı sık rastlanan bir durumdur. Özellikle ağır obstrüksiyonu bulunan amfizemli hastalarda bu durum belirgindir. Kötü beslenmenin nedenlerinden biri yemekle oluşan nefes darlığı hissidir. Kilo kaybı kas erimesine ve solunum kası güçsüzlüğüne yol açar. Bu da hiperkapnik solunum yetmezliğini hazırlayan nedenlerden birisidir. Bu nedenlerle hastaların beslenme şekilleri incelenmeli ve gerekirse bir diyetisyen tarafından düzenlenmelidir. Hastalar ideal kiloları civarında tutulmalıdır. İdeal kiloya göre %10`dan fazla kayıp malnütrisyon olarak değerlendirilmelidir. Egzersiz eğitimi yapan hastalarda ek kaloriye gereksinim vardır. KOAH hastalarının protein gereksinimi herhangi bir erişkininki kadardır; yüksek lipid ve düşük karbonhidrat içeren beslenme şekli uygundur. Fazla karbonhidrat veya metabolik gereksinimden fazla kalori alınırsa, lipogenezise ve RQ`da (Respiratory Quotient) artışa ve dolayısıyla CO2 yapımının artmasına yol açılmış olur. Psikososyal destek Sanıldığından çok daha önemlidir. KOAH kronik, ilerleyici ve iş görmezli e yol açan bir hastalık olduğundan anksiyete, depresyon, sosyal ve cinsel yaşamın bozulması gibi sorunlar sık görülür. Diğer tedavi yaklaşımları ile birlikte hastanın bu sorunlarına da eğilmek ve yardımcı olmak gerekir.
35 ġekil 6.KOAH'ta akut atağın değerlendirilmesi Akut Atak Nedenleri ve Akut Atak Değerlendirmesi KOAH hastalarında yılda yaklaşık 1-4 kez akut atak görülür. Atakların büyük bir kısmı hafif olup evde tedavi edilebilirse de, ağır atak tedavilerinin hastaneye yatırılarak yapılması daha uygundur. Çok şiddetli ve yaşamı tehdit eden ataklarda hasta doğrudan yoğun bakım birimine yatırılmalıdır. Atak tedavisi, atak nedenlerinin bilinmesini gerektirir. Stabil bir KOAH`ta akut atağı başlatan nedenler Tablo 10`da özetlenmiştir. Tablo 10. Akut atak nedenleri Trakeobronsiyal sistem infeksiyonu (genellikle viral) Pnömoni Sag veya sol kalp yetmezligi veya aritmiler
36 Pulmoner emboli Spontan pnömotoraks Oksijenin uygunsuz kullanilmasi Ilaçlar (hipnotikler, trankilizanlar, diüretikler, vb) Metabolik hastaliklar (diyabet, elektrolit bozuklugu, vb) Beslenme bozuklugu Son dönem (end-stage) solunum hastaligi (solunum kaslari yorgunlugu, vb) Diger hastaliklar (gastrointestinal kanama, vb) Akut atak saptanan KOAH hastasının hangi koşullarda tedavi edileceğine karar verilirken, atağın ağırlık derecesinin veya şiddetinin belirlenmesi gerekir. Akut atak kuşkusunda ve atağın şiddetinin belirlenmesinde değerlendirilmesi gereken başlıca semptomlar, muayene ve laboratuvar bulguları ile hastaneye yatış endikasyonları şekil 6`da verilmiştir. Hastanede tedavi için belirlenmiş ideal bir süre yoktur, bu hastaya göre değişir. Evde Akut Atak Tedavisi Hafif ataklarin evde tedavisi mümkün olabilir. Sekil 6`ya göre evde tedavisine karar verilen hastalarda izlenmesi gereken tedavi, Tablo 11`de özetlenmistir. Tablo 11. Evde atak tedavisi a) Ilaç Tedavisi 1. Antibiyotik tedavisi (dispne, balgam miktari ve/veya pürülansi artmissa) 2. Bronkodilatör tedavi: Bir bronkodilatör ilaçla (inhale b2- agonist veya antikolinerjik) tedaviye baslanilir. Daha önce kullaniyorsa dozu ve sikligi artirilir. Tedaviye yeterince yanit alinamadiginda iki bronkodilatör ilaç kombine edilir. 3. Kortikosteroid tedavi: Hastada belirgin wheezing varsa veya tedaviye yeterince yanit alinamadiginda kisa süreli (1-2 hafta) mg/kg/gün prednizolon tedavisi verilebilir. 4. Sedatif ve hipnotiklerden kaçinilir. b) Destek Tedavisi 1. Hastalara balgam çikarmalari önerilir. Bu amaçla etkin öksürmeye tesvik edilir. Yeterli sivi almalari tavsiye edilir. 2. Yukarida uygulanan tedaviden 48 saat sonunda yanit alinamazsa veya hasta bu süre içinde kötülesirse hastanin bir hekime veya saglik kurulusuna basvurmasi gerekir. 3. Semptom ve bulgular iyilesirse tedaviye aynen veya dozu azaltilarak devam edilir. Hastanede Akut Atak Tedavisi Basamaklı tedavi yaklaşımı uygulanır (Tablo 12). Tablo 12. Hastanede atak tedavisi
37 A. Orta şiddette-ağır atakların hastane tedavisi 1. Semptomların şiddetini tayin et, kan gazları ve akciğer grafisini değerlendir 2. Kontrollü oksijen tedavisi 3. Bronkodilatör tedavi b2-agonist başlanır veya mevcut tedavinin dozu/sıklığı artırılır. Örneğin, ÖDİ ile saatte bir 6-8 püskürtme veya her saatte bir doz inhalasyon solüsyonu nebülizatör ile uygulanır. Hemen yanıt alınamazsa, Ek olarak ipratropiyum bromür başlanır veya mevcut tedavinin dozu/sıklığı artırılır. ÖDİ ile 3-4 saatte bir 6-8 püskürtme veya 4-8 saatte bir 0.5 mg inhalasyon solüsyonu uygulanır Şiddetli vakalarda serum düzeylerinin 8-12 µg/ml olmasını sağlayacak teofilin dozu İV yolla uygulanır. Aminofilin dozajı: a. Daha önce teofilin kullanmayan veya klirensi etkileyecek herhangi bir durumu olmayanlarda başlangıçta 5-6 mg/kg yükleme dozu minimum 20 dakikada verilir. İdame dozu 0.5 mg/kg/saattir. b. Teofilin klirensini etkileyecek bir durum olduğunda yükleme dozu 2.5 mg/kg olarak toplam 300 mg`dır.idame dozu ise hasta semptomatik olmadığı veya serum konsantrasyonu <10 mg/ml olmadığı sürece 400 mg/günü geçmemelidir. 4. Kortikosteroidler Ağır bir atakta oral veya İV yolla mg/kg/gün dozunda prednizon (veya eşdeğeri) uygulanır. Tedavi İV formdan oral forma geçilerek uygun bir sürede (1-2 hafta) azaltılarak kesilir. 5. Antibiyotikler: Bakteriyel enfeksiyon bulguları varsa oral olarak, bazen de intravenöz olarak uygulanır. 6. Diğer önlemler Balgam viskozitesi çok fazla ise fizyoterapiyi düşün ve/veya kendi kendine balgam temizliği Sıvı dengesi ve beslenme kontrol edilir. KOAH ile eşzamanlı bir hastalık varsa tedavi edilir. Profilaktik heparin tedavisi düşünülebilir. Hastanın yakın izlemi B. Hayatı tehdit eden atakların tedavisi 1. Uygulanan tedaviye rağmen hasta iyileşmemişse, ancak koma, kardiyak veya solunumsal arrest yoksa (A) maddesinde belirtilen yoğun tedaviye ek olarak yüz veya burun maskesiyle CPAP veya BIPAP ile invazif olmayan mekanik ventilasyon (NIPPV) uygulanır. 2. Hastada koma, kardiyak veya solunumsal arrest varsa, solunum hızı >35 dakika ise, B.1. maddede uygulanan tedavi yetersiz kalmışsa, PaO2<40 mmhg, PaCO2 >60 mmhg, ph< 7.25 ise, kardiyovasküler komplikasyonlar (hipotansiyon, şok, kalp yetmezliği) varsa, di er komplikasyonlar (metabolik anormallikler, sepsis, pnömoni, pulmoner embolizm, barotravma, yoğun plevral efüzyon) varsa, yardımcı solunum kas kullanımı ve paradoksal abdomen hareketinin eşlik etti i şiddetli dispne varsa (A) maddesinde belirtilen yoğun tedaviye ek olarak endotrakeal entübasyon ve invazif mekanik ventilasyon uygulanır.
38 Tablo 12`de belirtilen tedavi ile ilk 30 dakikada semptom ve bulgularda düzelme olur ve PaO2 >60 mmhg olursa tedaviye devam edilir. Hasta 4 saatte bir yeniden değerlendirilip, Tablo 13`te belirtilen taburcu etme kriterlerine ulaşıldığında, uzun süreli tedavi planlanarak evde tedaviye devam edilir. Tablo 13. Akut atakta taburcu etme kriterleri İnhale ß2-agonist tedavisine 4 saatten daha uzun süre gereksinim duyulması Atak öncesi yürüyebilen hastanın tedaviden sonra odanın bir başından öbür başına yürüyebilmesi Yemek yiyebilmesi ve nefes darlığı nedeniyle uykudan sık sık uyanmaması Parenteral tedavi kesildikten sonra saat içinde klinik stabil olması Arteriyel kan gazlarının son saat içinde stabil olması Hastanın veya hastaya evinde bakacak kişilerin ilaçları hatasız olarak kullanmayı öğrenmiş olması Hastanın, ailesinin ve hekimin, hastanın evde başarıyla tedavi edilebileceğinden emin olması Yukarıdaki tedaviye rağmen ilk dakikada semptomlarda ve bulgularda düzelme olmaz ve PaO2<60 mmhg ise FiO2 aşamalı olarak artırılır ve 30 dakikada bir AKG değerlendirilir. Bu uygulama ile PaO2 <60 mmhg olursa Tablo 12`nin B/1. maddesinde önerilen tedaviye geçilir. FiO2`nin artırılmasına ve NIPPV`ye rağmen PaO2 <40 mmhg ise, PaCO2 artarsa veya ph <7.25 ise hastaya mekanik ventilasyon uygulanır. Sekresyonların Kontrolü Hastanede tedavi gören KOAH hastalarında hava yolu sekresyonlarının mobilizasyonuna yönelik en etkili yaklaşım, kontrollü öksürük ve zorlu ekspirasyon tekniğidir. İlaçsız aerosol tedavisi (hümidifikasyon), elle veya mekanik olarak yapılan göğüs perküsyonu, vibrasyon, sarsma ve postüral drenaj gibi göğüs fizyoterapisi yöntemleri, sistemik aşırı hidratasyon ve IPPV`nin etkileri konusunda yeterli kanıt yoktur. Nazo- trakeal aspirasyon, aşırı sekresyonu olan hastalarda nadiren ve kısa süreli olarak uygulanabilir. Oksijen Tedavisi Akut KOAH ataklarında medikal tedavinin yanı sıra O 2 tedavisi yaşam kurtarıcıdır. Ağır akut atak sırasında O 2 nazal kanülle, Venturi maskesiyle veya mekanik ventilasyonla verilir.amaç PaCO 2 10 mmhg`dan fazla artmadan ve ph<7.25 olmadan, PaO 2`yi 60 mmhg`nın veya SaO 2`yi %90`ın üstüne çıkarmaktır.o 2 tedavisine düşük akımla (nazal kanülle 1-2 l/dk, Venturi maskesi ile FiO 2 %24 olarak) başlanmalı, AKG`nin izlenmesi ile akım hızı ayarlanmalıdır.pao 2`yi 60 mmhg`nın üzerinde tutabilmek için önerilen O 2 akım hızı değerleri aşağıda belirtilmiştir: Hava solurken PaO 2 FiO 2 (%) Nazal kanülle O 2 akımı
39 (mmhg) (l/dk) Yardımcı ventilasyon Akut atakta gelişen ilerleyici hava yolu obstrüksiyonu ventilasyonu ve oksijenasyonu bozabilir ve bu koşullarda uygulanan oksijen tedavisi yetersiz kalabilir. Böyle bir durumda, hastayı akut solunum yetmezliği boyunca kısa süreli desteklemek ve ventilasyonu kronik olarak bozulmuş olan hastanın fonksiyonel durumunu ve gaz alışverişini düzeltmek amacı ile yardımcı ventilasyon uygulanır. Hastanın bilincinde, ventilasyon çabasında, solunumsal asidozda ve hipoksemide bozulmanın giderek ağırlaşması durumunda, bu tedavi yaklaşımına gereksinim doğar. Yardımcı ventilasyonun amacı solunum kasları üzerindeki yükü hafifletmek, solunum işini azaltmak ve ilerleyici solunumsal asidozu düzeltmektir. KOAH zemininde gelişen akut solunum yetmezliği (ASY) tedavisinde ya invazif olarak (endotrekeal entübasyonla) veya invazif olmayan yolla (burun-yüz maskeleri ile) pozitif basınç verilerek yardımcı ventilasyon sağlanır. İnvasif olmayan yardımcı ventilasyon uygulamasının (Noninvasif Positive Pressure Ventilation) (NIPPV), endotrakeal entübasyona gereksinimi, hastanede kalış süresini ve mortaliteyi azalttığı bildirilmiştir. Bu nedenle, akut KOAH alevlenmelerinde gelişen hiperkapnik solunum yetmezliği tedavisinde uygun olgularda ilk aşama tedavi olarak NIPPV düşünülebilir. Ancak, bu tedavi yaklaşımı gerekli altyapı ve deneyimli personel bulunan merkezlerde uygulanmalıdır. NIPPV`nin yetersiz kaldığı veya uygulanamadığı ASY`li olgularda (mental bozukluk, hemodinamik denge bozukluğu, aşırı sekresyon vb), hastaların entübe edilerek mekanik ventilasyona bağlanması gerekebilir. Entübasyona bağlanan bu hastalarda nozokomiyal pnömoni, sinüzit, barotravma ve bazı laringotrakeal komplikasyonlar gelişebilir. O nedenle hastada koma, kardiyak veya solunumsal arrest yoksa, invazif olmayan ventilasyon (NIV) tercih edilebilir. KOAH`ta Cerrahi Tedavi Büllektomi Difüz amfizemli hastaların bazılarında tek ya da iki taraflı büller oluşabilir. Bu büllerin cerrahi rezeksiyonu oldukça eski bir yöntemdir. Ancak büllektominin seçilmiş hastalarda yararlı olduğu, iyi incelenmemiş hastalarda ise herhangi bir yarar sağlamadığı kanıtlanmıştır. Tek taraflı, kısmen sağlam parenkimle çevrili ve parenkime bası yaparak yer değiştirmesine neden olan, sınırları radyolojik olarak iyi tanımlanabilen ve hemitoraksın %30`undan fazlasını kaplayan büllerin çıkartılması semptomatik ve fonksiyonel yarar sağlamakta, daha küçük büllerin rezeksiyonu herhangi bir değişikliğe neden olmamaktadır. Sık infeksiyon geçiren veya pürülan bronşiti olan hastalarda büllektomi önerilmemektedir. Ayrıca FEV1 değeri <500 ml olan ve karbondioksit retansiyonu olan hastalarda büllektomi sonrası prognozun kötü olduğu gözlenmiştir.
40 Akciğer Volümünü Azaltıcı Cerrahi (AVAC) Difüz amfizemli hastalarda, akciğerin en fonksiyonsuz alanlarının rezeksiyonu ilkesine dayanır. İlk kez 1950`lerde denenmiş, daha sonra yüksek mortalite nedeniyle terk edilmiştir. Son yıllarda, cerrahi tekniklerin gelişmesiyle tekrar gündeme gelmiştir. Günümüzde kabul gören en iyi teknik, mediyan sternotomi ile bilateral stapling dir. AVAC`yi uygulayan değişik merkezlerin göz önüne aldığı endikasyonlar ve kontrendikasyonlar şunlardır: KOAH`ta transplantasyon endikasyonları Sınırlı yaşam şansı (kor pulmonale başlaması) Yaş <60 Maksimum düzeyde tıbbi tedaviye yanıtsızlık Başka bir organ yetmezliği bulunmaması (renal, hepatik) Oksijene bağımlılık FEV1<%25 Günlük yaşam etkinliklerinde kısıtlılık AVAC için aday olmama Psikolojik faktörler, aile desteği KOAH`ta transplantasyon kontrendikasyonları Sigara kullanma Koroner arter hastalığı Uzun süredir kortikosteroid kullanma Çok kaşektik olma Aşırı obezite Yineleyen veya persistan sepsis Yaygın büllöz hastalık (tek akciğer transplantasyonu için) Daha önce toraks cerrahisi geçirmiş olma (hemoraji riski) AVAC uygulanan hastaların izlenmesinde (3 ay-1 yıl), akciğer fonksiyonlarında düzelme, diyafragmanın kasılma gücünde artış, sağ ventrikül fonksiyonlarında artış, egzersiz kapasitesinde artış, yaşam kalitesinde yükselme sağlanmıştır. Meydana gelen bu olumlu değişiklikler, akciğer esneklik basıncının artması, statik akciğer volümlerinin azalması nedeniyle diyafragmaya olan baskının azalması, dolayısıyla inspirasyon kaslarının yükünün azalması şeklinde açıklanmaktadır. AVAC, erken dönemde olumlu sonuçlarına rağmen, uzun süreli izleme sonuçları hakkında fazla bilgi birikimi olmadığı için, henüz tartışmalı bir yöntemdir. Rutin olarak uygulanmamaktadır. Akciğer transplantasyonu Verici sorunu nedeniyle çok sınırlı uygulanan bir yöntemdir. Dünyadaki tüm akciğer transplantasyonu uygulamalarının yaklaşık %40`ı KOAH`lı hastalarda gerçekleştirilmektedir. Transplantasyon olgularında sağkalım oranı, birinci yıl sonunda %75, üçüncü yıl sonunda %60`tır. KOAH`ta daha çok tek akciğer transplantasyonu uygulanmaktadır. KOAH`ta transplantasyon endikasyonları
41 Sınırlı yaşam şansı (kor pulmonale başlaması) Yaş <60 Maksimum düzeyde tıbbi tedaviye yanıtsızlık Başka bir organ yetmezliği bulunmaması (renal, hepatik) Oksijene bağımlılık FEV1<%25 Günlük yaşam etkinliklerinde kısıtlılık AVAC için aday olmama Psikolojik faktörler, aile desteği KOAH`ta transplantasyon kontrendikasyonları Sigara kullanma Koroner arter hastalığı Uzun süredir kortikosteroid kullanma Çok kaşektik olma Aşırı obezite Yineleyen veya persistan sepsis Yaygın büllöz hastalık (tek akciğer transplantasyonu için) Daha önce toraks cerrahisi geçirmiş olma (hemoraji riski) KOAH ta Cerrahi GiriĢimlerde Değerlendirme Hafif obstrüksiyonu olan KOAH hastaları, cerrahi girişimlerle ilgili riskler açısından genel hasta popülasyonu ile aynı özellikleri taşır. Ancak, orta şiddette veya ağır obstrüksiyonu olan hastalarda, toraks veya toraks dışı cerrahi girişimlere bağlı girişim sonrası riskler genel popülasyona göre fazladır. KOAH hastalarında girişim sonrası dönemde sık rastlanan komplikasyonlar bronşit, atelektazi, pnömoni, pulmoner emboli, miyokard enfarktüsü, pulmoner ödem, kalp yetmezliği ve solunum yetmezliğidir. Orta şiddette ve ağır KOAH`ta komplikasyon sıklığı cerrahi girişimin yerine göre değişir. Toraks dışı cerrahi girişimler KOAH hastaları ileri yaş grubunda oldukları için en sık gereken toraks dışı cerrahi girişimler göz, üst solunum yolları ve ortopedi alanındadır. Daha az olarak ürolojik, jinekolojik ve kolorektal, retroperitoneal ve renal cerrahi gerekebilir. FEV1<1 litre olan hastalarda, genel anestezi altında yapılan pelvik ve abdominal cerrahinin komplikasyon riski yüksektir. Cerrahi girişimin olabildiğince kısa sürmesine dikkat edilmeli; olanak varsa, yerel veya epidural anestezi uygulanmalıdır. Eğer risk yüksek ve yarar az ise cerrahi girişim uygulanmamalıdır. Ortopedik cerrahi ven trombozu açısından önemlidir. Normal popülasyonda bile, profilaktik heparin verilmeyenlerde derin ven trombozu riski %40-60 düzeyindedir.
42 Üst karın cerrahisi her hastada yüksek risk yaratır. Riski artıran faktörler obezite, sigara kullanma, KOAH, kalp hastalıkları ve ileri yaştır. Bunlarda üst karın cerrahisinden sonra görülen morbidite oranı %80, mortalite oranı ise %3-5 olarak bildirilmiştir. KOAH hastalarında kalp-damar ve abdominal damar cerrahisi de, girişim sonrası komplikasyonlar açısından yüksek risk taşıyan girişimlerdir. Toraks ile ilgili cerrahi girişimler Torakotomi VC`de %30 kadar azalma yaratır ve torakotominin solunum fonksiyonlarına etkisi aylarca sürebilir. VC`de kama rezeksiyonu %0-10, segmentektomi %5-10, lobektomi %10-20, pnömonektomi %40-50 kayba neden olur. Rezeksiyon uygulanan kısmın fonksiyonu yoksa, fonksiyonel azalma görülmez. Preoperatif değerlendirme Preoperatif dönemde hastanın özgeçmişi, fizik muayene ve klinik bulguları ile değerlendirilmesi temel kuraldır. Bunların yanı sıra, preoperatif dönemde akciğer grafisi, basit spirometre, difüzyon kapasitesi tayini, arteriyel kan gazları, perfüzyon sintigrafisi ve egzersiz testleri yapılır. Akciğer rezeksiyonu öncesi spirometre ve olanak varsa DL CO mutlaka yapılmalıdır. Sintigrafi ve egzersiz testleri özellikle rezeksiyon cerrahisi öncesinde gereklidir. Kantitatif akciğer sintigrafisi (ventilasyon-perfüzyon sintigrafisi) ve egzersiz sırasında oksijen tüketimi (VO 2 ) ölçümü, girişim sonrası risklerin tahminde iyi bir gösterge sayılır. Ayrıca egzersiz testleri, bilinmeyen bir kardiyak sorunu da açığa çıkarabileceğinden yararlıdır. Pnömonektomi öncesi FEV 1 <2 litre (veya <%50) ise, MVV< %50 ise ve DLCO<%60 ise girişim sonrası dönemde solunum yetmezliği veya ölüm riski yüksektir. Pnömonektomi sonrası tahmini FEV 1 değeri %40`tan azsa, risk yine yüksektir. Pnömonektomi sonrası tahmini FEV 1 şöyle hesaplanır: Postop FEV 1 = Preop FEV 1 x sağlam akciğerin % perfüzyonu Arteriyel kan gazları, ağır KOAH`ı olan her hastada ölçülmelidir. Hiperkapni girişim sonrası komplikasyonlar için yüksek risk oluşturur. Acil olmayan durumlarda cerrahi girişimden haftalar önce hazırlık yapılmaya başlanır. Hasta halen sigara kullanıyorsa, girişimden en az 8 hafta önce sigara bıraktırılır. Etkin bir bronkodilatör tedavi uygulanır. FEV 1 <%50 ise kısa süreli kortikosteroid denemesi yapılır. Solunum egzersizleri, etkin öksürme teknikleri, yoğun spirometri gibi akciğer ekspansiyon teknikleri uygulanır. Bu fizyoterapi uygulamaları yüksek riskli hastalar için çok yararlıdır. KOAH ve Uyku
43 Sağlıklı erişkinlerde ve KOAH olgularında uykunun tüm evrelerinde soluk volümü ve dakika ventilasyonu azalır. Tüm KOAH olguları, gündüz dinlenme hali ile karşılaştırıldığında geceleri daha hipoksemiktir. Bu hipoksemi özellikle REM döneminde belirgindir. KOAH hastalarında solunum yollarının direnci artmıştır. REM-dışı dönemde özellikle üst solunum yollarında direnç artar, pozisyonla interkostal kaslar hipotonik hale gelir, REM döneminde merkezi sinir sistemi fonksiyonları değişir, hipoksik ve hiperkapnik uyarılara yanıt küntleşir. Bunlar çoğu kez bir arada, KOAH olgularında gece hipoksemisine yol açabilir. KOAH ve uyku apne-hipopne sendromu sık rastlanan durumlardır. KOAH olgularının yaklaşık %2-4`ünde uyku apne-hipopne sendromu bulunurken, uyku apne- hipopne sendromu bulunan olguların yaklaşık %10`unda KOAH vardır. KOAH ile uyku apne-hipopne sendromunun beraberliği halinde pulmoner hipertansiyon, kor pulmonale, karbondioksit retansiyonu görülme sıklığı, sadece uyku apne-hipopne sendromu olan olgulardakinden daha fazladır. Klinik olarak uyku apne-hipopne öyküsü ve bulgusu olan, gündüz PaO2 değerinin 60 mmhg`nin üstünde olmasına rağmen polistemisi ve/veya kor pulmonalesi olan veya düzenli ve sürekli oksijen kullanırken sabah baş ağrısı ile uyanan KOAH olgularının uykuda solunum özelliklerinin polisomnografiyle incelenmesi gereklidir. Hastaların gece hipoksemilerinin kontrolü için öncelikle sürekli oksijen verilmesi gereklidir. Ancak uyku apne olan KOAH hastalarının sürekli oksijen tedavisi, CPAP veya BIPAP tedavisi şeklinde olmalıdır. KOAH ve Uçak Yolculuğu Uçakların kabin basıncı deniz seviyesindeki atmosfer basıncından düşüktür. Bu nedenle KOAH`lı hastada mevcut hipoksemi uçak yolculuğu sırasında belirginleşir. Uçuş esnasında nefes darlığı, hışırtılı solunum, siyanoz, kalp yetmezliği gibi sorunlar meydana gelebilir. Yolculuk boyunca PaO2 50 mmhg`nin üzerinde tutulmalıdır. Uçakta, 8000 feet (2438 m) yükseklikte burun kanülüyle verilecek 2-3 l/dk miktarında oksijen, deniz seviyesi etkisi yaratır. Evde sürekli oksijen tedavisi uygulanan hastalara uçuş sırasında sürekli oksijen verilmelidir. Evde kullanılan miktara 1-2 l/dk oksijen eklenmesi yeterlidir. Uçak şirketleri uçuş dışında, hava alanındaki herhangi bir mekanda oksijen sağlamayı üstlenmezler. Ayrıca, uçak şirketleri kişinin uçakta sürekli oksijen alması konusunda hekimden açıklamalı bir rapor isterler. Bu konuda hastaları uyarmak gerekir. Eşlik eden başka bir hastalık olmadığı takdirde KOAH hastaları için uçak yolculuğu güvenlidir. KAYNAKLAR 1. American Thoracic Society. Chronic bronchitis, asthma and pulmonary emphysema: a statement by the Committee on Diagnostic Standarts for Nontuberculos Respiratory Diseases. Am Rev Respir Dis 1962;85: American Thoracic Society. Lung function testing: selection of reference values and interpretative strategies (statement). Am Rev Respir Dis 1991;144:
44 3. ATS Statement. Standards for the diagnosis and care of patients with chronic obstructive pulmonary disease. Am J Respir Crit Care Med 1995;152: Barnes P. New therapies for chronic obstructive pulmonary disease. Thorax 1998;53: Buist AS. Health education needs arising from the development of guidelines in chronic obstructive pulmonary disease. In Barnes PJ, Buist AS (eds): The Role of Anticholinergices in Chroniç Obstructive Pulmonary Disease and Chronic Asthma. Cheshire: Gardiner-Caldwell Communications Limited, United Kingdom. 1997: Bliman LG, Mosca L, Newman N, Simon DG. Preoperative smoking habits and postoperative pulmonary complications. Chest 1998;113: Brenner M, et al: Lung volume reduction surgery for emphysema. Chest 1996;110: BTS Guidelines for the Management of Chronic Obstructive Pulmonary Disease. The COPD Guidelines Group of the Standards of Care Committee of the BTS. Thorax 1997;52: Burrows B, et al. Longitudinal changes in forced expiratory volume in one second in adults. Am Rev Respir Dis 1986;133: Cazzola M, Matera MG. Should long-acting b2-agonists be considered an alternative first choice option for the treatment of stable COPD. Respiratory Medicine 1999; 93: Celli BR. Standards for the optimal management of COPD. Chest 1998; 113: Chanez P, Vignole AM, Bousquet J. Remodelling of the airways in chronic obstructive pulmonary disease. Eur Respir Rev 1997;7: Cooper J, et al: Results of 150 consecutive bilateral lung volume reduction procedures in patients with severe emphysema. J Thorac Cardiovasc Surg 1996;112: Cooper J, Patterson G. Lung volume surgery for severe emphysema. Chest Surg Clin North Am 1995;5: Corris PA, Higenbottan T, Goltstrow P. Surgical treatment for diffuse emphysema. European Respiratory Monograph 1998;7: Curtis JR, et al. Health-related quality of life among patients with chronic obstructive pulmonary disease. Thorax 1994;49: Çelikel T, Sungur M, Ceyhan B, Karakurt S. Comparison of noninvasive positive pressure ventilation with standard medical therapy in hypercapnic acute respiratiory failure. Chest 1998;114:; Davies RM, Novotny TE. The epidemiology of cigarette smoking and its impact on chronic obstructive pulmonary disease. Am Rev Respir Dis 1989;140:82-9.
45 19. Deslauriers J. A perspective on the role of surgery in chronic obstructive lung disease. Chest Surg Clin North Am 1995;5: Dosman JA, Cockroft DW (ed). Obstructive Lung Disease, Part I, Chronic Obstructive Pulmonary Disease. The Med Clin North Am 1996; Dureil B. Risk of anesthesia in respiratory diseases. Presse Med 1991; 26: Erk M, Umut S, Mirici A, Yılmaz V, et al. The knowledge of chest physicians about the diagnosis and management of COPD in Turkey. Eur Respir J 1997;10: Fletcher C, Peto R. The natural history of chronic air flow obstruction. Brit Med J 1997;1: Hosenpud JD, et al: The Registry of International Society for Heart and Lung Transplantation: Thirteenth Official Report J Heart Lung Transplant 1996;15: Jackson CV. Preoperative pulmonary evaluation. Arc Intern Med 1988;148: Jeffrey P. Structural and inflammatory changes in COPD: a comparison with asthma. Thorax 1998; 53: Jeffry PK. Pathology of asthma and COPD: a synopsis. Eur Respir Rev 1997;43: Jones PW, et al. A self-complete measure of health status for chronic airflow limitation. The St. George`s Respiratory Questionnarie. Am Rev Respir Dis 1992;145: Knudson R, Stander JR, Kaltenborn WT, et al. Expiratory computed tomography for assessment of suspected pulmonary emphysema. Chest 1991;99: Kocabaş A, Kara K, Özgür G, et al. Value of preoperative spirometry to predict postoperative pulmonary complications. Respir Med 1996;90: Lefrak SS, Selection for LVRS: Multi-Center patient selection criteria. Washington University School of Medicine Medical Research Council Working Party: Long-term domiciliary oxygen therapy in chronic hypoxic cor pulmonale, chronic bronchitis and emphsema. Lancet 1981;1: Moğulkoç N, Karakurt S, Isalska B, et al. Acute purulant exacerbation of chronic obstructive pulmonary disease and Chlamydia pneumoniae infection. Am J Respir Crit Care Med 1999;160: Morgan M, Singh S. Practical Pulmonary Rehabilitation. Chapman-Hall Medical, London, UK. 1997, 1st ed. 35. Nocturnal Oxygen Therapy Trial Group: Continuous or nocturnal oxygen therapy in hypoxemic chronic obstuctive pulmonary disease: C clinical trial. Ann Intern Med 1980; 93:391-8.
46 36. Patlerson G. Indications unilateral, bilateral, heart lung and lobar transplant proceedings. Clin Chest Med 1997;18: Postma DS, Siafakas NM. Management of Chronic Obstructive Lung Disease, European Society Monograph 7, Pulmonary Rehabilitation. Join ACCP/AACVPR Evidence-Based Gui-delines. Chest 1997;112: Rennard S. Pathophsyological mechanisms of COPD. Eur Respir Rev 1997; 7: Roue C, et al: Lung volume reduction in patients with severe diffuse emphysema. Chest 1996;110: Sanders C. The radiographic diagnosis of emphysema. Radiol Clin North Am 1991;29: Seatta M. Central airways inflammation in the development of COPD. Eur Respir Rev 1997;7: Senior RM, Anthonisen R. Chronic obstructive pulmonary disease (COPD). Am J Respir Crit Care Med 1998;157: Shah SS, Goldstrow P. Surgical treatment of bullous emphysema: experience with the Brompton technique. Ann Thorac Surg 1994;58: Siafakas NM, et al. Optimal assessment and management of chronic obstructive pulmonary disease (COPD). ERS-Consensus Statement. Eur Respir J 1995;8: Snider GL, Kleinerman J, Thurlbeck WM, Bengali ZK. The definition of emphysema: report of a National Heart, Lung and Blood Institute, Division of Lung Diseases, Workshop. Am Rev Respir Dis 1985;132: Société de Pneumologie de Langue Française. Recommandations pour la Prise en Charge des Bronchopneumopathies Chroniques Obstructives. Rev Mal Resp 1997;14: Stanescu DC, Rodenstein DO, Hoeven C, Robert A. Sensitive tests are poor predictors of the decline in forced expiratory volume in one second in middle aged smokers. Am Rev Respir Dis 1987;135: Stockley RA. Cellular mechanisms in the pathogenesis of COPD. Eur Respir Rev 1996;6: Strategies in preserving lung health and preventing COPD and associated diseases: The National Lung Health Education Program (NLHEP). Chest 1998;113: T.C. Sağlık Bakanlığı Araştırma, Planlama ve Koordinasyon Kurulu Başkanlığı. Hastalık İstatistikleri
47 52. The Nebuliser Project Group of the British Thoracic Society Standards of Care Committee. Current best practice for nebuliser treatment. Thorax 1997,52: Tiep BL. Disease management of COPD with pulmonary rehabilitation. Chest 1997;112: Travaline JM, Addonizio VP, Criner GJ. Effect of bullectomy on diaphragm strength. Am J Respir Crit Care Med 1995;152: Umut S, Tutluoğlu B, Tosun GA and KOAH Çalışma Grubu: Determination of the etiological organism during acute exacerbations of COPD and efficacy of azithromycin, ampicillin-sulbactam, ciprofloxacin and cefaclor. J Chemotherapy 1999;11: Zuege DJ, Whitelaw WA. Management of acute respiratory failure in chronic obstructive pulmonary disease. Current Opinion in Pulmonary Medicine 1997;3:190-7.
ASTIM «GINA» Dr. Bengü MUTLU SARIÇİÇEK
 ASTIM «GINA» Dr. Bengü MUTLU SARIÇİÇEK ASTIM Dünya genelinde 300 milyon kişiyi etkilediği düşünülmekte Gelişmiş ülkelerde artan prevalansa sahip Hasta veya toplum açısından yüksek maliyetli bir hastalık
ASTIM «GINA» Dr. Bengü MUTLU SARIÇİÇEK ASTIM Dünya genelinde 300 milyon kişiyi etkilediği düşünülmekte Gelişmiş ülkelerde artan prevalansa sahip Hasta veya toplum açısından yüksek maliyetli bir hastalık
KRONİK OBSTRÜKTİF AKCİĞER HASTALIĞI (KOAH) TANIMI SINIFLAMASI RİSK FAKTÖRLERİ PATOFİZYOLOJİSİ EPİDEMİYOLOJİSİ
 KRONİK OBSTRÜKTİF AKCİĞER HASTALIĞI (KOAH) TANIMI SINIFLAMASI RİSK FAKTÖRLERİ PATOFİZYOLOJİSİ EPİDEMİYOLOJİSİ ÖĞRENİM HEDEFLERİ KOAH tanımını söyleyebilmeli, KOAH risk faktörlerini sayabilmeli, KOAH patofizyolojisinin
KRONİK OBSTRÜKTİF AKCİĞER HASTALIĞI (KOAH) TANIMI SINIFLAMASI RİSK FAKTÖRLERİ PATOFİZYOLOJİSİ EPİDEMİYOLOJİSİ ÖĞRENİM HEDEFLERİ KOAH tanımını söyleyebilmeli, KOAH risk faktörlerini sayabilmeli, KOAH patofizyolojisinin
KOAH DA KLİNİK ÖZELLİKLER VE TANI
 KOAH DA KLİNİK ÖZELLİKLER VE TANI Prof. Dr. A. Füsun Topçu Dicle Üniversitesi Tıp Fakültesi Göğüs Hastalıkları AD, Diyarbakır KLİNİK ÖZELLİKLER KOAH ın tipik semptomları; 1-Öksürük 2-Balgam 3-Nefes darlığı
KOAH DA KLİNİK ÖZELLİKLER VE TANI Prof. Dr. A. Füsun Topçu Dicle Üniversitesi Tıp Fakültesi Göğüs Hastalıkları AD, Diyarbakır KLİNİK ÖZELLİKLER KOAH ın tipik semptomları; 1-Öksürük 2-Balgam 3-Nefes darlığı
Alevlenmelerin en yaygın nedeni, trakeobronşiyal enfeksiyonlar ve hava kirliliğidir. Şiddetli alevlenmelerin üçte birinde neden saptanamamaktadır
 Toraks Derneği, Göğüs Hastalıkları Uzmanları ve solunum hastalıkları alanında çalışan diğer uzmanlık dallarındaki hekimler tarafından 1992 de kurulan bir ulusal uzmanlık derneğidir. Toraks Derneği nin
Toraks Derneği, Göğüs Hastalıkları Uzmanları ve solunum hastalıkları alanında çalışan diğer uzmanlık dallarındaki hekimler tarafından 1992 de kurulan bir ulusal uzmanlık derneğidir. Toraks Derneği nin
KOAH Kronik Obstrüktif Akciğer Hastalığı
 KOAH Kronik Obstrüktif Akciğer Hastalığı KOAH Zararlı gaz ve partiküllere karşı havayolları ve akciğerin artmış kronik inflamatuar yanıtı ile ilişkili ve genellikle ilerleyici özellikteki kalıcı hava akımı
KOAH Kronik Obstrüktif Akciğer Hastalığı KOAH Zararlı gaz ve partiküllere karşı havayolları ve akciğerin artmış kronik inflamatuar yanıtı ile ilişkili ve genellikle ilerleyici özellikteki kalıcı hava akımı
SOLUNUM FONKSİYON TESTLERİ. Doç Dr Tunçalp Demir
 SOLUNUM FONKSİYON TESTLERİ Doç Dr Tunçalp Demir SFT-SINIFLANDIRMA A-)Spirometrik inceleme 1. Basit spirometri 2. Akım-volüm halkası a)maksimal volenter ventilasyon (MVV) b)reversibilite c)bronş provokasyonu
SOLUNUM FONKSİYON TESTLERİ Doç Dr Tunçalp Demir SFT-SINIFLANDIRMA A-)Spirometrik inceleme 1. Basit spirometri 2. Akım-volüm halkası a)maksimal volenter ventilasyon (MVV) b)reversibilite c)bronş provokasyonu
CERRAHİSİ POLİKLİNİĞİNE BAŞVURAN KRONİK OBSTRÜKTİF AKCİĞER HASTALARININ, HASTALIK KONTROL DÜZEYLERİ
 ERZURUM NİHAT KİTAPÇI GÖĞÜS HASTALIKLARI ve GÖĞÜS CERRAHİSİ POLİKLİNİĞİNE BAŞVURAN KRONİK OBSTRÜKTİF AKCİĞER HASTALARININ, HASTALIK KONTROL DÜZEYLERİ ve ETKİLEYEN FAKTÖRLER Celile Duygu Aydemir Tıp Halk
ERZURUM NİHAT KİTAPÇI GÖĞÜS HASTALIKLARI ve GÖĞÜS CERRAHİSİ POLİKLİNİĞİNE BAŞVURAN KRONİK OBSTRÜKTİF AKCİĞER HASTALARININ, HASTALIK KONTROL DÜZEYLERİ ve ETKİLEYEN FAKTÖRLER Celile Duygu Aydemir Tıp Halk
KOAH GİRİŞ GİRİŞ TANIM TANIM. Kronik Obstrüktif Akciğer Hastalığı (KOAH), tüm dünya ülkelerinde önemli bir sağlık sorunu
 GİRİŞ KOAH Kronik Obstrüktif Akciğer Hastalığı (KOAH), tüm dünya ülkelerinde önemli bir sağlık sorunu Dünya üzerindeki 600 milyon KOAH'lı hasta her yıl 2.5 milyonu ölmekte Uzun süre sigara içiminin ve/veya
GİRİŞ KOAH Kronik Obstrüktif Akciğer Hastalığı (KOAH), tüm dünya ülkelerinde önemli bir sağlık sorunu Dünya üzerindeki 600 milyon KOAH'lı hasta her yıl 2.5 milyonu ölmekte Uzun süre sigara içiminin ve/veya
SOLUNUM SİSTEMİ HASTALIKLARI. Müge BULAKBAŞI Yüksek Hemşire
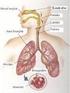 SOLUNUM SİSTEMİ HASTALIKLARI Müge BULAKBAŞI Yüksek Hemşire ÜST SOLUNUM YOLU Farenjit :Farenks mukozasının iltihabi bir hastalığıdır. Akut ve kronik olarak seyreder. Larenjit :Üst solunum yolunun bir parçası
SOLUNUM SİSTEMİ HASTALIKLARI Müge BULAKBAŞI Yüksek Hemşire ÜST SOLUNUM YOLU Farenjit :Farenks mukozasının iltihabi bir hastalığıdır. Akut ve kronik olarak seyreder. Larenjit :Üst solunum yolunun bir parçası
TÜTÜN ÜRÜNLERİNİN ZARARLARI PASİF ETKİLENİM
 TÜTÜN ÜRÜNLERİNİN ZARARLARI VE PASİF ETKİLENİM TÜTÜN ÜRÜNLERİ TÜTÜN ÜRÜNLERİ TÜTÜN ÜRÜNLERİ TÜTÜN ÜRÜNLERİ TÜTÜN ÜRÜNLERİ Başlıca tütün ürünleri nelerdir? SİGARA ELEKTRONİK SİGARA PİPO PURO NARGİLE ESRAR
TÜTÜN ÜRÜNLERİNİN ZARARLARI VE PASİF ETKİLENİM TÜTÜN ÜRÜNLERİ TÜTÜN ÜRÜNLERİ TÜTÜN ÜRÜNLERİ TÜTÜN ÜRÜNLERİ TÜTÜN ÜRÜNLERİ Başlıca tütün ürünleri nelerdir? SİGARA ELEKTRONİK SİGARA PİPO PURO NARGİLE ESRAR
Tıkandım, Nefes Alamıyorum. Tunçalp Demir
 Tıkandım, Nefes Alamıyorum Tunçalp Demir Olgu 1 55 yaşında erkek hasta 2-3 yıldır nefes darlığı, öksürük, balgam çıkarma yakınmaları mevcut. Nefes darlığı düz yolda giderken bile oluyor. Geçen yıl 1 kez
Tıkandım, Nefes Alamıyorum Tunçalp Demir Olgu 1 55 yaşında erkek hasta 2-3 yıldır nefes darlığı, öksürük, balgam çıkarma yakınmaları mevcut. Nefes darlığı düz yolda giderken bile oluyor. Geçen yıl 1 kez
Solunum Fonksiyon Testleri. Prof Dr Mustafa Erelel İstanbul Tıp Fakültesi Göğüs Hastalıkları
 Solunum Fonksiyon Testleri Prof Dr Mustafa Erelel İstanbul Tıp Fakültesi Göğüs Hastalıkları Solunum Fonksiyon Laboratuvarı Göğüs Hastalıklarının En Gürültülü Yeri İyi ventile edilmiş Nem %2080 Isı 1430
Solunum Fonksiyon Testleri Prof Dr Mustafa Erelel İstanbul Tıp Fakültesi Göğüs Hastalıkları Solunum Fonksiyon Laboratuvarı Göğüs Hastalıklarının En Gürültülü Yeri İyi ventile edilmiş Nem %2080 Isı 1430
Temel Solunum Fonksiyon Testi Uygulamaları. Dr. Şermin BÖREKÇİ Cerrahpaşa Tıp Fakültesi Göğüs Hastalıkları Anabilim Dalı
 Temel Solunum Fonksiyon Testi Uygulamaları Dr. Şermin BÖREKÇİ Cerrahpaşa Tıp Fakültesi Göğüs Hastalıkları Anabilim Dalı Solunum fonksiyonlarını değerlendirmek için kullanılan testler nelerdir? Solunum
Temel Solunum Fonksiyon Testi Uygulamaları Dr. Şermin BÖREKÇİ Cerrahpaşa Tıp Fakültesi Göğüs Hastalıkları Anabilim Dalı Solunum fonksiyonlarını değerlendirmek için kullanılan testler nelerdir? Solunum
SOLUNUM FONKSİYON TESTLERİNDE TEMEL KAVRAMLAR
 SOLUNUM FONKSİYON TESTLERİNDE TEMEL KAVRAMLAR ÖĞRENİM HEDEFLERİ SFT parametrelerini tanımlayabilmeli, SFT ölçümünün doğru yapılıp yapılmadığını açıklayabilmeli, SFT sonuçlarını yorumlayarak olası tanıyı
SOLUNUM FONKSİYON TESTLERİNDE TEMEL KAVRAMLAR ÖĞRENİM HEDEFLERİ SFT parametrelerini tanımlayabilmeli, SFT ölçümünün doğru yapılıp yapılmadığını açıklayabilmeli, SFT sonuçlarını yorumlayarak olası tanıyı
PRİMER SİLİYER DİSKİNEZİ HASTALARININ KLİNİK DEĞERLENDİRMESİ
 PRİMER SİLİYER DİSKİNEZİ HASTALARININ KLİNİK DEĞERLENDİRMESİ N Emiralioğlu, U Özçelik, G Tuğcu, E Yalçın, D Doğru, N Kiper Hacettepe Üniversitesi Çocuk Göğüs Hastalıkları Bilim Dalı Genel Bilgiler Primer
PRİMER SİLİYER DİSKİNEZİ HASTALARININ KLİNİK DEĞERLENDİRMESİ N Emiralioğlu, U Özçelik, G Tuğcu, E Yalçın, D Doğru, N Kiper Hacettepe Üniversitesi Çocuk Göğüs Hastalıkları Bilim Dalı Genel Bilgiler Primer
Sunu planı. Solunum yetmezliği NON-İNVAZİV MEKANİK VENTİLASYON NIMV
 Sunu planı NON-İNVAZİV MEKANİK VENTİLASYON DOÇ. DR. HAKAN TOPAÇOĞLU İstanbul Eğitim ve Araştırma Hastanesi Neden Endikasyonlar Kontrendikasyonlar Hasta seçilmesi Komplikasyonlar Solunum yetmezliği IMV
Sunu planı NON-İNVAZİV MEKANİK VENTİLASYON DOÇ. DR. HAKAN TOPAÇOĞLU İstanbul Eğitim ve Araştırma Hastanesi Neden Endikasyonlar Kontrendikasyonlar Hasta seçilmesi Komplikasyonlar Solunum yetmezliği IMV
KOAH PATOGENEZİ VE FİZYOPATOLOJİSİ
 İlknur BAŞYİĞİT Kocaeli Üniversitesi Tıp Fakültesi, Göğüs Hastalıkları Anabilim Dalı, Kocaeli, Türkiye e-mail: [email protected] PATOGENEZ Zararlı partikül ve gazlara karşı hava yollarında ve akciğer
İlknur BAŞYİĞİT Kocaeli Üniversitesi Tıp Fakültesi, Göğüs Hastalıkları Anabilim Dalı, Kocaeli, Türkiye e-mail: [email protected] PATOGENEZ Zararlı partikül ve gazlara karşı hava yollarında ve akciğer
Ameliyat Riskinin Değerlendirilmesinde Akciğer Kapasitesi Akif Turna
 Ameliyat Riskinin Değerlendirilmesinde Akciğer Kapasitesi Akif Turna Ameliyatın Riski Ameliyatın Riski Major akciğer ameliyatı yapılacak hastalarda risk birden fazla faktöre bağlıdır. Ameliyatın Riski
Ameliyat Riskinin Değerlendirilmesinde Akciğer Kapasitesi Akif Turna Ameliyatın Riski Ameliyatın Riski Major akciğer ameliyatı yapılacak hastalarda risk birden fazla faktöre bağlıdır. Ameliyatın Riski
Patogenez Bronşektazi gelişiminde iki temel mekanizma rol oynar
 Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Bronşektazi Giriş Subsegmental solunum yollarının anormal ve kalıcı dilatasyonu şeklinde tanımlanır Hastalık olmaktan çok çeşitli patolojik süreçlerin
Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Bronşektazi Giriş Subsegmental solunum yollarının anormal ve kalıcı dilatasyonu şeklinde tanımlanır Hastalık olmaktan çok çeşitli patolojik süreçlerin
Temel SFT Yorumlama. Prof. Dr. Gamze KIRKIL Fırat Üniversitesi Göğüs Hastalıkları AD
 Temel SFT Yorumlama Prof. Dr. Gamze KIRKIL Fırat Üniversitesi Göğüs Hastalıkları AD SPİROMETRİ ENDİKASYONLARI A. Semptom, bulgu veya anormal laboratuar sonuçları varlığında akciğer hastalığı tanısını doğrulamak
Temel SFT Yorumlama Prof. Dr. Gamze KIRKIL Fırat Üniversitesi Göğüs Hastalıkları AD SPİROMETRİ ENDİKASYONLARI A. Semptom, bulgu veya anormal laboratuar sonuçları varlığında akciğer hastalığı tanısını doğrulamak
Dönem 3 Konu: Amaç: Öğrenim Hedefleri: Konu: Amaç: Öğrenim Hedefleri: Konu: Amaç: Öğrenim Hedefleri: Konu: Amaç: Öğrenim Hedefleri:
 Dönem 3 Konu: Solunum sistemi hastalıklarında semptomlar Amaç: Dönem 3 öğrencileri bu dersin sonunda solunum sistemi hastalıklarında öksürük,balgam çıkarma,nefes darlığı,gögüs ağrısı,hemoptizi gibi semtomları
Dönem 3 Konu: Solunum sistemi hastalıklarında semptomlar Amaç: Dönem 3 öğrencileri bu dersin sonunda solunum sistemi hastalıklarında öksürük,balgam çıkarma,nefes darlığı,gögüs ağrısı,hemoptizi gibi semtomları
TÜTÜN VE ASTIM. Kısa Ders 2 Modül: Tütünün Solunum Sistemine Etkileri
 TÜTÜN VE ASTIM Kısa Ders 2 Modül: Tütünün Solunum Sistemine Etkileri Kısa Dersimizin Hedefleri KISA DERSİMİZİN AMACI: Öğrencileri tütünün astım üzerindeki zararlı etkileri ile astım hastalarına ve ebeveynlerine
TÜTÜN VE ASTIM Kısa Ders 2 Modül: Tütünün Solunum Sistemine Etkileri Kısa Dersimizin Hedefleri KISA DERSİMİZİN AMACI: Öğrencileri tütünün astım üzerindeki zararlı etkileri ile astım hastalarına ve ebeveynlerine
ÇOCUKLARDA SİGARAYA MARUZİYETİN ETKİLERİ. Dr.Fazilet Karakoç Marmara Üniversitesi Çocuk Göğüs Hastalıkları Bilim Dalı
 ÇOCUKLARDA SİGARAYA MARUZİYETİN ETKİLERİ Dr.Fazilet Karakoç Marmara Üniversitesi Çocuk Göğüs Hastalıkları Bilim Dalı PASİF SİGARAYA MARUZİYET Çocuklar zamanlarının %60-80 kadarını iç ortamlarda Türkiye
ÇOCUKLARDA SİGARAYA MARUZİYETİN ETKİLERİ Dr.Fazilet Karakoç Marmara Üniversitesi Çocuk Göğüs Hastalıkları Bilim Dalı PASİF SİGARAYA MARUZİYET Çocuklar zamanlarının %60-80 kadarını iç ortamlarda Türkiye
Genellikle çocukluk ve gençlik döneminde başlayan astım kronik bir solunum sistemi hastalığıdır.
 Bölüm 9 Astım ve Gebelik Astım ve Gebelik Dr. Metin KEREN ve Dr. Ferda Öner ERKEKOL Genellikle çocukluk ve gençlik döneminde başlayan astım kronik bir solunum sistemi hastalığıdır. Erişkinlerde astım görülme
Bölüm 9 Astım ve Gebelik Astım ve Gebelik Dr. Metin KEREN ve Dr. Ferda Öner ERKEKOL Genellikle çocukluk ve gençlik döneminde başlayan astım kronik bir solunum sistemi hastalığıdır. Erişkinlerde astım görülme
OBEZİTE-HİPOVENTİLASYON SENDROMU
 OBEZİTE-HİPOVENTİLASYON SENDROMU Dr. Gökhan Kırbaş Dicle Üniversitesi Tıp Fakültesi Göğüs Hastalıkları Anabilim Dalı Uyku Bozuklukları Merkezi TORAKS DERNEĞİ UYKU BOZUKLUKLARI ÇALIŞMA GRUBU MERKEZİ KURSLAR
OBEZİTE-HİPOVENTİLASYON SENDROMU Dr. Gökhan Kırbaş Dicle Üniversitesi Tıp Fakültesi Göğüs Hastalıkları Anabilim Dalı Uyku Bozuklukları Merkezi TORAKS DERNEĞİ UYKU BOZUKLUKLARI ÇALIŞMA GRUBU MERKEZİ KURSLAR
Astım hastalığı, kronik yani süreklilik gösteren ve ataklar halinde seyir gösteren bir hava yolu
 Bölüm 21 Astımla Karışan Hastalıklar Dr. Alpaslan TANOĞLU ve Dr. Mustafa DİNÇ Astım hastalığı, kronik yani süreklilik gösteren ve ataklar halinde seyir gösteren bir hava yolu hastalığıdır. Hastalığın en
Bölüm 21 Astımla Karışan Hastalıklar Dr. Alpaslan TANOĞLU ve Dr. Mustafa DİNÇ Astım hastalığı, kronik yani süreklilik gösteren ve ataklar halinde seyir gösteren bir hava yolu hastalığıdır. Hastalığın en
Kor Pulmonale hipertrofi dilatasyonu
 KOR PULMONALE Kor Pulmonale Kronik Kor Pulmonale ; Akciğer, göğüs duvarı veya solunum merkezi patolojileri sonucunda oluşan sağ ventrikül hipertrofi ve/veya dilatasyonudur. Kronik akciğer hastalıkları
KOR PULMONALE Kor Pulmonale Kronik Kor Pulmonale ; Akciğer, göğüs duvarı veya solunum merkezi patolojileri sonucunda oluşan sağ ventrikül hipertrofi ve/veya dilatasyonudur. Kronik akciğer hastalıkları
Solunum sistemi farmakolojisi. Prof. Dr. Öner Süzer
 Solunum sistemi farmakolojisi Prof. Dr. Öner Süzer www.onersuzer.com 2 1 3 Havayolu, damar ve salgı bezlerinin regülasyonu Hava yollarının aferent lifleri İrritan reseptörler ve C lifleri, eksojen kimyasallara,
Solunum sistemi farmakolojisi Prof. Dr. Öner Süzer www.onersuzer.com 2 1 3 Havayolu, damar ve salgı bezlerinin regülasyonu Hava yollarının aferent lifleri İrritan reseptörler ve C lifleri, eksojen kimyasallara,
 ATRİYAL FİBRİLASYON Atriyal fibrilasyon En sık görülen aritmi Epidemiyoloji Aritmiye bağlı hastaneye yatanların 1/3 ü AF li. ABD de tahmini 2.3 milyon, Avrupa da 4.5 milyon insan AF ye sahip. Sıklığı
ATRİYAL FİBRİLASYON Atriyal fibrilasyon En sık görülen aritmi Epidemiyoloji Aritmiye bağlı hastaneye yatanların 1/3 ü AF li. ABD de tahmini 2.3 milyon, Avrupa da 4.5 milyon insan AF ye sahip. Sıklığı
Öksürük. Pınar Çelik
 Öksürük Pınar Çelik Öksürük Öksürük, akciğerleri aspirasyondan koruyan, sekresyonların atılmasını sağlayan, istemli veya istemsiz refleks yolla oluşan, ani patlayıcı ekspirasyon manevrasıdır. Öksürük refleksinin
Öksürük Pınar Çelik Öksürük Öksürük, akciğerleri aspirasyondan koruyan, sekresyonların atılmasını sağlayan, istemli veya istemsiz refleks yolla oluşan, ani patlayıcı ekspirasyon manevrasıdır. Öksürük refleksinin
Göğüs Cerrahisi Kuthan Kavaklı. Göğüs Cerrahisi. Journal of Clinical and Analytical Medicine
 Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Kuthan Kavaklı Göğüs Cerrahisi Akciğer Kanserinde Anamnez ve Fizik Muayene Bulguları Giriş Akciğer kanseri ülkemizde 11.5/100.000 görülme sıklığına
Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Kuthan Kavaklı Göğüs Cerrahisi Akciğer Kanserinde Anamnez ve Fizik Muayene Bulguları Giriş Akciğer kanseri ülkemizde 11.5/100.000 görülme sıklığına
Pulmoner Hipertansiyon Ayırıcı Tanısında Solunum Fonksiyon Testleri Spirometri
 Pulmoner Hipertansiyon Ayırıcı Tanısında Solunum Fonksiyon Testleri Spirometri Doç. Dr. Funda Coşkun Uludağ Üniversitesi Göğüs Hastalıkları 1. Ulusal ADHAD Kongresi 26-29 Mayıs 2016 Kıbrıs Amaç Solunum
Pulmoner Hipertansiyon Ayırıcı Tanısında Solunum Fonksiyon Testleri Spirometri Doç. Dr. Funda Coşkun Uludağ Üniversitesi Göğüs Hastalıkları 1. Ulusal ADHAD Kongresi 26-29 Mayıs 2016 Kıbrıs Amaç Solunum
KOAH Nedir ve Nasıl Tedavi Edilir?
 KOAH NE DEMEKTİR? KOAH Nedir ve Nasıl Tedavi Edilir? Hastalar için özet bilgiler KOAH nedir? KOAH, hastalığın belli başlı özelliklerinin tanımını içinde barındıran Kronik Obstrüktif Akciğer Hastalığı teriminin
KOAH NE DEMEKTİR? KOAH Nedir ve Nasıl Tedavi Edilir? Hastalar için özet bilgiler KOAH nedir? KOAH, hastalığın belli başlı özelliklerinin tanımını içinde barındıran Kronik Obstrüktif Akciğer Hastalığı teriminin
TÜTÜN VE KRONİK OBSTRÜKTİF AKCİĞER HASTALIĞI (KOAH) Kısa Ders 1 Modül: Tütünün Solunum Sistemi Üzerindeki Etkileri
 TÜTÜN VE KRONİK OBSTRÜKTİF AKCİĞER HASTALIĞI (KOAH) Kısa Ders 1 Modül: Tütünün Solunum Sistemi Üzerindeki Etkileri KOAH hastalarının sigara bırakma danışmanlığı almasının önemini kavrayabilecektir. Kısa
TÜTÜN VE KRONİK OBSTRÜKTİF AKCİĞER HASTALIĞI (KOAH) Kısa Ders 1 Modül: Tütünün Solunum Sistemi Üzerindeki Etkileri KOAH hastalarının sigara bırakma danışmanlığı almasının önemini kavrayabilecektir. Kısa
Yüksekte Çalışması İçin Onay Verilecek Çalışanın İç Hastalıkları Açısından Değerlendirilmesi. Dr.Emel Bayrak İç Hastalıkları Uzmanı
 Yüksekte Çalışması İçin Onay Verilecek Çalışanın İç Hastalıkları Açısından Değerlendirilmesi Dr.Emel Bayrak İç Hastalıkları Uzmanı Çalışan açısından, yüksekte güvenle çalışabilirliği belirleyen etkenler:
Yüksekte Çalışması İçin Onay Verilecek Çalışanın İç Hastalıkları Açısından Değerlendirilmesi Dr.Emel Bayrak İç Hastalıkları Uzmanı Çalışan açısından, yüksekte güvenle çalışabilirliği belirleyen etkenler:
Anestezi Uygulama II Bahar / Ders:9. Anestezi ve Emboliler
 Anestezi Uygulama II 2017-2018 Bahar / Ders:9 Anestezi ve Emboliler Öğr. Gör. Ahmet Emre AZAKLI Emboli Nedir? Damarlarda dolaşan kan içerisine hava ya da yabancı cisim girişine bağlı olarak, dolaşımı engelleyen
Anestezi Uygulama II 2017-2018 Bahar / Ders:9 Anestezi ve Emboliler Öğr. Gör. Ahmet Emre AZAKLI Emboli Nedir? Damarlarda dolaşan kan içerisine hava ya da yabancı cisim girişine bağlı olarak, dolaşımı engelleyen
İnvazif Fungal İnfeksiyonlarda Tanı Klinik-Radyolojik Yaklaşım. Dr.Özlem Özdemir Kumbasar
 İnvazif Fungal İnfeksiyonlarda Tanı Klinik-Radyolojik Yaklaşım Dr.Özlem Özdemir Kumbasar Bağışıklığı baskılanmış hastaların akciğer komplikasyonları sık görülen ve ciddi sonuçlara yol açan önemli sorunlardır.
İnvazif Fungal İnfeksiyonlarda Tanı Klinik-Radyolojik Yaklaşım Dr.Özlem Özdemir Kumbasar Bağışıklığı baskılanmış hastaların akciğer komplikasyonları sık görülen ve ciddi sonuçlara yol açan önemli sorunlardır.
SOLUNUM FONKSİYON TESTLERİ DEĞERLENDİRMESİ. Dr. Levent Cem MUTLU Namık Kemal Üniversitesi Tıp Fakültesi Göğüs Hastalıkları AD
 SOLUNUM FONKSİYON TESTLERİ DEĞERLENDİRMESİ Dr. Levent Cem MUTLU Namık Kemal Üniversitesi Tıp Fakültesi Göğüs Hastalıkları AD Spirometri üç temel ölçümü sağlar: FVC ( Zorlu vital kapasite) FEV1 (bir saniyedeki
SOLUNUM FONKSİYON TESTLERİ DEĞERLENDİRMESİ Dr. Levent Cem MUTLU Namık Kemal Üniversitesi Tıp Fakültesi Göğüs Hastalıkları AD Spirometri üç temel ölçümü sağlar: FVC ( Zorlu vital kapasite) FEV1 (bir saniyedeki
Yaşlılarda düzenli fiziksel aktivite
 Düzenli fiziksel aktivite ile kazanılmak istenen yaşam kalitesi artışı özellikle yaşlı nüfusta önemli görülmektedir. Bu kısımda yaşlılar için egzersiz programı oluşturulurken nelere dikkat edilmesi gerektiği
Düzenli fiziksel aktivite ile kazanılmak istenen yaşam kalitesi artışı özellikle yaşlı nüfusta önemli görülmektedir. Bu kısımda yaşlılar için egzersiz programı oluşturulurken nelere dikkat edilmesi gerektiği
Yaşlanmaya Bağlı Oluşan Kas ve İskelet Sistemi Patofizyolojileri. Sena Aydın 0341110011
 Yaşlanmaya Bağlı Oluşan Kas ve İskelet Sistemi Patofizyolojileri Sena Aydın 0341110011 PATOFİZYOLOJİ Fizyoloji, hücre ve organların normal işleyişini incelerken patoloji ise bunların normalden sapmasını
Yaşlanmaya Bağlı Oluşan Kas ve İskelet Sistemi Patofizyolojileri Sena Aydın 0341110011 PATOFİZYOLOJİ Fizyoloji, hücre ve organların normal işleyişini incelerken patoloji ise bunların normalden sapmasını
Dr. Esra Yazar Sağlık Bilimleri Üniversitesi Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi
 Dr. Esra Yazar Sağlık Bilimleri Üniversitesi Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi Tanımı genellikle zararlı gaz ve partiküllere maruziyete bağlı havayolu ve /veya
Dr. Esra Yazar Sağlık Bilimleri Üniversitesi Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi Tanımı genellikle zararlı gaz ve partiküllere maruziyete bağlı havayolu ve /veya
SOLUNUM FONKSİYON TESTLERİ. Prof.Dr.Nurhayat YILDIRIM
 SOLUNUM FONKSİYON TESTLERİ ProfDrNurhayat YILDIRIM Spirometrik ölçüm sakin solunum, zorlu inspirasyon, zorlu ekspirasyon, derin ve hızlı olarak belli bir sürede yapılan solunum esnasında ölçülen zaman,
SOLUNUM FONKSİYON TESTLERİ ProfDrNurhayat YILDIRIM Spirometrik ölçüm sakin solunum, zorlu inspirasyon, zorlu ekspirasyon, derin ve hızlı olarak belli bir sürede yapılan solunum esnasında ölçülen zaman,
ASTIM EPİDEMİYOLOJİ PATOFİZYOLOJİ 31.01.2012 HAVA YOLU OBSTRUKSİYONUN FİZYOLOJİK SONUÇLARI HAVA YOLU OBSTRUKSİYONUN FİZYOLOJİK SONUÇLARI
 ASTIM Dr. Bengü MUTLU Bir çok uyarıya karşı artan havayolu cevabı ile karakterize kronik inflamatuar bir hastalıktır İnflamatuar süreçte mast hücreleri, eozinofiller, T lenfositler, makrofajlar, nötrofiller,
ASTIM Dr. Bengü MUTLU Bir çok uyarıya karşı artan havayolu cevabı ile karakterize kronik inflamatuar bir hastalıktır İnflamatuar süreçte mast hücreleri, eozinofiller, T lenfositler, makrofajlar, nötrofiller,
Dr. Nalan Ogan. Ufuk Ü.T.F. Göğüs Hastalıkları A.D.
 Dr. Nalan Ogan Ufuk Ü.T.F. Göğüs Hastalıkları A.D. Giriş Astım ve KOAH, en sık görülen kronik akciğer hastalıkları Her ikisi de havayolu obstruksiyonu ve kronik havayolu inflamasyonu ile karakterize Sigara
Dr. Nalan Ogan Ufuk Ü.T.F. Göğüs Hastalıkları A.D. Giriş Astım ve KOAH, en sık görülen kronik akciğer hastalıkları Her ikisi de havayolu obstruksiyonu ve kronik havayolu inflamasyonu ile karakterize Sigara
AKCİĞER KANSERİ. Doç.Dr.Filiz Koşar
 AKCİĞER KANSERİ Doç.Dr.Filiz Koşar Akciğer Kanseri Nedir? Kanserler genellikle ilk ortaya çıktığı dokuya göre adlandırılır. Akciğer kanseri ilk önce akciğerde başlar Akciğerler göğüs boşluğumuzun büyük
AKCİĞER KANSERİ Doç.Dr.Filiz Koşar Akciğer Kanseri Nedir? Kanserler genellikle ilk ortaya çıktığı dokuya göre adlandırılır. Akciğer kanseri ilk önce akciğerde başlar Akciğerler göğüs boşluğumuzun büyük
Konu 1: Yaşlının Solunum Sistemine Ait Sorunlar ve Uygulamalar. 1. Solunum Sistemi
 Konu 1: Yaşlının Solunum Sistemine Ait Sorunlar ve Uygulamalar 1. Solunum Sistemi Vücut dokularının ihtiyacı olan oksijenin dış ortamdan alınıp kana verilmesine ve vücut dokularında oluşan karbondioksitin
Konu 1: Yaşlının Solunum Sistemine Ait Sorunlar ve Uygulamalar 1. Solunum Sistemi Vücut dokularının ihtiyacı olan oksijenin dış ortamdan alınıp kana verilmesine ve vücut dokularında oluşan karbondioksitin
Birinci Basamakta Hasta Çocuğa Yaklaşım
 Birinci Basamakta Hasta Çocuğa Yaklaşım 1 Çocuk Sağlığında Eşitsizlikler (DSÖ verileri 1999) Yılda 10 milyon çocuk 5. yaşlarını kutlayamadan ölmektedir 2020 e kadar aynı Geri kalmış-gelişmekte olan ülkelerde
Birinci Basamakta Hasta Çocuğa Yaklaşım 1 Çocuk Sağlığında Eşitsizlikler (DSÖ verileri 1999) Yılda 10 milyon çocuk 5. yaşlarını kutlayamadan ölmektedir 2020 e kadar aynı Geri kalmış-gelişmekte olan ülkelerde
Astım hastalarının hava yollarındaki aşırı hassasiyet, hava akım kısıtlanması ve aşırı mukus salgılanması
 Bölüm 11 Astım ve Cerrahi İşlemler Astım ve Cerrahi İşlemler Dr. Gözde KÖYCÜ ve Dr. Ferda Öner ERKEKOL Astım hastalarının hava yollarındaki aşırı hassasiyet, hava akım kısıtlanması ve aşırı mukus salgılanması
Bölüm 11 Astım ve Cerrahi İşlemler Astım ve Cerrahi İşlemler Dr. Gözde KÖYCÜ ve Dr. Ferda Öner ERKEKOL Astım hastalarının hava yollarındaki aşırı hassasiyet, hava akım kısıtlanması ve aşırı mukus salgılanması
STABİL KRONİK OBSTRÜKTİF AKCİĞER HASTALARINDA BODE İNDEKSİ, KF-36 YAŞAM KALİTESİ ANKETİ VE SOLUNUM FONKSİYON TESTİ PARAMETRELERİ ARASINDAKİ İLİŞKİ
 T.C. SAĞLIK BAKANLIĞI YEDİKULE GÖĞÜS HASTALIKLARI VE GÖĞÜS CERRAHİSİ EĞİTİM VE ARAŞTIRMA HASTANESİ ŞEF DOÇ. DR. B. PINAR YILDIZ STABİL KRONİK OBSTRÜKTİF AKCİĞER HASTALARINDA BODE İNDEKSİ, KF-36 YAŞAM KALİTESİ
T.C. SAĞLIK BAKANLIĞI YEDİKULE GÖĞÜS HASTALIKLARI VE GÖĞÜS CERRAHİSİ EĞİTİM VE ARAŞTIRMA HASTANESİ ŞEF DOÇ. DR. B. PINAR YILDIZ STABİL KRONİK OBSTRÜKTİF AKCİĞER HASTALARINDA BODE İNDEKSİ, KF-36 YAŞAM KALİTESİ
TÜTÜNÜN ÇOCUKLARDA SOLUNUM YOLLARI SAĞLIĞINA ETKİLERİ. Ders 1 Modül: Tütün ve Çocuk Sağlığı
 TÜTÜNÜN ÇOCUKLARDA SOLUNUM YOLLARI SAĞLIĞINA ETKİLERİ Ders 1 Modül: Tütün ve Çocuk Sağlığı Mini Dersin Hedefleri MİNİ DERSİN AMACI: Aktif veya pasif yollarla sigara dumanına maruz kalmanın, çocuklarda
TÜTÜNÜN ÇOCUKLARDA SOLUNUM YOLLARI SAĞLIĞINA ETKİLERİ Ders 1 Modül: Tütün ve Çocuk Sağlığı Mini Dersin Hedefleri MİNİ DERSİN AMACI: Aktif veya pasif yollarla sigara dumanına maruz kalmanın, çocuklarda
Prof. Dr. Lale TOKGÖZOĞLU
 Yazar Ad 61 Prof. Dr. Lale TOKGÖZOĞLU Ülkemizde kalp damar hastalıkları erişkinlerde en önemli ölüm ve hastalık nedeni olup kanser veya trafik kazalarına bağlı ölümlerden daha sık görülmektedir. Halkımızda
Yazar Ad 61 Prof. Dr. Lale TOKGÖZOĞLU Ülkemizde kalp damar hastalıkları erişkinlerde en önemli ölüm ve hastalık nedeni olup kanser veya trafik kazalarına bağlı ölümlerden daha sık görülmektedir. Halkımızda
Solunum Sistemine Ait Tıbbi Terimler. Müge BULAKBAŞI Yüksek Hemşire
 Solunum Sistemine Ait Tıbbi Terimler Müge BULAKBAŞI Yüksek Hemşire Solunum sistemi kan ile atmosfer havası arasında gaz değişimini oluşturabilecek şekilde özelleşmiş bir sistemdir. Solunum sistemindeki
Solunum Sistemine Ait Tıbbi Terimler Müge BULAKBAŞI Yüksek Hemşire Solunum sistemi kan ile atmosfer havası arasında gaz değişimini oluşturabilecek şekilde özelleşmiş bir sistemdir. Solunum sistemindeki
MEME KANSERİ. Söke Fehime Faik Kocagöz Devlet Hastanesi Sağlıklı Günler Diler
 MEME KANSERİ Söke Fehime Faik Kocagöz Devlet Hastanesi Sağlıklı Günler Diler KANSER NEDİR? Hücrelerin kontrolsüz olarak sürekli çoğalmaları sonucu yakındaki ve uzaktaki başka organlara yayılarak kötü klinik
MEME KANSERİ Söke Fehime Faik Kocagöz Devlet Hastanesi Sağlıklı Günler Diler KANSER NEDİR? Hücrelerin kontrolsüz olarak sürekli çoğalmaları sonucu yakındaki ve uzaktaki başka organlara yayılarak kötü klinik
İzmir Katip Çelebi Üniversitesi Tıp Fakültesi Eğitim Öğretim Yılı. Dönem 4 GÖĞÜS HASTALIKLARI STAJ TANITIM REHBERİ
 İzmir Katip Çelebi Üniversitesi Tıp Fakültesi 2018-2019 Eğitim Öğretim Yılı Dönem 4 GÖĞÜS HASTALIKLARI STAJ TANITIM REHBERİ Hazırlayan: Göğüs Hastalıkları Anabilim Dalı 1 GÖĞÜS HASTALIKLARI STAJI TANITIM
İzmir Katip Çelebi Üniversitesi Tıp Fakültesi 2018-2019 Eğitim Öğretim Yılı Dönem 4 GÖĞÜS HASTALIKLARI STAJ TANITIM REHBERİ Hazırlayan: Göğüs Hastalıkları Anabilim Dalı 1 GÖĞÜS HASTALIKLARI STAJI TANITIM
SOLUNUM SİSTEMİ HASTALARINDA EVDE SAĞLIK UYGULAMALARI
 SOLUNUM SİSTEMİ HASTALARINDA EVDE SAĞLIK UYGULAMALARI Yrd. Doç. Dr. Sibel KÜÇÜK Yıldırım Beyazıt Üniversitesi Sağlık Bilimleri Fakültesi Solunum Sistemi Hastalıklarında Evde Bakımın Amacı Progresyonu önlemek,
SOLUNUM SİSTEMİ HASTALARINDA EVDE SAĞLIK UYGULAMALARI Yrd. Doç. Dr. Sibel KÜÇÜK Yıldırım Beyazıt Üniversitesi Sağlık Bilimleri Fakültesi Solunum Sistemi Hastalıklarında Evde Bakımın Amacı Progresyonu önlemek,
GERİATRİK HASTAYA YAKLAŞIM
 GERİATRİK HASTAYA YAKLAŞIM Demografik anlamda yaşlılığın sınırı 65 yaş olarak benimsenmektedir. 65-74 arası erken yaşlılık, 75-84 yaş arası yaşlılık, 85 yaş ve üzerindekiler ileri yaşlılık dönemidir. Yaşlanma
GERİATRİK HASTAYA YAKLAŞIM Demografik anlamda yaşlılığın sınırı 65 yaş olarak benimsenmektedir. 65-74 arası erken yaşlılık, 75-84 yaş arası yaşlılık, 85 yaş ve üzerindekiler ileri yaşlılık dönemidir. Yaşlanma
BRONŞ DUYARLILIK TESTLERİ. Prof. Dr. Tunçalp Demir
 BRONŞ DUYARLILIK TESTLERİ Prof. Dr. Tunçalp Demir BRONŞ DUYARLILIK TESTLERİ 1.)REVERSİBİLİTE 2.)BRONŞ PROVOKASYON TESTLERİ REVERSİBİLİTE Tanım Havayolu obstrüksiyonu bulunan olgularda, farmakolojik bir
BRONŞ DUYARLILIK TESTLERİ Prof. Dr. Tunçalp Demir BRONŞ DUYARLILIK TESTLERİ 1.)REVERSİBİLİTE 2.)BRONŞ PROVOKASYON TESTLERİ REVERSİBİLİTE Tanım Havayolu obstrüksiyonu bulunan olgularda, farmakolojik bir
GÖĞÜS AĞRISI ŞİKAYETİ İLE BAŞVURAN ÇOCUKLARIN KLİNİK İZLEMİ
 GÖĞÜS AĞRISI ŞİKAYETİ İLE BAŞVURAN ÇOCUKLARIN KLİNİK İZLEMİ Erhan Çalışıcı, Birgül Varan, Mahmut Gökdemir, Nimet Cındık, Özge Orbay Başkent Üniversitesi Çocuk Sağ.Has.ABD Göğüs ağrısı, çocukluk ve adölesan
GÖĞÜS AĞRISI ŞİKAYETİ İLE BAŞVURAN ÇOCUKLARIN KLİNİK İZLEMİ Erhan Çalışıcı, Birgül Varan, Mahmut Gökdemir, Nimet Cındık, Özge Orbay Başkent Üniversitesi Çocuk Sağ.Has.ABD Göğüs ağrısı, çocukluk ve adölesan
KRONİK OBSTRÜKTİF AKCİĞER HASTALIĞI OLAN OLGULARDA SOLUNUM FONKSİYONLARININ, YAŞAM KALİTESİNİN, ANKSİYETENİN VE DEPRESYONUN ALEVLENME SAYISINA ETKİSİ
 T.C. TRAKYA ÜNİVERSİTESİ TIP FAKÜLTESİ GÖĞÜS HASTALIKLARI ANABİLİM DALI Tez Yöneticisi Yrd. Doç. Dr. Gündeniz ALTIAY KRONİK OBSTRÜKTİF AKCİĞER HASTALIĞI OLAN OLGULARDA SOLUNUM FONKSİYONLARININ, YAŞAM KALİTESİNİN,
T.C. TRAKYA ÜNİVERSİTESİ TIP FAKÜLTESİ GÖĞÜS HASTALIKLARI ANABİLİM DALI Tez Yöneticisi Yrd. Doç. Dr. Gündeniz ALTIAY KRONİK OBSTRÜKTİF AKCİĞER HASTALIĞI OLAN OLGULARDA SOLUNUM FONKSİYONLARININ, YAŞAM KALİTESİNİN,
T.C. Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu Tüberküloz Daire Başkanlığı. VEREM HASTALIĞI ve VEREM HAFTASI
 T.C. Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu Tüberküloz Daire Başkanlığı VEREM HASTALIĞI ve VEREM HAFTASI VEREM EĞİTİM VE PROPAGANDA HAFTASI Geleneksel olarak her yıl Ocak ayının ilk Pazar gününden
T.C. Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu Tüberküloz Daire Başkanlığı VEREM HASTALIĞI ve VEREM HAFTASI VEREM EĞİTİM VE PROPAGANDA HAFTASI Geleneksel olarak her yıl Ocak ayının ilk Pazar gününden
Çalışmaya katılan hasta sayısı: 7601 (7599 hastanın datası toplandı)
 Sevgili Arkadaşlarım, CANTAB için en önemli çalışmamız CHARM Çalışmasıdır.. Eğitimlerde söylediğim gibi adınız-soyadınız gibi çalışmayı bilmeniz ve doğru yorumlayarak kullanmanız son derece önemlidir.
Sevgili Arkadaşlarım, CANTAB için en önemli çalışmamız CHARM Çalışmasıdır.. Eğitimlerde söylediğim gibi adınız-soyadınız gibi çalışmayı bilmeniz ve doğru yorumlayarak kullanmanız son derece önemlidir.
UYKU. Üzerinde beni uyutan minder Yavaş yavaş girer ılık bir suya. Hind'e doğru yelken açar gemiler, Bir uyku âleminden doğar dünya...
 UYKU Üzerinde beni uyutan minder Yavaş yavaş girer ılık bir suya. Hind'e doğru yelken açar gemiler, Bir uyku âleminden doğar dünya... Sırça tastan sihirli su içilir, Keskin Sırat koç üstünde geçilir, Açılmayan
UYKU Üzerinde beni uyutan minder Yavaş yavaş girer ılık bir suya. Hind'e doğru yelken açar gemiler, Bir uyku âleminden doğar dünya... Sırça tastan sihirli su içilir, Keskin Sırat koç üstünde geçilir, Açılmayan
Kanserin sebebi, belirtileri, tedavi ve korunma yöntemleri...
 Kanser Nedir? Kanserin sebebi, belirtileri, tedavi ve korunma yöntemleri... Kanser, günümüzün en önemli sağlık sorunlarından birisi. Sık görülmesi ve öldürücülüğünün yüksek olması nedeniyle de bir halk
Kanser Nedir? Kanserin sebebi, belirtileri, tedavi ve korunma yöntemleri... Kanser, günümüzün en önemli sağlık sorunlarından birisi. Sık görülmesi ve öldürücülüğünün yüksek olması nedeniyle de bir halk
AKCİĞER HACİM VE KAPASİTELERİ. Prof. Dr. H. Oktay SEYMEN 2006
 AKCİĞER HACİM VE KAPASİTELERİ Prof. Dr. H. Oktay SEYMEN 2006 Genel çerçeve Ölü boşluk tayinleri a)anatomik b) Fizyolojik ölü boşluk Akciğer hacim ve kapasiteleri Fonksiyonel rezidüel kapasite tayini a)açık
AKCİĞER HACİM VE KAPASİTELERİ Prof. Dr. H. Oktay SEYMEN 2006 Genel çerçeve Ölü boşluk tayinleri a)anatomik b) Fizyolojik ölü boşluk Akciğer hacim ve kapasiteleri Fonksiyonel rezidüel kapasite tayini a)açık
Olgular. Kan Gazı Değerlendirilmesi Sunum planı. AKG Endikasyonları
 Sunum planı Olgularla Kan Gazı Değerlendirilmesi Dr. Ayhan ÖZHASENEKLER Acil Tıp Uzmanı Diyarbakır Devlet Hastanesi Neden Arteryel Kan Gazı ( AKG)? Değerlendirilen Parametreler Neler? Asit-Baz Dengesi
Sunum planı Olgularla Kan Gazı Değerlendirilmesi Dr. Ayhan ÖZHASENEKLER Acil Tıp Uzmanı Diyarbakır Devlet Hastanesi Neden Arteryel Kan Gazı ( AKG)? Değerlendirilen Parametreler Neler? Asit-Baz Dengesi
FONKSİYONEL PARAMETRELERİN TANIMLARI. Prof Dr Sevgi BARTU SARYAL AÜTF Göğüs Hastalıkları Anabilim Dalı
 FONKSİYONEL PARAMETRELERİN TANIMLARI Prof Dr Sevgi BARTU SARYAL AÜTF Göğüs Hastalıkları Anabilim Dalı SPİROMETRİ Bir bireyin inhale ya da ekshale ettiği hava volümünün zamanın bir fonksiyonu olarak değerlendirildiği
FONKSİYONEL PARAMETRELERİN TANIMLARI Prof Dr Sevgi BARTU SARYAL AÜTF Göğüs Hastalıkları Anabilim Dalı SPİROMETRİ Bir bireyin inhale ya da ekshale ettiği hava volümünün zamanın bir fonksiyonu olarak değerlendirildiği
ALZHEİMER ve HALK SAĞLIĞI. Doç. Dr. Suphi VEHİD
 ALZHEİMER ve HALK SAĞLIĞI Alzheimer hastalığı (AH) ilk kez, yaklaşık 100 yıl önce tanımlanmıştır. İlerleyici zihinsel işlev bozukluğu ve davranış değişikliği yakınmaları ile hastaneye yatırılıp beş yıl
ALZHEİMER ve HALK SAĞLIĞI Alzheimer hastalığı (AH) ilk kez, yaklaşık 100 yıl önce tanımlanmıştır. İlerleyici zihinsel işlev bozukluğu ve davranış değişikliği yakınmaları ile hastaneye yatırılıp beş yıl
17.08.2012-KOAH TEDAVİSİNDE SFT ZORUNLULUĞUNUN KALDIRILMASINA HÜKMEDEN SUT MADDELERİNE YÖNELİK SPÇG GÖRÜŞÜ
 17.08.2012-KOAH TEDAVİSİNDE SFT ZORUNLULUĞUNUN KALDIRILMASINA HÜKMEDEN SUT MADDELERİNE YÖNELİK SPÇG GÖRÜŞÜ GİRİŞ Ülkemizde KOAH prevalansı 40 yaş üzeri erişkin nüfusta %19 dur, diğer bir ifadeyle yaklaşık
17.08.2012-KOAH TEDAVİSİNDE SFT ZORUNLULUĞUNUN KALDIRILMASINA HÜKMEDEN SUT MADDELERİNE YÖNELİK SPÇG GÖRÜŞÜ GİRİŞ Ülkemizde KOAH prevalansı 40 yaş üzeri erişkin nüfusta %19 dur, diğer bir ifadeyle yaklaşık
AKCİĞER KANSERİ TANISI KONULDUKTAN SONRA NE YAPILIR HASTA NASIL TAKİP VE İDARE EDİLİR
 AKCİĞER KANSERİ TANISI KONULDUKTAN SONRA NE YAPILIR HASTA NASIL TAKİP VE İDARE EDİLİR Akciğer kanseri olmak her şeyin sonu değildir. Bu hastalığı yenmek için mutlaka azimli, inançlı ve sabırlı olmanız
AKCİĞER KANSERİ TANISI KONULDUKTAN SONRA NE YAPILIR HASTA NASIL TAKİP VE İDARE EDİLİR Akciğer kanseri olmak her şeyin sonu değildir. Bu hastalığı yenmek için mutlaka azimli, inançlı ve sabırlı olmanız
Prof. Dr. Ferit Çiçekçioğlu, Yrd. Doç. Ertan Demirdaş, Yrd. Doç. Dr. Kıvanç Atılgan
 Kalp Kapağı Hastalıkları Nelerdir? Prof. Dr. Ferit Çiçekçioğlu, Yrd. Doç. Ertan Demirdaş, Yrd. Doç. Dr. Kıvanç Atılgan Bozok Üniversitesi Araştırma ve Uygulama Hastanesi Kalp ve Damar Cerrahisi AD. Giriş
Kalp Kapağı Hastalıkları Nelerdir? Prof. Dr. Ferit Çiçekçioğlu, Yrd. Doç. Ertan Demirdaş, Yrd. Doç. Dr. Kıvanç Atılgan Bozok Üniversitesi Araştırma ve Uygulama Hastanesi Kalp ve Damar Cerrahisi AD. Giriş
AKCİĞER KANSERİ AKCİĞER KANSERİNE NEDEN OLAN FAKTÖRLER
 AKCİĞER KANSERİ Akciğer kanseri; akciğerlerde anormal hücrelerin kontrolsüz olarak çoğalması sonucu ortaya çıkar. Kanser hücreleri akciğerlere, komşu dokulara veya vücudun diğer bölgelerine yayılabilir.
AKCİĞER KANSERİ Akciğer kanseri; akciğerlerde anormal hücrelerin kontrolsüz olarak çoğalması sonucu ortaya çıkar. Kanser hücreleri akciğerlere, komşu dokulara veya vücudun diğer bölgelerine yayılabilir.
Kronik inflamasyonun neden olduğu bronş hiperreaktivitesidir.
 Bronşial astım ve tedavisi Dr. Müsemma Karabel Sunu Planı Pediatrik astımın özellikleri Klinik Bulgular Tanı basamakları Öykü GINA önerisi anket:2008 FM LAB Pediatrik astımın tedavisi Atak tedavisi Pediatrik
Bronşial astım ve tedavisi Dr. Müsemma Karabel Sunu Planı Pediatrik astımın özellikleri Klinik Bulgular Tanı basamakları Öykü GINA önerisi anket:2008 FM LAB Pediatrik astımın tedavisi Atak tedavisi Pediatrik
Kronik Obstrüktif Akciğer Hastalığı Hasta Eğitimi 2015
 Kronik Obstrüktif Akciğer Hastalığı Hasta Eğitimi 2015 Dr. Suat Seren Göğüs Hastalıkları Ve Cerrahisi Eğitim Ve Araştırma Hastanesi Eğitim Koordinatörlüğü KOAH Kronik Müzmin veya süreğen Obstrüktif Tıkayıcı
Kronik Obstrüktif Akciğer Hastalığı Hasta Eğitimi 2015 Dr. Suat Seren Göğüs Hastalıkları Ve Cerrahisi Eğitim Ve Araştırma Hastanesi Eğitim Koordinatörlüğü KOAH Kronik Müzmin veya süreğen Obstrüktif Tıkayıcı
GÖZ HIRSIZI GLOK M (=GÖZ TANSİYONU)
 Op.Dr. Tuncer GÜNEY Göz Hastalıkları Uzmanı GÖZ HIRSIZI GLOK M (=GÖZ TANSİYONU) HASTALIĞINI BİLİYOR MUSUNUZ? Glokom=Göz Tansiyonu Hastalığı : Yüksek göz içi basıncı ile giden,görme hücrelerinin ölümüne
Op.Dr. Tuncer GÜNEY Göz Hastalıkları Uzmanı GÖZ HIRSIZI GLOK M (=GÖZ TANSİYONU) HASTALIĞINI BİLİYOR MUSUNUZ? Glokom=Göz Tansiyonu Hastalığı : Yüksek göz içi basıncı ile giden,görme hücrelerinin ölümüne
ASTIM TANI ve TEDAVİSİ
 ASTIM TANI ve TEDAVİSİ TANIM Nöbetler şeklinde öksürük, dispne, hışıltılı solunum, göğüste tıkanıklık yakınmaları Diffüz, değişken, genellikle reverzibl hava yolu obstrüksiyonu Bronş aşırı duyarlılığı
ASTIM TANI ve TEDAVİSİ TANIM Nöbetler şeklinde öksürük, dispne, hışıltılı solunum, göğüste tıkanıklık yakınmaları Diffüz, değişken, genellikle reverzibl hava yolu obstrüksiyonu Bronş aşırı duyarlılığı
Dünya genelinde her 3 4 kişiden biri kronik hastalıklıdır. (Ülkemizde Kronik Hastalıklar Raporu na göre,
 KRONİK HASTALIKLAR *Genellikle tam iyileştirilmeleri söz konusu olmayan, *Sürekli, *Yavaş ilerleyen, *Çoğu kez kalıcı sakatlıklar bırakan, *Oluşmasında kişisel ve genetik etkenlerin rol oynadığı, *Genellikle
KRONİK HASTALIKLAR *Genellikle tam iyileştirilmeleri söz konusu olmayan, *Sürekli, *Yavaş ilerleyen, *Çoğu kez kalıcı sakatlıklar bırakan, *Oluşmasında kişisel ve genetik etkenlerin rol oynadığı, *Genellikle
Dr. Oğuz Köktürk. Tablo-1: Uykuda solunum bozuklukları
 UYKUDA SOLUNUM BOZUKLUKLARI TANINIZ NEDİR, NASIL TEDAVİ EDERSİNİZ? Olgu Sunuları Dr. Oğuz Köktürk Uyku vücudumuzun fiziksel ve ruhsal olarak dinlendiği, yenilendiği, yeni bir güne hazırlandığı dönem ve
UYKUDA SOLUNUM BOZUKLUKLARI TANINIZ NEDİR, NASIL TEDAVİ EDERSİNİZ? Olgu Sunuları Dr. Oğuz Köktürk Uyku vücudumuzun fiziksel ve ruhsal olarak dinlendiği, yenilendiği, yeni bir güne hazırlandığı dönem ve
Solunum: Solunum sistemi" Eritrositler" Dolaşım sistemi"
 Solunum Fizyolojisi Solunum: O 2 'nin taşınarak hücrelere ulaştırılması, üretilen CO 2 'in uzaklaştırılması." Bu işlevin gerçekleştirilebilmesi için üç sistem koordinasyon içinde çalışır:" " Solunum sistemi"
Solunum Fizyolojisi Solunum: O 2 'nin taşınarak hücrelere ulaştırılması, üretilen CO 2 'in uzaklaştırılması." Bu işlevin gerçekleştirilebilmesi için üç sistem koordinasyon içinde çalışır:" " Solunum sistemi"
Kurtarıcılar önceden eğitilmeli ve maruziyet alanına girmeden önce giydirilmelidir. Uygun ekipman yoksa
 TTD - HAVA KİRLİLİĞİ GÖREV GRUBU SÜLFÜR DİOKSİT GAZI MARUZİYETİ HAKKINDA HEKİMLERE BİLGİ NOTU Sülfür dioksit gazına maruz kalan insanlar başka insanlar üzerinde sekonder bir risk oluşturmazlar. Ama deri
TTD - HAVA KİRLİLİĞİ GÖREV GRUBU SÜLFÜR DİOKSİT GAZI MARUZİYETİ HAKKINDA HEKİMLERE BİLGİ NOTU Sülfür dioksit gazına maruz kalan insanlar başka insanlar üzerinde sekonder bir risk oluşturmazlar. Ama deri
BARİATRİK AMELİYATLARIN KİLO VERMENİN ÖTESİNDE 7 ÖNEMLİ YARARI
 BARİATRİK AMELİYATLARIN KİLO VERMENİN ÖTESİNDE 7 ÖNEMLİ YARARI Bariatrik ameliyatlar sadece kilo kaybı sağlayarak fiziksel değişim sağlamazlar, asıl önemli olan kilo kaybı sonrası vücudumuz için bu 7 önemli
BARİATRİK AMELİYATLARIN KİLO VERMENİN ÖTESİNDE 7 ÖNEMLİ YARARI Bariatrik ameliyatlar sadece kilo kaybı sağlayarak fiziksel değişim sağlamazlar, asıl önemli olan kilo kaybı sonrası vücudumuz için bu 7 önemli
ENFEKSİYON SEKELLERİ
 ENFEKSİYON SEKELLERİ Postenfeksiyöz Bronşiyolitis Obliterans Prof. Dr. Deniz Doğru Ersöz Hacettepe Üniversitesi Tıp Fakültesi Çocuk Göğüs Hastalıkları Ünitesi Bronşiyolitis Obliterans (BO) Alt solunum
ENFEKSİYON SEKELLERİ Postenfeksiyöz Bronşiyolitis Obliterans Prof. Dr. Deniz Doğru Ersöz Hacettepe Üniversitesi Tıp Fakültesi Çocuk Göğüs Hastalıkları Ünitesi Bronşiyolitis Obliterans (BO) Alt solunum
Astım hastalarında görülen öksürük, hırıltı ve nefes darlığı gibi yakınmaların sebebi, solunum
 Bölüm 28 Çocuğum Astımlı mı Kalacak? Dr. S. Tolga YAVUZ Astım hastalarında görülen öksürük, hırıltı ve nefes darlığı gibi yakınmaların sebebi, solunum yollarında ortaya çıkan ve şiddeti zaman içinde değişmekle
Bölüm 28 Çocuğum Astımlı mı Kalacak? Dr. S. Tolga YAVUZ Astım hastalarında görülen öksürük, hırıltı ve nefes darlığı gibi yakınmaların sebebi, solunum yollarında ortaya çıkan ve şiddeti zaman içinde değişmekle
Mitoloji. Homeros, İliada Destanı : CHİMAERA. Eski Çin Yazıtları (M.Ö. 300) : 3 başlı (başı aslan, gövdesi keçi, kuyruğu yılan)
 Dr. Erdal TAŞÇI Mitoloji Homeros, İliada Destanı : CHİMAERA 3 başlı (başı aslan, gövdesi keçi, kuyruğu yılan) Eski Çin Yazıtları (M.Ö. 300) : Çinli cerrah Pien Ch iao nun kalp nakilleri Sushruta Samhita
Dr. Erdal TAŞÇI Mitoloji Homeros, İliada Destanı : CHİMAERA 3 başlı (başı aslan, gövdesi keçi, kuyruğu yılan) Eski Çin Yazıtları (M.Ö. 300) : Çinli cerrah Pien Ch iao nun kalp nakilleri Sushruta Samhita
Ciddi KOAH Astım. Dr. Murat ORAK Dicle Üniversitesi Tıp Fakültesi Acil Tıp AD.
 Ciddi KOAH Astım Dr. Murat ORAK Dicle Üniversitesi Tıp Fakültesi Acil Tıp AD. TANIM KOAH; tam olarak geri dönüşlü olmayan hava akımı sınırlanması ile karakterize bir hastalıktır. Kr. Bronşit + Amfizem
Ciddi KOAH Astım Dr. Murat ORAK Dicle Üniversitesi Tıp Fakültesi Acil Tıp AD. TANIM KOAH; tam olarak geri dönüşlü olmayan hava akımı sınırlanması ile karakterize bir hastalıktır. Kr. Bronşit + Amfizem
Pulmoner Emboli Profilaksisi. Tanım. Giriş. Giriş 12.06.2010. Dr. Mustafa YILDIZ Fırat Üniversitesi Acil Tıp AD. Pulmoneremboli(PE):
 Pulmoner Emboli Profilaksisi Dr. Mustafa YILDIZ Fırat Üniversitesi Acil Tıp AD m Pulmoneremboli(PE): Bir pulmonerartere kan pıhtısının yerleşmesi Distaldeki akciğer parankimine kan sağlanaması Giriş Tipik
Pulmoner Emboli Profilaksisi Dr. Mustafa YILDIZ Fırat Üniversitesi Acil Tıp AD m Pulmoneremboli(PE): Bir pulmonerartere kan pıhtısının yerleşmesi Distaldeki akciğer parankimine kan sağlanaması Giriş Tipik
Türk Yoğun Bakım Derneği Mekanik Ventilasyon Kursu Şubat 2010, İstanbul.
 Türk Yoğun Bakım Derneği Mekanik Ventilasyon Kursu 26-27 Şubat 2010, İstanbul Weaning MV desteğinin kademeli olarak azaltılıp, hastanın ventilasyonu üstlenmesi sürecidir. Weaning MV süresinin % 40 ı Nozokomiyal
Türk Yoğun Bakım Derneği Mekanik Ventilasyon Kursu 26-27 Şubat 2010, İstanbul Weaning MV desteğinin kademeli olarak azaltılıp, hastanın ventilasyonu üstlenmesi sürecidir. Weaning MV süresinin % 40 ı Nozokomiyal
KOAH AKUT ATAĞI DA PROKALSĐTO Đ ÖLÇÜMÜ A TĐBĐOTĐK KULLA IMI A REHBERLĐK EDEBĐLĐR MĐ?
 TC Yedikule Eğitim Araştırma Hastanesi 6. Göğüs Hastalıkları Kliniği Klinik Şefi: Doç. Dr. Filiz Koşar KOAH AKUT ATAĞI DA PROKALSĐTO Đ ÖLÇÜMÜ A TĐBĐOTĐK KULLA IMI A REHBERLĐK EDEBĐLĐR MĐ? Uzmanlık Tezi
TC Yedikule Eğitim Araştırma Hastanesi 6. Göğüs Hastalıkları Kliniği Klinik Şefi: Doç. Dr. Filiz Koşar KOAH AKUT ATAĞI DA PROKALSĐTO Đ ÖLÇÜMÜ A TĐBĐOTĐK KULLA IMI A REHBERLĐK EDEBĐLĐR MĐ? Uzmanlık Tezi
Göğüs Ağrısı Olan Hasta. Dr. Ö.Faruk AYDIN / 06.04.2016
 Göğüs Ağrısı Olan Hasta Dr. Ö.Faruk AYDIN / 06.04.2016 Göğüs Ağrısı??? Yan ağrısı? Sırt ağrısı? Mide ağrısı? Karın ağrısı? Boğaz ağrısı? Omuz ağrısı? Meme ağrısı? Akut Göğüs Ağrısı Aniden başlar-tipik
Göğüs Ağrısı Olan Hasta Dr. Ö.Faruk AYDIN / 06.04.2016 Göğüs Ağrısı??? Yan ağrısı? Sırt ağrısı? Mide ağrısı? Karın ağrısı? Boğaz ağrısı? Omuz ağrısı? Meme ağrısı? Akut Göğüs Ağrısı Aniden başlar-tipik
A.B.D de her yıl yaklaşık spontan pnömotoraks vakası geliştiği rapor edilmektedir İnsidansı henüz tam olarak bilinmemektedir
 Akdeniz Üniversitesi Tıp Fakültesi Acil Tıp Anabilim Dalı Arş.Gör.Dr.Engin ŞENAY 02.02.2010 Pnömotoraks : Viseral ve parietal plevra yaprakları arasına hava girmesidir Künt Spontan Travmatik olabilir İyatrojenik
Akdeniz Üniversitesi Tıp Fakültesi Acil Tıp Anabilim Dalı Arş.Gör.Dr.Engin ŞENAY 02.02.2010 Pnömotoraks : Viseral ve parietal plevra yaprakları arasına hava girmesidir Künt Spontan Travmatik olabilir İyatrojenik
İnsomni. Dr. Selda KORKMAZ
 İnsomni Dr. Selda KORKMAZ Uykuya başlama zorluğu Uykuyu sürdürme zorluğu Çok erken uyanma Kronik şekilde dinlendirici olmayan uyku yakınması Kötü kalitede uyku yakınması Genel populasyonda en sık görülen
İnsomni Dr. Selda KORKMAZ Uykuya başlama zorluğu Uykuyu sürdürme zorluğu Çok erken uyanma Kronik şekilde dinlendirici olmayan uyku yakınması Kötü kalitede uyku yakınması Genel populasyonda en sık görülen
AİLE HEKİMLERİ İÇİN GÖĞÜS HASTALIKLARI
 AİLE HEKİMLERİ İÇİN GÖĞÜS HASTALIKLARI, Prof. Dr. Muzaffer METİNTAŞ,, Doç. Dr. Akın KAYA 1. Baskı 2011 ISBN : 978-605-88844-6-5 2011 Sentez Matbaacılık ve Yayıncılık Ltd. Şti. Büyük Sanayi 1. Cadde Çavuşoğlu
AİLE HEKİMLERİ İÇİN GÖĞÜS HASTALIKLARI, Prof. Dr. Muzaffer METİNTAŞ,, Doç. Dr. Akın KAYA 1. Baskı 2011 ISBN : 978-605-88844-6-5 2011 Sentez Matbaacılık ve Yayıncılık Ltd. Şti. Büyük Sanayi 1. Cadde Çavuşoğlu
KOAH da Tedavi. Sunum Planı KOAH. Tanım. Tanı. Tedavi. Tanım Kronik kompanse KOAH da tedavi Akut alevlenmede tedavi
 1 2 Sunum Planı KOAH da Tedavi Dr. Özgür Karadeniz 8 Şubat 2011 m Kronik kompanse KOAH da tedavi Akut alevlenmede tedavi 3 4 m KOAH; tam olarak geri dönüşümlü olmayan, ilerleyici hava akımı kısıtlanması
1 2 Sunum Planı KOAH da Tedavi Dr. Özgür Karadeniz 8 Şubat 2011 m Kronik kompanse KOAH da tedavi Akut alevlenmede tedavi 3 4 m KOAH; tam olarak geri dönüşümlü olmayan, ilerleyici hava akımı kısıtlanması
İNME. Yayın Yönetmeni. TND Beyin Yılı Aktiviteleri Koordinatörü. Prof. Dr. Rana Karabudak
 İNME Yayın Yönetmeni Prof. Dr. Rana Karabudak TND Beyin Yılı Aktiviteleri Koordinatörü Türk Nöroloji Derneği (TND) 2014 Beyin Yılı Aktiviteleri çerçevesinde hazırlanmıştır. Tüm hakları TND ye aittir. Kaynak
İNME Yayın Yönetmeni Prof. Dr. Rana Karabudak TND Beyin Yılı Aktiviteleri Koordinatörü Türk Nöroloji Derneği (TND) 2014 Beyin Yılı Aktiviteleri çerçevesinde hazırlanmıştır. Tüm hakları TND ye aittir. Kaynak
YAŞLILIKTA SIK GÖRÜLEN HASTALIKLAR. Prof. Dr. Mehmet Ersoy
 YAŞLILIKTA SIK GÖRÜLEN HASTALIKLAR Prof. Dr. Mehmet Ersoy DEMANSA NEDEN OLAN HASTALIKLAR AMAÇ Demansın nedenleri ve gelişim sürecinin öğretmek Yaşlı bireyde demansa bağlı oluşabilecek problemleri öğretmek
YAŞLILIKTA SIK GÖRÜLEN HASTALIKLAR Prof. Dr. Mehmet Ersoy DEMANSA NEDEN OLAN HASTALIKLAR AMAÇ Demansın nedenleri ve gelişim sürecinin öğretmek Yaşlı bireyde demansa bağlı oluşabilecek problemleri öğretmek
Solunum Sistemi Fizyolojisi
 Solunum Sistemi Fizyolojisi 1 2 3 4 5 6 7 Solunum Sistemini Oluşturan Yapılar Solunum sistemi burun, agız, farinks (yutak), larinks (gırtlak), trakea (soluk borusu), bronslar, bronsioller, ve alveollerden
Solunum Sistemi Fizyolojisi 1 2 3 4 5 6 7 Solunum Sistemini Oluşturan Yapılar Solunum sistemi burun, agız, farinks (yutak), larinks (gırtlak), trakea (soluk borusu), bronslar, bronsioller, ve alveollerden
Kronik Öksürük. Dr. Kürşat Uzun N.E. Üniversitesi Meram Tıp Fakültesi Göğüs Hastalıkları AD ve Yoğun Bakım Bilim Dalı
 Kronik Öksürük Dr. Kürşat Uzun N.E. Üniversitesi Meram Tıp Fakültesi Göğüs Hastalıkları AD ve Yoğun Bakım Bilim Dalı Epidemiyoloji Polikliniklerde en sık 5. şikayet %88-100 neden saptanıyor Spesifik tedavi
Kronik Öksürük Dr. Kürşat Uzun N.E. Üniversitesi Meram Tıp Fakültesi Göğüs Hastalıkları AD ve Yoğun Bakım Bilim Dalı Epidemiyoloji Polikliniklerde en sık 5. şikayet %88-100 neden saptanıyor Spesifik tedavi
Kalp Yetersizliğinde Güncel Tedavi Doç. Dr. Bülent Özdemir
 Kalp Yetersizliğinde Güncel Tedavi Doç. Dr. Bülent Özdemir Kalp yetmezliği Ventrikülün dolumunu veya kanı pompalamasını önleyen yapısal veya işlevsel herhangi bir kalp bozukluğu nedeniyle oluşan karmaşık
Kalp Yetersizliğinde Güncel Tedavi Doç. Dr. Bülent Özdemir Kalp yetmezliği Ventrikülün dolumunu veya kanı pompalamasını önleyen yapısal veya işlevsel herhangi bir kalp bozukluğu nedeniyle oluşan karmaşık
GARD Türkiye Projesi. Kronik solunum hastalıkları Evde Sağlık Hizmetleri
 GARD Türkiye Projesi Kronik solunum hastalıkları Evde Sağlık Hizmetleri KBYM Triaj Bilgilendirme Eğitim İleri teknoloji hastaneleri 2. Basamak hastane Evde bakım I. basamak Acil Servisler Özel bakım kuruluşları
GARD Türkiye Projesi Kronik solunum hastalıkları Evde Sağlık Hizmetleri KBYM Triaj Bilgilendirme Eğitim İleri teknoloji hastaneleri 2. Basamak hastane Evde bakım I. basamak Acil Servisler Özel bakım kuruluşları
SOLUNUM SİSTEMİ FİZYOLOJİSİ 19/11/2015 SOLUNUM SİSTEMİ MEKANİZMASI SOLUNUM SİSTEMİ MEKANİZMASI SOLUNUM SİSTEMİ MEKANİZMASI
 VE FİZYOLOJİSİ FİZYOLOJİSİ Müge BULAKBAŞI Yüksek Hemşire Canlılığın sürdürülebilmesi için vücuda oksijen alınması gerekir. Solunumla alınan oksijen, kullanılarak metabolizma sonucunda karbondioksit açığa
VE FİZYOLOJİSİ FİZYOLOJİSİ Müge BULAKBAŞI Yüksek Hemşire Canlılığın sürdürülebilmesi için vücuda oksijen alınması gerekir. Solunumla alınan oksijen, kullanılarak metabolizma sonucunda karbondioksit açığa
AKUT SOLUNUM SIKINTISI SENDROMU YAKIN DOĞU ÜNİVERSİTESİ SHMYO İLK VE ACİL YARDIM BÖLÜMÜ YRD DOÇ DR SEMRA ASLAY 2015
 AKUT SOLUNUM SIKINTISI SENDROMU YAKIN DOĞU ÜNİVERSİTESİ SHMYO İLK VE ACİL YARDIM BÖLÜMÜ YRD DOÇ DR SEMRA ASLAY 2015 Nonkardiyojenik Akciğer Ödemi Şok Akciğeri Travmatik Yaş Akciğer Beyaz Akciğer Sendromu
AKUT SOLUNUM SIKINTISI SENDROMU YAKIN DOĞU ÜNİVERSİTESİ SHMYO İLK VE ACİL YARDIM BÖLÜMÜ YRD DOÇ DR SEMRA ASLAY 2015 Nonkardiyojenik Akciğer Ödemi Şok Akciğeri Travmatik Yaş Akciğer Beyaz Akciğer Sendromu
