Kemik ve Yumuşak Doku Tümörleri
|
|
|
- Elmas Nuray Balcan
- 10 yıl önce
- İzleme sayısı:
Transkript
1 Kitap Bölümü DERMAN Kemik ve Yumuşak Doku Tümörleri Recep Öztürk Kitabın bu bölümünü yazarken hedefimiz, ortopedi asistan ve uzmanlarına, kemik ve yumuşak doku tümörü olan hastalara yaklaşım prensiplerini göstermek ve kas iskelet sistemi tümörleri tedavisi için bu konuda deneyimli ortopedik cerrah, patolog, tıbbi onkolog, radyolog ve radyasyon onkoloğunun dahil olduğu multidisipliner bir yaklaşım gerekliliğini belirtmektir. Bir tümör kliniği olarak, kliniğimize sevk edilen veya direk başvuran hastalarda en büyük tecrübelerimiz; bir yandan, tesadüfi saptanan, ağrısız, inaktif ve kolaylıkla tanı konulup takibe alınabilecek benign bir lezyon için Türkiye nin birçok ilinden, ivedi şekilde hastanemize malignite şüphesi ile gönderilen hastalar çokça mevcut olmakla birlikte, diğer yandan, ayırıcı tanıda tümör akla gelmemesi nedeniyle tanı gecikmesine bağlı süreçler, yakalanan tümöral lezyonun evreleme algoritması-biopsi tanısı- tarafımıza başvurusu sürecinde ciddi gecikmeye bağlı süreçler ve titiz planlama yapılmadan ya da yeterli bilgi/tecrübeye sahip olmadan biopsi/küratif tedavi uygulanmasına bağlı komplikasyon süreçleri olmaktadır. Kas iskelet sistemi tümörleri gibi nadir görülen ve öğrenme eğrisi oldukça uzun olan hastalıklar grubunda, ortopedi doktorunun, genel olarak yaklaşım prensiplerine hakim olması gerektiğine inanmaktayız. Kitabın bu bölümünün yazımında yararlanılan kaynaklar numaralandırılarak kitap sonunda listelenmiş olmakla beraber, alanında uzmanlaşmış herkesçe kabul görmüş genel bilgilere de yerverilmiş, ayrıca Multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri (ed: nevzat dabak, 1.basım, 2013) kitabı ve Türkiye Klinikleri Cerrahi Tıp Bilimleri dergisi nin (cilt 2, sayı 52, 2006) belirli bölümlerinin özet bilgileri de eklenmiştir. DOI: /DERMAN.3776 Received: Accepted: Published Online: Corresponding Author: Recep Öztürk, Dr. Abdurrahman Yurtaslan Ankara Onkoloji Eğitim Araştırma Hastanesi, Ortopedi ve Travmatoloji Kliniği, Ankara, Turkey. T.: GSM: F.: Derman Tıbbi Yayıncılık 1
2 1- KAS İSKELET SİSTEMİ TÜMÖRLERİNDE TANISAL DEĞERLENDİRME Kas iskelet sistemi tümörleri nadirdir, ortopedi doktoru, şüpheli veya sebat eden bulguları olan hastalarda ayırıcı tanıda tümörleri mutlaka akla getirmelidir çünkü malign tümörlerde sağkalım, teşhis anındaki evreye bağlı olduğu gibi, erken dönemde tespit edilen malign bir kitle geniş rezeke edilebilirken geç dönemde amputasyon tek seçenek olabilir. Algoritma her zaman, öykü, fizik muayene, radyoloji, malignite düşünülüyorsa evreleme tetkikleri ve histopatolojik tanı şekline olmalıdır. 1.1-Öykü ve Fizik Muayene: Değerlendirmede ilk aşama hastanın öyküsünün alınması ve fizik muayenedir. Hastaların en sık başvuru şekilleri, ağrı, şişlik, hareket kısıtlılığı, patolojik kırık, kas atrofisi ve deformitedir.[1]hastalar ağrı (genellikle kemik lezyonlarında başvuru şekli), palpe edilen kitle (genellikle yumuşak doku lezyonlarında başvuru şekli) ya da başka nedenle yapılan tetkiklerde tesadüfi saptanan lezyon ile başvurabilirler.[2] Ağrının veya yumuşak doku kitlesinin ne zamandır var olduğu ve travma veya ağır egzersiz öyküsü sorgulanmalıdır. Ağrının karakteri irdelenmelidir, mekanik bir ağrı travma ile artıp, istirahat ile azalırken tümöral ağrı genellikle künt ve süreklidir. İstirahat ağrısı ve gece ağrısı, palpasyonla veya hafif egzersiz ile artan ağrı malignite düşündürebilir. Malign bir tümörde başlangıçta aktivite ile artan ağrı olabilir, progresyonla istirahat/gece ağrısı başlayabilir. Ayrıca benign bir lezyon kortekse zarar vermişse aktiviteyle ağrı olabilir. Enfeksiyonda da şiddetiyle orantılı yüksek derecede ağrı olabilir. [3][4] Ağrısız yumuşak doku kitlesi benign lezyon düşündürmekle birlikte, malignite dışlanamaz.yumuşak doku kitlesinin nezamandır var olduğu ve travma öyküsü sorgulanmalıdır. Akut başlayan hızlı ilerleyen travma öyküsü olan lezyon myositis ossifikansı düşündürür. Travma nedeniyle başvuran hastada, daha önceden var olan ağrısız yumuşak doku kitlesi saptanabilir. Hızlı büyüyen ağrılı yumuşak doku kitlesi maligniteyi düşündüreceği gibi, enfeksiyon-inflamasyon ve kanamada da benzer klinik sergileyebilir.[5][6] Maligniteye bağlı kırığı olan hastalar detaylı sorgulandığında, sıklıkla kırık öncesi o bölgede hafif-orta ağrısı olduğunu belirtirler. Yumuşak doku kitleleri değerlendirilmesinde, lezyon küçük ve ağrısız bile olsa, spesifik tanı konamadığında, potansiyel malignite düşünülmeli ve sadece gözlemle yetinilmemelidir.[7] Öyküde edinilen en önemli bilgilerden birisi yaştır çünkü çoğu tümör belli yaş aralığında ve belirli lokalizasyonda görülür. [tablo 1:kemik tümörleri yerleşim yerleri] Primer kemik tümörleri genel olarak genç yaşlarda görülürler ve sıklıkla appendiküler iskeleti, özellikle de diz çevresini tutarlar. 50 yaş üzeri ise metastazlar ve multiple myeloma sık görülür ve sıklıkla aksiyel iskeleti tutarlar lu yaşlarda görülen litik lezyonların natürü genellikle benigndir.[8] Kanser öyküsü olan birçok hasta, ağrı ile ortopedi polikliniğine başvurusunda, kanser öyküsünden bahsetmez. Bu durumun birçok nedeni olabilir. Bazı hastaların örneğin yaklaşık 15 yıllık kansersiz dönem geçirmesi, kanseri yendiğini düşünmesine yolaçabilir, bazı hastaların yakınlarının hastaya hiç kanser olduğunu söylememesi de neden olabilir, bazı hastalar da kansere sahip olduğunu hiç hatırlamak istemez, kendini iyi huylu hastalığa yakalanıp atlatmış olduğuna inandırmıştır. Bazı hastaların da, Derman Tıbbi Yayıncılık 2
3 teknolojinin ve tıbbın ilerlemesi ile Türkiye nin herhangi bir hastanesine başvuruşunda hastanın tüm geçmiş bilgilerinin doktorun ekranına geldiğini düşünmesidir. Bazan da hasta tümör ile ağrıyı bağdaştırmadığından, farklı hastalıklar olarak değerlendirir. Bunun gibi nedenler öyküde tümörün çok iyi sorgulanması gerektiğini göstermektedir. Fizik muayenede kitle boyutu ölçülmeli, lokalizasyonu, şekli, kıvamı, mobilitesi, (derin dokulara yapışık olup olmaması) hassasiyet varlığı, lokal ısı artışı varlığı, dolaşım muayenesi ve nörolojik araz varlığı açısından ayrıntılı inceleme yapılmalıdır. Malignite düşünülen yumuşak doku kitlelerinde, mutlaka potansiyel lenf nodu metastaz lokalizasyonları değerlendirilmelidir. Ayrıca genel vücut muayenesi de yapılmalıdır, örneğin nörofibromatoziste cafe-aulait lekeleri, nörofibromlar ya da mafucci sendromunda cilt hemangiomaları tanıda yardım edebilir. Benign yumuşak doku kitleleri sıklıkla yüzeyel, malign yumuşak doku kitleleri sıklıkla derin dokuda yerleşir. Bir lezyonun hızlı büyümesi malignite yönünde şüphe uyandırsa da uzun süredir var olan ve yavaş büyüyen bir yumuşak doku kitlesinde de malignite dışlanamaz.[9] Aile öyküsü, multiple herediter egzositoz, multiple herediter enkondrom, nörofibromatozis gibi hastalıklarda yardımcı olabilir. 1.2-radyoloji: Kas iskelet sistemi lezyonlarında sıklıkla yaş ve radyografi tanı koyma açısından önemli bilgiler sağlar çünkü çoğu tümörün belirli yaş aralığında ve belirli yerlerde görülme eğilimi mevcuttur. En belirgin örnek, iskelet maturasyonu tamamlanmamış bir hastada epifiz lezyonu büyük ihtimalle kondroblastom iken, tamamlanmış hastada büyük ihtimalle dev hücreli tümördür. Osteomyelit, yuvarlak hücreli tümörler(ewing sarkom, lösemi lenfoma, myeloma) genellikle diafizde ve intrameduller yerleşimli iken, diğer malign tümörler sıklıkla metafizerdir.[8] Direk grafi, tüm şüpheli kemik ve yumuşak doku lezyonlarında mutlaka öncelikle direk grafi çekilmelidir. Kolay, ucuz, hızlı yapılabilen bir tetkiktir. Kesin tanı konmasa da direk grafiler, kemik lezyonunun benign/malign ayrımını değerlendirmede ve saldırganlığını belirlemede ciddi ipuçları verebilir. Nof, kemik enfarktı, intraosseöz ganglion gibi bazı lezyonlara direk grafi ile tanı konulabilir, biopsi gerektirmez. KEMİK YIKIMI ÖRNEKLERİ (Şekil 1:kemik yıkımı örnekleri)[8] 1 ve 2 coğrafik kemik yıkımı, geçiş zonu dar, (benign tümörler, yavaş büyüyen malign tümörler) 1: İyi sınırlı sklerotik kenarlı 2: İyi sınırlı, sklerotik olmayan kenarlı(çevresel reaktif kemik yapı yok) 3:Kötü sınırlı(geçiş zonu geniş), çevresel reaktif yapı yok, malign tümörler, enfeksiyonlar, bazı benign tümörler 4: Güve yeniği; arada sağlam doku bırakan kortikal yıkım, gerçek lezyon röntgende algılanandan daha agresiftir.(malign tümörler, osteomyelit, langerhans hücreli histiositoz, desmoblastik fibrom, fibröz displazi, hemangioma) 5 : permeatif; en agresif pattern,gerçek lezyon röntgende algılanandan daha agre- Derman Tıbbi Yayıncılık 3
4 siftir (en hızlı büyüyen tümörler, enfeksiyonlar, lenfoma, osteoporoz, eozinofilik granüloma, refleks sempatik distrofi) Geofrafik: Bir veya daha fazla iyi sınırlı radyolusen alan Güve Yeniği:Multiple orta-ufak birleşebilen radyolusensiler Permeatif: Kemiği yaygın istila eden lezyon Korteksin belirgin destrüksiyonu malignite düşündürür, ancak kemiğin yaklaşık %40ı harap olmadan direk grafide görülebilir hale gelmez. Malign bir tümör olan kondrosarkomda geçiş zonu dar olabileceği gibi benign bir tümör olan akk da geçiş zonu geniş olabilir. PERİOST REAKSİYONU ÖRNEKLERİ(şekil 2:periost reaksiyonu örnekleri) [8] 1-Solid(Basit): Fokal kortikal kalınlaşma, (osteoid osteoma, kronik periostit, kronik osteomyelit) 2-Tek Lamella: Tek tabakalı periostal yeni kemik oluşumu(sıklıkla yavaş büyüyen lezyonlar, kronik osteomyelit, langerhans hücreli histiositoz) 3-Multilameller: Çok tabakalı görünüm, EWS, AKK, osteomyelit 4- Diafize dik uzanımlı çizgilenme(spiküle reaksiyon), hızlı büyüme (OS,met, EWS) 5- Diafize radyal uzanımlı çizgilenme(spiküle reaksiyon),hızlı büyüme(os,met, EWS) (uzun ince spiküller daha çok malign tümörlerde, kalın kısa spiküller daha çok benign tümörlerde) 6- Codman üçgeni; kesintili periost elevasyonu: Osteosarkom, malign tümörler, akk(benign agresif tümörler) Yumuşak doku lezyonlarında da direk grafi ilk başta mutlaka alınmalıdır. Myositis ossifikans saptamada bir yumuşak doku kitlesinde kalsifikasyon varlığı saptamada yararlıdır. Benign bir lezyon olan hemangiomada merkezi radyolusen yuvarlak kalsifikasyon(flebolit) varlığı saptamada, malign bir tümör olan sinovial sarkom, MFH, rabdomyosarkomda, kalsifikasyon varlığı saptamada yararlıdır. Ayrıca yumuşak doku osteosarkomu ve kondrosarkomunda düzensiz belirsiz kenarlı kalsifikasyonlar mevcuttur. Direk grafide lezyonun yoğunluğu da bize fikir verir, malign kemik tümörleri genellikle radyoopak, benign tümörler sıklıkla radyolusenttir. İstisnalar, kemik adası ve o.osteoma radyoopak, fibrosar komradyolusen, metastaz her iki şekildede olabilir. [10][11][12] Enneking[13] bir lezyonu direk grafide değerlendirmede dört soru belirlemiştir 1-Lezyonun yeri: Epifiz, metafiz, diafiz, subperiostal, intrakortikal, intrameduller 2-Lezyon kemiğe ne yapıyor (destrüksiyon paterni) geofrafik, güve yeniği, permeatif 3- Normal doku nasıl davranıyor(reaktif zon) 4- Spesifik bir bulgu varmı kalsifikasyon, ossifikasyon, buzlu cam görünümü Direk grafinin normal olarak değerlendirildiği erken kemik lezyonlarını, MRI, CT, TVKS gösterebilir[14] Bilgisayarlı tomografinin, direk grafiye üstünlüğü, çözünürlüğün daha yüksek olması ve aksiyel kesitsel anatomi görüntüleri içermesidir. Korteks devamlılığının değerlendirilmesinde, kemik tutulumu ve varsa eşlik eden yumuşak doku kitlesi değerlendirilmesinde çok faydalıdır. Ayrıca osteoid osteoma tanısında, şüpheli kondroid lezyonlarda kalsifikasyonun paterni ve miktarının belirlenmesinde en iyi radyolojik tetkiktir. Ayrıca akciğer tomografisi, akciğer metastazı taramasında günümüzde en sık başvurulan tetkiktir.[2] Derman Tıbbi Yayıncılık 4
5 Akciğerde, direk grafinin kitleyi saptayabilmesi için en az 10mm boyutuna ulaşması gerekirken, tomografide 2mm lik lezyon saptanabilir. [3] Tomografi, kemoterapiye yanıtın değerlendirilmesinde en iyi tetkik kabul edilmekte ve yaygın olarak kullanılmaktadır. Tüm vücut kemik sintigrafisi, osteoblastik aktivite derecesini gösterir. Örneğin benign blastik bir kemik lezyonunda, o lokalizasyonda minimal aktivite artışı gözlenirken, metastatik tutulumda, sıcak tutulum elde edilir. Lezyon sınırlarını tam belirleyemez.iskelet metastazlarını saptamak ve kemoterapi etkinliğini değerlendirmek için yaygın olarak kullanılmakla beraber, şüpheli bir lezyonun aktivitesini değerlendirmek ve multiple lezyon varlığını saptamak için kullanabilir. Genel kural olarak sensitivitesi yüksek, spesifitesi düşük kabul edilir. Ayrıca, kemik lenfoması ve multiple myeloma gibi tümörlerde iskelet tutulumları için kullanılır. Diğer önemli noktalar da, benign ancak aktif lezyonlarda da artmış tutulum gözlenmesi, multiple myeloma ve renal hücreli karsinomların birkısmında yanlış negatif sonuçlar verebilmesi ve travma ve inflamatuar tutulumlarda da yanlış pozitif bulgular verebilmesidir. Ayrıca, langerhans hücreli histiositoz ve renal karsinom metastazında, izointens tutulum veya paradoks olarak, normal dokudan da azalmış tutulum gösterebilir.[14] Ekstremitedeki bir tümörün distalindeki eklem kulanılmama osteoporozuna sekonder artmış aktivite gösterebilir Manyetik rezonans görüntüleme, kemik ve yumuşak doku tümörlerinde, lezyonların boyutunu ve anatomik ilişkilerini göstermede mükemmeldir, damar sinir yapılarla ilişkileri göstermedeki yeterliliği ile angiografi, myelografi ve artrografinin yerini almıştır. Kemik tümörlerinin kemik dışı yayılımını en iyi gösteren tetkiktir ayrıca skip metastazların saptanması ve tedavi sonrası takiplerde çok başarılıdır. Direk grafi ve tomografiye üstünlüğü, coronal, aksiyel ve sagittal seriler içermesi ve radyasyon içermiyor olmasıdır. Ancak direk grafisi olmaksızın mrı ile tümör yorumlama risklidir. Sıklıkla t1 yoğunluk, t2 yoğunluk ve spin yoğunluk teknikleri kullanılır. Genel kurallar, yağın t1 de hiperintens, suyun t2 de hiperintens olması ve kortikal kemik, ligamantendon-menisküsler, kalsifikasyonlar ve yoğun fibrotik yapıların iki sekansta da hipointens olmasıdır. Kemik iliği ve yumuşak doku tümörlerinin değerlendirilmesinde sorun oluşturabilen yağ sinyali, incelemelerde yağ baskılı(stir) sekans kullanılarak giderilebilmektedir. Birçok yumuşak doku tümörü ve enfeksiyon, t1 sekansta hipointens t2 ve stır sekansta çevre dokulara göre hiperintens görüntü verir. Bu görüntü özgün olmayıp sıklıkla kesin tanı konulamaz ve birçok tümörde benign-malign ayrımı yapılamaz. Yumuşak doku Hemangiomu( t1 ve t2 de hiperintens ve özgün görüntü), yumuşak doku lipomu(tüm sekanslarda homojen yağ sinyali) ve PVNS(t2 görüntülerde belirgin hipointens görünüm ve eklem çevresi tutulum) hemangioma(t2de belirgin sinyal azlığı ve kıvrımlı kanallar görülmesi) ve agresif fibromatozis ve kist hidatik gibi bazı tümörlerde MRI, özgün görüntüler nedeniyle kesin tanı koydurabilir. Ayrıca mrı, ameliyat sonrası skar dokusu, rekürrens ayrımında, en etkili yöntemdir. [15][16][17][18] Mrı ile doku iç yapısındaki heterojente, kapsül/pseudokapsül görülebilir. T2de heterojenite malign tümörlerde %95 benign tümörlerde%20dir. Septasyonlar, malignite düşündürür, malign tümörlerin %80inde bulunur.[19] Tümör içerisi nekroz alanları kontrast madde ile gösterilebilir, nekroz olmaması ma- Derman Tıbbi Yayıncılık 5
6 ligniteyi ekarte ettirmez.[20] Mrı diğer bir avantajı, radyasyon vermediği için geniş yüzeyler taranabilir. Yumuşak doku kitleleri, benign ya da malign fark etmeden genellikle iyi sınırlıdırlar. Tümör sınırlarının net olarak seçilebilmesi maligniteyi ekarte ettirmez.[21][22] Kitlenin komşu planları itmeyip infiltre etmesi malignite yönünden önemli bir belirteçtir. Ayrıca benign vasküler tümörler ve agresif fibromatoziste de sınırlar belirsizdir. Schwannomada nekroz alanları ve heterojenite başlangıçta malignite düşündürür.[20] Kemoterapi veya radyoterapi almamış bir yumuşak doku kitlesi çevresinde belirgin ödem mevcutsa öncelikle infeksiyon-inflamatuar süreçler akla gelmelidir ancak malignite, myozit, hematom, ameliyat sonrası değişikliklerde de görülebilir.[23] Nüks ve rezidü lezyonlar en iyi t2 de görülür. MRI da 5 cmden büyük ve subfasial kitleler malignite yönünden yüksek riskli kabul edilir, mutlaka biopsi yapılmalıdır. [24] İntrameduller tutulum ve omurga tutulumu değerlendirilmesinde çok yardımcıdır. Tesla(T) değeri yüksek cihazlarda görüntü çözünürlüğü ve kesit sayısı yüksek olup, yağ baskılı sekanslar da kullanılabilmektedir, düşük tesla değerine sahip cihazlar, genellikle açık mrı olup, günümüzde genellikle obezite nedeniyle cihaza sığmayan ya da klostrofobi gibi nedenlerle kapalı MRI çekilemeyen hastalarda, el bileği- dirsek gibi eksen dışı görüntülerin alınabilmesinde kullanılmaktadır. Bir lezyonun mrı değerlendirilmesinde, intrameduller tutulum, kemik iliği değişikliği veya ödem varlığı t1 sekansta değerlendirilir, t2 sekansta çoğu neoplazm çevre dokulara göre hiperintens görüntü verir, bu nedenle yumuşak doku uzanımı bu sekansta daha iyi değerlendirilir. Ayrıca intravenöz gadolinyum verilerek, t1 sekansta tutulum paternine göre aktifnekrotik tümöral oluşum ayrımı yapılabilir, ancak ameliyat sonrası nüks- rezidü değerlendirmesinde, postoperatif granülasyon dokusu da parlak görünebildiğinden, hiperintens tutulumun aktif lezyon- granülasyon dokusu ayrımı dikkatli yapılmalıdır. Ultrasonografi, nonnvaziv, ucuz, genellikle yüzeyel bir yumuşak doku lezyonunun lokalizasyon belirlenmesi, çevre yapılarla ilişkisinin belirlenmesi, solid-kistik ayrımında kullanılır. Usg benign malign ayrımı yapamaz. Usg, bir yumuşak doku kitlesinin, lokalizasyon, boyut ve içeriği(solid kistik) hakkında bilgi verir. Doppler usg ile kitlenin kanlanması hakkında bilgi sahibi olunabilir. Usg ile sıklıkla tanısı konulabilen lezyonlar, ganglion, abse, bursa, lipom, hemangioma ve sinovial kisttir.[15][16][17] Aşil ksantomu tanısı sıklıkla usg ile konur.[25] Derin yerleşimli yumuşak soku kitlelerinde usg eşliğinde biopsi alınabilir. Geniş rezeksiyon sonrası oluşan koleksiyonların değerlendirilmesinde çok değerlidir. Angiografi, tümör vasküleritesi belirlenmesi için ve benign malign ayrımında kullanılabilir ancak hemangioma benzeri bazı benign lezyonlar da hipervaskülar olabilir. Angiografi, günümüzde, vasküleritesi yüksek lezyonların preoperatif embolizasyonunda kullanılmaktadır (en sık anevrizmal kemik kisti, böbrek hücreli karsinom metastazı).[2] Malign tümörlerin rezeksiyon/amputasyon kararı ve rezeksiyon öncesi preoperatif incelemede günümüzde mrı ile sıklıkla tek başına karar verilebilmekle birlikte, seçilmiş vakalarda, özellikle vasküler rezeksiyon ve vasküler greft planlanıyorsa, angiografi/ CT-angiografi değerlendirme yapılabilir. Derman Tıbbi Yayıncılık 6
7 PET-CT, Primer veya metastatik hastalığın tespiti, kemoterapi-radyoterapiye yanıtın erken dönemde değerlendirilmesi, kemiklerin olduğu gibi yumuşak doku metastazlarını da saptayabilmesi, üstünlükleridir. Metastaz ve nüksü erken yakalayabilmesi nedeniyle günümüzde tarama için sık kullanılır hale gelmiştir.[26] LABORATUAR Hematolojik tetkikler ve idrar tetkikleri, bazı hastalarda faydalı olabilir, tam kan sayımı, lösemi ve infeksiyon tanılarında yardımcı olabilir. ESR, infeksiyonda yüksek tümörlerde normaldir ancak metastaz ve küçük mavi yuvarlak hücreli tümörlerde (ewing sarkom, lösemi lenfoma) histiositozlarda yüksek olabilir. Multiple myeloma da serum protein elektroforezi tanıda kullanılır. Prostat karsinomunda prostat spesifik antijen bakılır. Hiperkalsemi, metastazda, hiperparatiroidide(brown tümör) multiple myelomada görülebilir.alkalen fosfataz, daha önce tanı almış os ta nükse paralel yükselebilir. Ayrıca, CRP, ALP, LDH, tümör belirteçleri, (CEA, CA19.9 CA125 CA15.3), istenmelidir. LDH, ews da prognostiktir. 1.3-evreleme: kemik tümörlerinde Enneking in (1980) geliştirdiği, American joint Committee Task force of Bone tumors un (1986) revize ettiği sınıflama G0: benign (latent, aktif, agresif olabilir) G1:lov grade mlign G2: high grade malign T0: intrakapsüler, intrakompartmental T1:ekstrakapsüler, intrakompartmental T2: ekstrakompartmental -kompartman bariyerleri:korteks, eklem kıkırdağı, eklem kapsülü, kalın fasial septa, ligament, tendon kılıfı (bariyerlerin aşılıp ekstrakapsüler olması:bariyer destrüksiyonu/travma/cerrahi girişim ile) M0:lokal/uzak metastaz yok M1:lokal/uzak metastaz var. STAGELEME SİSTEMİ: A- BENİGN STAGE: (Şekil 3:benign stage ) 1-LATENT(G0 T0 M0) lezyon çevresi sklerotik, iskelet büyümesi sırasında statik, hafif ekspanse, intrakapsüler, asemptomatik, tesadüfi tanı, tedavi gerektirmez, spontan şifa. 2- AKTİF (G0 T0 M0) lezyon çevresi sklerotik(genelde ince bir hat şeklinde), iskelet büyümesi sırasında büyür, hafif-orta ekspanse, tıbbi bariyerlerle sınırlı, intrakapsüler, korteksi inceltebilir. Belirti veya patolojik kırıklara yol açabilir, tedavi küretaj. 3- AGRESİF(G0 T1-2 M0-1) hudutlar belirsiz, iskelet büyümesi sırasında büyür, ortaşiddetli ekspanse, tıbbi bariyerleri geçer kapsül dışına çıkar, reaktif kemiği ve muhtemelen korteksi yıkar, MRI da yumuşak doku kitlesi görülebilir, %5 metastaz riski, lokal nüks sık, tedavi geniş küretaj ve marjinal ya da gerekliyle geniş rezeksiyon. B- MALİGN STAGE(şekil 4:malign stage) STAGE 1A (G1 T1 M0) lov grade, intrakompartmental, metastaz<%25 STAGE 1B (G1 T2 M0) lov grade, ekstrakompartmental metastaz<%25 STAGE 2A (G2 T1 M0) high grade, intrakompartmental STAGE 2B (G2 T2 M0) high grade, ekstrakompartmental STAGE 3A (G1-2 T1 M1) herhangi grade, intrakompartmental, lokal/uzak metastaz var STAGE 3B (G1-2 T2 M1) herhangi grade, ekstrakompartmental, lokal/uzak metas- Derman Tıbbi Yayıncılık 7
8 ta var[2] [27][28] Yumuşakdoku Tümörlerinde Cerrahi Tedavi Sınıflandırması 1- American Joint Commission Cancer, TNM (tümör nodül metastaz) sınıflaması -Stage: Evre, T:Tümör lokalizasyonu G: Grade: Biyolojik agresifliğe bağlı sınıflama -Stage 1 ve 2 lokal hastalık, stage 3 tanımlanamayan, stage 4 lokal veya uzak metasazla birlikte yaygın hastalık. Tx: tümör tespit edilememiş T1: tümör korteks içinde T2:tümör korteks dışına çıkmış. Nx:lenf nodu tutulumu tespit edilememiş N0: lenf nodu metastazı yok N1:lenf nodu metastazı var. Mx: metastaz varlığı bilinmiyor M0:uzak metastaz yok M1:uzak metastaz var - Histolojik iki kategori: lov grade (G1-2), high grade (G3-4) TNM SİSTEMİ stage 1A G1-2 T1 N0 M0 stage 1B G1-2 T2 N0 M0 stage 2A G3-4 T1 N0 M0 stage 2B G3-4 T2 N0 M0 stage 3 tanımlanamayan lezyon stage 4A herhangi herhangi N1 M0 stage 4B herhangi herhangi herhangi M1 1.4-Biopsi (Histopatolojik Tanı): Kemik ve yumuşak doku lezyonlarının çoğunda biopsi endikasyonu yoktur. Asemptomatik, kemik kortikal bütünlüğüne zarar vermeyen (belirgin kırık riski taşımayan), radyolojik değerlendirmede benign özelliklere sahip lezyonlar takibe alınır. Osteokondrom fibröz kortikal defekt ve basit kemik kisti gibi bazı tümörler, patolojik kırık riski olmadığı, asemptomatik olduğu sürece izlenebilir. Ancak klinik ve radyolojik incelemede ayırıcı tanısı yapılamayan bir lezyon, asemptomatik ve yavaş büyüyen olsa da biopsi endikasyonu vardır. Genel olarak, subfasial, ağrılı, hızlı büyüyen lezyonlar biopsi tanısı gereltirir. Kas iskelet sistemi tümörlerinde biopsi, birçok hasta, klinik doktorları ve cerrahlar tarafından basit, kolay ve riski düşük bir işlem olarak algılanmaktadır ancak biopsinin uygun lokalizasyondan uygun teknik ile preoperatif tam bir planlama ile yapılması hastanın prognozunu önemli ölçüde etkiler. Biopsi, kas iskelet sistemi tümörleri ile ilgilenen ortopedik cerrah tarafından alınmalıdır. Cerrah, kemik ve yumuşak dokuda meydana gelen bir lezyonu tanıyabilme, etyolojisi hakkında ayırıcı tanıya gidebilme, öykü, muayene, görüntüleme ve gerekli laboratuar tetkiklerini tamamlayarak, biopsi/takip kararını verebilme bilgi ve tecrübesine sahip olmalıdır. Malign tümörler, cilt insizyonu-lezyon arası yol boyunca yayılım gösterir. Cerrah, biopsi tanısı sonrası, uygulanması olası ekstremite koruyucu cerrahinin/amputasyonun standart ve standart olmayan bütün insizyonlarını iyi bilmeli, nihai operasyon insizyonu ile biopsi traktı geniş sınırlarla rezeke edilebilir olacak şekilde insizyonel biopsi planlamalıdır. (Şekil 5:nihai operasyon insizyonu hastaya steril kalemle çizildiğinde, biopsi insizyonu, bu insizyon hattında elips/oval biçimde çıkarılabilir olmalıdır.) Malign şüphesi olan lezyonlar, uzman bir merkeze sevk edilmeli, bu merkezde tanısal tetkikler ve evreleme tetkikleri sonrası uygun lokalizasyon ve teknik belirlenerek Derman Tıbbi Yayıncılık 8
9 biopsi yapılmalıdır. Evreleme tetkikleri, toraks BT, abdominal ultrasonografi (USG), tüm vücut kemik sintigrafisi (TVKS) dir.[29] Görüntüleme ve evrelemenin preoperatif yapılmasının temel nedenleri, MRI, kemik sintigrafisi gibi tetkiklerin dokulardaki ameliyata bağlı değişikliklerden olumsuz yönde etkilenmesi, tüm vücudun taranmasıyla, uygulanacak tedaviye karar verilmesi ve biopsi için en uygun lokalizasyonun ve biopsi türünün belirlenmesidir. Ayrıca mrı ve kemik sintigrafisi gibi tetkikler dokulardaki ameliyata bağlı değişikliklerden olumsuz yönde etkilenir. Biopsi kuralları bilinmeden yapılan bir biopsi, yumuşak dokuları kontamine edebilir, bu işlem, sonrasında uygulanacak ekstremite koruyucu cerrahide tüm kontamine dokuların çıkarılma zorunluluğu nedeniyle, nihai cerrahi sonrası yara kapama zorluklarına, geniş flep/greft ihtiyacına ya da tek seçeneğin amputasyon olmasına neden olabilir, hatta hastanın yaşamını tehlikeye atabilir.[30] Hangi biopsi çeşitinin uygulanacağı daha önce belirtilen ekip tarafından, multidisipliner yaklaşımla karar verilmelidir. Alınan materyal tercihen %10 formalin içerisinde, eğer temin edilemiyorsa serum fizyolojik içerisinde patoloğa, hastanın tüm radyolojik tetkikleri ile beraber gönderilmelidir. Materyal gönderme kâğıdına hastanın adı soyadı, yaşı cinsiyeti, tarih, materyalin alınma yöntemi, sorumlu cerrahın ismi, kısa klinik öykü ve açıklama mutlaka yazılması gereken bazal bilgilerdir.[31] 1-Kapalı Biopsi: İğne aspirasyon biopsisi veya core needle (true-cut ya da jam-shidi) yapılabilir. Palpe edilebilen yumuşak doku kitlelerinden true-cut biopsi alınabilir.(şekil 6: true cut biopsi, a:iğneyle dik şekilde kitleye girin b:tetiğe basın c:hazne kapalı şekilde iğneyi çıkarın d: hazneyi açarak haznedeki materyali çıkarın) En iyi kullanım alanı, önemli damar sinir yapılardan uzak, büyük yumuşak doku kitleleridir. Açık biopsiye avantajları minimal-invaziv olması, kontaminasyon riski azlığı, yara iyileşme sorunu olmaması ve ameliyathane şartları olmadan lokal anestezi ile de poliklinik şartlarında yapılabilmesidir. Tanısal değeri açık biopsilere çok yakındır.[32] Vertebra pelvis gibi açık biopsisi zor olabilecek anatomilerde, seçilmiş vakalarda uygulanabilir. Küçük boyutta doku alınabilmesi, çoğu kez tümör alt tipi ve evre belirlenmesine olanak vermez. Ayrıca heterojen lezyonlarda kitleyi temsil etmeyen materyal alınması riski, yanlış tanıya götürebilir. Bu yüzden true-cut biopsi sonucunda tümör bulunmaması negatif insizyonel biopsiden daha az güven vericidir. Tanı konulamayan kapalı biopsi, zaman kaybına ve açık biopsi zorunluluğuna neden olur. Bu sorunları gidermek için, lezyonun farklı noktalarından birden fazla örnek alınabilir, ancak burada dikkat edilmesi gereken nokta, iğne biopsisi, ya aynı giriş deliği kullanılarak yapılmalı ya da giriş delikleri aynı insizyonel biopsideki gibi aynı longiditinal hattı takip etmeli ve tüm delikleri elips şeklinde içine alan bir insizyonla nihai ameliyatta tüm iğne yolları çıkarılabilir olmalıdır. Ultrasonografi ya da bilgisayarlı tomografi eşliğinde biopsi, sadece açık biopsinin zor olacağı düşünülen anatomilerde ve cerrahın olası nihai cerrahi insizyon hatlarını ve biopsi prensiplerini radyoloji uzmanına belitmesi ile önerilebilir. İğne aspirasyon biopsisi, ucuz, hızlı, lokal anesteziye bile gerek olmayabilen minimal invaziv bir işlemdir.(şekil 7a,b,c: iğne aspirasyon biopsisi) Alınan materyal doku şeklinde olmayıp lezyondaki matriks ve hücresel elemanların karışımı sitolojisi şeklindedir. Kor biopsiden tanı değeri daha düşük olup high grade malign tümör ve metas- Derman Tıbbi Yayıncılık 9
10 tazlarda tanısal doğruluk daha yüksek iken benign tümörlerde tanı değeri düşüktür. [33]İğne aspirasyon biopsisinin kas iskelet sistemi tümörlerinde en iyi kullanım alanı, genellikle tanısı konulmuş tümörlerin lokal nüksü ya da lenf nodu metastazları varlığı açısından kullanılmasıdır. 2-Açık Biopsi: Kapalı biopsi yöntemlerinden avantajı, daha büyük miktarda materyal alınabilmesidir, böylece tanı kesinliği artar ve subtiplendirme yapılabilir, tanısal değeri en yüksek biopsi türüdür.[34]biz kliniğimizde birkaç seçilmiş vaka hariç tüm lezyonlarda açık biopsi uygulamakta ve önermekteyiz. Dezavantajları, anestezi gerektirmesi, kapalı biopsiye göre uzun sürmesi, kontaminasyon riski, enfeksiyon, hematom ve kemik penceresi açılan kemik lezyonlarında artmış patolojik kırık riskidir.[35] Patolojik kırık sağkalımı olumsuz etkileyen en önemli kriterlerden biridir.[36]tümöral lezyona bağlı ve/veya biopsi alınması nedeniyle kemik korteks zayıflamasına bağlı patolojik kırık riski olan hastalarda, tetkikler ve biopsi aşamalarında, riskli hareketler ile ilgili gerekli uyarılar iyi anlatılmalı, gerekliyse hasta o ekstremitesi üzerine yük vermemeli, lezyon yerine göre alçı-ortez gibi yöntemler uygulanmalıdır. Lezyondan uygun miktarda doku örneği alınmasına insizyonel biopsi, tüm lezyon çıkarılmadığı için intralezyoner biopsi, lezyonun tümünün, etrafından hiç normal doku alınmadan çıkarılmasına eksizyonel biopsi ya da marjinal eksizyon, tümör ve pseudokapsülü etrafından tüm yönlerde tümörü tamamen örtecek şekilde normal dokudan da alınarak çıkarılmasına geniş rezeksiyon, kitlenin ekstrakompartmantal olarak o kompartmandaki tüm yapılarla beraber çıkarılmasına radikal rezeksiyon denir. (Şekil 53) [37] A)İnsizyonel Biopsi: Genel kural olarak 3 cm den büyük lezyonlar için insizyonel biopsi yapılmalıdır.[38] Lezyon major damar-sinir yapılara veya tendonlara yakınsa, eksizyonel biopside bu yapıların zarar görme ihtimali göz önüne alınarak insizyonel biopsi ön planda düşünülmelidir. Bu açıdan özellikle üst ekstremitede dirsek ve distali,alt ekstremitede poplitea ve distali riskli kabul edilebilir. Kemik lezyonundan biopsi alırken, radyolojik incelemede en az diferansiye görülen kısımdan ve en az mineralize alandan biopsi önerilir. [39] Kas iskelet sistemi tümörlerinde, toraks, sırt ve iliak kanat harici diğer tüm lokalizasyonlarda longiditinal insizyon kullanımı kuraldır.(şekil 9b:ekstremitelerde longiditinal insizyon kullanılır)bu lokalizasyonlarda transvers insizyonlar kullanılabilir. Dirsek poplitea gibi kıvrımlarda, transvers/oblik segmente sahip long insizyon kullanılabilir.[40] Biopsinin yapılabildiği, mümkün olan uzunluğu en kısa insizyon kullanılmalıdır. İnsizyon traktı ne kadar büyürse kontamine doku ve nihai operasyonda çıkarılması gereken doku o kadar fazla olur.lezyona mümkün olan en kısa ve en direk hattan, dokuya dik bir yolla ulaşılmalıdır, bunun avantajı olabildiğince az doku/kompartman kontamine edilmesini sağlamaktır.[1] Lezyona asla kaslar arası/kompartmanlar arası klivajlardan ulaşılmamalı, lezyona direk ulaşırkenki tek kası/ kompartmanı kirleterek, lezyona ulaşılmalıdır. Klasik bir örnek olarak, humerus proksimalindeki bir lezyondan biopsi almak için ortopedide sıklıkla kullanılan deltopectoral insizyonla değil, hemen lateralden, deltoid lifleri arasından humerusa ulaşılmalıdır, böylece olası malignitede, her iki kası değil sadece del- Derman Tıbbi Yayıncılık 10
11 toit kası feda ederiz.(şekil 9a:humerus proksimali lezyon için biopsi yaklaşımı) Biopsi anındaki ve sonrası gelişebilecek hematom böylece tek kompartmanda kalır. Vaka boyunca ve sonunda hemostaz ihmal edilmemeli, tümör hücrelerinin hematomla yayılabileceği göz önünde bulundurulmalıdır. Hematom riski varsa mutlaka dren konulmalıdır, dren ucu, insizyonun uzun aksının hemen ucundan, olabildiğince insizyona yakın, ve insizyonla aynı doğrultuda çıkarılmalıdır(şekil 9c:dren ucu çıkış yeri).[39] Dren ucu içeriden dışarı çıkarılırken, asla ek bir kas, kompartmana temas etmemelidir, nihai operasyonda dren yolunun da biopsi traktıyla çıkarılması gerektiği bilinmelidir. Biopsi alımı sonrası, tüm katlar sıkı şekilde dikilmelidir, bu yöntem, olabildiğince lokal yayılımı engeller, cilt dikişinde geniş uzantılı suturler kullanılmamalıdır. Biopsi yapılırken, önemli damarlar, sinirler, tendonlar mümkünse hiç görülmemeli, biopsi öncesi radyografiler bu açıdan iyi değerlendirilerek, mümkün olan en garantili yerden insizyon yapılmalıdır, bu yapıların kontamine olması, nihai cerrahiyi ciddi şekilde zorlaştırır. Lezyon yumuşak dokusu da olan kemik kitlesi ise, mümkünse biopsi yumuşak dokudan alınmalıdır.[41]lezyon yumuşak doku kitlesi ise, biopsi periferinden elips/kama şeklinde alınmalıdır, çünkü hızlı büyüyen kitlelerde damarlanma yetersiz kalır ve lezyon ortası nekroza uğrar, tanı problemlerine neden olabilir. Lezyon kemikte ise, oval bir pencere açılarak biopsi alınmalıdır, aksi durumda köşeli defekt kırık riskini artırır.[40][42]yeterli biopsi materyali alınması sonrası, pencereye, ya çıkarılan kapak, aynen yerleştirilmeli, ya da jelatin sponge vb ile kapatılmalıdır, böylece tümör hücrelerinin pencereden dışarı yayılımı önlenir.(şekil 8a-f:insizyonel biopsi) Tanısal niteliği olan materyal alındığından emin olmak için, ameliyat esnasında frozen gönderilebilir, frozen sonucu radyolojik ve klinik tanıyı destekliyorsa, nihai tedavi hemen yapılabilir ancak uyumsuzluk veya şüphe sözkonusu ise kesin tanı beklenmelidir. [43] Cerrah, enfeksiyoz ve enflamatuar süreçler konusunda daima uyanık olmalı, yani biopsi alınırken her tümör vakası enfeksiyon açısından değerlendirilmeli gerekirse kültür gönderilmeli, her enfeksiyon vakası tümör yönünden değerlendirilmeli gerekirse patoloji/sitoloji gönderilmelidir. Kırık alanından ya da codman üçgeninden asla biopsi alınmamalıdır, çünkü bu alanda yeni kemik oluşumu sıklıkla osteoblastik malign tümörler ile karışır. Radyoterapi almış alanlardan da biopsi almamaya dikkat etmek gerekir. Eldivene ve eldivenden temiz dokulara kontaminasyonu azaltmak için, cerrah tümörlü alana eldivenle değmemeli, kanamalı tamponları eliyle direk tutmamalı, yaraya parmaklarını sokmamalı, kontamine aletler temiz sahalarda asla kullanılmamalıdır.[44] Biopsi öncesinde hastaya turnike kullanılacaksa, turnike şişirilmeden önce ekstremite eleve edilebilir ancak venöz kanı boşaltmak için kompresyon yapılmamalıdır, bu, tümör hücrelerinin lokal veya sistemik yayılımı riskini artırır, turnike uygulanmışsa mutlaka işlem sonunda turnike açılarak dikkatli hemostaz yapılmalıdır. Genellikle lezyondan alınan 1 cm3 doku yeterlidir. B)Eksizyonel Biopsi: Nadir uygulanır, tüm lezyonun bütün olarak tek operasyonla çıkarılmasıdır. Malignite riski olmayan, <3cm ve ciltaltı kitlelerde uygulanabilir. Nadiren tanı malign çıkarsa, yatağı geniş rezeke edilebilecek lokalizasyondaki kitlelere uygulanma- Derman Tıbbi Yayıncılık 11
12 sı uygundur.[45] Avantajı daha fazla materyal çıkarılmış olması nedeniyle tanı kesinliği artırılması ve benign olduğu düşünülen lezyonlarda tek işlemle tanı ve tedavi uygulanmış olmasıdır. Malignite veya benign-agresif lezyon şüphesi varsa, eksizyonel biopsi kesinlikle önerilmez. Büyük yumuşak doku lezyonlarına ve fasia derinine yerleşmiş lezyonlara primer rezeksiyon yapılmamalıdır. Osteoid osteoma ve osteokondrom gibi karakteristik radyolojik bulgulara sahip lezyonlarda primer eksizyon yapılabilir. C)Primer Geniş Rezeksiyon: Nadir uygulanır, lezyon etrafında onu tamamen saran normal dokudan da alınarak, tümör hiç görülmeden, en blok eksizyon yapılır, çıkarılan materyalin yönleri, cerrahi sınır incelemesi açısından işaretlenir. Bu yüntem malignensi şüphesi olan ve major nörovasküler ve tendon yapıların biopsi ile kontamine olacağı düşünülen ve fonksiyonel ve kozmetik defisitlerin postoperatif tolere edilebileceği düşünülen lezyonlarda tercih edilir. [46] 2- BENİGN KEMİK TÜMÖRLERİ Benign kemik tümörlerinin görülme sıklığı, tanı almamaları ve kayıt yetersizlikleri nedeniyle bilinmemekte olup sıklıkla başka nedenlerle çekilen grafiler sırasında tesadüfi saptanmaktadırlar. En sık benign kemik tümörleri osteokondromlardır.[47] Kemik tümörleri 5 cmden büyük olduğunda, malign olabildiği düşünülmektedir.[48] Benign kemik tümörleri evrelemesi enneking sınıflaması ile yapılır, tedavi planı da bu evrelemeye göre yapılır. Nüks vakaların ve metastaz yapma olasılığı olan benign tümörlerin özellikle bu konuda deneyimli cerrahlarca tedavi edilmesi gerektiği söylenebilir. KIKIRDAK KÖKENLİ TÜMÖRLER 1- Kondroma Genel özellikler: İkinci en sık görülen benign kemik tümörü, elin en sık kemik tümörü En sık 3.4. Dekatta [49] Neoplazmdan çok hamartom olarak kabul edilir. İyi diferansiye hyalin kartilajın intrameduller tutulumuna enkondrom, eklem içinde yerleşimine sinovial kondromatozis denir. Ollier Hastalığı: Unilateral(bir vücut yarısında) non-herediter multiple enkondromatozis,[50]malignite yaklaşık %30[47](Şekil 12:elde multiple enkondrom) Mafucci sendromu: Multiple enkondromatozis, yumuşak doku vasküler lezyonları, malignite %30[50] En sık uzun kemik diafiz/metafiz/epifiz medullasında(femur, humerus, tibia)(şekil 11: femur proksimalde enkondrom röntgen ve mrı kesitleri) Ellerde kısa tübüler kemik medullasında(şekil 10: el 4. parmak distal falanksta enkondrom röntgen ve mrı kesitleri) Omuz çevresi, pelvis çevresi ve yaşlılıkta malignleşme riski daha yüksek[51] Klinik: Asemptomatik, tanı sıklıkla tesadüfi ya da patolojik kırık ile konur. Direk grafi sıklıkla tanı koymada yeterli, uzun oval iyi sınırlı, osteolitik, lobüle, ge- Derman Tıbbi Yayıncılık 12
13 nellikle ince reaktif sklerotik kemikle çevrili lezyon, geniş lezyonlarda korteks genişlemiş incelmiştir, meduller kalsifikasyonlar olabilir, geniş lezyona bağlı kırık ortaya çıkabilir.[52] Malignite< %1, ilerleyici destrüksiyon, korteks kalınlaşması, ağrılı lezyon, yumuşak doku komponenti malignensiyi düşündüren özellikler.[53][54] Uzun kemik tutulumunda, korteks kalınlığının 2/3 ünün endosteal erozyonu sıklıkla kondrosarkoma işaret eder(en iyi ct gösterir). Enkondromda asla ilişkili yumuşak doku yoktur, varlığı kondrosarkoma işaret eder. [55][56] Mrı lezyon sınırlarını göstermede en iyi tetkik, lobuler yapısını gösterebilir.[51] Multiple lezyonların saptanmasında tvks ya da kemik survey yapılabilir, Tvks de enkondrom aktif tutulum gösterir bu nedenle malignite ayrımında kullanılmaz. [57] Soliter enkondromlar seri röntgenlerle takibe alınabilir, radyolojik stabil ve asemptomatikse ileri inceleme gereksizdir, aksi durumda agresif küretaj ve gerekirse greftleme genellikle küratif. Rekürrens oranı düşük, multiple lezyonlarda aşikâr lezyonlar osteotomi ile düzeltilmelidir. 2-Osteokondrom/Egzositoz: Genel Özellikler : En sık iskelet neoplazmı[47] En sık 6-20y[58] Muhtemelen gelişimsel malformasyon. Kemik kaynaklı gövde ve kıkırdak kaynaklı şapkadan oluşur.[58] Herediter multiple osteokondrom,(şekil 14a-d:multiple herediter osteokondrom röntgen ve mrı kestleri) otozomal dominant geçişlidir, sesil ve pediküllü lezyonları birlikte içerir. [59] Genellikle ilk dekatta semptom verir. Malignleşme oranı bilinmemekte, %3-5 gibi düşük oranda olduğu düşünülmekte[60] subungual egzositoz, travma öyküsü vardır, tırnak elevasyonu ve ağrı varsa cerrahi eksizyon endike. %90 tek lezyon, en sık uzun kemiklerde metafizde, öz. distal femur proksimal tibiada ve proksimal humerusta.[61] (şekil 13a-d:femur distal osteokondrom röntgen ve mrı kesitleri) Pelvis, omuz, kalça yerleşimli osteokondromlarda malign transformasyon riskinin daha yüksek olduğu bildirilmiştir.[62] Klinik Tanı : Büyük kısmı asemptomatik, genellikle çocukluk çağında tesadüfen tanı.[63] İskelet büyümesiyle büyür, bu aşamada farkedilir. İskelet maturasyonuyla durur.[64] Erişkinde kitlenin büyümesi malign transformasyon düşündürür.[65] [66] Soliter lezyonlarda %1 multiple lezyonlarda %5-25 malign transformasyon(genellikle low grade kondrosarkom).[65] [66] osteokondromlar sesil veya saplı olarak juksta-epifizyal lokalizasyonda bulunur. Klinik olarak ağrı ile mekanik irritasyon veya ağrısız basıya yol açabilir, kırık gelişirse bu da ağrıya yolaçar. Derman Tıbbi Yayıncılık 13
14 Osteokondromların teşhisinde direkt grafi yeterlidir. Kitle ile köken aldığı kemiğin medullasının devamlılığının gozlenmesi karakteristik özelliklerindendir. Köken aldığı kemikle devamlılık arz eden üzeri hyalin kıkırdak kaplı kemik dokunun varlığı tanı koydurur.[67] Erişkinde kıkırdak kap kalınlığı 2cm den çocukta 3 cmden büyükse malign transformasyon düşünülmelidir.[65] [66] Kıkırdak kap kalınlığı için mrı çekilmelidir. BT ile yeterli ölçüm yapılamayabilir. Asemptomatik hastalarda tedavi gereksizdir. Ağrı, norovaskuler bası, anormal buyume gelişimi, malign transformasyon riski ve eklem hareket kısıtlılığı varlığında cerrahi tedavi önerilmektedir.[67][68] KEMİK KÖKENLİ TÜMÖRLER 3 OSTEOİD OSTEOMA 2.3.dekat, etyolojisi bilinmez. Bütün kemiklerde görülebilir, 2/3 si ekstremitelerde. Vakaların yarısı tibia ve femurda.[69] Kortikal(en sık) meduller ve subperiostal olarak ayrılır.[70] En sık kortikal tip ve en sık uzun kemik metafizodiafizinde[70] meduller tip,omurga tutulumu posterior elemanlarda, elde, ayakta.[71](şekil 15a-d: femur şaft osteoid osteoma, röntgen ve tomografi kesitleri) Klinik Tanı: Genellikle tümör<1,5 cm. nidus hipervaskülerdir, radyolojik olarak görülebilir.[66] Gece aktiviteden bağımsız ağrıları ve nsaii ve aspirin ile dramatik azalan ağrı tipiktir. [72] Direk grafide kortikal kemik çevresinde fusiform kalınlaşma ve kalınlaşmanın ortasında oval ya da yuvarlak, sklerozla çevrili, radyolusen bir nidus bulunur.[69] Direk grafide ve BT de nidus gösterilebilir. BT, nidusu incelemede ve lezyonun reaktif skleroze sınırlarını belirlemede yararlı. MRI da lezyon çevresi yoğun ödem bulunur, sklerotik lezyonun sinyal vermemesi, nidusun çok küçük olması, mrı nın osteoid osteomada tanı değerinin düşük olmasının nedenidir, hatta yanlış tanıya götürebilir.[73] Tanıda nadiren biopsi gerekir, direk grafi genelde tanıda yeterlidir. Bt ndusu ayırt etme ve tanı doğrulamada en iyi yöntemdir. Nsaii ile kontrol altına alınabilenlerde 3-4 yılda spontan regresyon görülür. Malignite potansiyeli yoktur.[74] Ağrılı olgularda tedavi cerrahi. Cerrahi tedavide amaç sadece nidusun ortadan kal- Derman Tıbbi Yayıncılık 14
15 dırılması. Son yıllarda, bilgisayarlı tomografi eşliğinde perkütan radyofrekans ablasyon, küretaj ya da en blok rezeksiyon ile nidusun tamamen çıkarılması uygulanabilir.[75] Yetersiz eksizyonda kısa süreli rahatlama sonrası belirtiler tekrar ortaya çıkar.[70] 4-Kemik Adası (Enostozis):(Şekil 16:femur distal enostozis röntgen ve mrı kesitleri) Spongioz kemik içi kompakt kemik yerleşimidir.[76] Osteopoikilozis, tüm iskelette multiple küçük kemik adacıkları Bütün kemiklerde olabilir. Klinik Tanı: Asemptomatik, tesadüfi saptanır genellikle sessiz, tanı direk grafi ile. kansellöz kemikte küçük yuvarlak veya oval homojen dansite, tvksde hafif artmış tutulum, mrıda koyu, iyi sınırlı lezyon, etrafında ödem yoktur.sklerozan bir lezyon tvks de artmış osteoblastik aktivite göstermezse malign olma olasılığı düşüktür.[57] Direk grafiler ile takip. Ağrı varsa, büyüyorsa, tvks de artmış tutulum varsa, sklerozan osteosarkom, blastik met gibi ayırıcı tanılar düşünülmelidir. FİBRÖZ LEZYONLAR 5- METAFİZYEL FİBRÖZ DEFEKT (NON OSSİFYİNG FİBROMA) (Şekil 17: femur distal non-ossifying fibrom röntgen ve mrı kesitleri ) %75 çocuklarda ve ilk 2 dekatta.[77] Jaffe campanacci sendromu multiple nof lar, cafe-au-lait lekeleri, mental retardasyon, hipogonadizm, oküler kardiyovasküler anomalilerle seyreder.[78] Sıklıkla, çocuk ve adolesanlarda, distal femur, proksimal femur ve distal tibia metafizinde görülür.[79] Klinik Tanı: Asemptomatiktir. Çoğu zaman röntgenle tesadüfi tanı sağlanır. Bazı durumlarda büyük lezyonlar ağrıya, patolojik kırığa yolaçabilir. Direk grafide tipik görünüme sahiptir,çoğunlukla tanıda biopsi gerekmez.[80] Merkezi lüsens görünümlü, sklerotik sınırla birlikte, egzantrik, çok bölümlü subkortikal lezyonlar bazen kortikal incelmeye yol açar. Seri çekilen düz grafiler lezyonun zamanla epifizden uzaklaştığını gösterir. Egzantrik değilse, çevresel skleroz yoksa, çok bölümlü değilse nof tanısı zordur.[81] Lezyonlar spontan regrese olur. Kemik çapının %50sinden fazlasını tutan ya da 5 cm den büyük lezyonlar, ağrı eşlik ediyorsa, ya da patolojik kırık gelişmişse küretaj te- Derman Tıbbi Yayıncılık 15
16 davisi uygulanmalıdır, adjuvan tedavilere ihtiyaç yoktur.[77] Kemik ve Yumuşak Doku Tümörleri 6-FİBRÖZ DİSPLAZİ:(Şekil 18:femur proksimal fibröz displazi röntgen ve mrı kesitleri) Gelişimsel bir anomali, monostatik poliostatik, Mccune albright sendromu: Poliostatik fibröz displazi, kutanöz pigmentasyon (kafeola lekeleri), endokrin anomaliler(en sık ikincil seks karakterlerinin erken kapanması) Mazabraud sendromu: Poliostatik fibröz displazi, intramuskuler miksoma [82] En sık monostatik, genellikle asemptomatik, tesadüfi tanı, iskelet maturasyonu tamamlanınca durur yada geriler. Poliostatik tipte lezyonlar iskelet maturasyonu sonrası da büyümeye devam eder, ağırlık taşıyan alt ekstremite kemiklerinde eğilmeler, kırıklar olabilir, ileri olgularda femur proksimalde çoban asası deformitesi görülebilir.[83] Epifiz-metafiz-diafiz, Ekstremitelerde en sık uzun kemikler(femur tibia humerusta), kaburgalar kranium ve pelviste[83] Klinik - Tanı: Lezyonların büyük çoğunluğu, asemptomatik, monostatik, tesadüfen tanı. Tanı muayene ve radyografi ile konur. Nadiren tanı için biopsi. Tipik buzlu cam görünümü: granüle lusent homojen fibröz bir alan. Trabekül yapısı yok.[64] Lezyon hem kortikal hem medullar kemiği tutar,ekspansiyon, kortikal incelme, endosteal yeniklik yapabilir, jeografik patern vardır lezyon etrafı reaktif skleroz.septasyon nedenli çok odacıklı görüntü verebilir, periost reaksiyonu görülmez.[84] Mrı lezyon içeriği boyutu ve ayırıcı tanısında yararlı, ct endosteal yeniklik, periosteal yeni kemik oluşumu, dansite değerlendirilmesi(buzlu cam görünümü) için faydalı. [84] Yayılımın değerlendirilmesi için tvks ideal tetkik. Deformite veya kırık riskine neden olmuyorsa takip, malign değişim çok nadir.[64 Poliostatik tipte büyük ve ağrılı lezyonlarda proflaksi önerilir. Patolojik kırıkta en ideal cerrahi intrameduller tespit. deformitelerde osteotomi, internal fiksasyon yapılabilir.[64][85] Radyoterapi ve mazabraud sendromu malignite için risk faktörleri, fibröz displazi zemininde gelişen malignitede prognoz kötü.[85] Küretaj greftleme sonrası nüks sıktır, bunedenle daha yavaş rezorbe olan kortikal greft yerleştirilmelidir.[64] En sık tedavi küretaj greftleme bifosfonatlar ve kalsiyum ve d vitamini (öz alendronat, pamidronat, )[85] Derman Tıbbi Yayıncılık 16
17 KİSTİK LEZYONLAR 7-Basit Kemik Kisti (şekil 19a:iliak kanatta bkk, b:humerus proksimalde bkk, c-d: fibula proksimalde bkk) Çocukluk çağında sık, 5-15 yaş en sık gelişimsel /reaktif bir lezyon.[86] Tüm kemiklerde, sıklıkla proksimal humerus ve proksimal femur, erişkinde ileum ve kalkaneus sık[87] Klinik Tanı: Büyüme sürecinde aktif, iskelet maturasyonu ile spontan regrese. Patolojik kırık olmadığı sürece asemptomatik.[88] Direk grafide santral yerleşmiş, iyi sınırlı, tamamen litik lezyon tanısal, kist genişleyebilir ancak asla korteksi penetre etmez, multilokule görünüme sahip olabilir, kırık olmadıkça periost reaksionu olmaz, fizise 1 cmden daha yakınsa aktif, diafize yakınsa inaktif olarak değerlendirilir. Şeffaf sarı seröz sıvı ile doludur, kırık olursa içeri kanama olur. [89] Hastaların yaklaşık %65 inde kistin iyileşmesini stimüle eden kırık. Üst ekstremitede küçük asemp lezyonlar takibe alınır. Kırık riski olan büyük lezyonlar, semptomatik olanlar, küretaj ve gerekli görülürse greftleme/fiksasyon ile tedavi edilir. Üst ekstremite patolojk kırıkları konservatif takip edilebilir. Diğer bir tedavi yöntemi anestezi ya da sedasyon altında lezyona steroit enjeksiyonudur, ancak her kaviteye olaşılabilmesi gerekir. Üç enjeksiyon sonrası başarıya ulaşılamazsa küretaj greftleme yapılmalıdır.[64] 8-Anevrizmal Kemik Kisti (Şekil 20a-d:humerus şaft akk röntgen ve mrı kesitleri, şekil 21:a-b femur distal akk) Gerçek bir tümör olmayıp, lokal destrüktif, içi kanla dolu, kistik kaviteler içeren, osteolitik, reaktif bir lezyondur.[90] yaş[90] %70 primer %30 sekonder(benign malign tümörlere eşlik eder, örneğin kondroblastom, dev hücreli tümör.[91][92] Uzun kemik metafiz, metadiafiz.[93] sık yerler, proksimal humerus, distal femur, proksimal tibia, fibula, radius, iliak kanat. Vertebra posterior elemanları, corpusu da tutabilir. [94] Derman Tıbbi Yayıncılık 17
18 Klinik Tanı: Uzun süreli ağrı ve şişlik sıktır. Spinal lezyonlar nörolojik semptomlara yol açabilir. [95] Uzun kemik metafizinde ekspansif, eksantrik radyolusen destrüktif lezyon, lezyon içi ince septasyonlar ve trabeküller.[95][96] Mrıda kist içi septasyonlar(sabun köpüğü görünümü), sıvı-sıvı seviyesi ve yumuşak doku kitlesi. Ct, kemik harabiyetini değerlendirmede ve pelvis vertebra gibi 3 boyutlu anatomilerde yararlı. destrüktif ve rekürrensi sık olan, aktif bir lezyondur, patolojik kırık ile başvuravbilir. En sık tedavi cerrahi [97][98] En sık tedavi küretaj greftleme. preoperatif kanamayı azaltmak için selektif embolizasyon yapılabilir, [99][100], özellikle pelvis vertebra gibi zor alanlarda. En etkili tedavi embolizasyon+ küretaj+ burr+ adjuvan+ greftleme.[101] 3- BENİGN-AGRESİF TÜMÖRLER 9- DEV HÜCRELİ TÜMÖR(şekil 22a-f:radius distal dev hücreli tümör röntgen ve mrı kesitleri) Sıklıkla 3.4. dekatta[102] Agresif büyüme gösterir, lezyonların >%90 benign ve tektir.tipik olarak epifizyometafizyel lezyonlar.[103][104][105] Sıklıkla uzun kemiklerde(sırasıyla distal femur,proksimal tibia, distal radius)[106] [107] diz ve el bileği gibi büyük eklemlerde subkondral yerleşim gösteren agresif kemik tümörü.[108] Klinik- Tanı: Epifizler kapandıktan sonra ortaya çıkar.benign soliter lokal agresiftir. Klinik: Yavaş ilerleyici ağrı. Semptomlar lezyon korteksi tutup periostu irrite etmeye başlayınca ortaya çıkar. Bazı vakalar patolojik kırıkla ortaya çıkabilir.malignleşme potansiyeli vardır, nadir metastazlar en sık akciğere olur. Bu nedenle dev hücreli kemik tümörü tanısı konar konmaz akciğer BT önerilir. Grafide uzun kemik metafizinde ekzantirik, bazen subkondral kemiğe kadar uzanan litik lezyon, sıklıkla komşu kortikal kemikte incelme ve ekspansiyon da olur. Agresif özelliğinden dolayı destrüksiyon görülür, yumuşak doku uzanımı, patolojik kırık görülebilir.[109] Özellikle uzun kemik incelemelerinde röntgen yeterlidir. BT, kortikal genişleme, korteks delinmesi, trabekülasyon, matriks yokluğu ve patolo- Derman Tıbbi Yayıncılık 18
19 jik kırık gösterilmesinde yararlıdır.[105] Üçte birinde yumuşak doku ve eklem tutulumu vardır ve mrı da daha iyi gösterilebilirler. T1 ve t2 de epifizde hipointens tutulum. Mrıda kistik komponentleri, kanama alanları ve seconder akk gösterilebilir.[107] Biopsi tanı için solid komponentten yapılmalıdır. Tedavi sadece cerrahi. Geniş küretaj yapılır, intralezyoner eksizyon da yapılabilir. Küretaj sonrası nüks yüksektir. Küretaj sonrası fenol, kriyoterapi, argon koter, sementleme yapılabilir. Adjuvan tedaviler ile nüks oranı %35-50 den %10-17ye gerilemiştir. [110] Rekürrens tedavisi eğer geride yeterli kemik stoğu varsa yine intralezyoner cerrahidir. Greftleme sonrası erken lokal nüksü saptamak çok zor, ancak sementleme yapılmışsa, dens sement ile kemik arasında radyolusen nüks kolay saptanır. Ekleme yakın lezyonların çıkarımı sonrası kemik çimentosu ile doldurulması kıkırdak hasarına yolaçabilir, kıkırdağa yakın yerler greftle doldurulmalı gerekirse alttan çimento ile desteklenmeli. Ekspansif lezyonlar geniş sınırlarla çıkarılabilir.[81] 10- Kondroblastom :(Şekil 23a-g:femur distal kondroblastom röntgen mrı ve sintigrafi kesitleri) 5-25 yaşta sıktır.[111] Alt ekstremite uzun kemik epifizinde. En sık distal femur, proksimal femur, proksimal humerus, proksimal tibia.[112][113] Klinik Tanı: Tanıda tutulum yeri ve yaş göz önüne alınarak röntgen yeterli, Pulmoner metastaz yapabilir, lokal kemik ve yumuşak doku invazyonu yapabilir.[114] [105] İyi sınırlı lezyon. Kortikal ekspansiyon olabilir, halkasal, noktasal kalsifikasyonlar olabilir.[81] Az bir matriks olması ve fokal kalsifikasyonlar tipik[116] Sekonder anevrizmal kemik kisti gelişebilir(%15)[117] MRI yada BT sıvı seviyelerini tanımlayabilir. BT lezyonun eklem ilişkisini, korteks tutulumunu, intralezyoner kalsifikasyonu tanımlayabilir.[112] Tedavi küretaj sonrası otogreft/allogreft ile olur.[118]lokal adjuvanlar kullanılabilir. 11-KONDROMİKSOİD FİBROMA :(Şekil 24a:tibia proksimal kmf, b:insizyon sonrası kitleye ulaşım c,d: kitlenin küretajı e:koterizasyon sonrası trikalsiyum fosfat allogreft ile kavitenin doldurulması) yaşta sık. Derman Tıbbi Yayıncılık 19
20 Büyük uzun kemik metafizi sırasıyla en sık proksimal tibia, proksimal femur, distal femur, pelvis ve ayak kemikleri.[119] Klinik Tanı: Kronik ağrı en sık en önemli bulgu, halsizlik,geç dönemde, palpabl yumuşak doku kitlesi, epifize uzanım nedenli hareket kısıtlılığı[120] Radyolojik: ekzantrik, radyolüsent, iyi sınırlı, metafizyel, trabeküler görüntüye sahip, skleroz ile çevrili.[121] BT: diğer kartilaj tümörleri aksine matriks mineralizasyonu olmadığını doğrular.[122] MRI t1de hipo t2de hiperintens(diğer kıkırdak tümörleri gibi). Mrı preoperatif plan ve evrelemede önemli. Grade 2 tümörde küretaj+ greftleme yeterli, grade 3 tümörde geniş eksizyon+ sementleme gerekli, nüksü azaltmak için adjuvan tedaviler kullanılabilir.[123] Malign transformasyon yoktur. 12- OSTEOBLASTOMA: 10-25yaş[75] Latent aktif agresif olabilir, agresif osteoblastoma genellikle yaşta.[72] Sıklıkla omurga posterior elmanlarda, 1/3 oranında ekstremitelerde, en sık femur proksimali.[66][104][124][125] Klinik - Tanı: Semptomlar uzun süreli ağrı, terleme, hassasiyet. Osteoit osteomadaki tipik ağrı yok, salisilatlara dramatik cevap vermez, gece ağrısı yok.[73] Omurga tümörleri: skolyoz, tortikollis nörolojik semptomlara (uyuşma, parestezi, paraparezi) yol açabilir.[75] 1,5 cm yi aşan lezyonlar tanı karmaşasını önlemek amacıyla osteoblastoma olarak adlandırılır.[72] Direk grafide osteoblastom, ossifikasyon bölgesinin ossifikasyon bölgesinin ortasında radyolüsen alan. Düzensiz İyi sınırlı lezyon, çevresel skleroz. [75] Mrı nonspesifik, osteoid osteomadaki gibi çevre yumuşak doku ödemi var.[125] BT de, santral mineralizasyonun bulunduğu radyolusen alan ve ince reaktif kemik dokusu[126][127]btde yumurta kabuğu periosteal lezyon.[127] vertebral lezyonun kemik destrüksiyonu ve anatomik komşulukları BT ile net gösterilebilir. Sekonder anevrizmal kemik kisti olabilir. Biopsi tanıda her zaman gerekli, tedavi küretaj/intralezyoner eksizyon/ blok eksizyon. Lezyonun yerine göre, mümkünse en blok rezeksiyon, daha düşük nüks.(mesela Kosta fibula gibi fonksiyonel problem olmayan yerlerde.[73] Kriyocerrahi kemoterapi radyoterapi, agresif ve rezeksiyonu mümkün olmayan vertebral lezyonlarda kullanılabilir. Derman Tıbbi Yayıncılık 20
21 13-HİSTİOSİTOZİS-X (LANGERHANS HÜCRELİ GRANULOMATOZİS): Genel özellikleri: 3 sendromdan oluşur. Letterer-siwe sendromu, hand-schuller-christian hastalığı, eozinofilik granüloma. ortak özellkler histiositlerin proliferasyonu Letterer-siwe sendromu: En ağır form, yaşama şansı düşük, 3 yaş altı. hepatosplenomegali, pulmoner hastalık, anemi. Dermatit görülebilir. Genelde ağır hastadırlar, immun yetmezlik olabilir. Malign forma dönebilir. Kt gerekebilir. Uzun dönem prognoz kötüdür.[128] hand-schuller-christian hastalığı, 3-12 yaş çocuklarda, yaşama şansı yüzde doksan. hepatosplenomegali, egzoftalmi, kranial tutuluma seconder diabetes insipitus, mastoidit dermatit görülebilir.uzun dönemde nadiren malign transformasyon.[129] Metafiz ve diafizde, en sık kemik lezyonu kafatası, sonra pelvis, proksimal femur, vertebralar, kotlar, el ayak kemikleri. Klinik - Tanı: Eozinofilik granüloma(şekil 25a-c: asetabulum superiorunda eozinofilik granüloma röntgen ve mrı kesitleri), en sık, en iyi prognoz hayati risk yoktur. Daha sınırlı bir tablo, daha çok geç çocuklukta(10-15 yaş) ancak her yaşta olabilir.[130] Asemptomatik olabilir, ağrı- şişlik yada patolojik kırıkla başvuru. En sık klinik, lezyon bölgesinde ağrı, lezyon yerine göre tortikollis, topallama, skolyoz, şişlik, patolojik kırık görülebilir. Subfebril ateş, hepatosplenomegali, deri döküntüleri olabilir. [93] [130] Genelde soliter lezyon, on olgunun birinde multiple lezyon. Dikkatli sistemik muayene gerekir. Biyokimya, kafatası ve pelvis grafisi, mutlaka istenmelidir. Multiple lezyonlar için tüm vücut kemik sintigrafisi.[131] Radyolojide erken dönemde zımba deliği litik lezyon, geç dönemde endosteal lizis(skalloping), kortikal erozyon, periost reaksiyonu, yumuşak doku kitlesi görülebilir.[130][132] Eozinofilik granüloma, %50-60 kendiliğinden iyileşir, ağrıyı gidermek, büyümeyi durdurmak, kırık riskini ve nörolojik bulgu oluşmasını önlemek için tedavi planlanabilir. [133]Tanı için biopsi kuraldır. Derman Tıbbi Yayıncılık 21
22 Tedavide takip, radyofrekans ablasyon, injeksiyon, küretaj, greftleme uygulanabilir, çoklu lezyonlarda kemoterapinin, spinal kord basısında radyoterapinin yeri vardır. [134] 4- İSKELET SİSTEMİNİN TÜMÖR BENZERİ LEZYONLARI 14-PAGET HASTALIĞI (OSTEİTİS DEFORMANS) Osteoporozdan sonra 2. Metabolik kemik hastalığı, En sık 5. Dekatta Monostatik(%!0) polistatik formda olabilir. Polistatik form karakteristik olarak pelvis ve vertebraları tutar. Pelvik lezyonlar daha iyi tolere edilir ancak vertebral lezyonlar ağrıya neden olur spinal stenoza yol açabilir. Polistatik form metastazla karıştırılabilir (öz erkeklerde prostat ca metastazı).[128] Klinik - Tanı: Birbirini izleyen 3 evresi vardır: 1- Kemik kaybı ile giden başlangıç evresi, 2- Karışık osteoblastik- osteoklastik evre, 3- Sklerotik evre. Başlangıç evresindeki litik lezyonlar malignite ile karışabilir. Uzun kemiklerde dayanıklılık azalmasına bağlı patolojik kırıklar gelişebilir. Tanı koymak için biopsi gerekebilir. Radyolojik en sık değişiklikler, uzun kemiklerde eğilmeler ve osteoblastik aktivite nedenli dens görünümdür. [135] Hastalığın tedavi ve yavaşlatılmasında bifosfonatlar kullanılır. Cerrahi işlem sırasında kanama fazla olabilir, operasyon öncesi tedavi gerekir.[136] Nadiren sarkom gelişir, prognozu kötüdür. 15-HİPERPARATİROİDİZM (Brown tümör-kahverengi tümör)(şekil 26a-f:brown tümör röntgen ve mrı kesitleri) Primer hiperparatiroidizmin nedeni, %80-90 paratiroit adenomu, %10-15 paratiroit bezi hiperplazisi, nadiren paratiroit karsinomudur. [129]sekonder ise, hipokalsemi durumunda parathormon sekresyonu artması (kronik böbrek yetmezliği, malabsorbsiyon vb). Metafizyoepifizyer Klinik Tanı: Hiperparatiroidili hastaların %25 inde kas iskelet sistemi şikayetleri bulunur.bunlar, kemik tutulumuna bağlı kronik ağrı, patolojik kırık, yüzeyel yerleşimde yavaş ilerleyen Derman Tıbbi Yayıncılık 22
23 yumuşak doku şişliği, ellerde distal falanks kısalmasına bağlı drumstick deformitesi, göğüs omurga ve pelviste ileri osteomalaziye benzer deformiteler.[136] Hiperparatiroidi sonucu hiperkalsemi hipofosfatemi hiperkalsiüri hiperfosfatüri gelişir tanı çoğu kez hiperkalsemi, serum pth yüksekliği, nefrojen camp artışı ile konur, hiperpth bazen normokalsemi ile seyredebilir.[137] Metafizyoepifizyer bölgede litik lezyon oluşturur, etrafında reaktif sklerozis olmadığı için maligniteyle karışır. [138] Brown tümör primerde karakteristik ama sekonder hiperparatiroidide de görülebilir. Tek veya multiple iyi sınırlı osteolitik alanlar, kısmen korteksi yer, bir miktar ekspansiyon yapabilir ama hiçbir zaman periost reaksiyonu yapmaz yumuşak dokuya yayılmaz.[139] Hiperparatiroidide kemik değişiklikleri hastalığın en karakteristik özelliğidir. Kortikal ve spongioz kemikte rezorpsiyon ve yerini dolduran fibrozistir, bu nedenle grafilerde osteopenik görüntü. Subperiostal rezorbsiyon patognomoniktir.fibroz dokuyla doldurulan büyük defektlere Brown tümör denir.[128] Çoğu olguda hafif formda biopsiye gerek duyulmadan kan ve idrar değerleri ile tanı konur.[140]medikal tedavi yeter. İleri olgularda adenom yada hiperplazik paratiroitin çıkarımı. Adenom eksizyonu sonrası kemik lezyonları genelde cerrahiye gerek olmadan kendiliğinden iyileşir. İskelet lezyonları ileri evrede bile reversibldir. Kemik rekonstrüksiyonu 4-6 ayda başlar 1-2 yılda tamamlanır.[141] 16-KEMİK İNFARKTI (osteonekroz, avasküler nekroz)(şekil 27a-b:femur başı avasküler nekrozu, şekil 28a-c: tibia osteonekroz) Uzun süre steroit tedavisi, orak hücreli anemi, dalgıçlarda ve bazen etyolojisi bilinmeyen. Sıklıkla yaş[142] Her kemiği ve farklı bölgeleri (epifiz, metafiz diafiz) tutabilir. Klinik Tanı: Sıklıkla asemptomatik, inatçı ağrılar olabilir.[143] Erken evrelerde direkt radyografi normaldir. Bu evrede, diğer radyolojik teknikler özellikle manyetik rezonans görüntüleme (MRG) yararlıdır. Uzun kemik metafizde görüldüğünde radyolojik olarak kondroid tümörlerle karıştırılablir, ancak tvksde aktivite artışı olmaz. Tedavide öncelikle ekleme binen yük azaltılmalı ve analjezi sağlanmalıdır. Vazoaktif ilaçlar hastalığın erken dönem tedavisinde fayda sağlayabilirler. Bu ilaçlar kemik iliği basıncını düşürerek fayda sağlar.[144]. İlerleyen evrede core decompression, greftleme, düzeltici osteotomiler ve atroplasti uygulanabilir. Derman Tıbbi Yayıncılık 23
24 Alkol kullanımı azaltılmalı, steroid tedavisi mümkün olan en düşük dozda ve sürede yapılmalı, dalgıçların dalış kurallarına uyması sağlanmalıdır. Literatürde eski kemik infarktından malignite geliştiğine dair yayınlar vardır.kemik destrüksiyonu, periostal reaksiyonu ve yumuşak doku kitlesi maligniteyi destekler. [145] 17- Enfeksiyöz (OSTEOMYELİT), lezyonlar(şekil 29a-f: humerusta osteomyelit röntgen ve mrı kesitleri) Akut, subakut, kronik. Her yaşta görülebilmekle beraber çocuk yaşta ve alt ekstremitede sık.[146] Klinik Tanı: Şikayet (en çok) geçici ağrı ve lokal hassasiyettir. Bazen kemik tümörlerini taklit edebilir. Ewing sarkom(öz çocukluk çağı lezyonlarda), lenfoma(öz erişkin çağ lezyonlarda). Ayırıcı tanı için biopsi gerekliliğinde, mutlaka biopsi anında doku kültürü de gönderilmelidir. Kesin tanı için genellikle biopsi gereklidir. Tedavide lokal küretaj, antibiyotikli zincirlerle boşluğun doldurulması ve yaranın sıkı bir şekilde kapatılması tavsiye edilmektedir[147]. Uzun zaman drene olan osteomyelit sinüsünden squamoz cell karsinom ve fibrosarkom gelişmesi nadir değildir. 18-MYOSİTİS OSSİFİKANS (HETEROTOPİK OSSİFİKASYON- periostitis ossifikans) (şekil 30a-f: uyluk distal myositis ossifikans röntgen tomografi ve mrı kesitleri) Genellikle kas-iskelet travması sonrası olur. 1-progresif myositis ossifikans, 2-travmatik lokalize myositis ossifikans 3-nontravmatik myositis ossifikans.[148] En sık olarak bildirilen risk faktörü iyileşmenin erken safhalarında ikinci bir yaralanmanın yaşanmasıdır.[149] En sık uyluk ve baldırın anterior ve posterior proksimal lokalizasyonlarında görülmekle birlikte, gluteal kaslar, pektoral kaslar, dirsek ve diz lezyonları da bildirilmiştir.[150] Klinik - Tanı: En sık semptomlar, şişlik ağrı, hareket kısıtlılığı. Lokalize formun %75inde travma öyküsü vardır.[151]tanı anamnez ve radyolojiyle konabilir. Başlangıç xray belli belirsiz düzensiz rayodansiteler. Lezyon matüre oldukça radyolojik görünüm kemik formasyonuna dönüşür. Karakteristik olarak kemikleşme periferden başlar, lezyon ortası radyolusen olarak kalır,[152] semptomların başlamasın- Derman Tıbbi Yayıncılık 24
25 dan 2-6 hafta sonra hafif kalsifikasyon, 6-8 hafta sonra keskin olarak sınırlanmış bir kitle ve 5-6 ay sonra daha küçük ve daha matür bir kitlenin görüldüğünü bildirmişlerdir.[153] Tedavi seçenekleri, eklem hareket açıklığı korunması, ilaç tedavisi, rt ve cerrahidir. Tedavide amaç fonksiyonun sağlanmasıdır. Başlangıçta istirahat, antiinflamatuar tedavi. Lokal hararet, ağrı ve ödem azalınca ılımlı fizyoterapi. Myositis ossificans ın tedavisinde kemik tamamen matür hale gelmeden evvel yapılan eksizyonlarda, kalan immatür kemiğin immatür kemiğin lokal rekürrens gösterebileceği bildirilmiştir.[154] Tek başına cerrahi uygulanması nüksü arttırdığından, nüksü önlemek için ameliyat sonrası erken dönemde radyoterapi de uygulanmalıdır. 5- MALİGN KEMİK TÜMÖRLERİ 19-OSTEOSARKOM(şekil 31a-e: tibia proksimal osteosarkom röntgen ve mrı kesitleri) Genel özellikler: 2. en sık primer kemik tümörü(yaklaşık %20).Multiple myelomu ve metastatik kemik malignitelerini hariç tutarsak kemiğin en sık görülen primer malign tümörüdür [155] primer malign kemik tümörleri içinde %20 ile ilk sırayı alır.[156] %75 vaka yaş arasında[157] Primer os a)klasik b)telenjiektatik c)multisentrik d) lg endosteal e)yüzeyel (parostealperiosteal) 2 seconder (paget üzerinde, radyasyon sonrası, fibröz displazi üzerinde ) En sık diz çevresi (femur distali tibia proksimali) sonra da humerus proksimalinde. Parosteal %70 femur distal posterior.en sık metafizler, nadiren diafiz de tutulabilir. [157] Klinik Tanı: En sık olarak ağrı (%90), kemikte şişlik (%50), hareket kısıtlılığı (%45) ve patolojik kırık (%8) görülür. Alkalen fosfataz artışı olabilir (%50). Bu kemikte artmış yapım ve yıkımı gösterir [158] LDH başvuru anında yüksek olması relaps ile ilişkili bulunmuş, metastatik hastalardada LDH seviyeleri yüksek.[159] 1-Öncelikle ilgili bölgenin iki yönlü direkt grafisi çekilmelidir. Direkt grafi bulguları lezyonun tuttuğu kemik, yerleşimi, hastanın yaşı ve cinsiyeti birlikte değerlendirildiğinde olguların çoğunda (%80 den fazlasında) doğru tanı konulabilmektedir.[124] 2-Genç bir hastada bir kemik lezyonunun natürü hakkında en küçük bir kuşku duyulduğunda BT ve/veya MRG yapılmalıdır. maligniteye işaret edebilecek yeni kemik oluşumu, kortikal destrüksiyon ya da yumuşak doku bileşeni ortaya çıkarılabilir[160] mrı çekmede amaç tanı değil tümörün intra-osseöz ve ekstraosseöz uzanımını, komşu eklemlerle ve nörovasküler yapılarla ilişkisini ortaya koymaktır.mrg incelemesinin herhangi bir biyopsi girişimi yapılmadan önce uygulanması [30], biyopsiye bağlı reaktif değişiklikler evrelemede doğruluğu düşürdüğünden hayati önem taşımaktadır.[124] 3- evreleme amacıyla toraks ct ve tvks istenir. Derman Tıbbi Yayıncılık 25
26 Radyogramlarda malign kemik tümörlerine özgü bulgular elde edilir. Bu bulgular, daha çok metafizlerde, epifize ya da diafize veya laterale doğru ilerleyen sklerotik lezyonlar, ışınsal tarzda kalsifiye alanlar, korteks bütünlüğünün bozulması, periostun parçalanması veya elevasyonu, Codman üçgeni ve yumuşak dokuya uzanımdır. İndüksiyon ve adjuvan kemoterapi protokollerinin gelişmesi, cerrahi teknikler ve radyolojik evreleme çalışmalarındaki ilerlemelerle hastaların %90-95 i artık ekstremite koruyucu rezeksiyon ve rekonstrüksiyon ile tedavi görmektedir ve bu hastaların uzun dönem yaşama şansı ve kür oranı, lokalize (metastaz olmayan) hastalıklarda, %60-80 e yükselmiştir.[161] Klasik osteosarkomda genel tedavi planı preoperatif (neoadjuvan) kemoterapi, bazı durumlarda (nüks ile gelen vakalar ve inoperatif kabul edilecek kadar yaygın metastazları olan vakalar gibi) radyoterapi, mümkünse ekstremite koruyucu cerrahi ve tümör nekrozunun genişliğine dayalı yapılan postoperatif kemoterapi rejimi şeklindedir.[162][163][164] Ekstremite koruyucu cerrahi uygulanamayan hastalara amputasyon yapılmaktadır. [165] Son yıllarda ekstremite koruyucu prosedürü içinde tümör rezeksiyonu sonrası, rekonstrüksiyon için allogreft koyma ve andoprotez uygulamaları yeralmaktadır. Allograft koyma ve endoprotez uygulamaları yer almaktadır. Prognostik faktörler,[166] 1 stage(lokal-sistemik yayılım) kötü, 2 tümör gradei(parosteal, periosteal, lov grade intrameduller) iyi, 3 tümör büyüklüğü kötü, 4 lokalizasyonu, kuvvetli olmamakla beraber, dirsek, diz distali yerleşenler iyi, 5 patolojik kırık prognoza etkisiz 6 yaşlılarda paget zemininde(5 yılda %10 altında) radyasyon zemininde (5 yılda %17) prognoz kötü.kadınlarda prognoz daha iyi. Osteosarkom radyorezistan bir tümördür ve radyoterapinin sağaltıcı özelliği yoktur. En sık metastaz akciğere olur. 20-KONDROSARKOM: (şekil 32a-e: ramus pubis kökenli kondrosarkom röntgen ve mrı kesitleri, şekil 33a-l:multiple herediter osteokondrom zemininde sağ femur proksimal sekonder kondrosarkom röntgen mrı ve sintigrafi kesitleri) Genel özellikler: Primer ve seconder olarak ikiye ayrılır. Primerler kemik ve yumuşak dokularda doğrudan oluşanlar, seconderler önceden mevcut olan benign kıkırdak içeren dokunun(enkondrom, osteokondrom) üzerinde gelişirler. %75 primer %25 seconder. Lokalizasyona göre, santral, medullada olur, korteks dışında oluştuysa periferal (yüzeyel) kondrosarkom. Primerlerin kabaca %75i santral, seconder büyük çoğunluk periferal. Her yaşta görülmekle beraber Dekatlar arası.[167] Ollier veya mhe zemininde gelişen sec osteosarkomlar daha genç yaşta. 1-klasik(meduller osteosarkom) 2-clear cell 3-mezenkimal 4-miksoid 5-dediferansiye 6-seconder Derman Tıbbi Yayıncılık 26
27 Hemen her kemikte olabilmekle beraber, pelvis, toraks, kalça, omuz civarında sık. [168] Uzun kemikte olursa metafiz daha çok tutulur. (femur, tibia, humerus) Klinik - Tanı: En sık bulgu ağrı ve şişlik, başlıca semptom tümör lokalizasyonunda ağrı, vakaların %75-95i bu ilk bulguyu verir. Benign kıkırdak tümörlerde ağrı mutat olmadığı için bu bulgu önemli. Ağrı santral kondrosarkomlarda başlıca bulguyken periferik lezyonlarda pek bulunmaz, bunlarda esas olarak büyüyen kitle(şişlik). Çoğu klasik kondrosarkom düşük orta gradeli olup yavaş büyür, periferal kondrosarkomlar çok yavaş büyür, genellikle metastaz yapmazlar lokal nüks görülür.[169] Tümör büyüklüğü çeşitli ebatlarda olabilir. Pelvik lezyonlar en büyük boyutlara ulaşanlardır.(geç semptom verir). Radyolojİ : Kıkırdak şapka erişkinde 1cmden çocuklarda 2-3cmden büyükse maligniteyi düşündürür.[170] Endosteal erozyonlar, hafif kortikal ekspansiyon ve incelme veya periostun hafifçe kaldırılmasından dolayı yeni kemik yapımına bağlı kortikal kalınlaşma dahi görülebilir.[171] Malignite riskini artıran kriterler;[172] [173][174][175] 1-40 yaş üstü, lokal hassasiyet 2-ağrı, sinsi başlangıç, derin acı hissi, gece uyandıran, 6 aydan fazla ağrı, 3-ele gelen, sert, fikse, partiküllü yüzeye sahip kitle, 4-6 cmden büyük kitle 5-pelvis-omuz gibi gövdeye yakın lokalizasyonlu kitle 6-osteokondrom ya da enkondromda, ağrı başlaması, hızlı büyümesi 7-Erişkinde kıkırdak şapkanın 2cmden büyük olması 8-kortekste kalınlaşma veya destrüksiyon, yumuşak doku komponenti 9-periost reaksiyonu olmadan patolojik kırık 10-kalsifikasyon, belirsiz, bulanık dansiteler, radyolusen alanlar(2cm), intrameduller alanın radyolusen görünümü, kemik dışı farklı dansite alanları, litik alanın kalsifiye matriksten fazla olması. Kondrosarkom, kemoterapi ve radyoterapiye dirençlidir, tedavi geniş tümör rezeksiyonudur. Biopsi ve radyolojik veriler ile tümör gradei tespit edilmeye çalışılır,[172]grade 1 de intralezyoner küretaj+yüksek devirli motorla temizlik+adjuvan yöntemler(kriyo, fenol vb) + kemik çimentosu, [176][177] grade 2 ve 3 te geniş rezeksiyon yapılamıyorsa amputasyon, nihai cerrahi öncesi grade belirlenemiyorsa geniş rezeksiyon.[172] yetersiz sınırlarla çıkarılırsa %70, yeterli sınırlarla çıkarılırsa %10 tekrarlama [170] Geniş rezeke edilen grade 1 tümör % yıllık yaşama şansı, stage 2, %50-80 stage3, %40[179] İnoperable hastalarda ağrı ve lokal kontrol için rt yapılabilir[180],high grade bazı kondrosarkomlarda seçilmiş olgularda kemoterapi faydalı olabilir. [181] Derman Tıbbi Yayıncılık 27
28 21-EWİNG SARKOM (şekil 34a-g: fibula proksimal kökenli ewing sarkom mrı kesitleri) Yüksek gradeli malign yuvarlak hücreli bir tümör. Nadirdir, çocukluk çağında os dan sonra en sık primer kemik tümörü.[170] 5-25 yaş arasında, 15 yaş civarı pik. Aslen kemiklerde, düşük oranda yumuşak dokularda da bulunur. Hemen her kemikte olabilir, major uzun kemikler vakaların yarısından biraz çoğunda(%50-55). Femur tutulumu %25. Tibia ve fibula %15.pelvik, yassı kemiklerde sık(%15-25).[182] En sık uzun kemik metadiafizi veya diafizi Klinik Tanı: Tutulum bölgesinde ağrı şişlik pek çok hastada primer bulgu. Şikâyetler zamanla artar. Bir kısım hastada lov grade veya tekrarlayan ateş, lökositoz, sedimentasyon yüksekliği, anemi, eritem, yüksek lokal cilt ısısı, hassas şişlik, kitle ilk bulgular olabilir bunlar ewing teki nekroz ve hemorajiye sekonder olmakla beraber osteomyelitle de karışabilir. [183] Metastaz tipik hematojen akciğere, daha sonra iskelet sistemine yayılım. İskelet metastazları en sık vertebralara olur.[184] Evrelemede akciğer grafi, toraks ct, tvks. Kemik iliği aspirasyon biopsisi de yapılır. Çoğu olguda karakteristiktir, permeatif veya güve yeniği destrüksiyon, düzensiz sınırlı meduller tutulum, lameller periost reaksiyonu ve büyük bir yumuşak doku kitlesi eşlik eder. [182] Ewing, röntgen ve mrı ile değerlendirilir. Mrg ile neoadjuvan kt yanıtı da değerlendirilir. <5cm, 5-15 cm >15 cm survival sırasıyla %65 %50 %35[179] Prognostik Faktörler:[170][182] [185] 1-Metastatik hastada uzun dönem surviv <%10 (en kötü prognostik faktör) 2-Tümör boyutu nonmetastatik olgularda çok önemli prognostik,kitleler pelvis, sakrum ve proksimal femurda daha büyük olma eğiliminde [184] 3-ESR ve lökosit yüksekliği kötü prognoz 4- Ldh yüksekliği, tedavi başlangıcına göre yükselirse, rekürrens-metastaz göstergesi. 5-Neoadjuvan kt de yüksek nekroz iyi prognoz[186] 6-Tümörün yeri birçok seride sağkalım üzerinde etkili bir faktör, ekstremite distali lezyonlar daha iyi prognozlu 7-Primer bölgede yada başka odakta relaps, prognozu belirgin kötüleştirir. Lokal nükslerde 5 yıllık sağkalım agresif tedaviye rağmen %20. Nüks ilk 1 yıl içinde nüksederse prognoz daha da kötü. Tedavi planı, neoadjuvan kt sonrası lokal kontrol cerrahisi sonrası adjuvan kemo- Derman Tıbbi Yayıncılık 28
29 terapidir. Pelvis gibi zor anatomilerde, geniş rezeksiyon yapılamayacak ya da ciddi fonksiyonel kayıp oluşturacak vakalarda definitif radyoterapi uygulanabilir. Kemoterapi: ES, erken evrede sistemik hale geldiğinden, her hastada mutlaka kt uygulanır. Metastazsız hastalarda tanı anında mikrometastaz var kabul edilir. Neoadjuvan multiajan başlanır, lokal tümör kontrol cerrahisi sonrası adjuvan verilir. Radyoterapi: Çok duyarlıdır. Komplikasyonlar: Kronik cilt problemleri, eklem kontraktürleri, erken fizis kapanması, patolojik kırık riski artışı ve kırık iyileşmesi bozulması, seconder malignite Cerrahi:Geniş rezeksiyon yapılmalıdır. Ekstremite koruyucu cerrahi yapılamıyorsa amputasyon yapılır. Debulking cerrahi lokal kontrole katkı sağlamaz, gereksiz birmorbidite oluşturur. Rezeksiyon sonrası defektler, biyolojik yöntemlerle, allogreftler veya endoprotezlerle rekonstrükte edilir.[182] 22-MYELOMA(şekil 35a-f: humerus şaft multiple myeloma röntgen ve mrı kesitleri) Plazma hücrelerinin neoplastik çoğalması, primer malign kemik tümörlerinin %45i. Etyoloji bilinmemekle beraber immun sistem ile ilgili olabileceği düşünülmekte.[187] Tipleri: [188]1-multiple myeloma:%50, en sık, multifokal, tipik klinik sırt ağrısı ve anemi. 2-jeneralize myeloma: %15, diffüz iskelet tutulumu, osteoporozla karışır. 3-soliter myeloma: Tek odak, kemik iliği biopsisinde yayılım görülmez. Vakaların hemen tümü 40 yaş üstünde görülür, ortalama yaş. Aksiyel iskelet, kostalar, kafatası, pelvis, uzun kemikler en sık tutulum yerleri, [189] uzun kemiklerde sıklıkla metafiz, daha nadir diafiz, omurgada corpus yerleşimli. Klinik Tanı: Ağrı, (tek veya multiple veya tüm vücut ağrısı) en sık başlangıç şekli. Başlangıçta, intermittan, aktivite ile artıp istirahatle geçen. Sonraları ağrı artar, süresi uzar, narkotik ihtiyacı bile olur. Bel ağrısı/göğüs ağrısı nedeniyle başvuran orta yaş erkek hastada, omurgada osteopeni varsa, mutlaka araştırılmalıdır. Güçsüzlük, kolay yorulma, iştahsızlık, kusma, kilo kaybı. Kanama diatezi, infeksiyonlar (kemik iliği tutulumu, trombosit, lökosit düşüklüğü) Patolojik kırık, %60lara varan oranda, öz vertebralarda kompresyon kırığı, kaburga ve uzun kemik proksimalinde de sık.[190] Renal yetmezlik: İleri evrelerde, ölüm sıklıkla renal yetmezliğe bağlı. Laboratuar: soliter myelomada normal, multiple myelomada, anemi(çoğunda), artmış plazma globulinleri, esr yüksekliği, serum elektroforezde monoklonal globin pik: Tanısal, idrarda bence-jones proteini: Tanısal. Hiperkalsemi ve alp yüksekliği bazı hastalarda. Yaklaşık %25 hastada radyografi normal, diffüz osteopeni, osteoporoz ve hiperpth ile karışır. Düz grafide saptanan lezyonlar genellikle lokal permeatif osteolitiktir. Tüm malign tümörleri taklit edebilir. Derman Tıbbi Yayıncılık 29
30 Öz mrg tanıda yardımcı: saf osteolitik, non-mineralize, etrafında sklerozis olmayan lezyon. Küçük, uniform, keskin sınırlı multiple lezyonlar. (zımba deliği) Korteksin endosteal yüzeyinde erozyon veya yeniklik(güve yeniği, ekmek içi manzarası). Patolojik kırık gelişmedikçe periosteal yeni kemik oluşumu gözlenmez. Yumuşak doku kitlesi genelde mevcuttur. Patolojik kırık %60 mevcuttur. En sık vertebra kompresyon kırığı şeklinde.kaburga ve uzun kemik proksimallerinde de sıktır. Soliter myeloma: tek, litik, ekspansil/köpüksü görünüm. Lezyon sınırları keskindir. Korteks incelmiş, ekspanse veya fokal destrükte olabilir. Multiple myeloma: Birkaç mm- birkaç cm arası boyutlarda, keskin punched out görünümü. Kafatası ve kostalarda bu görünüm Temel tedavi kemoterapi, Rt, sık uygulanır, lokal kontrolde ilk seçenektir.[190]ağrı giderilmesinde, spinal kord basısında, patolojik kırığı önlemede. Cerrahi nadiren gerekir, çoğu olguda biopsi için gereklidir: Parapleji, nörolojik lezyonla gelen hastada dekompresyon amacıyla ve patolojik kırık proflaksisinde ya da patolojik kırık gelişmişse cerrahi.[191] Soliter plasmositomda, RT/cerrahi/ RT+cerrahi Soliter plazmositom, 5-10 yıl içinde multiple myeloma dönüşür.[192]multiple myeloma fatal, hastaların üçte biri ilk yıl içinde ölür. 3 yılda %32 5 yılda %18 yaşam.[188] 6- KAS İSKELET SİSTEMİ METASTATİK TÜMÖRLERİNDE TANI VE TEDAVİ ALGORİTMASI Sarkomların kemik metastazları nadir, karsinomların sıktır ve sıklıkla primer tümörden önce bulgu verirler. Yaklaşık her tanılı adenokarsinomun 1/3ü iskelet metastazı yapar. Tüm malign iskelet lezyonlarının %70-80i metastazdır. Kemik, akciğer ve karaciğerden sonra en sık metastaz olan bölgedir.[193]doğrudan invazyon, lenfatikler, hematojen ya da doğal geçitler yoluyla olabilir. En sık hematojen yolla olur.[194] Meme, prostat, akciğer, böbrek ve tiroit kanserleri, iskelet metastazlarının %80 ini oluşturur. Diğerleri mide kolon rektum pankreas vb.[195]meme ve prostat kanserinin iskelet metastazı insidansı yüksektir, bu durum bu iki tümörün sık görülmesine ve uzun sağkalıma bağlı olabilir. Radyografik olarak kemik metastazları blastik litik mikst olabilir. Akciğer, böbrek, tiroit, meme litik, prostat, meme blastik, meme over testis, bazı akciğer metastazları miksttr. Prostat ca metastazları hemen daima sklerotiktir, tipik diffüz artmış skleroz görülebilir.(şekil 36a: akciğer karsinomu femur distal litik metastazı, şekil 36b: pelvis ve sol femur proksimal prostat karsinomu mikst metastazı) [tablo 2:metastaz tipleri ve sık görüldüğü organlar ] [196] Kemik metastazı nedeniyle biopsi yapılmasına rağmen %3-4 olguda primer tümör bulunamaz.[197] Primer tümörün tanı anında metastatik olması kötü prognostiktir. Metastazlar sıklıkla yaş arası görülürken, tiroit kanserlerinde yaş, akciğer ve renal kanserlerde yaşta görülebilirler. Metastazlar t1 seride hipo, t2 seride hiperintens olup, kontrast madde verilmesinin metastaz araştırmasında yararı yoktur.[198]distal falankslar dahil, tüm kemiklerde metastaz görülebilir, kural olarak özelikle kemik iliğinin yoğun olduğu bölgelede metastazlar fazladır, ilk sırada omurga olmak üzere, aksiyel iskelet, Kosta, kafatası, sternum ve uzun kemiklerin proksimal kısımlarıdır.[196]appendiküler lezyon- Derman Tıbbi Yayıncılık 30
31 lar daha çok alt ekstremite proksimal kısımlarında. Bazı kemik metastazları, spesifik olarak bazı kemiklerde sık görülür, örneğin prostat ca aksiyel iskelet ve pelvise yayılım eğilimindedir. El va ayaklara metastaz nadirdir sıklıkla akciğer metastazıdır (akrometastaz).[199] iskelet metastazlarının temel şikâyeti ağrıdır. Ani başlayan, istirahatla geçmeyen, hızla artan ağrı. Uyandıran gece ağrıları olabilir. %25 lezyon ağrısız seyredebilir, kemik taraması ve radyografi sırasında semptomlar belirgin hale gelebilir [200] Klavikula kosta vb lezyonlar yük taşımayıp uzun süre asemptomatik kalabilir, patolojik kırıkla bulgu verebilir. Metastatik tutulum asla kartilajı geçemez (dirençli). Bu nedenle eklem aralığı ve disk aralığı korunur. Torakal ve lomber antero-posterior grafilerde bir pedikülün izlenmemesi, corpus tutulumuyla birliktelik gösteren pedikül destrüksiyonuna neden olmuş metastazı gösterebilir. Çoğu vertebra metastazı ön-orta kolonu tutar. Bir kompresyon kırığı akut dönemde ise, etyolojisinin metastaz ya da osteoporoz olması fark etmeden, t1 kesitte hipointens görüntü oluşturur, eski kırık ise normal yağ intensitesi verir. Çoğu spinal metastaz asemptomatiktir. semptomatik olanlarda ağrı ve nörolojik bulgular mevcuttur. Nörolojik disfonksiyon nedenleri: [201]kitle nedenli vertebra korteksinin ekspansiyonu 1- Tümörün kök basısı veya invazyonu 2- Patolojik kırık 3- Spinal instabilite 4- Spinal kord basısı Ağrı progresif, geçmeyen karakterdedir. Mekanik ağrıdan farkı istirahat ve gece de olur. Bazen radikuler ağrı olur, disk hernisi ile karışır. Skolyoz, kifoz gelişebilir. Subakut olarak tipik nörolojik disfonksiyon gelişebilir. Kuvvetsizlk kavrama gücünde azalma gelişebilir. Myelopati 4 mekanizmayla olur.[201] 1- Genişleyen yumuşak doku kitlesi nedenli kordun bası altında kalması 2- Spinal kanala kırık fragman basısı 3- Vertebral kollapsa bağlı spinal kord basısı 4- İntradural metastaz Spinal metastazlarda kuvvetsizlik ve ağrı bulguları, myelopati ve kauda equina sendromuna göre çok daha sık görülür. Pelvis ve proksimal femur omurgadan sonra en sık tutulan kemiklerdir. Vertebra %69 (ön ve orta kolon sık), pelvis %41 femur %25 kranıum %14 bulunmuştur.[202] Vertebraya en sık akciğer, meme ve prostat ca metastaz yapar. Diz ve distali dirsek ve distali metastaz nadir olur en sık akciğer, meme, böbrek kökenlidir.[203] Pelvisin ağırlık taşıyan kısmlarını tutan lezyonlar hareketle ağrıya neden olur. Antaljik yürüyüş veya yürüyememe ile de başvurabilirler. Proksimal femur, appendikuler iskelette en sık kemik metastaz yeridir. Patolojik kırık bu bölgede daha sık olur. Torakanter minor avulsiyon kırığı, iskeleti matur hastada tümör için tipiktir. Kırıkta cerrahi tespit zorluklar içerdiğinden erken tanı ve proflaktik tespit önemlidir. Üst ekstremitede en sık humerusta yerleşir. Ağrı ve patolojik kırık sık görülür. Derman Tıbbi Yayıncılık 31
32 Rutin akciğer ve kemik taramalarında rastlantısal tespit edilebilirler. Temel Tedavi Prensipleri: Amaç 5 başlıkta incelenir: 1- Ağrıyı azaltma 2- Patolojik kırığı önlemek 3- Mobilite ve fonksiyonu iyileştirmek 4- Yaşam kalitesini yükseltmek 5- Yaşam süresini uzatmak Kemik ve Yumuşak Doku Tümörleri Metastatik kemik tümörlerinde patolojik kırık geliştikten sonra sağkalım azalır, ortalama19 aydır. (prostat 29 ay, meme 23 ay, böbrek 12 ay, akciğer 4 ay). Tüm karsinomların %9unda patolojik kırık gelişir.[204] Patolojik Kırık Kriterleri: (İnternal tespit uygulanmalıdır)[205] 1-Diafiz korteksinde %50den fazla harabiyet 2- %50-75 metafiz harabiyet 3-Subtorakanterik femoral permeatif harabiyet 4- Radyoterapiye rağmen devam eden ağrı Mirel s Kriterleri (Tablo 3:mirel s kriterleri):12 puanlık sistemde, 8 üzeri skor, yüksek patolojik kırık riski, internal tespit gerektirir.7 puanın altı lezyonlarda, sadece RT yeterli olur. İnternal tespit ağrıyı azaltır. Risk faktörlerinin iyi değerlendirilmesi ve internal tespit, patolojik kırığı önler, fonksiyon kaybını engeller.[204] Cerrahi İnternal Fiksasyon: 1-Sağkalımın 6 aydan uzun olması 2-Hastanın genel durumunun cerrahiye uygun olması 3-İnternal tespit sonrası mobilizasyon beklentisinin olması 4-Fokal lezyonun proksimal ve distalindeki kemik yapısının ve kalitesinin internal tespiti destekleyebilmesi 5-Yeterli doz rtye rağmen ağrı devamı(4 hf geçmesine rağmen) gibi durumlarda tercih edilebilir.[205] Anti-rezorbtif ajanlar(bifosfonatlar), özellikle cerrahi stabilizasyonun zorlaştığı çoklu kemik metastazlı olguların tedavisinde faydalıdır. İdrarda NTX ölçümleri, bifosfonatların etki tespiti için kullanılabilir.[206] Palyatif radyoterapi, kemik metastazlarında öncelikli tedavi yöntemidir. Amaç yeni yayılımı önlemek, yeni kemik oluşumu sağlama, ağrı palyasyonudur. Öz prostat ca metastazı radyoterapiye çok duyarlıdır. Bunu meme karsinomu takip eder.[207] Renal cell karsinom metastazı tipik olarak radyoterapiye dirençlidir, sağkalımın da uzun olması nedeniyle, sadece internal tespit yapılıp sonra rt verilen patolojik kırıklarda, tümör progresyonu sonrası implant yetmezliği kaçınılmazdır. Rcc metastazında internal tespit yerine, rezeksiyon sonrası prostetik replasman daha uygun olur. [208] Metastatik meme ve prostat ca da hormon replasman tedavisi uygulanabilir. Metastaz çoğunlukla mikst tip olup fokal kemik lezyonuna kemoterapi ve hormonoterapi etkisi takip grafileri ile değerlendirilebilir.[209] Derman Tıbbi Yayıncılık 32
33 Tiroit ca, böbrek ca ve multiple myelomun metastatik kemik sahasındaki neovaskülarizasyonu diğer tümörlere göre fazladır. Cerrahi öncesi embolizasyon, ameliyat sahasındaki kan kaybını azaltır. Bu durumlarda intralezyoner küretaj sonrası sementle defekt doldurulmalıdır. Primeri bilinmeyen tümörlerde tümör serum belirteçleri yardımcı olabilir. CEA, CA125, CA19-9, özgüllükleri düşüktür. Bu nedenle anlamlı değildirler[210]psa yüksekliği prostat ca düşündürür. Kemik metastazlarının metabolik komplikasyonlarından birisi hiperkalsemidir, ca 13 üzerine çıkar ve fosfor normalse, ektopik kalsifikasyonlar oluşur. Merkezi sistem yan etkileri gelişir. 15 üzeri çıkarsa kardiyak aritmi riski nedeniyle acil tedavi gereklidir. Tüm şüpheli lezyonların direk grafisi alınmalıdır. Genelde primeri bilinen hasta anormal kemik taraması ile başvurur. Direk grafiler tutulumun enkondrom vb benign bir lezyona ait olduğunu gösterebilir. Direk grafide kemik destrüksiyonu görülebilmesi için %40-50 kemik destrüksiyonu olması gerkir.[211]kemik korteksinde %50 kayıp, %60-90 arası dayanıksızlığa neden olur.[204] Omurga, pelvis, skapula, gibi 3 boyutlu anatomisi olan lezyonlarda direk grafi değerlendirmesi zordur. Mrı, bt kullanılabilir. Bt, korteks, mrı kemik iliği ve yumuşak doku uzanımını gösterir. Malign tek iskelet lezyonu saptandığında iskelet taraması yapılmalıdır. Açıklanamayan ağrı ve primer kanser öyküsünde de anormal grafi bulgusu olmasa da tvks istenmelidir. Tvks de tek odak, primer kemik tümörü açısından incelenmeli, multiple lezyonlar met yada metabolik hastalık yönünden incelenmeli. Tvks kemik lezyonlarında en uygun biopsi lokalizasyonu saptanmasında kullanılır. Tvks kemik iliği hücreleri için duyarlı değil. Ayrıca osteoblastik cevabı olmayan yüksek osteolitik tümörlerde duyarsız. Primer tümörü bilinen hastada metastaz şüphesi öykü ve fizik muayenede düşünülürse, bu lokalziasyonun iki yönlü radyografisi alınmalıdır. Eğer iyi huylu lezyon saptanırsa, 6-8 hafta sonra muayene ve grafiler tekrar edilmelidir. Destrüktif lezyon varsa önce tvks istenmelidir. Direk grafide lezyon belirginleşmeden önce tvks de yakalanabilir. Eğer tvksde multiple lezyon varsa, tüm lokalizasyonlar iki yönlü direk grafilerle kırık riski açısından incelenmelidir. Risk saptanırsa cerrahi esnasında biopsi de alınmalıdır. Kırık riski yoksa tanıda da şüphe varsa, en uygun yerden biopsi alınmaldıır. Tanıda şüphe yoksa, kemoterapi ve radyoterapi için ilgili bölümlere konsulte edilmelidir ve bu tedavilerle palyasyonu ve lezyonun ilerleyişini takip etmelidir. Tvks deki ek tutulumda, o lokalizasyonun ayrıntılı incelemesi için mrı ve veya ct çekilmelidir. 40 yaş üzeri destrüktif kemik lezyonu olan bir hastada, kemik metastazı en muhtemel tanıdır, bunu myeloma ve lenfoma izler. Bilinen kanseri olmayan, soliter lezyonu olan hasta, aksi kanıtlanana dek primer kemik tümörü olarak kabul edilmelidir. Sıklıkla laboratuar değerleri normaldir. Serum kalsiyum, fosfat, alkalen fosfataz asit fosfataz yüksek olsa da özgün değiller. Serum idrar ve protein elektroforezi, multiple myeloma ayırıcı tanıda kullanılabilir. İdrar tahlilinde gizli kan, böbrek ve mesane tümörüne bağlı olabilir. Tam kanda anemi saptanması durumunda, myeloma, hematolojik malignite veya gis maligiteleri akla gelmeli. Osteomyelitte sedimentasyon crp yükselebilir, malgnite ve otoimmun hastalıklarda da yükselebilir. Lezyon için primer karsinomayı düşündüren bulgu yoksa kemik taraması yapılmalıdır. Böbreklerde asimetrik tutulum renal kaynağı düşündürür. Toraks(akciğer ca) abdomen ct(kc, renal, Derman Tıbbi Yayıncılık 33
34 gis ca) yapılmalıdır. Primer bilinmeden kemik metastazıyla başvuran bir tümör büyük ihtimalle akciğer veya renal kaynaklıdır, bu tümörler büyük boyutlara gelmeden erken dönemde metastaz yaparlar.[212] Primeri bilinmeyen lezyondan yapılan bir biopside, %65 inde primer belirlenebilir. Öykü, muayene, evreleme ve laboratuar ile %85 e çıkar.[213] Primer kemik tümörünün biopsisinin, nihai rezeksiyonu yapacak cerrah tarafından yapılmaması çok ağır sonuçlara neden olur. Ayrıca aktif hastalığı olmayan ancak kanser öyküsü olan hastada da biopsi çok önemlidir. Bu lezyon primer sarkom ya da sekonder tümör olabilir. Eğer primeri bilinen hastada multiple lezyon varsa, metastaz için biopsiyi çoğu cerrah rahatlıkla uygulayabilir. Biopsi türü, lezyonun yerine, boyutuna, karsinom hikâyesi olup olmamasına, primer tümörün tanısına, cerrahın ve patoloğun deneyimine göre değişir. Değerlendirme yapılmadan biopsi alınmaması gerekir, nedenleri; 1-Lezyon, daha sonra ekstremite koruyucu cerrahiye uygun biopsi tekniği gerektiren bir primer kemik tümörü olabilir, 2- Taramalarda daha kolay ulaşılabilecek veya daha kolaylıkla biopsi yapılabilecek başka bir lezyon bulunabilir. 3- İncelemelerde renal hücreli karsinom şüphesi oluşursa cerrah aşırı kanamadan kaçınmak için, preoperatif embolizasyon düşünebilir ve preoperatif yeterli kan teminini sağlar. 4-Laboratuar tetkikleri ile multiple myeloma tanısı konulursa gereksiz biopsiden kaçınılmış olunur. 5-Histopatolojik incelemede görüntüleme tetkikleri eşliğinde daha doğru tanıya ulaşılabilir. 6- Frozen gönderilerek, operasyon öncesi tetkikler de metastazı destekliyorsa, tek seansta patolojik kırık proklaksisi için cerrahi ya da zaten var olan patolojik kırık için cerrahi uygulanabilir. [214] 7- BENİGN YUMUŞAK DOKU TÜMÖRLERİ Malign tümörlere göre daha yavaş büyürler, metastaz yapmazlar, genellikle kapsüllüdürler, ekspansil büyürler, non-invazivdirler, ağrısızdırlar, çevre dokuları iten sınırlara sahiptirler. Nodüler fasiitis ve yağ nekrozu benign olmasına rağmen istisna olarak hızlı büyürler ve çok hassastırlar. [215] Lipom, hemangiom ve desmoid tümör daha sık görülür. 1- LİPOM : En sık yumuşak doku tümörü ve en sık yaş, gençlerde de görülür.[216] Yüzeyel(subkutan)(şekil 38a-d : önkolda yüzeyel yerleşimli lipom) : 1-15 cm, boyun ve ekstremitelerin proksimal kısımlarında (omuz kol üst kısmı, gluteal uyluk proksimali) Derin(şekil 37a-b: uylukta derin yerleşimli lipom röntgen ve mrı kesitleri): daha nadir daha büyük, intramuskuler veya tendonlar arası Klinik Tanı: Lokalize ağrısız kitle, çok yavaş büyür, kilo almakla büyür, ama vermekle kesinlikle küçülmez. bazen büyük boyutlara ulaşabilir veya ağrı yapabilir.[9] Cerrahide, iyi sınırlı kapsüllü kitle, içeriğinde soluk sarı, lobüle kitle Derman Tıbbi Yayıncılık 34
35 Direk grafide lobüle radyolusen kitle ve MRG de t1de yüksek sinyal [217] CT de ciltaltı yağ doku ile aynı intensitede, uniform Total eksizyon (marjinal eksizyon) ve Lokal nüks çok nadir[218] Malign transformasyon göstermez. 2-HEMANGİOMA (KAPİLLER, KAVERNÖZ)(şekil 39: uyluk distal medial hemangioma direk grafide flebolit görünümü, Şekil 40 a-d: uyluk lateral hemangioma mrı kesitleri) En sık görülen yumuşak doku vasküler anomalisi, çocukluk çağının en sık yumuşak doku tümörü [219]çocukluk ve genç erişkinlikte belirginleşir erişkin kapiller-kavernöz hemnagiomalar, puberte, gebelik, travma ile büyüyebilir, bu nedenle hormonlarla ilişkili olduğu söylenebilir.[220] 1-Kapiller: En sık. Cilt-ciltaltında, erken çocukluk çağında sık. Bir türü, sellüler hemangioma, 200 doğumda bir, çilek görünümlü nevüs, doğum sonrası birkaç haftada belirir, 6-12 aylarda en büyük çapa ulaşır, yıllar içinde küçülür, 7 yaşında sıklıkla, küçük bir skar bırakarak kaybolur,[221] 2-Kavernöz: Daha büyük, daha derin, daha az sınırlanmış. Regresyon göstermezler, yüzeyel lezyonlar mavi renktedir. Sıklıkla çocukluk çağında yüzeyel lezyonlar olarak ortaya çıkar, genellikle üst ekstremitede. Klinik - Tanı: Genellikle ele gelen kitle ile başvurur, ağrı ile başvurabilir. Yavaş büyüme. Malign transformasyon yoktur. Sistemik dolaşımla ilişkileri tek ve lokal olanlarda çok az, büyük diffüz multiple lezyonlarda belirgin geniş bağlantılar.[220] Direk grafide kavernöz hemangiomlarda görülebilen flebolit tanı koydurucudur. (Şekil 39) MRI tanı koydurucudur, T2 de üzüm salkımı benzeri multiple lobüle lezyonlar, sıvı-sıvı seviyeleri görülebilir. T1 ve t2 de yüksek intensite gösterir. [222] Usg de kompleks bir kitle görülür, doppler usgde yüksek akım görülür. Tvks de hafif bir tutulum artışı olur. Kapiller hemangiomada angiografi negatif olabilir. Kapiller hemangiomalar takibe alınıp gerekli görülürse cerrahi ya da skleroterapi planlanabilir.[223] Kavernözde sıklıkla cerrahi gerekir.[220]preoperatif angiografi-embolizasyon yapılabilir.[224] Malign transformasyon yoktur. 3-NÖROMA(scwannoma, neurilemmoma)(şekil 41a-c: kruriste schwannoma mrı kesitleri) Derman Tıbbi Yayıncılık 35
36 Her yaşta görülebilir, yaş daha sık.[225] Soliter, yavaş büyüyen ayak tabanında, 2.3. metataslar arası, plantar digital sinir lokalizasyonunda, elips şeklinde lezyon, büyük ihtimalle morton nöromasıdır. [23] Üst ve alt ekstremitenin fleksör yüzleri sık tutulur, sık tutulan sinirler, spinal kökler, peroneal ve ulnar sinirler. Klinik Tanı: Sinir tutunma yeri hariç mobil bir kitle. Çok büyümediği sürece, ağrı-nörolojik bulgu hissedilmez. Tümör büyüyünce palpasyonla keskin parestezi ve sinir boyunca yayılabilen ağrı görülebilir. Öyküde yıllardır var olan kitle( yavaş büyüme) mrı t1 kaslarla izointens t2de hiperintens tutulum İyi prognoz ve malign transformasyon çok nadir.[226] 3-NÖROFİBROM(şekil 42a-b: kolda ciltaltı nörofibromlar mrı kesitleri) Lokalize(en sık:%90) [225] Diffüz, pleksiform tipleri. Diffüz ve pleksiform tipler nörofibromatozisle ilişkili yaş[227] Ciltaltı Klinik - Tanı: Yavaş büyüyen, ağrısız kitle Total eksizyon,düşük ihtimal de olsa malignite riski mevcut, özellikle pleksiform formda %5-10 risk.[228] 4-nörofibromatozis (von-recklinghausen hastalığı) Tip 1(periferal form):daha sık, OD, vakaların yarısı yeni mutasyonla. Tip 2(santral form:bilateral akustik nörofibrom) Sadece cilt değil, heryerde görülebilir.(şekil 43:multiple nörofibromlar) Klinik Tanı: Tanı kriterleri:peripubertede 5mm üzeri, postpuberte 15mm üzeri enaz 6 kafeola lekesi, herhangi en az 2, pleksiform enaz 1 nörofibrom varlığı.[221] Aksiler/inguinal çillenme, optik glioma, irish hamartomu(lisch nodülü), uzun kemik korteks incelmesi/pseudoartrozu görülebilir. Öncelikle biopsi, sonrasında izlem subtotal/total eksizyon (sinirlere santral yerleşmesi kapsülü olmaması nedenli eksizyonu zordur sinirle birlikte rezeksiyonu gerekebilir)[224]düşük ihtimal de olma malignite riski mevcut, özellikle pleksiform formda %5-10 risk[228] Derman Tıbbi Yayıncılık 36
37 5-NODÜLER FASİİTİS: Daha çok gençlerde, benign lezyon, sık görülür, hızlı büyür. Heryerde görülebilir, en sık üst ekstremite, özellikle ön kol volar yüz. İntramuskuler olanlar subkutanlardan daha büyük. Klinik Tanı: 1 aydan az sürede hızlı büyüyen nodül öyküsü. Çoğu lezyon 2cmden küçük. Ağrılı veya ağrısız. Kendiliğinden iyileşir, total eksizyon yapılabilir, cerrahi sonrası nüks çok nadir.[221] 6-PROLİFERATİF FASİİTİS Genel özellikler: Proliferatif mtositin subkutan formu yaş. en sık üst ekstremite, özellikle ön kol volar yüz, cilde yapışık mobil subkutan nodüller. Klinik - Tanı: Lezyonlar 5cmden küçük, 2-6 haftada hızlı büyüme öyküsü, 2/3te ağrı-hassasiyet. [221] Kendiliğinden iyileşir, total eksizyon yapılabilir, nüks çok nadir.[221] 7-PROLİFERATİF MYOSİTİS Proliferatif fasiitin intramuskuler formu. 50 yaş Gövde, omuz kasları Klinik Tanı: 6cm den küçük, palpe edilebilen, soliter nodüler kitleler, semptomlar nonspesifik. 3 haftadan az sürede büyüyen lezyon, hassasiyet ağrı nadir. Kendiliğinden iyileşir, total eksizyon yapılabilir, nüks çok nadir.[221] 8- LEİMYOM Düz kasın nadir benign tümörü, Klinik Tanı: Zamanla regresyon/dejenerasyon görülebilir, bunlar kalsifikasyon, fibrozis, nadiren ossifikasyon. Total eksizyon, nüks çok nadir Derman Tıbbi Yayıncılık 37
38 9-RABDOMYOM Çizgili kasın nadir benign tümörü, Ekstremitede çok nadir, birkaç vaka takdimi. Klinik - Tanı: 10-GLOMUS TÜMÖRÜ Nadir Elde özellikle subungual yerleşimli, kapsüllü, küçük bir tümör Klinik Tanı: Genellikle yanıcı, paroksismal, keskin ağrı. Ağrı baskı, ısı, menstrüasyon gibi nedenlerle ortaya çıkabilir. Subungual yerleşimli tümör, tırnağı kaldırmaz, yatağını oyar, falanksta erozyona yol açar bu durum radyolojik tanıyı kolaylaştırır. Total eksizyon, nüks çok nadir. 8- YUMUŞAK DOKUNUN TÜMÖR BENZERİ LEZYONLARI( pseudotümörler) 1-PALMAR(dupuytren hastalığı) PLANTAR(ledderhose hastalığı) FİBROMA- TOZİS En sık fibromatozis, palmar-plantar fibromatozistir.[229] Avuç içinde görülenine dupuytren kontraktürü denir.(dm epilepsi alkolizm)dbak. Plantar fibromatozis plantar fasianın medialinde, genellikle ağrılı, nadiren kontraktür. dbak. Klinik Tanı: Öncelikle aponevrozda nodül, sonra nodüller cilde yapışır, retraksiyon oluşturur. Erkek, diyabetik, epileptiklerde sık. Plantar form daha ağrılıdır. total eksizyon, tüm aponevroz çıkarılmazsa kolay nüks. Nüks nedeni sadece rezidiv fibrotik doku değil, geri kalan normal aponevroz da yol açabilir.[220] 2-KSANTOM Genel özellikler: Ensık aşil tendonunda. Multiple, ciltaltı dokulara yerleşmiş, palpe edilebilen yumuşak doku kitleleri. Bazı tipleri tendonlara özellikle de aşile yerleşebilir. Klinik, tanı: Derman Tıbbi Yayıncılık 38
39 Genellikle ailesel hiperkolesterolemi ile seyreder. En klasik ve en kolay tanı yöntemi usgdir. Tedavide öncelikle dislipidemiye öncelik verilmeli, aile koroner arter hastalığı riski konusunda uyarılmalı medikal tedaviye yönlendirilmeli[230] mümkün olduğunca konservatif. 3-ELASTOFİBROMA DORSİ Genel özellikler: Orta yaş üstü kadınlarda Sıklıkla sağ subskapuler bölgeye yerleşir. skapula alt ucunda, serratus ant kası derininde[231] genellikle bilateral [24] Lezyon hemen daima elastofibroma dorsi için anlamlıdır. Klinik Tanı: Genellikle ağrısız yumuşak doku kitlesi, sinsi, yavaş büyür, büyüyünce farkedilir.[24] Sıklıkla tue-cut ile biopsi, hastanın şikayeti varsa total eksizyon, nüks görülmez.[232] 4-MÜKÖZ KİST (GANGLİON) Çok sık, bazen ayırıcı tanı problem. En sık yerleşim yerleri, el bileği dorsali, el bileği radial arter seyri üzeri (şekil 44: el bileği radial arter seyri üzeri ganglion), ayak dorsolaterali[24] tendinöz kılıflara fasial ve peritendinöz dokulara yapışık, bazen tendon içinde, eklem kapsülü içinde, diz ekleminde menisküslerin periferinde. Nadiren periferik sinir kılıflarına yerleşebilir, mekanik basıyla nörolojik semptomlara neden olabilir. Klinik - Tanı: Aniden oluşabilirler, sert yumuşak olabilirler. Usg yapılabilir. Marginal eksizyon. 9- BENİGN AGRESİF YUMUŞAK DOKU TÜMÖRLERİ 1-PİGMENTE VİLLONODÜLER SİNOVİTİS(PVNS), TENOSİNOVİTİS, BURSİTİS(diğer adı tenosinovial dev hücreli tümör) (şekil 46a-c:dizde bursitis) Lokal agresif sinovial proliferatif lezyon.[233] 1-diffüz form: Tutulan eklemin tüm kompartmanı ve sinovium etkilenmiştir. 2-lokalize form: Tek bir lokalizasyon etkilenmiştir yaş arası görülür, yaş arası sık görülür. Derman Tıbbi Yayıncılık 39
40 Diffüz form sıklıkla diz tutulumu ile seyreder.(şekil 45a-e :dizde tenosinovial dev hücreli tümör) [234] Kalça eklemi daha nadir tutulur, azalan sırayla ayak bileği ve tarsak kemikler tutulur.[235] Özellikle elde paratendinöz nodüler sinovit elin en sık tümörüdür, eklem tutulumu daha az, bursa tutulumu çok nadir. Klinik Tanı: Lezyon yavaş büyüme gösterir, genellikle monoartiküler tutulum. Nonspesifik bulgular, ağrı ve şişlik, bazen palpe edilebilir kitle,eklem hareket kısıtlılığı, eklem içi diffüz pvns tipinde, kronik eklem şişliği, sinovial hipertrofi, tekrarlayan diz eklemi efüzyon atakları olabilir.[236] El tutulumunda yıllar süren yavaş büyüme, nadir travma ve hemoraji ile hızlı büyüme, ancak lezyon 4cm yi geçmez. Genellikle ağrısız, başlangıçta mobil, fibröz skar dönemine geçince sertleşir. Komşu tendon ve hatta kemiğe yapışabilir. Eklem pvns lerinde, intermittan ağrı ve genellikle seröz eklem efüzyonları görülür. Eklemde hareket kısıtlılığı oluşabilir(öz ekstansiyon). Eldeki lezyonlarda tanı kolaydır, ancak ayak, dirsek ve aşildeki multiple lezyonlarda xsantom akılda tutulmalıdır. Lokalize tipinin histolojisi tendon kılıfı dht ile aynı. Radyoloji silik olabilir, en sık radyolojik bulgular, eklemin her iki tarafında basınca bağlı erozyonlardır, ayrıca yumuşak doku şişliği, efüzyon ve eklem dejenerasyonu görülebilir. Radyolojik olarak falanksların palmar ve plantar yüzlerinde erozyon varsa görülür. Lokal saldırgan davranırlar, kemik ve yumuşak dokuyu zedelerler. En önemli tanı aracı mrı, yaygın tipinde nodüler lezyonlar ve yaygın sinovial hipertrofi, lokalize tipte tüm sekanslarda düşük intensite.[237] Lokalize formda total eksizyon, diffüz formlarda total ekszyon mümkün olmayabilir. Dizdeki hafif formlarda artroskopik eksizyon yapılabilir dizde anterior posterior çift insizyonla sinoviektomi yapılır, kalçada geniş yaklaşımlara rağmen nüks yüksektir.[238] Nüksü azaltmak için cerrahi sonrası rt uygulanabilir. Agresif vakalarda artroplasti, artrodez gerekebilir.[220] Lokalize formda marginal eksizyon diffüz formda total sinoviektomi. Diffüz formda cerrahiyle istenen netice elde edilemiyorsa rt verilebilir.[239] 2-FİBROMATOZİS (desmoid tümör)(şekil 47a-e: ön kolda nüks fibromatozis) İnvaziv, progresif, lokal agresif bir tümör.6-40 yaş arası sık.metastaz yapmaz. Tipleri, hipertrofik skar, keloid, yüzeyel fibromatozis(dupuytren hastalığı, peyroni hastalığı), derin form(agresif fibromatozis,desmoid tümör) Omuz çevresi, gluteal, uyluk posterioru, popliteal sık. Klinik - Tanı: Derin yerleşimli yavaş büyüyen kitle, büyüdükçe kas dokulara basıya bağlı retraksiyonlar, ağrılar, hatta paraliziler görülebilir. Derman Tıbbi Yayıncılık 40
41 Konsantrik değil, kaslar, aponevrozlar tendonlar boyunca infiltratif büyür. İmmobil, muskuloaponevrotik yapılara fikse kitle palpe edilir. MRI da t1 ve t2 de hipointens çevre yumuşak dokulara invaze yumuşak doku kitlesi [240] Kişi bazında tedavi planı yapılmalı, asemptomatik stabil lezyonlarda sıkı takip, semptomatik hastalarda cerrahi[241] çevre dokulara infiltre olma özelliğinden dolayı Marjinal hatta geniş rezeksiyona rağmen nüks yüksektir.[242] Postoperatif rt nüksü azaltabilir. [243] Multiple nüksler amputasyon gerektirebilir. Metastaz yapmaz.erken dönemde cerrahi yapılan ve genç hastalarda daha yüksek oranda nüks görülür. 10- MALİGN YUMUŞAK DOKU TÜMÖRLERİ Radyasyona maruz kalma, yumuşak doku sarkomu görülme olasılığını artırır.meme karsinomu nedeniyle rt sonrası göğüs duvarı fibrosarkomu gözlenmiştir. Travma, yanık skarları ve osteomyelit fistül alanlarında yumuşak doku sarkomu daha sık görülür.[221] Yumuşak doku sarkomlarının %50 si uyluk ve pelviste bulunur. Bu lokalizasyonları, gövde, retroperiton, üst ekstremite, baş-boyun, mediasten izler. Tüm vakaların üçte biri subkutan.[212] En sık malign fibröz histiositom sırasıyla, liposarkom, leimyosarkom, fibrosarkom, rabdomyosarkom, nöroblastom, sinovial sarkom, anjiosarkom, kaposi sarkomu izler. Çocukluk çağı en sık rabdomyosarkom, sinovial sarkom, İlk bulgu ağrısız hızlı büyüyen şişliktir. Bu şişlik, çevre nörovasküler yapı ve organlardan uzak olması durumunda uzun zaman gizli kalabilir. Fasia invazyonu yapmadan, 5cm e ulaşmadan bulgu vermeyebilir.[244] Fizik muyenede kitlenin oluştuğu alandaki cilt ve cilt lezyonları, çevre ödemi, kas atrofileri, motor-duyu kayıplar, anatomik oluşumlara uzaklıkları değerlendirilmelidir. lezyon distal ve proksimal nabızları karşı tarafla karşılaştırılarak frekans, amplitut farklılıkları ileri incelenmelidir. En sık metastaz akciğerlere(toraks ct), lenf bezi metastazları nadirdir(%5) ancak sinovial sarkom, epiteloid sarkom, angiosarkomda %25 lere çıkabilir. 1-MALİGN FİBRÖZ HİSTİOSİTOMA(şekil 48a-e:omuz mfh klinik görünümü, röntgen ve mrı kesitleri ) En sık yumuşak doku sarkomu, her yaşta görülebilir, yaş aralığında daha sık, ancak büyük çoğunluk 40 yaş üzeri.[245] Ekstremitelerde, öz kalça ve uylukta %90 fasia altı derin yerleşimli%10 yüzeyel yerleşimli. Klinik Tanı: Sıklıkla ilk başvuruda 5cm üzeri kitle.[245] Prognozu histolojik alt tipten çok, yeri ve boyutu belirler.[246] Derin yerleşim, büyük tümör, metastaz kötü prognoz derin lezyonlarda %40 yüzeyel %10 metastaz, mrıda sıklıkla santral nekroz.[20] Derman Tıbbi Yayıncılık 41
42 Geniş rezeksiyon, %50 akciğer metastazı [247] büyük tümörlerde adjuvan olarak yada cerrahi sınır yakınlığında rt uygulanabilir, kt tartışmalıdır. [248] 2-LİPOSARKOM(şekil 49a-c:uyluk proksimal liposarkom) Yumuşak doku sarkomlarının %10-15 i, sıklıkla yaş[248] Lipoma like liposarkom(atipik lipom); yaş, ağrısız, yavaş büyüme, en sık uyluk ve kalçada. Düşük malignite Miksoid liposarkom: En sık, ileri yaş, düşük malignite Pleomorfik liposarkom: İleri yaş, hızlı büyüme yüksek malignite. Dediferansiye liposarkom Yüksek malignite. Mikst tip liposarkom: Nadir,derin yerleşimli, hızlı büyüyen, ağrılı. Sıklıkla derin dokulara yerleşir, yüzeyel nadir. En sık uyluk ve retroperitonda. Klinik - Tanı: Sıklıkla başvuru şekli, 50 yaş üstü hasta, ekstremite proksimalinde büyük ağrısız kitledir.[249] Direk grafi normaldir, mrı spesifik değildir. İyi diferansiye tipte geniş rezeksiyon yeterli, diğer tiplerde kt-rt uygulanabilir.düşük grade, 5 cm den küçük, yüzeyel yerleşim iyi prognoz kriterleri. Radyoterapiye duyarlı, cerrahiye ek olarak kemoterapi de uygulanabilir. 3-LEİMYOSARKOM Nadir, orta yaşta sık En sık alt ekstremitede, daha nadir üst ekstremite ve gövdede. Klinik - Tanı: Bazı olgularda ekstremite damar duvarı düz kasından köken alabilirler. En sık metastaz akciğere. Geniş rezeksiyon, radyorezistan olarak bilinmekle birlikte kt rt uygulanabilir. 4-FİBROSARKOM y sık,tanı koyulabilmesi için öncelikle diğer tanılar ekarte edilmelidir.. Yanık skarları ve radyasyon predispozan.(şekil 50: kolda nüks mmt nedeniyle 3 kez geniş rezeksiyon yapılan ve radyoterapi verilen hastada sekonder fibrosarkom) En sık uyluk derin fasiası. sıklıkla süperfisial fasia altına derin yerleşimlidir. Hızlı büyür. Klinik - Tanı: Metastaz en sık akciğere Derman Tıbbi Yayıncılık 42
43 Geniş rezeksiyon yapılamazsa nüks yüksektir. 5-RABDOMYOSARKOM :(şekil 51a-e:popliteal rabdomyosarkom mrı kesitleri) 20 yaş altı en sık yumuşak doku malign tümör, adolesan ve yetişkinlerde sık görülen yumuşak doku sarkomu. Embriyonel: en sık, 0-10 yaş, üzüm salkımı görüntüsü, baş, boyun ve genitoüriner sistem tutulumu. Alveoler:10-25 yaş, ekstremite ve paravertebral, sert sınırları belirsiz kitle, baş, boyun ve ekstremite tutulur. Pleomorfik, en nadir, en kötü prognoz, orta ileri yaş en sık, uyluk-kalçada ağrılı sert, metastaz oranı yüksektir, akciğer kemik beyin metastazı görülebilir. lenfojen erken yayılım olabilir Klinik Tanı: Hızlı ve agresif klinik Geniş rezeksiyon + kemoterapi + radyoterapi, geniş rez yapılamazsa ya da adjuvan tedavi uygulanmazsa nüks yüksek. 6-SİNOVİAL SARKOM :(şekil 52a-i: kruriste sinovial sarkom mrı, angiografi ve pet-ct kesitleri) Genç erişkinlerde (15-40 yaş), isminin aksine sinoviadan köken almadığı bulunmuştur. Daha çok fasia, tendon kılıfı ve bursadan köken alır. Sıklıkla eklem çevresinde, derinde ve subfasial, sıklıkla diz, ayak bileği. ayak, diğer yumuşak doku sarkomlarından farkı ekstremite distallerinde daha sık. Klinik - Tanı: Undiferansiye tip hariç yavaş büyüme. Akciğer, lenf nodu, iskelet metastazları sık. İleri yaş, 5cmden büyük, proksimaldeki, kötü diferansiasyon, kötü prognoz kriterleri %75 hasta tanı anında metastatiktir. Geniş rezeksiyon. Fasial planlarda yayıldığı için kompartmantal rezeksiyon ya da gerektiğinde amputasyon düşünülmelidir. Lokal nüks sıktır. Lenfojen yayılım karakteri(%10-25)(inguinal-aksiller) olduğundan gerektiğinde lenf nodu diseksiyonu yapılmalıdır.5 yıl survive %50 10 yıl %25[246] 10- KAS İSKELET SİSTEMİ TÜMÖRLERİNDE CERRAHİ TEDAVİ PRENSİPLERİ Enneking in cerrahi onkolojik 4 sınırı(şekil 53:onkolojik cerrahi sınırlar, şekil 54: kemik ve yumuşak doku sarkomundada reaktif bölge ve metastaz)[238] 1 İntrakapsüler Sınır:Kapsül veya pseudokapsül açılıp içi temizlenmesi. Tümör hücreleri, mikroskopik ya da makroskopik, cerrahi sınırda bulunabilir. Lezyon kemik için- Derman Tıbbi Yayıncılık 43
44 deyse, işlemin adı küretajdır, lezyon içi küret yardımı ile boşaltılır. Tüm küretajlar sonrası cerrahi sınırlarda tümör kaldığı kabul edildiğinden mutlaka cerrahi adjuvan tedavi uygulanır. 2marginal sınır:lezyon ekstrakapsüler tamamen çıkarılmıştır. Diseksiyon kapsül ile reaktif bölge arası veya direk reaktif bölge içinden. Bu nedenle cerrahi sınır içinde satellit tümör hücreleri veya skip metastazlar bırakılmış kabul edilir. Benign yumuşak doku tümörlerinde tercih. Kemikteki karşılığı, osteoid osteomada nidüsun ve çevre reaktif bölgenin çıkarılması. 3geniş sınır: Reaktif bölgenin dışında, bir miktar sağlam doku da alarak rezeksiyon yapılması. Reaktif bölge çıkarıldığı için satellitler de çıkarılmış kabul edilir, ancak skip metastazlar geride kalmış olabilir. 4radikal:Tümörün olduğu kompartmanın tamamen çıkarılması. Tümörün, satellit ve skip metastazların çıkarılmış olduğu kabul edilir. Lezyon ekstrakompartmental ise, komşu kompartmanlarda doğal sınırlar çıkarılmalıdır. Kemikte ise, bir eklem kıkırdağından diğerine kadar ekstraperiostal çıkarılması. Lezyon kemiği parçalayıp yumuşak dokulara açılmışsa o kompartman da çıkarılmalı. Ekstremite kurtarıcı cerrahi yapılamadığı durumlarda amputasyon yapılır. Ortopedik onkolojide 4 farklı amaçla cerrahi,[250] 1-Tanısal:İnsizyonel veya iğne biopsiler, eksizyonel biopsi(sadece latent ve benignaktif lezyonlara yapılabilir) 2-Palyatif:Geçici olarak ağrı gidermeyi, fonksiyonu düzeltmeyi amaçlar. Kesin tedavi amacı yoktur. Rekürrens kaçınılmazdır. Kesin tedavi cerrahisi yapılamadığı tümörlerde, cerrahi dışı tedaviler yetersiz kaldığında. 3-Tamamlayıcı:Esas tedavi cerrahi dışı iken, tümör boyutunu azaltarak, tedavi başarı şansını artırmaya yönelik. 4-Definitif: Tümörü tamamen ortadan kaldırmak amaç, cerrahi dışı yöntemler cerrahiyi tamamlamayı amaçlar, skip/uzak metastazları kontrol etmeye yönelik. Tümör türlerine göre yapılması gereken cerrahi işlemler: Stage 1(selim, latent): Genellikle definitif tedavi intrakapsüler eksizyon. Marginal eksizyon da yapılabilir, nüks oranları aynıdır(nadir). Takip de yapılabilir. Fibröz displazi, non-ossifiye fibroma, enkondrom. Küretaj sonrası defektin greft ile doldurulması yeterli. Osteokondroma tek lezyon ise eksizyon yapılabilir. Multiple osteokodromlar takibe alınır, nörovasküler irritasyon yapan lezyon eksize edilir. Osteoid osteoma, aspirin ya da non-steroitlere cevap veriyorsa takip edilebilir ancak genellikle ileri dönemde cerrahiye gerek duyulur. Nidusun basit küretajı, eksizyonu ya da radyofrekans ablasyon ile ortadan kaldırılması uygulanabilir. Stage2(selim aktif): Definitif tedavi marginal eksizyondur. İntralezyoner girişimle nüks %30 dur. Bu lezyonlarda satellit metastaz olmaz, geniş rezeksiyon gereksiz. Lokalizasyon gereği marjinal eksizyon yapılamadığında iyi yapılan intralezyoner eksizyon ve adjuvan tedavi nüks olaslığını azaltır. Geniş oval bir pencere açılarak tümörün tümünün görülerek tam küretlenmesi, sonrasında yüksek devirli burr ile yüzey temizlenmesi önerilir. İşlem sonrası defekt kemik grefti ile doldurulur. Stage3(selim agresif): Geniş rezeksiyon. Genelde tümör kapsül dışına çıkmıştır. Marjinal rezeksiyon sonrası nüks %50. Adjuvan tedaviyle kombine marjinal rezeksiyonda da geniş rezeksiyona göre nüks fazla. Lokalizasyon gereği geniş rezeksiyon yapılamıyorsa rt sonrası marjinal rezeksiyon Derman Tıbbi Yayıncılık 44
45 uygulanabilir. intralezyoner küretaj uygulanırsa mutlaka adjuvan tedavi uygulanmalıdır, aksi durumda nüks oranları artar. Örnek dev hücreli tümörler. proksimal fibula, distal ulna, iliak kanat, kostalar, patella, skapuayı tuttuğu zaman eksizyon yapılabilir, patolojik kırık oluşturmuş ve periartiküler kemiği deforme etmiş olgularda en blok rezeksiyon yapılır, osteoartikuler allogreft ya da endoprotez ya da komposit protezler uygulanır. [251] Stage1a: (malign düşük grade, intrakompartmental) geniş rezeksiyon. Satellit metastaz riski nedenli marjinal rezeksiyon sonrası nüks olasılığı yüksek. Stage 1b: Davranışları intrakompartmantal gibidir, ancak lokal kontrol oldukça zordur. Geniş cerrahi sınır için geniş rezeksiyon yeterli olmaz, yumuşak doku mikroyayılımları kontrolü için nörovasküler yapıları sakrifiye etmek gerekebilir. Stage2a: Satellit ve skip metastaz olasılığı içerir, radikal rezeksiyon gerekli. Bazen geniş rezeksiyon + adjuvan kemoterapi uygulanır ancak nüks radikal rezeksiyona göre çok yüksek. Stage2b:Radikal girişimler uygulanmalı. Ne kadar radikal olursa olsun, nüks olasılığı yüksek. Amputasyon seviyeleri malign tümörlerde 8 tip cerrahi bulunur: (şekil 55: amputasyon seviyeleri) İntralezyoner rezeksiyon: Debulking, hacim küçültme cerrahisi de denir. cerrahi düzlemi, tümörün içiden geçer, geride tümör kalıntısı kalır, genellikle benign tümörlerde uygulanmakla beraber, metastazlarda geçici tedavi olarak uygulanabilir. Marginal eksizyon: Tümör reaktif enflamatuar sınırdan çıkarılır. (diseksiyon düzlemi pseudokapsülden geçer) Geniş rezeksiyon: Tümör etrafında normal dokunun da çıkarılarak rezeksiyon yapılmasıdır ancak eğer diseksiyon düzlemi herhangi bir noktada yalancı kapsüle değerse, marginal rezeksiyon adı verilir. Radikal rezeksiyon: Tümörün içinde bulunduğu tüm yumuşak doku ve kemik kompartmanların çıkarılmasıdır, günümüzde nadir uygulanır, çünkü geniş sınırlarla yapılan rezeksiyon ile aynı klinik sonuçlara sahip olduğu bulunmuştur. Geniş sınırlarla amputasyon: Örneğin distal femur malign tümörü için transfemoral ampütasyon. Radikal amputasyon: Örneğin femur malign tümörü için kalça dezartikülasyonu. Marginal amputasyon:örneğin pelvik bir tümörde hemipelvektomi ile marginal sınırlar elde edilebilir. İntralezyonel ampütasyon: Nadir ugulanır, kitle tamamen çıkarılamaz, yetersiz amputasyon yapılır, palyatif rezeksiyondur. Amputasyon için primer endikasyon tümörün etrafında yeterli normal doku olmamasıdır. Sıklıkla yumuşak doku enfeksiyonu, kırık, eski cerrahi ile geniş kontaminasyon neticesinde gündeme gelir. Diğer endikasyon ekstremitenin vasküler ve nöral yetersizliğidir.[252] Ekstremite koruyucu prosedürler için genellikle geniş kemik greftler, endoprostetik replasman, biyolojik ve yapay materyal kombinasyonu gerekli olabilir.[252] Geniş rezeke edilemez olarak değerlendirilen bazı kemik tümörleri neoadjuvan kemoterapi ile, bazı yumuşak doku tümörleri neoadjuvan radyoterapi ile rezeke edilebilir hale gelebilmektedir. Nörovasküler yapıların etkilenmiş olması veya uygun teknikle yapılmamış biopsiye sekonder komplikasyonlar ekstremite koruyucu cerrahi şan- Derman Tıbbi Yayıncılık 45
46 sı bırakmayabilir. Amputasyon ve koruyucu cerrahi arası karar, aile ve hastanın görüş ve beklentilerine dayanılarak verilmelidir. Karar verilirken simonun belirttiği[64]sorgulanması gereken 4 önemli karar: 1- Sağ kalım uygulanan cerrahi türüne göre değişiyor mu? 2-Uzun ve kısa dönem sakatlık durumu farkları 3-Korunmuş uzvun fonksiyonu ile amputasyon sonrası kullanılan protez fonksiyonunun karşılaştırılması 4-Psikososyal durum Malign tümörlerde, geniş cerrahi sınırlarla yapılan rezeksiyon ile amputasyon arasında beklenen yaşam süresi ve nüks olarak anlamlı olarak fark yoktur. Her iki cerrahide de eğer lokal nüks gelişirse, prognoz kötüdür ve kemoterapiye dirençlidir.geniş rezeksiyon yaparken, makroskopik ve mikroskopik olarak tümör dokusu kalmamalıdır. Amputasyon komplikasyonları, enfeksiyon,yara açılması, kronik ağrı, fantom ağrısı ve düzensiz kemik ucu büyümesidir. Ekstremite koruyucu cerrahi komplikasyonları, derin ven trombozu, kan kaybı, flep nekrozu, yara açılması, enfeksiyondur. uzun dönem komplikasyonlar ise rekonstrüksiyon tipine göre değişir. Bazıları, dislokasyon, protez gevşemesi, periprostetik kırıklar, greft- alıcı lokalizasyonunda kaynamama gelişmesi, allogreft kırılması, geç enfeksiyondur. Ekstremite koruyucu cerrahi yapılan hasta, uzun dönemde, oluşabilecek komplikasyonların tedavisi amacıyla çok sayıda operasyon için adaydır, hatta başlangıçta ekstremite koruyucu cerrahi yapılan hastaların yaklaşık %35 inde ileri dönemde amputasyon yapılır. Cerrahi sonrası fonksiyonların karşılaştırılmasında en önemli kriter lezyonun yeridir. Üst ekstremitedeki bir tümörde, major 1 veya 2 sinir rezeke edilse bile, ekstremite koruyucu cerrahi sonrası fonksiyon, amputasyon sonrası protez fonksiyonundan iyidir. Proksimal femoral ve pelvik lezyonlarda da benzer durum mevcuttur. Aksine ayak ve ayak bileği çevresi tümörlerde, sıklıkla amputasyon ve protez uygulaması yapılır. Diç çevresi tümörlerde rezeksiyon ve protez, artrodez ya da transfemoral amputasyon uygulanabilir. Geniş rezeksiyon yaparken hedef, mümkün olduğunca sağlam dokulara dikkat ederek fonksiyonları korumaya çalışmaktır.geniş rezeksiyon sonrası kalan dokular yeterli derecede fonksiyonel olmayacaksa, amputasyon yapılabilir. Yüksek grade tümörlerde geniş rezeksiyon yapılırken cerrahi sınır, kitle sınırlarının 2 cm ilerisinden yapılan sınırdır. Major damar sinir yapılar, geniş sınırlarla rezeksiyon yapmaya izin vermiyorsa preoperatif iyi planlama yapılarak, damarlar, sinirler de rezeke edilerek greft yerleştirilir. Yüksek grade yumuşak doku malignitelerinin preoperatif mrı değerlendirmesinde, tümör çevresi ödematöz sahalar, cerrahinin sınırlarına karar vermede güçlük çıkartır. Birçok yumuşak doku malign tümöründe ameliyat öncesi radyoterapi verilir, buna bağlı ödem, cerrahi öncesi değerlendirmede yanıltıcı olabilir. Bu nedenle cerrahi mümkün olduğunca geniş sınırlarla yapılmalıdır.[253] Yumuşak doku sarkomları tedavisi cerrahi, kemoterapi ve radyoterapiden oluşur. Kür şansı sadece cerrahi ile mümkündür. Güncel yaklaşım, neoadjuvan (ameliyat öncesi) kemoterapi ve radyoterapi, ameliyat, ve ameliyat sonrası kemoterapi ve gerekliyse radyoterapi şeklindedir. Malign yumuşak doku kitlesinde geniş rezeksiyon sırasında tümöre yakın geçildiği durumlarda, ameliyat sırasında radyoterapi(iort), ya da Derman Tıbbi Yayıncılık 46
47 ameliyattan hemen sonra (brakiterapi), ya da geç dönemde (adjuvan rt) radyoterapi verilebilir ancak en önemli prognostik faktör cerrahi sınırdır. Kemoterapinin amacı sistemik yayılıma(metastaz) engel olmaktır. Yumuşak doku tümörleri en sık akciğere metastaz yapar. Lenf kemik ve diğer organ metastazları nadirdir. Akciğer metastazı varlığında yapılabilirse metastazektomi prognozu olumlu etkiler.[9] Rekonstrüksiyon:Rezeksiyon sonrası oluşan küçük ya da büyük defektin, fonksiyonların devam edebilmesi için yeterli derecede tamiri gerekir. Yumuşak doku rezeksiyonlarında birinci amaç, cildin sağlıklı şekilde kapatılabilmesidir böylelikle enfeksiyon oranının azaltılması sağlanır. İkinci amaç ise yumuşak dokulardaki ölü boşlukların örtülmesidir.çünkü bu ölü boşluklar enfeksiyon için ortam oluşturur. Yumuşak doku rekonstrüksiyonları dinamik rekonstrüksiyon şeklinde olmalıdır. Yani tümör rezeke edilirken, yanında rezeke edilen damar sinir tendon ve bağlar rekonstrükte edilmelidir. Bu amaçla damar-sinir greftleri- tendon transferleri yapılabilir.ölü boşluklar myokutan flepler veya serbest flepler ile kapatılır. Latissimus dorsi, rektus abdominis veya radial önkol flepleri ile sağlıklı dokular tarafından örtünme sağlanabilir. Kemik tümörlerinde rezeksiyon sonrası kullanılan rekonstrüksiyon materyali, hem stabilite sağlamalı, hem fonksiyonu korumalıdır. Bunlardan, biyolojik rekonstrüksiyonlar, allogreftler, otogreftler ve vaskülarize otogreftlerdir. Biyolojik olmayan rekonstrüksiyonlar ise metal protezlerdir. Sıklıkla modüler protezler kullanılmakla beraber, hastaya özel de yapılabilir. [254] Fibröz kortikal defekt, non-ossifiye fibrom, fibröz displazi, kırık riski taşımıyorsa takip edilir. Kortikal tutulumlu olgularda kırık riski artar. Metafizyodiafizyal büyük lezyonlarda korteks çapının %50 den fazlası tutulmuşsa kırık riski nedenli internal fiksasyon yapılmalıdır. İntralezyonel eksizyon yapılabilecek seçilmiş olgularda, rekonstrüksiyon gerektirmeyen, proksimal fibula, kostalar, iliak kanat yerleşimli olgularda geniş rezeksiyon yapılabilir. [255] Epifiz hattı açık olgularda, aktif evre 2 tümörlerde, büyüme plağına zarar vermemek amacıyla, lokal nüks artışı göz önüne alınarak, agresif eksizyonlar uygulanmaz. İskelet oluşumunu tamamlamamış çocuklarda kemik defektlerinin dolma potansiyeli fazladır. Erişkinlerde ise, kemik defektlerinin dolma potansiyeli az olması nedeniyle, daha iyi doldurulması gereklidir. Küretaj yapılması için korteksten açılan pencerenin, kemiğin en zayıf olduğu yerden açılması gerekir. Küretaj sonrası motor burr yardımı ile tüm kavite yüzeyi kansellöz kemiğe ulaşıncaya kadar temizlenir sonrasında kavite basınçlı yıkanır. Küretaj ve Geniş Küretaj: Öncelikle tüm lezyonu görebilen geniş bir pencere açılmalı(en az lezyonun kendsi kadar geniş bir pencere olmalı) dır. Eğer daha küçük bir pencere açılırsa rezidü tümör ihtimali büyük oranda artar. Tümör büyük küretler ile kazınır. Ardından kavite yüksek hızlı burr ile her yönde uygulanır sonrasında tazyikli yıkama yapılır.[93] geniş küretaj; tamamlayıcı tedavilerin eklenmesidir, özellikle benign agresif tümörlerde uygulanır ve nüksü önemli oranda azaltır. Sıvı nitrojen, fenol, polimetil metakrilat, ya da termal koter uygulanır. Bu yöntemlerin birbirine üstünlüğüne dair kanıtlanmış veriler olmasa da, sıvı nitrojende direk dökme yöntemi ile patolojik kırık oluşması, fenolda yetersiz penetrasyon oluşabilmesi sözkonusudur.[256] Kliniğimizde sıklıkla argon ışın koagülasyonu kullanılmaktadır. Belirgin komplikasyo- Derman Tıbbi Yayıncılık 47
48 na rastlanılmamıştır. Küretaj sonrası kavitenin doldurulması:[254] 1-Otogreft; altın standarttır, kortikal, kansellöz ya da kortikokansellöz olarak alınabilir.en çabuk en güvenilir iyileşme sağlar, en sık iliak kanat kullanılır. Osteoindüktif osteokondüktif osteojeniktir. Ancak donor saha komplikasyonlarına sahiptir, büyük kavitelerde yeterli miktar alınamayabilir. İliak greft komplikasyonları, kronik ağrı, enfeksiyon, kan kaybı, sinir yaralanmalarıdır. 2-Allogreft; chips şeklinde (kortikal, spongioz, kortikospongioz,) osteoindüktiftir, dondurulup kurutulan (freeze dred) ya da dondurulmuş(fresh frozen) greftler, masif olarak ya da osteoartiküler olarak. kansellöz allogreft kemiğe kaynama sonuçları iyidir, büyük defektler için yeterli miktarda konulabilir ve donor saha komplikasyonları olmaması avantajıdır. 3- demineralize kemik matriks; 4- yapay kemik tamamlayıcılar; örneğin kalsiyom fosfat, kalsiyum sulfat, inorganik seramik kompositleri, hidroksiapatit, trikalsiyum fosfat osteokonduktiftir, 5-kemik sementi, rehabilitasyonu kolaylaştırır, patolojik kırık açısından erken stabilite sağlar, diğer önemli bir avantajı, kemik greftleri sonrası lokal nüksü saptamak zor iken, sement kullanılan vakalarda, nüks, sement-doku arası radyolüsensi olarak kolaylıkla saptanabilir. Ucuz, istenilen şekil verilebilir. Dezavantajı komşu kıkırdak etkilenmesine bağlı dejenerasyon, bu greftlerin her biri tek başına veya kombine olarak uygulanabilir, kullanılan bir allogreft, kemik iliği aspirasyonu ile kombine edilebilir. 2- Malign Tümörler: Tümörler büyürken çevre dokulara yaptıkları baskı neticesinde, tümör çevresi kapsül benzeri bir yapı oluşur, buna pseudokapsül denir ve benign ve düşük grade malign tümörlerde bu seviyeden marginal rezeksiyon tedavi için yeterli iken, yüksek grade tümörlerde, bu yapının ilerisine mikroskopik odakların ve uydu lezyonların geçtiği düşünülerek daha geniş sınırlarla rezeksiyon gerekir. Bu durumda marginal rezeksiyon sonrası mikroskopik tümör kalıntıları kemoterapi/radyoterapiye cevap vermezse lokal nüks gelişir. Ancak geniş rezeksiyon, daha zarar verici yöntemse marginal rezeksiyon uygulanabilir. Sonuç olarak geniş rezeksiyonun yapılamadığı seçilmiş vakalarda, marginal rezeksiyon, neoadjuvan/adjuvan kemoterapi/radyoterapi ile kombine edildiğinde, amputasyona göre daha iyi bir seçenek olabilir.[255] Operasyon öncesi hastanın güncel tetkikleri değerlendirilmelidir, skip metastaz olasılığı için tüm kompartman mutlaka radyolojik olarak incelenmelidir.[257] Kemik metastazları cerrahi endikasyonu sıklıkla mirel s kriterlerine göre değerlendirilmekle beraber, en sık kemik metastazı nedenlerinden biri olan prostat karsinomu, sıklıkla erken dönemde multiple osteoblastik metastaz yaptığı için nadiren cerrahi uygulanır.[258] Rezeksiyon sonrası kemik defektlerinin rekonstrüksiyonu Bu amaçla, modüler protezler, osteoartiküler allogreft, serbest vaskülarize greft, allogreft- protez komposit rekonstrüksiyonu veya endoprostetik rekonstrüksiyon kullanılabilir. Tüm yöntemlerin uzun bir öğrenme eğrisi mevcut olup hiçbirinin fonksiyonel ve kozmetik garantisi yoktur.[259] Onkolojik ortopedik cerrahide önem sırası, 1 hayat kurtarılması 2 ekstremite korunması 3 ekstremite fonksiyonu 4 kozmetik görünümdür.[259] Derman Tıbbi Yayıncılık 48
49 Cerrahiye bağlı geniş doku kaybı, radyoterapi ve kemoterapi yan etkilerine bağlı, onkolojik rekonstrüksiyonlar, standart cerrahilerden daha yüksek oranda komplikasyon oranlarına sahiptir. Yara nekrozu ve enfeksiyon, genel olarak birçok cerrahi prosedürde karşılaşılan komplikasyonlardır. A-OTOJEN GREFTLER Ucuzdur, enfeksion taşıma riskleri düşüktür, küçük defektlerin kapatılmasında, allogreftlerin desteklenmesinde, serbest fibula transferi ve kemik transferinde kullanılır. Büyük kemik greftleri yapısal destek için kullanılırlar. Genellikle fibula, iliak kanat ve kostalar kullalıılr. Bazen de kemiğin yapısı zarar görmemişse, kemiği tümörden makroskopik olarak temizleyip kemiğe rt ya da kriyocerrahi verilir, sonrasında kemik defekte nakledilir. Allogreft kemik bulunamıyorsa ya da endoprotez kullanılamıyorsa uygulanabilir. Vasküler otojen greftler serbest ya da pediküllü olarak kullanılır, sıklıkla fibuladan alınır. Teorik olarak kan akımının korunması yararı vardır, vasküler greftlerle yapılan çalışma azdır ve komplikasyon oranı yüksektir. B-ENDOPROSTETİK REPLASMAN Endoprostetik replasman, erken dönemde tam yük vermeye ve hızlı rehabilitasyona imkan sağlar. İntrameduller sap, kemik çimentosu ile tespit edilir ve protezin dışı poroz kaplanarak kortikal kemikle köprüleşme artırılır.[260]uzun dönemde, polietilen aşınması, protezde yorgunluk kırığı periprostetik kırık gelişimi gibi komplikasyonlar görülebilir. Uzun yaşam beklentisi olmayanlarda düşünülebilir. Protez enfeksiyonu en önemli komplikasyonlardan biri. En sık proksimal tibiada, çünkü burada yumuşak doku miktarı en düşük.[261] Kas flebi ve serbest deri flebi ile enfeksiyon oranı düşmüştür(biz sıklıkla gastroknemius flebini kullanmaktayız). Tekrar eden enfeksiyonlarda amputasyon düşünülebilir. Uzun dönem başarısızlığın en önemli sebebi aseptik gevşemedir. En çok proksimal tibiada, sonra distal femur, proksimal humerus, proks femurdadır. Genç aktif insanların başarısızlık oranı, yaşlı sedanterlere göre daha fazladır. Rezeke edilen kemik miktarı başarısızlık oranını etkiler. Kemiğe ya çimento ya da poroz kaplı stemle tutunurlar. Hangisinin iyi olduğu net değil.[262] C-ALLOGREFTLER Kemik allogreftler tüm tip ve ebatlarda kullanılabilir. Kemik segmenti(interkalar) veya eklemin bir tarafını (osteoartiküler) replase etmek için kullanılırlar. Allogreftlerin çok düşük oranda virüs taşıma riski vardır( HBV, HCV, HIV vb) allogreftlerin major komplikasyonları, kırık, nonunion ve enfeksiyondur. Greft vaskülarize olmadığından, enfeksiyon durumunda eradikasyon zordur genellikle tüm greftin çıkarılması gerekir. Enfeksiyon riskini azaltmak için greftin kas ve yumuşak doku ile sarılı olması önemlidir. Antibiyotikli sement kullanılması enfeksiyon oranını azaltır, aynı zamanda kemik rezorpsiyonunu geciktirir, böylece kırıkları engeller.[263] 12-YUMUŞAK DOKU TÜMÖRLERİNDE CERRAHİ TEDAVİ PRENSİPLERİ Tedavide, cerrahi, kemoterapi ve radyoterapi kombinasyonları uygulanır. Preoperatif rt ve/veya kt sonrası geniş rezeksiyon, lokal nüks riskini en aza indirir. Geniş rezeksiyon yaparken tümör üzerinde en az 3 cm normal doku bulunmalıdır. Cerrahi sınırların şüpheli olduğu durumlarda frozen ile intraoperatif konsultasyon gereklidir. Cerrahi esnasında tümörün görülmesi veya tümörün cerrahi sınırla teması durumun- Derman Tıbbi Yayıncılık 49
50 da, temas noktasının suturasyonu, sahanın bol sıvı ile yıkanması ve cerrahi sınırın derinleştirilmesi esastır. Rezeksiyon sonrası mutlaka turnike açılmalı ve hassas kanama kontrolü yapılmaldıır. Dren konulmalı, ölü boşluk oluması engellenmeli, drenler gereki görülürse 7 gün ve daha fazla tutulmalıdır. Postoperatif erken rehabilizasyon önemlidir. Pasif egzersiz cihazları kullanımı, kas kuvvetlendirici ve rom egzersizleri başlanması, fonksiyonel bir ekstremite için önemlidir. Lov grade tümörler daha yavaş büyür, erken infiltrasyon özellikleri vardır, metastaz yapma oranları nüks etme oranlarından daha düşüktür.[110] Pozitif cerrahi sınır varlığında nüks riski %80 lere ulaşır. Geniş rezeksiyonda negatif cerrahi sınırda %10 radikal rezeksiyon ve amputasyonda %5 tir. Kaynaklar 1. Yıldız Y, Sağlık Y. Kemik ve yumuşak doku tümörlerinde biopsi. TOTBİD dergisi, 2003;2: Robert K, Heck Jr. Tümörlerin genel özellikleri. In: Canale ST, Beaty JH, editors. Campbell s operative orthopaedics. Vol 1. 11th ed. Philedelphia: Mosby; p Erler K.Kemik ve yumuşak doku tümörlerine tanısal yaklaşım. in : Multidisipliner Yaklaşımla Kemik ve Yumuşak Doku Tümörleri, TOTBİD yayınları Ankara, Hız M. Habis kemik tümörlerinde genel değerlendrme ve snıflandırma. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Huvos AG: bone tumors, Diagnosis, threatment and prognosis, ed 2. Philedelphia, WB Saunders, 1991 pp Johnson LC:A general theory of bone tumors. Bull NY Acad Med 1953;29: Athanasian EA:biopsy of musculoskeletal tumors. İn: Menendez LR(ed) orthopaedic knowledge Update: musculoskeletal tumors, american academy of orthopaedic surgeons, rosemont, 2002, s: Kaya T.Kemik ve yumuşak doku tümörlerinde radyolojik özelliklerin : Multidisipliner Yaklaşımla Kemik ve Yumuşak Doku Tümörleri, TOTBİD yayınları Ankara, Sabah D. Yumuşak doku tümörleri. Türkiye klinikleri J Surg Med Sci. 2(52), 69-72, resnick D. Bone and joint İmaging. 2. Ed. Philedelphia: W.B. Sounders Company, Kaya T. Kas İskelet Yumuşak doku Radyolojisi. Nobel &Güneş Kitabevi, Bursa, Putman CE, Ravin CE. Textbook of diagnostic imaging. Vol 2. Philedelphia: Lippincott Williams & wilkins, Enneking WF: musculosceletal Tumor Surgery. New York, Churchill Livingstone, 1983, pp Greenfield GB: conventional imaging bone tumors: its role in age of CT, MRI and radionuclide scanning. Contemp Diagn Radiol 1990:13: Campanacci Mario Bone and Soft Tissüe Tumors; Piccin Nuova Libraria Padova-springer Verlag Wien, New york: S : s Enneking WF: musculosceletal Tumor Surgery. New York, Churchill Livingstone, 1983, pp Engin K, Sağlık Y, Aydınlı U. Kemik ve yumuşak doku tümörleri: Yumuşak doku tümörlerinin patolojisi. Nobel Tıp Kitabevleri; P Current Ortopedi Güncel Tanı ve Tedavi Ed Harry B.Skinner, Çeviri ed: Prof Dr Mümtaz Alpaslan, Güneş Kitabevi; S Hermann G, Abdelwahap I, Miller T, Klein M, Lewis M, Tumour and Tumous like conditions of of the soft tissue: magnetic resonance imaging features differantiating benign from malignant masses. Br J Radiol 1992:65: Demiralp B. Yumuşak doku sarkomları. Türkiye klinikleri J Surg Med Sci. 2(52), 49-57, Armstrong SJ, Wakeley CJ, Goddard PR, Watt I. Review of the use of MRI in soft tissue lesions. Clin Radiology 1992;46: Berquist TH. Magnetic resonance imaging of primary skeletal neoplasms. Radiol clin North Am 1993;31: Selçuk MB, Polat AV. Yumuşak doku tümörleri, radyolojik özellikler. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Sağlık Y. Benign ve malign yumuşak doku tümörlerinin klinik özellikleri. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Özbarlas S. Benign yumuşakdoku tümörleri. Türkiye klinikleri J Surg Med Sci. 2(52), 45-48, Abdelhamid H. Elgazzar. Orthopedic Nuclear Medicine. Germany: springer; Mankin Hj:principles of diagnosis and management of tumors of the hand. Hand Clin, 1987;3(2): Sağlık Y. Kemik ve Yumuşak Doku Tümörlerinin Sınıflandırması. Türkiye klinikleri J Surg Med Sci. 2(52), 1-6, Mankin Hj, Mankin Cj, Simon MA. The hazards of the biopsy, revisited. Members of the musculoskeletal tumor society. J Bone Joint Surgery Am 1996;78: Mankin Hj, Lange TA, Spanier SS. The hazards of biopsy in patients with malignant primary bone and soft tissue tumors. J Bone and Joint Surg Am 1982;64: Barış YS. Biopsinin patolojik değerlendirilmesi. in : Multidisipliner Yaklaşımla Kemik ve Yumuşak Doku Tümörleri, TOT- BİD yayınları Ankara, 2013 Derman Tıbbi Yayıncılık 50
51 32. Welker JA, Henshaw RM, Jelinek J, Shmookler B, Malever MM: the percutaneus needle biopsy is safe and recomended in the diagnosis of musculoskeletal masses. Outcomes analysis of 155 patients at a sarcoma referral center. Cancer 2000, 89(12): Yang YJ, Damron TA. Comparison of needle Core Biopsy and Fine-Needle Aspiration for diagnostic Accuracy in Musculoskeletal Lesions Arch Pathol Lab Med. 2004, 128: Springfield DS, Rosenberg. Biopsy:complicated and risky (Editorial) J. Bone and Joint Surg. 1996, 78-A(5): Schwartz HS, Spengler DM: Needle tract recurrences after closed biopsy for sarcoma. Ann Surg Oncol 1997, 4(3): Özger H, Eralp L, Atalar AC, Toker B, Ayan İ, Kebudi R, Bağbek S, Başaran M, Ağaoğlu F, Dizdar Y, Bilgiç B. Survival analysis and the effects of prognostic factors in patients treated for osteosarcoma. Acta Orthop Traumatol Turc 41(3) : , Enneking WF, Spainer SS, Goodman MA. A system for the surgical staging of musculoskeletal sarcoma. Clin Orthop.1980;153: Miettinen M. Modenr Soft Tissue Pathology. Tumors and Non-neoplastic conditions. Cambrige Uni. Press. Cambridge, Bülbül AM. Kemik ve yumuşak doku tümörlerinde biopsi. in : Multidisipliner Yaklaşımla Kemik ve Yumuşak Doku Tümörleri, TOTBİD yayınları Ankara, Bickels J, Jelinek JS, Shmookler BM, Neff RS, Malewer MM. Biopsy of musculoskeletal tumors. Current concepts. Clin orthop Relat Res 1999; Unni KK, İnwards CY, Bridge JA, Kingblom LG, Lester EW Tumors of the Bones and Joints. AFIP Atlas of Tumor Patology Series 4 Fascicle 2 Washington DC ARC ve AFIP, Simon MA: Biopsy. İn:Simon MA, springfield D(ed), surgery of bone and soft-tissue tumors, lippincott-raven, philadelphia, 1998, s Rougraff BT, Aboulafia A, JS Biermann, Healey J. Biopsy of Soft Tissue MassesEvidence-based Medicine fort he Musculoskeletal Tumor Society Clin Orthop Relat Res 2009, 467: Simon MA, Biermann JS. Biopsy of Bone and Soft-tissue lesions. J Bone Joint Surg Am 1993;75: Pisters PWT. Clinical Ewaluation and Threatment of Soft Tissue Tumors in Weiss S andgoldblum JR (eds) Enzinger and Weiss s Soft Tissue Tumors 5th Ed. China Mosby Şimşek A, Deveci MA, Çakmak G. Kas İskelet Tümörlerinde Biopsi Teknikleri. Türkiye klinikleri J Surg Med Sci. 2(52), 7-13, Bovee JV, Hogendoorn PC. CartilageForming tumours of bone and soft tissue and their differantial diagnosis. Current diagnostic pathology 2001;7: Geirnaerdt MJ, Hermans J, Bloem JL, et al. Usefullness of radiography in differantiating enchondroma from central grade 1 chondrosarcoma. AJR Am J Roentgenol 1997;169: Huvos AG, bone tumors. Diagnosis, threatment and prognosis philedelphia: W. B. Sounders company; Giudici MA, Moser RP Jr, Kransdorf MJ. Cartilaginous bone tumors. Radiol clin North Am 1993:31: Cannon SR, Sweetnam DR. Multiple kondrosarkoms in dyschondroplasia (Ollier s disease). Cancer Feb 15; 55(4): Rodop O. kondroma. in : Multidisipliner Yaklaşımla Kemik ve Yumuşak Doku Tümörleri, TOTBİD yayınları Ankara, Manaster BJ. Tumor and Tumor Like Conditions. Putman Charles E., Ravin Carl E. Musculoskeletal Tumor Imaging Text Book of Diagnostic Imaging 2nd edition. New York 2000; Mayer JS, Dormans JP. Differential Diagnosis of Pediatric Musculoskeletal masses. Magnetic Resonans Imaging Clinics of North America. 1998; 6: Liu J, Hudkins PG, Swee RG, Unni KK. Bone sarcomas associated with Ollier s disease. Cancer 1987; 59: Staals EL, Bacchini P, Mercuri M, Bertoni F. Dedifferentiated chondrosarcomas arising in preexisting osteochondromas. J Bone Joint Surg Am. 2007; 89: Ziessman HA, O malley JP, Thrall JH, Fahey FH. Nuclear Medicine, The Requisites.Fourth edition. United States:Elsevier Books; Rodop O. osteokondroma. in : Multidisipliner Yaklaşımla Kemik ve Yumuşak Doku Tümörleri, TOTBİD yayınları Ankara, Mehta M, White LM, Knapp T et al. MR imaging of symptomatic osteochondroma with pathological correlation. Skeletal Radiol 1998; 27: Bell RS. Musculoskeletal images. Malignant transformation in familial osteochondromatosis. Can J Surg 1999; 42: Mc Guire, M., Mankin, H.J., Schiller, A.L.: Benign Carlilage Tu mors of Bone. Surgery of Ihe Musculoskelelal System Ed. C. Mc.C Evarts Vol. 5: p 4729, Churchill Livingstone, Vanhoenacker FM, Van Hul W, Wuyts W, Willems PJ, De Schepper AM. Hereditary multiple exostoses: from genetics to clinical syndrome and complications. Eur J Radiol 2001;40(3): Herring JA. Benign musculoskeletal tumors. In: Tachdjians pediatric orthopaedics. Vol. 3, 3rd ed. Philadelphia: WB Saunders; p Robert K, Heck Jr. benign kemik tümörleri ve nonneoplastik tümör benzeri oluşumlar. In: Canale ST, Beaty JH, editors. Campbell s operative orthopaedics. Vol 1. 11th ed. Philedelphia: Mosby; p woertler K, Lindner N, Gosheger G, Bringschmidth C, Heindel W, Osteochondroma: MRI imaging of tumor relatedcomplications. Eur Radiol 2000;10: Forest M, Coindre JM, Diebold J. Pathology of tumors.in:forest M,Tomeno B, Vanel D, eds.orthopaedic surgical Derman Tıbbi Yayıncılık 51
52 pathology:diagnosis of tumors and pseudotumoral lesions of bone and joints.edinburgh: churchill Livingstone; p Herring JA. Benign musculoskeletal tumors. In: Tachdjians pediatric orthopaedics. Vol. 3, 3rd ed. Philadelphia: WB Saunders; p Resnick D, Kyriakos M, Greenway GD. Tumors and tumorlike lesions of bone. Imaging and pathology of specific lesions. In: Resnick D, Niwayama G, editors. Diagnosis of bone and joint disorders. Philadelphia: WB Saunders Company; p Unni KK, İnvards CY. Dahlin s Bone Tumors: general aspects and data on cases osteoid osteoma, osteoblastoma philedelphia USA, Campanacci M. Enneking WF. Bone and soft tissue tumors osteoid osteoma, osteoblastoma Springer Werlag İtaly 2.Ed Ksandorf Mj, Stull MA, Gilkey FW, et al. Osteoid osteoma. Radiographics 1991;11: Dorfman HD, Czerniak B. Bone Tumors Osteoid osteoma osteoblastoma 1998 mosby St Luis. 73. Atesok KI, Alman BA, Schemitsch EH, Peyser A, Mankin H. Osteoid Osteoma and osteoblastoma. J Am Acad Orthop Surg. 2011;19: Lee EH, Shafi M, Hui JHP. Osteoid osteoma:a current review.j pediatr Orthop 2006;26: Başarır K. osteoid osteoma ve osteoblastoma. in : Multidisipliner Yaklaşımla Kemik ve Yumuşak Doku Tümörleri, TOT- BİD yayınları Ankara, Tosun FC. Kemik ve Yumuşak Doku Tümörlerinde Kemik Sintigrafisi ve PET/BT in : Multidisipliner Yaklaşımla Kemik ve Yumuşak Doku Tümörleri, TOTBİD yayınları Ankara, Deveci MA. Non-ossifiye fibrom. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Unni KK. Dahlin s bone tumors general aspect and data on cases- beşinci baskı- bölüm 27, s Glockenberg A, Sobel E, Noel JF. Nonossifying fibroma. Four cases and review of the literature. J Am Podiatr Med Assoc. 1997;87(2): Skinner HB. Current Diagnosis & threatment in orthopaedics chapter 6 p.254, 81. Havıtçıoğlu H. Benign Kemik Tümörleri. Türkiye klinikleri J Surg Med Sci. 2(52), 14-24, DiCaprio MR, Enneking WF. Fibrous Displasia. Pathophysiology, Evaluation, and threatment. J Bone Joint Surg Am 2007(58): Lietman SA, Levine MA. Fibrous Displasia of bone. Pediatr Endocrinol Rev 2013;10(supp 2): Fitzpatrick KA, Taljanovc MS, Speer DP, Graham AR, Jacobson JA, Barnes GR, et al. İmaging findings of fibrous displasia with histopathologic and intraoperative correlaton. Am J Roentgenol 2004;182: Deveci MA. Fibröz displazi. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Weber KL, Heck RH. Cystic and benign bone lesions. İn:Schwartz HS ed. Orthopaedic Knowledge Update Musculoskeletal Tumors 2. IL USA American Academy of Orthopaedic Surgeons publishing. 2007; Milbrandt T and Hopkins J. Current opinion in orthopaedics. Unicameral bone systs: etiology and threatment.2007;18: campanacci M. Bone and Soft Tissue Tumors.2nd ed springer-verlag NY İnan U. Basit kemik kisti. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition campanacci M. Bone and Soft Tissue Tumors.2nd ed springer-verlag NY greenspan A, Remagen W, eds. Differantial diagnosis of tumors and tumor like lesions of bone and joint. Lippincott Raven PA USA 1998: Bonakdarpour A, Levy WM, Aegerter E. Primary and secondary aneurysmal bone cysts. A radiological study of 75 cases. Radiology 1978;126: Gitelis S,McDanold J. Common Benign Bone Tumors and usual treatment. İn: Simon MA, Springfield D, eds, Surgeyfor bone and soft tissue tumors, PA USA, Lippincott Raven, 1998; İnan U. Anevrizmal kemik kisti. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition cottalorda J, Bourelle S, Modern concepts of primary aneurismal bone cysts, Arch Orthop Trauma Surg 2007;127: Campanacci M, Capanna R, Picci P.Unikameral and Aneurysmal Bone Cysts, Clin Orthop Relat Res 1986;204: Marcove RC, Sheth DS, Takemoto S, Healey JH, The Threatment of Aneurysmal Bone Cyst, Clin Orthop 1995;311: Dormans JP, Hanna BG, Johnston DR, Khurana JS.Surgical threatmnent and recurrence rate of aneurysmal bone cysts in children.clin Orthop 2004;421: Green JA, Bellemore MC, Marsden FW. Embolization in the threatment of aneurysmal bone cysts. J Pediatr Orthop 1197;17: DeRosa GP, Graziano GP, Scott J. Arterial embolization of aneurysmal bone cyst of lumbar spine J Bone Joint Surg (Am) 72/ Judd E. C, Richard A.S, R K. Heck. Argon Beam Coagulation as Adjuvant Threatment after Curretage of Aneurysmal Bone Cysts Clin Orthop Relat Res (2010) 468: McGraft PJ. Giant-cell tumor of bone:an analysis of fifth two cases. J Bone Joint Surg Br 1972;54; Forest M, Coindre JM, Diebold J, Pathology of Tumor. İn:Forest M, Tomeno B, Vanel D, eds. Orthopedic Surgical Pathology: Diagnosis of Tumors and Pseudotumoral Lesions Bone and Joints. Edinburgh: Churchill Livingstone; P Resnick D, Kyriakos M, Greenway GD, Tumors and Tumor-like Lesions of Bone: imaging and Pathology of Spesi- Derman Tıbbi Yayıncılık 52
53 fic Lesions. İn: Resnick D, ed. Diagnosis of Bone and Joint Disorders. Philedelphia: Saunders: Saunders;1995. p Murphey MD, Nomikos GC, Flemming DJ, Gannon FH, Temp HT, Kransdorf MJ, From the aershives of AFIP. İmaging of Giant cell tumor and giant cell reperative granuloma of bone: radiologic pathologic correlation. Radiographics 2001;21: Sanerkin NG. Malignancy, aggreveness, and recurrence in giant cell tumor of bone. Cancer 1980;46: Campanacci M. Giant cell Tumor of bone. In: Campanacci M,ed. Bone and Soft Tissue Tumors. 2nd ed. Berlin, Springer Verlag P Dahlin DC, Unni KK. Bone Tumors: General aspects and Data on cases, Springfield, IL, Thomas Gürkan V. Dev hücreli tümör. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Schwartz HS. Orthopaedic Krowledge Update, Muskuloskeletal Tumors. American Academy of Orthopaedic Surgeons, IL, Demiralp B, Çiçek Eİ. Kondroblastoma. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Bloem JL, Mulder JD. Chondroblastoma: a clinical and radiological study of 104 cases. Skeletal Radiol;14:1-9, Turcotte RE, Kurt AM, Sim FH, Unni KK, McLead RA, Chondroblastoma. Human Pathology 24: , Jamhekar NA, Desai PB, Chitale DA, Patil P, Arya S. Benign metastasizing chondroblastoma: A case report. Cancer 1998;82: Kyriakos M, Land VJ, Penning HL, Parker SG. Metastatic chondroblastoma: Report of a fatal case with review of the literature on atypical, aggressive, ang malignant chondroblastoma. Cancer 1985;55: Ramappa AJ, Lee FY, Tang P, Carlson JR, Gebhardt MC, Mankin HJ. Chondroblastoma of bone. J Bone and Joint Surg Am 2000;82A: Schajowicz F, Sobin LH. World Health Organisation. İnternational Histological Classification of Tumors. Histological Typing of Bone Tumours. Berlin: Springer-Verlag [118. Suneja R, Grimer RJ, Belthur M, Jeys L, Carter SR, Tillman RM, et al. Chondroblastoma of Bone: long-term results and functional outcome after intralesional curettage. J Bone Joint Surg Br;87:974-8, O Connor PJ, Gibbon WW, Hardy G, Butt WP. Chondromyxoid fibroma of the foot, skeletal radiol 1996;25: Macdonald D, Fornasier V, Holtby R. Chondromyxoid fibroma of the acromion with soft tissue extension. Skeletal Radiol 29: , Schajowicz F, Gallardo H. Chondromyxoid fibroma(fibromyxoid chondroma) of bone: A clinico-pathological study of thirty-two cases. J Bone Joint Surg 1971;53: Yamaguchi T, Dorfman HD. Radiographic and Histologic patterns of calcification in chondromyxoid fibroma. Skeletal Radiol 27: , Çiçek Eİ, Demiralp B. Kondromiksoid fibroma. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Bloem JL, Kroon HM. Osseous lesions. Radiol Clin North Am 1993; 31: Shaikh MI, Saifuddin A, Pringle J, Natali C, Sherazi Z.Spinal osteoblastoma: CT and MR imaging with pathological correlation.skeletal Radiol 1999;28: Murphey MD, Andrews CL, Flemming DJ, Temple HT, Smith WS, Smirniotopoulos JG. From the archives of the afıp. Primary tumors of the spine: radiologic-pathologic correlation. Radiographics 1996;327: Kroon HM, Schurmans J. Osteoblastoma: clinical and radiologic findings in 98 new cases. Radiology 1990;175: Yurdoğlu C. Ortopedide Tümör Benzeri Lezyonlar. Türkiye klinikleri J Surg Med Sci. 2(52), 25-28, Campanacci M. Soft tissue tumors. Wien, New York: Springer-Verlag; Pitcher DJ, Weber KL. Benign fibrous and histiocytic lesions. İn: Scwartz HS ed.orthopaedic Knowledge Update Musculoskeletal tumors 2. IL USA American Academy of Orthopaedic Surgeons publishing. 2007; Crenshaw AH. Campbell s operative orthopaedic 10th ed. St Louis Baltimore, Boston, Sydney, Toronto: Mosby Year Book; Stull MA, Kransdorf MJ, Devaney KO. Langerhans cell histiocytosis of bone. Radiographics 1992;12: Sessa S, Sommelet D, Lascombes P et al. Threatment of langerhans cell histiositosis in children. J Bone Joint Surg Am. 1994;76: İnan U. Eozinofilik granülom. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Keçeci B. Psödotümörler ve tümör yerine geçen oluşumlar. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Ferlic DC, ed. İnstructional course lecture. American Academy of Orthopaedic Surgeons Vol 52; Miller MD. Review of orthopaedics. 4thed. Philedelphia, Pennsylvania, Saunders; Ullah E, Ahmad M, Ali SA, Redhu N. Primary Hyperparathyroidism having multiple Broen Tumors mimicking malignancy. İndian J Endocrinol Metab Nov;16(6): Resnick DR, Niwayama G, Diagnosis of bone and joint disorders. 2nd ed. London, Toronto, Montreal, Sydney, Tokyo Saunders; Unni K. Dahlin s bone tumors. 5th edition. Philedelphia: lippincott- Raven. 1996; Tatari H, Baran Ö, Havıtçıoğlu H, Boya H, Canda Ş, birincil hipertiroidi-brown tümör, türk ekopatoloji dergisi 1997; 3(3-4): Vail TP, Covington DB. The incidence of osteonecrosis. In: Urbaniak JR, Jones JR, editors. Osteonecrosis: etiology, diagnosis, treatment. Rosemont III: American Academy of Orthopedic Surgeons; p Derman Tıbbi Yayıncılık 53
54 143. Donohue JP, Goldenberg DL, Romain PL.Osteonecrosis (avascular necrosis of bone).in :Up ToDate, Basow, DS(Ed) UpToDate, Waltham,MA, Hochberg MC, Silman AJ, Smolen JS, Weinblatt ME, Weismann MH. Rheumatology Fourth edition. Elsevier Volum 2:;pp Greenspan A. Orthopaedic Radiology A Pratical Approach.3th edition. Philadelphia (USA) Lippincott Williams Wilkins Paakkonen M, Peltola H. Bone and joint infections. Pediatr Clin North Am 2013;60(2): Warner Jr. WC. Osteomyelitis. In: Campbell s Operative Orthopaedics. (Ed) Canale, ST, St. Louis, Mosby; p Parikh J, Hyare H, Saifuddin A. The imaging features of post-traumatic myositis ossificans, with emphasis on MRI. Clin Radiol 2002;57: Hendifar AE, Johnson D, Arkfeld DG. Myositis ossificans: A case Report. Arthritis & Rheumatism (Arthritis Care & Research). 2005; 53: Hanna SL, Magill HL, Brooks MT et al. Cases of the day. Radiographics 1990;10: Prichard DJ, ed. İnstructional course lectures. American Academy of Orthopedic Surgeons Vol 45; Jacobsen S. Traumatic myositis ossificans. Posttraumatic nonneoplastic heterotopic ossification. Ugeskr Laeger. 1995; 157: Kransdorf MJ, Meis JM, Jelinek JS. Myositis ossificans: MR appearance with radiologic-pathologic correlation. AJR. 1991; 157: Hendifar AE, Johnson D, Arkfeld DG. Myositis ossificans: A case Report. Arthritis & Rheumatism (Arthritis Care & Research). 2005; 53: Whelan JS. Osteosarcoma. Eur J Cancer 1997; 33: ; discussion Deitch JC, A. H.,, Choudhury S. Osteogenic sarcoma of the rib: a case presentation and literature review. Spine 2003; 28: E Yıldız Y. osteosarkom. in : Multidisipliner Yaklaşımla Kemik ve Yumuşak Doku Tümörleri, TOTBİD yayınları Ankara, Greenspan A. Orthopedic Imaging. 4th ed. California, Lippincott Williams& Wilkins. 2005; Link MP, Goori AM, Horowitz M, et al. Adjuvant chemotherapy of high grade osteosarcoma of ekstremity. Updated results of the Mutliinstutional Osteosarcoma study. Clin orthop Relat Res 1991;270: Yamaguchi H, Minami A, Kaneda K, Isu K, Yamawaki S. Comparison of magnetic resonance imaging and computed tomography in the local assessment of osteosarcoma. Int Orthop 1992; 16: Wittig JC, Bickels J, Priebat D, et al. Osteosarcoma: a multidisciplinary approach to diagnosis and treatment. Am Fam Physician 2002; 65: Philip T, Blay JY, Brunat-Mentigny M, et al. Osteosarcoma. Br J Cancer 2001; 84 Suppl 2: Raymond AK, Chawla SP, Carrasco CH, et al. Osteosarcoma chemotherapy effect: a prognostic factor. Semin Diagn Pathol 1987; 4: Winkler K, Bielack SS, Delling G, Jurgens H, Kotz R, Salzer-Kuntschik M. Treatment of osteosarcoma: experience of the Cooperative Osteosarcoma Study Group (COSS). Cancer Treat Res 1993; 62: Ayfle Kars. Birincil Kemik Tümörleri. Beyazova M, Kutsal YG Edt, Fiziksel T p ve Rehabilitasyon, Nobel T p Kitabevi, Ankara, 2000; Campanacci M: Classic Osteosarcoma. İn: Campanacci M, ed. Bone and soft tissue tumors Aulo Gaggi Editore, Bologna P Murphey MD, Walker EA, Wilson AJ, Kransdorf MJ, Temple HT, Gannon FH. From the archives of the AFIP: imaging of primary chondrosarcoma: radiologic-pathologic correlation. Radiographics. 2003;23(5): Hudson TM, Manaster BJ, Springfield DS, Spainer SS, Enneking WF, Hawkins IF Jr. Radiology of medullary chondrosarcoma: preoperative threatment planning. Skeletal radiol. 1983;10(2): Streitbuerger A, Ahrens H, Gosheger G, Henrichs M, Balke M, Dieckmann R, Hardes J. The threatment of locally recurrent chondrosarcoma: İs extensive further surgery justfield? J Bone Joint Surg Br. 2012;94(1): Gibbs Jr CP, Weber K, Scarborough MT, Malignant Bone Tumors. İn: Beaty JH, ed. İnstructional Course Lectures. Rosemont, IL: AAOS;2002.p Adkins MC. Chondrosarcoma and its variants. Bone and soft tissue tumors: A multidisciplinary approach. Course syllabus. Mayo P Dabak N, Göçer H, Çıraklı A.Kondrosarkom. in : Multidisipliner Yaklaşımla Kemik ve Yumuşak Doku Tümörleri, TOT- BİD yayınları Ankara, Fiorenza F, Abudu A, Grimer RJ, Carter SR, Tillman RM, Ayoub K, Mangham DC, Davies AM. Risk factors for survival and local control in chondrosarcoma of bone. J bone joint surg Br, 2002;84(1): Soldatos T, McCarty EF, Attar S, Carrino JA, Fayad LM. İmaging features of chondrosarcoma. J Comput Assist Tomogr. 2011;35(4): Weiner SD. Enchondroma and chondrosarcoma of bone: clinical, radiologic and histologic differantiation. İnstr Course Lect. 2004;53: Hanna SA, Whittingham-Jones P, Sewell MD, Pollock RC, Skinner JA, Saifuddin A, Flanagan A, Cannon SR, Briggs TWR. Outcome of intralesional curettage for low-grade chondrosarcoma of long bones. Eur J Surg Oncol. 2009;35(12): Mohler DG, Chiu R, McCall DA, Avedian RS. Curettage and cryosurgery for low-grade cartilage tumors is associated Derman Tıbbi Yayıncılık 54
55 with low recurrence and high function. Clin Orthop Relat Res. 2010;468(10): Marco RAW, Gitelis S, Brebach GT, Healey JH. Cartilage tumors: Evaluation and threatment. J Am Acad Orthop Surg. 2000;8: Yıldız Y. Malign Kemik Tümörleri. Türkiye klinikleri J Surg Med Sci. 2(52), 29-36, McNaney D, Lindberg RD, Ayala AG, Barkley HT Jr, Hussey DH. Fifteen year radiotherapy experience with chondrosarcoma of bone. İnt J Radiat Oncol Biol Phys. 1982;8(2): Gelderblom H, Hogendoorn PC, Dijkstra SD, et al. The clinical approach towards chondrosarcoma. Oncologist. 2008;13: Erol B, Topkar M, Çalışkan E, Sofulu Ö, Özger Z.Ewing sarkomuin : Multidisipliner Yaklaşımla Kemik ve Yumuşak Doku Tümörleri, TOTBİD yayınları Ankara, Erol B, Dormans JP, States L, Pawel B. Tumors. İn Cramer KE, Scherl SA (eds) Orthopaedic surgery Essentialspediatrics. Philedelphia: Lippincott Williams& wilkins; P Wlasak R, Sim FH. Ewing s sarcoma. Orthop Clin North Am 1996;27: Temple HT, Clohisy DR. Musculoskeletal oncology İn:Koval KJ, ed. Orthopaedic Knowledge Update 7: Home Study Syllabus. Rosemont, IL:AAOS; P Picci P, Rougraff BT,BacciG, et al. Prognostic significance of histopatologic response to chemotherapy in nonmetastatic Ewing s sarcoma of the ekstremities. J Clin Oncol 1993;11: Al-farsi K. Multiple Myeloma: An Update. J.Oman Med : Kapukaya A, Işık RKemiğin Hemotopoetik Kaynaklı Tümörleri. in : Multidisipliner Yaklaşımla Kemik ve Yumuşak Doku Tümörleri, TOTBİD yayınları Ankara, Wenger DE. Multiple myeloma. İn: Bone and Soft Tissue Tumors: a multidisciplinary approach Course syllabus. Mayo P Weber DM. Solitary bone and extramedullary plasmocytoma. Am. Soc. Hematoloj.2005; Sim FH. Myeloma. İn: Bone and soft tissue tumors: a multidisciplinary approach course syllabus. Mayo 2000, p Nooper R. Advanced in the Biology and threatment of bone disease in the multiple myeloma. Clin Cancer Res, 17;2011: : Hage WD, Aboulafia AJ, Aboulafia DM. İncidence, location, and diagnostic evaluation of metastatic bone disease. Orthop Clin North Am 2000;31: Briganti A, Suardi N, Gallina A, Abdollah F, Novara G, Ficarra V, Montorsi F. Predicting the risk of bone metastasis in prostate cancer. Cancer treat rev jul Clain A. Secondary malignant Disease of bone. Br J Cancer. 1965;19: Dabak N, Göçer H, Çıraklı A. iskelet sistemi metastazlarına yaklaşım. in : Multidisipliner Yaklaşımla Kemik ve Yumuşak Doku Tümörleri, TOTBİD yayınları Ankara, Brage ME, Simon MA. Metastatic bıne disease: Ewaluation, prognosis, and medical treatment considerations of metastatic bone tumors. Orthopedics 1992;15: Dabak N,Göçer H,Çıraklı A, multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri 1th edition İskelet Sistemi Metastazlarına Yaklaşım; pp Libson E, Bloom RA, Husband JE, Stoker DJ. Metastatic tumors of bones of the hand and foot. Skeletal Radiol 1987;16: Wagner G, Frequency of pain in patients with cancer. Recent Results Cancer Res 1984;89: Weinstein JN. Differantial diagnosis and surgical treatment of pathologic spine fractures. İnstr Course Lect 1992;41: Sim FH. Metastatic Bone Disease of the Pelvis and Femur. İnstr Course Lect 1992;41: Panebianco AC, Kaupp HA. Bilateral Thumb metastasis from breast carcinoma. Arch Surg. 1968;96(2): Hipp JA, Springfield DS, Hayes WC. Predicting pathologic fracture risk in the management of metastatic bone defects. Clin orthop 1995;312: Erler K, Solakoğlu C. İskelet sistemi metastatik tümörlerinde tanı ve tedavi algoritması. Türkiye klinikleri J Surg Med Sci. 2(52), 37-44, Hortobagyi GN, Theriault RL, Porter L, Blayney D, Lipton A, Sinoff C, et al. Efficacy of pamidronate in reducing skeletal complications in patients with breast cancer and lytic bone metastases. Protocol 19 Aredia Breast Cancer Study Group. N Engl J Med 1996;335: Janjan NA. Radiation for bone metastases: conventional techniques and the role of systemic radiopharmacheuticals. Cancer 1997;80(8 Suppl): Swanson KC, Pritchard DJ, Sim FH. Surgical Threatment of metastatic disease of the femur. J Am Acad Orthop Surg 2000;8: Malewer MM, Delaney TF. Threatment of Metastatic cancer to bone. Cancer: principles and practice of oncology. 3rd ed. Lippincott Williams, Wilkins; 1989.P Bates SE. Clinical applications of serum tumor markers. Ann İntern Med 1991;5:115: Rosenthal DI. Radiologic diagnosis of bone metastasis. Cancer 1997;80 (8 suppl): Simon MA, Finn HA. Diagnostic strategy for bone and soft tissue tumors. J Bone Joint Surg 1993;75-A: Rougraff BT, Kneisl JS, Simon MA. Skeletal Metastases of unknown origin: A prospective study of a diagnostic strategy. J Bone Joint Surg 1993;75-A: (kampbell kaynak syf 778) 215. Bone and Soft Tissue Tumors. Clinical Features, İmaging, Pathology and threatment. 2nd edition, springer verlag, Derman Tıbbi Yayıncılık 55
56 Wien, Rydholm A, Berg NO. Size, site and clinical incidence of lipoma:factors in differantial diagnosis of lipoma and sarcoma. Acta orthop scand 1983;54: Gaskin CM, Helms CA. Lipomas, lipoma variants, and well-differentiated liposarcomas (atipical lipomas): results of MRI evaluations of 126 consecutive fatty masses. AJR Am J Roentgenol 2004;182: Wurlitzer F, Bedrossian C, Ayala A, Mc Bride C. Problems of diagnosing and treating infiltrating lipomas. Am Surg 1973;39: Kransdorf MJ. Benign soft tissue tumors in a large referral population: distrubition of diagnoses by, age sex and location. Am J Roentgenol 1995;164: Campanacci M. Bone and Soft Tissue Tumors. Springer-verlag, Wien-New york, aulo gaggi B-editore, Bologna, Weiss SQ, GoldlumJR. Enzinger weiss s:soft tissue tumors. 5th. Ed. Mosby, Frassica FJ, Khanna JA, McCarthy EF. The Role of MRI imaging in soft tissue tumor evaluation: perspective of the orthopedic oncologist and musculoskeletal pathologist Magn Reson İmaging Clin N Am 2000 Nov; 8(4): hayashi N, Matsumoto T, Okubo T, et al. Hemangiomas in the face and ekstremities: MR-guided sclerotherapyoptimization with monitoring of signal intensity changes in vivo. Radiology 2003;226: Yurdoğlu C. Benign yumuşak doku tümörleri.in: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Geschickter CF. Tumors of the peripheral nerves. Am J Cancer 1935;25: Nayler SJ, Leiman G,Omar T, Cooper K. Malignant Transformation in a schwannoma. Histopathology 1996;29: Canda Ş. Periferik sinir kılıfı tümörleri. Türk Nöroşirurji Der 2004;10: Campanacci M. Soft tissue tumors. Wien, New York:Springer-Verlag;1986; Lee TH, Wapner KL, Heicht PJ. Plantar fibromatosis. J Bone Joint Surg (Am) 1993;75: Tsouli SG, Kiortsis DN, Argyropoulou MI, Mikhailidis DP, Elisaf MS. Pathogenesis, detection and threatment of achilles tendon xantomas. Eur J Clin İnvest 2005;35: Oueslati S, Douira-khomsi W, Bouaziz MC, Zaouia K, elastofibroma dorsi: a report of 6 cases.acta orthop belg 2006;72: Hayes AJ, Alexander N, Clark MA, Thomas JM. Elastofibroma: a rare sorf tissue tumor with a pathognomic anatomical location and clinical symtom Eur J Surg Oncol 2004;30: Boussaadani Soubai R, Tahiri L; Ibrahimi A, Chbani L, Harzy T,Bilateral pigmented villonodular synovitis of the knee. Joint, bone, spine : revue du rhumatisme 2011;78(2): Sharma H, Jane MJ, Reid R. Pigmented villonodular synovitis of the foot and ankle: Forty years of experience from the Scottish bone tumor registry.j Foot Ankle Surg. 2006; 45(5): Campanacci M. Bone and sorf tissue tumors 2nd edition. 1999: Arıkan M. Benign agresif Yumuşak doku tümörleri. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Al-Nakshabandi NA, Ryan AG, Choudur H, Torreggiani W, Nicoloau S, Munk PL et al. Pigmented villonodular synovitis. Clinical Radiology 2004; 59: Wu CC, Pritsch T, Bickels J, Wienberg T, Malawer MM, Two incision synovectomy and radiation treatment for diffüse pigmented villonoduler synovitis of the knee with extra-articular component. Knee 2007;14: Himanshu Sharmaa, M.J.Janeb, R. Reidc. Pigmented villonoduler synovitis: Diagnostic pitfalls and management strategy. Current orthopaedics (2005) 19, Bancoft LW, Peterson JJ, Nomikos GC, Soft tissue tumors of the lover extremities. Radiol Clin North Am 2002 Sep;40/5: Fiore M, Rimareix F, Mariani L et al. Desmoid-type fibromatosis: a front-line conservative approach to select patients for surgical treatment.ann Surg Oncol (9): Rock M.G., Pritchard D.J., Reiman H.M., Soule E.H., Brewster R.C. Extra-abdominal desmoid tumors J Bone Joint Surg Am 1984 ; 66 : McCollough WM, Parsons JT, van der Griend R, Enneking WF, Heare T. Radiation therapy for aggressive fibromatosis. The Experience at the University of Florida. J Bone Joint Surg Am (5): Peabody TD, Monson D, Montag A, Schell MJ, Finn H, Simon MA. A comparison of the prognoses for deep and subcutaneous sarcomas of extremities. J Bone Joint Surg Am. 1994;76(8): Sökücü Sami, Kabukcuoğlu Y. Malign fibröz histiositoma. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Gültekin N, Başbozkurt M. Kalça eklemi ve çevresi yumuşak doku tümörleri, Kalça cerrahisi ve sorunları kitabı. 1994;1127: Pobırcı DD, Bogdan FL, Pobırcı O, Petcu CA, Rosca E. Study of malignant fibrous histiocytoma: clinical, statistic and histopatological interrelation.rom J Morphol Embryol. 2011;52(1 Suppl): Başbozkurt M Yurttaş Y Bilgiç S. Yumuşak doku sarkomları. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Robert K, Heck Jr. Yumuşak doku tümörleri. In: Canale ST, Beaty JH, editors. Campbell s operative orthopaedics. Vol 1. 11th ed. Philedelphia: Mosby; p Er T, Kemik ve yumuşak doku tümörlerinin cerrahi tedavi prensipleri. Türkiye klinikleri J Surg Med Sci. 2(52), 58-62, 2006 Derman Tıbbi Yayıncılık 56
57 251. Wilkins RM. Treatment of benign Bone Tumors. Orthopaedic Knowledge Update Muscoloskeletal Tumors. İn: menendez LR, ed. American academy of orthopaedic surgeons 2002; Enneking WF, Spainer SS, Goodman MA. A system for the surgical staging of musculoskeletal sarcoma. Clin Orthop 2003;415: Simon MA. Straing system. İn: Simon MA, Springfield D, eds. Surgery for bone and soft tissue tumors. Philedelph,a:Lippincott-Raven;1998. P [241] American Academy of Orthopaedic Surgeons. Orthopaedic Knowledge Update:Musculoskeletal Tumors Bekmez S, Ayvaz M. Kas iskelet sistemi tümörlerinde kemik greftleri ve benzerlerinin kullanımı. in : Multidisipliner Yaklaşımla Kemik ve Yumuşak Doku Tümörleri, TOTBİD yayınları Ankara, Dabak N, Kemik tümörlerinde cerrahi tedavi yaklaşım prensipleri. Türkiye klinikleri J Surg Med Sci. 2(52), 63-68, Özbarlas S. Kemik ve yumuşak doku tümörlerinde cerrahi sınırlar, rezeksiyon tipleri ve lokal adjuvanlar. in : Multidisipliner Yaklaşımla Kemik ve Yumuşak Doku Tümörleri, TOTBİD yayınları Ankara, Özger H. Habis Kemik Tümörlerinin cerrahi tedavi prensipleri. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Togral G, Arıkan M, Aktas E, Ozturk R, Guven O, Eksioglu F, Surgical management of bone metastases from urological malignancies: analyses of 70 cases 259. Eralp L. biyolojik rekonstrüksiyonlar. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Bickels J1, Meller I, Henshaw RM, Malawer MM. Reconstruction of hip stability after proximal and total femur resections.clin Orthop Relat Res. 2000;(375): Wirganowicz PZ, Eckardt JJ, Dorey FJ, et al. Etiology and results of tumor endoprosthesis revision surgery in 64 patients. Clin Orthop Relat Res. 1999;(358): Ofluoğlu Ö, Uysal M. Endoprostetik rekonstrüksiyonlar. İn: multidisipliner yaklaşımla kemik ve yumuşak doku tümörleri1th edition Healey jh. Bone tumors; sabiston Textbook of surgery, Saunders 2004; Derman Tıbbi Yayıncılık 57
SIK KARŞILAŞILAN KAS İSKELET LEZYONLARINDA AYIRICI TANI
 SIK KARŞILAŞILAN KAS İSKELET LEZYONLARINDA AYIRICI TANI Dr. İbrahim ADALETLİ İ.Ü. Cerrahpaşa Tıp Fakültesi Radyoloji AD. Pediatrik Radyoloji Bilim Dalı Olgu 1 Tanınız nedir? 1- Enkondrom 2- Non ossifaying
SIK KARŞILAŞILAN KAS İSKELET LEZYONLARINDA AYIRICI TANI Dr. İbrahim ADALETLİ İ.Ü. Cerrahpaşa Tıp Fakültesi Radyoloji AD. Pediatrik Radyoloji Bilim Dalı Olgu 1 Tanınız nedir? 1- Enkondrom 2- Non ossifaying
Böbrek kistleri olan hastaya yaklaşım
 Böbrek kistleri olan hastaya yaklaşım Dr. Ayşegül Örs Zümrütdal Başkent Üniversitesi-Nefroloji Bilim Dalı 20/05/2011-ANTALYA Böbrek kistleri Genetik ya da genetik olmayan nedenlere bağlı olarak, Değişik
Böbrek kistleri olan hastaya yaklaşım Dr. Ayşegül Örs Zümrütdal Başkent Üniversitesi-Nefroloji Bilim Dalı 20/05/2011-ANTALYA Böbrek kistleri Genetik ya da genetik olmayan nedenlere bağlı olarak, Değişik
ELİN YUMUŞAK DOKU TÜMÖRLERİ
 ELİN YUMUŞAK DOKU TÜMÖRLERİ Çoğunlukla selim karakterde olan bu tümörlerin sadece % 1-2 si habistir. Sinovial kistler, tendon kılıfının dev hücreli tümörü, lipom, enkondrom sık görülen selim oluşumlardır.
ELİN YUMUŞAK DOKU TÜMÖRLERİ Çoğunlukla selim karakterde olan bu tümörlerin sadece % 1-2 si habistir. Sinovial kistler, tendon kılıfının dev hücreli tümörü, lipom, enkondrom sık görülen selim oluşumlardır.
Pediatrik kemik tümörlerinde radyolojik tanı
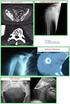 Pediatrik kemik tümörlerinde radyolojik tanı Dr. Zeynep Yazıcı Uludağ Üniversitesi, Bursa Kemik tümörleri Tüm kemik tümörlerinin %42 si: İlk 20 yaşta Çoğu: Belirli bir yaşta görülme eğiliminde D Resnick,
Pediatrik kemik tümörlerinde radyolojik tanı Dr. Zeynep Yazıcı Uludağ Üniversitesi, Bursa Kemik tümörleri Tüm kemik tümörlerinin %42 si: İlk 20 yaşta Çoğu: Belirli bir yaşta görülme eğiliminde D Resnick,
SERT DOKUNUN SULU (KĠSTĠK) LEZYONU. Dr Arzu AVCI ATATÜRK EĞİTİM VE ARAŞTIRMA HASTANESİ TIBBİ PATOLOJİ KLİNİĞİ 17 Kasım 2011
 SERT DOKUNUN SULU (KĠSTĠK) LEZYONU Dr Arzu AVCI ATATÜRK EĞİTİM VE ARAŞTIRMA HASTANESİ TIBBİ PATOLOJİ KLİNİĞİ 17 Kasım 2011 OLGU 9 Y, K Sağ humerus proksimali 2 yıl önce kırık Doğal iyileşmeye bırakılmış
SERT DOKUNUN SULU (KĠSTĠK) LEZYONU Dr Arzu AVCI ATATÜRK EĞİTİM VE ARAŞTIRMA HASTANESİ TIBBİ PATOLOJİ KLİNİĞİ 17 Kasım 2011 OLGU 9 Y, K Sağ humerus proksimali 2 yıl önce kırık Doğal iyileşmeye bırakılmış
BİRİNCİL KEMİK KANSERİ
 BİRİNCİL KEMİK KANSERİ KONDROSARKOM (KS) PROF. DR. LEVENT ERALP Ortopedi ve Travmatoloji Uzmanı İÇİNDEKİLER Kondrosarkom Nedir? KS dan kimler etkilenir? Bulgular nelerdir? KS tipleri nelerdir? Risk faktörleri
BİRİNCİL KEMİK KANSERİ KONDROSARKOM (KS) PROF. DR. LEVENT ERALP Ortopedi ve Travmatoloji Uzmanı İÇİNDEKİLER Kondrosarkom Nedir? KS dan kimler etkilenir? Bulgular nelerdir? KS tipleri nelerdir? Risk faktörleri
XVII. ULUSAL KANSER KONGRESİ
 XVII. ULUSAL KANSER KONGRESİ İnteraktif Olgu Sunumu KEMİK TÜMÖRLERİ . 17 yaşında bayan hasta. 2.5 yıldır sol bacakda yürürken ağrı Enfeksiyon ve dolaşım bozukluğu tedavisi uygulanmış. Son 6 aydır ağrı
XVII. ULUSAL KANSER KONGRESİ İnteraktif Olgu Sunumu KEMİK TÜMÖRLERİ . 17 yaşında bayan hasta. 2.5 yıldır sol bacakda yürürken ağrı Enfeksiyon ve dolaşım bozukluğu tedavisi uygulanmış. Son 6 aydır ağrı
Multipl Myeloma da PET/BT. Dr. N. Özlem Küçük Ankara Üniv. Tıp Fak. Nükleer Tıp ABD
 Multipl Myeloma da PET/BT Dr. N. Özlem Küçük Ankara Üniv. Tıp Fak. Nükleer Tıp ABD İskelet sisteminin en sık görülen primer neoplazmı Radyolojik olarak iskelette çok sayıda destrüktif lezyon ve yaygın
Multipl Myeloma da PET/BT Dr. N. Özlem Küçük Ankara Üniv. Tıp Fak. Nükleer Tıp ABD İskelet sisteminin en sık görülen primer neoplazmı Radyolojik olarak iskelette çok sayıda destrüktif lezyon ve yaygın
Dr. Recep Savaş Ege Üniversitesi Tıp Fakültesi Radyoloji AD, İzmir
 Dr. Recep Savaş Ege Üniversitesi Tıp Fakültesi Radyoloji AD, İzmir SİSTEMATİK DEĞERLENDİRME Yorumlama dıştan içe veya içten dışa doğru yapılmalı TORAKS DUVARI Kostalar Sternum Klavikula Torasik vertebralar
Dr. Recep Savaş Ege Üniversitesi Tıp Fakültesi Radyoloji AD, İzmir SİSTEMATİK DEĞERLENDİRME Yorumlama dıştan içe veya içten dışa doğru yapılmalı TORAKS DUVARI Kostalar Sternum Klavikula Torasik vertebralar
HABİS KEMİK TÜMÖRLERİNDE ORTOPEDİK CERRAHİ YAKLAŞIM. Prof.Dr.Murat HIZ İ.Ü.Cerrahpaşa Tıp Fakültesi Ortopedi ve Travmatoloji A.B.D.
 HABİS KEMİK TÜMÖRLERİNDE ORTOPEDİK CERRAHİ YAKLAŞIM Prof.Dr.Murat HIZ İ.Ü.Cerrahpaşa Tıp Fakültesi Ortopedi ve Travmatoloji A.B.D. Habis Kemik Tümörleri Nadir görülen tümörler olmasına rağmen ( tüm kanserlerin
HABİS KEMİK TÜMÖRLERİNDE ORTOPEDİK CERRAHİ YAKLAŞIM Prof.Dr.Murat HIZ İ.Ü.Cerrahpaşa Tıp Fakültesi Ortopedi ve Travmatoloji A.B.D. Habis Kemik Tümörleri Nadir görülen tümörler olmasına rağmen ( tüm kanserlerin
Çocukluk çağı Kemik Tümörlerinde Radyoloji
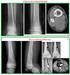 Çocukluk çağı Kemik Tümörlerinde Radyoloji Dr.Hakan Gençhellaç. Trakya Üniversitesi Tıp Fakültesi Radyoloji Ana Bilim Dalı, Çocuk Radyolojisi Bilim Dalı Türk Radyoloji Derneği 36. ULUSAL RADYOLOJİ KONGRESİ
Çocukluk çağı Kemik Tümörlerinde Radyoloji Dr.Hakan Gençhellaç. Trakya Üniversitesi Tıp Fakültesi Radyoloji Ana Bilim Dalı, Çocuk Radyolojisi Bilim Dalı Türk Radyoloji Derneği 36. ULUSAL RADYOLOJİ KONGRESİ
Göğüs Cerrahisi Sedat Gürkok. Göğüs Cerrahisi. Journal of Clinical and Analytical Medicine
 Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Soliter Pulmoner Nodül Tanım: Genel bir tanımı olmasa da 3 cm den küçük, akciğer parankimi ile çevrili, beraberinde herhangi patolojinin eşlik
Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Soliter Pulmoner Nodül Tanım: Genel bir tanımı olmasa da 3 cm den küçük, akciğer parankimi ile çevrili, beraberinde herhangi patolojinin eşlik
Göğüs Cerrahisi Alkın Yazıcıoğlu. Journal of Clinical and Analytical Medicine Göğüs Cerrahisi
 Mediastenin Nadir Görülen Tümörleri Tüm mediastinal kitlelerin %10 dan azını meydana getiren bu lezyonlar mezenkimal veya epitelyal kökenli tümörlerden oluşmaktadır. Journal of linical and nalytical Medicine
Mediastenin Nadir Görülen Tümörleri Tüm mediastinal kitlelerin %10 dan azını meydana getiren bu lezyonlar mezenkimal veya epitelyal kökenli tümörlerden oluşmaktadır. Journal of linical and nalytical Medicine
Kötü Huylu Yumuşak Doku Tümörleri. Tanım, sınıflama, hastaya ilk yaklaşım. Dr. Serkan BİLGİÇ
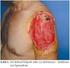 Kötü Huylu Yumuşak Doku Tümörleri Tanım, sınıflama, hastaya ilk yaklaşım Dr. Serkan BİLGİÇ İskelet dışı bağ dokusundan kaynaklanan mezodermal kökenli nadir malignitelerdir. Tanım Görülme Sıklığı Tüm kanser
Kötü Huylu Yumuşak Doku Tümörleri Tanım, sınıflama, hastaya ilk yaklaşım Dr. Serkan BİLGİÇ İskelet dışı bağ dokusundan kaynaklanan mezodermal kökenli nadir malignitelerdir. Tanım Görülme Sıklığı Tüm kanser
KANSERDE RADYOLOJİK GÖRÜNTÜLEME DOÇ. DR.İSMAİL MİHMANLI
 KANSERDE RADYOLOJİK GÖRÜNTÜLEME DOÇ. DR.İSMAİL MİHMANLI AMAÇ Kanser ön ya da kesin tanılı hastalarda radyolojik algoritmayı belirlemek ÖĞRENİM HEDEFLERİ Kanser riski olan hastalara doğru radyolojik tetkik
KANSERDE RADYOLOJİK GÖRÜNTÜLEME DOÇ. DR.İSMAİL MİHMANLI AMAÇ Kanser ön ya da kesin tanılı hastalarda radyolojik algoritmayı belirlemek ÖĞRENİM HEDEFLERİ Kanser riski olan hastalara doğru radyolojik tetkik
Prof Dr Sergülen Dervişoğlu. Kemik tümörleri Kemiğin tümör benzeri lezyonları
 Prof Dr Sergülen Dervişoğlu Kemik tümörleri Kemiğin tümör benzeri lezyonları Kemik tümörleri Ekip çalışması Ortopedist Radyolog Patolog Onkolog ( Medikal/Radyasyon) Klinik anamnez Tanıda çok önemli Yaş
Prof Dr Sergülen Dervişoğlu Kemik tümörleri Kemiğin tümör benzeri lezyonları Kemik tümörleri Ekip çalışması Ortopedist Radyolog Patolog Onkolog ( Medikal/Radyasyon) Klinik anamnez Tanıda çok önemli Yaş
Aksillanın Görüntülenmesi ve Biyopsi Teknikleri. Prof. Dr. Meltem Gülsün Akpınar Hacettepe Üniversitesi Radyoloji Anabilim Dalı
 Aksillanın Görüntülenmesi ve Biyopsi Teknikleri Prof. Dr. Meltem Gülsün Akpınar Hacettepe Üniversitesi Radyoloji Anabilim Dalı Meme kanserli hastalarda ana prognostik faktörler: Primer tümörün büyüklüğü
Aksillanın Görüntülenmesi ve Biyopsi Teknikleri Prof. Dr. Meltem Gülsün Akpınar Hacettepe Üniversitesi Radyoloji Anabilim Dalı Meme kanserli hastalarda ana prognostik faktörler: Primer tümörün büyüklüğü
Adrenal lezyonların görüntüleme bulguları. Dr. Ercan KOCAKOÇ Bezmialem Vakıf Üniversitesi İstanbul
 Adrenal lezyonların görüntüleme bulguları Dr. Ercan KOCAKOÇ Bezmialem Vakıf Üniversitesi İstanbul Öğrenme hedefleri Adrenal bez kitlelerinin BT ile değerlendirilmesinde temel prensip ve bulguları öğrenmek
Adrenal lezyonların görüntüleme bulguları Dr. Ercan KOCAKOÇ Bezmialem Vakıf Üniversitesi İstanbul Öğrenme hedefleri Adrenal bez kitlelerinin BT ile değerlendirilmesinde temel prensip ve bulguları öğrenmek
LOKOMOTOR SİSTEM SEMİYOLOJİSİ
 LOKOMOTOR SİSTEM SEMİYOLOJİSİ Prof.Dr.Ayşe Kılıç [email protected] AMAÇ Lokomotor sistemin temel yapılarını ve çocuklarda görülen yakınmalarını, öykü, fizik muayene ve basit tanı yöntemlerini öğrenmek
LOKOMOTOR SİSTEM SEMİYOLOJİSİ Prof.Dr.Ayşe Kılıç [email protected] AMAÇ Lokomotor sistemin temel yapılarını ve çocuklarda görülen yakınmalarını, öykü, fizik muayene ve basit tanı yöntemlerini öğrenmek
Akciğer Kanserinde Evreleme SONUÇ ALGORİTMİ
 Akciğer Kanserinde Evreleme SONUÇ ALGORİTMİ Doç. Dr. Tuncay Göksel Ege Ü.T.F. Göğüs Hast. A.D. SONUÇ Konuşması Yöntemi Toraks Derneği Akciğer ve Plevra Maligniteleri Rehberi 2006 + Kurs Konuşmaları Prognozu
Akciğer Kanserinde Evreleme SONUÇ ALGORİTMİ Doç. Dr. Tuncay Göksel Ege Ü.T.F. Göğüs Hast. A.D. SONUÇ Konuşması Yöntemi Toraks Derneği Akciğer ve Plevra Maligniteleri Rehberi 2006 + Kurs Konuşmaları Prognozu
Tanı: Metastatik hastalık için patognomonik bir radyolojik. Tek veya muitipl nodüller iyi sınırlı veya difüz. Göğüs Cerrahisi Hasan Çaylak
 Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Hasan Çaylak Göğüs Cerrahisi Metastatik Akciğer Tümörleri Giriş İzole akciğer metastazlarına tedavi edilemez gözüyle bakılmamalıdır Tümör tipine
Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Hasan Çaylak Göğüs Cerrahisi Metastatik Akciğer Tümörleri Giriş İzole akciğer metastazlarına tedavi edilemez gözüyle bakılmamalıdır Tümör tipine
Sternum korpusunda (en çok)
 GÖĞÜS DUVARI TÜMÖRLERİ PROF. DR. REFİK ÜLKÜ D.Ü Tıp Fak Göğüs Cerrahisi Tüm primer tümörler arasında %1-1.5 Malign primer göğüs duvarı tümörleri, tüm kanser hastaları arasında %0.04 Göğüs duvarı malign
GÖĞÜS DUVARI TÜMÖRLERİ PROF. DR. REFİK ÜLKÜ D.Ü Tıp Fak Göğüs Cerrahisi Tüm primer tümörler arasında %1-1.5 Malign primer göğüs duvarı tümörleri, tüm kanser hastaları arasında %0.04 Göğüs duvarı malign
Radyolüsent Görüntü Veren Odontojenik Tümörler Dr.Zuhal Tuğsel
 Radyolüsent GörüntG ntü Veren Odontojenik TümörlerT Dr.Zuhal Tuğsel Ameloblastoma Odontojenik epitelden kökenli yavaş büyüyen, iyi huylu bir tümördür. Herhangi bir yaşta görülür, literatürde sözü edilen
Radyolüsent GörüntG ntü Veren Odontojenik TümörlerT Dr.Zuhal Tuğsel Ameloblastoma Odontojenik epitelden kökenli yavaş büyüyen, iyi huylu bir tümördür. Herhangi bir yaşta görülür, literatürde sözü edilen
Dr Ercan KARAARSLAN Acıbadem Üniversitesi Maslak Hastanesi
 Dr Ercan KARAARSLAN Acıbadem Üniversitesi Maslak Hastanesi 1 Öğrenme hedefleri Metastazların genel özellikleri Görüntüleme Teknikleri Tedavi sonrası metastaz takibi Ayırıcı tanı 2 Metastatik Hastalık Total
Dr Ercan KARAARSLAN Acıbadem Üniversitesi Maslak Hastanesi 1 Öğrenme hedefleri Metastazların genel özellikleri Görüntüleme Teknikleri Tedavi sonrası metastaz takibi Ayırıcı tanı 2 Metastatik Hastalık Total
Lokal İleri Evre Küçük Hücreli Dışı Akciğer Kanseri Tedavisi
 Lokal İleri Evre Küçük Hücreli Dışı Akciğer Kanseri Tedavisi Lokal ileri evre akciğer kanserli olgularda cerrahi tedavi, akciğer rezeksiyonu ile birlikte invaze olduğu organ ve dokuların rezeksiyonunu
Lokal İleri Evre Küçük Hücreli Dışı Akciğer Kanseri Tedavisi Lokal ileri evre akciğer kanserli olgularda cerrahi tedavi, akciğer rezeksiyonu ile birlikte invaze olduğu organ ve dokuların rezeksiyonunu
Vücutta dolaşan akkan sistemidir. Bağışıklığımızı sağlayan hücreler bu sistemle vücuda dağılır.
 HODGKIN LENFOMA HODGKIN LENFOMA NEDİR? Hodgkin lenfoma, lenf sisteminin kötü huylu bir hastalığıdır. Lenf sisteminde genç lenf hücreleri (Hodgkin ve Reed- Sternberg hücreleri) çoğalır ve vücuttaki lenf
HODGKIN LENFOMA HODGKIN LENFOMA NEDİR? Hodgkin lenfoma, lenf sisteminin kötü huylu bir hastalığıdır. Lenf sisteminde genç lenf hücreleri (Hodgkin ve Reed- Sternberg hücreleri) çoğalır ve vücuttaki lenf
GELİŞİMSEL KALÇA DİSPLAZİSİ PROGNOZU VE GÖRÜNTÜLEME. Dr. Öznur Leman Boyunağa Gazi Üniversitesi Tıp Fakültesi Pediatrik Radyoloji Bilim Dalı
 GELİŞİMSEL KALÇA DİSPLAZİSİ PROGNOZU VE GÖRÜNTÜLEME Dr. Öznur Leman Boyunağa Gazi Üniversitesi Tıp Fakültesi Pediatrik Radyoloji Bilim Dalı Doğal seyir & Prognoz Tedavi edilmezse uzun dönemde ekstremite
GELİŞİMSEL KALÇA DİSPLAZİSİ PROGNOZU VE GÖRÜNTÜLEME Dr. Öznur Leman Boyunağa Gazi Üniversitesi Tıp Fakültesi Pediatrik Radyoloji Bilim Dalı Doğal seyir & Prognoz Tedavi edilmezse uzun dönemde ekstremite
TİROİD NODÜLLERİNE YAKLAŞIM
 NE YAKLAŞIM Prof. Dr. Sibel Güldiken TÜTF, İç Hastalıkları AD, Endokrinoloji BD PREVALANSI Palpasyon ile %3-8 Otopsi serilerinde %50 US ile incelemelerde %30-70 Yaş ilerledikçe sıklık artmakta Kadınlarda
NE YAKLAŞIM Prof. Dr. Sibel Güldiken TÜTF, İç Hastalıkları AD, Endokrinoloji BD PREVALANSI Palpasyon ile %3-8 Otopsi serilerinde %50 US ile incelemelerde %30-70 Yaş ilerledikçe sıklık artmakta Kadınlarda
Omurga-Omurilik Cerrahisi
 Omurga-Omurilik Cerrahisi BR.HLİ.017 Omurga cerrahisi, omurilik ve sinir kökleri ile bu hassas sinir dokusunu saran/koruyan omurga üzerinde yapılan ameliyatları ve çeşitli girişimleri içerir. Omurga ve
Omurga-Omurilik Cerrahisi BR.HLİ.017 Omurga cerrahisi, omurilik ve sinir kökleri ile bu hassas sinir dokusunu saran/koruyan omurga üzerinde yapılan ameliyatları ve çeşitli girişimleri içerir. Omurga ve
HİPOFARİNKS KANSERİ DR. FATİH ÖKTEM
 HİPOFARİNKS KANSERİ DR. FATİH ÖKTEM Nadirdir!!! Üst aerodijestif sistem malinitelerinin % 5-10 u, tüm malinitelerin ise %0.5 i hipofarinks kanserleridir. Kötü seyirlidir!!! İleri evrede başvurmaları ve
HİPOFARİNKS KANSERİ DR. FATİH ÖKTEM Nadirdir!!! Üst aerodijestif sistem malinitelerinin % 5-10 u, tüm malinitelerin ise %0.5 i hipofarinks kanserleridir. Kötü seyirlidir!!! İleri evrede başvurmaları ve
Osteosarkom Tedavisinde Neoadjuvan Tedavi. Dr. Bülent Yalçın 5. Türk Tıbbi Onkoloji Kongresi, Mart 2014 Susesi Otel, Antalya
 Osteosarkom Tedavisinde Neoadjuvan Tedavi Dr. Bülent Yalçın 5. Türk Tıbbi Onkoloji Kongresi, 19-23 Mart 2014 Susesi Otel, Antalya Osteosarkoma-1 Nadir tümörler (2-3/100.000), Çalışma yapmak zor (çok merkezli,
Osteosarkom Tedavisinde Neoadjuvan Tedavi Dr. Bülent Yalçın 5. Türk Tıbbi Onkoloji Kongresi, 19-23 Mart 2014 Susesi Otel, Antalya Osteosarkoma-1 Nadir tümörler (2-3/100.000), Çalışma yapmak zor (çok merkezli,
MEME RADYOLOJİSİ DEĞERLENDİRME Kabul Şekli 1 (Bildiri ID: 39)/Meme Kanserinin Mide Metastazı Poster Bildiri KABUL POSTER BİLDİRİ
 MEME RADYOLOJİSİ DEĞERLENDİRME Kabul Şekli 1 ( ID: 39)/Meme Kanserinin Mide Metastazı Poster 2 ( ID: 63)/lenfomalı iki olguda meme tutulumu Poster 4 ( ID: 87)/Olgu Sunumu: Meme Amfizemi Poster 6 ( ID:
MEME RADYOLOJİSİ DEĞERLENDİRME Kabul Şekli 1 ( ID: 39)/Meme Kanserinin Mide Metastazı Poster 2 ( ID: 63)/lenfomalı iki olguda meme tutulumu Poster 4 ( ID: 87)/Olgu Sunumu: Meme Amfizemi Poster 6 ( ID:
RADYOLOJİ RADYODİAGNOSTİK ANABİLİM DALI-DÜTF- DİYARBAKIR
 NÖRORADYOLOJİ NÖRORADYOLOJİDE GÖRÜNTÜLEME YÖNTEMLERİ ve GİRİŞİMSEL RADYOLOJİ RADYODİAGNOSTİK ANABİLİM DALI-DÜTF- DİYARBAKIR Dr. Faysal EKİCİ İNCELEME YÖNTEMLERİ DİREKT GRAFİLER BİLGİSAYARLI TOMOGRAFİ MANYETİK
NÖRORADYOLOJİ NÖRORADYOLOJİDE GÖRÜNTÜLEME YÖNTEMLERİ ve GİRİŞİMSEL RADYOLOJİ RADYODİAGNOSTİK ANABİLİM DALI-DÜTF- DİYARBAKIR Dr. Faysal EKİCİ İNCELEME YÖNTEMLERİ DİREKT GRAFİLER BİLGİSAYARLI TOMOGRAFİ MANYETİK
ERKEN EVRE OVER KANSERİ VE BORDERLİNE OVER TÜMÖRLERİ. Dr. Derin KÖSEBAY
 ERKEN EVRE OVER KANSERİ VE BORDERLİNE OVER TÜMÖRLERİ Dr. Derin KÖSEBAY OVER KANSERİ Over kanseri tanısı koyulduktan sonra ortalama 5 yıllık yaşam oranı %35 civarındadır. Evre I olgularında 5 yıllık yaşam
ERKEN EVRE OVER KANSERİ VE BORDERLİNE OVER TÜMÖRLERİ Dr. Derin KÖSEBAY OVER KANSERİ Over kanseri tanısı koyulduktan sonra ortalama 5 yıllık yaşam oranı %35 civarındadır. Evre I olgularında 5 yıllık yaşam
29 yaşında erkek aktif şikayeti yok. sağ sürrenal lojda yaklaşık 3 cm lik solid kitlesel lezyon saptanması. üzerine hasta polikliniğimize başvurdu
 29 yaşında erkek aktif şikayeti yok Dış merkezde yapılan üriner sistem ultrasonografisinde insidental olarak sağ sürrenal lojda yaklaşık 3 cm lik solid kitlesel lezyon saptanması üzerine hasta polikliniğimize
29 yaşında erkek aktif şikayeti yok Dış merkezde yapılan üriner sistem ultrasonografisinde insidental olarak sağ sürrenal lojda yaklaşık 3 cm lik solid kitlesel lezyon saptanması üzerine hasta polikliniğimize
Karaciğer Metastazlarının Cerrahi Tedavisi. Dr. Orhan Bilge İ.Ü. İst. Tıp Fakültesi Genel Cerrahi ABD
 Karaciğer Metastazlarının Cerrahi Tedavisi Dr. Orhan Bilge İ.Ü. İst. Tıp Fakültesi Genel Cerrahi ABD Kolon tümörlü olguların %40-50 sinde karaciğer metastazı gelişir ; % 15-25 senkron (primer tm ile /
Karaciğer Metastazlarının Cerrahi Tedavisi Dr. Orhan Bilge İ.Ü. İst. Tıp Fakültesi Genel Cerrahi ABD Kolon tümörlü olguların %40-50 sinde karaciğer metastazı gelişir ; % 15-25 senkron (primer tm ile /
Gazi Üniversitesi Tıp Fakültesi, İç Hastalıkları ABD, Medikal Onkoloji BD Güldal Esendağlı
 Sağlık Bakanlığından Muaf Hekimin Ünvanı - Adı Soyadı Aydın Aytekin Bildiriyi Sunacak Kişi Ünvanı - Adı Soyadı Rafiye Çiftçiler Bildiriyi Sunacak Kişi Kurumu Gazi Üniversitesi Tıp Fakültesi, İç Hastalıkları
Sağlık Bakanlığından Muaf Hekimin Ünvanı - Adı Soyadı Aydın Aytekin Bildiriyi Sunacak Kişi Ünvanı - Adı Soyadı Rafiye Çiftçiler Bildiriyi Sunacak Kişi Kurumu Gazi Üniversitesi Tıp Fakültesi, İç Hastalıkları
Dr. Mehmet TÜRKELİ A.Ü.T.F İç Hastalıkları A.D Medikal Onkoloji B.D 5. Türk Tıbbi Onkoloji Kongresi Mart 2014-Antalya
 Dr. Mehmet TÜRKELİ A.Ü.T.F İç Hastalıkları A.D Medikal Onkoloji B.D 5. Türk Tıbbi Onkoloji Kongresi 19 23 Mart 2014-Antalya VAKA-1 S.B. 43 Yaş, Bayan, Erzurum Şikayeti: Çarpıntı, terleme, Hikayesi: Haziran
Dr. Mehmet TÜRKELİ A.Ü.T.F İç Hastalıkları A.D Medikal Onkoloji B.D 5. Türk Tıbbi Onkoloji Kongresi 19 23 Mart 2014-Antalya VAKA-1 S.B. 43 Yaş, Bayan, Erzurum Şikayeti: Çarpıntı, terleme, Hikayesi: Haziran
Basit Guatr. Yrd.Doç.Dr. Okan BAKINER
 Basit Guatr Yrd.Doç.Dr. Okan BAKINER Amaç Basit (nontoksik) diffüz ve nodüler guatrı öğrenmek, tanı ve takip prensiplerini irdelemek. Öğrenim hedefleri 1.Tanım 2.Epidemiyoloji 3.Etiyoloji ve patogenez
Basit Guatr Yrd.Doç.Dr. Okan BAKINER Amaç Basit (nontoksik) diffüz ve nodüler guatrı öğrenmek, tanı ve takip prensiplerini irdelemek. Öğrenim hedefleri 1.Tanım 2.Epidemiyoloji 3.Etiyoloji ve patogenez
Nodüler Guatr hastasını nasıl izleyelim? Dr.Fırat Tutal Şişli Kolan Interna4onal Hastanesi Genel cerrahi
 Nodüler Guatr hastasını nasıl izleyelim? Dr.Fırat Tutal Şişli Kolan Interna4onal Hastanesi Genel cerrahi Nodül nedir? Tiroid nodülü, +roid bezinde oluşan ve radyolojik olarak +roid bezinden ayrı bir lezyon
Nodüler Guatr hastasını nasıl izleyelim? Dr.Fırat Tutal Şişli Kolan Interna4onal Hastanesi Genel cerrahi Nodül nedir? Tiroid nodülü, +roid bezinde oluşan ve radyolojik olarak +roid bezinden ayrı bir lezyon
Meme ve Over Kanserlerinde Laboratuvar: Klinisyenin Laboratuvardan Beklentisi
 Meme ve Over Kanserlerinde Laboratuvar: Klinisyenin Laboratuvardan Beklentisi Dr. Handan Onur XXI. Düzen Klinik Laboratuvar Günleri, Ankara, 23 Ekim 2011 MEME KANSERİ Meme Kanseri Sıklıkla meme başına
Meme ve Over Kanserlerinde Laboratuvar: Klinisyenin Laboratuvardan Beklentisi Dr. Handan Onur XXI. Düzen Klinik Laboratuvar Günleri, Ankara, 23 Ekim 2011 MEME KANSERİ Meme Kanseri Sıklıkla meme başına
ERKEN LOKAL NÜKS GELİŞEN VULVA KANSERİ: OLGU SUNUMU
 ERKEN LOKAL NÜKS GELİŞEN VULVA KANSERİ: OLGU SUNUMU Op.Dr.Hakan YETİMALAR Doç.Dr.İncim BEZİRCİOĞLU Dr. Gonca Gül GÜLBAŞ TANRISEVER İzmir Katip Çelebi Üniversitesi Atatürk Eğitim ve Araştıma Hastanesi GİRİŞ
ERKEN LOKAL NÜKS GELİŞEN VULVA KANSERİ: OLGU SUNUMU Op.Dr.Hakan YETİMALAR Doç.Dr.İncim BEZİRCİOĞLU Dr. Gonca Gül GÜLBAŞ TANRISEVER İzmir Katip Çelebi Üniversitesi Atatürk Eğitim ve Araştıma Hastanesi GİRİŞ
Yumuşak Doku Sarkomları ve Tedavi İlkeleri
 Yumuşak Doku Sarkomları ve Tedavi İlkeleri Prof. Dr. Harzem Özger İ.Ü. İstanbul Tıp Fakültesi, Ortopedi ve Travmatoloji AD. Genel Bilgiler İskelet dışı bağ dokusundan kaynaklanan mezodermal kökenli nadir
Yumuşak Doku Sarkomları ve Tedavi İlkeleri Prof. Dr. Harzem Özger İ.Ü. İstanbul Tıp Fakültesi, Ortopedi ve Travmatoloji AD. Genel Bilgiler İskelet dışı bağ dokusundan kaynaklanan mezodermal kökenli nadir
Kemik ve Yumuşak Doku Tümörleri
 Kitap Bölümü DERMAN Kemik ve Yumuşak Doku Tümörleri Recep Öztürk Kitabın bu bölümünü yazmaktaki hedefimiz, ortopedi asistan ve uzmanlarına, kemik ve yumuşak doku tümörü olan hastalara yaklaşım prensiplerini
Kitap Bölümü DERMAN Kemik ve Yumuşak Doku Tümörleri Recep Öztürk Kitabın bu bölümünü yazmaktaki hedefimiz, ortopedi asistan ve uzmanlarına, kemik ve yumuşak doku tümörü olan hastalara yaklaşım prensiplerini
Genitoüriner Sistem Tümörlerinde Radyoloji Dr.Oğuz Dicle
 Genitoüriner Sistem Tümörlerinde Radyoloji Dr.Oğuz Dicle III.Tıbbi Onkoloji Kongresi Onkolojik Görüntüleme Kursu 24 Mart 2010,Antalya Böbrek Mesane Prostat Böbrek Mesane Testis Radyolojiye Sorular Tümör
Genitoüriner Sistem Tümörlerinde Radyoloji Dr.Oğuz Dicle III.Tıbbi Onkoloji Kongresi Onkolojik Görüntüleme Kursu 24 Mart 2010,Antalya Böbrek Mesane Prostat Böbrek Mesane Testis Radyolojiye Sorular Tümör
Benign ve Malign Kemik Lezyonlarını Değerlendirmede Bilgisayarlı Tomografinin Değeri
 DERLEME DOI:10.4274/nts.2016.003 Nuclear Medicine Seminars / Nükleer Tıp Seminerleri 2016;1:15-20 Benign ve Malign Kemik Lezyonlarını Değerlendirmede Bilgisayarlı Tomografinin Değeri The Value of Computed
DERLEME DOI:10.4274/nts.2016.003 Nuclear Medicine Seminars / Nükleer Tıp Seminerleri 2016;1:15-20 Benign ve Malign Kemik Lezyonlarını Değerlendirmede Bilgisayarlı Tomografinin Değeri The Value of Computed
Kas skelet Sistemi Tümörlerinde Görüntüleme (Cerrah Radyologtan Ne Bekler?)
 Kas skelet Sistemi Tümörlerinde Görüntüleme (Cerrah Radyologtan Ne Bekler?) Prof Dr Harzem Özger Acıbadem Maslak Hastanesi 19.03.2012 16 y K Sol femur OS ameliyatlısı Total femur protezi zemininde uyluk
Kas skelet Sistemi Tümörlerinde Görüntüleme (Cerrah Radyologtan Ne Bekler?) Prof Dr Harzem Özger Acıbadem Maslak Hastanesi 19.03.2012 16 y K Sol femur OS ameliyatlısı Total femur protezi zemininde uyluk
DİFERANSİYE TİROİD KANSERİ
 DİFERANSİYE TİROİD KANSERİ RİSK GRUPLARINA GÖRE TEDAVİ-TAKİP Dr.Nuri ÇAKIR Gazi Ü Tıp Fak Endokrinoloji ve Metabolizma B.D 35.Türkiye Endokrinoloji ve Metabolizma HastalıklarıKongresi 15-19 Mayıs 2013-Antalya
DİFERANSİYE TİROİD KANSERİ RİSK GRUPLARINA GÖRE TEDAVİ-TAKİP Dr.Nuri ÇAKIR Gazi Ü Tıp Fak Endokrinoloji ve Metabolizma B.D 35.Türkiye Endokrinoloji ve Metabolizma HastalıklarıKongresi 15-19 Mayıs 2013-Antalya
Osteoid osteoma genellikle uzun kemiklerin korteksini, vertebraları ve nadiren kranial
 Ağrılı Büyük Frontal Osteoid Osteoma MEHMET BASMACI 1, AŞKIN ESEN HASTURK 1 Onkoloji Eğitim Ve Araştırma Hastanesi, Nöroşirürji Bölümü ÖZET Osteoid osteoma genellikle uzun kemiklerin korteksini, vertebraları
Ağrılı Büyük Frontal Osteoid Osteoma MEHMET BASMACI 1, AŞKIN ESEN HASTURK 1 Onkoloji Eğitim Ve Araştırma Hastanesi, Nöroşirürji Bölümü ÖZET Osteoid osteoma genellikle uzun kemiklerin korteksini, vertebraları
Kemik ve Yumuşak Doku Tümörleri Selim ve Habis Kemik Tümörleri
 Kemik ve Yumuşak Doku Tümörleri Selim ve Habis Kemik Tümörleri Doğal seyir, karsinogenez Tanı Anamnez Klinik muayene Laboratuar bulguları Görüntüleme yöntemleri Sitogenetik Tanı stratejisi Gelecekten beklentiler
Kemik ve Yumuşak Doku Tümörleri Selim ve Habis Kemik Tümörleri Doğal seyir, karsinogenez Tanı Anamnez Klinik muayene Laboratuar bulguları Görüntüleme yöntemleri Sitogenetik Tanı stratejisi Gelecekten beklentiler
Kemik ve Eklem Enfeksiyonları. Dr Fahri Erdoğan
 Kemik ve Eklem Enfeksiyonları Dr Fahri Erdoğan KEMİK VE EKLEM ENFEKSİYONLARI Erken tanı ve tedavi Sintigrafi, MRI Artroskopik cerrahi Antibiyotik direnci Spesifik M.Tuberculosis M. Lepra T.Pallidumun Nonspesifik?
Kemik ve Eklem Enfeksiyonları Dr Fahri Erdoğan KEMİK VE EKLEM ENFEKSİYONLARI Erken tanı ve tedavi Sintigrafi, MRI Artroskopik cerrahi Antibiyotik direnci Spesifik M.Tuberculosis M. Lepra T.Pallidumun Nonspesifik?
PROSTAT BÜYÜMESİ VE KANSERİ
 PROSTAT BÜYÜMESİ VE KANSERİ PROSTAT BÜYÜMESİ Prostat her erkekte doğumdan itibaren bulunan, idrar torbasının hemen altında yer alan bir organdır. Yaklaşık 20 gr ağırlığındadır ve idrar torbasındaki idrarı
PROSTAT BÜYÜMESİ VE KANSERİ PROSTAT BÜYÜMESİ Prostat her erkekte doğumdan itibaren bulunan, idrar torbasının hemen altında yer alan bir organdır. Yaklaşık 20 gr ağırlığındadır ve idrar torbasındaki idrarı
KOLOREKTAL POLİPLER. Prof. Dr. Mustafa Taşkın
 KOLOREKTAL POLİPLER Prof. Dr. Mustafa Taşkın -Polip,mukozal örtülerden lümene doğru gelişen oluşumlara verilen genel isimdir. -Makroskopik ve radyolojik görünümü tanımlar. -Sindirim sisteminde en çok kolonda
KOLOREKTAL POLİPLER Prof. Dr. Mustafa Taşkın -Polip,mukozal örtülerden lümene doğru gelişen oluşumlara verilen genel isimdir. -Makroskopik ve radyolojik görünümü tanımlar. -Sindirim sisteminde en çok kolonda
TEŞHİSTEN TEDAVİYE > ALT EKSTREMİTE ATARDAMARI HASTALIĞI
 TEŞHİSTEN TEDAVİYE > ALT EKSTREMİTE ATARDAMARI HASTALIĞI Genç Kardiyologlar Grup Sorumlusu - Prof.Dr.Oktay Ergene Bilimsel İçeriğin Değerlendirilmesi, Son Düzenleme - Prof.Dr. Mahmut Şahin Düzenleme, Gözden
TEŞHİSTEN TEDAVİYE > ALT EKSTREMİTE ATARDAMARI HASTALIĞI Genç Kardiyologlar Grup Sorumlusu - Prof.Dr.Oktay Ergene Bilimsel İçeriğin Değerlendirilmesi, Son Düzenleme - Prof.Dr. Mahmut Şahin Düzenleme, Gözden
SPONDİLODİSKİTLER. Dr. Nazlım AKTUĞ DEMİR
 SPONDİLODİSKİTLER Dr. Nazlım AKTUĞ DEMİR Vertebra Bir dizi omurdan oluşur Vücudun eksenini oluşturur Spinal kordu korur Kaslar, bağlar ve iç organların yapışacağı sabit bir yapı sağlar. SPONDİLODİSKİT
SPONDİLODİSKİTLER Dr. Nazlım AKTUĞ DEMİR Vertebra Bir dizi omurdan oluşur Vücudun eksenini oluşturur Spinal kordu korur Kaslar, bağlar ve iç organların yapışacağı sabit bir yapı sağlar. SPONDİLODİSKİT
Yaşlanmaya Bağlı Oluşan Kas ve İskelet Sistemi Patofizyolojileri. Sena Aydın 0341110011
 Yaşlanmaya Bağlı Oluşan Kas ve İskelet Sistemi Patofizyolojileri Sena Aydın 0341110011 PATOFİZYOLOJİ Fizyoloji, hücre ve organların normal işleyişini incelerken patoloji ise bunların normalden sapmasını
Yaşlanmaya Bağlı Oluşan Kas ve İskelet Sistemi Patofizyolojileri Sena Aydın 0341110011 PATOFİZYOLOJİ Fizyoloji, hücre ve organların normal işleyişini incelerken patoloji ise bunların normalden sapmasını
Selim kemik tümörleri: Sınıflama, klinik ve radyolojik özellikler, biyopsi. Bülent Erol, Nadir Aydemir
 TOTBİD Dergisi Türk Ortopedi ve Travmatoloji Birliği Derneği TOTBİD Dergisi 2013; 12:490 500 doi: 10.14292/totbid.dergisi.2013.57 DERLEME Selim kemik tümörleri: Sınıflama, klinik ve radyolojik özellikler,
TOTBİD Dergisi Türk Ortopedi ve Travmatoloji Birliği Derneği TOTBİD Dergisi 2013; 12:490 500 doi: 10.14292/totbid.dergisi.2013.57 DERLEME Selim kemik tümörleri: Sınıflama, klinik ve radyolojik özellikler,
Cerrahi Dışı Tedaviler
 KÖTÜ HUYLU YUMUŞAK DOKU TÜMÖRLERİ Cerrahi Dışı Tedaviler Dr.Selami ÇAKMAK GATA Haydarpaşa Eğitim Hastanesi 50 den fazla yumuşak doku sarkomu tipi Kaynaklandığı doku, Klinik gidişat, Görülme yaşı, Agresifliği,
KÖTÜ HUYLU YUMUŞAK DOKU TÜMÖRLERİ Cerrahi Dışı Tedaviler Dr.Selami ÇAKMAK GATA Haydarpaşa Eğitim Hastanesi 50 den fazla yumuşak doku sarkomu tipi Kaynaklandığı doku, Klinik gidişat, Görülme yaşı, Agresifliği,
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı. Romatoloji Bilim Dalı Olgu Sunumu 28 Haziran 2016 Salı
 Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji Bilim Dalı Olgu Sunumu 28 Haziran 2016 Salı Yandal Ar. Gör. Uzm. Dr. Kübra Öztürk Kocaeli Üniversitesi Tıp Fakültesi
Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı Romatoloji Bilim Dalı Olgu Sunumu 28 Haziran 2016 Salı Yandal Ar. Gör. Uzm. Dr. Kübra Öztürk Kocaeli Üniversitesi Tıp Fakültesi
Spondilolistezis. Prof. Dr. Önder Aydıngöz
 Spondilolistezis Prof. Dr. Önder Aydıngöz Spondilolistezis Bir vertebra cisminin alttaki üzerinde öne doğru yer değiştirmesidir. Spondilolizis Pars interartikülaristeki lizise verilen isimdir. Spondilolistezis
Spondilolistezis Prof. Dr. Önder Aydıngöz Spondilolistezis Bir vertebra cisminin alttaki üzerinde öne doğru yer değiştirmesidir. Spondilolizis Pars interartikülaristeki lizise verilen isimdir. Spondilolistezis
PELVİS KIRIKLARI. Prof. Dr. Mehmet Aşık
 PELVİS KIRIKLARI Prof. Dr. Mehmet Aşık PELVİS KIRIKLARI Pelvis, lokomotor sistemin en fazla yük taşıyan bölümüdür. İçindeki majör damar, sinir ve organ yapıları nedeniyle pelvis travmaları kalıcı sakatlık
PELVİS KIRIKLARI Prof. Dr. Mehmet Aşık PELVİS KIRIKLARI Pelvis, lokomotor sistemin en fazla yük taşıyan bölümüdür. İçindeki majör damar, sinir ve organ yapıları nedeniyle pelvis travmaları kalıcı sakatlık
TPOG İSKİP Merkez Çalışma Kodu: Hasta TC Kimlik No Hasta İsim, Soyadı. Gönüllü Bilgilendirilmiş Onam Formu. Sayın Anne Babalar,
 TPOG İSKİP 2011 Gönüllü Bilgilendirilmiş Onam Formu Sayın Anne Babalar, Bu bir klinik araştırma çalışmasıdır. Klinik araştırmalar sadece bu çalışmaya katılmayı seçen hastaların dahil edildiği protokollerdir.
TPOG İSKİP 2011 Gönüllü Bilgilendirilmiş Onam Formu Sayın Anne Babalar, Bu bir klinik araştırma çalışmasıdır. Klinik araştırmalar sadece bu çalışmaya katılmayı seçen hastaların dahil edildiği protokollerdir.
Tanı Olgularda ayrıntılı bir anemnezin ardından dikkatli bir fizik muayene ve rutin laboratuvar incelemeleri
 Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Göğüs Duvarı Tümörleri Primer göğüs duvarı tümörleri yumuşak doku, kemik ve kıkırdak kaynaklı olabilir. Primer malign göğüs duvarı tümörlerinin
Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Göğüs Duvarı Tümörleri Primer göğüs duvarı tümörleri yumuşak doku, kemik ve kıkırdak kaynaklı olabilir. Primer malign göğüs duvarı tümörlerinin
ULUSAL ENDOKRİN CERRAHİ KONSENSUS KONFERANSI
 ULUSAL ENDOKRİN CERRAHİ KONSENSUS KONFERANSI TİROİD NODÜLÜNDE AMELİYAT ENDİKASYONLARI Tüm tiroid nodülleri ameliyat endikasyonudur Nodülün hızlı büyümesi (6 ayda çapın > %20) İİAB gerektirmeksizin ameliyat
ULUSAL ENDOKRİN CERRAHİ KONSENSUS KONFERANSI TİROİD NODÜLÜNDE AMELİYAT ENDİKASYONLARI Tüm tiroid nodülleri ameliyat endikasyonudur Nodülün hızlı büyümesi (6 ayda çapın > %20) İİAB gerektirmeksizin ameliyat
SELİM KEMİK TÜMÖRLERİ ve KEMİĞİN TÜMÖRE BENZEYEN LEZYONLARI
 SELİM KEMİK TÜMÖRLERİ ve KEMİĞİN TÜMÖRE BENZEYEN LEZYONLARI PROF. DR. MURAT HIZ İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi Ortopedi ve Travmatoloji A.D. Tümör = Neoplazm Bir veya birden fazla dokunun
SELİM KEMİK TÜMÖRLERİ ve KEMİĞİN TÜMÖRE BENZEYEN LEZYONLARI PROF. DR. MURAT HIZ İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi Ortopedi ve Travmatoloji A.D. Tümör = Neoplazm Bir veya birden fazla dokunun
AORT ANEVRİZMASI YAKIN DOĞU ÜNİVERSİTESİ SHMYO İLK VE ACİL YARDIM BÖLÜMÜ YRD DOÇ DR SEMRA ASLAY 2015
 AORT ANEVRİZMASI YAKIN DOĞU ÜNİVERSİTESİ SHMYO İLK VE ACİL YARDIM BÖLÜMÜ YRD DOÇ DR SEMRA ASLAY 2015 Ani ölümün önemli bir nedenidir Sıklığı yaşla birlikte artar 50 yaş altında nadir rastlanır E>K Aile
AORT ANEVRİZMASI YAKIN DOĞU ÜNİVERSİTESİ SHMYO İLK VE ACİL YARDIM BÖLÜMÜ YRD DOÇ DR SEMRA ASLAY 2015 Ani ölümün önemli bir nedenidir Sıklığı yaşla birlikte artar 50 yaş altında nadir rastlanır E>K Aile
TRAKEA CERRAHİSİNDE TEMEL PRENSİPLER
 TRAKEA CERRAHİSİNDE TEMEL PRENSİPLER İ.Ü. CERRAHPAŞA TIP FAKÜLTESİ GÖĞÜS CERRAHİSİ ANABİLİM DALI Dr Ahmet DEMİRKAYA 21 Eylül 11 Çarşamba C6-T4 arasında uzanan trakea infrakrokoid seviyeden karinaya kadar
TRAKEA CERRAHİSİNDE TEMEL PRENSİPLER İ.Ü. CERRAHPAŞA TIP FAKÜLTESİ GÖĞÜS CERRAHİSİ ANABİLİM DALI Dr Ahmet DEMİRKAYA 21 Eylül 11 Çarşamba C6-T4 arasında uzanan trakea infrakrokoid seviyeden karinaya kadar
Kemik ve Yumuşak Doku Tümörlerinin Değerlendirilmesinde Temel Radyografik İlkeler
 56 TÜRK RADYOLOJİ DERNEĞİ TÜRK RADYOLOJİ SEMİNERLERİ Trd Sem 2017; 5: 56-69 Kemik ve Yumuşak Doku Tümörlerinin Değerlendirilmesinde Temel Radyografik İlkeler Tamer Kaya ÖĞRENME HEDEFLERİ Kemik tümörlerinin
56 TÜRK RADYOLOJİ DERNEĞİ TÜRK RADYOLOJİ SEMİNERLERİ Trd Sem 2017; 5: 56-69 Kemik ve Yumuşak Doku Tümörlerinin Değerlendirilmesinde Temel Radyografik İlkeler Tamer Kaya ÖĞRENME HEDEFLERİ Kemik tümörlerinin
BATIN BT (10/11/2009 ): Transvers kolon orta kesiminde kolonda düzensiz duvar kalınlaşması ile komşuluğunda yaklaşık 5 cm çapta nekrotik düzensiz
 Olgu Sunumu Olgu: 60y, E 2 ayda 5 kilo zayıflama ve karın ağrısı şikayeti ile başvurmuş. (Kasım 2009) Ailede kanser öyküsü yok. BATIN USG: *Karaciğerde en büyüğü VIII. segmentte 61.2x53.1 mm boyutunda
Olgu Sunumu Olgu: 60y, E 2 ayda 5 kilo zayıflama ve karın ağrısı şikayeti ile başvurmuş. (Kasım 2009) Ailede kanser öyküsü yok. BATIN USG: *Karaciğerde en büyüğü VIII. segmentte 61.2x53.1 mm boyutunda
AKCİĞERİN NÖROENDOKRİN TÜMÖRLERİ. Doç. Dr. Mutlu DEMİRAY Bursa Medical Park Hastanesi
 AKCİĞERİN NÖROENDOKRİN TÜMÖRLERİ Doç. Dr. Mutlu DEMİRAY Bursa Medical Park Hastanesi Nöroendokrin tümörlerde 2004 WHO sınıflaması Tümör Tipi Tipik Karsinoid Atipik Karsinoid Büyük Hücreli nöroendokrin
AKCİĞERİN NÖROENDOKRİN TÜMÖRLERİ Doç. Dr. Mutlu DEMİRAY Bursa Medical Park Hastanesi Nöroendokrin tümörlerde 2004 WHO sınıflaması Tümör Tipi Tipik Karsinoid Atipik Karsinoid Büyük Hücreli nöroendokrin
Epidermal bazal hücrelerden veya kıl folikülünün dış kök kılıfından köken alan malin deri tm
 BAZAL HÜCRELİ KARSİNOM Epidermal bazal hücrelerden veya kıl folikülünün dış kök kılıfından köken alan malin deri tm Nadiren met. yapar fakat tedavisiz bırakıldığında invazif davranış göstermesi,lokal invazyon,
BAZAL HÜCRELİ KARSİNOM Epidermal bazal hücrelerden veya kıl folikülünün dış kök kılıfından köken alan malin deri tm Nadiren met. yapar fakat tedavisiz bırakıldığında invazif davranış göstermesi,lokal invazyon,
MEME KANSERİ TARAMASI
 MEME KANSERİ TARAMASI Meme Kanseri Taramanızı Yaptırdınız Mı? MEME KANSERİ TARAMASI NE DEMEKTİR? Kadınlarda görülen kanserlerin %33 ü ve kansere bağlı ölümlerin de %20 si meme kanserine bağlıdır. Meme
MEME KANSERİ TARAMASI Meme Kanseri Taramanızı Yaptırdınız Mı? MEME KANSERİ TARAMASI NE DEMEKTİR? Kadınlarda görülen kanserlerin %33 ü ve kansere bağlı ölümlerin de %20 si meme kanserine bağlıdır. Meme
TC. SAĞLIK BAKANLIĞI SAKARYA ÜNİVERSİTESİ EĞİTİM VE ARAŞTIRMA HASTANESİ. ERİŞKİN İSTMİK SPONDİLOLİSTEZİS (Bel Kayması) HASTA BİLGİLENDİRME BROŞÜRÜ
 TC. SAĞLIK BAKANLIĞI SAKARYA ÜNİVERSİTESİ EĞİTİM VE ARAŞTIRMA HASTANESİ ERİŞKİN İSTMİK SPONDİLOLİSTEZİS (Bel Kayması) HASTA BİLGİLENDİRME BROŞÜRÜ ERİŞKİN İSTMİK SPONDİLOLİSTEZİS NEDİR? Omurga, omur adı
TC. SAĞLIK BAKANLIĞI SAKARYA ÜNİVERSİTESİ EĞİTİM VE ARAŞTIRMA HASTANESİ ERİŞKİN İSTMİK SPONDİLOLİSTEZİS (Bel Kayması) HASTA BİLGİLENDİRME BROŞÜRÜ ERİŞKİN İSTMİK SPONDİLOLİSTEZİS NEDİR? Omurga, omur adı
Ankilozan Spondilit BR.HLİ.065
 Gençlerde Bel Ağrısına Dikkat! Bel ağrısı tüm dünyada oldukça yaygın bir problem olup zaman içinde daha sık görülmektedir. Erişkin toplumun en az %10'unda çeşitli nedenlerle gelişen kronik bel ağrıları
Gençlerde Bel Ağrısına Dikkat! Bel ağrısı tüm dünyada oldukça yaygın bir problem olup zaman içinde daha sık görülmektedir. Erişkin toplumun en az %10'unda çeşitli nedenlerle gelişen kronik bel ağrıları
Karsinoid Tümörler Giriş Sınıflandırma: Göğüs Cer rahisi rahisi Göğüs Cer Klinik:
 Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Karsinoid Tümörler Giriş Ender görülen akciğer tümörleridirler Rezeksiyon uygulanan akciğer tümörlerinin %0,4- %3 ünü oluştururlar Benign-malign
Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Karsinoid Tümörler Giriş Ender görülen akciğer tümörleridirler Rezeksiyon uygulanan akciğer tümörlerinin %0,4- %3 ünü oluştururlar Benign-malign
Spinal Tumors. Başar Atalay M.D. Yeditepe University Faculty of Medicine Department of Neurosurgery. Tuesday, April 3, 12
 Spinal Tumors Başar Atalay M.D. Yeditepe University Faculty of Medicine Department of Neurosurgery Spinal tumor localisation Extradural Intradural extramedullary Intradural intramedullary Age By aging
Spinal Tumors Başar Atalay M.D. Yeditepe University Faculty of Medicine Department of Neurosurgery Spinal tumor localisation Extradural Intradural extramedullary Intradural intramedullary Age By aging
TORAKOLOMBER VERTEBRA KIRIKLARI. Prof.Dr.Nafiz BİLSEL VERTEBRA KIRIKLARI 1
 TORAKOLOMBER VERTEBRA KIRIKLARI Prof.Dr.Nafiz BİLSEL VERTEBRA KIRIKLARI 1 Vertebral Kolon 33 omur 23 intervertebral disk 31 çift periferik sinir VERTEBRA KIRIKLARI 3 OMURGANIN EĞRİLİKLERİ Servikal bölgede
TORAKOLOMBER VERTEBRA KIRIKLARI Prof.Dr.Nafiz BİLSEL VERTEBRA KIRIKLARI 1 Vertebral Kolon 33 omur 23 intervertebral disk 31 çift periferik sinir VERTEBRA KIRIKLARI 3 OMURGANIN EĞRİLİKLERİ Servikal bölgede
Karın yaralanmaları ister penetran ister künt mekanizmaya bağlı olsun ciddi morbidite ve mortalite ile seyrederler.
 KARIN TRAVMALARI Karın yaralanmaları ister penetran ister künt mekanizmaya bağlı olsun ciddi morbidite ve mortalite ile seyrederler. Amaçlar Karnın anatomik sınırlarını, Penetran ve künt travmalar arasındaki
KARIN TRAVMALARI Karın yaralanmaları ister penetran ister künt mekanizmaya bağlı olsun ciddi morbidite ve mortalite ile seyrederler. Amaçlar Karnın anatomik sınırlarını, Penetran ve künt travmalar arasındaki
İnsidental kanser. Dr. Ali İlker Filiz Haydarpaşa Sultan Abdülhamid Eğitim ve Araştırma Hastanesi Genel Cerrahi Kliniği
 İnsidental kanser Dr. Ali İlker Filiz Haydarpaşa Sultan Abdülhamid Eğitim ve Araştırma Hastanesi Genel Cerrahi Kliniği Tanım Preoperatif tanı yöntemleriyle saptanamayan, ancak benign hastalıklar nedeniyle
İnsidental kanser Dr. Ali İlker Filiz Haydarpaşa Sultan Abdülhamid Eğitim ve Araştırma Hastanesi Genel Cerrahi Kliniği Tanım Preoperatif tanı yöntemleriyle saptanamayan, ancak benign hastalıklar nedeniyle
AKCİĞER KANSERİ AKCİĞER KANSERİNE NEDEN OLAN FAKTÖRLER
 AKCİĞER KANSERİ Akciğer kanseri; akciğerlerde anormal hücrelerin kontrolsüz olarak çoğalması sonucu ortaya çıkar. Kanser hücreleri akciğerlere, komşu dokulara veya vücudun diğer bölgelerine yayılabilir.
AKCİĞER KANSERİ Akciğer kanseri; akciğerlerde anormal hücrelerin kontrolsüz olarak çoğalması sonucu ortaya çıkar. Kanser hücreleri akciğerlere, komşu dokulara veya vücudun diğer bölgelerine yayılabilir.
08.10.2013 DEFORMİTE. Sagittal Plan Analizleri (Diz Kontraktürleri) DEFORMİTE (Tedavi Endikasyonlari) DEFORMİTE. Tedavi Endikasyonlari (klinik)
 DEFORMİTE Ekstremitenin normal anatomisinden sapması Sagittal Plan Analizleri (Diz Kontraktürleri) Uzunluk farkı Angulasyon Rotasyon Translasyon Eklem kontraktürleri Dr. Mustafa KURKLU GATA Ort. ve Trav.
DEFORMİTE Ekstremitenin normal anatomisinden sapması Sagittal Plan Analizleri (Diz Kontraktürleri) Uzunluk farkı Angulasyon Rotasyon Translasyon Eklem kontraktürleri Dr. Mustafa KURKLU GATA Ort. ve Trav.
MEME PATOLOJİSİ SLAYT SEMİNERİ
 MEME PATOLOJİSİ SLAYT SEMİNERİ Prof. Dr. Şahsine Tolunay Uludağ Üniversitesi Tıp Fakültesi Patoloji Anabilim Dalı 17.10.2015 OLGU 43 yaşında kadın 2 çocuğu var Sol memede ağrı ve kitle yakınması mevcut
MEME PATOLOJİSİ SLAYT SEMİNERİ Prof. Dr. Şahsine Tolunay Uludağ Üniversitesi Tıp Fakültesi Patoloji Anabilim Dalı 17.10.2015 OLGU 43 yaşında kadın 2 çocuğu var Sol memede ağrı ve kitle yakınması mevcut
Tiroidin en sık görülen benign tümörleri foliküler adenomlardır.
 GİRİŞ: Tiroidin en sık görülen benign tümörleri foliküler adenomlardır. Foliküler adenomlar iyi sınırlı tek lezyon şeklinde olup, genellikle adenomu normal tiroid dokusundan ayıran kapsülleri vardır. Sıklıkla
GİRİŞ: Tiroidin en sık görülen benign tümörleri foliküler adenomlardır. Foliküler adenomlar iyi sınırlı tek lezyon şeklinde olup, genellikle adenomu normal tiroid dokusundan ayıran kapsülleri vardır. Sıklıkla
SÜLEYMAN DEMİREL ÜNİVERSİTESİ TIP FAKÜLTESİ GÖĞÜS CERRAHİSİ ANABİLİM DALI 2012-2013 EĞİTİM-ÖĞRETİM YILI DÖNEM-V DERS PROGRAMI
 DÖNEM-V DERS PROGRAMI TEORİK DERSLER: 1- Toraksın cerrahi anatomisi (Yrd.Doç.Dr.Rasih YAZKAN) 2- Göğüs cerrahisinde invaziv tanı yöntemleri (Yrd.Doç.Dr.Rasih YAZKAN) 3- VATS (Video yardımlı torakoskopik
DÖNEM-V DERS PROGRAMI TEORİK DERSLER: 1- Toraksın cerrahi anatomisi (Yrd.Doç.Dr.Rasih YAZKAN) 2- Göğüs cerrahisinde invaziv tanı yöntemleri (Yrd.Doç.Dr.Rasih YAZKAN) 3- VATS (Video yardımlı torakoskopik
MULTİPL MYELOM VE BÖBREK YETMEZLİĞİ. Dr. Mehmet Gündüz Ankara Üniversitesi Tıp Fakültesi Hematoloji B.D.
 MULTİPL MYELOM VE BÖBREK YETMEZLİĞİ Dr. Mehmet Gündüz Ankara Üniversitesi Tıp Fakültesi Hematoloji B.D. Multipl Myeloma Nedir? Vücuda bakteri veya virusler girdiğinde bazı B-lenfositler plazma hücrelerine
MULTİPL MYELOM VE BÖBREK YETMEZLİĞİ Dr. Mehmet Gündüz Ankara Üniversitesi Tıp Fakültesi Hematoloji B.D. Multipl Myeloma Nedir? Vücuda bakteri veya virusler girdiğinde bazı B-lenfositler plazma hücrelerine
Artroskopi, ortopedik cerrahların eklem içini görerek tanı koydukları ve gerektiğinde
 Artroskopi nedir? Artroskopi, ortopedik cerrahların eklem içini görerek tanı koydukları ve gerektiğinde çeşitli tedavileri uyguladıkları bir cerrahi prosedürdür. Artroskopi sözcüğü latince arthro (eklem)
Artroskopi nedir? Artroskopi, ortopedik cerrahların eklem içini görerek tanı koydukları ve gerektiğinde çeşitli tedavileri uyguladıkları bir cerrahi prosedürdür. Artroskopi sözcüğü latince arthro (eklem)
Osteoartrit. Uzm. Fzt. Kağan Yücel Ufuk Üni. SHMYO Öğrt. Grv.
 Osteoartrit Uzm. Fzt. Kağan Yücel Ufuk Üni. SHMYO Öğrt. Grv. OSTEOARTRİT Primer nonenflamatuar artiküler kartilajın bozulması ve reaktif yeni kemik oluşumu ile karakterize,eklem ağrısı,hareket kısıtlılığı
Osteoartrit Uzm. Fzt. Kağan Yücel Ufuk Üni. SHMYO Öğrt. Grv. OSTEOARTRİT Primer nonenflamatuar artiküler kartilajın bozulması ve reaktif yeni kemik oluşumu ile karakterize,eklem ağrısı,hareket kısıtlılığı
Primer Kemik Lenfomaları Olgu Sunumu. Prof. Dr. Mustafa Benekli Gazi Üniversitesi Tıp Fakültesi Tıbbi Onkoloji Bilim Dalı Ankara
 Primer Kemik Lenfomaları Olgu Sunumu Prof. Dr. Mustafa Benekli Gazi Üniversitesi Tıp Fakültesi Tıbbi Onkoloji Bilim Dalı Ankara Olgu sunumu 49 y kadın hasta, Bir dış merkeze 2 aydır devam eden öksürük,
Primer Kemik Lenfomaları Olgu Sunumu Prof. Dr. Mustafa Benekli Gazi Üniversitesi Tıp Fakültesi Tıbbi Onkoloji Bilim Dalı Ankara Olgu sunumu 49 y kadın hasta, Bir dış merkeze 2 aydır devam eden öksürük,
Ulusal Akciğer Kanseri Kongresi İleri Evre Küçük Hücreli Dışı Akciğer Kanserlerinde Neoadjuvan Tedavi Sonrası Pulmoner Rezeksiyon Sonuçlarımız
 Ulusal Akciğer Kanseri Kongresi İleri Evre Küçük Hücreli Dışı Akciğer Kanserlerinde Neoadjuvan Tedavi Sonrası Pulmoner Rezeksiyon Sonuçlarımız Dr.Levent Alpay Süreyyapaşa Egitim vearaştırma Hastanesi Mart
Ulusal Akciğer Kanseri Kongresi İleri Evre Küçük Hücreli Dışı Akciğer Kanserlerinde Neoadjuvan Tedavi Sonrası Pulmoner Rezeksiyon Sonuçlarımız Dr.Levent Alpay Süreyyapaşa Egitim vearaştırma Hastanesi Mart
MEME KANSERİNDE GÖRÜNTÜLEME YÖNTEMLERİ
 MEME KANSERİNDE GÖRÜNTÜLEME YÖNTEMLERİ Dr. Filiz Yenicesu Düzen Laboratuvarı Görüntüleme Birimi Meme Kanserinde Tanı Yöntemleri 1. Fizik muayene 2. Serolojik Testler 3. Görüntüleme 4. Biyopsi Patolojik
MEME KANSERİNDE GÖRÜNTÜLEME YÖNTEMLERİ Dr. Filiz Yenicesu Düzen Laboratuvarı Görüntüleme Birimi Meme Kanserinde Tanı Yöntemleri 1. Fizik muayene 2. Serolojik Testler 3. Görüntüleme 4. Biyopsi Patolojik
Savaş Baba, Sabri Özden, Barış Saylam, Umut Fırat Turan Ankara Numune EAH. Meme Endokrin Cerrahi Kliniği
 Savaş Baba, Sabri Özden, Barış Saylam, Umut Fırat Turan Ankara Numune EAH. Meme Endokrin Cerrahi Kliniği Tiroid kanserleri bütün kanserler içinde yaklaşık % 1 oranında görülmekte olup, özellikle kadınlarda
Savaş Baba, Sabri Özden, Barış Saylam, Umut Fırat Turan Ankara Numune EAH. Meme Endokrin Cerrahi Kliniği Tiroid kanserleri bütün kanserler içinde yaklaşık % 1 oranında görülmekte olup, özellikle kadınlarda
KÜNT ve DELİCİ/KESİCİ KARIN TRAVMALARI
 KÜNT ve DELİCİ/KESİCİ KARIN TRAVMALARI Dr. Ömer USLUKAYA DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ GENEL CERRAHİ ANABİLİM DALI Karın travması Karın travmaları, baş, boyun ve toraks travmalarından sonra üçüncü en
KÜNT ve DELİCİ/KESİCİ KARIN TRAVMALARI Dr. Ömer USLUKAYA DİCLE ÜNİVERSİTESİ TIP FAKÜLTESİ GENEL CERRAHİ ANABİLİM DALI Karın travması Karın travmaları, baş, boyun ve toraks travmalarından sonra üçüncü en
Spinal Tümörler Prof. Dr. E. Turgut TALI Gazi Üniversitesi Tıp Fakültesi Radyoloji A. D. Nöroradyoloji B. D.
 Spinal Tümörler Prof. Dr. E. Turgut TALI Gazi Üniversitesi Tıp Fakültesi Radyoloji A. D. Nöroradyoloji B. D. [email protected] Kemik tümörlerinin %5 i Gençlerde benign, adultta malign Primer < sekonder
Spinal Tümörler Prof. Dr. E. Turgut TALI Gazi Üniversitesi Tıp Fakültesi Radyoloji A. D. Nöroradyoloji B. D. [email protected] Kemik tümörlerinin %5 i Gençlerde benign, adultta malign Primer < sekonder
Hisar Intercontinental Hospital
 Varisler BR.HLİ.92 Venöz Hastalıklar (Toplardamarlar) Varis Hastalığı: Bacaklarımızda kirli kanı yukarı taşımak üzere görev alan iki ana ven sistemi bulunur. Yüzeyel ve derin ven sistemi olarak adlandırılan
Varisler BR.HLİ.92 Venöz Hastalıklar (Toplardamarlar) Varis Hastalığı: Bacaklarımızda kirli kanı yukarı taşımak üzere görev alan iki ana ven sistemi bulunur. Yüzeyel ve derin ven sistemi olarak adlandırılan
VARİS TEDAVİSİNDE KONFORUN YENİ ADI. Endovenöz Radyofrekans Ablasyon
 VARİS TEDAVİSİNDE KONFORUN YENİ ADI Endovenöz Radyofrekans Ablasyon Varis ve venöz yetersizlik toplumda en sık görülen belki de bu nedenle kanıksanabilen ciddi bir hastalıktır.venöz yetersizliğin ana nedeni
VARİS TEDAVİSİNDE KONFORUN YENİ ADI Endovenöz Radyofrekans Ablasyon Varis ve venöz yetersizlik toplumda en sık görülen belki de bu nedenle kanıksanabilen ciddi bir hastalıktır.venöz yetersizliğin ana nedeni
Vaka Sunumu. Uz Dr Alper Ata Mersin Devlet Hastanesi Tıbbi Onkoloji Bölümü 23 Şubat 2013
 Uz Dr Alper Ata Mersin Devlet Hastanesi Tıbbi Onkoloji Bölümü 23 Şubat 2013 İ.K. 40 Y, Erkek, seyyar satıcı, Mersin Şikayeti; (2007) sağ ayak üst yüzeyinde düzensiz sınırlı, koyu renkli, yeni gelişen cilt
Uz Dr Alper Ata Mersin Devlet Hastanesi Tıbbi Onkoloji Bölümü 23 Şubat 2013 İ.K. 40 Y, Erkek, seyyar satıcı, Mersin Şikayeti; (2007) sağ ayak üst yüzeyinde düzensiz sınırlı, koyu renkli, yeni gelişen cilt
TRD KIŞ OKULU KURS 1, Gün 5. Sorular
 TRD KIŞ OKULU KURS 1, Gün 5 Sorular Soru 1 T1 ve T2 ağırlıklı spin eko sekanslarda hiperintens görülen hematom kavitesinin evresini belirtiniz? a) Akut dönem b) Hiperakut dönem c) Subakut erken dönem d)
TRD KIŞ OKULU KURS 1, Gün 5 Sorular Soru 1 T1 ve T2 ağırlıklı spin eko sekanslarda hiperintens görülen hematom kavitesinin evresini belirtiniz? a) Akut dönem b) Hiperakut dönem c) Subakut erken dönem d)
Göğüs Cerrahisi Hakan Şimşek. Journal of Clinical and Analytical Medicine
 Journal of Clinical and Analytical Medicine Yetişkinde Gergin Omurilik Sendromu ve Eşlik Eden Toraks Deformitesi Gergin omurilik, klinik bir durumdur ve zemininde sebep olarak omuriliğin gerilmesi sonucu
Journal of Clinical and Analytical Medicine Yetişkinde Gergin Omurilik Sendromu ve Eşlik Eden Toraks Deformitesi Gergin omurilik, klinik bir durumdur ve zemininde sebep olarak omuriliğin gerilmesi sonucu
Göğüs Cerrahisi Kuthan Kavaklı. Göğüs Cerrahisi. Journal of Clinical and Analytical Medicine
 Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Kuthan Kavaklı Göğüs Cerrahisi Akciğer Kanserinde Anamnez ve Fizik Muayene Bulguları Giriş Akciğer kanseri ülkemizde 11.5/100.000 görülme sıklığına
Journal of Clinical and Analytical Medicine Göğüs Cerrahisi Kuthan Kavaklı Göğüs Cerrahisi Akciğer Kanserinde Anamnez ve Fizik Muayene Bulguları Giriş Akciğer kanseri ülkemizde 11.5/100.000 görülme sıklığına
Kemik tümörleri ve tümör benzeri lezyonları, sıklıkla tanı ve tedavi güçlüğüyle
 DERLEME Hacettepe T p Dergisi 2006; 37:124-131 Kemi in tümör ve tümör benzeri lezyonlar na yaklafl m Mehmet Ayvaz 1, M. Cemalettin Aksoy 2 1 Uzman Dr., Hacettepe Üniversitesi Tıp Fakültesi Ortopedi ve
DERLEME Hacettepe T p Dergisi 2006; 37:124-131 Kemi in tümör ve tümör benzeri lezyonlar na yaklafl m Mehmet Ayvaz 1, M. Cemalettin Aksoy 2 1 Uzman Dr., Hacettepe Üniversitesi Tıp Fakültesi Ortopedi ve
