TOTAL DİZ ARTROPLASTİSİ ORTA DÖNEM SONUÇLARIMIZ
|
|
|
- Ilhami Akarsu
- 10 yıl önce
- İzleme sayısı:
Transkript
1 T.C SAĞLIK BAKANLIĞI DR.LÜTFİ KIRDAR KARTAL EĞİTİM VE ARAŞTIRMA HASTANESİ 1.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Şef: Op.Dr.G.Tuğrul BERKEL TOTAL DİZ ARTROPLASTİSİ ORTA DÖNEM SONUÇLARIMIZ (UZMANLIK TEZİ) DR.Meriç ENERCAN İSTANBUL-2004
2 İÇİNDEKİLER 1. GİRİŞ VE TARİHÇE TOTAL DİZ ARTROPLASTİSİ TARİHÇESİ GENEL BİLGİLER DİZ EMBRİYOLOJİSİ DİZ EKLEMİ ANATOMİSİ DİZ EKLEMİ BİYOMEKANİĞİ DİZ PROTEZİ KİNEMATİĞİ TOTAL DİZ PROTEZLERİNİN SINIFLANDIRILMASI TOTAL DİZ ARTROPLASTİSİ ENDİKASYONLARI TOTAL DİZ ARTROPLASTİSİ KONTRENDİKASYONLARI TOTAL DİZ ARTROPLASTİSİ KOMPLİKASYONLARI PREOPERATİF HAZIRLIK CERRAHİ GİRİŞİM VE TEKNİKLER AMELİYAT SONRASI BAKIM MATERYEL VE METOD BULGULAR OLGULARIMIZDAN ÖRNEKLER TARTIŞMA SONUÇ ÖZET KAYNAKLAR
3 1.GİRİŞ VE TARİHÇE Diz eklemi yüzeylerindeki bozulmanın neden olduğu şikayetlerin giderilmesinde artroplasti; ortopedik cerrahların diğer tedavi seçeneklerinin yetersiz kaldığı durumlarda sıklıkla tercih ettiği ve başarıyla uyguladığı bir prosedürdür. Total diz artroplastisi; temel cerrahi prensiplere uyularak yapıldığında ortopedik cerrahi girişimler içinde sonuçları en çok yüz güldürücü olanıdır. Modern total diz artroplastisinin gelişimi ile milyonlarca insana ağrısız ve fonksiyonel bir diz sağlanmıştır. Dejeneratif bozuklukların sebep olduğu ağrı ve hareket kısıtlılığını gidermek amacıyla uygulanan antienflamatuar tedavi, fizik tedavi, eklem debritmanı, sinovyektomi, distal femoral osteotomi, yüksek tibial osteotomi gibi tedavi seçeneklerinin yetersiz kaldığı durumlarda total diz artroplastisi efektif bir tedavi yöntemi haline gelmiştir. Total diz artroplastisinin tarihsel gelişiminde rezeksiyon artroplastisi ile başlayan süreç; 1970 lerde modern diz artroplastisi konseptinin gelişimi ile yepyeni bir boyut kazanmıştır. Protez tasarımındaki gelişmeler ve cerrahi tekniğin daha da ilerlemesiyle birlikte ileri evre dejeneratif bozukluklarının tedavisinde total diz artroplastisi başarıyla uygulanan bir tedavi seçeneği haline gelmiştir. Dünyada ve ülkemizde total diz artroplastisi giderek artan sayıda uygulanmaktadır. Amerika Birleşik Devletlerinde yıllık uygulanan total diz artroplastisi sayısı total kalça artroplastisi sayısını geçmiş durumdadır. Ülkemizde ise total diz artroplastisi uygulamaları gün geçtikçe artmaktadır. Ortopedi uzmanlarının deneyimleri fazlalaştıkça ve toplumsal yaşam kalitesi ile süresi artıkça bu sayının daha da artacağı kanısındayız. Çalışmamızda kliniğimizde uygulanan total diz artroplastisi olguları retrospektif olarak incelenmiş ve değerlendirilmiş, literatürle karşılaştırılarak belirli bir sonuca varmaya çalışılmıştır. Bunun dışında diğer cerrahi teknikler de kısaca belirtilmiş ve dejeneratif diz hastalıklarına geniş bir perspektiften bakış sağlanmaya çalışılmıştır. 2
4 1-1. TOTAL DİZ PROTEZİ TARİHÇESİ Eklem yüzeylerinin modifiye edilerek diz eklemi fonksiyonlarının geliştirilmesi 19. yüzyıldan beri uygulanmaktadır. İlk kez 1827 yılında Barton, 1840 yılında da Rodgers osteotomi ile psödoartroz oluşturarak diz eklemine hareket kazandırmaya çalışmışlardır yılında Ferguson diz eklem yüzeylerini tamamen rezeke ederek ilk rezeksiyon artroplastisini tanımlamıştır yılında Verneuil eklem kapsülünü kullanarak ilk interpozisyon artroplastisini uygulamıştır lara kadar interpozisyon artroplastisi osteoartritli ve romatoid artritli dizlerde tek alternatif olarak kalmıştır. Bu süre içinde değişik dokuların interpozisyonu denenmiştir ve 1930 yıllarda Campbell ve Putti interpozisyon materyali olarak fasya latayı kullanarak sınırlı başarı elde etmişlerdir 1,2. İlk yabancı cisim interpozisyonu 1914 te Baer tarafından gerçekleştirilmiştir. Baer interpozisyon materyali olarak krome domuz mesanesini kullanmıştır da Sampson selofan, 1950 de Kuhns ve Potter naylon, 1958 te Brown cildi interpozisyon materyali olarak kullanmışlardır. İnterpozisyon artroplastileri; osteoartritik dizlerde ağrıyı kısmen gidermiş ve sınırlı bir hareket açıklığı sağlamış olmasına karşın, romatoid artritli dizlerde başarılı sonuç vermemişlerdir 1,2, yılında Smith Petersen in kalça artroplastisinde vitalyum kap kullanmasından esinlenen Campbell ve Boyd, benzer bir tasarımı diz hemiartroplastisinde kullanmışlar ve femoral kondillere geçirilen metal yüzeyleri geliştirmişlerdir yılında Smith Petersen, kalça artroplastisindeki başarılı sonuçlarının ardından kendi tasarımını diz için geliştirmiştir. Her iki uygulamada başarısızlıkla sonuçlanmıştır 1, yılında Smith Peterson un tasarımına femoral sap eklenerek Massachusets General Hospital (MGH) Protezi geliştirilmiştir. Sonuçlar Smith Peterson sonuçlarına göre daha iyi olmakla beraber tatmin edici olmamıştır 1, te Macintosh ağrılı varus ve valgus deformiteli dizlerin tedavisinde kullanılan farklı bir hemiartroplasti tariflemiştir. Geliştirdiği akrilik plato tibia protezini, etkilenen tarafa uygulayarak deformiteyi düzeltmeye çalışmıştır. Bu dönemde Mc Keever ın geliştirdiği ve benzer şekilde tibial platoyu içeren bir protez romatoid artritli olgularda yaygın şekilde kullanılmıştır. Ancak eklemi oluşturan yüzeylerden sadece birinin değiştirilmesi hem erken 3
5 gevşemeyle sonuçlanmış, hem de değişmeyen yüzdeki dejenerasyona bağlı ağrının devam etmesine neden olmuştur 1,2. Hem femur hem de tibial yüzeylerin değiştirilmesi prensibinin uygulanması 1950 lerde menteşe tipi protezin geliştirilmesi ile gerçekleşmiştir. İlk menteşe tipi protez 1947 de Judet tarafından tasarlanmıştır de Waldius, 1954 te Shiers ve 1957 de McKee kendi menteşe tipi protezlerini geliştirmişlerdir. Bu ilk jenerasyon menteşe tipi protezlerin takiplerinde sıklıkla fiksasyonda yetersizlik, hareket kısıtlılığı, erken ve geç dönemde enfeksiyon geliştiği görülmüştür. Özellikle iki metal yüzeyin ilişkisi, oluşan metalik debris ve enflamatuar reaksiyon komponentlerin erken gevşemesine neden olmuştur. Daha sonraları Guepar rotasyon aksı daha posteriorda olan menteşe tipi protezini geliştirmiştir. Guepar ın menteşe tipi protezi o dönemde sıklıkla kullanılmasına rağmen, enfeksiyon ve gevşeme sorunlarının önüne geçilememiştir de geliştirilen Spherocentric protez ile Rotating Hinge protezi menteşe tipi protezlerin son versiyonlarıdır. Modern protezlerin geliştirilmesi ile birlikte menteşe tipi protezlerin kullanımı azalmış, endikasyonları uzuv koruyucu cerrahi ile ileri derecede instabil dizlerle sınırlı kalmıştır 1,2. Şekil 1 : Gunston ın tarif ettiği anlık dönme merkezleri ve bu merkezlerin oluşturduğu J eğrisi 1. Modern anlamda protezlerin öncülüğünü, 1967 yılında Policentric Diz Protezini geliştiren Gunston yapmıştır. Charnley in kalçadaki Düşük Sürtünme Momentli Artroplastisi prensibini diz artroplastisinde uygulamış, metal komponentleri kemiğe çimento ile tespit edip bunların arasına yüksek dansiteli polietilen yerleştirerek düşük sürtünme profili elde etmeyi tasarlamıştır. Gunston diz kinematiği üzerindeki çalışmalarını 1971 de yayınlamış ve dizde hareketin tek bir aks üzerinde değil, sürekli değişen rotasyon merkezleri üzerinde, femurun tibia platosunda posteriora kayması ve yuvarlanması ile gerçekleştiğini ortaya koymuştur. Bu olay daha sonra femoral rollback olarak adlandırılmıştır 1,2 (Şekil 1). 4
6 1970 yılında Hospital for Special Surgery de arka çarpraz bağı koruyan protezlerin prototipi olan Duocondylar Protez geliştirilmiştir. İki ayrı kondiller parçayı anteriorda ince bir köprü ile birleştiren ve iki düz tibial plato komponenti ile eklemleşen bu protez, total kondiller protezlerinin öncüsü olmuştur te Coventry, her iki çarpraz bağın korunduğu Geomedic Diz protezini geliştirmiştir te Imperial College London Hospital da (I.C.L.H.) Freeman ve Swanson, kondillerin plato üzerinde yuvarlanması prensibine dayanan I.C.L.H. protezini geliştirmişlerdir. Bu protezde her iki çarpraz bağ kesilmekte; stabilite, kolateral bağlar ve kapsül ile sağlanmaktaydı 1, yılında Hospital for Special Surgery de Insall, günümüzde kullanılan trikomportmental protezlerin öncüsü olan Total Condylar Protezi geliştirmiştir. Krom-kobalt femoral komponent ile polietilen tibial platodan oluşan bu protezde arka çarpraz bağ kesilmekteydi ve dislokasyon ile translasyon, tibial komponentin ön ve arka dudakları tarafından engellenmekteydi. Dome şeklindeki pateller komponent merkezindeki sap ile patellaya tutunmaktaydı. Fleksiyon ve ekstansiyon aralığının yeterince dengelenemediği durumlarda, femoral kayma ve yuvarlanma hareketi yapılamaması nedeniyle femur metafizi, 95º fleksiyonda polietilen tibial eklem yüzeyine takılmaktaydı. Bu da fleksiyonu kısıtlayan önemli bir sorundu 1,2. Bu sorunu düzeltmek amaçlı Insall ve Burnstein 1978 te geliştirdikleri protezde tibial komponentin merkezine yerleştirdiği mil dirseği mekanizması ile 70º fleksiyondan sonra kondillerin posteriore deplasmanını sağladı. Bu arka çarpraz bağ yerine geçen (PCL substituting) protezde femoral kayma ve yuvarlanma gerçekleşerek daha fazla fleksiyon derecelerine ulaşılabilmekteydi. Daha sonra Insall tibial komponentin merkezindeki mil desteği mekanizmasını daha da genişleterek posterior stabilizasyonun yanında varus ve valgus kuvvetlerine bu mekanizma ile karşı koyan Constrained Condylar protezi geliştirmiştir. Freeman ve Samuelson, I.C.L.H. ve Freeman-Swanson protezlerindeki eksiklikleri gidererek günümüzde kullanım alanı bulan protezlerini geliştirmişlerdir. Duocondylar Diz Protezi de Duopateller Diz Protezi olarak modifiye edilmiş ve arka çarpraz bağın korunduğu trikompartmental protez olarak geliştirilmiştir 1, da Goodfellow ve O Connar meniskal yüklenmeli protezlerin öncüsü olan Oxford Diz Protezini geliştirmişlerdir. Menisküs fonksiyonunu üstlenen iki ayrı tibial polietilen komponent, femoral kondillerle tam bir uyum gösterirken tibial metal yüzey 5
7 üzerinde serbest olarak hareket edebilmekteydi. Böylece femurun fleksiyonu esnasında fizyolojik femoral arkaya kayma ve rotasyon gerçekleşerek tüm hareket genişliği boyunca femoral ve tibial komponentler arasındaki uyumun sürekliliği korunacaktı. 3 Bu protezde stabilite kollateral ligamentler ve her iki çarpraz bağ ile sağlanmaktaydı. Bağ dengesinin sağlanamadığı durumlarda özellikle ön çarpraz bağ yetmezliklerinde, polietilen menisküsün posteriora deplasmanı söz konusu idi. Bu sorunu aşmak için Beuchel, Oxford Diz Protezini modifiye ederek Low Contact Stress ( LCS ) Protezini geliştirmiştir 1,2. Diz protezi tarihindeki önemli gelişmelerden biride 1980 lerin başında Hungerford ve arkadaşları tarafından geliştirilen ve doğru uygulandığında hatayı en aza indirmeyi amaçlayan hassas enstrumentasyon sistemi olan Universal Total Diz Enstrumentasyon Sistemi nin tarif edilmesidir 1,2. Bundan sonraki yıllarda protez tasarımları ve bu konudaki tartışmalar daha çok fiksasyon, arka çarpraz bağın korunup korunmaması, patellanın değiştirilip değiştirilmemesi üzerine yoğunlaşmıştır. Fiksasyon ve aşınma sorunlarının aşılması amaçlı kobalt-krom, titanyum, seramik gibi alaşımlarla ultramolekül ağırlıklı polietilen komponentlerin birlikte kullanıldığı protez tasarımları geliştirilmiştir 3. Ülkemizde total kalça artroplastisine ait uygulamalar oldukça eski olmasına karşın modern total diz artroplastisinin yaygınlaşması oldukça yenidir. Bilinen ilk menteşeli total diz protezi uygulamasını Prof.Dr.Orhan Aslanoğlu gerçekleşmiştir yılında Ege Üniversitesi nde romatoid artritli bir hastaya menteşe tipi total diz protezi uygulanmıştır yılında Gazi Üniversitesinde gerçekleştirilen ilk diz protezi kursunu takiben üç büyük şehirden başlayarak modern total diz artroplasitsi uygulamaları giderek artmıştır.total diz artroplastisine ait ilk tebliğlerde 1989 Milli Türk Ortopedi ve Travmatoloji Kongresinde Ankara da yapılmıştır 3. 6
8 2. GENEL BİLGİLER 2-1. DİZ EMBRİYOLOJİSİ İnsan embriyosunda alt ekstremite tomurcukları embriyolojik dönemin 4. haftasında 3. ve 5. lomber omurlar seviyesinde gelişmeye başlar. Bu tomurcuklar içte mezenkim hücreleri ve dışta ise onu saran ektodermal kılıftan oluşmaktadır. Dıştaki ektoderm deri ve ilişkili yapıları, içteki mesoderm ise kemik, kas ve bağ dokusunu oluşturacaktır. Ektoderm kaynaklı sinir ağı ve mesoderm kaynaklı vasküler sistem ise gövdeden büyüyerek ekstremite taslağının içine penetre olurlar. 6. haftanın sonunda ekstremite taslağı içinde kemiklerin hyalin kıkırdak modelleri oluşmaya başlar. 8.haftada diz eklemi, eklem boşluğu dışında erişkindeki biçim ve yapısına benzer görünüm kazanır haftalarda ekstremite tomurcuğu içinde tüm yapılar taslak olarak oluşumunu tamamlar. 12. haftada primer osssifikasyon merkezleri (diafiz) oluşmaya başlar. Eklem gelişim sürecinde haftalarda sinovyal villus kalıntıları, ayda bursalar ve aylarda ise ekleme ait yağ yastıkçıkları farklılaşır. 34. ve 38. haftalarda ise sekonder ossifikasyon merkezleri (epifiz) ilk olarak dizde tibia proksimali ve femur distalinde görülmeye başlar DİZ EKLEMİ ANATOMİSİ Diz eklemi vücuttaki en büyük eklemdir. Diz eklemi femur, tibia ve patella olmak üzere üç kemikten oluşmaktadır. Tek bir boşluk içerisinde femur ve tibia arasında iki kondiler tip ve patella ile femur arasında sellar tip olmak üzere üç ayrı eklem içerir. Bir bütün olarak ginglimus (menteşe) tipi eklemdir 5,6. Diz ekleminde kemik yapıların uyumu stabiliteyi sağlamak için yeterli değildir. Diz eklemi vücutta hareket açıklığı en geniş olan eklemdir ve uygun fonksiyonu ile stabilitesi ligament bütünlüğü ile sağlanır. Kemik yapılar, kapsül, menisküs ve bağlar diz ekleminde statik stabiliteyi sağlarken, kas ve tendonlarda dinamik stabiliteden sorumludur. Tüm bu yapılar dize altı ayrı hareket özgürlüğü tanır. Femur kondillerinden geçen transvers eksen etrafında fleksiyon ve ekstansiyon hareketleri yapılır. Diz fleksiyon da iken abdüksiyon ve addüksiyon, aynı zamanda internal ve eksternal rotasyon hareketleri yapılır 5,6,7. 7
9 2-2.a ) Kemik yapılar Diz ekleminin konveks yüzü femur kondillerine, konkav yüzü tibianın üst ucuna aittir. Her iki femur kondillinin önünde ve arasındaki troklear oluğa patella oturarak eklemin yapısına katılır 5,8. Femur kondillerinin ön yüzleri oval, arka yüzleri ise sferiktir. Ön yüzdeki oval yapı ekstansiyonda stabiliteyi arttırırken, arka yüzdeki sferik yapı sayesinde hareket açıklığı artmakta, fleksiyon ile birlikte rotasyon hareketide yapabilmektedir. Frontal planda lateral kondil medial kondilden daha yüksektir ve bu da tibianın anatomik valgusunu açıklar. Femur kondilleri büyüklük ve şekil açısından asimetrik yapı gösterir (Şekil 2). Medial kondil daha büyük ve kurvatürü daha simetriktir. Lateral kondilin kurvatürü arkaya doğru artar. Lateral kondilin uzun aksı mediale göre daha uzundur ve sagital planda yerleşmiştir. Medial kondil aksı ise sagital plan ile 22º lik açı yapmaktadır. Sagital planda kondillerin eksantrik yerleşmesi mil desteği denilen mekanizmayı oluşturmakta böylece ekstansiyonda kollateral ligamanların gerginliği artarken fleksiyonda da azalmaktadır 5,8. Şekil 2 : Femoral kondillerin önden görünümü 9 İki kondil arasında patellanın kaydığı oluğa troklea denir. Bu oluk her iki yanında bulunan lateralde daha geniş ve yüksek olmak üzere medial ve lateral dudaklara sahiptir. Kondillerin arasında arkada interkondiller çentik vardır. Ön ve arka çarpraz bağlar buraya yapışır 5,6 (şekil 2). 8
10 Tibial eklem yüzeyi, medial ve lateral tibia platosu ile bunları birbirinden ayıran eminensiya interkondillaristen oluşur. Yükün daha fazla taşındığı medial tibia platosu daha büyük ve düze yakındır. Lateral tibia platosu ise hafif konkavdır. Tibia platoları posteriora doğru yaklaşık 7-10º lik bir eğim vardır. Eminensia interkondilarisin anteriorundaki fossada, anteroposterior planda sırası ile medial menisküs ön boynuzu, ön çarpraz bağ ve lateral menisküsün ön boynuzunun yapışma yeri bulunur. Posteriordaki fossa ise sırası ile medial menisküs arka boynuzu, lateral meniküs arka boynuzu ve arka çarpraz bağın yapışma yeri bulunur 5,6 (Şekil 3). Şekil 3 : Menisküs ve çarpraz bağların tibia platosunda dizilimi 10 Patella dizin ekstansör mekanizması içerisinde kuadriceps ve patellar tendon arasında yer alan vücudun en büyük sesamoid kemiğidir. Kuadriceps kasının kaldıraç kolunu uzatarak ekstansör mekanizmayı güçlendirir. Proksimal kısmı distale göre daha geniştir. Patellar eklem yüzeyi vertikal bir çıkıntı ile medial ve lateral fasetlere ayrılmıştır. Medial eklem yüzeyi daha küçük ve konvekstir. Lateral yüzey patellanın 2/3 ünün oluşturur. Patellanın tanımlanmış beş temas yüzeyi mevcut olup hiçbir zaman hepsi birden femur ile temas etmezler. Eklem yüzeyi teması dizin fleksiyonu ile değişir ve maksimum temas diz 45º fleksiyonda iken olur. Temas alanı hiçbir zaman patellanın 1/3 ünden fazla değildir. Patella 45º diz fleksiyonun üzerinde laterale açılanarak internal rotasyona uğrar 5, b ) Kemik dışı yapılar Sinovya : Diz eklemi vücuttaki en büyük sinovyal boşluktur. Sinovyal membran proksimalde kuadriceps kası ile femur alt ucu arasında kalan boşluğu örterek suprapateller bursayı oluşturur (Şekil 4). Sinovyal membran tüm eklem kapsülünün iç kısmını döşer ve tibial platonun merkezinde uzanan çarpraz bağların etrafını kılıf gibi sarar (Şekil 5). Bu nedenle çarpraz bağlar eklem içi olmasına rağmen sinovya dışıdır. Menisküslerde yine sinovyal membran tarafından örtülmez 5,6 9
11 Şekil 4 : Diz ekleminin yandan görünümü 10 Şekil 5 : Diz ekleminin arkadan görünümü 10 Menisküsler : Femur kondilleri ile tibia platosu arasındaki uyumsuzluk fibrokartilaj yapıdaki menisküsler aracılığıyla giderilmektedir. Menisküsler tibial eklem yüzeyinin 2/3 lük periferik kısmını kaplarlar. Meniskülerin kesitleri üçgen şeklinde olup periferik kısmı kalındır. Proksimal yüzeyleri femur kondillerine uyacak şekilde konkav ve tibial yüzeyleri ise düzdür. Her iki menisküsü anteriorda birbirine bağlayan Ligamentum Transversum Genu bulunur 5,6 (Şekil 3). Şekil 6 : Menisküslerin kanlanması ve çarpraz bağlarla ilişkisi 10 Lateral menisküs medial menisküse göre sirküler yapıdadır ve daha hareketlidir. Lateral menisküsün arka boynuzundaki oluktan popliteus tendonu geçmektedir. Medial menisküs semisirküler yapıdadır ve orta hatta medial kollateral bağa yapışık olduğundan daha az hareketlidir. Medial menisküs posteromedialde eklem kapsülü ve semimembranosus tendonu ile ilişkidedir 5,6 (Şekil 6). 10
12 Menisküsler eklem stabilitesine katkıda bulunurken yük taşıma alanını artırarak birim alana düşen yüklenmeyi azaltmaktadırlar. Eklem kayganlığının sağlanması, şok absorbsiyonu ve eklem kıkırdağının beslenmesi diğer fonksiyonlarıdır 5,6. Menisküslerin %30 luk periferik kısmı superior ve inferior geniküler arterlerin medial ve lateral dalları tarafından oluşturulan kapiller pleksustan beslenirken, merkezi kısım direkt eklem sıvısından beslenir 5,6 (Şekil 6). Çarpraz Bağlar : Dizin fonksiyonel anatomisinde çarpraz bağların önemi büyüktür. Ön ve arka çarpraz bağ dizin ön-arka stabilizasyonda birincil rol alırken, mediolateral ve rotatuar stabilitede değişen derecelerde rol alırlar. Çarpraz bağlar tibia eminentia interkondilarise yapışma yerine göre adlandırılır. Çarpraz bağlar aynı zamanda ağrı ve propriosepsiyonda da rol alır 5,7,8. Şekil 7 : Ön çarpraz bağın anteromedial ve Şekil 8 : Arka çarpraz bağın anterolateral ve posterolateral bantı 8 posteromedial bantı 8 Ön çarpraz bağ lateral femoral kondilin medial yüzünün posteriorundan başlayıp tibia eminensinin anterior ve lateraline yapışır. Ortalama uzunluğu 38 mm. ve ortalama genişliği 11 mm.dir. Primer fonksiyonu tibianın öne deplasmanını engellemektir. Fonksiyonel olarak anteromedial ve posterolateral olmak üzere iki banttan oluşur. Fleksiyonda anteromedial bant gerilirken, ekstansiyonda posterolateral bant gerilir (Şekil 7). Ön çarpraz bağ varus-valgus kuvvetlerine engel olurken aynı zamanda internal rotasyon streslerine de karşı koyar 5,7,8. Daha kuvvetli olan arka çarpraz bağ dizin anteroposterior planda primer stabilizatörüdür 7. Medial femoral kondilin lateral yüzeyinden başlayıp tibianın posteriorunda intraartiküler üst yüzeyin arkasına yapışır. Eklem içinde daha horizontal seyreder. Ortalama 11
13 uzunluğu 38mm. ve ortalama genişliği 13mm.dir. Anterolateral ve posteromedial olmak üzere iki banttan oluşur. Anterolateral band fleksiyonda gerilirken, posteromedial band ekstansiyonda ve 100º üzerindeki fleksiyonda gerilir (Şekil 8). Primer fonksiyonu tibianın arkaya deplasmanını engellemektir. Aynı zamanda eksternal rotasyon streslerine karşı koyar. Dizin fleksiyonu esnasında, femurun tibia üzerinde kayarken yuvarlamasından yani femoral rollback ten sorumludur 7,8. Meniskofemoral Bağlar : Lateral menisküs arka boynuzundan medial femoral kondiline uzanan meniskofemoral bağlar tibianın stabilizasyonunda rol oynar ve öne anormal hareketi engeller. Meniskofemoral bağlar arka çarpraz bağ ile olan ilişkisine göre adlandırılır. Arka çarpraz bağın önünde seyreden anterior meniskofemoral bağ Humphry bağı olarak adlandırılır. Posterior meniskofemoral bağ ise arka çarpraz bağın posteriorunde seyreder ve Wrisberg bağı olarak adlandırılır (Şekil 9). Meniskofemoral bağlar popliteus kasının kontraksiyonu ile oluşan tibia internal rotasyonuna karşı lateral menisküsü mediale doğru çeker 5,7. Şekil 9 : Meniskofemoral bağlar ve arka çarpraz bağ ile olan ilişkisi 8 Kollateral Bağlar ve Muskulotendinöz yapılar : Diz eklemi anteriorundaki en önemli ligamentöz yapı ligamentum patelladır. Kuadriceps femoris kasının ortak tendonu olup patelledan tüberositas tibiaya uzanır. Ortalama 6 cm. uzunluğundadır ve arka yüzündeki infrapateller bursa ve yağ yastıkçığı (Hoffa fat pad) ile eklem sinovyal membranından ayrılır. Ligamentum patellanın her iki yanında medial ve 12
14 lateral retinakulumun uzanarak anteromedial ve anterolateraldaki zayıf kapsülü destekler. Medial retinakulum vastus medialisin oblik aponevrozunun distal uzantısıdır. Lateral retinakulum vastus lateralisin distal aponevrozundan oluşturmaktadır. Diz ekleminin fibröz kapsülü medial ve lateralde kalınlaşarak kollateral bağların yapısına katılmaktadır 8 (Şekil 10). Şekil 10 : Diz eklemi anteriorunda yer alan yapılar 10 Dizin medialindeki destek yapıları; Warren ve Marshall a göre üç tabaka şeklinde incelenmektedir. İlk tabaka sartorius kasının derin fasya tabakasıdır. Medial retinakulumdan posteriorde gastroknemius kasına dek uzunan bu tabaka distalde tibia periostunda sonlanmaktadır 8. İkinci tabaka medial kollateral bağın yüzeyel tabakasıdır. Yüzeyel tabakanın öndeki lifleri femur medial epikondilinden pes anseriusa uzanır ve valgus streslerine karşı primer stabilizasyondan sorumludur. Arkadaki oblik lifler femur epikondilinden posterior tibial eklem yüzeyinin inferioruna doğru uzanır ve kapsülün yapısına katılarak medial menisküse yapışır. Dizin fleksiyonu esnasında yüzeyel bağın ön kenarı, ekstansiyon esnasında ise arka kenarı gerilir 8. 13
15 Üçüncü tabaka medial kollateral bağın derin lifleri ve eklem kapsülü tarafından oluşturulur. Eklem kapsülü bu mesafede menisküse sıkıca yapışmıştır. Posteromedialde eklem kapsülü, medial menisküs, semimembronusus tendonu ve kılıfı semimembranöz kompleksi oluştururak posteromedial köşenin stabilizasyonunu sağlarlar 5. Medial kollateral bağ valgus streslerinin yanında ikincil olarak eksternal rotasyon kuvvetlerine de karşı koyar 8. Dizin lateralindeki destek yapılarda üç tabakada incelenir. İlk tabakada lateral retinakulum ile iliotibial banttan uzanan lifler bulunur.ikinci tabakada lateral kollateral bağ, fabellofibuler bağ ve arkuat bağ bulunur. Lateral kollateral bağ tek katmandan oluşur. Femur lateral epikondilinden fibula başına uzanır ve varus streslerine karşı primer stabilizsyondan sorumludur. Arkuat bağ fibula başından başlayıp popliteus tendonuna ve lateral femoral kondile doğru uzanır (Şekil 11). Fabellofibuler bağ lateral kollateral bağ ile arkuat bağ arasındaki liflerin kalınlaşmasından oluşur. Popliteus kası femur lateral kondilinden başlayıp popliteus tendonunu oluşturarak tibia posterior yüzeyine yapışır. Popliteus tendonu lateral menisküsteki oluktan geçerken menisküse tutunur ve arkuat bağın altından geçerek ilerler 8 (Şekil 11). Şekil 11 : Dizin posteriormedial ve posterolateralindeki yapılar 8 Üçüncü tabaka eklem kapsülü tarafından oluşturulur. Eklem kapsülü posteriorde lateral kondilden semimembransozus tendonuna doğru uzanan popliteal oblik bağ tarafından kuvvetlendirilir (Şekil 11). Lateral kollateral bağ, posterolateral kapsül, popliteus tendonu ve arkuat bağ eklemin posterolateral köşesinde varus ve eksternal rotasyon kuvvetlerine karşı koyan fonksiyonel ünite oluştururlar 8. 14
16 Popliteal bölgede medialde semimembranozus tendonu, lateralde biceps femoris tendonu ve inferiorde gastroknemius kasının medial ve lateral başları sınırladığı alana popliteal fossa adı verilir (Şekil 11). Popliteal fossanın tabanı derin fasya tarafından döşenmiştir. Posteromedial köşede stabilizasyondan primer sorumlu olan semimembranozus tendonu tibiaya yapışmadan önce semitendinozus tendonunu çarprazlar. Semitendinozus tendonu, gracilis ve sartorius tendonları ile birleşerek pes anseriusu oluşturur ve tibia anteromedialine geniş bir yelpaze şeklinde yapışır. Pes anseriusu oluşturan kaslar valgus ve eksternal rotasyon kuvvetlerine karşı koyar. Lateralde pes anseriusa karşı iliotibial traktus ve biceps femoris vardır. Fibula başına yapışan biseps femoris dize fleksiyon ve tibiaya eksternal rotasyon yaptırırken varus ve internal rotasyon kuvvetlerine karşı koyar 5, c ) Diz Ekleminin Kanlanması Arteria Femoralis adduktor (Hunter) kanaldan çıktıktan sonra popliteal arter adını alır. Popliteal fossada ilerledikten sonra distalde popliteus kasının alt kenarında ikiye ayrılır, anterior ve posterior tibial arter olarak devam eder. Popliteal fossada popliteal arter beş dal verir. Bunlar superior medial ve lateral genikuler arterler, inferior medial ve lateral genikuler arterler, anterior ve posterior tibial rekürren arterler, lateral femoral sirkumfleks arterin inen dalı ve arteria genu mediadır. Superior medial ve lateral genikuler arterler femoral kondil seviyesinde ayrılarak eklemi besler. Arteria genu media posterior oblik bağı kanlandırdıktan sonra çarpraz bağları besler. Bunların dışında lateral femoral sirkumfleks arterin inen dalı, femoral arterin inen genikuler dalı ve fibuler sirkumfleks arter bu geniş anastomoz yapısına katılarak eklemi besler 5,8 (Şekil 12). Şekil 12 : Diz ekleminin kanlanması 8 15
17 Alt ekstremitenin derin venlerinden tibialis anterior ve posterior venleri birleşerek popliteal veni oluşturur. Popliteal fossada safen ven popliteal venin yapısına katılır. Arterin lateralinde seyreden popliteal ven popliteal fossadan sonra femoral ven olarak devam eder 5, d ) Dizin İnnervasyonu Dizin innervasyonunu femoral, tibial, peroneal ve obturator sinirler sağlamaktadır. Tibial sinir siyatik sinirden ayrıldıktan sonra popliteal fossaya girer. Burada gastroknemius, soleus, plantaris ve popliteus kaslarına motor dal verir. Peroneal sinir ise siyatik sinirden ayrıldıktan sonra popliteal mesafede biseps femoris kası boyunca yakın komşulukta ilerler. Fibula başının posteriorunden dolanarak distale uzanır 5,8. Patella çevresindeki nöral pleksus uyluğun lateral, intermedia ve medial femoral kutanöz siniriyle, femoral sinirin posterioründen ayrılan safen sinirin infrapateller dalları arasındaki sayısız anastomoz ile oluşur. Safen sinirden sartorius ile grasilis kasları arasındaki fasyayı delerek ayrılan infrapatellar dal, sartoriusu çarprazlayarak anteromedial kapsül, pateller tendon ve anteromedialindeki cildin innervasyonunu sağlar. Safen sinir ise dizin medialinden distale doğru uzanır 5,8. 16
18 2-3. DİZ EKLEMİ BİYOMEKANİĞİ Diz eklemi menteşe tipi bir eklem olsa da 3 ayrı planda ve çeşitli akslarda hareket eder. Diz ; sagital planda transvers eksen etrafında fleksiyon ve ekstansiyon yaparken, frontal planda abdüksiyon ve addüksiyon, medial-lateral planda ise iç ve dış rotasyon yapar 1,11 (Şekil 13) Normal dizde aktif 140º, pasif 160º fleksiyon hareket açıklığı vardır. Kalça ekstansiyon iken; diz fleksiyonu 120º, kalça fleksiyonda iken 140º dir. Ayak sabit iken; kalça fleksiyona getirilirse, diz fleksiyonu 160º kadardır. Diz ekleminde ekstansiyon 5-10º hiperekstansiyon şeklindedir 1. Şekil 13 : Diz ekleminin üç plandaki hareketleri 1 Normal yürüme için 0-75º ve koşma hareketi için 0-90º hareket açıklığı yeterlidir. Kettlekamp bu değerleri normal yürüme için 63º, merdiven çıkmak için 83º, merdiven inmek için 90º ve sandalyeden doğrulabilmek için 93º olarak tariflemiştir 1. Diz mekanik açıdan birbiri ile çelişen iki fonksiyonu bir arada gerçekleştirir. Bunlardan ilki tam ekstansiyonda sağlanan stabilitedir. Bu stabilite sayesinde diz vücut ağırlığı ve fizyolojik kaldıraç sistemi içerisindeki rolünden kaynaklanan streslere karşı koyar. Dizin diğer özelliği ise geniş hareket serbestliğidir. Belirli bir fleksiyon derecesinden sonra bu serbestlik daha da belirgin hale gelir. Dizin birbiri ile çelişen, stabilite ve haraketlilik fonksiyonlarını gerçekleştirebilmesi kinematik çatışma olarak adlandırılmaktadır 1. 17
19 Dizin sagital planda yaptığı fleksiyon-ekstansiyon hareketi sabit bir rotasyon aksı üzerinde gerçekleşmez. Diz ekleminde hareketler polisentriktir ve her fleksiyon açısında dönme merkezi femur kondillerinden geçen farklı bir eksen üzerindedir. Bu dönme merkezlerine anlık dönme merkezleri denir. Sagital planda bu merkezler birleştirildiğinde J harfini andıran eğri elde edilir 1 (Şekil 1). Şekil 14 : Bağlaşık dört bar sistemi 11 Dizin fleksiyon ekstansiyon kinematiği bağlaşık dört bar sistemi ile açıklanmıştır. Bu sistemde dört bar, ön ve arka çarpraz bağların nötral lifleri ile bağların femoral ve tibial insersiyonlarını birleştiren çizgilerdir (Şekil 14). Femur ve tibia eklem yüzlerinin geometrik yapısı ve bağlaşık dört bar sistemiyle diz ekstansiyondan fleksiyona gelirken tibianın femur üzerindeki hareketine rotasyonla birlikte kayma hareketi de eşlik eder. Böylelikle femur üzerindeki dönme merkezi de sürekli değişir. Bu kayma ve yuvarlanma hareketlerinin kombinasyonuna femoral rollback adı verilir (Şekil 15). Femoral rollback tan birinci derecede arka çarpraz bağ sorumludur. 90º fleksiyona gelene dek femoro-tibial temas noktası ortalama 14 mm. geriye doğru kayar. Bağlaşık dört bağ sistemi ile geriye kayma esnasında femurun tibianın posteioruna düşmesi engellenir 11. Femur kondillerde sabit bir noktanın tibia platosu üzerindeki hareketi yuvarlanma olarak tanımlanırken, femur kondillerinin tibia platosunda sabit bir nokta üzerindeki hareketi kayma olarak tanımlanır 11. Eğer femur tibia üzerinde sadece yuvarlanırsa 45º fleksiyonda tibia platosunun dışına çıkar. Eğer femur tibia üzerinde sadece kayarsa, 130º fleksiyonda femur medullası tibia platosu arka kenarına çarpacağından fleksiyon 130º ile sınırlı kalır. Yuvarlanma ve kayma hareketlerinin dizin değişik fleksiyon derecelerindeki kombinasyonu ile eklem dar bir hacim içinde geniş açısal sınırlara ulaşır 11 (Şekil 15). 18
20 Şekil 15 : Femoral kayma ve yuvarlanma hareketi 11 Dizin fleksiyonu ile birlikte önce kayma olmaksızın sadece yuvarlanma hareketi gözlenirken, 20º fleksiyondan sonra yuvarlanma hareketine kayma hareketi de katılır. Fleksiyon ilerledikçe yuvarlama hareketi azalır, kayma hareketi daha ön plana çıkar ve fleksiyon sadece kayma hareketi ile tamamlanır. Femur kondillerinin asimetrik yapısı nedeniyle medial ve lateral kondillerin hareketleri birbirlerinden farklıdır. Medial kondil fleksiyonun ilk derecesinde sadece yuvarlanırken, lateral kondilde bu hareket 20º fleksiyona kadar devam eder. Böylece lateral kondil medial kondilden daha fazla yuvarlanır. Ekstansiyon ilerledikçe femur lateral kondilinin artiküler yüzeyi biter ve hareket ön çarpraz bağ ile sınırlanır. Bu sırada daha büyük ve daha az eğri olan medial kondil hareketine devam eder. Bu asimetri nedeniyle dizin lateral kompartmanı önce ekstansiyona gelir. Ekstansiyonu sonunda femur mediale döner, tibia dış rotasyon yapar ve lateraldeki bağların gerilmesine yol açar. Buna screw-home (vida-yuva) hareketi denir. Çarpraz bağların yokluğunda vida-yuva hareketi gözlenmez 1,11,12. Dizin ikinci önemli hareketi rotasyondur. Rotasyon, ancak diz fleksiyonda iken mümkün olabilmekte ve fleksiyon derecesine paralel olarak rotasyon kabiliyetide artmaktadır. 90º fleksiyonda rotasyon kabiliyeti maksimuma çıkmakta, 90º dereceden sonra yumuşak doku gerginliği nedeniyle tekrar azalmaktadır. Tam ekstansiyonda tibia tüberkülleri femur interkondiller oluğa oturduğundan rotasyon gözlenmez 1,11,12. Dizin diğer bir hareketi olan abdüksiyon ve addüksiyon 30º fleksiyonda maksimuma ulaşmakta, 30º fleksiyondan sonra yumuşak doku gerginliği nedeniyle azalmaktadır. Tam ekstansiyonda abdüksiyon ve addüksiyon gözlenmez. Normal yürüme esnasında maksimum abdüksiyon ve addüksiyon miktarı ortalama 11º kadardır 1,6,11. 19
21 Dizin fleksiyon ekstansiyon hareketi boyunca stabilite, bağların değişik derecedeki gerginliği ile sağlanır. Diz ekstansiyonda iken her iki kollateral bağ, ön çarpraz bağın posterolateral bantı ve arka çarpraz bağın posteromedial bantı gergindir. Menisküslerin ön kısmı femur ve tibia kondilleri arasında sıkışarak uyumu sağlar. Dizin fleksiyona gelmesi ile birlikte önce lateral kollateral bağ gevşer. Popliteus kası kasılır ve tibia 9º ile 20º arasında iç rotasyon yapar. Medial kollateral bağın süperfisyel lifleri, ön çarpraz bağın anteromedial ve arka çarpraz bağın anterolateral bantı gerilir. Menisküslerin arka kısmı femur ve tibia kondilleri arasında sıkışır. Fleksiyon derecesi artıkça femur kondilleri tibia üzerinde yuvarlanırken posteriora doğru kayar. Fleksiyondan ekstansiyona gelirken medial femoral kondil daha büyük olduğundan önce lateral kompartman tam ekstansiyona gelir. Takiben tibianın dış rotasyonu ile birlikte medial kompartmanın ekstansiyonu tamamlanır. Dizin her pozisyonunda en az bir çarpraz bağ gergindir ve ön arka translasyona engel olur 11. Bütün hareket derecelerinde menisküsler fizyolojik yüklenmeler ile şekil değiştirme özelliği sayesinde eklem yüzeylerinin uyumunu sağlayarak ekleme binen yüklerin optimum dağıtımı sağlar. Yük taşıma alanını artırarak eklem stabilitesine katkıda bulunur. Menisküslerin çıkarıldığında dizin rotasyonel stabilitesinin %14 oranında bozulduğu bildirilmiştir 11. Çeşitli pozisyon ve aktiviteler sırasında diz eklemine etki eden kuvvetler farklıdır. Diz ekleminde tibiofemoral eklem özellikle kompresif yükleri taşırken, patellofemoral eklem kuadriceps kuvvetinin tibiaya aktırılmasında ekstansör mekanizma içinde rol alır. Her iki ayak üzerinde duran birinde her iki diz eklemi vücut ağırlığının %43 ünü taşır. Tek ayak üzerinde durulduğunda ise dengeyi sağlamak için lateral bağ gerilmesi ile oluşan kuvvetler vücut ağırlığının iki katına ulaşır 12,13. Yürüme esnasında tibiofemoral ekleme iki yük biner. Bunlar yürümenin stance (basma) fazında yer reaksiyon kuvveti ve swing (salınım) fazında bacağın kendi yüküdür. Yürümenin fazına göre değişmekle birlikte, normal yürüme sırasında dize vücut ağırlının iki ile beş katı yük biner. Bunlar koşma esnasında vücut ağırlığının 24 katına çıkabilir. Yürüme esnasında dize gelen yükler Newton arasındadır 11. Dize binen fonksiyonel yükün yön ve büyüklüğü, o anda dize etki eden kas kuvvetinin büyüklüğü ile beraber belirli bir yön ve büyüklükte eklem reaktif kuvveti oluşturur. Bu oluşan eklem reaktif kuvveti eklem temas noktalarının eklem yüzeylerine dik olduğu durumda, çarpraz ve kollateral bağlarda bir 20
22 gerilme yaratmadan dengeyi sağlar. Dizin anlık merkezi dik olduğu durumdan dışarı düşerse eklemde mekanik desteği sağlayan bağlara gereğinden çok yük biner 13. Yer reaksiyon kuvvetlerinin lateral ve medial komponentleri dizde varus valgus momentlerine yol açar. Diz bu varus valgus momentlerine üç mekanizma ile karşı koyar. Bunlar eklem temas yüzeyine binen yükün yeniden dağılımı, eklem temas yüzeyinin kompresyonla genişlemesi ve bağlara aşırı yük binmesidir 11. Patellofemoral ekleme etki eden kuvvetler tibiofemoral ekleme etki eden kuvvetlerden farklıdır. Patellanın ana mekanik fonksiyonu kuvvetin yönünü değiştirmektir. Patella, kuadriceps kasının kuvvet kolunu artırır ve ekstansör mekanizma içinde kuadriceps kasının kuvvetini tibiaya aktarır. Patellaya ; kuadricepsin çekme kuvveti, patellar tendonun çekme kuvveti ve patellofemoral yüzeydeki baskılıyıcı kuvvetler etki etmektedir. Yürüme esnasında vücut ağırlığının 1/3 ü, merdiven çıkarken vücut ağırlığının 2,5 katı ve merdiven inerken vücut ağırlığının 3,5 katı kuvvet etki eder. Fleksiyonun artması ile bu baskılayıcı kuvvetler de artar. 60º-90º arasında baskılayıcı kuvvetler maksimum iken, ekstansiyonda patella eklem yüzüne gelen kuvvet en azdır 1,6. Şekil 16 : Diz fleksiyonu ile patellafemoral temas noktalarının değişimi 1 Aglietti ve arkadaşları diz fleksiyonu esnasında patellanın troklea ile ilişkisi incelemişlerdir. Patellanın inferior eklem yüzeyi, ilk olarak 20º fleksiyonda troklea ile temas eder. Patellanın orta eklem yüzeyi 60º fleksiyonda ve süperior eklem yüzeyi 90º fleksiyonda troklea ile temas eder. 120º üzerindeki fleksiyonda, kuadriceps tendonu troklea üzerinde kayar ve patella sadece medial ve lateral fasetleri ile femur kondillerine temas eder 1 (Şekil 16). 21
23 Diz ekleminde patellofemoral stabilite, eklem yüzey geometrisi ile yumuşak doku dengesinin kombinasyonu ile sağlanmaktadır. Hvid tarafından tanımlanan kuadriceps açısı (Q açısı) ; spina iliaka anterior süperiordan patella merkezine çizilen hat ile patella merkezinden tüberositas tibiaya uzanan hattın arasında kalan açıdır. Erkeklerde ortalama 14º, kadınlarda ise ortalama 17º kadardır 8. Q açısı büyük olanlarda patella laterale sublukse olmaya meyillidir. Kuadriceps kasını oluşturan vastus medialisin oblik lifleri patellaya ortalama 55º lik açıyla yapışırken, vastus lateralisin lifleri ortalama 14º lik açıyla yapışır. Patella, fleksiyonun başlangıcında troklea ile temas etmediğinden, laterale sublukse olmasını engelleyecek tek kuvvet, vastus medialisin oblik lifleri tarafından sağlanır. Fleksiyon arttıkça troklea devreye girerek laterale subluksasyonu engeller 1. Şekil 17 : Alt ekstrimite anatomik ve mekanik aksları 1 Dizin tüm bu fizyolojik yüklenmelerden kaynaklanan streslere karşı koyabilmesi için alt ekstremitenin nötral dizilimde olması gerekmektedir. Alt ekstremite nötral mekanik aksı ayakta duran bir kişide femur başı merkezinden ve talusun domunun merkezinden geçen akstır (Şekil 17). Bu aks diz ekleminin merkezinden geçer 1. Paley, mekanik aksın eklem merkezinin 8 ± 7mm. medialinden geçtiğini belirtir 14. Mekanik aks vücut ağırlık merkezinden geçen vertikal aksa göre 3º valgustadır 1. Femur anatomik aksı fossa piriformis ile diz eklemi merkezinden geçen akstır. Mekanik aks, femur anatomik aksına göre 5º-9º (ortalama 7º) valgustadır. Femur anatomik aksı ile vertikal aks arasında da 9º açı vardır 1 (Şekil 17). 22
24 Frontal planda femur kondillerine teğet çizilen çizgi ile mekanik aks arasındaki açıya mekanik lateral distal femoral açı (mldfa) denir (Şekil 18). Tibia kondillerine teğet çizilen çizgi ile tibia anatomik aksı arasındaki açıya anatomik medial proksimal tibial açı (ampta) denir (Şekil 18). LDFA ile MPTA normal değeri 87,5º +/- 2º dir. Femur kondillerine teğet çizilen çizgi ile tibia kondillerine teğet çizilen çizgi arasındaki açı eklem çizgisi konverjans açısıdır (JLCA) ve normal değeri 0-2º dir (Şekil18). Bu sınırların dışına çıkıldığında diz eklemi maloryantasyonundan bahsedilir 14. Tibiada mekanik aks ile anatomik aks aynı düzlemdedir. Tibia platosu da sagittal planda 5-10º posteriora eğimlidir. Sagital planda tibia kondillerine teğet çizilen çizgi ile tibia anatomik aksı arasındaki açıya posterior proksimal tibial açı (PPTA) denir (Şekil 18). PPTA normal değeri 80º +/- 3,5º dir 14. Şekil 18 : Koronal ve sagital planda alt ekstremite dizilimi 14 23
25 2-4. DİZ PROTEZİ KİNEMATİĞİ Artroplastinin uzun dönemdeki başarısı, alt ekstrimitenin normal longitidunal ve rotasyonel diziliminin sağlanması ve bu yolla dizin transvers eksenini yere paralel hale getirerek, eklemi çarprazlayan kuvvetlerin normal dağılımının sağlanması prensibine dayanır 1. Normal alt ekstrimite dizilimini sağlamak amaçlı, tibial komponent mekanik aksa dik konurken femoral komponent 5-7 valgusta yerleştirilmelidir. Malalignment ve maloryantasyon aseptik gevşemeden birinci derecede sorumludur 1. İdeal bir protez, dizin normale yakın hareket açıklığına izin vermeli, eklem kinematiğini değiştirmemeli ve anatomik bütünlüğü sağlamalıdır. Normal eklem fonksiyonu için diz kinematiğinin sağlanması yanında eklem stabilitesinin sağlanması şarttır. Eklemde statik stabiliteyi sağlayan bağların yapıları ve fonksiyonları ile ilgili bir değişiklik yapılıp yapılmayacağı en önemli konudur 15. Bağ fonksiyonlarını tamamen üstlenecek bir protez kullanılması gerekiyorsa menteşe tipi protez kullanılmalıdır. Menteşe tipi (hinged) protezlerde fleksiyon ve ekstansiyon dışında makaslama ve varus-valgus streslerinin yaratığı yüklenmeler, yumuşak dokulara iletilmeden direkt olarak protezin üzerinden protez kemik birleşme noktasına aktarılır. Protez tasarımı ne kadar kısıtlayıcı ise kemik protez yüzeylerdeki yüklenme de o kadar fazla olacaktır. Temas noktasındaki bu aşırı yüklenme erken gevşeme ve beraberinde enfeksiyon gibi problemlerle sonuçlanmaktadır 15. Bağların korunup sadece eklem yüzeylerinin değiştirildiği kondiler tip protezlerde eklem kompresif yüklerinin uygulanma noktası konsepti geçerlidir. Amaç eklem reaktif kuvvetinin, ekleme temas noktasının dik olması ve böylece femur ile tibial komponentler arasında dengeli kompresif yük iletiminin sağlanmasıdır 15. Total diz protezinde arka çarpraz bağa göre üç farklı tasarım mevcuttur. a.) Arka çarpraz bağın korunduğu tasarımlar, b.) Arka çarpraz bağın yerini tutan posterior stabilizer tasarımlar, c.) Arka çarpraz bağın kesilerek feda edildiği tasarımlar. 24
26 Arka çarpraz bağın korunup korunmaması total diz artroplastisinin en çok tartışılan konusu olmuştur. Arka çarpraz bağın kesildiği posterior stabilizer tasarımlarda arka çarpraz bağ fonksiyonu tamamen protez dizaynı ile sağlanmaktadır. Femurun tibia üzerinde posteriora yer değiştirmesi central cam mekanizması ile sağlanmaktadır. Femoral komponent üzerindeki transvers mil desteği ile eklemleşen merkezi tibial çıkıntı, femurun tibial komponent üzerinde posteriora kaymasına imkan sağlar 1,15 (Şekil 19). Şekil 19 : Arka çarpraz bağın görevini merkezi cam mekanizması üstlenmesi 1 20 yıllık takipler sonucunda hareket açıklığı veya protez ömrü açısından her iki tip arasında belirgin fark gösterilememiştir. Arka çarpraz bağ yerine herhangi bir mekanizma olmaksızın arka çarpraz bağın kesildiği tasarımlar çağdaş diz artroplastisinde kullanılmamaktadır 15,16. Arka çarpraz bağın korunduğu tasarımlarda, arka çarpraz bağın femoral rollback ve propriosepsiyon gibi özellikleri de korunduğundan, hareket açıklığının ve merdiven çıkma kapasitesinin daha iyi olacağı savunulmaktadır. Femoral rollback korunarak, dizde daha fazla fleksiyon elde edilirken aynı zamanda kuadriceps kuvvet kolu artırılarak ekstansör mekanizma kuvvetlendirilir.ayrıca arka çarpraz bağ varus valgus streslerine bir miktar karşı koyduğundan stabiliteye katkısı bulunmaktadır 1,2,15. Arka çarpraz bağın kesilmesini önerenler, bağın kesilmesi ile cerrahi tekniğin kolaylaşacağını savunmaktadır. Bu grup, dizdeki dejeneratif süreçten arka çarpraz bağında etkilendiğini ve normal fonksiyon göremediğini ileri sürmektedir. Arka çarpraz bağ kesilerek bağ dengesi daha iyi sağlanabilmekte ve varus-valgus deformitelerin düzeltilmesi kolaylaşmaktadır. Bağın kesilmesiyle posterior kapsül daha rahat ortaya konmakta ve bu mesafedeki gevşetme ve osteofitlerin temizlenmesi kolaylaşmaktadır. Diğer bir avantaj protez tasarımındaki tam tibiofemoral uyum nedeniyle polietilen üzerinde eşit yük dağılımı olmakta 25
27 ve polietilene binen birim yük azalmaktadır 15. Andriachhi ve Galante yaptıkları yürüme analizinde merdiven çıkma esnasında, posterior stabilize tasarımlarda hastaların gövdelerini daha fazla öne eğerek azalmış diz fleksiyonunu tolere etmeye çalıştıklarını saptamıştır 2. Şekli 20 : Arka çapraz bağın korunmasının protez dizaynına etkisi 2 Tibial polietilen komponentin tasarımı da arka çarpraz bağın kesilip kesilmemesi üzerinedir. Arka çarpraz bağ korunan tasarımlarda tibiofemoral uyum frontal nokta temas şeklindedir. Frontal kesitleri düz olan (flat-on-flat) tasarımlar, fleksiyon ekstansiyon açıklığı boyunca daha küçük temas alanına neden olurken, arka çarpraz bağın femoral rollback fonksiyonuna da izin verir (Şekil 20). Ancak varus-valgus veya rotasyonel hareketleri polietilenin kenarlarında stres konsantrasyonuna neden olmaktadır. Ayrıca temas alanının daha küçük olması polietilen üzerindeki stresleri artırarak aşınmayı kolaylaştırmaktadır. Eğer arka çarpraz bağ iyi dengelenmezse özelikle tibial komponentin posteromedialine aşırı yük binmekte ve aşınmaya neden olmaktadır 2,15. Arka çarpraz bağın kesilip yerine konduğu protezlerde polietilen yüzeyde tibiofemoral uyum, frontal kesitleri eğimli (curve-on-curve) tasarımlarla sağlanmaktadır. Polietilen yüzeyde eşit yük dağılımına bağlı uzun vadede aşınma azalmaktadır (Şekil 20). Ancak yüzeyleri birbirine daha uyumlu olan bu tasarımlarda daha az hareket imkanı, tibial komponent ile kemik arasında daha fazla strese yol açarak gevşemeyi kolaylaştırabilir 2,15. Polietilen aşınması günümüz total diz artroplastinin en önemli sorunlarından biri olmaya devam etmektedir. Protezin tasarımı, polietilenin üretim özellikleri, kalınlığı, polietilen ile temas eden femoral komponentin materyali, protezin stabilitesi ve dizilimi gibi bir çok faktör polietilen aşınmasında etkilidir. Taşıyıcı eleman olarak yüksek molekül ağırlıklı 26
28 polietilen (UHMWPE) düşük sürtünme kuvveti ve aşınmaya yüksek dayanımıyla iyi bir tercihdir. Polietilenin ısı kullanılanarak şekillendirmesi ve yüzeyinin hazırlanması, daha üretim aşamasında işlenen yüzeyin hemen altında düşük dirençli bir zon oluşmasına neden olmakta ve aşınmayı kolaylaştırmaktadır. Bu nedenle önerilen, basınç altına girmeden kalıplanmış polietilenin yine ısı kullanılmadan işlenmesi ve kesilmesidir. Polietilenin sterilizasyon şekli de aşınmada etkili bir faktördür. Polietilenin gamma sterilizasyonu oksitlenmeye neden olduğundan, etilen oksit ile sterilizasyonu önerilmektedir 1. Sadece polietilenden ibaret tibial komponent kullanımı günümüzde terk edilmiştir. Tibial komponente metal arkalık (back) eklenmesi hem modülarite sağlar hem de polietilendeki esnemeyi azaltarak polietilenin aşınmasını ve ömrünü uzatır. Metal arkalık, kullanılacak polietilen kalınlığını da düşürmektedir. Aşınmayı kabul edilebilir sınırlarda tutmak için gerekli minimum polietilen kalınlığı 8mm. olarak kabul edilmektedir. Daha kalın polietilen kullanmak amaçlı proksimal tibial kesi gereğinden fazla yapılırsa, tespit için kemik kalitesi uygun olmayan metafizer bölgeye inilmektedir. Polietilen kalınlığını artırmak için femur distalinden yapılacak keside eklem seviyesinde yükselmeye sebep olarak bağ dengesi bozar. Bu nedenlerden ötürü ideal polietilen kalınlığı 8-10mm arasında değişmektedir 15. Tibial komponentin fiksasyonu da total diz artroplastisinin başarısını uzun dönem başarısını direkt olarak etkilemektedir. Tibial komponent fiksasyonu çimentolu ya da çimentosuz yapılabilir. Çimentolu ve çimentosuz tespit uygulanan protezlerde tasarım açısından bir fark yoktur. Çimentolu ve çimentosuz tespitlerin uzun dönem başarılı sonuçları bildirilmiştir. Çimentosuz tespitlerde en önemli sorun primer stabilizasyondur. Press-fit, hidroksiapatit kaplı ve poroz kaplı tasarımlar çimentosuz fiksasyon için geliştirilmiştir 15. Protezlerin metal komponentleri kobalt-krom alaşımından yapılamaktadır. Son yıllarda femoral komponentler için titanyum alaşımlar kullanılmaktadır. Bu da yüksek derece biyolojik uyumluluk ve düşük elastik modilitesi sonucu, kemik remodelizasyonunda azalma sağlayarak, çimentosuz modellere göre bir üstünlük sağlamıştır. Titanyum alaşımlı femoral komponentlerde polietilen aşınma daha fazla gözükmektedir 15. Patellofemoral komponent, protez tasarımı açısından önemli tartışma konusu olmaya devam etmektedir. Total diz artroplastisi sonrası reoperasyon ve morbiditenin en önemli sebeblerinden birisi patellofemoral eklem problemleridir. Pateller komponent ile ilgili en 27
29 önemli özellik pateller komponent yerleştirildikten sonra patella normal kalınlılığının aşılmamasıdır. Sadece polietilen ve metal arkalıklı pateller komponent tasarımları mevcuttur. Metal arkalıklı tasarımlarda polietilen aşınması ve komponetlerin ayrışması başarısızlık nedeni olmaktadır 15. Günümüzde total diz artroplastisinde tartışmalar; kinematik, fiksasyon ve aşınma konuları üzerinde yoğunlaşmıştır. Kinematik, fiksasyon ve aşınmanın göz önüne alınarak uygulandığında hepsinin aynı anda sağlanmasının mümkün olmadığı açıktır. Üçününde dengeli olduğu artroplastisi, en ideal artroplasti olacaktır. 28
30 2-5. TOTAL DİZ PROTEZLERİNİN SINIFLANDIRILMASI Total diz protezleri ; protezin uygulandığı kompartmana, sağladığı mekanik desteğe ve fiksasyon tipine göre sınıflandırılırlar. 1. Unikompartmantal diz protezleri 2. Bikompartmantal diz protezleri 3. Trikompartmantal diz protezleri a. Kısıtlayıcı (constrained) b. Yarı Kısıtlayıcı (semiconstrained) c. Kısıtlayıcı olmayan (unconstrained) 2-5.a ) Unikompartmantal Diz Protezleri Femur ve tibianın sadece medial veya lateral kompartmanın karşılıklı gelen yüzlerinin değiştilmesi amacıyla uygulanır. Patellofemoral eklemi, karşı kompartman ve çarpraz bağları koruması avantajlarıdır. Bu tip protezler kısıtlayıcı olmayan tip protezlerdir. İlk kez 1950 lerde McKeever tarafından tarif edilse de esas olarak 1970 lerde Marmor tarafından geliştirilmiştir. Marmor un geliştirdiği protezin tibial komponenti anatomik, düz yüzeyli ve tümü polietilendi. Marmor kendi serisinde lateral kompartman replasmanının medialden daha iyi sonuç verdiği bildirmiştir. Marmor dan sonra geliştirilen modellerde polietilen tibial komponente metal arkalık eklenmesine rağmen aşınma sorunu giderilemedi 1. İlk yıllarda yaygın olarak kullanılan unikomparmantal diz protezleri, kötü sonuçlar nedeniyle ilerleyen dönemlerde tercih edilmemiştir. Günümüzde cerrahi teknik ve implant dizaynındaki gelişmeler unikompartmantal diz artroplastisini tekrar gündeme getirmiştir 1. Tek kompartmanda lokalize dejeneratif artriti veya osteonekrozu olan 60 yaş üstü hastalarda iyi sonuç alınmıştır. Minimal kemik rezeksiyonu yapıldığından ve çarpraz bağlar korunduğundan trikompartmantal diz protezi ile revizyonu mümkündür. Bu tip protezler ileri derecede deformiteli, instabil ve fleksiyon kontraktürü olan dizlerde uygulanılmamalıdır. Scott ve arkadaşları kendi serilerinde 11 yıllık takiplerinde %82 protez sağkalımı bildirmişlerdir. Omnifit ve Robert Brigham unikompartmantal diz protezlerine örnek olarak verilebilir 1. 29
31 2-5.b ) Bikompartmantal Diz Protezleri Bikompartmantal diz protezleri, kondiler tip yüzey değiştirme protezlerinin öncüsüdür. Medial ve lateral kompartmanlar değiştirlirken patellofemoral eklem değiştirilmez de Gunston ın geliştirdiği Policentric Diz Protezi bikompartmantal diz protezlerinin öncüsüdür lerde geliştirilen Geomedic, ICLH ve Duocondylar Diz Protezleri bikompartmantal protezlerin diğer örnekleridir 2. Bu protezlerde sıklıkla mekanik yetmezlik gelişmesi nedeniyle yaygın kullanım alanı bulamamıştır 1, c ) Trikompartmantal Diz Protezleri Günümüzde kullanılan protezler trikomparmantal diz protezleridir. Patellofemoral eklem dahil olmak üzere dizin tüm bölümleri değiştirilmektedir. İlk kez 1973 te Insall tarafından geliştirilen Total Condylar Diz protezi bu grubun öncüsüdür. Trikompartmantal diz protezleri sağladığı mekanik desteğe göre üçe ayrılır 1,2, c.1 ) Kısıtlayıcı (constrained) Protezler : Kısıtlayıcı tip protezler dizin fleksiyon ve ekstansiyonuna izin verip, abdüksiyonadduksiyon veya rotasyon hareketlerini önler ya da kısıtlar. Bu grup protezler aşırı kemik kaybı olan veya belirgin bağ laksitesi olan instabil dizlerde, çoğunlukla revizyon cerrahisinde kullanılmaktadır. Gerçek (sabit akslı) menteşeli, rotasyona izin veren menteşeli ve menteşiz tipleri mevcuttur. Gerçek menteşeli tasarımlar transvers planda rotasyon hareketlerini tamamen engeller. Rotasyona izin veren menteşeli protezler yarı kısıtlayıcı protezlerle düzeltilemeyecek derecedeki ağır deformiteli ve instabil dizlerde tercih edilmektedir 1,15. Kısıtılayıcı tip protezler dizin hareketlerini bir veya daha fazla planda kısıtladıkları için tüm yüklenmeler, implant-çimento ve çimento-kemik yüzey birleşme noktasına aktarılır. Bu da erken dönemde gevşeme hatta komponent kırılmaları ile sonuçlanmaktadır 1,15. Gerçek menteşeli protezlere örnek olarak Waldius, Shiers ve Guepar ın tasarımları gösterilebilir. Lacey, Spherocentric ve Kinematik Rotating Hinge rotasyona izin veren menteşeli protezlerdir 1,15. 30
32 2-5.c-2 ) Yarı Kısıtlayıcı (semiconstrained) Protezler : Günümüzde kullanılan çoğu protez bu gruba girmektedir. Dengeli yumuşak doku serbestleştirilmesi ve uygun protez seçimi ile birlikte ciddi fikse deformiteler düzeltilebilir.stabil bir eklem ve anatomik bütünlük sağlanabilir.bu grup kendi içerisinde arka çarpraz bağı koruyan, kesen ve fonksiyonunu yerine koyan olmak üzere üçe ayrılır 1,2,15. Arka çarpraz bağın korunduğu protezler yarı kısıtlayıcı protezler içinde en az sınırlayıcı olanlardır.duopateller, Kinematic Condylar, Miller-Gallante, Maeve bu gruptaki protezlerden bazılarıdır 1,15. Arka çapraz bağın kesildiği protezlere örnek olarak Total Condylar Diz Protezi, Imperial College London Hospital (ICLH) Protezi, Freeman-Samuelson Protezi, Insall- Burnstein Total Condylar Protezi ve Kinematic Condylar Diz Protezi arka çarpraz bağın kesildiği tasarımlardır 1,15. Arka çarpraz bağın kesildiği ve fonksiyonun yerine konduğu posterior stabilizer tasarımlar yarı sınırlayıcı protezler içersinde en fazla sınırlayıcı özelliğe sahip olanlardır. Kesilen arka bağın fonksiyonu bu protezlerde femoral komponent üzerindeki mil desteği ile eklemleşen merkezi tibial çıkıntı ile sağlanmaktadır. Bu sayede femoral rollback fonksiyonu yerine konarak hareket açıklığı artılırmakta, aynı zamanda kuadriceps kuvvet kolu uzatılarak ekstansör meknizma güçlendirilmektedir. Kinematic Stabilizer ve Insall-Burnstein Posterior Stabilizer bu gruba örnek protezlerdir 1,2, c-3 ) Kısıtlayıcı olmayan (unconstrained) Protezler : Her ne kadar kısıtlayıcı olmayan diye adlandırılsa da, hareket eksenlerinden bir veya birkaçını az miktarda olsa da kısıtlamaktadır. Bu protezlerin diz eklemi anatomi ve fonksiyonlarına mümkün olduğunca sadık kalınarak tasarlanmıştır. Stabiliteden sorumlu bağların bütünlüğü şarttır. Asimetrik femoral ve tibial komponent, normal diz kinematiğine benzer vida-yuva hareketine ve aktif rotasyona izin verir. Böylece tespit yüzeylerindeki torsiyonel stresleri en aza indirir 1,15. 31
33 Tibial komponenti mobil meniskus yüklenmeli protezler bu gruba girer. Bu protezlerde menisküs yerine geçen iki ayrı tibial polietilen komponent femoral kondillerle tam bir uyum gösterir.dizin fleksiyonu esnasında fizyolojik femoral arkaya kayma ve rotasyon gerçekleşerek tüm hareket genişliği boyunca femoral ve tibial komponentler arasındaki uyumun sürekliliği sağlanır. Oxford Diz Protezi ve Low Contact Stress (LCS) Diz Protezi kısıtlayıcı olmayan diz protezlerine örnektir 1,17. 32
34 2-6. TOTAL DİZ ARTROPLASTİSİ ENDİKASYONLARI Dejeneratif bozuklukların neden olduğu ağrı ve hareket kısıtlılığının giderilmesinde total diz artroplastisi iyi bir tedavi seçeneği olarak karşımıza çıkmaktadır. Günümüzde ileri evre izole patellofemoral artroz da total diz artroplastisi endikasyonu olarak kabul edilmektedir 17. Total diz artroplastinde amaç ağrıyı gidermek, stabil ve fonksiyonel bir hareket açıklığı sağlamak ve mevcut deformiteyi düzeltmektir 1,2,16. Diz osteoartritinde tedavi seçenekleri konservatif ve cerrahi olmak üzere iki başlık altından toplanabilir. Aktivite kısıtlanması, zayıflama, yürümeye yardımcı koltuk değneği veya baston gibi cihazların kullanılması, antienflamatuar ajanların kullanılması, intraartiküler enjeksiyonlar ve fizik tedavi konservatif tedavi seçenekleridir. Açık ve artroskopik eklem debritmanı, sinovyektomi, suprakondiler veya yüksek tibial osteomi ve artrodez, total diz artroplastisi dışındaki cerrahi tedavi seçenekleridir. Total diz artroplastisi uygulanmadan önce tüm konservatif tedavi methodları denenmeli ve artroplasti dışındaki cerrahi tedavi seçenekleri göz önünde bulundurulmalıdır. Total diz artroplasitisi son evre osteoartiti olan ve bu tedavi seçeneklerinden fayda görmeyen hastalarda endikedir 18. Tüm tedavi şeçeneklerine rağmen ciddi semptomları olan hastalarda total diz artroplastisi endikasyonları şunlardır : 1. Romatoid artrit : Yaşa bakılmaksızın ciddi ağrı ve hareket kısıtlılığı durumunda uygulanır. Romatoid artritte eklem tutulumu %70 bilateraldir. Bu hastalarda diz ağrısı için hemen hemen hiç alternatif yoktur Osteoartrit : Dejeneratif osteoartrit nedeniyle total diz artroplastisi planlanan hastalarda cinsiyet, yaş, meslek, aktivite düzeyi, kilo göz önüne alınması gereken faktörlerdir. Bu grup hastalarda artroplasti öncesinde diğer tedavi seçenekleri mutlaka denenmelidir Posttravmatik artrit : İntraartiküler veya diğer travmatik eklem yaralanmaları sonucunda gelişen artrozlarda uygulanabilir Patellofemoral osteoartrit : Yaşlı hastalarda, tek başına ileri patellofemoral ostoeartroz total diz artroplastisi endikasyonları arasında yer almaktadır 3. 33
35 5. Osteotomi sonrası : Bozulmuş olan yük dağılımının düzelterek gonartrozun ilerlemesini ve bundan kaynaklanan ağrının giderilmesinde; 55 yaş altı, tek kompartman tutulumu ve yeterli hareket açıklığına sahip hastalarda yüksek tibial osteomi etkili bir yöntemdir. Suprakondiler femoral osteotomisi ise daha çok valgus deformitesi mevcut, orta derece lateral kompartman osteoartrit olan hastalarda tercih edilmektedir. Osteotomi sonrası ağrı şikayeti ve progresif osteoartrit gelişen hastalarda total diz artroplastisi endikedir 3, TOTAL DİZ ARTROPLASTİSİ KONTRENDİKASYONLARI 1. Aktif enfeksiyon : Aktif enfeksiyon total diz artroplastisinin kesin kontraendikasiyonları arasında yer almaktadır. Enfeksiyon tedavisi sonrasıda her zaman total diz artoplastisi uygun bir seçenek olmayabilir. Aktif ya da rekürren enfeksiyon durumlarında total diz artroplastisi yerine artrodez daha iyi bir seçenektir Ekstansör mekanizma yetersizliği : Dizin aktif ekstansiyonu sağlayamayan hastalarda artodez daha iyi bir seçenektir Genu Rekurvatum : Kas güçsüzlüğü ile birlikte genu rekurvatumlu hastalarda total diz artroplastisi endike değildir. Uygulanacak implanta binen yüklere bağlı erken gevşeme bu hastalarda kaçınılmazdır Artrodez : Ağrısız ve uygun pozisyonda olan bir dize tekrar hareket kazandırmak için artroplasti yapılmamalıdır. Diz çevresi kas dengesi ve bağ yapılarının durumu uygun stabilite sağlanmasına olanak vermeyeceğinden artroplastiden kaçınılmalıdır. Gevşeme en büyük problemdir ve bu hastalarda yeniden artrodez her zaman mümkün olmayabilir 3. Bunların dışında hastanın medikal kondüsyonunun kötü olması, ciddi osteoporoz, periferik dolaşım bozukluğu, nöropatik eklem, metabolik hastalıklar, psöriatik artrit, morbid obezite ve hasta uyumsuzluğu rölatif kontraendikasyonlar arasındadır. Aslında bunlara kontrendikasyon yerine artroplastinin başarısını negatif yönde etkiyen faktörler demek daha doğru olacaktır 3,18. 34
36 Ortopedik cerrahı artroplasti kararı vermede en çok zorlayan faktörlerin başında yaş gelmektedir. Yaşlı, sedanter ve çoklu eklem tutulumlu hastalarda diz protezi uygulanması konusunda şüphe yoktur. Asıl sorun genç, monoartikuler tutulumu olan ve yüksek aktivite düzeyine sahip hastalardır. Bu hastalarda aşınma ve gevşeme en önemli çekincelerdir. Cerrahi teknik, materyal ve protez tasarımındaki gelişmeler daha genç yaş grubunda artroplasti uygulamalarını cesaretlendirmektedir. Diduch ve arkadaşları 55 yaş altında uyguladıkları 108 sementli total diz protezinin ortalama 8 yıllık takibinde %94 lük protez sağkalımı bildirmişlerdir 20. Gill, 55 yaş altında uyguladığı 68 sementli diz protezinde 10 yıllık takibi sonucunda 2 hastada aseptik gevşeme ve 1 hastada da enfeksiyon nedeniyle revizyona gittiğini belirtmiştir 21. Hofmann ortalama yaşın 42 olduğu, 75 sementsiz total diz protezi uygulamasında gevşeme ya da enfeksiyon nedeniyle başarısızlık bildirmemiştir. Radyografik olarak gevşeme bulgusu saptamadığı serisinde, sementsiz fiksasyonun aktif genç hastalarda güvenli tespit sağladığını savunmuştur 22. Nörojenik artropati de (Charcot eklemi) endikasyonun tartışmalı olduğu bir durumdur. Bazı cerrahlara göre nörojenik artropatide total diz protezi kontrendikedir. Nöropatik artropatide eklem ileri derecede instabil ve deformedir. Uygun dizilimin sağlanması ve stabil bir eklem elde edilmesi güç olabilir. Soudry ve arkadaşları çalışmasında posterior stabilize ve sınırlayıcı tip protezler uyguladıkları 9 dizin 8 inde, 3 yıllık takip sonucunda mükemmel sonuç elde etmişlerdir 1. Obesite endikasyon açısından diğer tartışmalı bir konudur. Obez hastalarda lokal yara yeri sorunlarının, patellofemoral komplikasyonların ve infeksiyon oranlarının daha yüksek olduğu bilinmektedir 23. Ayrıca bu hastalarda hastane kalış süresi de daha fazladır. Pulmoner emboli, derin ven trombozu gibi sistemik komplikasyonlar daha sık görülmektedir ve bu hastalarda yoğun bakım desteği ihtiyacı daha fazla olmaktadır. Obesite; objektif parametre olarak vücut/kitle indeksi (body mass index) ile değerlendirilmekdir. Winiarsky ve arkadaşları, vücut kitle indeksi 40 tan büyük olan hastalarda infeksiyon ve lokal yara yeri sorunlarını daha yüksek olduğunu bildirmiştir 23. Benjamin ve arkadaşları, 405 primer total diz artroplastisini lokal ve sistemik komplikasyonlar açısından gözden geçirmiş ve vücut kitle indeksi 30 dan büyük olan hastaları obez olarak nitelendirmiştir. Tek taraflı artroplasti uyguladıkları grupta; obez hastalarda yara yeri ve sistemik komplikasyonları daha sık görüldüğünü belirtmişlerdir. Bilateral artroplasti uyguladıkları grupta; obezler ile olmayanlar arasında, komplikasyonlar ve hastanede kalma süresi açısından fark saptamamışlardır
37 Metabolik hastalıklardan diabetes mellitus, diz artroplastisi açısından özellik arz eder. Diabetes mellitus prevalansı her sene artmakta, özellikle total diz artroplastisine aday yaş grubu olan 65 ve civarında oran %20 lere ulaşmaktadır. Bu hastaların 1/3 gibi önemli bir oranı ne yazık ki tanı almamaktadır 25. Bu hastalarda derin enfeksiyon ve buna bağlı revizyon oranları diabetik olmayanlara oranla yüksektir. Derin ven trombozu, postoperatif nöropati, yara yeri komplikasyonları sık görülmektedir. Bu hastalarda derin enfeksiyon oranının yüksek olması nedeniyle antibiyotik profilaksisi önerilmektedir 25,26,27. Chiu ve arkadaşları diabetiklerde profilaksi amaçlı, çimentoya sefuroksim eklemiş ve 37 diz protezi uygulamalarında derin enfeksiyon saptamamışlardır. 40 gr. polimetilmetakrilata 2 gr. sefuroksim eklenmesiyle çimentonun statik tensil ve kompresif kuvvetlerinde değişiklik olmadığını belirtmişlerdir 28. Meding ve arkadaşları 291 diabetik hastaya 363 diz protezi uygulamışlar ve ortalama 52 aylık takip sonucu derin enfeksiyon oranlarını %1.2 olarak bildirmişlerdir. Diabetik olmayan grupta derin enfeksiyon oranı %0.7 olarak bulunmuş. Diz skorları açısından iki grup arasında fark yokken, diyabetik olanlarda fonksiyonel skorları daha kötüdür. Benzer şekilde aseptik gevşeme oranları diyabetiklerde daha yüksektir. Ayrıca çalışmalarında, insulin bağımlı diyabetiklerde, bağımlı olmayanlara oranla derin enfeksiyon ve revizyon cerrahi oranını daha yüksek saptamışlardır 25. Psöriazis toplumda yüksek oranda görülen kronik bir cilt hastalığıdır. Psöriatik hastaların yaklaşık %5 inde artritik süreç tabloya eşlik eder. Genel yaklaşım psöriatik lezyonların cildin bariyer özelliğini bozduğu yönündedir. Bu nedenle dermatoloji konsültasyonu ve cilt plaklarının tedavisinden sonra artroplastisinin uygulanması önerilirmektedir. Derin enfeksiyon ve buna bağlı revizyon oranlarının primer artroplastiye oranla yüksek olduğundan preoperatif antibiyotik profilaksisi önemlidir. Stern çalışmasında, 24 psöriatik artritli hastaya uyguladığı diz protezinde %17 oranında derin enfeksiyon saptamıştır 1. Hemofilik artropatili hastalarda total diz artroplastisi ağrının giderilmesinde etkin bir yöntemken, hareket açıklığının restorasyonunun güçlüğü ve komplikasyon oranının yüksek olması nedeniyle başarının kısıtlı kaldığı durumlardan biridir. Hemofilik artropatide eklemde fleksiyon kontraktürü, valgus deformitesi ve tibianın dış rotasyonu ile seyreden 3 planlı deformite mevcuttur. Figgie ve Goldberg artroplasti uyguladıkları 19 hemofilik artropatili hastada %53 oranında komplikasyon bildirmişlerdir. Hemoraji, yüzeyel cilt nekrozu, tibial komponentte gevşeme ve derin enfeksiyon görülen komplikasyonlardır. Faktör VIII seviyesi 36
38 ile komplikasyon oranı arasında korelasyon vardır. Perioperatif dönemde faktör VIII seviyesinin %100 seviyelerinde tutulması gerekmektedir 1. Tüberküloz artrit zemininde total diz artroplastisi tartışmalı konulardan biridir. Klasik kaynaklarda belirtilen görüş debritman ve antitüberküloz tedaviden sonra protezin uygulanmasıdır. En önemli sorun tüberkülozun reaktivasyonudur. Reaktivasyon oranı %2-5 arasında değişmektedir. Young-Jo Kim 19 tüberküloz artritli hastanın 22 dizine protez uygulamış ve sadece 3 hastasında reaktivasyon saptamıştır. Reaktivasyon saptadığı bir hastasına artrodez uygulamıştır 29. Su ve arkadaşları çalışmalarında, 16 tüberküloz artritli hastanın 5 inde reaktivasyon saptamıştır. Preoperatif ve postoperatif dönemde kemoterapi uygulanan hastalarda başarılı sonuçlar elde edilebileceğini belirtmişlerdir 30. Tüberküloz artrit zemininde bir yıllık sessiz dönemden sonra artroplastisi uygulanması doğru olacaktır. Postoperatif dönemde 3 ay çoklu antitüberküloz tedavi uygulanması gerekmektedir. Tüberküloz artrit aktif döneminde önce rezeksiyon ve antitüberküloz tedavi ve ikinci aşamada artroplasti uygulanması, önerilen diğer bir tedavi methodudur
39 2-8. TOTAL DİZ ARTROPLASTİSİ KOMPLİKASYONLARI Total diz artoplastisi sonrasında görülebilecek komplikasyonları genel ve lokal komplikasyonlar olmak üzere iki grupta toplayabiliriz. Genel komplikasyonlar : Total diz protezi uygulanan hastalar genellikle yaşlı grupta yer aldığından aterosklerotik kalp hastalığı, hipertansiyon, diabet mellitus, kronik obstrüktif akciğer hastalığı gibi sorunlara sık rastlanmaktadır. Hastaya ait bu medikal durumlar gerek perioperatif gerekse de postoperatif dönemde morbidite ve mortaliteye neden olabilmektedir. Parvazi ve arkadaşları 1969 ile 1997 yılları arasında Amerika Birleşik Devletleri nde uygulanan 22,540 diz protezi operasyonunu mortaliteye neden olan risk faktörlerini belirlemek amaçlı incelemişlerdir. Artroplasti sonrası 30 gün içinde mortalite hızını % 0,21 (47 hasta) olarak saptamışlardır. Primer atroplasti olgularında mortalite hızı revizyon olgularına göre daha yüksek saptanmış olup sadece 3 hasta operasyon esnasında kaybedilmiştir. İlk 30 gün içerisinde ölen hastaların tümünde sementli tespit uygulanmıştır. 70 yaşın üstündeki, sementli tespit uygulanan, önceden kardiopulmoner hastalık öykü olanlar, primer artroplasti uygulananlar ve aynı anda bilateral artroplasti uygulanan vakalarda mortalite hızının yüksek olduğunu belirtmişlerdir 32. Lokal komplikasyonlar : Yara yerine bağlı komplikasyonlar : Total diz artroplasitisinde protezin üzerini örten yumuşak dokunun nispeten ince olması nedeniyle yara yeri iyileşmesi önem arz eder. Yara yerinde sıklıkla seröz akıntı, yüzeyel ya da derin hematom formasyonu, yara yeri iyileşmesinin gecikmesi ve cilt nekrozu gibi sorunlar yaşanmaktadır. Primer artroplastilerin %0,5 inde ilk 5 gün içerinde seröz ya da serohemanjiöz akıntılar görülebilmektedir. İnsizyon hattından gelen seröz akıntı genelde sterildir. Aspiratif drenin en az 24 saat tutulması önerilir. Akıntının azaltılması için fizik tedaviye bir miktar geç başlanabilir. Bu sürede immobilizasyona ve antibiyoterapinin devamına ek olarak dize elastik bandaj ya da dizlik uygulabilinir, elevasyon ve buz tatbik edilebilir. Insall bu durumda dize aspirasyon yapılması ve kültür sonucuna göre cerrahi açık irrigasyon ve debritman önermektedir
40 Yara yeri iyileşmesinde gecikme, yara dudaklarının ayrışması ve cilt nekrozuyla sonuçlanabilir.obesite, diabetes mellitus, anemi, hipoproteinemi (albumin<3,5gr/dl), sigara kullanımı ve steroid kullanımının yara yeri iyileşmesi üzerinde negatif etkileri vardır.bu faktörlerin preoperatif dönemde göz önünde bulundurulması gerekmektedir 33. Vasküler komplikasyonlar : Total diz artroplastisi sonrası damar lezyonları %0,03- %0,2 gibi oldukça düşük oranda görülür. Damar lezyonları arteriyel oklüzyon, arteriovenöz fistül ve artelyel anevrizma şeklindedir. Arteriyel oklüzyon genelde kalsifiye aterom plağının kırılıp distalde embolizasyonu ile gerçekleşir. Arteriovenöz fistül ve arteryel anevrizma popliteal arterde ya da turnike seviyesinde direkt travma sonucu oluşmaktadır 33,34,35. Vaskuler sisteme ait diğer bir komplikasyon derin ven trombozudur. Total diz artroplastisinde profilaksi yapılmamışsa venografi ile tespit edilen tromboemboli oranı %50-84 gibi yüksek sıklıktadır. Profilaksi ile bu oran %22-57 lere düşürülmektedir. Semptomatik derin ven trombozu görülme insidansı %1-10 arasındadır. Bunun sistemik komplikasyonu olan pulmoner emboli görülme insidansı %0,5-6 lardadır. Hastaların %0,1-0,4 ünde pulmoner emboli fetaldir. İleri yaş, sedanter yaşam, önceden var olan venöz yetmezlik, kongestif kalp hastalığı, malignite, obesite, östrojen tedavisi, hiperlipidemi, turnike kullanımı, operasyon süresinin uzaması ve postoperatif dönemde uzun immobilizasyon tromboembolinin risk faktörleridir. Doppler ultrason ve venografi tetkikleri tanıda altın standarttır. Derin ven trombozunun tedavisinde 1 hafta intravenöz heparin tedavisini takiben düşük molekül ağırlıklı heparin türevleri kullanılmaktadır 33,35,36. Sinir lezyonları : Total diz artroplastisi sonrası görülen en sık sinir yaralanması peroneal sinir paralizidir. Değişik serilerde peroneal sinir paralizi görülme sıklığı %0,3 ile % 3 arasındadır. Schinsky, 1476 primer total diz artroplastisini değerlendirdiği çalışmasında peroneal sinir paralizi oranını %1,3 olarak bildirmiştir 33. Idusuyi ve Morrey 10,321 olguluk serisinde sadece 32 hastada postoperatif dönemde peroneal sinir paralizisi bildirmiştir 37. Peroneal sinir özellikle ileri derece deformitesi ve fleksiyon kontraktürü olan dizlerde düzeltme sonrası gerilir. Bunlar dışında oluşan hematom formasyonun veya kullanılan elastik bandajın dıştan basısı sonucu paraliz gelişebilir. Romatid artritli dizlerde, valgus dizlerde ve öncesinde kök patolojisi olan hastalarda daha sık görülmektedir. Peroneal sinir paralizilerinin %50 si tamamen geri dönerken geriye kalan %50 de iyileşme kismidir. Kalıcı tam paraliz 39
41 nadirdir. Eğer 3 ay geçmesine rağmen paralizide düzelme olmuyorsa peroneal sinir eksplorasyonu önerilir 33,37. Protez çevresinde görülen kırıklar : Protez çevresi kırıklar eklem seviyesinden 15cm. uzaklıkta ya da stem varsa stemden 5 cm. uzaklıktaki mesafede gelişen kırıklardır. Protez çevresi kırıklar sıklıkla femurda olmakta, tibiada çok seyrek görülmektedir. Romatoid artrit, osteoporoz, steroid kullanımı, malaligment, komponent malpozisyonu kırık oluşmasını kolaylaştırcı faktörlerdir. Anterior femoral kesi yapılırken oluşan çentiklenme (anterior notching) bu bölgede kırık için potansiyel zayıf bir bölge oluşturur. Neer femoral komponent çevresi kırıklarını 3 e ayırır. Tip 1 kırıklar ekstraartiküler nondeplase kırıklardır. Alçı ile immobilizasyonundan ardından breys ile erken ile harekete başlanarak tedavi edilir. 5 mm den az deplasman ve 5º den az angulasyon mevcuttur. Tip 2 kırıklar ekstraartiküler deplase veya intraartikuler nondeplase kırıklardır. Dizilimin uygun olduğu kırıklarda alçı tespiti uygulanırken, deplese kırıklarda osteosentez uygulanır. Tip 3 kırıklar tam deplase veya 10º den fazla angulasyonu olan veya T şeklinde intraartiküler kırıklardır. Retrograd kilitli intramedüller çiviler suprakondiler femur kırıkları için en çok kullanılan ve kabul gören tespit materyalidir. Diğer bir tedavi seçeneği plakla osteosentezdir. Protezin yerleşimi nedeniyle intramedüller çivileme yapılamayacağı durumlarda plakla osteosentez tercih edilmelidir. 90º Richards plağı hem suprakondiler bölge iyi adapte olması hem de yeterli stabilizasyon sağlaması nedeniyle tercih edilir. Tüm tedavi seçeneklerinde amaç stabil tespit ve erken hareketin sağlanmasıdır 35. Heterotropik ossifikasyon : Total diz artroplatisi sonrası gelişen heterotopik ossifikasyonlar genelde asemptomatiktir. Kalça artroplastisinden sonra gelişen heterotopik ossifikasyon kadar sık görülmemekte ve şikayete neden olmamaktadır. Değişik serilerde insidans %1-42 arasında bildirilmiştir. Total diz artroplastisi sonrası görülen heterotropik ossifikasyon 3 grupta sınıflandırlmaktadır. Tip 1 de yeni kemik oluşumu 2 cm. den küçüktür. Tip 2 lezyonlar 2 ile 5 cm. arasındaki kemik oluşumlarıdır. Tip 3 heterotropik ossifikasyonda yeni kemik oluşumu 5 cm in üzerindedir. Dalury çalışmasında total artroplasti uyguladığı 500 hastasında heterotropik ossifikasyon insidansını %15 olarak bildirmiştir 38. Erkek hasta, romatoid artrit, anterior femoral kesi sırasında basamaklanma, kuadricepsin zorlayıcı ekartasyonu ve midvastus girişimi risk faktörleri olarak tariflenmiştir. Heterotropik kemik adacıkları ağrı ve hareket kısıtlılığı dışında sorun teşkil etmezler. Radyografik olarak postoperatif 3. ayda belirir ve 2 yıldan sonrada büyüme göstermez
42 Ekstansör mekanizma komplikasyonları : Total diz artroplastisi sonrasında gelişen komplikasyonların geniş bir kısmı patellofemoral bölge ile ilgilidir. Patellofemoral komplikasyonların sıklığı değişen serilerde %1-50 arasında bildirilmiştir. Bu komplikasyonların sıklığı artroplasti ile uğraşan ortopedik cerrahları patellayı değiştirmeme düşüncesine itmektedir. Patellofemoral komplikasyonlar kendisini ön diz ağrısı şeklinde göstererek artroplastiyi başarısız kılmaktadır. Patellofemoral instabilite, patella kırıkları, polietilen aşınması, gevşeme, pateller tendon ve kuadriceps rüptürü, peripatellar skar ve yumuşak doku hipertrofileri patellofemoral komplikasyonların başlıcalarıdır 33,39,40. Patellofemoral instabilite ekstansör mekanizma sorunları içinde en sık rastlananıdır. Patellofemoral instabilitenin en sık sebebi ise cerrahi teknik hatalardır. Dizin aşırı valgusta olması, femoral ve tibial komponentlerin internal rotasyonda tespiti, patellanın lateralize edilmesi, eklem seviyesinin değişmesi, patellanın asimetrik kesilmesi, patella komponentin kalınlığının rezeksiyondan fazla olması, medial parapatellar girişimde medial kapsül tamirinin iyi yapılmaması, patellofemoral instabiliteye yol açan nedenlerin başlıcalarıdır. Gerekirse lateral retinaküler gevşetmeden kaçınılmamalıdır 35,39,40. Komponentlerin hatalı pozisyonu, patellar komplikasyonlara neden olmaktadır. Tibial komponentin internal rotasyonda malpozisyonu Q açısını arttırarak patellanın lateral subluksayonuna yol açmaktadır. Femoral komponentin internal rotasyonda tespiti trokleayı mediale alacağından yine patella subluksasyon ve dislokasyonuna yol açacaktır 33. Total diz artroplastisi sonrası patella kırığı görülme sıklığı %0.3 ile %11 arasındadır. Brick ve Scott 2887 total diz protezinde patella kırığı görülme sıklığını %0,3 olarak bildirmişlerdir. Fazla kemik rezeksiyonu, malalignment, tek ve geniş santral deliğin olması, lateral gevşetmeye bağlı lateral geniküler arterin zedelenmesine bağlı avaskülarite, aşırı fleksiyon, eklem seviyesinin yükselmesi, çimentoya bağlı termal nekroz patella kırıklarını kolaylaştırıcı faktörlerdir 39,40. Patellar komponent gevşemesi göreceli olarak daha seyrek görülen bir komplikasyondur. Malaligment, tek santral delik, hatalı boy seçimi patellar gevşemeyi kolaylaştıran faktörlerdir. Aktif hastalarda gevşeme daha sık görülmektedir. Kemik stoğun yeterli olduğu olgularda revizyon önerilirken, osteoliz nedeniyle kemik stok yetersiz ise patellektomi düşünülmelidir
43 Patellar komponentin kötü pozisyonda yerleştirilmesi polietilen aşınmasının en sık nedenidir. Malpozisyon streslerin konsantrasyonuna neden olmakta, böylece stresin yoğunlaştığı bölge çabuk aşınmaktadır. Metal arkalıklı patellar komponentlerde gevşemenin daha sık olduğu bilinmektedir. Metal arkalık polietilen komponentin kalınlığının azalmasına neden olarak aşınmasını kolaylaştırmaktadır 40,41. Patellar tendon ve kuadriceps tendon rüptürü oldukça nadir görülen patellofemoral komplikasyonlardır. Geniş cerrahi görüş alanı sağlamaya çalışılırken tendonun korunamaması en sık hasarlanma nedenidir. Protez komponentlerinin impingmentı ve cerrahi girişim sonrası devaskülarizasyon rüptüre neden olabilir. Özellikle romatoid artritli ve diabetik hastalar risk altındadır. Primer sütür, semitendinosus, gracilis ve fasya lata ile güçlendirerek dikiş, kemiktendon-kemik greftleri ile tamir tarif edilen tekniklerdir. Ekstansiyonda kısıtlılık ve rerüptür tamirde karşılaşılan en sık problemlerdir 35. Total diz artroplastisi sonrası Hoffa ya da peripatellar yumuşak dokularda hipertrofi ön diz ağrısı ve hareket kısıtlılığına neden olabilir. Patellar clunk sendromu, suprapatellar nodül ile karakterize bir peripatellar fibröz doku proliferasyonudur. Patella superiorundaki sinovyumun hipertrofisi ile oluşan fibröz nodül, posterior stabilize tasarımlarda fleksiyonda interkondiler aralığa girerek sıkışır ve ekstansiyona gelirken 30º-45º fleksiyonda çıkar ve bu sırada dışardan duyulabilen bir ses oluşur. Patellar komponentin küçük konması nedeniyle kuadriceps tendonu interkondiler mesafenin anterior köşesinden uzaklaştıralamaz ve sinovyal nodül fleksiyonda buraya sıkışır (Şekil 21). Insall posterior stabilize tasarım kullandığı olgularda patellar clunk sendromunu engellemek için kuadriceps tendonu posteriorundaki sinovyanın parsiyel rezeksiyonunu önerir. Peripatellar skar ve yumuşak doku hipertrofisi atroskopik olarak başarılı şekilde tedavi edilebilir. Lokal steroid enjeksiyonlarının başarı oranı düşük olsa da denenebilir 35. Şekil 21 : Patellar clunk sendromu 1 42
44 İnfeksiyon : Total diz artroplastisinin en korkulan komplikasyonudur. Total diz artroplasitisinde infeksiyon oranı %0,4 ile %10.3 olarak geniş bir aralıkta bildirilmiştir. Etyolojisi osteroartrit olanlarda infeksiyon oranı %1.7 iken, romatoid artritte bu oran %4.4 tür. Menteşe tipi protez kullanılan olgularda infeksiyon oranı %4,8 ile %22,5 arasında değişmektedir. Revizyon diz artroplastilerinden sonra infeksiyon görülme oranı primer artroplastiye göre daha yüksektir. Revizyon artroplastilerinde infeksiyon oranı %4 ile %32 arasında bildirilmiştir 18,26,35. İnfeksiyon gelişimini kolaylaştırıcı pek çok faktör tanımlanmıştır. Romatoid artrit, steroid kullanımı, obesite, diabetes mellitus, renal yetmezlik, kronik alkolizm, malnutrisyon, psöriazis infeksiyon gelişimini kolaylaştıran faktörlerin başında gelmektedir. Romatoid artritte görülen hipogammaglobulinemi nedeni ile enfeksiyon görülme oranını belirgin şekilde artırmaktadır 35. Hastaya ait faktörlerin dışında infeksiyon gelişimini engellemeye yönelik cerraha ait faktörlerde bulunmaktadır. Sağlıklı ve temiz ameliyathane koşulları, laminer akım düzeniği, doğru tasarlanmış ameliyathane mimarisi, eğitimli ameliyathane personeli, uygun maske, başlık ve ameliyat önlüğü kullanılması, cerrahın uygun yıkanması, antibiyotik profilaksinin doğru uygulanması ve hastanın doğru şekilde hazırlanması bunlardan bazılarıdır. Hastalar ameliyat öncesi hastanede mümkün olduğunca az yatırılmalıdır. Hastanın cilt traşı ve temizliği ameliyathanede yapılmalıdır. Daha önce yapıldığında oluşan sıyrık ve yaralar patojen bakterilerin kolonizasyonuna neden olmaktadır. Ayrıca hastanın preoperatif aşamada infeksiyon odağı açısından orofarengeal, gastrointestinal ve genitoüriner sistemlerinin muayenesi önerilmektedir 26,35. Total diz artroplastisi sonrasında görülen infeksiyonlar erken ve geç infeksiyonlar şeklinde değerlendirilir. Erken infeksiyon protez uygulaması sonrası ilk 3 ay içinde görülen infeksiyonlardır. Erken infeksiyonlar genellikle ameliyat esnasında veya insizyon yerinde kontaminasyonla gelişmektedir. 3 aydan sonra görülen geç derin infeksiyonlar genellikle hematojen yolla oluşur. İnfekte diz artroplastilerinde en sık görülen patojen stafilokoksus aureustur. Bunu koagülaz negatif stafilokoklar, streptokoklar ve enterokoklar takip eder. Bunlar cilt florası ile fekal flora kaynaklı bakterilerdir. Son yıllarda metisiline dirençli stafilokokus aureus ve vankomisine dirençli enterokok faecium sık rastlanan etken olarak 43
45 karşımıza çıkmaktadır. Bu nedenle infeksiyon riski taşıyan hastalarda, sistemik hastalıkları olanlarda ve revizyon cerrahilerinde antibiyotikli çimento kullanılması önerilmektedir 35. İnfekte total diz artroplastisinin tanısında; klinik, laboratuar, radyoloji ve sintigrafi kullanılmaktadır. Sintigrafik tetkiklerden indium işaretli lökosit sintigrafisi duyarlılığı ve seçiciliği en yüksek olanıdır. Bunların yanında aspirasyon sıvısının bakteriyolojik incelemesi tanıya yardımcı olmaktadır. Preoperatif aspirasyon, infeksiyonun belirlenmesinde %75 sensitif ve %96 spesifiktir 42. İnfekte total diz artroplastisinin tedavi yöntemleri arasında antibiyotik supresyonundan amputasyona dek bir çok teknik tanımlanmıştır. Tek başına antibiyoterapi, derin infeksiyonların tedavisinde genelde yetersiz kalmaktadır. Cerrahi debritman, irrigasyon ve antibiyoterapi, patojenin virulansı düşük olduğu durumlarda daha etkindir. Çimentosuz protez uygulanmış, protez gevşememiş, ciltte sinus ağzı yoksa ve infeksiyonun ortaya çıkışı dört haftadan kısa ise, debritman ve irrigasyonla kombine edilmiş antibiyoterapi etkili olabilir. Debritman artroskopik değil açık yapılmalı, polietilen insert çıkartılarak posterior kapsüle ulaşılmalı, tüm sinovya ve yumuşak dokular çıkarılmalıdır. Postoperatif dönemde 6 hafta antibiyoterapi devam edilmelidir. Bu teknikle %12 ile %71 arasında başarı elde etmek mümkündür 35. Medikal kondüsyonu ağır girişimleri kaldıramayacak kadar kötü olan hastalarda, artrodez yapılamayacak kadar fazla kemik defekti varsa, sedanter yaşam süren fazla mobil olmayan hastalarda ve yüksek virulan patojen ile infekte olanlarda rezeksiyon artroplastisi uygun tedavi seçeneği olacaktır. Protezin tüm komponentlerinin çıkarılması yanında tüm nekrotik dokular ve sinovyanın çıkarılması takiben hazır antibiyotikli spacer ya da el ile hazırlanan donmaya yakın antibiyotikli çimento uygulanır. Antibiyotikli çimento ya da spacer infeksiyonla mücadeleyi kolaylaştırırken az da olsa stabiliteye katkıda bulunur 35. İnfekte total diz artroplastisinde en iyi fonksiyonel ve klinik sonuçlar tek veya iki aşamalı reimplantasyon cerrahilerinden sonra alınmaktadır. Standart tedavi iki aşamalı reimplantasyondur. Agresif debritman, antibiyotikli çimento ya da spacer uygulanımı ve antibiyotik uygulanımı takiben ortalama 6 hafta sonra ikinci aşamada reimplantasyon uygulanır. İki uygulama arasındaki süreyi 3 aya uzatan cerrahlar bulunaktadır. Bu methodla infeksiyon eradikasyonu değişik serilerde %57 ile %100 lere ulaşmaktadır 35,42. 44
46 İnfekte total diz artroplastisinde diğer bir kurtarma operasyonu artrodezdir. İnfeksiyon nedeniyle ekstansör mekanizmanın destrükte olduğu durumda artrodez uygulanmalıdır. Reimplantasyon yapabilecek kadar kemik stok kalmamışsa ya da ileride yapılacak multiple operasyonlarda yara iyileşme problemi olacak hastalarda artrodez kurtarma operasyonu olarak denenebilir.reimplantasyonla infeksiyonun eredike edilemediği, kemik stoğun yeterli olduğu genç aktif hastalarda da artrodez tercih edilebilir. İnfekte protez çıkartılıp aynı seansta artrodez uygulanabilirken, antibiyoterapi sonrası ikinci seansa da bırakılabilir. Artrodez amaçlı eksternal fiksatör, intramedüller rod veya plakla osteosentez uygulanabilir 35,42. Amputasyon infekte total diz artroplastisinin tedavisinde sık olarak kullanılan bir yöntem değildir. Amputasyon, hastanın hayatını tehdit edecek derecede bir enfeksiyon ve sepsis varsa ya da çok sayıda revizyon girişimine karşın başarı sağlanamamışsa uygulanabilir 42. Gevşeme : Aseptik gevşeme protezin kemik ile fiksasyonunun mekanik nedenlerle zamana bağlı olarak sona ermesidir. Polietilen ve metal debrislerin indüklediği makrofajların osteolizi başlattığı düşünülmektedir. Aseptik gevşemeden birinci derecede malaligment sorumlu tutulmaktadır. Özellikle komponentlerin varusta yerleştirilmesi gevşemenin başlıca nedenlerindendir. Primer fiksasyonun kalitesi, kemik defektlerin varlığı, hastanın aktivite düzeyi ve protezin tasarım özellikleri aseptik gevşemeyi etkileyen başlıca faktörlerdir. Kısıtlayıcı menteşe tipi protezlerde yüklenmeler direkt protezden kemiğe aktarıldığından, bunlarda gevşeme oranı daha yüksektir. Aseptik gevşeme en sık tibial komponent de gözlenir. Femoral komponent de seyrektir ve ilk olarak posterior kondiler bölgede gözlenir 43. Polietilenin sterilizasyon şekli, aşınmada etkili diğer bir faktördür. Polietilenin gamma sterilizasyonu oksitlenmeye neden olduğundan, dayanımını azaltmaktadır. Bu nedenle polietilenin, etilen oksit ile sterilizasyonu önerilmektedir 44. Eklem instabilitesi ve dislokasyon : Dizde instabilite ağrı ve boşalma hissinden dislokasyona kadar geniş bir yelpazede gözlenebilir. Dizde bağ dengesinin kurulamaması, ameliyat esnasında bağların zedelenmesinden, kemik rezeksiyonların hatalı yapılmasından ve komponentlerin hatalı rotasyonel yerleşimden kaynaklanabilir. Bağ dengesinin sağlanamaması ve hatalı kemik kesileri sonucu eşit fleksiyon ekstansiyon aralığının sağlanamaması instabiliteye yol açmaktadır. Protez komponentlerinin hatalı yerleştirilmesi, özellikle de tibial komponentin internal rotasyonda yerleştirilmesi instabilite nedenleridir. 45
47 İnstabilite ve dislokasyonların tedavisinde önce atel, sirküler alçı ve breys tedavisi uygulanmalıdır. İnstabiliteyi dengeleyici kas egzersizleri tedavide yeterli olabilmektedir 35,42. Hareket kısıtlılığı ve nedeni açıklanamayan ağrı : Hareket açıklığının artırılması ve ağrının giderilmesi artroplastinin temel amacıdır. Günlük aktivitelerin devamı için yeterli hareket açıklığı temini gerekmektedir. Ritter ve arkadaşları 4727 total diz artroplastisini postoperatif hareket açıklığını etkileyen faktörleri belirlemek için incelemişlerdir. Postoperatif hareket açıklığını belirleyen en önemli faktörün preoperatif hareket açıklığı olduğunu belirtmişlerdir 45. Bunun dışında cinsiyet, yaş, cerrahi teknik, preoperatif tibiofemoral aligment, etyoloji, postoperatif rehabilitasyon ve protez tasarımı hareket açıklığını etkileyen diğer faktörlerdir. Özellikle fleksiyon kontraktürü ve varus deformitesi olan dizlerde, posteriordeki osteofitlerin temizlenmesi ve medial kollateral bağın derin lifleri ile semimembranosus ve pes anseriusun gevşetilmesi postoperatif fleksiyonu artıran en önemli girişimlerdir 45. Total diz artroplastisi sonrasından bazen yapılan tüm tetkiklere rağmen hastalarda ağrıyı açıklayacak bir neden bulunamaz. Insall kendi serisinde bu gruba giren hastaların sıklığını %0,3 olarak bildirmiştir 33. Nedeni belirlenemeyen ağrı durumda ilk araştırılması gereken durum subklinik bir infeksiyondur. Gerekirse aspirasyon ve sintigrafik değerlendirme yapılmalıdır. Bunun dışında kalçadan yansıyan ağrı, bursit, metal reaksiyonu, peripatellar skar ve yumuşak doku hipertrofisi ya da refleks sempatik distrofi düşünelebilir. Nedeni bilinmeyen ağrı sebebiyle tanısal artroskopi yapılan hastalarda temizlenmemiş menisküs ve fibrotik doku parçacıkların eklem içinde sıkıştığı saptanmıştır. Bu nedenle araştırmalara rağmen patoloji saptanmayan hastalara tanısal artroskopi önerilebilir
48 2-9. PREOPERATİF HAZIRLIK Başarılı bir diz artroplastisi ; uygun protez seçimi, doğru insizyon, iyi bir cerrahi teknikle eklem yüzeylerinin replasmanı ile sağlanabilir. Bu da ancak hastanın preoperatif dönemde ayrıntılı şekilde değerlendirilmesi ve iyi bir preoperatif hazırlık ile sağlanabilir. Preoperatif hazırlık total diz artroplastisinin belki de en önemli basamağıdır 16. Anamnez ve Fizik Muayene : Anamnez, fizik muayene, laboratuar tetkikler ve radyolojik değerlendirme preoperatif değerlendirmenin ana basamaklarıdır. Ayrıntılı anamnez alınarak hastanın medikal kondüsyonu ortaya konmalıdır. Hastaların büyük çoğunluğu yaşlı hasta grubundandır ve bu yaş grubunda sık rastlanılan hastaya ait sistemik hastalıklar, gerek perioperatif gerekse de postoperatif dönemde morbidite ve mortaliteye neden olabilmektedir. Geçirilmiş operasyon anamnezi cerrahi teknik açısından önemlidir. Geçirilmiş cerrahiye bağlı olarak anatomik landmarkların değişebileceği unutulmamalıdır. Ayrıca geçirilmiş yüksek tibial osteotomi gibi girişimlerde varsa implantların çıkartılması konusunda da hazırlık yapılmalıdır 16. Fizik muayanede öncelikle alt ekstrimite dizilimi değerlendirilir. Herhangi bir deformite olup olmadığı; varsa deformitenin derecesi, nedeni, fikse ya da düzeltilebilir olup olmadığı belirlenir 16. Diz hareket açıklığı değerlendirilir. Preoperatif hareket açıklığı postoperatif hareket açıklığını belirleyen en önemli faktördür 41. Hareket kısıtlılığı ve fleksiyon kontraktürü olan hastalarda bunların derecesine göre kollateral bağ gevşetmesi dışında ek gevşetmeler ya da ek kemik kesileri planlanabilir. Gerekirse bu hastalarda genişletilmiş yaklaşımlar uygulanabilir 16. Mediolateral laksite, instabilite varlığı ve derecesi değerlendirilir. Varus-valgus stres testleri uygulanarak gevşek ve sıkı yapılar belirlenmelidir. Total diz artroplastisi yumuşak doku denge ameliyatı olduğundan preoperatif olarak yapılacak olan gevşetmeler planlanır 16. Dikkatli nörolojik muayene ve motor kuvvet testleri yapılarak özellikle kuadriceps kas kuvveti değerlendirilirmelidir.yeterli kuadriceps kas kuvveti olmayan hastalarda artroplastisi kontraendikedir
49 Radyolojik değerlendirme : Radyolojik değerlendirmede, standart basarak diz AP ve lateral grafileri alınır. Eklem mesafesindeki daralma, osteofitik değişikler, skleroz, kemik kalitesi ve dizilim hakkında bilgi edinilir. Eklem içi serbest cisim varlığı ya da dizin posteriorunda lokalize ve fleksiyon kontraktürüne neden olabilecek osteofitler gözlenebilir. Patellofemoral eklem ilişkisini değerlendirmek için tanjansiyel grafiler alınır. Tünel grafi ile interkondiler notch ve posterior kondiller değerlendirilir. Ayrıca basarak 45º fleksiyon pozisyonunda posteroanterior yönde alınan diz grafisinde tibiofemoral eklem mesafesinin değerlendirilmesinde kullanılır. Yük binen pozisyonda alındığından eklem mesafesindeki daralma ve posteriordeki degenerasyon daha iyi değerlendirilir. Tünel grafinin bir modifikasyonudur 47. Standart 1 metre mesafeden alınan grafiler yeterli olmakla birlikte; çekilebilirse ortoröntgenografi, normal mekanik aksın sağlanmasında cerraha yardımcı olmaktadır. Ortoröntgenografi ile dizin anatomik ve mekanik aksları belirlenir. Mekanik aks bozulmuşsa orta hattan ne kadar sapma gösterdiği hesaplanır. Deformite mevcutsa bunun nereye ait olduğu ve derecesi belirlenir. Femur ve tibiada herhangi bir bowing varsa rahatlıkla tespit edilir. Böylece intramedüller ya da ekstramedüller guideların hangisinin tercih edileceğine karar verilir 48. Direkt grafiler üzerinde şablonlar vasıtasıyla muhtemel komponent boyutları belirlenir. Aynı zamanda kemik defekte bağlı bir deformite söz konusu ise defektin miktarı ve nasıl giderileceği değerlendirilir. Defektin, boyutuna göre sement, kemik grefti ya da bloklarla giderilmesi planlanır 16. Skorlama : Hastanın preoperatif ve postoperatif durumunun, uygulanan tedavinin başarısının değerlendirilmesi ve farklı tedavi methodlarının sonuçlarının karşılaştırılmasında skorlama sistemleri kullanılır. Diz artroplastisinin sonuçlarının değerlendirilmesinde üç skorlama sistemi kullanılır. Hospital for Special Surgery Diz Skoru (HSS) (1970), Diz Cemiyeti Skoru (KSS) (1983), WOMAC (Western Ontario and Macmaster)
50 HSS ve KSS daha çok fizik muayene dayalı sistemlerdir ve protez dinamiği ile ilgili bilgi veren değerlendirme sistemleridir. WOMAC ise daha çok diz fonksiyonunu ve postoperarif dönemdeki ağrıyı değerlendirir 49. Skorlama sistemleri ile ağrı, fonksiyon, hareket açıklığı, fleksiyon deformitesi ve instabilite değerlendirilir. HSS ve KSS toplam 100 puan üzerinden değerlendirme yapar. Diz Cemiyeti Skoru ; Diz Skoru ve Diz Fonksiyonel Skoru olmak üzere iki kısımdan oluşur ve hastaları 3 kategoride inceler : A ; Unilateral veya bilateral fakat karşı diz başarıyla uygulanmış B ; Unilateral ve karşı diz semptomatik C ; Multiple artrotik tutulum Skorlama sonucu 60 puan altı zayıf, puan orta, puan iyi, puan mükemmel sonuç olarak değerlendirilir 49. WOMAC aslında antienflamatuar ilaçların etkinliğini değerlendirmede kullanılan skorlama sistemidir.ancak postoperatif hasta fonksiyonlarını değerlendirmede etkili olduğundan klinik kullanım yeri bulmuştur. Bu sistemde ağrı, eklem sertliği ve fonksiyon sorgulanmaktadır ve düşük puan daha iyi sonuç ifade etmektedir.( 0 14 mükemmel,15-28 iyi, orta, >39 yetersiz) 49 Tromboemboli profilaksisi : Tromboemboli profilaksisi tüm hastalara uygulanmalıdır. Yaşlı, obez, immobil hastalar ve önceden geçirilmiş derin ven trombozu öyküsü olan hastalarda tromboemboli riski daha fazladır. Ayrıca cerrahi sürenin uzun sürmesi durumunda risk artmaktadır. Operasyon süresinin 90 dakikayı geçen olgularda risk 2 kat artar. Anestezi şekli de tromboemboli riskini etkilemektedir. Genel anestezi uygulanan hastalarda rejyonel anestezi uygulananlara oranla daha sık görülmektedir 50. Profilaksi; mekanik ve farmakolojik olmak üzere iki şekilde uygulanabilir. İdeal olanı mekanik ve farmakolojik proflaksinin birlikte uygulanmasıdır. Erken mobilizasyon, 49
51 antitromboembolik çorap kullanımı, pnömotik pompa kullanımı mekanik yöntemler arasındadır 50. Farmakolojik tromboemboli profilaksisi amacıyla heparin, düşük molekül ağırlıklı heparin türevleri (DMAH), warfarin, dekstran, asetil salisilik asid, huridin, pentasakkaritler kullanılan preparatlardır. Rejyonel anestezi planlanmayan hastalarda preop 12 saat önce, rejyonel anestezi planlanan hastalarda ise postoperatif dönemde profilaksiye başlanmalıdır 50. DMAH türevlerinden Fraksiparine, Enoksiparin, Dalteparin, Ardeparin, Tinzaparin tromboemboli profilaksisinde kullanılmaktadır. Moniterizasyon gerektirmemesi DMAH en önemli avantajıdır. Derin ven trombozu profilaksisinde, postoperatif 12. saatte 40 mg/gün tek doz veya 2 x 30 mg/gün Enoksiparin kullanılması önerilmektedir. Preoperatif 12 saat önce 2 x 30 mg/gün uygulaması tek doz 40 mg uygulamasından daha etkin profilaksi sağlamaktadır 50. Turnike uygulanımı : Total diz artroplastisinde daha seri, temiz ve teknik çalışma için turnike kullanılmalıdır. Turnike olabildiğince uyluğun proksimale yerleştirilmelidir. Mutlaka pnömatik turnike kullanılmalıdır. Gerekirse steril turnike ve lastik bandajlar hazır bulundurulmalıdır. Bilateral olgularda her iki turnike takılmalı ve sırayla şişirilmelidir. Antibiyotik profilaksisi turnike şişirilmeden uygulanmalıdır. Turnike süresinin 2 saati aşan olgularda, sonlandırılıp reperfüzyondan sonra hemostaz sağlanılması önerilir. Her ne kadar turnike kullanılanarak kanama miktarı en düşük düzeyde tutulsa da çimentolu protezlerde ortalama 1500ml. ve çimentosuz protezlerde ortalama 2000 ml. kanama olmaktadır 34. Vasküler yetmezlikli hastalarda turnike uygulanmasından kaçınılmalıdır. Vasküler yetmezlik düşünülen hastalarda gerekirse Doppler USG tetkiki ile alt ekstrimite vasküler kapasitesi verifiye edilmelidir. Doppler USG de Ayak bileği brakiyel indexi ( ABI ) adı verilen parametre kullanılarak vasküler kapasite değerlendirilir. ABI normalde 0,9 un üzerinde olması gerekmektedir. ABI 0,9 un altında ise operasyon esnasında vasküler komplikasyon gelişme riski yüksektir 51. Eğer ABI 0,5 in altında ise angiografi ve revaskülarizasyon endikasyonu mevcuttur. Bruce ve arkadaşları 73 olguyu değerlendirdiği çalışmalarında, periferik nabazanlarının biri 50
52 ya da her ikiside palpe edilemeyen hastalarda vasküler kapasitenin değerlendirilmesi amacıyla Doppler USG ile tetkikini önerir 51. Antibiyotik profilaksisi : Antibiyotik profilaksisinde 1.Kuşak sefalosporin türevi Sefazolin sodyum 1gr intravenöz olarak cerrahiden dak.önce uygulanmalıdır. İdrar sondası uygulanan hastalarda Gram (-) etkenlere yönelik Amikozid türevi Netilmisin 300 mg intramusküler uygulanması önerilmektedir. Bunun dışında profilaksi amaçlı sefuroksim 1,5 gr ya da vankomisin 1 gr. intravenöz olarak ameliyattan hemen önce uygulanabilir. Anestezi şekli : Genel anestezi, spinal, epidural ve kombine spinoepidural anestezi hastanın özellikleri göz önünde bulundurularak tercih edilir. Epidural anestezi uygulanan olgularda derin ven trombozu belirgin olarak azalmaktadır. Epidural anastezide uygulanan lokal anestetik maddeler kan elemanları ile etkileşerek koagulasyonu ve hücre yapışkanlığını azaltmakta ve tromboprofilaksiye yardımcı olmaktadır. Postoperatif dönemde analjezi ve erken ağrısız harekete başlanabilmesi epidural anestezinin diğer avantajlarındandır. 51
53 2-10. CERRAHİ GİRİŞİM VE TEKNİKLER Amerikan Ortopedi Cemiyeti nin önerisine göre opere edilecek taraf önceden işaretlenmelidir. Supin poziyonda yatan hastanın diz, cruris ve ayak bileği seviyesine yerleştirilen rulo desteklerle; dize cerrahiyi kolaylaştıracak pozisyon verilir. Operasyon sahası scrup solusyonu ile yıkanır ve kurulanır. Drape uygulanmadan önce cilt işaretlemesi yapılarak daha sonra katların uygun şekilde karşılıklı kapatılması kolaylaştırılır. Turnike uygun pozisyonda yerleştirilmelidir. Turnike şişirilmeden antibiyoterapi intravenöz olarak uygulanmalıdır. Boyama ve steril örtme sonrası açık kalan cilt sahalarının tamamı drape ile kaplanmalıdır. Gerekirse posterior ve anterior ayrı drapeler kullanılmalıdır. Ayak ve ayak bileği ekstramedüller guidelerın kullanılmasına müsaade edecek şekilde hazırlanmalıdır a ) İnsizyon Total diz artroplastisinde cilt insizyonu orta hat, medial veya lateral parapatellar insizyon şeklinde yapılabilir. Daha önceden geçirilmiş insizyon skarı mevcutsa tercih edilmesi gereken insizyon eski insizyon hattıdır. Transvers skar varsa; yeni kesi, skarı 90 açıyla kesen, orta hat longitudinal kesi olmalıdır. İki eski kesi varsa uzun olan kullanılmalıdır. Skar yeni kesi ile birleştirilemiyorsa, daha uzak bir yerden kesi yapılarak dar aralıklı paralel kesiden kaçınılmalıdır. Amaç insizyon hattında gelişebilecek cilt nekrozunu önlemektir 34. Median orta hat kesi patellanın tam ortasından geçen kesidir. Patella üzerinde cilt altı özellikle kadınlarda çok incedir. Diz bükme ve çömelme hareketlerinde bu kesi sonrası gerilmeye bağlı ağrı oluşabilir.patellanın medialinden yapılan kesi gerilmelere ve ayrılmalara karşı daha dayanıklıdır. Bu insizyonda yara iyileşmesi daha süratlidir ve nedbe dokusu daha az geliştiğinden estetik görünüm sağlar. Lateral parapatellar kesi ise patellanın lateralinden geçen ve valgus dizlerde lateral bölgeye ulaşımı kolaylaştıran kesidir 52. Total diz artroplastisinde kullandığımız standart artrotomi teknikleri; Anterior Medial (Medial parapatellar), Subvastus, Midvastus ve Anterior Lateral (Lateral parapatellar) girişimlerdir 52 (Şekil 22). 52
54 Şekil 22 : Diz artroplastisinde kullanılan standart girişimler 52 Medial Parapatellar Girişim : Medial parapatellar (Anteromedial) girişim total diz artroplastisinde kullanılan standart girişimdir. Von Langenbeck tarafından ilk olarak tarif edilen bu girişimle intraartiküler ve periartiküler yapılar mükemmel şekilde ortaya konabilmektedir. Medial parapatellar girişimde; proksimalde vastus medialis, kuadriceps tendonundan insize edildikten sonra diseksiyon distalde, medial retinakulum ve patellar tendon boyunca devam ederek tüberositas tibianın 0,5-1 cm. medialinde sonlanır (Şekil 22). Patellanın medialinde kapsülün kolayca kapatılabilmesi için 0,5 cm.lik bir tabaka bırakılmalıdır. Distalde insizyon patellar tendonun yapışma yerine fazla yaklaşmamalıdır. Patellanın laterale devrilmesinde güçlük yaşanırsa kuadriceps tendonu superiora doğru insize edilir. Distalde ise patellar tendon tuberositas tibiaya yapışma yerinin medialinden subperiostal olarak sıyrılarak patellanın laterale devirmesi kolaylaştırılır 52. Medial parapatellar girişimin en önemli dezavantajı patellofemoral komplikasyonlara yol açabilmesidir. Medial parapatellar girişimde; patellar instabilite, subluksasyon, dislokasyon ve patellanın avasküler nekrozu gibi komplikasyonlar %1,5 ile %12 oranında görülmektedir. Bu girişimde kuadriceps tendonunun insize edilmesi ekstansiyonda bir miktar kuvvetsizlik yaratacağından rehabilitasyon da zorlaşacaktır 51. Diğer bir sorun safen sinirin infrapatellar dalının kesilmesi nedeniyle postoperatif dönemde ağrılı nörinom gelişmesidir. Artrotomi sonrası patella laterale devrilip diz fleksiyona alınırken patellar tendonun tuberositas tibiaya yapışma yerinden avülse edilmemesine dikkat edilmelidir. Medial 53
55 parapatellar girişime lateral gevşetme eklenildiğinde patellanın beslenmesi bozulabileceğinden, buna bağlı olarak avaskülarite ve patella kırığı gelişebilir 52. Subvastus Girişim : Medial parapatellar girişimin ekstansör mekanizmayı etkilemesi ve patellofemoral instabilite yaratma potansiyeli farklı girişimler doğurmuştur. Subvastus girişim medial parapatellar girişimden daha anatomik bir yaklaşımdır. Orta hat veya medial cilt insizyonunu takiben vastus medialis postero-medialdeki intramuskuler septumdan, kasın patella superiorundaki yapışma yerine dek insize edilir (Şekil 23). Ardından medial retinaküler insizyon patellar tendonun medialinden tüberositas tibiaya dek uzatılır. Bu şekilde kuadriceps tendonu ve dolayısıyla ekstansör bütünlük bozulmadığından, ekstansör kuvvet azalmaz ve dizin rehabiltasyonu kolaylaşır. Medial parapatellar girişimdeki gibi patellayı medialden besleyen damarlar zarar görmeyeceğinden patellanın dolaşımı korunmuş olacaktır. Medialde intermuskuler septumdan girileceğinden vastus medialisin innervasyonu da bozulmayacaktır 52. Şekil 23 : Subvastus girişim 52 Subvastus girişimde kas intermuskuler septumdan ayrıldığından özellikle proksimalde Hunter kanalı ve nörovaskuler yapıların zedelenmemesine dikkat edilmelidir. İleri derecesi deformitesi olan hastalarda uygun bir girişim değildir. Subvastus hematom ve adalede iskemi oluşabilir. Artrotomi mesafesi mediale kaydığından ekstansiyonda patellanın devrilmesi güç olabilir 52. Chang ve arkadaşları çalışmalarında unilateral artroplasti uyguladıkları hastalarda subvastus girişim ile medial parapatellar girişimin isokinetik ve izometrik kas kuvvetleri üzerine etkisini karşılaştırmışlardır. Subvastus girişimlerde postoperatif 6.ayda kuadriceps 54
56 kuvveti daha fazla iken postoperatif 12 ayda, anlamlı farkın ortadan kalktığını belirtmişlerdir. Yine subvastus girişimlerde hamstring / kuadriceps kas gücü oranı daha hızlı düzelmektedir 53. Midvastus Yaklaşım : Midvastus yaklaşımda insizyon vastus medialisin kas liflerine paralel olarak yapılmaktadır. Orta hat veya medial cilt insizyonunu takiben vastus medialis patellaya yapışma yerine dek ortaya konduktan sonra kas liflerine paralel şekilde split olarak ayrılır. Patella superomedial köşesinden sonra insizyon parapatellar ve subvastus yaklaşımdaki gibidir. Subvastus yaklaşıma oranla vastus medialisin kas liflerinin daha az miktarı ekarte edildiğinden, patellanın laterale devrilmesi daha kolaydır. Ayrıca midvastus yaklaşımda nörovaskuler yapılara daha uzak kalınmaktadır 52. Lateral Parapatellar Yaklaşım : Quadricepsin lateralinden başlayıp lateral retinakulumu keserek tuberositas tibianın infero-lateraline uzanır. Valgus deformitesi olan dizlerde tercih edilen girişimdir. Dizin lateral kompartmanı ve posterolateral eklem mesafesine ulaşım kolaydır. Medial retinakulum sağlam kaldığından patellofemoral uyum kolay sağlanır. Aşırı fleksiyon ve eksternal tibial torsiyon kontraktüründe daha iyi düzelme imkanı sağlanır 52. Lateral parapatellar girişimin en önemli dezavantajı fibuler sinirin yaralanma ihtimalidir. Tensor fascia latanın ve lateral kollateral bağın kontrolsuz yırtıkları oluşabilir. Artrotomi patellanın lateralinde kaldığından medial bölgeye ulaşım zordur 52. Genişletilmiş yaklaşımlar : Standart girişimlerden daha fazla cerrahi eksposure sağlanması istendiğinde genişletilmiş yaklaşım kullanılmaktadır. Bunlar Kuadriceps Turndown (V-Y Plasti), Tibial Tüberkül Osteotomisi ve Rectus Snip girişimleridir. Standart girişimlerle patelanın laterale devrilemediği durumlarda, ileri düzeyde hareket kısıtlılığı olan sert, ankiloze dizlerde ve revizyon cerrahisi gereken dizlerde genişletilmiş yaklaşımlar uygulanır 54. Coonse ve Adams ın tarif ettiği kuadriceps V-Y plasti tekniğinin orijinal tarifinde, kuadriceps tendonu ters V şeklinde insize ederek devrilmekteydi. Bir çok modifikasyon geçiren bu teknik, günümüzde medial parapatellar girişimin genişletilmiş şekli olarak 55
57 kullanılmaktadır. Insall, bu tekniği çok geniş bir insizyona sebeb olduğundan önermemektedir 54. Insall un tarif ettiği rectus snip tekniğinde medial parapatellar girişim proksimalde kuadriceps tendonunun apeksi seviyesinde, laterale vastus lateralise doğru ilerler. Vastus lateralis alt kenarında lateral superior geniküler arter bulunarak korunur. Böylece kuadriceps tendonu patella ve patellar tendonla birlikte blok şeklinde laterale devrilir (Şekil 24). Insall bu girişimin ankiloze dizlerde bile etkili olduğunu belirtmektedir 54. Bu girişimlere ek olarak patellayı laterale devirmek için Whiteside ve Ohl un önerdiği tüberositas tibia osteotomisi kullanılabilinir. Tüberositas tibia en az 6 cm.lik bir kemik blok şeklinde osteotomize edilmelidir. Osteotominin tespitinde vida ya da serklaj kullanılabilir (Şekil 25 A/B). Whiteside tuberositas tibia osteotomisi yaptığı 136 olgusunda komplikasyon oranını çok düşük bildirirken, Wolf ve arkadaşları kendi serilerinde komplikasyon oranını %23 olarak bildirmiştir 54. Şekil 24 : Rectus snip tekniği 54 Şekil 25 : A. Tüberositas tibia osteotomisi B. Serklaj teli ile osteotominin tamiri 54 Standart medial parapatellar girişimin ardından, diz ekstansiyon iken patella laterale devrildikten sonra, 90º fleksiyon pozisyonuna alınarak eklem mesafesi ortaya konur. Patellar tendonun tuberositas tibiadaki yapışma yerinden ayırmamaya özen gösterilmelidir 54. Öncelikle ön çarpraz bağ ve meniskuslerin ön boynuzları uzaklaştırılır. Ön çarpraz ve bağ ve menisküsler genelde dejeneratif süreçten etkilenmiştir. Meniskuslerin posterior boynuzları femur ve tibia kesileri ardından daha rahat çıkarılmaktadır. Osteotom yardımı ile femur ve tibiadaki osteofitler temizlenir. Özellikle varus dizlerde medial kollateral bağın 56
58 altındaki osteofitlerin temizlenmesi yumuşak doku dengesi yönünden önemlidir. İnterkondiler bölgedeki santral osteofitler eksize edildikten sonra arka çarpraz bağın medial femoral kondildeki yapışma noktası ortaya konur. Tibiaya yapılacak dış rotasyon ve tibianın öne deplasmanı ile tibia platosunun ve femoral kondillerin tam olarak görülmesini sağlanır. Bu aşamadan sonra kemik kesilere geçilebilir b ) Kemik Kesileri İdeal postoperatif dizilimin sağlanması için doğru kemik kesilerinin yapılması şarttır. Hatalı kesilere bağlı gelişecek malaligment, komponentlerde eşit olmayan yüklenme ile sonuçlanacaktır. Bu da instabilite ve gevşemeyi gündeme getirecektir. Doğru kemik kesileri ve dengeli yumuşak doku gevşetmesi ile yere paralel, fleksiyon ve ekstansiyon aralığı eşit eklem aralığı elde edilmelidir 54. Kesiye nereden başlanacağı cerrahın tercihine bağlı olmasına rağmen, gevşek dizlerde kesiye tibiadan, sıkı dizlerde ise kesiye femurdan başlanması önerilir. Yeni ve keskin bıçaklarla uygun güç kullanılarak gerekirse yön değiştirerek kesiler uygulanmalıdır. Total diz artroplastisinde 4 ana, 2 tanede isteğe bağlı kesi uygulanır. Bunlar ; 1. Distal femur kesisi 2. Anterior ve posterior kondil kesileri 3. Anterior ve posterior chamfer kesileri 4. Notch kesisi 5. Proksimal tibial kesi 6. Patellar kesi Distal Femoral Kesiler : Distal femoral kesi ana kesidir. Diğer kesiler distal femoral kesiyi baz alır. Femoral keside sıklıkla intramedüller guide kullanılmaktadır. Giriş deliğinin yeri uygun dizilim sağlanması açısından önemlidir. Giriş deliği orta hatta interkondiler notch un merkezinin 3-4 mm. medialinde, arka çarpraz bağın medial femoral kondile yapışma yerinin 1 cm. anteriorunda olmalıdır 16,54. İntramedüller rodun minör malpozisyonu hatalı kesilere neden olacağından dikkat edilmelidir(şekil 26). İntramedüller rod kanalın merkezinden gönderilmelidir. İntramedüller rod lateral kortekse dayanacak olursa planlanan 57
59 valgus açısı düşecektir. Aksine rodun medial femoral kortekse dayandığı durumda valgus artacaktır 54. Şekil 26 : A. Hafif medialize girişim B. Valgusa neden olacak lateral giriş 54 Giriş deliği mümkün olduğunca geniş tutularak hem rodun yerleştirilmesi kolaylaşır hem de intramedüller basıncın aşırı artması engellenir. Yağ embolisinin engellenmesi amacıyla da oluklu rod kullanılması önerilir. Kesi yapılmadan önce eksternal guide yardımı ile dizilim tekrar kontrol edilmelidir 54. Şekil 27 : Dikdörtgen bir fleksiyon aralığı elde etmek için posterior femoral kesi 3º dış rotasyonda yapılmalıdır 1. Klasik distal femoral kesim tekniğinde intramedüller guide üzerinden 5º - 7º valgusta kesi yapılır. Proksimal tibial kesi, tibia mekanik aksına dik yapılacağından, dikdörtgen bir eklem aralığı elde için distal femoral kesinin 3º dış rotasyonda yapılması gerekmektedir 54 (Şekil 27). Hungerford total diz artroplasitisinde dizilimi anatomik methodu kullanarak sağlamaya çalışır. Bu teknikte distal femoral kesi 9º -10º valgusta ve proksimal tibial kesi 2º - 3º varusta yapılarak dizin anatomik 6º - 7º valgusu elde edilmeye çalışılır. Hsu, bu açıların arka çarpraz bağın korunduğu tasarımlarda daha iyi yük dağılımı sağladığını savunmaktadır 54 (Şekil 28A/B). 58
60 Şekil 28 : A. Anatomik method B. Klasik method 54 İntramedüller guide uygun pozisyonda yerleştirildikten sonra kesi guide ı pinlerle kemiğe fikse edilir. İntramedüller guide çıkartılıp distal femurdan ortalama 8-12 mm.lik kesi yapılır (Şekil 29). Distal femoral kesiyi takiben anteroposterior femoral çap ölçülerek femoral komponent boyutlandırılması yapılır 54. Şekil 29 : Distal femoral kesi 55 Femoral komponent boyutlandırılmasında temel prensip mümkün olan en küçük protezi anterior femoral çentiklenme oluşturmadan uygulamaktır. Femoral komponent boyutlandırılmasında iki temel teknik kullanılmaktadır. Bunlar posterior ve anterior referans teknikleridir 54. Femoral komponent boyutlandırılmasında tercih edilen yöntem posterior referans tekniktir. Distal femoral kesiyi takiben kılavuz posterior kondillere oturtularak distal kesi yüzeyine yerleştirilir ve stylus anterior kortekse dayanarak işaretlenir
61 Posterior referans sistemde posterior kondilden yapılacak rezeksiyon miktarı sabittir ve komponent boyutu ile değişmez (Şekil 30). Böylelikle fleksiyon ve ekstansiyon açıklıklarında eşitsizlik yaratıcı olumsuz bir etki beklenmez. Ancak femoral boyutlandırma kılavuzunda ölçülen boyut bir üst boya yakınsa anterior femoral kesi yetersiz kalarak, patellafemoral eklemde daralmaya neden olabilir. Ayrıca büyük boy protez kullanılması fleksiyonda kısıtlılığa yol açacaktır. Aksine ölçülen boyut bir alt boya yakınsa, anterior femoral korteksten fazla rezeksiyonla anterior femoral çentiklenmeye neden olabilir 54. Şekil 30 : Femoral komponentin posterior referans teknik kullanılarak boyutlandırılması 55 Anterior referans teknikte, femoral komponentin boyutlandırması anterior femoral korteks seviyesine göre yapılır (Şekil 31). Boyutlandırma kılavuzu transepikondiler hatta paralel olacak şekilde yerleştirilir ve ölçüm yapılır.. Bu teknikte anterior femoral korteksten yapılacak kesi sabit olduğundan patella-femoral eklem üzerine olumsuz bir etki beklenmez. Ayrıca anterior femoral çentiklenme de izlenmez. Ancak posterior femoral kondilden yapılan rezeksiyon değişiklik gösterebileceğinden fleksiyon aralığı geniş kalabilir ve fleksiyonda instabilite gelişebilir 54. Şekil 31 : Femoral komponentin anterior referans teknik kullanılarak boyutlandırılması 55 Distal femoral kesi esnasında posterior kondil ve anterior femoral korteks seviyesi dışında troklear oluk ve interkondiler notch seviyeside kullanılabilir. Ölçüm esnasında iki büyüklük arasında kalınır ise daha küçük olan protezin seçilmesi önerilir. Bu sayede daha az kemik kesi yapılmış olunur. Ayrıca kesiyi artırarak her zaman bir büyük boya geçmek mümkündür
62 Diğer önemli bir konuda femoral komponentin rotasyonel pozisyonudur. Femoral komponentin rotasyonunu ayarlarken kullanılan referans çizgiler; femur ön-arka aksı (Whiteside çizgisi), transepikondiler aks, posterior femoral kondiller aks ve tibianın anatomik aksıdır. Medial ve lateral epikondillerin merkezini birleştiren hat transepikondiler aks olarak adlandırılır. Transepikondiler aks, femur anterior korteksi ile posterior korteksinin merkezini birleştiren ön-arka aks çizgisine (Whiteside çizgisi) diktir. Aynı zamanda transepikondiler aks, femur posterior kondillerinin oluşturduğu posterior kondiller aksa göre 3 eksternal rotasyondadır 54,56 (Şekil 32). Şekil 32 : Femoral komponentin rotasyonunu ayarlarken kullanılanan referans çizgileri 1 Dizdeki dejeneratif sürece bağlı kondillerdeki erozyon ve osteofitik değişiklikler, posterior kondiler aksı değiştirmektedir. Varus dizlerde medial kondildeki erozyona bağlı olarak posterior kondiler aks, transepikondiler aksa paralel hale gelebilir. Aksine valgus dizlerde iki aks arasındaki 3 lik dış rotasyon, 10 ye kadar çıkabilir 56,57. Femoral komponentin rotasyonunu belirlemeden kullanılacak en güvenli aks transepikondiler akstır. Tibianın anatomik aksına dik yapılacak posterior kondiler kesi, transepikondiler aksa paralel olacaktır 56,57,58. Kesi kesinlikle iç rotasyonda yapılmamalıdır. Bunların dışında anterior femoral korteks, rotasyonun miktarının değerlendirilmesinde kullanılabilir. Distal femoral kesi ardından 3 dış rotasyonu sağlayacak şekilde kesi bloğu yerleştirilir (Şekil 33). Çarpraz pinlerle tespit kuvvetlendirilerek ve diğer kesilere geçilir
63 Şekil 33 : Kesi bloğunun 3º dış rotasyonda yerleştirilmesi 55 Anterior ve Posterior Kondil Kesileri : Distal femur kesisinin ardından anterior ve posterior kondil kesileri yapılır. Distal femoral kesi dışındaki kesiler genelde aynı kesi bloğu üzerinden yapılmaktadır (Şekil 34). Anterior kondiler kesi yapılırken, femur anterior korteksinde çentiklenme yapılmamalıdır. Kesiye bağlı oluşacak anterior femoral çentiklenme kırık riskini artıracaktır 54. Şekil 34 : Anterior ve posterior kondiller kesiler 55 Posterior kondiller kesi, kemik kesilerinin diğer önemli bir aşamasıdır. 3 dış rotasyon verilerek yapılan posterior kondiller kesi sonucu, posterior kondiller aks tibia eklem yüzeyine paralel hale getirilir (Şekil 33). Yumuşak doku dengelenmesi ve ideal patella-femoral uyumun sağlanması için dikdörtgen bir fleksiyon aralığının temini şarttır 54. Anterior ve Posterior Chamfer Kesileri : Anterior ve posterior köşe kesileri yapılarak femoral komponentin distal femura tam şekilde oturması sağlanır 54 (Şekil 35). 62
64 Şekil 35 : Anterior ve posterior chamfer kesileri 55 Notch Kesisi : Notch kesisi total diz artroplastisinde isteğe bağlı olan kesilerden biridir. Arka çarpraz bağın korunmayacağı posterior stabilizer bir protez tercih edilmişse, arka çarpraz bağın yerine fonksiyon görecek cam mekanizması için interkondiler notch bölgesinin hazırlanması gerekir 54 (Şekil 36). Şekil 36 : Notch kesisi 55 Tibial kesi : Total diz artroplastisinde tibial platonun oluşturulmasında dikkat edilecek en önemli nokta eklem seviyesinin orijinal yüksekliğinin korunmasıdır 54. Proksimal tibianın hazırlanmasında intramedüller veya ekstramedüller tibia rezeksiyon guideları kullanılabilir. Amaç tibia mekanik ve anatomik aksına dik kesi yapmaktır. Proksimal tibia kesi, 4-7 posterior eğim verecek şekilde yapılmalıdır. Keside amaç, dayanıklı subkondral kemiğe ulaşarak tibial komponenti buraya oturtmaktır. Fazla kesi yapıldığında subkondral dayanıklı kemik yerine spongioz kemik üzerine protez konacağından erken dönemde çökme ve gevşeme söz konusu olacaktır. İdeal olan az kemik kesi ile ince polietilen insert kullanmaktır. Yapılacak olan proksimal tibial rezeksiyon medial ve lateralden 10 mm. yi geçmemelidir
65 Şekil 37 : Ekstramedüller guide yerleştirilmesi 55 Ekstramedüller guide kullanıldığında distalde ayak bileğine oturan aparat ile dizilim sağlanır. Kesi bloğunun üzerinde hareket ettiği rod yerleştirilirken ayak 2. metatars referans alınır. Ektsramedüller guide kullanıldığında, rodun distalde talus domunun merkezine yerleştirilmesi gerekmektedir (Şekil 37). Bu noktada; rod talus domu merkezi yerine ayak bileğinin merkezine yerleştirlirse, tibial komponentin varusta konulması söz konusu olacaktır. Talus domunun merkezi, her iki malleolün dış kenarlarını birleştiren hattın orta noktasının 5 mm.medialinde kalmaktadır 54. Ekstramedüller guide kullanıldığında rod, tibia anterior kenarına paralel olmalıdır (Şekil 37). Paralelliğin bozulduğu durumlarda proksimal tibial kesi ya aşırı posterior eğimle, ya da aksine anterior eğimle yapılacaktır. Obez hastalarda bu durum daha belirgin sorun teşkil eder. Rodun tibia anterior krestine paralelliği, fibulaya olan paralelliğine göre de değerlendirilebilir 54. Şekil 38 : İntramedüller guide giriş yeri 55 64
66 İntramedüller guide kullanılırsa giriş yeri anterior-posterior planda ön çarpraz bağın yapışma yeri, mediolateral planda ise tam orta hattır (Şekil 38). Giriş noktası daha posteriordan yapılırsa tibial kesimde posterior eğim çok fazla olacak ve instabiliteye neden olacaktır. İntramedüller guide kullanıldığında ekstramedüller olarak tibial kreste paralellik mutlaka kontrol edilmelidir 54. Proksimal tibia kesim guide ı yerleştirildikten sonra kesi seviyesini belirlemek amacıyla stylus kullanılır (Şekil 39). Burada amaç minimum kemik kesisi yapmaktır. Stylusun iki ayar seçeneği mevcuttur. Birincisi 2 mm. uzunluğundadır ve defektli tibia kondilinde minimal kesim yapılmasını sağlar. Diğeri ise 9 mm. uzunluğunda ve daha iyi olan kondile yerleştirilerek yeterli kesi yapılmasını sağlar. Sıklıkla karşılaşılan varus dizlerde stylusun 2 mm.lik guide i, defektli medial kondile yerleştirirek, minimum kemik kesisi yapılmaya çalışılır 54. Şekil 39 : Tibial kesi seviyesini belirlemek amacıyla stylus un yerleştirilmesi 55 Kesi seviyesi belirlendikten sonra kesi guide ı nötral pozisyonda pinlerle kemiğe tespit edilir (Şekil 40). Medial plato çökmeye bağlı daha zayıf olduğundan pinler çakılırken dikkat edilmelidir. Çapraz pinlerle tespit kuvvetlendirilmelidir. Kesi guide ı dış rotasyonda yerleştirilse posteromedial eğimli, iç rotasyonda yerleştirilirse posterolateral eğimli bir kesi yapılır. Oblik kesi komponent yerleşiminde sorun yaratarak yük dağılımda dengesizlik ve aşınma sorunlarını getirir. Arka çarpraz bağ korunacak ise önce osteotom ile arka çarpraz bağın yapışma yeri işaretlenir. Genelde 1 x 1 cm kemik blok yeterli olacaktır
67 Şekil 40 : Proksimal tibial kesi 55 Proksimal tibial kesiyi takiben komponent boyutunun ölçümüne geçilir (Şekil 41). Özellikle medial kollateral bağın altındaki osteofitler ölçüm esansında yanıltıcı olabilir. Proksimal tibial kesiyi yaptıktan sonra bu bölgedeki osteofitlerin temizlenmesi aynı zamanda medial kollateral bağdaki gerginliği de azaltacaktır. Ölçümü takiben tibial komponentin yüzeyde oturacağı delikler hazırlanır 54. Şekil 41 : Tibial komponentin boyutlandırılması 55 Tibial komponentin rotasyonu en az femoral komponentin rotasyonu kadar önemlidir. Rotasyon kusurları patella-femoral eklemde aşırı yüklenme, subluksasyon hatta dislokasyonlara neden olabilir. Tibial komponentin rotasyonunda tüberositas tibia, tibia platosu transvers ekseni ve 2. metatars kullanılan referans noktalardır. Tibial komponent orta noktası tuberositas tibianın medialinde olmalıdır (Şekil 42). Deneme aşamasında bu nokta koterle işaretlenerek belirlenir. Tibia platosunun transvers ekseni bu referans noktalar arasında en güvenilir olanıdır. Tibial komponent transvers aksı ile plato transvers aksı paralel olmalıdır. Eksternal guide ile kontrol edildiğinde 2. metatarsa uzanım, rotasyonun tespitinde yeterli güvenirlikte olmayabilir 54,59 66
68 Şekil 42 : Tibial komponentin tüberositas tibiaya göre yerleştirilmesi 54 Tibial komponentin yerleştirilmesinde her zaman medial taşmadan kaçınılmalıdır. Komponentin medial kollateral bağ üzerinde yaratacağı gerginlik yumuşak doku dengelenmesinde engel yaratır (Şekil 41). Elimizdeki boy ölçülen boydan küçük ise medial taşmadan kaçınarak komponenti mediale yerleştirmemiz gerekir. Aksine elimizdeki boy ölçülen boydan büyük ise komponentin hem lateralize edilmesi hemde anteriora yerleştirilmesi gerekir. Tibial komponent, tibia posterior korteksine paralel yerleştirilmemelidir 54. Tibial kesiyi takiben deneme komponentleri yerleştirilerek eklem seviyesi kontrol edilir. Eklem seviyesi yüksekliğinin korunup korunmadığı değerlendirilip uygun olan en ince polietilen insert seçilmelidir (Şekil 43). Eklem seviyesi medial femoral epikondilin 3 cm. distalinde, fibula başının ise 1,5 cm. proksimalinde kalmaktadır. Tüberositas tibia, kollateral bağların yapışma yeri ve patella, eklem seviyesinin gerçek yüksekliğini belirlemede diğer referans noktalardır 54. Şekil 43 : Tibial komponentin yerleştirilmesinin ardından eklem seviyesinin kontrolü 1 Tibial kesilerde karşılaşılan diğer bir sorunda kemik defektleridir. Femur kondillerinde kemik defektler görülebilirse de tibial yüzde daha sık rastlanmaktadır. Kemik defektleri santral, periferik veya her ikisinin kombinasyonu şeklindedir. Artroplastiside sorun teşkil eden periferik defektler kortikal kenar eksikliği şeklindedir ve bu bölge esasında 67
69 komponentin desteklenmesi gereken en önemli bölgedir. Defekti gidermek amacıyla fazla kesiden kaçınılmalıdır 54. Kemik defektleri boyutlarına göre çimento, kemik grefti ya da kama destekleri ile giderilmeye çalışılır. Tibia platosunun 1/3 ünden az bölümü kaplayan 5 mm altındaki defektler çimento desteği ile giderilmelidir (Şekil 44-A). Genellikle bu defekt bölgeleri sklerotiktir ve komponente iyi destek sağlayacak yapıya sahiptir. Bu yüzeylerin drillenmesi ile kemik çimento temas yüzeyi artırılarak tespit kuvvetlendirilir 54. Şekil 44 : Kemik defektlerinin A. Çimento B. Greft C. Kamalarla giderilmesi mm lik defektlerin giderilmesinde kemik grefti kullanılır (Şekil 44-B). Genelde bu defektler yüzeyin 1/3 ünden fazladır. Kemik kesileri esnasında osteomize edilen femoral kondiller defektin giderilmesinde kullanılır. Greftleme yapılacak bölge sağlıklı spongiöz kemiğe ulaşılıncaya kadar ostetomize edilir. Distal femoral kesiden elde edilen greftin spongiöz yüzü Kirschner telleri, spongiöz veya kanüllü vidalarla tespit edilir. Diğer bir yöntemde inlay otojen kemik greftlenmesidir. Defekte dikdörtgen ya da trapezoid şekli verilir. Tibianın merkezinden defektin şekline uygun alınan greft, defektli alana uygulanır mm üzerindeki ve daha geniş yüzey içeren defektler kama destekleri ile giderilmelidir (Şekil 44-C). Femoral kondillerden kaynaklanan defektler daha çok kama destekleri ile giderilir
70 Patellar kesi : Patellar kesi total diz artroplastisinde isteğe bağlı yapılan diğer kesidir. Patellar kesi yapılmadan önce patellanın kalınlığının ölçülmesi şarttır (Şekil 45). Bu amaçla sette kumpas bulundurulmalıdır. Ortalama kalınlığı 25 mm. olan patelladan 10 mm. kalınlığında yüzey osteotomize edilmelidir. Optimal fonksiyon için gerekli kemik stoğu en az 15 mm.dir. Bu miktarın altına düşüldüğünde patella kırığı gelişme riski artmaktadır. Patellar komponent konduktan sonraki patella kalınlığı orijinal kalınlıktan fazla olmamalıdır 16,54. Şekil 45 : Patellanın kalınlığının ölçümü ve patellar kesi 55 Patellar yüzey osteotomisi yapılırken dikkat edilecek diğer bir noktada osteotominin patella ön yüzüne paralel yapılmasıdır. Bu sayede medial fasetten daha fazla kemik osteotomize edilecektir. Lateral fasetten yapılacak rezeksiyon subkondral seviyede tutularak optimum osteotomi gerçekleştirilmiş olunur. Bu sayede patellar tilt engellenmiş olunur 54 (Şekil 46). Şekil 46 : Patellar kesi 1 Osteofitler ve çevre adipöz dokular temizlendikten sonra patellar komponentin fiksasyon yuvaları hazırlanır. Patellar komponent yerleştirilirken dikkat edilmesi gereken en önemli konu komponentin medialize edilmesidir. Medializasyon patellar tracking için avantajdır. Medializasyon esnasında lateralde üstü kaplamayan geniş kemik doku bırakmamak gerekir. Bu kaplanmayan yüzey ileride ağrılı lateral faset sendromuna yol açabilir
71 Kemik kesileri tamamlandıktan sonra fleksiyon ve ekstansiyon aralıklarının değerlendirilmesi gerekir. Fleksiyon aralığını, tibial kesi yüzeyi ile posterior femoral kondiler kesi yüzeyi oluştururken, ekstansiyon aralığını ise tibial kesi yüzeyi ile distal femoral kesi yüzeyi oluşturur (Şekil 47). Femoral ve tibial kesiler sonrasında fleksiyon ve ekstansiyon aralıkları eşit olmalıdır. Her iki aralığın eşit şekilde dengelenemediği durumlarda dizde değişik seviyelerde hareket kısıtlılığı gelişecektir 54 (Tablo 1). Şekil 47 : Fleksiyon ve ekstansiyon aralıkları 1 Ekstansiyon aralığı, fleksiyon aralığından daha darsa; dizde ekstansiyon kısıtlığı gelişecek ve residüel fleksiyon kontraktürü ortaya çıkacaktır. Buna yol açabilecek posterior osteofitler temizlenmeli, posterior kapsül gevşetilmeli, eğer kontraktür hala devam ediyorsa distal femoral yüzeyden 2-4 mm.lik ek kesi yapılarak ekstansiyon aralığı genişletilmelidir 54. Fleksiyon ve ekstansiyon aralıklarının her ikisinin dar olduğu durumda, dizde fleksiyon ve ekstansiyonda kısıtlılık olacaktır. Proksimal tibial kesi her iki aralığın belirlenmesinde etkisi olduğundan, tibial yüzeyden 2 4 mm.lik ek kesi yapılmalıdır 54. Fleksiyon aralığı ekstansiyon aralığından daha darsa dizde fleksiyon kısıtlığı gelişecektir. Bu durumda tibianın posteriora olan eğimi artırılabilir. Ancak posteriora olan eğimin 7 yi geçmemesine dikkat edilmelidir. İkinci seçenek olarak femurda bir boy küçük protez kullanılarak fleksiyon aralığı artırılmaya çalışılır 54. Fleksiyon ve ekstansiyon aralıklarını oluşturan yüzeyler arası mesafe spacer sistemi ile değerlendirilebilir. Farklı boydaki spacerlar uygulanarak aralığın mesafesi tam olarak ölçülür ve gerekli ek kesiler bu ölçülere göre yapılır. Bazı cerrahlar aralığın değerlendirilmesinde 70
72 tensör denilen aparatarı kullanmaktadır (Şekil 48). Fleksiyon ve ekstansiyonda, aralığı maksimum açarak eşit ve dikdörtgen aralık elde etmeye çalışırlar 54. Şekil 48: Fleksiyon ve ekstansiyon aralığının tensör aparatları ile kontrolü 55 Tablo 1 : Fleksiyon ve ekstansiyon aralığının dengelenmesinde çözümler 54 FLEKSİYON ARALIĞI Geniş Normal Dar Bir küçük boy femoral Bir küçük boy femoral komponent seçimi ve daha Geniş Daha kalın tibial insert kulanımı komponent seçimi ve daha kalın insert kullanımı veya distal femura kalın insert kullanımı veya proksimal tibiadan ek rezeksiyon ve distal femura augmentasyon augmentasyon Distal femurdan EKSTANSİYON ARALIĞI Normal rezeksiyon daha kalın insert kullanılması veya posterior kapsül Değişiklik yok Daha küçük femoral komponent şeçimi veya tibiaya posterior eğim gevşetilmesi verilmesi Distal femurdan Dar rezeksiyon daha kalın insert kullanılması veya posterior kapsül Distal femurdan rezeksiyon Daha ince insert kullanımı veya proksimal tibiadan ek rezeksiyon gevşetilmesi 71
73 2-10. c ) Yumuşak doku dengesinin sağlanması Uygun kemik kesileri ile normal dizilim sağlanması başarılı artroplastisi anlamına gelmez. Yumuşak doku dengesinin sağlanması gözardı edilmemesi gereken bir konudur. Kemik kesileri için oldukça geliştirilmiş enstrumantasyon sistemleri mevcutken yumuşak doku dengesi için aynı durum söz konusu değildir. Dizin stabilitesi ve fonksiyonu yumuşak doku dengesine bağlıdır. Sıkı diz hareket kısıtlılığına neden olurken, gevşek diz fonksiyonel instabiliteye, polietilen aşınmasına sebep olacaktır 54,60. Sabit açısal deformite varlığında bir taraftaki bağlar kısa ve gergin iken, karşı taraftakiler uzamıştır. Sıklıkla eşlik eden posterior yapı gerginliğine bağlı fleksiyon kontraktürü mevcuttur. Bu nedenle yumuşak doku dengesi sağlanarak komponentlere binen yüklerin eşit dağılımı temin edilmelidir 54,60. Varus deformitesi; total diz artroplastisi uygulanan hastalarda en sık görülen açısal deformitedir. Varus deformitesine; tibia medial platosunda kemik kaybı, medial kollateral bağda gerginlik, posteromedial kapsül, pes anserius ve semimembranosus kaslarında kontraktür eşlik edebilir. Lateral kollateral bağ uzamış olabilir. Yumuşak doku dengesi sağlanırken sıkı yapıların gevşetilmesi ana prensiptir. Gevşek yapıların sıkılaştırılması ideal yumuşak doku dengesi için yeterli olmayabilir 60. Yumuşak doku gevşetmesinde ilk basamak tüm osteofitlerin temizlenmesidir. Özellikle eklemin posteriorundaki ve medial kollateral bağın altındaki osteofitler dikkatle temizlenmelidir. Posteriordaki osteofitlerin temizlenmesi özellikle fleksiyon kontraktürünün giderilmesinde etkilidir. Medial kollateral bağın altındaki osteofitlerin temizlenmesiyle mesafe kazanılarak bağın gevşemesi sağlanır. Medial kollateral bağın derin yüzeyel lifleri ve pes anserius içeren anteromedial kapsül, subperiostal olarak eklemin posteromedial köşesine kadar kaldırılmalıdır (Şekil 49-A/B). Tibia bu esnada dış rotayona alınarak posteromedial köşeye ulaşım kolaylaştırılır. Kapsül distalden gevşetilerek proksimale kaymasına izin verilir 60,61. Varus deformitesi pasif olarak düzeltilebiliyorsa ve 5 den az fleksiyon kontraktürü eşlik ediyorsa, ek bir medial gevşetmeye ihtiyaç duyulmaz. Uygun dizilim ve komponent yerleşimi yumuşak doku dengesinin sağlanmasında yeterli olacaktır
74 Şekil 49 : A. Medial gevşetme posteromedial köşeye dek ilerletilmelidir. B. Medial gevşetmeye pes anseriusun lifleri dahil edilmelidir 54. Eğer varus deformitesi fikse ve deformiteye 5-15 arasında fleksiyon kontraktürü eşlik ediyorsa tam kat medial gevşetme gereklidir. Genelde posteromedial köşeye kadar gevşetme yeterlidir. Posteromedial kapsül gevşetmesine ihtiyaç duyulmaz 60. Varus deformitesi fikse ve 15 den fazla fleksiyon kontraktürü eşlik ediyorsa medial gevşetmeye ek olarak posteromedial kapsül gevşetilmelidir. Arka çarpraz bağın kesilmesi deformitenin düzeltilmesine yardımcı olacaktır. İleri derece varus tibianın laterale sublukse olmasına ve iç rotasyona gelmesine neden olur. Lateral subluksasyonun nedeni popliteus tendonundaki kontraktürdür. Popliteus tendonu dizin posterolateral stabilizatörü olmasına rağmen ileri derece varus deformitelerinde gevşetilmelidir. Deformitenin düzeltilemediği durumlarda pes anserius ve semimembranosus gevşetilir. Femoral taraftan gevşetme medial epikondiler osteotomi şeklindedir 54,60. Valgus deformitesinde uygun dengeyi sağlamak, varus dizde dengeyi sağlamaktan daha zordur. Valgus deformitesinde gevşetme işlemi femurdan yapılmaktadır. Tibia posterior kondilinde ve femur lateral kondilinde kemik defekt deformiteye eşlik edebilir. Bu dizlerde sıklıkla iliotibial bandın gerginliğine bağlı olarak dış rotasyon deformitesi izlenir. Femur ve tibiadan osteofitlerin temizlenmesinden sonra lateral kapsül posterolateral köşeye kadar kaldırılır 54,60. 73
75 Şekil 50 : Lateral gevşetme 1 Deformite; 15 den az ve fikse, 5 den az fleksiyon kontraktürü mevcut ise lateral kollateral ligaman ve iliotibial band gevşetmesi yeterlidir 54,60. Valgus deformitesi 15 den fazla ve fikse; 5 den fazla fleksiyon deformitesi ile rotasyonel deformite eşlik ediyorsa lateral girişim tercih edilmelidir. Lateral gevşetmeye ek olarak iliotibial band gevşetilmeli, posterolateral kapsül, arkuat kompleks ve arka çarpraz bağ gevşetilmelidir. Gergin popliteus tendonu gevşetilmelidir (Şekil 50). Gevşetme yetersiz kalırsa lateral femoral epikondil osteotomisi, Gastroknemius lateral başının gevşetilmesi ve biceps femoris gevşetilmesi gerekebilir 54,60. Valgus deformitesinin düzeltilmesini ardından ortaya çıkan aralık daha geniş olacağından daha kalın bir tibial komponent kullanmak gerekebilir. Valgus dizlerde gevşetmeler esnasında peroneal sinir lezyonu açısından dikkat edilmelidir 54,60. Yumuşak dokularla ilgili karşılaşılan diğer bir sorun fleksiyon kontraktürüdür. Deformitenin düzeltilmesinin yanında eklemde gevşetmelerden sonra residü fleksiyon kontraktürü kalmamalıdır kadar olan fleksiyon kontraktürleri osteofitlerin temizlenmesi ile giderilebilir. Daha fazla olan fleksiyon kontraktürleri için yumuşak doku gevşetmesi gerekmektedir. Fleksiyon kontraktürü 20 den fazla ise posterior osteofitler temizlenmeli ve posterior kapsül gevşetilmelidir. Posterior kapsül femurdan sıyrılmalıdır 34 (Şekil 51). 74
76 Posterior kapsül gevşetmesi ardından arka çarpraz bağ gergin kalabilir. Bu durumda arka çarpraz bağ gevşetilir (Şekil 52). Posterior gevşetme yetersiz kalırsa, gastroknemius tendonları femur kondillerine yapışma yerinden gevşetilebilir. Posteriordan osteofitlerin temizlenmesi, kapsülotomi ve gevşetmeler esnasında posterior tibial arter ve peroneal sinir zedelenmemesi için dikkat edilmelidir 2,34. Şekil 51 : Posterior kapsül gevşetmesi 2 Şekil 52 : Arka çarpraz bağın gevşetilmesi 2 45 üstündeki fleksiyon konraktürlerinde tam ekstansiyonu sağlamak için distal femurdan ek rezeksiyon yapılması gerekmektedir. Bu işlem yumuşak doku kontraktürlerinin düzeltilmesinin standart olmayan kemik rezeksiyonuyla yapılmasına tek örnektir. Ancak kontraktürün düzeltilmesi için yapılan bu ek rezeksiyon ile eklem çizgisi seviyesi yükselir, patellar komplikasyon oranı ve instabilite gelişme riski artar 2,34. Tüm kemik kesileri ve yumuşak doku gevşetmeleri tamamlandıktan sonra deneme komponentleri yerleştirilerek dizilim, stabilite ve patellofemoral uyum değerlendirilir. Patellar tracking; fleksiyon ekstansiyon esnasında patellanın izlediği yoldur. Kapsül pensler ile tutturularak patellanın izlediği yol ve patella-femoral uyum değerlendirilir. Patella baş parmak desteği olmadan femoral komponentin oluğu üzerinde rahatlıkla kaymalıdır. Patella-femoral uyumda sorun varsa komponentlerin pozisyonu ve lateral retinakuler gerginlik kontrol edilmelidir 54. Tibial komponentin iç rotasyonda konması tibial tüberkülü rölatif olarak lateralize edeceğinden patella laterale sublukse olur. Benzer şekilde femoral komponentin iç rotasyonda konması troklear oluğu medialize edecektir. Patellar komponent medialize edilmeyip laterale konmuş ise orta hattın laterale kaymasına bağlı subluksasyon izlenir. Her üç patolojide Q açısı artacağından lateral patellar subluksasyona neden olur. Lateral retinaküler gerginlik varsa yumuşak doku gevşetmelerine lateral retinaküler gevşetme eklenmesi gerekir 54,61 (Şekil 53). 75
77 Medial parapatellar girişim uygulanan hastalarda lateral retinaküler gevşetme eklenmesi ile patellanın dolaşımının bozulabileceği unutulmamalıdır. Bu nedenle lateral gevşetme, lateral retinakulumun liflerine paralel ve posteriordan yapılmalıdır. Gevşetme esnasında superior lateral geniküler arter kesilmemelidir. Gevşetme sonrası subluksasyon devam ederse kapama esnasında medial plikasyon uygulanmalıdır 62. Şekil 53 : Lateral retinaküler gevşetme 2 Deneme aşamasında yumuşak doku gerginliği hakkında POLO Testi uygulanarak fikir edinilebilir. PO (pull-out); 90 fleksiyona getirilince deneme inserti öne gelmemelidir. Öne gelirse bu dizin gevşek olduğunu gösterir. LO (lift-off); diz fleksiyona getirilirken insertin ön kısmı kalkmamalıdır. Kalkarsa bu dizin çok sıkı olduğunu gösterir 54. Komponentlerin denenmesinden sonra fiksasyon aşamasına geçilir. Fiksasyondan önce tüm yüzeyler basınçlı serum fizyolojikle yıkanır. Tespitte en önemli faktör primer stabilitenin kalitesidir. Çimentolu tespitlerde çimentonun kemiğe iyi nüfuz etmesi primer fiksasyon kalitesini yüksektir. Ancak çimentonun 2 3 mm.den fazla kemiğe penetre olması engellenmelidir. Tek sıvı çimento ile üç komponetin adapte edilebilir. Çakıcı enstrumanlarlar komponentler kemiğe adapte edilikten sonra diz ekstansiyona alınarak çimentonun donması beklenir. Patellar tracking tekrar kontrol edilir. Gerekirse lateral retinaküler gevşetme uygulanır. Tam ekstansiyonda katların kapatılması gerginlik yaratacağından, diz fleksiyonda medial retinakulum tamir edilir. Katların karşılıklı gelmesine dikkat edilmelidir. Aspiratif dren yerleştirilip kapsül tamirlendikten sonra cilt işaretlerine uygun olarak katlar kapatılır. Hastaya kompresif bandaj uygulanır
78 2-11. Ameliyat sonrası bakım Hastalara ameliyat öncesinde başlanılan antibiyoterapi profilaksisine devam edilir. Her ne kadar litaratürde antibiyoterapiye 5 gün devam edilmesi önerilse de bu süre ülkemiz koşullarında daha uzun tutulmalıdır. Düşük molekül ağırlıklı heparin profilaksisine hasta yattığı müddetçe devam edilmelidir. Tromboemboli risk faktörleri olanlarda taburcu sonrası profilaksiye devam edilmesi ve 20 güne tamamlanması önerilir. Hastaların aktif yaşama dönene dek antiembolik çorap kullanması uygundur 1,34. Hastalara postoperatif birinci günde izometrik kuadriceps egzersizlerine başlanmalıdır. Ameliyat sonrası 48. saatte aspirastif drenin alınmasından sonra yatak kenarı ve izotonik kuadriceps egzersizlerine geçilebilir. Diz Rom egzersizlerine ilk 3 gün 0-30º arası fleksiyon, günler arası en az 90º diz fleksiyonu sağlanmalıdır. 90 fleksiyon sağlanmadan hastanın taburcu edilmemesi daha uygundur 1,34. Postoperatif dönemde kontrollü harekete Continous Passive Motion (CPM) cihazı ile başlanabilir. CPM cihazı ile hem fleksiyon - ekstansiyon miktarı, hem de hareketin hızı ayarlanabilmektedir 1,34. Milne ve arkadaşları CPM cihazının efektivitesini, 14 çalışmanın metaanalizi ile değerlendirmiş ve tek başına CPM cihazının kullanılmasının dizin pasif fleksiyon ve ekstansiyonunu arttırmadığını belirtmiştir. Postoperatif dönemde CPM cihazının kullanılması, fizik tedavi ile kombine edildiğinde, dizin aktif fleksiyonunda belirgin artış sağlamakta ve hastanede kalış süresi azaltmaktadır. CPM cihazının kullanılması aynı zamanda postoperatif manipülasyon oranını belirgin şekilde azaltmaktadır
79 3. MATERYAL ve METHOD Dr.Lütfi Kırdar Kartal Eğitim ve Araştırma Hastanesi 1.Ortopedi ve Travmatoloji Kliniğinde Temmuz 1992 Aralık 2002 tarihleri arasında 36 hastanın 41 dizine total diz artroplastisi uygulanmıştır. Yeterli takibi olan 17 hastanın 19 dizi bu çalışmaya dahil edilmiştir. Hastaların 16 si kadın, 1 i erkekti (Şekil 54). Yaşları 55 ile 79 arasında değişiyordu (ortalama 68,68 yıl). Ortalama takip süresi 37,52 aydır (20-78 ay) Kadın 2. Erkek Şekil 54: Olguların Cinsiyet Dağılımı 16 hasta osteoartrit nedeniyle opere edilirken, 1 hastanın 2 dizi romatiod artrit nedeniyle opere edildi. Tek taraflı artroplasti uyguladığımız 9 olgu sol, 6 olgu sağ taraf yerleşimlidir. 2 hastaya bilateral total diz artroplastisi uygulanmıştır. Bilateral total diz artroplastisi uygulanan hastalarda ikinci operasyon bir olguya postoperatif 8. ay, diğerine 21. ayda uygulanmıştır. Total diz artroplastisi uyguladığımız hastalarda kullanıdığımız protezlere bakacak olursak; 10 hastaya Kinemax total diz protezi, 6 hastaya Waldemarlink total diz protezi, 2 hastaya Endoplant total diz protezi, 1 hastayada Zimmer Nexgen total diz protezi uygulanmıştır (Şekil 55). 78
80 Kinemax 2. Waldemarlink 3. Endoplant 4. Zimmer Şekil 55 : Tercih Edilen Total Diz Protezleri Hastalar Amerikan Diz Cemiyeti Kriterlerine göre değerlendirilmiştir (Tablo 2). Skorlama sistemleri ile ağrı, fonksiyon, hareket açıklığı, fleksiyon deformitesi ve instabilite değerlendirilmiştir. Diz Cemiyeti Skoru ; Diz Skoru ve Diz Fonksiyonel Skoru olmak üzere iki kısımdan oluşur. Skorlama sonucu 60 puan altı zayıf, puan orta, puan iyi, puan mükemmel sonuç olarak değerlendirilir. Hastaların radyolojik değerlendirilme ise, Total Diz Artroplastisi Radyolojik Değerlendirme kriterlerine göre yapılmıştır (Tablo 3). Radyojik değerlendirmede koronal ve sagittal planda femoral ve tibial komponentlerin uyum açıları değerlendirilmiştir. Buna göre alfa açısı (α), AP grafide femoral kondillere paralel çilen çizgi ile femur aksı arasında kalan açıdır. Beta açısı (β) ise, AP grafide tibial komponente paralel çizilen çizgi ile tibia aksı arasında kalan açıdır. Sagital femoral (fleksiyon) açı (γ), lateral grafide distal femoral komponent ile çimentonun temas hattına dik çizilen çizgi ile femur aksı arasında kalan açıdır. Sagital tibial açı (δ), lateral grafide tibial komponente paralel çizilen çizgi ile tibia aksı arasında kalan açıdır. Total valgus (femorotibial) açısı (Ω), AP grafide femur ile tibia aksları arsında kalan açıdır (Tablo 3). Komponentlerin fiksasyon kalitesi, her zonda milimetre ile ifade edilen radyolusensi ile tanımlanmıştır. Ayrıca patellar komponentin medial-lateral planda ve superior-inferior planda yerleşimi değerlendirilmiştir.radyolusent hatlar değerlendirilirken ; 4 mm. ve daha az olanlar anlamlı olarak kabul edilmez iken, 5 ile 9 mm. arasındaki radyolusent alanlar ilerleyici gevşeme açısından sıkı takip edilmelidir. 10 mm. ve üzerindeki radyolusent alanlar ilerleyici gevşemeyi ifade eder (Tablo 3). 79
81 Tablo 2 : Diz Cemiyeti Diz Artroplastisi Değerlendirme Formu ADI SOYADI : PROTOKOL NO : TARAF : PROTEZ TİPİ : CERRAHIN ADI SOYADI : TARİH : HASTANIN SINIFLANDIRILMASI : A. Tek taraflı, diğer diz asemptomatik veya iki taraflı B. Tek taraflı, diğer diz semptomatik C. Çoklu eklem tutulumu veya tıbben düşkün hastalar AĞRI FONKSİYON Yok 50 Yürüyüş Hafif veya seyrek 45 Serbest 50 Sadece merdivende 40 >1 km 40 Yürürken ve merdivende mt 30 Orta derecede < 500 mt 20 Seyrek 20 Ev içinde 10 Devamlı 10 Yürüyemiyor 0 Şiddetli 0 Merdiven HAREKETLİLİK Normal iniş ve çıkış 50 Her 5 derece için 1 puan 25 Normal çıkış, tutunarak iniş 40 STABİLİTE Trabzana tutunarak çıkış ve iniş 30 Anteroposterior Trabzana çıkış, inememe 15 < 5mm 10 Merdiven kullanamıyor mm 5 ARA TOPLAM >11mm 0 Mediolateral AZALTAN PUANLAR < 5º º 10 Baston º 5 İki baston 10 15º > 0 Koltuk değneği veya yürüteç 20 ARA TOPLAM AZALTAN TOPLAM AZALTAN PUANLAR Fleksiyon kontraktürü 5 10º º º 10 20º > 15 Ekstansiyon kaybı < 10º º 10 20º 15 Uyum 5-10º 0 0 4º ise her 1 derece için 3 puan 11 15º ise her 1 derece için 3 puan Diğer 20 AZALTAN TOPLAM FONKSİYON PUANI DİZ PUANI 80
82 Tablo 3 : Total Diz Artroplastisi Radyolojik Değerlendirme Formu DEĞERLENDİRENİN ADI SOYADI : TARİH : HASTANIN ADI SOYADI : PREOP O POSTOP O CERRAHIN ADI SOYADI : PROTOKOL NO : RÖNTGEN TARİHİ : DAHA ÖNCEKİ PROTEZLER : EKLEM : SOL DİZ O SAĞ DİZ O UYUM : YATARKEN O AYAKTA O PROTEZ / KEMİK YÜZEY SAHASI : PROTEZİ KAPLADIĞI TİBİAL YÜZEYİN YÜZDE OLARAK ORANI RADYOLUSENSİ : HER ZONDA MİLİMETRE OLARAK DERİNLİĞİ GÖSTERİR. PATELLAR PROBLEM LİSTESİ PROTEZİN AÇISI : SUBLUKSASYON : YERLEŞME MEDİAL-LATERAL: DİSLOKASYON : SUPERİOR-İNFERİOR : 81
83 4.BULGULAR Diz Cemiyeti Diz Artoplastisi Değerlendirme kriterlerine göre yapılan değerlendirmede diz skoru, ameliyat öncesi arasında ortalama 30.2 iken, ameliyat sonrası diz skoru arasında ortalama 79,4 olarak saptanmıştır. Diz skoru baz alınarak yapılan değerlendirmede; dizlerin 5 inde (%26,31) mükemmel, 9 unda (%47,36) iyi, 3 ünde (%15,78) orta ve 2 inde (%10,52) kötü sonuç elde edilmiştir (Şekil 56) Postoperatif dönem Preoperatif dönem 1. Mükemmel 2. Îyi 3. Orta 4. Kötü Şekil 56 : Olguların Diz Skorlarına Göre Dağılımı Diz fonksiyon skoru baz alınarak yapılan değerlendirmede; ameliyat öncesinde diz fonksiyon skoru arasında, ortalama 35,6 iken; ameliyat sonrası arasında, ortalama 83,4 olarak bulunmuştur. Tüm hastaların diz skoru ve fonksiyonel diz skoru ameliyat öncesine göre artmıştır. Diz fonksiyonel skoru baz alınarak yapılan değerlendirmede dizlerin 6 ında (%31,57) mükemmel, 10 unda (%52,63) iyi, 2 hasta (%15,78) orta ve 1 inde (%5,26) kötü sonuç elde edilmiştir (Şekil 57). 82
84 Postoperatif dönem Preoperatif dönem 1. Mükemmel 2. Îyi 3. Orta 4. Kötü Şekil 57 : Olguların Fonksiyonel Diz Skorlarına Göre Dağılımı Çalışmamıza katılan hastalarımızın ameliyat öncesi diz hareket açıklığı 60º - 115º arasında değişmekte ve ortalama hareket açıklığı 84,5º idi. Ameliyat sonrasında diz hareket açıklığı 70º-125º, ortalama 98,8º dir. Tüm hastalarımızda hareket açıklığı ameliyat sonrası artmıştır. Ameliyat sonrası 90º ve altında hareket açıklığı olan hasta sayısı 6 olarak saptanmıştır. Tablo 4 : Çalışmamıza Katılan Hastaların Genel Özellikler Sıra Adı Cinsiyet Protokol no Yaş Takip Taraf Protez Op. Anestezi Şekli Turnike Transfüzyon No Soyadı süresi Süresi Kullanımı 1 B.K. K ay Sol W.Link 2:15 Genel - 3Ü 2 H.B. K ay Sağ W.Link 2:30 Genel - 2Ü 3 R.Ö. K ay Sol W.Link 3:15 Genel - 3Ü 4 M.D. K ay Sağ Kinemax 2:30 Spinoepidural - 1Ü 5 H.K. E ay Sağ Kinemax 2:45 Genel - 2Ü 6 H.Ş.Y. K ay Sağ Kinemax 2:30 Spinoepidural - 2Ü 7 N.M. K ay Sol Kinemax 2:00 Spinoepidural - 2Ü 8 H.S.Y. K ay Sol Kinemax 2:30 Spinoepidural - 3Ü 9 S.P. K ay Sol Kinemax 3:15 Genel - 3Ü 10 H.B. K ay Sol W.Link 2:45 Genel - 1Ü 11 Z.S. K ay Sol Endoplant 2:00 Epidural - 2Ü 12 M.Ö. K ay Sağ W.Link 2:15 Epidural - 3Ü 13 A.A. K ay Sol W.Link 2:30 Genel - 2Ü 14 B.D. K ay Sol Kinemax 2:30 Epidural - 2Ü 15 M.Ö. K ay Sağ Kinemax 3:00 Spinoepidural - 2Ü 16 H.A. K ay Sol Kinemax 3:00 Spinal - 1Ü 17 İ.K. K ay Sol Endoplant 2:45 Genel - 3Ü 18 K.A. K ay Sağ Zimmer 2:30 Genel - 2Ü 19 A.E. K ay Sağ Kinemax 2:00 Genel - 3Ü 83
85 Tablo 5 : Çalışmamıza Katılan Hastaların Değerlendirme Özellikleri Preoperatif Postoperatif Hareket açıklığı 60º-115º 70º-125º Ortalama Hareket açıklığı 84,5º 98,8º Diz Skoru Ortalama Diz Skoru 30,2 79,4 Diz Fonksiyon Skoru Ortalama Diz Fonksiyon Skoru 35,6 83,4 Fleksiyon Kontraktürü 5º-30º 0º-15º Ortalama Fleksiyon Kontraktürü 12,3º 6,3º Dizilim 20ºvarus-4ºvalgus 4ºvarus-12ºvalgus Ortalama Dizilim 9,3º varus 5,4º valgus Alfa(α) açısı - 90º-112º Beta(β) açısı - 85º-93º Sagital femoral açı (γ) - -2º- 12º Sagital tibial açı (δ) - 81º-90º Femorotibial açı (Ω) - -4º- 12º Hastalarımızın ameliyat öncesindeki değerlendirilmelerinde; fleksiyon kontraktürü, 5º-30º arasında, ortalama 12,3º olarak bulunmuştur. Ameliyat sonrası residü fleksiyon kontraktürü 0º-15º arasında ortalama 6,3º olarak tespit edilmiştir (Tablo 5). Mediolateral planda stabilite değerlendirildiğinde, ameliyat öncesinde 9 dizde (%43,36) 5º ve altı, 6 dizde (%31,57) 6º-9º arası, 3 dizde (%15,78) 10º-14º arası, 1 dizde (%5,26) 15º üzerinde instabilite saptanmıştır. Protez sağkalımı değerlendiğinde, ortalama 37,52 aylık (20-78 ay) takip sonunda protez sağkalımı %100 olarak tespit edilmiştir. Total diz artroplastisi uygulamalarımızın radyolojik değerlendirmesi, Total Diz Artroplastisi Radyolojik Değerlendirme kriterlerine göre yapılmıştır (Tablo 3). Ameliyat öncesi dönemde ortalama 9,3º varus (4º valgus- 20º varus) tespit edilmiş olunup, ameliyat sonrası dönemde ortalama 5,4º valgus (4º varus 12º valgus) dizilimi sağlanmıştır (Tablo 5). 84
86 Komponentlerin uyumu; frontal planda alfa ve beta uyum açıları, sagittal planda ise sagital femoral (gamma) ve sagital tibial (teta) açıları ölçülerek değerlendirilmiştir. Ortalama alfa açısı 97,4º (90º-112º), beta açısı 88,7º (85º-93º), gamma açısı 7º (-2º- 12º), teta açısı 86º (81º-90º) bulunmuştur (Tablo 5). Hastalarımızın hiç birinde femoral komponentte lizis izlenmemiştir. 6 olguda tibial komponent medial köşesinde 2mm.lik, 2 olguda da 1mm.lik radyolusent alan tespit edilmiştir. Ancak olguların takiplerinde radyolusent alanların progresyon göstermediği izlenmiştir. 2 olgudada ise patellar komponentte 2mm.lik radyolucent alan saptanmıştır. Bu olgularda da takiplerde progresyon izlenmemiştir. Çalışmamızda, hastalarımızın 10 una (%52,63) genel, 5 ine (%26,31) spinoepidural (kombine), 3 üne (%15,78) epidural, 1 ine (%5,26) spinal anestezi uygulanmıştır. Hastalarımızın hiçbirine operasyon esnasında turnike uygulanmamıştır. Ortalama kanama miktarı 2,42 ünite olarak hesaplanmıştır (Tablo 4). Total diz artroplastisi ameliyatlarımızın süresi incelendiğinde, en kısa operasyon 2 saat ve en uzun operasyon 3 saat 15 dakika sürmüştür. Ortalama ameliyat süremiz 2 saat 38 dakika olarak hesaplanmıştır (Tablo 4). Ameliyat sonunda yara pansumanı kapatılınca, hastlarımıza opere edilen alt ekstremitesine Jones kompresif bandajı uygulanmıştır. Postoperatif ikinci gün, aspiratif drenden drenaj kesilmişse, drenaj sonlandırılıp elastik dizliğe geçilmiştir. Preoperatif dönemde infeksiyon profilaksisi amacıyla tüm hastalara 1gr. Sefazolin sodyum intravenöz olarak uygulanmıştır. Postoperatif antibiyoterapiye inravenöz sefazolin sodyum ile devam edilmiştir. 85
87 Komplikasyonlar : Çalışmamızın materyalini oluşturan 2 olguda patellar tendon iyatrojenik yaralanması görülmüştür. Bu olgularda primer tamir uygulamış, postoperatif dönemde de geç hareket başlanmıştır. Takiplerinde bir olguda 10º ekstansiyon kaybı tespit edilmiş, diğer olguda ekstansör mekanizma ile ilgili sorun tespit edilmemiştir. Olgularda en sık karşılaşılan komplikasyon infeksiyon olmuştur. Postoperatif dönemde hastalara intravenöz sefazolin sodyum tedavisi standart olarak uygulanmasına rağmen, postoperatif erken dönemde 5 (%26,31) hastada yüzeyel infeksiyon gelişmiştir. Tüm vakalar antibiyotik supresyonu ile tedavi edilmişlerdir. Gelişen bu yüzeyel infeksiyonlar debritman ihtiyacı göstermemiştir. Hiçbir olguda derin infeksiyon saptanmamıştır. Çalışma grubumuzu oluşturan hastalarımızın hiçbirinde postoperatif dönemde, derin ven trombozu ve ya pulmoner emboli gelişmemiştir. Hastalarımızın tümüne hastanede kalış süreleri boyunca, derin ven trombozu profilaksisi amacıyla düşük molekül ağırlıklı heparin türevi uygulanmıştır. Postoperatif dönemde, erken harekete başlanarak derin ven trombozu engellenmeye çalışılmıştır. 86
88 5.OLGULARIMIZDAN ÖRNEKLER OLGU I : M.D., 66 yaşında bayan hasta. Sağ dizine osteoartrit nedeni ile Kinemax Total Diz Protezi uygulandı. Preoperatif diz skoru 36 ve preoperatif diz fonksiyon skoru 45 iken, postoperatif diz skoru 76, postoperatif diz fonksiyon skoru 80 olarak değerlendirildi. 50 aylık takip sonunda hasta iyi sonuç olarak değerlendirildi. Şekil 58A : Preoperatif AP ve Lateral Grafileri 87
89 Şekil 58 B : Postoperatif AP ve Lateral Grafileri 88
90 OLGU II : M.Ö., 59 yaşında bayan hasta. Sağ dizine osteoartrit nedeni ile Wardemarlink Total Diz Protezi uygulandı. Preoperatif diz skoru 30 ve preoperatif diz fonksiyon skoru 40 iken, postoperatif diz skoru 78, postoperatif diz fonksiyon skoru 82 olarak değerlendirildi. 28 aylık takip sonunda hasta iyi sonuç olarak değerlendirildi. Şekil 59 A : Preoperatif AP ve Lateral Radyografiler 89
91 Şekil 59 B : Postoperatif AP ve Lateral Grafileri 90
92 OLGU III : İ.K., 72 yaşında bayan hasta. M.Ö., 59 yaşında bayan hasta. Sol dizine osteoartrit nedeni ile Endoplant Total Diz Protezi uygulandı. Preoperatif diz skoru 45 ve preoperatif diz fonksiyon skoru 55 iken, postoperatif diz skoru 85, postoperatif diz fonksiyon skoru 90 olarak değerlendirildi. 22 aylık takip sonunda hasta mükemmel sonuç olarak değerlendirildi.. Şekil 60 A :Preoperatif AP ve Lateral Grafileri 91
93 Şekil 60 B :Postoperatif AP ve Lateral Grafileri 92
94 OLGU IV : Z.S., 59 yaşında bayan hasta. Sol dizine osteoartrit nedeni ile Endoplant Total Diz Protezi uygulandı. Preoperatif diz skoru 40 ve preoperatif diz fonksiyon skoru 44 iken, postoperatif diz skoru 72, postoperatif diz fonksiyon skoru 78 olarak değerlendirildi. 31 aylık takip sonunda sonunda hasta iyi sonuç olarak değerlendirildi. Şekil 61 A :Preoperatif AP ve Lateral Grafileri 93
95 Şekil 61 B : Postoperatif AP ve Lateral Grafileri 94
96 OLGU V : HA., 75 yaşında bayan hasta. Sol dizine osteoartrit nedeni ile Wardemarlink Total Diz Protezi uygulandı. Preoperatif diz skoru 50 ve preoperatif diz fonksiyon skoru 54 iken, postoperatif diz skoru 72, postoperatif diz fonksiyon skoru 76 olarak değerlendirildi. 32 aylık takip sonunda hasta iyi sonuç olarak değerlendirildi. Şekil 62 A :Preoperatif AP ve Lateral Grafileri 95
97 Şekil 62 B : Postoperatif AP ve Lateral Grafileri 96
98 6.TARTIŞMA Total diz artroplastisi; tüm yaş grupları göz önüne alındığında, dejeneratif bozuklukların neden olduğu ağrı ve hareket kısıtlığının giderilmesinde, etkin ve başarılı bir cerrahi tedavi prosedürüdür. Total diz artroplastisi; antienflamatuar tedavi, fizik tedavi, intraartiküler enjeksiyon, eklem debritmanı, sinovyektomi, distal femoral osteotomi, yüksek tibial osteotomi gibi tedavi seçeneklerinin yetersiz kaldığı durumlarda, seçilmesi gereken tedavi yöntemidir. 1,2,3,18,34,64 Dejeneratif bozuklukların neden olduğu şikayetlerin giderilmesinde, artroplasti dışındaki tedavi metodlarının etkinliği tartışmalıdır. Leopold çalışmasında, intraartiküler steroid enjeksiyonu ile hyalüronik asid enjeksiyonunu karşılaştırmış ve 6 ay sonunda iki grup arasında, ağrı ve fonksiyon açısından belirgin bir fark bulunmadığını bildirmiştir 65. Dervin ve arkadaşları da semptomatik osteoartriti olanlarda, artroskopik debritmanın etkinliğini değerlendirmiş ve iki yıl sonunda artroskopik debritman uyguladıkları 126 hastanın yalnızca % 44 ünde ağrıda azalma ve diz fonksiyonlarında iyileşme saptamışlardır 66. Dejeneratif osteoartritin tedavisinde yüksek tibial osteotomi, genç yaş hasta grubunda total diz artroplastisine alternatif bir cerrahi tedavi yöntemi olarak görülmektedir. Yüksek tibial osteotomide amaç, dizde yük dağılımı değiştirerek dejenere kompartmandan geçen aksı, daha az etkilenen kompartmana kaydırmak ve dejeneratif sürecin progresyonu engellemektir. Yüksek tibial osteotomi; tek kompartman tutulumu olan, hareket açıklığı yeterli, 50 yaşındaki altındaki genç ve aktif hastalarda uygulanabilecek başarılı bir cerrahi prosedürdür. Sprenger ve Doerzbacher çalışmalarında 76 yüksek tibial osteotomi olgusunu değerlendirmişler ve ortalama 10,8 yıllık takip sonunda hastaların %74 ünde osteotominin şikayetleri giderdiğini saptamışlardır. Çalışmalarında, osteotomi ile 8º-16º valgus açısı sağladıklarında, başarı oranının %90 a çıktığını bildirmişlerdir 67. Koshino ve arkadaşları 6,6 yıl takip ettikleri 21 medial açık kama osteotomi uyguladıkları hastalarında, ağrının giderilmesi ve yürüme kabiliyetinin iyileşmesini değerlendirmişler ve Diz Cemiyeti Skorunun 60 tan 90 a yükseldiğini bildirmişlerdir 68. Total diz artroplastisine yönelik çalışmalar, 20. yüzyılın ortalarında hemiartroplastiler ve menteşe tipi protezlein kullanıma girmesi ile büyük aşamalar göstermiştir li yıllara kadar uygulanan bu implantların dizin biyomekaniği ile uyumsuzluk göstermesi, metallozis, 97
99 enfeksiyon ve sık gevşeme problemleri nedeniyle çok ağır olgularda sınırlı kullanım alanı bulmuştur. Kemik çimentosu ile polietilenin total diz artroplastisinde kullanılmaya başlaması ile birlikte diz biyomekaniğinin daha iyi anlaşılması, yüzey değiştirme protezleri ile ilgili gelişmeleri hızla arttırmış ve son 25 yıllık süreçte birçok protez tasarımı gerçekleştirilerek bunların yaygın kullanılmalarına neden olmuştur 1, lerde yaygın olarak kullanılan unikomparmantal diz protezleri, kötü sonuçlar nedeniyle ilerleyen dönemlerde tercih edilmemiştir. Günümüzde cerrahi teknik ve implant dizaynındaki gelişmelerle unikompartmantal diz artroplastisi şeçilmiş olgularda total diz artroplastisine alternatif bir cerrahi prosedür haline gelmiştir 1. Özellikle minimal invaziv tekniklerin gelişmesi ve daha yüksek protez sağkalım oranlarının bildirilmesi, unikompartmantal diz artroplastisini tekrar popüler hale getirmiştir. Jenny ve Boeri nin unikompartmantal diz artroplastisinde, intramedüller femoral enstrumantasyon ve ekstramedüller tibial enstrumantasyon sistemini geliştirmesiyle birlikte eski ekstramedüller tekniklere oranla çok daha başarılı unikompartmantal diz artroplastileri gerçekleştirilmiştir. Keblish ve Briard uyguladıkları 153 çimentosuz, mobil yüklenmeli unikompartmantal diz protezinin 10 yıllık takiplerinde, %84 iyi ve mükemmel sonuç bildirmişlerdir. Çalışmalarında 24 hastayı reopere etmişler ve reoperasyon sebebini 3 olguda tibial komponent gevşemesi, 3 olguda komponent malpozisyonu, 1 olguda tibial plato fraktürü ve geri kalan olgularda da aşınma ve mobil yüzeyin kırılması olarak bildirmişlerdir 64. Gioe ve arkadaşları 516 unikompartmantal diz protezini değerlendirdikleri çalışmalarında, 10 yıllık protez sağkalımını %88,6 olarak saptamışlardır. Argenson 160 olguluk çalışmasında 10 yıllık protez sağkalımını %94, Berger ise, 62 olguluk serisinde 10 yıllık sağkalımı %98 ve 14 yıllık sağkalımı da %96 olarak bildirmiştir 69. Tüm bu çalışmalarda olguların revizyonlarında önemli bir nedenin de komşu kompartman dejenerasyonu olduğu saptanmıştır. Polietilen aşınması, uzun dönemde unikompartmantal diz artroplastisinde başarısızlık nedeni olmaya devam etmektedir. Ultrayüksek molekül ağırlıklı polietilen (UHMWP) kullanılması ve polietilenin gama ışınlanma methodu ile sterilizasyonun terk edilmesi ile birlikte unikompartmantal diz artroplastisinde daha başarılı sonuçlar elde etmek mümkündür. Seçilmiş olgularda, uygun cerrahi teknik kullanıldığında, unikompartmantal diz artroplastisi total diz artroplastisine alternatif bir cerrahi tedavi metodu olarak kullanılabilir
100 Günümüzde yaşam standartlarının ve kalitesinin yükselmesi ile ortalama yaşam süresi artmıştır. Böylelikle dejeneratif osteoartrit ve posttravmatik artrit olguları total diz artroplastisinin endikasyonları arasında daha fazla yer almaya başlamıştır 1,3. Total diz artroplastisi dejeneratif bozuklukların neden olduğu şikayetlerin giderilmesinde mükemmel klinik sonuçlar vermeye devam etmektedir. Rand ve arkadaşları 11,606 total diz artroplastisini protez sağkalımı açısından değerlendirmişler ve çalışmalarında protez sağkalımını, 10 yıl sonunda %91, 15 yıl sonunda %84 ve 20 yıl sonunda %78 olarak bildirmişlerdir. Protez sağkalımının 70 yaş üstü hasta grubunda, 50 yaş altı hasta grubuna göre daha yüksek olduğunu saptamıştır 70. Gill ve Joshi çalışmasında, 1033 çimentolu ve arka çarpraz bağın korunduğu total diz artroplastisi uygulamasında protez sağkalımını 15 yılda %95, 20 yılda %89 ve 25 yılda %83 olarak bildirmiştir. Yirmibeş yılın sonunda, etyolojisi osteoartrit olan kadın hastalarda, protez sağkalımının daha düşük olduğunu saptamışlardır 64. Ondokuz olguyu değerlendirdiğimiz ve ortalama takip süresinin 37,52 ay olduğu kendi serimizde, protez sağkalım oranımız %100 dür. Her ne kadar takip süremiz burada bahsedilen geniş serilerde olduğu kadar uzun olmasa da, en uzun takip süresi 78 ay olan olgumuzda protez ile ilgili bir sorun saptamamıştır. Total diz artroplastisi sonuçları, yaş faktörü göz önüne alınarak değerlendirildiğinde en fazla uygulandığı olgular, primer patolojisi osteoartrit olan yaşlı grup ve romatiod artrit olan genç grup hastalardan oluşmaktadır. Gill ve Joshi, yaş ortalamasının 48 olduğu 106 total diz artroplastisi uygulamasında 15 yıllık protez sağkalımını %90 olarak bildirmiştir. 10 yıllık takip sonunda %6,6 oranında başarısız sonuç bildirmişlerdir. Jordan ortalama yaşın 58 olduğu 67 çimentosuz total diz artroplastisi uygulamasında revizyon oranını %22 olarak bildirmiştir 64. Bu çalışmaların dışında yaş ortalamasını Waters 65, Wood 67, Barrack 66,5, Ritter 69, Akgün 65,2 Heal 62,8 yıl olarak bildirmişlerdir 39,40,41,45,71,72. Çalışmamızdaki olguların ortalama yaşı 68,68 (55-89) olarak saptanmıştır. Olgularımızın yaş ortalaması dikkate alındığında, çimentolu diz artroplastisi uygulanan yaş grupları ile uyum göstermektedir. Dejeneratif osteoartriti olan genç ve aktif hasta grubu, total diz artroplastisi kararı vermede ortopedik cerrahı en çok zorlayan hasta grubudur. Her ne kadar genç hasta popülasyonunda, literatürde başarılı sonuçlar bildirilse de, bu hasta grubunda total diz artroplastisi dışındaki diğer cerrahi tedavi metodlarının tercih edilmesi daha uygun olacaktır. Kliniğimizde uyguladığımız total diz artroplastisi sonuçlarına genel olarak bakıldığında, ortalama 37,52 aylık (20-78 ay) takip süresi sonunda, hastaların diz skoru 99
101 değerlendirildiğinde, %73,67 sinde mükemmel ve iyi sonuç elde edilmiştir. Hastaların diz fonksiyonel skoru incelendiğinde ise %84,20 mükemmel ve iyi sonuç elde edilmiştir. Literatür incelendiğinde, total diz artroplastisinde ilk beş yılda başarı oranları %95 in üstündedir. On yıllık takiplerde ise %90 un üzerinde başarı oranları bildirilmektedir. Günümüzde yıllık takipler yayınlanmakta ve total diz artroplastisinin, hastaların ağrı ve hareket kısıtlılığı şikayetlerini gidermede etkili bir tedavi methodu olduğu görülmektedir. Total diz artroplastisi en sık dejeneratif ve posttravmatik osteoartrit, romatoid artrit, juvenil romatoid artrit gibi diz eklem hareketlerinin ileri derece yitirildiği olgularda uygulanmaktadır. Bunların içinde ilk sırayı dejeneratif osteoartritli hastalar almaktadır. Kendi serimizde dejeneratif osteoartrit en sık rastlanan etyolojik faktördü. Rand 11,606 olguluk çalışmasında protez sağkalım oranını, inflamatuar artrit zeminde protez uygulananlarda %95, osteoartrit zemininde uygulananlarda ise %90 olarak saptamıştır 70. Romatoid artrit, juvenil romatoid artrit gibi inflamatuar osteoartritler, total diz artroplastisinde endikasyon grubunun geniş kısmını oluştururlar. Ito ve arkadaşları, romatoid artrit zemininde uyguladıkları 36 total diz protezinin 15 yıllık takibi sonunda %77,7 oranında iyi ve mükemmel sonuç bildirmiştir. Onbeş yıl sonunda protez sağkalımını %93,7 oranında saptamışlardır. Meding ve arkadaşları, total diz protezi uyguladıkları romatoid artritli 148 hastasında, derin infeksiyon oranını %2,4, gevşeme nedeniyle revizyon oranını %1,4 olarak bildirmişlerdir. Weir ve arkadaşları, 208 olguluk serisinde, hastalarının %63,9 una romatoid artrit nedeniyle, Kinematic Condylar Diz Protezini patellar komponenti değiştirmeden uygulamıştır. Oniki yıllık takipleri sonunda hiçbir hastasına patella ağrısı veya patellar maltracking nedeniyle revizyon uygulamamıştır 64. Parvizi, ortalama yaşın 17 olduğu, juvenil romatoid artritli hasta grubuna uyguladığı 25 total diz artroplastisini değerlendirmiştir. Ortalama 10,7 yıllık takibin sonunda diz skorunda belirgin iyileşme saptamışlar. Takiplerinde ortalama 28 olan diz skoru 88 e yükselirken, diz fonksiyon skoru ortalama 15 ten 39 a yükselmiştir 73. Romatoid artrit olgularında multiple eklem tutulumu nedeniyle osteoartritli hastalara göre daha düşük postoperatif skor elde edilmektedir. Bizim çalışmamızda bir olgumuzda romatoid artrit mevcuttu. Çalışmamızdaki romatoid artritli olgunun son kontrolünde; diz skoru 55, fonksiyonel skoru ise 75 olarak saptanmıştır. Romatoid artrit, juvenil romatoid artrit gibi inflamatuar artritli hastalarda yaygın sinovyal tutulum başarıyı sınırlayan diğer faktörler arasındadır. Yumuşak dokularla ilgili 100
102 diğer önemli bir sorunda eklem kapsülündeki kontraktürdür. Romatoid artritli hastalarda özellikle posterior kondiller mesafesindeki kemik erozyon, cerrahi tekniği güçleştiren faktörler arasındadır 34. Bunların dışında tüberkülöz artrit, psöriatik artrit, hemofilik ve nöropatik artropati gibi olgulara da, total diz artroplastisi başarıyla uygulanabilmektedir. Parvizi, Charcot artropatisi olan 29 hastaya uyguladığı total diz artroplastisinin 8 yıllık takibi sonunda, 6 hastasında fraktür, gevşeme, instabilite ve infeksiyon nedeniyle revizyona gitmiştir 64. Nau ve arkadaşları osteopeni ve periartiküler kırığı mevcut olan 6 yaşlı hastasında, menteşe tipi kısıtlayıcı total diz protezi kullanarak başarılı sonuç elde etmiştir 64. Schrader ve Morrey, lenfödemi mevcut 63 hastaya 83 total diz protezi uygulamışlar ve 2 yıllık takip sonunda komplikasyon oranını %31 olarak bildirmişlerdir 64. Silva ve Luck ise, hemofilili 68 hastasına 91 total diz protezi uygulamıştır. Yedi yıllık takipleri sonunda 8 olguda revizyona gitmişlerdir. Bunlardan beş olgusunda infeksiyon, iki olgusunda komponent gevşemesi ve bir olgusunda da tekrarlayan hemartroz nedeniyle revizyon uygulamıştır 64. Parvizi diğer bir çalışmasında, HIV(+) 15 hastasına 21 total diz protezi uygulamış ve 6 hastasında derin infeksiyon gelişmiştir. 10 yıllık takipleri sonunda 6 hastası HIV infeksiyonu nedeniyle hayatını kaybetmiş. HIV (+) hastalarda yüksek komplikasyon oranı bildirmiştir 64. Helenius ve arkadaşları, diastrofik displazili 14 hastaya 21 total diz protezi uygulamışlardır. Üç yıllık takipleri sonunda angulasyon nedeniyle iki hastaya düzeltici distal femoral osteotomi uyguladıklarını bildirmişlerdir 74. Görüldüğü üzere etyoloji, total diz artroplastisinin başarını etkiyen faktörlerin başında gelmektedir. Total diz artroplastisinde, uzun dönem tartışma konusu olan arka çarpraz bağın korunup korunmaması, patellar yüzeyin değişip değişmemesi ve tespitin çimentolu ya da çimentosuz yapılması ile ilgili oldukça fazla sayıda yayın vardır. Dizin fonksiyonel anatomisinin sağlanması, çarpraz bağların sağlam olması ile mümkündür. Bugün kullanılan kondiler tip protezlerde ön çarpraz bağın korunmasına gerek yoktur. Arka çarpraz bağ ise artritik dizlerde fonksiyonlarını sürdürmektedir 1,16,34. Arka çarpraz bağ korunduğunda, normal dizdeki gibi protezli dizde de femur tibia üzerinde geriye kayarak daha fazla fleksiyon yapmaktadır. Femoral rollback ile diz ekstansiyonunda kuadriceps kuvvet kolunda artış olur ve ekstansiyon gücü artar. Fleksiyondaki dizde, tibianın posteriora subluksasyonunun önlenmesi sonucu, merdiven 101
103 çıkmak gibi aktiviteler esnasında fonksiyonel stabilite sağlanır ve yükün iletilmesi sırasında tibial komponent ve tibia arasındaki ara yüzey stresleri azalır. Bununla birlikte arka çarpraz bağ korunduğunda nokta temasın olduğu bölgede aşınma oluşabilmektedir. Malkani, arka çarpraz bağın korunmasının polietilen aşınmasını artırdığı, fakat tibial komponentte ayırıcı kuvvetleri ve yuvarlanama hareketini azalttığını, bunların çarpraz bağın feda edildiği protezlerde gevşeme nedeni olduğunu bildirmiştir 18. Nozaki çalışmasında, arka çarpraz bağın korunmasının potansiyel bir avantajının da, eklem seviyesinin koruması olduğunu belirtmiştir. Arka çarpraz bağın kesildiği protez tasarımlarında, eklem çizgisi daha düşük seviyededir. Bu tip protezlerde stabilite bağlar tarafından sağlanmaktadır 75. Böylece yükün bir kısmı bağlar tarafından taşınacağından protezkemik-çimento yüzeylerine gelen kuvvetler daha az olmaktadır. Arka çarpraz bağ korunacaksa gerginliği iyi ayarlanmalıdır. Gevşek olursa frontal planda instabilite oluşabilir ve femur öne doğru kayabilir. Aksine gergin olursa fleksiyon kısıtlılığı oluşacaktır. Wada ve arkadaşları arka çarpraz bağın proprioseptif duyuda rolü olduğunu bu yüzden kesilmemesinin gerektiğini bildirmiştir. Arka çarpraz bağın korunduğu protezlerde propriosepsiyon daha iyi olucağından merdiven çıkma kapasiteleri daha iyidir 76. Dennis ve arkadaşları, arka çarpraz bağı korunduğu, tibial komponentin tümü poletilen olan Posterior Cruciate Condylar Protez inin 11 yıllık takibinde, %92,8 oranında mükemmel iyi sonuç bildirmiştir 18. Rittter ve arkadaşları ise arka çarpraz bağı korudukları 394 artroplasti olgusunda, 10 yıllık protez sağkalımını %98,4 ve 14 yıllık protez sağkalımını %95,4 bildirmiştir 18. Malkani, arka çarpraz bağı koruduğu 119 total diz artroplastisinde, %87 oranında mükemmel ve iyi sonuç elde etmiştir. On yıllık protez sağkalımı %96 oranındadır 18. Ewald, arka çarpraz bağı koruyan Kinematik Condylar Protezi ni kullandığı 306 olguluk serisinde 14 yıllık takip sonunda %6,5 oranında revizyon bildirmiştir. Revizyonlarının 10 tanesinde (%3,06) sebeb patellar komponentin gevşemesi olduğundan, bu tip protezde patellanın değiştirilmemesi gerektiğini ileri sürmüştür 18. Genel olarak tüm bu çalışmalar incelendiğinde, arka çarpraz bağın korunduğu protezlerde tatmin edici uzun dönem sonuçlar elde edilmiştir. Arka çarpraz bağın kesildiği posterior stabilize tasarımlarda, femoral cam mekanizmanın geliştirilmesi ile birlikte, hareket açıklığı ve merdiven çıkma kapasitesi arttırılmaya ve aynı zamanda posteriora subluksasyon engellenmeye çalışılmıştır. Colizza, 102
104 posterior stabilize tasarım kullandığı 101 olguluk serisinde %96 mükemmel ve iyi sonuç bildirmiştir. Metal tibial base plate kullanan Colizza, 11 yıllık takip süresinin sonunda protez sağkalımını %92,6 ve yıllık başarısızlık hızını ise %0,62 olarak bildirmiştir. Colizza serisinde femoral gevşeme nedeniyle 2 olguda revizyona gitmiştir 77. Clarck ve arkadaşları 60 olguluk serisinde, 12 yıllık takip sonunda %92 protez sağkalımı bildirmiştir 78. Thadani ve arkadaşları, metal tibial base plate kullandığı, 54 total diz artroplastisi uygulamasının 12 yıllık takibi sonunda, %92,2 oranında sağkalım ve %0,65 oranında yıllık başarısızlık hızı saptamıştır 18. Görüldüğü üzere arka çarpraz bağın korunduğu ve kesildiği protez tasarımlarının uzun dönem sonuçları arasında büyük fark yoktur. Uzun dönem takiplerde hareket açıklığı, merdiven çıkma kapasiteleri, protez sağkalım oranları, gevşeme ve buna bağlı revizyon oranları birbirine yakındır. Bu bilgiler ışığında arka çarpraz bağın hangi olguda korunacağı ve hangi olguda kesilmesi gerektiği kararını vermek güçtür. Lombardi ve arkadaşları geliştirdikleri algoritm ile bu soruya cevap aramışlardır. 120 hastanın 171 dizine arka çarpraz bağı koruyan protez uygularken, ikinci grubu oluşturan 120 hastanın 180 dizine posterior stabilize protez uygulamışlardır. 5 yıllık takipleri sonucunda iki grup arasında istatiksel olarak anlamlı herhangi bir fark saptamamışlardır 79. Geliştirdikleri algoritme göre, romatoid artrit ve inflamatuar artrit zemindeki dizlerde, patellektomi sonrası, yüksek tibial veya distal femoral osteotomi sonrası protez uygulanacaklarda ve posttravmatik arka çarpraz bağ yırtığı olan hastalarda, arka çarpraz bağı direkt olarak kesmeyi planlanmışlardır. Osteoartrit ve avasküler nekroz zeminindeki dizlerde hastanın klinik muayenesine göre karar vermeyi planlamışlardır. Klinik muayenede grade II- III fleksiyon kontraktürü saptanırsa, varus veya valgus deformitesine eşlik eden 15º üzerindeki fleksiyon kontraktürü varlığında ve muayenede arka çarpraz bağ yetmezliği saptanırsa; arka çarpraz bağı kesmeyi planlanmışlardır. Klinik muayenede grade I fleksiyon kontraktürü olanlarda, varus veya valgus deformitesine 15º den az fleksiyon kontraktürü eşlik ettiği durumlarda intraoperatif bulgulara göre karar vermeyi planlamışlardır. İntraoperatif olarak deforme, kontrakte veya lasere arka çarpraz bağ tespit ettiklerinde arka çarpraz bağı kesmeyi planlamışlardır 79. Biz çalışmamızda, romatoid artrit zemininde diz artroplastisi uyguladığımız bir hasta dışında tüm olgularda, arka çarpraz bağın korunduğu protez tasarımını kullandık. Arka 103
105 çarpraz bağın dizin önemli stabilizatör yapılarından biri olduğunu ve mümkün olan olgularda korunması gerektiğini düşünmekteyiz. Klasik protez tasarımlarında, polietilenin aşınması ile ortaya çıkan partiküller osteolizi indükleyerek gevşemeye neden olmaktadır. Temas streslerini ve zorlayıcı kuvvetleri azaltarak polietilen aşınması engellemek amacıyla mobil yüklenmeli tasarım geliştirilmiştir. Bu sayede aşınma sorunu minimale indirilerek uzun dönemde daha başarılı artroplastiler planlanmıştır lerde Goodfellow ve O Connor un geliştirdiği Oxford Diz Protezi bu konseptin öncüsü olmuştur. Buechel ve Pappas bu protezi daha da geliştirerek Low Contact Stress (LCS) Diz Protezini tasarlamışlardır. Mobil ya da meniskal yüklenmeli bu tasarımlarda, klasik tasarımlara oranla 1/6 oranında aşınma görülmektedir. Buechel ve Pappas çalışmalarında, çimento ile tespit ettikleri rotasyonel platform LCS protezlerinde 20 yıllık protez sağkalımını %97.7, çimentosuz tespit uyguladıkları meniskal yüklenmeli LCS portezlerinde ise 16 yıllık protez sağkalımını %83 olarak bildirmişlerdir 80. Huang ve arkadaşları LCS uyguladıkları 598 total diz artroplastisini değerlendirmişler, 15 yıl sonunda protez sağkalımını, rotasyonel platform LCS kullandıkları olgularda %92, meniskal yüklenmeli LCS kullandıkları olgularda %83 olarak saptamışlardır. Olguların %11 ine revizyon uygulamışlar ve en sık revizyon sebebini tibial polietileninin aşınması olarak bildirmişlerdir 81. Hartford ve arkadaşları, uyguladıkları 139 total diz artroplastisinde, mobil yüklenmeli tasarım kullanmışlar ve ortalama 7,8 yıllık takip sonunda %93 protez sağkalımı bildirmişlerdir. Çalışmalarında 10 olguya revizyon uygulamışlardır. Bunlardan sadece 5 olguda revizyon operasyonunun nedenini aseptik gevşeme olarak bildirmişlerdir 82. Polietilen yüzeyin kırılması, aşırı polietilen aşınması, mobil yüzeyin ya da meniskal yüzeylerin yer değiştirmesi veya dislokasyonu, mobil ya da meniskal yüklenmeli tasarımlarda görülen diğer komplikasyonlar olarak belirtilmiştir 80. Total diz artroplastisinde gevşemenin en önemli sebebinin malaligment olduğu pek çok yazar tarafından bildirilmiştir. Coventry e göre gevşemenin engellenmesinde en önemli faktör doğru aksiyel dizilimdir. Başarı için normal dizilim restore edilmeli ve normal yük dağılımı sağlanmalıdır. Femur ve tibianın anatomik eksenleri ile belirlenen tibia-femoral açının valgusta olması önerilmektedir. Aglietti 2º-6º, Dorr 3º-9º, Ewald 5º-8º, Hungerford 6º, Insall 7º, Scuderi 5º-10º valgus dizilimini önermektedir 54. Bizim çalışmamızda ameliyat öncesi ortalama 9,3º varus (4º-20º) mevcutken ameliyat sonrası ortalama 5.4º valgus elde edilmiştir. 104
106 Komponentlerin rotasyonel uyumu da koronal uyumu kadar önemlidir. Berger e göre femur mekanik aksı tibia mekanik aksına göre erkeklerde 3,5º, kadınlarda 0,3º varustadır. Femoral komponentin rotasyonu ayarlanırken kullanılacak en güvenilir referans çizgi transepikondiler akstır. Berger çalışmasında iki farklı transepikondiler aks tariflemiştir. Cerrahi epikondiler aks, lateral epikondilin en belirgin noktası ile medial epikondilin medial sulcusu arasında çizilen hattır. Klinik epikondiler aks ise, lateral epikondilin en belirgin noktası ile medial epikondilin en belirgin noktası arasında çizilen hattır. Berger ve arkadaşlarına göre cerrahi epikondiler aks, femoral komponetin rotasyonunun belirlenmesinde daha güvenilir referans akstır 83. Matsuda ve arkadaşları, 15 sağlıklı hastanın 30 dizinde yaptıkları magnetik rezonans görüntüleme çalışmasında, cerrahi epikondiler aksın, femoral komponent oryantasyonunda daha güvenilir referans olduğunu bildirmişlerdir 57. Kötü femoral rotasyonel uyum patellar sublüksasyon, dislokasyon, patellar aşınma gibi komplikasyonlara yol açar. Femoral komponentin malpozisyonuna bağlı bu komplikasyonlar, klinik olarak ön diz ağrısına yol açacaktır. Tibial komponentin malorantasyonuna bağlı femoral komponent üzerinde fazlaca dış rotasyona eğilimi ise posteromedial polietilen aşınmasına yol açacaktır. Diğer tartışılan bir konuda fiksasyonun nasıl yapılacağıdır. Tibial komponentin fiksasyonu total diz artroplastisinin uzun dönem başarısını direkt olarak etkilemektedir. Tibial komponent fiksasyonu çimentolu ya da çimentosuz yapılabilir. Çimentolu fiksasyonun alternatifi olarak poroz kaplı implantlar dışında, pres-fit tasarımlar ve hidroksi-apatit kaplı tasarımlar geliştirilmiştir. 22. Çimentolu ve çimentosuz tespit uygulanan protezlerde tasarım açısından bir fark yoktur. Çimentolu ve çimentosuz tespitlerin her ikisinde de uzun dönem başarılı sonuçlar bildirilmiştir. Günümüzde değişik serilerde her iki tespit çeşidinde de protez sağkalım oranı %95 in üzerindedir. Hofmann bu oranı 55 yaş altındaki çimentosuz tespit uyguladıkları hastalarda, protez sağkalımını %98 olarak bildirmiştir 22. Goldberg çalışmasında, çimentosuz uyguladığı 124 total diz protezinin 14 yıllık takibi sonunda %21 oranında tibial komponent çevresinde osteoliz saptasa da, sadece bir olguda tibial komponent gevşemesi nedeniyle revizyon uygulamıştır 64. Mahoney, 183 total diz artroplastisinin %51 inde hibrid fiksasyon (femoral komponent çimentosuz, tibial komponent çimentolu) uygulamış ve 13 yıllık takip sonunda sadece 9 olguyu femoral gevşeme nedeniyle reopere etmiştir 64. İllgen ve arkadaşları hibrid tespit uyguladıkları 112 total diz artroplastisinin 10 yıllık takip süresi sonunda hiçbir olgusunda aseptik gevşeme saptamamışlardır. Dört olguya patellar kompolikasyon ve bir olguya da infeksiyon nedeniyle revizyon uygulamışlardır 64. Fetzer ve arkadaşları, pres-fit tespit uyguladıkları 101 total diz artroplastisini değerlendirmişler ve
107 yıllık protez sağkalımını %93 olarak bildirmişlerdir 64. Berger ve arkadaşları çimentosuz tespit uyguladıkları 131 arka çarpraz bağı koruyan total diz artroplastisinin ortalama 11 yıllık takibi sonunda, tibial komponentte aseptik gevşeme oranını %8, küçük osteolitik lezyonların görülme oranını %12 olarak saptamışlardır. Femoral komponentin çimentosuz tespitinde ise hiçbir sorun tespit etmemişlerdir 84. Osteoliz her ne kadar çimentosuz tespitlerde daha fazla gözlense de, bu protez sağkalımını çok da fazla etkilememektedir. Çimentosuz tespitlerde en önemli sorun primer stabilizasyondur 64. Aseptik gevşeme için çimentolu tespitlerde ilk 2 yılın kritik süre olduğu düşünülmektedir. Bu süre içinde gelişen osteolizler takip edilmeli, gevşeme kararında acele edilmemelidir. Kliniğimizin çimentosuz tespit ile ilgili deneyimi olmamasına rağmen uygun endikasyonlarda bu tespit yönteminin tercih edilebileceğini düşünmekteyiz. Total diz artroplastisi uygulanmış olgularda halen en çok tartışılan konulardan bir tanesi de patellafemoral eklemle ilgili sorunlardır. Patellanın değiştirilip değiştirilmemesi konusu halen tartışmalıdır. Bazı ortopedik cerrahlar patellanın her zaman değiştirilmesi gerektiğini savunurken, patellanın değiştirilmesinin getireceği komplikasyonlardan çekilenen diğer grup buna karşı çıkmaktadır. Patellafemoral eklemin değiştirilmediği ilk dönem total diz artroplastilerinde patellar komplikasyonlar %30 oranında bildirilmiştir. Femoral komponente troklear oluğun eklenmesi ve patellar yüzey değiştirilmesi bu oranı azaltmakla birlikte olguların %4-5 inde halen patellofemoral eklemle ilgili sorunlar devam etmektedir. Patellanın değiştirilmediği olgularda literatürde %5 ile %45 oranında patellafemoral ağrı insindansı bildirilmektedir. Waters ve Bentley, prospektif ve randomize planladıkları çalışmalarında, 514 olguya total diz artroplastisi uygulamışlar ve ortalama 5,3 yıllık takip sonunda patellayı değiştirmedikleri grupta %25 oranında ön diz ağrısı görürken, patellası değiştirilen grupta bu oranı %5 olarak saptamışlardır 39. Mayman ve arkadaşları uyguladığı 100 total diz artroplastisinin 10 yıllık takibi sonunda, patellayı değiştirdiği grupta sonuçlar %80 oranında tatminkar iken, patellayı değiştirmediği grupta ancak %48 oranında tatminkar sonuç elde etmiştirlerdir 85. Wood ve Smith, 220 total diz artroplastisi uyguladıkları olgularını patellar komponent yönünden değerlendirmişlerdir. Patellayı değiştirmedikleri 128 olgunun %12 sine ve patellayı değiştirdikleri 92 olgunun %10 una, patellafemoral eklemle ilgili revizyon uygulamışlardır. Patellayı değiştirdikleri hasta grubunda daha az anterior diz ağrısı ve daha iyi merdiven inme kapasitesi saptamışlardır
108 Soundry patella kırığının oluşmasında yüksek risk grubu oluşturan ; genç, aktif, obez ve patellar kartilajı normale yakın hastalarda patellanın değiştirilmemesini önermektedir. Soundry, agresif patellar debritmanın bu grup hastada daha etkili olacağını ve komplikasyonsuz olacağını savunmaktadır 1. Şener ve arkadaşları, patellayı değiştirmeyip agresif patelloplasti uyguladıkları 60 olgularını, patellayı değiştirdikleri 85 olgularıyla karşılaştırmışlardır. Her iki grup arasında Diz Cemiyeti Skoru, görsel memnuniyet ve diz önü görsel ağrı skorları açısından değerlendirmişler ve anlamlı fark saptamamışlardır 86. Shih ve arkadaşları patellayı değiştirmedikleri 227 total diz artroplasitisini retrospektif olarak değerlendirmişlerdir. Ortalama 8,5 yıl takip süresinin sonunda olguların %59 unda patellanın halen santralize ve kıkırdak kalınlığını koruduğunu, %30 unda lateral tilt ile kıkırdak kalınlığında azalma, %7 sinde erken dönemde laterale tilt ve %3 ünde ise lateral subluksasyon saptamışlardır. Preoperatif patellar maltracking izlenen olguların, klinik semptom ve progresif patellafemoral dejenerasyon gelişmesinde en önemli risk faktörü olduğunu saptamışlardır 87. Total diz artroplastisi sonrası reoperasyon ve morbitenin önemli sebeplerinden biri patellofemoral komplikasyonlardır. Bunlar patellanın sublukasyonu ve dislokasyonu, patellar komponent gevşemesi, sinovyal sıkışma ve patellar tendon rüptürüdür 64. Çalışmamızda 2 hastada patellar tendon iyatrojenik yaralanması tespit edilmiştir. Bu iki olguda da patellar komponentin hemen altında progresif olmayan radyolusent alanlar tespit edilmiştir. Çalışmamızda hastaların 7 sinde (%36,84) hafif ve devamlı olmayan ön diz ağrı şikayeti mevcuttu. Takiplerinde izometrik ve izotonik kuadriceps egzersizleri ile şikayetleri minimale indirilmiştir. Çalışmamızda hiçbir hastamızda patella kırığı ya da dislokasyon gelişmemiştir. Sadece bir hastaya lateral retinaküler gerginlik için gevşetme uygulanmıştır. Uygulanan artroplastilerin tümünde patellar yüzey replase edilmiştir. Reoperasyonun getireceği problemler göz önüne alındığında yaşlı, sedanter yaşam süren, patellar maltracking olan grupta patellar yüzeyin rutin olarak değiştirilmesi daha akılcıl gözükmektedir. Genç ve aktif yaş grubunda patellar debritman, yüzey replasmanına iyi bir alternatiftir. Total diz artroplastisi unilateral, iki aşamada bilateral ya da aynı seansta bilateral şeklinde uygulanabilmektedir. Aynı seansta bilateral artroplastisinin endikasyonları literatürde geniş şekilde tartışılmaktadır. Bullock ve arkadaşları, 514 unilateral total diz artroplastisi sonuçlarını, 255 simultane bilateral total diz artroplastisi sonuçları ile karşılaştırmıştır. Aynı seansta bilateral total diz artroplasti sonrası miyokard infartüsü sıklığı, postoperatif konfüzyon 107
109 oranı ve postoperatif yakın monitorizasyon ihtiyacının daha yüksek olduğunu saptamışlardır. Çalışmalarında infeksiyon, derin ven trombozu, pulmoner emboli sıklığı ve mortalite oranları açısından her iki grup arasında fark bildirmemişlerdir 88. Ritter ve arkadaşları 2050 simultane bilateral, 1796 unilateral ve 152 iki aşamada bilateral total diz artroplastisinin sonuçlarını; mortalite ve morbidite oranları, protez sağkalımı ve klinik sonuçlar açısından değerlendirmişlerdir. Simultane bilateral uygulanan grupta, belirgin şekilde derin ven trombozunun daha sık görüldüğünü saptamışlardır. Protez sağkalımı, kardiak komplikasyon sıklığı ve mortalite oranları açısından üç grup arasında anlamlı fark saptamamışlardır. Simulatane bilateral artroplasti uygulanan grupta, tüm kontrol intervallerinde Diz Cemiyeti Skorunu diğer gruplara göre yüksek bulmuşlardır. Unilateral, simultane bilateral ve iki aşamada bilateral total diz artroplastisininde protez sağkalımı ve klinik sonuçları birbirine yakındır. Simultane bilateral artroplastisinin avantajları; hastanın tek anestezi alması, toplam hastanede kalma süresinin daha kısa olması, daha kısa süre fizik tedavi görülmesi ve toplam maliyetin düşük olmasıdır. Ancak simultane bilateral total diz artroplastisi uygulanması planlandığında, medikal kondüsyonu uygun hasta seçilmeli ve muhtemel komplikasyonlara yönelik tedbirlerin alınması gerekmektedir 89. Total diz artroplastisinde en korkulan komplikasyon infeksiyondur. Gill ve arkadaşları 3048 total diz artroplastisini gözden geçirdiği çalışmalarında; yüzeyel infeksiyon oranını % 0,08, postoperatif 90 gün içerisinde gelişen derin infeksiyon oranını % 0,13 ve geç derin infeksiyon oranını %0,38 olarak bulmuştur 90. Robertsson ve arkadaşları İsveç Diz Cemiyeti ne kayıtlı, 1988 ile 1997 arasında uygulanmış total diz artroplastisini incelemişler, artroplasti sonrası derin infeksiyon oranını osteoartrit zemininde %1,7, romatoid artrit zeminde ise %4,4 olarak bildirmişlerdir 91. Perman ve Laskin retrospektif olarak 6489 total diz artroplastisini, infeksiyon gelişmesine predispoze risk faktörlerini belirlemek amacıyla incelemişlerdir. Geçirilmiş açık cerrahi girişimler, immunosupresif tedavi, yetersiz beslenme, diabetes mellitus, obesite ve sigara kullanımını infeksiyon gelişimine predispoze faktörler olarak belirlemişlerdir. Bu faktörler tek başlarına postoperatif infeksiyon gelişme riskini bariz artırmazken, faktörlerin kombinasyonu durumunda riski belirgin şekilde yükseltmektedir. Ayrıca operasyon süresinin 2,5 saati aştığı durumlarda infeksiyon gelişme riski belirgin şekilde artmaktadır 26. Total diz artroplastisi sonrası derin infeksiyon gelişmesini engellemek amacıyla primer artroplastide antibiyotikli çimentonun rutin olarak kullanılması gündeme gelmiştir. Günümüzde Avrupa ve İskandinav ülkelerinde primer ve revizyon artroplastilerinde antibiyotikli çimento rutin olarak kullanılmaktadır. Amerika Birleşik 108
110 Devletlerinde ise Food and Drug Administration (FDA), sadece infekte artroplastilerin tedavisinde antibiyotikli çimentonun kullanımı onaylamıştır. Bunun yanında ameliyathanelerin havalandırma sistemlerinin iyileştirilmesi ve laminar akımlı odaların standart haline getirilmesi ile, artroplasti sonrası derin infeksiyon gelişme oranlarında gerileme elde edilmiştir 92. Çalışmamızda postoperatif dönemde 5 (%26) hastada yüzeyel infeksiyon saptanmıştır. Tüm olgularda intravenöz antibiyoterapi kullanımı ile yüzeyel infeksiyonlar baskılanmıştır. Hiçbir olgumuzda geç derin infeksiyon saptanmamıştır. Yüksek yüzeyel infeksiyon oranı, hastanemiz eski ameliyathane koşullarının bugünkü kadar yeterli olmayışı ve asistan eğitimi nedeniyle operasyon sürelerinin uzun olması ile açıklanabilir. İnfekte total diz artroplastisinin tedavisi oldukça güçtür. Antibiyoterapi ve cerrahi debritman, protezin çıkartılması, antibiyotikli spacer uygulanımı ve ikinci aşamada reimplantasyon tedavi basamaklarını oluşturmaktadır. Deirmengian ve arkadaşları artroplasti sonrası akut infeksiyon saptayıp, kültüründe gram positif bakteri üreyen 31 olgusunda, açık cerrahi debritman uygulayıp, protezi korumuşlardır. Cerrahi debritmanı takiben intravenöz antibiyoterapi uyguladıkları olguların %35 inde infeksiyonu tedavi edebilirken, stafilokokkus aureus üreyen olguların sadece %8 inde başarılı olmuşlardır. Bu nedenle patojenin stafilokokkus aureus olduğu olgularda komponentin erken dönemde, cerrahi debritman sırasında çıkarılması gerektiğini belirtmişlerdir 93. Berry iki aşamada tedavi ettiği 91 infekte total diz artroplastisi olgusunda, revizyon artroplastisinin 5 yıllık sağkalımını %93,5 ve 10 yıllık protez sağkalımını da %83,9 olarak saptamıştır 64. Wolff ve arkadaşları, infekte total diz artroplastisi nedeniyle tedavi ettikleri 829 hastadan 21 inde, aynı anda bilateral infeksiyon tespit etmişlerdir. Onbir hastanın 22 dizine sadece cerrahi debritman ve sonrasında antibiyoterapi uygulanmış, ancak bunların 9 unda infeksiyonu eradike edemedikleri için tekrar opere etmişlerdir. Bu nedenle bilateral total diz artroplastisi zemininde, her iki dizde infeksiyon saptanan hastalarda, bilateral rezeksiyon artroplastisi ile infeksiyonun tedavisini ve takibinde reimplantasyonu önermektedirler 94. Total diz artroplastisi sonrası görülebilen problemlerden biri de hareket kısıtlılığı ve eklem sertliğidir. Ritter çalışmasında değerlendirdiği 4727 total diz artroplastisinde postoperatif hareket açılığını belirleyen en önemli faktörün preoperatif heraket açıklığı olduğunu bildirmiştir 45. Lotke, 15º den fazla fleksiyon kontraktürü ve/veya 60º den az hareket açıklığını eklem sertliği olarak tariflemektedir. Eklem sertliği nedeniyle revizyon uyguladığı 109
111 58 olguda hareket açıklığının 55º den ancak 82º ye ulaştığını bildirmiştir 64. Lo, büyük boy femoral komponent seçiminin eklem sertliğine yol açabileceğini belirtmiştir 64. Total diz artroplastisinin uzun vadede başarısını etkileyen iki önemli faktör osteoliz ve polietilen aşınmasıdır. Osteolizin tanısı her zaman kolay olmayabilir. Komponentler direkt grafide osteolitik bölgeyle üst üste gelebilir ve tanıyı güçleştirir. Bu nedenle anreoposterior ve lateral grafilerin dışında oblik grafilerin alınması gerekebilir. Aşınma nedeniyle polietilen komponentten düşen mikropartiküller ve debris, mononükleer fagositer sistem hücrelerini uyararak osteolizi tetiklemektedir. Bu da implantta gevşeme ve instabilite ile sonuçlanacaktır. Colier ve arkadaşları 58 total diz artroplastisini revizyon ya da otopsi esnasında polietilen aşınması yönünden değerlendirmiştir. Aşınmanın polietilenin raf ömrü yanında, hastanın yaşı ve postoperatif mekanik varus açısı ile ilişkili olduğunu belirtmiştir 64. Fehring ve arkadaşları 2091 primer total diz artroplastisini değerlendirdikleri çalışmalarında polietilen aşınması ve osteoliz ile ilişkili ana faktörleri saptamışlardır. Bunlar yaş, cinsiyet, polietilenin işlenme metodu ve polietilenin raf ömrüdür 64. Noble ise çalışmasında tespit yönteminin aşınma üzerine etkisini değerlendirmiş ve çimento ile tespit edilmiş implantlarda çimentosuz tespit uygulananlara göre daha fazla polietilen aşınması görüldüğünü saptamıştır. Çimento partiküllerinin polietilen yüzeyde yarattığı hasarın aşınmaya neden olduğunu bildirmiştir 64. Protez tasarımı, polietilen aşınması ve osteolizi etkileyen diğer önemli bir faktördür. Huang çalışmasında, 34 mobil yüklenmeli tasarımın revizyonunu, polietilen yüzeyin fikse olduğu 46 artroplastinin revizyonu ile karşılaştırmıştır. Mobil yüklenmeli tasarımlarda osteolizin daha çok femur posterior kondiller bölgesinde lokalize olduğunu saptamıştır 81. Weber, 1053 total diz artroplastisini değerlendirdiği çalışmasında modüler protez tasarımlarında radyolosent hat görünümü, osteoliz ve buna bağlı revizyon oranlarının monoblok protez tasarımlarına göre daha yüksek olduğunu bildirmiştir 64. Polietilen aşınmasını ve osteolizi azaltmak amacıyla günümüzde çeşitli modifikasyonlar denenmektedir. Muratoğlu ve arkadaşları yüksek çarpraz bağlı (highly crosslinked) polietilen tibial insertlerinde aşınmanın daha düşük düzeyde olduğunu bildirmiştir. Aşınma sorununa çözüm olabilecek diğer bir gelişme de kalça artroplastisinde kullanılan seramik komponentlerin total diz artroplastisinde de kullanılmasıdır 64. Colwell, femoral komponenti seramik alaşım olan okside zirkonyum kaplı dizayn ile femoral komponenti krom-kobalt olan protez dizaynını polietilen aşınması açısından karşılaştırmıştır. Femoral 110
112 komponenti okside zirkonyum kaplı olan tasarımın %44 oranında daha az polietilen aşınmasına neden olduğunu bildirmiştir 64. Birçok biyomekanik çalışmanın ardından, femoral komponenti okside zirkonyum ile kaplı protezler klinik kullanıma girmiştir den itibaren 145 total diz artroplastisi, femoral komponenti okside zirkonyum ile kaplı Genesis II Diz Protezi kullanılarak yapılmıştır. Bu tasarımda patellar komponent tümüyle polietilendi ve tibial komponent, Ti-Al-V alaşımdan olan tibial arkalık ve polietilen insertten oluşmaktaydı yılından itibaren ise, okside zirkonyum ile krom-kobalt kaplı femoral komponentlerin karşılaştırıldığı prospektif randomize bir çalışma başlatılmıştır. Genesis II Diz Protezi kullanılan ve minimum 2 yıllık takibi olan 76 hastanın erken dönem sonuçları ile 2000 yılında başlatılan randomize prospektif çalışmanın erken dönem sonuçları, Laskin tarafından yayınlamıştır 95. Buna göre ortalama diz skoru 92, ortalama diz fonksiyon skoru 74 olarak saptanmıştır. Bir hasta dışında tüm hastalarda tam ekstansiyona ulaşılmıştır. Hareket açıklığı 105º ile 140º arasında değişmekte olup hiçbir hastada gevşeme ya da osteolize ait bulgu saptanmamıştır. Okside zirkonyum ile krom-kobalt femoral komponentlerin karşılaştırıldığı çalışmada; diz skorları, hareket açıklığı ve instabilite açısından istatistiksel olarak anlamlı fark bulunmamıştır. İstatistiksel olarak tek anlamlı fark, okside zirkonyum ile kaplı femoral komponent kullanılan grupta, fleksiyonun daha erken dönemde geri kazanılması olarak bulunmuştur. Postoperatif 2 ay sonunda her iki grupta fleksiyon hareket açıklığı eşit olarak saptanmıştır 95. Her ne kadar zirkonyum kaplı femoral komponentin, polietilen aşınması üzerine etkisinin net olarak değerlendirilmesi için uzun dönem takip sonuçlarının beklenmesi gerekse de, ilerleyen yıllarda, polietilen aşınmasının büyük sorun olduğu genç ve aktif hasta grubunda iyi bir alternatif olacağı düşünülmektedir. Total kalça artroplastisinde minimal invaziv teknikle elde edilen başarılı sonuçların ardından, total diz artroplastisinde de minimal invaziv teknikler gündeme gelmiştir. Tria, minimal invaziv tekniği kullanarak uyguladığı 70 total diz artroplastisinin sonuçlarını değerlendirdiği çalışmasında; minimal invaziv kullanıldığında, kanamanın azaldığını, hastanede kalış süresinin kısaldığını, hareket açıklığının arttığını ve standart tekniğe yakın doğrulukta implantların yerleştirilebileceğini savunmaktadır 96. Laskin, mini-midvastus yaklaşımı kullanarak uyguladığı 51 total diz artroplastisinden sadece iki olguda insizyonu genişletmek zorunda kaldığını bildirmiştir. Standart insizyonu kullandığı olgularla karşılaştırdığında; mini-midvastus teknikte, hareket açıklığının arttığını, hastanede kalış 111
113 süresinin kısaldığını, daha az ağrı kesici kullanıldığını ve hastaların daha kısa sürede düz bacak kaldırma kapasitesine ulaştığını bildirmektedir 64. Scuderi ise minimal invaziv tekniğin, deformite ve fleksiyon kontraktürü varlığında, yetersiz fleksiyon hareket açıklığı olanlarda, geniş femuru olanlarda ve patella bajası olanlarda tercih edilmemesi gerektiğini önermektedir 64. Total diz artroplastisinde diğer güncel bir konuda bilgisayar destekli navigasyon sistemleri kullanılmasıdır. Başarılı bir diz artroplastisi için komponentlerin doğru rotasyonel dizilimde yerleştirilmeleri gerekmektedir. Bilgisayar destekli navigasyon sistemlerinde femur ve tibiaya yerleştirilen probelar vasıtasıyla öncelikle eklemin uzaydaki konumu belirlenir. Ardından özel probe yardımı ile femur ve tibia eklem yüzeyleri tanıtılarak diz ekleminin bilgisayarda modeli hazırlanır. Kesi bloklarının pozisyonu ve açıları, kemik kesileri öncesi ve sonrası probe ile değerlendirilir. Alt ekstrimite dizilimi, komponentlerin rotasyonu, kesilerin eğimi açı cinsinden, fleksiyon ve ekstansiyon aralıkları milimetre cinsinden belirtilir. Bu veriler ışığında cerrah komponentleri en uygun pozisyonda yerleştirmiş olur. Stöck ve arkadaşları navigasyon sistemi kullanarak uyguladıklrı 32 total diz artroplastini, klasik metodla uyguladıkları 32 total diz artroplasitisi ile karşılaştırmışlardır.navigasyon sistemi ile yapılan grupta daha iyi rotasyonel dizilim, mekanik aks ve posterior tibial eğim elde ettiklerini bildirmişlerdir. Bu sayede femoral malrotasyondan kaynaklanan uygun olmayan patellar tracking, asimetrik patellofemoral temas, fleksiyonda ve ekstansiyonda aşırı varusvalgus pozisyonu gibi hataların engellenebileceğini savunmaktadırlar 97. Perlick ve arkadaşları, navigasyon sistemi ile klasik metodu karşılaştırmışlardır. Navigasyon sistemi kullandıkları grupta hastaların %73 ünde implantı istenilen pozisyona +/-2º yakın olarak yerleştirirken, klasik metodla hastaların %53 ünde istenilen pozisyonda yerleştirdiklerini bildirmişlerdir 64. Bilgisayar destekli navigasyon sistemi kullanıldığında operasyon süresi bir miktar uzmakla birlikte, komponentlerin doğru yerleştilmesinde sağladığı kolaylık tartışılmazdır. Maliyetin düşmesi ile birlikte gelecekte bilgisayar destekli navigasyon sistemleri daha çok kullanım alanı bulacaktır. 112
114 SONUÇ İleri evre dejeneratif bozuklukların neden olduğu ağrı ve hareket kısıtlılığın giderilmesinde, diğer tedavi seçeneklerinin yetersiz kaldığı durumlarda total diz artroplastisi efektif bir tedavi yöntemidir. Cerrahi teknik ve implant dizaynındaki yenilikler, total diz artroplastisini daha da başarılı kılarak, popularitesini giderek artırmaktadır. Dünyada ve ülkemizde total diz artroplastisi uygulamaları gün geçtikçe artmaktadır. Total diz artroplastisinin başarısı; uygun hasta seçimi, yeterli preoperatif hazırlık, hastaya uygun protez seçimi ve dikkatli cerrahi tekniğe bağlıdır. Bunun yanında hasta ile beklentileri konusunda konuşulmalı, operasyon sonrası kendisini nelerin beklediği konusunda uyarılmalıdır. Rehabilitasyon konusunda hasta eğitilmeli, hasta uyumunun düşük olduğu durumlarda artroplasti dışındaki tedavi yöntemlerine başvurulmalıdır. Genç ve aktif hastalarda dikkatli karar verilmeli, mümkünse diğer tedavi yöntemleri denenmelidir. Total diz artroplastisinin başarısı; belirlenmiş olan cerrahi teknik ve kurallara uymayı gerektirir. Total diz artroplastisinin bir yumuşak doku denge ameliyatı olduğu akıldan çıkarılmamalıdır. Total diz artroplastisi, teknisyenliğin ötesinde cerrahın tüm bilgi ve deneyimini kullandığı bir cerrahi girişimdir. Uygun kemik kesileri ile kombine edilmiş yumuşak doku dengesi başarının anahtarıdır. Total diz artroplastisinde uzun dönemde başarı uygun dizilimin sağlanması ile elde edilebilir. Malaligment erken ve geç dönemde gevşeme, instabilite ile birlikte revizyon operasyonlarını gündeme getirir. Dizilimin hem koronal hemde rotasyonel planda sağlanması şarttır. Bu şekilde komplikasyon oranı minimalize edilebilir. En korkulan komplikasyon olan infeksiyonun engellenmesi için gerekli önlemlerin alınması şarttır. Profilaksinin yanında uygun ameliyathane koşulları sağlanmalı ve personel bu konuda eğitilmelidir. Total diz artroplastisinden sonra en az 90º hareket açıklığı sağlaması amaçlanmalıdır. Residü fleksiyon kontraktürü veya ekstansiyon kaybı olmamalıdır. 113
115 Arka çarpraz bağ dizin en önemli stabilizatörüdür. Arka çarpraz bağ mümkün olduğunca korunarak dizin normale yakın fonksiyon görmesi sağlanmalıdır. Arka çarpraz bağın korunduğu uygulamalarda eklem seviyesi ve bağın gerginliğinin ayarlanmasına aşırı özen gösterilmelidir. Günümüzde patella replasmanının yapılmadığı seçilmiş olgularda başarılı sonuçlar elde edilmektedir. Patellanın değiştirilip değiştirilmemesi konusunda seçici olunması şarttır. Hastanın özellikleri göz önünde bulundurulmalı; yaşlı, sedanter yaşam sürdürenlerde reoperasyon riskini engellemek için rutin olarak değiştirilmelidir. Genç, aktif ve kıkırdak yapısı dejenerasyon göstermeyen grupta patella değiştirilmeyebilir. Çimentolu ve çimentosuz fiksasyonun uygulandığı artroplastilerin her ikisinde de uzun dönem başarılı sonuçlar bildirilmektedir. Kliniğimizin tercihi çimentolu tespittir. Sonuç olarak; çağımızda yaşam süresinin uzaması ve bu süreç içinde konforlu bir yaşam tercih edilmesi; hergün daha da gelişen protez tasarımlarının oluşturulması ile cerrahi teknik ve koşulların artan ivme ile iyileşmesi göz önüne alındığında; seçici davranmak kaydıyla yürüme kabiliyetini diz rahatsızlığı nedeniyle kaybetmiş ya da azalmış olan hastalarda, total diz artroplastisinin uygun bir cerrahi tedavi methodu olduğunu düşünmekteyiz. 114
116 ÖZET Bu çalışmada total diz artroplastisinin tarihçesi, diz eklemi anatomi ve biyomekaniği, diz protezlerinin özellikleri, preoperatif hazırlık, cerrahi teknik ve komplikasyonlarda bahsedilmiştir. Dr.Lütfi Kırdar Kartal Eğitim ve Araştırma Hastanesi 1.Ortopedi ve Travmatoloji Kliniğinde Temmuz 1992 Aralık 2002 tarihleri arasında 36 hastanın 41 dizine total diz artroplastisi uygulanmıştır. Yeterli takibi olan 17 hastanın 19 dizi bu çalışmaya dahil edilmiştir.hastalarımızın yaş ortalaması 68,68 olup, yaşları 55 ile 79 arasındadır. Ortalama takip süremiz 37,52 aydır. Diz skoru ameliyat öncesi arasında, ortalama 30.2 iken, ameliyet sonrası diz skoru arasında, ortalama 79,4 olarak saptandı. Diz skoru baz alınarak yapılan değerlendirmede dizlerin 5 inde (%26,31) mükemmel, 9 unda (%47,36) iyi, 3 ünde (%15,78) orta ve 2 inde (%10,52) kötü sonuç elde edilmiştir. Diz fonksiyon skoru ameliyat öncesinde arasında, ortalama 35,6 iken, ameliyat sonrası arasında, ortalama 83,4 olarak bulundu. Hiçbir hastanın diz skoru ve fonksiyonel diz skoru ameliyat öncesi skorlarına göre düşük değildi Diz fonksiyonel skoru baz alınarak yapılan değerlendirmede dizlerin 6 inde (%31,57) mükemmel, 10 unda (%52,63) iyi, 2 ünde (%15,78) orta ve 1 inde (%5,26) kötü sonuç elde edilmiştir. Hastalarda ameliyat öncesi dönemde ortalama 9,3º varus (4º valgus- 20º varus) tespit edilmiş olunup, ameliyat sonrası dönemde ortalama 5,4º valgus (4º varus 12º valgus) dizilimi sağlanmıştır. En sık karşılan komplikasyon 5 hasta (%26,31) ile yüzeyel infeksiyondur. Olguların hepsi antibiyoterapi ile tedavi edilmiştir. Tüm hastalar dikkate alındığında iyi ve çok iyi dizlerin oranı %73,67 dir. Bu değer pek çok çalışmadaki sonuçlara yakın olarak bulunmuştur. Doğru hasta seçimi, hastaya uygun protez seçimi, iyi bir cerrahi deneyim ile birlikte daha iyi sonuçlara ulaşılacağı açıktır 115
117 8. KAYNAKLAR 1. Guyton JL : Arthroplasty of Ankle and Knee. Campbell s Operative Orthopaedics. 9th edition, St.Louis, Mosby-Year Book, Inc.: , Insall JN, Henry DC : Historic Development, Classification, and Characteristics of Knee Prostheses. Surgery of the Knee. 3rd edition. New York, Churchill Livingtone: , Aydoğdu S,Sur H: Total Diz Protezleri.Diz Sorunları,Editör Ege R:17: , Örs İ, Korkusuz P: Diz Embriyolojisi. Diz sorunları, Editör Ege R: 2 :21-26, Ege R : Diz Anatomisi. Diz sorunları, Editör Ege R: 3 :27-54, Magee DJ: Orthopedic Physical Assessment.Knee,Fourth Edition: 12 : , Müezzinoğlu S : Ön Çarpraz Bağ Anatomisi.Ön Çarpraz Bağ Cerrahisi,Editör Tandoğan R : 1 : 1-10, Henry DC, Scott N : Anatomy. Surgery of the Knee. 3rd edition New York, Churchill Livingtone: 2 : 13-71, Lockhart RD, Hamilton GF, Fyfe FW : Bones and Joints of Lower Limb.Anatomy of the Human Body, Faber Ltd.: , Ferner H, Staubesand J : Alt ekstrimite, Diz Bölgesi. Sabotta İnsan Anatomisi Atlası Cilt 2, 18.Baskı : , Tandoğan R, Alparslan M : Diz Cerrahisi, Haberal Vakfı, Ankara : 5-18, Larson RL, Jones DC : Dislocations and Ligamentous Injuries of the Knee, 2nd edition, Phildelphia, JB Lippincott Company: , Mikosz RP, Andriacchi TP : Anatomy and Biomechanics of the Knee.Editor Callaghan JJ. Orthopeadic Knowledge Update : Hip and Knee Reconstruction. Rosemont, American Academy of Orthopaedic Surgeons 227, Paley D : Normal Lower Limb Alignment and Joint Orientation, Principles of Deformity Correction, New York, Springer : 1-18, Gür E : Total Diz Protezlerinde İmplant Seçimi. Diz Sorunları,Editör Ege R:17: , Çetin İ, Erdemli B : Diz Artroplastisinde Teknik ve Uygulama Özellikleri.Diz Sorunları, Editör Ege R : 17: , Sorrels RB, Stiehl JB, Voorhorst PE : Midterm results of mobile-bearing total knee arthroplasty younger than 65 years. Clin Orthop 390: , Thadani PJ, Spitzer AI : Primary total knee arthroplasty: indications and long-term results. Current Opinion in Orthopedics : 11 : 41-48, Haddad FS, Bentley G : Total knee arthroplasty after high tibial osteotomy. J Arthtoplasty 15 (5): , Diduch DR, Insall JN, Scott WN : Total knee replacement in young active patients : Long term follow-up and functional outcome. J Bone Joint Surg 79A: , Gill GS, Chan KC, Mills DM : 5 to 18 year follow-up study of cemented total knee arthroplasty for patients 55 years old or younger. J Arthroplasty 12 : 49-54, Hoffman AA, Heithhoff SM, Camrgo M : Cementless total knee arthroplasty in patients 50 years or younger. Clin Orthop 404 : , Winiarsky R, Barth P, Lotke P : Total knee arthroplasty in morbidly obese patients. J Bone Joint Surg 80A: , Benjamin J, Tucker T, Ballesteros P : Is obesity a contraindication to bilateral total knee arthroplasties under one anestethic? Clin Orthop 392 : , Meding JB, Reddleman K, Keating ME et al : Total knee replacement in patients with diabetes mellitus.clin Orthop. 416: ,
118 26. Tetsworth K : Infection after total knee arthroplasty : Evaluation and treatment. Current Opinion Orthopaedics. 14: 45-51, Yang K, Yeo SJ, Lee BPH et al : Total knee arthroplasty in diabetic patients: A study of 109 consecutive cases. J Arthroplasty 16: , Chiu F, Chen C, Lin CJ et al : Cefuroxime-impregned cement in primary total knee arthroplasty. J Bone Joint Surg. 84A: , Kim YH : Total knee arthroplasty for tuberculous arthritis.j Bone Joint Surg.85A: , Su JY, Huang TL, Sen-Yuen : Total knee arthroplasty in tuberculous arthritis. Clin Orthop 323: , Alparslan M : Tüberküloza bağlı sekellerde protezin yeri, Kemik ve eklem Tüberkülozları. I.Baltalimanı Ortopedi Günleri Haziran 2004 : Sunu 32. Parvizi J, Sullivan T, Trousdale R et al : Thirty day mortality after total knee arthroplasty. J Bone Joint Surg 83A: , Brassard MF, Insall JN, Scuderi GR : Complications of Total Knee Arthroplasty. Surgery of the Knee. 3rd edition New York, Churchill Livingtone: , Burke DW, O Flynn H : Primary Total Knee Arthroplasty, Chapman s Orthopaedic Surgery, 3rd edition Lippincott Williams&Wilkins: 108: , Tözün R, Şener N: Total Diz Artroplastisi Komplikasyonları Revizyon Endikasyonları ve Çözümler, Diz sorunları,editör Ege R ;17-6 : , Silbersack Y, Taute BM, Hein W at al : Prevention of deep-vein thrombosis after total hip and knee replacement. J Bone Joint Surg 86B : , Idusuyi OB, Morrey BF : Peroneal nerve palsy after total knee arthroplasty. J Bone Joint Surg 78: , Dalury DF, Jiranek WA : The incidence of heterotopic ossification after total knee arthroplasty. J.Arthroplasty 19 : , Waters TS, Bentley G : Patellar resurfacing in total knee arthroplasty. J Bone Joint Surg 85A (2): , Wood DJ, Smith AJ, White B : Patellar resurfacing in total knee arthroplasty. J Bone Joint Surg 84A (2) , Barrack RL, Bertot AJ, Wolfe MW et al : Patellar resurfacing in total knee arthroplasty. J Bone Joint Surg 83A (9) : , Vince KG, Chapman MW : Revision Knee Arthroplasty and Arthrodesis of the Knee, Chapman s Orthopaedic Surgery, 3rd edition Lippincott Williams&Wilkins: 109: , Lewis P,Robareck CH, Bourne RB : Posteromedial tibial polyethylene failure in total knee replacements.clin Orthop 229 : 11, White SE, Paxson RD,Tanner MD : Effect of sterilization on wear in total knee arthroplasty. Clin Orthop: 331 : , Ritter MA, Hartty LD, Davis KE et al : Predicting range of motion after total knee arthroplasty. J Bone Joint Surg 85A (7) : , Dennis AD : Evaluation of painful total knee arthroplasty.j Arthroplasty 19(4) Suppl. (1) : 35-40, Bach CM, Steingruber IE, Peer S et al : Radiografic assessment in total knee arthroplasy. Clin Orthop 385 : , McGrory JE, Trousdale RT, Pagnano MW et al : Preoperative hip to ankle radiographs in total knee arthroplasty. Clin Orthop 404: , Alicea J : Scoring systems and Their Validation for the Arthritic Knee. Surgery of the Knee. 3rd edition New York, Churchill Livingtone: , Colwell CW, Hardwick ME : Trombophelibitis in Knee Artroplasty. Surgery of the Knee. 3rd edition New York, Churchill Livingtone: ,
119 51. Bruce AS, Getty CJ, Beard JD : The effect of ankle brachial pressure index and the use of a tourniquet upon the outcome of total knee replacement. J.Arthroplasty 19 (3) : , Scuderi GR : Surgical Approaches to the Knee. Surgery of the Knee. 3rd edition New York, Churchill Livingtone: , Chang CH, Chen KH, Yang RS et al : Muscle torques in total knee artroplasty with subvastus and parapatellar approaches. Clin Orthop 398 : , Insall JN, Easley ME : Surgical Tecniques and Instrumentation in Total Knee Arthroplatsy. Surgery of the Knee. 3rd edition New York, Churchill Livingtone: , PFC Sigma Knee System, Primary Cruciate-Retaining and Cruciate-Substituting Procedures, Primary Surgical Technique: Depuy, Johnson&Johnson Company 56. Barrack RL, Schrader T, Bertot AJ et al : Component rotation and anterior knee pain after total knee artroplasty. Clin Orthop 392 : 46-55, Akagi M, Oh M, Nonaka T et al : An anterioposterior axis of the tibia for total knee artrhroplasty. Clin Orthop 420: , Matsuda S, Miura H, Nagamine R et al : A comparision of rotational landmarks in the distal femur and the tibia shaft. Clin Ortop 414: , Pagnano M, Hnassen A: Varus tibial joint line obliquity.clin Orthop 392:68-74, Whiteside LA: SoftTissue Balancing,The Knee.J Arthroplasty 17 Suppl.1:23-29, Saeki K, Mihalko WM, Patel V et al : Stability after medial collateral ligament release in total knee arthroplasty. Clin Orthop 392: , Archibeck MJ, Camarata D, Trauger J, Alman J et al : Indications for lateral retinaculer release in total knee arthroplasty. Clin Orthop 414: , Milne S, Brosseau L, Robinson V, Noel MJ et al : Continuous passive motion following total knee arthroplasty. Cochrane Database System Rev:2:CD004260, Archibeck MJ, Richard EW : What s new in adult reconstructive knee surgery. J Bone Joint Surg 86A (8): , Leopold S, Redd B, Warme W et al : Corticosteroid Compared with Hyaluronic Acid Injections for the Treatment of Osteoarthritis of the Knee: A Prospective, Randomized Trial. J. Bone Joint Surg. 85A : , Dervin G, Stiell I, Rody K et al : Effect of Arthroscopic Debridement for Osteoarthritis of the Knee on Health-Related Quality of Life. J. Bone Joint Surg 85A: 10 19, Sprenger TR, Doerzbacher JF : Tibial osteotomy for the treatment of varus gonarthrosis. J Bone Joint Surg 85A: , Koshino T, Murase T, Saito T : Medial Opening-Wedge High Tibial Osteotomy with Use of Porous Hydroxyapatite to Treat Medial Compartment Osteoarthritis of the Knee. J. Bone Joint Surg.85A: 78 85, Argenson JN, Chevrol-Benkeddache Y, Aubaniac JN : Modern Unicompartmental Knee Arthroplasty with Cement : A Three to Ten-Year Follow-up Study. J. Bone Joint Surg. 84A: , Rand JA, Trousdale RT, Ilstrup DM et al : Factors affecting the durability of primary total knee prostheses. J Bone Joint Surg 85A: , Akgün I, Öğüt T, Kesmezacar H : Total diz artroplastisi 4,5 yıllık takip sonuçları. Acta Orthop Traumatol (36) : 93-99, Heal J, Blewitt N: Kinemax total knee arthroplasty.j Arthroplasty 7 (1) : 90-94, Parvizi J, Lajam CM, Trousdale RT et al : Total knee arthroplasty in young patients with juvenile rheumatiod arthritis. J Bone Joint Surg. 85A: , Helenius I, Remes V, Lohman M, Tallroth K et al : Total Knee Arthroplasty in Patients with Diastrophic Dysplasia. J. Bone Joint Surg.85A: ,
120 75. Nozaki H, Banks SA, Suguro T et al : Observations of femoral rollback in cruciateretaining knee arthroplasty. Clin Orthop 404: , Wada M, Kawahara H, Shimada S et al : Joint proprioception before and after total knee arthroplasty. Clin Orthop 403 : , Colizza W, Insall JN, Scuderi GR : The posterior stabilized total knee prosthesis. Assessment of polyethylene damage and osteolysis after a ten-year-minimum followup. J. Bone Joint Surg.77A: , Clarck CR, Rorabeck CH, Swafford J, Cleland D : Posterior stabilized and cruciate retaining total knee arthrolasty. Clin Orthop 392: , Lombardi AV, Mallory TH, Fada RA et al : An algorithm for the posterior cruciate ligament in total knee arthroplasty. Clin Orthop 392 : 75-78, Buechel FF, Pappas MJ, D Alessio J : Twenty year evaluation of meniskal bearing and rotating platform knee replacement. Clin Orthop 388: 41-50, Huang CH, Ma HM, Lee YM et al : Long Term Results of Low Contact Stres Mobile-Bearing Total Knee Replacements. Clin Orthop 416: , Hartford JM, Hunt T, Kaufer H : Low contact stres mobile bearing total knee arthroplasty. J Artrhroplasty 16(8) : , Berger RA, Rubash HE, Seel MJ, Thompson WH et al : Determining the rotational aligment of the femoral component in total knee arthroplasty using epiconylar axis. Clin Orthop 286 : 40-47, Berger RA, Lyon JH, Jacobs JJ et al : Problem with cementless total knee arthtoplasty at 11 years followup. Clin Orthop 392: , Mayman D, Bourne RB, Robareck CH et al : Resurfacing versus not resurfacing the patella in total knee arthroplasty. J Arthroplasty 18 (5) : , Şener N, Altıntaş F, Beksaç B, Atay E : Total diz artroplastisinde agresif patelloplasti ve patellar komponent uygulanan vakaların karşılaştırılması.xviii. Milli Türk Ortopedi ve Travmatoloji Kongresi Ekim 2003, Kongre Kitabı, Shih HN, Shih LY, Wong YC, Hsu RW : Long term changes of the non resurfaced patella after total knee arthroplasty. J.Bone Joint Surg.86A (5): , Bullock DP, Sporer SM, Shirreffs TG : Comparison of Simultaneous Bilateral with Unilateral Total Knee Arthroplasty in Terms of Perioperative Complications. J. Bone Joint Surg. 85A(8) : , Ritter MA, Harty LD, Davis KE et al : Simultaneous bilateral, staged bilateral and unilateral total knee arthroplasty. J.Bone Joint Surg.85A(8): , Gill GS, Mills D, Joshi AB : Mortality Following Primary Total Knee Arthroplasty. J. Bone Joint Surg.85A: , Robertsson O,Knutson K, Lewold S : The Sweedish knee arthroplasty register : an update with special emphasis of 41,223 knees operated on in Acta Orthop Scand 72: , Bourne RB : Prophylactic use of antibiotic bone cement, An emerging standart- in the affirmative. J Arthroplasty 19 (4) Suppl.(1) 69-72, Deirmengian C, Greenbaum J, Stern J : Open Debridement of Acute Gram-Positive Infections After Total Knee Arthroplasty. Clin Orthop 416 : , Wolff LH, Parvizi J, Trousdale RT et al : Results of Treatment of Infection in Both Knees After Bilateral Total Knee Arthroplasty.J.Bone Joint Surg85A: , Laskin RS : An oxidized Zr ceramic surfaced femoral component for total knee arthroplasty. Clin Orthop 416 : , Tria AJ, Coon TM : Minimal incision total knee arthroplasty.clin Orthop 416: , Stöck B, Nogler M, Rosieck R et al : Navigation improves accurancy of rotational alignment in total knee arthroplasty. Clin Orthop 426 : ,
OSTEOARTRİT NEDENİYLE PRİMER TOTAL DİZ ARTROPLASTİSİ UYGULANAN OLGULARIN DEĞERLENDİRİLMESİ
 T.C. SAĞLIK BAKANLIĞI DR. LÜTFİ KIRDAR KARTAL EĞİTİM VE ARAŞTIRMA HASTANESİ II. ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ ŞEF: OP. DR. MUZAFFER YILDIZ OSTEOARTRİT NEDENİYLE PRİMER TOTAL DİZ ARTROPLASTİSİ UYGULANAN
T.C. SAĞLIK BAKANLIĞI DR. LÜTFİ KIRDAR KARTAL EĞİTİM VE ARAŞTIRMA HASTANESİ II. ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ ŞEF: OP. DR. MUZAFFER YILDIZ OSTEOARTRİT NEDENİYLE PRİMER TOTAL DİZ ARTROPLASTİSİ UYGULANAN
GONARTROZ UZM.FZT.NAZMİ ŞEKERCİ
 GONARTROZ UZM.FZT.NAZMİ ŞEKERCİ Gonartroz, diz ekleminde progresif olarak ortaya çıkan kıkırdak yıkımı, osteofit oluşumu ve subkondral skleroz ile karakterize noninflamatuvar, kronik, dejeneretif bir hastalıktır.
GONARTROZ UZM.FZT.NAZMİ ŞEKERCİ Gonartroz, diz ekleminde progresif olarak ortaya çıkan kıkırdak yıkımı, osteofit oluşumu ve subkondral skleroz ile karakterize noninflamatuvar, kronik, dejeneretif bir hastalıktır.
08.10.2013 DEFORMİTE. Sagittal Plan Analizleri (Diz Kontraktürleri) DEFORMİTE (Tedavi Endikasyonlari) DEFORMİTE. Tedavi Endikasyonlari (klinik)
 DEFORMİTE Ekstremitenin normal anatomisinden sapması Sagittal Plan Analizleri (Diz Kontraktürleri) Uzunluk farkı Angulasyon Rotasyon Translasyon Eklem kontraktürleri Dr. Mustafa KURKLU GATA Ort. ve Trav.
DEFORMİTE Ekstremitenin normal anatomisinden sapması Sagittal Plan Analizleri (Diz Kontraktürleri) Uzunluk farkı Angulasyon Rotasyon Translasyon Eklem kontraktürleri Dr. Mustafa KURKLU GATA Ort. ve Trav.
T.C HAYDARPAŞA NUMUNE EĞİTİM VE ARAŞTIRMA HASTANESİ I.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Klinik Şefi: Doç.Dr. Mücahit GÖRGEÇ
 T.C HAYDARPAŞA NUMUNE EĞİTİM VE ARAŞTIRMA HASTANESİ I.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Klinik Şefi: Doç.Dr. Mücahit GÖRGEÇ PRİMER TOTAL DİZ PROTEZLERİNDE ERKEN DÖNEM SONUÇLARIMIZ VE EKLEM ÇİZGİSİNİN PATELLANIN
T.C HAYDARPAŞA NUMUNE EĞİTİM VE ARAŞTIRMA HASTANESİ I.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Klinik Şefi: Doç.Dr. Mücahit GÖRGEÇ PRİMER TOTAL DİZ PROTEZLERİNDE ERKEN DÖNEM SONUÇLARIMIZ VE EKLEM ÇİZGİSİNİN PATELLANIN
Kinesiyoloji ve Bilimsel Altyapısı. Prof.Dr. Mustafa KARAHAN
 Kinesiyoloji ve Bilimsel Altyapısı Prof.Dr. Mustafa KARAHAN Kinesiyoloji Kinesiyoloji insan hareketiyle ilgili mekanik ve anatomik ilkelerin incelenmesidir. Kinesiyoloji anatomi, fizyoloji ve biyomekanik
Kinesiyoloji ve Bilimsel Altyapısı Prof.Dr. Mustafa KARAHAN Kinesiyoloji Kinesiyoloji insan hareketiyle ilgili mekanik ve anatomik ilkelerin incelenmesidir. Kinesiyoloji anatomi, fizyoloji ve biyomekanik
DİZ OSTEOARTRİTLİ KADINLARDA LATERAL KAMA VE SUBTALAR BANDAJ UYGULAMASININ ETKİLERİNİN KARŞILAŞTIRILMASI
 DİZ OSTEOARTRİTLİ KADINLARDA LATERAL KAMA VE SUBTALAR BANDAJ UYGULAMASININ ETKİLERİNİN KARŞILAŞTIRILMASI Uzm. Fzt. Senem GÜNER Ocak, 2010 DENİZLİ DİZ OSTEOARTRİTLİ KADINLARDA LATERAL KAMA VE SUBTALAR
DİZ OSTEOARTRİTLİ KADINLARDA LATERAL KAMA VE SUBTALAR BANDAJ UYGULAMASININ ETKİLERİNİN KARŞILAŞTIRILMASI Uzm. Fzt. Senem GÜNER Ocak, 2010 DENİZLİ DİZ OSTEOARTRİTLİ KADINLARDA LATERAL KAMA VE SUBTALAR
TC. GAZİ ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANA BİLİM DALI
 TC. GAZİ ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANA BİLİM DALI TOTAL DİZ ARTROPLASTİSİ UYGULANAN HASTALARDA TURNİKE UYGULAMASININ KUADRİSEPS KAS GÜCÜNE ETKİSİNİN İZOKİNETİK KAS KUVVET TESTİ
TC. GAZİ ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANA BİLİM DALI TOTAL DİZ ARTROPLASTİSİ UYGULANAN HASTALARDA TURNİKE UYGULAMASININ KUADRİSEPS KAS GÜCÜNE ETKİSİNİN İZOKİNETİK KAS KUVVET TESTİ
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK
 KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 EKLEM 2 EKLEM Vücudumuza stresle en çok karşı karşıya kalan yapılardan biri eklemdir. Kas fonksiyonundan kaynaklanan gerilim ve gravitasyonel reaksiyonlardan kaynaklanan
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 EKLEM 2 EKLEM Vücudumuza stresle en çok karşı karşıya kalan yapılardan biri eklemdir. Kas fonksiyonundan kaynaklanan gerilim ve gravitasyonel reaksiyonlardan kaynaklanan
Diz komplexinin eklemleri. Tibiofemoral eklem Patella femoral eklem
 DİZ Dizin fonksiyonu; Ağırlık taşıma için stabilite sağlamak Bacağın hareketlerini sağlamak Üst gövdenin ağırlığını bacağa ve ayağa aktarmak En önemli görevi ekstremitenin boyunu kısaltıp uzatmasıdır GYA
DİZ Dizin fonksiyonu; Ağırlık taşıma için stabilite sağlamak Bacağın hareketlerini sağlamak Üst gövdenin ağırlığını bacağa ve ayağa aktarmak En önemli görevi ekstremitenin boyunu kısaltıp uzatmasıdır GYA
Kalça eklemi mekaniği ve patomekaniği
 Kalça eklemi mekaniği ve patomekaniği Kalça eklemi; Amphiartoz tip bir eklemdir. 3 düzlemde serbest hareketli 3 düzlemin kesişmesiyle kalça ekleminin hareket merkezi meydana gelir. Asetabulumun pozisyonu;
Kalça eklemi mekaniği ve patomekaniği Kalça eklemi; Amphiartoz tip bir eklemdir. 3 düzlemde serbest hareketli 3 düzlemin kesişmesiyle kalça ekleminin hareket merkezi meydana gelir. Asetabulumun pozisyonu;
İNSAN ANATOMİSİ ve KİNESYOLOJİ
 İNSAN ANATOMİSİ ve KİNESYOLOJİ Alt Ekstremite Kasları Antrenörlük Eğitimi Bölümü -2013 Eğitim-Öğretim Yılı Güz Dönemi 9. hafta Kalça eklemini önden kat eden kaslar M. iliopsoas, m. quadriceps femoris,
İNSAN ANATOMİSİ ve KİNESYOLOJİ Alt Ekstremite Kasları Antrenörlük Eğitimi Bölümü -2013 Eğitim-Öğretim Yılı Güz Dönemi 9. hafta Kalça eklemini önden kat eden kaslar M. iliopsoas, m. quadriceps femoris,
YÜKSEK TİBİAL OSTEOTOMİ
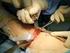 YÜKSEK TİBİAL OSTEOTOMİ Doç. Dr. Tahsin BEYZADEOĞLU Yeditepe Üniversitesi Tıp Fakültesi Ortopedi ve Travmatoloji AD. Yüksek Tibial Osteotomi AMAÇ Mekanik yükü, hastalıklı bölgeden, daha sağlıklı bölgeye
YÜKSEK TİBİAL OSTEOTOMİ Doç. Dr. Tahsin BEYZADEOĞLU Yeditepe Üniversitesi Tıp Fakültesi Ortopedi ve Travmatoloji AD. Yüksek Tibial Osteotomi AMAÇ Mekanik yükü, hastalıklı bölgeden, daha sağlıklı bölgeye
TOTAL DİZ ARTROPLASTİSİ SONRASI FEMORAL VE TİBİAL KOMPONENT ROTASYONLARININ DEĞERLENDİRİLMESİ
 T.C. DOKUZ EYLÜL ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI TOTAL DİZ ARTROPLASTİSİ SONRASI FEMORAL VE TİBİAL KOMPONENT ROTASYONLARININ DEĞERLENDİRİLMESİ DR. MEHMET DOĞAN UZMANLIK
T.C. DOKUZ EYLÜL ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI TOTAL DİZ ARTROPLASTİSİ SONRASI FEMORAL VE TİBİAL KOMPONENT ROTASYONLARININ DEĞERLENDİRİLMESİ DR. MEHMET DOĞAN UZMANLIK
ANATOMİ ALT TARAF KASLARI. Öğr. Gör. Şeyda CANDENİZ
 ANATOMİ ALT TARAF KASLARI Öğr. Gör. Şeyda CANDENİZ ALT TARAF KASLARI Alt taraf kasları bulundukları yerlere göre dört gruba ayrılarak incelenir. 1-Kalça kasları (pelvis kasları) 2-Uyluk kasları 3-Bacak
ANATOMİ ALT TARAF KASLARI Öğr. Gör. Şeyda CANDENİZ ALT TARAF KASLARI Alt taraf kasları bulundukları yerlere göre dört gruba ayrılarak incelenir. 1-Kalça kasları (pelvis kasları) 2-Uyluk kasları 3-Bacak
TOTAL DİZ PROTEZİ ORTA DÖNEM SONUÇLARI
 T.C SAĞLIK BAKANLIĞI ŞİŞLİ ETFAL EĞİTİM VE ARAŞTIRMA HASTANESİ 2.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Şef: Doç.Dr.İrfan Öztürk TOTAL DİZ PROTEZİ ORTA DÖNEM SONUÇLARI (UZMANLIK TEZİ) Dr.Asil Berk 2008 ÖNSÖZ
T.C SAĞLIK BAKANLIĞI ŞİŞLİ ETFAL EĞİTİM VE ARAŞTIRMA HASTANESİ 2.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Şef: Doç.Dr.İrfan Öztürk TOTAL DİZ PROTEZİ ORTA DÖNEM SONUÇLARI (UZMANLIK TEZİ) Dr.Asil Berk 2008 ÖNSÖZ
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK
 KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 YÜRÜME ANALİZİ 2 YÜRÜME ANALİZİ Yürüyüş : Yer çekim merkezinin öne doğru yer değiştirmesi ile birlikte gövdenin ekstremitelerinin ritmik alternatif hareketleri olarak
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 YÜRÜME ANALİZİ 2 YÜRÜME ANALİZİ Yürüyüş : Yer çekim merkezinin öne doğru yer değiştirmesi ile birlikte gövdenin ekstremitelerinin ritmik alternatif hareketleri olarak
Çalışmamızda hastaları The Knee Society nin önerdiği ağrı ve fonksiyon skorları (5), diz eklemi hareket açıklığı ve diz önü ağrılarına göre operasyon
 GİRİŞ VE AMAÇ Diz eklemi günlük yaşamımızı sürdürmekte en sık kullandığımız ve çok önemli fonksiyonları olan ancak bir o kadar da dejeneratif değişikliklere maruz kalan bir eklemdir. Diz osteoartriti etiyolojik
GİRİŞ VE AMAÇ Diz eklemi günlük yaşamımızı sürdürmekte en sık kullandığımız ve çok önemli fonksiyonları olan ancak bir o kadar da dejeneratif değişikliklere maruz kalan bir eklemdir. Diz osteoartriti etiyolojik
Uyluk ön bölge kasları; musculus iliopsoas, musculus sartorius (terzi kası), musculus quadriceps femoris, musculus tensor fasciae latae dır.
 Uyluk ön bölge kasları; musculus iliopsoas, musculus sartorius (terzi kası), musculus quadriceps femoris, musculus tensor fasciae latae dır. Musculus sartorius; vücudun en uzun kasıdır. Spina iliaca anterior
Uyluk ön bölge kasları; musculus iliopsoas, musculus sartorius (terzi kası), musculus quadriceps femoris, musculus tensor fasciae latae dır. Musculus sartorius; vücudun en uzun kasıdır. Spina iliaca anterior
DİZ MUAYENESİ. Prof. Dr. Bülent Ülkar Ankara Üniversitesi Tıp Fakültesi Spor Hekimliği Anabilim Dalı
 DİZ MUAYENESİ Prof. Dr. Bülent Ülkar Ankara Üniversitesi Tıp Fakültesi Spor Hekimliği Anabilim Dalı Spor yaralanması nasıl değerlendirilmelidir? Hedefe odaklanmış ayrıntılı bir yaralanma öyküsü Hedefe
DİZ MUAYENESİ Prof. Dr. Bülent Ülkar Ankara Üniversitesi Tıp Fakültesi Spor Hekimliği Anabilim Dalı Spor yaralanması nasıl değerlendirilmelidir? Hedefe odaklanmış ayrıntılı bir yaralanma öyküsü Hedefe
Total Kalça Protezi. Prof. Dr. Önder Yazıcıoğlu İstanbul Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı
 Total Kalça Protezi Prof. Dr. Önder Yazıcıoğlu İstanbul Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı Koksartroz Primer Önceden geçirildiği bilinen bir hastalık yok Genelde yaşlanmaya bağlı Eklemde
Total Kalça Protezi Prof. Dr. Önder Yazıcıoğlu İstanbul Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı Koksartroz Primer Önceden geçirildiği bilinen bir hastalık yok Genelde yaşlanmaya bağlı Eklemde
SPOR BiYOMEKANiĞiNiN BiYOLOJiK TEMELLERi
 SPOR BiYOMEKANiĞiNiN BiYOLOJiK TEMELLERi Anatomik referans duruşu; * ayaklar birbirinden biraz uzak, * kollar vücudun yanında serbestçe uzanmış, * avuç içlerinin öne baktığı,duruştur. Bu duruş, doğal dik
SPOR BiYOMEKANiĞiNiN BiYOLOJiK TEMELLERi Anatomik referans duruşu; * ayaklar birbirinden biraz uzak, * kollar vücudun yanında serbestçe uzanmış, * avuç içlerinin öne baktığı,duruştur. Bu duruş, doğal dik
Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır.
 Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır. Alt extremite kemikleri iki kalça kemiği ile omurganın kuyruk sokumu kemiği arasında oluşan pelvis (leğen kavşağı) ile başlar.
Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır. Alt extremite kemikleri iki kalça kemiği ile omurganın kuyruk sokumu kemiği arasında oluşan pelvis (leğen kavşağı) ile başlar.
ENFEKTE TOTAL DİZ PROTEZLERİNDE İKİ AŞAMALI REVİZYON YAPILAN HASTALARDA ORTA VE UZUN DÖNEM SONUÇLAR
 T.C ÇUKUROVA ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI ENFEKTE TOTAL DİZ PROTEZLERİNDE İKİ AŞAMALI REVİZYON YAPILAN HASTALARDA ORTA VE UZUN DÖNEM SONUÇLAR DR. MUSTAFA ÇELİKTAŞ UZMANLIK
T.C ÇUKUROVA ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI ENFEKTE TOTAL DİZ PROTEZLERİNDE İKİ AŞAMALI REVİZYON YAPILAN HASTALARDA ORTA VE UZUN DÖNEM SONUÇLAR DR. MUSTAFA ÇELİKTAŞ UZMANLIK
Eklemler. Normal tam hareketli eklemin yapısında şu elemanlar bululnur.
 . Eklem İskeletin değişik kemikleri arasındaki bağlantıya eklem denilir. Hareket sisteminin pasif öğeleridir. Gövdenin tüm hareketleri eklemler sayesinde mümkün olmaktadır. Eklemler Tam hareketli (sinovial)
. Eklem İskeletin değişik kemikleri arasındaki bağlantıya eklem denilir. Hareket sisteminin pasif öğeleridir. Gövdenin tüm hareketleri eklemler sayesinde mümkün olmaktadır. Eklemler Tam hareketli (sinovial)
FEMUR İNTERKONDİLER ÇENTİK GENİŞLİĞİ VE ÖN ÇAPRAZ BAĞ YIRTIKLARI İLE İLİŞKİSİ
 T.C. SAĞLIK BAKANLIĞI GÖZTEPE EĞİTİM VE ARAŞTIRMA HASTANESİ RADYOLOJİ KLİNİĞİ FEMUR İNTERKONDİLER ÇENTİK GENİŞLİĞİ VE ÖN ÇAPRAZ BAĞ YIRTIKLARI İLE İLİŞKİSİ (UZMANLIK TEZİ) Dr. CEM BURAK KALAYCI Danışman
T.C. SAĞLIK BAKANLIĞI GÖZTEPE EĞİTİM VE ARAŞTIRMA HASTANESİ RADYOLOJİ KLİNİĞİ FEMUR İNTERKONDİLER ÇENTİK GENİŞLİĞİ VE ÖN ÇAPRAZ BAĞ YIRTIKLARI İLE İLİŞKİSİ (UZMANLIK TEZİ) Dr. CEM BURAK KALAYCI Danışman
Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır.
 Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır. Alt extremite kemikleri iki kalça kemiği ile omurganın kuyruk sokumu kemiği arasında oluşan pelvis (leğen kavşağı) ile başlar.
Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır. Alt extremite kemikleri iki kalça kemiği ile omurganın kuyruk sokumu kemiği arasında oluşan pelvis (leğen kavşağı) ile başlar.
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK
 KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 2 Lokomotor sistemi oluşturan yapılar içinde en fazla stres altında kalan kıkırdaktır. Eklem kıkırdağı; 1) Kan damarlarından, 2) Lenf kanallarından, 3) Sinirlerden yoksundur.
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 2 Lokomotor sistemi oluşturan yapılar içinde en fazla stres altında kalan kıkırdaktır. Eklem kıkırdağı; 1) Kan damarlarından, 2) Lenf kanallarından, 3) Sinirlerden yoksundur.
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK
 KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 2 Ayağın en temel fonksiyonu stabilitenin sağlanması ve devam ettirilmesidir. Ayağın stabilite ve denge fonksiyonlarını yerine getirebilmesi için çeşitli düzlemlerde
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 2 Ayağın en temel fonksiyonu stabilitenin sağlanması ve devam ettirilmesidir. Ayağın stabilite ve denge fonksiyonlarını yerine getirebilmesi için çeşitli düzlemlerde
SINIRLI YÜZEY DEĞİŞTİRME BAŞARILI MI?
 SINIRLI YÜZEY DEĞİŞTİRME BAŞARILI MI? Doç. Dr. Tahsin Beyzadeoğlu Yeditepe Üniversitesi Tıp Fakültesi Ortopedi ve Travmatoloji AD. [email protected] Diz Osteoartriti Kıkırdak Lezyonları A la Carte
SINIRLI YÜZEY DEĞİŞTİRME BAŞARILI MI? Doç. Dr. Tahsin Beyzadeoğlu Yeditepe Üniversitesi Tıp Fakültesi Ortopedi ve Travmatoloji AD. [email protected] Diz Osteoartriti Kıkırdak Lezyonları A la Carte
Anatomi. Ayak Bileği Çevresi Deformitelerinde Tedavi Alternatifleri. Anatomi. Anatomi. Ardayak dizilim grafisi (Saltzman grafisi) Uzun aksiyel grafi
 Ayak Bileği Çevresi Deformitelerinde Tedavi Alternatifleri Dr. Önder Kılıçoğlu İstanbul Üniversitesi, İstanbul Tıp Fakültesi Ortopedi ve Travmatoloji AD Tibia ve talus eklem yüzleri paralel Medial ve lateral
Ayak Bileği Çevresi Deformitelerinde Tedavi Alternatifleri Dr. Önder Kılıçoğlu İstanbul Üniversitesi, İstanbul Tıp Fakültesi Ortopedi ve Travmatoloji AD Tibia ve talus eklem yüzleri paralel Medial ve lateral
FTR 208 Kinezyoloji II. El bileği II. yrd. doç. dr. emin ulaş erdem
 FTR 208 Kinezyoloji II El bileği II yrd. doç. dr. emin ulaş erdem EL BİLEGİ LİGAMENTLERİ El bileği ligamentlerinin çoğu küçüktür ve izole etmesi zordur. Bununla birlikte göze çarpmayan doğaları kinezyolojik
FTR 208 Kinezyoloji II El bileği II yrd. doç. dr. emin ulaş erdem EL BİLEGİ LİGAMENTLERİ El bileği ligamentlerinin çoğu küçüktür ve izole etmesi zordur. Bununla birlikte göze çarpmayan doğaları kinezyolojik
Giriş. Anatomi. Anterior kompartman BACAK YARALANMALARI. Tibia. Fibula
 BACAK YARALANMALARI Gülçin BACAKOĞLU Giriş Alt bacak yaralanmaları daha sık görülür Tibia en sık kırılan kemiktir Beraberinde önemli yumuşak doku yaralanmaları oluşabilir Değerlendirmede hikaye ve FM önemlidir
BACAK YARALANMALARI Gülçin BACAKOĞLU Giriş Alt bacak yaralanmaları daha sık görülür Tibia en sık kırılan kemiktir Beraberinde önemli yumuşak doku yaralanmaları oluşabilir Değerlendirmede hikaye ve FM önemlidir
TİBİA PLATO KIRIĞI NEDENİYLE OPERE EDİLEN HASTALARDA DİZ FONKSİYONLARININ KLİNİK VE RADYOLOJİK DEĞERLENDİRİLMESİ
 T.C. TRAKYA ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI Tez Yöneticisi Prof. Dr. Kenan SARIDOĞAN TİBİA PLATO KIRIĞI NEDENİYLE OPERE EDİLEN HASTALARDA DİZ FONKSİYONLARININ KLİNİK VE
T.C. TRAKYA ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI Tez Yöneticisi Prof. Dr. Kenan SARIDOĞAN TİBİA PLATO KIRIĞI NEDENİYLE OPERE EDİLEN HASTALARDA DİZ FONKSİYONLARININ KLİNİK VE
FTR 207 Kinezyoloji I. Eklemlerin Temel Yapısı ve Fonksiyonu. yrd.doç.dr. emin ulaş erdem
 FTR 207 Kinezyoloji I Eklemlerin Temel Yapısı ve Fonksiyonu yrd.doç.dr. emin ulaş erdem GİRİŞ İki ya da daha fazla kemiğin pivot noktasına ya da kavşağına eklem denir. Vücudun hareketi kemiklerin bireysel
FTR 207 Kinezyoloji I Eklemlerin Temel Yapısı ve Fonksiyonu yrd.doç.dr. emin ulaş erdem GİRİŞ İki ya da daha fazla kemiğin pivot noktasına ya da kavşağına eklem denir. Vücudun hareketi kemiklerin bireysel
FTR 208 Kinezyoloji II. El bileği III. yrd. doç. dr. emin ulaş erdem
 FTR 208 Kinezyoloji II El bileği III yrd. doç. dr. emin ulaş erdem EL BİLEĞİ EKSTANSÖR KASLARI El Bileği Ekstansör Kasları Primer M.Ekstansör karpi radialis longus M.Ekstansör karpi radialis brevis M.Ekstansör
FTR 208 Kinezyoloji II El bileği III yrd. doç. dr. emin ulaş erdem EL BİLEĞİ EKSTANSÖR KASLARI El Bileği Ekstansör Kasları Primer M.Ekstansör karpi radialis longus M.Ekstansör karpi radialis brevis M.Ekstansör
27.09.2012. Travmatik olmayan Diz Ağrıları. AÜTF Acil Tıp Anabilim Dalı Arş.Gör.Dr.Engin ŞENAY 26.6.2012. Görüntüleme. Anatomi.
 Anatomi Görüntüleme AÜTF Acil Tıp Anabilim Dalı Arş.Gör.Dr.Engin ŞENAY 26.6.2012 Spesifik bursalar/bursitler Spesifik tendinit Osteoartrit Tedaviler Görüntüleme Fizik muayene ve hikayeye yardımcı X-ray
Anatomi Görüntüleme AÜTF Acil Tıp Anabilim Dalı Arş.Gör.Dr.Engin ŞENAY 26.6.2012 Spesifik bursalar/bursitler Spesifik tendinit Osteoartrit Tedaviler Görüntüleme Fizik muayene ve hikayeye yardımcı X-ray
ALT EKSTREMİTE KLİNİK ANATOMİSİ. Doç. Dr. ERCAN TANYELİ
 ALT EKSTREMİTE KLİNİK ANATOMİSİ Doç. Dr. ERCAN TANYELİ Vücut ağırlığını ayakta durma, yürüme ve koşma sırasında taşır. Gluteal bölge Femoral bölge (uyluk) Bacak (cruris) Ayak Arterlerin palpasyonu A.femoralis:
ALT EKSTREMİTE KLİNİK ANATOMİSİ Doç. Dr. ERCAN TANYELİ Vücut ağırlığını ayakta durma, yürüme ve koşma sırasında taşır. Gluteal bölge Femoral bölge (uyluk) Bacak (cruris) Ayak Arterlerin palpasyonu A.femoralis:
FTR 208 Kinezyoloji II. El Bileği. yrd. doç. dr. emin ulaş erdem
 FTR 208 Kinezyoloji II El Bileği yrd. doç. dr. emin ulaş erdem GİRİŞ El bileği eklemi, ön kolun distal ucu ve elin proksimal ucu arasında yer alan eşsiz bir eklemdir. Üst ekstremitenin mekanik etkinliğini
FTR 208 Kinezyoloji II El Bileği yrd. doç. dr. emin ulaş erdem GİRİŞ El bileği eklemi, ön kolun distal ucu ve elin proksimal ucu arasında yer alan eşsiz bir eklemdir. Üst ekstremitenin mekanik etkinliğini
OSTEOARTRİTTE İZOKİNETİK EGZERSİZLERİN KUADRİSEPS KAS GÜCÜNE ETKİSİNİN İZOKİNETİK DİNAMOMETRE VE YÜZEYEL EMG İLE DEĞERLENDİRİLMESİ
 T.C. SAĞLIK BAKANLIĞI OKMEYDANI EĞİTİM VE ARAŞTIRMA HASTANESİ FİZİK TEDAVİ VE REHABİLİTASYON KLİNİĞİ ŞEF: Dr. M.HAYRİ ÖZGÜZEL OSTEOARTRİTTE İZOKİNETİK EGZERSİZLERİN KUADRİSEPS KAS GÜCÜNE ETKİSİNİN İZOKİNETİK
T.C. SAĞLIK BAKANLIĞI OKMEYDANI EĞİTİM VE ARAŞTIRMA HASTANESİ FİZİK TEDAVİ VE REHABİLİTASYON KLİNİĞİ ŞEF: Dr. M.HAYRİ ÖZGÜZEL OSTEOARTRİTTE İZOKİNETİK EGZERSİZLERİN KUADRİSEPS KAS GÜCÜNE ETKİSİNİN İZOKİNETİK
ÇİMENTOSUZ TOTAL DİZ PROTEZİNİN ORTA DÖNEM SONUÇLARI
 T.C. Sağlık Bakanlığı İstanbul Eğitim ve Araştırma Hastanesi Doç. Dr. Mustafa CANİKLİOĞLU ÇİMENTOSUZ TOTAL DİZ PROTEZİNİN ORTA DÖNEM SONUÇLARI Dr. İbrahim AZBOY II. Ortopedi ve Travmatoloji Kliniği Tıpta
T.C. Sağlık Bakanlığı İstanbul Eğitim ve Araştırma Hastanesi Doç. Dr. Mustafa CANİKLİOĞLU ÇİMENTOSUZ TOTAL DİZ PROTEZİNİN ORTA DÖNEM SONUÇLARI Dr. İbrahim AZBOY II. Ortopedi ve Travmatoloji Kliniği Tıpta
MEDİAL KOMPARTMAN GONARTROZUNDA OXFORD FAZ 3 UNİKOMPARTMANTAL PROTEZİN ERKEN KLİNİK VE RADYOLOJİK SONUÇLARI
 T.C. SELÇUK ÜNİVERSİTESİ MERAM TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ AD Anabilim Dalı Başkanı Prof. Dr. M.İ. Safa KAPICIOĞLU MEDİAL KOMPARTMAN GONARTROZUNDA OXFORD FAZ 3 UNİKOMPARTMANTAL PROTEZİN ERKEN
T.C. SELÇUK ÜNİVERSİTESİ MERAM TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ AD Anabilim Dalı Başkanı Prof. Dr. M.İ. Safa KAPICIOĞLU MEDİAL KOMPARTMAN GONARTROZUNDA OXFORD FAZ 3 UNİKOMPARTMANTAL PROTEZİN ERKEN
EKLEM HAREKET AÇIKLIĞI MUAYENESİ (LOMBER VE ALT EKSTREMİTE) Dr. Arif GÜLKESEN
 EKLEM HAREKET AÇIKLIĞI MUAYENESİ (LOMBER VE ALT EKSTREMİTE) Dr. Arif GÜLKESEN Günlük yaşam aktivitelerinin gerçekleştirilmesi, büyük oranda eklemlerde yeterli hareket açıklığının olmasına bağlıdır. Bu
EKLEM HAREKET AÇIKLIĞI MUAYENESİ (LOMBER VE ALT EKSTREMİTE) Dr. Arif GÜLKESEN Günlük yaşam aktivitelerinin gerçekleştirilmesi, büyük oranda eklemlerde yeterli hareket açıklığının olmasına bağlıdır. Bu
MENİSKÜS ZEDELENMELERİ
 MENİSKÜS ZEDELENMELERİ Diz eklemi uyluk (femur) ve kaval (tibia) kemikleri arasında kusursuz bir uyum içinde çalışır. Bu uyumun sağlanmasında, diz içerisinde yer alan menisküs denilen yarım ay şeklindeki
MENİSKÜS ZEDELENMELERİ Diz eklemi uyluk (femur) ve kaval (tibia) kemikleri arasında kusursuz bir uyum içinde çalışır. Bu uyumun sağlanmasında, diz içerisinde yer alan menisküs denilen yarım ay şeklindeki
KASLAR (MUSCLE) 6. HAFTA. Yrd. Doç. Dr. Kadri KULUALP Yrd. Doç. Dr. Önder AYTEKİN
 KASLAR (MUSCLE) 6. HAFTA Yrd. Doç. Dr. Kadri KULUALP Yrd. Doç. Dr. Önder AYTEKİN KAS (MUSCLE) Hareket sisteminin aktif elemanları kaslardır. Kasın Latincesi, küçük fare anlamına gelen Musculus sözcüğüdür.
KASLAR (MUSCLE) 6. HAFTA Yrd. Doç. Dr. Kadri KULUALP Yrd. Doç. Dr. Önder AYTEKİN KAS (MUSCLE) Hareket sisteminin aktif elemanları kaslardır. Kasın Latincesi, küçük fare anlamına gelen Musculus sözcüğüdür.
FTR 303 Ortopedik Rehabilitasyon. Diz Artroplastisi. emin ulaş erdem
 FTR 303 Ortopedik Rehabilitasyon Diz Artroplastisi emin ulaş erdem TANIM Artroplasti, herhangi bir eklemde ağrıyı dindirmek, stabilizasyonu ve hareket genişliğini sağlamak amacıyla eklemin yeniden yapılandırılmasıdır
FTR 303 Ortopedik Rehabilitasyon Diz Artroplastisi emin ulaş erdem TANIM Artroplasti, herhangi bir eklemde ağrıyı dindirmek, stabilizasyonu ve hareket genişliğini sağlamak amacıyla eklemin yeniden yapılandırılmasıdır
AMBULASYONA YARDIMCI CİHAZLAR
 AMBULASYONA YARDIMCI CİHAZLAR DOÇ. DR. MEHMET KARAKOÇ Dicle Üniversitesi Tıp Fakültesi FTR AD. Diyarbakır 30.10.2013 1 YARDIMCI CİHAZLAR Mobilitenin sağlanması rehabilitasyonun en önemli hedeflerinden
AMBULASYONA YARDIMCI CİHAZLAR DOÇ. DR. MEHMET KARAKOÇ Dicle Üniversitesi Tıp Fakültesi FTR AD. Diyarbakır 30.10.2013 1 YARDIMCI CİHAZLAR Mobilitenin sağlanması rehabilitasyonun en önemli hedeflerinden
OSSA MEMBRİ İNFERİORİS ALT EKSTREMİTE KEMİKLERİ
 OSSA MEMBRİ İNFERİORİS ALT EKSTREMİTE KEMİKLERİ Alt ekstremitelere, alt taraf veya alt yanlar da denir. Alt taraflar, pelvisin (leğen) her iki yanına tutunmuş sağ ve sol olmak üzere simetrik iki sütun
OSSA MEMBRİ İNFERİORİS ALT EKSTREMİTE KEMİKLERİ Alt ekstremitelere, alt taraf veya alt yanlar da denir. Alt taraflar, pelvisin (leğen) her iki yanına tutunmuş sağ ve sol olmak üzere simetrik iki sütun
T.C. SAĞLIK BAKANLIĞI İSTANBUL FİZİK TEDAVİ VE REHABİLİTASYON EĞİTİM VE ARAŞTIRMA HASTANESİ 2.KLİNİK ŞEFİ DOÇ. DR. NURDAN PAKER
 T.C. SAĞLIK BAKANLIĞI İSTANBUL FİZİK TEDAVİ VE REHABİLİTASYON EĞİTİM VE ARAŞTIRMA HASTANESİ 2.KLİNİK ŞEFİ DOÇ. DR. NURDAN PAKER SEMPTOMATİK DİZ OSTEOARTİRİTİ OLAN HASTALARDA KEMİK YAPIM HIZININ BELİRLENMESİ
T.C. SAĞLIK BAKANLIĞI İSTANBUL FİZİK TEDAVİ VE REHABİLİTASYON EĞİTİM VE ARAŞTIRMA HASTANESİ 2.KLİNİK ŞEFİ DOÇ. DR. NURDAN PAKER SEMPTOMATİK DİZ OSTEOARTİRİTİ OLAN HASTALARDA KEMİK YAPIM HIZININ BELİRLENMESİ
GELİŞİMSEL KALÇA DİSPLAZİSİ PROGNOZU VE GÖRÜNTÜLEME. Dr. Öznur Leman Boyunağa Gazi Üniversitesi Tıp Fakültesi Pediatrik Radyoloji Bilim Dalı
 GELİŞİMSEL KALÇA DİSPLAZİSİ PROGNOZU VE GÖRÜNTÜLEME Dr. Öznur Leman Boyunağa Gazi Üniversitesi Tıp Fakültesi Pediatrik Radyoloji Bilim Dalı Doğal seyir & Prognoz Tedavi edilmezse uzun dönemde ekstremite
GELİŞİMSEL KALÇA DİSPLAZİSİ PROGNOZU VE GÖRÜNTÜLEME Dr. Öznur Leman Boyunağa Gazi Üniversitesi Tıp Fakültesi Pediatrik Radyoloji Bilim Dalı Doğal seyir & Prognoz Tedavi edilmezse uzun dönemde ekstremite
PELVİS KIRIKLARI. Prof. Dr. Mehmet Aşık
 PELVİS KIRIKLARI Prof. Dr. Mehmet Aşık PELVİS KIRIKLARI Pelvis, lokomotor sistemin en fazla yük taşıyan bölümüdür. İçindeki majör damar, sinir ve organ yapıları nedeniyle pelvis travmaları kalıcı sakatlık
PELVİS KIRIKLARI Prof. Dr. Mehmet Aşık PELVİS KIRIKLARI Pelvis, lokomotor sistemin en fazla yük taşıyan bölümüdür. İçindeki majör damar, sinir ve organ yapıları nedeniyle pelvis travmaları kalıcı sakatlık
KALDIRAÇ. Kuvvet x Kuvvet kolu = Yük x Yük kolu
 KALDIRAÇ Destek noktası da denilen sabit bir nokta etrafında dönebilen sistemler. Destek: Kaldıracın etrafında döndüğü nokta. Kuvvet Kolu: kuvvetin destek noktasına olan uzaklığı Yük Kolu: yük ile destek
KALDIRAÇ Destek noktası da denilen sabit bir nokta etrafında dönebilen sistemler. Destek: Kaldıracın etrafında döndüğü nokta. Kuvvet Kolu: kuvvetin destek noktasına olan uzaklığı Yük Kolu: yük ile destek
Trans femoral (TF) protezler ile yürüyüş bozuklukları, nedenleri ve çözümleri 13.hafta. Prof.Dr. Serap Alsancak Ankara Üniversitesi
 Trans femoral (TF) protezler ile yürüyüş bozuklukları, nedenleri ve çözümleri 13.hafta Prof.Dr. Serap Alsancak Ankara Üniversitesi Sagital düzlemde TF protezle yürüyüş bozuklukları Dizde instabilite Güçlü
Trans femoral (TF) protezler ile yürüyüş bozuklukları, nedenleri ve çözümleri 13.hafta Prof.Dr. Serap Alsancak Ankara Üniversitesi Sagital düzlemde TF protezle yürüyüş bozuklukları Dizde instabilite Güçlü
DİZ OSTEOARTRİTLİ HASTALARDA FİZİK TEDAVİ MODALİTELERİ (TENS, ULTRASON, KISA DALGA DİATERMİ) NİN FİZİKSEL FONKSİYON ÜZERİNE OLAN ETKİSİ
 T.C. SAĞLIK BAKANLIĞI İSTANBUL FİZİK TEDAVİ REHABİLİTASYON EĞİTİM ve ARAŞTIRMA HASTANESİ 1. KLİNİK DİZ OSTEOARTRİTLİ HASTALARDA FİZİK TEDAVİ MODALİTELERİ (TENS, ULTRASON, KISA DALGA DİATERMİ) NİN FİZİKSEL
T.C. SAĞLIK BAKANLIĞI İSTANBUL FİZİK TEDAVİ REHABİLİTASYON EĞİTİM ve ARAŞTIRMA HASTANESİ 1. KLİNİK DİZ OSTEOARTRİTLİ HASTALARDA FİZİK TEDAVİ MODALİTELERİ (TENS, ULTRASON, KISA DALGA DİATERMİ) NİN FİZİKSEL
Plato Tibia ve ÖĞRENCİ DERS NOTLARI. Ortopedi ve Travmatoloji Anabilim Dalı
 Plato Tibia ve Patella Kırıkları ÖĞRENCİ DERS NOTLARI Prof.Dr.Mehmet.Mehmet Rıfat R ERGİNER İ.Ü.Cerrahpaşa a Tıp T p Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı Plato Tibia Kırıkları İnsidans Bütün
Plato Tibia ve Patella Kırıkları ÖĞRENCİ DERS NOTLARI Prof.Dr.Mehmet.Mehmet Rıfat R ERGİNER İ.Ü.Cerrahpaşa a Tıp T p Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı Plato Tibia Kırıkları İnsidans Bütün
FTR 207 Kinezyoloji I. Dirsek ve Önkol Kompleksi. yrd. doç. dr. emin ulaş erdem
 FTR 207 Kinezyoloji I Dirsek ve Önkol Kompleksi yrd. doç. dr. emin ulaş erdem GİRİŞ 3 KEMİK 4 EKLEM Humeroulnar Humeroradial Prox. Radioulnar Distal radioulnar MID-DISTAL HUMERUS ULNA - RADIUS VALGUS
FTR 207 Kinezyoloji I Dirsek ve Önkol Kompleksi yrd. doç. dr. emin ulaş erdem GİRİŞ 3 KEMİK 4 EKLEM Humeroulnar Humeroradial Prox. Radioulnar Distal radioulnar MID-DISTAL HUMERUS ULNA - RADIUS VALGUS
Patolojik yürüyüş ve özellikleri 4. hafta. Prof.Dr. Serap Alsancak Ankara Üniversitesi
 Patolojik yürüyüş ve özellikleri 4. hafta Prof.Dr. Serap Alsancak Ankara Üniversitesi Yürüyüş bozuklukları 1) Gövdenin lateral fleksiyonu, 2) Gövdenin fleksiyonu, 3) Gövdenin ekstansiyonu, 4) Lumbal lordozda
Patolojik yürüyüş ve özellikleri 4. hafta Prof.Dr. Serap Alsancak Ankara Üniversitesi Yürüyüş bozuklukları 1) Gövdenin lateral fleksiyonu, 2) Gövdenin fleksiyonu, 3) Gövdenin ekstansiyonu, 4) Lumbal lordozda
T.C. SAĞLIK BAKANLIĞI HASEKİ EĞİTİM VE ARAŞTIRMA HASTANESİ ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ ŞEF: DOÇ. DR. MAHMUT ERCAN ÇETİNUS
 T.C. SAĞLIK BAKANLIĞI HASEKİ EĞİTİM VE ARAŞTIRMA HASTANESİ ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ ŞEF: DOÇ. DR. MAHMUT ERCAN ÇETİNUS DİZ EKLEMİ MENİSKÜS PATOLOJİLERİNİN TANISINDA KLİNİK MUAYENE, MANYETİK REZONANS
T.C. SAĞLIK BAKANLIĞI HASEKİ EĞİTİM VE ARAŞTIRMA HASTANESİ ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ ŞEF: DOÇ. DR. MAHMUT ERCAN ÇETİNUS DİZ EKLEMİ MENİSKÜS PATOLOJİLERİNİN TANISINDA KLİNİK MUAYENE, MANYETİK REZONANS
TOTAL DİZ PROTEZİ KOMPLİKASYONLARI
 T.C. SELÇUK ÜNİVERSİTESİ MERAM TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ AD TOTAL DİZ PROTEZİ KOMPLİKASYONLARI DR. Serhat YILDIRIM (UZMANLIK TEZİ) Tez Danışmanı PROF. DR. RECEP MEMİK KONYA 2007 İÇİNDEKİLER
T.C. SELÇUK ÜNİVERSİTESİ MERAM TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ AD TOTAL DİZ PROTEZİ KOMPLİKASYONLARI DR. Serhat YILDIRIM (UZMANLIK TEZİ) Tez Danışmanı PROF. DR. RECEP MEMİK KONYA 2007 İÇİNDEKİLER
TÜRK TOPLUMUNDA PATELLA TİPLERİ, PATELLA TİPLERİ İLE KONDROMALAZİ PATELLA ARASINDAKİ İLİŞKİNİN MANYETİK REZONANS GÖRÜNTÜLEME İLE DEĞERLENDİRİLMESİ
 T.C. SAĞLIK BAKANLIĞI GÖZTEPE EĞİTİM VE ARAŞTIRMA HASTANESİ 2. RADYOLOJİ KLİNİĞİ TÜRK TOPLUMUNDA PATELLA TİPLERİ, PATELLA TİPLERİ İLE KONDROMALAZİ PATELLA ARASINDAKİ İLİŞKİNİN MANYETİK REZONANS GÖRÜNTÜLEME
T.C. SAĞLIK BAKANLIĞI GÖZTEPE EĞİTİM VE ARAŞTIRMA HASTANESİ 2. RADYOLOJİ KLİNİĞİ TÜRK TOPLUMUNDA PATELLA TİPLERİ, PATELLA TİPLERİ İLE KONDROMALAZİ PATELLA ARASINDAKİ İLİŞKİNİN MANYETİK REZONANS GÖRÜNTÜLEME
DİZ EKLEMİ PROTEZİNİN TASARIMI İÇİN GEREKLİ ANTROPOMETRİK ÖLÇÜMLER
 T.C ÇUKUROVA ÜNİVERSİTESİ TIP FAKÜLTESİ ANATOMİ ANABİLİM DALI DİZ EKLEMİ PROTEZİNİN TASARIMI İÇİN GEREKLİ ANTROPOMETRİK ÖLÇÜMLER Arş. Gör. Dr. Ayşe İmge USLU UZMANLIK TEZİ TEZ DANIŞMANI Prof. Dr. Behice
T.C ÇUKUROVA ÜNİVERSİTESİ TIP FAKÜLTESİ ANATOMİ ANABİLİM DALI DİZ EKLEMİ PROTEZİNİN TASARIMI İÇİN GEREKLİ ANTROPOMETRİK ÖLÇÜMLER Arş. Gör. Dr. Ayşe İmge USLU UZMANLIK TEZİ TEZ DANIŞMANI Prof. Dr. Behice
PES PLANUS (Düz Tabanlık) Doç. Dr.Gökhan Meriç
 PES PLANUS (Düz Tabanlık) Doç. Dr.Gökhan Meriç Ayağın Özellikleri Ayağın diğer uzuvlardan farklı üç özelliği vardır. Yer ile teması sağlayan tek bölge olması Tüm vücut ağırlığını taşıması Sert bir kalıp
PES PLANUS (Düz Tabanlık) Doç. Dr.Gökhan Meriç Ayağın Özellikleri Ayağın diğer uzuvlardan farklı üç özelliği vardır. Yer ile teması sağlayan tek bölge olması Tüm vücut ağırlığını taşıması Sert bir kalıp
EKLEM HAREKET AÇIKLIĞI ÖLÇÜMÜ
 EKLEM HAREKET AÇIKLIĞI ÖLÇÜMÜ Lokomotor sistem muayenesi İnspeksiyon, Palpasyon, Eklem hareket açıklığı (EHA), Nörolojik muayene (kas testi, refleks muayene, duyu muayenesi), Özel testler, Fonksiyonel
EKLEM HAREKET AÇIKLIĞI ÖLÇÜMÜ Lokomotor sistem muayenesi İnspeksiyon, Palpasyon, Eklem hareket açıklığı (EHA), Nörolojik muayene (kas testi, refleks muayene, duyu muayenesi), Özel testler, Fonksiyonel
T.C. SAĞLIK BAKANLIĞI İSTANBUL FİZİK TEDAVİ VE REHABİLİTASYON EĞİTİM VE ARAŞTIRMA HASTANESİ
 T.C. SAĞLIK BAKANLIĞI İSTANBUL FİZİK TEDAVİ VE REHABİLİTASYON EĞİTİM VE ARAŞTIRMA HASTANESİ TOTAL DİZ ARTROPLASTİSİ YAPILAN HASTALARDA EGZERSİZ İLE BİRLİKTE UYGULANAN ELEKTRİK STİMULASYONUNUN SADECE EGZERSİZ
T.C. SAĞLIK BAKANLIĞI İSTANBUL FİZİK TEDAVİ VE REHABİLİTASYON EĞİTİM VE ARAŞTIRMA HASTANESİ TOTAL DİZ ARTROPLASTİSİ YAPILAN HASTALARDA EGZERSİZ İLE BİRLİKTE UYGULANAN ELEKTRİK STİMULASYONUNUN SADECE EGZERSİZ
FTR 303 Ortopedik Rehabilitasyon. Kalça Artroplastisi. emin ulaş erdem
 FTR 303 Ortopedik Rehabilitasyon Kalça Artroplastisi emin ulaş erdem GİRİŞ Kalça eklemi, insan vücudunda yüke en fazla maruz kalan eklemdir. Bu nedenle fonksiyonel yaşamda dejeneratif artrit açısından
FTR 303 Ortopedik Rehabilitasyon Kalça Artroplastisi emin ulaş erdem GİRİŞ Kalça eklemi, insan vücudunda yüke en fazla maruz kalan eklemdir. Bu nedenle fonksiyonel yaşamda dejeneratif artrit açısından
Yürüme ve koşma ile oluşan şoku absorbe etmek
 Yürüme ve koşma ile oluşan şoku absorbe etmek Basıncı ayağın plantar yüzeyine eşit olarak dağıtmak ve aşırı duyarlı bölgelerden basıncı kaldırmak Ayaktaki biomekaniksel dengesizliği düzeltmek Biomekaniksel
Yürüme ve koşma ile oluşan şoku absorbe etmek Basıncı ayağın plantar yüzeyine eşit olarak dağıtmak ve aşırı duyarlı bölgelerden basıncı kaldırmak Ayaktaki biomekaniksel dengesizliği düzeltmek Biomekaniksel
Diz eklemi 3 farklı eklemden oluşmaktadır (10): 1.1. Diz Eklemini Oluşturan Yapılar Kemikler
 Osteoartrit subkondral ile eklem kıkırdağı kemikte yıkım ve yapım olayındaki dengenin bozulması sonucunda ortaya çıkan dinamik bir hastalıktır. Vücudumuzda osteoartritten etkilenen en sık bölgemiz ise
Osteoartrit subkondral ile eklem kıkırdağı kemikte yıkım ve yapım olayındaki dengenin bozulması sonucunda ortaya çıkan dinamik bir hastalıktır. Vücudumuzda osteoartritten etkilenen en sık bölgemiz ise
Makale: The Nerves of the Adductor Canal and the Innervation of the Knee: An Anatomic Study.
 Makale: The Nerves of the Adductor Canal and the Innervation of the Knee: An Anatomic Study. Yayın: Reg Anesth Pain Med. 2016 May-Jun;41(3):321-7. doi: 10.1097/AAP.0000000000000389. Yazarlar: Burckett-St
Makale: The Nerves of the Adductor Canal and the Innervation of the Knee: An Anatomic Study. Yayın: Reg Anesth Pain Med. 2016 May-Jun;41(3):321-7. doi: 10.1097/AAP.0000000000000389. Yazarlar: Burckett-St
FTR 303 Ortopedik Rehabilitasyon
 FTR 303 Ortopedik Rehabilitasyon Patello-Femoral Ağrı Sendromu Ön Diz Ağrısı emin ulaş erdem GİRİŞ Diz ile ilgili patolojiler içinde patellofemoral ağrı, klinikte en sık karşılaşılan ve tedavisi en zor
FTR 303 Ortopedik Rehabilitasyon Patello-Femoral Ağrı Sendromu Ön Diz Ağrısı emin ulaş erdem GİRİŞ Diz ile ilgili patolojiler içinde patellofemoral ağrı, klinikte en sık karşılaşılan ve tedavisi en zor
25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015
 TOTBİD 25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015 Titanic Kongre Merkezi Belek / Antalya PROGRAM ANAHATLARI 27 Ekim 2015, Salı Saat Salon 1 Alt dal KULLANILAN RENK VE SEMBOL
TOTBİD 25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015 Titanic Kongre Merkezi Belek / Antalya PROGRAM ANAHATLARI 27 Ekim 2015, Salı Saat Salon 1 Alt dal KULLANILAN RENK VE SEMBOL
PROPRİOSEPTİF NÖROMÜSKÜLER FASİLİTASYON (PNF)
 PROPRİOSEPTİF NÖROMÜSKÜLER FASİLİTASYON (PNF) TEMEL PRENSİPLER Proprioseptörlerin uyarılması ile nöromüsküler mekanizmanın cevaplarını kolaylaştırmak Amaç: el temasları, görsel ve sözel uyarılar yoluyla
PROPRİOSEPTİF NÖROMÜSKÜLER FASİLİTASYON (PNF) TEMEL PRENSİPLER Proprioseptörlerin uyarılması ile nöromüsküler mekanizmanın cevaplarını kolaylaştırmak Amaç: el temasları, görsel ve sözel uyarılar yoluyla
Çankaya Ortopedi. Posteromedial, Posterolateral Köşe Onarım ve Rekonstrüksiyonları. Dr. Uğur Gönç. Çankaya Ortopedi Grubu, Ankara
 Posteromedial, Posterolateral Köşe Onarım ve Rekonstrüksiyonları XV. İleri Cerrahi Artroskopi Kursu Ankara 2014 Dr. Uğur Gönç Grubu, Ankara Dr. Asım Kayaalp Dr. Uğur Şaylı Dr. Reha Tandoğan Dr. Mümtaz
Posteromedial, Posterolateral Köşe Onarım ve Rekonstrüksiyonları XV. İleri Cerrahi Artroskopi Kursu Ankara 2014 Dr. Uğur Gönç Grubu, Ankara Dr. Asım Kayaalp Dr. Uğur Şaylı Dr. Reha Tandoğan Dr. Mümtaz
KALÇA ANATOMİSİ VE BİYOMEKANİĞİ
 İstanbul Eğitim ve Araştırma Hastanesi Ortopedi ve Travmatoloji Kliniği KALÇA ANATOMİSİ VE BİYOMEKANİĞİ Dr. Ahmet ŞENEL 09.04.2016 İÇERİK Embriyoloji Anatomi Patolojik Anatomi Biyomekanik Displazik kalçada
İstanbul Eğitim ve Araştırma Hastanesi Ortopedi ve Travmatoloji Kliniği KALÇA ANATOMİSİ VE BİYOMEKANİĞİ Dr. Ahmet ŞENEL 09.04.2016 İÇERİK Embriyoloji Anatomi Patolojik Anatomi Biyomekanik Displazik kalçada
KASLAR HAKKINDA GENEL BİLGİLER. Kasların regenerasyon yeteneği yok denecek kadar azdır. Hasar gören kas dokusunun yerini bağ dokusu doldurur.
 KASLAR HAKKINDA GENEL BİLGİLER Canlılığın belirtisi olarak kabul edilen hareket canlıların sabit yer veya cisimlere göre yer ve durumunu değiştirmesidir. İnsanlarda hareket bir sistemin işlevidir. Bu işlevi
KASLAR HAKKINDA GENEL BİLGİLER Canlılığın belirtisi olarak kabul edilen hareket canlıların sabit yer veya cisimlere göre yer ve durumunu değiştirmesidir. İnsanlarda hareket bir sistemin işlevidir. Bu işlevi
2) AYAK DEFORMİTELERİ ve ORTEZLERİ
 2) AYAK DEFORMİTELERİ ve ORTEZLERİ PES PLANUS ve ORTEZLERİ: Pes planus ayağın medial longitudinal arkının doğuştan veya sonradan gelişen nedenlerle normalden düşük olması veya üzerine ağırlık verilmesiyle
2) AYAK DEFORMİTELERİ ve ORTEZLERİ PES PLANUS ve ORTEZLERİ: Pes planus ayağın medial longitudinal arkının doğuştan veya sonradan gelişen nedenlerle normalden düşük olması veya üzerine ağırlık verilmesiyle
KOMPARTMAN SENDROMU. Patofizyoloji. KS Nedenleri. Ödem
 KOMPARTMAN SENDROMU 10.08.2010 Dr.Günay YILDIZ Kompartman Sendromu (KS),damar ve sinir içeren kapalı boşluklarda doku basıncının, perfüzyonu engelleyecek kadar artması sonucu ortaya çıkan hipoksiyle birlikte
KOMPARTMAN SENDROMU 10.08.2010 Dr.Günay YILDIZ Kompartman Sendromu (KS),damar ve sinir içeren kapalı boşluklarda doku basıncının, perfüzyonu engelleyecek kadar artması sonucu ortaya çıkan hipoksiyle birlikte
Spor Yaralanmalarında Konservatif Tedavi. Prof. Dr. Reyhan Çeliker Acıbadem Üniversitesi
 Spor Yaralanmalarında Konservatif Tedavi Prof. Dr. Reyhan Çeliker Acıbadem Üniversitesi Yumuşak doku injurisi Kas, tendon ve bağ yaralanmalarını kapsar. Strain: Kas ve tendonların aşırı yüklenmesi veya
Spor Yaralanmalarında Konservatif Tedavi Prof. Dr. Reyhan Çeliker Acıbadem Üniversitesi Yumuşak doku injurisi Kas, tendon ve bağ yaralanmalarını kapsar. Strain: Kas ve tendonların aşırı yüklenmesi veya
MANDİBULA HAREKETLERİNİN OKLÜZAL MORFOLOJİYE ETKİLERİ
 MANDİBULA HAREKETLERİNİN OKLÜZAL MORFOLOJİYE ETKİLERİ DR. HÜSNÜ YAVUZYILMAZ I- SAGİTTAL DÜZLEMDEKİ HAREKETLER 2- HORİZONTAL DÜZLEMDEKİ HAREKETLER 3- FRONTAL DÜZLEMDEKİ HAREKETLER I- SAGITTAL DÜZLEMDEKİ
MANDİBULA HAREKETLERİNİN OKLÜZAL MORFOLOJİYE ETKİLERİ DR. HÜSNÜ YAVUZYILMAZ I- SAGİTTAL DÜZLEMDEKİ HAREKETLER 2- HORİZONTAL DÜZLEMDEKİ HAREKETLER 3- FRONTAL DÜZLEMDEKİ HAREKETLER I- SAGITTAL DÜZLEMDEKİ
İliotibial Bant Sendromu
 İliotibial Bant Sendromu Doç. Dr.Tahsin Beyzadeoğlu Yeditepe Üniversitesi Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı Snapping Hip Kalça hareketlerinde ağrılı veya ağrısız atlama hissi, ses duyma
İliotibial Bant Sendromu Doç. Dr.Tahsin Beyzadeoğlu Yeditepe Üniversitesi Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı Snapping Hip Kalça hareketlerinde ağrılı veya ağrısız atlama hissi, ses duyma
OMUZ VE DİRSEK BÖLGESİ YARALANMALARI
 OMUZ VE DİRSEK BÖLGESİ YARALANMALARI Doç. Dr. Nuri Aydın İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı [email protected] YARALANMA TravmaRk Ani fiziksel
OMUZ VE DİRSEK BÖLGESİ YARALANMALARI Doç. Dr. Nuri Aydın İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı [email protected] YARALANMA TravmaRk Ani fiziksel
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK
 KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 COLUMNA VERTEBRALİS 2 COLUMNA VERTEBRALİS 1) Columna vertebralis pelvis üzerine merkezi olarak oturmuş bir sütuna benzer ve destek vazifesi görerek vücudun dik durmasını
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 COLUMNA VERTEBRALİS 2 COLUMNA VERTEBRALİS 1) Columna vertebralis pelvis üzerine merkezi olarak oturmuş bir sütuna benzer ve destek vazifesi görerek vücudun dik durmasını
Dişlerin Ark İçerisindeki ve Karşılıklı İlişkileri. Prof. Dr. Mutahhar Ulusoy
 Dişlerin Ark İçerisindeki ve Karşılıklı İlişkileri Prof. Dr. Mutahhar Ulusoy Dişler belirli bir düzene uyarak, ağızda karşılıklı iki grup meydana getirmişlerdir: Maksiller kemiğe ve böylelikle sabit olan
Dişlerin Ark İçerisindeki ve Karşılıklı İlişkileri Prof. Dr. Mutahhar Ulusoy Dişler belirli bir düzene uyarak, ağızda karşılıklı iki grup meydana getirmişlerdir: Maksiller kemiğe ve böylelikle sabit olan
AYAK BILEĞI ORTEZLERI
 AYAK BILEĞI ORTEZLERI AYAKBILEĞI ANATOMISI AYAKBILEĞI ANATOMISI Kaslar: Gastrocnemius ve Soleus: Ayakileği plantar fleksiyonu Tibialis posterior: Plantar fleksiyon ve inversiyon Peroneus longus ve brevis:
AYAK BILEĞI ORTEZLERI AYAKBILEĞI ANATOMISI AYAKBILEĞI ANATOMISI Kaslar: Gastrocnemius ve Soleus: Ayakileği plantar fleksiyonu Tibialis posterior: Plantar fleksiyon ve inversiyon Peroneus longus ve brevis:
Postür Analizi. Prof. Dr. Reyhan Çeliker. Acıbadem Maslak Hastanesi
 Postür Analizi Prof. Dr. Reyhan Çeliker Acıbadem Maslak Hastanesi Postür nedir? Postür l Vücut kısımlarının pozisyonu veya dizilimidir. l STATİK: Oturma, ayakta durma ve yatma sırasındaki postür l DİNAMİK:
Postür Analizi Prof. Dr. Reyhan Çeliker Acıbadem Maslak Hastanesi Postür nedir? Postür l Vücut kısımlarının pozisyonu veya dizilimidir. l STATİK: Oturma, ayakta durma ve yatma sırasındaki postür l DİNAMİK:
OMUZ VE ÜST KOL BÖLGESİNE YÖNELİK KİNEZYOLOJİK BANTLAMA UYGULAMALARI
 OMUZ VE ÜST KOL BÖLGESİNE YÖNELİK KİNEZYOLOJİK BANTLAMA UYGULAMALARI Supraspinatus kası Origo: Skapulanın supraspinöz fossası İnsersiyo: Humerus tuberkulum majus superior bölümü İnervasyon: Supraskapuler
OMUZ VE ÜST KOL BÖLGESİNE YÖNELİK KİNEZYOLOJİK BANTLAMA UYGULAMALARI Supraspinatus kası Origo: Skapulanın supraspinöz fossası İnsersiyo: Humerus tuberkulum majus superior bölümü İnervasyon: Supraskapuler
KOKSA VARA- VALGA DURUMLARINDA MENİSKÜSLERDE OLUŞAN GERİLMELERİN DEĞERLENDİRİLMESİ
 KOKSA VARA- VALGA DURUMLARINDA MENİSKÜSLERDE OLUŞAN GERİLMELERİN DEĞERLENDİRİLMESİ ÖZET Halil Atmaca 1, Arif Özkan 2 1- Midyat Devlet Hastanesi Ortopedi ve Travmatoloji Kliniği, Mardin/ Türkiye 2- Düzce
KOKSA VARA- VALGA DURUMLARINDA MENİSKÜSLERDE OLUŞAN GERİLMELERİN DEĞERLENDİRİLMESİ ÖZET Halil Atmaca 1, Arif Özkan 2 1- Midyat Devlet Hastanesi Ortopedi ve Travmatoloji Kliniği, Mardin/ Türkiye 2- Düzce
Doç.Dr.Onur POLAT. Ankara Üniversitesi Tıp Fakültesi Acil Tıp Anabilim Dalı
 Doç.Dr.Onur POLAT Ankara Üniversitesi Tıp Fakültesi Acil Tıp Anabilim Dalı İçerik: Diz Yaralanmaları Fraktürler Dislokasyonlar Tendon, Ligament ve Menisküs Yaralanmaları Aşırı Kullanıma Bağlı Yaralanmalar
Doç.Dr.Onur POLAT Ankara Üniversitesi Tıp Fakültesi Acil Tıp Anabilim Dalı İçerik: Diz Yaralanmaları Fraktürler Dislokasyonlar Tendon, Ligament ve Menisküs Yaralanmaları Aşırı Kullanıma Bağlı Yaralanmalar
Diz ekleminin hareketleri; fleksiyon ve ekstansiyon hareketleridir.
 Articulatio coxae (kalça eklemi); articulatio spheroidea tipi eklemdir. Labrum articulare si (labrum acetabulare) vardır. Os coxa ile femur başı arasındadır. Bağları; capsula articularis, zona orbicularis,
Articulatio coxae (kalça eklemi); articulatio spheroidea tipi eklemdir. Labrum articulare si (labrum acetabulare) vardır. Os coxa ile femur başı arasındadır. Bağları; capsula articularis, zona orbicularis,
Parsiyel ayak ve Syme protezleri ile yürüyüş bozuklukları ve çözümleri 8.hafta. Prof.Dr. Serap Alsancak Ankara Üniversitesi
 Parsiyel ayak ve Syme protezleri ile yürüyüş bozuklukları ve çözümleri 8.hafta Prof.Dr. Serap Alsancak Ankara Üniversitesi Parsiyel ayak amputasyonlarında yürüyüşü etkileyen vegözardı edilmemesi gereken
Parsiyel ayak ve Syme protezleri ile yürüyüş bozuklukları ve çözümleri 8.hafta Prof.Dr. Serap Alsancak Ankara Üniversitesi Parsiyel ayak amputasyonlarında yürüyüşü etkileyen vegözardı edilmemesi gereken
T.C. TRAKYA ÜNĐVERSĐTESĐ SAĞLIK BĐLĐMLERĐ ENSTĐTÜSÜ FĐZĐK TEDAVĐ VE REHABĐLĐTASYON ANABĐLĐM DALI YÜKSEK LĐSANS PROGRAMI.
 T.C. TRAKYA ÜNĐVERSĐTESĐ SAĞLIK BĐLĐMLERĐ ENSTĐTÜSÜ FĐZĐK TEDAVĐ VE REHABĐLĐTASYON ANABĐLĐM DALI YÜKSEK LĐSANS PROGRAMI 1.Tez Danışmanı Prof. Dr. Murat BĐRTANE 2.tez Danışmanı Doç. Dr. Derya DEMĐRBAĞ KABAYEL
T.C. TRAKYA ÜNĐVERSĐTESĐ SAĞLIK BĐLĐMLERĐ ENSTĐTÜSÜ FĐZĐK TEDAVĐ VE REHABĐLĐTASYON ANABĐLĐM DALI YÜKSEK LĐSANS PROGRAMI 1.Tez Danışmanı Prof. Dr. Murat BĐRTANE 2.tez Danışmanı Doç. Dr. Derya DEMĐRBAĞ KABAYEL
ANTRENMANLI SPORCULARDA STATĠK VE DĠNAMĠK GERMENĠN DĠZ KAS GÜCÜNE ETKĠSĠ
 T.C. TRAKYA ÜNĠVERSĠTESĠ TIP FAKÜLTESĠ FĠZĠKSEL TIP VE REHABĠLĠTASYON ANABĠLĠM DALI Tez Yöneticisi Prof. Dr. Hakan TUNA ANTRENMANLI SPORCULARDA STATĠK VE DĠNAMĠK GERMENĠN DĠZ KAS GÜCÜNE ETKĠSĠ (Uzmanlık
T.C. TRAKYA ÜNĠVERSĠTESĠ TIP FAKÜLTESĠ FĠZĠKSEL TIP VE REHABĠLĠTASYON ANABĠLĠM DALI Tez Yöneticisi Prof. Dr. Hakan TUNA ANTRENMANLI SPORCULARDA STATĠK VE DĠNAMĠK GERMENĠN DĠZ KAS GÜCÜNE ETKĠSĠ (Uzmanlık
IX. ARTROPLASTİ TEMEL KURSU 29-30 MART 2013 MOEVENPİCK OTEL - ANKARA BİRİNCİ GÜN 29 MART 2013 CUMA 08:30 08:45 Açılış
 IX. ARTROPLASTİ TEMEL KURSU 29-30 MART 2013 MOEVENPİCK OTEL - ANKARA BİRİNCİ GÜN 29 MART 2013 CUMA 08:30 08:45 Açılış Prof. Dr. Ali Baktır Kurs Yöneticisi Prof. Dr. Ömer Faruk Bilgen Kalça Diz Artroplasti
IX. ARTROPLASTİ TEMEL KURSU 29-30 MART 2013 MOEVENPİCK OTEL - ANKARA BİRİNCİ GÜN 29 MART 2013 CUMA 08:30 08:45 Açılış Prof. Dr. Ali Baktır Kurs Yöneticisi Prof. Dr. Ömer Faruk Bilgen Kalça Diz Artroplasti
TÜRK PLASTİK REKONSTRÜKTİF VE ESTETİK CERRAHİ DERNEĞİ
 TÜRK PLASTİK REKONSTRÜKTİF VE ESTETİK CERRAHİ DERNEĞİ FLEP KURSU KONGRE PROGRAMI 2018 Baş & Boyun Bölgesi Oturumu TOPLAM SÜRE: 60 Dakika Baş & Boyun Bölgesi Flepleri Bölgenin Damar Anatomisi (5 dakika)
TÜRK PLASTİK REKONSTRÜKTİF VE ESTETİK CERRAHİ DERNEĞİ FLEP KURSU KONGRE PROGRAMI 2018 Baş & Boyun Bölgesi Oturumu TOPLAM SÜRE: 60 Dakika Baş & Boyun Bölgesi Flepleri Bölgenin Damar Anatomisi (5 dakika)
DİZ TRAVMALARI DİZ TRAVMALARINA ACİL YAKLAŞIM. Statik yapılar. Diz anatomisi. Statik yapılar. Dinamik yapılar
 DİZ TRAVMALARI DİZ TRAVMALARINA ACİL YAKLAŞIM Dr. Mehmet Emin Kavasoğlu Akdeniz üniversitesi Acil A.D. 03.08.2010 Diz anatomisi Diz muayenesi Radyolojisi Fraktürleri Dislokasyonlar Tendon ligament ve meniskus
DİZ TRAVMALARI DİZ TRAVMALARINA ACİL YAKLAŞIM Dr. Mehmet Emin Kavasoğlu Akdeniz üniversitesi Acil A.D. 03.08.2010 Diz anatomisi Diz muayenesi Radyolojisi Fraktürleri Dislokasyonlar Tendon ligament ve meniskus
MAKİNE MÜHENDİSLİĞİNE GİRİŞ Doç.Dr.İrfan AY-Arş.Gör.T.Kerem DEMİRCİOĞLU MAKİNE PARÇALARINI ETKİLEYEN KUVVETLER VE GERİLMELER
 MAKİNE PARÇALARINI ETKİLEYEN KUVVETLER VE GERİLMELER Dış Kuvvetler : Katı cisimlere uygulanan kuvvet cismi çekmeye, basmaya, burmaya, eğilmeye yada kesilmeye zorlar. Cisimde geçici ve kalıcı şekil değişikliği
MAKİNE PARÇALARINI ETKİLEYEN KUVVETLER VE GERİLMELER Dış Kuvvetler : Katı cisimlere uygulanan kuvvet cismi çekmeye, basmaya, burmaya, eğilmeye yada kesilmeye zorlar. Cisimde geçici ve kalıcı şekil değişikliği
Bu çizgi 4 referans noktadan geçer: Bu çizgi 4 referans noktadan geçer: Skapula Çizgisi
 KÜREK lines of KEMİĞİ the SHOULDER VE KOL BLADES DIŞ YÜZ AND çizgileri POSTERIOR ARM Skapula Çizgisi Bu çizgi referans noktadan geçer: 1. Spina skapulanın orta noktasının üstü. Spina skapulanın üstü, medial
KÜREK lines of KEMİĞİ the SHOULDER VE KOL BLADES DIŞ YÜZ AND çizgileri POSTERIOR ARM Skapula Çizgisi Bu çizgi referans noktadan geçer: 1. Spina skapulanın orta noktasının üstü. Spina skapulanın üstü, medial
BULUŞMASI. Bezmialem Ortopedi. 1-2 aralik. Revizyon Artroplastisinde Güncel Yaklaşımlar
 OMUZ VE DIRSEK CERRAHISI DERNEGI Bezmialem Ortopedi aralik 2018 Bezmialem Vakıf Üniversitesi www.bezmialemortopedibulusmasi.com 1 Aralık 2018 Cumartesi 08:00-08:30 AÇILIŞ 08:30-09:30 Revizyon Omuz Artroplastisi
OMUZ VE DIRSEK CERRAHISI DERNEGI Bezmialem Ortopedi aralik 2018 Bezmialem Vakıf Üniversitesi www.bezmialemortopedibulusmasi.com 1 Aralık 2018 Cumartesi 08:00-08:30 AÇILIŞ 08:30-09:30 Revizyon Omuz Artroplastisi
VÜCUT EKSENLERİ ve HAREKET SİSTEMİ
 VÜCUT EKSENLERİ ve HAREKET SİSTEMİ 1 Bu ana eksenler şunlardır: Sagittal eksen, Vertical eksen, Transvers eksen. 2 Sagittal Eksen Anatomik durumda bulunan bir vücut düşünüldüğünde, önden arkaya doğru uzanan
VÜCUT EKSENLERİ ve HAREKET SİSTEMİ 1 Bu ana eksenler şunlardır: Sagittal eksen, Vertical eksen, Transvers eksen. 2 Sagittal Eksen Anatomik durumda bulunan bir vücut düşünüldüğünde, önden arkaya doğru uzanan
Spondilolistezis. Prof. Dr. Önder Aydıngöz
 Spondilolistezis Prof. Dr. Önder Aydıngöz Spondilolistezis Bir vertebra cisminin alttaki üzerinde öne doğru yer değiştirmesidir. Spondilolizis Pars interartikülaristeki lizise verilen isimdir. Spondilolistezis
Spondilolistezis Prof. Dr. Önder Aydıngöz Spondilolistezis Bir vertebra cisminin alttaki üzerinde öne doğru yer değiştirmesidir. Spondilolizis Pars interartikülaristeki lizise verilen isimdir. Spondilolistezis
ANATOMİ ÜST TARAF KASLARI. Öğr. Gör. Şeyda CANDENİZ
 ANATOMİ ÜST TARAF KASLARI Öğr. Gör. Şeyda CANDENİZ ÜST TARAF KASLARI Üst taraf kasları çeşitli alt gruplara ayrılarak incelenir. Omuz kasları: Omuzda; m. deltoideus, m. subscapularis, m. supraspinatus,
ANATOMİ ÜST TARAF KASLARI Öğr. Gör. Şeyda CANDENİZ ÜST TARAF KASLARI Üst taraf kasları çeşitli alt gruplara ayrılarak incelenir. Omuz kasları: Omuzda; m. deltoideus, m. subscapularis, m. supraspinatus,
