ÇİMENTOSUZ TOTAL DİZ PROTEZİNİN ORTA DÖNEM SONUÇLARI
|
|
|
- Özgür Kent
- 10 yıl önce
- İzleme sayısı:
Transkript
1 T.C. Sağlık Bakanlığı İstanbul Eğitim ve Araştırma Hastanesi Doç. Dr. Mustafa CANİKLİOĞLU ÇİMENTOSUZ TOTAL DİZ PROTEZİNİN ORTA DÖNEM SONUÇLARI Dr. İbrahim AZBOY II. Ortopedi ve Travmatoloji Kliniği Tıpta Uzmanlık Tezi İSTANBUL
2 TEŞEKKÜR İhtisasım boyunca büyük katkı ve emekleri olan bizlere uyumlu ve huzurlu bir çalışma ortamı sunarak engin bir pratik yapma olanağı sağlayan hocam, klinik şefim, sayın Doç. Dr. Mustafa Caniklioğlu başta olmak üzere tecrübelerinden faydalandığım değerli ağabeylerim Şef. Yard. Dr. Mahmut Karamehmetoğlu, Dr. Murat Mert, Dr. Yusuf Öztürkmen, Dr. İlhan Açıkgöz ve Dr. Ali Volkan Özlük e Bilgi ve deneyimlerinden faydalandığım I. Ortopedi ve Travmatoloji Klinik Şefi sayın Doç. Dr. Yavuz Kabukçuoğlu ve değerli uzmanlarına; Rotasyonlarımı yaptığım Genel Cerrahi Klinik Şefi Doç. Dr. Acar Eren, Fizik Tedavi ve Rehabilitasyon Klinik Şefi Doç. Dr. Nil SAYINER ÇAĞLAR ve Anestezi ve Reanimasyon Klinik Şefi Doç. Dr. Fikret Kutlu ya; Hastanemizin yoğun temposuna birlikte göğüs gerdiğim sevgili asistan arkadaşlarım Dr. Savaş Mutlu, Dr. Göksun Payaslı, Dr Yener İnce, Dr. Gürdal Nursan, Dr. Erhan Şükür, Dr. Hilmi Karadeniz, Dr. Yunus Atıcı, Dr. Kaddafi Duymuş ve Dr. Sinan Erdoğan a, II. Ortopedi Kliniği asistanlarına, ameliyathane ve servisimizin tüm hemşire ve personeline hep yanımda oldukları için teşekkür ederim. Beni sevgi dolu bir ortamda yetiştiren anneme ve babama, sevgili kardeşlerime, Tezimin hazırlanmasında emeği geçen kerdeşim Melike Azboy ve değerli dostum Dr. Abdullah Demirtaş a; Her zaman olduğu gibi uzmanlık eğitimim boyunca daima sevgi, özveri ve anlayışla yanımda olan sevgili eşim Ayşe Azboy a ve çalışma odamın kapısında bekleyen, tezimi tamamlayıp onlarla ilgilenmemi isteyen biricik çocuklarım Kerem ve Zehra ya sonsuz teşekkür ederim. II
3 İÇİNDEKİLER 1. GİRİŞ VE AMAÇ 1 2. GENEL BİLBİLER DİZ EKLEMİ ANATOMİSİ DİZİN BİYOMEKANİĞİ GONARTROZA GENEL BAKIŞ TOTAL DİZ PROTEZLERİNE GENEL BAKIŞ Protez Tasarımları Total Diz Protezlerinin Sınıflandırılması Tek Bölümlü Protezler İki Bölümlü Protezler Üç Bölümlü Protezler ÇİMENTOSUZ TOTAL DİZ PROTEZLERİ Çimentosuz protezlerin genel özellikleri Çimentosuz tespit ve stabilite kavramı Kemik ilerlemesi ile tespitin biyolojisi Çimentosuz protezlerin yüzey özellikleri Çimentosuz protezlerin materyal özellikleri Çimentosuz protezlerin tasarım özellikleri Çimentosuz komponentlerin kemikle entegrasyonunu etkileyen diğer faktörler Protez komponentlerinin kemik üzerindeki etkileri Hibrid Protezler Çimentosuz protezin endikasyonları Çimentosuz protezlerin kontraendikasyonları Çimentosuz diz protezlerinin potansiyel sorunları GONRATROZDA ARTROPLASTİ DIŞI TEDAVİ SEÇENEKLERİ Cerrahi olmayan yöntemler Cerrahi yöntemler GONARTROZ TEDAVİSİNDE TOTAL DİZ PROTEZİ TOTAL DİZ PROTEZİNİN CERRAHİ KOMPLİKASYONLARI HASTALAR VE METOT AMELİYAT ÖNCESİ DEĞERLENDİRME VE HASTA HAZIRLIĞI CERRAHİ TEKNİK AMELİYAT SONRASI BAKIM KLİNİK DEĞERLENDİRME 59 III
4 3.5. RADYOLOJİK DEĞERLENDİRME İSTATİSTİKSEL DEĞERLENDİRME BULGULAR KLİNİK BULGULAR Diz skorunun değerlendirilmesi Diz fonksiyon skorunun değerlendirilmesi RADYOLOJİK BULGULAR KOMPLİKASYONLAR OLGU ÖRNEKLERİ TARTIŞMA SONUÇLAR KAYNAKLAR 116 IV
5 KISALTMALAR TDP : Total diz protezi ÇTDP : Çimentosuz total diz protezi HA : Hidroksiapatit DEXA : Dual-energy X-ray absorptiometry HIV :Human immunodeficiency virus DVT : Derin ven trombozu ACL : Ön çapraz bağ PCL : Arka çapraz bağ A : Arter PCA : Porous coated anatomic UHMWPE : Ultra high molecular weight polyethylene DMAH : Düşük Molekül ağırlıklı heparin TCP : Trikalsiyum fosfat mm :Milimetre CoCr :Krom-kobalt Ti :Titanyum µm :Mikrometre V
6 TABLOLAR Tablo I Tablo II Tablo III Tablo IV Tablo V Tablo VI Tablo VII Tablo VIII Tablo IX Tablo X Tablo XI Tablo XII :Diz ve fonksiyon skoru puanlama tablosu :Diz cemiyeti diz artroplastisi değerlendirme formu :Total diz artroplastisi radyolojik değerlendirme formu :Olguların cinsiyete ve ameliyat edilen dizlerine göre dağılımı :Olguların ağrı yönünden değerlendirilmesi : Diz Cemiyeti diz skoru parametrelerindeki değişim :Olguların diz skoruna göre dağılımı :Olguların diz fonkisyon skoruna göre dağılımı :Olguların diz ve fonksiyon skorları ve fleksiyon açıklığındaki değişim :Femur-tibiya açılarının ameliyat öncesi ve sonrasındaki değişimi :Diz Cemiyeti radyolojik değerlendirme formuna göre protez yerleşimi :Çalışmaya katılan hastaların genel özeti VI
7 ÖZET Çalışmamızın amacı, seçilmiş hastalarda uyguladığımız çimentosuz diz protezlerinin orta dönem sonuçlarını değerlendirmektir. SB İstanbul eğitim Hastanesi II. Ortopedi ve Travmatoloji kliniğinde 2001 ve 2004 yılları arasında 44 hastaya Çimentosuz TDP uygulandı. Çalışma son takipleri yapılan toplam 36 hastanın 44 dizi ile yapıldı. Hastaların 30 u kadın (%83) ve 6 sı (%17) erkekti. Ameliyat tarihlerindeki yaş ortalama 57,2 (dağılım 36 78) idi. Dizlerin 24 ü sağ (%54), 20 si sol (%46) idi. Tüm hastalar primer osteoartrit tanısıyla ameliyat edildi. Tüm hastalara Biomet Performans (Biomet Avrupa) PCL koruyan tipte çimentosuz total diz protezi kullanıldı. Ortalama takip süresi 51,6 ay (dağılım 36-84) idi. Diz Cemiyeti nin diz ve fonksiyon skorlarına (Knee Sociaety Score- KSS) göre hastaların ortalama diz skoru ve fonksiyon skoru; sırasıyla ameliyat öncesi 43.7 (dağılım 30 62), 39.6 (dağılım 25 64), son takiplerinde 85.7 (dağılım 58-96) ve 84.6 (dağılım ) bulundu. Diz Cemiyeti diz puanında ortalama artış fonksiyon puanında ortalama artış olarak belirlendi. Buna göre serimizde implant sağkalımı % 95.4 olarak değerlendirildi. Ameliyat öncesi 2 hastanın (% 4.5) diz skoru orta, diğer hastalarınki ise kötü olarak değerlendirilirken, ameliyattan sonra yapılan en son değerlendirmelerin sonucunda 17 diz (%38.6) mükemmel, 20 diz iyi (%45.4), 6 diz orta (%13.6) ve 1 diz (%2.2) kötü olarak bulunmuştur. Çimentosuz total diz artroplastisi çalışmamızın orta dönem sonuçları başarılıdır. Sadece bir olgumuz tibiyal gevşeme nedeniyle revizyon gerekti. Patella değiştirmediğimiz olgularda yaşadığımız sorunlar nedeniyle patellanın her olguda değiştirilmesi gerektiğini öneriyoruz. Sonuç olarak çimentosuz total diz artroplastisi kemik kalitesi ve protezin primer stabilitesinin iyi olduğu olgularda güvenle kullanılabilir. Anahtar kelimeler: çimentosuz, protez, diz, osteoartrit. VII
8 SUMMARY The purpose of this study is to evaluate the mid-term result of cementless knee prosthesis in selected patients. Cementless total knee arthroplasty was performed in 44 patients. Eight patients were evaluated were excluded from the study. The final evaluation was done for the 44 knees of 36 patients. Thirty patients (83%) were female and six patients (17%) were male. The mean age was 57.2 years (range 36 to 78). Of the 44 knees, 24 were right (54%) nad 20 were left (46%). All of patients had primary osteoarthritis. Cemetless posterior cruciate ligament retaining prosthesis (Biomet, Europe) was usedi in all of the patients. The mean folow-up time was 51.6 months (range 36-84). According to the criteria of Knee Sociaety Scoring system, the mean preoperative knee and functional scores were 43.7 (range 30-62); 39,6 (range (25-64) consecutively. As the final follow-up, there were 85.7 (range 58 to 96) and 84.6 (range 50 to 100) respectively. The mean increase of knee scores was and in the functional scores. The implant survival rate was 95.4%. The preoperative knee scores of two patients (4.5%) were evaluated as fair, and the knee score of the other patients were evaluated as poor. At the final postoperative evaluation the results were excellent, good, fair in seveteen (38%), twenty (45.6%), six (13.6) and one (2.2%) respectively. The mid-term results of cemetless knee arthroplasty are successful. Only one knee was revised for tibial component loosening. We recommend the use of patellar component due to the problems encountered in patients without patellar component. In conclusion, cementless knee arthroplasty can be performed with confidence when the primary stability and the bone quality is good. Key words: Cementless, prosthesis, knee, osteoathritis VIII
9 GİRİŞ VE AMAÇ Hastaların dizlerinde meydana gelen ileri derecede dejeneratif değişiklikler, ağrı ve hareket kısıtlılığı nedeniyle yaşam kalitelerinin düşmesine neden olmaktadır. Başta primer osteoartrit olmak üzere romatoid artrit, ankilozan spondilit, hemofilik artropati, tüberküloz artrit, septik artrit, posttravmatik artroz gibi nedenlerden dolayı diz ekleminde artroz gelişebilmektedir. Diz artrozunun tedavisi konservatif ve cerrahi olarak iki şekilde yapılmaktadır. Cerrahi yöntemler arasında debridman, sinovektomi, osteotomi ve artroplasti gibi yöntemler mevcuttur. Diz artroplastisine yönelik araştırmalar 100 yıllık süreyi aşmıştır. Araştırmalar ve çalışmalar büyük bir hızla devam etmektedir. Birçok protez geliştirilmiş, denenmiş başarısız olanlar terk edilmiştir. Son yıllara kadar çimentolu total diz protezleri kullanılmış ve kullanılmaya devam edilmektedir. Bilindiği gibi yaşam süresi artmakta ve bireyler giderek daha aktif bir yaşam tarzına doğu yönelmektedirler. Diz artroplastisi giderek daha sık başvurulan bir ameliyat haline gelmektedir. Yaşam süresinin artması ve hastaların daha aktif bir yaşam sürmeleri nedeniyle protezde meydana gelen sorunlarla baş etmek ve giderek daha sık gereken revizyon ameliyatlarını daha sorunsuz yapabilmek oldukça önem kazanmıştır. Çimentolu 1
10 protez gevşemelerinde revizyon sırasında kemik kaybı meydana gelmekte ve ameliyat oldukça güçleşmektedir. Bu nedenle protezin kemikle biyolojik integrasyonunu sağlayabilmek ve neticede hastanın protezden mümkün olan en uzun süre içinde ve en sorunsuz şekilde faydalanmasını sağlamak için kalça protezlerinde olduğu gibi çimentosuz total diz protezi uygulamaları denenmeye başlanmıştır. Bu alandaki çalışmalar çok yeni olmamakla birlikte literatür bilgisi henüz netleşmemiştir. Bu çalışmadaki amacımız, seçilmiş gonartoz vakalarında uyguladığımız çimentosuz total diz artroplastinin orta dönem sonuçlarını araştırarak, literatür bilgileri ışığında değerlendirmek ve yöntemin etkinliği açısından bir sonuca varmaktır. 2
11 GENEL BİLGİLER Tüm implant sistemlerde başarıyı daha ileriye taşımanın yolu geçmişteki başarısızlıkları tespit edip gereksinimlere göre davranmaktan geçmektedir (1,2,3). Total diz artroplastisinde ideal tespite etki eden faktörler şöyle sıralanabilir(1,2,3,4); kemik entegrasyonun gerçekleşmesi (biyocompatibility), enfeksiyon riskinin düşük olması, yüksek aktiviteli kişilerde uzun süre dayanıklılığını devam ettirilebilmesi, revizyon gerektiği zaman ciddi kemik kaybına yol açmadan revizyon yapılabilmesidir. Bu faktörler düşünüldüğünde çimentolu diz protezlerinde yaşanan sorunların çimento kullanımıyla ilgili olduğu sorusunu akla getirmiştir. Ayrıca çimentolu kalça protezlerinde yaşanan sorunlar nedeniyle çimentosuz kalça protezlerine geçilerek sağlanan başarı, çimentosuz diz total protezi (ÇTDP) geliştirme çabalarının yoğunlaşmasına sebep olmuştur (4,5) Çimentosuz menteşeli total diz atrtoplastisi Wallidus tarafından 1951 de akrilik kullanılarak uygulanmıştır de bunu önce paslanmaz çelik sonraları krom-kobalt 3
12 (CoCr) kullanılarak menteşeli proteze çevirmişlerdir (6). Menteşeli protezlerde implant kemik yüzeyine gelen fazla kuvvet nedeniyle yüksek oranda gevşemeler görülmüştür (6). İlk ÇTDP lerini 1977 de Kodama- Yamamato üretti ve kullandı (7). Eş zamanlı olarak Freeman, The İmperial College London Hospital de (ICLH) (8), Ring ise kendi adını verdiği ring protezini geliştirerek kullandı (9). Buechel ve Pappas 1978 de düşük temas stresli LCS protezi (Depuy, Warsw) geliştirerek kullandı(10). Hungerford, Kenna ve Karckoow 1980 de poroz kaplı anatomik diz protezlerini (Howmedika, Rutherford, NJ) kullandılar(11). Whiteside 1982 de Ortoloc I protezini (Wright Medical Technology, Arlington, TN) geliştirdi ve kullandı (12). 1983'te Lâskîn Tricon-M protezini (Smith Nephew, Memphis, TN ) geliştirdi (13). 1984'te Miller Galante protezi (Zimmer, Memphis, TN) dizayn edildi (14). 1984'te Ritter, Keating ve Faris Anatomic Graduated Komponeti (Biomed, Warsaw IN ) üretti (15). Bu uzun listeden anlaşılacağı gibi ÇTDP geliştirme çabaları oldukça fazladır. Her geçen gün bu konu ile ilgili literatüre yeni çalışmaların sonuçları eklenmektedir (16,17,18,19,) Çimentosuz total diz artroplastisin geleceği parlak görünmektedir. Çimentosuz total diz artroplastisi; enfeksiyon oranının düşük olması, biyomekanik fiksasyonda sağlanan gelişmeler ve kemik büyümesini kolaylaştıran yüzeyler ve materyaller sayesinde yüksek aktiviteli kişilerde uzun dönem başarı vaat etmektedir ( 17,19.20) 2.1. DİZ EKLEMİ ANATOMİSİ Diz eklemi gerçek anlamda iki eklem ihtiva eden, eklem yüzeylerinin şekline göre menteşe tipi (ginglimus) eklemdir. Ginglimus tipi eklem olmasından dolayı femur kondillerinden geçen eksen etrafında fleksiyon ve ekstansiyon hareketi yaparken, koronal planda bir miktar abduksiyon ve adduksiyon, özellikle 30 fleksiyonda iç-dış rotasyon yapabilir. Dizin statik sınırlayıcılarını; kemik yapılar, menisküs ve bağlar, dinamik sınırlayıcılarını; muskülotendinöz yapılar sağlar (23). 4
13 Dizde gerçek anlamda iki eklem vardır; Patellofemoral eklem: Ekstansör kasların eklemidir. Bu eklemden kaynaklanan sorunlar genellikle yer çekimine karşı yapılan hareketler sonucu ortaya çıkar (oturma, kalkma, merdiven inip-çıkma gibi) Femur - tibiya ve menisküsler arası eklem: Fonksiyonel yük binen eklemdir. Bu eklemden kaynaklanan semptomlar genellikle yürümenin stans fazında veya koşmada kendisini belli eder. Şekil 1: Diz ekleminin önden görünüşü Kemik yapılar a. Femur distal eklem yüzü Fermur distal eklem yüzü hem patella hem de tibiya meniskal yüzeylerde eklemleşir. Tibiyaya iletilecek yükü taşıyan iki kondil anteriorda birleşip femur şaftına doğru uzanırken posteriorda interkondiler fossa ile birbirinden ayrılır. Kondiller 5
14 arasındaki oluğa patellafemoral sulkus (troklea) denir. Anteriorda patellar yüzey transvers düzlemde konkav, vertikal düzlemde konveks ve patellanın posterior yüzeyine uyum sağlar şekildedir. Medial ve lateral kondil asimetrik yapıdadır ve medial kondil eklem yüzü lateral kondilden daha geniştir. Medial femoral kondil sagittal plan ile 22 açı yapmaktadır. Şekil 2: Femur kondillerinin önden görünüşü b. Tibia proksimal eklem yüzü Tibianın proksimal kısmı iki düz yüzey oluşturur. Bunlar plato veya kondil adını alır. Orta kısımda tüberkulum interkondilare ile ayrılırlar. Medial kondil daha geniştir. Oval artiküler yüzeyi konkavdır ve interkondiler alana açılan lateral yüzeyi konkaviteyi derinleştirecek şekildedir. Lateral plato ise hafifçe konvekstir. Kondillerin arasında iki adet interkondiler eminensiyanın bulunduğu dar ve düzensiz aralık interkondiler alandır. Tibia platolarının posteriora doğru yaklaşık 10 eğimi bulunmaktadır. 6
15 c. Patella Patella kuadriseps tendonunun içine gömülü vücudun en büyük sesamoid kemiğidir. Düz, distali üçgen şeklinde, üç kenarı ve distalde apeksi olan, ön ve arka yüzü bulunan bir kemiktir. Konveks anterior yüzüne patellar tendon yapışır ve prepatellar bursa ile deriden ayrılır. Posteriordaki eklem yüzü vertikal bir tümsek ile medial ve lateral eklem yüzlerine ayrılır. Patella diz fleksiyonun ilk 90 sinde femoral sulkus ile daha sonra medial ve lateral eklem yüzleri femoral kondillerle ayrı eklemleşir. Patella ekstansör mekanizmanın kaldıraç kolunu uzatır ve femoral eklem yüzlerini direk travmadan korur. d. Kemik dışı yapılar a.eklem içi 1.Menisküsler 2.Ön- Arka çapraz bağlar b.eklem dışı 1.Bağsal Yapılar 2.Muslulotendinöz Yapılar 3.Sinovya a.1. Menisküsler Tibia-femoral eklem yüzeyini derinleştiren, periferi kalın ve konveks, santral kısımları ince ve konkav, yarımay şeklinde fibrökartilaj yapılardır. Perifer kısımlar fibröz kapsülden ve sinovyadan gelen kapiller damarlar ile kanlanırken merkezi bölümleri avaskülerdir. Medial menisküs lateral menisküse göre daha semi sirküler ve derin yapıdadır. Lateral menisküs 4/5 halka yapısındadır ve mediyale göre daha geniştir. Fonksiyon olarak menisküsler eklem hareketini kolaylaştırır, yükü dağıtır, stabiliteye yardımcı olur, eklem kıkırdağının beslenmesini sağlar ve şok abzorbsiyonu yapar. 7
16 a.2.ön ve arka çapraz bağlar Ön çapraz bağ, tibiya interkondiler alanın anterioruna yapışır. Posterolaterale doğru uzanarak lateral femoral kondilin posteromediyaline yapışır. Arka çapraz bağın anterolaterindedir Arka çapraz bağ daha güçlü ve ön çapraz bağa göre daha az eğimlidir. Posterior interkondiler alandan çıkarak anteromediyale doğru seyreder ve medial femoral kondilin mediyaline yapışır. Meniskofemoral bağ arka çapraz bağın komşusudur ve bağın femoral yapışma yerine yakın olarak lateral menisküsün arka kısmına yapışır. Bağ femurun tibiya üzeri rotasyonu esnasında menisküsü stabilize eder. Şekil 3: Menisküs ve çapraz bağların görünüşü a.3.sinovya Sinovyal membran kapsülün iç kısmını döşer. Ancak menisküsleri örtmez. Sinovya, patella proksimalinde kuadriseps femoris ile femur alt uç arasında suprapatellar bursayı yapar. Bu pratikte diz eklemi ile devamlıdır. Bu membran çapraz bağların etrafını kılıf gibi sarar. Bundan dolayı çapraz bağlar eklem içi, sinovya dışıdır. 8
17 b.1.bağsal yapılar Eklem dışı stabilize edici bağsal yapılar kapsül ve yan bağlardır. b.2.eklem Kapsülü Eklem kapsülü farklı kalınlıkta sahalar içeren fibröz membrandır. Anteriorda eklem kapsülü yerine patellar ligaman vardır. Patellar ligaman kuadriseps femoris adelesinin merkez parçasıdır ve patella ile tibial tüberkül arasında uzanır. Menisküsler kapsüle periferden tutunmuşlardır. Kapsülün anteromediyal ve anterolaterali nispeten daha incedir. Kapsülün posterior kısmı M. Semimembranosusdan oluşan eğimli lifler ve popliteus tendon ile güçlendirilmiştir. b.3.muskülotendinöz yapılar Kuadriseps Kası ve Tendonu, Patellar Tendon: Kuadriseps kasının dört başı vardır. Bunlar rektus femoris, vastus lateralis, vastus intermedius ve vastus lateralistir. Kuadriseps kasının dört başına ait lifler toplanarak kuadriseps tendonu oluştururlar. Bu ligament patellayı içine aldıktan sonra, kalın sağlam ve şerit şeklinde bir kiriş olarak tuberositas tibiyaya yapışır. Bacağın tek ve kuvvetli ekstansör kasıdır. Ayrıca bacağın fleksiyonunu kontrol etmek, belirli kenetlenmeyi sağlamak, vücudun ağırlığını dizleri bükülmesini önleyerek karşılamak gibi fonksiyonu vardır. (21). Politeal Bölge Kasları: Fossa popliteanın iç ve dış olmak üzere alt kenarları gastroknemius kasının medial ve lateral başları tarafından oluşturulur. Çukurluğun üst kenarları ise lateralde biseps femoris kasının sonuç kirişi, iç tarafta ise semitendinosus ve semimembranosus kasının sonuç kısmı ve kirişi tarafından oluşturulur (4). Biseps femoris kasının iki başı diz ekleminin hemen distalinde birleşerek fibula başına yapışır. Semitendinosus kasının sonuç kirişi tibiyanın medial kondilinin iç yüzünde yassılaşıp genişleyerek, sartoryus ve grasilis kaslarının sonuç kirişleri ile birleşerek Pes Anserinusu oluştururlar(22). 9
18 Dizin damar ve sinirleri Dizin kanlanmasını sağlayan popliteal arter, femoral arterin devamıdır. A.Tibialis anterior ve A.Tibialis posterior olarak ikiye ayrılır. Arteryel dolaşım popliteal arterin beş artiküler dalı birçok da müsküler dalı tarafından sağlanır. Medial ve lateral geniküler arterler menisküslerin kanlanmasını, orta geniküler arter ise çapraz bağların kanlanmasını sağlar(5). İnen geniküler arter Hunter kanalın proksimalinde femoral arterin dalı olarak ayrılır ve intermüsküler septumun anterior yüzünde vastus mediyalisin kanlanmasını sağlar. Medial femoral kondilin kanlanmasını sağlayan ana arterdir (23). A.genu inferior medialis ve lateralisler ise dizin arka kısmının ortasından çıkarak, kollateral bağların altından geçerek dizin ön ve yan yüzlerine yayılırlar. Süperior ve inferior geniküler aterler, A.Tibialis anterior ve posterior ile diz önünde birleşerek diz önü arter çemberini oluşturarak, patella alt kutbunu besleyen dalla verirler (23) Şekil 4: Dizin damarları Dizin inervasyonu obturator, femoral, tibial ve peroneal sinirlerden kaynaklanır. Kuadriseps ve sartoryus kasına femoral sinir ve dalları duyusal lif verir. Medial yaklaşımda vastus medialisin diseksiyonu esnasında bu sinir zarar görebilir(24). 10
19 2.2. DİZİN BİYOMEKANİĞİ Diz eklemi diğer eklemlerin sınıflandırılması için yapılmış standart sınıflandırma sistemlerine uymayıp, menteşe tipi eklemlerin bazı özelliklerini ve karşılıklı yüzeylerin birbiri üzerinde kayma prensibi ile hareket eden artroidal tip eklemlerin özelliklerini içerir. Üç planda ve değişen akslarda bir hareket serisi oluşturmaktadır(25). Bu hareketler; -Sagital planda: Fleksiyon-ekstansiyon -Transvers planda: İç rotasyon ve dış rotasyon -Koronal planda: Abduksiyon ve adduksiyondur Şekil 5:Dizin hareketleri Diz hareket açıklığı 10 ekstansiyon 130 fleksiyon aralığındadır. Diz hareketleri rotasyon merkezinin yerini anlık olarak değiştirir (25). Dizin ikinci hareketi rotasyondur. Tam ekstansiyonda iken minimal rotasyon olur. 90 fleksiyonda iken 25 eksternal rotasyon, 40 internal rotasyon mümkündür. Diz fleksiyonu arttığında posterior yumuşak doku baskısı azalacağından dolayı internal rotasyonda artar. Diz tam ekstansiyonda iken dizin lateral hareketi (abduksiyonadduksiyon) 6-8 arasındadır (25). 11
20 Dizi primer olarak stabilize eden yapılar bağlar ve dizin çevresindeki yumuşak dokulardır. Medial stabiliteyi oluşturan yapılar; eklem kapsülü, medial kollateral bağ, iç menisküs ve çapraz bağlardır. Lateral stabiliteyi sağlayan yapılar ise; eklem kapsül, iliotibial bağ, fibüler kollateral bağ, dış menisküs ve çapraz bağlardır. Anteriorda ön çapraz bağ ve kuadriseps mekanizması ile sağlanan stabilite posteriorda arka çapraz bağ ile sağlanır. 60 ye kadar izole kuadriseps kasılmasından dolayı tibiyanın anterior translasyonu iç ve dış rotasyonu artarken, 60 den sonra hamstring kaslarının etkisi ile posterior tranlasyon ve iç rotasyon artar(27). Şekil 6:Dizin anlık hareket merkezleri Patella, kuadriseps kasının kaldıraç kolunu uzatarak etkinliğini arttırır. Troklea karşısında temas yüzeyi sağlayarak yük altında fonksiyonel stabiliteyi arttırır. Diz fleksiyonda iken femur kondillerini korur. Fleksiyon artması ile birlikte bu kuvvet de artar ve fleksiyon arasında en fazladır. Diz artroplastisinin başarısı için iyi bir planlama bunun için de normal alt ekstremite diziliminin belirlenmesi gerekir. Alt ekstremite diziliminin değerlendirilmesi için tekniğe uygun aks grafilerinin elde edilmesi, aksların belirlenmesinden sonra ise belirli bazı açıların ölçülmesi gerekir. Bu akslar şunlardır; 12
21 1. Femur anatomik aksı: Femur diyafizi ortası ile femur interkondiler oluk orta noktası birleştiren hattır. 2. Tibia anatomik aksı: Eminensyia tibiyalislerin orta noktası ile talus orta noktasını birleştiren hattır. 3.Femur mekanik aksı: Kalça merkezini femur interkondiler oluk merkezine bağlayan hattır. 4.Tibia mekanik aksı: Tibia anatomik aksı ile aynıdır. ile oluşur. 5.Alt ekstremite anatomik aksı: Tibia ve femur anatomik akslarının birleştirilmesi hattır. 6.Alt ekstremite mekanik aksı: Kalça merkezi ile ayak bileği merkezini birleştiren 7.Transkondiler aks: Diz ekleminde medial ve lateral femur kondillerinin uçlarına teğet çizilen hattır. 8.Transtibial aks: Medial ve lateral tibiya platolarına teğet çizilen hattır(27). Bu hatlar çizildikten sonra ölçülmesi gereken açılar şunlardır. Kalça- diz- ayak bileği açısı: Bu açı femur mekanik aksı ile tibiya mekanik aksı arasında kalan açıdır. Normalde aks 180. Valgus deformitesinde 180 üzerine çıkar, varus deformitesinde 180 nin altına iner. Femoro-tibial açı: Femur ve tibiya anatomik aksları arasında kalan açıdır. Normalde tibiya femura göre kısa boylularda 9, uzun boylularda 5, ortalama 7 valgustadır. Lateral distal femoral açı: Diz ekleminde medial ve lateral femur kondillerinin uçlarına teğet çizilen hat (transkondiler aks) ile femur mekanik aksı arasında lateralde kalan açıdır. Normalde bu açı dir. 13
22 Medial proksimal tibial açı: Tibia platolarına teğet çizilen hat ile tibiya mekanik aksı arasında mediyalde kalan açıdır. Normalde bu açı dir (15) Tibio femoral açılma: Femur medial ve lateral kondillerine teğet çizilen hat (transkondiler aks) ile tibiya platolarına teğet çizilen hat (transtibial aks)arasında kalan açıdır. Normalde bu iki hat birbirine mediyalde yaklaşır arası normaldir. Ortalama değer 1.7 dir Posterior tibial eğim açısı: Lateral grafilerde tibiyanın uzun aksına dik çizilen hat ile medial tibiya platosuna paralel çizilen hat arasında kalan açıdır. Ortalama değer 10 dir(28). Şekil 7: Dizin mekanik ve anatomik aksları 14
23 2.3. GONARTROZA GENEL BAKIŞ Diz eklem kıkırdağının aşınması ve bozulması sonucu kemik dokusunun atrofi ve hipertrofisi ile kendisini gösteren dejeneratif bir hastalıktır. Artroz vakalarının çoğu, eklem dokusunun direnci ile mekanik yüklenme arasındaki mevcut dengenin, eklem dokusu aleyhine bozulması ile başlar (29). Tek dizde olabileceği gibi genellikle iki dizde de olur. Özellikle şişman ve kısa boylu kadınlarda daha fazla görülür. Etiyolojisinde hastalığın sebebi bilinmiyorsa primer gonartroz, biliniyorsa sekonder gonartroz adı verilir. Primer gonartroz: Nedeni bilinmez. Şişmanlık, iklim, beslenme, hormonal bozuklukların rolü araştırılmış ancak kesin bir sonuca ulaşılmamıştır Sekonder gonartroz: Çeşitli nedenlerle ortaya çıkabilir Diz eklemi travmaları; Bunlar diz eklemini ilgilendiren kırıklar, çıkıklar, bağ yaralanmaları ve menisküs yırtıkları olabilir. Alt ekstremite şekil bozuklukları; Genu varum, genu valgum, internal ve ekstrenal tibial torsiyon gibi şekil bozuklukları belirli noktalarda mekanik yüklenmeyi arttırarak eklem dokusunun direncini düşürebilir ve sekonder gonartroza yol açabilir. Patello femoral eklem hastalıkları; Doğuştan, habitüel ve rekürren patella çıkığı, aşırı lateral basınç sendromu gibi hastalıklarda patella dışarı doğru kaydığı için bütün yüklenme dış tarafa olur. Bu aşırı yüklenme erken dönemde patellofemoral artroza yol açar. Diz eklemi iltihabı hastalıkları; Septik artrit, romatoid artrit, tüberküloz artrit gibi iltihabi hastalıklar eklem kıkırdağının beslenmesini bozarak zamanla tahrip olmasına ve artroz gelişmesine sebep olur 15
24 Dizin radyolojik değerlendirmesi yapılırken standart anteroposterior ve patellofemoral tanjansiyel grafilerin çekilmesi gerekir. Hastanın ayakta basarak diz eklemi anteroposterior ve lateral grafilerinde değişiklikler değerlendirilerek Ahlback tarafından radyolojik klasifikasyon sistemi geliştirilmiştir (30). Buna göre; 1. Eklem aralığında daralma 2. Eklem aralığının silinmesi 3. Minör kemik sürtünmesi 4. Orta derece kemik sürtüşmesi 5. İleri derece kemik sürtüşmesi 6. İleri derece kemik sürtüşmesi ve eklemin subluksasyonu (30) TOTAL DİZ PROTEZLERİNE GENEL BAKIŞ Protez tasarımları İdeal bir protez, dizin üç hareket planında da hareket yapmasına izin vermelidir. Normal bir diz fonksiyonları yuvarlanma, kayma ve rotasyon hareketlerini içermektedir. Anlık olarak değişen rotasyon merkezleri ile bu fonksiyonları maksimum yerine getirebilmelidir. Protez uygulanırken bağsal yapılar olabildiğince korunmalı ve protezin stabilizasyonu için gerekli yumuşak doku deformite düzeltmeleri yapılmalıdır. (31,32) 16
25 Tibial ve patellar komponentlerde yüksek molekül ağılıklı polietilen (UHMWPE) kullanılmaktadır. Bunun sebebi metaller arası sürtünmeden dolayı oluşacak debris materyalinin enflamasyon oluşturması ve bununda gevşemeye yol açmasıdır. Polietilen tibial komponent gevşeme ve çökme olmaması için metal arkalık ile desteklenmelidir. Tibial komponente merkezi stem ilave edilmesi rotasyonel streslere karşı koymada önemlidir (31) Aşırı stres ve kemik-protez yüzünde mikro hareket gevşemeye sebep olur. Diz protezinin uzun dönemde başarılı olması için kemik-protez yüzünde optimum stres dağılımı olmalıdır (31) Total diz protezlerinin sınıflandırılması Total diz protezleri değiştirilen edilen diz kısımlarına göre, mekanik kısıtlılığına göre veya fiksasyon tipine göre sınıflandırılabilirler. Buna göre (33); Dizin değiştirilen bölgesine göre; -tek bölümlü ( unikompartmantal) -iki bölümlü ( bikompartmantal) -üç bölümlü ( trikompartmantal) Kısıtlama derecesine göre; -sınırlayıcı olmayan (unconstrained) -yarı sınırlayıcı (semi- constrained) -tam sınırlayıcı (full-constrained) 17
26 Tespit şekline göre; -Çimentolu -Çimentosuz Yüzey kaplama özeliğine göre -Poroz kaplı -Hidroksiapatit kaplı Tek bölümlü protezler Son yıllarda yeni cerrahi teknikler, hasta seçimi ve implant tasarımlarının geliştirilmesi ile medial kompartmanı tutan osteoartrit tedavisinde önemli bir yere sahip olmuştur. Fakat bu protezlerde diğer kompartmanlarda artrit gelişmesi(%51.3), aseptik gevşeme (%25.6) ve polietilen kaybı (%20.5) gibi sebeplerden dolayı daha fazla revizyon ihtiyacı doğurmaktadır(34).unikompartmantal protezlerin uygulanabilmesi için gerekli radyolojik kriterler şunlardır (35); -Unikompartmantal tutulum olması -Varus miktarının 15 dereceden büyük olmaması -Aşırı kemik kaybı veya geniş kemik kisti olmaması 18
27 İki bölümlü protezler Patellofemoral eklem yüzünün değişmediği, sadece medial ve lateral eklem yüzlerinin replase edildiği bikondiler protezler günümüzde artık kullanılmamaktadır. Bu tip protezlere örnek; duokondiler protez, Oxford meniskal protezi örnek gösterilebilir(36). Mekanik yetmezlik sık olarak gelişmektedir(36) Üç bölümlü protezler Günümüzde kullanılan protezlerin büyük kısmı bu tiptedir. Patellofemoral eklem dahil olmak üzere dizin bütün bölümleri değiştirilebilmektedir. Bu protezler mekanik kısıtlılığına göre üç bölümde incelenirler (32) Sınırlayıcı olmayan protezler: Bu tip protezler birkaç hareket ekseninde az miktarda kısıtlılık yarattığından dolayı minimal sınırlayıcı protezler olarak da adlandırılabilirler. Sınırlayıcı olmayan protezler normal diz anatomisi ve fonksiyonuna maksimum uyum sağlayacak şekilde tasarlanmışlardır. Bundan dolayı stabilizasyon sağlanması için maksimum ligamentiz yapı desteği ve kemik stoku gerekir. Bu protezler normal diz kinematiğine uygun hareketlere ve aktif rotasyonel hareketlere izin verir. Bundan dolayı tespit yüzeylerindeki torsiyonel stresleri en aza indirirler. Sınırlayıcı olmayan protezlerin uygulanma endikasyonlarında genel total protez uygulama endikasyonlarına ilaveten (30); -Diz hareket açıklılığının en az 90 olması. -Aşırı fikse (varus-valgus-fleksiyon- kontraktürü) deformite olmaması -Kollateral bağların ve arka çapraz bağların sağlam olması - Aşırı kemik kaybının olmaması gereklidir 19
28 Bu tip protezlere örnek olarak PCA(porous coated anatomic), RMC(Richards Masksimum Contact),Tricon-M Townley(anatomik total diz protezi)gösterilebilir (32) Yarı sınırlayıcı protezler Günümüzde en sık kullanılan protez tipidir(33) Arka çapraz bağı koruyan protezler Yarı sınırlayıcı protezlerin içinde en az kısıtlayıcı olan protezdir. PCL koruyan protezlerde eklem hareket açıklığının daha fazla protezlere binen yüklerin daha az, merdiven çıkma kapasitesinin daha iyi olduğu ve propriosepsion ile eklem stabilitesinin daha iyi sağlandığı iddia edilmiştir (32.37). Bu tip protezlere örnek olarak Kinematik Kondiler, F/S Modüler, Miller- Galante I-II ve ACG 2000 gösterilebilir. (32,37) Şekil 8: PCL koruyan tip total diz protezi (Rand, Mayo Klinik) 20
29 Arka çapraz bağın yerine geçen protezler Bu tip protezler yarı sınırlayıcı protezler içinde en fazla sınırlayıcı özelliğe sahip olanlardır. Bu protezlerde stabilite tibial eklemdeki çukurlaşmalar ve femoral komponent üzerindeki transfere mil ve bununla eklemleşen merkezi tibial çıkıntı ile sağlanmaktadır. Mil dirsek mekanizması, 20 fleksiyonda en fazla olmak üzere rotasyona da izin verir(32,37). Arka çapraz bağın kesilmesini gerektiren durumlar; -20 den fazla sabit fleksiyon, varus ve valgus deformitesi olması -Daha önce patellektomi geçirilmesi -Daha önce yüksek tibial osteotomi yapılmış olması -Romatoid artrit olması(32,37). Bu protezlere örnek olarak Kinematik Stabilizer, Insall- Burnstein, Mavea diz protezleri verilebilir. Şekil 9: Insall Burstein II PCL kesen protezi 21
30 Sınırlayıcı protezler Bu tip protezler, sabit akslı menteşeli (Walldius, Shiers), bir miktar rotasyona izin veren menteşeli (Niles, Lacey, Sferosentrik, Kinematik II) veya menteşesiz (değişken eksenli diz protezi) olabilir. Bu protezler fleksiyon ve ekstansiyona izin verir ancak abduksiyon, adduksiyon ve rotasyon kısıtlıdır. Bu grup protezlerde kemik- protezçimento üzerindeki stres nedeniyle ve gevşeme kırılma sık olarak görülür. Bu grup protezler; aşırı kemik kaybı ve ligament laksitesi olan dizlerde veya revizyon cerrahisinde kullanılır (32,37) Şekil 10: Kinematik II menteşeli total diz protezi 22
31 2.5 ÇİMENTOSUZ TOTAL DİZ PROTEZLERİ TDP de ideal fiksasyona etki eden faktörler göz önüne alındığında; örneğin kemik integrasyonu (biyocompatibility), enfeksiyon riski, yüksek aktiviteli kişilerde uzun süre dayanıklılığın devam ettirilebilmesi, iskelet büyümesi (bone ingrowth), ciddi kemik kaybına yol açmadan revizyon yapılabilmesi konularında çimentolu fiksasyon zayıf kalmaktadır. Bu sorunları aşmak için çimentosuz protez geliştirme çabalarının yoğunlaşmasına neden olmuştur (7,17,38). Çimentosuz menteşeli total diz atrtoplastisi Wallidus tarafında 1951 de akrilik geliştirilerek akrilik kullanılarak uygulanmıştır (6) de bunu stemli menteşeli metal (önce paslanmaz çelik sonraları CoCr kullanılarak) menteşeli proteze çevirmişlerdir (6 knee). Menteşeli protezlerde implant kemik yüzeyine gelen fazla kuvvet nedeniyle yüksek oranda gevşemeler görülmüştür. İlk ÇTDP lerini 1977 de Kodama- Yamamato üretti ve kullandı (7). Eşzamanlı olarak Freeman, The İmperial College London Hospital de (ICLH) (8), Ring ise kendi adını verdiği ring protezini geliştirerek kullandı (9). Buechel ve Pappas 1978 de düşük temas stresli LCS protezi (Depuy, Warsw) geliştirerek kullandı(10). Hungerford, Kenna ve Karckoow 1980 de poroz kaplı anatomik diz protezlerini (Howmedika, Rutherford, NJ) kullandılar(11). Whiteside 1982 de Ortoloc I protezini (Wright Medical Technology, Arlington, TN) geliştirdi ve kullandı (12). 1983'te Laskin Tricon-M protezini (Smith Nephew, Memphis, TN) geliştirdi (13). 1984'te Miller Galante protezi (Zimmer, Memphis, TN) dizayn edildi (14). 1984'te Ritter, Keating ve Faris Anatomic Graduated Komponeti (Biomed, Warsaw IN ) üretti (15). Bu uzun listeden anlaşılacağı gibi ÇTDP geliştirme çabaları oldukça fazladır. Her geçen gün bu konu ile ilgili literatüre yeni çalışmaların sonuçları eklenmektedir (16,17,18,19,) Çimentosuz total diz artroplastisin geleceği parlak görünmektedir. Çimentosuz total diz artroplastisi; enfeksiyon oranını düşük olması, biyomekanik fiksasyonda sağlanan gelişmeler ve kemik büyümesini kolaylaştıran yüzeyler ve 23
32 materyaller sayesinde yüksek aktiviteli kişilerde uzun dönem başarı vaat etmektedir ( 17,19.20) Şekil 11: Sulzer çimentosuz diz protezi Çimentosuz total diz protezlerin genel özellikleri Total diz artroplastisi içinde, çimentosuz diz protezlerinin yeri tartışması hala sona ermemiştir(19,20,39,40). Çimentosuz kalça protezlerinde olduğu gibi, ÇTDP de en yaygın tesbit yöntemi; kemik ilerlemesi (bone ingrowth) ile protezin kemiğe biyolojik olarak tesbitinin sağlanmasıdır. Daha az sıklıkla kullanılan diğer bir tesbit yöntemi ise, press-fit, yani protezin kemiğe sıkışarak tespit edilmesidir. (19,20.38,) Kemik ilerlemesi, dört temel özelliğe dayalıdır. 1. Poroz veya gözenekli bir protez yüzeyinin bulunması, 2. Canlı bir kemik ile bu yüzeyin temasının sağlanması, 3. Her iki yüzey arasındaki temasın oldukça sıkı olması, 4. Dolgu oluşumuna kadar, bu iki yüzey arasında mikro-hareketin mümkün olduğunca önlenmesidir. (38,41,42) 24
33 Çimentosuz tespit ve stabilite kavramı Tüm artroplastilerde başarılı bir sonuç kemik implant aralığında osteointegrasyonun gerçekleşmesi; yani, arada herhangi bir yumuşak doku olmaksızın protez komponentlerinin çevre kemik dokuya kalıcı tesbitinin sağlanması gereklidir(38,42). Bu da, hem biyomekanik kuvvetlere, hem de biyomateryalin özelliklerine bağlıdır. Günümüzde implantın kemiğe doğrudan tespitinde osteointegrasyon açısından en iyi sonuçları, saf titanyum ve kalsiyum hidroksiapatit vermektedir (38,43,44). Kemik dokusunun protez yüzeyine ilerlemesi diğer adı ile biyolojik tespit; kemiğin, implant yüzeyine kaplanmış gözeneklere, kırık kaynamasındakine benzer aşamalardan geçerek kaynamasıdır (38,41,42). İlk başta hayvanlar üzerinde kanıtlanan biyolojik tespitin varlığı, daha sonra insanlarda da, revizyon sonrası veya kadavralardan çıkartılan protez örneklerinde gösterilmiştir(12,38,45). Proteze kemik ilerlemesinin gerçekleşmesi, temel olarak iki etkenle olmaktadır. Birincisi ve en önemlisi; ameliyat sonrası erken dönemde protez komponentlerinin stabilitesinin sağlanmasıdır. İkincisi ise, protezin yük taşıma özellikleri nedeniyle, ona komşu olan kemikte tümüyle yüksüzleşmeye stress shileding bağlı olarak gelişen etkiyi önlemeye bağlıdır(18,19,20,38). Protezlerin stabilitesi için, kemik ile protez yüzeyleri arası tam ve sıkı bir uyum olması gerekledir(46). Bu sabilite; pegler, dübeller veya vidalar ile daha da arttırılabilir (17,20). Burada kemik kesilerinde gösterilecek özen, protez biyomekaniği ve enstrümantasyonun özellikleri çok önemlidir(5,19.20). Titreşimli testereler ile kesim, hassas ve zor bir işlem olup testere ucu çoğu zaman sert ve sklerotik kemik önünde yön değiştirerek, daha yumuşak olan kansellöz kemiğe doğru yönlenebilir. Bu nedenlerden dolayı yeni enstrümantasyonlar özel kalıplardan yararlanarak kesileri daha uygun yönlendirmeyi amaçlamaktadırlar(18,20,38). 25
34 Gözenekli kaplamaların içine kemiğin kaynaması için, canlı, yani kırık kaynamasında olduğu gibi biyolojik olarak aktif bir kemik yüzeyi gereklidir (42). Daha çok dikey yüklenmelerin söz konusu olduğu diz ekleminde protez uygulaması sırasında; kesi alanlarının yüklenmelere dikey kalması ve özellikle kusursuz bir yumuşak doku dengesi sağlanarak; protez komponentlerinin eksantrik, makaslama, posterior sıkışma gibi fizyolojik olmayan yüklenmelerden arındırılması gerekir. Böylece; çökme (subsidence), makaslama, eğilme (lift) ve ön kenar kalkması (lift off) gibi istenmeyen hareketler önlenebilir. Böylece ameliyattan hemen sonra gözeneklere kemik ilerlemesi sağlanır. Böylece, kaplamanın kopması, vida ve peglerin kırılması gibi uzun dönemde gelişebilecek sorunlar önlenmiş olur (38,42) Protez ile kemik arasındaki mesafe iki milimetre (mm) ise, kemik ilerlemesinin gerçekleşebilmesi için 12 hafta gibi bir süre gerekmektedir (47,48). Kemiksel kaynamanın oluşabilmesi için protez ile kemik arasındaki mikro hareketin 30 m az olması gerekmektedir. (38, 46) Kemik ilerlemesi oranı ve tesbitin gücü, ilk tespitin sağlamlığı ve stabilitesi ile orantılı olarak artmaktadır (17,19,20). Tespitin gücü, başlangıçta çimento ile elde edilene oranla daha düşüktür; ancak iki hafta içinde artmaya başlar. Maksimum tespit değerine ulaşmak için gerekli süre, hayvanlarda 8. haftayı bulmaktadır(49). Poroz örtülü protezlerde kemiğe yük transferi, çimento ile tespit edilen protezlerle aynıdır. Ancak, çimentosuz özellikle fazla poroz örtülü olan protezler, çimentolulara oranla daha katı (stiff) olduklarından kemiklerde daha fazla yüksüzleşme cevabına (stress shileding) yol açmaktadır (38) Kemik ilerlemesi ile tespitin biyolojisi: Kemik ilerlemesi, kortikal kemik kırıklarının kaynamasında görülen öğeleri içerir ve yaklaşık olarak aynı süreyi gerektirir(49). Kemik-implant aralığında 150 mikrometre (µm) den fazla hareket varlığında, fibröz ve kıkırdak doku gelişebilmektedir (50). Bununla birlikte, hiçbir zaman bu gözeneklerin tamamı lameller kemikle dolmamakta; 26
35 uzun senelerden sonra bile; gözenek boşluklarının yalnızca % si kemik dolgu maddesi ile dolmaktadır(41,42,49). Bu kaynama; Wolf kanunu na uygun olarak da farklılık göstermektedir; yani yük taşıyan alanlardaki gözenekler daha fazla lameller kemik içerirken, yük taşımayan bölgeler temel olarak fibröz doku ile dolmaktadır. Eğer implant-kemik aralığının stabilitesi zamanla artacak olursa, teorik olarak aynı psödoartrozlarda olduğu gibi, bu fibröz doku kemiğe dönüşebilecektir(38,42) Çimentosuz protezlerin yüzey özellikleri İki tip yüzey kaplama yöntemi vardır (38). 1. Gözenekli kaplama (porous coating): Günümüzdeki çimentosuz protezler, metalik gözenekler içeren bir yüzey ile kaplanmaktadır(42). Bu tür yüzeylere poroz örtü (porous coating) denmektedir(42). Bu gözenekler; hem kemik ilerlemesi için uygun bir yüzey oluşturmakta; hem de protezin ana gövdesine sağlam bir şekilde implante edildiklerinden, yorgunluk sonucu protezden ayrılmamaktadırlar. Temel olarak üç tip gözenekli kaplama kullanılmaktadır (42) a: Yüksek ısı altında birbirine ve altındaki protez gövdesine kaynaklanmış boncuklar (beads), b : Daha düşük ısı ve basınç kombinasyonu ile sağlanan örgüler (fiber mesh) c: Metal tozlarının plazma alev ile kısmen eritilerek, elektriksel bir alan altında ve taşıyıcı bir gaz kullanılarak protez yüzeyine serpilmesi (plasma spraying) Tüm bu yöntemler, özellikle titanyumdan yapılan protezlerin, mekanik özelliklerini olumsuz olarak etkileyebilmektedir. Bu tip protezler ile ilgili olarak karşılaşılabilen diğer sorunlar ise; gözenekli yüzey-protez gövdesi arasındaki bağlantının zamanla çözülmesi ve yüzey alanın artmış olmasına bağlı olarak korozyon oranın artmasıdır(38,42). 27
36 2. Hidroksiapatit ile kaplama: Kemik ilerlemesi sağlamanın diğer bir yöntemi de, protez yüzeyinin hidroksiapatitle kaplanmasıdır. İnorganik kemiğin temel maddesi olan ve cansız kemik de denen hidroksiapatit, biyolojik olarak uyumlu ve toksik olamayan bir maddedir. Osteokondükif madde özelliği taşıyan hidroksiapatit yüzeye, kemiğin daha çabuk ve etkili kaynayabileceği ve gerçek bir bütünleşmenin sağlanabilmektedir(49,51) Materyal özellikleri Günümüzde çimentosuz protezlerde iki temel metal ve alaşımları kullanılmaktadır. Kobalt- krom ve titanyum(38). Seramik komponentlerin çimentosuz tespiti ile ilgili deneyimler olumsuz sonuçlar vermiştir(42). Kobalt krom, materyal sertliği nedeniyle yüksek aşınma direncine sahiptir; özellikle boncuk tipi poroz örtü yüzeyi uygulaması dayanıklılığını koruyabilmektedir(38). Titanyum ise; potansiyel olarak daha fazla kemik ilerleme sağlayabilme ve kemiğe kimyasal olarak bağlanabilme avantajlarına sahiptir. Ancak aşınmaya karşı direnci düşüktür(38). Günümüzde kullanılan çimentosuz diz protezlerinin femoral komponentleri arasında, kullanılan metal tipi ve poroz yüzey morfolojileriyle kemik ilerlemesi arasında bir farklılık belirlenmediği için, bu komponent için uygun metal tipini seçiminde, yalnızca yüklenme yüzeyi özellikleri dikkate alınmakta; kobalt-krom bu yüzden sıklıkla tercih edilmektedir(20,19). Çimentosuz tibial komponentler ise, polietilen parça doğrudan kemiğe tespit edilemediği için metal tabanlı olarak kullanılmakadır(18,19,20.) Bu metal taban, kobalt krom ya da titanyum alaşımlarında yapılmakta; her ikisi de yeterli kemik ilerlemesi sağlamaktadır( 38, 42). Protezin tasarım özellikleri, kullanılan metal tipine oranla daha fazla öneme sahiptir(20,38). Çimentosuz patellar komponentler ise tümüyle polietilen ya da tibiyal komponentte olduğu gibi metal tabanlı olabilir(19,20). Boncuklar ve örgüler, kromkobalt veya titanyumdan yapılmış olup yine aynı metallerden yapılmış implant gövdeleri üzerine kaplanmaktadırlar(42). 28
37 Tasarım özellikleri Çimentosuz tespit için uygun bir diz protezi; unconstrained ya da minimal constrained tipten olması gerekir. Çünkü daha yüksek constrained tasarımlar protez kemik aralığının daha fazla strese maruz kalmasına neden olmaktadır(30). Bu da çimentosuz tespiti bozabilecek miktarda mikro harekete yol açmaktadır. Unconstrained tip protezlerin kullanımı yüzünden çimentosuz diz protezlerinin daha çok arka çapraz bağı koruyan tipten olmaları tercih edilmektedir(19,40) Piyasaya ilk sunulan çimentosuz protezlerin tibiyal komponentlerinin erken dönemde yeterli stabilite sağlamadığı görülmüştür (38). Çimentosuz protezlerin gelişim seyrinde tibiyal komponentin stabilitesini sağlamak önemli bir yer tutmuştur( 17). Bu komponentin maruz kalabileceği aşırı ve egzantirik yüklenmeler; eğer protezin arkası fazla sıkışık ise, ön kenar kalkmasına (lift- off), eğer medial ya da lateral yumuşak dokular gergin ise protezin bir kenarının kalkmasına (tilt) neden olabilecektir. Tanjansiyel yüklenmeler de buna eklenebilir. Bu nedenlerden dolayı tibial komponentin stabilitesi bazı protezlerde ortasına konulan X kesitli lamalar ve sap veya salmalar ile artırılmaya çalışılmıştır (18, 46). İki veya dört adet çevresel peg uygulamasının da santral lamaya eşit stabilite sağladığı görülmüştür (16,19,38, 52, 53) Tibiyal komponent stabilitesini arttırmak için çevresel çok sayıda kansellöz tip vidalar sıkça kullanılmaktadır(12,19,20,38). Santral yerleşimli bir sapın varlığının da, varus/valgus ve anterior/posterior yöndeki eğilmeyi önemli ölçüde azalttığı ve gelişebilecek gömülmeye santral yönde kılavuzluk ettiği gösterilmiştir (38) Çimentosuz femoral komponent kemiği bir pense gibi tutarak sıkıştırdığından stabilitesi genellikle sorun yaratmamaktadır. Bu yapısal özelliği, onu antero-posterior, fleksiyon-ekstansiyon ve rotasyonel zorlamalardan korur(38). 29
38 Çimentosuz komponentlerin kemikle entegrasyonunu etkileyen diğer faktörler En fazla kemiksel tespit, gözeneklerin boyutları 100 µm ile 400 µm arasında olduğu gösterilmiştir (54). Gözenekleri oluşturan maddenin bağlantı özelliği ve porozitesi, tespitin sağlamlılığını etkileyen diğer etkenlerdir(30, 54, 55.56). Kemik-implant aralığında hareket 30 µm den az olmalıdır. Hareket 150 µm den fazla ise büyük bir olasılıkla fibröz ve kıkırdak doku gelişebilmektedir. (50). Kemik implant arasındaki mesafe 50 µm den fazla olursa kemik büyümesi olumsuz etkilenir. Bu yüzden protezin sıkı tespiti önemlidir (38,42) Hidroksiapatit (HA) temelli kaplamalar, kemiğin inorganik matriksine benzer bir kimyasal maddeden oluştuğundan, bir tür cansız kemik özelliği taşıyarak, kemik ilerlemesi mekanizmalarını daha da hızlandırabileceği varsayımına dayanmaktadır. Bu özelliğe ostekondüktif etki denir. Boncuklar veya örgüler ve aradaki boşluklar böyle bir osteokondükif madde ile kaplandığında, kemik ilerleme miktarı ve hızı artmaktadır (38,, 44,51,57) Kemik ilerlemesini arttıran diğer etmenler; otojen kemik greftleri ve kalsiyum fosfat granül preperatlarıdır. Ancak eğer kemik kesimi uygun yapılmış ve böylece sıkışma tam elde edilmişse, bu etkenlerin pek fayda getirmediği gözlenmiştir (38). Kemik poroz örtü yüzeyleri arasında boşlukların ve hareketin varlığı, kemik ilerlemesini azaltır(46,47,48). Steroid, kumadin, indometazin ve diğer steroid olmayan antienflamatuar ilaçlar, kemoterapi ilaçları ile radyoterapi kemik ilerlemesini azaltabilirler(38). Hastanın genel sağlık durumunda kemik büyümesini etkiyebilmektedir (18,38) 30
39 Protez komponentlerinin kemik üzerindeki etkileri Femoral ve tibiyal komponentlerin komşuluğundaki kansellöz kemik alanlarında, 3. aydan itibaren hipertrofi kaydedilmiştir. Teorik olarak geniş metalik yüzeyler kemik ile doğrudan temasta bulunduklarından; aşınma, elektrokimyasal ve sürtünme (fretting) korozyon yollarıyla vücuda geçen metal iyonları, alerjik, toksik veya kanserojen etki oluşturabilir(42). İmplantlardan salınan metal iyon miktarı, implantın gevşemesi ile birlikte daha da artacaktır. Titanyum dışında implantlarda kullanılan tüm metalik materyaller memelilerde toksik metabolik etkilere yol açabilme özelliğine sahiptir. Kobalt, krom ve nikel implant yüzeylerinden salındığında, tip 4 gecikmiş hipersensitivite reaksiyonlarına neden olabilmektedirler(42) Hibrid protezler Tibial komponentin tespit sorunları sadece bu komponentin çimento ile tesbiti seçimine yönlendirmiştir. Genellikle sorun yaratmayan femoral komponentin çimentosuz olarak tesbit edildiği bu protezler hibrid olarak adlandırılırlar(60) ÇTDP nin endikasyonları Diz yüzeyinin değiştirilmesi hastanın mevcut kemik yapısını tamamen değiştireceğinden dolayı diğer cerrahi seçeneklerde göz önünde bulundurularak en son çare olarak uygulanmalıdır. Cerrahi planlanan hastaların ağrı, yaş, vücut ağırlığı, hastanın aktivite durumu, ameliyat sonrası beklentileri ve radyolojik değerlerin tespit edilmesi ve en az risk ile en uzun fayda sağlayacak yöntemin seçilmesi gerekir. Amaç ağrıyı gidermek, hareketi sağlamak ve deformiteyi gidermektir (19,20,38,). Goldberg ve ark. ÇTDP endikasyonları; hastanın yaşının 55 ten küçük olması, sosyal olarak aktif olması, intaoperatif kemik kalitesinin mükemmel olması, 31
40 komponentlerin press fit stabilitesinin sağlanması ve PCL nin sağlam bırakılması olarak önermişlerdir(19). Hoffman ve ark. ise intraoperatif kemik kalitesinin iyi olmasını ve rijit fiksasyonu yeterli görmüşlerdir (18) ÇTDP nin kotraendikasyonları Ciddi osteoporoz varlığı ÇTDP için temel kontraendikasyonu kabul edilmektedir ( 19, 20, 38). Hoffman ve ark. osteoporoza ek olarak avasküler nekroz, kemiğin yumuşak olması, komponentler çakıldıktan sonra mikro hareketin olması, her iki dizde ciddi fleksiyon kontraktürü olması ve hastanın tekerlekli sandalyeye bağlı olmasını ÇTDP için kontrendikasyon olarak kabul etmişlerdir (18) Çimentosuz diz protezlerinin potansiyel sorunları Protezde gevşeme Komponent gevşemesi klinikte yüklenme sırasında ağrı oluşması ile karakterizedir. Ağrı dize varus-valgus stres testi uygulanması ile artabilir. Gevşeme tanısı röntgenografik olarak komponent çevresinde 2 mm den daha geniş bir alan ve seri grafilerde radyolüsen alanda ilerleme ile konur ( 19,20,41) Seri grafilerde radyolüsen alanda artma yoksa gevşeme olarak değerlendirilemez. Kemik sintigrafisinde aktivite artışı ile de gevşeme tanısı koyulabilir. Tibial komponentin aseptik gevşemesi, total diz protezinde en sık görülen uzun dönem yetersizlik nedenlerindendir(76). Kısıtsız (unconstrained) protezde femoral gevşeme daha nadirken, kısıtlı (constrained) tiplerde tibial komponent gevşemesi ile aynı sıklıktadır. Gevşemenin en önemli sebebi varus/valgus dizilim bozukluğudur(19,20). 32
41 Çimentosuz tibiyal komponentte, metal kemik arayüzeyi, vertikal kuvvetlerin yanında makaslama ve dönme kuvvetlerinin de etkisi altındadır. Bu kuvvetlere bağlı, metal tabanlık altında mikrometre hareket olması, tibiyal komponent içine kemik ilerlemesini olumsuz etkiler. (41,42,61). Özellikle metal tabanlığın çevresel kısmındaki yaylanma, kemiksel bağlantının gelişmesini engeller veya olan bağlantıyı bozar. Çıkartılan çimentosuz tibiyal komponentlerin merkezi bölgelerinde kemik ilerlemesi saptanırken, çevresel kesimlerinde fibrökartilajinöz dokunun olması, bu görüşü desteklemektedir. Son yıllarda son derece düzgün kemik kesileri sağlayan enstrümanların geliştirilmesi, bu yaylanma hareketini en aza indirmeyi amaçlamaktadır(19) Polietilen aşınması Çimentosuz diz artroplastisinde çimentosuz kalça artroplastisine oranla daha önemli bir sorun oluşturabileceği düşünülmüştür. Çünkü çimentosuz diz artroplastisinde daha çok unconstrained ya da minimal constrained tip diz protezleri kullanıldığı için eklem yüzeyleri arasındaki uyum az olmakta; bunun sonucunda daha küçük bir temas alanı ve daha yüksek temas stresleri ortaya çıkarmaktadır (1,2,) Piyasaya sürülen bazı marka boncuk kaplamalı protezlerin ilk modellerinde, uzun dönemde boncukların protez yüzeyinden ayrılabildiği görülmüştür. Hatta bu boncukların eklem boşluğuna geçerek polietilen aşınmasını hızlandırabildiği ve erken gevşemelere neden olduğu bildirilmiştir (42) Osteoliz ÇTDP uygulamaları sonrası protez civarında kemik osteoliz (kemik kaybı) gelişmesi, protezin başarısızlığının en önemli nedenlerinden birisidir(41). Gelişen kemik kaybı zamanla implantın gevşemesine de yol açar. Kemik kaybı değişik mekanizmalar sonucu ortaya çıkabilir. Fokal veya geniş alanları tutabilir. Bu mekanizmalar arasında mekanik edenler, yüksüzleşme, metal ve polietilen parçacıklarına bağlı osteoliz en 33
42 önemlileridir (62,63,64). Ayrıca tasarım özellikleri, kemik kesilerinin miktarı ve tespit sorunları gibi nedenler kemik kaybını etkiler (,19,20,38,41) Çimentosuz tibiyal komponentlerde osteoliz daha sık görülür. Bunun sebebi, gözenekli kaplama alanın tüm yüzeyde olmaması ve vida delikleri alanlarından, aşınma ürünlerinin bir engelle karşılaşmadan kemik metal ara yüzüne taşınmalarıdır. (65,66) İkinci kuşak çimentosuz protezlerde bu nedenle hem tibiya hem femurdaki kemiğe bakan yüzlerde gözeneksiz alan bırakılmamaktadır (19) ÇTDP ile ilgili gözlemler; daha ciddi, hatta agresif granülomatöz tipte osteolitik reaksiyonların göreceli olarak daha sık görüldüğünü ortaya çıkarmıştır. Bu da; çimentonun bariyer rolünün ortadan kalkmasına bağlanmıştır. Nedeni ne olursa olsun, kaplamanın protez gövdesinden ayrılması, metalloz denilen olumsuz sonuçlara neden olabilmektedir(38,41,24) Çökme (Subsidens) Orta dönemde tibiyal komponentin tibiya metafizik içine bir miktar çökerek (subsidence) oturduğu izlenebilir. (38,67) 34
43 2.6. GONRATROZDA ARTROPLASTİ DIŞI TEDAVİ SEÇENEKLERİ Cerrahi olmayan yöntemler -Fizik tedavi ve rehabilitasyon -Aktivite kısıtlanması -Aşırı kilonun verdirilmesi -Dizlik ve tabanlık kullanımı -Medikal tedavi(non steroid antienflamatuar ilaçlar) -Viskosuplementasyon Cerrahi yöntemler Artroskopik debridman Günümüzde artroskopik debridman, açık debridmanın tamamen yerine geçmiştir. Genel olarak yakınmaların kısa süreli olduğu ve yakınmaların başlamasında etken olan hafif yâda ciddi travma öyküsünün bulunduğu olgular artroskopik tedaviden yarar görmektedir(33). Dejenerasyonun erken dönemlerinde Ahlback evre 1 2 yapılmaktadır (30) Yüksek tibial osteotomi Varus deformitesi olan artritik dizlerde medial tarafta oluşan fazla basınç medial eklem kıkırdağını yıpratır. Bu da eklemde daralma ve varusun artmasına sebep olur. 35
44 Artroz daha da artar ve kısır döngü oluşur. Yüksek tibial osteotomi eklem patomekaniğini düzelterek dejenere kıkırdağın tekrar yapılanmasını uyarlayabilir. Hasta seçiminin iyi yapılması ve erken evrelerde uygulanması (Ahlback 1 2) başarı oranını arttıran önemli etkendir. Endikasyonlar: yaş arası den az varus deformitesi - Dizin stabil olması - Aktivite ile oluşan lokalize artrit - Patellofemoral eklem yakınması olmaması -Tam ekstansiyon yapabilmesi -En az diz fleksiyonu yapabilmesi -Vasküler sorunun olmaması - Rehabilitasyon programına uyabilecek hasta olması(30) Kontraendikasyonlar: -Travma ve geçirilmiş operasyona bağlı instabilite -Yaygın spesifik olmayan diz ağrısı -Medial kompartmanda aşırı kemik kaybı 36
45 - Lateral menisektomiye bağlı osteoartrit -20 nin üzerinde varus deformitesi nin altında diz fleksiyonu -Yaygın osteoartrit -Enflamatuar artrite ikincil osteoartrit -Vasküler sorunlar(68) Suprakondiler femoral osteotomi Bu tip osteotominin endikasyonu varus deformitesinin 12 fazla olması, tek kompartmanda tutulum olması ve valgus gonartozu olmasıdır. Osteotominin femurdan yapılmasının sebebi 12 ve üstündeki açısal bozukluklarda, yüksek tibial osteotomi ile medialden büyük bir kama çıkarıldığı zaman, tibiya platolarında varus yönünde bir eğilme ortaya çıkacak olmasıdır(32) Sinovektomi Sinovektomi ağrının azaltılmasında etkilidir. Özellikle romatoid artritli hastalığın erken dönemlerinde artroskopik veya açık sinovektomi fayda görmektedirler(32) Artrodez Günümüzde bazı başarısız enfekte diz protez revizyonları, septik artrit ve bazen nöropatik artrit dışında yapılmamaktadır (32) 37
46 2.7. GONARTOZ TEDAVİSİNDE TOTAL DİZ PROTEZİ Cerrahi Açılım Langenbeck in tarif ettiği düz, anterior, longitudinal insizyon en sık tercih edilen giriş tekniğidir (79). Dizin medial açılımı en sık kullanılan yöntem ise de, aşırı valguslu dizlerde Kocher in tarif ettiği lateral parapatellar insizyon kullanılabilir (79). A B ŞEKİL 12: Total diz artroplastisinde insizyon alternatifleri. A, orta hat longitudinal kesi,, B, lateral parapatellar kesi Cilt kesisinden sonra kapsülotomi medial parapatellar yapılmalıdır (82) Ekleme ulaşıldıktan sonra proksimal tibiyanın iyi bir şekilde hazırlanması gerekir. Daha sonra patella laterale devrilerek eklemin ön bölümünün görülmesi sağlanır. Diz fleksiyona alınmalı, menisektomi yapılmalı ve ön çapraz bağ kesilmelidir. Daha sonra femur, tibiya ve patelladaki osteofitler temizlenmeli sinovyal hipertrofi varsa kısmi sinovektomi yapılmalıdır. (79) 38
47 Kemik Kesileri Dizin anatomik uyumunun tam olması için yapılacak kemik rezeksiyonları ve osteotomilere standardizasyon getirmek amacı ile Hungerford evrensel total diz instrumentasyon sistemi geliştirilmiştir(81). Buna göre protezin tipine ve fiksasyon şekline bakılmaksızın yapılacak temel kesiler aynıdır. Tek fark arka çapraz bağın korunmadığı tiplerde interkondiler bölgenin çıkarılması basamağıdır. Önce tibial kesimi yoksa femoral kesinin mi yapılacağı cerrahın tercihi ve kullanılacak instrumentasyon sistemine bağlıdır (30) Distal femoral osteotomi: Bu kesiyi yapabilmek için intramedüller rot gereklidir. Rodun giriş yeri arka çapraz bağın yapışma yerinin hemen anteriorunda ve orta hattın mediyalinde olmalıdır. Klasik distal femoral kesi 5 7 valgusta yapılmalıdır (30,79,82). Distal femoral rezeksiyonlar en az femoral komponentin kalınlığı kadar olmalı, bağların yapışma yerinin proksimaline çıkmamalıdır. Proksimal tibial kesi, tibiya mekanik aksına dik yapılacağından, dikdörtgen bir eklem aralığı elde etmek için distal femoral kesinin 3 dış rotasyonda yapılması gerekir(79). Şekil 13: Femur dış rotasyonunu belirlemede kullanılan akslar 39
48 İntramedüller klavuz uygun pozisyonda yerleştirildikten sonra kesi bloğu pinlerle kemiğe fiske edilir. İntramedüller klavuz çıkarılıp distal femurdan ortalama 8 10 mm kesi yapılır. Distal femoral kesiyi takiben anteropoterior çap ölçülerek femoral komponentin boyutu ölçülür(30,79) Anterior ve posterior femoral kondiler osteotomiler: Anterior femoral kesi, femur korteksi boyunca devam etmelidir. Posterior femoral kondil kesileri femoral komponentin rotasyonu belirler. İdeal rotasyon, 3 dış rotasyonda yapılan kesi ile elde edilebilmektedir (79). Şekil 14: Posterior kondiler kesi Anterior ve poterior köşe kesileri: Bu kesiler distal femoral konfigürasyonun sağlanması için yapılmalıdır. Femoral komponentlerin daha iyi oturmasını sağlayan kesilerdir Proksimal tibiya kesisi: Bu kesiyi yapmak için hem intramedüller hem de ekstramedüller kılavuz kullanılabilir. Giriş yeri ön çapraz bağın yapışma yerinin hemen 40
49 lateralinde olmalıdır. Eğer ekstra medüller aletlerle kesi yapılacak ise kılavuz, tüberositas tibiyanın hemen mediyalinde olmalı, ayak üzerinde ise ikinci metatarsı göstermelidir. Tibiyal kesi mekanik aksa dik olarak yapılır (30). Tibianın posterior eğimi tercihen 5 7 olmalıdır. Tibiyadan kesilecek kemik miktarı kullanılacak insertle uyumlu olmalıdır. Tibiya proksimal uç kesisi miktarı 8-10 mm nin altında olmamalıdır(79,82 ). Arka çapraz bağın önünde kemik adacık bırakılarak arka çapraz bağın zarar görmesi engellenmelidir(79.82). Şekil 15: Proksimal tibiya kesisi 5-7 arkaya eğimli olmalıdır Tüm bu kesilerden sonra fleksiyon ve ekstansiyon aralığı eşit olmalıdır. Eğer ekstansiyon aralığı darsa, diz eklemi ekstansiyonunda kısıtlama oluşur. Aynı durum, fleksiyon aralığı için varsa fleksiyonda kısıtlılık oluşur. Tüm bu kesilerden sonra fleksiyon ve ekstansiyon aralığı eşit olmalıdır(79.82). Şekil 16: Fleksiyon ekstansiyon aralığı eşit olmalıdır. 41
50 Patellar kesi: Patellanın ortalama kalınlığı 25 mm dir. Patellar kesi yapılmadan önce patellanın kalınlığının ölçülmesi şarttır. Patellanın kalınlığının ortalama 2/5 i osteotomize edilmelidir. Yani kesi sonrası en az 15 mm kalınlık kalmış olmalıdır. Eğer kemik stoku yeterli olmazsa, kırık gelişme riski artar. Ayrıca patellar komponent konulduktan sonraki kalınlık orijinal kalınlıktan fazla olmamalıdır(83,84). Osteofitler temizlendikten ve fiksasyon yuvaları hazırlandıktan sonra patellar komponent mediyalize edilerek yerleştirilir. (82). Patellar kesi az yapılacak olursa, özellikle arka çapraz bağın korunduğu tipteki protezlerde, patellar komponent konduktan sonra patellanın kalınlığı artmış olur. Bu durum ekstansör mekanizmanın gerilmesine ve fleksiyonun kısıtlanmasına neden olur. Cerrahi sırasında patellanın femoral olukta rahatça sublukse olmadan hareket edip etmediği kontrol edilmelidir İyi konmuş bir patellar komponent troklear olukta lukse olmadan rahatça kayabilmelidir (84) 2.8. TOTAL DİZ PROTEZİNİN AMELİYATININ CERRAHİ KOMPLİKASYONLARI TDP büyük bir cerrahi uygulama olmasından dolayı diğer büyük ameliyatlarda olabilecek lokal ve sistemik komplikasyonların hepsi gözlenebilir. Bu bölgenin daha yüzeyel yerleşimli olması bu komplikasyon oranını arttırmaktadır Derin ven trombozu ve tromboembolizm Derin ven trombozu (DVT) görülme oranı arasındadır. Bu oran Düşük molekül ağırlıklı heparin kullanımı erken hareket ve mekanik yöntemlerle azaltılmıştır. (69) 42
51 2.8.2 Yetersiz yara iyileşmesi Bu sorunlar; seröz akıntı, yüzeyel cilt nekrozu ve derin cilt nekrozudur. Dizde yara problemi enfeksiyona yol açtığı için ameliyat sırasında yumuşak doku hasarına yol açılmamalıdır. Yaranın gergin kapatılmamasına dikkat edilmelidir (70) Enfeksiyon Enfeksiyon protez başarısızlığına yol açan en ciddi komplikasyonlardan biridir. Enfeksiyon zaman açısından erken ve geç olmak üzere ikiye ayrılır. Tedavi, enfeksiyonun ciddiyetine göre yara bakımından radikal işlemlere kadar değişir (71) Yumuşak doku dengesizliği Böyle durumlarda dengesizlik deformite yönünde serbestleştirilme ile giderilmeye çalışılır. Buna rağmen patellar subluksasyon görülürse lateral retinaküler gevşetme ve medial kapsül plikasyonu gerekebilir(72). Bu durumda patellanın kan dolaşımı bozulabileceği için birkaç longitudinal, paralel insizyon şeklinde yapılan birleşik açılım yapılabilir(72) Patellar İnstabilite Genelde komponent yerleştirilmesindeki kusura veya yumuşak doku dengesizliğine bağlıdır. Ağrı ve güçsüzlük sonucunda yürüme ve özellikle merdiven çıkmada zorluk olarak kendisini gösterir(73). Patellar instabilite nedenleri; -dizin varusta olması, -femoral ve tibial komponentin iç rotasyonda tespiti, -patellar komponentin laterale yerleştirilmesi, -patella protez kalınlığının normalden fazla olması, 43
52 -patellanın asimetrik kesilmesi, -patella alta, -eklem seviyesinin değişmesi, -medial parapatellar girişte kapsül tamirinin iyi yapılmaması, -travma -protez tasarımının iyi olmamasıdır. (femoral oluk derinliğinin az olması)(67) Patellar kırıkları Patellar yüzey değiştirme esnasında kemik zayıflar ve kalınlığı %40 oranında azalır. Patella kırıkları 3 ana gruba ayrılır(74). edilirler. I. Vertikal ve stabil kırıklardır Ekstansör mekanizma sağlamdır. Konservatif tedavi II. A. Ekstansör mekanizmanın 1 cm den az ayrıldığı kırıklardır.6 hafta ekstansiyon alçısında immobilizasyon ile tedavi edilirler. II B. Ekstansör mekanizmanın 1 cm den fazla ayrıldığı kırıklardır. İnternal fiksasyon yapılabilir. III. Ekstansör mekanizmanın sağlam olduğu ancak defektif olan kırıklardır. İnternal fiksasyon veya patellektomi yapılabilir. (75) 44
53 Patellada osteonekroz Rutin medial artrotomi esnasında sadece süpreior lateral geniküler arter sağlam kalır. Özellikle lateral gevşetme esnasında bu arterde kesilecek olursa osteonekroz gelişebilir(76) Patellar tendon rüptürü Primer diz artroplastisi sırasında ve sonrasında patellar tendon rüptürü gelişme olasılığı düşük olmakla birlikte revizyon cerrahileri sırasında sıktır. Konservatif ve cerrahi tedavi sonuçları iyi değildir(77) Protez çevresi kırıklar Bu kırıklar daha çok femur ve tibiyanın şaftında olabileceği gibi, kondillerde de olabilir. Şaft kırıkları daha sık olarak çimentolu sistemlerin medüller uç noktalarında olurken kondil kırıkları da yarı kısıtlayıcı yüzey kaplayan protezlerde ortaya çıkar. Bu kırıkların tedavisinde kırığın ve implantın stabilizasyonu, kırığın yeri ve kemik kalitesi önemlidir (75) İntraoperatif kırıklarda deplasman yoksa ve kırık stabil ise yük vermeyi ve hareketi önleyerek tedavi edilebilir. Eğer deplase bir kırık ise internal fiksasyon gerekir. Postoperatif bir kırık eğer deplase değil ve stabil ise aynı şekilde tedavi edilir. Deplase ancak implant stabil ise internal fiksasyon, eğer stabil değilse revizyon cerrahisi uygulanmalıdır(75) 45
54 HASTALAR VE METOD SB İstanbul eğitim Hastanesi II. Ortopedi ve Travmatoloji kliniğinde 2001 ve 2004 yılları arasında 44 hastaya Çimentosuz TDP uygulandı. Ameliyat sonrası üçüncü ve beşinci yılda ameliyatla ilgisi olmayan sebepten ölen üç ve takibi tam yapılamayan beş hasta, toplam 8 hasta çalışmadan çıkarıldı. Çalışma son takipleri yapılan toplam 36 hastanın 44 dizi ile yapıldı. Hastaların 30 u kadın (%83) ve 6 sı (%17) erkekti. Ameliyat tarihlerindeki yaş ortalama 57.2 (dağılım 36 78) idi. Dizlerin 24 ü sağ (%54), 20 si sol (% 46) idi. İki hastaya ameliyattan önce artroskopik debridman ve menisektomi yapılmıştı. Tüm hastalar primer osteoartrit tanısıyla ameliyat edildi. Osteoartrit endikasyonu için Basset in Önerdiği kriterler kullanıldı(20). Bunlar: hastanın yaşam kalitesini sınırlandıran diz ağrısı ve fonksiyon kısıtlılığı olması, direk grafide ciddi artroz bulguları veya artroskopi ile en az iki kompartmanda subkondral kemiğin açıkta olduğunun görülmesi, konservatif tedavilere yanıt alınamamış olması, osteotomi veya artroskopik debridman adayı olmamasıdır(20) ÇTDP endikasyonu olarak Hoffman ve arkadaşların önerdiği kriterler kullanıldı. Bunlar; ameliyat sırasında kesimler tamamlandıktan sonra hastanın kemik kalitesinin mükemmel olması, kesimlerin düzgün olması ve komponentlerin sıkı tespit edilmesidir (18) 46
55 ÇTDP kontraendikasyonu olarak yine Hoffmann ve ark. önerdiği kriterler kullanıldı(18). Bunlar; ciddi osteoporoz, avasküler nekroz, kemiğin yumuşak olması, komponentler çakıldıktan sonra mikrohareketin olması, her iki dizde ciddi fleksiyon kontraktürü olması ve hastanın sandalyeye bağlı olmasıdır. Patellar komponentin değiştirilip değiştirmemesine ameliyat sırasında patella kıkırdağının durumu değerlendirilerek karar verildi. Bunun için Outerbridge sınıflaması kullanıldı (85). Outerbridge sınıflamsına göre: evre 1: kıkırdakta yumuşama evre 2: fibrilasyon evre 3:kondral flebin tam ayrılmadığı hasar, evre 4: kıkırdak örtünün ortadan kalkması. Biz Outerbridge evre 3, 4 olgularda patellar komponenti değiştirdik. Polietilen komponenti çimentolayarak kullandık. Tüm hastalara tek seansta Biomed Performans marka (Biomet, Spain), çimentosuz ve PCL koruyan tipte total diz protezi kullanıldı. Bu ilişme tibiyal komponenti ve stemi titanyum poroz kaplı (Ti6AL4V), femoral komponenti crom-kobalt poroz kaplı (CoCr Alloy) ve vidalar Titantum (Ti6AL4V) idi. Tibiyal komponentte, bir merkezi kama ve toplam 4 vida yuvası vardı. Tibiyal insert UHMWPE şeklinde üretilmiş ve ortasında bir vida yuvası vardı. Böylece insert ile tibial metalback vida tespit edildi. Tüm hastaların tibiyal ve femoral komponentleri çimentosuz çakıldı. Patellası değiştirilen olgularda polietilen çimentolanarak uygulandı. Tüm hastalarda PCL korundu. İki dizi ameliyat edilen hastalar 3 ay arayla farklı iki seansta ameliyat edildi. Ameliyat sonrası ortalama takip süresi 51.6 ay (dağılım 36-84) idi. 47
56 3.1. AMELİYAT ÖNCESİ DEĞERLENDİRME VE HASTA HAZIRLIĞI Total diz artroplastisi düşünülen hastalardan iyi bir hikaye alınması klinik ve radyolojik açıdan muayene yapılması ameliyat sonrası başarıya ulaşmak için çok önemlidir. Kliniğimizde ameliyat hazırlığı şu şekilde yapılır. 1-Rutin biyokimya, tam kan sayımı ve serolojik testler 2-Enfeksiyon odağı araştırmak için tam idrar tahlili, gerekirse üroloji konsültasyonu ve diş hastalıkları konsültasyonu 3-Sistemik hastalıkları varsa ilgili branş konsültasyonu 4-Her iki alt ekstremite ortoröntgenografisi ve gerekli açısal ölçümler 5-Bir metre uzaklıktan ayakta her iki diz iki yönlü grafileri 6-İki ünite kan hazırlanması 7-Anestezi konsültasyonu 3.2. CERRAHİ TEKNİK Hastaya ameliyattan 30 dk. önce, turnike uygulanmadan profilaktik olarak 1gr. sefazolin sodyum intravenöz olarak uygulandı. Anesteziden sonra turnike sarıldı. İlgili ekstremite ayak dahil olacak şekilde iyot ile boyandı. Hasta örttükten sonra insizyon sahasını çepeçevre iyodinli steril drep ile örttük.. Dizin anatomik uyumunun tam olması için yapılacak kemik rezeksiyonları ve osteotomilere standardizasyon getirmek amacı ile Hungerford evrensel total diz 48
57 instrumentasyon sistemi geliştirilmiştir (81). Ameliyatlarımızı bu prensipler ışığında yaptık İnsizyon ve diseksiyon Hastanın dizine Langenbeck in tarif ettiği düz, anterior, longitudinal insizyonu kullandık (79). İnsizyonu patellanın 6 8 cm proksimalinden başlayıp, 3 4 cm distaline kadar uzattık. Cilt kesisinin yeterince uzun, orta hattan uzunlamasına ve düz olmasına dikkat ettik (30). Eğer önceden geçirilen ameliyatlara bağlı kesiler varsa en lateralde kalan kesi tercih ettik. Çünkü lateralde kalan cilt flebi ne kadar geniş olursa beslenmesi o kadar o kadar kötü olacaktır(86). Ciltte beslenme sorunlarının ortaya çıkmaması için cilt altı dokusu aşırı diseke etmedik. Cilt, cilt altı dokusu geçtik. Kuadriseps tendonuna paralel olarak başladığımız kesiyi patellanın mediyalinden devam ettirerek tibiyal tüberkülün mediyalinde sonlandırdık. Eklem kapsülünü açıp ekleme girdik. Şekil 17: Anterior cilt kesisi 49
58 Şekil 18: Patellanın laterale devrilmesi Ekleme ulaşıldıktan sonra proksimal tibiyayı iyi bir şekilde hazırladık. Bunun için özellikle varus dizlerde medial subperiostal gevşetme yatık. Daha sonra patellayı laterale devirerek eklemin ön bölümünün görülmesi sağladık. Patellayı laterale devrdikten sonra dizi fleksiyona aldık, menisektomiden sonra ön çapraz bağı kestik. Daha sonra femur, tibiya ve patelladaki osteofitleri temizledikten sonra sinovyal hipertrofi varsa kısmi sinovektomi yaptık. Patella arkası yağ dokusu instrumentasyona izin verecek kadar eksize ettik, aşırı sinovektomiden kaçındık Kemik Kesileri Dizin anatomik uyumunun tam olması için yapılacak kemik rezeksiyonları ve osteotomilere standardizasyon getirmek ama ile Hungerford evrensel total diz instrumentasyon sistemi geliştirilmiştir(81).buna göre protezin tipine ve fiksasyon şekline bakılmaksızın yapılacak temel kesiler aynıdır. Tek fark arka çapraz bağın korunmadığı tiplerde interkondiler bölgenin çıkarılması basamağıdır. Önce tibial kesimi yoksa femoral kesinin mi yapılacağı cerrahın tercihi ve kullanılacak instrumentasyon sistemine bağlıdır. Total diz artroplastisinde beş temel kesi tipi vardır; 50
59 -5 7 valgusta, 3 dış rotasyonda distal femoral kondillerin rezeksiyonu, -proksimal tibiyanın 5 posteriora eğimli olarak transvers kesisi -Anterior ve posterior kondillerin rezeksiyonu -Retropatellar osteotomi (30). -Arka çapraz bağın kesildiği tip protezler de interkondiler mesafenin rezeksiyonu ÇTDP de biyolojik kemik büyümesi ile tespit amaçlanmaktadır. Bunun için kemik yüzeylerin canlılığını mümkün olduğunca korumak gerekir (38,42,67). Testereler kullanılırken ortaya çıkacak ısının olumsuz etkisinden kemiği korumak için serum fizyojikle soğutttuk Kemik yüzeylerin düzgün kesilmesi ÇTDP için oldukça önemli diğer bir teknik konudur(40,67). Tüm aşamalarda 1.35 mm lik kesici motor ucu tercih ettik (30) Anterior femoral osteotomi Bu aşamada anterior femur kesimi yaptık. Suprakondiler çentik oluşmamasına dikkat ettik. Bu kesiyi yapabilmek için intramedüller rot kullandık. Rodun giriş yerini arka çapraz bağın yapışma yerinin hemen anteriorunda ve orta hattın mediyali olarak belirledik. Rodun girişini kolaylaştırmak ve intramedüller basıncı azaltmak için giriş deliği mümkün olduğunca geniş tutttuk. Klasik distal femoral kesi 5 7 valgusta yapılmalıdır (30,82). İntramedüller klavuz dış kortekse dayanacak olursa düşünülen valgus açısı düşecektir. Tam tersi durumda ise, valgus açısı artacaktır. Proksimal tibial kesi, tibiya mekanik aksına dik yapılacağından, dikdörtgen bir eklem aralığı elde etmek için distal femoral kesiyi 3 dış rotasyonda yaptık (30). Bu aşamada dikkat edilmesi 51
60 gereken nokta aşırı iç rotasyon, diz fleksiyonda iken dış eklem aralığında artmaya, iç eklem aralığında ise daralmaya neden olur. Aşırı iç rotasyonda ise tam tersi meydana gelir (30) Şekil 19: Anterior femur kesisi Distal femoral osteotomi İntramedüller klavuz uygun pozisyonda yerleştirildikten sonra kesi bloğunu pinlerle kemiğe fiske ettik. İntramedüller klavuzu çıkartıp distal femurdan ortalama 8 10 mm kesi yaptık. Çıkarılan bu kemik miktarının protezin femoral komponentinin distal kondiler kısmının kalınlığına eşit olmalıdır. Eğer hastada ameliyat öncesi fleksiyon kontraktürü varsa alınacak miktar 3 mm arttırdık. Distal femoral kesiyi takiben anteropoterior çapı ölçerek femoral komponentin boyutunu ölçtük (30,79). Şekil 20: Distal femoral kesi 52
61 Anterior ve poterior köşe kesileri Seçilen büyüklüğe uygun kesim klavuzunu femura yerleştirdik. Çivilerle tespit ettikten sonra kolları taktık. Sırası ile posterior kondil, posterior ve anterior köşeyi kestik (şekil 21). Şekil 21:Anterior ve posterior köşe kesileri Proksimal tibiya kesisi Bu aşamada tibiya proksimal uç kesimini yaptık. Biz bu kesim için ekstramedüller klavuz kullanıyoruz. Ekstramedüller klavuzun yukarı kısmı tibiyal tüberkülün hemen iç tarafına, alt kısmı ise 2. metatars hizasına gelecek şekilde, mekanik aksa dik ve tibiya ön yüzüne paralel olacak şekilde yerleştirdik (Şekil 22). Stilusu defektli bölgenin en derin noktasına temas ettirdik. Daha sonra klavuzu 5 7 derece posteriora eğim verilerek çivilerle sabitledik. Kesilecek kemik miktarını kontrol ettikten sonra kesim yaptık (30,79). 53
62 Şekil 22: Ekstramedüller klavuz yerleştirilmesi Tibiyadan kesilecek kemik miktarı kullanılacak insertle uyumlu olmalıdır. Genelde tercih edilen kesi miktarı 8-10 mm nin altında olmamaktadır(79,82,87). Tibial kesilerde proksimaldan distale inildikçe kemik kalitesi azalacağından, erken gevşeme gibi komplikasyonların görülme olasılığı artacaktır (87). Bu nedenle tibiyal kesiyi yaparken mümkün olduğunca proksimalde kaldık. Arka çapraz bağın önünde kemik adacık bırakılarak arka çapraz bağın zarar görmesi engelledik(39,79.81,82). Şekil 23: Proksimal tibial kesisi 54
63 Tüm bu kesilerden sonra fleksiyon ve ekstansiyon aralığı eşit olmalıdır. Eğer ekstansiyon aralığı darsa, diz eklemi ekstansiyonunda kısıtlama oluşur. Aynı durum, fleksiyon aralığı için varsa fleksiyonda kısıtlılık oluşur. Ekstansiyon aralığı fleksiyon aralığından daha dar ise distal femoral kesi yüzeyinden daha fazla kesi yaptık veya arka kapsül femurun distalinden gevşetttik. Eğer fleksiyon aralığı, ekstansiyon aralığından daha dar veya sıkıysa bir sonraki komponente uyacak şekilde posterior femoral kondilden daha fazla kesi yaptık. Eğer fleksiyon ve ekstansiyon aralığı eşit, fakat tibiyal inserti yerleştirecek kadar yeterli boşluk bulunmuyorsa, tibiya üst kısmından daha fazla kesi yaptık. Çünkü üst tibiyadan yapılacak kesi, ekstansiyon ve fleksiyon aralığını eşit oranda etkiler. Fleksiyon ve ekstansiyon arlığı eşit fakat gevşeklik varsa, stabiliteyi sağlamak için daha kalın polietilen insert kullandık (30,79,89) Patellar kesi Outerbridge 3 veya 4 kondral hasar tespit edilen hastaların patellaları değiştirdik. Patellanın ortalama kalınlığı 25 mm dir. Patellar kesi yapılmadan önce patellanın kalınlığının ölçülmesi şarttır. Patellanın kalınlığının ortalama 2/5 ini osteotomize ettik. Yani kesi sonrası en az 15 mm kalınlık kalmış olmasına dikkat ettik. Eğer kemik stoku yeteri olmazsa, kırık gelişme riski artar. Ayrıca patellar komponent konulduktan sonraki kalınlık orijinal kalınlıktan fazla olmamalıdır (83). Osteofitleri temizlendikten ve fiksasyon yuvaları hazırlandıktan sonra patellar komponenti mediyalize edilerek yerleştirdik. Cerrahi sırasında patellanın femoral olukta rahatça sublukse olmadan hareket edip etmediği kontrol ettik. Bu yapılarken başparmak olmadan kuralına uymak gerekir (90). Patellanın toklear oluktaki hareketi; patellayı başparmakla troklear olukta tutmaya çalışmadan, geçici stür ve çamaşır klempi ile insizyon dudakları birleştirilmeden kontrol ettik. İyi konmuş bir patellar komponent troklear olukta lukse olmadan rahatça kayabilmelidir. 55
64 Şekil 24: Patellar kesi Deneme protezleri konarak dizin fleksiyon ekstansiyon hareket açıklığına, stabilitesine ve patellofemoral uyuma baktık. Sorun tespit ettiğimizde ona yönelik işlemleri sırasıyla yaptıktan sonra denemeleri yeniden koyarak en son yeniden değerlendirdik. Şekil 25: Biomet Performans çimentosuz total diz protezi komponentleri 56
65 Şekil 26: Poroz kaplı tibiya ve femoral komponent. Femurda iki peg bulunurken, tibiyal komponentte ise vidalar için dört, santral kama için bir yuva vardır Şekil 27: Tibial polietilen insertin ortasında vida yuvası vardır Şekil 28: tibiya tespit vidası Dizi basınçlı serum fizyolojikle yıkadık. Kemik kalitesini değerlendirdik. Kemik yapısının osteoporotik olup olmadığı değerlendirmek için başparmakla tibiyaya bastırarak çökme olup olmadığını ve iz kalıp kalmadığını değerlendirdik (Şekil 29). Tibiyal ve femoral kesilerin pürüzlü olup olmadığını kontrol ettik. Kemik kalitesinin mükemmel ve kesimlerin pürüzsüz yapıldığına karar verildikten sonra deneme protezi çaktık. Deneme protezin sıkı bir şekilde oturması karar vermede çok önemlidir. Deneme protezlerin stabilitesinde şüphe ettiğimizde çimentolu proteze geçtik. Deneme protezler stabilse çimentosuz femoral ve tibiyal komponentleri çaktık. Tibiyal metal arkalıkta bulunan vida deliklerinden 4 adet vidayı, tibiya metafizine gönderdik. Daha sonra tibiyal inserti yerleştirerek ortasındaki delikten tibiya metal arkalığa vidaladık. Patellayı değiştireceksek polietilen patellar komponenti çimentolayarak yerleştirdik. 57
66 Şekil 29: Kemik kalitesinin başparmakla bastırılarak değerlendirilmesi İşlem tamamlandıktan sonra eklem aspiratif dren altında katları anatomik planda dikerek kapattık. Jones bandajı sardık AMELİYAT SONRASI BAKIM Hastaların hematokrit değerleri ameliyat sonrası üç gün takip edildi. Gerektiğinde kan transfüzyonu yapıldı. Olası derin ven trombozunu önlemek için düşük molekül ağırlıklı heparin ( Nadoparin Na) 7 10 gün süreyle kullanıldı. Ameliyathane laminar akım şartlarına sahipti. Antibiyotik profilaksisi ameliyattan bir saat önce 1 gr sefazolin sodyum ile başlandı. Beş gün süreyle günde sekiz saat arayla 1 gr idame dozlar halinde devam edildi. Ameliyathanede sarılan elastik bandaj, serviste antiembolik çorap ile değiştirildi ve en üç hafta kullanması önerildi. Hastanın ağrısı için antienflamatuar ve analjezik tedavisi düzenlendi. Epidural anestezi uygulanan hastalarda epidural kateterden analjezi uygulandı. Aspiratif drenler 48 içinde çekildi. 58
67 Ameliyat sonrası 1. günde izometrik kuadriseps egzersizlerine başlandı. İkinci gün yardımlı yan yatma, pasif fleksiyon-ekstansiyon ve yardımlı aktif, düz bacak kaldırma egzersizlerine geçildi. 3. gün hasta ayağa kaldırıldı. Çift koltuk değneği ile ameliyatlı dize 15 kilodan fazla olmamak kaydıyla parsiyel yük vermesine izin verildi. Hastaların dikişleri 15. günde alındı. 5.haftadan sonra tek koltuk değneği ile giderek artan miktarda yük verdirildi. Üçüncü aydan itibaren tam yüke izin verildi. Ameliyattan sonra 6. hafta, 3. ve 6. ay, 1. yıl ve sonra birer yıl arayla yük vererek ön-arka, yan ve patella grafileri çekildi. Radyografiler; komponentlerin subsidensi ve kemik protez yüzeyindeki radyolüsen hatlar açsında değerlendirildi. Radyolüsen hatlar ve reaktif skleroz alanları ön-arka grafide on üç, yan grafide dokuz zona bölündü KLİNİK DEĞERLENDİRME Ameliyat öncesi ve sonrası klinik değerlendirme geniş kabul gören Diz Cemiyeti nin diz ve fonksiyon skorlarına (Knee Sociaety Score- KSS) göre yapıldı (91).Ameliyat öncesi ve sonrası aynı kriterler kullanılarak diz ve fonksiyon skorları belirlendi. 59
68 Diz skoru 1-Ağrı 2-Eklem hareket açıklığı 3-Dizlerin stabilitesi olmak üzere toplam üç parametreden oluşur. Fleksiyon kontraktürü, ekstansiyon kusuru ve dizilim bozuklukları diz skorunu düşürmektedir. Buna göre toplam puanların sonucunda değerlendirme aşağıdaki tablodaki gibi yapılmaktadır (Tablo 1). Tablo 1: Diz ve fonksiyon skoru puanlama tablosu Toplam Puan Mükemmel İyi Orta 60 ve altı Kötü Fonksiyon skoru 1-yürüme mesafesi 2-merdiven inip çıkma olmak üzere toplam iki parametreden oluşmaktadır. Baston, yürüteç veya koltuk değneği kullanmak fonksiyon skorunu düşürmektedir yine toplam puanların sonucuna göre değerlendirme diz skorundaki gibi yapılır. 60
69 Tablo 2: Diz Cemiyeti Diz Artoplastisi Değerlendirme Formu( 91) 61
70 3.5. RADYOLOJİK DEĞERLENDİRME Ameliyat sonrası radyolojik değerlendirmede Diz Cemiyeti nin değerlendirme sistemine göre yapıldı (92),( Tablo 6). Kemik protez ilişkisi, fiksasyon kalitesi ve gevşeme bulguları için radyolüsen hatlar mm olarak incelenir. Bu incelemeler ameliyattan hemen sonra, 6. hafta, 3. ve 6. aylarda daha sonra yılda bir kere yapıldı. Osteolitik kemik defektlerinin varlığı, kansellöz kemik trabekülerinin kaybolması ve bunların belirgin hale gelmesi radyolojik olarak osteolizi teşhis etmede kullanıldı. Aynı zamanda, ekstremite ve komponentlerin uyumu da, rakamsal olarak tespit edilerek, radyolojik değerlendirme yapıldı. Radyolüsen alan değerlendirmesi için tibial komponent ön-arka ve yan, femur sadece yan patella ise tanjansiyel pozisyonda çekilen grafiler ile değerlendirilir. Her bir komponent için, radyolüsen alan uzunluk ve gelişliklerine göre değerlendirilip, milimetre olarak ölçülür ve değerler toplanır. Kemik protez yüzeyi arasında 1mm den geniş radyolüsen alan Diz Cemiyeti'nin radyolojik topografi şemasına kaydedildi(92). Buna göre radyolüsen alanın uzunluğu; 4 mm. ve altı: Önemsiz 5 9 mm. arası: İlerleyici gevşeme olabilir, takip edilmeli 10 mm. ve üstü: Semptomlara bakılmaksızın, oluşmuş ya da oluşabilecek bir yetersizliği gösterir. Komponent uyumunun değerlendirilmesi için, ön arka ve yan grafilere bakılır. Koronal düzlemde, femoral komponent uyum açısı alfa (α), ön-arka grafilerde, femur anatomik aksı ve femoral kondillerden geçen transfemoral hat arasındaki açı ölçülerek bulunur. Bu açı normalde 87 olarak kabul edilmektedir. 62
71 Tibial komponent uyum açısı beta (β) için ise; tibiya anatomik aksı ile tibial platodan geçen, transbitial hat arasındaki açı ölçülerek bulunur. Bu açıda normalde 90 olarak kabul edilmektedir. Sagital düzlemde, femoral komponent uyumunun değerlendirilmesinde bakılan açı gama (Ɣ), femur yan grafisinde, femurun medüller anatomik aksı ile distal yüzeydeki protez kaidesine dik olarak çizilen hat arasındaki açıdır. Bu normalde 0 olarak kabul edilmektedir. Tibial sagittal komponent değerlendirmesinde bakılan açı, sigma (δ) ise, tibiya yan grafisinde, tibiyanın anatomik medüller aksı ile tibial komponente paralel çizilen hat arasındaki açıdır. Bu açı normalde 90 olarak kabul edilmektedir. Eğer, kemik-protez yüzeylerinde migrasyon mevcut ise, toplam değerler dikkate alınmaksızın, olası bir yetersizlikten söz edilir. Tibiyal yüzeyin örtünmesi, patellar sorunlar, komponentlerin dizilimi, subluksasyon ve dislokasyon varlığı değerlendirilir 63
72 Tablo 3: Total diz artroplastisi radyolojik değerlendirme formu (92) 64
73 3.6. İSTATİSTİKSEL DEĞERLENDİRME Ameliyat öncesi ve sonrası diz ve fonksiyon skorları diz fleksiyon dereceleri SPSS programı kullanularak ikili T-testine göre karşılaştırıldı. Protez sağkalımı Kaplan-Meier sağkalım analiziyle yapıldı (93). Buna göre komponent gevşemesi, revizyon veya ikisinin birlikte olması başarısızlık olarak değerlendirilir. BULGULAR Hastaların 30 u kadın (%83) ve 6 sı (%17) erkekti (Tablo 4). Ameliyat tarihlerindeki yaş ortalaması 57.2 (dağılım 36 70) idi. Dizlerin 24 ü sağ (% 54), 20 si sol(% 46) idi (Tablo 4). Hastalara ortalama 1 2 ünite kan transfüzyonu yapıldı Hasta sayısı Diz sayısı 0 Kadın Erkek Tablo 4: Olguların cinsiyete ve ameliyat edilen dizlere göre dağılımı 65
74 4.1. KLİNİK BULGULAR Diz Cemiyeti puanlama sistemine göre diz ve fonksiyon skoru değerlendirildi (91) Diz skorunun değerlendirilmesi Ağrı: ameliyat öncesi tüm olgularda (%100) şiddetli ağrı varken ameliyat sonrası kırk dört dizin 38 inde (%86.3) hiç ağrı yokken 5 inde (%11.3) hafif derecede, 2 sinde (% 4.5) orta derecede ağrı vardı (Tablo 5) Ameliyat öncesi Ameliyat sonrası 1-Ağrı yok, 2- Hafif derecede ağrı, 3-Orta derecede ağrı, 4-Ciddi ağrı Tablo 5: Olguların ağrı yönünden değerlendirilmesi Hareketlilik: Ameliyat öncesi dönemde eklem hareket açıklıkları ortalama 80,2 (dağılım ) idi. Ameliyat sonrası dönemde ise ortalama 95 ( dağılım ) olarak ölçüldü. Stabilite: Ön arka planda ameliyat öncesi dönemde 14 dizde (%31.2) <5mm, 6 dizde ise (%13.6) 5 10 mm instabilite saptanmıştır. Ameliyat sonrası 5 dizde (%11.3) <5 mm, 3 dizde (%6.8) 5-10 mm instabilite saptandı. Ameliyat öncesi fleksiyon kontraktürü ortalama 7 (dağılım 0 25 ) iken ameliyat sonrası ortalama 2.2 dağılım (0 20 ) olarak tespit edilmiştir. 66
75 Tablo 6: Diz Cemiyeti diz skoru parametrelerinin değerlendirilmesi Ameliyat öncesi ortalama puan Ameliyat öncesi ortalama puan Ağrı Stabilite Fonksiyon Hareket Genişliği Diz skorunu oluşturan parametreler değerlendirildi (tablo 6). Buna göre ameliyat öncesinde hastaların ortalama diz skoru 43.7 ( dağılım 30 62) iken son takiplerinde diz skoru ortalaması 85.7 (dağılım 58-96) olarak bulundu. Ameliyat öncesi 2 hastanın (% 4.5) diz skoru orta, diğer hastalarınki ise kötü olarak değerlendirilirken, ameliyattan sonra yapılan en son değerlendirmelerin sonucunda 17 diz (%38.6) mükemmel, 20 diz iyi (%45.4), 6 diz orta (%13.6) ve 1 diz (%2.2) kötü olarak bulunmuştur (Tablo 7) Ameliyat öncesi Ameliyat sonrası 1-Mükemmel, 2- İyi, 3-Orta, 4-Kötü Tablo 7: Olguların diz skoruna göre dağılımı 67
76 4.1.2 Diz fonksiyon skorunun değerlendirilmesi Fonksiyon skorunun belirlenmesinde; yürüme mesafesi, merdivenlerden inip çıkabilme yardımcı cihaz kullanıp kullanmama gibi parametreler bulunmaktadır. Ameliyat öncesi dönemde ortalama fonksiyon skoru ise 39.6 (dağılım 25 64) iken ameliyat sonrası ortalama 84.6 (dağılım ) bulundu (Tablo 9). Ameliyat öncesi fonksiyonel skor 2 dizde (%4.5) orta, 42 (%95.5) dizde kötü iken, ameliyat sonrası dönemde 18 (%40.9) dizde, mükemmel, 20 dizde (%45.4) iyi, 5 dizde(%11.3) orta 1 dizde (2.2) kötü olarak bulundu (Tablo 8) Ameliyat öncesi Ameliyat sonrası 1-Mükemmel, 2- İyi, 3-Orta, 4-Kötü Tablo 8: Olguların diz fonksiyon skorlarına göre dağılımı Tüm hastalarımızda ameliyat öncesi döneme göre; ameliyat sonrası dönemde diz ve fonksiyon skorlarında artma görüldü (Tablo 12). 68
77 Tablo 9: Olguların diz, fonksiyon skorları ve diz fleksiyon açıklıklarındaki değişim Ameliyat öncesi Ameliyat sonrası Ortalama artış ortalama puan ortalama puan Diz skoru P<0.001 Fonksiyon skoru P<0.001 Ameliyat öncesi ortalama fleksiyon Ameliyat sonrası ortalama fleksiyon P<0.001 T testi kullanılarak yapılan istatistiksel analizlerde ameliyat öncesi ve sonrasında, Diz Cemiyeti diz skorları (p<0.001) ve fonksiyon skorları (p<0.001) arasında anlamlı farklılık bulundu. Diz Cemiyeti Diz puanında ortalama artış fonksiyon puanında ortalama artış olarak belirlendi (Tablo 9). Ameliyat öncesi fleksiyon ortalama iken son takiplerinde diz fleksiyon ortalaması idi. T testi ile ameliyat öncesi ve sonrası arsında anlamlı fark saptandı (p<0.001). Patella dislokasyonu, periprostetik kırık patella kırığı ve patellar komponent gevşemesi olan olgularımızda, sırasıyla 20, 10, 15, 10 fleksiyon kontraktürü devam etti. Otuz bir hastada topallama şikayeti yokken, 3 hastada hafif, 2 hastada ise orta derecede topallama mevcuttu. Otuz iki hasta desteksiz yürürken, 2 hasta uzun mesafe yürüyüşlerde kanedyen kullanırken 2 hasta sürekli kanedyen kullanıyordu. İmplant sağkalımı Kaplan-Meier sağkalım analiziyle yapıldı (93). Buna göre komponent gevşemesi, revizyon veya ikisinin birlikte olması başarısızlık olarak değerlendirilir. Buna göre serimizde implan sağkalımı % 95.4 olarak değerlendirildi. 69
78 4.2. RADYOLOJİK BULGULAR Total Diz Artroplastisi Değerlendirme kriterlerine göre yaptığımız total diz protezi artroplastisi vakalarımızın radyolojik değerlendirmeleri yapıldı (92). Ameliyat öncesi dönemde ortalama 9,2 (3 valgus 22 varus) varus tespit edilirken ameliyat sonrası dönemde ortalam 5,4 valgus ( 3 varus, 13 valgus) dizilim sağlandı (Tablo 10). Tablo 10: Femur-tibiya açılarının ameliyat öncesi ve sonrasındaki değişimi Ameliyat öncesi ortalama Ameliyat sonarsı ortalama femurtibiya femur-tibiya açısı açısı 9,2 (3 valgus 22 varus) 5,4 valgus (3 varus,13 valgus) Komponentlerin uyumu; frontal düzlemde alfa ve beta, sagittal düzlemde gama ve sigma açıları ölçülerek bulundu. Ön-arka plandaki femoral komponent alfa açısı ortalama 95,4 (dağılım ), tibiyal komponentin beta açısı 88.2 (dağılım ), lateral planda ise femoral komponent gamma açısı ortalama 7 ( dağılım 3 13 ) ve tibial komponentin sigma açısı ortalama 86 (dağılım ) bulunmuştur (Tablo 11). Tablo 11: Diz Cemiyeti radyolojik değerlendirme formuna göre protez yerleşimi Ön-arka grafide femoral açı 95,4 (dağılım ) Ön-arka grafide tibiyal açı 88.2 (dağılım ) Total valgus açısı 5,4 valgus ( 3 varus, 13 valgus) Lateral grafide femoral açı 7 ( dağılım 3 13 ) Lateral grafide tibiyal açı 86 (dağılım ) 70
79 Ameliyat sonrasında 7 olguda (%15.9) 1 mm den fazla radyolüsen hat görüldü. bir hasta dışında hiçbir hastada komplet radyolüsen hat görülmedi. Tibiyada komplet radyolüsen hat görülen bu olgu aseptik gevşeme olarak değerlendirilerek revize edildi. Tibiyal komponentin gevşemiş olduğu görüldü. Tibial komponent çimento kullanılmamış olmanın verdiği kolaylıkla rahatlıkla çıkarıldı. Hemen hemen hiç kemik kaybı olmadı. Fibröz membranın kemikle tibiyal komponentin arasını doldurduğu görüldü. Bu fibröz membranlar debride edildi. İki mm lik tibiyal kesi yapıldı. Hasta uzun süre yük vermediğinde dolayı, tibiyanın kemik kalitesinde azalma olduğu görülerek tibiyal komponent çimentolanarak çakıldı. Femoral komponentin ise kemiğe tam entegre olduğu görülerek yerinde bırakıldı. Bu olgunun takiplerinde hastanın ağrısı geçti. Sonuç iyi olarak değerlendirildi. Çalışmamızda 1 mm den fazla radyolüsen hat görülen 7 ( %15.9) olgumuzda radyolüsen hatların femur ve tibiyada dağılımı ise şöyledir. Beş olguda 1, 2, 3 ve 4. anteroposterior görünüm zonlarında toplam 2 mm, 1. ve 2. lateral görünüm zonlarında ise birer mm tibiyal radyolüsens saptandı. İki olguda, lateral görüntülerde sadece 1. ve 4. zonalarda sırasıyla 2 mm femoral radyolüsens görüldü. Ön-arka grafilerde femoral komponentlerde demarkasyon yoktu. Ön-arka grafilerde femoral komponentlerde demarkasyon yoktu. İki olgumuzun takiplerinde ilerleyici tibiyada subsidens görüldü. Her iki hastada revizyon ihtiyacı olmadı. Tibiyal tespiti güçlendirmek için tüm olgulara 4 vida kondu. Hiçbir olgumuzda literatürde tarif edilen (94,95) vida etrafında kistik kavite gelişimi vida etrafında osteoliz görülmedi. Sadece 1 olguda bir vida etrafında küçük bir radyolüsen alan görüldü. Otuz olguda (%68.1) patella yüzeyi intraoperatif Outerbridge 3 veya 4 olarak değiştirilerek patellar komponent çimentolanarak konurken, 14 dizin (%21.9) patellası ise Outerbridge 1 veya 2 olarak kabul edilerek değiştirilmedi. Patellası değiştirilmeyen olgularda patella etrafındaki osteofitler temizlendi. 71
80 Bir hastamızda patella luksasyonu bir hastamızda ise patellar komponentin çimento ile beraber tamamen ayrıldığı görüldü. Bir hastamızda tip IIB (76) patella kırığı meydana geldi. Açık redüksiyon çekici kolon tekniği ile osteosentez sağlandı. Diğer hastalarımızda protezlerin dizilimi veya pozisyonunda hiçbir değişiklik belirlenmedi. Polietilen aşınması veya patellar komponent ya da tibiyal insertin yetmezliğini gösterecek incelme veya aşınma bulgularına rastlanmadı KOMPLİKASYONLAR Yara sorunları: Ameliyat sonrası erken dönemde 5 dizde (%11.6) seröz akıntı ve 3 dizde (%6.8) erken dönemde yüzeyel enfeksiyon gelişti. Bu olgularda birine yüzeyel debridman, irrigasyon ve antibiyotikle tedavi edilirken değer iki olgu ise yara bakımı ve antibiyotik baskısı ile tedavi edildi Gevşeme: Bir hastada aseptik gevşeme nedeniyle 20. ayda tek aşamalı revizyon yapıldı. Tibiyal komponentte gevşeme olduğu görülerek çıkarıldı. Fibröz doku debride edildi. Yeni kesi yapıldı. Tibiyada kemik kalitesin zayıf olduğu değerlendirilerek tibiyal komponent çimento kullanılarak çakıldı. Femoral komponentin stabil olduğundan yerinde bırakıldı. Patella kıkırdağının Outerbridge evre 3 olduğu görülerek patellar komponent değiştirildi. Femoral komponentin stabil olduğundan yerinde bırakıldı. Sonuç iyi olarak değerlendirildi. 72
81 4.2.3 Periprostetik kırık: Bir hastada ameliyattan 28 ay sonra düşme sonucunda Tip II (78) periprostetik femur kırığı görüldü. Protez stabil olduğundan kapalı retrograde femur çivisi ile osteosentez sağlandı. Henüz tam kaynama elde edilmedi. Hastanın orta derecede ağrısı mevcuttu. En son takibinde sonuç orta olarak değerlendirildi 4.2.4Patellofemoral Sorunlar En çok rastladığımız komplikasyonlar bu gruptadır Patellofemoral instabilite: Bir hastada patella dislokasyonu görüldü. Bu hastaya lateral gevşetme, medial plikasyon ve tüberositas tibiya mediyalizasyonu uygulandı. Patellofemoral uyum sağlandı. Hastanın diz eklemi hareket açıklığı 90 altında kaldı. Hastanın son değerlendirmesinde orta sonuç olarak değerlendirildi Patella kırığı Bir olguda tip IIB patella kırığı gelişti. Bu olguda patella değitirilmişti. Bu olguda ameliyat sırasında patellanın kesim sonrasında 15 mm den ince kaldığı gözlendi. Çekici kolon tekniği ile osteosentez sağlandı Bu hastamızın sol takiplerinde hareket açıklığı 75 olarak ölçüldü. Merdiven çıkmakta güçlüğü ve orta derece ağrısı vardı. Bu olguda sonuç orta olarak değerlendirildi Patellar komponent gevşemesi Bir hastamızda ameliyattan sonra 26. ayda, patellar komponentin, altındaki çimento tabakası ile birlikte patelladan ayrıldığı görüldü. Ameliyat sırasında polietilenin altındaki 73
82 çimento tabakasının ince olduğu ve kırılmış olduğu görüldü. Bu hastaya patellar kesi sonrası yeni patellar komponent çimentolanarak kondu. Hastanın diz fleksiyonu en son takibinde eklem hareket açıklığı 80 olarak ölçüldü. Sonuç orta olarak değerlendirildi Diz önü ağrısı Toplam 7 hastada diz önü ağrısı görüldü. Bunların 5 inde patellar komponentin değiştirilmediği 2 sinde ise değiştirildiği görüldü. Patellası değiştirilmeyen hastalarımızın ilki kuadriseps güçlendirme ve fizik tedaviden fayda gördü. Diğer 4 hasta ise fizik tedavi ve medikal tedaviden fayda görmedi. Hastalara ameliyat önerildi. İki hasta ameliyat edilerek patellası değiştirildi. Hastaların diz önü ağrısı geçti. Bir hasta ise ameliyat öncesi döneme göre kendilerini daha iyi hissettiğinden dolayı ameliyatı kabul etmedi. Bu hastanın sonucu orta olarak değerlendirildi. Merdiven çıkmakla ağrısı olan hasta ise ağrısının ciddiyetine rağmen eşlik eden medikal hastalıkları nedeniyle ameliyat olmak istemedi. Bu hastanın sonucu kötü olarak değerlendirildi. Diz önü ağrısı olan diğer 2 olguda patellar komponentin değiştirildiği görüldü. Bu iki olgu yukarıda anlatılmıştır Derin Ven Trombozu Bir hastamızda DVT gelişti. DMHA sonrası kumadinize edilerek tedavi edildiler. Hiçbir hastamızda pulmoner emboli görülmedi. 74
83 Tablo 12:Çalışmamıza katılan hastaların genel özeti Olgu No Ad Soyad Yaş Cinsiyet Diz Takip süresi Ameliyat öncesi Ameliyat sonrası Ameliyat Öncesi skor Ameliyat sonrası skor Komplikasyon Fleks. Ekst. Fleks Ekst Diz Fonk Diz Fonk 1 M.G 57 K Sağ H.C 62 K Sağ PPK 3 S.A 67 K Sol SA 4 S.P 70 E Sağ DÖA 5 U.Ç 62 K Sağ Y.Ç 59 K Sol R.H 64 E Sol PL 8 M.U 58 K Sol Z.A 67 K Sağ TG K Sağ N.A 62 K Sol YE 11 Z.K 51 K Sol DÖA 12 R.A 54 K Sağ K Sol DÖA 13 H.S 63 K Sol SA 14 H.K 61 E Sağ DÖA+PKG 15 A.D 52 K Sağ H.A 57 K Sol M.D 60 K Sol A.S 52 K Sağ K Sol SA 19 R.T 53 K Sağ SA 20 H.S 57 K Sol G.U 61 E Sol S.A 53 K Sol K Sağ SA 23 K.Ç 54 K Sağ M.P 54 K Sağ Z.Ç 56 K Sol K Sağ F.E 55 K Sağ DÖA+PK 27 A.K 49 K Sol F.A 56 K Sol K Sağ DÖA 29 H.D 58 E Sol E.M 60 K Sağ Z.R 61 K Sol K Sağ DÖA 32 M.S 52 K Sağ YE 33 N.Y 57 K Sol K Sağ DÖA 34 Ş.D 53 K Sol Z.A 36 E Sağ SA 36 K.D 58 K Sol SA: Seröz akıntı YE: Yüzeyel enfeksiyon PPK: Periprostetik kırık DÖA: Diz önü ağrısı TG: Tibial gevşeme PL: Patella luksasyonu PK: Patella kırığı DVT: Derin ven trombozu 75
84 4.4 OLGU ÖRNEKLERİ OLGU: 1 M.G 67 yaşında bay hasta Tanı: Sağ gonartroz Hikayesi: Sağ dizinde 8 yıldır ağrı şikayeti olan hastanın, son bir yıldır şikayetlerinin artması üzerine dizindeki şikayetlerinin artması üzerine, sağ dizine çimentosuz total diz artroplastisi uygulandı Ameliyat öncesi diz skoru/fonksiyonel skor:43/30 Ameliyat sonrası diz skoru/ fonksiyonel skor:92/90 Komplikasyon: yok Takip süresi:52 ay Sonuç: Mükemmel 76
85 Şekil 30A: Ameliyat öncesi ap ve lateral grafileri Şekil 30B: 52. ayda ap ve lateral grafileri 77
86 OLGU: 2 H. C. 62 yaşında bayan hasta Tanı: Sol gonartroz Hikayesi: Sol dizinde 7 yıldır ağrı şikayeti olan hastanın son 1 yıldır dizindeki şikayetlerinin artması üzerine, sol dizine çimentosuz total diz artroplastisi uygulandı Ameliyat öncesi diz skoru/fonksiyonel skor:39/30 Ameliyat sonrası diz skoru/ fonksiyonel skor:69/68 Komplikasyon: Ameliyattan 28 ay sonra düşme nedeniyle periprostetik femur kırığı gelişti. Retrograde femur çivisi ile internal fiksasyon uygulandı. Takip süresi: 36 ay Sonuç: Orta Şekil 31 A: Ameliyat öncesi ap ve lateral grafileri 78
87 Şekil 31 B: Ameliyat sonrsı grafileri Şekil 31 C: 28. ayda periprostetik femur kırığı gelişti, ap ve lateral grafileri 79
88 Şekil 31 D: Retrgrade femur çivilme sonrası 8. ay grfileri OLGU: 3 S.A 67 yaşında bayan hasta Tanı: Sağ gonartroz Hikayesi: Sağ dizinde 10 yıldır ağrı şikayeti olan hastanın, son iki yıldır dizindeki şikayetlerinin artması üzerine, sağ dizine çimentosuz total diz artroplastisi uygulandı Ameliyat öncesi diz skoru/fonksiyonel skor: 41/30 Ameliyat sonrası diz skoru/ fonksiyonel skor: 82/75 Komplikasyon: Diz önü ağrısı Takip süresi: 49 ay Sonuç: İyi 80
89 Şekil 32 A: Ameliyat öncesi ap ve lateral grafileri Şekil 32 B: 49.ayda ap ve lateral grafileri 81
90 OLGU: 4 S.P. 70 yaşında bay hasta Tanı: Sağ gonartroz Hikayesi: Sağ dizinde 8 yıldır ağrı şikayeti olan hastanın, dizindeki şikayetlerinin artması üzerine, sağ dizine çimentosuz total diz artroplastisi uygulandı Ameliyat öncesi diz skoru/fonksiyonel skor: 41/30 Ameliyat sonrası diz skoru/ fonksiyonel skor: 65/60 Komplikasyon: Diz önü ağrısı Takip süresi: 54 ay Sonuç: Orta Şekil 33 A: Ameliyat öncesi ap ve lateral grafileri 82
91 Şekil 33 B: 54. ayda ap ve lateral grafileri OLGU: 5 U.Ç 62 yaşında bay hasta Tanı: Sol gonartroz Hikayesi: Sol dizinde 6 yıldır ağrı şikayeti olan hastanın, dizindeki şikayetlerinin artması üzerine, sağ dizine çimentosuz total diz artroplastisi uygulandı Ameliyat öncesi diz skoru/fonksiyonel skor: 43/30 Ameliyat sonrası diz skoru/ fonksiyonel skor: 94/90 Komplikasyon: yok Takip süresi: 41 ay Sonuç: Mükemmel 83
92 Şekil 34 A: Ameliyat öncesi ap ve lateral grafileri Şekil 34 B: 41. ay ap ve lateral grafileri 84
93 OLGU: 6 Y.Ç 59 yaşında bay hasta Tanı: Sol gonartroz Hikayesi: Sol dizinde 8 yıldır ağrı şikayeti olan hastanın, dizindeki şikayetlerinin artması üzerine, sol dizine çimentosuz total diz artroplastisi uygulandı Ameliyat öncesi diz skoru/fonksiyonel skor:45/35 Ameliyat sonrası diz skoru/ fonksiyonel skor:90/95 Komplikasyon: Yok Takip süresi: 38 ay Sonuç: Mükemmel Şekil 35 A: Ameliyat öncesi ap ve lateral grafileri 85
94 Şekil 35 B: 38. ay ap ve lateral grafileri OLGU: 7 M.G.U. 67 yaşında bay hasta Tanı: Sol gonartroz Hikayesi: Sol dizinde 7 yıldır ağrı şikayeti olan hastanın, dizindeki şikayetlerinin artması üzerine, sol dizine çimentosuz total diz artroplastisi uygulandı Ameliyat öncesi diz skoru/fonksiyon skoru:46/35 Ameliyat sonrası diz skoru/ fonksiyonel skor:96/95 Komplikasyon: Yok Takip süresi:47 ay Sonuç: Mükemmel 86
95 Şekil 36 A: Ameliyat öncesi ap ve lateral grafileri Şekil 36 B: 47. ay ap ve lateral grafileri 87
96 OLGU: 8 Z. A. 67 yaşında bayan hasta Tanı: Sağ gonartroz Hikayesi: Sağ dizinde 9 yıldır ağrı şikayeti olan hastanın, dizindeki şikayetlerinin artması üzerine, sağ dizine çimentosuz total diz artroplastisi uygulandı Ameliyat öncesi diz skoru/fonksiyonel skor: 42/30 Ameliyat sonrası diz skoru/ fonksiyonel skor:80/75 Komplikasyon: Aseptik gevşeme nedeniyle 20. ayda tek aşamalı revizyon yapıldı. Tibiyal komponentte gevşeme olduğu görülerek çimento kullanılarak değiştirildi. Patellar komponent kondu. Takip süresi: 36 ay Sonuç: İyi Şekil 37 A: Ameliyat öncesi ap ve lateral grafiler 88
97 Şekil 37 B: 20. ay garfisi. Tibiyal komponentte radyolüsen hat mevcut. Diz ağrılı. Şekil 37 B: Tibiyal komponent revize edildi. Patellar komponent kondu. 36. ayda ap ve lateral grafileri 89
98 TARTIŞMA Genç ve aktif hastalarda, çimentosuz diz protezleri; biyolojik olarak kemiğe entegre olmuş stabil bir diz elde etmek, hastanın yaşamını daha konforlu bir şekilde sürdürmesini sağlamak, revizyona gidiş süresini uzatmak ve ileride revizyon gerektiğinde, kemik kaybını en aza indirmek düşüncesiyle, son yıllarda giderek artan oranda tercih edilmektedir ve konuda oldukça fazla sayıda makale yayınlanmaktadır. (18,19,20,40). Diz yüzeyinin değiştirilmesi hastanın mevcut kemik yapısını tamamen değiştireceğinden dolayı diğer cerrahi seçeneklerde göz önünde bulundurularak en son çare olarak uygulanmalıdır. Cerrahi planlanan hastaların ağrı, yaş, vücut ağırlığı, hastanın aktivite durumu, ameliyat sonrası beklentileri ve radyolojik değerlerin tespit edilmesi ve en az risk ile en uzun fayda sağlayacak yöntemin seçilmesi gerekir. Amaç ağrıyı gidermek, hareketi sağlamak ve deformiteyi gidermektir (19,20,38). ÇTDP serilerinde hasta sayısı; Hoffman'ın serisinde (94) 238 hasta (300 diz), Hungerford (5) 39 hasta (45 diz) ve Whiteside (100) 129 hasta (186 diz) olarak bildirilmiştir. 90
99 Bizim serimiz 36 hastanın 44 dizinden oluşmaktadır. Hasta sayımız literatürdeki bazı serilerle (5,101) benzerlik gösterse de, çoğu serinin (20,40,51,100) hasta sayısından azdır. Literatürde yayınlanan ÇTDP serilerinden olguların cinsiyete göre dağılımı şöyledir. Yamamato (39) serisinde (39) 21 erkek (%93), 204 kadın (%7), Regner (67) 28 kadın (%62), 17 erkek (%28), Hoffman'ın (18) ise serisinde 60 erkek (%61), 37 kadın (%29) olduğunu bildirmiştir. Serimizde hastaların 30 u kadın (%83) ve 6 sı (%17) erkekti. Daha çok romatoid artritli olguların seçildiği Yamamato nun (39) serisinde kadın oranı oldukça yüksekken, travmatik artrit olgularının da seçildiği bazı serilerde (5,18) erkek oranı yüksek görünmektedir. Bu açıdan balkıdığında, serimizin tümünün primer osteoartritli olması, cinsiyet dağılımında kadın ağırlıklı olmakla beraber belli oranda erkek hastamızın olmasını açıklamaktadır. Goldberg (19) ÇTDP endikasyonları olarak; hastanın yaşının 55 ten küçük olması, sosyal olarak aktif olması, intaopratif kemik kalitesinin mükemmel olması, komponentlerin press fit stabilitesinin sağlanması ve PCL nin sağlam bırakılması olarak önermiştir (19). Hoffman ise intraoperatif kemik kalitesinin iyi olmasını ve rijit fiksasyonu yeterli görürken (18). Basset ise intraoperatif kemik kalitesinin iyi olması durumunda ÇTDP önermektedir (20). Serimizde hasta seçiminde üç kriter göz önünde tutuldu. İlki, ameliyat sırasında kesimler tamamlandıktan sonra hastanın kemik kalitesine, ikinci olarak, kesimlerin düzgün olmasına ve son olarak deneme protezlerin stabil olmasına göre karar verildi. Hastanın yaşı kriter alınmamakla birlikte genç hastaların dizleri, çimentosuz protez için kriterleri sağlıyorsa, özellikle göz önünde tutuldu. Ciddi osteoporoz varlığı ÇTDP için temel kontraendikasyonu kabul edilmektedir (19, 20,38) 91
100 Hoffman osteoporoza ek olarak avasküler nekroz, kemiğin yumuşak olması, komponentler çakıldıktan sonra mikrohareketin olması, her iki dizde ciddi fleksiyon kontraktürü olması ve hastanın tekerlekli sandalyeye bağlı olmasını ÇTDP için kontraendikasyon olarak kabul etmişlerdir (18). Biz, serimizde osteoporoz varlığını, kesiler tamamlandıktan sonra yüzeyin pürüzlü olmasını ve komponentler çakıldıktan sonra yeterli stabilitenin sağlanmamasını ÇTDP için kontraendikasyon olarak kabul ettik. Genel olarak yaşam beklentisi uzun olan ve fizyolojik yaşı genç sayılabilecek aktif hastalara ameliyat sırasında primer stabilite iyi ise ÇTDP önerilmektedir (3,5,17,19,38) Tai ve ark. 55 yaş altı ve altında 118 hastaya uyguladıkları çimentosuz total diz protezlerini ortalama 7.9 yıl takip ettiler. Bunların 92 si ( %78 ) posttravmatik artrit ve 26 sı (% 22) primer osteoartritti. Son takiplerinde diz cemiyeti skoru ortalam 98 den 185 e yükseldi. Osteoartriti olan genç erişkin hastalarda çimentosuz TDP uzun dönemde mükemmel netice vermiştir. Bu grup hastalarda, total kalça artroplastisinde görülen polietilen aşınması, osteoliz ve gevşeme önemli bir sorun gibi görünmemekle beraber daha uzun takiplerin sonuçlarını görmek gerektiğini söylemektedirler. (102) Hoffmann ve ark. 50 yaş altında; ortalam 42 yaş ( dağılım 31-50) 57 hastanın 75 dizine çimentosuz TDP uygulayarak ortalama 111 ay takip ettiler. Modifiye Hospital for Special Surgery diz skoru ortalama 67 den 97 puana yükseldi. En sık teşhis posttravmatik artritti (%57). Bu da hastaların genç olduğuna işaret etmektedir. Yazarlar yüksek aktiviteye sahip genç erişkinlerde çimentosuz fiksasyonun klinik olarak güvenilir bir tercih olduğunu söylemektedirler (104). Aynı yazar başka bir çalışmasında (18) 65 yaş üstü 97 hastaya ÇTDP uygulamış ve ortalama 31 ay takip etmiştir. Erken dönem sonuçlarının çimentolu TDP ile benzer olduğunu bildirmişlerdir. Basset'in 584 hastalık serisinde ise yaş ortalaması 69.3 tür. (20). Bizim serimizde yaş ortalaması 57.2 (dağılım 36 70) idi. Serimizde genç yaşta ve aktif hastalar olduğu kadar orta yaş ve yaşlı hastalarda mevcuttur. Yani bu bakımdan serimiz homojen değildir. Bu da çalışamazın zayıf tarafı olarak değerlendirildi. 92
101 ÇTDP serilerinde hastaların tanıları farklılık göstermektedir. Hungerford ve ark. nın serisinde 39 hastanın dağılımı; 21 osteoartrit, 18 romatoid artrit, 7 si steroid kullanımına bağlı avasküler nekroz ve 2 si hemofilidir (5). Tai ve ark. nın serisinde 55 yaş altı ve altında 118 hastanın 92 si ( %78 ) posttravmatik artrit ve 26 sı (% 22) primer osteoartritti (102). Hoffman ın 97 hastalık serisinde 85 hasta primer osteoartrit, 8 romatoid artrit, 4 posttravmatik artritti. (18). Bizim serimizde 36 hastanın 44 dizi primer osteoartrit tanısıyla ameliyat edildiler. Bu da çalışmamızın güçlü yanlarından biridir. Hasta sayımız literatürle karşılaştırıldığında az olmakla beraber, değerlendirme yapmak için yeterlidir Obezite total diz protezi gereken hastaların çoğunda vardır. Literatürde obezitenin ÇTDP için ek bir risk oluşturduğuna dair kanıt yoktur. Obez hastalarda ÇTDP sonuçlarının normal hastalarda farklı olmadığı gösterilmiştir (38) Serimizde 2 obez hasta vardı. Bir hastada DVT gelişti. Medikal tedavi ile düzeldi. Diğer hastamızda sorun olmadı. Obez hasta sayımız bu konuda yorum yapmamız için yeterli değildir. Ciddi osteoporoz varlığı ÇTDP için en belirgin risk faktörüdür. Kemik kalitesin kötü olması implant stabilitesini bozmaktadır. Bu yüzden ciddi osteoporoz varlığında ÇTDP tercih edilmemektedir. (18,38) İnflamatuar artritlerde kemik kalitesin zayıf olduğu ve kemik büyümesinin zor olduğu bildirilmektedir. Rorabeck (104) ÇTDP uyguladığı RA lı hastalarda başarısız sonuçlar bildirirken, Hungerford ortalama 51 ay takip ettiği 18 RA hastasının sonuçlarının mükemmel (KSS:94) olduğunu ve genç yaştaki RA hastalarda ÇDP nin rahatlıkla tercih edilebileceğini söylemektedir (5). Armstrong ve ark. RA lı yaş ortalaması 62 olan 39 hastanın 55 dizine ÇTDP uygulamış ortalama 1-7 yıl takip etmiş son ve erken dönemde başarılı sonuç bildirmiştir (105). ÇTDP, hemofili, Sjogren s sendromu ankilozan spondilit, sistemik lupus eritematosuz ve kullanım alanı bulmuştur (5,18,20) 93
102 Literatürde ÇTDP serilerinin takip süreleri; Whiteside (40) ortalama 15 yıl, Hoffman (18) 2.5 yıl, Regner (51) 2 yıl olarak bildirmiştir. Bizin serimizde ortalama takip süresi 4.6 yıl (dağılım 3-8) idi. Bu süre uzun dönem takipleri olan serilerden (19, 100) az olsa da, bazı serilerin (18,51) takip süresinden uzundur. Bu takip süresini orta dönem olarak değerlendirdik. ÇDTP olguları çoğunlukla Diz Cemiyeti Skorlama Sistemine (KSS) (91) göre değerlendirilmektedir. Buna göre diz skoru ve fonksiyon skorunun ayrı ayrı değerlendirilmektedir. Ağrının giderilmesi ÇTDP nin ana amacıdır. Rosenberg ve ark. hastalarının %58 inde hiç ağrı olmadığını, %34 hafif, %7 orta ve %1 inde ciddi derecede ağrı olduğunu bildirmiştir (45). Armstrong ve ark. %2 orta, %22 hafif ağrı olduğunu, %76 sında ise hiç ağrı olmadığını bildirmişlerdir (105). Bizim serimizde ameliyat öncesi tüm olgularda (%100) şiddetli ağrı varken ameliyat sonrası kırk dört dizin 38 inde (%86.3) hiç ağrı yokken 5 inde (%11.3) hafif derecede, 2 sinde (%4.5) orta derecede ağrı vardı. Bulgularımız; ağrı yönünden literatürle uyumludur. ÇTDP de ağrının giderilmesi kadar, yeterli EHA sağlanması da başarıda önemli bir faktördür. Ameliyat sonrası hareket açıklığını belirleyen birçok faktör bulunmakla birlikte ameliyat öncesi hareket açıklığı başlıca belirleyici faktördür (106). Total diz artroplastisi sonrası rehabilitasyon programı, hastanın normal sosyal yaşantısını sürdürebilmesi için, en az 90 fleksiyona ulaştırılmadan kesilmemelidir. (107). Rick W. Basset ortalama 5.2 yıl takip ettiği 1000 olgunun 584 üne çimentosuz, 416 sına çimentolu diz artroplastisi uygulamıştır. Son takiplerinde EHA nı ortalama 120 (dağılım ) bulmuştur (20). Goldberg ameliyat öncesi EHA nı ( ), ameliyat sonrası EHA nı 115 ( dağılım ) olarak bildirmiştir (19). Çalışmamızda ameliyat öncesi dönemde eklem hareket açıklıkları ortalama 80,2 (dağılım ) idi. Ameliyat sonrası dönemde ise ortalama 95 ( dağılım ) 94
103 olarak ölçüldü. Literatürdeki eklem hareket açıklıkları çalışmamızda biraz yüksek olmakla birlikte, yine literatürde bahsedilen, elde edilmesi gereken an az eklem hareket açıklığı olan 90 den yüksektir. Ameliyat sonrası hastalarımızın rehabilitasyon programlarına gerekli özeni göstermediklerini düşünmekle birlikte, elde ettiğimiz bu sonucun hastaların sosyal yaşantılarını devam ettirebilmeleri için yeterli olduğunu düşünüyoruz. Diz fleksiyon kontraktürü ÇTDP sonuçlarını etkileyen faktörlerdin bir diğeridir. Hungerford (5) ameliyat öncesi ortalam 10 (dağılım 5-45) olan fleksiyon kontraktürünün, ameliyat sonrası 4 hastada devam ettiğini bunların ortalamasının 9 (dağılım 5-25 ) olduğunu, Goldberg(19) ise fleksiyon kontraktürünün ortalama 10 den (dağılım 0-20 ), ortalama 1 ye (dağılım 0-10 ) indiğini bildirmiştir. Bizim serimizde ameliyat öncesi fleksiyon kontraktürü ortalama 7 (dağılım 0 25 ) iken ameliyat sonrası ortalama 2.2 dağılım (0 20 ) olarak tespit edilmiştir. Patella dislokasyonu, periprostetik kırık ve patella kırığı gelişen patellar komponent gevşemesi olan olgularımızda sırasıyla 20, 10, 15, 10 fleksiyon kontraktürü devam etti. Görüldüğü gibi fleksiyon kontraktürü gelişen olgularımızın çoğu patellar sorunlar görülen olgulardı. Bu sonuçlarımız Hungerford'un serisinden düşük olmakla birlikte Goldberg in serisinden yüksektir Rick W. Basset ortalama 5.2 yıl takip ettiği 1000 olgunun 584 üne çimentosuz, 416 sına çimentolu diz artroplastisi uygulamıştır. Çimentolu fiksasyonda ortalama yaş 64.3, çimentolu da ise 76.2 yıldır. Çimentosuz yapılan olgularda subjektif ve objektif diz skorları ortalama 91.2 ve 90.1 iken çimentolu olgularda sırasıyla 89.6 ve 83.5 idi (20). Hofmann ve ark, 238 hastanın 300 dizine ÇTDP uygulamış ortalama 12 yıl takip etmiş ameliyat öncesi diz skoru ortalama 59 iken son takiplerinde 97 olarak bildirmiştir (99). Bizim serimizde diz skorunu oluşturan parametreler değerlendirildi. Buna göre ameliyat öncesinde hastaların ortalama diz skoru 43.7 ( dağılım 30 62) iken son 95
104 takiplerinde diz skoru ortalaması 85.7 (dağılım 58-96) olarak bulundu. Bu sonuçlarımız literatür benzer bulunmuştur. Goldberg ve ark, 88 hastanın 113 dizine ÇTDP uygulamış, minimum 14 yıl, maksimum 17 yıl takip sonunda diz skorlarını 85 dizde (60 hasta, %75) mükemmel, 11 dizde (11 hasta, %10) iyi, 2 dizde (2 hasta, %2) orta ve 13 dizde (13 hasta, %13) kötü bulmuşlardır (19). Hungerford ve ark. 39 hastanın 43 dizine ÇTDP uygulamış ortalama 5.1 yıl takiplerinde, 35 hastayı (%73) mükemmel, 9 hastayı (%19) iyi, 1 hastayı (%2 ) orta ve 3 hastayı (%6) ise kötü sonuç olarak buldular (5). Tüm kötü ve orta sonuçlar osteoartrit grubuna aitti. Yamamato ve ark. 335 dizi ortalama 7-10 yıl takiplerinde %83 mükemmel ve iyi sonuç bildirmiştir (39). Bizim serimizde ameliyat öncesi 2 (% 4.5 ) hastanın diz skoru orta, diğer hastalarınki ise kötü olarak değerlendirilirken, ameliyattan sonra yapılan en son değerlendirmelerin sonucunda 17 diz (%38.6) mükemmel, 20 diz iyi (%45.4), 6 diz orta (%13.6) ve 1 diz (%2.2) kötü olarak bulunmuştur. Serimizde kötü olan olgumuz şiddetli diz önü ağrısı olan fakat medikal sorunlarından dolayı ameliyat olmayı kabul etmeyen olgumuzdu. Orta olarak değerlendirilen bir olgumuz tibiyal gevşeme, bir olgumuz ise periprostetik kırık dört olgumuz patellofemoral sorunlar gelişen olgulardı. Bu sonucumuz literatürle karşılaştırıldığında yine de düşüktür. İleride ayrıntılı olarak değineceğimiz patellar sorunların bu sonuçta etkili olduğunu düşünüyoruz. Patellar sorunlar hariç tutulduğunda 39 hastada (%88) iyi ve mükemmel sonuç elde ettiğimiz görüldü. Diz fonksiyon skorunun belirlenmesinde; yürüme mesafesi, merdivenlerden inip çıkabilme yardımcı cihaz kullanıp kullanmama gibi parametreler bulunmaktadır Diz fonksiyon skorunu açısından literatüre bakıldığında Goldberg ve ark. (19) ameliyat öncesi ortalama 31 (dağılım 0-47) iken son takiplerinde 91 (72-100) olarak bildirirken, Basset (20) ise 90.1 olarak bildirmiştir. 96
105 Serimizde ameliyat öncesi dönemde ortalama fonksiyon skoru ise 39.7 (dağılım 25 64) iken ameliyat sonrası ortalama 84.7 (dağılım ) bulundu. Ameliyat öncesi fonksiyonel skor 2 dizde (%4.5) orta, 42 (%95.5) dizde kötü iken, ameliyat sonrası dönemde 18 (%40.9) dizde, mükemmel, 20 dizde (%45.4) iyi, 5 dizde(%11.3) orta 1 dizde (2.2) kötü olarak bulundu. Diz fonksiyon sonuçlarımızın literatürdeki diğer serilere oranla biraz düşük olmasını hastalarımızda gelişen patellofemoral sorunlar nedeniyle merdiven inip çıkmada yaşadıkları zorlukların etkili olduğunu düşünüyoruz. Radyolojik sonuçlara baktığımızda, Hungerford (5) ameliyat öncesi tibiya-femur açılarını; 10 varus (dağılım 3-20 ) ameliyat sonrası 8.9 (3-13 ) valgus, Goldberg (19) ise ameliyat öncesi 5 varus(1-12 ) ameliyat sonrası 10 valgus (9-19 ), Basset (20) ise ameliyat sonrası ortalama 4 valgus bildirmiştir. Serimizde ameliyat öncesi dönemde tibiya-femur açısı ortalama 9,2 (3 valgus 22 varus) varus tespit edilirken ameliyat sonrası dönemde ortalam 5,4 valgus ( 3 varus, 13 valgus) dizilim sağlandı. Ameliyat sonrası valgus açılarımız literatürle uyumludur. Goldberg (19) ve ark %30 inkomplet, %1 komplet radyolüsen alan, Hungerford (5) ise sırasıyla %29 ve %2 olarak bildirmiştir. Çalışmamızda 1 mm den fazla radyolüsen hat görülen diğer 7 ( %15.9) olgumuzda radyolüsen hatların femur ve tibiyada dağılımı ise şöyledir. Beş olguda 1, 2, 3 ve 4. anteroposterior görünüm zonlarında toplam 2 mm, 1. ve 2. lateral görünüm zonlarında ise birer mm tibiyal radyolüsens saptandı. İki olguda, lateral görüntülerde sadece 1. ve 4. zonalarda sırasıyla 2 mm femoral radyolüsens görüldü. Ön-arka grafilerde femoral komponentlerde demarkasyon yoktu. Bir (%2.2) hastada 1 mm den geniş komplet radyolüsen hat görüldü. Radyolüsen hat görülen olgularımız sayısı, literatüre oranla azdır. Bu sonucu takip süremizin orta dönem olmasına bağladık. Protez sağkalımı açısından literatüre bakıldığında; Tai ve ark (102) 55 yaş altı ve altında ortalama 7.9 yıl takip sonucunda %97.5 ( spacer değişimi hariç), Whiteside (100) 10 yıllık takipte %94, Basset 5.2 yıllık takipte %99, Hoffman (99) 14 yıllık takipte %93.4 protez sağkalımı bildirmiştir. Buehle ve ark. pres-fit olarak tespit ettikleri 108 ÇTDP yi 97
106 ortalama 9 yıl takip etmişler ve protez sağkalım oranını %93.4 olarak bildirmişlerdir (108). Duffy ortalama yaşın 43 olduğu 74 olguya çimentosuz total diz protezi uygulanmış ve ortalama 13 yıllık takiplerinde protez sağkalımını ortalama %99 olarak bildirmişlerdir (60). Goldberg çalışmasında çimentosuz uyguladığı 124 total diz protezinin 14 yıllık takibi sonucunda %21 oranında tibial komponent etrafında osteoliz saptanmış fakat sadece 1 olguda gevşeme nedeniyle revizyon uyguladıklarını bildirmiştir (19). Rick W. Basset ortalama 5.2 yıl takip ettiği 1000 olgunun 584 üne çimentosuz, 416 sına çimentolu diz artroplastisi uygulamıştır. Her iki gurupta protez sağkalımını %99 olduğunu bildirdiği çalışmasında uygun hasta seçiminin önemine dikkat çekmiştir (20) Serimizde protez sağkalımı % 95.5 olarak bulundu. İki olgu revize edildi. Bir olguda ameliyattan 20 ay sonra tibiyal komponentte aseptik gevşeme meydana geldi. Hasta revizyon için ameliyata alındı. Tibiyal komponente gevşeme görüldü. Femoral komponentin ise femura entegre olduğu görüldü. Gevşeyen tibiyal komponent kolaylıkla çıkarıldı. Çimento kullanmadığımız için tibiyal komponenti çıkarırken hemen hemen hiç kemik kaybı olmadı. Tibiya proksimal kesisi çok az miktarda kemik rezeksiyonu ile yapıldı. Çimento kullanılarak tibiyal komponent çakıldı. Patellar komponentte de ileri derecede kondral defekt olduğu görülerek patella değiştirildi. Ve sonuç iyi olarak değerlendirildi. Bu olgunun revizyonu sırasında hiç kemik kaybının olmaması ve ameliyatın kısa sürmesi çimentosuz tespitin sağladığı kolaylı olarak değerlendirildi. Diğer olguda patellar komponentte çimento ile birlikte ayrılma oldu. Bu olguda patellar komponent yeniden değiştirildi. Bunu sonuçlarımızı, literatürde yayınlamış olan çimentosuz serilerle karşılaştırdığımızda, 44 olgunun 42 sinde (%95) elde ettiğimiz protez sağ kalımının tatmin edici olduğunu düşünmekteyiz. Çimentolu TDP de geç dönemde meydana gelen başarısızlığın en sık sebebinin çimentolu tibiyal komponentte meydana gelen aseptik gevşeme olduğu birçok araştırmacı tarafından ortaya konmuştur (5,41,42,49,19,109 ). Çimento bir dolgu maddesidir ve protezle kemik arasında biyolojik tespite imkan vermemektedir. Bilindiği gibi çimentolu tespitlerde çimento ile kemik arasındaki 98
107 bağlantı, zamanla polietilen aşınmasının yol açtığı mikro parçacıkların neden olduğu biyolojik enzimatik reaksiyon yüzünden bozulmaktadır (110). Sonuçta ortaya çıkan histiyosit ve yabancı dev hücrelerin bulunduğu granülomatöz reaksiyon hem osteolize neden olmakta hem de kemik çimento arasında mm arası değişen fibröz bir membran oluşumuna neden olarak kemiği çimentodan ayırabilmektedir. Kemik çimentosunun bir başka dezavantajı ise, kırılgan olması ve yorgunluk yetmezliğine eğilimli olmasıdır(111). Protez ile kemik arasında, makaslama ve gerilim tipi yüklenmelerin aktarılmasında çimento kötü bir aracıdır. Çimento kullanımından ortaya çıkan akrilik parçacıklar, polietilen aşınmasını arttıran bir faktördür. Çimentonun polimerizasyonu sırasında meydana gelen ısı artışı aynı zamanda termal nekroza da neden olabilmektedir. ( ) Çimentolu tibiyal komponentlerin geç dönemde gevşemesi, tibial komponentin daha iyi nasıl tespit edilmesi gerektiği 1980 lerin başından itibaren yoğun bir şekilde tartışılmaya başlanmıştır. (7,8,9,17,38). Bu sorun çözmek için komponentlerin fiksayonu için farklı alternatifler düşünülmeye başlanmıştır. Birçok havyan deneyli çalışmada çimentoya alternatif olarak, proteze doğru yeni kemik büyümesi biyolojik osteointegrasyon sağlanarak komponentlerin fiksasyonunun sağlanabileceğini gösterilmiştir (7,8,11,12,41,42,56). Biyolojik integrasyon elde etmenin temel avantajları şunlardır. Protezin stabilitesi artmakta ve böylece proteze binen yüklere protezin dayanıklılığı artmaktadır. Çimentosuz diz protezi uygulamasında, amaçlanan da protezin dayanıklılığını ve ömrünü uzatmaktır (5,38,40) Poroz kaplı protezlerin kullanımı çimento ihtiyacını ortadan kaldırmaktadır. Daha uzun fiksasyon sağlama olasılığı genç ve aktif hastalar için avantajdır. Laskin ve ark 134 hastanın 142 dizine poroz kaplı kobalt krom-molibden alaşımlı çimentosuz TDA uygulamışlardır. Erken dönem sonuçlarını mükemmel olarak bildirmişlerdir. Başarı elde etmek içim kemik yüzeylerin titiz hazırlanması, stabil fiksasyonun sağlanması ve implantların uygun pozisyonda yerleştirilmesi gerektiğini vurgulamışlardır (112) Tibial tespiti güçlendirmek kemik ve kemik büyümesini hızlandırmak için kemik yüzeylerine otogreft kullanılmaktadır(38). Hofmann ve ark. ortalam 12 yıl takip ettikleri 99
108 141 hastanın 176 dizine çimentosuz TDP uygulamışlardır. Tibial ve fomoral kesilerden ortaya çıkan otogreftleri ezerek kaba toz haline getirmiş ve bunları kemikle implant yüzeyine koymuşlardır. Bu şekilde normal dizlere göre üç kat daha fazla implant-kemik yüzeyi sağlandığını, dolayısıyla tespitin güçlendirildiğini söylemektedirler (99). Kemik kalitesi iyi olan olgulardan oluşan serimizden biyolojik tespitin 43 olguda (% 97.5) olguda sağlandığını gördük. Olgularımızın orta dönem sonuçları, poroz kaplı protezlerde kemik ilerlemesiyle biyolojik tespitin başarılı bir şekilde sağlandığını göstermektedir. Sonuçlarımız literatürle uyumludur. Çimentosuz protezlerin stabilitesi için, kemik ile protez yüzeyleri arasında mesafe 2 mm ise kemik ilerlemesinin gelişebilmesi için 12 hafta gibi bir süre gerektiğini göstermiştir. Kemik ile implant arasında 100 µm kadar küçük bir mikro hareket bile kemik ilerlemesini engelleyerek fibröz bir zar gelişmesine yol açmaktadır. Bu ise psödoartrozda olduğu gibi gözeneklerin kemikle değil fibröz doku ile dolmasına neden olmakta ve sonuçta kemiksel kaynamayı önlemektedir. (46,47,48,110). Bu nedenle çimentolu TDP de komponentlerin stabil ve rijit fiksasyonu çok önemlidir. Böylece mikrohareket azalmakta ve biyolojik kemik proteze doğu ilerleyerek geçekleşmektedir (41,42,48). Yapılan laboratuar çalışmalarında tibiyal komponentin stbilitesinin çok sayıda vida ile fiksasyona bağlı olduğu gösterilmiştir(17,20). Merkezi stem ve tibiya platonun tespiti için yardımcı kansellöz vidaların kullanılmasıyla daha iyi bir stabilite elde edilmiş ve kemik büyümesinde artış sağlanmıştır. (12,17,38,). London ve ark. titanyum fiber metal kaplı titanyum alaşımlı çimentolu TDA uyguladıkları olguların radyografik incelemesinde tibial komponentin altında ve fiksasyon vidalarını çevresinde kemik konsolidasyonu geliştiğini bildirmişlerdir (14). Literatürde tibiya konan vidaların etrafında meydana gelen osteoliz %0 ile %39 arasında bildirilmektedir (94,95). 100
109 Rick W. Basset ortalama 5.2 yıl takip ettiği 1000 olgunun 584 üne çimentosuz, 416 sına çimentolu diz artroplastisi uygulamıştır. Kemik dansitesi iyi olduğunda komponentleri çimentosuz çaktığı bu olgularda tibial tespiti güçlendirmek için 4 vida koymuştur. Beşinci yılda vidaların çevresinde osteoliz bulgusu olmadığını bildirmiştir (20). Bunun tam aksine çimentosuz TDP inde tibial komponentin stabilitesi için vida kullanılmasının osteoliz ve gevşemeye yol açtığı ve erken dönemde başarısızlık sebebi olduğunu iddia eden yazarlarda vardır. Örneğin, Cooke ve ark. HO kaplı titanyum alaşımlı düz stemli ve 4 adet pegi olan tibial komponenti olan duofix protezini (Depuy) 216 hastada çimentosuz olarak kullanmışlardır (113). Yazarlar osteoliz riskini azaltmak için çimentosuz komponentlerin vida ile fiksasyonunun terk edilmesini önermişlerdir. Araştırmacılar bu çalışmanın sonuçlarını komponent aşınması osteoliz ve gevşeme açısında incelemeye devam etmektedirler. Yamamato (39) %4.5 aseptik gevşeme bildirirken, Hoffman (18) hiç gevşeme olmadığını bildirmiştir ÇTDP uygulamaları sonrası protez civarında kemik osteoliz (kemik kaybı) gelişmesi, protezin başarısızlığının en önemli nenlerinden birisidir(41,42). Bunun sebebinin tibiyal inesrtle ile femur ve tibiyal metal arkalık arasında meydana gelen polietilen aşınma ürünlerinin; stabiliteyi arttırmak için kullanılan vida delikleri kenarlarından kemik metal ara yüzüne taşınmalarıdır (20). Ayrıca tibiyal insertle metal arkalık arasında harekete izin veren protezlerde polietilen aşınma ürünlerinin distale daha kolay iniği bildirilmiştir(20). Bunun yanında yüksüzleşme ve metal parçacıkları da osteolize sebep olmaktadır (62,53,64). Tasarım özellikleri, kemik kesilerinin miktarı ve tespit sorunları gibi nedenler de osteolizi etkilemekedir (17,19,20,38). Sonuçta gelişen osteoliz, zamanla implantın gevşemesine de yol açar (102). Çalışmamızda tibiyal tespiti güçlendirmek için tüm olgulara 4 vida kondu. Hiçbir olgumuzda literatürde tarif edilen vida etrafında kistik kavite gelişimi ve kendi etrafında osteoliz görülmedi. Sadece 1 olguda bir vida etrafında küçük bir radyolüsen alan görüldü. Tibiyal komponentin stabilitesini arttırmada vida kullanımının etkili olduğunu düşünüyoruz. 101
110 Yalnız bir olgumuzda (%2.2) tibiyal komponentte komplet radyolüsen hat görülerek aseptik gevşeme gelişmesi; tibial komponent fiksasyonunda stabiliteyi arttırmak için vida kullanımının yararlı olduğunu düşündürmektedir. Olgularımızın hepsinde tibiyal insert, ortasındaki yuva vasıtasıyla tibiyal metal arkalık vidalandı. Böylece tibiyal insertle metal arkalık arasındaki hareket nedeniyle ortaya çıkacak olan polietilen debris azaltılmış oldu. Bu stabilitenin polietilen aşınma ürünlerini distale ilerlemesini azatlığını düşünüyoruz. Serimizdeki revizyon gerektirecek osteoliz oranının (%2.2) çoğu seriye göre (38,39) düşük olmasında tibiyal insertle, metal arkalık arsasında sağlanan tespitin etkisi olduğunu düşünüyoruz. Yüzey kaplama şekillerinin total diz protezi olgularının sonuçlarını nasıl etkilediği tartışılmaya devam etmektedir (49,51,101). HA kaplı protezler kalçada uzun zamandan beri kullanılmaktadır (43, 44). Fakat diz protezlerinde kullanımı henüz yenidir (67) Bu tür bir kaplama kullanılması ile ilgili başlıca sorun, HA örtüsü ile protez gövdesi arasındaki tespitin vücut içindeki dayanıklılığıdır (49). HA parçacıklarının zamanla serbestleşmesi ile polietilen aşınması ve osteolize neden olarak gevşemeye yol açabilecekleri öne sürülmüştür(38). Yine bu örtünün zamanla osteoklastik rezorpsiyona uğrayabileceği de gösterilmiştir. Bu örtünün kalınlığı 50 µm civarında olduğu zaman örtünün çok az ya da hiç delaminasyona (tabakalar şeklinde yerinden ayrılma) ve yorgunluğa uğramadığı ve çok küçük rezorpsiyon alanları bırakacak şekilde kemikle mükemmel bir apozisyon gösterdiği saptanmıştır (67) Kalsiyum fosfat bileşikleri (kısa etkili trikalsiyum fosfat (TCP) ve uzun etkili HA) doğrudan protez yüzeyine ya da poroz örtülü yüzeylere kaplandığında, erken tespiti güçlendirebilmektedir (49). Ancak, poroz yüzeylere kaplandıklarında, gerekli gözenekleri tıkayarak, kemik ilerlemesini önleme riski de vardır (49). İnsanlarda kalsiyum fosfat uygulanmış poroz yüzeylerin yalnızca %0-65 ine kemik ilerlemesi olabildiği gösterilmiştir (38) 102
111 Otopsilerden yapılan histolojik çalışmalar, klinik öncesinde yapılan deneysel çalışmaları desteklemektedir. Zamanla HA kaplı alanın inceldiği ve bunun yerine kemik dokusun ilerlediği gösterilmiştir (117). Camerun, HA kaplı 127 olguyu poroz kaplı 80 olgu ile karşılaştırmıştır. Ortalama 5 yıllık takipte arada fark bulamamıştır. Fakat HA kaplı olgularda radyolüsen alanların poroz kaplı olanlara göre daha az olduğunu söyleyerek HA kaplamanın tespiti güçlendirdiğini öne sürmüştür(118) Nillson ve ark. Tricon-II diz protezlerini HA kaplı ve çimentolu kullanarak kontrollü randomize olarak yaptıkları çalışmada 57 olgunun sonuçlarını incelemişlerdir. HA kaplı üç olguya revizyon gerekirken, çimentolu olgulara revizyon gerekmediğini söylemişlerdir. ( 119) Toksvig-Larsen ve ark. poroz kaplı Osteonic tibiyal komponentle, HA kaplı Duracon tibiyal komponenti (Howmedika, Rutherford, New Jersey) karşılaştırdıkları 7000 olguluk çok merkezli çalışmada, iki implant arasında klinik olarak fark olmadığını gösterdiler. HA kaplı implantlar poroz kaplı olanlara göre daha az gömüldüğünü, bunun da HA kaplamanın tibiyal komponent tespiti üzerinde güçlü bir olumlu etkisinin olduğunu söylemişlerdir (120). Epinette ve Manley HA kaplı Osteonic marka diz protezleriyle ilgili 12 yıllık tecrübelerini yayınladıkları makalelerinde 1990 dan beri 342 hastanın 400 dizine HA kaplı diz protezi uyguladıkların bildirdiler. Bunlardan 266 sını en az 5 yıl, 65 ini en az 7 yıl ve 7 sini ise 12 yıldan fazla takip ettiler. Sadece 3 olguda gevşeme ve osteoliz görüldü. Toplam protez sağkalımı %97 idi. Yazarlar HA kaplamanın, cerrahi sonrasında protezle kemik arasında meydana gelen boşluğu doldurmada faydalı olduğunu ifade etmektedirler. (121) Bu konuda önemli bir çalışmada Nilsson ve ark. tarafından yapılmıştır. Seksenbeş hastanın 97 dizini tibiyal tespit tipine göre 3 gruba ayırarak kontrollü randomize yaptıkları çalışmada hastalara sırasıyla çimentolu, HA kaplı vidasız çimentosuz ve HA kaplı vidalı çimentosuz total diz artroplastisi uygulamışlardır. Ortalama 2 yıl takip 103
112 ettikleri bu üç grubun farklı tespit tiplerini karşılaştırmışlardır. Klinik ve radyolojik takiplerini 6. hafta, 3, 6, aylarda yaptılar. Çimentosuz dizler ilk 3 ayda daha fazla migre olmuş ama iki yılın sonunda anlamlı fark görülmemiştir. HA kaplı vidasız çimentosuz dizler, HA kaplı vidalı çimentosuzlar kadar migre olmuştur. Dolayısıyla vidaların stabiliteye ek bir katkılarını olmadığı görülmüştür. Çimentolu dizler ise 2 yıl boyunca sürekli migre olmuş ve hiçbir zaman stabil olmadıkları görül. Sonuç olarak, HA kaplı vidasız çimentosuz tespitin genç erişkin hastalar için daha bir seçenek olduğunu söylemektedirler (122). Cross ve Parish stemi olmayan HA kaplı çimentosuz total diz artroplastilerinin etkinliğini inceldiler hastaya hidroksiapatit kaplı çimentosuz total diz protezi uyguladılar. Ortalama takip süresi 10 yıldı. Yedi vakaya revizyon gerekti. Dördü septik gevşeme, biri aseptik gevşeme, biri malrotasyon ve biri suprakondiler kırk nedeniyle revize edildi. Beş yılda incelenen 200 hastada hiç osteoliz görülmezken bazılarında minimal radyolüsen çizgiler görüldü. Klinik gevşeme nedeniyle 7,4. yılda revizyon uygulanan hastaya daha önce yüksek tibial osteotomi zemininde TDP yapılan hastaydı. Bu iyi sonuçlar ışığında yazarlar; HA kaplı çimentosuz protezlerin ameliyat süresini kısalttığını ve uzun dönemde çok iyi tespit sağladığını söylemektedirler (123). Serimizde poroz kaplı çimentosuz protez kullanıldı. Serimizdeki tibiya ve femur değerlendirildiğinde 44 olgunun 43 sinde (%97.5) elde ettiğimiz biyolojik integrason ve protez sağ kalımının tatmin edici olduğunu ve çimentosuz HA kaplı serilerle karşılaştırılabilir olduğunu düşünmekteyiz. Çimentosuz TDP inde tibial komponentin distale migrasyonu tartışma konusudur. Bu konuda önemli bir çalışma Carlsson ve ark. tarafından yapılmıştır. Bu çalışmada 116 hastanın (146 dizi) ortalam 5 yıl takip edildi. Yazarlar, çimentolu, poroz kaplı veya hidroksiapatit kaplı çimentosuz protezlerin tibiyal komponentleri ile kemik arasında meydana gelen harekete radyoizometri ile baktılar. Beş yılda sadece iki hastaya revizyon yapılırken gevşeme nedeniyle hiçbir hastaya revizyon yapılmadı. Çimentolu dizler 5 yıllık takipte en az migre olurken, 1 yılın sonunda HA kaplı dizler poroz kaplı dizlerden 104
113 daha az migre oldu. Sonuçta HA kaplı çimentosuz komponentlerin erken dönemde iyi stabilite sağladğını söylemektedirler (124). Regner ve ark. ÇTDP uyguladıkları hastalarda tibial komponenti tespit etmek içim kullandığı 4 vidanın tibiya korteksini geçmesine önem verdiler. Ameliyat sırasında bu işlemin stabiliteyi arttırdığını ifade ettiler. Ayrıca osteotominin düzgün yapılması ve testerenin soğutulmasına ayrıca dikkat ettiler yumuşak doku dengesini sağlamaya özel önem verilmesi gerektiğini ve tüm bu faktörlerin göz önünde bulundurulmasının distale migrasyonu azaltacağını bildirmişlerdir (67). Yine Oliver ve ark. HA-kaplı çimentosuz TDP uyguladıkları 238 olgunun radyolojik ve klinik sonuçlarını prospektif olarak incelediler. Araştırmacılar Insall- Burnstein II protezinin tiba ve femur komponentlerine HA ekleyerek modifiye ettiler. Patellaları polietileni çimentolayarak değiştirdiler. Ortalama 11 yıllık takiplerinde 28 komplikasyon bildirdiler. Bunlardan 4 ü tibial komponent subsidensi, 2 si femur 1 i her iki komponentin gevşemesi nedeniyle revize edildiler. Yazar ortalama sağkalımı %93 olarak bildirdiği çimentosuz diz protezlerini çimentolu protezlerle karşılaştırılabilir bulmuştur. Ağrı açısından HA kaplı protezlerin kullanıldığı bu serinin sonuçları ile diğer çimentolu TDP serilerin sonuçları arsında fark bulamamıştır (125). Serimizde 2 (%4.5) olgumuzun takiplerinde tibiyada distale ilerleyen çökme görüldü. Her iki hastada revizyon ihtiyacı olmadı. Bulgularımız literatürle uyumludur. ÇTDP uygulanan olgularda, femoral komponentte biyolojik tespitte başarılı olunmasına rağmen, bu başarı tibial komponentte her zaman ele edilememektedir. Bu durum, hibrid yani femoral komponentin çimentosuz, tibial komponentin çimentolu olduğu tespit yönteminin daha avantajlı olduğunu düşündürmektedir. (126). İlgen ve ark. hibrid tespit uyguladıkları 112 total diz protezini ortalama 10 yıl takip etmişler ve hiçbir olguda femoral komponentte aseptik gevşeme görmediklerini, 4 olguda patellar komponent komplikasyonu ve 1 olguya da enfeksiyon nedeniyle revizyon uyguladıklarını bildirmişlerdir. (127). 105
114 Gavan ve ark. hibrid total diz protezi uyguladıkları 65 olgunun 15 yıllık takiplerinde 13 revizyonun 11 nin femoral komponentten kaynakladığını protez sağ kalımını % 64 olduğunu bildirmiştir. Yazarlar sonuçlarını başarısız olmasını femur dizaynının kötü olmasına bağlamıştır (60). Çimentolu TDP inde hasta tüm fonksiyonlara hemen başlayabilirken, çimentosuz TDP inde hastaya altı hafta tam yük verdirilmemektedir. Hoffman ve ark. ilk 6 hafta %50 yük vermeye izin vermektedir. Daha sonra tam yüke geçmektedir. Bu süre bazen on haftayı bulmaktadır (99). Hungerford ve ark. ilk 6 hafta %20 yüke izin vermekte 3. ayda tam yüke izin vermektedir (5). Olgularımızın, ameliyatın üçüncü gününden itibaren çift koltuk değneği ile ameliyatlı dize 15 kilodan fazla olmamak kaydıyla parsiyel yük vermesine izin verildi. Beşinci haftadan sonra tek koltuk değneği ile giderek artan miktarda yük verdirildi. Üçüncü aydan itibaren tam yüke izin verildi. Görüldüğü gibi çimentosuz diz protezi yapılan hastanın rehabilitasyonu için daha çok süre ayrılmaktadır Bu açıdan bakıldığında çimentolu TDP fonksiyonlara erken izin vermesi açısından daha avantajlıdır. TDP de enfeksiyon en çok korkulan komplikasyondur. Günümüzde literatürde değişik serilerde enfeksiyon oranı %0.5 ile %12 arasında değişmektedir (128). Robertson ve ark. İsveç Diz Cemiyetine kayıtlı TDP ni incelemişler ve derin enfeksiyon oranını osteoartritli dizde % 1.7, romatoid artritli dizde ise %4.4 olarak incelemişlerdir (129). Enfeksiyona hazırlayıcı faktörler arasında açık cerrahi girişimler, immünosüpressif tedavi, diyabetse mellitus, yetersiz beslenme, şişmanlık, sigara kullanımı, alkol kullanımı, hipotiroidizm ve hipokalemiyi belirlemişlerdir. Aynı zamanda ameliyatın 2.5 saatten daha uzun sürmesinin de enfeksiyon oranını anlamlı bir şekilde arttırdığını tespit etmişlerdir (128,129). Çimentosuz artroplastinin bir avantajı da çimento kullanılmadığında ameliyat süresinin kısalması bu nedenle enfeksiyon olasılığının azaltmaktadır. Hungerford ve ark. yaptıkları çalışmada çimentosuz TDP nin ameliyat süresini 20 ile 30 dakika azalttığını bildirmişlerdir (81). Ayrıca çimentosuz diz protezlerinde meydana gelen enfeksiyonlarla 106
115 mücadelenin protez kemik arasında gelişen osteointegrasyondan dolayı daha kolay olduğu savunulmaktadır (123). Rasmussen ve ark. 10 köpeğin bir dizine çimentolu, diğer dizine çimentosuz total diz protezi uyguladılar. Çimentolu dizlerin 9 u enfekte olurken çimentosuz dizlerden sadece 1 i enfekte oldu. Çimentosuz diz protezinde gelişen tek enfeksiyon, aynı köpeğin karşı dizine çimentolu diz protezi uygulandıktan kısa bir süre sonra görüldüğünü bildirmişlerdir (17). Yazar bu sonuçlarının Pretty nin (130) Metilmetakrilat (PMMA) kemik çimentosunun negatif immünolojik etkileri olduğunu söylediği çalışamayla uyumlu olduğunu ifade etmiştir. Rasmussen ve çoğu çimentosuz diz protezi uyguladıkları serilerini literatürde yayınlanan çimentolu diz protezleri ile karşılaştırdığında kendi serilerinin enfeksiyon oranların daha düşük bulmuşlardır. Bu oranı kendi çimentosuz serileri için %0.3, karşılaştırdığı çimentolu seriler için %1 olarak ifade etmişlerdir (17). Cooke ve ark. HA kaplı titanyum alaşımlı düz stemli ve 4 adet pegi olan tibial komponenti olan Duofix protezini (Depuy) 216 hastada çimentosuz olarak kullanmışlardır. İki yıl boyunca başvuran hastaların kemik kalitesi ve yaşına bakılmaksızın bu yöntemle ameliyat edilmişlerdir. Ortalama 4 yılın sonunda 157 hasta dizlerinden memnun olduğunu ifade etmiştir. Sırasıyla ameliyattan 9, 54, 63 ay sonra gelişen derin enfeksiyonlar artroskopik debridman ve antibiyotik tedavisi ile başarı ile tedavi edilmiştir (113). Cross ve Parish 1000 hastaya hidroksiapatit kaplı çimentosuz total diz protezi uyguladular 17 hastada derin enfeksiyon gelişti. 12 si açık veya artroskopik sinovektomiyle biri de uzun sureli antibiyotik verilerek tedavi edildi enfeksiyon gelişen olguların %75 ini protezi yerinde bırakarak artroskopik sinovektomi ile tedavi etmenin çok iyi bir seçenek olduğunu şu tezle savunmaktadırlar. Çünkü iyi fiske olmuş çimentosuz diz protezlerinde çimento kullanılmadığından avasküler çimento-protez arayüzeyi bulunmamaktadır. Böylece enfeksiyon sınırlı kalmakta ve tedavisi 107
116 kolaylaşmaktadır. Buna da çimentosuz diz protezlerinin önemli bir avantajı olarak saymaktadırlar (123). Serimizde ameliyat sonrası erken dönemde 5 dizde (%11.6) seröz akıntı gelişti. Bu olgular oral antibiyoterapi ile tedavi edildiler. Üç dizde (%6.8) erken dönemde yüzeyel enfeksiyon gelişti. Bu olgularda birine yüzeyel debridman, irrigasyon ve antibiyotikle tedavi edilirken değer iki olgu ise yara bakımı ve antibiyotik baskısı ile tedavi edildi. Serimizde derin enfeksiyon olmadı. ÇTDP de çimentolama için zaman harcanmadığından ameliyat süresini kısalmaktadır. Ameliyat süresinin kısalmasının enfeksiyonu azalattığını düşünüyoruz Çimentosuz dizin en önemli avantajının, kemik büyümesine imkân tanıdığı için revizyon ihtiyacı olduğunda kemik stokunun koruması olarak değerlendirmiştir. Özellikle revizyon sırasında kemik kaybı en az olmakta bu da revizyonun başarısını arttırmaktadır. Aseptik gevşeme ve derin enfeksiyon nedeniyle yapılan işlemlerde komponentler rahatlıkla çıkarılabilmektedir. Revizyonlar fazla kemik kaybına yol açmadan kolaylıkla yapılabilmektedir (38,100,105,131). Yapılan çalışmalarda çimentosuz TDP inde tibiyal komponentte aseptik gevşeme oranı %0 (33 diz) ile %19 (108 dizin 21 i) arasında bildirilmiştir (17,20,19,38). Serimizde bir olguya (% 2.5) 20.ayda klinik ve radyolojik olarak aseptik gevşeme nedeniyle yine çimentosuz TDA uygulanmıştır. Bu olguda revizyon ameliyat sırasında çimentosuz tibiyal komponent kolaylıkla çıkarıldı ve kemik kaybı oluşmadı. Fibröz membranların osteointegrasyona engel olduğu görüldü ve debride edildi. Minimal kesi yapılarak yeniden çimentosuz TDA yapıldı. ÇTDP de revizyonun kolaylılıkla ve sorunsuz yapılabilmesinin çok önemli bir avantaj oluğunu düşünüyoruz. Patellar yüzeyin değiştirilip değiştirilmemesi halen tartışılmaya devam etmektedir. Femoral komponentte, troklear oluğun olmadığı ve patella eklem yüzeyinin değiştirilmediği ilk dönem total diz artroplastilerinde, Patellofemoral komplikasyonlar %30 gibi çok yüksek oranlarda bildirilmişlerdir. (30,88). Sonraki yıllarda uygun 108
117 tasarımların geliştirilmesi ile birlikte bu oran % 4-5'lere düşürülmüş ise de halen patellofemoral eklemle ilgili sorunlar devam etmektedir (1,132). Metal tabanlı patellar komponentlerle ilgili olarak çok sayıda olumsuz değerlendirmeler bulunmakla birlikte bu komponentlerin özellikle kemiğe gömülen tiplerinin güvenle kullanılabileceğine yönelik görüşler de bulunmaktadır (19). Bazı yazarlar patellanın değiştirilmesi gerektiğini savunurlar(20,133,134). Bazı yarlar ise uzun dönem sonuçlarının aynı olması ve bunun yanında daha sık komplikasyonların görülmesi nedeniyle değiştirilmemesini savunurken (135,136) bir diğer grup da hastaların kilosu, patellanın kalınlığı, diz önünde ağrı bulgusu, patellada deformasyon ve romatoid artrit varlığına göre karar verilmesini önerirler (136,137). Patellanın değiştirilmesine bağlı ameliyat sonrası diz önü ağrısı, patella kırığı, osteonekroz, ekstansör mekanizma rüptürü, patellar instabilite, implant gevşemesi, komponent yetersizliği, patellar klunk sendromu, gibi komplikasyonların görülmesi sonucu birçok yazar patellanın değiştirilmesinde seçici yaklaşımı öne sürmektedirler (136,137). Waters ve ark. 514 olguya TDP uygulamışlar ve prospektif randomize çalışma yapmışlardır. Ortalama 5.3 yıl takip ettikleri 474 olgunun patellalarını değerlendirmişlerdir. Patellası değişmeyenlerde diz önü ağrısı %25 iken, patellası değiştirilenlerde %5.3 olarak saptamışlardır. Her iki grup arasında fonksiyonel diz skorları açısında herhangi bir fark bulunmazken, patellası değişen diz skorunun grupta daha yüksek olduğunu bildirmişlerdir(138). Wood ve ark. patellar komponent uygulanmayan 128 olgunun %12 sine uygulana 92 olgunun %10 una patellofemoral sorunlar nedeniyle revizyon gerektiğini ve bunun istatistiksel olarak anlamlı olmadığını belirtmişlerdir (139). Whiteside ortalama 15 yıl takip ettiği 192 hastanın 225 dizine ÇTDP uygulamıştır. Bu olgularında, patellanın femoral komponentle uyumlu hareket etmesine olanak sağlayan ( patella frendly) protez uyguladığı için hastaların hiçbirine patellar komponent koymamıştır. Sadece patellar osteofitleri temizlemiştir. Bu takip süresi içinde hiçbir 109
118 hastaya patellar komponent konulmasını gerektirecek oranda ciddi ağrı ortaya çıkmamıştır (40). Patellar yüzeyin değiştirilmesi için klasik endikasyonlar; yaşlı hasta, diz önü ağrısı, enflamatuar artrit, obesite, peroperatif patellar maltracking görülmesi, merdiven inip çıkmada güçlük, patellar subluksasyon, kullanılacak protez tipindeki femoral komponentte anatomik olmayan patellar oluk varlığı ve patella eklem yüzeyindeki büyük kayıp iken; patellar yüzeyin değiştirilmemesi için klasik endikasyonlar; kısa ve zayıf hasta, genç yaş, enflamatuar olmayan artrit, patella eklem yüzeyinin iyi olması, perioperatif iyi patellar maltracking, patella kalınlığının yetersiz olması ve kullanılacak protez tipindeki femoral komponentte anatomik patellar oluğun bulunmaması şeklinde bildirilmiştir. (140) Serimizde patellanın değiştirilip değiştirilmemesine ameliyat sırasında karar verildi. Outerbridge evre 3 ve 4 olan olgularda patella değiştirilirken evre 1ve 2 olgularda patella değiştirilmedi. Buna göre 30 dizde patella değiştirilirken, 14 dizde patella değiştirilmedi. Toplam 7 olguda diz önü ağrısı gelişti. Bunlarda 2 si patellası değiştirilmiş olan, 5 i ise patellası değiştirilmeyen olgulardı. Patellası değiştirilen bir hastamızda ameliyattan sonra 26. ayda, patellar komponentin, altındaki çimento tabakası ile birlikte patelladan ayrıldığı görüldü. Bu hastaya patellar kesi sonrası yeni patellar komponent çimentolanarak kondu. Hastanın diz fleksiyonu en son takibinde eklem hareket açıklığı 80 olarak ölçüldü. Sonuç orta olarak değerlendirildi. Bir olguda tip IIB patella kırığı gelişti. Açık redüksiyon çekici kolon tekniği ile osteosentez sağlandı. Bu olguda ameliyat sırasında patellanın kesim sonrasında 15 mm den ince kaldığı gözlendi. Bu hastamızın sol takiplerinde hareket açıklığı 75 olarak ölçüldü. Merdiven çıkmakta güçlüğü ve orta derece ağrısı vardı. Bu olguda sonuç orta olarak değerlendirildi. Diz önü ağrısı olan diğer beş hastamızda patellar komponentin değiştirilmediği görüldü. İlk hastamız kuadriseps güçlendirme ve fizik tedaviden fayda gördü. Diğer dört hasta ise fizik tedavi ve medikal tedaviden fayda görmedi. Hastalara ameliyat önerildi. İki 110
119 hasta ameliyat edilerek patellası değiştirildi. Hastaların diz önü ağrısı geçti. Bir hasta ise merdiven çıkmakla ağrısı olmasına rağmen ameliyat öncesi döneme göre kendilerini daha iyi hissettiğinden dolayı ameliyatı kabul etmedi. Bu olgu orta sonuç olarak değerlendirildi Son hastamız ise merdiven çıkmakla ciddi ağrısı olmasına rağmen eşlik eden medikal hastalıkları nedeniyle ameliyat olmak istemedi. Bu hastanın sonucu kötü olarak değerlendirildi. Olgularımızda meydana gelen diz önü ağrısın en sık sebebini, patellanın değiştirilmemesi olarak gördük. İmplantın karşısında hareket eden patellar kıkırdak, bir süre sonra kaçınılmaz bir biçimde aşınmaktadır. Bu olay parsiyel kalça protezi uygulanan olgularda metal küre karşısında asetabüler kıkırdağın özellikle sosyal olarak hareketli olgularda daha kısa sürede olmak üzere, zamanla erozyona uğramasına benzemektedir. Bu olgularda meydana gelen bu sorunlar nedeniyle son yıllarda giderek artan bir şekilde total kalça artoplastisine dönülmüştür. Bu gözlemimizi patella yapılmayan olgularımız için yaptığımızda, patellar kıkırdağın aşınma süreci sosyal olarak daha hareketli hastalarda daha erken ortaya çıkmaktadır. Diz önü ağısı olan olgularımızdan dördünün sosyal olarak aktif olduklarını tespit ettik. Toplumuzda gelişen yaşam standardı, batılı gelişmiş ülkelerde olduğu gibi sosyal yaşamın ileri yaşlara kadar sürdürüleceğini göstermektedir. Patellar komponent değişimiyle ilgili bulgularımızı rakamlarla ifade etmek gerekirse, patella değiştirmediğimiz 14 olgunun 5 inde (%35.7) diz önü ağrısı görülürken, patella değiştirdiğimiz 30 olgunun 2 sinde (%6.6) diz önü ağrısı görüldü. Görüldüğü gibi patella değiştirilmeyen grupta diz önü ağrısı, patella değiştirilen gruba göre 6 kat daha fazladır. Bu noktadan hareketle, patellası çok ince olan olgular hariç, tüm olgularda patellanın eklem yüzeyinin durumuna bakılmaksızın patellanın değiştirilmesini önermekteyiz. Çimentolu ve çimentosuz total diz protezlerini karşılaştıran birçok çalışma yayınlanmaktadır. (20,45,124,) Çimentolu ve çimentosuz tespit edilen total diz artroplastisi arasında gevşeme açısından anlamlı fark olmadığı araştırmacılar tarafından ifade edilmiş ve iki grupta da 111
120 başarısızlığın nedeninin çoğunlukla cerrahi teknik hatalarından kaynaklandığını bildirmiştir. (141,142) Rand ve ark. ise ortalama 10 yıl takip ettikleri TDP olgusu üzerine yaptıkları çalışmalarında, çimentolu total diz protezlerinin sağkalım oranının çimentosuzlara göre daha yüksek olduğunu bildirmişlerdir. (143) Hungerford (5) 50 yaş ve altı genç hastalara ÇTDP uygulamış ve çimentolu yapılan serilerden (114,115,116) daha iyi olduğunu bildirmiştir. Khaw ve ark. ise ortalama 7.4 yıl takipte iki grup arasında fark olmadığını bildirdiler (144). Fehring ise çimentosuz protezlerin ek bir avantaj sağlamadığını, ağrılı dönemin daha uzun, revizyona gidiş süresinin daha kısa olduğunu gösterdiği çalışmasında çimentolu protezlerin daha üstün olduğunu bildirmiştir (145). Basset 1000 olguluk serisinin 584 üne çimentosuz, 416 sına çimentolu total diz protezi uygulamış ve ortalama 5.2 yıl takip etmiştir (20). Diz ve fonksiyon skorlarını çimentosuz dizlerde anlamlı olarak yüksek bulmuştur. Yazar bunu çimentosuz yapılan olguların ortalama 11.9 yaş daha genç olmalarına, kas güçlerinin ve kemik kalitelerinin daha iyi olmalarına ve deformitenin daha az olmasına bağlamıştır. Hasta seçimi dikkatle yapılırsa hem çimentolu hem çimentosuz tespitte başarılı olunabileceğini başarıda asıl faktörün protez dizaynından kaynakladığını ileri sürmüştür. Monoblok dizaynların geliştirilmesi gerektiğini önermektedir. Yapılacak çalışmaların monoblok, dizaynların kritik olan tibial backside aşınma sorununu ve protez fiksasyonunda trabeküler metallerin kullanılmasının kemik büyümesi özelliklerini hızlandırarak hâlihazırdaki protez dizaynlarına üstün olup olmadığının gösterilmesi gerektiğini söylemektedir. Aseptik gevşeme görülen olguların revizyon ihtiyacı, polietilen üretim tekniği modülarite konularıyla ilişkili olduğu görülmektedir. Modülaritenin avantajları; hastanelerin protez masrafını düşürmesi, polietilenin başarısız kaldığı olgularda cerrahın kolaylıkla revizyonu yapabilmesi ve çimentosuz fiksasyonda tibial komponentin tespiti 112
121 için vida kullanımını kolaylaştırmasıdır. Modüler komponentlerdeki polietilenin aşınmasından ortaya çıkan debris, kemik implant yüzeyinin bütünlüğüne zarar verdiğini bilinmektedir (53). James, TDP uygulamalarında çimentolu veya çimentosuz tercihi tartışılmaya devam ettiğini çimentolu veya çimentosuz TDP komponentlerin başarısız olmasında kritik faktörler bağ dengesini kurulamaması, instabilite, dizilim kusuru, kötü polietilen ve modülarite olduğunu bildirmiştir (53). Serimizde ÇTDP ile karşılaştırma grubu oluşturulmamıştır. Literatürde çimentolu ve çimentosuz TDP sonuçlarını bezer veya birbirinden üstün bulan çalışmalar vardır. Kesin bir kanıya varmak için uzun dönem sonuçların ayrıntılı olarak karşılaştırılması gerektiği düşünüyoruz. 113
122 SONUÇLAR Çimentosuz total diz protezi (ÇTDP) uyguladığımız olgulardan elde ettiğiz sonuçlar şunlardır; Ciddi osteoporoz varlığı ÇTDP için en belirgin risk faktörüdür. Kemik kalitesin kötü olması implant stabilitesini bozmaktadır. Bu da erken gevşemeye sebep olmaktadır. Bu yüzden ciddi osteoporoz varlığında ÇTDP tercih edilmemelidir. Başarı elde etmek için, kemik yüzeylerin titiz hazırlanmalı, kesi sırasında termal nekrozda kaçınmak için serum fizyolojik kullanılmalı, stabil fiksasyonun sağlanmalı ve implantlar uygun pozisyonda yerleştirilmelidir. Yalnız bir olgumuzda (%2.2) tibiyal komponentte aseptik gevşeme gelişti. Bu nedenle tibial komponent fiksasyonunda stabiliteyi arttırmak için vida kullanımının yararlı olduğunu düşünüyoruz. Çimento bir dolgu maddesidir ve protezle kemik arasında biyolojik tespite imkan vermemektedir. Kemik çimentosunun bir başka dezavantajı ise, kırılgan olması ve yorgunluk yetmezliğine eğilimli olmasıdır. Çimento kullanımından ortaya çıkan akrilik parçacıklar, polietilen aşınmasını arttıran bir faktördür. Çimentonun polimerizasyonu sırasında meydana gelen ısı artışı aynı zamanda termal nekroza da neden olabilmektedir. ÇTDP ise biyolojik tespit sağlamaktadır. Böylece çimentonun olumsuz etkilerinden korunmak mümkündür. Kemik kalitesi iyi olan olgulardan oluşan serimizde biyolojik tespitin 44 olgunun 43 ünde (% 97.5) sağlandığını gördük. Orta dönem sonuçlarımız, ÇTDP de kemik ilerlemesiyle biyolojik tespitin başarılı bir şekilde sağlandığını göstermektedir. ÇTDP uygulamaları sonrası protez civarında kemik osteoliz (kemik kaybı) gelişmesi, protezin başarısızlığının en önemli nedenlerinden birisidir. Tibiyal insertle metal arkalık arasındaki hareket nedeniyle ortaya çıkacak olan polietilen debris, vidaları takip ederek metafize iner. Osteolize sebep olur. Gelişen kemik kaybı zamanla implantın 114
123 gevşemesine yol açar. Olgularımızın hepsinde tibiyal insert, ortasındaki yuva vasıtasıyla tibiyal metal arkalığa vidalandı. Böylece tibiyal insertle metal arkalık arasındaki hareket nedeniyle ortaya çıkacak olan polietilen debris azaltılmış oldu. Bu stabilitenin ayrıca femur ile tibiyal insert arasındaki hareketten dolayı ortaya çıkan debrisin de distale inmesini azalttığını düşünüyoruz. Serimizdeki revizyon gerektirecek osteoliz oranının (%2.2) çoğu seriye göre düşük olmasında tibiyal insertle, metal arkalık arasında sağlanan tespitin de etkisi olduğunu düşünüyoruz. Çimentosuz protezlerin yüzeyleri poroz kaplı veya HA kaplıdır. Poroz kaplı çimentosuz protez kullandığınız serimizde, elde ettiğimiz biyolojik integrasyon ve protez sağkalımı tatmin edicidir. Poroz kaplı protezlerin HA kaplı serilerle karşılaştırılabilir olduğunu düşünmekteyiz. Serimizde patella değiştirilmeyen grupta diz önü ağrısı, patella değiştirilen gruba göre 6 kat daha fazladır. Bu nedenle patellası çok ince olan olgular hariç, tüm olgularda patellanın eklem yüzeyinin durumuna bakılmaksızın patellanın değiştirilmelidir. ÇTDP yapılan olgularda biyolojik integrasyon sağlanana kadar tam yük verilmemelidir. Giderek artan oranda yük verilir. Tam yükle basma 3 ayı bulmaktadır. ÇTDP de çimento kullanılmadığından, ameliyat süresi kısalmaktadır. Böylece enfeksiyon olasılığı azalmaktadır. Çimentosuz dizin en önemli avantajı, kemik büyümesine imkân tanıdığı için revizyon ihtiyacı olduğunda kemik stokunu korumasıdır. Özellikle revizyon sırasında kemik kaybı en az olmakta bu da revizyonun başarısını arttırmaktadır. Aseptik gevşeme ve derin enfeksiyon nedeniyle yapılan işlemlerde komponentler rahatlıkla çıkarılabilmektedir. Revizyonlar fazla kemik kaybına yol açmadan kolaylıkla yapılabilmektedir. ÇTDP de revizyonun kolaylılıkla ve sorunsuz yapılabilmesinin çok önemli bir avantaj oluğunu düşünüyoruz. Sonuç olarak; çimentosuz total diz artroplastisi kemik kalitesi ve protezin primer stabilitesinin iyi olduğu olgularda güvenle kullanılabilir. 115
124 KAYNAKLAR 1) Back, D.L, Cannon, S.R, Hilton, A. The Kinemax total knee arthroplasty.nine years experience. J Bone Joint Surg (Br). 2001; 83: ) Insall JN, Ranawat CS, Scott WN, Walker P. Total kondiler knee replacement. Clin Orthop. 1976;120: ) Font-Rodriguez DE, Scuderi GR, Insall IN. Survivorship of the cemented total knee arthroplasty. Clin Orthop. 1997;345: ) Diduch DR, Insall JN, Scott WN et al. Total knee in young, active patient. J Bone Jiont Surg. 1997; 79A: ) Hungerford DS, Krackow KA, Kenna RV. Cemnetless total knee replacementin patient 50 year old and under. 1989;20:131 6) Wallidus B. Arthroplatry of the knee joint using endoprosthesis. Acta Orhop Scand. 1960;30:137 7) Yamamato S. Total knee replacement with the Kodama-Yamamato knee prosthesis. 1979;145:60 8) Fereman MA, McLeod HC, Levai JP,Cementlees fixation of prosthetic components in the knee and hip. Clin Orthop. 1983; ) Ring PA Uncemented surface replacement of the knee joint. Clin Orthop. 1980;148: ) Buechell FF, Pappas MJ. New Jersey low contact stres knee replacement system, ten year evaluation of meniscal bearing. Clin Orthop Noth Am. 1989;20; ) Hungerford DS, Kenna RV,Krackow KA. The Porous coated anatomic total knee. Clin Orthop Noth Am. 1982;13:103 12) Whiteside LA. Clinical result of Whiteside Ortholoc total knee replacement. 1989;20:
125 13) Laskin RS. Tricon-M uncemented tototal knee arthroplasty. A review of 96 knees followed for longer than 2 years. J Arthroplasty. 1988,3: ) London GC, Galante JO, Maley MM. Noncemented total knee arthroplasty. Clin Orthop. 1986;205: ) Ritter MA, Keating EM, Faris PM. Design features and clinical results of the anatomic graduated conmponents (AGC) total knee replacement. 1989,19:941 16) Theodore PF, Steven M et al. The clinical result of cementless Porous-coated patellar fixation. Clin orthop. 1991,273; ) Rasmussen GL Lesson learned from cemetless fıxation knee, eds :Bellemans J, Ries MD, Victor J. Total Knee Arthroplasty 2005, ) Hofman AA, Wyatt RW, Beck SW, Alpert J. Cementless total knee arthroplasty inpatients over 65 years old. Clin Orthop 1991,271: ) Goldberg VM, Matthew K. The outcome of the cemetless tibial component. A minimum 14 years clinical eveluation. Clin Orthop. 2004;428: ) Basset RW. Result of 1000 Performance knees. J arthroplasty. 1998;3: ) Palmer SH, Cervant CT et al.surgical recosrtuction of severe patellofemoral mal tracking. Clin orthop. 2004;219: ) Mochizuki T et al.pes anserinus. Layered supportive structure on the medial side of the knee. Clin Anat. 2004, 17: ) Lankes M et al. Arterial supply of the femoral condyles. Clin Anat. 2000,138: ) Jojima H et al. Aantomic considerations of to vastus medialis in knee surgery. Clin Orthop. 2004;423: ) Bianchi CO et al. Biomechanics of the knee during weightbearing. J Orthop Res.2003,20(4): ) Li G et al. The effect of tibiofemoral joint kinematics on patella femoral contact pressure under simulated muscle loads. J Orthop Res. 2004(4): ) Paley D, MaarD, Herzeber JE: New consepts in high tibial osteotomi for medial compartment osteoarthritis. Orthop Clin North Am.1994,25(3) ) Coventry MB. Upper tibial osteotomy for gonartrosis. Orthop Clin North Am. 1979,(10):
126 29) Tözün R ve ark. Arka çapraz bağı koruyan primer diz artroplastileri. Ed. Tandoğan NR,Alpaslan AM.Diz cerrahisi. 1999; ) Insall JN. Surgical technique and instrumentation in the total knee arthroplasty. Surgery of the knee. 2nd edition. New York, Chirchill Livingstone pp. 1993: ) Warren LA, Marshall JL, Girins F. Primer static stabilizer of the medial side of the knee. J Bone Joint Surg.1979;56-A: ) Gür E. Total diz protezlerinde implant seçimi. Diz sorunları. Bizim Büro Basımevi Kızılay,Ankara.Ed. Ege R : ) Tooms RE. Arthroplasty of ankle and knee. Ed. Crenshaw AH. Campbell s Operative Orthpaedics. St. Louis, Mosby Company vol.1: ) Gioe TJ. Killen KK, Hoeffel DP, et al. Analysis of unicompartmantal knee arthroplasty in a community based implant registry. Clin Orthop. 2003;416: ) Atik Ş: Unikomparmantal atrroplasty. Panel 3. XIII. Milli Türk Ortopedi ve Travmatoloji Kongre Kitabı. 1993;3 36) Goodfellow JW, O Connor J. Clinical results of the Oxford knee surface arthroplasty of tibiofemoral joint with a meniscal bearing prosthesis. Clin Orthop 1986;205:21 37) Coventry MB et al. A new geometric arthroplasty. Clin Orthop.1972;83:15 38) Saleh KJ et al. Primary total knee arthroplasty outcomes. Ed. Barrack RL et al. Orthopaedic Knowledge Update 3. Hip Knee Reconstruction, American Academy of Orthopaedic Surgeons. Rosemont. USA. 2006; ) Yamamto S, Nakata S, Kondoh Y. A follow up study of an uncemented knee replacement. J Bone Joint Surg (Br).1989;71-B: ) Whiteside LA. Choosing your implant. J artroplasty. 2005;vol:20, noo. 4 Suppl.2 41) Peters PC, Engh GA, et al. Osteolisis after total knee arthroplasty without cement. J Bone Joint Surg. 1992;74-A, no,6: ) Haddad RJ, Cook SD et al. Current consept review. Boiological fixation of Porouscoated implants.. J Bone Joint Surg 1987; 69-A, no. 9: ) Geesink RGT, Hoefnagels NHM. Six year result of HA-coated total hip replacement.. J Bone Joint Surg(Br), 1995;77:
127 44) Karrholm J, et al. Migration of femoral komponent in total hip arthroplasty: randomize evaluation beetween 3 modes of fixation using RSA. Acta orthop Scand (Suppl 270):13 45) Rosenberg AG, Barden R, Galante JO. A comparison of cemented and cementless fixation with the Miller-Galante total knee arthroplasty. Orthop Clin North Am. 1989;20: ) Pillar RM, Lee JM et al. Observation on the effect of movement on bone ingrowth into porous surfaced implants. Clin Orthop. 1986; ) Bobyn JD, Pillar R, Cameron HU. Osteogenic phenomena across endosteal bone implant spaces with porous surfacet intramedullary implants.. J Bone Joint Surg ) Cameron HU, Pillar RM and Macnab I. The rate of bone ingrowth into Porous metal. J. Biomed Mater Res. 1976, 10: ) Tısdel CL, Golberg VM, Parr JA et al. The influence of a HA and TCP coating on bone growth into titanium fiber- metal implants.. J Bone Joint Surg : ) Pilliar RM. Porous-surfaced metallic implants for orthopaedic applications. J Biomed Mater Res. 1987;21 (A1 Suppl): ) Regner L, Carlsson L, Kearrholm J et al. Ceramic coating tibial component fixation in total knee arthroplasty. Of arthroplasty. 1998, 13:8 52) Cameron HU, Pilliar MN, Macnab IAN. The effect of movement on the bonding Porous metal to bone. J Biomed Mater Res. 1973,7: ) James W. Uncemented fixation in total knee replacement.: Promising future. Current Opinion in Orthopaedic 2007, feb, vol:18-1: ) Bobyn JD, Pıllıar RM, Cameron HU and weatherly Gc: The optimum pore size for the fixation of porous surfaced metal implants by the ingrwoth of bone. Clin Orthop. 1980, 150: ) Klawitter JJ, and Hulbert SF: Application porous ceramics fort he attachment of load bearing internal orthopeadic applications. J. Biomed Matter Res sympos 1971;2(1):
128 56) Robertson DM, St Pierre leon and Chahal, Ramlal: preliminary observations of bone ingrowth into porous materials. J. Biomed Mater Res, 1976,10: ) Karrholm J, Malchau H, Snorrason F, Herberts P: Micromotion of femoral stems in total hip arthroplasty: A randomized study of cemented, HA-cooted and porous coated stems with roentgen streopgrammeric analysis. J Bone Joint Surg 1994, Am, 76: ) Collier JP, Collıgan GA, and Braun SA.:Bone ingrowth into dynamically loaded porous coated intramedullary nails. J Biomed Mater Res Sympos. 1976, 7: ) Ducheyne P, De Meester P. Et al. İnfluence of a functional dynamic loading on bone ingrowth in to surface pores of orthopaedic implants. J Biomed Mater Res. 1977, 11: ) Duffy GP, Murray BE, Trousdale RR. Hybrid total knee arthroplasty J of Arthroplasty vol 22-8: ) Rosenberg AG, Galante JO: Cementless total knee arthroplasty. Surgery of the knee, Ed. Insall J, Churchillivigstone. 1993:869 62) Bell RS, Schatzer J, at al. A study of implant failure in the Wagner resurfacing arthroplasty. J Bone Joint Surg 1985 Oct. 67-A: ) Campbell P, Nasser S, Kossovsky N, and Amtutz HC: Mecanism of production and histopatholagical effect of UHMWPE and metal wear debris in porous and cemented surdace replacement. Read at the symposium on biocampatibilty of particulate impmant materyals, San Antonio Texas Oct ) Carlsson AS, Gentz CF and Linder, Lars. Localized bone resorbtion in the femur mechanical fauilure of cemented total hip arthroplasties. Acta Orthop Scand. 1983;54: ) Kim Y-H, Oh JH, Oh SH. Osteolysis around cementless porous coated anatomic knee prostheses. J bone Joint surg B: ) Lewis PL, Rorabeck CH et al. Screw osteolysis after cementless total knee arthroplasty. Clin Orthop. 1995,321:173 67) Regner L, Carlsson L et al. A radiosterometric evaulation of migration and inducible displacement after 5 years. J Arthroplasty Vol 15. No 6:
129 68) Dilaveroğlu b: Varus gonartrozunun tedavisinde yüksek tibial valgizasyon osteotomisi. Uzmanlık tezi. Şişli Etfal Hast. İstanbul ) Şener N, Tözün R. Total diz artroplastisinde derin ve trombozu ve profilaksisi. XV. Türk Milli Ortopedi Ve Travmatoloji Kongre Kitabı 1997:754 70) Ries MD. Skin necrosis after total knee arthroplasty. J Arthroplasty Jun;17 ( 4 Suppl): ) Borden LS, Geearen PF. İnfected total knee replacement protochol for management. J Arthrolasty. 1987,2:227 72) Healy WL, Rio R. Warren P. Mesh expantion release of the lateral patellar retinaculum during total knee arthroplasty. J Bone Joint surg Am : ) Merkov RI. Complication in total knee arthtoplasty J Bone Joint Surg. 2002,65-A:84 74) Keaing EM, Hass G et al. Patella fracture after post total knee replacement. Clin Orthop : ) Ortiguera CJ, Berry DJ. Patellar farctures after knee arthroplasty. J bone joint surg Am A (4): ) Noorpuri BS, Maksooud M. Osteonecrosis of patella and prostetic extrusion after total knee arthroplasty. J Arthroplasty 2002 Aug 17(5): ) Prada SA, Griffin FM et al. Allograft reconstruction for extensor mechanism rupture after total knee arthroplasty. +.8 Year followup. Orthopaedic. 2003, Dec 26 (129): ) Gross AE. Periprostetic fractures of the knee: Puzzle pieces. J arthroplasty June: 19 (Suppl 1): ) Crockarrel JR. Guyton JL. Arthroplasty of Ankle and Knee. Campbell s Operative Orthopaedics. 10th edition, St. Louis, Mosby- Year Book.2003:226 80) Kayle DE, Lyttk D. Surgical interruprion of patellar blood supply by the total knee arthroplasty. Clin orthop. 1998;229: ) Hungerford DS, Krackow KA, Kenna RV. Clinical experience with the PCA Prosthesis with and without cement. In total knee arthroplasty. A comprehensive approach pp Ed. Hungerford DS, Krackow KA, Kenna RV. Baltimore, Williams and Wilkins,
130 82) Çetin İ, Erdemli B. Diz artroplastisinde teknik ve uygulama özellikleri. Ed. Ege R. Diz sorunlar. Bizim büro basımevi-ankara. 1998: ) Wood DJ, Smith AJ, White B. Patellar resurfacing in total knee arthroplasty. J Bone Joint Surg. 2002;84-A(2): ) Gill GS, Joshi AB. Long term result of Kinematic Condylar knee replacement. An analysis of 4004 knee. J Bone Joint Surg Br.2001; 83(3): ) Hubbard MJS.Ed. The value of lavage in osteoathrosis of the knee. Ed Bulstrode C et al. Oxford Texbook of Orthopedics and Trauma Oxford Univesty, USA, Vol.2 p ) R John Wright, Clement B, et al. Patient reported outcome and survivorship after 87) Kinemax total knee arthroplasty. J Bone Joint Surg. Am : ) Laskin RS, Rieger MA. Rhe surcical technique for performing a total knee replacement arthroplasty. Orthop Clin North Am. 1989;20:31 89) Dorr JD. Bone grafts for bone loss with knee replacement. Clin orthop North am.1989;20:179 90) Berquist TH. İmaging of orthopaedic trauma and surgery WB. Saunders Company, ) Insall JN, Dorr LD, Scott WN. Rationale of Knee Sociaety Clinical rating system Clin Orthop 248:13p 92) Ewald FC: The Knee Sociaety total knee arthroplaty roentgenografic evalution and scoring system. Clin Orthop 1989;248:9 93) Kaplan EL, Meier P: Non parametric estimation for incomplete observation. J am Stat Assos. 1958;53: ) Peters Pl, Engh GA, Dwyer KA: Osteolisis after total knee arthroplasty without cemet. J Bone Joint Surg Am. 1992;74:864 95) Ezzet KA, Garcia R, Barrac RL: Effect of component fixation methot on osteolysis in the total knee arthroplasty Clin orthop. 1995;321:86 96) Tria AJ, Harwood DA, Alice JA et al: Patellar fracture after posterior stabilized knee arthroplasties. Clin Orthop. 1994;299: ) Hozack WJ, Goll SR, Lotke PA et al: The treatment of patellar fractures after total knee arthroplasty. Clin Orthop. 1988;236:
131 98) Roraberc Ch, Taylor JV: the cemented Kinematic-II and the non-cemented Porous coated antomic prosthesis for total knee replacemet. Clin orthop 30:265, ) Hofmann AA, Evanich J, et al: Ten-to 14 year clinical floow-up of cementless Natural Knee system. Clin orthop. 388: ) Whiteside LA: Cemetless total knee replacement. Nine to 11 year result anda 10 yera survıvırship analysis. Clin orthop. 1994;309: ) Nillson KG, Karrholm J. Et al: Hydroxyapatit versus cemented fixation of the tibial component in total knee arthroplasty 102) Tai CC, Cross MJ: Five-to 12 year follow-up of HA-coated cementless total knee repkacement in youg active patient. 2006, 88(9): ) Hoffmann AA Heithoff SM, Camargo M: Cementless total knee arthroplasty in patients 50 years or younger. Clin Orthop 2002, 404: ) Roraberck CH, Bourne RB: the cemented Kinematic-II and the non-cemented Porous coated antomic prosthesis for total knee replacemet. Aprospective eveluation. J bone Joint surg. 1988, 70-A: ) Amtrong RA, Whiteside LA: Result of cementless total knee arthroplasty in older rheumatoid population. J Arthroplasty, 1991;vol.6. 4: ) Tözün R, Şener N: Total diz artroplastisinde komplikasyonlar ve çözümleri. Ed: Tandoğan RN Alpaslan MA: Diz cerrahisi. Haberal eğitim vakfı, Ankara 1999: ) Harvey IA, Barry K. et al.:range of motion of standart and high- flexion Posterior stabilized total knee prosthesis. A prospective, randomize study. J Bone Joint Surg (AM). 2005;87-7: ) Buehler KO, Ven-Watson EW et.al.: The pres-fit kondylar total knee system: 8-to 10 year results with a Posterior cruciate-retaining design. J arthroplasty. 2000;15(6): ) Andriacchi TP: Knee biomechanics. Orthop Res Sosc Education progra, San 1987 Fransisco, Jan ) Sur H. Çimentosuz Total Diz Protezi. Ed: Tandoğan RN Alpaslan MA: Diz cerrahisi. Haberal eğitim vakfı, Ankara 1999: ) Black J: Requirements for succesfull total knee replacement. Metal considertaions. Orthop Clin North Am. 1989;20:
132 112) Laskin RS, Cameron HU, et al. Un cemented total knee prosthesis. A primilinary reports of 142 cases. Scientific exhibit at the annual meeting of the American Academy of Orthopaedic surgeons, New Orleans, Lousiana, 1986, feb, ) Cooke C, Walter WK, Zikat B: Tibial fixation without screws in cementles total knee arthroplasty. J Arthroplasty. 2006;21: ) Freeman MAR, Todd RC, Banert P. At al. ICLH Arthroplasty of the knee. J Bone Joint Surg B: ) Stuart MJ, Rand JA: Total Knee arthroplasty in young adults who have rheumatoid arthritis. J Bone joint Surg A: ) Stuart MJ, Rand JA. Total knee arthroplasty in young adult. Orthop Trans. 1987;11: ) Jaffe WL Scott DF. Total hip arthroplast with HA-Coated prosthesis. J Bone Joint Surg Am. 1996;78: ) Cameron HU. HA versus grit blasted tibial component in the total knee replacement. Acta Ortop belg. 1997;63 Suppl 1: ) Nilsson KG, Karrholm J et al. HA-coated versus cemented fixationof the tibial component in the total knee arthroplasty: prospective randomized comparison of HA coated and cemented tibial components with 5 year follow-up using RSA. J Arthroplasty. 1999;14: ) Toksvig-Larsen. Jorn LP et al. HA-enhanced tibial prothetic fixation. Clin Orthop. 2000;370: ) Epinette JA, Manley MT. Twelve-year experienve with HA in primary knee arthroplasty. In Epinette JA, Manley MT, editors. Fifteen years of clinical experience with HA coatings in joint arthroplasty. New York: Springer; 2004; p ) Nilsson KG, Henricson A et al. Uncemented HA-coated implant is the optimum fixation for TKA in the young patients. Clin Orthop. 2006;448: ) Cross MJ, Parish EN. A hidroxiapatit-coated total knee replacement: prospective analysis of 1000 patients. J Bone Joint Surg Br. 2005; 87-B: ) Carlsson A, Bjorkman A, et al. Cemented tibial component fixation performed beter than cementless fixation: a randomized RSA study comparing porous-coated. Clin Orthop. 2001;391:
133 125) Oliver MC, Keast-Butler OD, et al. A HA-coated InsaLL-Burnstein II total knee replacement: 11 year result. J Bone Joint Surg. 2005;85-B: ) Berge RA, Lyon A, John H. Problems with cemetless total knee Arthroplasty at 11 years follow up. Clin Orthop. 2001;392: ) İlgen R, ve ark. Hybrid total knee arthroplasty: a prospective analysis of clinical and radiographic outcome at average 10 years follow-up. J Arthroplasty 2004;19 (Supply 2):7 128) Blom AW, Brown J, et al. Infection after total knee arthroplasty. J Bone Joint Surg. 2004, 85-B: ) Robertson O, Knutson K. Sweedih knee arthroplasty register : An update with special emphasis of knees operated on Acta orthop Scand : ) Pretty W, İnfluence of skeletal implant materials on infection. Trans Orthop Res. 1983;8: ) Mason JB, Fehring TK. Removing well fixed total knee arthroplasty implant. Clin Orthop 2006;446: ) London GC, Galante JO. Casini J. Essay on total arthroplasty. Clin Orthop 1985,192: ) Feller JA. Bartlett RJ et al. Patellar resurfacing versus retention in the total knee arthroplasty. J Bone Joint Surg Am B: ) Keblish PA, Varma AK, Greenwald A. Patellar resurfacing in total knee arthroplasty. J Bone Joint Surg Am. 1994, 76-B: ) Bourne JA, Bartlett RJ. Lang DM. Resurfacing versus not resurfacing patella during total knee replacement. Clin Orthop. 1995,321: ) Feller JA, Barlet RJ, Lang DM. Patellar resurfacing versus retention in total knee arthroplasty. J Bone Joint Surg 1996,75-B: ) Boyd JAD, Evald FC at al. Long term complications after total knee arthroplasty without patellar resurfacing. J Bone Joint Surg A: ) Waters TS Bentley G. Patellar resurfacing in total knee arthroplasty. J Bone Joint Surg A:
134 139) Wood DJ et al. Patellar resurfacing in total knee arthroplasty. A proapective randomized trial. J Bone Joint Surg ) Picetti GD, McGann WA et al. Patellofemoral joint after total kne arthroplasty without patellar resurfacing. J Bone Joint Surg A; ) Townley CO: Tootal knee arthroplasty a personal retrospective review. Clin Orthop. 1988,236: ) Hungerford DS, Krackoe KA. Total joint arthroplasty of the knee. Clin Orthop : ) Rand JA. Et al. Factors effecting total knee arthroplasty. Factor effecting the durabilty of primary total knee prosthesis. J Bone Joint Surg A;2: ) Khaw FM. Kır LM, Morris RW. Cemetless and cemented implants had similar survival in total kotal knee replacement. J bone Joint Surg. 2003, 85-A: ) Thomas F, William G: Revisison of failed vementless total knee replacement with cemet. Clin Orthop. 1998, 356:
GONARTROZ UZM.FZT.NAZMİ ŞEKERCİ
 GONARTROZ UZM.FZT.NAZMİ ŞEKERCİ Gonartroz, diz ekleminde progresif olarak ortaya çıkan kıkırdak yıkımı, osteofit oluşumu ve subkondral skleroz ile karakterize noninflamatuvar, kronik, dejeneretif bir hastalıktır.
GONARTROZ UZM.FZT.NAZMİ ŞEKERCİ Gonartroz, diz ekleminde progresif olarak ortaya çıkan kıkırdak yıkımı, osteofit oluşumu ve subkondral skleroz ile karakterize noninflamatuvar, kronik, dejeneretif bir hastalıktır.
OSTEOARTRİT NEDENİYLE PRİMER TOTAL DİZ ARTROPLASTİSİ UYGULANAN OLGULARIN DEĞERLENDİRİLMESİ
 T.C. SAĞLIK BAKANLIĞI DR. LÜTFİ KIRDAR KARTAL EĞİTİM VE ARAŞTIRMA HASTANESİ II. ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ ŞEF: OP. DR. MUZAFFER YILDIZ OSTEOARTRİT NEDENİYLE PRİMER TOTAL DİZ ARTROPLASTİSİ UYGULANAN
T.C. SAĞLIK BAKANLIĞI DR. LÜTFİ KIRDAR KARTAL EĞİTİM VE ARAŞTIRMA HASTANESİ II. ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ ŞEF: OP. DR. MUZAFFER YILDIZ OSTEOARTRİT NEDENİYLE PRİMER TOTAL DİZ ARTROPLASTİSİ UYGULANAN
08.10.2013 DEFORMİTE. Sagittal Plan Analizleri (Diz Kontraktürleri) DEFORMİTE (Tedavi Endikasyonlari) DEFORMİTE. Tedavi Endikasyonlari (klinik)
 DEFORMİTE Ekstremitenin normal anatomisinden sapması Sagittal Plan Analizleri (Diz Kontraktürleri) Uzunluk farkı Angulasyon Rotasyon Translasyon Eklem kontraktürleri Dr. Mustafa KURKLU GATA Ort. ve Trav.
DEFORMİTE Ekstremitenin normal anatomisinden sapması Sagittal Plan Analizleri (Diz Kontraktürleri) Uzunluk farkı Angulasyon Rotasyon Translasyon Eklem kontraktürleri Dr. Mustafa KURKLU GATA Ort. ve Trav.
Giriş. Anatomi. Anterior kompartman BACAK YARALANMALARI. Tibia. Fibula
 BACAK YARALANMALARI Gülçin BACAKOĞLU Giriş Alt bacak yaralanmaları daha sık görülür Tibia en sık kırılan kemiktir Beraberinde önemli yumuşak doku yaralanmaları oluşabilir Değerlendirmede hikaye ve FM önemlidir
BACAK YARALANMALARI Gülçin BACAKOĞLU Giriş Alt bacak yaralanmaları daha sık görülür Tibia en sık kırılan kemiktir Beraberinde önemli yumuşak doku yaralanmaları oluşabilir Değerlendirmede hikaye ve FM önemlidir
Plato Tibia ve ÖĞRENCİ DERS NOTLARI. Ortopedi ve Travmatoloji Anabilim Dalı
 Plato Tibia ve Patella Kırıkları ÖĞRENCİ DERS NOTLARI Prof.Dr.Mehmet.Mehmet Rıfat R ERGİNER İ.Ü.Cerrahpaşa a Tıp T p Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı Plato Tibia Kırıkları İnsidans Bütün
Plato Tibia ve Patella Kırıkları ÖĞRENCİ DERS NOTLARI Prof.Dr.Mehmet.Mehmet Rıfat R ERGİNER İ.Ü.Cerrahpaşa a Tıp T p Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı Plato Tibia Kırıkları İnsidans Bütün
Biyolojik Biyomekanik İmplant Başarısızlığı İmplant Başarısızlığı Krestal Kemik Kaybı Protez Komplikasyonları Mekanik Süreçler
 F. Emir Biyolojik İmplant Başarısızlığı Cerrahi başarısızlık İyileşme Krestal Kemik Kaybı Periosteal Refleksiyon(kaldırma) Otoimmün (bakteriyel etki) Biyolojik mikro aralık Protez Komplikasyonları Vida
F. Emir Biyolojik İmplant Başarısızlığı Cerrahi başarısızlık İyileşme Krestal Kemik Kaybı Periosteal Refleksiyon(kaldırma) Otoimmün (bakteriyel etki) Biyolojik mikro aralık Protez Komplikasyonları Vida
25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015
 TOTBİD 25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015 Titanic Kongre Merkezi Belek / Antalya PROGRAM ANAHATLARI 27 Ekim 2015, Salı Saat Salon 1 Alt dal KULLANILAN RENK VE SEMBOL
TOTBİD 25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015 Titanic Kongre Merkezi Belek / Antalya PROGRAM ANAHATLARI 27 Ekim 2015, Salı Saat Salon 1 Alt dal KULLANILAN RENK VE SEMBOL
Total Kalça Protezi. Prof. Dr. Önder Yazıcıoğlu İstanbul Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı
 Total Kalça Protezi Prof. Dr. Önder Yazıcıoğlu İstanbul Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı Koksartroz Primer Önceden geçirildiği bilinen bir hastalık yok Genelde yaşlanmaya bağlı Eklemde
Total Kalça Protezi Prof. Dr. Önder Yazıcıoğlu İstanbul Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı Koksartroz Primer Önceden geçirildiği bilinen bir hastalık yok Genelde yaşlanmaya bağlı Eklemde
DİZ MUAYENESİ. Prof. Dr. Bülent Ülkar Ankara Üniversitesi Tıp Fakültesi Spor Hekimliği Anabilim Dalı
 DİZ MUAYENESİ Prof. Dr. Bülent Ülkar Ankara Üniversitesi Tıp Fakültesi Spor Hekimliği Anabilim Dalı Spor yaralanması nasıl değerlendirilmelidir? Hedefe odaklanmış ayrıntılı bir yaralanma öyküsü Hedefe
DİZ MUAYENESİ Prof. Dr. Bülent Ülkar Ankara Üniversitesi Tıp Fakültesi Spor Hekimliği Anabilim Dalı Spor yaralanması nasıl değerlendirilmelidir? Hedefe odaklanmış ayrıntılı bir yaralanma öyküsü Hedefe
SINIRLI YÜZEY DEĞİŞTİRME BAŞARILI MI?
 SINIRLI YÜZEY DEĞİŞTİRME BAŞARILI MI? Doç. Dr. Tahsin Beyzadeoğlu Yeditepe Üniversitesi Tıp Fakültesi Ortopedi ve Travmatoloji AD. [email protected] Diz Osteoartriti Kıkırdak Lezyonları A la Carte
SINIRLI YÜZEY DEĞİŞTİRME BAŞARILI MI? Doç. Dr. Tahsin Beyzadeoğlu Yeditepe Üniversitesi Tıp Fakültesi Ortopedi ve Travmatoloji AD. [email protected] Diz Osteoartriti Kıkırdak Lezyonları A la Carte
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK
 KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 EKLEM 2 EKLEM Vücudumuza stresle en çok karşı karşıya kalan yapılardan biri eklemdir. Kas fonksiyonundan kaynaklanan gerilim ve gravitasyonel reaksiyonlardan kaynaklanan
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 EKLEM 2 EKLEM Vücudumuza stresle en çok karşı karşıya kalan yapılardan biri eklemdir. Kas fonksiyonundan kaynaklanan gerilim ve gravitasyonel reaksiyonlardan kaynaklanan
TOTAL DİZ ARTROPLASTİSİ SONRASI FEMORAL VE TİBİAL KOMPONENT ROTASYONLARININ DEĞERLENDİRİLMESİ
 T.C. DOKUZ EYLÜL ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI TOTAL DİZ ARTROPLASTİSİ SONRASI FEMORAL VE TİBİAL KOMPONENT ROTASYONLARININ DEĞERLENDİRİLMESİ DR. MEHMET DOĞAN UZMANLIK
T.C. DOKUZ EYLÜL ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI TOTAL DİZ ARTROPLASTİSİ SONRASI FEMORAL VE TİBİAL KOMPONENT ROTASYONLARININ DEĞERLENDİRİLMESİ DR. MEHMET DOĞAN UZMANLIK
Kinesiyoloji ve Bilimsel Altyapısı. Prof.Dr. Mustafa KARAHAN
 Kinesiyoloji ve Bilimsel Altyapısı Prof.Dr. Mustafa KARAHAN Kinesiyoloji Kinesiyoloji insan hareketiyle ilgili mekanik ve anatomik ilkelerin incelenmesidir. Kinesiyoloji anatomi, fizyoloji ve biyomekanik
Kinesiyoloji ve Bilimsel Altyapısı Prof.Dr. Mustafa KARAHAN Kinesiyoloji Kinesiyoloji insan hareketiyle ilgili mekanik ve anatomik ilkelerin incelenmesidir. Kinesiyoloji anatomi, fizyoloji ve biyomekanik
Anatomi. Ayak Bileği Çevresi Deformitelerinde Tedavi Alternatifleri. Anatomi. Anatomi. Ardayak dizilim grafisi (Saltzman grafisi) Uzun aksiyel grafi
 Ayak Bileği Çevresi Deformitelerinde Tedavi Alternatifleri Dr. Önder Kılıçoğlu İstanbul Üniversitesi, İstanbul Tıp Fakültesi Ortopedi ve Travmatoloji AD Tibia ve talus eklem yüzleri paralel Medial ve lateral
Ayak Bileği Çevresi Deformitelerinde Tedavi Alternatifleri Dr. Önder Kılıçoğlu İstanbul Üniversitesi, İstanbul Tıp Fakültesi Ortopedi ve Travmatoloji AD Tibia ve talus eklem yüzleri paralel Medial ve lateral
PELVİS KIRIKLARI. Prof. Dr. Mehmet Aşık
 PELVİS KIRIKLARI Prof. Dr. Mehmet Aşık PELVİS KIRIKLARI Pelvis, lokomotor sistemin en fazla yük taşıyan bölümüdür. İçindeki majör damar, sinir ve organ yapıları nedeniyle pelvis travmaları kalıcı sakatlık
PELVİS KIRIKLARI Prof. Dr. Mehmet Aşık PELVİS KIRIKLARI Pelvis, lokomotor sistemin en fazla yük taşıyan bölümüdür. İçindeki majör damar, sinir ve organ yapıları nedeniyle pelvis travmaları kalıcı sakatlık
YÜKSEK TİBİAL OSTEOTOMİ
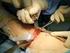 YÜKSEK TİBİAL OSTEOTOMİ Doç. Dr. Tahsin BEYZADEOĞLU Yeditepe Üniversitesi Tıp Fakültesi Ortopedi ve Travmatoloji AD. Yüksek Tibial Osteotomi AMAÇ Mekanik yükü, hastalıklı bölgeden, daha sağlıklı bölgeye
YÜKSEK TİBİAL OSTEOTOMİ Doç. Dr. Tahsin BEYZADEOĞLU Yeditepe Üniversitesi Tıp Fakültesi Ortopedi ve Travmatoloji AD. Yüksek Tibial Osteotomi AMAÇ Mekanik yükü, hastalıklı bölgeden, daha sağlıklı bölgeye
TOTAL DİZ ARTROPLASTİSİ ORTA DÖNEM SONUÇLARIMIZ
 T.C SAĞLIK BAKANLIĞI DR.LÜTFİ KIRDAR KARTAL EĞİTİM VE ARAŞTIRMA HASTANESİ 1.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Şef: Op.Dr.G.Tuğrul BERKEL TOTAL DİZ ARTROPLASTİSİ ORTA DÖNEM SONUÇLARIMIZ (UZMANLIK TEZİ) DR.Meriç
T.C SAĞLIK BAKANLIĞI DR.LÜTFİ KIRDAR KARTAL EĞİTİM VE ARAŞTIRMA HASTANESİ 1.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Şef: Op.Dr.G.Tuğrul BERKEL TOTAL DİZ ARTROPLASTİSİ ORTA DÖNEM SONUÇLARIMIZ (UZMANLIK TEZİ) DR.Meriç
T.C HAYDARPAŞA NUMUNE EĞİTİM VE ARAŞTIRMA HASTANESİ I.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Klinik Şefi: Doç.Dr. Mücahit GÖRGEÇ
 T.C HAYDARPAŞA NUMUNE EĞİTİM VE ARAŞTIRMA HASTANESİ I.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Klinik Şefi: Doç.Dr. Mücahit GÖRGEÇ PRİMER TOTAL DİZ PROTEZLERİNDE ERKEN DÖNEM SONUÇLARIMIZ VE EKLEM ÇİZGİSİNİN PATELLANIN
T.C HAYDARPAŞA NUMUNE EĞİTİM VE ARAŞTIRMA HASTANESİ I.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Klinik Şefi: Doç.Dr. Mücahit GÖRGEÇ PRİMER TOTAL DİZ PROTEZLERİNDE ERKEN DÖNEM SONUÇLARIMIZ VE EKLEM ÇİZGİSİNİN PATELLANIN
25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015
 TOTBİD 25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015 Titanic Kongre Merkezi Belek / Antalya PROGRAM ANAHATLARI 27 Ekim 2015, Salı Saat Salon 1 Alt dal KULLANILAN RENK VE SEMBOL
TOTBİD 25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015 Titanic Kongre Merkezi Belek / Antalya PROGRAM ANAHATLARI 27 Ekim 2015, Salı Saat Salon 1 Alt dal KULLANILAN RENK VE SEMBOL
VIII. TEMEL ARTROPLASTİ KURSU 30-31 MART 2012 CROWNE PLAZA OTEL-ANKARA BİRİNCİ GÜN 30 MART 2012 CUMA
 0830-0845 Açılış Prof. Dr. Erdal Cila Prof. Dr. Faik Altıntaş Prof. Dr. Önder Aydıngöz VIII. TEMEL ARTROPLASTİ KURSU 30-31 MART 2012 CROWNE PLAZA OTEL-ANKARA BİRİNCİ GÜN 30 MART 2012 CUMA Kurs Yöneticisi
0830-0845 Açılış Prof. Dr. Erdal Cila Prof. Dr. Faik Altıntaş Prof. Dr. Önder Aydıngöz VIII. TEMEL ARTROPLASTİ KURSU 30-31 MART 2012 CROWNE PLAZA OTEL-ANKARA BİRİNCİ GÜN 30 MART 2012 CUMA Kurs Yöneticisi
IX. ARTROPLASTİ TEMEL KURSU 29-30 MART 2013 MOEVENPİCK OTEL - ANKARA BİRİNCİ GÜN 29 MART 2013 CUMA 08:30 08:45 Açılış
 IX. ARTROPLASTİ TEMEL KURSU 29-30 MART 2013 MOEVENPİCK OTEL - ANKARA BİRİNCİ GÜN 29 MART 2013 CUMA 08:30 08:45 Açılış Prof. Dr. Ali Baktır Kurs Yöneticisi Prof. Dr. Ömer Faruk Bilgen Kalça Diz Artroplasti
IX. ARTROPLASTİ TEMEL KURSU 29-30 MART 2013 MOEVENPİCK OTEL - ANKARA BİRİNCİ GÜN 29 MART 2013 CUMA 08:30 08:45 Açılış Prof. Dr. Ali Baktır Kurs Yöneticisi Prof. Dr. Ömer Faruk Bilgen Kalça Diz Artroplasti
İNSAN ANATOMİSİ ve KİNESYOLOJİ
 İNSAN ANATOMİSİ ve KİNESYOLOJİ Alt Ekstremite Kasları Antrenörlük Eğitimi Bölümü -2013 Eğitim-Öğretim Yılı Güz Dönemi 9. hafta Kalça eklemini önden kat eden kaslar M. iliopsoas, m. quadriceps femoris,
İNSAN ANATOMİSİ ve KİNESYOLOJİ Alt Ekstremite Kasları Antrenörlük Eğitimi Bölümü -2013 Eğitim-Öğretim Yılı Güz Dönemi 9. hafta Kalça eklemini önden kat eden kaslar M. iliopsoas, m. quadriceps femoris,
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK
 KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 2 Ayağın en temel fonksiyonu stabilitenin sağlanması ve devam ettirilmesidir. Ayağın stabilite ve denge fonksiyonlarını yerine getirebilmesi için çeşitli düzlemlerde
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 2 Ayağın en temel fonksiyonu stabilitenin sağlanması ve devam ettirilmesidir. Ayağın stabilite ve denge fonksiyonlarını yerine getirebilmesi için çeşitli düzlemlerde
FTR 303 Ortopedik Rehabilitasyon. Kalça Artroplastisi. emin ulaş erdem
 FTR 303 Ortopedik Rehabilitasyon Kalça Artroplastisi emin ulaş erdem GİRİŞ Kalça eklemi, insan vücudunda yüke en fazla maruz kalan eklemdir. Bu nedenle fonksiyonel yaşamda dejeneratif artrit açısından
FTR 303 Ortopedik Rehabilitasyon Kalça Artroplastisi emin ulaş erdem GİRİŞ Kalça eklemi, insan vücudunda yüke en fazla maruz kalan eklemdir. Bu nedenle fonksiyonel yaşamda dejeneratif artrit açısından
TOTAL DİZ PROTEZİ ORTA DÖNEM SONUÇLARI
 T.C SAĞLIK BAKANLIĞI ŞİŞLİ ETFAL EĞİTİM VE ARAŞTIRMA HASTANESİ 2.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Şef: Doç.Dr.İrfan Öztürk TOTAL DİZ PROTEZİ ORTA DÖNEM SONUÇLARI (UZMANLIK TEZİ) Dr.Asil Berk 2008 ÖNSÖZ
T.C SAĞLIK BAKANLIĞI ŞİŞLİ ETFAL EĞİTİM VE ARAŞTIRMA HASTANESİ 2.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Şef: Doç.Dr.İrfan Öztürk TOTAL DİZ PROTEZİ ORTA DÖNEM SONUÇLARI (UZMANLIK TEZİ) Dr.Asil Berk 2008 ÖNSÖZ
KOMPARTMAN SENDROMU. Patofizyoloji. KS Nedenleri. Ödem
 KOMPARTMAN SENDROMU 10.08.2010 Dr.Günay YILDIZ Kompartman Sendromu (KS),damar ve sinir içeren kapalı boşluklarda doku basıncının, perfüzyonu engelleyecek kadar artması sonucu ortaya çıkan hipoksiyle birlikte
KOMPARTMAN SENDROMU 10.08.2010 Dr.Günay YILDIZ Kompartman Sendromu (KS),damar ve sinir içeren kapalı boşluklarda doku basıncının, perfüzyonu engelleyecek kadar artması sonucu ortaya çıkan hipoksiyle birlikte
Çalışmamızda hastaları The Knee Society nin önerdiği ağrı ve fonksiyon skorları (5), diz eklemi hareket açıklığı ve diz önü ağrılarına göre operasyon
 GİRİŞ VE AMAÇ Diz eklemi günlük yaşamımızı sürdürmekte en sık kullandığımız ve çok önemli fonksiyonları olan ancak bir o kadar da dejeneratif değişikliklere maruz kalan bir eklemdir. Diz osteoartriti etiyolojik
GİRİŞ VE AMAÇ Diz eklemi günlük yaşamımızı sürdürmekte en sık kullandığımız ve çok önemli fonksiyonları olan ancak bir o kadar da dejeneratif değişikliklere maruz kalan bir eklemdir. Diz osteoartriti etiyolojik
MENİSKÜS ZEDELENMELERİ
 MENİSKÜS ZEDELENMELERİ Diz eklemi uyluk (femur) ve kaval (tibia) kemikleri arasında kusursuz bir uyum içinde çalışır. Bu uyumun sağlanmasında, diz içerisinde yer alan menisküs denilen yarım ay şeklindeki
MENİSKÜS ZEDELENMELERİ Diz eklemi uyluk (femur) ve kaval (tibia) kemikleri arasında kusursuz bir uyum içinde çalışır. Bu uyumun sağlanmasında, diz içerisinde yer alan menisküs denilen yarım ay şeklindeki
Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır.
 Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır. Alt extremite kemikleri iki kalça kemiği ile omurganın kuyruk sokumu kemiği arasında oluşan pelvis (leğen kavşağı) ile başlar.
Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır. Alt extremite kemikleri iki kalça kemiği ile omurganın kuyruk sokumu kemiği arasında oluşan pelvis (leğen kavşağı) ile başlar.
Diz komplexinin eklemleri. Tibiofemoral eklem Patella femoral eklem
 DİZ Dizin fonksiyonu; Ağırlık taşıma için stabilite sağlamak Bacağın hareketlerini sağlamak Üst gövdenin ağırlığını bacağa ve ayağa aktarmak En önemli görevi ekstremitenin boyunu kısaltıp uzatmasıdır GYA
DİZ Dizin fonksiyonu; Ağırlık taşıma için stabilite sağlamak Bacağın hareketlerini sağlamak Üst gövdenin ağırlığını bacağa ve ayağa aktarmak En önemli görevi ekstremitenin boyunu kısaltıp uzatmasıdır GYA
Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır.
 Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır. Alt extremite kemikleri iki kalça kemiği ile omurganın kuyruk sokumu kemiği arasında oluşan pelvis (leğen kavşağı) ile başlar.
Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır. Alt extremite kemikleri iki kalça kemiği ile omurganın kuyruk sokumu kemiği arasında oluşan pelvis (leğen kavşağı) ile başlar.
OSTEOARTRİT. Uzm. Fzt. Nazmi ŞEKERCİ
 OSTEOARTRİT Uzm. Fzt. Nazmi ŞEKERCİ Eklem kıkırdağından başlayıp, eklemlerde mekanik aşınmaya ve dejenerasyona yol açan kronik bir eklem hastalığıdır. LİTERATÜRDEKİ İSİMLERİ ARTROZ DEJENERATİF ARTRİT Yavaş
OSTEOARTRİT Uzm. Fzt. Nazmi ŞEKERCİ Eklem kıkırdağından başlayıp, eklemlerde mekanik aşınmaya ve dejenerasyona yol açan kronik bir eklem hastalığıdır. LİTERATÜRDEKİ İSİMLERİ ARTROZ DEJENERATİF ARTRİT Yavaş
Patolojik yürüyüş ve özellikleri 4. hafta. Prof.Dr. Serap Alsancak Ankara Üniversitesi
 Patolojik yürüyüş ve özellikleri 4. hafta Prof.Dr. Serap Alsancak Ankara Üniversitesi Yürüyüş bozuklukları 1) Gövdenin lateral fleksiyonu, 2) Gövdenin fleksiyonu, 3) Gövdenin ekstansiyonu, 4) Lumbal lordozda
Patolojik yürüyüş ve özellikleri 4. hafta Prof.Dr. Serap Alsancak Ankara Üniversitesi Yürüyüş bozuklukları 1) Gövdenin lateral fleksiyonu, 2) Gövdenin fleksiyonu, 3) Gövdenin ekstansiyonu, 4) Lumbal lordozda
ORTOPEDİ VE TRAVMATOLOJİ BRANŞI ARTROPLASTİ ALAN GRUBUNA AİT TIBBİ MALZEMELER
 ORTOPEDİ VE TRAVMATOLOJİ BRANŞI ARTROPLASTİ ALAN GRUBUNA AİT TIBBİ MALZEMELER EK-3/F-1 SUT KODU UYGULAMA CERRAHİ TASARIM ÖZELLİK MATERYAL ÜRÜN TANIMI YÖNTEM KAPLAMA FİYAT (TL) 100.100 KALÇA PRİMER ASETABULAR
ORTOPEDİ VE TRAVMATOLOJİ BRANŞI ARTROPLASTİ ALAN GRUBUNA AİT TIBBİ MALZEMELER EK-3/F-1 SUT KODU UYGULAMA CERRAHİ TASARIM ÖZELLİK MATERYAL ÜRÜN TANIMI YÖNTEM KAPLAMA FİYAT (TL) 100.100 KALÇA PRİMER ASETABULAR
ÖN ÇAPRAZ BAĞ ZEDELENMELERİ
 ÖN ÇAPRAZ BAĞ ZEDELENMELERİ Diz eklemi çepeçevre bağlarla desteklenen ve cildin altında kaslarla çevrili olmadığı için de travmaya son derece açık olan bir eklemdir. Diz ekleminde kayma, menteşe ve dönme
ÖN ÇAPRAZ BAĞ ZEDELENMELERİ Diz eklemi çepeçevre bağlarla desteklenen ve cildin altında kaslarla çevrili olmadığı için de travmaya son derece açık olan bir eklemdir. Diz ekleminde kayma, menteşe ve dönme
ALT EKSTREMİTE KLİNİK ANATOMİSİ. Doç. Dr. ERCAN TANYELİ
 ALT EKSTREMİTE KLİNİK ANATOMİSİ Doç. Dr. ERCAN TANYELİ Vücut ağırlığını ayakta durma, yürüme ve koşma sırasında taşır. Gluteal bölge Femoral bölge (uyluk) Bacak (cruris) Ayak Arterlerin palpasyonu A.femoralis:
ALT EKSTREMİTE KLİNİK ANATOMİSİ Doç. Dr. ERCAN TANYELİ Vücut ağırlığını ayakta durma, yürüme ve koşma sırasında taşır. Gluteal bölge Femoral bölge (uyluk) Bacak (cruris) Ayak Arterlerin palpasyonu A.femoralis:
6.WEEK BİYOMATERYALLER
 6.WEEK BİYOMATERYALLER Biyomedikal Uygulamalar İçin Malzemeler Doç. Dr. Ayşe Karakeçili 3. BİYOMATERYAL TÜRLERİ METALİK BİYOMATERYALLER Hard Tissue Replacement Materials Metalik materyaller, biyomateryal
6.WEEK BİYOMATERYALLER Biyomedikal Uygulamalar İçin Malzemeler Doç. Dr. Ayşe Karakeçili 3. BİYOMATERYAL TÜRLERİ METALİK BİYOMATERYALLER Hard Tissue Replacement Materials Metalik materyaller, biyomateryal
FTR 303 Ortopedik Rehabilitasyon. Diz Artroplastisi. emin ulaş erdem
 FTR 303 Ortopedik Rehabilitasyon Diz Artroplastisi emin ulaş erdem TANIM Artroplasti, herhangi bir eklemde ağrıyı dindirmek, stabilizasyonu ve hareket genişliğini sağlamak amacıyla eklemin yeniden yapılandırılmasıdır
FTR 303 Ortopedik Rehabilitasyon Diz Artroplastisi emin ulaş erdem TANIM Artroplasti, herhangi bir eklemde ağrıyı dindirmek, stabilizasyonu ve hareket genişliğini sağlamak amacıyla eklemin yeniden yapılandırılmasıdır
FIRAT ÜNİVERSİTESİ HASTANESİ ORTOPEDİ VE TRAVMATOLOJİ ANA BİLİM DALI MALZEME LİSTESİ
 FIRAT ÜNİVERSİTESİ HASTANESİ ORTOPEDİ VE TRAVMATOLOJİ ANA BİLİM DALI MALZEME LİSTESİ 1-ÜST EKSTREMİTE ÇELİK PLAK VE VİDA GRUBU MİKTAR BİRİM FİYAT 1 KILITLI CLAVICLE CELIK PLAK SOL 4,5, 6, 7, 8, 10, 12
FIRAT ÜNİVERSİTESİ HASTANESİ ORTOPEDİ VE TRAVMATOLOJİ ANA BİLİM DALI MALZEME LİSTESİ 1-ÜST EKSTREMİTE ÇELİK PLAK VE VİDA GRUBU MİKTAR BİRİM FİYAT 1 KILITLI CLAVICLE CELIK PLAK SOL 4,5, 6, 7, 8, 10, 12
AMBULASYONA YARDIMCI CİHAZLAR
 AMBULASYONA YARDIMCI CİHAZLAR DOÇ. DR. MEHMET KARAKOÇ Dicle Üniversitesi Tıp Fakültesi FTR AD. Diyarbakır 30.10.2013 1 YARDIMCI CİHAZLAR Mobilitenin sağlanması rehabilitasyonun en önemli hedeflerinden
AMBULASYONA YARDIMCI CİHAZLAR DOÇ. DR. MEHMET KARAKOÇ Dicle Üniversitesi Tıp Fakültesi FTR AD. Diyarbakır 30.10.2013 1 YARDIMCI CİHAZLAR Mobilitenin sağlanması rehabilitasyonun en önemli hedeflerinden
Uyluk ön bölge kasları; musculus iliopsoas, musculus sartorius (terzi kası), musculus quadriceps femoris, musculus tensor fasciae latae dır.
 Uyluk ön bölge kasları; musculus iliopsoas, musculus sartorius (terzi kası), musculus quadriceps femoris, musculus tensor fasciae latae dır. Musculus sartorius; vücudun en uzun kasıdır. Spina iliaca anterior
Uyluk ön bölge kasları; musculus iliopsoas, musculus sartorius (terzi kası), musculus quadriceps femoris, musculus tensor fasciae latae dır. Musculus sartorius; vücudun en uzun kasıdır. Spina iliaca anterior
Erken Dönem Kalça Osteoartritinde Tanım ve Etiyoloji. Dr. Çağatay Uluçay Yeditepe Üniversitesi Tıp Fakültesi
 Erken Dönem Kalça Osteoartritinde Tanım ve Etiyoloji Dr. Çağatay Uluçay Yeditepe Üniversitesi Tıp Fakültesi Kalça Osteoartriti Tanım OA hastalığı hem mekanik hem de biyolojik olayların sonucu gelişen eklem
Erken Dönem Kalça Osteoartritinde Tanım ve Etiyoloji Dr. Çağatay Uluçay Yeditepe Üniversitesi Tıp Fakültesi Kalça Osteoartriti Tanım OA hastalığı hem mekanik hem de biyolojik olayların sonucu gelişen eklem
TİBİA PLATO KIRIĞI NEDENİYLE OPERE EDİLEN HASTALARDA DİZ FONKSİYONLARININ KLİNİK VE RADYOLOJİK DEĞERLENDİRİLMESİ
 T.C. TRAKYA ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI Tez Yöneticisi Prof. Dr. Kenan SARIDOĞAN TİBİA PLATO KIRIĞI NEDENİYLE OPERE EDİLEN HASTALARDA DİZ FONKSİYONLARININ KLİNİK VE
T.C. TRAKYA ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI Tez Yöneticisi Prof. Dr. Kenan SARIDOĞAN TİBİA PLATO KIRIĞI NEDENİYLE OPERE EDİLEN HASTALARDA DİZ FONKSİYONLARININ KLİNİK VE
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK
 KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 2 Lokomotor sistemi oluşturan yapılar içinde en fazla stres altında kalan kıkırdaktır. Eklem kıkırdağı; 1) Kan damarlarından, 2) Lenf kanallarından, 3) Sinirlerden yoksundur.
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 2 Lokomotor sistemi oluşturan yapılar içinde en fazla stres altında kalan kıkırdaktır. Eklem kıkırdağı; 1) Kan damarlarından, 2) Lenf kanallarından, 3) Sinirlerden yoksundur.
TC. GAZİ ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANA BİLİM DALI
 TC. GAZİ ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANA BİLİM DALI TOTAL DİZ ARTROPLASTİSİ UYGULANAN HASTALARDA TURNİKE UYGULAMASININ KUADRİSEPS KAS GÜCÜNE ETKİSİNİN İZOKİNETİK KAS KUVVET TESTİ
TC. GAZİ ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANA BİLİM DALI TOTAL DİZ ARTROPLASTİSİ UYGULANAN HASTALARDA TURNİKE UYGULAMASININ KUADRİSEPS KAS GÜCÜNE ETKİSİNİN İZOKİNETİK KAS KUVVET TESTİ
Yürüme ve koşma ile oluşan şoku absorbe etmek
 Yürüme ve koşma ile oluşan şoku absorbe etmek Basıncı ayağın plantar yüzeyine eşit olarak dağıtmak ve aşırı duyarlı bölgelerden basıncı kaldırmak Ayaktaki biomekaniksel dengesizliği düzeltmek Biomekaniksel
Yürüme ve koşma ile oluşan şoku absorbe etmek Basıncı ayağın plantar yüzeyine eşit olarak dağıtmak ve aşırı duyarlı bölgelerden basıncı kaldırmak Ayaktaki biomekaniksel dengesizliği düzeltmek Biomekaniksel
Doç.Dr.Onur POLAT. Ankara Üniversitesi Tıp Fakültesi Acil Tıp Anabilim Dalı
 Doç.Dr.Onur POLAT Ankara Üniversitesi Tıp Fakültesi Acil Tıp Anabilim Dalı İçerik: Diz Yaralanmaları Fraktürler Dislokasyonlar Tendon, Ligament ve Menisküs Yaralanmaları Aşırı Kullanıma Bağlı Yaralanmalar
Doç.Dr.Onur POLAT Ankara Üniversitesi Tıp Fakültesi Acil Tıp Anabilim Dalı İçerik: Diz Yaralanmaları Fraktürler Dislokasyonlar Tendon, Ligament ve Menisküs Yaralanmaları Aşırı Kullanıma Bağlı Yaralanmalar
27.09.2012. Travmatik olmayan Diz Ağrıları. AÜTF Acil Tıp Anabilim Dalı Arş.Gör.Dr.Engin ŞENAY 26.6.2012. Görüntüleme. Anatomi.
 Anatomi Görüntüleme AÜTF Acil Tıp Anabilim Dalı Arş.Gör.Dr.Engin ŞENAY 26.6.2012 Spesifik bursalar/bursitler Spesifik tendinit Osteoartrit Tedaviler Görüntüleme Fizik muayene ve hikayeye yardımcı X-ray
Anatomi Görüntüleme AÜTF Acil Tıp Anabilim Dalı Arş.Gör.Dr.Engin ŞENAY 26.6.2012 Spesifik bursalar/bursitler Spesifik tendinit Osteoartrit Tedaviler Görüntüleme Fizik muayene ve hikayeye yardımcı X-ray
25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015
 TOTBİD 25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015 Titanic Kongre Merkezi Belek / Antalya PROGRAM ANAHATLARI 27 Ekim 2015, Salı Saat Salon 1 Alt dal KULLANILAN RENK VE SEMBOL
TOTBİD 25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015 Titanic Kongre Merkezi Belek / Antalya PROGRAM ANAHATLARI 27 Ekim 2015, Salı Saat Salon 1 Alt dal KULLANILAN RENK VE SEMBOL
GONARTROZDA LCS TOTAL DÝZ ARTROPLASTÝSÝ; ERKEN SONUÇLAR
 ARTROPLASTÝ KLÝNÝK ARAÞTIRMA ARTROSKOPÝK / CLINICAL CERRAHÝ RESEARCH / TURKISH JOURNAL O ARTHROPLASTY ARTHROSCOPIC Vol. 11, No. SURGERY 1, (1-5), 2000 1 GONARTROZDA LCS TOTAL DÝZ ARTROPLASTÝSÝ; ERKEN SONUÇLAR
ARTROPLASTÝ KLÝNÝK ARAÞTIRMA ARTROSKOPÝK / CLINICAL CERRAHÝ RESEARCH / TURKISH JOURNAL O ARTHROPLASTY ARTHROSCOPIC Vol. 11, No. SURGERY 1, (1-5), 2000 1 GONARTROZDA LCS TOTAL DÝZ ARTROPLASTÝSÝ; ERKEN SONUÇLAR
OMUZ VE DİRSEK BÖLGESİ YARALANMALARI
 OMUZ VE DİRSEK BÖLGESİ YARALANMALARI Doç. Dr. Nuri Aydın İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı [email protected] YARALANMA TravmaRk Ani fiziksel
OMUZ VE DİRSEK BÖLGESİ YARALANMALARI Doç. Dr. Nuri Aydın İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı [email protected] YARALANMA TravmaRk Ani fiziksel
DĠZ PROTEZĠ CERRAHĠSĠ
 DĠZ PROTEZĠ CERRAHĠSĠ Diz eklemi yüzeyinin yapay bir malzemeyle kaplanması işlemine Diz Protezi Cerrahisi (Diz Artroplastisi) adı verilir. Kireçlenme (Artroz), RomatoidArtrit gibi romatizmal hastalıklar
DĠZ PROTEZĠ CERRAHĠSĠ Diz eklemi yüzeyinin yapay bir malzemeyle kaplanması işlemine Diz Protezi Cerrahisi (Diz Artroplastisi) adı verilir. Kireçlenme (Artroz), RomatoidArtrit gibi romatizmal hastalıklar
25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015
 TOTBİD 25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015 Titanic Kongre Merkezi Belek / Antalya PROGRAM ANAHATLARI 27 Ekim 2015, Salı Saat Akif Şakir Şakar Salonu KULLANILAN RENK VE
TOTBİD 25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015 Titanic Kongre Merkezi Belek / Antalya PROGRAM ANAHATLARI 27 Ekim 2015, Salı Saat Akif Şakir Şakar Salonu KULLANILAN RENK VE
TORAKOLOMBER VERTEBRA KIRIKLARI. Prof.Dr.Nafiz BİLSEL VERTEBRA KIRIKLARI 1
 TORAKOLOMBER VERTEBRA KIRIKLARI Prof.Dr.Nafiz BİLSEL VERTEBRA KIRIKLARI 1 Vertebral Kolon 33 omur 23 intervertebral disk 31 çift periferik sinir VERTEBRA KIRIKLARI 3 OMURGANIN EĞRİLİKLERİ Servikal bölgede
TORAKOLOMBER VERTEBRA KIRIKLARI Prof.Dr.Nafiz BİLSEL VERTEBRA KIRIKLARI 1 Vertebral Kolon 33 omur 23 intervertebral disk 31 çift periferik sinir VERTEBRA KIRIKLARI 3 OMURGANIN EĞRİLİKLERİ Servikal bölgede
Spor Yaralanmalarında Konservatif Tedavi. Prof. Dr. Reyhan Çeliker Acıbadem Üniversitesi
 Spor Yaralanmalarında Konservatif Tedavi Prof. Dr. Reyhan Çeliker Acıbadem Üniversitesi Yumuşak doku injurisi Kas, tendon ve bağ yaralanmalarını kapsar. Strain: Kas ve tendonların aşırı yüklenmesi veya
Spor Yaralanmalarında Konservatif Tedavi Prof. Dr. Reyhan Çeliker Acıbadem Üniversitesi Yumuşak doku injurisi Kas, tendon ve bağ yaralanmalarını kapsar. Strain: Kas ve tendonların aşırı yüklenmesi veya
Omurga-Omurilik Cerrahisi
 Omurga-Omurilik Cerrahisi BR.HLİ.017 Omurga cerrahisi, omurilik ve sinir kökleri ile bu hassas sinir dokusunu saran/koruyan omurga üzerinde yapılan ameliyatları ve çeşitli girişimleri içerir. Omurga ve
Omurga-Omurilik Cerrahisi BR.HLİ.017 Omurga cerrahisi, omurilik ve sinir kökleri ile bu hassas sinir dokusunu saran/koruyan omurga üzerinde yapılan ameliyatları ve çeşitli girişimleri içerir. Omurga ve
Distal Radio Ulnar Eklem Yaralanmaları. Doç. Dr Halil İbrahim Bekler
 Distal Radio Ulnar Eklem Yaralanmaları Doç. Dr Halil İbrahim Bekler DRUJ sorunları sık görülür. Ön kol, bilek fonksiyonlarını bozar. Yaralanma Mekanizması Hiperpronasyonda, ekstansiyonda bilek üzerine
Distal Radio Ulnar Eklem Yaralanmaları Doç. Dr Halil İbrahim Bekler DRUJ sorunları sık görülür. Ön kol, bilek fonksiyonlarını bozar. Yaralanma Mekanizması Hiperpronasyonda, ekstansiyonda bilek üzerine
BULUŞMASI. Bezmialem Ortopedi. 1-2 aralik. Revizyon Artroplastisinde Güncel Yaklaşımlar
 OMUZ VE DIRSEK CERRAHISI DERNEGI Bezmialem Ortopedi aralik 2018 Bezmialem Vakıf Üniversitesi www.bezmialemortopedibulusmasi.com 1 Aralık 2018 Cumartesi 08:00-08:30 AÇILIŞ 08:30-09:30 Revizyon Omuz Artroplastisi
OMUZ VE DIRSEK CERRAHISI DERNEGI Bezmialem Ortopedi aralik 2018 Bezmialem Vakıf Üniversitesi www.bezmialemortopedibulusmasi.com 1 Aralık 2018 Cumartesi 08:00-08:30 AÇILIŞ 08:30-09:30 Revizyon Omuz Artroplastisi
SPORCULARDA TEMASSIZ ÖN ÇAPRAZ BAĞ YARALANMALARI: RİSK FAKTÖRLERİ ve ÖNLEME STRATEJİLERİ
 SPORCULARDA TEMASSIZ ÖN ÇAPRAZ BAĞ YARALANMALARI: RİSK FAKTÖRLERİ ve ÖNLEME STRATEJİLERİ Dr. Tahsin Beyzadeoğlu Yeditepe Üniversitesi, Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı Ön Çapraz Bağ
SPORCULARDA TEMASSIZ ÖN ÇAPRAZ BAĞ YARALANMALARI: RİSK FAKTÖRLERİ ve ÖNLEME STRATEJİLERİ Dr. Tahsin Beyzadeoğlu Yeditepe Üniversitesi, Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı Ön Çapraz Bağ
Yaşlanmaya Bağlı Oluşan Kas ve İskelet Sistemi Patofizyolojileri. Sena Aydın 0341110011
 Yaşlanmaya Bağlı Oluşan Kas ve İskelet Sistemi Patofizyolojileri Sena Aydın 0341110011 PATOFİZYOLOJİ Fizyoloji, hücre ve organların normal işleyişini incelerken patoloji ise bunların normalden sapmasını
Yaşlanmaya Bağlı Oluşan Kas ve İskelet Sistemi Patofizyolojileri Sena Aydın 0341110011 PATOFİZYOLOJİ Fizyoloji, hücre ve organların normal işleyişini incelerken patoloji ise bunların normalden sapmasını
Kalça eklemi mekaniği ve patomekaniği
 Kalça eklemi mekaniği ve patomekaniği Kalça eklemi; Amphiartoz tip bir eklemdir. 3 düzlemde serbest hareketli 3 düzlemin kesişmesiyle kalça ekleminin hareket merkezi meydana gelir. Asetabulumun pozisyonu;
Kalça eklemi mekaniği ve patomekaniği Kalça eklemi; Amphiartoz tip bir eklemdir. 3 düzlemde serbest hareketli 3 düzlemin kesişmesiyle kalça ekleminin hareket merkezi meydana gelir. Asetabulumun pozisyonu;
5. SINIF 1.KURUL 3.Döngü
 5. SINIF 1.KURUL 3.Döngü DERS PROGRAMI H A R E K E T S İ S T E M İ H A S T A L I K L A R I 1 5. S I N I F - 1. D E R S K U R U L U - 3. D Ö N G Ü H A R E K E T S İ S T E M İ H A S T A L I K L A R I ( 0
5. SINIF 1.KURUL 3.Döngü DERS PROGRAMI H A R E K E T S İ S T E M İ H A S T A L I K L A R I 1 5. S I N I F - 1. D E R S K U R U L U - 3. D Ö N G Ü H A R E K E T S İ S T E M İ H A S T A L I K L A R I ( 0
ORTOPEDİ VE TRAVMATOLOJİ BRANŞI ARTROPLASTİ ALAN GRUBUNDA KULLANILAN TIBBİ MALZEMELERE AİT TASLAK LİSTE İLE İLGİLİ DUYURU
 ORTOPEDİ VE BRANŞI ARTROPLASTİ ALAN GRUBUNDA KULLANILAN TIBBİ MALZEMELERE AİT TASLAK LİSTE İLE İLGİLİ DUYURU Sosyal Güvenlik Kurumu Başkanlığı Genel Sağlık Sigortası Genel Müdürlüğü Tıbbi Malzeme Daire
ORTOPEDİ VE BRANŞI ARTROPLASTİ ALAN GRUBUNDA KULLANILAN TIBBİ MALZEMELERE AİT TASLAK LİSTE İLE İLGİLİ DUYURU Sosyal Güvenlik Kurumu Başkanlığı Genel Sağlık Sigortası Genel Müdürlüğü Tıbbi Malzeme Daire
OSSA MEMBRİ İNFERİORİS ALT EKSTREMİTE KEMİKLERİ
 OSSA MEMBRİ İNFERİORİS ALT EKSTREMİTE KEMİKLERİ Alt ekstremitelere, alt taraf veya alt yanlar da denir. Alt taraflar, pelvisin (leğen) her iki yanına tutunmuş sağ ve sol olmak üzere simetrik iki sütun
OSSA MEMBRİ İNFERİORİS ALT EKSTREMİTE KEMİKLERİ Alt ekstremitelere, alt taraf veya alt yanlar da denir. Alt taraflar, pelvisin (leğen) her iki yanına tutunmuş sağ ve sol olmak üzere simetrik iki sütun
X. Temel Artroplas Kursu
 19-20 Eylül 2014 Crowne Plaza Otel, Ankara www.artroplas.org.tr Sevgili Meslektaşlarım, Kalça Diz Artroplas Derneği'nin, 19-20 Eylül 2014 tarihinde Ankara Crowne Plaza Otel'de düzenleyeceği X. Temel Kalça
19-20 Eylül 2014 Crowne Plaza Otel, Ankara www.artroplas.org.tr Sevgili Meslektaşlarım, Kalça Diz Artroplas Derneği'nin, 19-20 Eylül 2014 tarihinde Ankara Crowne Plaza Otel'de düzenleyeceği X. Temel Kalça
KAS-İSKELET BİYOMEKANİĞİ
 Adı ve Soyadı: SALİM CAN YILMAZ -- GÖRKEM KAÇOĞLU Öğrenci Numarası: 3003010091 -- 2903010036 BİYOMEKANİĞE GİRİŞ DERSİ ÖDEV 1 (13.03.2014) KAS-İSKELET BİYOMEKANİĞİ CELAL BAYAR ÜNİVERSİTESİ 1. KASLAR Kas
Adı ve Soyadı: SALİM CAN YILMAZ -- GÖRKEM KAÇOĞLU Öğrenci Numarası: 3003010091 -- 2903010036 BİYOMEKANİĞE GİRİŞ DERSİ ÖDEV 1 (13.03.2014) KAS-İSKELET BİYOMEKANİĞİ CELAL BAYAR ÜNİVERSİTESİ 1. KASLAR Kas
FuseFORCE İMPLANT SİSTEMİ
 TK FuseFORCE İMPLANT SİSTEMİ 152189-0 Bu pakette aşağıda belirtilen diller mevcuttur: English (en) Deutsch (de) Nederlands (nl) Français (fr) Español (es) Italiano (it) Português (pt) 中文 - Chinese (sch)
TK FuseFORCE İMPLANT SİSTEMİ 152189-0 Bu pakette aşağıda belirtilen diller mevcuttur: English (en) Deutsch (de) Nederlands (nl) Français (fr) Español (es) Italiano (it) Português (pt) 中文 - Chinese (sch)
ENFEKTE TOTAL DİZ PROTEZLERİNDE İKİ AŞAMALI REVİZYON YAPILAN HASTALARDA ORTA VE UZUN DÖNEM SONUÇLAR
 T.C ÇUKUROVA ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI ENFEKTE TOTAL DİZ PROTEZLERİNDE İKİ AŞAMALI REVİZYON YAPILAN HASTALARDA ORTA VE UZUN DÖNEM SONUÇLAR DR. MUSTAFA ÇELİKTAŞ UZMANLIK
T.C ÇUKUROVA ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI ENFEKTE TOTAL DİZ PROTEZLERİNDE İKİ AŞAMALI REVİZYON YAPILAN HASTALARDA ORTA VE UZUN DÖNEM SONUÇLAR DR. MUSTAFA ÇELİKTAŞ UZMANLIK
TRAFİK KAZALARI, DÜŞMELER, DARP OLGULARI ve İŞ KAZALARINDA ADLİ SÜREÇ ÖRNEK OLGU DEĞERLENDİRMESİ
 TRAFİK KAZALARI, DÜŞMELER, DARP OLGULARI ve İŞ KAZALARINDA ADLİ SÜREÇ ÖRNEK OLGU DEĞERLENDİRMESİ İbrahim TEMİZ Acıbadem Atakent Üniversitesi Hastanesi Acil servis sorumlusu Hazırlanma Tarihi: 01/09/2015
TRAFİK KAZALARI, DÜŞMELER, DARP OLGULARI ve İŞ KAZALARINDA ADLİ SÜREÇ ÖRNEK OLGU DEĞERLENDİRMESİ İbrahim TEMİZ Acıbadem Atakent Üniversitesi Hastanesi Acil servis sorumlusu Hazırlanma Tarihi: 01/09/2015
Primer TDA da iyi sonuç için basamaklar
 Primer TDA da iyi sonuç için basamaklar Prof. Ortoklinik / Çankaya Ortopedi Grubu, Ankara Dr. Asım Kayaalp Dr. Mahmut Kış Dr. Uğur Gönç Dr. Uğur Şaylı Dr. Mazhar Tokgözoğlu Dr. Muharrem Yazıcı Dr. Mümtaz
Primer TDA da iyi sonuç için basamaklar Prof. Ortoklinik / Çankaya Ortopedi Grubu, Ankara Dr. Asım Kayaalp Dr. Mahmut Kış Dr. Uğur Gönç Dr. Uğur Şaylı Dr. Mazhar Tokgözoğlu Dr. Muharrem Yazıcı Dr. Mümtaz
TEMEL İLK YARDIM VE ACİL MÜDAHALE
 1 TEMEL İLK YARDIM VE ACİL MÜDAHALE GİRİŞ : Bir yaralı, hasta ya da kazazedeye ilk yardım yapabilmek ya da herhangi bir yardımda bulunabilmek için, öncelikle gerekenlerin doğru yapılabilmesi için, insan
1 TEMEL İLK YARDIM VE ACİL MÜDAHALE GİRİŞ : Bir yaralı, hasta ya da kazazedeye ilk yardım yapabilmek ya da herhangi bir yardımda bulunabilmek için, öncelikle gerekenlerin doğru yapılabilmesi için, insan
DİZ TRAVMALARI DİZ TRAVMALARINA ACİL YAKLAŞIM. Statik yapılar. Diz anatomisi. Statik yapılar. Dinamik yapılar
 DİZ TRAVMALARI DİZ TRAVMALARINA ACİL YAKLAŞIM Dr. Mehmet Emin Kavasoğlu Akdeniz üniversitesi Acil A.D. 03.08.2010 Diz anatomisi Diz muayenesi Radyolojisi Fraktürleri Dislokasyonlar Tendon ligament ve meniskus
DİZ TRAVMALARI DİZ TRAVMALARINA ACİL YAKLAŞIM Dr. Mehmet Emin Kavasoğlu Akdeniz üniversitesi Acil A.D. 03.08.2010 Diz anatomisi Diz muayenesi Radyolojisi Fraktürleri Dislokasyonlar Tendon ligament ve meniskus
Artrozlar ve Artroplasti & Güncel Artrodez Yaklaşımları / Diz Artroplastileri
 Kitap Bölümü DERMAN Artrozlar ve Artroplasti & Güncel Artrodez Yaklaşımları / Diz Artroplastileri Özgür Başal UNİKOMPARTMANTAL DİZ ARTROPLASTİSİ İlk olarak McKeever tarafından tarif edilmiş ve başarısız
Kitap Bölümü DERMAN Artrozlar ve Artroplasti & Güncel Artrodez Yaklaşımları / Diz Artroplastileri Özgür Başal UNİKOMPARTMANTAL DİZ ARTROPLASTİSİ İlk olarak McKeever tarafından tarif edilmiş ve başarısız
Üst Ekstremite Bantlama Teknikleri
 Üst Ekstremite Bantlama Teknikleri K A N ı T A D A Y A L ı U Y G U L A M A L A R Marie G. Sayers, OTR/L, CHT Mary Loughlin, OTR/L, CHT Kristin A. Valdes, OTD, OT, CHT Ann K. Porretto-Loehrke, PT, DPT,
Üst Ekstremite Bantlama Teknikleri K A N ı T A D A Y A L ı U Y G U L A M A L A R Marie G. Sayers, OTR/L, CHT Mary Loughlin, OTR/L, CHT Kristin A. Valdes, OTD, OT, CHT Ann K. Porretto-Loehrke, PT, DPT,
Artroskopi, ortopedik cerrahların eklem içini görerek tanı koydukları ve gerektiğinde
 Artroskopi nedir? Artroskopi, ortopedik cerrahların eklem içini görerek tanı koydukları ve gerektiğinde çeşitli tedavileri uyguladıkları bir cerrahi prosedürdür. Artroskopi sözcüğü latince arthro (eklem)
Artroskopi nedir? Artroskopi, ortopedik cerrahların eklem içini görerek tanı koydukları ve gerektiğinde çeşitli tedavileri uyguladıkları bir cerrahi prosedürdür. Artroskopi sözcüğü latince arthro (eklem)
Postür Analizi. Prof. Dr. Reyhan Çeliker. Acıbadem Maslak Hastanesi
 Postür Analizi Prof. Dr. Reyhan Çeliker Acıbadem Maslak Hastanesi Postür nedir? Postür l Vücut kısımlarının pozisyonu veya dizilimidir. l STATİK: Oturma, ayakta durma ve yatma sırasındaki postür l DİNAMİK:
Postür Analizi Prof. Dr. Reyhan Çeliker Acıbadem Maslak Hastanesi Postür nedir? Postür l Vücut kısımlarının pozisyonu veya dizilimidir. l STATİK: Oturma, ayakta durma ve yatma sırasındaki postür l DİNAMİK:
SPOR BiYOMEKANiĞiNiN BiYOLOJiK TEMELLERi
 SPOR BiYOMEKANiĞiNiN BiYOLOJiK TEMELLERi Anatomik referans duruşu; * ayaklar birbirinden biraz uzak, * kollar vücudun yanında serbestçe uzanmış, * avuç içlerinin öne baktığı,duruştur. Bu duruş, doğal dik
SPOR BiYOMEKANiĞiNiN BiYOLOJiK TEMELLERi Anatomik referans duruşu; * ayaklar birbirinden biraz uzak, * kollar vücudun yanında serbestçe uzanmış, * avuç içlerinin öne baktığı,duruştur. Bu duruş, doğal dik
Dr. Mehmet BAYDAR Baltalimanı Kemik Hastalıkları EAH El Cerrahisi Kliniği
 Dr. Mehmet BAYDAR Baltalimanı Kemik Hastalıkları EAH El Cerrahisi Kliniği 2015-2016 TOTDER-SET Toplantısı İSTANBUL 05.12.2015 Diğer Karpal Kemik Kırıkları Tüm kırıkların % 1,1 i - skafoid %68,2 - kapitatum
Dr. Mehmet BAYDAR Baltalimanı Kemik Hastalıkları EAH El Cerrahisi Kliniği 2015-2016 TOTDER-SET Toplantısı İSTANBUL 05.12.2015 Diğer Karpal Kemik Kırıkları Tüm kırıkların % 1,1 i - skafoid %68,2 - kapitatum
ANATOMİ ALT TARAF KASLARI. Öğr. Gör. Şeyda CANDENİZ
 ANATOMİ ALT TARAF KASLARI Öğr. Gör. Şeyda CANDENİZ ALT TARAF KASLARI Alt taraf kasları bulundukları yerlere göre dört gruba ayrılarak incelenir. 1-Kalça kasları (pelvis kasları) 2-Uyluk kasları 3-Bacak
ANATOMİ ALT TARAF KASLARI Öğr. Gör. Şeyda CANDENİZ ALT TARAF KASLARI Alt taraf kasları bulundukları yerlere göre dört gruba ayrılarak incelenir. 1-Kalça kasları (pelvis kasları) 2-Uyluk kasları 3-Bacak
Çankaya Ortopedi. Posteromedial, Posterolateral Köşe Onarım ve Rekonstrüksiyonları. Dr. Uğur Gönç. Çankaya Ortopedi Grubu, Ankara
 Posteromedial, Posterolateral Köşe Onarım ve Rekonstrüksiyonları XV. İleri Cerrahi Artroskopi Kursu Ankara 2014 Dr. Uğur Gönç Grubu, Ankara Dr. Asım Kayaalp Dr. Uğur Şaylı Dr. Reha Tandoğan Dr. Mümtaz
Posteromedial, Posterolateral Köşe Onarım ve Rekonstrüksiyonları XV. İleri Cerrahi Artroskopi Kursu Ankara 2014 Dr. Uğur Gönç Grubu, Ankara Dr. Asım Kayaalp Dr. Uğur Şaylı Dr. Reha Tandoğan Dr. Mümtaz
Diz medial osteoartritinde unikondiler diz protezi: Teknik hatalar ve sorunlar
 Eklem Hastalıkları ve Cerrahisi Joint Diseases and Related Surgery Çalışma - Araştırma / Original Article 2010;21(1):31-37 Diz medial osteoartritinde unikondiler diz protezi: Teknik hatalar ve sorunlar
Eklem Hastalıkları ve Cerrahisi Joint Diseases and Related Surgery Çalışma - Araştırma / Original Article 2010;21(1):31-37 Diz medial osteoartritinde unikondiler diz protezi: Teknik hatalar ve sorunlar
MULTİPL MYELOM VE BÖBREK YETMEZLİĞİ. Dr. Mehmet Gündüz Ankara Üniversitesi Tıp Fakültesi Hematoloji B.D.
 MULTİPL MYELOM VE BÖBREK YETMEZLİĞİ Dr. Mehmet Gündüz Ankara Üniversitesi Tıp Fakültesi Hematoloji B.D. Multipl Myeloma Nedir? Vücuda bakteri veya virusler girdiğinde bazı B-lenfositler plazma hücrelerine
MULTİPL MYELOM VE BÖBREK YETMEZLİĞİ Dr. Mehmet Gündüz Ankara Üniversitesi Tıp Fakültesi Hematoloji B.D. Multipl Myeloma Nedir? Vücuda bakteri veya virusler girdiğinde bazı B-lenfositler plazma hücrelerine
OSTEOARTRİTTE İZOKİNETİK EGZERSİZLERİN KUADRİSEPS KAS GÜCÜNE ETKİSİNİN İZOKİNETİK DİNAMOMETRE VE YÜZEYEL EMG İLE DEĞERLENDİRİLMESİ
 T.C. SAĞLIK BAKANLIĞI OKMEYDANI EĞİTİM VE ARAŞTIRMA HASTANESİ FİZİK TEDAVİ VE REHABİLİTASYON KLİNİĞİ ŞEF: Dr. M.HAYRİ ÖZGÜZEL OSTEOARTRİTTE İZOKİNETİK EGZERSİZLERİN KUADRİSEPS KAS GÜCÜNE ETKİSİNİN İZOKİNETİK
T.C. SAĞLIK BAKANLIĞI OKMEYDANI EĞİTİM VE ARAŞTIRMA HASTANESİ FİZİK TEDAVİ VE REHABİLİTASYON KLİNİĞİ ŞEF: Dr. M.HAYRİ ÖZGÜZEL OSTEOARTRİTTE İZOKİNETİK EGZERSİZLERİN KUADRİSEPS KAS GÜCÜNE ETKİSİNİN İZOKİNETİK
İnsan vücudunda üç tip kas vardır: İskelet kası Kalp Kası Düz Kas
 Kas Fizyolojisi İnsan vücudunda üç tip kas vardır: İskelet kası Kalp Kası Düz Kas Vücudun yaklaşık,%40 ı çizgili kas, %10 u düz kas kastan oluşmaktadır. Kas hücreleri kasılma (kontraksiyon) yeteneğine
Kas Fizyolojisi İnsan vücudunda üç tip kas vardır: İskelet kası Kalp Kası Düz Kas Vücudun yaklaşık,%40 ı çizgili kas, %10 u düz kas kastan oluşmaktadır. Kas hücreleri kasılma (kontraksiyon) yeteneğine
PES PLANUS (Düz Tabanlık) Doç. Dr.Gökhan Meriç
 PES PLANUS (Düz Tabanlık) Doç. Dr.Gökhan Meriç Ayağın Özellikleri Ayağın diğer uzuvlardan farklı üç özelliği vardır. Yer ile teması sağlayan tek bölge olması Tüm vücut ağırlığını taşıması Sert bir kalıp
PES PLANUS (Düz Tabanlık) Doç. Dr.Gökhan Meriç Ayağın Özellikleri Ayağın diğer uzuvlardan farklı üç özelliği vardır. Yer ile teması sağlayan tek bölge olması Tüm vücut ağırlığını taşıması Sert bir kalıp
ORTOPEDİK VE SPORDA REHABİLİTASYON. Uygulama. Dersin Adı Kodu Yarıyıl Teori AKTS. (saat/hafta) (saat/hafta) (saat/hafta) 2 2-3 FTR
 ORTOPEDİK VE SPORDA REHABİLİTASYON Dersin Adı Kodu Yarıyıl Teori Laboratuar AKTS Ortopedik ve Sporda Rehabilitasyon FTR 313 3.YIL/ 1.yarıyıl Güz (saat/hafta) (saat/hafta) (saat/hafta) 2 2-3 Önkoşullar
ORTOPEDİK VE SPORDA REHABİLİTASYON Dersin Adı Kodu Yarıyıl Teori Laboratuar AKTS Ortopedik ve Sporda Rehabilitasyon FTR 313 3.YIL/ 1.yarıyıl Güz (saat/hafta) (saat/hafta) (saat/hafta) 2 2-3 Önkoşullar
TDB AKADEMİ Oral İmplantoloji Programı Temel Eğitim (20 kişi) 1. Modül 29 Eylül 2017, Cuma
 TDB AKADEMİ Oral İmplantoloji Programı Temel Eğitim (20 kişi) 1. Modül 29 Eylül 2017, Cuma Oral İmplantolojide Temel Kavramlar, Teşhis ve Tedavi Planlaması 13.30-15.00 Dental implantların kısa tarihçesi
TDB AKADEMİ Oral İmplantoloji Programı Temel Eğitim (20 kişi) 1. Modül 29 Eylül 2017, Cuma Oral İmplantolojide Temel Kavramlar, Teşhis ve Tedavi Planlaması 13.30-15.00 Dental implantların kısa tarihçesi
Diz eklemi 3 farklı eklemden oluşmaktadır (10): 1.1. Diz Eklemini Oluşturan Yapılar Kemikler
 Osteoartrit subkondral ile eklem kıkırdağı kemikte yıkım ve yapım olayındaki dengenin bozulması sonucunda ortaya çıkan dinamik bir hastalıktır. Vücudumuzda osteoartritten etkilenen en sık bölgemiz ise
Osteoartrit subkondral ile eklem kıkırdağı kemikte yıkım ve yapım olayındaki dengenin bozulması sonucunda ortaya çıkan dinamik bir hastalıktır. Vücudumuzda osteoartritten etkilenen en sık bölgemiz ise
MEDİAL KOMPARTMAN GONARTROZUNDA OXFORD FAZ 3 UNİKOMPARTMANTAL PROTEZİN ERKEN KLİNİK VE RADYOLOJİK SONUÇLARI
 T.C. SELÇUK ÜNİVERSİTESİ MERAM TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ AD Anabilim Dalı Başkanı Prof. Dr. M.İ. Safa KAPICIOĞLU MEDİAL KOMPARTMAN GONARTROZUNDA OXFORD FAZ 3 UNİKOMPARTMANTAL PROTEZİN ERKEN
T.C. SELÇUK ÜNİVERSİTESİ MERAM TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ AD Anabilim Dalı Başkanı Prof. Dr. M.İ. Safa KAPICIOĞLU MEDİAL KOMPARTMAN GONARTROZUNDA OXFORD FAZ 3 UNİKOMPARTMANTAL PROTEZİN ERKEN
Skafoid Kırık Perilunat Çıkık
 Prof. Dr. Ridvan Ege Temel El Cerrahi Kuursu - IX 3-4 Nisan2013 Skafoid Kırık Perilunat Çıkık Doç. Dr. Mustafa KÜRKLÜ GATA Ortopedi ve Travmatoloji AD El Cerrahi BD. Ankara Anlatım Planı Giriş Anatomi
Prof. Dr. Ridvan Ege Temel El Cerrahi Kuursu - IX 3-4 Nisan2013 Skafoid Kırık Perilunat Çıkık Doç. Dr. Mustafa KÜRKLÜ GATA Ortopedi ve Travmatoloji AD El Cerrahi BD. Ankara Anlatım Planı Giriş Anatomi
Decubitus Prophylaxis Üstün Tedavi
 Decubitus Prophylaxis Üstün Tedavi Decubitus Prophylaxis Üstün Tedavi TEMPUR-MED Ürününün Sağladıkları Optimum basınç azaltımı Yüksek konfor Yüksek hijyen Kullanım kolaylığı Geniş uygulama alanı Minimum
Decubitus Prophylaxis Üstün Tedavi Decubitus Prophylaxis Üstün Tedavi TEMPUR-MED Ürününün Sağladıkları Optimum basınç azaltımı Yüksek konfor Yüksek hijyen Kullanım kolaylığı Geniş uygulama alanı Minimum
ELEKTRONİK NÜSHA. BASILMIŞ HALİ KONTROLSUZ KOPYADIR.
 SAYFA NO 1/5 TANISAL VE GİRİŞİMSEL DİZ ARTROSKOPİSİ AMELİYATI AYDINLATILMIŞ ONAM FORMU Hasta Adı Dosya No Tarih / Saat Yöntem: Eklem içerisini gözlemek için, 0.5 cm'lik kesi deliklerinden artroskopinin
SAYFA NO 1/5 TANISAL VE GİRİŞİMSEL DİZ ARTROSKOPİSİ AMELİYATI AYDINLATILMIŞ ONAM FORMU Hasta Adı Dosya No Tarih / Saat Yöntem: Eklem içerisini gözlemek için, 0.5 cm'lik kesi deliklerinden artroskopinin
1. GĠRĠġ VE AMAÇ 2. GENEL BĠLGĠLER
 1. GĠRĠġ VE AMAÇ Proksimal tibial osteotomiler (PTO) varustaki dizlerde, mekanik aksı değiştirip, yükü tüm tibia platosuna aktararak hastanın semptomlarını düzeltmeyi amaçlayan cerrahi tedavi seçenekleridir.
1. GĠRĠġ VE AMAÇ Proksimal tibial osteotomiler (PTO) varustaki dizlerde, mekanik aksı değiştirip, yükü tüm tibia platosuna aktararak hastanın semptomlarını düzeltmeyi amaçlayan cerrahi tedavi seçenekleridir.
Ankilozan Spondilit Rehabilitasyonu. Prof. Dr.Hidayet Sarı
 Ankilozan Spondilit Rehabilitasyonu Prof. Dr.Hidayet Sarı Tanım Özellikle omurgayı tutan ve ankiloza götüren kronik iltihabi sistemik romatizmal hastalıktır. Sakroiliak eklem iltihabı oluşturmak ana bulgusudur.
Ankilozan Spondilit Rehabilitasyonu Prof. Dr.Hidayet Sarı Tanım Özellikle omurgayı tutan ve ankiloza götüren kronik iltihabi sistemik romatizmal hastalıktır. Sakroiliak eklem iltihabı oluşturmak ana bulgusudur.
Ortopedi de Akıllı İlaç Kullanımı Ortopedik Cerrahi de Antitrombotik Profilaksi ve Tedavi
 BİLİMSEL PROGRAM 28 Nisan 2016, Perşembe 12:00-20:00 Kayıt 17:00-18:00 Açılış 18:00-18:20 Oturum I Oturum Başkanı: Dr. İzge Günal Ortopedi de Akıllı İlaç Kullanımı Ortopedik Cerrahi de Antitrombotik Profilaksi
BİLİMSEL PROGRAM 28 Nisan 2016, Perşembe 12:00-20:00 Kayıt 17:00-18:00 Açılış 18:00-18:20 Oturum I Oturum Başkanı: Dr. İzge Günal Ortopedi de Akıllı İlaç Kullanımı Ortopedik Cerrahi de Antitrombotik Profilaksi
T.C. BAŞKENT ÜNİVERSİTESİ SAĞLIK BİLİMLERİ ENSTİTÜSÜ FİZİK TEDAVİ VE REHABİLİTASYON PROGRAMI
 T.C. BAŞKENT ÜNİVERSİTESİ SAĞLIK BİLİMLERİ ENSTİTÜSÜ FİZİK TEDAVİ VE REHABİLİTASYON PROGRAMI ÖN DİZ AĞRISI OLAN OLGULARDA FİZİKSEL AKTİVİTE, KARDİYORESPİRATUAR ENDURANS, AKTİVİTE VE KATILIM SINIRLILIKLARI
T.C. BAŞKENT ÜNİVERSİTESİ SAĞLIK BİLİMLERİ ENSTİTÜSÜ FİZİK TEDAVİ VE REHABİLİTASYON PROGRAMI ÖN DİZ AĞRISI OLAN OLGULARDA FİZİKSEL AKTİVİTE, KARDİYORESPİRATUAR ENDURANS, AKTİVİTE VE KATILIM SINIRLILIKLARI
Spor yaralanmaları sportif aktivite sırasında meydana gelen yaralanmaların genel adıdır. Normal yaşamda yaralanmalar sıklıkla dış etkilerle
 Doç. Dr. Onur POLAT Spor yaralanmaları sportif aktivite sırasında meydana gelen yaralanmaların genel adıdır. Normal yaşamda yaralanmalar sıklıkla dış etkilerle gelişirken, spor yaralanmalarında hem dış
Doç. Dr. Onur POLAT Spor yaralanmaları sportif aktivite sırasında meydana gelen yaralanmaların genel adıdır. Normal yaşamda yaralanmalar sıklıkla dış etkilerle gelişirken, spor yaralanmalarında hem dış
FTR 208 Kinezyoloji II. El Bileği. yrd. doç. dr. emin ulaş erdem
 FTR 208 Kinezyoloji II El Bileği yrd. doç. dr. emin ulaş erdem GİRİŞ El bileği eklemi, ön kolun distal ucu ve elin proksimal ucu arasında yer alan eşsiz bir eklemdir. Üst ekstremitenin mekanik etkinliğini
FTR 208 Kinezyoloji II El Bileği yrd. doç. dr. emin ulaş erdem GİRİŞ El bileği eklemi, ön kolun distal ucu ve elin proksimal ucu arasında yer alan eşsiz bir eklemdir. Üst ekstremitenin mekanik etkinliğini
TOTAL DİZ PROTEZLİ HASTALARDA FİZİKSEL AKTİVİTE DÜZEYİ İLE OBEZİTE ARASINDAKİ İLİŞKİNİN İNCELENMESİ
 T.C. DOKUZ EYLÜL ÜNİVERSİTESİ SAĞLIK BİLİMLERİ ENSTİTÜSÜ TOTAL DİZ PROTEZLİ HASTALARDA FİZİKSEL AKTİVİTE DÜZEYİ İLE OBEZİTE ARASINDAKİ İLİŞKİNİN İNCELENMESİ FİZYOTERAPİST İlknur CEYLAN FİZİK TEDAVİ VE
T.C. DOKUZ EYLÜL ÜNİVERSİTESİ SAĞLIK BİLİMLERİ ENSTİTÜSÜ TOTAL DİZ PROTEZLİ HASTALARDA FİZİKSEL AKTİVİTE DÜZEYİ İLE OBEZİTE ARASINDAKİ İLİŞKİNİN İNCELENMESİ FİZYOTERAPİST İlknur CEYLAN FİZİK TEDAVİ VE
