TOTAL DİZ PROTEZİ ORTA DÖNEM SONUÇLARI
|
|
|
- Gülistan Tayfur
- 10 yıl önce
- İzleme sayısı:
Transkript
1 T.C SAĞLIK BAKANLIĞI ŞİŞLİ ETFAL EĞİTİM VE ARAŞTIRMA HASTANESİ 2.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Şef: Doç.Dr.İrfan Öztürk TOTAL DİZ PROTEZİ ORTA DÖNEM SONUÇLARI (UZMANLIK TEZİ) Dr.Asil Berk 2008
2 ÖNSÖZ Uzmanlık eğitimim süresince beni yetiştiren, bilgi ve tecrübelerinden faydalandığım, kişiliklerini ve mesleki ahlaklarını örnek aldığım çok kıymetli hocalarım Prof. Dr. Ünal Kuzgun ve Doç. Dr. İrfan Öztürk e sevgi, saygı ve şükranlarımı sunarım. Her konuda her zaman destek ve yardımlarını yanımda hissettiğim klinik şef muavinlerimiz Doç. Dr. Bülent Aksoy ve Doç. Dr. Şenol Akman a çok teşekkür ederim. Her zaman desteğini gördüğüm ve tezimin hazırlanma aşamasında yardımlarını benden esirgemeyen Op.Dr.Erden Ertürer e ve Op.Dr.Mesut Sönmez e çok teşekkür ederim. Asistan olarak çalışma fırsatı bulduğum ve tecrübelerinden yararlandığım Op.Dr.Mustafa Tekkeşin, Op.Dr.Tevfik Sülün, Op.Dr.Faik Seçkin, Op.Dr.Melih Malkoç, Op.Dr.Serdar Toker, Op.Dr.Burak Şener, Op.Dr.Metin Uzun, Op.Dr.Yalın Dirik, Op.Dr.Selçuk Beki, Op.Dr.Suner Şahin e ayrıca asistan arkadaşlarım Dr.Adnan Kara, Dr.Hakkı Yıldırım, Dr.Meriç Uğurlar, Dr.Arda Çınar ve Dr.Seçkin Sarı ya teşekkür ederim. Kardeş kliniğimizde çalışma fırsatı bulduğum Doç.Dr.Yavuz Selim Kabukçuoğlu na, Doç.Dr.Mehmet Tezer e, Doç.Dr.Metin Küçükkaya ya, Doç.Dr.Osman Tuğrul Eren e, Op.Dr.Raffi Armağan a ve tüm 1.Ortopedi ve Travmatoloji Kliniği asistanlarına, hemşirelerine ve personeline teşekkür ederim. Klinikte ve ameliyathanede birlikte çalışma fırsatı bulduğum tüm hemşire hanımlaran ve personele teşekkür ederim. Kliniklerinde rotasyon yaptığım dönemde bilgi ve birikimlerinden faydalandığım 1.Genel Cerrahi Klinik Şefi Prof.Dr.Adil Baykan, Fizik Tedavi Rehabilitasyon Klinik Şefi Doç.Dr.Banu Kuran ve 2.Anestezi ve Reanimasyon Klinik Şefi Uzm.Dr.Ayşe Hancı ya ayrıca teşekkür ederim. Son olarak da bana yardım etmeyi görev bilen annem Ruhan Berk e ve varlığıyla bana güç veren kızım Pelin Berk e sonsuz teşekkür ederim.
3 İÇİNDEKİLER I GİRİŞ VE AMAÇ 1 II TARİHÇE 2 III GENEL BİLGİLER 1. ANATOMİ 6 2. DİZ BİYOMEKANİĞİ DİZ PROTEZİ KİNEMATİĞİ TOTAL DİZ PROTEZLERİNİN SINIFLANDIRMASI TDP ENDİKASYONLARI VE KONTRENDİKASYONLARI ÖZEL SİSTEMİK HASTALIKLAR VE TOTAL DİZ PROTEZİ TOTAL DİZ PROTEZİ KOMPLİKASYONLARI AMELİYAT ÖNCESİ HAZIRLIK CERRAHİ GİRİŞİM VE TEKNİKLER AMELİYAT SONRASI BAKIM 78 IV GEREÇ VE YÖNTEM 79 V BULGULAR 84 VI OLGU ÖRNEKLERİ 90 VII TARTIŞMA 97 VIII SONUÇLAR 110 IX ÖZET 112 X KAYNAKLAR 113
4 I. GİRİŞ VE AMAÇ Diz ekleminde çeşitli sebeplerden dolayı meydana gelen dejeneratif değişiklikler ağrı ve hareket kısıtlılığı oluşturarak yaşam kalitesinin düşmesine neden olmaktadır. Diğer tedavi seçeneklerinin yetersiz kaldığı durumlarda artroplasti, ortopedik cerrahların sıklıkla tercih ettiği ve başarıyla uyguladığı bir prosedürdür. Tarihsel gelişimi yüzyılı aşan total diz artroplastisi temel cerrahi prensiplere uyularak yapıldığında ortopedik cerrahi girişimler içinde sonuçları en yüz güldürücü olanlardan biridir. Modern diz artroplasti konseptinin 1970 lerde gelişimi ile yepyeni bir boyut kazanmıştır. Protez tasarımındaki gelişmeler ve cerrahi tekniğin dahada ilerlemesiyle dünyada ve ülkemizde giderek artan sayıda uygulama alanı bulmaktadır. Bu çalışmada, total diz artroplastisi uygulanan olgular retrospektif olarak incelenerek orta dönem sonuçlarının ortaya konması amaçlanmıştır. Litaratür bilgilerininde ışığı altında bir sonuca varılmaya çalışılmıştır. 1
5 II. TARİHÇE Diz eklemi fonksiyonlarının iyileştirilmesi amaçlayan bilimsel çalışmalar yaygın olarak 19.yy da başlamışdır. İlk kez 1827 yılında Barton, 1840 yılında Rodgers osteotomi ile psödoartroz oluşturarak dize hareket kazandırmayı amaçlamışlardır (127). Fergusson, 1861 yılında diz ekleminde rezeksiyon artroplastisini tanımlamıştır. Verneuil, 1863 yılında eklem kapsülünü kullanarak ilk interpozisyon artroplastisini uygulamıştır. Baer, 1914 yılında krome domuz mesanesi kullanarak ilk yabancı cisim interpozisyonu gerçekleştirmiştir. Sampson, 1949 da sefalon, Kuhns ve Potter, 1950 de naylon, Brown, 1958 de cildi interpozisyon materyali olarak kullanmıştır (8,49,58). Campbell, 1920 ve 1930 larda yumuşak doku olarak serbest fascia lata kullanmış, ankilozu olan dizlerde kısmı başarı, artritik dizlerde ise kötü sonuçlar aldığını bildirmiştir (24,125). Genelde gözlenen kötü sonuçlar nedeniyle ileriki yıllarda bu yöntemler terkedilmiştir. Smith-Petersen in kalça artroplastisinde vitalium cup kullanması ve kısmen başarılı olması üzerine 1940 yılında Campbell ve Boyd benzer bir tasarımı diz eklemine uygulamışlar, femoral kondillere geçirilen metalik kaptan oluşan hemiartroplastiyi tasarlamışlardır (24,125). Smith-Petersen deş 1942 yılında kalça artroplastisindeki başarılı sonuçlarından sonra kendi tasarımı diz hemiartroplastisini kullanmış. Fakat her iki çalışma da başarısız sonuçlar vermiştir. Smith-Petersen protezine, 1950 yılında medüller sap eklenerek Massachusetts General Hospital (MGH) protezi geliştirilmiş ve kısmı başarı elde etmiştir (24,125). Macintosh, 1958 yılında dizin ağrılı varus ve valgus deformitelerinde tutulan tarafta tibiaya uygulanarak deformiteyi düzeltip ağrıyı gideren akrilik tibial plato ilaveli hemiartroplastiyi tanımlamıştır. Bu dönemde Mc Keever ın geliştirdiği ve benzer şekilde tibial platoyu içeren bir protez romatoid artritli hastalarda geniş bir kullanım alanı bulmuştur. Ancak eklemi oluşturan yüzeylerden sadece birinin değiştirilmesi hem erken gevşemeyle sonuçlanmış, hemde değişmeyen yüzdeki dejenerasyona bağlı ağrının devam etmesine neden olmuştur (49,58,127). 2
6 Walldius, 1950 yılında her iki eklem yüzeyini de değiştiren menteşeli tip protezi geliştirmiştir. Daha sonraki yıllarda Shiers ve Guepar benzer çalışmalar yapmıştır. Bu tip protezler aşırı derecede eklem bozukluğu olan hastalarda kullanılmış ve takiplerinde tespitlerinde yetersizlik ve hareket kısıtlılığı oluştuğu görülmüştür. Her iki metal yüzün ilişkisi sonucunda metalik aşınma parçacıkları (debris) ve enflamatuar tepkiler oluşmuş, komponentler erken gevşemiş ve hastalarda başarısız sonuçlar alınmasına neden olmuştur (125). Bunlardan dolayı fizyolojik sınırlarda rotasyon elde edebilmeyi amaçlayan yarı-sınırlayıcı diye isimlendirilen menteşe tipi protezler geliştirilmiştir. Hospital for Special Surgery tarafından 1970 yılında arka çapraz bağı koruyan protezlerin ilk yapımı olan ve total kondiler protezlerin öncüsü olarak kabul görülen protez geliştirilmiştir. Kobalt-krom alaşımından femoral komponent ile tamamıyla polietilenden oluşan tibial ve patellar komponentlerin tümünün çimentolu tespitinin yapıldığı bu protez ile oldukça başarılı sonuçlar elde edilmiştir. Arka çapraz bağı korumayan protezlerin ilk örneği ise yine aynı yıllarda Freeman-Swanson tarafından geliştirilmiştir. Tibial komponentin iki ayrı parçanın birleştirilmesinden oluştuğu bu tipte, ameliyat sırasında heriki çapraz bağ da kesilmektedir yılında ise diz artroplastisinin modern çağı başlamıştır. Gunston, düşük sürtünmeli total kalça artroplastisi uygulamalarından elde edilen deneyimleri, Macintosh un tasarımına uygulayarak ilk çimentolu diz yüzey artroplastisi ni uygulamıştır. Minimal sınırlayıcı olarak da adlandırdığı bu tasarımda metal komponentleri kemik çimentosu kullanarak tespit etmeyi ve bunlar arasına yüksek yoğunluklu polietilen yerleştirerek daha az sürtünme elde etmeyi amaçlamıştır. Townley, 1972 yılında arka çapraz bağı koruyan bikondiler tipte protezi tasarlamıştır. Aynı yıllarda Coventry, dizin biyomekanik prensiplerinden yola çıkarak her iki çapraz bağın korunduğu geometrik protezi geliştirmiştir. Gunston un çalışmasını izleyen yıllarda normal dizin biyomekaniği hakkında daha kesin bilgiler elde edilmiş, bu bilgiler ışığında 2. jenerasyon total diz protezleri geliştirilmiştir (metal tabanlık kullanımı, titanyum alaşımlarının kullanımı gibi). Total diz protezinde modern çağa gelinmesini sağlayan Gunston ve Freeman-Swanson un cerrahi teknik ve protez tasarımı açısından büyük etkileri olmuştur. Bu araştırmacıların temel prensipleri şöyledir: 3
7 1-Çıkarılacak kemik miktarı gereğinde kurtarma operasyonuna izin verebilmesi açısından artrodezde alınan kemik miktarından fazla olmamalıdır. 2-Gevşeme komplikasyonunun en az olması için, komponentler arası sürtünme en aza indirilmeli, femoral ve tibial komponentler menteşeli tipte olduğu gibi doğrudan bağlantılı olmamalıdır. Dizin hiperekstansiyonunu engelleyici mekanizma ani değil yavaş yavaş olmalı ve protez, kemiğe iletilen kuvvetleri en geniş alana dağıtabilecek şekilde yerleştirilmelidir. 3-Aşınma parçacıkları en az düzeyde ve zararsız olmalıdır. 4-Uzun intramedüller sap ve intramedüller çimentolamadan kaçınılarak enfeksiyon riski azaltılmalıdır. 5-Yine enfeksiyon riskini en aza indirebilmek için protez komponentlerinde çok az ölü boşluk bırakılmalıdır. 6-Hastanın günlük işlerini yapabilmesine olanak sağlayabilecek 90 fleksiyon ve en çok 5 hiperekstansiyon hareketini oluşturulabilmelidir. 7-Rotasyon serbestliği olmalıdır. 8-Her yöndeki aşırı hareketlere başta iç ve dış yan bağlar olmak üzere yumuşak dokular engel olmalıdır (109). Insall ve arkadaşları 1970 li yıllarda birçok cerrah tarafından altın standart olarak kabul edilen kobalt-krom karışımından femoral komponent ve tümüyle polietilenden oluşan tibial ve patellar komponent içeren total kondiler protez tasarımını yapmıştır.bu protezde; her komponent çimento ile tespit edilmiş ve çapraz bağlar korunmamışıtr. Freeman, 1972 yılında kısmen çimentosuz kullanılan I.C.L.H (Imperial Collage/London Hospital) tipi protezi geliştirmiştir. (42). İlk örneği Insall Burstein tarafından geliştirilen arka çapraz bağı korumayan PCL substituting protezler 1978 yılında kullanıma girmiştir. Bu tip protezler ile, arka çapraz bağı kesen tip protezlerde gözlenen hareket kısıtlılığını gidermek, posterior stabilizasyonu arttırmak ve kayma hareketine izin vermek amaçlanmıştır li yıllarda değişik arayışlar ortaya çıkmış, bunlardan en önemlisi çimentosuz total diz protezi ve press-fit protezlerin geliştirilmesi olmuştur. Total diz protezi tarihinde en önemli dönüm noktası Hungerford ve arkadaşları tarafından uygun kullanıldığında hatayı en aza indiren hassas enstrumentasyon 4
8 sistemi nin geliştirilmesidir (55). Kobalt titanyum bazlı metal alaşımların ve bu metal alaşımların eklemleştiği ultramolekül ağırlıklı polietilen in (UHMWPE) kullanımı ile birlikte oluşan gelişmeler, dizin her üç komponentinin de değiştirildiği, modern protez üretimine ulaşılmasını sağlamıştır. Günümüze gelindiğinde artık total diz protezi için, total kalça protezleri kadar ömür biçilmeye başlanmış, tüm dünyada geniş uygulama alanı bulmuş ve yüksek başarı oranlarını yakalamıştır. 5
9 III. GENEL BİLGİLER 1. ANATOMİ Diz eklemi vücuttaki en büyük eklemdir. Eklem yüzeylerinin şekline göre menteşe tipi eklem grubunda yer alır. Bu tip eklemler tek eksenlidir.diz eklemi, femur kondillerinden geçen transvers eksen etrafında fleksiyon ve ekstansiyon hareketine izin verirken 30 fleksiyonda bir miktar rotasyon ile birlikte abduksiyon ve adduksiyon hareketlerinide yapabilir. Diz eklemi kemik yapısı itibari ile instabiliteye müsaittir. Uygun fonksiyon ve stabilitesi iç ve dış yan bağlar, çapraz bağlar ve çevre kas dokusu ile sağlanır. Kemik yapı, menisküsler ve bağlar statik bir stabilite sağlarken, çevre kaslar dinamik bir stabilite sağlar. Diz anatomisi 3 ana başlıkta toplanabilir. a-kemik yapılar b-kemik dışı ve eklem içi yapılar c-kemik dışı ve eklem dışı yapılar KEMİK YAPILAR: Femoral Kondiller Femur kondillerinin ön yüzleri oval, arka yüzleri ise küreseldir. Ön yüzlerinin oval olması ekstansiyonda stabiliteyi güçlendirirken, arka yüzlerin küresel olması fleksiyonda geniş haraket açıklığı sağlar. İç femoral kondil daha büyük olup kavis yapısı daha simetriktir. Dış femoral kondilin uzun aksı daha uzundur ve sagittal planda yerleşmiştir (Şekil 1). Medial femoral kondil ile sagittal düzlem arasında 22 lik bir açı bulunur. Bu durum kondillerin sagittal planda ekzantirik olmasına yol açmakta ve mil dirseği denilen mekanizmayı oluşturmaktadir. Bu özellik sayesinde yan bağların ekstansiyonda gerginliği artarken fleksiyonda azalır. İki kondil arasında patellanın yuvalandığı bir oluk vardır. Bu oluğa patellofemoral oluk yada troklea denir. Kondiller ön tarafta birleşerek fasies patellaris i oluştururlar (Şekil 2). Bu yapı yukarıdan aşağıya doğru uzanan bir oluk olup eklem yüzeyini ikiye ayırır. Dış taraftaki eklem yüzeyi daha geniş olup patella ile daha geniş eklem yüzeyi ilişkisi sağlar. 6
10 Şekil 1: Diz kemik yapılar yandan görünüşü Şekil 2: Femoral kondiller önden görünşü Tibial Platolar Dış ve iç tibial platolar da görsel farklılıklar taşırlar. İç plato, esas yük taşıyan kısım olup, dışa göre daha büyük, içbükey veya düze yakındır. Dış plato ise hafif dışbükeydir (Şekil 1,3). Bu yapı vida-yuva mekanizmasını oluşturur. Tibia platoları arkaya doğru yaklaşık 10 eğimlidir. Bu iki plato eminentia interkondilare ile birbirinden ayrılır. Eminentia interkondilarisin önündeki fossada iç ve dış menisküsün ön boynuzları ile ön çapraz bağın yapışma yeri, arkasındaki fossada ise menisküslerin arka boynuzları ile arka çapraz bağın yapışma yeri bulunur. Şekil 3: Tibia platosu üstten görünüşü Şekil 4: Tibia platosu önden görünüşü 7
11 Patella Patella, ekstansör mekanizmada yer alan, kabaca üçgen şeklinde olan vücuttaki en büyük sesamoid kemiktir. Ekstansör mekanizmanın kaldıraç kolunu uzatıcı görevi vardır. Yukarı kısmı aşağı kısmına göre daha geniştir. Eklem yüzeyi vertikal bir çentik ile iç ve dış olmak üzere iki ayrı fasete ayrılmıştır. Dış eklem yüzü daha geniştir. Patellanın 7 temas yüzeyi vardır. İç ve dış eklem yüzeylerinin her biri hemen hemen eşit üç parçaya ayrılmıştır. İç eklem yüzeyinin içi de ayrı bir yüzey olarak ele alınır. Diz ekstansiyonda iken dış patellar fasetin aşağı kısmı, dış femoral kondille eklemleşir. Diz 90 fleksiyonda iken, patella önce femoral oluk ile, fleksiyon arttığında ise iç ve dış eklem yüzeyleri femoral kondillerle ayrı ayrı eklemleşir. Tam fleksiyonda basınç iç eklem yüzeyinda daha çoktur. Patellanın en geniş temas yüzeyi diz 45 fleksiyonda iken olmaktadır. (Şekil 5) Şekil 5: Patella önden, arkadan, ve üstten görünşü 8
12 KEMİK DIŞI VE EKLEM İÇİ YAPILAR Menisküsler Femur kondillerinin tibia eklem yüzeyine oturmasını sağlayan, eklem yüzey alanını arttıran fibrokartilajdan oluşmuş yarımay şeklinde yapılardır. Menisküsler, tibia platosunda, eklem yüzeyinin 2/3 lük periferik kısmını kaplarlar. Proksimal kısımları içbükey olup femur kondilleri ile temastadır. Periferik kısımları ise kalın, dışbükeydir ve eklem kapsülüne yapışır. Üçgen biçiminde kesitleri olup merkeze doğru geldikçe incelirler. Menisküs dokusu, basınca direnç gösterecek biçimde yoğun, sıkı örgü şeklinde kollojen lifleri bulunan, elastiki bir yapıdır. Ön tarafta her iki menisküsü birbirine bağlayan lig. transversum genus bulunur (Şekil 6). Lateral menisküs daha dairesel yapıdadır. Ön boynuzu, interkondiler çıkıntı önünde ve ön çapraz bağın dışında kalacak şekilde yer alır. Arka boynuzu ise interkondiler çıkıntının arkasına ve iç menisküs arka yapışma yeri önüne yapışır. Dış menisküsün arka boynuzundan, iç femoral kondil ve interkondiler fossaya uzanan ve arka çapraz bağ ile olan ilişkilerine göre adlandırılan iki bağ vardır. Arka çapraz bağın önünde yer alana, lig. meniskofemorale anterior (Humphry lig.);arkasında yer alana lig. meniskofemorale posterior (Wrisberg) adı verilir. Dış menisküsün, dış yan bağ ile ilişkisi zayıf, kapsülle bağlantısı gevşek olduğundan çok hareketlidir ve gerilme zorlamasına daha az uğrar. Tibia dış rotasyon yaptığında dış menisküs arkaya doğru yoğunlaşır, tibia kondili, menisküs kenarından hafif öne doğru taşar. İç rotasyonda ise tersi olur. İç menisküs C şeklinde olup kenarları dış menisküse oranla daha kalındır (Şekil-7). Ön boynuzu, interkondiler çıkıntıya, ön çapraz bağ ile birlikte yapışır. Arka boynuz, öne göre daha kalın olup interkondiler çıkıntının arkasına, arka çapraz bağ ile birlikte yapışır. İç menisküs orta hatta, periferik kısımları, iç yan bağa sıkıca yapışmıştır. Arka yan kısmı, popliteus kası ile komşudur. Menisküslerin görevleri arasında, kuvvet taşıma, eklem hareketlerini kolaylaştırma, stabiliteye yardımcı olma, eklem kıkırdağının beslenmesinin temini ve şoku emme sayılabilir. Menisküslerin%30 luk periferik kısmı üst geniküler arter ve alt geniküler arterin iç ve dış dalları arafından oluşturulan kapiller ağdan beslenirken, merkezi kısım doğrudan eklem sıvısından beslenir (36). 9
13 Şekil 6: Menisküsler, ön ve arka çapraz bağlar Ön ve arka çapraz bağlar Dizin fonksiyonel anatomisinde çapraz bağların büyük önemi vardır.tibiada eminentia interkondilaris e yapışma yerlerine göre isimlendirilmişlerdir. Ön çapraz bağ eminentia interkondilaris in önünden ve dışından başlar, femur dış kondilinin iç yüzeyinin arkasınana yelpaze şeklinde yapışır. Ön çapraz bağ ön-iç (anteromedial), orta (intermediet) ve arka-dış (posterolateral) olmak üzere 3 hüzmeden meydana gelmiştir. Ön-iç kısmı daha ince olup, arka-dış kısmı daha hacimlidir. Fleksiyonda ön-iç hüzme, ekstansiyonda ise arka-dış hüzme gerilir. Ön çapraz bağ, tibianın öne kaymasını önler. Varus, valgus zorlamalarına, diz ekstansiyonda iken rotasyon zorlamalarına karşı koyar. Arka çapraz bağ, daha kuvvetli ve daha az obliktir. İç menisküs arka boynuzunun hemen arkasında, tibia interkondiler fossanın arkasından başlar. Yukarıya, öne ve içe doğru giderek ön çapraz bağı çaprazlar, iç femoral kondilde, interkondiler yüzeyin arka dış kısmına yapışır. Ön-dış (anterolateral) ve arkadış(posterolateral) olmak üzere iki hüzmeye ayrılır (36). Fleksiyonda öndış, ekstansiyonda ve 100 üzerindeki fleksiyonda arka-dış hüzmeler gerilir. Ana görevi, tibianın arkaya kaymasını engellemektir. Aynı zamanda femurun tibia üzerinde rotasyonu sırasında, menisküsleri stabilize eder, eksternal rotasyonel kuvvetlerine karşı koyar ve dizin fleksiyonu sırasında, femurun tibia üzerinde kayarken, yuvarlanma hareketinin oluşmasını sağlar. 10
14 Sinovya Diz ekleminde girinti ve çıkıntılar yaparak, boşlukları doldurur. Sinovyal membran fibröz yapıda olup, kapsülün iç kısmını döşer, çapraz bağların etrafını kılıf gibi sarar, fakat menisküsleri örtmez. Sinovya, patellanın yukarısında, kuadriseps femoris ile femur alt uç arası suprapatellar bursayı yapar. Aşağıda ise, patellar tendonun eklem içi yüzünden başlayarak, iç ve dış taraflara uzanım gösterir. KEMİK DIŞI VE EKLEM DIŞI YAPILAR: Bağsal Yapılar Eklem kapsülü bağ adı verilen çeşitli kalınlaşma odakları içeren fibröz bir membrandır.ön tarafta bu eklem kapsülü yerini patellar tendona bırakır. Patellar tendon, patellanın alt kutbundan başlayan, yaklaşık 6 cm. boyunda güçlü, düz bir bağsal yapıdır. Arka yüzeyi bir bursayla tibiadan ve infrapatellar yağ yastıkçığı ile eklemin sinovyal membranından ayrılır. Eklem kapsülünün arka bölümü vertikal liflerden oluşmuştur. Bu lifler semimembranöz kastan oluşan oblik lifler ve popliteal bağ ile güçlendirilmiştir. Şekil 7: Diz eklemi anterior yumuşak dokular 11
15 Warren ve Marshall dizin medial ve lateralin destekleyici yapılarını 3 tabakada incelemişlerdir (54). Medialde: 1.tabaka: Cilt insizyonunu takiben karşılaşılan en yüzeyel tabakadır.bu tabakayı sartorius kasının derin fasyası oluşturur. 2.tabaka: İç yan bağın yüzeyel kısımları tarafından oluşturulur. Ön kısımdaki paralel lifler femurun iç kondilinden başlar ve pes anserinusun arkasına yapışır. Arka kısımdaki oblik lifler femur iç kondilinden başlar, alttaki daha derin 3. tabaka olan kapsül ile karışır ve arka tibial eklem yüzeyinin hemen aşağısına ve iç menisküse yapışır. Fleksiyon sırasında yüzeyel bağın ön kenarı, ekstansiyonda ise arka kenarı gerilir. 45 fleksiyonda iken bağ en gergin konumunu alır. 30 fleksiyonda iken bağ en gevşek halini alır ve bu konumda tibianın rotasyonuna izin verir. Yüzeyel iç yan bağın paralel olan lifleri, dizin valgus zorlanmalarına karşı ana destekleyicisidir. 3.tabaka: En derin kısmında eklem kapsülü yer alır. Eklem kapsülü yukarıda femur kondili iç yüzüne ve iç menisküse güçlü bir şekilde yapışmıştır. Aşağıda koronal bağ adını alarak tibia eklem yüzeyinin hemen altına yapışır. Lateralde: 1.tabaka: Traktus iliotibialis lifleri ve dış retinakulum bulunur. Dış tarafta uzunlamasına seyreden lifler Gerdy çıkıntısına yapışır. 2.tabaka: Dış yan bağ ve arkuat bağ bulunur. Dış yan bağ, femur dış epikondilinden başlar ve dış retinakulumun altından geçerek fibula başında sonlanır. Popliteus tendonu, dış yan bağ altından geçerek femurun dış epikondiline yapışır. Kapsülün kalınlaşmış bir uzantısı, dış yan bağın arkasında, femur dış kondili ile fibula başı arasında yer alır ki bu uzantıya arkuat bağ adı verilir. 3.tabaka: Eklem kapsülüdür. Dizin varus zorlanmasına karşı ana destekleyicisi dış yan bağdır. Muskulotendinöz yapılar: Kuadriseps kası; dizin en güçlü ekstansörüdür. Rektus femoris, vastus medialis, lateralis ve intermedius olmak üzere 4 kas grubundan oluşmuştur. Rektus femoris kasının uzun başı spina iliaca anterior inferiordan, yansıyan başı ise 12
16 asetabulumdan başlar. Vastus lateralis trokanter majorden, vastus intermedius linea intertrokanterikadan, vastus medialis ise trokanter minörün altında linea aspereadan başlar.bu kaslar distalde birleşip kuadriseps tendonunu oluştururlar. Kuadriseps kası, femur cismi ile olan konumundan dolayı, patellar tendonla aynı doğrultuda değildir. Vastus lateralisin kas lifleri, patellaya, 14 lik bir açı ile yapışırken, vastus medialisin kas lifleri 55 lik bir açıyla yapışır. Patellar tendon ile kuadriseps tendon eksenleri arasında açı mevcuttur. Bu açıya Q açısı denir. Bu açı, kadınlarda yaklaşık 12, erkeklerde ise 15 dir. Q açısı büyük olanlarda, patella laterale sublukse olma eğilimindedir. Patella, fleksiyonun başlangıcında, troklea ile temas etmediğinden, laterale sublukse olmasını engelleyebilecek tek yapı, vastus medialisin oblik kas lifleridir. Fleksiyon arttıkça, troklea devreye girerek, bu görevi üstlenir (49). Hamstring kasları; sartorius, grasilis ve semitendinosus tarafından oluşturulur. Grasilis kası pubis arkından, sartorius kası spina iliaka anterior superiordan,semitendinosus kası tuber iskiadikumdan kaynak alırlar. Aşağıda bu üç kas pes anserinusu oluşturarak, tibianın iç kondiline yapışırlar. Bu kaslar, dizi hem rotasyonel zorlamalardan, hem de valgus zorlamalarından korurlar. Bacağa fleksiyon ve biraz da iç rotasyon hareketi yaptırırlar. Gastroknemius kası; her iki başı femoral kondillerden başlayıp, soleus kasını da içine alarak, aşağıda aşil tendonunu oluşturup kalkaneusa yapışır. En kuvvetli bacak kasıdır. Kapsül ile sıkı ilişkisi vardır. Plantaris kası, femur kondilinin üst dış kısmından başlayıp, ince bir tendon halinde gastrokinemius kasının içteki başı altında ilerler. Semimembranöz kas;tuber iskiadikumdan başlar, tibianın iç kondilinin arka alt kısmında sonlanır. Tendonundan ayrılan kalın liflerin bir kısmı, dizin arka oblik bağını meydana getirir. Bacağa fleksiyon ve iç rotasyon yaptırır. Biseps femoris kası; uzun başı tuber iskiadikumdan, kısa başı linea aspereadan başlar ve her iki baş distalde bileşerek fibula başında sonlanır. Bacağa fleksiyon ve dış rotasyon yaptırır. Dizi rotasyonel ve varus streslerine karşı korur. Dizi pelvise sabitleyen içteki kaslar sartorius, grasilis ve semitendinosus, dıştaki kas ise iliotibial traktustur. 13
17 Dizin kanlanması ve innervasyonu Femoral arter hiatus adduktorius (Hunter kanalı) tan geçtikten sonra popliteal arter adını alır. Femurun 1/3 alt kısmında adduktor magnustaki delikten geçerek popliteal fossaya girer. Bu arter aşağıda tibialis anterior ve tibialis posterior olmak üzere iki uç dala ayrılır. Diz eklemi etrafında ise 5 adet yan dal verir; -A.genu superior lateralis -A.genu superior medialis -A.genu media -A.genu inferior lateralis -A.genu inferior medialis Bu beş geniküler arter; geniküler arterin inen dalı, dış sirkumfleks femoral arterin inen dalı ve ön tibial arterin rekurren dalları ile diz etrafında anastomoz meydana getirirler. Şekil 8: Dizin kanlanması arkadan Şekil 9: Dizin kanlanması önden Medial parapatellar insizyon ile giriş sırasında A.genu superior medialis ve A.genu inferior medialis kesilir. Dıştan gevşetme yapılırken A.genu superior lateralis kesilme ihtimali vardır (59). Patellar kanlanma büyük ölçüde, A.genu superior lateralis tarafından sağlanır. Dolayısı ile bu arterin dikkat edilmeyip kesilmesi, patellada avaskuler nekroz zeminine neden olur. 14
18 Dizin innervasyonunu femoral, tibial, peroneal ve obturator sinirler sağlamaktadır. Tibial sinir siyatik sinirden ayrıldıktan sonra popliteal fossaya girer. Burada gastroknemius, soleus, plantaris ve popliteus kaslarına motor dal verir. Peroneal sinir ise siyatik sinirden ayrıldıktan sonra popliteal mesafede biseps femoris kası boyunca yakın komşulukta ilerler. Fibula başının arkasından dolanarak aşağıya uzanır. Patella çevresindeki nöral pleksus uyluğun dış, orta ve iç femoral duysal siniriyle, femoral sinirin arkasından ayrılan safen sinirin patella altındaki dalları arasındaki sayısız bağlantıları ile oluşur. Safen sinirden sartorius ile grasilis kasları arasındaki fasyayı delerek ayrılan infrapatellar dal, sartoriusu çarprazlayarak ön iç kapsül, pateller tendon ve ön iç taraftaki cildin duyusunu sağlar. Safen sinir ise dizin iç kısmından aşağıya doğru uzanır (36). 15
19 2. DİZ BİYOMEKANİĞİ Diz ekleminin biyomekaniğini anlamak total diz artroplastisi için çok önemlidir. Çünkü bu girişimle asıl amaçlanan, normal diz hareketlerine yani normal diz biyomekaniğinin en yakın değerlerine ulaşmaktır. Biyomekanik dengedeki herhangi bir bozukluk kendini dejenerasyon, remodelizasyon ya da yapısal bozuklukla gösterecektir. Diz ekleminin biyomekaniğini iyi anlayabilmek için anatomisini, eklemin hareket sınırlarını ve eklemin aksını da iyi değerlendirmek gerekir. Diz eklemi menteşe tipi bir eklem olarak kabul edilmiş olsa da, sadece tek düzlemde fleksiyon ve ekstansiyon hareketi yapmayıp, yürüme siklusu boyunca her 3 düzlemde ve değişen akslarda karmaşık hareket biçimleri göstermektedir (125). Bu hareketler (Şekil 10); Sagittal düzlemde; fleksiyon-ekstansiyon Transvers düzlemde; iç rotasyon-dış rotasyon Koronal düzlemde; abduksiyon-adduksiyondur. Şekil 10: Diz ekleminin üç plandaki hareketi 16
20 Sagittal düzlem diz ekleminin fleksiyon ve ekstansiyon hareketini yaptığı düzlemdir. Fleksiyon-ekstansiyon hareketi sabit bir dönme merkezi etrafında olmayıp, değişkenlik gösterir. Fleksiyon-ekstansiyonun her kademesindeki bu değişken dönme merkezleri birleştirildiğinde J tarzında bir kurve ortaya çıkar. Buna anlık hareket merkezi (instant center) adı verilir (Şekil 11). Bu değişken dönme merkezi sayesinde, diz eklemine aktarılan yük her zaman diktir ki bu sayede bağlar üzerine aşırı yük gelmemiş olur. Değişkenlik gösteren bu hareket dizde, femur ve tibia kondilleri arasında kayma ve yuvarlanma hareketleri şeklinde kendini gösterir (125). Diz aktif olarak 140, pasif olarak 160 fleksiyon yapabilir. Kalça ekstansiyonda iken diz fleksiyonu 120º, kalça fleksiyonda iken 140º dir. Ayak sabit iken kalça fleksiyona getirilirse, diz fleksiyonu 160º kadardır. Diz ekleminde ekstansiyon 5-10º hiperekstansiyon şeklindedir (49). Şekil 11: Dizin anlık dönme merkezleri ve J şekli Transvers düzlem diz ekleminin iç-dış rotasyon hareketlerini yaptığı plandır. Diz eklemi ilk 20 lik fleksiyonunu yaparken, kayma hareketi olmaksızın, saf yuvarlanma hareketi yapar. 20 fleksiyondan sonra yuvarlanma hareketine kayma hareketi eklenir ve fleksiyon derecesi arttıkça yerini kayma hareketine bırakır (Şekil- 11). İç tibial platonun daha konkav dış platonun hafif konveks olması, dış femoral 17
21 kondil çapının, iç kondile göre daha büyük olması ve iç menisküsün daha az hareketli olması nedeni ile, femur kondillerindeki bu hareketler simetrik olmamaktadır. İç femoral kondilde bu saf yuvarlanma hareketi ilk fleksiyonda geçerli iken, dış femoral kondilde bu 20 fleksiyona kadar devam eder. Dış femoral kondilin, iç femoral kondile göre daha fazla saf yuvarlanma hareketi yapması, diz ekleminin fleksiyon-ekstansiyonu sırasında otomatik rotasyon hareketine neden olur. Buna vida-yuva hareketi denir. Böylece fleksiyonun başlangıç derecelerinde, fleksiyona gelen dizde lateral taraftaki bağların daha gevşek hale gelmesinin de katkısıyla bacak iç rotasyon yaparken, ekstansiyonun sonuna doğru dış rotasyon meydana gelerek diz eklemi kilitlenir. Fleksiyon hareketinin ilk 20 sine kadar, her fleksiyon derecesi için yaklaşık 0.5 iç rotasyon hareketi gerçekleşir. 90º fleksiyona gelene kadar femoro-tibial temas noktası ortalama 14 mm. geriye doğru kayar. Çapraz bağların yokluğunda vida-yuva hareketi meydana gelemez. Bu hareketin oluşmasında, özellikle arka çapraz bağın rolü vardır. Bunun yanı sıra diz ekleminde aktif iç-dış rotasyon hareketi de vardır. Diz ekstansiyon konumunda kitlendiği için, bu aktif rotasyon hareketi ancak fleksiyon halinde iken mümkün olmaktadır. Rotasyon miktarı diz 90 fleksiyonda en yüksek noktasına ulaşırken, fleksiyon derecesi arttıkça, yumuşak doku gerginliğinin artması nedeniyle rotasyonda tekrar azalma meydana gelir. 90 fleksiyonda, aktif dış rotasyon 40, iç rotasyon ise 30 kadardır. Koronal düzlem diz ekleminin abduksiyon ve adduksiyon hareketini yaptığı düzlemdir. Yine ekstansiyonda iken yapılamayan bu hareket, diz 30 fleksiyonda iken en üst seviyeye ulaşır. Normal yürüme esnasında maksimum abduksiyon ve addüksiyon hareketi 11 kadardır. Normal yürüme siklusunun herhangibir anında, diz eklemi hiçbir zaman tam ekstansiyona gelmez ve yaklaşık 5 fleksiyonda kalır. Yürümenin salınım fazında yaklaşık 70, basma fazında ise 20 fleksiyon olur. Her yürüme siklusunda 10 adduksiyon-abduksiyon, kadar da iç ve dış rotasyon hareketi oluşur (55). Diz eklemi artroplastisinde, biyomekanik prensiplerin yanında, bu konuyla ilişkili eklem stabilitesi faktörü de önemli bir konudur. Diz ekleminde dinamik ve statik stabilitör faktörler vardır. Statik faktörler içinde bağlar, eklem kapsülü ve menisküsler varken, dinamik faktörler içinde kaslar vardır. Bu yapılardan iç yan 18
22 stabiliteyi oluşturanlar iç eklem kapsülü, tibial kollateral bağ, iç menisküs ve çapraz bağlar iken dış yan stabiliteyi oluşturanlar;dış eklem kapsülü, iliotibial band, fibular kollateral bağ, dış menisküs ve çapraz bağlardır. Öne stabilitede önemli olan yapılar;esas olarak ön çapraz bağ, kuadriseps mekanizması, eklem kapsülü, arkaya stabilitede önemli olan yapılar ise esas olarak arka çapraz bağ ve arka eklem kapsülüdür (125). Diz eklemi biyomekaniği ile birlikte incelenmesi gereken bir diğer konu da, alt ekstremite akslarıdır; (Şekil 12) Mekanik aks:femur başı merkezinden, diz eklemi merkezine yada hemen lateraline, oradan da ayak bilek ekleminin ortasına uzanan bir çizgidir (60,125). Vertikal aks:ayakta duran kişide, simfisis pubisin tam ortasından geçen (vücut ağırlık merkezi) ve transvers eksenle 90 lik açı yapan bir çizgidir. Anatomik aks:femurda ve tibiada şaftın ortasında geçen çizgidir. Şekil 12: Alt ekstremite anatomik ve mekanik aksları 19
23 Mekanik aks, vertikal aksa göre 3 valgustadır. Bunun sebebi, kalçaların, ayak bileklerine göre, anatomik olarak daha geniş bir oluşum göstermesidir. Kapandji ve Moreland a göre femur anatomik aksı, mekanik aksa göre 6 ve vertikal aksa göre 9 valgustadır (35). Tibianın anatomik aksı, vertikal aksa göre 2-3 varustadır. Tibiofemoral açı, femur anatomik aksı ile tibia anatomik aksı arasındaki açıdır. Femoral eklem açısı, femur kondillerinden geçen teğet çizgiye çekilen dik ile, femur anatomik aksı arasında kalan açıdır. Tibia eklem açısı ise, tibial platodan geçen teğet çizgiye çekilen dik ile, tibia anatomik aksı arasındaki açıdır. Yapılan çalışmalarda femoral eklem açısı yaklaşık 3.8 valgusta, tibia eklem açısı ise yaklaşık 2.5 varusta olduğunu göstermiştir Biyomekanik olarak incelenmesi gereken bir diğer yapı da, patellofemoral eklemdir. Patellanın ana mekanik görevi, kuvvetin yönünü değiştirmektir. Kuadriseps kasının kuvvet kolunu uzatarak, bu kasın gücünü tibiaya aktarır. Patella üzerinde, üç kuvvetin etkisi vardır. Bunlar kuadriseps kasının çekme kuvveti, patellar tendonun çekme kuvveti ve patellofemoral yüzeydeki baskılayıcı kuvvetlerdir. Fleksiyonun artması ile birilikte baskılayıcı kuvvetler artar ve lerde en büyük değerine ulaşır. Ekstansiyonda iken, bu kuvvet en az değerine iner (29). Fleksiyonun ilk 20 de, troklea ile patellanın alt eklem yüzeyi temas ederken, 60 de orta eklem yüzeyi, 90 da ise üst eklem yüzeyi temas eder. Diz eklemi 120 lik fleksiyona geldiğinde, kuadriseps tendonu trokleada kaymaya başlarken, patellanın artık sadece iç ve dış eklem yüzeyleri femur kondilleri ile temas eder (Şekil 13) (49). 20
24 Şekil 13: Diz fleksiyonuyla değişen patellofemoral temas noktaları Tüm bu dengelerin diz eklemi artroplastisinin uzun dönemde başarısı üzerinde önemli yeri vardır. Artroplastide, tüm alt eksteremitenin normal ilişkisi ve dizilimi düzenlenmeli, dizin transvers aksı yere paralel hale getirilmeli ve eklemi çaprazlayan güçlerin, normal dize en yakın konumuna getirilmesi gerekmektedir. 21
25 3. DİZ PROTEZİ KİNEMATİĞİ Dizin karmaşık anatomik yapısı ve biyomekanik özelliklerinden dolayı, diz protezi gelişimi, kalça protezinin aksine daha geç ve güç olmuştur. Artroplastinin uzun dönemdeki başarısı, alt ekstrmitenin normal longitudinal ve rotasyonel diziliminin sağlanması ve bu yolla dizin transvers eksenini yere paralel hale getirerek, eklemi çarprazlayan kuvvetlerin normal dağılımının sağlanması esasına dayanır (49). İdeal bir protez, dizin normale yakın hareket açıklığına izin vermeli, eklem kinematiğini değiştirmemeli ve anatomik bütünlüğü sağlamalıdır. Normal eklem fonksiyonu için diz kinematiğinin sağlanması yanında eklem stabilitesinin, yani bağ dengesinin sağlanması şarttır (50). Sınırlı endikasyonu bulunan menteşeli protezler, dizin tüm bağ yapılarının hasarlandığı durumlarda kullanılabilir. Menteşe tipi protezlerde fleksiyon ve ekstansiyon dışında makaslama ve varus-valgus streslerinin yarattığı yüklenmeler, yumuşak dokulara iletilmeden direkt olarak protezin üzerinden protez-kemik birleşme noktasına aktarılır. Protezin, bu kuvvetlere karşı koyabilmesi için, her iki komponentin de sap uzunlukları fazla olmalıdır. Buna rağmen, sınırlayıcı tip protezlerde, kemik-protez yüzeylerindeki aşırı yüklenme, erken gevşeme ve beraberinde enfeksiyon gibi problemlerle sonuçlanmaktadır (50). Bağların korunup sadece eklem yüzeylerinin değiştirildiği kondiler tip protezlerde amaç, eklem reaktif kuvvetinin, ekleme temas noktasının dik olması ve böylece femur ile tibial komponentler arasında dengeli kompresif yük iletiminin sağlanmasıdır (29). Total diz artroplastisinde, modern döneme geçildikten sonra, en çok tartışılan konulardan bir tanesi arka çapraz bağın korunup korunmaması üzerine olmuştur. Bu tartışmalar ışığında, arka çarpraz bağa göre üç farklı tip protez geliştirilmiştir. - Arka çarpraz bağın korunduğu tip - Arka çarpraz bağın yerini tutan posterior stabilizer tip - Arka çarpraz bağın kesildiği tip 22
26 Arka çarpraz bağın kesildiği posterior stabilizer tasarımlarda arka çarpraz bağ fonksiyonu tamamen protez dizaynı ile sağlanmaktadır. Femurun tibia üzerinde arkaya yer değiştirmesi mekanik çapraz bağ mekanizması ile sağlanmaktadır (Şekil 14). Femoral komponent üzerindeki transvers mil desteği ile eklemleşen merkezi tibial çıkıntı, femurun tibial komponent üzerinde arkaya kaymasına imkan sağlar (49,50). Şekil 14: Arka çapraz bağ yerine geçen mekanik çapraz bağ modeli Tibial polietilen komponentin tasarımı da arka çarpraz bağın kesilip kesilmemesi üzerinedir. Frontal kesitleri düz olan tasarımlar, fleksiyon ekstansiyon açıklığı boyunca daha küçük temas alanına neden olurken, arka çarpraz bağın femoral geri yuvarlanma fonksiyonuna da izin verir (Şekil 15). Ancak varusvalgus veya rotasyonel hareketleri polietilenin kenarlarında güç yüklenmesine neden olmaktadır. Ayrıca temas alanının daha küçük olması polietilen üzerine binen yükü artırarak aşınmayı kolaylaştırmaktadır. Eğer arka çarpraz bağ iyi dengelenmezse özelikle tibial komponentin arka-iç kısmına aşırı yük binmekte, tahteravalli etkisi oluşmakta ve aşınmaya neden olmaktadır (50). 23
27 Şekil 15: AÇB koruyan protezlerde femoral geri yuvarlanma ya izin vermek için tibial insert düz tasarlanmıştır Arka çapraz bağın kesildiği tip protezlerde polietilen yüzeydeki tibiofemoral uyum, eğimli tasarımlarla sağlanmaktadır. Polietilen yüzeyde eşit yük dağılımına bağlı uzun vadede aşınma azalmaktadır. Ancak yüzeyleri birbirine daha uyumlu olan bu tasarımlarda daha az hareket imkanı, tibial komponent ile kemik arasında daha fazla zorlanmaya yol açarak gevşemeyi kolaylaştırabilir (50). Tibial komponentte metal arkalık eklenmesi hem modülarite sağlar, hemde polietilendeki esnemeyi azaltarak polietilenin aşınmasını ve ömrünü uzatır. Metal arkalık, kullanılacak olan polietilenin kalınlığını da düşürmektedir. Aşınmayı kabul edilebilir sınırlarda tutmak için gerekli en az polietilen kalınlığı 8mm. olarak kabul edilmektedir. Daha kalın polietilen kullanmak amaçlı proksimal tibial kesi gereğinden fazla yapılırsa, tespit için kemik kalitesi uygun olmayan metafizer bölgeye inilmektedir. Polietilen kalınlığını artırmak için femur distalinden yapılacak keside eklem seviyesinde yükselmeye sebep olarak bağ dengesi bozar. Bu nedenlerden dolayı, bu dengenin sağlanması oldukça zor olmakla birlikte, günümüz modern artroplastisinin püf noktasını oluşturmaktadır (50). Komponentlerin tespiti çimentolu veya çimentosuz tespit uygulanan protezlerde tasarım açısından bir fark yoktur. Çimentolu ve çimentosuz tespitlerin uzun dönem başarılı sonuçları bildirilmiştir. Çimentosuz tespitlerde en önemli sorun Primer stabilizasyon dur. Press-fit, hidroksiapatit kaplı ve poroz kaplı tasarımlar çimentosuz tespitler için geliştirilmiştir (50). 24
28 4. TOTAL DİZ PROTEZLERİNİN SINIFLAMASI Diz ekleminin, daha iyi anlaşılması, zaman içerisinde çeşitli protez tasarımlarının ortaya çıkmasına neden olmuştur. İdeal bir protez, diz ekleminin, sagittal, transvers ve koronal planda yaptığı hareketlere izin vermelidir. Günümüzde, protezlerle ilgili en önemli sorunlardan biri gevşemedir. Bunun için, birbirinden bağımsız komponentler tasarlanmış, komponentler arası sürtünme en aza indirilmiştir. Femoral komponent dayanıklı ve yüzeyi düzgün metalden yapılmalı ayrıca laterale sublükse olmaması için de destekli ve patellar oluklu olmalıdır. Sürtünme sırasında açığa çıkan aşınma parçacıklarını en aza indirebilmek için, komponentler arası yüksek yoğunluklu polietilen (UHMWPE) kullanılmaktadır. Tibial komponente eklenen merkezi sap, rotasyonel kuvvetlere karşı koymada önemlidir. Tibial kesim yüzeyinin tek düzlemli olması nedeniyle, femoral komponente göre, tespiti daha zordur. Bu nedenle yapılan çalışmalarda görülmüştür ki tibial komponentin tespitinde spongioz vidanın da eklenmesi, mekanik açıdan daha iyi sonuç vermektedir (84). Freeman ve Swanson un presipleri günümüzde hala geçerliliğini korumakla birilkte, total diz protezlerinde çapraz bağların yeri ve patella replasmanının gerekliliği hakkında sorular günümüzde halen devam etmektedir. Total diz protezlerinin sınıflaması, değiştirilen eklem kısmına, gösterdiği mekanik kısıtlılığa ve tespit yöntemlerine göre düzenlenir. Buna göre en sık kullanılan sınıflama (125); 1-Tek bölümlü (Unicompartmental) 2-İki bölümlü (Bicompartmental) 3-Üç bölümlü (Tricompartmental) a-sınırlaycı olmayan b-yarı sınırlayıcı c-tam sınırlayıcı Tek Bölümlü Protezler Femur ve tibianın, sadece iç ya da dış, karşılıklı gelen eklem yüzeylerinin değiştirildiği protez tipidir (Şekil 16). Patellar komponent konmaz. Aynı zamanda sınırlayıcı tipte değildirler. Bu protezlerin kullanılabilmesi için, diz bağları mevcut ve 25
29 normal fonksiyonlarda olmalıdır. Bu nedenle bu tip protezler, instabilitesi ya da ileri derecede eklem bozukluğu ve fleksiyon kontraktürü olan dizlerde kullanılmazlar (126). İlk yıllarda yaygın olarak kullanılan tek bölümlü diz protezleri, kötü sonuçlar nedeniyle ilerleyen dönemlerde tercih edilmemiştir. Günümüzde cerrahi teknik ve implant tasarımındaki gelişmeler unikompartmantal diz artroplastisini tekrar gündeme getirmiştir (49). Romatoid artrit ve ankilozan spondilit gibi tüm eklemi tutan hastalıklarda bu tipteki protezlerin yeri yoktur (106,126). Diz ekleminin iç tarafında artrozu olan hastalar için yüksek tibial osteotomi daha uygun bir seçenek olmakla birlikte, 60 yaş altındaki, izole iç eklem tutulumu olan sedanter hastalar bu protez tipi için uygun endikasyon grubunu oluştururlar. Fakat ileri valgus deformitesi varsa distal femoral osteotomi daha uygun bir tedavi seçeneğidir(125). Omnifit, Robert Brigham, Malmor, Miller-Galante örnek olarak verilebilir. Şekil 16: Tek bölümlü diz protezi İki Bölümlü Protezler Femur ve tibianın, heriki iç ve dış karşılıklı eklem yüzeylerinin değiştirildiği tipte protezlerdir. Patellar komponent konmaz. Bu tipteki protezler, ilk kuşak yüzey değiştirme protezleridir. Bugün artık birçoğu, mekanik gevşeme nedeni ile kullanılmamaktadır. Günümüzde sadece, İngiltere de Oxford meniskal diz protezi ve İtalya da MC protezleri sınırlı kullanım alanı bulabilmektedirler. 26
30 3-4.3 Üç Bölümlü Protezler Patella dahil, diz ekleminin tüm komponentleri değiştirilir (Şekil 17). Günümüzde yaygın olarak kullanılan protez tipi bu gruptadır. Bu tipteki protezler sağladıkları mekanik desteğe göre üçe ayrılır (49,50). Şekil 17: Üç bölümlü diz protezi Sınırlayıcı olmayan protezler: Bir yada iki hareket ekseninde kısıtlama meydana getirdiği için, aslında minimal sınırlayıcı diz protezi denmesi daha uygun olur. Bu tip protezlerin uygulanabilmesi için, diz eklemi hareket açıklığı en az 90 olmalıdır. Aşırı varus, valgus deformitesi yada fleksiyon kontraktürü olmamalıdır. İç ve dış yan bağların ve arka çapraz bağın mutlaka işlevsel olması ve çok az düzeyde kemik kaybı bulunması gerekmektedir. Bu tip protezlere örnek olarak PCA, Tricon-m, RTK Corin gösterilebilir (49,50). Yarı sınırlayıcı protezler: Günümüzde en yaygın kullanılan protez tipidir. Dengeli yumuşak doku serbestleştirilmesi ve uygun protez seçimi ile birilkte,45 ye kadar olan fleksiyon kontraktürleri ve lik açısal bozukluklar düzeltilebilir. Fazla kemik kaybına bağlı deformitelerin düzeltilmesinde, kemik grefti, metal kamalar, özel tasarlanmış protezler kullanılabilir (125). Bağ gevşekliğine bağlı olan açısal bozukluklar, sabit açısal bozukluklardan daha kolay düzeltilirler. Bu grup protezler, kendi arasında arka 27
31 çapraz bağı koruyan, arka çapraz bağı korumayan ve arka çapraz bağ işlevini yerine getiren olmak üzere üçe ayrılır: 1-Arka çapraz bağı koruyan protezler:sınırlaması en az olan, yarı sınırlayıcı protezdir. Bu tip protezlere örnek olarak AGC 2000, Maeva, Kinematik kondiler, Miller-Galante I-II gösterilebilir (35,50). 2-Arka çapraz bağı korumayan protezler:ilk örneği Total Kondiler Protez (TCP)dir. ICLH protezi, İnsall-Burstein total kondiler protezi örnek olarak verilebilir (Şekil 18) (35,50). 3-Arka çapraz bağ fonksiyonunu yerine getiren protezler:sınırlaması en fazla olan, yarı sınırlayıcı protezdir. Arka çapraz bağı korumayan tipteki protezlerde önarka stabilite, polietilen insertteki çukurlaşma sayesinde sağlanırken, bu tipteki posterior stabilizer tasarımlı protezlerde stabilite, femoral komponent üzerinde bulunan transvers bir mil desteği ile eklemleşen merkezi tibial çıkıntı ile oluşmaktadır. Bu tip protezlerin uygulanabilmesi için iç ve dış yan bağların sağlam olması gerekir. Protezin gevşemesi, arkaya subluksasyon gibi komplikasyonları önlemek ve hareket açıklılığını arttırmak amacıyla bu protezler tasarlanmış ve geliştirilmiştir. Bu tip protezler rotasyon hareketlerine de izin verir. En fazla rotasyon açıklığı eklem 20 fleksiyonda iken olur. Örnek olarak Insall-Burstein 2 ve Advantum Total Diz Sistemi verilebilir (35,50). Şekil 18: Arka çapraz bağ kesen diz protezi 28
32 Sınırlayıcı protezler: Bu tip protezler fleksiyon-ekstansiyon hareketine izin verirler.diğer iki düzlemdeki harekete izin vermez yada kısıtlarlar (Şekil 19). Bu tip protezler hem çapraz bağların hem de iç ve dış yan bağların olmadığı belirgin bağ gevşekliği olan veya aşırı kemik kaybı olan dizlerde ya da revizyon artroplastisinde kullanılır. Tam sınırlayıcı olanlarda, implantta ve implant-çimento yüzeyinde oluşan aşırı zorlamalar nedeniyle kırılma ve gevşeme çok görülür. Bu nedenle günümüzde rotasyona izin veren menteşeli tipteki protezler, uygun vakalar için daha sık kullanılmaktadır. Rijit menteşeli tiplere örnek olarak Wallidius, Shiers, rotasyona izin veren menteşeli tiplere örnek olarak Kinematik II, Spherocentric, TCP 3 gösterilebilir (35,50). Şekil 19: Sınırlayıcı diz protezi 29
33 5. TOTAL DİZ PROTEZİ ENDİKASYON VE KONTRENDİKASYONLARI Total diz protezi uygulamasındaki amaç; ağrıyı gidermek, hareketi sağlamak ve deformiteyi düzeltmektir. Tüm tedavi seçeneklerinin uygulanmasına rağmen, ciddi semptomları devam eden hastalarda total diz artroplastisi endikasyonları şunlardır: 1-Romatoid artrit: Yaş sınırı bakılmaksızın total diz artroplastisi uygulanır. %70 bilateral tutulum görülür. Özellikle juvenil romatoid artritte endikasyon vardır. 2-Osteoartrit: Hasta seçimi çok önemlidir. Yaş, kilo, sosyal yaşantı, yaptığı iş gibi özellikleri değerlendirilmelidir. 60 yaş altındaki genç hastalarda ve tek kompartman tutulumu olan hastalarda, başarısız medikal tedaviden sonra düşünülmelidir. 3-Post-travmatik artrit: Hasta yaşı genç olsa bile, eklem içini ilgilendiren yaralanmalar sonrası gelişen artrozda uygulanabilir. 4-Başarısız yüksek tibial osteotomi 5-Patellofemoral osteoartrit: Yaşlı hastalarda tek başına ileri derecede patellofemoral ostoeartroz total diz artroplastisi endikasyonları arasında yer almaktadır. 6-Nonseptik artropatilerde Total diz artroplastisi için kontrendikasyonları kesin ve rölatif olarak inceleyebiliriz.kesin kontrendikasyonlar: 1-Geçirilmiş enfeksiyon veya aktif enfeksiyon 2-Ekstansör mekanizma disfonksiyonu 3-Şiddetli vaskuler hastalık 4-Kas güçsüzlüğüne bağlı gelişen genu rekurvatum 5-Stabil ve ağrısız artrodez Göreceli kontrendikasyonlar ise: 1-Genel sağlık durumunun kötü olması 2-Cilt sorunları 3-Şişmanlık:Total diz artroplastisi uygulanmış şişman hastalarda yerel yara yeri problemlerinin, patellofemoral komplikasyonların ve infeksiyon oranlarının daha yüksek olduğu bilinmektedir. Ayrıca bu hastalarda hastane kalış süresi de daha 30
34 fazladır. Akciğer embolisi, derin ven trombozu gibi sistemik komplikasyonlar daha sık görülmektedir ve bu hastalarda yoğun bakım desteği ihtiyacı daha fazla olmaktadır. Obesite; objektif parametre olarak vücut/kitle indeksi ile değerlendirilmektedir. Winiarsky ve arkadaşları, vücut kitle indeksi 40 tan büyük olan hastalarda infeksiyon ve yerel yara yeri sorunlarının daha yüksek olduğunu bildirmişlerdir (141). 4-Nöropatik eklem:bu tip eklemlerde deformite oldukça şiddetlidir. Hasta, eklemi koruyacak derin duyu ve ağrı hissinden yoksundur. İnsall, doğru seçilmiş hastalarda, uygun yumuşak doku gevşetmesi ve uzun saplı protez kullanılmasıyla, başarılı sonuçlar edinilebileceği görüşündedir (57). Tooms ise, bu tip eklemlerde, total diz protezinin kontrendike olduğu görüşündedir. 5-İleri derecede osteoporoz 6-Psöriatik artrit 7-Periferik dolaşım bozukluğu 8-Hasta uyumsuzluğu 31
35 6. ÖZEL SİSTEMİK HASTALIKLAR VE TOTAL DİZ PROTEZİ Metabolik hastalıklar: Diabetes mellitus; enfeksiyon ve derin ven trombozu komplikasyonu görülme oranının artması bakımından önemlidir. Diabetik hastalardaki enfeksiyon oranı ve buna bağlı revizyon oranı, derin ven trombozu, ameliyat sonrası nöropati, yara yeri komplikasyon oranı anlamlı olarak yüksek bulunmuştur (82,143). Bu hastalarda, derin enfeksiyon oranının yüksek olması nedeniyle profilaksi için, antibiyotikli çimento kullanılması önerilmektedir. Hematolojik hastalıklar: Hemofilik artropati;eklem içi fibrozis ve eklem dışı kas kontraktürleri ile giden yıkıcı bir artrittir. Özellikle genç hastalarda karşımıza çıkar. Ameliyat öncesi faktör düzeyi tespiti, ameliyat sonrası enfeksiyon riski açısından CD-4 lenfosit sayımı ve uzun yıllar kan transfüzyonu aldıkları için HIV, Hepatit B, HCV ile ilgili testler muhakkak yapılmalıdır. F VIII seviyesi ile, hemoraji, yüzeyel enfeksiyon, derin enfeksiyon gibi komplikasyonlar arasında korelasyon vardır. Bu nedenle, ameliyat öncesi F VIII düzeyleri %100 e en yakın seviyelerde tutulmalıdır (49). Hemofilik artropatide, fleksiyon kontraktürü, valgus deformitesi ve tibianın dış rotasyonu ile seyreden 3 düzlemli eklem bozukluğu mevcuttur. Ciddi fleksiyon kontraktürü varsa arka eklem kapsülü kesilerek gevşetme yapılabilir. Bu durumda, posterior stabilizer total kondiler protez kullanılmalıdır. Bu hastalarda, enfeksiyon riski oldukça yüksektir (41). Nörolojik hastalıklar: Charcot eklemi, ileri derecede eklem bozukluğu ile giden bir artropatidir. Bazı yazarlara göre total diz protezi için kontrendikasyon teşkil eder. Soundry ve arkadaşları, bu hastalara posterior stabilizer ve sınırlayıcı protez uygulamışlar ve 3 yıllık takiplerinde başarılı sonuçlar elde etmişlerdir (114). Poliomyelit; dizde sık deformasyon yapan nörolojik hastalıklardan birisidir. Kronik instabilite vardır. Bu hastalarda tibial dış rotasyon, genu recurvatum ve instabil valgus deformitesi görülür. Ağrısız ve stabil bir dize karşın fonksiyonel kayıp gelişebilir (87). Ameliyat sonrası dönemde, rekurvasyonun gelişmesini engellemek 32
36 için distal femoral kesinin az yapılıp, fleksiyon kontraktürü oluşturulmasını öneren görüşler mevcuttur. Parkinson hastalığı; tremor, kas rijiditesi, anormal postür ve yürüyüşle seyreden geriatrik bir hastlıktır. Yapılan bir çalışmada, total diz protezi uygulanan bu hastalarda, ciddi hamstring gerginliği ve tekrarlayan fleksiyon kontraktürleri gelişmiştir. Bu yüzden total diz artroplastisinin kontrendike olması gerektiği savunulmuştur. Buna karşın iyi sonuçların alındığı çalışmalar da vardır. Bunlarda total kondiler protez ve yarı sınırlayıcı protezler kullanılmıştır (132). Psöriasis: Toplumda yüksek oranda görülen kronik bir cilt hastalığıdır. Psöriatik hastaların yaklaşık %5 inde artritik süreç tabloya eşlik eder. Genel yaklaşım psöriatik lezyonların cildin bariyer özelliğini bozduğu yönündedir. Bu nedenle dermatoloji konsültasyonu istenip, cilt plaklarının tedavisi sağlanmalı, daha sonra artroplastinin uygulanması önerilmektedir. Derin enfeksiyon ve buna bağlı revizyon oranları, primer artroplastiye göre daha yüksek olduğundan ameliyat öncesi antibiyotik profilaksisi önemlidir. Stern çalışmasında, 24 psöriatik artritli hastaya uyguladığı diz protezinde %17 oranında derin enfeksiyon saptamıştır (49). 33
37 7. TOTAL DİZ PROTEZİ KOMPLİKASYONLARI: Total diz artroplastisi büyük bir ameliyattır. Bunun için, hastanın ameliyat öncesi iyi değerlendirilmesi, komplikasyon görülme ihtimalinin en aza indirilebilmesi açısından çok önemlidir. Komplikasyonları genel ve lokal komplikasyonlar olmak üzere 2 başlık altında inceleyebiliriz. GENEL KOMPLİKASYONLAR Total diz artroplastisi uygulanan hastaların büyük çoğunluğu ileri yaş grubundandır. Bu yaş grubunda özellikle hipertansiyon, kalp yetmezliği, diabetes mellitus, kronik obstrüktif akciğer hastalıkları gibi mortaliteyi ve morbiditeyi ciddi biçimde etkileyecek sistemik hastalıklar görülmektedir. Özellikle kardiyovasküler ve akciğer hastalıkları olanlarda mortalite oranları daha yüksek görülmüştür (91). LOKAL KOMPLİKASYONLAR Yara yerine bağlı komplikasyonlar: Diz ekleminde kalçaya göre, kemiği örten cilt altı dokusu daha incedir. Bu nedenle konulan protezin dış ortam ile ilişkisinin kesilebilmesi için yara iyileşmesi çok önemlidir. Böylece enfeksiyon gibi daha ciddi komplikasyonların ortaya çıkma ihtimali azalacaktır. Yara yerinde özellikle seröz akıntı, yüzeyel ya da derin hematom gelişmesi, yara yerinin geç iyileşmesi, yara dudaklarının açılması ve yara dudaklarında nekroz gibi sorunlar gelişebilmekte olup bunların görülme oranı %10-15 tir. Yara iyileşmesini olumsuz etkileyen faktörler tablo-1 de görülmektedir. Seröz akıntı steril kabul edilse de, derin enfeksiyon gelişen vakaların %17-50 sinde tespit edilmiştir (135). Seröz akıntı oluşması durumunda, profilaktik antibiyotik tedavisine devam edilmesinin yanında elastik bandaj sarılması, elevasyon, buz tatbiki uygulanabilir. Seröz akıntının tedavisinde, bazı görüşler açık irrigasyon ve debridman yapılması yönündedir (61). Weis ve arkadaşları, irrigasyon işleminin hiçbir morbiditeye neden olmadığını ve 4 yıllık takip sonrasında, vakaların hiçbirinde enfeksiyon gelişmediğini bildirmişlerdir (61). İnsal ve ark. seröz akıntı varlığında dize ponksiyon yapılmasını, kültür (-) ise 1 hafta beklenmesini, bu süre içerisinde profilaktik antibiyotik tedavisine devam edilmesinin yanında elastik bandaj sarılması, elevasyon, buz tatbiki ve immobilizasyonu önermişlerdir. Eğer bunlara rağmen akıntı 34
38 devam ediyor ise veya kültür (+) ise açık irrigasyon ve debridmanı önermektedir (61). -Diabet -Albumin düzyenin<3.5 gr./dl olması -Obesite -Hemoglobin düzeyinin<10mg./dl olması -Sigara kullanımı -Lenfosit değerinin<1500/ml olması -Steroid kullanımı Tablo-1 Yara iyileşmesini olumsuz etkileyen faktörler Nöro-vaskuler komplikasyonlar: a-derin ven trombozu ve trombo-emboli:total diz artroplastisinde en belirgin görülen komplikasyonlardan birisidir. Ölümcül akciğer embolisi gelişmesi riskinden dolayı önemli bir komplikasyondur. Cerrahi, anestezi ve yatak istirahati derin ven trombozu riskini arttırmaktadır. Profilaksi uygulanmayan vakalarda derin ven trombozu gelişme riski %41-%85 arasında değişmektedir. Radyoizotop akciğer sintigrafisi araştırmaları ile akciğer embolisi oranı %10-20 lere ulaşmaktadır. Fakat semptomatik derin ven trombozu yada akciğer embolisi görülme oranı sadece %2-4 lerdedir. Ölümcül akciğer embolisi insidansı ise %0,1-0,4 arasında değişmektedir. Klinik olarak görülen orandan daha fazla görülme insidansı olan bu komplikasyon için antikoagulan proflaksisi uygulanmalıdır. Terapötik dozlarda antikoagulan tedavi, başka komplikasyonlara neden olabileceği için sadece yüksek riskli hastalarda uygulanmalıdır. Trombo-embolinin standart tedavisi, 5-10 gün süre ile heparin kullanımı ve daha sonra oral antikoagulan ile devam etmektir (78). Elastik bandaj, antiembolik çorap ve kontrollü pasif hareket (CPM) gibi yöntemler de profilaksiye eklenebilir. b-vaskuler yaralanma:total diz protezi cerrahisinde popliteal arter veya dallarına ait komplikasyonlar % gibi oldukça düşük oranda karşımıza çıkmaktadır. Dikkatsizce yapılan disseksiyon tibia arkasına yerleştirilen retraktörler yaralanmaya neden olabilir. Prognozu kötü olup, amputasyon ve hatta ölümlere neden olabilmesi açısından ciddi bir komplikasyondur. 35
39 c-peroneal sinir yaralanması: Oldukça nadir görülen bir komplikasyondur. Mayo kliniğinde, vakada sadece %0.3 oranında görülmüştür. Genellikle sabit valgus ve fleksiyon deformitesinin düzeltilmesinden sonra görülür (102). İdusuyi ve Morrey risk faktörü olarak epidural anesteziyi önceki laminektomiyi ve valgus deformitesini göstermiştir. Ameliyat sonrası sinir paralizisi saptandığında bandaj hemen çıkarılmalı ve diz 20 fleksiyona getirilmelidir. 3 ay içerisinde düzelme olmaz ise sinir dekompresyonu yapılmalıdır(69). Enfeksiyon: Enfeksiyon total diz artroplastisinin en kötü komplikasyonlarından birisidir. Ameliyat esnasında doğrudan temasla ya da ameliyat sonrası hematojen yolla meydana gelebilir. Erkek hasta, romatoid artrit (özellikle seropozitif erkek cinsiyet), ciltte ülser bulunması, geçirilmiş diz cerrahisi, diabet, ekstremitede venöz staz belirgin bir risk artışına sebep olmaktadır (138). Bunun yanında üriner sistem enfeksiyonu, steroid kullanımı, psoriasis, renal yetmezlik ve habis tümör varlığı da diğer risk faktörleri arasında sayılabilir. Günümüzde ameliyathane şartlarının daha iyi olması, steriliteye gerekli önemin verilmesi, profilaktik antibiyotik kullanımı ve yüksek riskli hastalarda antibiyotikli çimento kullanımı ile, enfeksiyon oranları %1 ler seviyesine düşmüştür (138). a-yüzeyel enfeksiyon:tüm cerrahi girişimlerde olduğu gibi, yara iyileşmesi, artroplastinin başarısı için önemli bir faktördür. Yara iyileşmesindeki gecikme, enfeksiyon riskini arttırarak, başarı oranını düşürmektedir (35). Total kalça protezlerine göre daha yüksek enfeksiyon oranlarının görülmesinin nedeni, diz bölgesinde, cilt altı dokunun daha az ve kemik dokunun daha az vaskularize kas ve fascia tarafından çevrilmiş olmasıdır. Total diz protezi sonrasında gelişen yüzeyel enfeksiyon oranı %0.5-2dir (35). Derin enfeksiyon gelişen vakaların %17-50 sinde, başlangıçta seröz akıntı olduğu görülmüştür (135). En sık tespit edilen mikroorganizmalar %50-60 oranında S.Aureus, %15-20 S.Epidermidis gibi gr (+) koklardır (35). Bu komplikasyonu en aza indirebilmek için, mümkün olduğunca az yumuşak doku hasarı verilmeli, iyi kanama kontrolü 36
40 yapılmalı, dren konmalı ve en az 24 saat tutulmalı, cilt kapatılırken diz yara uçlarının en gevşek durumda olduğu fleksiyona getirilmelidir. Yüzeyel enfeksiyon durumunda, nekrotik dokular uzaklaştırılmalı, eğer hematom düşünülüyor ise boşaltılması gerekmektedir. b-derin enfeksiyon:en korkulacak komplikasyon derin yara enfeksiyonu gelişmesidir. Erken ve geç olmak üzere ikiye ayrılır. Erken enfeksiyon:ameliyat sonrası ilk üç ay içerisinde gözlenir. Ağrı, kızarıklık, ısı artışı, şişlik gibi genel enfeksiyon belirtileri ortaya çıkar. Lökosit sayısında artış, eritrosit sedimentasyon hızında ve c-reaktif proteinde yükselme görülür. Teknesyum veya indium işaretli lökositler ile yapılan sintigrafiler oldukça hassastır. Eklem içine yapılan ponksiyonda gram boyama ve kültür genelde pozitif sonuçlar verir. Erken enfeksiyonun tedavisinde yüksek doz antibiyotik tedavisi ve debridman uygulanır. Geç enfeksiyon: Ameliyattan 3 ay sonra ortaya çıkar.geç enfeksiyon genellikle hematojen yayılım sonucu meydana gelir. En sık etken olarak S.Aureus görülür. Günümüzde bu tip enfeksiyonlar için en yaygın uygulama protezin çıkarılması, geniş debirdman, antibiyotikli çimento (antibiyotikli spacer) konulması, en az 6 hafta parenteral antibiyotik uygulanması ve sonraki seansta revizyon uygulanmasıdır (47,140). Artrodez, rezeksiyon artroplastisi gibi kurtarma operasyonları;dirençli mikroorganizmalarla oluşmuş ciddi enfeksiyonu olan yada revizyon cerrahisinin kontrendike olduğu durumlarda uygulanır. Ayrıca gazlı gangren gibi yaşamı tehdit eden durumlarda amputasyon da uygulanabilir. Periprostetik kırıklar: Periprostetik kırıklar, eklem seviyesinden 15 cm. uzaklıkta veya sap varsa bundan 5 cm. uzaklıkta görülen kırıklardır. Genelde steroid kullanımında, romatoid artritli ve ileri derecede osteoporotik hastalarda görülür. Kırıklar ameliyat sırasında görülebildiği gibi (tibial plato, femoral kondil), ameliyat sonrası strese yada travmaya bağlı olarak da görülebilir. Kırığın en sık görüldüğü yer suprakondiler femur bölgesidir, %0.5-2 oranında görülür. Tibial kırık görülmesi femur 37
41 suprakondiler bölge kırıklarının görülmesine göre daha nadirdir. Ön femoral kortekste çentikleşme, osteoporoz, revizyon artroplastisi, artrofibrozis, aynı tarafta total kalça protezi varlığı gibi durumlar risk faktörleri olarak sayılabilir (35). Femoral komponent çevresi kırıklarını Neer 3 grupda toplamıştır (32): Grup 1 : Kırık eklem dışında-kaymamış (<5mm kayma, <5 açılanma) Grup 2: Kırık eklem dışında-kaymış veya Kırık eklem içinde-kaymamış Grup 3: Kortikal temas kaybolacak kadar kaymış veya >10 açılanmış veya T kırıkları gibi eklem içi kaymış kırıklar. Tedavide; Grup 1 :Alçıyla immobilizasyon ve erken dönemde breys ile hareket Grup 2 :Anestezi altında repozisyon denenir. Başarılı olunursa alçılama uygulanır. Başarılı olunmazsa, iskelet traksiyonuna alınır, redüksiyon sağlanmışsa alçılama, aksi halde cerrahi tedavi uygulanır.yeterli repozisyon kriterleri ise şunlardır: -5 mm.den az kayma açılanma -1cm.den az kısalık -10 den az rotasyon Grup 3 :Eklem içi etkilenmemiş ise traksiyon düşünülebilir, aksi halde cerrahi tedavi düşünülmelidir. Bu tip kırıklarda internal tespit güç ve komplikedir. Denenebilecek tedaviler şunlardır: -İntrameduller çivi -Dinamik kondiler çivi ve plak -Kamalı plak -Eksternal fiksatör Ekstansör mekanizma komplikasyonları: a -Tibial tüberkül ayrılması: Gergin dizlerde, ameliyat sırasında geniş giriş sağlamaya çalışırken ya da patellayı dışa devirirken oluşabilir. Özellikle romatoid artritli ve diabetik hastalar riskli gruptur. 38
42 b-patella subluksasyonu/dislokasyonu: Bu durum genelde, yumuşak doku dengesizliğine yada komponentin uygunsuz yerleştirilmesine bağlıdır. Artmış Q açısı risk faktörüdür. Diğer risk faktörleri ise; -Patella dış eklem yüzeyinin aşırı kesimi -Patellar komponentin dışa yerleştirilmesi -Tibial komponentin iç rotasyonu -Femoral komponentin iç rotasyonu -V.medialis kasının zayıflığı ve lateral retinakulum gerginliğinin neden olduğu ekstansör mekanizma yetmezliği -Dizin aşırı valgusta olması -Patella+protez kalınlığının normalden fazla olması -Patella alta c-patella kırıkları:total diz artroplastisinde patellar eklem yüzeyi değiştirilsin ya da değiştirilmesin, kırık görülebilir. % oranında kırık gelişebilir (130). Strese veya travmaya bağlı nedenlerle meydana gelir. Bu komplikasyonu hazırlayıcı faktörleri arasında : -Uygunsuz patellar kesim -Patellar subluksasyon -Aşırı eklem çizgisi yükselmesi -115 den fazla diz fleksiyonu -Uygunsuz komponent dizilimi -Termal nekroz -Revizyon artroplastisi -Hoffa eksizyonu sayılabilir. Patellaya yapılan yetersiz kesim sonrasında, konulan komponent kuadriseps gerilmesine yol açar ve bu durumda fleksiyon sırasında patella kırılabilir. Patellofemoral uygunsuz dizilimi zorlayıcı kuvvetlerin artmasına neden olarak, fazla patella rezeksiyonu patellayı zayıflatarak, kan dolaşımı bozulması osteonekroz meydana getirerek patella kırıklarına sebep olabilir. Total diz artroplastisi sırasında oluşan patella kırıklarının tedavisi normal kırıktan farklıdır ve oldukça yüksek komplikasyon oranlarına sahiptir (64). 39
43 Kaymamış veya ekstansiyon kaybı olmayan kaymış kırıklarda, patellar komponentin gevşemediği kırıklarda konservatif tedavi önerilmektedir. Kaymış kırklara ise içten tespit, içten tespit sonucu kötü olan vakalarda ise patellektomi yapılabilir (54). d-patellar tendon kopması: Total diz artoplastisi nedeniyle gelişen patellar tendon kopması oranı % olarak bildirilmiştir (35). Daha sıklıkla revizyon cerrahisi nedeniyle meydana gelir. Tedavide, primer onarımın yanında çeşitli cerrahi yöntemler kullanılsa da sonuçlar kötüdür ve yeniden kopma oranı yüksektir (23). Komponent kırılması: Menteşe tipi protezler hariç oldukça nadir görülen bir komplikasyondur. Özellikle ilk jenerasyonlarda polietilen komponent kırılması bildirilmiştir. Metal destekli polietilen kullanılması bu sorunu çok büyük oranda ortadan kaldırmıştır. Protezde gevşeme: Komponent gevşemesi klinikte ağrı oluşması ile kendini gösterebilir. Varus ve valgus zorlamaları ile yapılan testlerde bu ağrı arttırabilir. Radyolojik olarak, komponent etrafında 2mm.den geniş radyolusen alanın görülmesi ya da düzenli takiplerde radyolusen alanın genişlemesi ile gevşeme tanısı konur. Gevşeme septik veya aseptik olabilir. Septik gevşemede çoğu zaman enfeksiyon bulgusu da mevcuttur. Aseptik gevşemede protezin kemik ile fiksasyonu mekanik nedenlerle sona ermiştir. Uygunsuz dizilimde özellikle varusta yerleştirilen primer tespiti iyi yapılmamış protezlerde aseptik gevşeme riski artmaktadır. Kısıtlayıcı menteşe tipi protezlerde makaslama kuvvetleri direkt kemiğe aktarıldığından, bunlarda gevşeme oranı daha yüksektir. Aseptik gevşeme en sık tibial komponentte görülür. Femoral komponentte gevşeme seyrek görülür ve arka kondiler bölge gevşemenin görüldüğü yerdir. İyi bir spongiöz kemik miktarının bulunması, kemiksel defektin olmaması, çimentolama tekniğinin iyi yapılması ve özellikle 5-10 valgus açısı verilmesi gevşemeyi engelleyen unsurlardır. Osteopenik ve romatoid artritli hastalarda implantın kemik içine gömülmesine bağlı olarak açısal deformite oluşumu ve bunu takiben gevşeme görülebilir. 40
44 Eklem instabilitesi: Dizde instabilite bağ dengesinin sağlanamaması, ameliyat sırasında bağlarda zedelenmenin oluşması, uygunsuz kemik kesileri ve komponentlerin hatalı rotasyonel yerleştirilmeleri sonucunda gelişebilir. Bunların sonucunda aşağıdaki tiplerde instabiliteler ortaya çıkar; Ekstansiyon instabilitesi: Diz fleksiyonda stabil, ekstansiyonda instabildir. Fleksiyon aralığı, ekstansiyon aralığından daha küçüktür. Simetrik veya asimetrik olabilir. Fleksiyon instabilitesi: Diz ekstansiyonda stabil, fleksiyonda instabildir. Fleksiyon aralığı ekstansiyon aralığından daha büyüktür. Rotasyonel instabilite: Tibial komponentin rotasyonda yerleştirilmesinden kaynaklanır. Translokasyon: Medial ya da lateral subluksasyon gelişebilir.santral çıkıntısı olmayan protezlerde, tibianın femur üzerinde mediale ya da laterale translokasyonu ile oluşur. Refleks sempatik distrofi: Nadir olarak görülür. Ağrı, aşırı duyarlılık, hareketlerde kısıtlanma, kızarıklık, şişlik gibi semptomlarda akla getirilmelidir. Heterotopik ossifikasyon: Total kalça protezi sonrası gelişen heterotopik ossifikasyondan daha az görülür. Genelde asemptomatik seyrederler.değişik çalışmalarda, görülme oranı%1-42 arasında bildirilmiştir (30). 3 tipte incelenebilir. Tip 1 de 2 cm. den küçük kemik oluşumu, Tip 2 de 2-5 cm. arasında kemik oluşumu ve Tip 3 te 5 cm. den büyük kemik oluşumu mevcuttur. Erkek hasta, romatoid artritli hasta, ön femoral keside basamaklaşma, midvastus yaklaşım ve ekartasyon sırasında kuadriseps kasında aşırı zorlama hazırlayıcı faktörlerdir. Radyolojik olarak ameliyat sonrası 3. ayda görülmeye başlar ve ağrı, hareket kısıtlılığı gibi sorunlara neden olabilir. 41
45 Hareket kısıtlılığı ve nedeni açıklanamayan ağrı: Total diz artroplastisinde diz eklemi hareket açıklılığı, hastanın sosyal yaşantısını sağlayabilecek kadar olmalıdır. En az 90 diz eklem hareket açıklığı sağlanmalıdır. İdeali 110 dir. Tüm literatürün bu konuda buluştuğu ortak nokta, ameliyat öncesi eklem hareket açıklılığı, ameliyat sonrası eklem açıklılığını belirleyen en önemli faktördür (99). Bunun dışında yaş, cinsiyet, cerrahi teknik, kullanılan protez tipi, ameliyat öncesi tibiofemoral dizilim, etyoloji ve ameliyat sonrası rehabilitasyon diz eklemi hareket açıklılığını etkileyen diğer faktörlerdir. Total diz artroplastisinden sonra bazen tüm tetkik ve araştırmalara rağmen, hastalarda ağrıyı açıklayacak anlamlı bir neden bulunamaz. Bu türde ağrılar genellikle istirahatta ve otururken görülür. İnsall kendi serisinde bu tanımlamaya uyan olguların sıklığını %0.3 olarak bildirmiştir. Bu durumla karşılaşıldığında, subklinik bir enfeksiyon ihtimali akıldan çıkarılmamalıdır (128). Gerekirse aspirasyon ve sintigrafik değerlendirme yapılmalıdır. Bunların sonucunda bir şey elde edilemezse kalçadan yansıyan ağrı, bursit, peripatellar skar, metal allerjisi yada refleks sempatik distrofi düşünülebilir. Dennis ve arkadaşları nedeni açıklanamayan ağrısı bulunan hastalarda yaptığı artroskopik değerlendirmelerde menüsküs artıklarının ve fibrotik yumuşak doku parçalarının, eklem içinde sıkıştığını saptamıştır. Bu nedenle artroskopik değerlendirme faydalı olacaktır (31). 42
46 8. AMELİYAT ÖNCESİ HAZIRLIK Başarılı bir diz artroplastisi; uygun protez seçimi, doğru insizyon, iyi bir cerrahi teknikle eklem yüzeylerinin replasmanı ile sağlanabilir. Bu da ancak hastanın preoperatif dönemde ayrıntılı şekilde değerlendirilmesi ve iyi bir preoperatif hazırlık ile sağlanabilir. Preoperatif hazırlık total diz artroplastisinin belki de en önemli basamağıdır (29). Anamnez ve Fizik Muayene : Anamnez, fizik muayene, laboratuar tetkikler ve radyolojik değerlendirme preoperatif değerlendirmenin ana basamaklarıdır. Ayrıntılı anamnez alınarak hastanın medikal kondüsyonu ortaya konmalıdır. Hastaların büyük çoğunluğu yaşlı hasta grubundandır ve bu yaş grubunda sık rastlanılan hastaya ait sistemik hastalıklar, gerek perioperatif gerekse de postoperatif dönemde morbidite ve mortaliteye neden olabilmektedir. Geçirilmiş operasyon anamnezi cerrahi teknik açısından önemlidir. Geçirilmiş cerrahiye bağlı olarak anatomik landmarkların değişebileceği unutulmamalıdır. Ayrıca geçirilmiş yüksek tibial osteotomi gibi girişimlerde varsa implantların çıkartılması konusunda da hazırlık yapılmalıdır (29). Fizik muayenede öncelikle alt ekstrimite dizilimi değerlendirilir. Herhangi bir deformite olup olmadığı; varsa deformitenin derecesi, nedeni belirlenir (29). Diz hareket açıklığı değerlendirilir. Preoperatif hareket açıklığı postoperatif hareket açıklığını belirleyen en önemli faktördür (12). Hareket kısıtlılığı ve fleksiyon kontraktürü olan hastalarda bunların derecesine göre kollateral bağ gevşetmesi dışında ek gevşetmeler ya da ek kemik kesileri planlanabilir. Gerekirse bu hastalarda genişletilmiş yaklaşımlar uygulanabilir (29). Mediolateral laksite, instabilite varlığı ve derecesi değerlendirilir. Varus-valgus stres testleri uygulanarak gevşek ve sıkı yapılar belirlenmelidir. Total diz artroplastisi yumuşak doku denge ameliyatı olduğundan preoperatif olarak yapılacak olan gevşetmeler planlanır (29). Dikkatli nörolojik muayene ve motor kuvvet testleri yapılarak özellikle kuadriceps kas kuvveti değerlendirilirmelidir.yeterli kuadriceps kas kuvveti olmayan hastalarda artroplastisi kontrendikedir (29). 43
47 Radyolojik değerlendirme : Radyolojik değerlendirmede, basarak diz AP ve lateral grafileri alınır. Eklem mesafesindeki daralma, osteofitik değişikler, skleroz, kemik kalitesi ve dizilim hakkında bilgi edinilir. Eklem içi serbest cisim varlığı ya da dizin posteriorunda lokalize ve fleksiyon kontraktürüne neden olabilecek osteofitler gözlenebilir. Patellofemoral eklem ilişkisini değerlendirmek için tanjansiyel grafiler alınır. Tünel grafi ile interkondiler notch ve posterior kondiller değerlendirilir. Ayrıca basarak 45º fleksiyon pozisyonunda posteroanterior yönde alınan diz grafisinde tibiofemoral eklem mesafesinin değerlendirilmesinde kullanılır. Tünel grafisinin bir modifikasyonudur (9). Yük binen pozisyonda alındığından eklem mesafesindeki daralma ve posteriordeki dejenerasyon daha iyi değerlendirilir. Standart 1 metre mesafeden alınan grafiler yeterli olmakla birlikte; çekilebilirse ortoröntgenografi, normal mekanik aksın sağlanmasında cerraha yardımcı olmaktadır. Ortoröntgenografi ile dizin anatomik ve mekanik aksları belirlenir. Mekanik aks bozulmuşsa orta hattan ne kadar sapma gösterdiği hesaplanır. Deformite mevcutsa bunun nereye ait olduğu ve derecesi belirlenir. Femur ve tibiada herhangi bir bowing varsa rahatlıkla tespit edilir. Böylece intramedüller ya da ekstramedüller klavuzların hangisinin tercih edileceğine karar verilir. Direkt grafiler üzerinde şablonlar vasıtasıyla muhtemel komponent boyutları belirlenir. Aynı zamanda kemik defekte bağlı bir deformite söz konusu ise defektin miktarı ve nasıl giderileceği değerlendirilir. Defektin, boyutuna göre sement, kemik grefti ya da bloklarla giderilmesi planlanır (29). Skorlama : Hastanın preoperatif ve postoperatif durumunun, uygulanan tedavinin başarısının değerlendirilmesi ve farklı tedavi metodlarının sonuçlarının karşılaştırılmasında skorlama sistemleri kullanılır. Diz artroplastisinin sonuçlarının değerlendirilmesinde üç skorlama sistemi kullanılır. Hospital for Special Surgery Diz Skoru (HSS) (1970), Diz Cemiyeti Skoru (KSS) (1983), WOMAC (Western Ontario and Macmaster) (3). 44
48 HSS ve KSS daha çok fizik muayene dayalı sistemlerdir ve protez dinamiği ile ilgili bilgi veren değerlendirme sistemleridir. WOMAC ise daha çok diz fonksiyonunu ve postoperarif dönemdeki ağrıyı değerlendirir (3). Skorlama sistemleri ile ağrı, fonksiyon, hareket açıklığı, fleksiyon deformitesi ve instabilite değerlendirilir. HSS ve KSS toplam 100 puan üzerinden değerlendirme yapar. Diz Cemiyeti Skoru ; Diz Skoru ve Diz Fonksiyonel Skoru olmak üzere iki kısımdan oluşur ve hastaları 3 kategoride inceler : A ; Unilateral veya bilateral fakat karşı diz başarıyla uygulanmış B ; Unilateral ve karşı diz semptomatik C ; Multiple artrotik tutulum Skorlama sonucu 60 puan altı zayıf, puan orta, puan iyi, puan mükemmel sonuç olarak değerlendirilir (3). WOMAC aslında antienflamatuar ilaçların etkinliğini değerlendirmede kullanılan skorlama sistemidir.ancak postoperatif hasta fonksiyonlarını değerlendirmede etkili olduğundan klinik kullanım yeri bulmuştur. Bu sistemde ağrı, eklem sertliği ve fonksiyon sorgulanmaktadır ve düşük puan daha iyi sonuç ifade etmektedir. ( 0 14 mükemmel, iyi, orta, >39 yetersiz) (3) Tromboemboli profilaksisi : Tromboemboli profilaksisi tüm hastalara uygulanmalıdır. Yaşlı, obez, immobil hastalar ve önceden geçirilmiş derin ven trombozu öyküsü olan hastalarda tromboemboli riski daha fazladır. Ayrıca cerrahi sürenin uzun sürmesi durumunda risk artmaktadır. Operasyon süresinin 90 dakikayı geçen olgularda risk 2 kat artar. Anestezi şekli de tromboemboli riskini etkilemektedir. Genel anestezi uygulanan hastalarda rejyonel anestezi uygulananlara oranla daha sık görülmektedir (28). Profilaksi; mekanik ve farmakolojik olmak üzere iki şekilde uygulanabilir. İdeal olanı mekanik ve farmakolojik proflaksinin birlikte uygulanmasıdır. Erken mobilizasyon, antitromboembolik çorap kullanımı, pnömotik pompa kullanımı mekanik yöntemler arasındadır (28). 45
49 Farmakolojik tromboemboli profilaksisi amacıyla heparin, düşük molekül ağırlıklı heparin türevleri (DMAH), warfarin, dekstran, asetil salisilik asid, huridin, pentasakkaritler kullanılan preparatlardır. Rejyonel anestezi planlanmayan hastalarda preop 12 saat önce, rejyonel anestezi planlanan hastalarda ise postoperatif dönemde profilaksiye başlanmalıdır (28). DMAH türevlerinden Fraksiparine, Enoksiparin, Dalteparin, Ardeparin, Tinzaparin tromboemboli profilaksisinde kullanılmaktadır. Moniterizasyon gerektirmemesi DMAH en önemli avantajıdır. Derin ven trombozu profilaksisinde, postoperatif 12. saatte 40 mg/gün tek doz veya 2 x 30 mg/gün Enoksiparin kullanılması önerilmektedir. Preoperatif 12 saat önce 2 x 30 mg/gün uygulaması tek doz 40 mg uygulamasından daha etkin profilaksi sağlamaktadır (28). Turnike uygulanımı : Total diz artroplastisinde daha seri, temiz ve teknik çalışma için turnike kullanılmalıdır. Turnike olabildiğince uyluğun proksimale yerleştirilmelidir. Mutlaka pnömatik turnike kullanılmalıdır. Gerekirse steril turnike ve lastik bandajlar hazır bulundurulmalıdır. Bilateral olgularda her iki turnike takılmalı ve sırayla şişirilmelidir. Antibiyotik profilaksisi turnike şişirilmeden uygulanmalıdır. Turnike süresinin 2 saati aşan olgularda, sonlandırılıp reperfüzyondan sonra hemostaz sağlanılması önerilir. Her ne kadar turnike kullanılanarak kanama miktarı en düşük düzeyde tutulsa da çimentolu protezlerde ortalama 1500ml. ve çimentosuz protezlerde ortalama 2000 ml. kanama olmaktadır (22). Vasküler yetmezlikli hastalarda turnike uygulanmasından kaçınılmalıdır. Vasküler yetmezlik düşünülen hastalarda gerekirse Doppler USG tetkiki ile alt ekstremite vasküler kapasitesi doğrulanmalıdır. Doppler USG de Ayak bileği brakiyel indexi (ABI) adı verilen parametre kullanılarak vasküler kapasite değerlendirilir. ABI normalde 0,9 un üzerinde olması gerekmektedir. ABI 0,9 un altında ise operasyon esnasında vasküler komplikasyon gelişme riski yüksektir (19). Eğer ABI 0,5 in altında ise angiografi ve revaskülarizasyon endikasyonu mevcuttur. Bruce ve arkadaşları 73 olguyu değerlendirdiği çalışmalarında, periferik nabazanlarının biri ya da her ikiside palpe edilemeyen hastalarda vasküler kapasitenin değerlendirilmesi amacıyla Doppler USG ile tetkikini önerir (19). 46
50 Antibiyotik profilaksisi : Antibiyotik profilaksisinde birinci kuşak sefalosporin türevi Sefazolin sodyum 1gr intravenöz olarak cerrahiden dak.önce uygulanmalıdır. İdrar sondası uygulanan hastalarda Gram (-) etkenlere yönelik Amikozid türevi Netilmisin 300 mg intramusküler uygulanması önerilmektedir. Bunun dışında profilaksi amaçlı sefuroksim 1,5 gr ya da vankomisin 1 gr. intravenöz olarak ameliyattan hemen önce uygulanabilir. Anestezi şekli : Genel anestezi, spinal, epidural ve kombine spinoepidural anestezi hastanın özellikleri göz önünde bulundurularak tercih edilir. Epidural anestezi uygulanan olgularda derin ven trombozu belirgin olarak azalmaktadır. Epidural anestezide uygulanan lokal anestetik maddeler kan elemanları ile etkileşerek koagulasyonu ve hücre yapışkanlığını azaltmaktadır. Postoperatif dönemde analjezi ve erken ağrısız harekete başlanabilmesi epidural anestezinin diğer avantajlarındandır. 47
51 9. CERRAHİ GİRİŞİM VE TEKNİKLER Amerikan Ortopedi Cemiyeti nin önerisine göre opere edilecek taraf önceden işaretlenmelidir. Supin poziyonda yatan hastanın diz, bacak ve ayak bileği seviyesine yerleştirilen rulo desteklerle; dize cerrahiyi kolaylaştıracak pozisyon verilir. Operasyon sahası temizleme solusyonu ile yıkanır ve kurulanır. Drape uygulanmadan önce cilt işaretlemesi yapılarak daha sonra katların uygun şekilde karşılıklı kapatılması kolaylaştırılır. Turnike uygun pozisyonda yerleştirilmelidir. Turnike şişirilmeden antibiyoterapi intravenöz olarak uygulanmalıdır. Boyama ve steril örtme sonrası açık kalan cilt sahalarının tamamı drape ile kaplanmalıdır. Gerekirse ön ve arkası için ayrı drapeler kullanılmalıdır. Ayak ve ayak bileği ekstramedüller klavuzların kullanılmasına müsaade edecek şekilde hazırlanmalıdır (22). a ) İnsizyon Total diz artroplastisinde cilt insizyonu orta hat, medial veya lateral parapatellar insizyon şeklinde yapılabilir. Daha önceden geçirilmiş insizyon skarı mevcutsa tercih edilmesi gereken insizyon eski insizyon hattıdır. Transvers skar varsa; yeni kesi, skarı 90 açıyla kesen, orta hat longitudinal kesi olmalıdır. İki eski kesi varsa uzun olan kullanılmalıdır. Skar yeni kesi ile birleştirilemiyorsa, daha uzak bir yerden kesi yapılarak dar aralıklı paralel kesiden kaçınılmalıdır. Amaç insizyon hattında gelişebilecek cilt nekrozunu önlemektir (22). Median orta hat kesi patellanın tam ortasından geçen kesidir. Patella üzerinde cilt altı özellikle kadınlarda çok incedir. Diz bükme ve çömelme hareketlerinde bu kesi sonrası gerilmeye bağlı ağrı oluşabilir.patellanın medialinden yapılan kesi gerilmelere ve ayrılmalara karşı daha dayanıklıdır. Bu insizyonda yara iyileşmesi daha süratlidir ve nedbe dokusu daha az geliştiğinden estetik görünüm sağlar. Lateral parapatellar kesi ise patellanın lateralinden geçen ve valgus dizlerde lateral bölgeye ulaşımı kolaylaştıran kesidir (108). Total diz artroplastisinde kullandığımız standart artrotomi teknikleri; Anterior Medial (Medial parapatellar), Subvastus, Midvastus ve Anterior Lateral (Lateral parapatellar) girişimlerdir (108). 48
52 Medial Parapatellar Girişim : Medial parapatellar (Anteromedial) girişim total diz artroplastisinde kullanılan standart girişimdir. Von Langenbeck tarafından ilk olarak tarif edilen bu girişimle intraartiküler ve periartiküler yapılar mükemmel şekilde ortaya konabilmektedir. Medial parapatellar girişimde; proksimalde vastus medialis, kuadriceps tendonundan insize edildikten sonra diseksiyon distalde, medial retinakulum ve patellar tendon boyunca devam ederek tüberositas tibianın 0,5-1 cm. medialinde sonlanır (Şekil 20). Patellanın medialinde kapsülün kolayca kapatılabilmesi için 0,5 cm.lik bir tabaka bırakılmalıdır. Distalde insizyon patellar tendonun yapışma yerine fazla yaklaşmamalıdır. Patellanın laterale devrilmesinde güçlük yaşanırsa kuadriceps tendonu superiora doğru insize edilir. Distalde ise patellar tendon tuberositas tibiaya yapışma yerinin Şekil 20:Medial parapatellar girişim medialinden subperiostal olarak sıyrılarak patellanın laterale devirmesi kolaylaştırılır (108). Medial parapatellar girişimin en önemli dezavantajı patellofemoral komplikasyonlara yol açabilmesidir. Medial parapatellar girişimde; patellar instabilite, subluksasyon, dislokasyon ve patellanın avasküler nekrozu gibi komplikasyonlar %1,5 ile %12 oranında görülmektedir. Bu girişimde kuadriceps tendonunun insize edilmesi ekstansiyonda bir miktar kuvvetsizlik yaratacağından rehabilitasyon da zorlaşacaktır (19). Diğer bir sorun safen sinirin infrapatellar dalının kesilmesi nedeniyle postoperatif dönemde ağrılı nörinom gelişmesidir. Artrotomi sonrası patella laterale devrilip diz fleksiyona alınırken patellar tendonun tuberositas tibiaya yapışma yerinden ayrılmamasına dikkat edilmelidir. Medial parapatellar girişime lateral gevşetme eklenildiğinde patellanın beslenmesi bozulabileceğinden, buna bağlı olarak avaskülarite ve patella kırığı gelişebilir (108). 49
53 Subvastus Girişim : Medial parapatellar girişimin ekstansör mekanizmayı etkilemesi ve patellofemoral instabilite yaratma potansiyeli farklı girişimler doğurmuştur. Subvastus girişim medial parapatellar girişimden daha anatomik bir yaklaşımdır. Orta hat veya medial cilt insizyonunu takiben vastus medialis postero-medialdeki intramuskuler septumdan, kasın patella superiorundaki yapışma yerine dek kesilir (Şekil 21). Ardından medial retinaküler insizyon Şekil 21: Subvastus girişim patellar tendonun medialinden tüberositas tibiaya dek uzatılır. Bu şekilde kuadriceps tendonu ve dolayısıyla ekstansör bütünlük bozulmadığından, ekstansör kuvvet azalmaz ve dizin rehabiltasyonu kolaylaşır. Medial parapatellar girişimdeki gibi patellayı medialden besleyen damarlar zarar görmeyeceğinden patellanın dolaşımı korunmuş olacaktır. Medialde intermuskuler septumdan girileceğinden vastus medialisin innervasyonu da bozulmayacaktır (108). Subvastus girişimde kas intermuskuler septumdan ayrıldığından özellikle proksimalde Hunter kanalı ve nörovaskuler yapıların zedelenmemesine dikkat edilmelidir. İleri derecesi deformitesi olan hastalarda uygun bir girişim değildir. Subvastus hematom ve adalede iskemi oluşabilir. Artrotomi mesafesi mediale kaydığından ekstansiyonda patellanın devrilmesi güç olabilir (108). Chang ve arkadaşları çalışmalarında unilateral artroplasti uyguladıkları hastalarda subvastus girişim ile medial parapatellar girişimin isokinetik ve izometrik kas kuvvetleri üzerine etkisini karşılaştırmışlardır. Subvastus girişimlerde postoperatif 6.ayda kuadriceps kuvveti daha fazla iken postoperatif 12. ayda anlamlı farkın ortadan kalktığını belirtmişlerdir. Yine subvastus girişimlerde hamstring / kuadriceps kas gücü oranı daha hızlı düzelmektedir (25). 50
54 Midvastus Yaklaşım : Midvastus yaklaşımda insizyon vastus medialisin kas liflerine paralel olarak yapılmaktadır. Orta hat veya medial cilt insizyonunu takiben vastus medialis patellaya yapışma yerine dek ortaya konduktan sonra kas liflerine paralel şekilde split olarak ayrılır. Patella superomedial köşesinden sonra insizyon parapatellar ve subvastus Şekil 22: Midvastus girişim yaklaşımdaki gibidir (Şekil 22). Subvastus yaklaşıma oranla vastus medialisin kas liflerinin daha az miktarı ekarte edildiğinden, patellanın laterale devrilmesi daha kolaydır. Ayrıca midvastus yaklaşımda nörovaskuler yapılara daha uzak kalınmaktadır (108). Lateral Parapatellar Yaklaşım : Quadricepsin lateralinden başlayıp lateral retinakulumu keserek tuberositas tibianın infero-lateraline uzanır. Valgus deformitesi olan dizlerde tercih edilen girişimdir. Dizin lateral kompartmanı ve posterolateral eklem mesafesine ulaşım kolaydır. Medial retinakulum sağlam kaldığından patellofemoral uyum kolay sağlanır. Aşırı fleksiyon ve eksternal tibial torsiyon kontraktüründe daha iyi düzelme imkanı sağlanır (108). Lateral parapatellar girişimin en önemli dezavantajı fibuler sinirin yaralanma ihtimalidir. Tensor fascia latanın ve lateral kollateral bağın kontrolsuz yırtıkları oluşabilir. Artrotomi patellanın lateralinde kaldığından medial bölgeye ulaşım zordur. Genişletilmiş yaklaşımlar : Standart girişimlerden daha fazla cerrahi eksposure sağlanması istendiğinde genişletilmiş yaklaşım kullanılmaktadır. Bunlar Kuadriceps Turndown (V-Y Plasti) (Şekil 23), Tibial Tüberkül Osteotomisi ve Rectus Snip girişimleridir. Standart girişimlerle patelanın laterale devrilemediği durumlarda, ileri düzeyde hareket kısıtlılığı olan sert, ankiloze dizlerde ve revizyon cerrahisi gereken dizlerde genişletilmiş yaklaşımlar uygulanır (57). 51
55 Şekil 23: V-Y kuadrisepsplasti Coonse ve Adams ın tarif ettiği kuadriceps V-Y plasti tekniğinin orijinal tarifinde, kuadriceps tendonu ters V şeklinde insize ederek devrilmekteydi. Bir çok modifikasyon geçiren bu teknik, günümüzde medial parapatellar girişimin genişletilmiş şekli olarak kullanılmaktadır. Insall, bu tekniği çok geniş bir insizyona sebep olduğundan önermemektedir (57). Insall un tarif ettiği rectus snip tekniğinde medial parapatellar girişim proksimalde kuadriceps tendonunun apeksi seviyesinde, laterale vastus lateralise doğru ilerler. Vastus lateralis alt kenarında lateral superior geniküler arter bulunarak korunur. Böylece kuadriceps tendonu patella ve patellar tendonla birlikte blok şeklinde laterale devrilir. Insall bu girişimin ankiloze dizlerde bile etkili olduğunu belirtmektedir (57). Bu girişimlere ek olarak patellayı laterale devirmek için Whiteside ve Ohl un önerdiği tüberositas tibia osteotomisi kullanılabilinir. Tüberositas tibia en az 6 cm.lik bir kemik blok şeklinde osteotomize edilmelidir. Osteotominin tespitinde vida ya da serklaj kullanılabilir (Şekil 24). Whiteside tuberositas tibia osteotomisi yaptığı 136 olgusunda komplikasyon oranını çok düşük bildirirken, Wolf ve arkadaşları kendi serilerinde komplikasyon oranını %23 olarak bildirmiştir (57). Standart medial parapatellar girişimin ardından, diz ekstansiyon iken patella laterale devrildikten sonra, 90º fleksiyon pozisyonuna alınarak eklem mesafesi ortaya konur. Patellar tendonun tuberositas tibiadaki yapışma yerinden ayırmamaya özen gösterilmelidir (57). 52
56 Şekil 24: Tüberositas tibia osteotomisi Öncelikle ön çarpraz bağ ve meniskuslerin ön boynuzları uzaklaştırılır. Ön çarpraz ve bağ ve menisküsler genelde dejeneratif süreçten etkilenmiştir. Meniskuslerin posterior boynuzları femur ve tibia kesileri ardından daha rahat çıkarılmaktadır. Osteotom yardımı ile femur ve tibiadaki osteofitler temizlenir. Özellikle varus dizlerde medial kollateral bağın altındaki osteofitlerin temizlenmesi yumuşak doku dengesi yönünden önemlidir. İnterkondiler bölgedeki santral osteofitler eksize edildikten sonra arka çarpraz bağın medial femoral kondildeki yapışma noktası ortaya konur. Tibiaya yapılacak dış rotasyon ve tibianın öne deplasmanı ile tibia platosunun ve femoral kondillerin tam olarak görülmesini sağlanır. Bu aşamadan sonra kemik kesilere geçilebilir (57). b ) Kemik Kesileri İdeal postoperatif dizilimin sağlanması için doğru kemik kesilerinin yapılması şarttır. Hatalı kesilere bağlı gelişecek malaligment, komponentlerde eşit olmayan yüklenme ile sonuçlanacaktır. Bu da instabilite ve gevşemeyi gündeme getirecektir. Doğru kemik kesileri ve dengeli yumuşak doku gevşetmesi ile yere paralel, fleksiyon ve ekstansiyon aralığı eşit eklem aralığı elde edilmelidir (57). Kesiye nereden başlanacağı cerrahın tercihine bağlı olmasına rağmen, gevşek dizlerde kesiye tibiadan, sıkı dizlerde ise kesiye femurdan başlanması önerilir. Yeni ve keskin bıçaklarla uygun güç kullanılarak gerekirse yön değiştirerek kesiler 53
57 uygulanmalıdır. Total diz artroplastisinde 4 ana, 2 tanede isteğe bağlı kesi uygulanır. Bunlar ; 1. Distal femur kesisi 2. Anterior ve posterior kondil kesileri 3. Anterior ve posterior köşe kesileri 4. Notch kesisi 5. Proksimal tibial kesi 6. Patellar kesi Distal Femoral Kesiler : Distal femoral kesi ana kesidir. Diğer kesiler distal femoral kesiyi baz alır. Femoral keside sıklıkla intramedüller klavuz kullanılmaktadır. Giriş deliğinin yeri uygun dizilim sağlanması açısından önemlidir. Giriş deliği orta hatta interkondiler notch un merkezinin 3-4 mm. medialinde, arka çarpraz bağın medial femoral kondile yapışma yerinin 1 cm. anteriorunda olmalıdır (29,57). İntramedüller rodun minör malpozisyonu hatalı kesilere neden olacağından dikkat edilmelidir (Şekil 25). İntramedüller rod kanalın merkezinden gönderilmelidir. İntramedüller rod lateral kortekse dayanacak olursa planlanan valgus açısı düşecektir. Aksine rodun medial femoral kortekse dayandığı durumda valgus artacaktır (57). Şekil 25: Femur intramedüller rot giriş yeri Giriş deliği mümkün olduğunca geniş tutularak hem rodun yerleştirilmesi kolaylaşır hem de intramedüller basıncın aşırı artması engellenir. Yağ embolisinin engellenmesi amacıyla da oluklu rod kullanılması önerilir. Kesi yapılmadan önce eksternal guide yardımı ile dizilim tekrar kontrol edilmelidir (57). 54
58 Şekil 26: Posterior femoral kesinin 3º dış rotasyonda yapılması Klasik distal femoral kesim tekniğinde intramedüller guide üzerinden 5º - 7º valgusta kesi yapılır. Proksimal tibial kesi, tibia mekanik aksına dik yapılacağından, dikdörtgen bir eklem aralığı elde için distal femoral kesinin 3º dış rotasyonda yapılması gerekmektedir (57) (Şekil 28). Hungerford total diz artroplasitisinde dizilimi anatomik metodu kullanarak sağlamaya çalışır. Bu teknikte distal femoral kesi 9º -10º valgusta ve proksimal tibial kesi 2º -3º varusta yapılarak dizin anatomik 6º - 7º valgusu elde edilmeye çalışılır (Şekil 27). Hsu, bu açıların arka çarpraz bağın korunduğu tasarımlarda daha iyi yük dağılımı sağladığını savunmaktadır (57). Şekil 27: Anatomik kesim Şekil 28: Klasik kesim 55
59 İntramedüller klavuz uygun pozisyonda yerleştirildikten sonra kesi guide ı pinlerle kemiğe fikse edilir (Şekil 29). İntramedüller guide çıkartılıp distal femurdan ortalama 8-12 mm.lik kesi yapılır Distal femoral kesiyi takiben anteroposterior femoral çap ölçülerek femoral komponent boyutlandırılması yapılır (57). Şekil 29: İntramedüller rot üzerinden distal femoral kesi klavuzunun yerleştirilmesi Femoral komponent boyutlandırılmasında temel prensip mümkün olan en küçük protezi anterior femoral çentiklenme oluşturmadan uygulamaktır. Femoral komponent boyutlandırılmasında iki temel teknik kullanılmaktadır. Bunlar posterior ve anterior referans teknikleridir (57) (Şekil 30). Şekil 30: Femoral komponentin anterior veya posterior referans tekniğiyle ölçümü 56
60 Femoral komponentin ölçülmesinde tercih edilen yöntem posterior referans tekniktir. Distal femoral kesiyi takiben kılavuz posterior kondillere yerleştirilerek distal kesi yüzeyine yerleştirilir ve ölçüm aleti anterior kortekse dayanarak işaretlenir(57) (Şekil 31). Şekil 31: Femoral komponentin posterior referans tekniği kullanılarak ölçülmesi Posterior referans sistemde posterior kondilden yapılacak rezeksiyon miktarı sabittir ve komponent boyutu ile değişmez. Böylelikle fleksiyon ve ekstansiyon açıklıklarında eşitsizlik yaratıcı olumsuz bir etki beklenmez. Ancak femoral ölçüm kılavuzunda ölçülen değer bir üst boya yakınsa anterior femoral kesi yetersiz kalarak, patella-femoral eklemde daralmaya neden olabilir. Ayrıca büyük boy protez kullanılması fleksiyonda kısıtlılığa yol açacaktır. Aksine ölçülen değer bir alt boya yakınsa, anterior femoral korteksten fazla rezeksiyonla anterior femoral çentiklenmeye neden olabilir (57). Anterior referans teknikte, femoral komponentin ölçülmesinde anterior femoral korteks seviyesine göre yapılır. Boyutlandırma kılavuzu transepikondiler hatta paralel olacak şekilde yerleştirilir ve ölçüm yapılır. Bu teknikte anterior femoral korteksten yapılacak kesi sabit olduğundan patella-femoral eklem üzerine olumsuz bir etki beklenmez. Ayrıca anterior femoral çentiklenme de izlenmez. Ancak posterior femoral kondilden yapılan rezeksiyon değişiklik gösterebileceğinden fleksiyon aralığı geniş kalabilir ve fleksiyonda instabilite gelişebilir (57). 57
61 Şekil 32: Distal femoral kesi Distal femoral kesi esnasında posterior kondil ve anterior femoral korteks seviyesi dışında troklear oluk ve interkondiler notch seviyeside kullanılabilir (Şekil 32,33). Ölçüm esnasında iki boy arasında kalınır ise daha küçük olan protezin seçilmesi önerilir. Bu sayede daha az kemik kesi yapılmış olunur. Ayrıca kesiyi artırarak her zaman bir büyük boya geçmek mümkündür (57). Şekil 33: Distal femoral kesi Diğer önemli bir konuda femoral komponentin rotasyonel pozisyonudur. Femoral komponentin rotasyonunu ayarlarken kullanılan referans çizgiler; femur önarka aksı (Whiteside çizgisi), transepikondiler aks, posterior femoral kondiller aks ve 58
62 tibianın anatomik aksıdır. Medial ve lateral epikondillerin merkezini birleştiren hat transepikondiler aks olarak adlandırılır. Transepikondiler aks, femur anterior korteksi ile posterior korteksinin merkezini birleştiren ön-arka aks çizgisine (Whiteside çizgisi) diktir. Aynı zamanda transepikondiler aks, femur posterior kondillerinin oluşturduğu posterior kondiller aksa göre 3 eksternal rotasyondadır (13,57) (Şekil 34). Şekil 34: PC (posterior kondiler çizgi) epi (epikondiler çizgi) Dizdeki dejeneratif sürece bağlı kondillerdeki erozyon ve osteofitik değişiklikler, posterior kondiler aksı değiştirmektedir. Varus dizlerde medial kondildeki erozyona bağlı olarak posterior kondiler aks, transepikondiler aksa paralel hale gelebilir. Aksine valgus dizlerde iki aks arasındaki 3 lik dış rotasyon, 10 ye kadar çıkabilir (1,13). Femoral komponentin rotasyonunu belirlemeden kullanılacak en güvenli aks transepikondiler akstır. Tibianın anatomik aksına dik yapılacak posterior kondiler kesi, transepikondiler aksa paralel olacaktır (1,13,81). Kesi kesinlikle iç rotasyonda yapılmamalıdır. Bunların dışında anterior femoral korteks, rotasyonun miktarının değerlendirilmesinde kullanılabilir. Distal femoral kesi ardından 3 dış rotasyonu sağlayacak şekilde kesi bloğu yerleştirilir (Şekil 35). Çarpraz pinlerle tespit kuvvetlendirilerek ve diğer kesilere geçilir (57). 59
63 Anterior ve Posterior Kondil Kesileri : Distal femur kesisinin ardından anterior ve posterior kondil kesileri yapılır. Distal femoral kesi dışındaki kesiler genelde aynı kesi bloğu üzerinden yapılmaktadır (Şekil 35). Anterior kondiler kesi yapılırken, femur anterior korteksinde çentiklenme yapılmamalıdır. Kesiye bağlı oluşacak anterior femoral çentiklenme kırık riskini artıracaktır (57). Şekil 35: Anterior ve posterior kondil kesileri Posterior kondiller kesi, kemik kesilerinin diğer önemli bir aşamasıdır. 3 dış rotasyon verilerek yapılan posterior kondiller kesi sonucu, posterior kondiller aks tibia eklem yüzeyine paralel hale getirilir. Yumuşak doku dengelenmesi ve ideal patella-femoral uyumun sağlanması için dikdörtgen bir fleksiyon aralığının temini şarttır (57). Anterior ve Posterior Köşe Kesileri : Anterior ve posterior köşe kesileri yapılarak femoral komponentin distal femura tam şekilde oturması sağlanır (57) (Şekil 36). Şekil 36: Anterior ve posterior köşe kesileri Notch Kesisi : Notch kesisi total diz artroplastisinde isteğe bağlı olan kesilerden biridir. Arka çarpraz bağın korunmayacağı posterior stabilizer bir protez 60
64 tercih edilmişse, arka çarpraz bağın yerine fonksiyon görecek mekanik çapraz bağ mekanizması için interkondiler notch bölgesinin hazırlanması gerekir (57) (Şekil 37). Şekil 37: Notch kesisi Tibial kesi : Total diz artroplastisinde tibial platonun oluşturulmasında dikkat edilecek en önemli nokta eklem seviyesinin orijinal yüksekliğinin korunmasıdır (57). Proksimal tibianın hazırlanmasında intramedüller veya ekstramedüller tibia rezeksiyon guideları kullanılabilir. Amaç tibia mekanik ve anatomik aksına dik kesi yapmaktır. Proksimal tibia kesi, 4-7 posterior eğim verecek şekilde yapılmalıdır. Keside amaç, dayanıklı subkondral kemiğe ulaşarak tibial komponenti buraya oturtmaktır. Fazla kesi yapıldığında subkondral dayanıklı kemik yerine spongioz kemik üzerine protez Şekil 38: Tibial ekstramedüller guide ile ölçüm konacağından erken dönemde çökme ve gevşeme söz konusu olacaktır. İdeal olan az kemik kesi ile ince polietilen insert kullanmaktır. Yapılacak olan proksimal tibial rezeksiyon medial ve lateralden 10 mm. yi geçmemelidir (57). 61
65 Ekstramedüller klavuz kullanıldığında distalde ayak bileğine oturan aparat ile dizilim sağlanır. Kesi bloğunun üzerinde hareket ettiği rod yerleştirilirken ayak 2. metatars referans alınır. Ektsramedüller guide kullanıldığında, rodun distalde talus domunun merkezine yerleştirilmesi gerekmektedir (Şekil 38). Bu noktada; rod talus domu merkezi yerine ayak bileğinin merkezine yerleştirlirse, tibial komponentin varusta konulması söz konusu olacaktır. Talus domunun merkezi, her iki malleolün dış kenarlarını birleştiren hattın orta noktasının 5 mm.medialinde kalmaktadır (57). Ekstramedüller guide kullanıldığında rod, tibia anterior kenarına paralel olmalıdır (Şekil 38). Paralelliğin bozulduğu durumlarda proksimal tibial kesi ya aşırı posterior eğimle, ya da aksine anterior eğimle yapılacaktır. Obez hastalarda bu durum daha belirgin sorun teşkil eder. Rodun tibia anterior krestine paralelliği, fibulaya olan paralelliğine göre de değerlendirilebilir (57). İntramedüller guide kullanılırsa giriş yeri anterior-posterior planda ön çarpraz bağın yapışma yeri, mediolateral planda ise tam orta hattır (Şekil 38). Giriş noktası daha posteriordan yapılırsa tibial kesimde posterior eğim çok fazla olacak ve instabiliteye neden olacaktır. İntramedüller guide kullanıldığında ekstramedüller olarak tibial kreste paralellik mutlaka kontrol edilmelidir (57). Proksimal tibia kesim klavuzu yerleştirildikten sonra kesi seviyesini belirlemek amacıyla ölçüm aleti kullanılır (Şekil 39). Burada amaç minimum kemik kesisi yapmaktır. Stylusun iki ayar seçeneği mevcuttur. Birincisi 2 mm. uzunluğundadır ve defektli tibia kondilinde minimal kesim yapılmasını sağlar. Diğeri ise 9 mm. uzunluğunda ve daha iyi olan kondile yerleştirilerek yeterli kesi yapılmasını sağlar. Sıklıkla karşılaşılan varus dizlerde stylusun 2 mm.lik guide i, defektli medial kondile yerleştirirek, minimum kemik kesisi yapılmaya çalışılır (57). Şekil 39: Tibial kesi seviyesi için ölçüm aleti yerleştirilmesi 62
66 Kesi seviyesi belirlendikten sonra kesi guide ı nötral pozisyonda pinlerle kemiğe tespit edilir (Şekil 40). Medial plato çökmeye bağlı daha zayıf olduğundan pinler çakılırken dikkat edilmelidir. Çapraz pinlerle tespit kuvvetlendirilmelidir. Kesi guide ı dış rotasyonda yerleştirilse posteromedial eğimli, iç rotasyonda yerleştirilirse posterolateral eğimli bir kesi yapılır. Oblik kesi komponent yerleşiminde sorun yaratarak yük dağılımda dengesizlik ve aşınma sorunlarını getirir. Arka çarpraz bağ korunacak ise önce osteotom ile arka çarpraz bağın yapışma yeri işaretlenir. Genelde 1 x 1 cm kemik blok yeterli olacaktır (57). Şekil 40: Proksimal tibial kesi Proksimal tibial kesiyi takiben komponent boyutunun ölçümüne geçilir (Şekil 41). Özellikle medial kollateral bağın altındaki osteofitler ölçüm esansında yanıltıcı olabilir. Proksimal tibial kesiyi yaptıktan sonra bu bölgedeki osteofitlerin temizlenmesi aynı zamanda medial kollateral bağdaki gerginliği de azaltacaktır. Ölçümü takiben tibial komponentin yüzeyde oturacağı delikler hazırlanır (57). 63
67 Şekil 41: Tibial komponentin boyutlandırılması Tibial komponentin rotasyonu en az femoral komponentin rotasyonu kadar önemlidir. Rotasyon kusurları patella-femoral eklemde aşırı yüklenme, subluksasyon hatta dislokasyonlara neden olabilir. Tibial komponentin rotasyonunda tüberositas tibia, tibia platosu transvers ekseni ve 2. metatars kullanılan referans noktalardır. Tibial komponent orta noktası tuberositas tibianın medialinde olmalıdır. Deneme aşamasında bu nokta koterle işaretlenerek belirlenir. Tibia platosunun transvers ekseni bu referans noktalar arasında en güvenilir olanıdır. Tibial komponent transvers aksı ile plato transvers aksı paralel olmalıdır. Eksternal klavuz ile kontrol edildiğinde 2. metatarsa uzanım, rotasyonun tespitinde yeterli güvenirlikte olmayabilir (57,90). Tibial komponentin yerleştirilmesinde her zaman medial taşmadan kaçınılmalıdır. Komponentin medial kollateral bağ üzerinde yaratacağı gerginlik yumuşak doku dengelenmesinde engel yaratır. Elimizdeki boy ölçülen boydan küçük ise medial taşmadan kaçınarak komponenti mediale yerleştirmemiz gerekir. Aksine elimizdeki boy ölçülen boydan büyük ise komponentin hem lateralize edilmesi hemde anteriora yerleştirilmesi gerekir. Tibial komponent, tibia posterior korteksine paralel yerleştirilmemelidir (57). Tibial kesiyi takiben deneme komponentleri yerleştirilerek eklem seviyesi kontrol edilir (Şekil 42). Eklem seviyesi yüksekliğinin korunup korunmadığı değerlendirilip uygun olan en ince polietilen insert seçilmelidir. 64
68 Şekil 42: Deneme komponentlerinin yerleştirilmesi Eklem seviyesi medial femoral epikondilin 3 cm. distalinde, fibula başının ise 1,5 cm. proksimalinde kalmaktadır. Tüberositas tibia, kollateral bağların yapışma yeri ve patella, eklem seviyesinin gerçek yüksekliğini belirlemede diğer referans noktalardır (57) (Şekil 43). Şekil 43: Komponentlerin yerleştirilmesinin ardından eklem seviyesi kontrolü Tibial kesilerde karşılaşılan diğer bir sorunda kemik defektleridir. Femur kondillerinde kemik defektler görülebilirse de tibial yüzde daha sık rastlanmaktadır. Kemik defektleri santral, periferik veya her ikisinin kombinasyonu şeklindedir. Artroplastiside sorun teşkil eden periferik defektler kortikal kenar eksikliği 65
69 şeklindedir ve bu bölge esasında komponentin desteklenmesi gereken en önemli bölgedir. Defekti gidermek amacıyla fazla kesiden kaçınılmalıdır (57). Kemik defektleri boyutlarına göre çimento, kemik grefti ya da kama destekleri ile giderilmeye çalışılır. Tibia platosunun 1/3 ünden az bölümü kaplayan 5 mm altındaki defektler çimento desteği ile giderilmelidir (Şekil 45-A). Genellikle bu defekt bölgeleri sklerotiktir ve komponente iyi destek sağlayacak yapıya sahiptir. Bu yüzeylerin drillenmesi ile kemik çimento temas yüzeyi artırılarak tespit kuvvetlendirilir (57). Şekil 45: Kemik defektlerinin giderilmesi 5-10 mm lik defektlerin giderilmesinde kemik grefti kullanılır (Şekil 45-B). Genelde bu defektler yüzeyin 1/3 ünden fazladır. Kemik kesileri esnasında osteomize edilen femoral kondiller defektin giderilmesinde kullanılır. Greftleme yapılacak bölge sağlıklı spongiöz kemiğe ulaşılıncaya kadar ostetomize edilir. Distal femoral kesiden elde edilen greftin spongiöz yüzü Kirschner telleri, spongiöz veya kanüllü vidalarla tespit edilir. Diğer bir yöntemde otojen kemik greftlenmesidir. Defekte dikdörtgen ya da trapezoid şekli verilir. Tibianın merkezinden defektin şekline uygun alınan greft, defektli alana uygulanır (57) (Şekil 46). 66
70 Şekil 46: Kemik defektinin greftlenmesi 10 mm üzerindeki ve daha geniş yüzey içeren defektler kama destekleri ile giderilmelidir (Şekil 45-C,47). Femoral kondillerden kaynaklanan defektler daha çok kama destekleri ile giderilir (57). Şekil 47: Çeşitli şekillerde kamalar 67
71 Patellar kesi : Patellar kesi total diz artroplastisinde isteğe bağlı yapılan diğer kesidir. Patellar kesi yapılmadan önce patellanın kalınlığının ölçülmesi şarttır. Bu amaçla sette kumpas bulundurulmalıdır. Ortalama kalınlığı 25 mm. olan patelladan 10 mm. kalınlığında yüzey osteotomize edilmelidir. Optimal fonksiyon için gerekli kemik stoğu en az 15 mm.dir. Bu miktarın altına düşüldüğünde patella kırığı gelişme riski artmaktadır. Patellar komponent konduktan sonraki patella kalınlığı orijinal kalınlıktan fazla olmamalıdır (29,57). Patellar yüzey osteotomisi yapılırken dikkat edilecek diğer bir noktada osteotominin patella ön yüzüne paralel yapılmasıdır. Bu sayede medial fasetten daha fazla kemik osteotomize edilecektir. Lateral fasetten yapılacak rezeksiyon subkondral seviyede tutularak optimum osteotomi gerçekleştirilmiş olunur. Bu sayede patellar tilt engellenmiş olunur (57) (Şekil 48). Şekil 48:Patellar komponent yerleştirilmesi Osteofitler ve çevre adipöz dokular temizlendikten sonra patellar komponentin fiksasyon yuvaları hazırlanır. Patellar komponent yerleştirilirken dikkat edilmesi gereken en önemli konu komponentin medialize edilmesidir. Medializasyon patellar tracking için avantajdır. Medializasyon esnasında lateralde üstü kaplamayan geniş kemik doku bırakmamak gerekir. Bu kaplanmayan yüzey ileride ağrılı lateral faset sendromuna yol açabilir (57). Kemik kesileri tamamlandıktan sonra fleksiyon ve ekstansiyon aralıklarının değerlendirilmesi gerekir. Fleksiyon aralığını, tibial kesi yüzeyi ile posterior femoral kondiler kesi yüzeyi oluştururken, ekstansiyon aralığını ise tibial kesi yüzeyi ile distal 68
72 femoral kesi yüzeyi oluşturur (Şekil 49). Femoral ve tibial kesiler sonrasında fleksiyon ve ekstansiyon aralıkları eşit olmalıdır. Her iki aralığın eşit şekilde dengelenemediği durumlarda dizde değişik seviyelerde hareket kısıtlılığı gelişecektir (57) (Tablo 2). Ekstansiyon aralığı, fleksiyon aralığından daha darsa; dizde ekstansiyon kısıtlığı gelişecek ve residüel fleksiyon kontraktürü ortaya çıkacaktır. Buna yol açabilecek posterior osteofitler temizlenmeli, posterior kapsül gevşetilmeli, eğer kontraktür hala devam ediyorsa distal femoral yüzeyden 2-4 mm.lik ek kesi yapılarak ekstansiyon aralığı genişletilmelidir (57). Fleksiyon ve ekstansiyon aralıklarının her ikisinin dar olduğu durumda, dizde fleksiyon ve ekstansiyonda kısıtlılık olacaktır. Proksimal tibial kesi her iki aralığın belirlenmesinde etkisi olduğundan, tibial yüzeyden 2 4 mm.lik ek kesi yapılmalıdır (57). Şekil 49: Fleksiyon ve ekstansiyon aralıkları Fleksiyon aralığı ekstansiyon aralığından daha darsa dizde fleksiyon kısıtlığı gelişecektir. Bu durumda tibianın posteriora olan eğimi artırılabilir. Ancak posteriora olan eğimin 7 yi geçmemesine dikkat edilmelidir. İkinci seçenek olarak femurda bir boy küçük protez kullanılarak fleksiyon aralığı artırılmaya çalışılır (57). 69
73 Fleksiyon ve ekstansiyon aralıklarını oluşturan yüzeyler arası mesafe spacer sistemi ile değerlendirilebilir. Farklı boydaki spacerlar uygulanarak aralığın mesafesi tam olarak ölçülür ve gerekli ek kesiler bu ölçülere göre yapılır. Bazı cerrahlar aralığın değerlendirilmesinde tensör denilen aparatarı kullanmaktadır. Fleksiyon ve ekstansiyonda, aralığı maksimum açarak eşit ve dikdörtgen aralık elde etmeye çalışırlar (57). FLEKSİYON ARALIĞI Geniş Normal Dar EKSTANSİYON ARALIĞI G e n i ş N o r m Daha kalın tibial insert kulanımı Distal femurdan rezeksiyon daha kalın insert kullanılması veya posterior kapsül gevşetilmesi Bir küçük boy femoral komponent seçimi ve daha kalın insert kullanımı veya distal femura augmentasyon Değişiklik yok Bir küçük boy femoral komponent seçimi ve daha kalın insert kullanımı veya proksimal tibiadan ek rezeksiyon ve distal femura augmentasyon Daha küçük femoral komponent şeçimi veya tibiaya posterior eğim verilmesi a l D a r Distal femurdan rezeksiyon daha kalın insert kullanılması veya posterior kapsül Distal rezeksiyon femurdan Daha ince insert kullanımı veya proksimal tibiadan ek rezeksiyon gevşetilmesi Tablo 2 : Fleksiyon ve ekstansiyon aralığının dengelenmesinde çözümler 70
74 c ) Yumuşak doku dengesinin sağlanması Uygun kemik kesileri ile normal dizilim sağlanması başarılı uygulama anlamına gelmez. Yumuşak doku dengesinin sağlanması gözardı edilmemesi gereken bir konudur. Kemik kesileri için oldukça geliştirilmiş enstrumantasyon sistemleri mevcutken yumuşak doku dengesi için aynı durum söz konusu değildir. Dizin stabilitesi ve fonksiyonu yumuşak doku dengesine bağlıdır. Sıkı diz hareket kısıtlılığına neden olurken, gevşek diz fonksiyonel instabiliteye, polietilen aşınmasına sebep olacaktır (57,137). Sabit açısal deformite varlığında bir taraftaki bağlar kısa ve gergin iken, karşı taraftakiler uzamıştır. Sıklıkla eşlik eden posterior yapı gerginliğine bağlı fleksiyon kontraktürü mevcuttur. Bu nedenle yumuşak doku dengesi sağlanarak komponentlere binen yüklerin eşit dağılımı temin edilmelidir (57,137). Varus deformitesi; total diz artroplastisi uygulanan hastalarda en sık görülen açısal deformitedir. Varus deformitesine; tibia medial platosunda kemik kaybı, medial kollateral bağda gerginlik, posteromedial kapsül, pes anserius ve semimembranosus kaslarında kontraktür eşlik edebilir. Lateral kollateral bağ uzamış olabilir. Yumuşak doku dengesi sağlanırken sıkı yapıların gevşetilmesi ana prensiptir. Gevşek yapıların sıkılaştırılması ideal yumuşak doku dengesi için yeterli olmayabilir (137). Yumuşak doku gevşetmesinde ilk basamak tüm osteofitlerin temizlenmesidir. Özellikle eklemin posteriorundaki ve medial kollateral bağın altındaki osteofitler dikkatle temizlenmelidir. Posteriordaki osteofitlerin temizlenmesi özellikle fleksiyon kontraktürünün giderilmesinde etkilidir. Medial kollateral bağın altındaki osteofitlerin temizlenmesiyle mesafe kazanılarak bağın gevşemesi sağlanır. Medial kollateral bağın derin yüzeyel lifleri ve pes anserius içeren anteromedial kapsül, subperiostal olarak eklemin posteromedial köşesine kadar kaldırılmalıdır (Şekil 49-A/B). Tibia bu esnada dış rotayona alınarak posteromedial köşeye ulaşım kolaylaştırılır. Kapsül distalden gevşetilerek proksimale kaymasına izin verilir (104,137). Varus deformitesi pasif olarak düzeltilebiliyorsa ve 5 den az fleksiyon kontraktürü eşlik ediyorsa, ek bir medial gevşetmeye ihtiyaç duyulmaz. Uygun dizilim ve komponent yerleşimi yumuşak doku dengesinin sağlanmasında yeterli olacaktır (137). 71
75 Eğer varus deformitesi fikse ve deformiteye 5-15 arasında fleksiyon kontraktürü eşlik ediyorsa tam kat medial gevşetme gereklidir. Genelde posteromedial köşeye kadar gevşetme yeterlidir (Şekil 50). Posteromedial kapsül gevşetmesine ihtiyaç duyulmaz (137). Şekil 50: Posteromedial gevşetme Varus deformitesine 15 den fazla fleksiyon kontraktürü eşlik ediyorsa medial gevşetmeye ek olarak posteromedial kapsül gevşetilmelidir. Arka çarpraz bağın kesilmesi deformitenin düzeltilmesine yardımcı olacaktır. İleri derece varus tibianın laterale sublukse olmasına ve iç rotasyona gelmesine neden olur. Lateral subluksasyonun nedeni popliteus tendonundaki kontraktürdür. Popliteus tendonu dizin posterolateral stabilizatörü olmasına rağmen ileri derece varus deformitelerinde gevşetilmelidir. Deformitenin düzeltilemediği durumlarda pes anserius ve semimembranosus gevşetilir (Şekil 51). Femoral taraftan gevşetme medial epikondiler osteotomi şeklindedir (57,137). 72
76 Şekil 51: Semimembranoz tendon gevşetilmesi Valgus deformitesinde uygun dengeyi sağlamak, varus dizde dengeyi sağlamaktan daha zordur. Valgus deformitesinde gevşetme işlemi femurdan yapılmaktadır. Tibia posterior kondilinde ve femur lateral kondilinde kemik defekt deformiteye eşlik edebilir. Bu dizlerde sıklıkla iliotibial bandın gerginliğine bağlı olarak dış rotasyon deformitesi izlenir. Femur ve tibiadan osteofitlerin temizlenmesinden sonra lateral kapsül posterolateral köşeye kadar kaldırılır (57,137) (Şekil 52). Şekil 52: Lateral gevşetme 73
77 Deformite; 15 den az ve fikse, 5 den az fleksiyon kontraktürü mevcut ise lateral kollateral ligaman ve iliotibial band gevşetmesi yeterlidir (57,137). Valgus deformitesi 15 den fazla ve fikse; 5 den fazla fleksiyon deformitesi ile rotasyonel deformite eşlik ediyorsa lateral girişim tercih edilmelidir. Lateral gevşetmeye ek olarak iliotibial band gevşetilmeli, posterolateral kapsül, arkuat kompleks ve arka çarpraz bağ gevşetilmelidir. Gergin popliteus tendonu gevşetilmelidir. Gevşetme yetersiz kalırsa lateral femoral epikondil osteotomisi, Gastroknemius lateral başının gevşetilmesi ve biceps femoris gevşetilmesi gerekebilir (57,137). Valgus deformitesinin düzeltilmesini ardından ortaya çıkan aralık daha geniş olacağından daha kalın bir tibial komponent kullanmak gerekebilir. Valgus dizlerde gevşetmeler esnasında peroneal sinir lezyonu açısından dikkat edilmelidir (57,137). Yumuşak dokularla ilgili karşılaşılan diğer bir sorun fleksiyon kontraktürüdür. Deformitenin düzeltilmesinin yanında eklemde gevşetmelerden sonra fleksiyon kontraktürü kalmamalıdır kadar olan fleksiyon kontraktürleri osteofitlerin temizlenmesi ile giderilebilir. Daha fazla olan fleksiyon kontraktürleri için yumuşak doku gevşetmesi gerekmektedir. Fleksiyon kontraktürü 20 den fazla ise posterior osteofitler temizlenmeli ve posterior kapsül gevşetilmelidir. Posterior kapsül femurdan sıyrılmalıdır (22) (Şekil 53). Posterior kapsül gevşetmesi ardından arka çarpraz bağ gergin kalabilir. Bu durumda arka çarpraz bağ gevşetilir (Şekil 54). Posterior gevşetme yetersiz kalırsa, gastroknemius tendonları femur kondillerine yapışma yerinden gevşetilebilir. Posteriordan osteofitlerin temizlenmesi, kapsülotomi ve gevşetmeler esnasında posterior tibial arter ve peroneal sinir zedelenmemesi için dikkat edilmelidir (22,58). 74
78 Şekil 53: Posterior kapsül gevşetme Şekil 54: Arka çapraz bağın gevşetilmesi 45 üstündeki fleksiyon konraktürlerinde tam ekstansiyonu sağlamak için distal femurdan ek rezeksiyon yapılması gerekmektedir. Bu işlem yumuşak doku kontraktürlerinin düzeltilmesinin standart olmayan kemik rezeksiyonuyla yapılmasına tek örnektir. Ancak kontraktürün düzeltilmesi için yapılan bu ek rezeksiyon ile eklem çizgisi seviyesi yükselir, patellar komplikasyon oranı ve instabilite gelişme riski artar (22,58). Tüm kemik kesileri ve yumuşak doku gevşetmeleri tamamlandıktan sonra deneme komponentleri yerleştirilerek dizilim, stabilite ve patellofemoral uyum değerlendirilir. Patellar tracking; fleksiyon ekstansiyon esnasında patellanın izlediği yoldur. Kapsül pensler ile tutturularak patellanın izlediği yol ve patella-femoral uyum değerlendirilir. Patella baş parmak desteği olmadan femoral komponentin oluğu üzerinde rahatlıkla kaymalıdır. Patella-femoral uyumda sorun varsa komponentlerin pozisyonu ve lateral retinakuler gerginlik kontrol edilmelidir (57). Tibial komponentin iç rotasyonda konması tibial tüberkülü rölatif olarak lateralize edeceğinden patella laterale sublukse olur. Benzer şekilde femoral komponentin iç rotasyonda konması troklear oluğu medialize edecektir. Patellar komponent medialize edilmeyip laterale konmuş ise orta hattın laterale kaymasına bağlı subluksasyon izlenir. Her üç patolojide Q açısı artacağından lateral patellar 75
79 subluksasyona neden olur. Lateral retinaküler gerginlik varsa yumuşak doku gevşetmelerine lateral retinaküler gevşetme eklenmesi gerekir (57,104) (Şekil 55). Medial parapatellar girişim uygulanan hastalarda lateral retinaküler gevşetme eklenmesi ile patellanın dolaşımının bozulabileceği unutulmamalıdır. Bu nedenle lateral gevşetme, lateral retinakulumun liflerine paralel ve posteriordan yapılmalıdır. Gevşetme esnasında superior lateral geniküler arter kesilmemelidir. Gevşetme sonrası subluksasyon devam ederse kapama esnasında medial plikasyon uygulanmalıdır (5). Şekil 55: Lateral retinaküler gevşetme Deneme aşamasında yumuşak doku gerginliği hakkında POLO Testi uygulanarak fikir edinilebilir. PO (pull-out); 90 fleksiyona getirilince deneme inserti öne gelmemelidir. Öne gelirse bu dizin gevşek olduğunu gösterir. LO (lift-off); diz fleksiyona getirilirken insertin ön kısmı kalkmamalıdır. Kalkarsa bu dizin çok sıkı olduğunu gösterir (57). Komponentlerin denenmesinden sonra fiksasyon aşamasına geçilir. Fiksasyondan önce tüm yüzeyler basınçlı serum fizyolojikle yıkanır. Tespitte en önemli faktör primer stabilitenin kalitesidir. Çimentolu tespitlerde çimentonun kemiğe iyi nüfuz etmesi primer fiksasyon kalitesini yüksektir. Ancak çimentonun 2 3 mm.den fazla kemiğe penetre olması engellenmelidir. Tek sıvı çimento ile üç komponetin adapte edilebilir. Çakıcı enstrumanlarlar komponentler kemiğe adapte edilikten sonra diz ekstansiyona alınarak çimentonun donması beklenir. Patellar tracking tekrar kontrol edilir. Gerekirse lateral retinaküler gevşetme uygulanır. Tam ekstansiyonda katların kapatılması gerginlik yaratacağından, diz
80 fleksiyonda medial retinakulum tamir edilir. Katların karşılıklı gelmesine dikkat edilmelidir. Aspiratif dren yerleştirilip kapsül onarıldıktan sonra cilt işaretlerine uygun olarak katlar kapatılır. Hastaya kompresif bandaj uygulanır (57). 77
81 10. AMELİYAT SONRASI BAKIM Hastalara ameliyat öncesinde başlanılan antibiyoterapi profilaksisine devam edilir. Her ne kadar litaratürde antibiyoterapiye 5 gün devam edilmesi önerilse de bu süre ülkemiz koşullarında daha uzun tutulmalıdır. Düşük molekül ağırlıklı heparin profilaksisine hasta yattığı müddetçe devam edilmelidir. Tromboemboli risk faktörleri olanlarda taburcu sonrası profilaksiye devam edilmesi ve 20 güne tamamlanması önerilir. Hastaların aktif yaşama dönene dek antiembolik çorap kullanması uygundur (22,49). Hastalara ameliyat sonrası birinci günde izometrik kuadriceps egzersizlerine başlanmalıdır. Ameliyat sonrası 48. saatte aspirastif drenin alınmasından sonra yatak kenarı ve izotonik kuadriceps egzersizlerine geçilebilir. Diz Rom egzersizlerine ilk 3 gün 0-30º arası fleksiyon, günler arası en az 90º diz fleksiyonu sağlanmalıdır. 90 fleksiyon sağlanmadan hastanın taburcu edilmemesi daha uygundur (22,49). Postoperatif dönemde kontrollü harekete Continous Passive Motion (CPM) cihazı ile başlanabilir. CPM cihazı ile hem fleksiyon - ekstansiyon miktarı, hem de hareketin hızı ayarlanabilmektedir (22,49). Milne ve arkadaşları CPM cihazının efektivitesini, 14 çalışmanın metaanalizi ile değerlendirmiş ve tek başına CPM cihazının kullanılmasının dizin pasif fleksiyon ve ekstansiyonunu arttırmadığını belirtmiştir. Postoperatif dönemde CPM cihazının kullanılması, fizik tedavi ile kombine edildiğinde, dizin aktif fleksiyonunda belirgin artış sağlamakta ve hastanede kalış süresi azaltmaktadır. CPM cihazının kullanılması aynı zamanda postoperatif manipülasyon oranını belirgin şekilde azaltmaktadır. 78
82 IV. GEREÇ ve YÖNTEM Şişli Etfal Eğitim ve Araştırma Hastanesi 2.Ortopedi ve Travmatoloji Kliniğinde 1996 Aralık 2003 tarihleri arasında 54 hastanın 62 dizine total diz artroplastisi uygulanmıştır. Yeterli takibi olan 31 hastanın 36 dizi bu çalışmaya dahil edilmiştir. Hastaların 27 si kadın, 4 ü erkekti. Yaşları 41 ile 80 arasında değişiyordu (ortalama 66,63 yıl). Ortalama takip süresi 74,36 aydır ( ay). 27 hasta primer osteoartrit nedeniyle opere edilirken, 3 hasta romatiod artrit nedeniyle, 1 hasta GKD zemininde sekonder osteoartrit nedeniyle opere edildi. Total diz artroplastisi uygulanan 31 hastanın 5 i bilateral olmak üzere 20 si sol, 16 sı sağ taraftı. Bilateral uygulamaların ikinci operasyonu 3ay-3yıl sonra uygulanmıştır. 36 dizin 33 üne arka çapraz bağ koruyan, 3 üne arka çapraz bağı kesen tipte protez kullanılmıştır. 15 dizde patellar eklem yüzeyi değişimi uygulanırken, 21 dizde patella haliyle bırakılmıştır. Kullanılan protezler (Tablo 3). Protez Adet Arka çapraz bağ Genesis II 21 Koruyan Hayes Medikal 7 Koruyan Genesis II 3 Kesen Tıpsan 2 Koruyan MG II Zimmer 1 Koruyan Nexgen Zimmer 1 Koruyan Stelkast Proven 1 Koruyan Tablo 3: Kullanılan protezler Hastalar Amerikan Diz Cemiyeti Kriterlerine göre değerlendirilmiştir (Tablo 4). Ameliyat öncesi ve sonrası, aynı kriterler kullanılmaktadır. Diz Cemiyeti Skoru ; Diz Skoru ve Diz Fonksiyonel Skoru olmak üzere iki kısımdan oluşur. Skorlama sonucu 60 puan altı zayıf, puan orta, puan iyi, puan mükemmel sonuç olarak değerlendirilir. 79
83 Diz skoru: 1-Ağrı 2-Eklem hareket açıklılığı 3-Stabilite olmak üzere 3 adet parametreden oluşur. Fleksiyon kontraktürü, ekstansiyon kusuru ve dizilim bozukluğu, diz skorunu düşürmektedir. Fonksiyon skoru: 1-Yürüme mesafesi 2-Merdiven inip çıkma olmak üzere toplam 2 adet parametreden oluşur. Baston, yürüteç veya koltuk değneği kullanmak, fonksiyon skorunu düşürmektedir. Ameliyat sonrası radyolojik değerlendirme ise, Total Diz Artroplastisi Radyolojik Değerlendirme kriterlerine göre yapılmıştır (Tablo 5). Kemik protez ilişkisi, fiksasyon kalitesi ve gevşeme bulguları için radyolusen hatlar milimetre olarak incelenir. Aynı zamanda, ekstremite ve komponentlerin uyumu, rakamsal olarak tespit edilerek, radyolojik değerlendirme yapılmış olur. Radyolusen alan değerlendirmesi için, tibial komponent ön-arka ve yan, femur sadece yan, patella ise tanjansiyel pozisyonda çekilen grafiler ile değerlendirilir. Her bir komponent için, radyolusen alan değerlendirilip, milimetre olarak ölçülür ve değerler toplanır. Buna göre; 4 mm. ve altı : önemsiz 5-9 mm. arası : İlerleyici gevşeme olabilir, takip edilmeli 10mm. ve üstü: Semptomlara bakılmaksızın, oluşmuş ya da oluşabilecek bir yetersizliği gösterir. Komponent uyumunun değerlendirilmesi için, ön-arka ve yan grafilere bakılır. Ön-arka grafide, femoral komponent uyum açısı (α,alfa), femur anatomik aksı ve femoral kondillerden geçen transfemoral hat arasındaki açı ölçülerek bulunur. Bu açı normalde 93 olarak kabul edilmektedir. Tibial komponent uyum açısı (β,beta) için ise;tibia anatomik aksı ile, tibial platodan geçen, transtibial hat arasındaki açı ölçülerek bulunur. Bu açı da normalde 90 olarak kabul edilmektedir. 80
84 Total valgus açısı (Ω), ön-arka grafideki protezin total valgusunu gösterir, β ve α açıları toplamından 180 çıkarılarak bulunur. Yan grafide, femoral komponent uyumunun değerlendirilmesinde bakılan açı (γ;gamma), femurun medüller anatomik aksı (midmedüller aks) ile, distal yüzeydeki protez kaidesine dik olarak çizilen hat arasındaki açıdır. Bu açı normalde 0 olarak kabul edilmektedir. Tibial komponent değerlendirilmesinde bakılan açı (σ,sigma) ise, tibia yan grafisinde, tibianın anatomik medüller aksı (midmedüller aks) ile, tibial komponente paralel çizilen hat arasındaki açıdır. Bu açı normalde 90 olarak kabul edilmektedir (59,95). Eğer, kemik-protez, kemik-çimento yüzeylerinde migrasyon mevcut ise, toplam değerler dikkate alınmaksızın, olası bir yetersizlikten söz edilir. 81
85 Tablo 4: Diz Cemiyeti Diz Artroplastisi Değerlendirme Formu 82
86 Tablo 5: Total Diz Artroplastisi Radyolojik Değerlendirme Formu 83
87 V. BULGULAR Diz Cemiyeti Diz Artoplastisi Değerlendirme kriterlerine göre yapılan değerlendirmede diz skoru, ameliyat öncesi arasında ortalama 60,8 iken, ameliyat sonrası diz skoru arasında ortalama 89,7 olarak saptanmıştır. Diz skoru baz alınarak yapılan değerlendirmede; dizlerin 30 unda (%83,33) mükemmel, 5 inde (%13,88) iyi ve 1 inde (%2,77) kötü sonuç elde edilmiştir (Şekil 56) Ameliyat öncesi Ameliyat sonrası Mükemmel 2. İyi 3. Orta 4. Kötü Şekil 56 : Olguların Diz Skorlarına Göre Dağılımı Fonksiyonel diz skoruna göre yapılan değerlendirmede; ameliyat öncesinde skoru arasında, ortalama 35,6 iken; ameliyat sonrası arasında, ortalama 71,5 olarak bulunmuştur. Buna göre yapılan değerlendirmede dizlerin 9 unda (%25) mükemmel, 11 inde (%30,5) iyi, 11 inde (%30,5) orta ve 5 inde (%13,9) kötü sonuç elde edilmiştir (Şekil 57). 84
88 Ameliyat sonrası Ameliyat sonrası Mükemmel 2. İyi 3. Orta 4. Kötü Şekil 57 : Olguların Fonksiyonel Diz Skorlarına Göre Dağılımı Çalışmamıza katılan hastalarımızın ameliyat öncesi diz hareket açıklığı 35º - 120º arasında değişmekte ve ortalama hareket açıklığı 89,8º idi. Ameliyat sonrasında diz hareket açıklığı 80º-130º, ortalama 111,6º dir. Tüm hastalarımızda hareket açıklığı ameliyat sonrası artmıştır. Ameliyat sonrası 90º ve altında hareket açıklığı olan hasta sayısı 4 olarak saptanmıştır. Hastalarımızın ameliyat öncesindeki değerlendirilmelerinde; fleksiyon kontraktürü, 0º-30º arasında, ortalama 12,7º olarak bulunmuştur. Ameliyat sonrası residü fleksiyon kontraktürü olmamıştır (Tablo 6). Mediolateral planda stabilite değerlendirildiğinde, ameliyat öncesinde 2 dizde (%5,5) 5º ve altı, 28 dizde (%77,7) 6º-9º arası, 5 dizde (%13,8) 10º-14º arası, 1 dizde (%2,7) 15º üzerinde instabilite saptanmıştır. Protez sağkalımı değerlendiğinde, ortalama 74,36 aylık ( ay) takip sonunda protez sağkalımı %94,4 olarak tespit edilmiştir. Total diz artroplastisi uygulamalarımızın radyolojik değerlendirmesi, Total Diz Artroplastisi Radyolojik Değerlendirme kriterlerine göre yapılmıştır. Ameliyat öncesi dönemde ortalama 7,9º varus (10º valgus- 30º varus) tespit edilmiş olunup, ameliyat sonrası dönemde ortalama 4,1º valgus (4º varus 14º valgus) dizilimi sağlanmıştır (Tablo 6). 85
89 Komponentlerin uyumu; frontal planda alfa ve beta uyum açıları, sagittal planda ise sagital femoral (gamma) ve sagital tibial (delta) açıları ölçülerek değerlendirilmiştir. Ortalama alfa açısı 95,8º (89º-103º), ortalama beta açısı 88º (83º-92º), ortalama gama açısı 5,5º (0º- 14º), ortalama delta açısı 87,5º (78º- 94º), ortalama total vaıgus açısı 4º (-2º-15º) olarak bulunmuştur (Tablo 6). Preoperatif Postoperatif Hareket açıklığı 35º-120º 80º-130º Ortalama Hareket açıklığı 89,8º 111,6º Diz Skoru Ortalama Diz Skoru 60,8 89,7 Diz Fonksiyon Skoru Ortalama Diz Fonksiyon Skoru 39,3 71,5 Fleksiyon Kontraktürü 0º-30º 0º Ortalama Fleksiyon Kontraktürü 12,7º 0º Dizilim 30ºvarus-10ºvalgus 4ºvarus-14ºvalgus Ortalama Dizilim 7,9º varus 4,1º valgus Alfa (α) açısı - 89º-103º Beta (β) açısı - 83º-92º Gama (γ) açısı - 0º- 14º Delta (δ) açısı - 78º-94º Total valgus açısı (Ω) - -2º- 15º Tablo 6 : Çalışmamıza Katılan Hastaların Değerlendirme Özellikleri Çalışma gurubumuzda 1 olguda derin enfeksiyon nedeniyle tibial komponentte lizis izlenmiş, 1 olguda yine tibial komponentte aseptik gevşeme sonucu lizis izlenmiştir. Her iki vakaya da revizyon protezi tatbik edilmiştir. Diğer olgularda femoral komponentte lizis izlenmemiş, tibial komponentlerde ise 5 vakada 4 mm.nin altında radyolusent alan tespit edilmiştir. Bu vakaların takiplerinde progresyon izlenmemiştir. 86
90 Hastalarımızın 33 üne (%91,6) genel, 3 üne (%8,4) spinal anestezi uygulanmıştır. Hastalarımızın hepsine operasyon esnasında turnike uygulanmıştır. Ortalama transfüzyon miktarı 0,83 ünite olarak hesaplanmıştır (Tablo 7). Total diz artroplastisi ameliyatlarımızın süresi incelendiğinde, en kısa operasyon 70 dakika ve en uzun operasyon 135 dakika sürmüştür. Ortalama ameliyat süremiz 111 dakika olarak hesaplanmıştır (Tablo 7). Preoperatif dönemde enfeksiyon profilaksisi amacıyla tüm hastalara 2gr. sefazolin + 80mg. gentamisin intravenöz olarak uygulanmıştır. Postoperatif antibiyoterapiye intravenöz sefazolin 1gr.(4x1) + gentamisin 80mg.(2x1) ile 5 gün devam edilmiştir. Sıra İsim Yaş K/E Takip Taraf Ameliyat Anestezi Transfüzyon Protez AÇB No süresi süresi 1 SK 55 K 135ay Sol 120 dak Genel 2Ü MG II Koruyan 2 ŞÇ 72 K 120ay Sol 130 dak Genel 2Ü Hayes Koruyan 3 FS 56 K 106ay Sağ 120 dak Genel 1Ü Hayes Koruyan FS 57 K 96 ay Sol 110 dak Genel 1Ü Hayes Koruyan 4 MK 80 E 96 ay Sol 110 dak Genel 1Ü Genesis II Koruyan MK 80 E 93 ay Sağ 120 dak Genel 1Ü Genesis II Koruyan 5 RE 72 K 96 ay Sağ 100 dak Genel 2Ü Genesis II Koruyan RE 73 K 83 ay Sol 110 dak Genel 1Ü Genesis II Koruyan 6 GE 62 K 92 ay Sağ 70 dak Genel - Genesis II Koruyan GE 65 K 58 ay Sol 100 dak Genel 1Ü Hayes Koruyan 7 NK 55 E 91 ay Sağ 100 dak Genel 2Ü Genesis II Koruyan 8 SC 66 K 83 ay Sol 120 dak Genel 1Ü Genesis II Kesen 9 AK 70 K 83 ay Sol 120 dak Spinal - Genesis II Koruyan 10 MÜ 66 K 82 ay Sol 110 dak Genel 2Ü Genesis II Koruyan MÜ 66 K 76 ay Sağ 110 dak Genel 1Ü Genesis II Koruyan 87
91 11 SC 66 K 80 ay Sol 120 dak Genel - Genesis II Koruyan 12 BV 78 K 80 ay Sağ 120 dak Genel 1Ü Genesis II Koruyan 13 VÖ 64 K 78 ay Sol 120 dak Genel 1Ü Genesis II Koruyan 14 ZT 61 K 74 ay Sağ 110 dak Genel 1Ü Genesis II Koruyan 15 ME 70 K 74 ay Sol 120 dak Genel - Genesis II Koruyan 16 SG 75 K 71 ay Sağ 120 dak Spinal 1Ü Genesis II Koruyan 17 NE 82 E 69 ay Sol 110 dak Genel 1Ü Genesis II Koruyan 18 SD 72 K 65 ay Sol 110 dak Genel 1Ü Genesis II Koruyan 19 HK 68 K 59 ay Sol 100 dak Genel - Hayes Koruyan 20 FÇ 63 K 58 ay Sağ 110 dak Genel - Genesis II Koruyan 21 LB 61 K 58 ay Sol 130 dak Genel 1Ü Stelkast Pro Koruyan 22 GG 64 K 58 ay Sol 120 dak Genel - Hayes Koruyan 23 HH 73 K 55 ay Sağ 110 dak Genel 1Ü Hayes Koruyan 24 ŞÖ 68 K 51 ay Sol 110 dak Genel 1Ü Tıpsan Koruyan 25 AD 63 K 57 ay Sol 100 dak Spinal 1Ü Hayes Koruyan 26 DE 64 E 51 ay Sağ 110 dak Genel - Nexgen Koruyan 27 SA 76 K 51 ay Sağ 120 dak Genel - Genesis II Koruyan 28 FA 72 K 51 ay Sağ 110 dak Genel - Tıpsan Koruyan 29 FE 64 K 49 ay Sağ 110 dak Genel 1Ü Genesis II Koruyan 30 EÇ 41 K 49 ay Sağ 100 dak Genel 1Ü Genesis II Kesen 31 AK 59 E 49 ay Sol 100 dak Genel - Genesis II Kesen Tablo 7: Çalışmamıza Katılan Hastaların Genel Özellikler 88
92 Komplikasyonlar : Olgularda en sık karşılaşılan komplikasyon infeksiyon olmuştur. Postoperatif dönemde hastalara intravenöz sefazolin + gentamisin tedavisi standart olarak uygulanmasına rağmen, postoperatif erken dönemde 5 (%13,8) hastada yüzeyel enfeksiyon gelişmiştir. Bunlardan 2 sine erken debridman uygulanmış, birinde debridman operasyonu sonrası derin ven trombozu komplikasyonu gelişmiştir. Takiplerinde enfeksiyonla ilgili sorun görülmemiştir. Bir olguda 4 yıl sonra geç enfeksiyon gelişmiş ve iki aşamalı revizyon protezi tatbik edilmiştir. Bir olguda erken postop dönemde rehabilitasyon sırasında plato tibiada kırığı gelişmiştir. Ortez ile konservatif tedavi edilmiş, 2 yıl sonra aseptik gevşeme meydana gelmesi sonucu revizyon protezi tatbik edilmiştir. Bir olgumuzda ameliyat sonrası düşük ayak gelişmiş, yoğun fizik tedavi ve rehabilitasyon yardımıyla 1 sene sonunda ayak dorsofleksiyonu 4/5 kas gücü oranında sağlanmıştır. Erken yüzeyel enfeksiyon sonucu debridman yapılan bir hastamızda derin ven trombozu gelişmiş, medikal tedaviyle kontrol altına alınmıştır. Hiçbir hastamızda pulmoner emboli gelişmemiştir. Hastalarımızın tümüne hastanede kalış süreleri boyunca, derin ven trombozu profilaksisi amacıyla düşük molekül ağırlıklı heparin türevi uygulanmıştır. Postoperatif dönemde, erken harekete başlanarak derin ven trombozu engellenmeye çalışılmıştır. 89
93 VI. OLGU ÖRNEKLERİ Olgu 1: F.S, 56 yaşında bayan hasta bilateral gonartroz tanısıyla 1999 da (106 ay) sağ dizine, 2000 de (96 ay) sol dizine TDP tatbik edildi. 4 yıl sonra sağ diz protezi geç enfeksiyon gelişmesi nedeniyle çıkarıldı. İki aşamalı (önce spacer) revizyon protezi tatbik edildi. Takibimizdeki hastanın sol diz protezinde problem olmadı. Çalışmamızdaki enfeksiyon nedeniyle revizyon ihtiyacı duyulan tek olgu olarak gerçekleşmiştir. Olgu 1: Ameliyat öncesi her iki diz grafileri Olgu 1: Ameliyat sonrası sağ diz Olgu 1: Ameliyat sonrası sol diz 90
94 Olgu 1: Sağ diz spacer tatbik edilmiş grafileri Olgu 1: Sağ diz revizyon protezi tatbik edilmiş grafileri 91
95 Olgu 2: G.E. 62 yaşında bayan hasta bilateral gonartroz tanısıyla 2000 senesinde (92 ay) sağ dizine, 2003 senesinde (58 AY) sol dizine TDP tatbik edildi. Her iki dizin diz ve fonksiyonel skorları mükemmel olarak bulunmuştur. Olgu 2: Ameliyat öncesi her iki diz AP grafileri Olgu 2: Ameliyat öncesi her iki diz yan grafileri 92
96 Olgu 2: Ameliyat sonrası sol diz grafileri Olgu 2: Ameliyat sonrası sağ diz grafileri 93
97 Olgu 3: B.V. 78 yaşında bayan hasta sağ gonartroz tanısıyla 2001 yılında sağ dizine TDP tatbik edildi. 80 aylık takibinde diz ve fonksiyonel skoru mükemmel sonuç olarak bulunmuştur. Olgu 3: Ameliyat öncesi sağ diz grafileri Olgu 3: Ameliyat sonrası sağ diz grafileri 94
98 Olgu 4: A.K.70 yaşında bayan hasta bilateral gonartroz tanısıyla 2001 senesinde sol dize TDP tatbik edildi. 83 aylık takibinde diz skoru mükemmel, fonksiyonel skoru orta sonuç olarak bulunmuştur.(sağ diz ameliyatsız ve ağrılı) Olgu 4: Ameliyat öncesi sol diz grafileri Olgu 4: Ameliyat sonrası sol diz grafileri 95
99 Olgu 5: Ş.Ö. 68 yaşında bayan hasta, bilateral gonartroz tanısıyla 2003 senesinde sol dize TDP tatbik edildi. 51 aylık takibinde diz ve fonksiyonel skoru mükemmel sonuç olarak bulunmuştur. Olgu 5: Ameliyat öncesi sol diz grafileri Olgu 5: Ameliyat sonrası sol diz grafileri 96
100 VII. TARTIŞMA Total diz protezi, dejeneratif bozuklukların neden olduğu ağrı ve hareket kısıtlığının giderilmesinde başarılı bir cerrahi tedavi metodudur li yıllardan itibaren modern tasarımların kullanılmasıyla ilk uygulamalarda görülen infeksiyon, erken gevşeme, metallozis gibi komplikasyonların çok aza inmesi bütün dünyada kullanımını arttırmıştır. Günümüzde A.B.D de yılda civarında total diz protezi yapılmaktadır. Ülkemizde de buna paralel olarak, uygulanan total diz protezi sayısı artmaktadır (2,49). Total diz protezi kararını hemen her zaman günlük aktivitelere engel olan, gece uykudan uyandıran şiddetli ağrı ve hareket kısıtlılığı verdirir. Bu yakınmalara, eklemin ileri derecede harabiyeti ya da dejeneratif artriti sebep olur. Sonuç olarak total diz protezinin en sık endikasyonlarını osteoartrit, romatoid artrit ve travmatik artrit oluşturmaktadır (44,83,97,113). Bunların dışında osteokondromatozis, pigmente villonodüler sinovit, sistemik lupus, osteonekroz, tüberkülöz artrit, psöriatik artrit, gut, hemofilik artrit ve nöropatik artropati gibi dejeneratif ve destrüktif hastalıklarda da total diz protezi uygulanmaktadır (41,117,120). Önceden kontrendike kabul edilen pek çok hastalıkta total diz protezi başarıyla uygulanmaktadır. Bugün için kesin kontrendikasyon olarak; stabil ve ağrısız bir artrodez, aktif sepsis, ekstansör mekanizmanın tamir edilemeyecek şekilde hasar görmüş olması sayılabilir (122). Bizim çalışmamızda 3 olgu romatoid artrit, 1 olgu GKD zeminde osteoartrit, 32 olgu primer osteoartrit nedeniyle protez tatbik edilmiştir. Total diz protezi endikasyonu verirken hastanın yaşı, genel durumu, beklentileri, rehabilitasyona uyumu iyi değerlendirilmeli ve hastaya mutlaka konservatif tedavi şansı verilmelidir. Konservatif tedavi olarak; Hasta eğitimi, kilo verme, sıcak-soğuk uygulamalar, egzersiz ve fizik tedavi yanında ilaç tedavisi, eklem içi steroid veya hyalüronik asit injeksiyonu sayılabilir. İlaç olarak parasetamol ve nonsteroid antienflamatuar ilaçlar gibi ağrı kesiciler, glikozamin sülfat ve kondroitin sülfat gibi kondroprotektif ilaçlar kullanılmaktadır. Tüm bu konservatif tedavilerle dejenerasyonun geriye dönme şansı olmadığından yararları da sınırlı ve kısa süreli olmaktadır. Dejeneratif osteoartrit tedavisinde, total diz artroplastisi dışında cerrahi tedavi seçeneği olarak; artroskopik debridman, yüksek tibial osteotomi, distal 97
101 femoral osteotomi, unikompartmantal diz protezleri seçilmiş vakalarda başarılı olmaktadır (68,94). Yüksek tibial osteotomi, genç yaş hasta grubunda total diz artroplastisine alternatif bir cerrahi tedavi yöntemi olarak görülmektedir. Yüksek tibial osteotomide amaç, dizde yük dağılımı değiştirerek dejenere kompartmandan geçen aksı, daha az etkilenen kompartmana kaydırmak ve dejeneratif sürecin progresyonu engellemektir. Yüksek tibial osteotomi; tek kompartman tutulumu olan, hareket açıklığı yeterli, genç ve aktif hastalarda uygulanabilecek başarılı bir cerrahi prosedürdür. Sprenger ve Doerzbacher çalışmalarında 76 yüksek tibial osteotomi olgusunu değerlendirmişler ve ortalama 10,8 yıllık takip sonunda hastaların %74 ünde osteotominin şikayetleri giderdiğini saptamışlardır. Çalışmalarında, osteotomi ile 8º-16º valgus açısı sağladıklarında, başarı oranının %90 a çıktığını bildirmişlerdir (115). Koshino ve arkadaşları 6,6 yıl takip ettikleri 21 medial açık kama osteotomi uyguladıkları hastalarında, ağrının giderilmesi ve yürüme kabiliyetinin iyileşmesini değerlendirmişler ve Diz Cemiyeti Skorunun 60 tan 90 a yükseldiğini bildirmişlerdir (67) lerde yaygın olarak kullanılan unikompartmantal diz protezleri, kötü sonuçlar nedeniyle ilerleyen dönemlerde tercih edilmemiştir. Günümüzde cerrahi teknik ve implant dizaynındaki gelişmelerle unikompartmantal diz artroplastisi şeçilmiş olgularda total diz artroplastisine alternatif bir cerrahi prosedür haline gelmiştir (49). Jenny ve Boeri nin unikompartmantal diz artroplastisinde, intramedüller femoral enstrumantasyon ve ekstramedüller tibial enstrumantasyon sistemini geliştirmesiyle birlikte eski ekstramedüller tekniklere oranla çok daha başarılı unikompartmantal diz artroplastileri gerçekleştirilmiştir. Keblish ve Briard uyguladıkları 153 çimentosuz, mobil yüklenmeli unikompartmantal diz protezinin 10 yıllık takiplerinde, %84 iyi ve mükemmel sonuç bildirmişlerdir. Çalışmalarında 24 hastayı reopere etmişler ve reoperasyon sebebini 3 olguda tibial komponent gevşemesi, 3 olguda komponent malpozisyonu, 1 olguda tibial plato fraktürü ve geri kalan olgularda da aşınma ve mobil yüzeyin kırılması olarak bildirmişlerdir (6). Gioe ve arkadaşları 516 unikompartmantal diz protezini değerlendirdikleri çalışmalarında, 10 yıllık protez sağkalımını %88,6 olarak saptamışlardır. Argenson 160 olguluk çalışmasında 10 yıllık protez sağkalımını %94, Berger ise, 62 olguluk serisinde 10 yıllık sağkalımı %98 ve 14 yıllık sağkalımı da %96 olarak bildirmiştir (7). Tüm bu çalışmalarda olguların revizyonlarında önemli bir nedenin de komşu kompartman 98
102 dejenerasyonu olduğu saptanmıştır. Polietilen aşınması, uzun dönemde unikompartmantal diz artroplastisinde başarısızlık nedeni olmaya devam etmektedir. Ultrayüksek molekül ağırlıklı polietilen (UHMWP) kullanılması ve polietilenin gama ışınlanma methodu ile sterilizasyonun terk edilmesi ile birlikte unikompartmantal diz artroplastisinde daha başarılı sonuçlar elde etmek mümkündür. Seçilmiş olgularda, uygun cerrahi teknik kullanıldığında, unikompartmantal diz artroplastisi total diz artroplastisine alternatif bir cerrahi tedavi metodu olarak kullanılabilir (6). Ortalama yaşam süresinin ve fonksiyon beklentisinin artması total diz protezi endikasyonlarınıda attırmıştır. Bunda mükemmel uzun dönem klinik sonuçlarının etkisi görülmektedir. Rand ve arkadaşları 11,606 total diz artroplastisini protez sağkalımı açısından değerlendirmişler ve çalışmalarında protez sağkalımını, 5 yıl sonunda %96, 10 yıl sonunda %91, 15 yıl sonunda %84 ve 20 yıl sonunda %78 olarak bildirmişlerdir (97). Gill ve Joshi çalışmasında, 1033 çimentolu ve arka çarpraz bağın korunduğu total diz artroplastisi uygulamasında protez sağkalımını 15 yılda %95, 20 yılda %89 ve 25 yılda %83 olarak bildirmiştir (6). Back ve arkadaşları 369 hastanın ortalama 5 yıllık takip sonuçlarında protez sağkalım oranını %99.05 olarak bildirmiştir (10). Bizim çalışmamızda 36 diz protezinin ortalama 74 aylık takip sonuçlarında protez sağkalım oranı %94,4 olarak gerçekleşmiştir. Literatürde daha başarılı sonuçlar bildirilse de artan tecrübe ve vaka sayısıyla bu oranın artacağı düşüncesindeyiz. Total diz protezi, yaş grubu olarak değerlendirildiğinde primer osteoartrit nedeniyle ameliyat edilenler en yaşlı grubu oluşturmaktadır. Romatoid artrit ve travmatik artrit gibi sekonder osteoartritlerde nispeten daha genç yaşta protez ihtiyacı doğmaktadır. Literatürde ortalama yaşı Waters 65, Wood 67, Barrack 66,5, Ritter 69, Akgün 65,2, Heal 62,8 yıl olarak bildirmişlerdir (2,12,52,99,134). Bizim çalışmamızda ortalama yaş 66,6 (41-82) olarak saptanmıştır. Literatürdeki serilerle benzerdir. Arka çapraz bağı (AÇB) keselim mi, koruyalım mı sorusu, diz protezinin yıllardır tartışılan konularından biridir. Protez adayı hastaların pek çoğunun ön çapraz bağı mevcut değilken % 99 hastada arka çapraz bağ mevcuttur. Burada diz protezi yapılacak hastanın arka çapraz bağının kalan fonksiyonu önemlidir. AÇB, femurun fizyolojik hareket paterni olan, fleksiyon sırasında arkaya doğru yuvarlanma ve kayma hareketlerini (femoral rollback) sağlayan bağdır. Ayrıca eklem stabilitesi, propriosepsiyon ve quadriseps kuvvet kolunun 99
103 arttırılmasından da sorumludur (11,56,76,85). Bu özelliklerden dolayı arka çapraz bağın korunduğu dizlerde; eklem hareket açıklığının daha fazla, protezlere binen yüklerin daha az, merdiven çıkma kapasitesinin daha iyi olduğu ve propriosepsiyon ile eklem stabilitesinin daha iyi sağlandığı iddia edilmiştir (11,56,76). Karşı görüşte olanlar ise arka çapraz bağ koruan protez uygulamanın teknik olarak daha zor olduğu, aşırı deformitelerin düzeltilmesinde gerginliği ayarlamanın mümkün olmadığı, protez tasarımı açısından tibiofemoral uyum daha az olduğu için polietilene binen yükün, dolayısıyla da aşınmanın daha fazla olduğu savunulmuştur (11,85). AÇB korumanın yararıyla ilgili önemli bir tartışma femoral geri kayma fonksiyonunun korunmasıdır. AÇB koruyan protezler tasarlanırken bu fonksiyonun sağlanabilmesi için tibio-femoral uyum oluşturulmamış; tibia femurun küreselliğine göre daha düz tasarlanmıştır. Böylelikle femurun posteriora kaymasına izin verilmiştir. Böylelikle hareket açıklığının daha fazla olacağı beklenmiştir. Ancak geniş seriler sonucunda hareket açıklığı açısından AÇB koruyan ve kesen protezler arasında fark olmadığı gösterilmiştir (11,80,85). AÇB koruyan protezlerdeki düz yapıdaki tibial ara parçanın AÇB nin gergin olduğu uygulamalarda posterior bölgesinde aşınma meydana geldiği gösterilmiştir (71,121). Bu sorunun giderilmesi için AÇB nin ameliyat sırasında yapılacak gevşetme kesileriyle dengelenmesi önerilmektedir (98,107). Buna karşın, AÇB kesen tibial yüzeyi femurla uyumlu protezlerde, polietilen aşınması bu güne kadar bir sorun olarak görülmemiştir (27,96). AÇB koruyan protezlerde tibial komponente binen yük fleksiyon sırasında ortadan arkaya doğru kayması tibial komponentte tahteravalli etkisi ile mikro harekete neden olacağı ve gevşemeyle sonuçlanacağı düşünülmüştür. Ancak AÇB nin gergin olduğu durumlar haricinde klinik sonuçlar bu düşünceyi doğrulamamaktadır. AÇB kesen tasarımlarda, yer değiştirmeye protezin eklem yüzey geometrisi tarafından karşı konulmasından dolayı, oluşan streslere protez yapısı tarafından direnç gösterildiğinden ve bu streslerin en sonunda çimento-kemik aralığına transfer edilmesinden gevşeme nedeniyle başarısızlık oranının yüksek olması beklenmiştir. Ancak 10 yıldan uzun sonuçlar da göstermiştirki AÇB kesen ve koruyan sistemler arasında fark bulunmamıştır (98). Diz stabilitesinde görev alan bağların en güçlüsü AÇB dır (11). Diz 90 fleksiyondayken posteriora kaymasını önleyen desteğin %95 ini sağlar. Aynı 100
104 zamanda tibianın dış rotasyonuna ve varusa gelmesine engel olur. AÇB kesen protezlerde stabiliteyi güvenceye alan posterior stabilizasyon mekanizmalarına karşın, tam dislokasyona varabilen instabiliteler gözlenebilmektedir. Her ne kadar bu durum nadir görülse de sadece AÇB kesen protezlerde karşımıza çıkması dikkat çekicidir (38,43,77). AÇB nin stabilitedeki olumlu etkisi tabii ki gerginliği iyi ayarlanmış bir AÇB için geçerlidir. Bazı yazarlar uygun bir AÇB dengesinin kazanılması için deneyim gerektiğinden, bir yılda 20 den az total diz artroplastisi yapanlara AÇB kesen protez yapmalarını tavsiye etmektedirler. AÇB kesen protezlerde femoral geri yuvarlanma olmadığından, diz felksiyondan ekstansiyona taşınırken quadriseps kuvvet kolu kısa kalmaktadır. Andriacchi ve arkadaşlarının yaptığı yürüme analizi çalışmalarında quadriseps kasılma gücündeki bu yetersizlik merdiven çıkarken gövdenin öne eğilerek, ağırlık merkezinin öne taşınmasıyla telafi edildiği görüldü (4). Dorr ve arkadaşları benzer bir çalışmasında AÇB koruyan protezlerin merdiven kullanımında daha başarılı olduğunu saptadı (33). Shoji ve arkadaşları bilateral diz protezi uygulanan bir gurubun bir dizine AÇB kesen diğer dizine AÇB koruyan protez uyguladılar. Sadece tek ayağıyla merdiven çıkan hastaların merdiven çıkmak için kullandıkları dizlerinin AÇB koruyan tip protezli dizleri olduğunu saptadılar (111). Wilson ve arkadaşlarının yürüme analizleri ise normal dizlerle AÇB kesen protezlerin karşılaştırmasında önceki çalışmalarla ters düşmektedir (139). AÇB da proprioseptif mekanoreseptörlerin varlığı gösterilmiştir (14). Ancak diz protezi uygulanan osteoartritli hastalardan alınan AÇB örneklerinde sinir yapıları görülememiştir. Buda proprioseptif duyu yönünden AÇB korumanın bir avantaj olmadığını düşündürmektedir (15). Bazı klinik çalışmalarda AÇB koruyan protezlerde proprioseptif duyunun korunduğunu gösterilmiştir. Warner ve arkadaşlarının çalışmaları bu yöndedir (14). Simmsons ve arkadaşları ise proprioseptif kapasitenin protez tipine değil, ameliyat öncesi artrozun şiddetine bağlı olduğunu öne sürmüşlerdir (112). Deformitenin ileri düzeyde olduğu özellikle 30 nin üzerinde varus, valgus ve fleksiyon deformitelerinde AÇB yi kesmek gereklidir. Bazı yazarlar 15 nin üzerinde rutin olarak AÇB yi kesmektedir. Laskin ve arkadaşlarının çalışmaları bu görüşü desteklemektedir (73). Romatoid artrit gibi bağ elastisitesinin az olduğu durumlarda AÇB gerginliğinin ayarlanması zor olacağından AÇB kesen protez tercih etmek mantıklı olacaktır (11,85). 101
105 Bütünü göz önüne alındığında AÇB kesen ve koruyan protezler arasında uzun dönem sonuçları birbirine benzemesine rağmen deformite ileri derecede değilse, uygun AÇB gerginliğini sağlayacak yeterli kalınlıkta insert kullanılabiliyorsa, cerrah yeterli tecrübeye sahipse AÇB koruyan protez tercih etmek gerekir. AÇB gerginliğinde şüpheye düşüldüğünde gereğinde AÇB kesen tip proteze geçilmelidir. Bunun için ameliyata her iki tip protezle birlikte girmek faydalı olacaktır. Çalışmamızda 33 dizde AÇB koruyan, 3 dizde AÇB kesen protez uygulanmıştır. AÇB kesen protezlerin ortalama diz skoru 62,6 iken 98, fonksiyon skoru 46,6 iken 85 olmuştur. AÇB koruyan protezlerin ortalama diz skoru 60,6 iken 88,9, fonksiyon skoru 38,6 iken 70,3 olmuştur. AÇB kesen protez sayımızın yetersiz olması nedeniyle karşılaştırma yapılması gerçekçi olmayacaktır. Çalışmamızda olduğu gibi kliniğimizde halen AÇB koruyan tipte protez tercih edilmektedir. Total diz protezinde gevşemenin en önemli sebebinin kötü dizilim olduğu pek çok yazar tarafından bildirilmiştir. Coventry e göre gevşemenin engellenmesinde en önemli faktör doğru aksiyel dizilimdir. Başarı için normal dizilim restore edilmeli ve normal yük dağılımı sağlanmalıdır. Femur ve tibianın anatomik eksenleri ile belirlenen tibia-femoral açının valgusta olması önerilmektedir. Aglietti 2º-6º, Dorr 3º-9º, Ewald 5º-8º, Hungerford 6º, Insall 7º, Scuderi 5º-10º valgus dizilimini önermektedir (57). Bizim çalışmamızda ameliyat öncesi ortalama 7,9º varus mevcutken ameliyat sonrası ortalama 4,1º valgus elde edilmiştir. Diğer tartışılan bir konuda fiksasyonun nasıl yapılacağıdır. Özellikle genç ve aktif olgularda, uzun dönem protez stablitesini sağlayacak çimentosuz diz protezi arayışı 80 li yılların başından itibaren süregelmektedir. Günümüzde çimentosuz total diz artroplastisi, çimentolu sistemlerle eşit başarı oranlarını yakalamıştır. Çimentosuz kalça protezlerinde olduğu gibi, çimentosuz diz protezlerinin de en yaygın tespit yöntemi; kemik ilerlemesi (bone ingrowth) ile protezin kemiğe biyolojik olarak tespitinin sağlanmasıdır. Daha az sıklıkla kullanılan diğer bir tespit yöntemi ise press-fit, yani protezin kemiğe sıkıştırılarak tespit edilmesidir. Dayanıklı bir tespit için, çimentosuz tespit çimentoluya göre daha fazla hassasiyet gerektirir. Her iki yüzey arasındaki temasın sıkı olması ve kemik dolgu oluşumuna kadar, bu iki yüzey arasındaki mikro hareketin mümkün olduğunca 102
106 önlenmesi önemlidir. 100 mikron kadar küçük bir mkro hareket bile, kemik ilerlemesini engelleyerek fibröz bir zar gelişmesine yol açmaktadır. Buda psödoartrozda olduğu gibi gözeneklerin kemikle değil, fibröz dokuyla dolmasına neden olmaktadır (123). Başlangıçta yaşam beklentisi uzun olan ve fizyolojik yaşı genç hastalara çimentosuz protez önerilmiştir. Bu tercihin en önemli nedeni çimentosuz protezlerin revizyonunun göreceli olarak daha kolay olmasıdır. Elde edilen iyi sonuçlar bu endikasyonları genişletmiştir. Deneyimli cerrahlar için romatoid artrit, yaş, osteoporoz veya revizyon olguları çimentosuz protez için bir kontrendikasyon değildir. Hofman, 65 yaş üzerindeki olgularda başarılı sonuç bildirmiştir (53). Mont ve arkadaşları, obezitenin olumsuz bir faktör olmadığını ortaya koymuşlardır (86). Ebert ve Schroder, serilerinde romatoid artrit nedeniyle çimentosuz protez uygulanan vakalarda, daha iyi sonuçlar bildirmişlerdir (105). Çimentosuz total diz protezlerindeki protez tasarımı, çimentolu tiplerdeki gibidir (133). Çimentosuz total diz artroplastisi uygulanan olgularda, femoral komponentte biyolojik tespitte başarılı olunmasına rağmen, bu başarı tibial komponentte her zaman elde edilememektedir. Bu durum, hibrid yani femoral komponentin sementsiz, tibial komponentin sementli olduğu tespit yönteminin daha avantajlı olduğunu düşündürmektedir (16). Sağlam biyomekanik tasarıma sahip protezlerin geliştirilmesi sonrasında bazı çimentosuz protez serilerinin 10 yıllık takip sonuçları en iyi çimentolu protez sonuçlarıyla karşılaştırılabilir düzeye gelmiştir. Whideside 265 çimentosuz protezi içeren serisinde 10 yıllık sağkalım oranı % 94 olarak bulmuştur. Yalnızca 1 dizde gevşeme olmuş, 5 protez de enfeksiyon nedeniyle revizyona gitmiştir (136). Laskin Tricon-M protezi kullandığı 96 çimentosuz serisinde her hasta yaş, beden habitusu ve tanı açısından çimentolu protez uygulanan bir hasta ile eşleştirilmiştir. Ağrı, hareket açıklığı, stabilite ve hasta memnuniyeti açısından iki grup arasında anlamlı bir farklılık saptanmamıştır (74).Rosenburg ve arkadaşları 132 çimentosuz ve 139 çimentolu Miller Galante protezini karşılaştırmıştır. 6 yıllık sonuçlarında; 8 çimentolu ve 6 çimentosuz dizde revizyon uygulanmış. Hiçbir çimentolu dizde gevşemeye bağlı başarısızlık olmamış, iki çimentosuz dizde tibial gevşeme nedeniyle revizyon uygulanmıştır (103). 103
107 Buechel ve arkadaşları kondiler femoral komponentleri, rotasyonlu metal arkalıklı patellar komponente sahip, meniscal-bearing veya hareketli platformlu tibial komponente sahip olan 147 çimentosuz protezin sonuçlarını bildirmişlerdir. Arka çapraz bağ koruyan meniskal implantların 6 yıllık sağkalım oranı % 97,9 olurken hareketli platformluların 6 yıllık sağkalım oranı %98,1 olarak bulunmuştur (21). Aynı tasarıma sahip 80 çimentosuz protezin 12 yıllık sonuçları % 96,3 mükemmel olarak değerlendirilmiştir (20). 10 yıllık takip yapılan yakın zamanlı yayınlarda çimentosuz total diz artroplastisi ile genç aktif hastalarda implant tasarım ilkeleri ve cerrahi teknikler dikkate alındığında mükemmel sonuçlar elde edilebildiği görülmüştür. Hassas kemik kesisi sağlayan enstürümantasyon ve kesi yüzeyinde rutin olarak uygulanan ezilmiş otojen kemik parçaları sayesinde implantın konak kemiğe güçlü bir şekilde tutunması sağlanmıştır. Gözenek kaplamasız çıkmaları olan çimentosuz total diz komponentlerin, kamaların ve sapların revizyonunda daha çok kemik doku korunmaktadır, bu da özellikle beklenen ömrü, protezin ömründen uzun olan genç hastalarda çok önemlidir. Yazarlar genç, yüksek fonksiyonel isteklere ve iyi kemik rezervine sahip hastalarda primer artroplasti için çimentosuz tespitin çimentolu tespite göre daha üstün bir alternatif olduğuna inanmaktadır. Çalışma grubumuzda ve kliniğimizde bugüne kadar yapılan tüm diz artroplastilerinde çimentosuz protez tercih edilmemiştir. Bunda çimentolu protezlerde hastalara erken hareket verebilmek ve maliyetin daha düşük olmasının avantajlarının yanında cerrahi alışkanlığın da etkili olduğunu düşünülebilir. Total diz protezi uygulaması sırasında patellar yüzeyin değişltirilip değiştirilmemesi tartışma konusu olmaya devam etmektedir. Total diz artroplastisinin uygulanmaya başladığı ilk yıllarda patellar yüzey pek değiştirilmezken, femoral ve patellar komponent tasarımlarında yapılan değişikliklerle daha iyi bir patellofemoral uyum sağlanmış ve bu nedenle total diz artroplastisi sonrası sık bir komplikasyon olarak görülen diz önü ağrısını azaltmak için patella yüzeyi sıklıkla değiştirilir hale gelmiştir. Total diz protezi uygulamalarında patellayı tüm olgularda değiştiren (39,65,134) veya hiçbir olguda değiştirmeyen araştırmacılar olduğu gibi bazı olgularda değiştirip bazılarında değiştirmeyen araştırmacılar da vardır (65,75,92). Phillips ve arkadaşları (92) İngiltere de 597 ortopedi uzmanıyla yaptıkları anket 104
108 çalışmasında, katılımcıların %32 sinin patellayı hep değiştirdiğini, %19 unun hiç değiştirmediğini, %49 unun ise seçici davrandığını ve en fazla kullanılan değiştirme ölçütünün ameliyat sırasında patella eklem yüzeyindeki kıkırdak hasarı olduğunu saptamışlardır. Bununla beraber, patellayı seçici değiştiren araştırmacıların endikasyonlarının literatürde farklılıklar gösterdiği bilinmektedir. Genellikle ileri derecede patellofemoral artrit varlığında, patellofemoral uyumun bozuk olduğu ileri derece deformiteli olgularda ve enflamatuvar osteoartrit varlığında patellanın değiştirilmesi önerilirken küçük ve osteopenik patellalı olgularda ve patellada kıkırdak hasarının ileri boyutlarda olmadığı aktif, yaşlı olmayan hastalarda değiştirilmemesi gerektiği belirtilmektedir (65,75). Enis ve arkadaşları patellar yüzey değiştirilmesinin daha ağrısız ve güçlü bir diz kazandırdığını bildirmişlerdir (37). Şar ve arkadaşları patellar yüzeyi değiştirilen olgularda, değiştirilmeyenlere göre diz önü ağrısının daha az olduğunu göstermişler, ancak istatistiksel olarak anlamlı bir farklılık bulamamışlardır (40). Kajino ve ark. romatoid artritli 26 hastada aynı seansta iki taraflı total diz protezi uygulamışlar; bir dizde patellayı değiştirirken diğer dizde değiştirmemişlerdir. Ortalama 6.6 yıllık takip sonuçlarına göre iki diz arasında ağrı, fonksiyon, hareket açıklığı, kas kuvveti, fleksiyon kontraktürü ve instabilite yönünden anlamlı bir fark bulamamışlar; sadece ayakta durma ve merdiven inipçıkma sırasında patellası değiştirilmeyen dizlerde ağrı ve patellofemoral eklem hassasiyeti bildirmişlerdir (63). Benzer bir çalışmada, Keblish ve arkadaşları 52 hastanın 104 dizine aynı seansta iki taraflı total diz protezi yapmışlar ve bir dizde patellayı değiştirirken diğer dizde değiştirmemişlerdir. Otuz hastanın 60 dizinin ortalama 5.2 yıllık takibine göre, fonksiyon ve diz skorları yönünden iki diz arasında anlamlı bir fark olmadığı, hastaların hangi dizin daha iyi olduğuna karar veremediği, merdiven inip çıkma ve diz önü ağrısı yönünden de anlamlı bir fark bulunmadığı belirtilmiştir (65). Bu nedenle patellayı yerinde bırakmanın makul bir seçenek olduğunu belirtmişlerdir. Feller ve arkadaşları, total diz protezi uyguladıkları osteoartritli 40 hastada rastgele olarak bir grup dizde patellayı değiştirmişler, diğer grupta ise değiştirmemişlerdir. Üç yıllık takipte Hospital for Special Surgery (HSS) diz skorları ve patellar skorlar açısından iki grup arasında anlamlı bir fark bulunmamış; ancak her iki grupta da şişman ve kadın hastalarda skorların daha düfşük olduğu görülmüştür. Bununla birlikte, patellası değiştirilmeyen grubun merdiven çıkmada daha iyi olduğunu bildirmişlerdir (39). Kim ve arkadaşları 42 hastanın 49 dizinde patellayı değiştirmeden total diz 105
109 protezi uygulamışlardır. Yirmi dokuz hastanın 32 dizinin ortalama 11.7 yıllık takibine göre, sadece altı dizde (%20) diz önü ağrısı saptanmış; ancak bu altı dizin sadece birinde diz önü ağrısı nedeniyle revizyon ameliyatı gerekmiştir (66). Bu konuda yapılan en geniş çalışmalardan biri Boyd ve arkadaşlarına aittir. Bu çalışmada, 684 hastanın 891 dizine total diz protezi uygulanmış, hastalar patellası değişen ve yerinde bırakılan olmak üzere iki grupta değerlendirilmiştir. Komplikasyon oranları anlamlı olarak patellası değişen grupta yüksek bulunmuştur (%4 ve %12). Ayrıca, patellası değişmeyen 51 dizde kronik peripatellar ağrı görülmüş ve bu dizlerin hepsine ilk ameliyattan ortalama 63 ay sonra revizyon gerekmiştir. Bu nedenle, yazarlar gerek romatoid artrit gerekse osteoartritli tüm dizlerde patellanın değiştirilmesini önermişlerdir (18). Başka bir çalışmada Picetti ve arkadaşları, patella değiştirilmeden diz protezi yaptıkları ve en az iki yıl izledikleri 100 hastanın 29 unda patellofemoral ağrının devam ettiğini gözlemişlerdir. Bu çalışmanın sonucunda, tüm romatoid artritli hastalarda ve 160 cm den uzun, 65 kg dan ağır, ameliyat öncesi peripatellar ağrısı olan ve yeterli patellar kemik stoğu olan tüm osteoartritli hastalarda patellanın değiştirilmesini önermişlerdir (93). Şen ve arkadaşları 31 dize (%45.6) patella eklem yüzeyini değiştirerek, 37 dize (%54.4) ise değiştirmeden diz protezi uygulamışlar patellayı değiştirme kararının ameliyat sırasında patella kıkırdak hasarının değerlendirilmesiyle verildiğini ve hasarın derecelendirilmesinde Outerbridge sınıflandırmasının kullanıldığını belirtmişlerdir (89,110). Bizim hasta grubumuzda 15 hastanın patellası değiştirilmiş, 21 hastanınki değiştirilmemiştir. Değiştirilen grubun diz/fonksiyonel skorları; / 36-67, değiştirilmeyen grubun diz/fonksiyonel skorları; / olarak bulunmuştur. Bu sonuca göre diz skorları benzer olmasının yanında fonksiyonel skor, değişim yapılmayan grupta yüksek bulunmuştur. Bunda ilk muayene fonksiyonel skorunun yüksek olmasınında katkısı vardır. Diz önü ağrısı, merdiven çıkma verilerinde de farklılık saptanmamıştır. Patella değişimi yapılan ve yapılmayan 36 olguluk serimizde, patellofemoral patoloji nedeniyle revizyona ihtiyaç duyulmamıştır. Bizim deneyimlerimizde de literatürü destekler şekilde anlamlı bir farkın olmaması son senelerde kliniğimizde patellayı korumanın tercih edilmesine neden olmuştur. Eş zamanlı bilateral total diz protezi uygulanması iki aşamalı uygulamalarla karşılaştırıldığında tek anestezi verilmesi, maliyet ve hastanede kalış süresinde 106
110 azalma şeklinde avantajları üzerinde durulmaktadır. Bununla beraber, Lane ve arkadaşları, bunun doğru bir yaklaşım olmadığını düşünmektedirler. Çünkü eş zamanlı protez uygulananlarda rehabilitasyon için hastanede yatma süresi uzamaktadır (72). Ritter ve arkadaşları 2050 eş zamanlı bilateral, 1796 unilateral ve 152 iki aşamada bilateral total diz artroplastisinin sonuçlarını; mortalite ve morbidite oranları, protez sağkalımı ve klinik sonuçlar açısından değerlendirmişlerdir. Eş zamanlı bilateral uygulanan grupta, belirgin şekilde derin ven trombozunun daha sık görüldüğünü saptamışlardır (100). Stern ve arkadaşları, Jankiewicz ve arkadaşları gibi araştırmacılar ise iki grup arasında kardiovasküler komplikasyon açısından fark olmadığı sonucunu vermişlerdir. Bizim çalışmamızda eş zamanlı bilateral uygulama bulunmamakla birlikte son yıllarda kliniğimizde seçilmiş vakalarda eş zamanlı protez uygulanmaktadır. Bu vakalarda ciddi bir komplikasyon görülmemiştir. Total diz artroplastisinde en korkulan komplikasyon infeksiyondur. Gill ve arkadaşları 3048 total diz artroplastisini gözden geçirdiği çalışmalarında; yüzeyel infeksiyon oranını % 0,08, postoperatif 90 gün içerisinde gelişen derin infeksiyon oranını % 0,13 ve geç derin infeksiyon oranını %0,38 olarak bulmuştur (45). Robertsson ve arkadaşları İsveç Diz Cemiyeti ne kayıtlı, 1988 ile 1997 arasında uygulanmış total diz artroplastisini incelemişler, artroplasti sonrası derin infeksiyon oranını osteoartrit zemininde %1,7, romatoid artrit zeminde ise %4,4 olarak bildirmişlerdir (101). Perman ve Laskin retrospektif olarak 6489 total diz artroplastisini, infeksiyon gelişmesine predispoze risk faktörlerini belirlemek amacıyla incelemişlerdir. Geçirilmiş açık cerrahi girişimler, immunosupresif tedavi, yetersiz beslenme, diabetes mellitus, obesite ve sigara kullanımını infeksiyon gelişimine predispoze faktörler olarak belirlemişlerdir. Bu faktörler tek başlarına postoperatif infeksiyon gelişme riskini bariz artırmazken, faktörlerin kombinasyonu durumunda riski belirgin şekilde yükseltmektedir. Ayrıca operasyon süresinin 2,5 saati aştığı durumlarda infeksiyon gelişme riski belirgin şekilde artmaktadır (124). Total diz artroplastisi sonrası derin infeksiyon gelişmesini engellemek amacıyla primer artroplastide antibiyotikli çimentonun rutin olarak kullanılması gündeme gelmiştir. Günümüzde Avrupa ve İskandinav ülkelerinde primer ve revizyon artroplastilerinde antibiyotikli çimento rutin olarak kullanılmaktadır. Amerika Birleşik Devletlerinde ise Food and Drug Administration (FDA), sadece 107
111 infekte artroplastilerin tedavisinde antibiyotikli çimentonun kullanımı onaylamıştır. Bunun yanında ameliyathanelerin havalandırma sistemlerinin iyileştirilmesi ve laminar akımlı odaların standart haline getirilmesi ile, artroplasti sonrası derin infeksiyon gelişme oranlarında gerileme elde edilmiştir (17). Çalışmamızda postoperatif dönemde 5 olguda erken yüzeyel infeksiyon saptanmıştır (%13,8). Bunlardan ikisine debridman operasyonu yapılmış ve infeksiyon kontrol altına alınmıştır. Diğer 3 olgu intravenöz antibiotik kullanımı ile baskılanmıştır. 1 olgumuzda 4 yıl sonra geçirilen ciddi üriner infeksiyon sonrası geç derin protez infeksiyonu gelişmiştir (%2,7). Bu olgumuza iki aşamalı revizyon tatbik edilmiştir. Erken derin enfeksiyon görülmemiştir. Yüzeyel infeksiyon gelişen hastaların tedavisi sonrası takiplerinde problem olmamış, diz ve fonksiyonel skorları etkilenmemiştir. Literatüre göre yüzeyel infeksiyon oranımız yüksek görülmektedir. Ameliyathane şartlarının iyileştirilmesi yanında ameliyat sonrası bakım ve bireysel sterilite uyum ile bu oranın düşeceğini bekliyoruz. Total diz artroplastisi sonrası yeterli hareket açıklığının sağlanması hedef alınmalıdır. En az 90 fleksiyon fonksiyon açısından gerekmektedir (51). Lotke, 15º den fazla fleksiyon kontraktürü ve/veya 60º den az hareket açıklığını eklem sertliği olarak tariflemektedir (6). Ritter çalışmasında değerlendirdiği 4727 total diz artroplastisinde postoperatif hareket açılığını belirleyen en önemli faktörün ameliyat öncesi hareket açıklığı olduğunu bildirmiştir (99). Çalışmamızda ameliyat öncesi eklem hareket açıklılığı 89,6 ( ) iken, ameliyat sonrası hareket açılılığı 111,6 ( ) olarak saptanmıştır. Ameliyat öncesi rehabilitasyonun yetersiz olduğu gözlenmiştir. Bu konuya gereken önemin verilmesiyle hasta uyumunun sağlanması ameliyat sonrası sonucumuzu iyileştirecektir. Total diz artroplastisinin uzun vadede başarısını etkileyen iki önemli faktör osteoliz ve polietilen aşınmasıdır. Aşınma nedeniyle polietilen komponentten düşen mikropartiküller ve debris, mononükleer fagositer sistem hücrelerini uyararak osteolizi tetiklemektedir. Polietilen kalınlığı burada önemli bir noktadır. Çıkarılan polietilenlerden yapılan çalışmalarda, ince polietilen yerleştirilen dizlerdeki artmış aşınmadan dolayı, Collier ve arkadaşları minimum 8 mm lik kalınlık önermişlerdir (26). Noble ise çimento ile tespit edilmiş implantlarda çimentosuz tespit uygulananlara göre daha fazla polietilen aşınması görüldüğünü saptamıştır. Çimento partiküllerinin polietilen yüzeyde yarattığı hasarın aşınmaya 108
112 neden olduğunu bildirmiştir (6). Yüksek doz gama radyasyon sonrasında yavaş yavaş soğutarak üretilen yüksek derecede çapraz bağlanmış polietilenin ortaya çıkmasıyla simulasyon çalışmalarında belirgin bir aşınma azalması görüldü. Birçok biyomekanik çalışmanın ardından, femoral komponenti okside zirkonyum ile kaplı protezler klinik kullanıma girmiştir. Bu protezi üretenlerin iddiası, bu yüzey çizilmelere karşı daha dirençli olarak polietilen yüzeydeki aşınmayı azaltacaktı. Laskin tarafından yayınlanan erken dönem sonuçlarına göre hiçbir hastada gevşeme veya osteoliz görülmemiştir (70). Total diz protezinde diğer güncel bir konuda bilgisayar destekli navigasyon sistemleri kullanılmasıdır. Stöck ve arkadaşları navigasyon sistemi kullanarak uyguladıkları 32 total diz artroplastini, klasik metodla uyguladıkları 32 total diz artroplasitisi ile karşılaştırmışlardır.navigasyon sistemi ile yapılan grupta daha iyi rotasyonel dizilim, mekanik aks ve posterior tibial eğim elde ettiklerini bildirmişlerdir (119). Perlick ve arkadaşları, navigasyon sistemi ile klasik metodu karşılaştırmışlardır. Bilgisayar destekli navigasyon sistemi kullanıldığında operasyon süresi bir miktar uzmakla birlikte, komponentlerin doğru yerleştilmesinde sağladığı kolaylık tartışılmazdır. Maliyetin düşmesi ile birlikte gelecekte bilgisayar destekli navigasyon sistemleri daha çok kullanım alanı bulacaktır. Total diz protezi uygulamalarımız sonucunda %97,1 mükemmel ve iyi diz skoru, %55,5 mükemmel ve iyi fonksiyonel skor elde edilmiştir. Bu değerler pek çok çalışmadaki sonuçlara yakın bulunmuştur. Enfeksiyon oranlarımız biraz yüksek olmasının ameliyathane şartlarının iyileştirilmesiyle düzeleceği düşüncesindeyiz. Uygun hasta seçimi, yeterli ameliyat öncesi hazırlık, hastaya uygun protez seçimi ve dikkatli cerrahi teknik kullanıldığında, total diz protezi yüz güldürücü bir ortopedik cerrahi girişimdir. 109
113 VIII. SONUÇ Diz ekleminde ağrı ve hareket kısıtlılığına neden olan, diğer tedavilerlerin başarılı olamadığı dejeneratif bozuklukların tedavisinde total diz protezi uygulaması, etkinliği kanıtlanmış, ortopedik cerrahi girişimler içinde en yüz güldürücü olanlardan biridir. Cerrahi deneyimlerin artması ve modern tasarımların devreye girmesiyle önceden kontrendike kabul edilen hastalıklarda bile başarıyla uygulanmaktadır. Endikasyon olarak primer osteoartrit eskiden olduğu gibi günümüzde de ilk sırada yer almaktadır. Total diz protezi endikasyonu verilmeden konservatif tedaviler mutlaka denenmelidir. Konservatif tedavilerin yeterli olmadığının hasta tarafından ifade edilmesi, protez kararının hasta tarafından da kabul edilmesinde cerraha çok yardımcı olacaktır. Total diz protezinin başarısı; uygun hasta seçimi, yeterli ameliyat öncesi hazırlık, hastaya uygun protez seçimi ve dikkatli cerrahi tekniğe bağlıdır. Bunun yanında hasta ile beklentileri konusunda konuşulmalı, operasyon sonrası kendisini nelerin beklediği, oluşabilecek komplikasyonlar konusunda uyarılmalıdır. Ameliyat öncesi ve sonrasında rehabilitasyon konusunda hasta eğitilmeli, hasta uyumunun az olduğu durumlarda protez endikasyonu gözden geçirilmelidir. Total diz protezi, cerrahın tüm bilgi ve deneyimini kullandığı bir cerrahi girişimdir. En uygun kemik kesilerini sağlayan modern tasarımlar kolaylık sağlasada özellikle yumuşak doku dengesini oluşturmada cerrahi tecrübe ve becerinin önemi büyüktür. Uzun protez sağkalımı için uygun yumuşak doku dengesinin sağlanması zorunludur. Diğer önemli nokta uygun dizilimin sağlanmasıdır. Total diz protezinde gevşemenin en önemli sebebinin kötü dizilim olduğu belirlenmiştir. Hem koronal hemde sagital planda uygun dizilim sağlanmalıdır. Ameliyat öncesi eklem hareket açıklılığı, ameliyat sonrası eklem hareket açıklılığını belirleyen en önemli etkendir. Total diz protezi sonrasında en az 90 diz eklem hareket açıklılığı sağlanmalıdır. Herhangi bir ekstansiyon kaybı veya fleksiyon kontraktürü bulunmamalıdır. Arka çapraz bağ kesen ve koruyan protezler arasında uzun dönem sonuçları incelendiğinde belirgin bir fark bulunmamıştır. Aşırı deformitesi olmayan, arka çapraz bağ gerginliğinin ayarlanabildiği dizlerde, arka çapraz bağı koruyan tipte protezler, yeterli tecrübeye sahip cerrahlar tarafından 110
114 uygulanabilir. Uygulama kolaylığı ve daha standart başarı sağlaması nedeniyle özellikle tecrübesiz cerrahlara arka çapraz bağı kesen protez önerilmektedir. Deformite varlığında ve romatoid artrit gibi yumuşak doku sertliği olan hastalıklarda yine bağı kesen tipte protez önerilmektedir. Patella eklem yüzününün her vakada değiştirilmesini savunanlar olmasına rağmen yapılan çalışmalarda hasta memnuniyeti ve fonksiyonel kapasite bakımından patellanın değiştirilmediği hasta grubunda da benzer sonuçlar vermiştir. Patella yüzey değişimi yapılan vakalarda revizyon yapmanın güçlüğü ve primer cerrahinin kısalması gibi ek avantajları nedeniyle patella değişimi yapmayanların sayısı artmaktadır. Çimentolu ve çimentosuz protez fiksasyonu uygulanan hastaların uzun dönem sonuçlarında fark bulunmamaktadır. Ancak hayat beklentisi uzun genç hastalarda kemik rezervi daha iyi korunduğundan revizyon zamanı düşünülerek çimentosuz protez tercih etmek mantıklı olabilir. İnfeksiyon hala en korkulan komplikasyondur. Antibiotik profilaksisinin yanında uygun ameliyathane koşulları sağlanmalı ve personel bu konuda eğitilmelidir. 111
115 IX. ÖZET Amaç Bu çalışmada, total diz protezi uygulanan olgular retrospektif olarak incelenerek orta dönem sonuçlarının ortaya koyulması amaçlanmıştır. Gereç ve yöntem Kliniğimizde Aralık 2003 tarihleri arasında total diz protezi tatbik edilen ve yeterli takibi olan 31 hastanın 36 dizi bu çalışmaya dahil edilmiştir. Hastalarımızın 27 si kadın, 4 ü erkekti. Yaş ortalaması 66,6 (41-80), ortalama takip süresi 74,3 ay (49-135) olarak saptandı. Hastalar Amerikan Diz Cemiyeti kriterlerine göre; diz skoru ve diz fonksiyonel skoru bakımından değerlendirildi. Radyolojik değerlendirme ise, Total Diz Protezi Radyolojik Değerlendirme kriterlerine göre yapılmıştır. Bulgular Diz skoru ameliyat öncesi (ortalama 60,8) iken, ameliyat sonrası (ortalama 89,7) olarak saptanmıştır. Diz skoru bakımından dizlerin 30 unda (%83,3) mükemmel, 5 inde (%13,8) iyi, 1 inde (%2,7) kötü sonuç, Fonksiyonel skoru ameliyat öncesi (ortalama 35,6) iken, ameliyat sonrası (ortalama 71,5) olarak saptanmıştır.fonksiyonel skor bakımından dizlerin 9 unda (%25) mükemmel, 11 inde (%30,5) iyi, 11 inde (%30,5) orta, 5 inde (%13,9) kötü sonuç elde edilmiştir. Hastalarda ameliyat öncesi ortalama 7,9 varus (10 valgus-30 varus) tespit edilmiş olup, ameliyat sonrası ortalama 4,1 valgus (4 varus-14 valgus) dizilimi sağlanmıştır. 5 hastada yüzeyel enfeksiyon görülmüş, bunların 2 sine debridman uygulanmıştır. 1 hastada geç derin enfeksiyon nedeniyle, 1 hastada ise aseptik gevşeme nedeniyle revizyon protezi tatbik edilmiştir. 1 hastada düşük ayak gelişmiştir. Sonuç Total diz protezi uygulamalarımız sonucunda %97,1 mükemmel ve iyi diz skoru, %55,5 mükemmel ve iyi fonksiyonel skor elde edilmiştir. Bu değerler pek çok çalışmadaki sonuçlara yakın bulunmuştur. Enfeksiyon oranlarımız biraz yüksek olmasının ameliyathane şartlarının iyileştirilmesiyle düzeleceği düşüncesindeyiz. Uygun hasta seçimi, yeterli ameliyat öncesi hazırlık, hastaya uygun protez seçimi ve dikkatli cerrahi teknik kullanıldığında, total diz protezi yüz güldürücü bir ortopedik cerrahi girişimdir. 112
116 X. KAYNAKLAR 1. Akagi M, Oh M, Nonaka T: An anterioposterior axis of the tibia for total knee artrhroplasty, Clin Orthop, 420: , Akgün I, Öğüt T, Kesmezacar H: Total diz artroplastisi 4,5 yıllık takip sonuçları, Acta Orthop Traum Turc, 36: 93-99, Alicea J: Scoring systems and Their Validation for the Arthritic Knee, Surgery of the Knee 3rd edition, New York, Churchill Livingstone, s , Andriacchi TP, Galate JO, Fermier RW: The influense of total knee replacement design on walking and stair-climbing, J Bone Joint Surg, A- 64: , Archibeck MJ, Camarata D, Trauger J, Alman J: Indications for lateral retinaculer release in total knee arthroplasty, Clin Orthop, 414: , Archibeck MJ, Richard EW: What s new in adult reconstructive knee surgery, J Bone Joint Surg, A-86: , Argenson JN, Chevrol-Benkeddache Y, Aubaniac JN : Modern Unicompartmental Knee Arthroplasty with Cement : A Three to Ten-Year Followup Study, J. Bone Joint Surg, A-84: , Aydoğdu S, Sur H: Total Diz Protezleri.Diz Sorunları, Ege R(ed), 17: , Bach CM, Steingruber IE: Radiografic assessment in total knee arthroplasy, Clin Orthop, 385 : , Back DL, Cannon SR, Hilton A: The Kinemax total knee arthroplasty. Nine years experience, J Bone Joint Surg, B-83: , Barnes CL, Sledge CB: Total knee arthroplasty with posterior cruciate ligament retention designs, Surgery of the Knee, Churchill Livingstone, Insall JN(ed), s.815, Barrack RL, Bertot AJ, Wolfe MW: Patellar resurfacing in total knee arthroplasty, J Bone Joint Surg, A-83: , Barrack RL, Schrader T, Bertot AJ: Component rotation and anterior knee pain after total knee artroplasty, Clin Orthop, 392: 46-55,
117 14. Barrett DS, Cobb AG, Bentley G: Joint proprioception in normal osteoarthritic and replaced knees, J Bone Joint Surg, B-73: 53-58, Becker MW, Insall JN, Faris PM: Bilateral total knee arthrolasty: one cruciate retaining an done cruciate substituting, Clin Orthop, 271: , Berge RA, Lyon JH: Problems with cementless total knee arthroplasty at 11 years followup, Clin Orthop, 392: , Bourne RB :Prophylactic use of antibiotic bone cement, An emerging standart in the affirmative, J Arthroplasty, 19 Suppl(1): 69-72, Boyd AD, Ewald FC, Thomas WH, Poss R, Sledge CB: Long-term complications after total knee arthroplasty with or without resurfacing of the patella, J Bone Joint Surg, A-75: , Bruce AS, Getty CJ, Beard JD: The effect of ankle brachial pressure index and the use of a tourniquet upon the outcome of total knee replacement, J.Arthroplasty, 19: , Buechel FF: Cemetless meniscal bearing knee arthroplasty: 7-to-12-year outcome analysis, Orthopedics, 17: , Buechel FF, Pappas MJ: Long-term survivorship analysis of cruciate-sparing versus cruciate-sacrificing knee protheses using meniscal bearings, Clin Orthop, 260: , Burke DW, O Flynn H: Primary Total Knee Arthroplasty, Chapman s Orthopaedic Surgery, 3rd edition Lippincott Williams & Wilkins, 108: , Cadambi A, Engh G: Use of a semitendinosus tendon autogenous graft for rupture of the patellar ligament after total knee arthroplasty, J.Bone Joint Surg, A-74: , Campbell WC: İnterposition of vitallium plates in arthroplasties of the knee.preliminary report.the Classic, Clin. Orthop, 226:3-5, Chang CH, Chen KH, Yang RS: Muscle torques in total knee arthroplasty with subvastus and parapatellar approaches, Clin Orthop, 398 : ,
118 26. Colier J, Mayor MB, Mc Namara JL: Analysis of the failure of 122 polyethylene inserts from uncemented tibia knee components, Cllin Orthop, 273: , Colizza WA, Insall JN, Scuderi GR: Assesment of polyetylene damage and osteolysis in the posterior stabilized total knee prothesis with minimum ten year follow-up, J Bone Joint Surg, A-77: , Colwell CW, Hardwick ME : Trombophelibitis in Knee Artroplasty. Surgery of the Knee. 3rd edition New York, Churchill Livingstone: , Çetin İ, Erdemli B: Diz Artroplastisinde Teknik ve Uygulama Özellikleri, Diz Sorunları, Ege R(Ed), 17: , Dalury DF, Jiranek WA: The incidence of heterotropic ossification after total knee arthroplasty, J Arthroplasty, 19: , Dennis AD: Evalation of painfull total knee arthroplasty, J Arthroplasty, 19 Suppl (1): 35-40, DiGioia AM, Rubash HE: Periprosthetic fractures of the femur after total knee arthroplasty, A literature review and treatment algorithm, Clin Orthop, 271: , Dorr LD, Ochsner JL,Granley J: Functional comparision of posterior cruciate retained versus cruciate sacrificed total knee arthroplasty, Clin Orthop, 236: 36-42, Ebert FR, Krackow KA, Lennox DW, Hungerford DS, Minimum 4-year followup of the PCA total knee arthroplasty in rheumatoid patients, J Arthroplasty, 7: , Ege R: Diz Sorunları, s , Bizim Büro Basımevi, Ankara, Ege R: Diz sorunları, s.27-54, Bizim Büro Basımevi, Ankara, Enis JE, Gardner R, Robledo MA, Latta L, Smith R: Comparison of patellar resurfacing versus nonresurfacing in bilateral total knee arthroplasty, Clin Orthop, 260: 38-42, Fehring TK, Valadie AL: Knee instability after total knee arthroplasty, Clin Orthop, 299: ,
119 39. Feller JA, Bartlett RJ, Lang DM: Patellar resurfacing versus retention in total knee arthroplasty, J Bone Joint Surg, B-78: , Fiar C, Göksan SB, Tözün R, Çakmak M, Çetinkaya S. Total diz artroplastisinde patellofemoral eklem, Acta Orthop Traumatol Turc, 28: , Figgie MP, Goldberg VM, Figgie HE: Total knee arthroplasty for the treatment of chronic hemophilic arthroplasty,clin Orthop, 248: , Freeman MAR, Samuelson KM, Levack B, Alencar GC: Knee arthroplasty at the London Hospital , Clin Orthop, 205: 12-20, Gebhard JS, Kilgus DJ: Dislocation of a posterior stabilized total knee prothesis, Clin Orthop, Gill GS, Joshi AB: Long-term results of Kinematic Condylar knee replacement. An analysis of 404 knees, J Bone Joint Surg, B-83: , Gill GS, Mills D, Joshi AB: Mortality Following Primary Total Knee Arthroplasty, J. Bone Joint Surg, A-85: , Goodfellow JW, O Connor J: Clinical results of the Oxford knee surface arthroplasty of the tibiofemoral joint with a meniscal bearing prosthesis,clin Orthop, 205: 21-27, Göksan SB, Freeman MA: One-stage reimplantation for infected total knee arthroplasty, J Bone Joint Surg, B-74: 78-82, Gundle R, Pandit H: Results of cruciate retaining total knee arthroplasty, Current Opinion in Orthop, 19:53 57, Guyton JL: Arthroplasty of Ankle and Knee. Campbell s Operative Orthopaedics. 9th edition, St.Louis, Mosby-Year Book, s , Gür E: Total Diz Protezlerinde İmplant Seçimi.Diz Sorunları, Ege R(ed), s , Bizim Büro Basımevi, Ankara, Harvey IA, Barry K, Kirby SP, Johnson R, Elloy MA: Factors affecting the range of movement of total knee arthroplasty. 52. Heal J, Blewitt N: Kinemax total knee arthroplasty, J Arthroplasty, 7: 90-94,
120 53. Hofmann AA, Wyatt RW, Beck SW, Alpert J: Cementless total knee arthroplasty in patients over 65 yers old, Clin Orthop, 271: 28-33, Hozack WJ, Goll SR, Lotke PA: The treatment of patellar fractures after total knee arthroplasty, Clinc Orthop, 236: , Hungerford DS, Krackow KA: Total Knee Arthroplasty, Clinc Orthop, 192: 23-33, Insall JN: Historical development, classification and characteristics of knee prostheses, Surgery of the knee, Insall JN(ed), s.677, Churchill Livingstone, Insall JN, Easley ME : Surgical Tecniques and Instrumentation in Total Knee Arthroplatsy. Surgery of the Knee, s , Churchill Livingtone, New York, Insall JN, Henry DC : Historic Development, Classification, and Characteristics of Knee Prostheses. Surgery of the Knee. 3rd edition. New York, Churchill Livingtone: , Insall JN, Kelly MA: Anatomy. Surgery of the knee 2nd edition, pp:1, Churchill Livingtone, New York, Insall JN, Lachiewicz PF, Burstein AH: The posterior stabilized condylar prosthesis: a modification of the total condylar design. Two to four-year clinical experience, J Bone Joint Surg, A-64: , Insall JN, Haas SB: Complications of total knee arthroplasty.surgery of the knee 2nd edition, pp.891, Chirchill Lİnvingtone, New York, Jankiewicz JJ, Sculco TP, Ranawat CS: One-stage versus two-stage bilateral total knee arthroplasty, Clin Orthop, 309: 94-99, Kajino A, Yoshino S, Kameyama S, Kohda M, Nagashima S. Comparison of the results of bilateral total knee arthroplasty with and without patellar replacement for rheumatoid arthritis. A follow-up note, J Bone Joint Surg, A-79: 570-4, Keating EM, Haas G, Meding JB: Patella fracture after post total knee replacements, Clin Orthop, 416: 93-7, Keblish PA, Varma AK, Greenwald AS: Patellar resurfacing or retention in total knee arthroplasty, J Bone Joint Surg, B-76: ,
121 66. Kim BS, Reitman RD, Schai PA, Scott RD: Selective patellar nonresurfacing in total knee arthroplasty.10 year results, Clin Orthop, 367: 81-88, Koshino T, Murase T, Saito T: Medial Opening-Wedge High Tibial Osteotomy with Use of Porous Hydroxyapatite to Treat Medial Compartment Osteoarthritis of the Knee, J Bone Joint Surg, A-85: 78-85, Krackow KA: Proximal tibial osteotomy: Where did you go?, J.Arthroplasty, 19 suppl 1: 5-8, Krackow KA, Maar DC, Mont MA, Corroll C: Surgical decompression for peroneal nerve palsy after total knee arthroplasty, Clin Orthop, 292: , Laskin RS: An oxidized Zr ceramic surfaced femoral component for total knee arthroplasty, Clin Orthop, 416: , Landy MM, Walker PS: Wear of ultra high molecular weight polyetylene components of 90 retrieved knee prostheses, J Arthroplasty, 3:73-78, Lane GJ, Hozack WJ, Shan S: Simultaneous bilateral versus unilatera total knee arthroplasty, Clin Orthp, 345: , Laskin RS: Total knee arthroplasty in the presence of large bony defects of the tibia and marked knee instebility, Clin Orthop, 299: 11-17, Laskin RS: Tricon-M uncemented total knee arthroplasty. A review of 96 cases followed for longer than two years, J Arthroplasty, 3: 27-38, Levitsky KA, Harris WJ, McManus J, Scott RD. Total knee arthroplasty without patellar resurfacing. Clinical outcomes and long-term follow-up evaluation, Clin Orthop, 286: , Li E, Ritter MA: The case for retention of posterior cruciate ligament, J Arthroplasty, 10: , Lombardi AV, Mallory JH, Vaughn BR: Dislocation following primary posretior stabilized total knee arthroplasty, J Arthroplasty, 8: , Lotke PA, Stcinberg ME, Ecker ML: Significance of deep venous thrombosis in lower extremity after total joint arthroplasty, Clin Orthop, 299: 25-30,
122 79. Mahomed NN, Barrett DS: Epidemiology of total knee replacement in the United States medicare population, J Bone Joint Surg, A-87: , Maloney WJ, Schurman DJ: The effect of implant design on range of motion after total knee arthroplasty, Clin Orthop, 278: , Matsuda S, Miura H, Nagamine: A comparision of rotational landmarks in the distal femur and the tibia shaft, Clin Ortop, 414: , Meding JB, Reddleman K, Keating ME: Total knee replacement in patients with diabetes mellitus, Clin Orthop, 416: , Mehrotra C, Remington PL, Naimi TS, Washington W: Trends in total knee replacement surgeries and implications for public health , Public Health Rep, 120: , Miura H, Whitesides LA, Easly JC: Effects of screws and a sleeve on initial fixation in uncemented total knee tibial components, Clin Orthop, 259: , Moilanen T, Freeman MAR: The case for resection of the posterior cruciate ligament, J Arthroplasty, 10: , Mont MA, Mathur SK, KrackoW KA: Cementless total knee arthroplasty in obese patients, J Arthroplasty, 11: , Moran MC: Fonctional loss after total knee arthroplasty for poliomyelitis, Clin Orthop, 323: , Orozcoa F, Hozack WJ: Outcomes of posterior stabilized total knee arthroplasty, Current Opinion in Orthop, 19: 58-68, Outerbridge RE: The etiology of chondromalacia patellae, J Bone Joint Surg, B-43: , Pagnano M, Hnassen A: Varus tibial joint line obliquity, Clin Orthop, 392: 68-74, Parvizi J, Sullivan T, Trousdale R: Thirty day mortality after total knee arthroplasty, J Bone Joint Surg, A-83: , Phillips AM, Goddard NJ, Tomlinson JE: Current techniques in total knee replacement: results of a national survey. Ann R Coll Surg Engl, 78: ,
123 93. Picetti GD, McGann WA, Welch RB: The patellofemoral joint after total knee arthroplasty without patellar resurfacing, J Bone Joint Surg, A-72: , Preston CF, Fulkerson EW, Meislin R, Di Cesare PE: Osteotomy about the knee: applications, techniques, and results, J Bone Joint Surg, 18: , Ranawat CS: Survivorship analysis and results total knee arthroplasty. Eightto 11 year follow-up study, Clin Orthop, 226: 6-12, Ranawat CS, Luessenhop CP, Rodriguez JA: The pres-fit condylar modular total knee system: Four-to-six-year results with a posterior-cruciate substituting design, J Bone Joint Surg, 79-A: , Rand JA, Trousdale RT: Factors affecting durability of primary total knee prosthesis, J Bone Joint Surg, A-85: , Ritter MA, Faris PM, Keating EM: Posterior cruciate ligament balancing during total knee arthrolasty, J Arthroplasty, 3: , Ritter MA, Hartty LD, Davis KE: Predicting range of motion after total knee arthroplasty, J Bone Joint Surg, 85A: , Ritter MA, Hartty LD, Davis KE: Simultaneous bilateral, staged bilateral and unilateral total knee arthroplasty, J Bone Joint Surg, A-85: , Robertsson O, Knutson K, Lewold S: The Sweedish knee arthroplasty register : an update with special emphasis of 41,223 knees operated on in , Acta Orthop Scand 72: , Rose HA, Hood RV, Otis JC, Ranawat CS, Insall JN: Peroneal nerve palsy fallowing total knee arthroplasty, J Bone Joint Surg, A-64: , Rosenberg AG, Barden RM, Galante JO: Cemented and ingrowth fixation of the Miller-Galante prothesis. Clinical and roentgenographic comparison after three-to-six-year follow-up studies, Clin Orthop, 260: 71-79, Saeki K, Mihalko WM, Patel V: Stability after medial collateral ligament release in total knee arthroplasty, Clin Orthop, 392: , Schroder HM, Aaen K, Hansen EB: Cementless total knee arthroplasty in rheumatoid arthritis, J Arthroplasty, 11: 18-23,
124 106. Scott RD, Cobb AG, McQueary FG, Thornhill TS: Unicompartmental knee arthroplasty. Eight-to 12-years follow-up evaluaton with survivership analysis, Clin Orthop, 271: , Scott RD, Thornhill TS: Posterior cruciate suplementing total knee replacement using conforming inserts and cruciate recession: efect on range of motion and radiolucent lines, Clin Orthop, 304: , Scuderi GR: Surgical Approaches to the Knee. Surgery of the Knee. 3rd edition, s , Churchill Livingtone, New York, Sebik A: Diz protezleri, Acta Orthop Traumatol Turc, 23: , Sen C, Akman S, Asik M, Sener N, Bilen E: Comparison of the results of total knee arthroplasty with and without patellar resurfacing, Acta Orthop Traumatol Turc, 35: , Shoji H, Wolf A, Packard S: Cruciate retained and excised total knee arthroplasty, Clin Orthop, 305: , Simmons S, Lephart S, Rubash H: Proprioseption following total knee arthroplasty with and without the posterior cruciate ligament, J Arthroplasty, 11: 63-69, Sorrells RB, Voorhorst PE: Uncemented Rotating-Platform Total Knee Replacement: A Five to Twelve-Year Follow-up Study, J Bone Joint Surg, A-86: , Soudry M, Binazzi R, Johanson NA: Total knee arthroplasty in Charcot and Charcot - like joints, Clin Orthop, 208: , Sprenger TR, Doerzbacher JF: Tibial osteotomy for the treatment of varus gonarthrosis, J Bone Joint Surg, 85-A: , Stephen R, Thompson SR, Robert S, O Brien S: Total knee arthroplasty in obese patients, Current Opinion in Orthop, 19: 68-71, Stern SH, Insall JN, Windsor RE: Total knee arthroplasty in patients with psoriasis, Clin Orthop, 248: , Stern SH, Sharrock N, Kahn R, Insall JN: Hematologic and circulatory changes assosiated with total knee arthroplasty instrumentation, Clin Orthop, 299: ,
125 119. Stöck B, Nogler M, Rosieck R: Navigation improves accurancy of rotational alignment in total knee arthroplasty, Clin Orthop, 426 : , Su JY, Huang TL, Lin SY: Total knee arthroplasty in tuberculous arthritis, Clin Orthop, 323: , Swany MR, Scott RD: Posterior polyetylene wear in posterior cruciate ligament-retaining total knee arthrolasty: a case study, J Arthroplasty, 8: , Tandoğan NR, Alpaslan AM: Diz Cerrahisi, sayfa: , Haberal Eğitim Vakfı, Ankara, Tandoğan R, Alpaslan AM: Çimentosuz Total Diz Protezi, Diz Cerrahisi, s: , Haberal Eğitim Vakfı, Ankara, Tetsworth K: Infection after total knee arthroplasty: Evaluation and treatment, Current Opinion Orthopaedics, 14: 45-51, Tooms RE: Arthroplasty of ankle and knee. Campbell s Operative Orthopaedics, Crenshaw AH(ed), s , Mosby Company, St.Louis, Tornhill TS: Unicompartmental knee arthroplasty, Clin Orthop, 205: , Townley CO: Articular-plate replacement arthroplasty for the knee joint. The Classic, Clin Orthop, 236: 3-7, Tözün Rİ, Şener N: Total diz artroplastisinde komplikasyonlar ve çözümleri, Tandoğan RN, Alpaslan MA(ed), Diz cerrahisi, s.371, Haberal Eğitim Vakfı, Ankara, Tözün Rİ, Şener N: Arka Çapraz Bağı Koruyan Primer Diz Artroplastileri, Tandoğan RN, Alpaslan MA(ed), Diz cerrahisi, s.323, Haberal Eğitim Vakfı, Ankara, Tria AJ, Harwood DA, Alice JA: Patellar fractures in posterior stabilized knee arthroplasties, Clin Orthop, 299: , Vince KG, Chapman MW: Revision Knee Arthroplasty and Arthrodesis of the Knee, Chapman s Orthopaedic Surgery, 3rd edition, 109: , Lippincott Williams & Wilkins,
126 132. Vince KG, Insall JN, Bannerman CE: Total knee arthroplasty in the patient with Parkinson's disease, J Bone Joint Surg, B-71: 51-4, Walker PS, Grene D, Reilly D: Fixation of tibial components of knee prosthesis, J Bone Joint Sur, A-63: , Waters TS, Bentley G: Patellar resurfacing in total knee arthroplasty, J Bone Joint Surg, A-85: , Weis APC, Krackhow KA: Persistent wound drenage after primer total knee arthroplasty, J Arthroplasty, 8: , Whiteside LA: Cementless total knee replacement. Nineto eleven-year results and 10-year survivorship analysis, Clin Orthop, 309: , Whiteside LA: SoftTissue Balancing,The Knee, J Arthroplasty, 17 Suppl 1: 23-29, Wilson MG, Kelley K, Thornhill TS: Infection as a complication of total kneereplacement arthroplasty. Risk factors and treatment in sixty-seven cases, J Bone Joint Surg, 72-6: , Wilson SA, Mc Cann PD, Gotlin RS, Insall JN: Comprehensive gait analyisin posterior-stabilized knee arthroplasty, J Arthroplasty, 11: , Windsor RE, Insall JN, Urs WK: Two-stage reimplantation for salvage of total knee arthroplasty complicated by infection:further follow-up and refinement of indications, J Bone Joint Surg, A-72: , Winiarsky R, Barth H, LotkeP: Total knee arthroplasty in morbidly obese patients, J Bone Joint Surg, A-80: , Wright RJ, Clement B, Sledge RP, Frederick C: Patient-Reported Outcome and Survivorship After Kinemax Total Knee Arthroplasty, J Bone Joint Surg, A- 86: , Yang K, Yeo SJ, Lee BP: Total knee arthroplasty in diabetic patients:a study of 109 consecutive cases, J Arthroplasty, 16: ,
GONARTROZ UZM.FZT.NAZMİ ŞEKERCİ
 GONARTROZ UZM.FZT.NAZMİ ŞEKERCİ Gonartroz, diz ekleminde progresif olarak ortaya çıkan kıkırdak yıkımı, osteofit oluşumu ve subkondral skleroz ile karakterize noninflamatuvar, kronik, dejeneretif bir hastalıktır.
GONARTROZ UZM.FZT.NAZMİ ŞEKERCİ Gonartroz, diz ekleminde progresif olarak ortaya çıkan kıkırdak yıkımı, osteofit oluşumu ve subkondral skleroz ile karakterize noninflamatuvar, kronik, dejeneretif bir hastalıktır.
OSTEOARTRİT NEDENİYLE PRİMER TOTAL DİZ ARTROPLASTİSİ UYGULANAN OLGULARIN DEĞERLENDİRİLMESİ
 T.C. SAĞLIK BAKANLIĞI DR. LÜTFİ KIRDAR KARTAL EĞİTİM VE ARAŞTIRMA HASTANESİ II. ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ ŞEF: OP. DR. MUZAFFER YILDIZ OSTEOARTRİT NEDENİYLE PRİMER TOTAL DİZ ARTROPLASTİSİ UYGULANAN
T.C. SAĞLIK BAKANLIĞI DR. LÜTFİ KIRDAR KARTAL EĞİTİM VE ARAŞTIRMA HASTANESİ II. ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ ŞEF: OP. DR. MUZAFFER YILDIZ OSTEOARTRİT NEDENİYLE PRİMER TOTAL DİZ ARTROPLASTİSİ UYGULANAN
08.10.2013 DEFORMİTE. Sagittal Plan Analizleri (Diz Kontraktürleri) DEFORMİTE (Tedavi Endikasyonlari) DEFORMİTE. Tedavi Endikasyonlari (klinik)
 DEFORMİTE Ekstremitenin normal anatomisinden sapması Sagittal Plan Analizleri (Diz Kontraktürleri) Uzunluk farkı Angulasyon Rotasyon Translasyon Eklem kontraktürleri Dr. Mustafa KURKLU GATA Ort. ve Trav.
DEFORMİTE Ekstremitenin normal anatomisinden sapması Sagittal Plan Analizleri (Diz Kontraktürleri) Uzunluk farkı Angulasyon Rotasyon Translasyon Eklem kontraktürleri Dr. Mustafa KURKLU GATA Ort. ve Trav.
T.C HAYDARPAŞA NUMUNE EĞİTİM VE ARAŞTIRMA HASTANESİ I.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Klinik Şefi: Doç.Dr. Mücahit GÖRGEÇ
 T.C HAYDARPAŞA NUMUNE EĞİTİM VE ARAŞTIRMA HASTANESİ I.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Klinik Şefi: Doç.Dr. Mücahit GÖRGEÇ PRİMER TOTAL DİZ PROTEZLERİNDE ERKEN DÖNEM SONUÇLARIMIZ VE EKLEM ÇİZGİSİNİN PATELLANIN
T.C HAYDARPAŞA NUMUNE EĞİTİM VE ARAŞTIRMA HASTANESİ I.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Klinik Şefi: Doç.Dr. Mücahit GÖRGEÇ PRİMER TOTAL DİZ PROTEZLERİNDE ERKEN DÖNEM SONUÇLARIMIZ VE EKLEM ÇİZGİSİNİN PATELLANIN
TOTAL DİZ ARTROPLASTİSİ ORTA DÖNEM SONUÇLARIMIZ
 T.C SAĞLIK BAKANLIĞI DR.LÜTFİ KIRDAR KARTAL EĞİTİM VE ARAŞTIRMA HASTANESİ 1.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Şef: Op.Dr.G.Tuğrul BERKEL TOTAL DİZ ARTROPLASTİSİ ORTA DÖNEM SONUÇLARIMIZ (UZMANLIK TEZİ) DR.Meriç
T.C SAĞLIK BAKANLIĞI DR.LÜTFİ KIRDAR KARTAL EĞİTİM VE ARAŞTIRMA HASTANESİ 1.ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ Şef: Op.Dr.G.Tuğrul BERKEL TOTAL DİZ ARTROPLASTİSİ ORTA DÖNEM SONUÇLARIMIZ (UZMANLIK TEZİ) DR.Meriç
Total Kalça Protezi. Prof. Dr. Önder Yazıcıoğlu İstanbul Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı
 Total Kalça Protezi Prof. Dr. Önder Yazıcıoğlu İstanbul Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı Koksartroz Primer Önceden geçirildiği bilinen bir hastalık yok Genelde yaşlanmaya bağlı Eklemde
Total Kalça Protezi Prof. Dr. Önder Yazıcıoğlu İstanbul Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı Koksartroz Primer Önceden geçirildiği bilinen bir hastalık yok Genelde yaşlanmaya bağlı Eklemde
ANATOMİ ALT TARAF KASLARI. Öğr. Gör. Şeyda CANDENİZ
 ANATOMİ ALT TARAF KASLARI Öğr. Gör. Şeyda CANDENİZ ALT TARAF KASLARI Alt taraf kasları bulundukları yerlere göre dört gruba ayrılarak incelenir. 1-Kalça kasları (pelvis kasları) 2-Uyluk kasları 3-Bacak
ANATOMİ ALT TARAF KASLARI Öğr. Gör. Şeyda CANDENİZ ALT TARAF KASLARI Alt taraf kasları bulundukları yerlere göre dört gruba ayrılarak incelenir. 1-Kalça kasları (pelvis kasları) 2-Uyluk kasları 3-Bacak
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK
 KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 EKLEM 2 EKLEM Vücudumuza stresle en çok karşı karşıya kalan yapılardan biri eklemdir. Kas fonksiyonundan kaynaklanan gerilim ve gravitasyonel reaksiyonlardan kaynaklanan
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 EKLEM 2 EKLEM Vücudumuza stresle en çok karşı karşıya kalan yapılardan biri eklemdir. Kas fonksiyonundan kaynaklanan gerilim ve gravitasyonel reaksiyonlardan kaynaklanan
İNSAN ANATOMİSİ ve KİNESYOLOJİ
 İNSAN ANATOMİSİ ve KİNESYOLOJİ Alt Ekstremite Kasları Antrenörlük Eğitimi Bölümü -2013 Eğitim-Öğretim Yılı Güz Dönemi 9. hafta Kalça eklemini önden kat eden kaslar M. iliopsoas, m. quadriceps femoris,
İNSAN ANATOMİSİ ve KİNESYOLOJİ Alt Ekstremite Kasları Antrenörlük Eğitimi Bölümü -2013 Eğitim-Öğretim Yılı Güz Dönemi 9. hafta Kalça eklemini önden kat eden kaslar M. iliopsoas, m. quadriceps femoris,
Kinesiyoloji ve Bilimsel Altyapısı. Prof.Dr. Mustafa KARAHAN
 Kinesiyoloji ve Bilimsel Altyapısı Prof.Dr. Mustafa KARAHAN Kinesiyoloji Kinesiyoloji insan hareketiyle ilgili mekanik ve anatomik ilkelerin incelenmesidir. Kinesiyoloji anatomi, fizyoloji ve biyomekanik
Kinesiyoloji ve Bilimsel Altyapısı Prof.Dr. Mustafa KARAHAN Kinesiyoloji Kinesiyoloji insan hareketiyle ilgili mekanik ve anatomik ilkelerin incelenmesidir. Kinesiyoloji anatomi, fizyoloji ve biyomekanik
Kalça eklemi mekaniği ve patomekaniği
 Kalça eklemi mekaniği ve patomekaniği Kalça eklemi; Amphiartoz tip bir eklemdir. 3 düzlemde serbest hareketli 3 düzlemin kesişmesiyle kalça ekleminin hareket merkezi meydana gelir. Asetabulumun pozisyonu;
Kalça eklemi mekaniği ve patomekaniği Kalça eklemi; Amphiartoz tip bir eklemdir. 3 düzlemde serbest hareketli 3 düzlemin kesişmesiyle kalça ekleminin hareket merkezi meydana gelir. Asetabulumun pozisyonu;
Anatomi. Ayak Bileği Çevresi Deformitelerinde Tedavi Alternatifleri. Anatomi. Anatomi. Ardayak dizilim grafisi (Saltzman grafisi) Uzun aksiyel grafi
 Ayak Bileği Çevresi Deformitelerinde Tedavi Alternatifleri Dr. Önder Kılıçoğlu İstanbul Üniversitesi, İstanbul Tıp Fakültesi Ortopedi ve Travmatoloji AD Tibia ve talus eklem yüzleri paralel Medial ve lateral
Ayak Bileği Çevresi Deformitelerinde Tedavi Alternatifleri Dr. Önder Kılıçoğlu İstanbul Üniversitesi, İstanbul Tıp Fakültesi Ortopedi ve Travmatoloji AD Tibia ve talus eklem yüzleri paralel Medial ve lateral
SINIRLI YÜZEY DEĞİŞTİRME BAŞARILI MI?
 SINIRLI YÜZEY DEĞİŞTİRME BAŞARILI MI? Doç. Dr. Tahsin Beyzadeoğlu Yeditepe Üniversitesi Tıp Fakültesi Ortopedi ve Travmatoloji AD. [email protected] Diz Osteoartriti Kıkırdak Lezyonları A la Carte
SINIRLI YÜZEY DEĞİŞTİRME BAŞARILI MI? Doç. Dr. Tahsin Beyzadeoğlu Yeditepe Üniversitesi Tıp Fakültesi Ortopedi ve Travmatoloji AD. [email protected] Diz Osteoartriti Kıkırdak Lezyonları A la Carte
TOTAL DİZ ARTROPLASTİSİ SONRASI FEMORAL VE TİBİAL KOMPONENT ROTASYONLARININ DEĞERLENDİRİLMESİ
 T.C. DOKUZ EYLÜL ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI TOTAL DİZ ARTROPLASTİSİ SONRASI FEMORAL VE TİBİAL KOMPONENT ROTASYONLARININ DEĞERLENDİRİLMESİ DR. MEHMET DOĞAN UZMANLIK
T.C. DOKUZ EYLÜL ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI TOTAL DİZ ARTROPLASTİSİ SONRASI FEMORAL VE TİBİAL KOMPONENT ROTASYONLARININ DEĞERLENDİRİLMESİ DR. MEHMET DOĞAN UZMANLIK
YÜKSEK TİBİAL OSTEOTOMİ
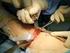 YÜKSEK TİBİAL OSTEOTOMİ Doç. Dr. Tahsin BEYZADEOĞLU Yeditepe Üniversitesi Tıp Fakültesi Ortopedi ve Travmatoloji AD. Yüksek Tibial Osteotomi AMAÇ Mekanik yükü, hastalıklı bölgeden, daha sağlıklı bölgeye
YÜKSEK TİBİAL OSTEOTOMİ Doç. Dr. Tahsin BEYZADEOĞLU Yeditepe Üniversitesi Tıp Fakültesi Ortopedi ve Travmatoloji AD. Yüksek Tibial Osteotomi AMAÇ Mekanik yükü, hastalıklı bölgeden, daha sağlıklı bölgeye
Plato Tibia ve ÖĞRENCİ DERS NOTLARI. Ortopedi ve Travmatoloji Anabilim Dalı
 Plato Tibia ve Patella Kırıkları ÖĞRENCİ DERS NOTLARI Prof.Dr.Mehmet.Mehmet Rıfat R ERGİNER İ.Ü.Cerrahpaşa a Tıp T p Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı Plato Tibia Kırıkları İnsidans Bütün
Plato Tibia ve Patella Kırıkları ÖĞRENCİ DERS NOTLARI Prof.Dr.Mehmet.Mehmet Rıfat R ERGİNER İ.Ü.Cerrahpaşa a Tıp T p Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı Plato Tibia Kırıkları İnsidans Bütün
TC. GAZİ ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANA BİLİM DALI
 TC. GAZİ ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANA BİLİM DALI TOTAL DİZ ARTROPLASTİSİ UYGULANAN HASTALARDA TURNİKE UYGULAMASININ KUADRİSEPS KAS GÜCÜNE ETKİSİNİN İZOKİNETİK KAS KUVVET TESTİ
TC. GAZİ ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANA BİLİM DALI TOTAL DİZ ARTROPLASTİSİ UYGULANAN HASTALARDA TURNİKE UYGULAMASININ KUADRİSEPS KAS GÜCÜNE ETKİSİNİN İZOKİNETİK KAS KUVVET TESTİ
Diz komplexinin eklemleri. Tibiofemoral eklem Patella femoral eklem
 DİZ Dizin fonksiyonu; Ağırlık taşıma için stabilite sağlamak Bacağın hareketlerini sağlamak Üst gövdenin ağırlığını bacağa ve ayağa aktarmak En önemli görevi ekstremitenin boyunu kısaltıp uzatmasıdır GYA
DİZ Dizin fonksiyonu; Ağırlık taşıma için stabilite sağlamak Bacağın hareketlerini sağlamak Üst gövdenin ağırlığını bacağa ve ayağa aktarmak En önemli görevi ekstremitenin boyunu kısaltıp uzatmasıdır GYA
DİZ MUAYENESİ. Prof. Dr. Bülent Ülkar Ankara Üniversitesi Tıp Fakültesi Spor Hekimliği Anabilim Dalı
 DİZ MUAYENESİ Prof. Dr. Bülent Ülkar Ankara Üniversitesi Tıp Fakültesi Spor Hekimliği Anabilim Dalı Spor yaralanması nasıl değerlendirilmelidir? Hedefe odaklanmış ayrıntılı bir yaralanma öyküsü Hedefe
DİZ MUAYENESİ Prof. Dr. Bülent Ülkar Ankara Üniversitesi Tıp Fakültesi Spor Hekimliği Anabilim Dalı Spor yaralanması nasıl değerlendirilmelidir? Hedefe odaklanmış ayrıntılı bir yaralanma öyküsü Hedefe
Çalışmamızda hastaları The Knee Society nin önerdiği ağrı ve fonksiyon skorları (5), diz eklemi hareket açıklığı ve diz önü ağrılarına göre operasyon
 GİRİŞ VE AMAÇ Diz eklemi günlük yaşamımızı sürdürmekte en sık kullandığımız ve çok önemli fonksiyonları olan ancak bir o kadar da dejeneratif değişikliklere maruz kalan bir eklemdir. Diz osteoartriti etiyolojik
GİRİŞ VE AMAÇ Diz eklemi günlük yaşamımızı sürdürmekte en sık kullandığımız ve çok önemli fonksiyonları olan ancak bir o kadar da dejeneratif değişikliklere maruz kalan bir eklemdir. Diz osteoartriti etiyolojik
PELVİS KIRIKLARI. Prof. Dr. Mehmet Aşık
 PELVİS KIRIKLARI Prof. Dr. Mehmet Aşık PELVİS KIRIKLARI Pelvis, lokomotor sistemin en fazla yük taşıyan bölümüdür. İçindeki majör damar, sinir ve organ yapıları nedeniyle pelvis travmaları kalıcı sakatlık
PELVİS KIRIKLARI Prof. Dr. Mehmet Aşık PELVİS KIRIKLARI Pelvis, lokomotor sistemin en fazla yük taşıyan bölümüdür. İçindeki majör damar, sinir ve organ yapıları nedeniyle pelvis travmaları kalıcı sakatlık
IX. ARTROPLASTİ TEMEL KURSU 29-30 MART 2013 MOEVENPİCK OTEL - ANKARA BİRİNCİ GÜN 29 MART 2013 CUMA 08:30 08:45 Açılış
 IX. ARTROPLASTİ TEMEL KURSU 29-30 MART 2013 MOEVENPİCK OTEL - ANKARA BİRİNCİ GÜN 29 MART 2013 CUMA 08:30 08:45 Açılış Prof. Dr. Ali Baktır Kurs Yöneticisi Prof. Dr. Ömer Faruk Bilgen Kalça Diz Artroplasti
IX. ARTROPLASTİ TEMEL KURSU 29-30 MART 2013 MOEVENPİCK OTEL - ANKARA BİRİNCİ GÜN 29 MART 2013 CUMA 08:30 08:45 Açılış Prof. Dr. Ali Baktır Kurs Yöneticisi Prof. Dr. Ömer Faruk Bilgen Kalça Diz Artroplasti
Uyluk ön bölge kasları; musculus iliopsoas, musculus sartorius (terzi kası), musculus quadriceps femoris, musculus tensor fasciae latae dır.
 Uyluk ön bölge kasları; musculus iliopsoas, musculus sartorius (terzi kası), musculus quadriceps femoris, musculus tensor fasciae latae dır. Musculus sartorius; vücudun en uzun kasıdır. Spina iliaca anterior
Uyluk ön bölge kasları; musculus iliopsoas, musculus sartorius (terzi kası), musculus quadriceps femoris, musculus tensor fasciae latae dır. Musculus sartorius; vücudun en uzun kasıdır. Spina iliaca anterior
Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır.
 Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır. Alt extremite kemikleri iki kalça kemiği ile omurganın kuyruk sokumu kemiği arasında oluşan pelvis (leğen kavşağı) ile başlar.
Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır. Alt extremite kemikleri iki kalça kemiği ile omurganın kuyruk sokumu kemiği arasında oluşan pelvis (leğen kavşağı) ile başlar.
ALT EKSTREMİTE KLİNİK ANATOMİSİ. Doç. Dr. ERCAN TANYELİ
 ALT EKSTREMİTE KLİNİK ANATOMİSİ Doç. Dr. ERCAN TANYELİ Vücut ağırlığını ayakta durma, yürüme ve koşma sırasında taşır. Gluteal bölge Femoral bölge (uyluk) Bacak (cruris) Ayak Arterlerin palpasyonu A.femoralis:
ALT EKSTREMİTE KLİNİK ANATOMİSİ Doç. Dr. ERCAN TANYELİ Vücut ağırlığını ayakta durma, yürüme ve koşma sırasında taşır. Gluteal bölge Femoral bölge (uyluk) Bacak (cruris) Ayak Arterlerin palpasyonu A.femoralis:
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK
 KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 2 Ayağın en temel fonksiyonu stabilitenin sağlanması ve devam ettirilmesidir. Ayağın stabilite ve denge fonksiyonlarını yerine getirebilmesi için çeşitli düzlemlerde
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 2 Ayağın en temel fonksiyonu stabilitenin sağlanması ve devam ettirilmesidir. Ayağın stabilite ve denge fonksiyonlarını yerine getirebilmesi için çeşitli düzlemlerde
FTR 303 Ortopedik Rehabilitasyon. Kalça Artroplastisi. emin ulaş erdem
 FTR 303 Ortopedik Rehabilitasyon Kalça Artroplastisi emin ulaş erdem GİRİŞ Kalça eklemi, insan vücudunda yüke en fazla maruz kalan eklemdir. Bu nedenle fonksiyonel yaşamda dejeneratif artrit açısından
FTR 303 Ortopedik Rehabilitasyon Kalça Artroplastisi emin ulaş erdem GİRİŞ Kalça eklemi, insan vücudunda yüke en fazla maruz kalan eklemdir. Bu nedenle fonksiyonel yaşamda dejeneratif artrit açısından
Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır.
 Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır. Alt extremite kemikleri iki kalça kemiği ile omurganın kuyruk sokumu kemiği arasında oluşan pelvis (leğen kavşağı) ile başlar.
Alt extremite kemikleri üst extremiteye uygun olarak sınıflandırılmıştır. Alt extremite kemikleri iki kalça kemiği ile omurganın kuyruk sokumu kemiği arasında oluşan pelvis (leğen kavşağı) ile başlar.
TİBİA PLATO KIRIĞI NEDENİYLE OPERE EDİLEN HASTALARDA DİZ FONKSİYONLARININ KLİNİK VE RADYOLOJİK DEĞERLENDİRİLMESİ
 T.C. TRAKYA ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI Tez Yöneticisi Prof. Dr. Kenan SARIDOĞAN TİBİA PLATO KIRIĞI NEDENİYLE OPERE EDİLEN HASTALARDA DİZ FONKSİYONLARININ KLİNİK VE
T.C. TRAKYA ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI Tez Yöneticisi Prof. Dr. Kenan SARIDOĞAN TİBİA PLATO KIRIĞI NEDENİYLE OPERE EDİLEN HASTALARDA DİZ FONKSİYONLARININ KLİNİK VE
Giriş. Anatomi. Anterior kompartman BACAK YARALANMALARI. Tibia. Fibula
 BACAK YARALANMALARI Gülçin BACAKOĞLU Giriş Alt bacak yaralanmaları daha sık görülür Tibia en sık kırılan kemiktir Beraberinde önemli yumuşak doku yaralanmaları oluşabilir Değerlendirmede hikaye ve FM önemlidir
BACAK YARALANMALARI Gülçin BACAKOĞLU Giriş Alt bacak yaralanmaları daha sık görülür Tibia en sık kırılan kemiktir Beraberinde önemli yumuşak doku yaralanmaları oluşabilir Değerlendirmede hikaye ve FM önemlidir
FTR 303 Ortopedik Rehabilitasyon. Diz Artroplastisi. emin ulaş erdem
 FTR 303 Ortopedik Rehabilitasyon Diz Artroplastisi emin ulaş erdem TANIM Artroplasti, herhangi bir eklemde ağrıyı dindirmek, stabilizasyonu ve hareket genişliğini sağlamak amacıyla eklemin yeniden yapılandırılmasıdır
FTR 303 Ortopedik Rehabilitasyon Diz Artroplastisi emin ulaş erdem TANIM Artroplasti, herhangi bir eklemde ağrıyı dindirmek, stabilizasyonu ve hareket genişliğini sağlamak amacıyla eklemin yeniden yapılandırılmasıdır
PES PLANUS (Düz Tabanlık) Doç. Dr.Gökhan Meriç
 PES PLANUS (Düz Tabanlık) Doç. Dr.Gökhan Meriç Ayağın Özellikleri Ayağın diğer uzuvlardan farklı üç özelliği vardır. Yer ile teması sağlayan tek bölge olması Tüm vücut ağırlığını taşıması Sert bir kalıp
PES PLANUS (Düz Tabanlık) Doç. Dr.Gökhan Meriç Ayağın Özellikleri Ayağın diğer uzuvlardan farklı üç özelliği vardır. Yer ile teması sağlayan tek bölge olması Tüm vücut ağırlığını taşıması Sert bir kalıp
Makale: The Nerves of the Adductor Canal and the Innervation of the Knee: An Anatomic Study.
 Makale: The Nerves of the Adductor Canal and the Innervation of the Knee: An Anatomic Study. Yayın: Reg Anesth Pain Med. 2016 May-Jun;41(3):321-7. doi: 10.1097/AAP.0000000000000389. Yazarlar: Burckett-St
Makale: The Nerves of the Adductor Canal and the Innervation of the Knee: An Anatomic Study. Yayın: Reg Anesth Pain Med. 2016 May-Jun;41(3):321-7. doi: 10.1097/AAP.0000000000000389. Yazarlar: Burckett-St
OSSA MEMBRİ İNFERİORİS ALT EKSTREMİTE KEMİKLERİ
 OSSA MEMBRİ İNFERİORİS ALT EKSTREMİTE KEMİKLERİ Alt ekstremitelere, alt taraf veya alt yanlar da denir. Alt taraflar, pelvisin (leğen) her iki yanına tutunmuş sağ ve sol olmak üzere simetrik iki sütun
OSSA MEMBRİ İNFERİORİS ALT EKSTREMİTE KEMİKLERİ Alt ekstremitelere, alt taraf veya alt yanlar da denir. Alt taraflar, pelvisin (leğen) her iki yanına tutunmuş sağ ve sol olmak üzere simetrik iki sütun
KOMPARTMAN SENDROMU. Patofizyoloji. KS Nedenleri. Ödem
 KOMPARTMAN SENDROMU 10.08.2010 Dr.Günay YILDIZ Kompartman Sendromu (KS),damar ve sinir içeren kapalı boşluklarda doku basıncının, perfüzyonu engelleyecek kadar artması sonucu ortaya çıkan hipoksiyle birlikte
KOMPARTMAN SENDROMU 10.08.2010 Dr.Günay YILDIZ Kompartman Sendromu (KS),damar ve sinir içeren kapalı boşluklarda doku basıncının, perfüzyonu engelleyecek kadar artması sonucu ortaya çıkan hipoksiyle birlikte
27.09.2012. Travmatik olmayan Diz Ağrıları. AÜTF Acil Tıp Anabilim Dalı Arş.Gör.Dr.Engin ŞENAY 26.6.2012. Görüntüleme. Anatomi.
 Anatomi Görüntüleme AÜTF Acil Tıp Anabilim Dalı Arş.Gör.Dr.Engin ŞENAY 26.6.2012 Spesifik bursalar/bursitler Spesifik tendinit Osteoartrit Tedaviler Görüntüleme Fizik muayene ve hikayeye yardımcı X-ray
Anatomi Görüntüleme AÜTF Acil Tıp Anabilim Dalı Arş.Gör.Dr.Engin ŞENAY 26.6.2012 Spesifik bursalar/bursitler Spesifik tendinit Osteoartrit Tedaviler Görüntüleme Fizik muayene ve hikayeye yardımcı X-ray
OSTEOARTRİTTE İZOKİNETİK EGZERSİZLERİN KUADRİSEPS KAS GÜCÜNE ETKİSİNİN İZOKİNETİK DİNAMOMETRE VE YÜZEYEL EMG İLE DEĞERLENDİRİLMESİ
 T.C. SAĞLIK BAKANLIĞI OKMEYDANI EĞİTİM VE ARAŞTIRMA HASTANESİ FİZİK TEDAVİ VE REHABİLİTASYON KLİNİĞİ ŞEF: Dr. M.HAYRİ ÖZGÜZEL OSTEOARTRİTTE İZOKİNETİK EGZERSİZLERİN KUADRİSEPS KAS GÜCÜNE ETKİSİNİN İZOKİNETİK
T.C. SAĞLIK BAKANLIĞI OKMEYDANI EĞİTİM VE ARAŞTIRMA HASTANESİ FİZİK TEDAVİ VE REHABİLİTASYON KLİNİĞİ ŞEF: Dr. M.HAYRİ ÖZGÜZEL OSTEOARTRİTTE İZOKİNETİK EGZERSİZLERİN KUADRİSEPS KAS GÜCÜNE ETKİSİNİN İZOKİNETİK
MENİSKÜS ZEDELENMELERİ
 MENİSKÜS ZEDELENMELERİ Diz eklemi uyluk (femur) ve kaval (tibia) kemikleri arasında kusursuz bir uyum içinde çalışır. Bu uyumun sağlanmasında, diz içerisinde yer alan menisküs denilen yarım ay şeklindeki
MENİSKÜS ZEDELENMELERİ Diz eklemi uyluk (femur) ve kaval (tibia) kemikleri arasında kusursuz bir uyum içinde çalışır. Bu uyumun sağlanmasında, diz içerisinde yer alan menisküs denilen yarım ay şeklindeki
ÇİMENTOSUZ TOTAL DİZ PROTEZİNİN ORTA DÖNEM SONUÇLARI
 T.C. Sağlık Bakanlığı İstanbul Eğitim ve Araştırma Hastanesi Doç. Dr. Mustafa CANİKLİOĞLU ÇİMENTOSUZ TOTAL DİZ PROTEZİNİN ORTA DÖNEM SONUÇLARI Dr. İbrahim AZBOY II. Ortopedi ve Travmatoloji Kliniği Tıpta
T.C. Sağlık Bakanlığı İstanbul Eğitim ve Araştırma Hastanesi Doç. Dr. Mustafa CANİKLİOĞLU ÇİMENTOSUZ TOTAL DİZ PROTEZİNİN ORTA DÖNEM SONUÇLARI Dr. İbrahim AZBOY II. Ortopedi ve Travmatoloji Kliniği Tıpta
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK
 KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 2 Lokomotor sistemi oluşturan yapılar içinde en fazla stres altında kalan kıkırdaktır. Eklem kıkırdağı; 1) Kan damarlarından, 2) Lenf kanallarından, 3) Sinirlerden yoksundur.
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 2 Lokomotor sistemi oluşturan yapılar içinde en fazla stres altında kalan kıkırdaktır. Eklem kıkırdağı; 1) Kan damarlarından, 2) Lenf kanallarından, 3) Sinirlerden yoksundur.
SPOR BiYOMEKANiĞiNiN BiYOLOJiK TEMELLERi
 SPOR BiYOMEKANiĞiNiN BiYOLOJiK TEMELLERi Anatomik referans duruşu; * ayaklar birbirinden biraz uzak, * kollar vücudun yanında serbestçe uzanmış, * avuç içlerinin öne baktığı,duruştur. Bu duruş, doğal dik
SPOR BiYOMEKANiĞiNiN BiYOLOJiK TEMELLERi Anatomik referans duruşu; * ayaklar birbirinden biraz uzak, * kollar vücudun yanında serbestçe uzanmış, * avuç içlerinin öne baktığı,duruştur. Bu duruş, doğal dik
25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015
 TOTBİD 25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015 Titanic Kongre Merkezi Belek / Antalya PROGRAM ANAHATLARI 27 Ekim 2015, Salı Saat Salon 1 Alt dal KULLANILAN RENK VE SEMBOL
TOTBİD 25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015 Titanic Kongre Merkezi Belek / Antalya PROGRAM ANAHATLARI 27 Ekim 2015, Salı Saat Salon 1 Alt dal KULLANILAN RENK VE SEMBOL
Trans femoral (TF) protezler ile yürüyüş bozuklukları, nedenleri ve çözümleri 13.hafta. Prof.Dr. Serap Alsancak Ankara Üniversitesi
 Trans femoral (TF) protezler ile yürüyüş bozuklukları, nedenleri ve çözümleri 13.hafta Prof.Dr. Serap Alsancak Ankara Üniversitesi Sagital düzlemde TF protezle yürüyüş bozuklukları Dizde instabilite Güçlü
Trans femoral (TF) protezler ile yürüyüş bozuklukları, nedenleri ve çözümleri 13.hafta Prof.Dr. Serap Alsancak Ankara Üniversitesi Sagital düzlemde TF protezle yürüyüş bozuklukları Dizde instabilite Güçlü
ENFEKTE TOTAL DİZ PROTEZLERİNDE İKİ AŞAMALI REVİZYON YAPILAN HASTALARDA ORTA VE UZUN DÖNEM SONUÇLAR
 T.C ÇUKUROVA ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI ENFEKTE TOTAL DİZ PROTEZLERİNDE İKİ AŞAMALI REVİZYON YAPILAN HASTALARDA ORTA VE UZUN DÖNEM SONUÇLAR DR. MUSTAFA ÇELİKTAŞ UZMANLIK
T.C ÇUKUROVA ÜNİVERSİTESİ TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ ANABİLİM DALI ENFEKTE TOTAL DİZ PROTEZLERİNDE İKİ AŞAMALI REVİZYON YAPILAN HASTALARDA ORTA VE UZUN DÖNEM SONUÇLAR DR. MUSTAFA ÇELİKTAŞ UZMANLIK
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK
 KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 YÜRÜME ANALİZİ 2 YÜRÜME ANALİZİ Yürüyüş : Yer çekim merkezinin öne doğru yer değiştirmesi ile birlikte gövdenin ekstremitelerinin ritmik alternatif hareketleri olarak
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 YÜRÜME ANALİZİ 2 YÜRÜME ANALİZİ Yürüyüş : Yer çekim merkezinin öne doğru yer değiştirmesi ile birlikte gövdenin ekstremitelerinin ritmik alternatif hareketleri olarak
DİZ OSTEOARTRİTLİ KADINLARDA LATERAL KAMA VE SUBTALAR BANDAJ UYGULAMASININ ETKİLERİNİN KARŞILAŞTIRILMASI
 DİZ OSTEOARTRİTLİ KADINLARDA LATERAL KAMA VE SUBTALAR BANDAJ UYGULAMASININ ETKİLERİNİN KARŞILAŞTIRILMASI Uzm. Fzt. Senem GÜNER Ocak, 2010 DENİZLİ DİZ OSTEOARTRİTLİ KADINLARDA LATERAL KAMA VE SUBTALAR
DİZ OSTEOARTRİTLİ KADINLARDA LATERAL KAMA VE SUBTALAR BANDAJ UYGULAMASININ ETKİLERİNİN KARŞILAŞTIRILMASI Uzm. Fzt. Senem GÜNER Ocak, 2010 DENİZLİ DİZ OSTEOARTRİTLİ KADINLARDA LATERAL KAMA VE SUBTALAR
AMBULASYONA YARDIMCI CİHAZLAR
 AMBULASYONA YARDIMCI CİHAZLAR DOÇ. DR. MEHMET KARAKOÇ Dicle Üniversitesi Tıp Fakültesi FTR AD. Diyarbakır 30.10.2013 1 YARDIMCI CİHAZLAR Mobilitenin sağlanması rehabilitasyonun en önemli hedeflerinden
AMBULASYONA YARDIMCI CİHAZLAR DOÇ. DR. MEHMET KARAKOÇ Dicle Üniversitesi Tıp Fakültesi FTR AD. Diyarbakır 30.10.2013 1 YARDIMCI CİHAZLAR Mobilitenin sağlanması rehabilitasyonun en önemli hedeflerinden
FTR 207 Kinezyoloji I. Dirsek ve Önkol Kompleksi. yrd. doç. dr. emin ulaş erdem
 FTR 207 Kinezyoloji I Dirsek ve Önkol Kompleksi yrd. doç. dr. emin ulaş erdem GİRİŞ 3 KEMİK 4 EKLEM Humeroulnar Humeroradial Prox. Radioulnar Distal radioulnar MID-DISTAL HUMERUS ULNA - RADIUS VALGUS
FTR 207 Kinezyoloji I Dirsek ve Önkol Kompleksi yrd. doç. dr. emin ulaş erdem GİRİŞ 3 KEMİK 4 EKLEM Humeroulnar Humeroradial Prox. Radioulnar Distal radioulnar MID-DISTAL HUMERUS ULNA - RADIUS VALGUS
Eklemler. Normal tam hareketli eklemin yapısında şu elemanlar bululnur.
 . Eklem İskeletin değişik kemikleri arasındaki bağlantıya eklem denilir. Hareket sisteminin pasif öğeleridir. Gövdenin tüm hareketleri eklemler sayesinde mümkün olmaktadır. Eklemler Tam hareketli (sinovial)
. Eklem İskeletin değişik kemikleri arasındaki bağlantıya eklem denilir. Hareket sisteminin pasif öğeleridir. Gövdenin tüm hareketleri eklemler sayesinde mümkün olmaktadır. Eklemler Tam hareketli (sinovial)
ÖN ÇAPRAZ BAĞ ZEDELENMELERİ
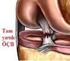 ÖN ÇAPRAZ BAĞ ZEDELENMELERİ Diz eklemi çepeçevre bağlarla desteklenen ve cildin altında kaslarla çevrili olmadığı için de travmaya son derece açık olan bir eklemdir. Diz ekleminde kayma, menteşe ve dönme
ÖN ÇAPRAZ BAĞ ZEDELENMELERİ Diz eklemi çepeçevre bağlarla desteklenen ve cildin altında kaslarla çevrili olmadığı için de travmaya son derece açık olan bir eklemdir. Diz ekleminde kayma, menteşe ve dönme
2) AYAK DEFORMİTELERİ ve ORTEZLERİ
 2) AYAK DEFORMİTELERİ ve ORTEZLERİ PES PLANUS ve ORTEZLERİ: Pes planus ayağın medial longitudinal arkının doğuştan veya sonradan gelişen nedenlerle normalden düşük olması veya üzerine ağırlık verilmesiyle
2) AYAK DEFORMİTELERİ ve ORTEZLERİ PES PLANUS ve ORTEZLERİ: Pes planus ayağın medial longitudinal arkının doğuştan veya sonradan gelişen nedenlerle normalden düşük olması veya üzerine ağırlık verilmesiyle
MEDİAL KOMPARTMAN GONARTROZUNDA OXFORD FAZ 3 UNİKOMPARTMANTAL PROTEZİN ERKEN KLİNİK VE RADYOLOJİK SONUÇLARI
 T.C. SELÇUK ÜNİVERSİTESİ MERAM TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ AD Anabilim Dalı Başkanı Prof. Dr. M.İ. Safa KAPICIOĞLU MEDİAL KOMPARTMAN GONARTROZUNDA OXFORD FAZ 3 UNİKOMPARTMANTAL PROTEZİN ERKEN
T.C. SELÇUK ÜNİVERSİTESİ MERAM TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ AD Anabilim Dalı Başkanı Prof. Dr. M.İ. Safa KAPICIOĞLU MEDİAL KOMPARTMAN GONARTROZUNDA OXFORD FAZ 3 UNİKOMPARTMANTAL PROTEZİN ERKEN
VIII. TEMEL ARTROPLASTİ KURSU 30-31 MART 2012 CROWNE PLAZA OTEL-ANKARA BİRİNCİ GÜN 30 MART 2012 CUMA
 0830-0845 Açılış Prof. Dr. Erdal Cila Prof. Dr. Faik Altıntaş Prof. Dr. Önder Aydıngöz VIII. TEMEL ARTROPLASTİ KURSU 30-31 MART 2012 CROWNE PLAZA OTEL-ANKARA BİRİNCİ GÜN 30 MART 2012 CUMA Kurs Yöneticisi
0830-0845 Açılış Prof. Dr. Erdal Cila Prof. Dr. Faik Altıntaş Prof. Dr. Önder Aydıngöz VIII. TEMEL ARTROPLASTİ KURSU 30-31 MART 2012 CROWNE PLAZA OTEL-ANKARA BİRİNCİ GÜN 30 MART 2012 CUMA Kurs Yöneticisi
DİZ EKLEMİ PROTEZİNİN TASARIMI İÇİN GEREKLİ ANTROPOMETRİK ÖLÇÜMLER
 T.C ÇUKUROVA ÜNİVERSİTESİ TIP FAKÜLTESİ ANATOMİ ANABİLİM DALI DİZ EKLEMİ PROTEZİNİN TASARIMI İÇİN GEREKLİ ANTROPOMETRİK ÖLÇÜMLER Arş. Gör. Dr. Ayşe İmge USLU UZMANLIK TEZİ TEZ DANIŞMANI Prof. Dr. Behice
T.C ÇUKUROVA ÜNİVERSİTESİ TIP FAKÜLTESİ ANATOMİ ANABİLİM DALI DİZ EKLEMİ PROTEZİNİN TASARIMI İÇİN GEREKLİ ANTROPOMETRİK ÖLÇÜMLER Arş. Gör. Dr. Ayşe İmge USLU UZMANLIK TEZİ TEZ DANIŞMANI Prof. Dr. Behice
Ankilozan Spondilit Rehabilitasyonu. Prof. Dr.Hidayet Sarı
 Ankilozan Spondilit Rehabilitasyonu Prof. Dr.Hidayet Sarı Tanım Özellikle omurgayı tutan ve ankiloza götüren kronik iltihabi sistemik romatizmal hastalıktır. Sakroiliak eklem iltihabı oluşturmak ana bulgusudur.
Ankilozan Spondilit Rehabilitasyonu Prof. Dr.Hidayet Sarı Tanım Özellikle omurgayı tutan ve ankiloza götüren kronik iltihabi sistemik romatizmal hastalıktır. Sakroiliak eklem iltihabı oluşturmak ana bulgusudur.
FTR 207 Kinezyoloji I. Eklemlerin Temel Yapısı ve Fonksiyonu. yrd.doç.dr. emin ulaş erdem
 FTR 207 Kinezyoloji I Eklemlerin Temel Yapısı ve Fonksiyonu yrd.doç.dr. emin ulaş erdem GİRİŞ İki ya da daha fazla kemiğin pivot noktasına ya da kavşağına eklem denir. Vücudun hareketi kemiklerin bireysel
FTR 207 Kinezyoloji I Eklemlerin Temel Yapısı ve Fonksiyonu yrd.doç.dr. emin ulaş erdem GİRİŞ İki ya da daha fazla kemiğin pivot noktasına ya da kavşağına eklem denir. Vücudun hareketi kemiklerin bireysel
Patolojik yürüyüş ve özellikleri 4. hafta. Prof.Dr. Serap Alsancak Ankara Üniversitesi
 Patolojik yürüyüş ve özellikleri 4. hafta Prof.Dr. Serap Alsancak Ankara Üniversitesi Yürüyüş bozuklukları 1) Gövdenin lateral fleksiyonu, 2) Gövdenin fleksiyonu, 3) Gövdenin ekstansiyonu, 4) Lumbal lordozda
Patolojik yürüyüş ve özellikleri 4. hafta Prof.Dr. Serap Alsancak Ankara Üniversitesi Yürüyüş bozuklukları 1) Gövdenin lateral fleksiyonu, 2) Gövdenin fleksiyonu, 3) Gövdenin ekstansiyonu, 4) Lumbal lordozda
Yaşlanmaya Bağlı Oluşan Kas ve İskelet Sistemi Patofizyolojileri. Sena Aydın 0341110011
 Yaşlanmaya Bağlı Oluşan Kas ve İskelet Sistemi Patofizyolojileri Sena Aydın 0341110011 PATOFİZYOLOJİ Fizyoloji, hücre ve organların normal işleyişini incelerken patoloji ise bunların normalden sapmasını
Yaşlanmaya Bağlı Oluşan Kas ve İskelet Sistemi Patofizyolojileri Sena Aydın 0341110011 PATOFİZYOLOJİ Fizyoloji, hücre ve organların normal işleyişini incelerken patoloji ise bunların normalden sapmasını
FTR 208 Kinezyoloji II. El bileği II. yrd. doç. dr. emin ulaş erdem
 FTR 208 Kinezyoloji II El bileği II yrd. doç. dr. emin ulaş erdem EL BİLEGİ LİGAMENTLERİ El bileği ligamentlerinin çoğu küçüktür ve izole etmesi zordur. Bununla birlikte göze çarpmayan doğaları kinezyolojik
FTR 208 Kinezyoloji II El bileği II yrd. doç. dr. emin ulaş erdem EL BİLEGİ LİGAMENTLERİ El bileği ligamentlerinin çoğu küçüktür ve izole etmesi zordur. Bununla birlikte göze çarpmayan doğaları kinezyolojik
TORAKOLOMBER VERTEBRA KIRIKLARI. Prof.Dr.Nafiz BİLSEL VERTEBRA KIRIKLARI 1
 TORAKOLOMBER VERTEBRA KIRIKLARI Prof.Dr.Nafiz BİLSEL VERTEBRA KIRIKLARI 1 Vertebral Kolon 33 omur 23 intervertebral disk 31 çift periferik sinir VERTEBRA KIRIKLARI 3 OMURGANIN EĞRİLİKLERİ Servikal bölgede
TORAKOLOMBER VERTEBRA KIRIKLARI Prof.Dr.Nafiz BİLSEL VERTEBRA KIRIKLARI 1 Vertebral Kolon 33 omur 23 intervertebral disk 31 çift periferik sinir VERTEBRA KIRIKLARI 3 OMURGANIN EĞRİLİKLERİ Servikal bölgede
ALT EKSTREMİTE KEMİK YAPISI
 ALT EKSTREMİTE Temelde alt ekstremitenin yapısı üst ekstremiteye benzer. Dik duruş sonucunda bacaklar üzerinde oluşan statik yüklenme, işlevsel gereksinimler nedeniyle, alt ekstremitede bazı yapısal değişikliklerin
ALT EKSTREMİTE Temelde alt ekstremitenin yapısı üst ekstremiteye benzer. Dik duruş sonucunda bacaklar üzerinde oluşan statik yüklenme, işlevsel gereksinimler nedeniyle, alt ekstremitede bazı yapısal değişikliklerin
TÜRK TOPLUMUNDA PATELLA TİPLERİ, PATELLA TİPLERİ İLE KONDROMALAZİ PATELLA ARASINDAKİ İLİŞKİNİN MANYETİK REZONANS GÖRÜNTÜLEME İLE DEĞERLENDİRİLMESİ
 T.C. SAĞLIK BAKANLIĞI GÖZTEPE EĞİTİM VE ARAŞTIRMA HASTANESİ 2. RADYOLOJİ KLİNİĞİ TÜRK TOPLUMUNDA PATELLA TİPLERİ, PATELLA TİPLERİ İLE KONDROMALAZİ PATELLA ARASINDAKİ İLİŞKİNİN MANYETİK REZONANS GÖRÜNTÜLEME
T.C. SAĞLIK BAKANLIĞI GÖZTEPE EĞİTİM VE ARAŞTIRMA HASTANESİ 2. RADYOLOJİ KLİNİĞİ TÜRK TOPLUMUNDA PATELLA TİPLERİ, PATELLA TİPLERİ İLE KONDROMALAZİ PATELLA ARASINDAKİ İLİŞKİNİN MANYETİK REZONANS GÖRÜNTÜLEME
GELİŞİMSEL KALÇA DİSPLAZİSİ PROGNOZU VE GÖRÜNTÜLEME. Dr. Öznur Leman Boyunağa Gazi Üniversitesi Tıp Fakültesi Pediatrik Radyoloji Bilim Dalı
 GELİŞİMSEL KALÇA DİSPLAZİSİ PROGNOZU VE GÖRÜNTÜLEME Dr. Öznur Leman Boyunağa Gazi Üniversitesi Tıp Fakültesi Pediatrik Radyoloji Bilim Dalı Doğal seyir & Prognoz Tedavi edilmezse uzun dönemde ekstremite
GELİŞİMSEL KALÇA DİSPLAZİSİ PROGNOZU VE GÖRÜNTÜLEME Dr. Öznur Leman Boyunağa Gazi Üniversitesi Tıp Fakültesi Pediatrik Radyoloji Bilim Dalı Doğal seyir & Prognoz Tedavi edilmezse uzun dönemde ekstremite
KALÇA ANATOMİSİ VE BİYOMEKANİĞİ
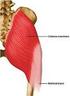 İstanbul Eğitim ve Araştırma Hastanesi Ortopedi ve Travmatoloji Kliniği KALÇA ANATOMİSİ VE BİYOMEKANİĞİ Dr. Ahmet ŞENEL 09.04.2016 İÇERİK Embriyoloji Anatomi Patolojik Anatomi Biyomekanik Displazik kalçada
İstanbul Eğitim ve Araştırma Hastanesi Ortopedi ve Travmatoloji Kliniği KALÇA ANATOMİSİ VE BİYOMEKANİĞİ Dr. Ahmet ŞENEL 09.04.2016 İÇERİK Embriyoloji Anatomi Patolojik Anatomi Biyomekanik Displazik kalçada
Diz eklemi 3 farklı eklemden oluşmaktadır (10): 1.1. Diz Eklemini Oluşturan Yapılar Kemikler
 Osteoartrit subkondral ile eklem kıkırdağı kemikte yıkım ve yapım olayındaki dengenin bozulması sonucunda ortaya çıkan dinamik bir hastalıktır. Vücudumuzda osteoartritten etkilenen en sık bölgemiz ise
Osteoartrit subkondral ile eklem kıkırdağı kemikte yıkım ve yapım olayındaki dengenin bozulması sonucunda ortaya çıkan dinamik bir hastalıktır. Vücudumuzda osteoartritten etkilenen en sık bölgemiz ise
Omurga-Omurilik Cerrahisi
 Omurga-Omurilik Cerrahisi BR.HLİ.017 Omurga cerrahisi, omurilik ve sinir kökleri ile bu hassas sinir dokusunu saran/koruyan omurga üzerinde yapılan ameliyatları ve çeşitli girişimleri içerir. Omurga ve
Omurga-Omurilik Cerrahisi BR.HLİ.017 Omurga cerrahisi, omurilik ve sinir kökleri ile bu hassas sinir dokusunu saran/koruyan omurga üzerinde yapılan ameliyatları ve çeşitli girişimleri içerir. Omurga ve
Spondilolistezis. Prof. Dr. Önder Aydıngöz
 Spondilolistezis Prof. Dr. Önder Aydıngöz Spondilolistezis Bir vertebra cisminin alttaki üzerinde öne doğru yer değiştirmesidir. Spondilolizis Pars interartikülaristeki lizise verilen isimdir. Spondilolistezis
Spondilolistezis Prof. Dr. Önder Aydıngöz Spondilolistezis Bir vertebra cisminin alttaki üzerinde öne doğru yer değiştirmesidir. Spondilolizis Pars interartikülaristeki lizise verilen isimdir. Spondilolistezis
OSTEOARTRİT. Uzm. Fzt. Nazmi ŞEKERCİ
 OSTEOARTRİT Uzm. Fzt. Nazmi ŞEKERCİ Eklem kıkırdağından başlayıp, eklemlerde mekanik aşınmaya ve dejenerasyona yol açan kronik bir eklem hastalığıdır. LİTERATÜRDEKİ İSİMLERİ ARTROZ DEJENERATİF ARTRİT Yavaş
OSTEOARTRİT Uzm. Fzt. Nazmi ŞEKERCİ Eklem kıkırdağından başlayıp, eklemlerde mekanik aşınmaya ve dejenerasyona yol açan kronik bir eklem hastalığıdır. LİTERATÜRDEKİ İSİMLERİ ARTROZ DEJENERATİF ARTRİT Yavaş
T.C. SAĞLIK BAKANLIĞI HASEKİ EĞİTİM VE ARAŞTIRMA HASTANESİ ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ ŞEF: DOÇ. DR. MAHMUT ERCAN ÇETİNUS
 T.C. SAĞLIK BAKANLIĞI HASEKİ EĞİTİM VE ARAŞTIRMA HASTANESİ ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ ŞEF: DOÇ. DR. MAHMUT ERCAN ÇETİNUS DİZ EKLEMİ MENİSKÜS PATOLOJİLERİNİN TANISINDA KLİNİK MUAYENE, MANYETİK REZONANS
T.C. SAĞLIK BAKANLIĞI HASEKİ EĞİTİM VE ARAŞTIRMA HASTANESİ ORTOPEDİ VE TRAVMATOLOJİ KLİNİĞİ ŞEF: DOÇ. DR. MAHMUT ERCAN ÇETİNUS DİZ EKLEMİ MENİSKÜS PATOLOJİLERİNİN TANISINDA KLİNİK MUAYENE, MANYETİK REZONANS
OMUZ VE DİRSEK BÖLGESİ YARALANMALARI
 OMUZ VE DİRSEK BÖLGESİ YARALANMALARI Doç. Dr. Nuri Aydın İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı [email protected] YARALANMA TravmaRk Ani fiziksel
OMUZ VE DİRSEK BÖLGESİ YARALANMALARI Doç. Dr. Nuri Aydın İstanbul Üniversitesi Cerrahpaşa Tıp Fakültesi Ortopedi ve Travmatoloji Anabilim Dalı [email protected] YARALANMA TravmaRk Ani fiziksel
X. Temel Artroplas Kursu
 19-20 Eylül 2014 Crowne Plaza Otel, Ankara www.artroplas.org.tr Sevgili Meslektaşlarım, Kalça Diz Artroplas Derneği'nin, 19-20 Eylül 2014 tarihinde Ankara Crowne Plaza Otel'de düzenleyeceği X. Temel Kalça
19-20 Eylül 2014 Crowne Plaza Otel, Ankara www.artroplas.org.tr Sevgili Meslektaşlarım, Kalça Diz Artroplas Derneği'nin, 19-20 Eylül 2014 tarihinde Ankara Crowne Plaza Otel'de düzenleyeceği X. Temel Kalça
TOTAL DİZ PROTEZİ KOMPLİKASYONLARI
 T.C. SELÇUK ÜNİVERSİTESİ MERAM TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ AD TOTAL DİZ PROTEZİ KOMPLİKASYONLARI DR. Serhat YILDIRIM (UZMANLIK TEZİ) Tez Danışmanı PROF. DR. RECEP MEMİK KONYA 2007 İÇİNDEKİLER
T.C. SELÇUK ÜNİVERSİTESİ MERAM TIP FAKÜLTESİ ORTOPEDİ VE TRAVMATOLOJİ AD TOTAL DİZ PROTEZİ KOMPLİKASYONLARI DR. Serhat YILDIRIM (UZMANLIK TEZİ) Tez Danışmanı PROF. DR. RECEP MEMİK KONYA 2007 İÇİNDEKİLER
FTR 208 Kinezyoloji II. El Bileği. yrd. doç. dr. emin ulaş erdem
 FTR 208 Kinezyoloji II El Bileği yrd. doç. dr. emin ulaş erdem GİRİŞ El bileği eklemi, ön kolun distal ucu ve elin proksimal ucu arasında yer alan eşsiz bir eklemdir. Üst ekstremitenin mekanik etkinliğini
FTR 208 Kinezyoloji II El Bileği yrd. doç. dr. emin ulaş erdem GİRİŞ El bileği eklemi, ön kolun distal ucu ve elin proksimal ucu arasında yer alan eşsiz bir eklemdir. Üst ekstremitenin mekanik etkinliğini
GLUTEAL-UYLUK-BACAK KASLARI LAB İNDEKSİ İÇİN TEORİK BİLGİ. Yüzeysel gluteal kaslar
 Yüzeysel gluteal kaslar M. gluteus maximus Os ilium un dış yüzü Os sacrum, coccyx Lig. sacrotuberale Tuberositas glutea Tractus iliotibialis UYLUĞUN EN GÜÇLÜ EKTENSORU M.ILIOPSOAS IN ANTOGONISTİ UYLUĞA
Yüzeysel gluteal kaslar M. gluteus maximus Os ilium un dış yüzü Os sacrum, coccyx Lig. sacrotuberale Tuberositas glutea Tractus iliotibialis UYLUĞUN EN GÜÇLÜ EKTENSORU M.ILIOPSOAS IN ANTOGONISTİ UYLUĞA
Postür Analizi. Prof. Dr. Reyhan Çeliker. Acıbadem Maslak Hastanesi
 Postür Analizi Prof. Dr. Reyhan Çeliker Acıbadem Maslak Hastanesi Postür nedir? Postür l Vücut kısımlarının pozisyonu veya dizilimidir. l STATİK: Oturma, ayakta durma ve yatma sırasındaki postür l DİNAMİK:
Postür Analizi Prof. Dr. Reyhan Çeliker Acıbadem Maslak Hastanesi Postür nedir? Postür l Vücut kısımlarının pozisyonu veya dizilimidir. l STATİK: Oturma, ayakta durma ve yatma sırasındaki postür l DİNAMİK:
Primer ve sekonder Tendon onarımları
 GATA Plastik, Rekonstrüktif ve Estetik Cerrahi AD. Primer ve sekonder Tendon onarımları Doç. Dr. Fatih ZOR SUNU PLANI Preoperatif değerlendirme Onarım ilkeleri Temel prensipler Zonlara göre onarımlar Sekonder
GATA Plastik, Rekonstrüktif ve Estetik Cerrahi AD. Primer ve sekonder Tendon onarımları Doç. Dr. Fatih ZOR SUNU PLANI Preoperatif değerlendirme Onarım ilkeleri Temel prensipler Zonlara göre onarımlar Sekonder
Yürüme ve koşma ile oluşan şoku absorbe etmek
 Yürüme ve koşma ile oluşan şoku absorbe etmek Basıncı ayağın plantar yüzeyine eşit olarak dağıtmak ve aşırı duyarlı bölgelerden basıncı kaldırmak Ayaktaki biomekaniksel dengesizliği düzeltmek Biomekaniksel
Yürüme ve koşma ile oluşan şoku absorbe etmek Basıncı ayağın plantar yüzeyine eşit olarak dağıtmak ve aşırı duyarlı bölgelerden basıncı kaldırmak Ayaktaki biomekaniksel dengesizliği düzeltmek Biomekaniksel
Biyolojik Biyomekanik İmplant Başarısızlığı İmplant Başarısızlığı Krestal Kemik Kaybı Protez Komplikasyonları Mekanik Süreçler
 F. Emir Biyolojik İmplant Başarısızlığı Cerrahi başarısızlık İyileşme Krestal Kemik Kaybı Periosteal Refleksiyon(kaldırma) Otoimmün (bakteriyel etki) Biyolojik mikro aralık Protez Komplikasyonları Vida
F. Emir Biyolojik İmplant Başarısızlığı Cerrahi başarısızlık İyileşme Krestal Kemik Kaybı Periosteal Refleksiyon(kaldırma) Otoimmün (bakteriyel etki) Biyolojik mikro aralık Protez Komplikasyonları Vida
25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015
 TOTBİD 25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015 Titanic Kongre Merkezi Belek / Antalya PROGRAM ANAHATLARI 27 Ekim 2015, Salı Saat Salon 1 Alt dal KULLANILAN RENK VE SEMBOL
TOTBİD 25. Ulusal Türk Ortopedi ve Travmatoloji Kongresi 27 Ekim 1 Kasım 2015 Titanic Kongre Merkezi Belek / Antalya PROGRAM ANAHATLARI 27 Ekim 2015, Salı Saat Salon 1 Alt dal KULLANILAN RENK VE SEMBOL
FTR 303 Ortopedik Rehabilitasyon
 FTR 303 Ortopedik Rehabilitasyon Patello-Femoral Ağrı Sendromu Ön Diz Ağrısı emin ulaş erdem GİRİŞ Diz ile ilgili patolojiler içinde patellofemoral ağrı, klinikte en sık karşılaşılan ve tedavisi en zor
FTR 303 Ortopedik Rehabilitasyon Patello-Femoral Ağrı Sendromu Ön Diz Ağrısı emin ulaş erdem GİRİŞ Diz ile ilgili patolojiler içinde patellofemoral ağrı, klinikte en sık karşılaşılan ve tedavisi en zor
Gelişen en Olguda Mentamove ile Tedavi
 Spontan Foot Drop (Düşük k Ayak) Gelişen en Olguda Mentamove ile Tedavi Dr. Mustafa Akgün, Dr. Zehra Akgün, Dr. Christoph Garner Mentamove Merkezi Bursa Türkiye Keywords: Lumbar Disc Disease, Foot Drop,
Spontan Foot Drop (Düşük k Ayak) Gelişen en Olguda Mentamove ile Tedavi Dr. Mustafa Akgün, Dr. Zehra Akgün, Dr. Christoph Garner Mentamove Merkezi Bursa Türkiye Keywords: Lumbar Disc Disease, Foot Drop,
ORTOPEDİ VE TRAVMATOLOJİ BRANŞI ARTROPLASTİ ALAN GRUBUNDA KULLANILAN TIBBİ MALZEMELERE AİT TASLAK LİSTE İLE İLGİLİ DUYURU
 ORTOPEDİ VE BRANŞI ARTROPLASTİ ALAN GRUBUNDA KULLANILAN TIBBİ MALZEMELERE AİT TASLAK LİSTE İLE İLGİLİ DUYURU Sosyal Güvenlik Kurumu Başkanlığı Genel Sağlık Sigortası Genel Müdürlüğü Tıbbi Malzeme Daire
ORTOPEDİ VE BRANŞI ARTROPLASTİ ALAN GRUBUNDA KULLANILAN TIBBİ MALZEMELERE AİT TASLAK LİSTE İLE İLGİLİ DUYURU Sosyal Güvenlik Kurumu Başkanlığı Genel Sağlık Sigortası Genel Müdürlüğü Tıbbi Malzeme Daire
BEL AĞRISI. Dahili Servisler
 BEL AĞRISI Dahili Servisler İnsan omurgası vücut ağırlığını taşımak, hareketine izin vermek ve spinal kolonu korumak için dizayn edilmiştir. Omurga kolonu, birbiri üzerine dizilmiş olan 24 ayrı omur adı
BEL AĞRISI Dahili Servisler İnsan omurgası vücut ağırlığını taşımak, hareketine izin vermek ve spinal kolonu korumak için dizayn edilmiştir. Omurga kolonu, birbiri üzerine dizilmiş olan 24 ayrı omur adı
Diz ekleminin hareketleri; fleksiyon ve ekstansiyon hareketleridir.
 Articulatio coxae (kalça eklemi); articulatio spheroidea tipi eklemdir. Labrum articulare si (labrum acetabulare) vardır. Os coxa ile femur başı arasındadır. Bağları; capsula articularis, zona orbicularis,
Articulatio coxae (kalça eklemi); articulatio spheroidea tipi eklemdir. Labrum articulare si (labrum acetabulare) vardır. Os coxa ile femur başı arasındadır. Bağları; capsula articularis, zona orbicularis,
ORTOPEDİ VE TRAVMATOLOJİ BRANŞI ARTROPLASTİ ALAN GRUBUNA AİT TIBBİ MALZEMELER
 ORTOPEDİ VE TRAVMATOLOJİ BRANŞI ARTROPLASTİ ALAN GRUBUNA AİT TIBBİ MALZEMELER EK-3/F-1 SUT KODU UYGULAMA CERRAHİ TASARIM ÖZELLİK MATERYAL ÜRÜN TANIMI YÖNTEM KAPLAMA FİYAT (TL) 100.100 KALÇA PRİMER ASETABULAR
ORTOPEDİ VE TRAVMATOLOJİ BRANŞI ARTROPLASTİ ALAN GRUBUNA AİT TIBBİ MALZEMELER EK-3/F-1 SUT KODU UYGULAMA CERRAHİ TASARIM ÖZELLİK MATERYAL ÜRÜN TANIMI YÖNTEM KAPLAMA FİYAT (TL) 100.100 KALÇA PRİMER ASETABULAR
VÜCUDUN TEMEL PARÇALARI. 1) Baş-boyun 2)Gövde 3)Ekstremiteler (Kollar ve bacaklar)
 VÜCUDUN TEMEL PARÇALARI 1) Baş-boyun 2)Gövde 3)Ekstremiteler (Kollar ve bacaklar) 1)BAŞ a)yüz b)kranium (Kafatası) 2) GÖVDE a)toraks (Göğüs kafesi) b)karın 3) EKSTREMİTELER a)üst ekstremiteler b)alt ekstremiteler
VÜCUDUN TEMEL PARÇALARI 1) Baş-boyun 2)Gövde 3)Ekstremiteler (Kollar ve bacaklar) 1)BAŞ a)yüz b)kranium (Kafatası) 2) GÖVDE a)toraks (Göğüs kafesi) b)karın 3) EKSTREMİTELER a)üst ekstremiteler b)alt ekstremiteler
EKSTANSÖR TENDON YARALANMALARI. Prof. Dr. Mustafa HERDEM ORTOPEDİA Hastanesi ADANA
 EKSTANSÖR TENDON YARALANMALARI Prof. Dr. Mustafa HERDEM ORTOPEDİA Hastanesi ADANA TENDONLAR Extansör Fleksör GENEL BİLGİLER El cerrahisi literatüründe ve kişisel arşivlerimizde belirgin fleksör tendon
EKSTANSÖR TENDON YARALANMALARI Prof. Dr. Mustafa HERDEM ORTOPEDİA Hastanesi ADANA TENDONLAR Extansör Fleksör GENEL BİLGİLER El cerrahisi literatüründe ve kişisel arşivlerimizde belirgin fleksör tendon
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK
 KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 COLUMNA VERTEBRALİS 2 COLUMNA VERTEBRALİS 1) Columna vertebralis pelvis üzerine merkezi olarak oturmuş bir sütuna benzer ve destek vazifesi görerek vücudun dik durmasını
KİNEZYOLOJİ ÖĞR.GÖR. CİHAN CİCİK 1 COLUMNA VERTEBRALİS 2 COLUMNA VERTEBRALİS 1) Columna vertebralis pelvis üzerine merkezi olarak oturmuş bir sütuna benzer ve destek vazifesi görerek vücudun dik durmasını
Distal Radio Ulnar Eklem Yaralanmaları. Doç. Dr Halil İbrahim Bekler
 Distal Radio Ulnar Eklem Yaralanmaları Doç. Dr Halil İbrahim Bekler DRUJ sorunları sık görülür. Ön kol, bilek fonksiyonlarını bozar. Yaralanma Mekanizması Hiperpronasyonda, ekstansiyonda bilek üzerine
Distal Radio Ulnar Eklem Yaralanmaları Doç. Dr Halil İbrahim Bekler DRUJ sorunları sık görülür. Ön kol, bilek fonksiyonlarını bozar. Yaralanma Mekanizması Hiperpronasyonda, ekstansiyonda bilek üzerine
FEMUR İNTERKONDİLER ÇENTİK GENİŞLİĞİ VE ÖN ÇAPRAZ BAĞ YIRTIKLARI İLE İLİŞKİSİ
 T.C. SAĞLIK BAKANLIĞI GÖZTEPE EĞİTİM VE ARAŞTIRMA HASTANESİ RADYOLOJİ KLİNİĞİ FEMUR İNTERKONDİLER ÇENTİK GENİŞLİĞİ VE ÖN ÇAPRAZ BAĞ YIRTIKLARI İLE İLİŞKİSİ (UZMANLIK TEZİ) Dr. CEM BURAK KALAYCI Danışman
T.C. SAĞLIK BAKANLIĞI GÖZTEPE EĞİTİM VE ARAŞTIRMA HASTANESİ RADYOLOJİ KLİNİĞİ FEMUR İNTERKONDİLER ÇENTİK GENİŞLİĞİ VE ÖN ÇAPRAZ BAĞ YIRTIKLARI İLE İLİŞKİSİ (UZMANLIK TEZİ) Dr. CEM BURAK KALAYCI Danışman
Artroskopi, ortopedik cerrahların eklem içini görerek tanı koydukları ve gerektiğinde
 Artroskopi nedir? Artroskopi, ortopedik cerrahların eklem içini görerek tanı koydukları ve gerektiğinde çeşitli tedavileri uyguladıkları bir cerrahi prosedürdür. Artroskopi sözcüğü latince arthro (eklem)
Artroskopi nedir? Artroskopi, ortopedik cerrahların eklem içini görerek tanı koydukları ve gerektiğinde çeşitli tedavileri uyguladıkları bir cerrahi prosedürdür. Artroskopi sözcüğü latince arthro (eklem)
FTR 208 Kinezyoloji II. El bileği III. yrd. doç. dr. emin ulaş erdem
 FTR 208 Kinezyoloji II El bileği III yrd. doç. dr. emin ulaş erdem EL BİLEĞİ EKSTANSÖR KASLARI El Bileği Ekstansör Kasları Primer M.Ekstansör karpi radialis longus M.Ekstansör karpi radialis brevis M.Ekstansör
FTR 208 Kinezyoloji II El bileği III yrd. doç. dr. emin ulaş erdem EL BİLEĞİ EKSTANSÖR KASLARI El Bileği Ekstansör Kasları Primer M.Ekstansör karpi radialis longus M.Ekstansör karpi radialis brevis M.Ekstansör
KASLAR HAKKINDA GENEL BİLGİLER. Kasların regenerasyon yeteneği yok denecek kadar azdır. Hasar gören kas dokusunun yerini bağ dokusu doldurur.
 KASLAR HAKKINDA GENEL BİLGİLER Canlılığın belirtisi olarak kabul edilen hareket canlıların sabit yer veya cisimlere göre yer ve durumunu değiştirmesidir. İnsanlarda hareket bir sistemin işlevidir. Bu işlevi
KASLAR HAKKINDA GENEL BİLGİLER Canlılığın belirtisi olarak kabul edilen hareket canlıların sabit yer veya cisimlere göre yer ve durumunu değiştirmesidir. İnsanlarda hareket bir sistemin işlevidir. Bu işlevi
KASLAR (MUSCLE) 6. HAFTA. Yrd. Doç. Dr. Kadri KULUALP Yrd. Doç. Dr. Önder AYTEKİN
 KASLAR (MUSCLE) 6. HAFTA Yrd. Doç. Dr. Kadri KULUALP Yrd. Doç. Dr. Önder AYTEKİN KAS (MUSCLE) Hareket sisteminin aktif elemanları kaslardır. Kasın Latincesi, küçük fare anlamına gelen Musculus sözcüğüdür.
KASLAR (MUSCLE) 6. HAFTA Yrd. Doç. Dr. Kadri KULUALP Yrd. Doç. Dr. Önder AYTEKİN KAS (MUSCLE) Hareket sisteminin aktif elemanları kaslardır. Kasın Latincesi, küçük fare anlamına gelen Musculus sözcüğüdür.
AYAK BILEĞI ORTEZLERI
 AYAK BILEĞI ORTEZLERI AYAKBILEĞI ANATOMISI AYAKBILEĞI ANATOMISI Kaslar: Gastrocnemius ve Soleus: Ayakileği plantar fleksiyonu Tibialis posterior: Plantar fleksiyon ve inversiyon Peroneus longus ve brevis:
AYAK BILEĞI ORTEZLERI AYAKBILEĞI ANATOMISI AYAKBILEĞI ANATOMISI Kaslar: Gastrocnemius ve Soleus: Ayakileği plantar fleksiyonu Tibialis posterior: Plantar fleksiyon ve inversiyon Peroneus longus ve brevis:
EKLEM HAREKET AÇIKLIĞI ÖLÇÜMÜ
 EKLEM HAREKET AÇIKLIĞI ÖLÇÜMÜ Lokomotor sistem muayenesi İnspeksiyon, Palpasyon, Eklem hareket açıklığı (EHA), Nörolojik muayene (kas testi, refleks muayene, duyu muayenesi), Özel testler, Fonksiyonel
EKLEM HAREKET AÇIKLIĞI ÖLÇÜMÜ Lokomotor sistem muayenesi İnspeksiyon, Palpasyon, Eklem hareket açıklığı (EHA), Nörolojik muayene (kas testi, refleks muayene, duyu muayenesi), Özel testler, Fonksiyonel
TÜRKİYE VOLEYBOL FEDERASYONU 4. KADEME ANTRENÖR KURSU SPOR ANATOMİSİ VE KİNEZİYOLOJİSİ
 TÜRKİYE VOLEYBOL FEDERASYONU 4. KADEME ANTRENÖR KURSU SPOR ANATOMİSİ VE KİNEZİYOLOJİSİ Ş. NAZAN KOŞAR Hacettepe Üniversitesi Spor Bilimleri Fakültesi 1 SUNUM AKIŞI Kassal Analiz Gövde hareketlerinin kassal
TÜRKİYE VOLEYBOL FEDERASYONU 4. KADEME ANTRENÖR KURSU SPOR ANATOMİSİ VE KİNEZİYOLOJİSİ Ş. NAZAN KOŞAR Hacettepe Üniversitesi Spor Bilimleri Fakültesi 1 SUNUM AKIŞI Kassal Analiz Gövde hareketlerinin kassal
Artrozlar ve Artroplasti & Güncel Artrodez Yaklaşımları / Diz Artroplastileri
 Kitap Bölümü DERMAN Artrozlar ve Artroplasti & Güncel Artrodez Yaklaşımları / Diz Artroplastileri Özgür Başal UNİKOMPARTMANTAL DİZ ARTROPLASTİSİ İlk olarak McKeever tarafından tarif edilmiş ve başarısız
Kitap Bölümü DERMAN Artrozlar ve Artroplasti & Güncel Artrodez Yaklaşımları / Diz Artroplastileri Özgür Başal UNİKOMPARTMANTAL DİZ ARTROPLASTİSİ İlk olarak McKeever tarafından tarif edilmiş ve başarısız
