Fonksiyon Kazanan Anormal Hemoglobinler
|
|
|
- Temel Arıkan
- 10 yıl önce
- İzleme sayısı:
Transkript
1 Fonksiyon Kazanan Anormal Hemoglobinler Aytemiz GÜRGEY * GİRİŞ Günümüzde iç ve dış göçler nedeni ile hemoglobinopatiler belirli bölgelerin hastalığı olmaktan çıkmış ve dünyanın her ülkesinde görülmeye başlamıştır. Akdeniz kuşağında bulunan ülkemiz thalassemia ve anormal hemoglobinlerden özellikle orak hücreli anemi yönünden oldukça zengindir. Bu hastalıkların tanı ve tedavisinde sorun yaşanmamaktadır. Globin genlerindeki mutasyonlara bağlı olarak 1000 nin üzerinde anormal hemoglobin tanımlanmıştır. Bunların bir kısmı bulgu vermediği için tanı genellikle tarama çalışmaları sırasında konulmaktadır. Anormal hemoglobinlerin bazılarına hemoglobin elektroforezi ile çok kolay tanı konulurken diğer bazılarında elektroforezde band gösterilememekte ve/veya High Pressure Liquide Chromatography (HLPC) ile tanı konulamamaktadır. Bu tip anormal hemoglobinlerde tanı sorunu yaşanmakta ve hastalarda hemoglobinopati tanısından uzaklaşılarak başka hemolitik anemi nedenleri aranmaktadır. Bu tip anormal hemoglobinler ayrıca çok farklı klinik tablolarla karşımıza çıktığından kan bilimcileri için hala önemli hastalıklardan birisi olma özelliğini korumaktadır. Hb D ve benzerleri klinik bulguya sahip olmadığı halde biraz önce söz edilen anormal hemoglobinler gösterdikleri fonksiyonel, fiziksel, kimyasal bazı değişikliklere sahip olduğu için bunları Fonksiyon Kazanan Anormal Hemoglobinler başlığı altında incelemek daha yararlı olabilir. Bu yazıda belirti vermeyen anormal hemoglobinlere değinilmeyecek, daha çok, fonksiyon kazanan durağan olmayan hemoglobinler, oksijen afinitesinde değişiklik olanlar, oksidize olmuşlar ve yapısal anormal hemoglobinler üzerinde durulacaktır. Fonksiyon kazanan anormal hemoglobinlerin bazılarının patolojileri Hemoglobinin Özellikleri ile yakından ilişkili olduğu için kısaca bu özellikler gözden geçirilecektir. HEMOGLOBİNİN BAZI ÖZELLİKLERİ Hemoglobin, 4 HEM ve 4 GLOBİN in birleşmesinden olan tetramerik bir proteindir. Moleküler kitlesi dalton dur. Bilindiği gibi hemoglobinin en önemli işlevlerinden birisi oksijenin (O 2 ) solunum organından periferik dokulara götürülmesi ve periferde oluşan karbondioksit ( 2 ) ve protonların atılımı için onların solunum organına taşınmasıdır. Hemoglobinde 4 HEM gurubu olduğu için, O 2 nin 4 bağlanma yeri vardır. Oksijenin hemoglobine bağlanması ile oksihemoglobin oluşur ve bu durum hemoglobinin yapısının gevşek olmasına neden olur (Relaks-R-oxy şekli). Deoksijenize veya kısmi oksijenlenmiş hemoglobinin yapısı gergindir. Buna Tense (T-deoxy) hali denilmektedir. Oksijen hemoglobine bağlandığında oluşan O 2 afinite eğrisi (ayrışma) sigmoidaldir. Deoxy halden Oxy durumuna geçiş sırasında ilk oksijenasyon basamağı güçlükle olur, fakat ilk molekülün bağlanması diğer O 2 lerin bağlanmasını kolaylaştırmaktadır. Hemoglobinin oksijenasyonu ve deoksijenasyonu HEM Alındığı Tarih: Kabul Tarihi: * Hacettepe Üniversitesi, Pediatrik Hematoloji Ünitesi, Prof. Dr. 4
2 demirinde olur. Isı nın ve diphospho glycerate ın (DPG) azalması ph nın artması sigmoidal oksijen ayrışma eğrisini sol tarafa, bunun aksine ısı, DPG ın artması, ph nın azalması sağ tarafa kaydırmaktadır. Eğrinin sola kayması, hemoglobinin oksijene olan ilgisini artırmakta ve bu durumda hemoglobin dokulara daha az oksijen bırakmaktadır. Eğrinin sağa kayması, hemoglobin O 2 e olan ilgisini azaltmakta ve dokulara daha fazla O 2 verilmektedir. Bu mekanizmada mutasyonlara bağlı olarak gelişen değişiklikler anormal hemoglobinin O 2 e olan ilgisini artırarak veya azaltarak eritrositozla veya siyanozla seyretmesine neden olmaktadır. Oksijen dokulara verildiği zaman hemoglobin, 4 molekül 2 i bağlayabilir böylece 2 in % 15 i taşınmış olur. Karbondioksit hemoglobinin T halini stabilize eder. Hemoglobin kaybedilen her 4 molekül 0 2 yerine 2 proton bağlayabilmekte buna hemoglobinin tamponlama etkisi denilmektedir. Protonların artması ph yı düşürmekte ve p 2 artmaktadır. Böylece hemoglobinin O 2 ne olan ilgisi azalmakta buna Bohr etki adı verilmektedir. Hemoglobinin etkisini değiştiren bir diğer molekül 2,3 difosfogliserattır (2,3DPG). Bir molekül 2,3DPG, deoksi Hb e bağlandığı zaman, hemoglobine ilgisi azalmaktadır. Erişkin Hb e 2,3DPG ın bağlanması daha kolaydır, fetal Hb e bağlanması daha azdır. Bu nedenle fetal hemoglobinin O 2 e ilgisi anne hemoglobinine göre daha yüksektir. Proteinlerin çoğu tek polipeptid zincirleri şeklindedir, bunlara monomerik proteinler denir. Proteinlerin diğer bazıları ise iki veya daha fazla polipeptid zincirinden yapılmıştır bunlara ubunit denir. Tersiyer yapının stabilizasyonundan sorumlu olan kuvvetler kuarterner yapı stabilizasyonunda da rol oynar. Kuarterner yapı ise çok unit li proteinde subunit lerin her birinin pozisyon ve sırasını tanımlar. Globinde 8 heliks (A-H) ve interconnecting loop (nonhelical) vardır. Her bir globin zinciri helikal ve nonhelikal bölgelerden ibarettir. Alfa zincirlerinde D heliks delesyona uğramıştır. Bu nedenle aminoasit sayısı 141 olarak beta zincirinden daha azdır. Hemoglobin 2 alfa ve 2 beta zincirinden oluşmuştur. Benzer zincirler arasındaki bağlar (örneğin a1a2 veya b1b2) zayıftır. Birbirine benzemeyen (örneğin a1b1 veya a2b2 gibi) zincirler arasındaki ilişkiler daha güçlüdür. Dimerlerin yüzeyleri üzerinde iki temas alanı vardır. Bunlardan a1b2 ve onun ekivalanı olan a2b1 temasına kayan (sliding kontakt) temas adı verilir. Buna karşılık a1b1 dimer i a ve b zincirler arasında interaksiyona sahiptir. Bu sonuncu bağlar çok güçlüdür ve sadece yüksek konsantrasyonda üre solüsyonu veya bazı tuzlarla kırılabilir. Hemoglobinin iki alfa ve 2 beta dan oluşan 4 polipeptid zinciri birbirlerine; Tuz köprüleri Hidrojen (H) bağları Hidrofobik ilişki ile bağlanır. Bu bağlarda değişikliğe yol açan mutasyonlar anormal hemoglobinlerin fonksiyon kazanmasına neden olur. Anormal Hemoglobinler Hb F ve Hb A2 nin yapısına giren gama ve delta zincir değişikliklerine yol açan mutasyonlara bağlı gelişen anormal hemoglobinler sayı olarak daha az olup belirti vermezler. Alfa ve beta gen mutasyonları anormal Hb lerin büyük kısmını oluşturmakta ve bunların bir kısmı ağır klinik bulgulara neden olabilmektedir. 5
3 1. Durağan Olmayan (Unstable) Hemoglobinler (hemolitik anemi ile seyreder) Genellikle otozomal dominant geçer, spontan mutasyon sık gelişir. Bu nedenle anne, baba ve kardeşlerde anormal hemoglobin olmaması hastalıktan uzaklaştırmaz. Bazı anormal Hb lerde eritrosit içinde molekülün solubilitesinde değişiklikler olur. Bunlar eritrosit içine globuler inklüzyonlar şeklinde birikir (Heinz Body). Bu inklüzyonlar eritrosit ömrünü azaltır. Bu tip anormal hemoglobinlere Konjenital Heinz Body Hemolitik Anemisi ismi de verilir. Ağır seyirli olanlar doğumdan itibaren belirti verir. Hastalarda anemi, retikülositoz, hepatosplenomegali, sarılık ve bacak ülserlerini içine alan kronik hemolitik anemi bulguları vardır. olubilite azalma derecesine bağlı olarak bunlarda anemi de dalgalanmalar görülür. Bir başka deyişle hemoglobin düzeyinde, anemi ile normal değerler arasında değişiklikler gözlenir. Aşırı durağan olmayan (hyperunstable) hemoglobinler kısa süre içinde kaybolduklarından hemoglobin elektroforezinde anormal hemoglobini göstermek mümkün olmaz. Bu durumda aşağıda belirtilen klinik ve laboratuar bulguları olan hastaların durağan olmayan hemoglobin yönünden incelenmesi gerekebilir. Eritrosit harabiyeti olan hastada kronik veya intermitant hemolitik anemi, sarılık, koyu renkli idrar çıkarma veya erken safra taşı gelişmesi, retikülositin yüksek olması ve oksidan ilaçlarla, enfeksiyonlarla hemoliz gelişmesi, bacak ülserlerinin varlığı durağan olmayan Hb i düşündürmelidir. Viral, bakteriyel enfeksiyonlar, oksidan maddeler, sulfonamidler G6PD eksikliğinde olduğu gibi hemolizi başlatabilir. Hastalar Parvovirüs B19 a duyarlıdır ve aplastik krize girebilirler. Hemolitik krizler kendiliğinden sonlanır. Ateş ve geçici asidoz, Hb denatürasyonunu artırdığı için hemolize katkıda bulunur. Tanı için; a) Periferik kan yaymasında polikromazi, poikilositoz gibi hemoliz bulguları olan ve diğer yöntemlerle tanı konulamayan hemolitik anemili hastaların incelenmesi b) Heinz Body aranması gereklidir. (Heinz Body eritrosit içinde bulunan inklüzyon cisimleridir. Periferik kan yaymasının parlak krezil mavisi veya yeni metilen mavisi ile boyanması ile gösterilir. Hemoliz akut ve çok ağır değilse Heinz Body dalak tarafından kaldırılacağından her zaman bu inklüzyonları göstermek mümkün olmayabilir). c) Hemoglobin Elektroforezi: Her zaman anormal hemoglobini göstermek mümkün olmayabilir. Anormal hemoglobinlerin bazılarında örneğin hemoglobin Köln de olduğu gibi aminoasit değişiminde hemoglobin molekülü üzerinde elektrik yükü değişmeyebilir. Bu durumda hemoglobin elektroforezinde bant görülmez. ürtünmeyi düşündüren görünüm olur. Bu nedenle elektroforezi normal olanlarda tanıdan uzaklaşılmamalı, tanı için diğer testler kullanılmalıdır. Veya hemoglobin Geneva da olduğu gibi mutant hemoglobin o kadar unstabildir ki, hemen parçalanır ve gösterilemez. Bunlar Globin genlerinin dizi analizi ile tanınırlar. d) Isı stabilite testi yapılması. Hemolizat 1 veya 2 saat 50 C de inkübe edilir. Unstable Hb varlığında çöküntü (presipitasyon) görülür. Normal Hb 55 C de çöküntü yapar. e) Iso-Propanolol testi yapılması durağan olmayan hemoglobin tanısında yol gösterici olabilirse de % 5 oranında yanlış pozitiflik elde edilebilir. Kendi deneylerimizde bu yöntemle sıklıkla yalancı pozitiflik oluştuğu gözlemlenmiştir. Tedavi: Hemoliz ataklarında folik asit yararlı olabilir. Enfeksiyonlar hemen tedavi edilmeli, acetaminophene gibi oksidan ilaçlar kullanılmamalıdır. Ağır hemoliz ataklarında 6
4 kan transfüzyonu yararlı olabilir. Tekrarlayan ağır hemoliz ataklarında splenektomi yapılması transfüzyon bağımlılığını ortadan kaldırabilir. 2. Oksijen Afinitesinde Değişiklik Yapan Anormal Hemoglobinler Bu gurup içine; a) Oksijen afinitesini artıran ve b) Oksijen afinitesini azaltan hemoglobinopatiler girmektedir. Oksijen afinitesinde artma veya azalma şeklinde değişikliğe neden olan mutasyonlar sıklıkla; Hemoglobinin alfa ve beta zincirleri arasındaki (a1b2; a1b1) temas yerlerinde Hidrojen bağlarının olduğu yerlerde Hidrofobik ilişkinin bulunduğu kısımlarda yer alırlar. HEM ile O 2 nin ilişkisini etkileyen tuz köprülerinin olduğu bölgelerdeki mutasyonlar tuz bağlarının yerini değiştirerek oksijen afinitesinde değişikliğe neden olurlar. 2.3DPG ın bağlanma yerinde olan mutasyonlar, hemoglobin A ya bağlanma yerinin kaybına neden olarak O 2 afinitesini değiştirirler (Bohr etkiyi değiştirerek). 2A-Oksijen Afinitesi Yüksek Olan Anormal Hemoglobinler (eritrositozla seyreder) İlk kez 1966 yılında 81 yaşındaki eritrositozlu ve kalp şikayeti olan hastada tanımlandı. Hastada lökosit ve trombosit sayıları normaldi, ve dalak büyüklüğü yoktu. Bu bulgularla Polisitemi Vera dan farklıydı. Hastanın hemoglobin elektroforezinde anormal band görüldüğü için ileri tetkikler yapıldığında anormal hemoglobinin oksijene ilgisinin arttığı bulunmuştu. Anormal hemoglobinin incelenmesinde, alfa zincirinde 92. Pozisyonda Leu Arg geldiği bulundu. Hb Chesapeake adı verilen bu anormal hemoglobinin bulunması, eritrositozla seyreden yeni bir gurup hastalığa ilginin artmesine neden oldu. Oksijene yüksek afinite gösteren hemoglobinler O 2 ayrışma eğrisinin sola kaymasına neden olur ve hemoglobin A ya göre daha fazla O 2 bağlar, böylece normal kapiller oksijen basıncında dokulara daha az O 2 bırakırlar. Dokularda olan hafif hipoksi, eritropoetin yapımını tetikler ve eritrosit sayısı artarak eritrositoza neden olur. Nadiren bazı olgularda hematokrit % düzeyine çıkabilir. Bu guruptaki mutasyonların bir kısmı HEM cebi içindeki interaksiyonları, bazıları tuz bağlarının yerlerini değiştirir, diğer bazıları da Bohr etkiyi veya Hb A nın 2,3 DPG a bağlanmasını bozarak oksijen afinitesini artırır. Tanı da: Ailevi eritrositoz olgu öyküsü önemli Hb Elektroforezinin normal olması hastalıktan uzaklaşılmasına neden olamaz. Plazma eritropoetin düzeyi tayini yapılmalıdır Hb nin fonksiyonel testini (P50) yapmak tanı koymada anahtar rol oynar. Oksijene yüksek afinite gösteren anormal Hb lerde P50 değeri düşüktür. Bunun için Hem-O- can gibi cihazlar kullanılması gerekir. PO2 den hesaplanarak tanıya varılamaz. Oksijen afinitesini artıran ve eritrositozla seyreden anormal Hb lerde mutasyonun olduğu yerler ve mutasyonun yarattığı sonuçlar a) Hb nin fleksibl olan dönüşüm yerindeki (T veya R şekline dönüşüm) veya Hb nin R (oxy) haline uyan a1b2 temas yerindeki karboksi (C) ucundaki mutasyonlar. Bunlar hemoglobinin R şeklini stabilize veya T (deoxy) şeklini destabilize ederek, O 2 7
5 afinitesini artırırlar. b) a1b1 temas yerinde hemoglobinin R şekline uyan yapının tümünün bozulmasına yol açan değişiklikler c) Oluşan mutasyon, agragasyon veya polimerizasyon a eğilim yaratarak kuarterner yapının oluşumunu engeller. Böylece HEM-HEM ilişkisinde azalma olur, ek olarak yeni oluşan sülfidril ve disülfid çapraz bağlar da O 2 afinitesini artırır. d) Hemoglobinin 2,3 DPG a ilgisini azaltan mutasyonlar Bohr etkiyi değiştirerek O 2 e olan afiniteyi artırırlar. Hastalığın Polisitemia Vera dan ayrılması önemlidir. adece eritrosit düzeyinin yüksek, beyaz küre ve trombosit sayısının normal olması, splenomegalinin olmaması iki hastalığı birbirinden ayırmada yararlıdır. Literatürde bu guruptaki hastaların bazıları, Polisitemi Vera ile karıştırıp P32 ile tedavi edilmişlerdir. Hastalarda idrar eritropoetin düzeyi normaldir. Bu tip eritrositoza sahip olan gebe ve fetuslar herhangibir sorun yaşamazlar. adece oksijenin dokulara verilmesinde azlık olduğu için doku hipoksisine bağlı eritrositoz görülmektedir. Hastalarda perfüzyon etkisinin artması gibi gelişen kompansatuvar mekanizmalar yaşamı sorunsuz hale getirir. Örneğin Hb Malmö lü hastalarda myokardiyal kan akımı, Hb Yakuma da serebral kan akımı artmıştır. Eritrositozlu hastalarda kompanzasyon nedeni ile dokulara oksijen verilmesi düzeltildiğinden genellikle flebotomiye gerek yoktur. Hastalarda O 2 harcanması, arteriyel PO 2 değerleri, normaldir. Bu değerler flebotomi ve eksersizden sonra değişir. Yaşlı hastaların koroner hastalığı yönünden yakından takip edilmesi yararlıdır. Ayırıcı Tanıda: Karbon monoksit () zehirlenmesinde benzer şekilde P50 değerinde düşüklük olur. Bulgular, O 2 ne yüksek affiniteli anormal hemoglobinli hastalardakine benzer. Tanı dedektörleri ile konulur. Eritropoetin reseptör mutasyonlarında da ailevi eritrositoz görülür. Otozomal dominant geçişlidir. Oksijene Duyarlı Mutasyonlar düşünülmelidir. 2B) Oksijen Afinitesi Düşük Olan Hemoglobinler (siyanozla seyredebilir) Oksijen afinitesi düşük olan hemoglobinler örneğin Hb Kansas (b 102 Arg Thr) gibi mutasyonlarda Hb e oksijen bağlanması bozulur. Hb Kansas oksijeni iyi bağlayamadığı için oksijen afinite eğrisi sağ tarafa kayar. Oksijen afinitesi düşük olan hemoglobine sahip hastaların bazısında deri siyanotik görünümdedir. Alfa zincirleri fetal hayatın ikinci trimestrinde yapılmaya başladığı için alfa gen mutasyonlarına bağlı gelişen anormal Hb lerde siyanoz doğumdan itibaren görülürken, beta zincir yapımı perinatal dönemde başladığı için beta gen mutasyonlarında ilk yaşın ortalarında veya sonunda görülür. Tanı için siyanoz yapan diğer nedenlerden uzaklaşıldıktan sonra anormal hemoglobin olasılığı üzerinde durulmalıdır. iyanoz yapan anormal Hb sayısı, eritrositozla seyredenden daha azdır. 8
6 Oksijen Afinitesini Azaltan Mutasyonların Bulunduğu Yerler ve Oluşturduğu onuçlar a) Hb nin fleksibl olan dönüşüm yerindeki (T veya R şekline dönüşüm) veya Hb nin T (deoxy) haline uyan a1b2 temas yerinde karboksi (C) ucundaki değişikliklere bağlı olarak gelişir. Bunlar T halini stabilize, R şeklini destabilize ederek O 2 ne olan afiniteyi azaltırlar. b) HEM in ligand lara afinitesini azaltırlar c) T şeklindeki Hb nin tüm yapısını değiştirerek O 2 e olan ilginin azalmasına yol açarlar. Oksijene ilgisi az olan hemoglobinlerin çoğu normal akciğerde oksijen ile tam doygunluğa (satürasyon) ulaşır. Diğer dokularda düşük kapiller po 2 basıncında bu hemoglobinler normalden fazla O 2 ni dokulara bırakır. Dokulara fazla oksijen bırakılması iki sonucun gelişmesine neden olur. Birincisinde, dokulara gereğinden fazla oksijen bırakıldığı için düşük hematokrit düzeylerinde bile oksijen gereksinimi karşılanabilir. Düşük hematokrite rağmen hastalar tamamen asemptomatiktir ve dokuların oksijenlenmesi de normaldir. İkincisinde kapiller ve venlerde dolaşan doymamış (desatüre) Hb miktarı 5 g/dl den fazladır. Bu da siyanoza neden olur. Kişiler siyanozlu oldukları halde şikayetleri yoktur ve tamamen normaldir. Tanı koymak için; a) Kardiyopulmoner hastalık tanısından uzaklaşılmalı b) Methemoglobinemi, sulfhemoglobinemi, Hb M çalışılarak bunların normal olduğu gösterilmelidir. Normal venöz kan (deoksi Hb) menekşe renginde, düşük oksijen afiniteli Hb e sahip hastaların oksihemoglobinleri ise parlak kırmızıdır. Bu nedenle düşük oksijen afiniteli hasta kanı oksijenlendirildiği zaman renkte açılma olmazsa Methemoglobinemi, ulfhemoglobinemi veya Hb M gibi hastalıklar düşünülmelidir. c) Tam kanda p50 ölçülmesi tanıda çok önemlidir. d) Hb elektroforezi yapılmalıdır, elektroforezde band görülmemesi hastalıktan uzaklaştırmaz. 3. Oksidize Olmuş Anormal Hemoglobinler: Hemoglobin M Hemoglobin M hastalığı otozomal dominant geçiş gösteren bir globin hastalığıdır. Mutasyon sonucu alfa veya beta globin zincirinde yer alan yeni aminoasitler anormal mikroçevre oluşturur ve HEM demiri oksidize olarak ferrik şekle (Fe +3 ) dönüşür. Bilindiği gibi normal hemoglobinde demir +2 değerlidir. Hemoglobin M, siyanoz ve demirin +3 değerli olması gibi yönleriyle methemoglobine benzemektedir. Fakat hemoglobin M methemoglobinden tamamen farklıdır. Methemoglobinde HEM deki demir oksidize olmuştur, globin kısmı normaldir. Hemoglobin M de ise genetik defekt globindedir ayrıca HEM demiri +3 değerlidir. Bu durum anormal spektruma neden olur. Böylece Hb M, methemoglobinden kolayca ayrılır. Hb M de genellikle HEM demiri ile ilişkili olan proksimal veya distal Histidin değişerek yerine Tyrosine aminoasidi gelir. Bununla birlikte başka aminoasitlerle de yer değişimi olabilir. Hastaların deri ve mukozaları kahverengi-mor renktedir. Doğumdan itibaren olan siyanoz alfa, bir yaş civarında başlayan renk değişikliği beta gen mutasyonlarını düşündürür. Hasta- 9
7 lar konjenital kalp hastalıkları ile karıştırılabilir. Dispne ve çomak parmak olmaması ayırıcı tanıda yardımcı olur. Literatürde bir aylık çocuğa psödöturunkus tanısı konularak Blalock şant ameliyatı yapılmış, yıllar sonra aile tekrar incelendiğinde baba ve çocuk hemoglobin M Boston tanısı almıştır. Tanıda hemoglobin M nin, methemoglobinden ayırımının yapılması gerekir. Hb M in spektrumu Hb A dan farklıdır. Hasta hemolizatına potasyum siyanid eklendiği zaman kırmızı renk görülmesi methemoglobine işaret etmektedir. Tanıda spektrofotometrik inceleme anahtar rol oynar. Hemoglobin elektroforezinin rolü kısıtlıdır. elüloz asetat ta hemoglobinin oxy şekli, normal hemoglobinden ayrılmadığı için yararı olmaz. Agar elektroforezi yapılması tercih edilmelidir. 4. Anormal Hemoglobine Bağlı Gelişen Dominant Thalassemia endromları Dominant beta thalassemia ya görünümü veren birden fazla antite vardır. Örneğin alfa gen triplikasyonu ve beta thalassemia taşıyıcı birlikteliği dominant beta thalassemia intermedia görünümüne neden olabilir. Buna benzer örnekleri artırmak mümkündür. Burada aslında anormal hemoglobin olduğu halde, mutant hemoglobin ya çok düşük oranda sentezlendiği veya hızla yıkıldığı için, tetramer oluşamaz. Böylece hemoglobin elektroforezi veya HLPC ile anormal hemoglobin gösterilemez. Bunun tek istisnası vardır. Şayet hiper unstable hemoglobine neden olan alfa gen mutasyonları, alfa thalassemia ile birlikte ise anormal hemoglobin fenotipik olarak görünebilir. Bu gurup hastalarda globin geninin şifreleme bölgesinde (coding) ağır sentez eksikliğine neden olan mutasyonlar söz konusudur. Bu nedenle hastalarda thalassemia fenotipi olabilir. Başlangıçta, beta globin genindeki exon 3 mutasyonlarının dominant thalassemia ya yol açtığı belirtilmekteydi. on yıllarda bölümümüzde takip edilen Hemoglobin Hakkari de Tablo. Türkiyeden yayınlanan fonksiyon kazanmış bazı anormal hemoglobinler. Hemoglobinopati Cinsi Gurup 1 (Durağan Olmayan Hb ler) 1. Hb Köln (b zincir variantı) 2. Hemoglobin Volga (b zincir variantı) 3. Hb Adana (a zincir variantı) 4. Hb Çapa (a zincir variantı) 5. Hb Brockton (b zincir variantı) 6. Hb Antalya (b zincir variantı) Kaynak Gurup 2. Oksijen Afinitesi Yüksek Olan Anormal Hb ler [Eritrositozla eyreden] Türkiyeden yayın yok Gurup 3. Oksijen Afinitesi Düşük Olan Anormal Hb ler [iyanozla eyreden] Türkiyeden yayın yok Gurup 4. Oksidize Hb ler- Hb M 1. Konjenital Hb M Gurup 5. Dominant Thalassemia Yapan Anormal Hb ler 1. Hb Hakkari
8 olduğu gibi exon 2 ve diğer exonlarındaki mutasyonların da dominant beta thalassemia ya neden olduğu bildirilmeye başlanmıştır. Moleküler patolojinin içine özellikle exon 3 de tek nokta mutasyonları, delesyonları, exon 3 de aminoasit sayısı azalmasına neden olan erken terminasyon kodonu oluşması veya aminoasit zincirinin uzamasına neden olan mutasyonlar veya alfa globin stabilize edici proteine bağlanmayı bozan alfa globindeki amino asit değişiklikleri girer. Bunlarda; Transfüzyona bağımlı anemi plenomegali PYda belirgin hipokrom, mikrositoz, bazofilik stipling Retikülositoz görülür Kemikiliği aspirasyon örneğinde eritroid hiperplazi, inefektif eritropoez ve eritrosit öncüllerinde inklüzyon cisimciği vardır. İnklüzyon oluşumu, hemoglobin yıkımı olduktan sonra serbest kalan HEM guruplarının methemoglobine okside olması ve oluşan serbest radikal lerin varlığına bağlanmıştır. Bu özellikleri nedeni ile bunlara Inclusion Body- Thalassemia sendromu adı da verilmiştir. ıklıkla thalassemia Intermedia kliniğine sahiptirler. Ebeveynlerden birisi normaldir. Bazen ana babanın her ikisi de normal olabilir. Çünkü mutasyonların çoğunluğu yeni (de novo) mutasyondur. onuç olarak anormal Hb ler çok farklı klinik bulgulara sahiptir. Fonksiyon kazanan anormal hemoglobinlerin bir kısmı klasik tanı yöntemleri ile tesbit edilememektedir. Böylece hemoglobinopati bakımından çok zengin olan ülkemizde eritrositoz ile, siyanozla seyreden, unstabil olduğu için elektroforezde görülemeyen anormal hemoglobinler veya dominant thalasemia olarak karşımıza çıkanlar tanıdan kaçmaktadır. Hemoglobin elektroforezi veya HLPC ile tanı konulamayan, yüksek retikülositoz ile seyreden, sebebi bilinmeyen hemolitik anemili hastaların fonksiyon kazanan anormal Hb ler yönünden araştırılması olgu sayısını artırabilir. KAYNAKLAR 1. Bunn HF, Nagel RL: Hemoglobins: Normal and abnormal. In Orkin H, Nathan DG, Ginsburg D, Look AT, Fisher DE, Lux E (eds). Nathan and Oski s Hematology of Infancy and Childhood 7th edition. aunders Elsevier, 2009, p Benz EJ, Ebert BL: Hemoglobin Variants Associated with Hemolytic Anemia, Altered Oxygen Affinity and Methemoglobins. In Hoffman R, Benz EJ, hattil J, Furie B, ilberstein LE, McGlave P, Heslop H (eds). Hematology. Basic Principles and Practice 5th edition. Churchill Livingstone Elsevier, 2009, p Bunn HF,Forget BG: Hemoglobin: Molecular, Cellular and Clinical Aspects.Philadelphia, WB aunders, Wajcman H, Galacteros F: Hemoglobins with high oxygen affinity leading to erythrocytosis. New variants and new concepts. Hemoglobin 2005; 29: Nagel RL, Lynfield J, Johnson J et al: Hemoglobin Beth Israel: a mutant causing clinically apparent cyanosis. N Eng J Med 1976; 295: Gerald D, Efron ML: Chemical studies of several varieties of Hb M. Proc Natl Acad ci UA 1961; 47: Cathie AB: Apparent idiopathic Heinz Body anemia. Great Ormon t J 1952; 3: Kazazian HH Jr, Dowling CE, Hurwitz R et al: Dominant thalassemia like phenotypes associated with mutations in exon 3 of the b globin gene. Blood 1992; 79:
9 9. Gurgey A, Altay C: Hemoglobin Köln [beta 98 (FG5) Val Met] in a Turkish Child. Turk J Pediatr 1982; 24: özen M, Karaaslan C, Oner R, Gumruk F, Ozdemir MA, Altay C, Gürgey A, Oner C: evere hemolytic anemia associated with Hb Volga [beta27 (B9) Ala Asp]:GCC at codon 27 in a Turkish family. Am J Hematol 2004; 76: Curuk A, Dimowsky AJ, Baysal E, Gu LH, Kutlar F, Molchanova TP, Webber BB, Altay C, Gurgey A, Huisman THJ: Hb Adana or alpha 2 (59)(E8)Gly Asp beta2, a severely unstable alpha 1-globin variant, observed in combination with the-(alpha) 20.5 kb alpha-thal-1 deletion in two Turkish patients. Am J Hematol 1993; 44: Dincol G, Dincol K, Erdem, Pobedimskaya DD, Molchanova TP, Ye Z, Webber BB, Wilson JB, Huisman TH: Hb Capa or alpha (2)94(G1) Asp-- Gly beta2, a mildly unstable variant with an A-- G (GAC-- GGC) mutation in codon 94 of the alpha 1-globin gene. Hemoglobin 1994; 18: Ulukutlu L, Ozsahin H, Webber BB,Hu H, Kutlar A, Kutlar F, Huisman TH: Hb Brockton [alpha 2 beta 2138 (H16) Ala-- Pro] observed in a Turkish girl. Hemoglobin 1989; 13: Keser I, Kayisli OG, Yesilipek A, Ozes ON, Luleci G: Hb Antalya [codons 3-5(Leu-Thr-Pro.. er-asp-er)]:a new unstable variant leading to chronic microcytic anemia and high Hb A2. Hemoglobin 2001; 25: Ozsoylu Ş: Congenital methemoglobinemi due to hemoglobin M. Acta Haematol 1972; 47: Altay C, Oner C, Oner R, Gumruk F, Mergen H, Gurgey A: Effect of a-gene numbers on the expression of b-thalassemia and (db) o -thalassemia traits. Hum Hered 1998; 48: Gurgey A, Altay C, Gu LH, Leonova JY, Delibalta A, Oner C, Huisman TJH: Hb Hakkari or alpha2 beta2 31(B13) Leu Arg, a severely unstable hemoglobin variant associated with numerous intraerythroblastic inclusions and erythroblastic hyperplasia of the bone marrow. Hemoglobin 1995; 19:
10 Çocuklarda Hematopoetik Kök Hücre Transplantasyonu Gülsün KARAU *, M. Akif YEİLİPEK * Çocuklarda Hematopoetik Kök Hücre Transplantasyonu Erişkinlerden farklı olarak çocuklarda hematopoetik kök hücre transplantasyonu malign hastalıklar yanında birçok malign olmayan doğuştan kazanılmış hastalıkta tedavi edici bir yöntem olarak kullanılmaktadır. Çocuklarda 1968 yılında ilk başarılı allojenik HKHT bildirilmesinden sonra HLA gruplarının tanımlanması ve HLA uyumlu vericilerden nakillerin başlaması başarı oranını artırmıştır. Akraba dışı vericiler ve kordon kanlarından yapılan nakillerin artması ile HKHT tüm dünyada yaygınlaşmıştır. Günümüzde çocukluk yaş grubunda hematolojik malignansiler, immun yetmezlikler, hemoglobinopatiler, kemik iliği yetmezlikleri ve konjenital metabolik hastalıklarda hayat kurtarıcı bir tedavi yöntemi olarak kabul edilmektedir. Bu yazıda çocuklarda hematopoetik kök hücre transplantasyon endikasyonları ve transplantasyon sonrası izlemde karşılaşılan sorunlar literatür gözden geçirilerek bir derleme halinde sunulmuştur. Anahtar kelimeler: Hematopetik kök hücre transplantasyonu, çocukluk çağı Hematopoetic stem cell transplantation in childhood Hematopoetic stem cell transplantation has been established as a curative therapy method in various malign and non-malign disorders in childhood. The first successful bone marrow transplants were done in children with severe combined immunodeficiency and Wiskott-Aldrich diseases in After the discovery of the human leukocyte antigens (HLAs) matching between patient and donor became possible leading to increased transplantation success. After that, the number of bone marrow transplants performed worldwide increased substantially. The use of unrelated donors and umbilical cord blood (UCB) grafts has increased the possibilities of finding a suitable donor. Now, almost more than transplants are performed yearly with more than modality for many diseases in children, including hematologic malignancies, immundeficiencies, hemoglobinopathies, bone marrow failure syndromes and congenital metabolic disorders. Key words: Hematopoetic stem cell transplantation, childhood Hematopoetik kök hücre transplantasyonu (HKHT) birçok malign ve malign olmayan hastalıkta tedavi edici bir yöntem olarak kullanılmaktadır. İlk allojeneik HKHT 1957 yılında Thomas ve ark. (1) tarafından yayınlanmıştır. HLA gruplarının tanımlanması ve HLA uyumlu vericilerden nakillerin başlaması başarı oranını artırmıştır. Çocuklarda ilk başarılı allojenik HKHT ise 1968 yılında kombine immün yetmezlikli ve Wiskott-Aldrich olgularında bildirilmiştir (2,3). Akraba dışı vericiler ve kordon kanlarından yapılan nakillerin artması ile HKHT tüm dünyada yaygınlaşmıştır. Günümüzde çocukluk yaş grubunda hematolojik malignansiler, immun yetmezlikler, hemoglobinopatiler, kemik iliği yetmezlikleri ve konjenital metabolik hastalıklarda hayat kurtarıcı bir tedavi yöntemi olarak kabul edilmektedir. on yıllarda kemik iliği dışında periferik kan ve kordon kanının da kök hücre kaynağı olarak kullanımının yaygınlaşması nedeniyle terminolojik olarak kemik iliği nakli yerine hematopoetik kök hücre nakli tercih edilmektedir. Kök Hücre Kaynakları Kemik İliği HKHT da klasik kök hücre kaynağı kemik iliğidir. Kemik iliği toplama işlemi krista iliaca Alındığı Tarih: Kabul Tarihi: * Akdeniz Üniversitesi Tıp Fakültesi Pediatrik Hematoloji Bilim Dalı, Dr. 13
11 posterior dan genel anestezi altında yapılır. Başarılı bir engraftman için minimum 2-4 X10 8 / kg (alıcı vücut ağırlığı) çekirdekli hücre toplanması hedeflenmelidir (6). Erişkinlerde kemik iliği vericilerine G-CF uygulanması sonrası daha iyi ürün toplandığını belirten yayınlar olmasına rağmen çocuk vericiler için henüz yeterli deneyim yoktur (7). Periferik Kan Birçok merkez otolog transplantasyonlarda kök hücre toplama işlemini periferik kandan yapmayı tercih etmektedir. on yıllarda erişkin hastalarda kardeş veya akraba dışı nakillerde periferik kan kök hücre (PKH) kemik iliğinden daha çok kullanılır hale gelmiştir. Benzer olarak çocuk olgularda da PKH kullanımı artmaktadır (8-10). ağlıklı çocuk vericilerden PKH toplanması ile ilgili bazı çekinceler varsa da işlemin güvenli olduğu ve yeterli sayıda CD34(+) hücrenin kolaylıkla toplanabileceğini bildiren birçok çalışma yayınlanmıştır (11-14). Allojenik periferik kök hücre transplantasyonunun (PKHT) en önemli avantajı erken nötrofil ve trombosit engrafmenti sonucu infeksiyöz komplikasyonların sayı ve şiddetinin azalması, daha az transfüzyon desteği ve hastanede kalış süresinin daha kısa olmasıdır. Bunlar aynı zamanda tedavi maliyetini de düşürmektedir. Avantajların yanı sıra çocuk olgularda bazı sorunlar da unutulmamalıdır; Bunlardan biri toplama işlemi için venöz giriş gereksinimidir. Genellikle küçük çocuklarda kök hücre aferezi için yeterli kan akımı sağlamak amacıyla kateterizasyon gerekir. Çift lümenli hemodiyaliz kateteri femoral yoldan bu amaçla kullanılabilir. İkinci sorun kök hücre mobilizasyonu için G-CF kullanımıdır. Ayrıca yüksek sayıda (5-10 kat) lenfoid hücre verilmesi nedeniyle GVHD riski artmıştır. Umbilikal Kordon Kanı İlk kez 20 yıl önce gerçekleştirilen başarılı umbilical kord kanı (UKK) transplantasyonundan sonra gittikçe kullanımı artarak HKHT da kök hücre kaynağı için bir alternatif oluşturmuştur. Kolay elde edilebilmesi, tarama sürecinin kısa olması, viral kontaminasyon ve GVHD riskinin düşük olması en önemli avantajıdır. Ayrıca 1-2 antijen uyumsuzluğunda kullanılabilmesi nedeniyle seyrek rastlanan HLA lı olgularda önemli bir alternatiftir. Buna karşılık kullanımını kısıtlayan faktör hücre sayısının kısıtlı olmasıdır. aklama ve eritme işlemlerinde hücre kaybı olabileceği unutulmamalıdır. Genellikle kabul edilen hücre eşiği CD34 (+) hücre için 1,7X10 5 /kg ve toplam çekirdekli hücre için 2,5X10 7 /kg dir (16,17). Yetersiz hücre sayısı graft yetmezliği ile sonuçlanabilir. on yıllarda, hücre kültürlerinde hücre sayısını artırma, çift ünite ile transplantasyon, kemik içine infüzyon ve başka bir donörden elde edilen PKH lerin eş zamanlı infüzyonu gibi yöntemler ile UKK transplantasyonlarında graft yetmezliğinin önlenebileceğini bildiren çalışmalar yayınlanmıştır (18-23). Diğer taraftan çift ünite ile yapılan transplantasyonlar sonrası ikincil malignensilerin yayınlanmış olması şüpheli rölapsların donör orijinli olabileceğini akla getirmelidir (24). Her ne kadar HLA-A ve B için antijen seviyesinde (düşük veya orta çözünürlük) HLA-DRB1 için allel düzeyinde (yüksek çözünürlük) bugün için UKK ünitesi seçiminde standart olarak kabul ediliyorsa da bazı retrospektif analizlerde belirlenmemiş allelik uyumsuzlukların etkili olabileceği yayınlanmıştır (25,26). Ancak UKK nakillerinde allelik uyum gerekliliğini göstermek için çok sayıda olgu ile değerlendirme yapılması gerektiği bildirilmiştir (27). Yüksek hücre sayısının HLA uyumsuzluğunun graft üzerine muhtemel olumsuz etkisini azaltabileceği ileri sürülmüş olsa da bu hipotezin doğruluğu henüz gösterilememiştir (27). Günümüzde birçok araştırıcı UKK nın malign ve malign olmayan olgularda kullanımı konularında çalışmalar yapmaktadır (28,29). 14
12 Hazırlama Rejimleri HKHT hazırlığı aşamasında kullanılan protokollerin 3 amacı vardır: 1. Graft için boşluk yaratma; verilecek kök hücrelerin kemik iliği stromasında nişlere yerleşmesi ve engraftman oluşması, 2. Alıcı immün sisteminin baskılanması; greft rejeksiyonunun önlenmesi için alıcı immün sisteminin baskılanması gereklidir. Ancak T hücrelerin çok düşük olduğu HKHT da da greft yetmezliğinin arttığı unutulmamalıdır. Yani engraftment için yeterli sayıda T hücreye gereksinim vardır. 3. Hastalığın eredikasyonu; malign hastalıkların uzun süreli kontrolünde rol oynar. Genellikle çocuklar erişkinlere oranla hazırlama rejiminin yan etkilerini daha iyi tolere ederler. Bu özellik daha yüksek dozların kullanılmasına olanak verir. Hazırlama rejimi olarak total vücut ışınlaması (TBI) çocuklarda geç yan etki olarak büyüme ve puberte geriliğine yol açabilmektedir. Çocuklarda hazırlama rejimi olarak TBI veya kemoterapi uygulamasının benzer sonuçlar gösterdiği birçok yayın vardır. Bu nedenle birçok yazar küçük çocuklarda TBI dan kaçınılmasını 2 yaş altında kesinlikle kullanılmamasını önermektedir. En sık kullanılan hazırlama rejimi busulfan ile siklofosfamid kombinasyonudur (30). Kalıtsal hastalıklarda altta yatan hastalığın özelliğine göre bazı ilaçlar da eklenebilmektedir. Bazı ALL çalışmalarında ise TBI+siklofosfamid ile daha başarılı sonuçlar bildirilmiştir. Klasik myeloablatif rejimler ile morbidite ve mortalitenin yüksek olması nedeniyle son yıllarda daha az toksik ve daha düşük dozlar içeren hazırlama rejimleri geliştirilmiştir. Başarılı bir engraftman için minimum gereksinim donör lenfositlerini içeren greft ile donör kimerizminin sağlanabilmesi için yeterli immünsupresyon ve transplant sonrası remisyonun devamı için yeterli antitümör etkidir (31). Non-malign hastalıklarda kusurlu alıcı hematopoezinin normal donör hücreleri ile değiştirilmesi veya alıcıda eksik olan bir enzimin yapılabilecek duruma gelmesi azaltılmış yoğunlukta hazırlama rejimleri (RIC) ile mümkün olabilmektedir. Malign hastalıklarda ise ana amaç optimal greft versus lösemi (GVL) etkisini toksisiteyi minimale indirerek sağlayabilmektir (32). Fludarabin (FLU) RIC rejimlerinde en sık kullanılan ilaçtır. Örneğin eattle protokolu FLU, düşük doz TBI ve transplantasyon sonrası siklosporin A (CsA) ve mycophenolate mofetil (MMF) içermektedir (33). Çocuk olgularda malign ve malign olmayan hastalıklar ile ilgili bazı çalışmalar yayınlanmıştır (34-40). Ancak optimal rejim ve uygun çocuk adayların belirlenebilmesi için çok merkezli geniş çalışmalara gereksinim olduğu kabul edilmektedir. Çocuklarda HKHT endikasyonları Çocuklarda HKHT için klinik deneyimler göz önünde tutularak hazırlanan EBMT önerileri Tablo 1 de görülmektedir (41). Akut myeloid lösemi Prognostik risk sınıflamasına gore iyi risk grubunda olan olgularda modern çok ilaçlı protokoller ile iyi sonuçlar alındığı için HKHT önerilmemektedir (42). HLA uyumlu kardeş donörü olan yüksek risk AML olgularında kesinlikle allojenik HKHT endikasyonu vardır (41-43). HLA uyumlu kardeş donörü olmayan yüksek risk AML olgularında otolog HKHT nun yararlı olabileceğini bildiren yayınlar vardır (44). EBMT nin son yayınlanan bir çalışmasında 387 olguda EF % 60 olarak bildirilmiştir (45). Infant AML, M0, M6 ve M7 alt tiplerde ise akraba dışı HKHT 15
13 Tablo 1. Çocuklarda HKHT endikasyon önerileri (EBMT 2009) (42). Allojenik Hastalık Hastalık evresi Kardeş Donor HLA uyumlu akraba dışı HLA uyumsuz akraba dışı >1 Ag uyumsuz akraba Otolog AML >TR2 ALL KML NHL Hodgkin disease TR1 (düşük risk) TR1 (yüksek risk) TR1 (çok yüksek risk) TR2 >TR2 TR1 (düşük risk) TR1 (yüksek risk) TR2 > TR2 Kronik faz İleri hastalık TR1 ( düşükrisk) TR1 (yüksek risk) TR2 TR1 İlk relaps, TR2 MD Primer immun yetmezlikler Beta Talasemi Orak hücre anemisi (yüksek risk) Aplastik anemi Fanconi anemisi Blackfan-Diamond anemisi Kronik granülomatöz hastalık Kostmann sendromu MP-1H Hurler MP-1H Hurler cheie (ağır) MP-VI Maroteaux-Lamy Osteopetrosis Ewing sarkomu (yüksek risk veya >TR1) Yumuşak doku sark. (yüksek risk veya >TR1) Nöroblastoma (yüksek risk) Nöroblastoma >TR1 Wilms tumor >TR1 Osteosarkom Beyin tümörleri D D D D D D D D D D D NA NA NA NA NA NA NA NA NA NA NA NA D : tandart tedavi, : Genellikle önerilmez, : Klinik tercih, yarar ve riskleri dikkatlice değerlendirildikten sonra karar verilmeli, D: Yeterli bilgi yok ileri çalışma gerekli, NA: Uygulanamaz, TR1,2; Tam remisyon 1,2 endikasyonu vardır. Ayrıca relaps AML olgularında kardeş veya akraba dışı donörden HKHT endikasyonu vardır (41). Akut Lenfoblastik Lösemi Birçok merkez birinci tam remisyonda sadece çok yüksek riskli olgularda HKHT uygulamaktadır. Moleküler biyolojik belirteçler, kromozomal bozukluklar, prednizolona kötü cevap veya başlangıç tedavisine cevapsızlık gibi risk faktörler gözönüne alındığında yüksek risk grubuna giren bir çocuk eğer HLA uygun kardeşi varsa allojeneik HKHT ne gitmelidir (41). BFM grubunun bir çalışmasında birinci tam remisyonda HKHT uygulanan T hücreli ALL olgularında 5 yıllık hastalıksız yaşam % 67 bulunurken sadece kemoterapi uygulanan olgularda bu oran % 42 de kalmıştır (46). Benzer olarak Balduzzi ve ark. (47) çok yüksek riskli ALL olgularında 5 yıllık hastalıksız yaşam oranını HKHT uygulanan grupta % 57, sadece kemoterapi alan olgularda ise % 41 olarak bildirmişlerdir. 16
14 Erken relaps ALL olgularında hem akraba hem de akraba dışı HKHT endikasyonu vardır. Eğer HLA uyumlu donor bulunamaz ise akraba dışı kordon kanı, birden fazla doku grubu uyumsuz veya haploidentik nakil düşünülebilir (48-50). Klingebel ve ark. (51) yüksek CD34+ hücre kullanılarak iyi seçilmiş donörler ile deneyimli merkezlerde haploidentik nakillerde başarılı sonuçlar alınabileceğini bildirmişlerdir. ALL olgularında otolog HKHT sadece geç relaps veya ekstramedüller relaps durumları ile sınılıdır (Tablo 1) (41,52). Kronik Myeloid Lösemi Çocukluk çağında CML sıklığı 1/ kadardır. HKHT küratif tek tedavi olarak kabul edildiği için bu olgularda erken dönemde akraba veya akraba dışı donörden nakil önerilmektedir (53). Ancak tirozin kinaz inhibitörleri (TKI) ile alınan başarılı sonuçlar nedeniyle HKHT endikasyonu ve zamanlaması konusunda tartışmalar olmaktadır. EBMT tarafından son yayınlanan bir çalışmada TKI başlandıktan sonraki 3 ayda hematolojik, 6. ayda minor sitogenetik ve 12. ayda tam sitogenetik cevap alınan olgularda HKHT nin ertelenebileceği bildirilmektedir (41). Lenfoma Kemoterapi ve radyoterapiye dirençli veya tekrarlayan lenfoma olgularında otology HKHT ile uzun süreli hastalıksız yaşam sağlanabilmektedir (41). Ancak allojenik HKHT nin rolü henüz belli değildir. Gross ve ark. (54) dirençli veya tekrarlayan non-hodgkin lenfomalı olgularda yaptıkları karşılaştırmada otolog ve allojenik HKHT 5 yıllık olaysız yaşam sonuçlarının benzer olduğunu ancak lenfoblastik lenfomalı çocuklarda allojenik HKHT ile daha iyi sonuç alındığını bildirmişlerdir. Hodgkin lenfomada relaps veya refrakter vakalarda her ne kadar allojeneik transplant ile kabul edilebilir sonuçlar sağlansa da, relaps halen en önemli tedavi başarısızlığı nedenidir (55). Myelodisplastik endromlar Birçok merkez MD veya sekonder AML çocuk olgularda akraba veya akraba dışı HKHT nin seçilecek tedavi olduğunu kabul etmektedir (41). Jüvenil myelomonositik lösemi (JMML) erken çocukluk döneminde rastlanan, seyrek ancak ölümcül seyreden myelodisplastik/ myeloproliferatif bir hastalıktır. HKHT yapılmayan olgularda yaşam ihtimali % 10 un altındadır. Fakat HKHT yapılan olgularda relapsın sık ve mortalitenin yüksek olması en önemli sorundur (56-57). Hemofagositik Lenfohistiositoz (HLH) Ailesel HLH de allojenik HKHT temel küratif tedavidir (58-60). X-e bağlı geçen lenfoproliferatif hastalık, Griscelli ve Chediak-Higashi olguları da benzer klinik tablo ile gelebilir ve HKHT e cevap verebilir (59). HKHT ile alınan başarılı sonuçlar nedeniyle bu grup hastalarda haploidentik nakiller de denenebilir (60,61). Primer immün yetmezlikler (PID) Ağır kombine immune yetmezlikler (CID), çeşitli T hücre bozuklukları, Wiskott-Aldrich sendromu, lökosit adezyon eksikliği, kronik granülomatöz hastalık, Chediak-Higashi sendromu, Griscelli sendromu, ailesel lenfohistiositozis ve X-e bağlı geçiş gösteren lenfoprolife- 17
15 ratif hastalıkta allojenik HKHT tek kesin tedavi yöntemidir. Bu olgularda hem akraba hem de akraba dışı nakil endikasyonu vardır (41). CID tanı konulur konulmaz HKHT uygulanacak en acil hastalıklardan biridir. Eğer HLA identik kardeş donör varsa hazırlama rejimi ve GVHH profilaksisi uygulanmadan nakil işlemi uygulanabilir. HLA identik kardeş yok ise diğer donörlerden nakil endikasyonu vardır. Ancak bu nakillerde hazırlama rejimi önerilmektedir (62). Transplantasyon sonrası T hücre fonksiyonları hızla düzelir. B hücre fonksiyonları B(+) CID olgularının hemen hemen tamamında düzelirken B(-) olguların % 40 ın da negatiftir. Akciğer enfeksiyonunun varlığı, B(-) tip ve geç tanı kötü prognoz da rol oynayan en belirgin faktörlerdir (41). Akkiz Ağır Aplastik Anemi (AA) HLA uygun kardeş vericisi olan AA olgularında allojenik kesin olarak HKHT endikasyonu vardır. Aile içi uygun vericisi bulunamayan olgularda ise öncelikle ATG ve siklosporin A ile immünsüpresif tedavi denenmelidir. İmmün süpresif tedaviye cevap vermeyen hastalar için akraba dışı donör veya kordon kanı aranmalıdır (41,63,64). EBMT AA çalışma grubunun son yayınlanan bir raporunda HLA tiplendirmelerindeki ve enfeksiyon kontrolündeki gelişmeler nedeniyle 1998 sonrası nakillerde yaşam oranlarının arttığı vurgulanmıştır (65). Maury ve ark. (66) da yüksek çözünürlükte HLA uyumu ile sonuçların daha iyi olduğunu bildirmiştir. on olarak da Yagasaki ve ark. (67) çocuk ve adölesan olgularda kardeş ve arkraba dışı HKHT sonuçlarını karşılaştırmışlar ve 10 yıllık yaşam oranlarını sırasıyla % 96.7 ve % 84.7 bulmuşlardır. Kalıtsal Kemik İliği Yetmezlikleri Fanconi Anemisi (FA) FA değişik somatik bozukluklar, ilerleyici kemik iliği yetmezliği, malignensiye eğilim (özellikle akut lösemi) ile karekterize seyrek rastlanan genetik bir hastalıktır. FA olgularında HLA uygun aile içi veya dışı vericilerden HKHT endikasyonu vardır. Ancak bu hastalarda HKHT nin sadece hematolojik bozuklukları düzeltmeye yönelik bir tedavi olduğu konusunda nakil öncesi aileye bilgi verilmelidir (68). FA hücrelerinin DNA cross-linking ajanlara duyarlı olması nedeniyle alışılmış hazırlama rejimleri ağır toksisiteye neden olmaktadır. Bu nedenle son yıllarda fludarabin kullanılan düşük yoğunlukta rejimler tercih edilmektedir (69-71). Ayrıca doku yenilenme ve iyileşmesindeki bozukluklar nedeniyle GVHD ağır ağır doku hasarı oluşturabilir (68). Eurocord tarafından yayınlanan bir raporda kordon kanı kullanılan rak yapılan HKHT lerinde hazırlayıcı rejimde FLU kullanılması, yüksek hücre sayısı ve negatif CMV serolojisinin prognoza olumlu katkıda bulunduğu bildirilmiştir (72). HKHT sonrası FA olguları çeşitli organ disfonksiyonları ve artmış malignensi riski (özellikle squamoz hücreli karsinom ve hematolojik malignensiler) yönünden yakından izlenmelidir (73,74). Diamond Blackfan Anemisi (DBA) Kemik iliğinde eritroid öncül hücrelerin azalması veya yokluğu ile karekterize olan bu olgularda steroid cevapsızlığı veya bağımlılığı varsa allojenik HKHT endikasyonu vardır. HLA uyumlu kardeşten yapılan nakillerde 5 yıllık yaşam % 87.5 olarak bildirilmiştir. Ancak alternatif vericilerden yapılan HKHT lerinde sonuçlar daha kötüdür (75). 18
16 Konjenital Amegakaryositik Trombositopeni (Amega) Otozomal resesssif geçiş gösteren ve hayatın ilk günlerinde tanı konulabilen bu olgularda HKHT tek tedavi edici yöntemdir (76,77). Kostmann endromu ve Ağır Konjenital Nötropeni Ağır nötropeni ve sık bakterial enfeksiyonlar ile karekterize olan bu olgularda özellikle G-CF direnci veya MD/AML söz konusu ise akraba veya akraba dışı allojenik HKHT endikasyonu vardır (78,79). Hemoglobinopatiler Destekleyici tedavilerdeki son gelişmelere rağmen bugün için talasemi ve orak hücre anemisinde tek kesin tedavi yönteminin HKHT olduğu kabul edilmektedir. Farklı ülkelerden yayınlanan birçok çalışmada HKHT sonrası talasemisiz yaşam % olarak bildirilmektedir (80-83). Düşük risk grubunda ve erken yaşlarda sonuçlar daha başarılıdır. Bu nedenle akraba vericisi olan beta talasemili olgularda henüz demir birikimine bağlı komplikasyonlar gelişmeden erken dönemde HKHT uygulanmalıdır. Başarılı sonuçlar bildirilmiş olsa da tam uyumlu olmayan akraba veya akraba dışı uyumlu vericilerden nakil yapılması greft reddinin, nakil ilişkili mortalitenin ve GVHD riskinin yüksek olması nedeniyle henüz rutin bir uygulama olarak kabul görmemektedir (41,84,85). Beta talasemi ve orak hücre anemisinde kordon kanı ile olumlu sonuçlar yayınlanmıştır. Ancak hemoglobinopatilerde kordon kanı ile yapılan nakillerde greft yetmezliği ve hastalığın tekrarlaması en önemli sorundur (86). Günümüzde orak hücre anemili hastalarda daha iyi destekleyici tedavi verilebilmesi, pnömokok aşılarının ve hidroksi üre tedavisinin başarılı sonuçları ile yaşam kalitesi artırılabildiği için HKHT sadece yüksek riskli olgulara sınırlı kalmıştır. Metabolik Hastalıklar Çoğunluğu lizozomal depo hastalıkları olan bu olgularda HKHT nin etkisi eksik olan enzimin donör kökenli hücrelerden hastanın retiküloendotelial sistemine veya solid organlara transferine dayanmaktadır (41). Adrenolökodistrofi (ALD) Tip I mukopolisakkoridoz (Hurler sendromu) ve osteopetrozisli çocuklarda allojenik HKHT rutin olarak uygulanmaktadır. olid Tümörler EBMT kayıtları nöroblastoma ve Ewing sarkomunda otolog HKHT ile daha iyi sonuçlar alındığını bildirmektedir (41,87-89). Bu olgularda prospektif ve randomize çalışmalar ile kesin endikasyon olduğu kabul edilmiştir. Aşağıdaki durumlarda da solid tümörlü çocukların otolog HKHT den yarar görebileceği düşünülmektedir (41) : Germ hücreli tümörler: Relaps veya ilerleyici hastalık olan olgularda, Yumuşak doku sarkomları: Evre IV veya rezeke edilemeyen relaps sonrası, Wilm s tümörü: Yüksek risk histoloji veya relaps, Beyin Tümörleri: Medullablastomlu veya kemoterapiye cevap veren yüksek grade gliomalı çocuklarda. Tedavi ilişkili toksisite riskinin yüksek olması nedeniyle genellikle solid tümörlü çocuklar- 19
17 da allojenik HKHT önerilmemektedir. Transplantasyon İlişkili Komplikasyonlar Hazırlayıcı rejimlerde kullanılan yüksek doz radyoterapi ve/veya kemoterapi alıcının tüm organlarını etkileyebilir ve değişik şiddette erken veya geç ikincil etkilere neden olabilir. Komplikasyon gelişmesinin bireysel yatkınlık, immunsupresif tedaviler, transplant öncesi tedavilerle ilişkili toksisiteler ve nakil sırasında eşlik eden komorbid faktörlerin varlığı ile ilişkili olabildiği bilinmektedir. HKHT nda asıl hedef altta yatan hastalığa kür sağlamak olmasına karşılık özellikle büyümesi devam eden çocukta komplikasyonların erken tanınması, tedavisi veya önlenmesi transplant başarısını etkileyen en önemli faktörlerdir. Enfeksiyöz Komplikasyonlar Enfeksiyöz komplikasyonlar transplant ilişkili morbidite ve mortalitenin en önemli nedenlerindendir. GVHH varlığı, gecikmiş immun rekonstitüsyon ve otolog nakile oranla allojeneik nakil en önemli risk faktörleridir (90-92). teroid kullanımının enfeksiyon gelişim riski açısından belirleyici olduğu gösterilmiştir (93). Myeloablatif rejim kullanılan allojeneik transplantlarda, enfeksiyonları kademeli immun rekonstitüsyona bağlı farklı tipteki immun yetmezliklerin görüldüğü 3 ayrı dönemde incelemek mümkündür: 1. Engrafman öncesi dönem; Hazırlayıcı rejim ile başlar ve nötrofil sayısı normal sınırlara gelene dek devam eder. Hazırlayıcı rejimde kullanılan sitotoksik ajanların en fazla etkilediği hücreler, bölünme hızı yüksek hücre grupları, özellikle kemik iliği öncül hücreleri ve mukozal epitel hücreleridir. Bu etkilenmenin sonucu olarak ağır ve uzamış nötropeni, mukozal ve kutanöz bariyerlerde bozukluklar gelişir ve bakteriyemilere yol açabilir. Bu dönemde en sık rastlanılan patojenler streptokoklar, gram negatif bakteriler, candida türleri ve eğer nötropeni uzun sürerse aspergilloz türleridir. Nötrofil sayısının düzelmesi otolog transplantlarda bakteriyel enfeksiyon riskini azaltırken, allojeneik transplantlarda risk devam eder. 2. Engrafman sonrası dönem; Nötrofil sayısının normale gelmesi ile başlar. B ve T lenfosit sayısının düzelmesi yani yaklaşık posttransplant 100. güne dek devam eder. Bu dönemde hücresel ve humoral immun yetmezlik belirgindir. CMV enfeksiyon riskinin en yüksek olduğu dönemdir. eronegatif olgularda primer enfeksiyon veya seropozitif olgularda reaktivasyon şeklinde gelişebilir. GVHH varlığı ve şiddeti enfeksiyon açısından en önemli risk faktörüdür. Bu dönemde özellikle GVHH olan ve/veya steroid tedavisi kullanılan olgular aspergilloz enfeksiyonları açısından da büyük risk taşır. 3. Geç post-transplant dönem; Nakil sonrası günde başlar ve immunsupresif tedavi kesilene dek devam eder. Fonksiyonel hiposplenizm nedeniyle kapsüllü bakteriler özellikle de. pnömoni en önemli patojendir. Aspergilloz, pnömosistitis jiroveci, çeşitli virüsler özellikle de respirator sinsityal veya parainfluenza virüsü gibi solunum yolu virüsleri ve varisella-zoster virüsü ağır enfeksiyonlara yol açabilir. Transplantasyonun her üç döneminde de enfeksiyondan korunma yöntemleri, aşılama ve farmakolojik yaklaşımların önerilen şekilde uygulanması enfeksiyoz komplikasyonların önlenmesi veya en azından azaltılması açısından önemlidir. Antibakteriyal profilaksi Kinolon veya kotrimaksazol ile profilaksinin etkinliği nötropenik kanser hastalarında ve 20
18 otolog HKHT olgularında gösterilmesine karşılık, allo HKHT olgularında gösterilmemiştir ve çocuklarda yapılmış çalışma yoktur (94,95). Çocuklarda yapılan tek çift-kör plasebo kontrollü randomize klinik çalışma amoksisilin-klavulonat ile yapılmış olup, bu çalışmaya HKHT alıcıları dahil edilmemiştir (96). Kanıta dayalı tıp temelinde, pediatrik yaş grubu için antimikrobial profilaksi rejimi önermek veri eksikliğinden dolayı mümkün değildir (97). Ancak flurokinolonun çocukluk yaş grubunda kullanımının güvenli olduğu bildirilmiştir (98). Flurokinolon profilaksisi uygulanması düşünülen merkezlerde direnç açısından lokal epidemiyolojik verilerin değerlendirilmesi ve uygulama sonrasında da direnç açısından aralıklı monitorizasyon gereklidir. Anti-gram pozitif etkinliği olan bir antibiyotiğin eklenmesinin profilaksi temelinde faydası olmadığı ve dirençli organizmaların çoğalması açısından risk taşıyacağı bildirilmiştir (99). Profilaksi genellikle kök hücre infüzyonu ile başlar ve nötrofil düzelmesini takiben devam edilmemelidir (97). Ancak ağır kronik GVHH olan veya fonksiyonel asplenizmi nedeniyle. pnömoni açısından risk taşıyan olgularda profilaksi süresi uzatılabilir (100). Antifungal profilaksi Engrafman öncesi dönemde nötropeni, ağır mukozit ve santral venöz kateter varlığı invazif candidiazis riskini belirgin arttıran risk faktörleridir. Engrafman sonrası dönemde de, kateter kullanımına devam edilir veya ağır gastrointestinal GVHH gelişir ise risk aynı oranda devam eder (101). Genel olarak allojeneik HKHT sonrası +75. güne kadar ve GVHH varlığında immunsupresif tedavi boyunca antifungal profilaksi verilmesi önerilmektedir (102). Flukanazol sıklıkla kullanılan ajan olmasına karşılık azol dirençli candida türlerinin ortaya çıkmasına yol açabilir ( ). İtrakanazol ve mikofunginin profilakside etkin olduğunu gösteren çalışmalar mevcuttur ( ). Ancak itrakanazolun oral solüsyonunun düşük tolerabilitesi, toksisite ve pekçok ilaçla etkileşiminin olması, mikafunginin ise pediatrik grupta profilaksi endikasyonu ile çalışma olmayışı kullanımlarını kısıtlayan temel faktörlerdir. İnvazif küf mantarlarının allo-hkht alıcılarındaki insidansı trimodal dağılım gösterir. Engrafman öncesi dönemde uzamış nötropenisi olan ve 2. veya 3. dönemde GVHH veya tedavisi ile ilişkili ağır hücresel immün yetmezliği olan olgular küf mantarları açısından riskli kabul edilmeli ve risk dönemi boyunca küf mantarlarına etkili olduğu bilinen ilaçlarla profilaksi uygulanmalıdır. Flukanazolun küf mantarları üzerine etkisi yoktur (108). Antiküf etkisi olan antifungal profilaksi düşünülüyor ise vorikanazol veya posakanazol tercih edilmelidir (109,110). Ancak çocuklarda posakanazol uygulama şeması ve dozu ile ilgili yeterli veri yoktur. İtrakanazolun etkinliğini değerlendirmeye yönelik çalışmalarda küf mantarları profilaksisindeki etkinliği gösterilmiş olmasına karşılık, tolerans düşüklüğü ve toksisite kullanımını kısıtlayan temel faktörlerdir (106,111). Mikafunginin nötropeni sürecindeki invazif fungal enfeksiyonları önlemede etkili olduğu söylenmesine karşılık, engrafman öncesi dönemde invazif aspergilloz insidansı düşük olduğu için antimold etkinlikten çok aktimold etkiden bahsetmek doğrudur (112). Diğer bir ekinokandin olan kaspofunginin etkin olduğu gösterilmesine karşılık, profilaktik kullanımında breaktru küf enfeksiyonları bildirilmiştir (113). Öncesinde invazif aspergilloz öyküsü olan olgularda HKHT sürecinde antiküf etkisi bulunan ajanlar ile sekonder profilaksi yapılması önerilir. Vorikanazolun bu endikasyonda kullanımını destekleyen yayınlar mevcuttur (114). Antiviral profilaksi Allo-HKHT alıcılarında erken CMV replikasyonunu engellemeye yönelik yaklaşım tüm risk altındaki allo-hkht alıcılarına engrafman sonrası posttransplant güne kadar antiviral profilaksi uygulanmasıdır (115). Yüksek doz asiklovir, gansiklovir ve valasiklovirin bu amaçla 21
19 kullanımda etkin olduğu değişik çalışmalarda gösterilmiştir (116,118). Profilaktik gansiklovir kullanımının survi açısından avantajı saptanamamış ve bunun gansiklovir ilişkili nötropeni ve buna bağlı artmış fungal ve bakteriyal enfeksiyon riski ile ilişkili olabileceği ileri sürülmüştür (119). CMV hastalığını önlemek açısından genel yaklaşım, risk altındaki tüm olguların CMV pp65 antijeni ve/veya CMV DNA veya RNA ile takip edilmesi ve pozitiflik durumunda en az 2 haftalık preemptif tedavi uygulanmasıdır (120). İki haftalık tedavi sonrasında CMV pozitifliği halen devam ediyorsa, idame tedavisi ile negatifleşene kadar devam edilebilir veya idame güne kadar uzatılabilir (120,121). Pekçok merkezde tedavide ilk tercih edilen ajan gansiklovirdir. Genellikle ikinci basamak tedavide kullanılan foskarnet de en az gansiklovir kadar etkilidir (121). Preemptif tedavide artan sıklıkta kullanılan ve gansiklovirin ön ilacı olan valgansiklovirin oral kullanımında her ne kadar intravenöz gansiklovir veya intravenöz valgansiklovir ile benzer etkinlikler bildirilse de, çocuklarda kullanımı ile ilgili veri yoktur (122). Herpes simpleks virüsü açısından seropozitif olgulara -1 ile +30. günler arasında asiklovir ile profilaksi önerilmektedir. Ancak VZV seropozitif allo veya otolog HKHT alıcılarında asiklovir profilaksisi 1. yılın sonuna kadar devam edilmeli, kronik GVHH olan veya sistemik immunsupresyon tedavisi gerektiren olgularda daha da uzatılmalıdır. Her ne kadar erişkin HKHT alıcılarında valasiklovir kullanımının etkin ve güvenli olduğu bildirilse de, çocuk hastalarda etkinlik ve güvenliği ile ilgili veri kısıtlı olup, bu veriler ışığında kullanımı ile ilgili öneride bulunmak mümkün değildir (117,123,124). Graft versus host hastalığı GVHH allojeneik HKHT nun en önemli komplikasyonlarındandır. Her ne kadar pediatrik olgularda erişkinlere göre risk daha düşükse de, özellikle alternatif vericilerin kullanımı ile sıklığı artmıştır. Lösemi tanısı ile tam uyumlu kardeş vericiden kemik iliği transplantasyonu yapılan 630 pediatrik olgunun dahil edildiği kayıt bazlı çalışmada, evre II-IV and evre III-IV akut GVHH insidansları % 28 ve % 11 olarak bildirilmiştir (125). GVHH en basit anlatımıyla verici T hücrelerinin alıcı antijenlerini yabancı tanıması sonucu oluşmaktadır. Akut (agvhh) ve kronik (cgvhh) olmak üzere iki farklı grupta sınıflamak mümkündür. Akut ve kronik ayırımında genellikle başlangıç zamanı kullanılmakta ve transplant sonrası günden önce gelişenler akut, günden sonra başlayanlar ise kronik olarak isimlendirilmektedir. Zaman zaman iki grup arasındaki çakışmalar, bu tanımlamanın yeterli düzeyde belirleyici olmadığını düşündürmektedir. Her ikisinin de klinik sonuçları farklı olup, immunolojik farklılıklar bazında farklı tedavi stratejileri gerektirmektedir. GVHH açısından risk faktörleri iyi tanımlanmış olup, verilerin çoğunluğu erişkin çalışmalarından gelmiştir. En önemli risk faktörü alıcı ve verici arasındaki HLA uygunsuzluğu olup, uyumsuzluk oranı arttıkça GVHH riski artar. Akraba dışı transplantasyonlarda 1990 sonlarına kadar HLA A ve B için antijen, HLA-DR B1 için allel düzeyinde uyum aranmış ve manipülasyonsuz kemik iliği nakillerinde evre III/IV agvhh insidansı % olarak bildirilmiştir (126,127). Yüksek çözünürlük yönteminin geliştirilmesi ve akraba dışı vericilerde bu yöntem ile allel düzeyinde 10 HLA lokusunun belirlenmesi sayesinde GVHH oranlarında belirgin düzelme sağlanmıştır (128). Graft tipi açısından, her ne kadar yayınlanmış randomize kontrollü çalışma olmasa da, meta-analizde periferik kök hücre nakillerinde kemik iliği nakillerine göre akut ve kronik GVHH oranlarının daha yüksek olduğu bildirilmiştir (akut GVHH için rölatif risk 1.16, p=0.006 ve kronik GVHH için rölatif risk 1.53,p<0.001) (129). Pediatrik lösemi olgularının dahil edildiği geniş hasta sayısına sahip retrospektif kayıt çalışmasın- 22
20 da, periferik kök hücre ve kemik iliği alıcılarında evre II-IV ve III-IV agvhh oranları benzer bulunmuştur (125). GVHH açısından risk taşıdığı düşünülen diğer faktörler; alıcı ve vericinin yaşının yüksek olması, cinsiyet uygunsuzluğu özellikle de alıcının erkek vericinin multipar kadın olması, malign hastalık varlığı ve yoğun hazırlayıcı rejimlerin kullanılmasıdır. GVHH gelişimi ve şiddetinde IL-1, IL-6, IL-10, TNF, TGF-b and IFN-g gen polimorfizmlerinin de rol oynadığını destekleyen deneysel modeller ve retrospektif klinik veriler literatürde mevcuttur (130). Akut GVHH patofizyolojisi üç fazlı modelle açıklanmaktadır: Hazırlayıcı rejimin neden olduğu doku hasarı, verici T hücrelerinin aktivasyon ve proliferasyonu, alıcıda hasar oluşması (131). Hazırlayıcı rejimin neden olduğu doku hasarı interferon-g (IFNg), interlökin-1 (IL-1) ve tümör nekrozis faktör-a (TNFa) gibi sitokinlerin kontrolsüz salınımına yol açar. Bu sitokinlerin salınımı alıcının çeşitli dokularındaki MHC ekspresyonunu arttırır ve verici T hücrelerinin graft versus host aktivitesini alevlendirir. Myeloablatif rejimin neden olduğu organ hasarına ince bağırsaklar ve karaciğer özellikle duyarlıdır. Bu nedenle hazırlayıcı rejime bağlı yoğun ishal gözlenen olgularda akut GVHH riskinin daha yüksek olduğu ileri sürülmüştür (132). İkinci aşamada alıcı ve vericinin antijen sunan hücreleri, inflammatuar sitokinlerle beraber verici kaynaklı T hücrelerini uyararak, çoğalmalarına ve effektör hücrelere dönüşmelerine yol açar. T hücre proliferasyonunun uyarılması üçüncü fazı başlatır ve T hücrelerinden salınan IL-2, IFNg ve TNFa gibi inflamatuar sitokinler alıcıda doğrudan veya dolaylı olarak doku hasarına yol açar. itotoksik solübl mediatörlerin yanı sıra, perforin-granzim- B-aracılıklı sitoliz ve Fas-Fas ligand aracılıklı apopitoz gibi hücresel sitotoksisite de patogenezde önemli rol oynar (133,134). Bu üç fazlı olay, cilt, bağırsak ve karaciğerin farklı oranlarda etkilendiği ve tutulum oranlarına göre derecelendirmenin yapılabildiği özel klinik tablolara neden olur.bu derecelendirme sayesinde hastalığın şiddetini belirlemek mümkündür. Akut GVHH evrelemesi ilk olarak 1974 yılında Glucksberg (135) tarafından yapılmış ve her organ 0 ile 4 arasında derecelendirilmiştir. Ancak zamanla yetersiz kalmış ve 1994 yılında Keystone konferansında modifiye edilmiştir (136). Her ne kadar akut GVHH tanısı klinik olarak konulsa da, bulguların çoğunluğunun özgül olmaması nedeniye özellikle atipik bulgular varlığında histolojik doğrulama gerekebilir. GVHH genelde kötü prognoz gösterdiği için, gelişmesini engellemeye yönelik profilaktik yaklaşımlar büyük önem taşır. Tam uyumlu kardeş vericilerden myeloablatif rejim kullanılarak yapılan nakillerde sıklıkla kullanılan GVHH profilaksi rejimi, kalsinörin inhibitörlerinin [siklosporin A (CsA) veya takrolimus] kısa süreli metotreksat (MTX) ile kombine edildiği rejimlerdir. Farklı profilaktik rejimlerin etkinliğinin değerlendirildiği yakın döneme ait bir meta-analizde, MTX-takrolimus kombinasyonunun hem agvhh sıklığı hem de şiddetini azaltmak açısından MTX-CsA ya üstün olduğu gösterilmiştir (137). Ancak pediatrik olgularda akraba dışı transplant verilerinin değerlendirildiği prospektif bir başka çalışmada profilaksi amaçlı CsA veya tacrolimus kullananlarda evre III/IV GVHH gelişme insidansı açısından farklılık saptanmamıştır (138). KK transplantasyonlarında MTX kullanımının engrafmanı geciktirebileceği endişesi nedeniyle akraba dışı KK transplantlarında MTX yerine metilprednizolon (MPD) veya mikofenolat mofetilin kullanıldığı rejimler geliştirilmiştir. Ancak CA/ MPD veya CA/MTX rejimleri uygulanan iki farklı KK çalışmasında, engrafman zamanları açısından fark saptanmamıştır (139,140). Uyumsuz veya akraba dışı vericiden graft alan olgularda genellikle daha yoğun immunsupresyona ihtiyaç duyulmakta ve bu amaçla ex vivo veya farmakolojik in vivo T hücre deplesyonu yapılmaktadır. Bu yöntemler akut GVHH riskini azaltırken, enfeksiyon ve relaps riskini arttırmaktadır. GVHH tedavisinde ilk seçenek 23
21 profilakside kullanılan immunsupresyona devam edilmesi ve ek olarak metilprednizolon başlanmasıdır. Kemik İliği Transplantasyon Grubu tarafından agvhh tedavisinde optimal yaklaşımı belirlemeye yönelik prospektif çalışmalar yürütülmüş ve aşağıdaki sonuçlara ulaşılmıştır ( ) : İlk basamakta agresif tedavinin üstünlüğü yoktur. Transplant ilişkili mortalite (TRM) açısından yüksek doz (10 mg/kg/gün) ve düşük doz MPD (2 mg/kg/gün) kullanımı veya ATG veya ortalama doz MPD (5 mg/kg/gün) kullanımı arasında fark saptanamamıştır. Düşük doz steroid tedavisine erken yanıt gösteren olgularda TRM belirgin olarak düşüktür. Ancak erken yanıt alınamayan olguları gecikmeden alternatif immunsupresifler açısından değerlendirmek gerekir. Olguların % 50 sinde ilk basamak tedavisine yanıt alınır fakat steroid yanıtsız olgularda prognoz kötüdür. Yeni ilaçlar, yeni monoklonal antikorlar, kombine tedaviler ile yoğun immunsupresyon ve ekstrakorporeal fotoferez gibi immunmodulatuar işlemler ile remisyon sağlayabilir ancak bu tedavilerin yan etkileri ve özellikle de enfeksiyonlar aşılması gereken önemli sorunlardır. Hücresel tedaviler ile immuntolerans sağlamak mümkün olabilir ve umut verici görünmektedir. Her ne kadar bu yeni yaklaşımlarla olumlu sonuçlar bildiriliyorsa da, hiçbirinin steroid yanıtsız olgularda genel sağkalım üzerine belirgin düzelme sağladığı gösterilememiştir. Kronik GVHH, çocuklarda daha nadir görülmesine karşılık, mortalitenin önemli nedenlerindendir. Zecca ve ark. (144), kısıtlı ve yaygın kronik GVHH kümülatif olasılıklarını % 17 ve % 11 olarak bildirmiştir. Alıcı ve verici yaşının büyük olmasını, vericinin kadın olmasını, malign hastalık varlığı, TBI kullanılması ve öncesinde akut GVHH varlığını risk faktörü olarak tanımlamıştır. Kronik GVHH patofizyolojisi akut form kadar iyi anlaşılamamıştır. Hem agvhh a benzer şekilde verici kaynaklı alloreaktif T hücrelerinin, hem de timik hasarlanma sonucu delesyonu yapılamayan otoreaktif T hücre klonlarının rol oynadığı düşünülmektedir (145,146). Kronik GVHH nda pekçok klinik bulgunun temel özelliği yaygın kollajen depolanmasıdır ve klinik seyir genellikle otoimmün hastalıkları andırır. Kronik GVHH nda yaklaşık 20 yıldır uygulanan standart tedavi CsA ve prednizolon kombinasyonudur (147). Ancak hastalığın hem kendi klinik seyri, hem de tedavisi hayati riskler taşır ve bu nedenle olgularda risk grubunun belirlenmesi ve tedavinin buna göre düzenlenmesi, daha yoğun ve deneysel tedavilerin çok yüksek riskli olgularda uygulanması önem taşır. Kronik GVHH da relaps dışı mortalite ile ilişkili üç ayrı risk faktörü tanımlanmıştır (148) : - Tanı zamanında trombositopeni varlığı (< /mm 3 ) - Yaygın cilt tutulumu olması - agvhh dan bulgular düzelmeksizin kronik forma ilerleme olması Prognostik kriterler ışığında, riskli olgularda ilk basamak tedavisine diğer immünsupresif ajanlar eklenmesinin etkinliğini değerlendirmeye yönelik randomize kontrollü çalışmalara ihtiyaç vardır. Gastrointestinal sistem ve karaciğer ilişkili komplikasyonlar Gastrointestinal toksisite HKHT alıcılarında en sık görülen hazırlayıcı rejim ilişkili toksisitedir. Alkilleyici ajanlar, mukozaları örten hücre döngüsü yüksek bazal tabakayı etkileyerek başta hasta açısından en katlanılması zor olan mukozit ve ishal, bulantı kusma gibi istenmeyen etkilere neden olur (149). İlerleyici olursa özafajit, kolit, tifilit gibi daha ağır klinik bulgulara yol açabilir. Mukozit gelişimini önlemeye yönelik keratinosit büyüme faktörü kullanımı erişkinlerde bildirilmekle birlikte, çocuklarda kullanımı ile ilgili çalışmalara ihtiyaç vardır (150). Özellikle ağır katabolik durumlar için esansiyel bir aminoasit olan Glutaminin mukozit şiddetini azaltmada etkin olduğunu gösteren çalışmalar yayınlanmış olup, 24
22 HKHT alıcılarında oral replasmanı kuvvetle önerilmektedir (151,152). Olguların büyük çoğunluğunda enteral veya parenteral beslenmeyi gerektiren iştahsızlık, anoreksi ve belirgin kilo kaybı gelişmektedir. Her ne kadar nütrisyon desteği açısından enteral beslenme ile ilgili başarılı yaklaşımlar bildirilmekteyse de, günümüzde halen sıklıkla tercih edilen parenteral beslenmedir (153). Ağır gingivit, parodontal tutulum, diş kökü anormallikleri, bozulmuş kalsifikasyon ve benzeri, her türlü diş ve diş eti bozuklukları görülebilir ve transplant yaşı küçüldükçe görülme sıklığı artar. Özellikle TBI alan veya cgvhh gelişen olgularda tükrük salınımındaki azalmaya bağlı olarak bu tür oral komplikasyonların sıklığı fazladır. Radyoterapinin tükrük bezlerinde yarattığı hasar kalıcı olabilir. HKHT alıcılarında en sık etkilenen organlardan biri de karaciğerdir. Akut ve kronik GVHH, venooklüsif hastalık (VOH), çoklu transfüzyona bağlı demir aşırı yüklenmesi, viral hepatitlerin reaktivasyonu, kronik hepatit veya fırsatçı enfeksiyonlar HKHT sürecinde en sık görülen akut veya kronik karaciğer hastalıklarıdır. VOH, yeni adıyla sinozoidal obstrüksiyon sendromu (O), sarılık, ağrılı hepatomegali ve sıvı retansiyonu ile karakterize, genellikle nakili takiben ilk 20 gün içinde gelişen ancak bazı rejimlerde daha geç ve hatta çift başlangıçlı olarak izlenebilen bir komplikasyondur (154). Çocuklardaki indsidansı % olarak bildirilmiştir (155,156). Patofizyolojisinde endotel hasarı, sinuzoidal fibrozis, mikrotrombüs oluşumu, fibrin depolanması rol oynar ve hepatik nekroz ile sonuçlanabilir. Gelişimi açısından bazı risk faktörleri tanımlanmış olup, hastanın 5 yaş altında olması, haploidentik veya akraba dışı vericiden transplant yapılması, altta yatan hastalığın osteopetrozis veya HLH olması, daha önce abdominal ışınlama uygulanması, hepatik siroz varlığı, gemtuzumab kullanım hikayesi, myeloablatif rejimle ikinci transplant yapılması veya busulfan bazlı rejimlerin kullanılması tanımlanan risk faktörleridir (157). Tanısı temelde eattle veya Baltimore kriterleri olarak bilinen klinik bulguların varlığına dayanır. Ultrason, Dopler gibi radyolojik değerlendirmeler, antitrombin III, protein C, protein düzeylerinde düşüklük, plazminojen aktivatör inhibitör-i, prokollajen tip IIIC düzeylerinde artış gibi bazı biyolojik parametreler tanıyı desteklemek amacıyla kullanılabilir ( ). tandart etkin bir tedavisi olmamakla birlikte defibrotide ile hem tedavide hem de profilakside başarılı sonuçlar alındığını bildiren yayınların sayısı her geçen gün artmaktadır ( ). Hepatit B virüs (HBV) taşıyıcıları veya geçirilmiş hepatit B enfeksiyonları olan olgular (HBsAg negatif, AntiHBs pozitif, anti-hbc pozitif) transplantasyon sonrası HBV reaktivasyonu açısından risk altındadır. HBV taşıyıcılarında ağır hepatik komplikasyonları engellemeye yönelik preemptif lamuvidin tedavisi önerilmektedir (163). Ayrıca HBV naïve olgulara ve kök hücre vericilerine transplantasyon öncesi hepatit B aşılaması yapılmalıdır (164). Hepatit C virüs (HCV) enfeksiyonlarının erken post-transplant dönemde geçici hepatit yaptığı ve VOH açısından önemli bir risk faktörü olduğu bilinmektedir. Ayrıca bu olguların daha erken sürede siroza ilerleme riskleri, morbidite ve mortaliteyi arttıran önemli nedenlerdendir (165). Aşırı demir yükü bulunan olgular da erken ve geç dönem hepatik komplikasyonlar açısından risk altındadır ve transplantasyon sonrası flebotomi ve/veya demir şelatör ajanlarının kullanımı gibi demir yükünü azaltmaya yönelik yaklaşımların uygulanması gerekir (166,167). Pediatrik yaş grubu HKHT alıcılarında gastrointestinal ve karaciğer cgvhh sıklığı % 24 ve % 28 olarak bildirilmiştir (168). Disfaji, ağrı, kilo kaybı en sık görülen kgvhh ilişkili yakınmalar olup, mukozal eritem, liken tip hiperkeratoz, ağız içinde ülserasyonlar, transaminazlar, gama glutamik transpeptidaz ve konjuge bilirubinlerde artış sıklıkla saptanan bulgulardır. 25
23 Pulmoner komplikasyonlar Pulmoner komplikasyonlar, pediatrik yaş grubunda daha nadir görülmekle birlikte, transplant ilişkili mortalitenin önemli nedenlerindendir ( ). Transplant sonrası ilk 100 günde görülen erken komplikasyonlar arasında, pulmoner ödem, bakteriyel, fungal ve viral enfeksiyonlar, idiopatik pnömoni sendromu (IP) ve diffüz alveolar hemoraji (DAH) sayılabilir. IP; HKHT alıcılarında genellikle transplantasyonu takiben 21 gün civarı gelişen ve etyolojide enfeksiyöz ajanın gösterilemediği diffüz akciğer hasarıdır (171). Hazırlayıcı rejim toksisitesi, immünolojik hücresel hasarlanma, inflamatuar sitokinler ve olasılıkla ajanı tanımlanamayan enfeksiyonların patofizyolojide rol oynadığı düşünülmektedir. Klinik bulgular arasında ateş, prodüktif olmayan öksürük, takipne, hipoksemi sayılabilir. Akciğer grafisinde diffüz alveolar veya interstisiyel infiltrasyonların görülmesi ile karakterizedir. pesifik bir tedavisi yoktur ve sıklıkla vaka bazında düzelmeler sağlayabilen kortikosteroidler kullanılmaktadır. AntiTNF monoklonal antikorlar ile de başarılı sonuçlar bildirilmektedir. DAH, patofizyolojisi açısından O nun akciğer tutulumu olarak kabul edilir ve genellikle transplantasyon sonrası ilk 30 günde görülür. Klinik bulguları dispne, takipne, prodüktif olmayan öksürük ve hipoksi olup, akciğer grafisi veya tomografisinde fokal veya yaygın infiltrasyonlar gözlenir. Bronkoalveolar lavaj (BAL) örneğinin enfeksiyon olmaksızın kanlı olması tanıyı destekler niteliktedir (172). Yüksek doz metil prednizolon tedavisi surviyi uzattığı gösterilmiş tek tedavi seçeneği olup, mortalitenin çok yüksek olması, sitokin antagonistleri, anti-inflammatuar ajanlar, rekombinant faktör VIIa gibi farklı tedavi yaklaşımlarının araştırılmasını gerekli kılmaktadır (173). Geç dönemde görülen pulmoner komplikasyonlar enfeksiyöz veya enfeksiyon dışı nedenlere bağlı olarak gelişebilir. Uderzo ve ark. nın (174) çalışmasında çocuklarda transplantasyon sonrası 5. yılda akciğer yetmezliğinin kümülatif insidansı % 35 olarak bulunmuş ve kgvhh nın temel risk faktörü olduğu bildirilmiştir. EBMT/ CIBMTR/ABMT klavuzlarında asemptomatik olgularda dahi pulmoner anormallikler açısından takibin yapılması kuvvetle önerilmekte ve solunum fonksiyon testlerinin geç dönem enfeksiyon dışı pulmoner komplikasyonları belirlemede ve takipte güvenli bir yöntem olduğu vurgulanmaktadır (175,176). Geç dönem enfeksiyon dışı pulmoner komplikasyonlar restriktif veya obstrüktif tipte olabilir. Bronşiolit obliterans (BO), bronşiolit obliterans organize pnömoni (BOOP), idiyopatik pnömoni sendromu (IP) bu grupta sayılabilir. Obstrüktif tip sıklıkla kronik GVHH ile ilişkili olup, zorlu vital kapasite (FVC) normal iken zorlu ekspiratuar volum azalmakta (FEV1) ve sonuçta FEV1/FVC oranında düşüklük saptanmaktadır (<70 %). Restriktif tip ise genellikle hazırlayıcı rejim ilişkili özellikle de TBI sonrası olup, FVC de düşüklük (<80 %) ve FEV1/FVC oranında % 70 oranında artış ile karakterizedir. Geç dönem pulmoner komplikasyonlarda tedavi yaklaşımları yüz güldürücü olmadığı için, gelişmesini önlemeye yönelik yaklaşımlara ağırlık verilmelidir (177). Renal komplikasyonlar HKHT alıcılarında nefrotoksisite genellikle birden fazla nedene bağlıdır. Transplantasyon sürecinde kullanılan ilaçların çoğu, sepsis, venooklusif hastalık, GVHH, dondurulmuş hücrelerle yapılan transplantlarda hücre yıkım ürünleri renal yetmezlik gelişimi açısından risk yaratır. Pediatrik olgularda akut böbrek yetmezliği insidansı % 25 ile % 50 arasında bildirilmiş olup, olguların % 5-10 u renal replasman tedavileri gerektirmektedir ( ). Renal fonksiyonlardaki bozulma derecesinin mortalite oranları üzerine anlamlı etkisi olduğu ve özellikle diyaliz gerektiren olgularda mortalitenin çok yüksek olduğu bilinmektedir (183,184). 26
24 Transplantasyon sonrası görülebilecek komplikasyonlardan bir diğeri, hemen her zaman renal tutulumun eşlik ettiği, anemi, trombositopeni, ateş ve/veya nörolojik bozukluklarla karakterize trombotik mikroanjiopatidir. Transplantasyonda sıklıkla kullanılan siklosporin gibi bazı ilaçların, bazı kemoteropatik ajanların, radyasyon ve bazı enfeksiyonların bu tabloya yol açabildiği bilinmektedir (185). Trombotik mikroanjiyopati genellikle +60 gün civarında gelişir ancak daha geç veya daha erken de görülebilir. Hazırlayıcı rejimle birlikte henüz tam tanımlanmamış diğer bazı başlatıcı faktörler yaygın endotel hasarına ve beraberinde mikro dolaşımda trombüs oluşumuna neden olan intravasküler trombosit aktivasyonuna neden olmaktadır. Tedavide immünsupresiflerin kesilmesi ve destek tedavileri önerilmektedir (186). HKHT sonrası önemli morbidite ve hatta mortalite nedenlerinden biri de hemorajik sistittir (H). % 1 ile % 25 arasında değişen insidanslarda bildirilmiştir (157). Transplantasyon sonrası erken (ilk 72 saat) veya geç dönemde (1. aydan sonra) gelişebilir. Hazırlayıcı rejimin üroepitel üzerine doğrudan toksik etkisi neden olabileceği gibi, insan polyomavirüs tip BK veya JC, adenovirüs veya CMV gibi viral ajanlar da sorumlu tutulmaktadır. Hiperhidrasyon ve mesna gibi ajanların kullanımı etkin önleyici yaklaşımlardır. Çocuklarda HKHT sonrası ilk bir yılda gelişen geç nefropati insidansı % 17-% 28 arasında değişen oranlarda bildirilmiştir (182,187). Transplantasyon sonrası gelişen kronik böbrek yetmezliğinin en önemli nedeni özellikle immunsupresif ajanlarla birlikte kullanılan tüm vücut ışınlamasıdır (TVI) (188). GVHH riski yüksek olan ve 12 Gy den daha yüksek TVI alması planlanan olgularda böbreklerin korunması önerilmektedir (189). Kardiyak komplikasyonlar: Transplantasyon ilişkili kardiyotoksisite hem başlangıç zamanı hem de bulgular açısından çeşitlilik gösterebilir. Olguların çoğunda transplantasyon sırasında veya hemen sonrasında kardiyak işlev bozukluğu gelişmekte ve bunların % 50 sinde; ki bunların çoğu asemptomatikdir, kalıcı olmaktadır. Olgularda ventrikül işlev bozukluğu, iletim bozuklukları, perikardiyal veya damarsal anormallikler gibi farklı kardiyak hasarlanmalara ait değişik klinik bulgular görülebilir (190,191). Uzun dönem kardiyak komplikasyonlar açısından tanımlanmış en önemli risk faktörleri, olgulara transplantasyon öncesinde > mg/m 2 den daha yüksek dozlarda antrasiklin uygulanmış olması, 150 mg/kg dan daha yüksek dozlarda siklofosfamid kullanılmış olması, torakal ışınlama ve demir yüklenmesidir (192). Hemen bütün hazırlayıcı rejimler myeloablatif dozlarda siklofosfamid, TVI (genellikle fraksiyonsuz) ve toksisiteyi daha da arttıran yüksek doz steroiler içermektedir. Transplantasyon sonrası altta yatan primer hastalığa yönelik ek tedaviler yapılmasa dahi kardiyotoksisitenin zamanla arttığı bildirilmiştir (192). Bu durum zamanla kalp kası rezervinin azalması, erken ateroskleroz gelişimi ve kronik GVHH varlığı ile ilişkili olabilir. Nadir olmakla birlikte, myokardın cgvhh tutulumu ile uyumlu olabilecek bulgular tanımlanmıştır. Çocukluk çağında transplant yapılan asemptomatik olgular, hızlı büyüme periyodları, ağır egzersiz programları veya hamilelik durumlarında, sınırda kardiyak rezerv ve buna bağlı kompanzasyon mekanizmalarındaki yetersizlik nedeniyle semptomatik hale gelebilir. Bu olguların özellikle bu periyodlarda asemptomatik olsalar dahi yakın takibi önerilmektedir. Endokrinolojik geç komplikasyonlar HKHT sonrası yaşam sürelerinin uzaması ile özellikle geç dönem endokrin komplikasyon- 27
25 lar önem kazanmıştır. Transplant olgularında tiroid işlev bozuklukları sıkça gelişmekte olup, en sık kompanse hipotiroidi olarak karşımıza çıkmaktadır. Olguların % 15 inde belirgin hipotiroidi geliştiği bildirilmiştir (193). Tiroid işlev bozukluğu kemoterapi, radyoterapi veya cgvhh na bağlı gelişebilmekle beraber, en önemli risk faktörü radyoterapidir. Radyoterapinin dozu ve fraksiyon sayısı ile işlev bozukluğunun ağırlığı arasında korrelasyon bulunmuştur. adece kemoterapi alan olgularda, TVI alanlara göre, TVI alanlarda da fraksiyone alanlarda almayanlara göre insidans daha düşüktür. Özellikle çocukluk döneminde transplant yapılan olguların tiroid fonksiyonları açısından periyodik takibi yapılmalıdır. Diğer önemli bir endokrinolojik problem, steroid kullanımına bağlı gelişen adrenal yetmezliktir. Testiküler veya ovaryan yetmezlikler genellikle hazırlayıcı rejime ikincil olarak gelişmektedir. Özellikle radyoterapi ve busulfan bu yönden risk oluşturmaktadır (194,195). On yaşından büyük kız çocukların hemen tümünde, 10 yaş altı olguların yaklaşık yarısında genel kullanılan TVI dozları ile ovaryan yetmezlik gelişmektedir (194). Hazırlayıcı rejimde busulfan kullanımı ise hemen tüm olgularda ovaryan yetmezliğe neden olmaktadır (196). Olguların çoğunda hipergonadotropik hipogonadism gelişmekte ve kalıcı olmaktadır. Ovaryan yetmezliği gelişen olgularda estrojen ve progestin ile seks hormon replasmanı yapılabilir. Fertilite açısından seksüel maturasyonu olan erkek olgularda hazırlayıcı rejim öncesi sperm saklanabilir. Testis sperm ekstraksiyonu gibi yeni teknolojiler bu olgular açısından umut vericidir. İkincil kanserler Transplant olgularının uzun yıllar süren izlemleri farklı bir sorunu da beraberinde getirmiş ve bu olgularda ikincil kanser riskinin artmış olduğu görülmüştür (197). Radyoterapi, tüm vücut ışınlaması, alkilleyici ajanlar başta olmak üzere uygulanan kemoterapötik ajanlar, kronik GVHH varlığı, transplant sırasında hasta yaşının küçük olması ve genetik yatkınlık ikincil kanserler açısından risk yaratan faktörler olarak tanımlanmıştır (175,198,199). En çok görülenler cilt, orofarenks, tiroid ve meme kanserleridir. Transplant yapılan hastalarda riskin standart yüksek doz radyo/kemoterapi alanlara göre daha mı yüksek olduğu sorusu henüz yanıtlanmamıştır. Transplant olguları ikincil lenfoproliferatif hastalıklar ve hematolojik maligniteler açısından da yakın takip edilmelidir. Tam uyumlu olmayan akraba verici transplantlarında, primer immün yetmezlik nedeniyle nakil yapılanlarda, ATG kullanılan veya T hücre deplesyonu yapılanlarda ve agvhh > evre II olanlarda post-transplant lenfoproliferatif hastalık riski artmıştır. KAYNAKLAR 1. Thomas ED, Lochte HL, Lu WC et al. Intravenous infusion of bone marrow in patients receiving radiation and chemotherapy. N Engl J Med 1957; 257: Buckley RH, Lucas ZJ, Hattler BG et al. Defective cellular immunity associated with chronic mucocutaneous moniliasis and recurrent staphylococcal botryomycosis: immunological reconstitution by allogeneic bone marrow. Clin Exp Immunol 1968; 3(2): Bach FH, Albertini RJ, Joo P et al. Bone marrow transplantation in a patient with Wiskott-Aldrich syndrome. Lancet 1968; 2(7583): Aschan J. Allogeneic haematopoietic stem cell transplantation: current status and future outlook. British Medical Bulletin 2006; Foeken LM, Green A, Hurley CK, Marry E, Wiegand T, Oudshoorn M. Monitoring the international use of unrelated donors for transplantation: the WMDA annual reports. Bone Marrow Transplant Feb 15. [Epub ahead of print]. 6. Oski, ection III, sayfa Grupp A, Frangoul H, Wall D, Pulsipher MA, Levine JE, chultz KR. Use of G-CF in matched sibling donor pediatric allogeneic transplantation: a consensus statement from the Children s Oncology Group (G) Transplant Discipline Committee and Pediatric Blood and Marrow Transplant Consortium (PBMTC) Executive Committee. Pediatr Blood Cancer 2006; 46(4): Watanabe T, Takaue Y, Kawano Y et al. HLA-identical sibling peripheral blood stem cell transplantation in children and adolescents. Biol Blood Marrow Transplant 2002; 8(1):
26 9. Benito AI, Gonzalez-Vicent M, Garcia F et al. Allogeneic peripheral blood stem cell transplantation (PBCT) from HLA-identical sibling donors in children with hematological diseases: a single center pilot study. Bone Marrow Transplant 2001; 28(6): Yesilipek MA, Hazar V, Küpesiz A, Kizilörs A, Uguz A, Yegin O. Peripheral blood stem cell transplantation in children with beta-thalassemia. Bone Marrow Transplant 2001; 28(11): tyczynski J, Lapopin M, Elarouci N et al. Pediatric ibling Donor Complications of Hematopoetic tem Cell Collections: EBMT Pediatric Diseases Working Party. Blood 2009: 114; Abstract Pulsipher MA, Levine JE, Hayashi RJ et al. afety and efficacy of allogeneic PBC collection in normal pediatric donors: the pediatric blood and marrow transplant consortium experience (PBMTC) Bone Marrow Transplant 2005; 35(4): Pulsipher MA, Nagler A, Iannone R, Nelson RM. Weighing the risks of G-CF administration, leukopheresis, and standard marrow harvest: ethical and safety considerations for normal pediatric hematopoietic cell donors. Pediatr Blood Cancer 2006; 46(4): Anderlini P, Rizzo JD, Nugent ML, chmitz N, Champlin RE, Horowitz MM. Peripheral blood stem cell donation: an analysis from the International Bone Marrow Transplant Registry (IBMTR) and European Group for Blood and Marrow Transplant (EBMT) databases. Bone Marrow Transplant 2001; 27(7): Majolino I, Aversa F, Bacigalupo A, Bandini G, Arcese W, Reali G. Allogeneıc transplants of rhg-csf-mobılızed perıpheral blood stem cells (pbsc) from normal donors. Haematologica 1995; 80: choemans H, Theunissen K, Maertens J, Boogaerts M, Verfaillie C and Wagner J. Adult umblical cord blood transplantation : a comprehensive review. Bone Marrow Transplant 2006; 38: Barker J, caradavou A, tevens CE, Rubinstein P. Analysis of 608 umbilical cord blood (UCB) transplantshlamatch is a critical determinant of transplant-related mortality (TRM) in the postengraftment period even in the absence of acute graft-vs-host disease (agvhd). Blood 2005; 106:92a-93a (Abstract 303). 18. Kelly, ola CB, de Lima M, hpall E. Ex vivo expansion of cord blood. Bone Marrow Transplant 2009; 44: Jaroscak J, Goltry K, mith A, et al. Augmentation of umbilical cord blood (UCB) transplantation with ex vivoexpanded UCB cells:results of a phase 1 trial using the Aastrom Replicell ystem. Blood 2003; 101: Devine M, Lazarus HM and Emerson G. Clinical application of hematopoietic progenitor cell expansion: current status and future prospects. Bone Marrow Transplant 2003; 31: Magro E, Regidor C, Cabrera R, et al. Early hematopoietic recovery after single unit UCB transplantation in adults supported by co-infusion of mobilized stem clls from a third party donor, Haematologica 2006; 91(5): Hamza N, Fanning L, Tary-Lehmann M, et al. High rate of graft failure after infusion of multiple (3-5) umbilical cord blood (UCB) units in adults with hematologic disorders: role of HLA disparity and UCB graft cell cross immune reactivation (abstract). Blood 2003; Veneris MR, Brunstein C, DFor TE, et al. Risk of relaps (REL) after umbilical cord blood (UCB) transplantation in patients with acute leukemia: marked reduction in recipients of two units. AH Annual Meeting Abstracts 2005; 106:93a (Abstract 305). 24. Ballen KK, Cutler C, Yeap BY et al. Donor Derived econd Hematologic Malignancies after Cord Blood Transplantation. Biol Blood Marrow Transplant Feb 20. [Epub ahead of print]. 25. Kogler G, Enczmann J, Rocha V, Gluckman E, Wernet P. High-resolution HLA typing by sequencing for HLA-A, -B, -C, -DR, -DQ in 122 unrelated cord blood/patient pair transplants hardly improves long-term clinical outcome. Bone Marrow Transplantation 2005; 36: Kurtzberg J, Prasad VK, Carter L, et al. BLT teering Committee (2008) Results of the Cord Blood Transplantation tudy (BLT): clinical outcomes of unrelated donor umbilical cord blood transplantation in pediatric patients with hematologic malignancies. Blood, 112, Rocha V, Gluckman E. Eurocord-Netcord registry and European Blood and Marrow Transplant group. Improving outcomes of cord blood transplantation: HLA matching, cell dose and other graft- and transplantationrelated factors. Br J Haematol 2009; 147(2): Brunstein CG, Weisdorf DJ. Future of cord blood for oncology uses. Bone Marrow Transplant 2009; (44): Kögler G, Critser P, Trapp T, Yoder M. Future of cord blood for non-oncology uses. Bone Marrow Transplant 2009; (44): Gratwohl A. Principals of conditioning. In: Hematopoetic tem Cell Transplantation, The EBMT Handbook. Eds: Apperly J, Carreras E, Gluckman E Grawthol A, Masszi T. European chool of Hematology, 2008, p: Yaniv I, tein J. EBMT Paediatric Working Party. Reduced-intensity conditioning in children: a reappraisal in Bone Marrow Transplant 2008; 41(uppl 2): Raymond C, Barfield RC, Kasow KA, Hale GA. Advances in pediatric hematopoetic stem cell transplantation. Cancer Biology and Therapy 2008; 7(10): Niederwieser D, Maris M, hizuru JA, et al. Low-dose total body irradiation (TBI) and fludarabine followed by hematopoietic cell transplantation (HCT) from HLA-matched or mismatched unrelated donors and postgrafting immunosuppression with cyclosporin and mycophenolate mofetil (MMF) can induce durable complete chimerism and sustained remissions in patients with hematological disease. Blood 2003; 101: Del Toro G, atwani P, Harrison L et al. A pilot study of reduced intensity conditioning and allogeneic stem cell transplantation from unrelated cord blood and matched family donors in children and adolescent recipients. Bone Marrow Transplant 2004; 33: Gomez-Almaguer D, Ruiz-Arguelles GJ, Tarın-Arzaga Ldel et al.reduced-intensity stem cell transplantation in children and adolescents: the Mexican experience. Biol Blood Marrow Transplant 2003; 9: Jacobsohn DA, Duerst R, Tse W, Kletzel M. Reduced intensity haemopoietic stem-cell transplantation for treatment of non-malignant diseases in children. Lancet 2004; 364:
27 37. Duerst RE, Jaconsohn D, Tse W, Kletzel M. Efficacy of reduced intensity conditioning with Flu-BU-ATG and allogeneic hematopoietic stem cell transplantation for pediatric ALL. Blood 2004; 104: Rao K, Amrolia PJ, Jones A, Cale CM, Naik P, King D et al. Improved survival after unrelated donor bone marrow transplantation in children with primary immunodeficiency using a reduced-intensity conditioning regimen. Blood 2005; 105: Kletzel M, Jacobsohn D, Tse W, Duerst R. Reduced intensity transplants (RIT) in pediatrics: a review. Pediatr Transplant 2005; 9: atwani P, Cooper N, Rao K Veys P, Amrolia P. Reduced intensity conditioning and allogeneic stem cell transplantation in childhood malignant and non-malignant diseases. Bone Marrow Transplant 2008; 41(2): Ljungman P, Bregni M, Brune M et al. Allogeneic and autologous transplantation for haematological diseases, solid tumours and immune disorders: current practice in Europe Bone Marrow Transplant 2010; 45: Gibson BE, Wheatley K, Hann IM, tevens RF, Webb D, Hills RK et al. Treatment strategy and long-term results in paediatric patients treated in consecutive UK AML trials. Leukemia 2005; 19: Dini G, Miano M. HCT for acute myeloid leukemia in children In: Hematopoietic stem cell transplantation EBMT Handbook. 5th Ed. Eds: Apperly J, Carreras E, Gluckman E Grawthol A, Masszi T. European chool of Hematology 2008, p: Anak, aribeyoglu ET, Bilgen H et al. Allogeneic versus autologous versus peripheral stem cell transplantation in CR1 pediatric AML patients: a single center experience. Pediatr Blood Cancer 2005; 44(7): Locatelli F, Labopin M, Ortega J et al. Factors influencing outcome and incidence of long-term complications in children who underwent autologous stem cell transplantation for acute myeloid leukemia in first complete remission. Blood 2003; 101: chrauder A, Reiter A, Gadner H, et al. uperiority of allogeneic hematopoietic stem-cell transplantation compared with chemotherapy alone in high-risk childhood T-cell acute lymphoblastic leukemia: results from ALL-BFM 90 and 95. J Clin Oncol 2006; 24: Balduzzi A, Valsecchi MG, Uderzo C, et al. Chemotherapy versus allogeneic transplantation for very-high-risk childhood acute lymphoblastic leukaemia in first complete remission: comparison by genetic randomisation in an international prospective study. Lancet 2005; 366: Peters C, chrauder A, chrappe M et al. Allogeneic haematopoietic stem cell transplantation in children with acute lymphoblastic leukaemia: the BFM/IBFM/EBMT concepts. Bone Marrow Transplant 2005; 35(uppl 1): Locatelli F, Zecca M, Messina C et al. Improvement over time in outcome for children with acute lymphoblastic leukemia in second remission given hematopoietic stem cell transplantation from unrelated donors. Leukemia 2002; 16: Borgmann A, von tackelberg A, Hartmann R, Ebell W, Klingebiel T, Peters C et al. Unrelated donor stem cell transplantation compared with chemotherapy for children with acute lymphoblastic leukemia in a second remission:a matched-pair analysis. Blood 2003; 101: Klingebiel T, Cornish J, Labopin M et al. Results and factors influencing outcome after fully haploidentical hematopoietic stem cell transplant in children with very-high risk acute lymphoblastic leukemia - impact of center size: an analysis on behalf of the Acute Leukemia and Pediatric Disease Working Parties of the European Blood and Marrow Transplant group. Blood 2009 Dec 29. [Epub ahead of print] 52. Balduzzi A, Gaipa G, Bonanomi et al. Purified autologous grafting in childhood acute lymphoblastic leukemia in second remission: evidence for long-term clinical and molecular remissions. Leukemia 2001; 15: Cwynarski K, Roberts IA, Iacobelli et al. tem cell transplantation for chronic myeloid leukemia in children. Blood 2003; 102(4): Gross TG, Hale GA, He W et al. Hematopoietic stem cell transplantation for refractory or recurrent non- Hodgkin lymphoma in children and adolescents. Biol Blood Marrow Transplant 2010; 16(2): Claviez A, Canals C, Dierickx D el al. Allogeneic hematopoietic stem cell transplantation in children and adolescents with recurrent and refractory Hodgkin lymphoma: an analysis of the European Group for Blood and Marrow Transplantation. Blood 2009; 114(10): Koike K, Matsuda K. Recent advances in the pathogenesis and management of juvenile myelomonocytic leukaemia. Br J Haematol 2008; 141(5): Yoshimi A, Kojima, Hirano N. Juvenile myelomonocytic leukemia: epidemiology, etiopathogenesis, diagnosis, and management considerations.paediatr Drugs 2010; 12(1): Caselli D, Aricò M; EBMT Paediatric Working Party. The role of BMT in childhood histiocytoses. Bone Marrow Transplant 2008; 41(uppl 2): Horne A, Janka G, Maarten Egeler R et al. Haematopoietic stem cell transplantation in haemophagocytic lymphohistiocytosis. Br J Haematol 2005; 129(5): Yoon H, Im HJ, Moon HN et al. The outcome of hematopoietic stem cell transplantation in Korean children with hemophagocytic lymphohistiocytosis. ediatr Transplant Jan Henter JI, Horne A, Arico M et al. HLH-2004: Diagnostic and Therapeutic Guidelines for Hemophagocytic Lymphohistiocytosis. Pediatr Blood Cancer 2007; 48: Antoine C, Müller, Cant A et al. Long-term survival and transplantation of haemopoietic stem cells for immunodeficiencies: report of the European experience Lancet 2003; 361(9357): Marsh JCW, Ball E, Darbyshire P et al. Guidelines for the diagnosis and management of acquired aplastic anemia. Br J Haematol 2003; 123: KW Chan, L McDonald, D Lim et al. Unrelated cord blood transplantation in children with idiopathic severe aplastic anemia. Bone Marrow Transplant 2008; 42: Viollier R, ocie G, Tichelli A et al. Recent improvement in outcomes of unrelated donor transplantation for aplastic anemia. Bone Marrow Transplant 2008; 41:
28 66. Maury, Balere-Appert ML, Chir Z et al. Unrelated stem cell transplantation for severe acquired aplastic anemia: improved outcome in the era of high-resolution HLA matching between donor and recipient. Haematologica 2007; 92: Yagasaki H, Takahashi Y, Hama A et al. Comparison of matched-sibling donor BMT and unrelated donor BMT in children and adolescent with acquired severe aplastic anemia. Bone Marrow Transplant 2010 Feb 1. [Epub ahead of print]. 68. Gluckman E and Wagner JE. Hematopoetic stem cell transplantation in childhood inherited bone marrow failure syndrome. Bone Marrow Transplant 2008; 41: Dufour C and vahn J. Fanconi anaemia: new strategies. Bone Marrow Transplant 2008; 41: Yesilipek MA, Karasu GT, Kupesiz A et al. Better posttransplant outcome with fludarabine based conditioning in multitransfused fanconi anemia patients who underwent peripheral blood stem cell transplantation. J Pediatr Hematol Oncol 2009; 31(7): Bitan M, Or R, hapira MY et al. Fludarabine-based reduced intensity conditioning for stem cell transplantation of Fanconi anemia patients from fully matched related and unrelated donors. Biol Blood Marrow Transplant 2006; 12(7): Gluckman E, Rocha V, Ionescu I et al. Results of unrelated cord blood transplant in fanconi anemia patients: risk factor analysis for engraftment and survival. Biol Blood Marrow Transplant 2007; 13(9): Rosenberg P, Alter BP, Ebell W. Cancer risks in Fanconi anemia: findings from the German Fanconi Anemia Registry. Haematologica 2008; 93(4): Kutler DI, ingh B, atagopan J et al. A 20-year perspective on the International Fanconi Anemia Registry (IFAR). Blood 2003; 101(4): Roy V, Pérez W, Eapen M et al. Bone marrow transplantation for diamond-blackfan anemia. Biol Blood Marrow Transplant 2005; 11(8): Yesilipek MA, Hazar V, Kupesiz A, Yegin O. Peripheral stem cell transplantation in a child with amegakaryocytic thrombocytopenia. Bone Marrow Transplant 2000; 26: Lackner A, Basu O, Bierings M et al. Hematopoietic stem cell transplantation for amegakaryocytic thrombocytopenia. Br J Haematol 2000; 109: Karl Welte, Cornelia Zeidler, David C. Dale. evere congenital neutropenia. eminars in Hematology 2006; 43: Yesilipek MA, Tezcan G, Germeshausen M et al. Unrelated cord blood transplantation in children with severe congenital neutropenia. Pediatr Transplant 2009; 13(6): Thomas ED, Buckner CD, anders JE et al. Marrow transplantation for thalassemia. Lancet 1982; 2(8292): Gaziev D, Lucarelli G. tem cell transplantation for hemoglobinopathies. Curr Opin Pediatr 2003; 15(1): Pakakasama, Hongeng, Chaisiripoomkere, Chuansumrit A, irachainun N, Jootar. Allogeneic peripheral stem cell transplantation in children with homozygous β-thalassemia and severe β-thalassemia/hemoglobin E disease. J Pediatr Hematol Oncol 2004; 26(4): Yesilipek MA, Hazar V, Kupesiz A et al. Peripheral blood stem cell transplantation in children with β thalassemia. Bone Marrow Transplant 2001; 28(11): La Nasa G, Argiolu F, Giardini C et al. Unrelated bone marrow transplantation for β-thalassemia patients: the experience of the Italian Bone Marrow Transplant Group. Ann NY Acad ci 2005; 1054: Chen YH, Huang XJ, Chen H et al. Analysis of 66 cases received hematopoietic stem cell transplantation from unrelated donors. Zhonghua Xue Ye Xue Za Zhi 2005; 26(11): Locatelli F, Rocha V, Reed W et al, Eurocord Transplant Group. Related umbilical cord blood transplant in patients with thalassemia and sickle cell disease. Blood 2003; 101(6): Matthay KK, Reynolds CP, eeger RC et al. Long-term results for children with high-risk neuroblastoma treated on a randomized trial of myeloablative therapy followed by 13-cis-retinoic acid: a children s oncology group study. J Clin Oncol 2009; 27: Ladenstein R, Potschger U, Hartman O et al. 28 years of high-dose therapy and CT for neuroblastoma in Europe: lessons from more than 4000 procedures. Bone Marrow Transplant 2008; 41(uppl 2): Mullinghan CG, Bardy PG. New directions in the genomics of allogeneic hematopoietic stem cell transplantation. Biol Blood Marrow Transplant 2007; 13: Brown JMY. Fungal infections after hematopoietic cell transplantation. In: Blume KG, Forman J, Appelbaum FR (eds). Thomas Hematopoietic Cell Transplantation. Blackwell Publishing: Malden 2004, pp Centers for Disease Control and Prevention. Infectious Disease ociety of America; American ociety of Blood and Marrow Transplantation. Guidelines for preventing opportunistic infections among hematopoietic stem cell transplant recipients. MMWR Recomm Rep 2000; 49: O Brien N, Blijlevens NM, Mahfouz TH, Anaissie EJ. Infections in patients with hematological cancer: recent developments. Hematology Am oc Hematol Educ Program 2003; Nucci M, Andrade F, Vigorito A et al. Infectious complications in patients randomized to receive allogeneic bone marrow or peripheral blood transplantation. Transpl Infect Dis 2003; 5: Bucaneve G, Castagnola E, Viscoli C, Leibovici L, Menichetti F. Quinolone prophylaxis for bacterial infections in afebrile high-risk neutropenic patients. EJC upplements 2007; 2: van de Wetering MD, de Witte MA, Kremer LC, Offringa M, cholten RJ, Caron HN. Efficacy of oral prophylactic antibiotics in neutropenic afebrile oncology patients: a systematic review of randomised controlled trials. Eur J Cancer 2005; 41: Castagnola E, Boni L, Giacchino M et al. A multicenter, randomized, double blind placebo-controlled trial of amoxicillin-clavulanate for the prophylaxis of fever and infection in neutropenic children with cancer. Pediatr Infect Dis J 2003; 22: Engelhard D, Akova M, Boeckh MJ et al. Bacterial infection prevention after hematopoietic cell transplantation. Bone Marrow Transplant 2009; 44(8):
29 98. Grady R. afety profile of quinolone antibiotics in the pediatric population. Pediatr Infect Dis J 2003; 22: Cruciani M, Malena M, Bosco O, Nardi, erpelloni G, Mengoli C. Reappraisal with meta-analysis of the addition of Gram-positive prophylaxis to fluoroquinolone in neutropenic patients. J Clin Oncol 2003; 21(22): Castagnola E, Fioredda F. Prevention of life-threatening infections due to encapsulated bacteria in children with hyposplenia or asplenia: a brief review of current recommendations for practical purposes. Eur J Haematol 2003; 71: Barnes PD, Marr KA. Risks, diagnosis and outcomes of invasive fungal infections in haematopoietic stem cell transplant recipients. Br J Haematol 2007; 139(4): lavin MA, Osborne B, Adams R, Levenstein MJ, choch HG, Feldman AR, Meyers JD, Bowden RA. Efficacy and safety of fluconazole prophylaxis for fungal infections after marrow transplantation--a prospective, randomized, double-blind study. J Infect Dis 1995; 171(6): Goodman JL, Winston DJ, Greenfield RA, Chandrasekar PH, Fox B, Kaizer H, hadduck RK, hea TC, tiff P, Friedman DJ, et al. A controlled trial of fluconazole to prevent fungal infections in patients undergoing bone marrow transplantation. N Engl J Med 1992; 326(13): Marr KA, eidel K, White TC, Bowden RA. Candidemia in allogeneic blood and marrow transplant recipients: evolution of risk factors after the adoption of prophylactic fluconazole. J Infect Dis 2000; 181(1): van Burik JA, Ratanatharathorn V, tepan DE et al. National Institute of Allergy and Infectious Diseases Mycoses tudy Group. Micafungin versus fluconazole for prophylaxis against invasive fungal infections during neutropenia in patients undergoing hematopoietic stem cell transplantation. Clin Infect Dis 2004; 39(10): Winston DJ, Maziarz RT, Chandrasekar PH et al. Intravenous and oral itraconazole versus intravenous and oral fluconazole for long-term antifungal prophylaxis in allogeneic hematopoietic stem-cell transplant recipients. A multicenter, randomized trial. Ann Intern Med 2003; 138(9): Oren I, Rowe JM, precher H et al. A prospective randomized trial of itraconazole vs fluconazole for the prevention of fungal infections in patients with acute leukemia and hematopoietic stem cell transplant recipients. Bone Marrow Transplant 2006; 38(2): Kanafani ZA, Perfect JR. Antimicrobial resistance: resistance to antifungal agents: mechanisms and clinical impact. Clin Infect Dis 2008; 46(1): Ullmann AJ, Lipton JH, Vesole DH, Chandrasekar P, Langston A, Tarantolo R, Greinix H, Morais de Azevedo W, Reddy V, Boparai N, Pedicone L, Patino H, Durrant. Posaconazole or fluconazole for prophylaxis in severe graft-versus-host disease. N Engl J Med 2007; 356(4): Wingard JR, Carter L, Walsh TJ, Kurtzberg J, mall TN, Gersten ID, et al. Results of a randomized, doubleblind trial of fluconazole vs. voriconazole for the prevention of invasive fungal infections in 600 allogeneic blood and marrow transplantation? Blood 2007; 110:55a Marr KA, Crippa F, Leisenring W et al. Itraconazole versus fluconazole for prevention of fungal infections in patients receiving allogeneic stem cell transplants. Blood 2004; 103(4): Marr KA, Bow E, Chiller T et al. Fungal infection prevention after hematopoietic cell transplantation. Bone Marrow Transplant 2009; 44(8): Madureira A, Bergeron A, Lacroix C et al. Breakthrough invasive aspergillosis in allogeneic haematopoietic stem cell transplant recipients treated with caspofungin. Int J Antimicrob Agents 2007; 30(6): Cordonnier C, Maury, Pautas C et al. econdary antifungal prophylaxis with voriconazole to adhere to scheduled treatment in leukemic patients and stem cell transplant recipients. Bone Marrow Transplant 2004; 33(9): Zaia J, Baden L, Boeckh MJ et al. Viral disease prevention after hematopoietic cell transplantation. Bone Marrow Transplant 2009; 44(8): Goodrich JM, Bowden RA, Fisher L, Keller C, choch G, Meyers JD. Ganciclovir prophylaxis to prevent cytomegalovirus disease after allogeneic marrow transplant. Ann Intern Med 1993; 118(3): Ljungman P, de La Camara R, Milpied N et al. Valacyclovir International Bone Marrow Transplant tudy Group. Randomized study of valacyclovir as prophylaxis against cytomegalovirus reactivation in recipients of allogeneic bone marrow transplants. Blood 2002; 99(8): Prentice HG, Gluckman E, Powles RL et al. Impact of long-term acyclovir on cytomegalovirus infection and survival after allogeneic bone marrow transplantation. European Acyclovir for CMV Prophylaxis tudy Group. Lancet 1994; 343(8900): Castagnola E, Cappelli B, Erba D, Rabagliati A, Lanino E, Dini G. Cytomegalovirus infection after bone marrow transplantation in children. Hum Immunol 2004; 65(5): Boeckh M, Gooley TA, Myerson D, Cunningham T, choch G, Bowden RA. Cytomegalovirus pp65 antigenemiaguided early treatment with ganciclovir versus ganciclovir at engraftment after allogeneic marrow transplantation: a randomized double-blind study. Blood 1996; 88(10): Reusser P, Einsele H, Lee J et al. Infectious Diseases Working Party of the European Group for Blood and Marrow Transplantation.Randomized multicenter trial of foscarnet versus ganciclovir for preemptive therapy of cytomegalovirus infection after allogeneic stem cell transplantation. Blood 2002; 99(4): Winston DJ, Baden LR, Gabriel DA et al. Pharmacokinetics of ganciclovir after oral valganciclovir versus intravenous ganciclovir in allogeneic stem cell transplant patients with graft-versus-host disease of the gastrointestinal tract. Biol Blood Marrow Transplant 2006; 12(6): Eisen D, Essell J, Broun ER, igmund D, DeVoe M. Clinical utility of oral valacyclovir compared with oral acyclovir for the prevention of herpes simplex virus mucositis following autologous bone marrow transplantation or stem cell rescue therapy. Bone Marrow Transplant 2003; 31(1): Dignani MC, Mykietiuk A, Michelet M et al. Valacyclovir prophylaxis for the prevention of Herpes simplex virus reactivation in recipients of progenitor cells transplantation. Bone Marrow Transplant 2002; 29(3):
30 125. Eapen M, Horowitz MM, Klein JP et al. Higher mortality after allogeneic peripheral-blood transplantation compared with bone marrow in children and adolescents: the Histocompatibility and Alternate tem Cell ource Working Committee of the International Bone Marrow Transplant Registry. J Clin Oncol 2004; 22: Woolfrey AE, Anasetti C, torer B et al. Factors associated with outcome after unrelated marrow transplantation for treatment of acute lymphoblastic leukemia in children. Blood 2002; 99: Rocha V, Cornish J, ievers EL et al. Comparison of outcomes of unrelated bone marrow and umbilical cord blood transplants in children with acute leukemia. Blood 2001; 97: Giebel, Giorgiani G, Martinetti M et al. Low incidence of severe acute graft-versus-host disease in children given haematopoietic stem cell transplantation from unrelated donors prospectively matched for HLA class I and II alleles with high-resolution molecular typing. Bone Marrow Transplant 2003; 31: Cutler C, Giri, Jeyapalan, Paniagua D, Viswanathan A, Antin JH. Acute and chronic graft-versus-host disease after allogeneic peripheral blood stem-cell and bone marrow transplantation: a meta-analysis. J Clin Oncol 2001; 19: Dickinson AM, Charron D. Non-HLA immunogenetics in hematopoietic stem cell transplantation. Curr Opin Immunol 2005; 17(5): Hill GR, Ferrara JL. The primacy of the gastrointestinal tract as a target organ of acute graft-versus-host disease: rationale for the use of cytokine shields in allogeneic bone marrow transplantation. Blood 2000; 95(9): Goldberg J, Jacobsohn DA, Zahurak ML, Vogelsang GB. Gastrointestinal toxicity from the preparative regimen is associated with an increased risk of graft-versus-host disease. Biol Blood Marrow Transplant 2005; 11: akihama T, molyar A, Reinherz EL. Molecular recognition of antigen involves lattice formation between CD4, MHC class II and TCR molecules. Immunol Today 1995; 16(12): Via C, Nguyen P, hustov A, Drappa J, Elkon KB. A major role for the Fas pathway in acute graft-versus-host disease. J Immunol 1996; 157(12): Glucksberg H, torb R, Fefer A et al. Clinical manifestations of graft-versus-host disease in human recipients of marrow from HL-A-matched sibling donors. Transplantation 1974t; 18(4): Przepiorka D, Weisdorf D, Martin P, Klingemann HG, Beatty P, Hows J et al Consensus Conference on Acute GVHD Grading. Bone Marrow Transplant 1995; 15: Ram R, Gafter-Gvili A, Yeshurun M, Paul M, Raanani P, hpilberg O. Prophylaxis regimens for GVHD: systematic review and meta-analysis. Bone Marrow Transplant 2009; 43(8): Atlas M, Yanik G, Goyal R. Tacrolimus versus cyclosporine for GVHD prophylaxis in pediatric patients undergoing matched unrealted donor hematopoietic stem cell transplants. A PBMTC study. Blood 2006; 108:816a (abstract) Wall DA, Carter L, Kernan NA et al. Busulfan/melphalan/antithymocyte globulin followed by unrelated donor cord blood transplantation for treatment of infant leukemia and leukemia in young children: the Cord Blood Transplantation study (BLT) experience. Biol Blood Marrow Transplant 2005; 11: Jacobsohn DA, Hewlett B, Ranalli M, eshadri R, Duerst R, Kletzel M. Outcomes of unrelated cord blood transplants and allogeneic-related hematopoietic stem cell transplants in children with high-risk acute lymphocytic leukemia. Bone Marrow Transplant 2004; 34: Van Lint MT, Uderzo C, Locasciulli A et al. Early treatment of acute graft-versus-host disease with high- or low-dose 6 methylprednisolone: a multicenter randomized trial from the Italian Group for Bone Marrow Transplantation. Blood 1998; 92: Cragg L, Blazar BR, Defor T et al. A randomized trial comparing prednisone with antithymocyte globulin/ prednisone as an initial systemic therapy for moderately severe acute graft-versus-host disease. Biol Blood Marrow Transplant 2000; 6: Van Lint MT, Milone G, Leotta, Uderzo C, cimè R, Dallorso. Treatment of acute graft-versus-host disease with prednisolone: significant survival advantage for day +5 responders and no advantage for nonresponders receiving anti-thymocyte globulin. Blood 2006; 107: Zecca M, Prete A, Rondelli R, Lanino E, Balduzzi A, Messina C et al. Chronic graft-versus-host disease in children: incidence, risk factors, and impact on outcome. Blood 2002; 100: ullivan KM, Parkman R. The pathophysiology and treatment of graft-versus-host disease. Clinical Haematology 1983; 12: Weinberg K, Blazar BR, Wagner et al. Factors affecting thymic function after allogeneic hematopoietic stem cell transplantation. Blood 2001; 97: ullivan KM, Witherspoon RP, torb R, et al. Alternating-day cyclosporine and prednisone for treatment of high-risk chronic graft-v-host disease. Blood 1988;72: Akpek G, Lee J, Flowers ME et al. Performance of a new clinical grading system for chronic graft-versus-host disease: a multicenter study. Blood 2003; 102(3): Bellm LA, Epstein JB, Rose-Ped A, Martin P, Fuchs HJ. Patient reports of complications of bone marrow transplantation. upport Care Cancer 2000; 8: tiff PJ, Emmanouilides C, Bensinger WI et al. Palifermin reduces patient-reported mouth and throat soreness and improves patient functioning in the hematopoietic stem-cell transplantation setting. J Clin Oncol 2006; 24: Kuskonmaz B, Yalcin, Kucukbayrak O et al. The effect of glutamine supplementation on hematopoietic stem cell transplant outcome in children: a case-control study. Pediatr Transplant 2008; 12(1): Aquino VM, Harvey AR, Garvin JH et al. A double-blind randomized placebo-controlled study of oral glutamine in the prevention of mucositis in children undergoing hematopoietic stem cell transplantation: a pediatric blood and marrow transplant consortium study. Bone Marrow Transplant 2005; 36(7): Thompson JL, Duffy J. Nutrition support challenges in hematopoietic stem cell transplant patients. Nutr Clin Pract 2008; 23(5):
31 154. Lee JL, Gooley T, Bensinger W, chiffman K, McDonald GB. Veno-occlusive disease of the liver after busulfan, melphalan, and thiotepa conditioning therapy: incidence, risk factors and outcome. Biol Blood Marrow Transplant 1999; 5(5): Vassal G, Koscielny, Challine D et al. Busulfan disposition and hepatic veno-occlusive disease in children undergoing bone marrow transplantation. Cancer Chemother Pharmacol 1996; 37: Hasegawa, Horibe K, Kawabe T et al. Veno-occlusive disease of the liver after allogeneic bone marrow transplantation in children with hematologic malignancies: incidence, onset time and risk factors. Bone Marrow Transplant 1998; 22: Miano M, Faraci M, Dini G, Bordigoni P. Early complications following haematopoietic CT in children. Bone Marrow Transplan 2008; 41(uppl 2): Chopra R, Eaton JD, Grassi A et al. Defibrotide for the treatment of hepatic veno-occlusive disease:results of the European compassionate-use study. Br J Haematol 2000; 111: Corbacioglu, Greil J, Peters C, et al. Defibrotide in the treatment of children with veno-occlusive disease (VOD): a retrospective multicentre study demonstrates therapeutic efficacy upon early intervention. Bone Marrow Transplantation 2004; 33: Bulley R, trahm B, Doyle J, Dupuis LL. Defibrotide for the treatment of hepatic veno-occlusive disease in children. Pediatric Blood Cancer 2007; 48: Cappelli B, Chiesa R, Evangelio C et al. Absence of VOD in paediatric thalassaemic HCT recipients using defibrotide prophylaxis and intravenous Busulphan. Br J Haematol 2009; 147: Qureshi A, Marshall L, Lancaster D. Defibrotide in the prevention and treatment of veno-occlusive disease in autologous and allogeneic stem cell transplantation in children. Pediatr Blood Cancer 2008; 50(4): Lalazar G, Rund D, houval D. creening, prevention and treatment of viral hepatitis B reactivation in patients with haematological malignancies. Br J Haematol 2007; 136: Ljungman P, Engelhard D, de la Cámara R et al. Infectious Diseases Working Party of the European Group for Blood and Marrow Transplantation. Vaccination of stem cell transplant recipients: recommendations of the Infectious Diseases Working Party of the EBMT. Bone Marrow Transplant 2005; 35: Peffault de Latour R, Lévy V, Asselah T et al. Long-term outcome of hepatitis C infection after bone marrow transplantation. Blood 2004; 103: Angelucci E, Muretto P, Lucarelli G et al. Phlebotomy to reduce iron overload in patients cured of thalassemia by bone marrow transplantation. Italian Cooperative Group for Phlebotomy Treatment of Transplanted Thalassemia Patients. Blood 1997; 90(3): Giardini C, Galimberti M, Lucarelli G et al. Desferrioxamine therapy accelerates clearance of iron deposits after bone marrow transplantation for thalassaemia. Br J Haematol 1995; 89(4): Pavletic Z, Lee J, ocié G, Vogelsang G. Chronic graft-versus-host disease: implications of the National Institutes of Health consensus development project on criteria for clinical trials. Bone Marrow Transplant 2006; 38: Garaventa A, Rondelli R, Locatelli F et al. Pneumopathy in children after bone marrow transplantation. Report from the AIEOP-Registry. The Italian Association of Paediatric Hematology-Oncology BMT group. Bone Marrow Transplant 1996; 18: Griese M, Rampf U, Hofmann D, Füher M, Reinhardt D, Bender-Götze C. Pulmonary complications after bone marrow transplantation in children: twenty-four years of experience in a single pediatric centre. Pediatr Pulmonol 2000; 30: Clark JG, Hansen JA, Hertz MI, Parkman R, Jensen L, Peavy HH. NHLBI workshop summary. Idiopathic pneumonia syndrome after bone marrow transplantation. Am Rev Respir Dis 1993; 147: Robbins RA, Linder J, tahl MG et al. Diffuse alveolar hemorrhage in autologous bone marrow transplant recipients. Am J Med 1989; 87(5): Metcalf JP, Rennard I, Reed EC et al. Corticosteroids as adjunctive therapy for diffuse alveolar hemorrhage asscociated with bone marrow transplantation. University of Nebreska Medical Center BMT Group Am J Med 1994; 96: Uderzo C, Pillon M, Corti P et al. Impact of cumulative anthracycline dose, preparative regimen and chronic graft-versus-host disease on pulmonary and cardiac function in children 5 years after allogeneic hematopoietic stem cell transplantation: a prospective evaluation on behalf of the EBMT Pediatric Diseases and Late Effects Working Parties. Bone Marrow Transplant 2007; 39(11): Rizzo JD, Wingard JR, Tichelli A et al. Recommended screening and preventive practices for long-term survivors after haematopoietic cell transplantation: joint recommendations of the European Group for Blood and Marrow Transplantation, Centre for International, Blood and Marrow Transplant Research, and the American ociety for Blood and Marrow Transplantation (EBMT/CIBMTR/ABMT). Bone Marrow Transplant 2006; 37: oubani AO, Uberti JP. Bronchiolitis obliterans following haematopoietic stem cell transplantation. Eur Respir J Review 2007; 29: Nishio N, Yagasaki H, Takahashi Y et al. Late-onset non-infectious pulmonary complications following allogeneic hematopoietic stem cell transplantation in children. Bone Marrow Transplant 2009; 44(5): Hazar V, Gungor O, Guven AG et al. A Renal function after hematopoietic stem cell transplantation in children. Pediatr Blood Cancer 2009; 53(2): Van Why K, Friedman AL, Wei LJ, et al. Renal insufficiency after bone marrow transplantation in children. Bone Marrow Transplant 1991; 7: Kist-van Holthe JE, Goedvolk CA, Brand R, et al. Prospective study of renal insufficiency after bone marrow transplantation. Pediatr Nephrol 2002; 17: Patzer L, Kentouche K, Ringelman F, et al. Renal function following hematological stem cell transplantation in childhood. Pediatr Nephrol 2003; 18:
32 182. Gruss E, Bernis C, Tomas JF, et al. Acute renal failure in patients following bone marrow transplantation: prevelance, risk factors and outcome. Am J Nephrol 1995; 15(6): Kist-van Holthe JE, Zwet JML, van, Brand R, et al. Bone marrow transplantation in children: Consequences for renal function shortly after and 1 year post-bmt. Bone Marrow Transplant 1998; 22: Zager RA, O Quigley J, Zager BK et al. Acute renal failure following bone marrow transplantation. A retrospective study of 272 patients. Am J Kidney Dis 1989; 13: McLeod BC. Thrombotic microangiopathies in bone marrow and organ transplant patients. J Clin Apher 2002; 17: Daly A, Xenocostas A, Lipton JH. Transplantation associated thrombocytopenic microangiopathy: Twentytwo years later. Bone Marrow Transplant 2002; 30: Lönnerholm G, Carlson K, Bratteby LE et al. Renal function after autologous bone marrow transplantation. Bone Marrow Transplant 1991; 8(2): Frisk P, Bratteby LE, Carlson K, Lönnerholm G.Renal function after autologous bone marrow transplantation in children: a long-term prospective study. Bone Marrow Transplant 2002; 29(2): Miralbell R, Bieri, Mermillod B et al. Renal toxicity after allogeneic bone marrow transplantation: the combined effects of total-body irradiation and graft-versus-host disease. J Clin Oncol 1996; 14(2): Erkus B, Demirtas, Yarpuzlu AA, Can M, Genc Y, Karaca L. Early prediction of anthracycline induced cardiotoxicity. Acta Paediatr 2007; 96: Rovelli A, Pezzini C, ilvestri D, Tana F, Galli MA, Uderzo C. Cardiac and respiratory function after bone marrow transplantation in children with leukemia. Bone Marrow Transplant 1995; 16: Faraci M, Békássy AN, De Fazio V, Tichelli A, Dini G. EBMT Paediatric and Late Effects Working Parties. Nonendocrine late complications in children after allogeneic haematopoietic CT. Bone Marrow Transplant 2008; 41(uppl 2): Cohen A, Békássy AN, Gaiero A, et al. Endocrinological late complications after hematopoietic CT in children. Bone Marrow Transplant 2008; 41(uppl 2): Thibaud E, Rodriguez-Macias K, Trivin C et al. Ovarian function after bone marrow transplantation during childhood. Bone Marrow Transplant 1998; 21: Teinturier C, Hartmann O, Valteau-Couanet D et al. Ovarian function after autologous bone marrow transplantation in childhood: high-dose busulfan is amajor cause of ovarian failure. Bone Marrow Transplant 1998; 22: anders JE, Hawley J, Levy W et al. Pregnancies following high-dose cyclophosphamide with or without highdose busulfan or total-body irradiation and bone marrow transplantation. Blood 1996; 87: Baker K, DeFor TE, Burns LJ, Ramsay NK, Neglia JP, Robison LL. New malignancies after blood or marrow stem-cell transplantation in children and adults: incidence and risk factors. J Clin Oncol 2003; 21: Curtis R, Rowlings PA, Deeg HJ et al. olid cancers after bone marrow transplantation. New Eng J Med 1997; 336: Bhatia, Landier W. Evaluating survivors of pediatric cancer. Cancer J 2005; 11:
33 İnhibitörlü Hemofili Hastalarında Cerrahi Girişimler Can BALKAN * İnhibitörlü Hemofili Hastalarında Cerrahi Girişimler Faktör VIII veya IX a karşı inhibitör gelişmesi hemofili tedavisinde en önemli sorunlardan biridir. Ağır hemofili hastalarının % kadarı ile hemofili B hastalarının % 4-6 sında inhibitör gelişmektedir. Bu durum hemofili tedavisini özellikle de cerrahi girişimleri daha güç hale getirmektedir. İnhibitör pozitif hastalarda kanama sıklığı artmaz. Ancak, yüksek titrede inhibitörlü hastalarda hemostazın sağlanması güçleşmekte ve bu durum hastalığın prognozunu kötüleştirmektedir. Özellikle cerrahi operasyona giden inhibitörlü hastalarda bypass edici hemostatik ajanlara gereksinim duyulmaktadır. Bu hastalarda hemostazın sağlanması bakımından yeterince güvenilir olan birkaç tedavi seçeneği bulunmaktadır. Günümüzde inhibitör pozitif hemofili hastalarının tedavi alternatifleri arasında yer alan başlıca bypass edici ajanlar; protrombin kompleks konsantresi (PCC), aktive protrombin kompleks konsantresi (apcc) ve rekombinant faktör VIIa (rfviia) dır. Bu ürünlerin klinik kullanıma girmesi ile inhibitörlü hastalarda cerrahi girişimler başarılı bir şekilde yapılmaya başlamış ve hastaların yaşam kalitelerinde bir düzelme sağlanabilmiştir. Bugüne kadar biriken deneyimler özellikle rfviia ve apcc nin inhibitörlü hastalardaki cerrahi operasyonlarda yüksek etkinlik ve güvenirlikte kullanılabileceğini göstermektedir. Bu makalede inhibitörlü hemofili hastalarında özellikle rfviia ve apcc desteğiyle gerçekleştirilmiş olan major ve minör cerrahi operasyonların yer aldığı literatür verileri özetlenmeye çalışılacak, ayrıca kliniğimize ait inhibitör cerrahisiyle ilgili veriler üzerinde kısaca durularak bazı önerilerde bulunulacaktır. Anahtar kelimeler: Hemofili, inhibitör, cerrahi urgery in Hemophilia Patients with Inhibitor The development of inhibitors against factor VIII or factor IX is one of the most serious complications in hemophilia therapy. The inhibitors occur in approximately % of patients with severe hemophilia A, less frequently in those with severe hemophilia B (4-6 %). The development of inhibitor renders the treatment of bleeding episodes more difficult and surgery more hazardous. The frequency of bleeding is not increased in inhibitor patients. However, the presence of high-titer inhibitors may constitute a major obstacle in the control of hemostasis, and severely jeopardize the outcome of the disease. Additional by-passing agents are needed for surgical operations in these patients. There are several treatment options which appear to be sufficiently safe to assure hemostasis in different surgical procedures. Today, the alternative by-passing agents for the treatment of hemophilia A with inhibitors are prothrombin complex concentrates (PCC), activated prothrombin complex concentrate (apcc) and recombinant factor VIIa (rfviia). The clinical use of these agents allowed surgeries to be successfully performed in hemophiliacs with high titre inhibitors and improved their quality of life. Accumulating experiences seem to demonstrate that a high degree of efficacy and safety may be achieved by the use of both the treatment options during surgery. This report will be focused on accumulating experiences on the use of partially apcc and rfviia during major or minor surgical procedures. Additionally, based on experiences of our center some general recommendations will be suggested. Key words: Hemophilia, inhibitor, surgery GİRİŞ Hemofili tedavisindeki temel nokta eksik olan faktörün yerine konmasıdır. Ancak, verilen faktör VIII veya faktör IX a karşı inhibitör gelişmesi hemofili hastalığının en ciddi komplikasyonu olarak kabul edilmektedir. Faktör replasman tedavisini etkisiz hale getiren bu durum ağır hemofili A olgularında % 25-30, ağır hemofili B de ise % 4-6 oranında görülmektedir (1, 2). İnhibitör gelişen hastalarda kanama ataklarının kontrol altına alınması daha güç olduğu gibi cerrahi uygulamalarda komplikasyon riski de artmaktadır. İnhibitör gelişen hemofili hastalarında kanamaların sıklığı artmamaktadır. Ancak, gelişen inhibitörün düzeyine bağlı olarak kanama kontrolünde önemli güçlükler yaşanmaktadır. Düşük inhibitör yanıtlı [ 5 Alındığı Tarih: Kabul Tarihi: * Ege Üniversitesi Tıp Fakültesi Pediatrik Hematoloji Bilim Dalı, Doç. Dr. 36
34 Bethesda Units (BU) ml -1 ] olan hastalarda etkin bir hemostazın sağlanması için her zaman gerekenden daha yüksek dozlarda faktör konsantrelerinin kullanımı gerekli olmaktadır. Ancak, yüksek inhibitör yanıtlı (> 5 BU ml -1 ) hastalarda güvenilir hemostaz sağlamak için alternatif tedavi modellerinin kullanılması kaçınılmazdır (3). Immun tolerans indüksiyon tedavisi (ITI) var olan inhibitörün eradike edilmesi için önerilen bir yöntemdir (4). Ancak bu tedavinin uygulandığı hemofili A hastalarının % 30 unda, hemofili B hastalarının ise daha büyük bir kısmında inhibitör eradike edilememektedir. İlave olarak ITI tedavisinin maliyeti oldukça yüksektir (5). Günümüzde inhibitor pozitif hemofili hastalarında faktör VIII veya IX dan bağımsız olarak hemostazı sağlayabilen aktif faktör konsantreleri (by-pass edici ajanlar) kullanılmaktadır (6). Protrombin kompleks konsantresi (PCC) ve aktive protrombin kompleks konsantresi (apcc), son 30 yıl içinde özelikle yüksek inhibitör yanıtlı hemofili hastalarında yaşanan kanamaların kontrolünde kullanılan temel ürünler olmuşlardır (7, 8). Daha yakın dönemde ise inhibitörlü hastaların tedavi seçenekleri arasına rekombinant faktör VIIa (rfviia) eklenmiştir (9). By-pass edici ajanların hepsi trombin jenerasyonunu arttırarak hemostazın gerçekleşmesini sağlamaktadır. Bu ürünler kullanıma girdikleri ilk günden itibaren inhibitör pozitif hemofili hastalarının kanama ataklarında, acil durumların tedavisinde ve pek çok hemofili cerrahisinde başarılı bir şekilde kullanılmışlardır (7-13). İlave olarak, bu ajanların klinikte başarılı olarak kullanılmaları sonucu hemofili hastalığındaki beklenen yaşam süreleri uzadığı gibi hastaların hayat kalitelerinde de önemli gelişmeler sağlanmıştır (14). İnhibitör pozitif hemofili hastalarında gerçekleştirilen cerrahi operasyonlar sırasında ve sonrasındaki yara iyileşme periyodunda uzun süreli etkin hemostaza gereksinim olması nedeniyle çok daha özel bir durum olarak ele alınmalıdır. on birkaç dekadda kullanıma girmiş olan by-pass edici ajanlar günümüzde ülkemiz ilaç piyasasında da bulunmakta ve inhibitörlü hemofili hastalarının kanama atakları veya cerrahi girişimlerinde başarıyla kullanılmaktadır (rfviia Novoeven, Novo Nordisk A/, Bagsvaerd, Denmark; apcc FEIBA, Baxter AG, Vienna, Austria; PCC Kaskadil, LFB, France). Bu ürünlerden özellikle rfviia ve apcc daha yaygın ve daha etkin olarak kullanılmaktadır. Bu iki ürünü karşılaştıran randomize kontrollü çalışmaların olmaması nedeniyle farklı hastalarda, farklı durumlarda ve farklı tip operasyonlarda hangi ürünün daha etkin olduğu konusunda elde kesin bir veri bulunmamaktadır. Bu makalede inhibitör pozitif hemofili hastalarında gerçekleştirilen major ve minör cerrahi operasyonlarda kullanılan ürünlerin etkinliği ile ilgili literatür değerlendirmesi yapılacak, ayrıca bu konudaki kliniğimize ait deneyimler özet olarak aktarılacaktır. apcc İLE CERRAHİ OPERAYONLAR apcc nin inhibitör (+) hemofili hastalarının cerrahi işlemlerinde kullanımına ilişkin ilk yayınlar 1980 li yıllarda olgu sunumları şeklinde olup (15,16) prospektif anlamdaki ilk çalışma 1990 yılında FEIBA tudy Group adına Hilgartner ve ark. tarafından yayınlanmıştır (10). Bu çalışma asıl olarak eklem ve kas kanamalarında apcc nin etkinliği üzerine odaklanmış olmakla birlikte az sayıda cerrahi operasyondaki sonuçlar da verilmiştir. Yedi farklı cerrahi girişimin 6 tanesinde (% 86) başarılı olduğu bildirilen apcc, 12 saat arayla 75 IU kg -1 şeklinde maksimum 3 doz şeklinde kullanılmıştır. İzleyen dönemde Negrier ve ark. tarafından Fransa daki 15 ayrı merkezin katılımıyla ilk çok merkezli retrospektif veriler yayınlandı (11). Bu çalışmada yılları arasında apcc desteği ile gerçekleştirilen 19 minör (endoskopi, diş çekimi, diz artroskopisi, diz, ayak bileği ve dirsek eklemi sinovektomisi) ve 4 37
35 major cerrahi operasyonun sonuçları verilmiştir. Minör cerrahi girişimlerin tümünde tek başına apcc ile mükemmel hemostaz sağlanırken major operasyonların sadece birinde aşırı kanama sorunu yaşanmış ancak apcc infüzyonları ile kontrol sağlanmıştır. Bütün cerrahi işlemlerde ilk doz girişimden 1 saat önce verilmiş ve yara iyileşmesi sağlanıncaya dek infüzyonlara 8 saatte bir olacak şekilde devam edilmiştir (Tablo 1). Tablo 1. Negrier ve ark. tarafından apcc ile gerçekleştirilen major cerrahi operasyonlar (11). Cerrahi FEIBA dozu (IU kg -1 ) İnfüzyon sayısı Tedavi süresi (gün) onuç Bilateral diz artroplastisi Muskulokutanöz plasti Prostatik adenomektomi Komple diş çekimi İyi iyi İyi iyi Tjonnfjord ve ark. 5 major ve 14 minör cerrahi girişimde kullandıkları apcc deneyimlerini yayınladılar (17). apcc etkinliğini iyi veya mükemmel olarak derecelendirdikleri bu yayına ait olgular tablo 2 de sunulmuştur. Bu yayınla birlikte diğer pek çok yayında (11,18) apcc nin özellikle diş çekimi konusunda mükemmel bir hemostaz sağladığı gösterilmiştir. Diş çekimi ile ilgili bütün olgu serilerinde antifibrinolitik bir ajanla kombine kullanılan FE- IBA sonuçlarının oldukça yeterli olduğu vurgulanmaktadır. Tablo 2. Tjonfjord ve ark. nın apcc ile gerçekleştirdikleri cerrahi girişimler (17). Cerrahi İnfüzyon sayısı Tedavi üresi (gün) Total doz onuç MAJOR GRUP Nefrektomi-plenektomi Yara onarımı igmoidektomi Diz artroplastisi (2 adet) Diz artroplastisi MİNÖR GRUP Lensektomi (3 adet) Diş çekimi (4 adet) ünnet istoskopi-pyelografi Hickman kateter Trephine biyopsi Dilde telenjiektazi/laser Prepatellar bursa ekstirpasyonu Paronişi/tırnak çekimi İyi mükemmel mükemmel iyi iyi mükemmel mükemmel mükemmel mükemmel mükemmel mükemmel mükemmel mükemmel mükemmel Bollard ve ark. apcc desteği altında gerçekleştirdikleri 4 adet santral venöz kateter yerleştirilmesi ile ilgili deneyimlerini yayınlamışlardır (19). Bu işlemler yapılırken operasyon öncesinde 100 IU kg -1 ve sonrasındaki 48 saat boyunca 12 saatte bir verilen 50 IU kg -1 apcc ile hiçbir kanama problemi yaşanmadığı belirtilmektedir. Aynı yazarın, ilki operasyon öncesinde olmak üzere 3 saat aralıklarla uygulan 90 μg kg -1 dozudaki rfviia ile olan deneyiminde hemorajik komplikasyon yaşandığı bildirilmektedir. Morado ve ark. nın yayınında (20) 11 adet santral venöz kateter yerleştirme operasyonu bildirilmiştir. Bunların 4 tanesi FEIBA desteği (6 saat arayla 2 infüzyon 100 IU kg -1 ve takiben 12 saatte bir 50 IU kg -1 ) ile 3 tanesi ise rfviia desteği ile (ilk doz 120 μg kg -1 ve sonrasında 3 saatte bir 90 μg kg -1 ) ve 4 tanesi de Autoplex (diğer apcc ürünü) ile gerçekleştirilmiştir. FEIBA ile kanama sorunu yaşanmazken rfviia ve Autoplex ile yapılanlarda hemorajik komplikasyonlar görüldüğü bildirilmiştir. 38
36 Rodriguez-Merchan ve ark., uluslararası 9 ayrı merkezden topladıkları inhibitörlü hemofili hastalarında gerçekleştirilen ortopedik cerrahi girişimlere ait başarılı sonuçları yayınlamışlardır (21). Ellibir hastada 20 major ve 88 minör operasyonun (radyoizotop sinovektomi) özetlendiği bu yazıda 47 minör cerrahi apcc desteğinde yapılmış olup hemostatik açıdan bir sorun yaşanmadığı belirtilmektedir. indet-pedersen, bilateral mandibula fraktürünü 6 gün boyunca 12 saatte bir 70 IU kg -1 dozunda apcc ve traneksamik asit ile başarılı bir şekilde tedavi ettiklerini bildirmiştir (22). Heisel ve ark. (16), apcc ile gerçekleştirdikleri ventrikülo-peritoneal şant operasyonu, hemoperitoneum drenajı, eksploratris laparotomi, intraserebral hematom drenajı, subaraknoid kist perforasyonu ve ventriküler rezervuar yerleştirilmesi operasyonlarını yayınlamışlarıdr. Araştırıcılar bu işlemlerde apcc yi 8-12 saatte bir IU kg -1 olacak şekilde 40 güne dek kullandıklarını belirtmektedirler. Grimm ve ark., apcc desteği ile başarılı bir şekilde gerçekleştirdikleri acil trakeotomi operasyonunu yayınlamışlardır (23). Tourbaf ve ark., apcc desteği ile gerçekleştirdikleri başarılı katarakt ekstraksiyonunu yayınladılar (24). Bu operasyonda apcc; işlem öncesi 75 IU kg -1, 12 saat sonra 40 IU kg -1, ikinci günde 8 saatte bir 30 IU kg -1 ve 3-5. günlerde ise tek doz olarak 30 IU kg -1 şeklinde kullanılmıştır. Norveç den apcc desteği altında gerçekleştirilen 24 cerrahi girişim (17 minör, 7 major) bildrilmiştir (34). Bu deneyimde apcc, operasyon öncesinde 100 IU kg -1 ve sonrasındaki 3 gün boyunca 12 saatte bir 100 IU kg -1 olarak kullanılmıştır. İlerleyen günlerde operasyonun türüne göre önce 150 IU gün -1, sonra 100 IU gün -1 şeklinde azaltılarak devam edilmiştir. Hiçbir olguda kanama sorunu yaşanmazken 69 yaşında sigmoidektomi uygulanan bir hastada miyokard enfarktüsü gelişmiştir. Ancak gerekli tedaviyi alan hastada apcc tedavisine devam edilmiştir. rfviia İLE CERRAHİ OPERAYONLAR rfviia ilk kez Hedner ve ark. tarafından inhibitörlü hemofili A hastasının diz eklemine yapılan açık sinovektomi işlemi sırasında başarıyla kullanılmıştır (9). Hemofili hastaları için yeni bir dönemeç olarak kabul edilen bu gelişmeden sonra rfviia, inhibitör pozitif olan pek çok hemofili A ve B hastasında başarıyla kullanılmıştır. Bu anlamda ilk olgu serisi 1996 da Ingerslev ve ark. tarafından yayınlanmıştır (tablo 3) (25). Oniki major cerrahi operasyonun 11 inde (% 92) hiçbir kanama sorununun yaşanmadığı bu makalede rfviia ilk 2 gün boyunca 2-3 saat aralıklarla ve 90 μg kg -1 dozunda kullanılmış, ilerleyen günlerde doz araları açılarak Tablo 3. Ingerslev ve ark. tarafından rfviia ile gerçekleştirilen major cerrahi girişimler (25). Cerrahi Tedavi süresi (gün) rfviia başlangıç dozu (µg kg -1 ) Toplam rfviia doz sayısı Toplam verilen rfviia miktarı (mg) inovektomi (diz) Artroplasti (diz) Bilateral diz artroplastisi Alt ekstremite amputasyonu inovektomi (diz) Osteotomi ve artroplasti (diz) Herniotomi Karaciğer biyopsi Herniotomi Göz-enükleasyonu Epidural hematom drenajı Psödotümör çıkarılması
37 tedaviye devam edilmiştir. Bunu izleyen dönemde Lusher ve ark. tarafından ilk büyük seri olarak 21 major, 57 minör ve 25 dental girişimden oluşan toplam 103 cerrahi operasyon deneyimi yayınlanmıştır (26). rfviia nın ortalama 90 μg kg -1 dozunda (aralık: μg kg - 1 ) kullanıldığı bu operasyonlarda başarı oranları major cerrahide % 81, minör cerrahide % 86 ve diş operasyonlarında % 92 olarak bildirilmiştir. DiMichele ve ark. tarafından santral venöz kateter yerleştirilmesi sırasında 30 olguda kullanılan rfviia nın başarı oranı % 87 olarak bildirilmiştir (27). rfviia uygulamasıyla ilgili daha güvenilir sonuçlar düşük doz (35 μg kg -1 ) ile yüksek dozların (90 μg kg -1 ) karşılaştırıldığı çalışmalarda elde edilmiştir. rfviia nın yüksek dozları hem minör hem de major operasyonlarda daha etkin bulunmuştur. Genellikle 2-3 saat aralıklarla bolus enjeksiyonlar şeklinde kullanılan rfviia nın devamlı infüzyon şeklindeki uygulamaları sırasında göstermiş olduğu farmakokinetik özellikleri mith ve ark. tarafından çalışılmıştır (tablo 4) (28). Buna yakın zamanda spontan kanamalar ve cerrahi işlemler sırasında devamlı infüzyon şeklinde uygulanan rfviia nın karakteristik özellikleri antagostino ve ark. tarafından yayınlanmıştır (tablo 5) (29). Tablo 4. Devamlı infüzyon uygulaması sırasında Factor VII:C nin farmakakinetik özellikleri (28). Cerrahi işlem 1. günde Median FVII:C (IU ml) 3. günde Median FVII:C (IU ml) Devamlı infüzyon süresi (gün) 1. gün klirens (ml h -1 kg -1 ) 3. gün klirens (ml h -1 kg -1 ) Total kalça replasmanı Total kalça replasmanı Mesane biyopsisi antral kateter yerleştirilmesi Total diz replasmanı Total diz replasmanı Total diz replasmanı 43 (16-61) 14 (12-17) 8 (8-11) 14 (13-16) 16 (12-18) 13 (5-15) 18 (15-31) 13 (12-16) 13 (13) 4 (3-5) - 6 (6) 6 (6) 12 (12) Tablo 5. pontan kanamalarda ve cerrahi işlemlerde uygulanan rfviia devamlı infüzyonunun özellikleri (29). Tedavi nedeni (adet) Bolus doz Median (µg kg -1 ) Devamlı inf. Dozu Median (µg kg -1 h -1 ) Tedavi süresi Median (gün) FVII:C Median (IU ml -1 ) rfviia klirensi Median (ml kg -1 h -1 ) Major cerrahi (11) Minör cerrahi (14) pontan kanama (10) Toplam (35) 100 (90-135) 120 (90-125) 95 (90-150) 100 (90-150) 20* 17 (10-20) 16 (11-20) 18 (10-50) 8 (3-14) 3 (1-34) 5 (3-17) 6 (1-34) 25# 13-70) 12 (6-24) 12 (6-21) 14 (6-70) 45 (32-83) 71 (34-100) 64 (36-138) 59 (32-138) * (p<0.01); # (p<0.001); (p<0.01) Molina ve ark. toplam 64 inhibitör cerrahisini içeren 20 yıllık Madrid deneyiminde başarılı sonuçlar bildirmişlerdir (31). Bu yayında düşük inhibitör titresine sahip olan 18 olguda (3 major, 15 minör) yüksek doz faktör VIII kullanıldığı ve hiçbir kanama sorunu yaşanmadığı bildirilmiştir. apcc kullanılan 32 (4 major, 28 minör) operasyonun sadece bir tanesinde kanama problemi yaşanmış olduğundan sonucu mükemmel olarak yorumlamışlardır. Cerrahi süreçte apcc operasyon öncesinde 100 IU kg -1, operasyon sonrasındaki 6. saatte 50 IU kg -1 ve izleyen dönemde iyileşme olana dek 12 saatte bir 50 IU kg -1 şeklinde kullanılmıştır. rfviia nın kullanıldığı 18 cerrahi operasyonun (3 major, 15 minör) 4 tanesinde (1 major, 3 minör) hemorajik komplikasyon yaşandığı bildirilmiştir. rfviia başlangıç dozu major cerrahilerde daha yüksek olmak üzere µg kg -1 olup idame tedavisi 2 saatte bir µg kg -1 olacak şekilde uygulanmıştır. Küçük çocuklarda rfviia nın klirensinin daha yüksek 40
38 olması nedeniyle özellikle küçük yaştaki hastalarda daha yüksek dozların tercih edilmesi gerektiği bildirilmiştir (31,32). Aouba ve ark., 56 yaşındaki inhibitör pozitif bir hastanın beynindeki malign glionöronal tümör eksizyonunu rfviia desteği altında gerçekleştirmişlerdir (33). rfviia burada ilk gün 2 saatte bir 270 µg kg -1, 2-3. günlerde 3 saatte bir 180 µg kg -1, günlerde 4 saatte bir 180 µg kg -1, günlerde ise 6 saatte bir 180 µg kg -1 olacak şekilde kullanılmıştır. Hiçbir kanama sorunu yaşanmadığı gibi tromboembolik bir komplikasyon da görülmemiştir. Belki daha düşük dozlarda da yeterli hemostaz sağlanabileceğini, ancak rfviia nın etkinliğini monitorize edebilecek kesin bir metodun olmaması nedeniyle yüksek dozları tercih ettiklerini belirtmişlerdir. Laguna ve ark. yaşları 8-13 arasında değişen 5 çocukta toplam 7 adet diş çekiminde 2 gün süreyle 2-4 saat aralıklarla µg kg -1 dozunda rfviia ve antifbrinolitik ajan kombinasyonunun hemostazı sağlamada oldukça etkin olduğunu belirtmişlerdir (35). rfviia kullanımı sırasında doku hasarının olduğu bölgede açığa çıkan doku faktörü ile etkileşim söz konusudur. Bu nedenle apcc den farklı olarak rfviia kullanımına bağlı olarak gelişebilecek tromboembolik komplikasyon riskinin daha az olacağı bildirilmektedir (36). İNHİBİTÖRLÜ HEMOFİLİ HATALARINDA ORTOPEDİK CERRAHİ OPERAYONLAR Hemofili hastalığı bilindiği üzere en çok eklem ve kas içi kanamalar ile seyreden bir hastalıktır. Hastalığın prognozu da önemli ölçüde iskelet sisteminde meydana gelen bu kanamaların sıklığı ve ciddiyetine bağlıdır. Bu yönüyle bakıldığında ortopedik cerrahi girişimler hemofili hastalarının yaşam kalitesini arttırmaları bakımından ayrı bir önem taşımaktadır. İnhibitörlü hastalarda hemostaz problemlerinin daha fazla yaşandığı düşünülecek olursa inhibitörlü hastalarda bu operasyonların önemi bir kat daha artmaktadır. Bu konudaki ilk yayınlar genellikle rfviia nın kullanıldığı kişisel deneyimlerin aktarıldığı küçük olgu sayılarını içeren çalışmalar olup sonuçları çoğunlukla yüz güldürücü olmuştur. Uygulamaların çoğunda rfviia ile birlikte oral antifibrinolitik ajanlar da kombine olarak kullanılmış olup bazı prosedürlerde rfviia devamlı infüzyon şeklinde kullanılmıştır (9, 25-29). İnhibitörlü hemofili hastalarında gerçekleştirilen ortopedik cerrahilere ilişkin ilk uluslararası deneyimlerin toplanarak yayınlanması Rodriguez-Merchan ve ark. tarafından yapılmıştır (21). Dokuz ayrı uluslararası merkezde toplam 51 hastada 20 major ve 88 minör operasyona (radyoizotop sinovektomi) ait sonuçlar verilmektedir. Araştırmaya alınan hastaların ortalama yaşı 22.5 yıl (5-40 yıl) olup ortalama 2 yıl (1-5 yıl) boyunca izlenmişlerdir. Kırkbir hastanın 88 eklemine (33 diz, 29 dirsek, 26 ayak bileği) 198Au, 90Y, 32P veya Erbium ile radyoizotop sinovektomi uygulaması yapılmıştır. eksensekiz radyoaktif sinovektomi işleminin 47 tanesi apcc, 31 tanesi rfviia ve 10 tanesi diğer yöntemlerin desteği altında yapılmıştır. On hastada toplam 20 major cerrahi girişim uygulanmıştır (6 total diz artroplastisi, 4 kırık kemik fiksasyonu, 2 total kalça artroplastisi, 2 hemofilik psödotümör çıkarılması, birer tane kalça osteotomisi, kalçadan osteosentetik materyal çıkarılması, ayak bileği artrodezi, açık dirsek sinovektomisi, dizde artroskopik debridman ve önkol fasiyotomisi). Major cerrahi uygulanan 8 hastada (16 ameliyat) rfviia, 2 hastada (4 ameliyat) ise apcc ve yüksek doz faktör VIII birlikte kullanılmıştır. Minör cerrahi grubunda herhangi bir kanama komplikasyonu yaşanmazken major cerrahi grubunda 3 hastada - rfviia nın yetersiz dozda kullanımına bağlı olduğu düşünülen - kanama sorunu yaşanmıştır. 41
39 Fransa dan tek merkezden bildirilen bir çalışmada 5 yıllık süre içinde 7 erişkin inhibitör pozitif hemofili hastasında toplam 12 cerrahi girişim (10 major, 2 minör) apcc desteği ile gerçekleştirilmiştir (30). Bu girişimlerin 7 tanesi major ortopedik cerrahi işlemlerdir (tablo 6). Bu çalışmada apcc dozu standart 70 IU kg -1 olup ilk iki doz operasyondan 9 ve 1 saat önce uygulanmıştır. Operasyondan 8 saat sonra başlanarak tam iyileşme sağlanıncaya dek 8 saat aralıklarla tedaviye devam edilmiştir. Koagülopatisi olmayan hastalarla kıyaslandığında kan kaybı, transfüzyon gereksinimi ve hematom oluşumu bakımından bir fark olmadığı tespit edilmiştir. adece kalça protezi uygulanan hastada geniş bir hematom oluştuğu, ancak tedavinin sürdürülmesi ile bunun da kaybolduğu bildirilmiştir. Hiçbir olguda tromboembolik komplikasyon yaşanmamıştır. Tablo 6. Fransız merkeze ait apcc desteği altında gerçekleşen major ve minör cerrahi operasyonlar (30). Cerrahi İnfüzyon sayısı Tedavi süresi (gün) Toplam FEIBA dozu (IU kg -1 ) Diz protezi Osteit tedavisi Kalça protezi Ayak bileği fiksasyonu Bacak amputasyonu Önkol amputasyonu Herni onarımı Herni onarımı Prostatektomi Total diş çekimi inovektomi Port yerleştirilmesi Median (aralık) (32-68) (13-24) ( ) rfviia ve apcc nin ARDIŞIK KULLANIMI İnhibitörlü hemofili hastalarında hem rfviia hem de apcc nin etkin olduğu gösterilmiş olmakla birlikte alınan klinik yanıt hastadan hastaya veya aynı hastadaki farklı kanama ataklarında değişik olabilmektedir. Yapılan in-vitro çalışmalarda birden fazla by-pass edici ajanın ardışık kullanımı ile beklenen etkinliğin artacağı gösterilmiştir (37). Ancak yaşanabilecek tromboembolik komplikasyon olasılığının artacağı endişesiyle klinik uygulamada henüz geniş kullanım alanı bulmamıştır. Economou ve ark., tek başına rfviia kullanımı ile kanamalarına hakim olamadıkları hematüri ve intraabdominal multipl kanama odakları olan inhibitör pozitif hemofili A hastası 13 yaşındaki olguda apcc nin tedaviye eklenmesiyle iyileşmeyi sağladıklarını bildirmişlerdir. Bu olguda rfviia 2 saat arayla 90 µg kg -1 kullanılmış olup apcc her üçüncü doz zamanında (6 saatte bir) 50 IU kg -1 olarak kullanılmıştır (38). Miranda ve ark., önkolda kompartıman sendromu gelişen 58 yaşındaki hastada 2 saatte bir 90 µg kg -1 rfviia yanı sıra 12 saatte bir uygulanan 75 IU kg -1 apcc ile tedaviyi sağlamışlardır (39). chneiderman ve ark., 4 genç hemofili hastasında tedaviye dirençli toplam 35 kanama atağında standart dozlarda ardışık olarak kullanılan apcc ve rfviia nın etkili ve güvenli olduğunu bildirmişlerdir (40). Tek bir by-pass edici ajan kullanılarak hakim olunamayan kanamalarda bu iki farklı ürünün ardışık kullanılarak kanamalara hakim olunabileceği, özellikle küçük yaştaki hastalarda tromboembolik komplikasyon riskinin daha az olacağı belirtilmektedir. 42
40 rfviia ve apcc nin KOMBİNE KULLANIMI Yakın zamanda Martinowitz ve ark., in-vitro çalışmada rfviia ve apcc nin düşük dozlarda birlikte/kombine kullanımı sonucunda tek başına 100 IU kg -1 apcc veya tek başına 160 µg kg -1 rfviia ya eşit trombin jenerasyonu sağlayabildiğini göstermişlerdir. Yüksek titrede inhibitöre sahip ve günde 4x400 µg kg -1 rfviia tedavisine dirençli 5 hemofili hastasında (17-60 yaş) 400 kanama epizodunu düşük dozlardaki kombine apcc ve rfviia ile tedavi etmişlerdir (41). Bu kombine tedavi modelinde rfviia µg kg -1 ve apcc IU kg -1 dozlarında kullanılmıştır. rfviia tedavisine dirençli olan inhibitör pozitif hastalarda rfviia ve apcc nin düşük dozlarda kombine kullanımının etkili, güvenli ve daha ekonomik bir tedavi yöntemi olduğu vurgulanmaktadır. İNHİBİTÖR CERRAHİİNDE EGE HEMOFİLİ MERKEZİ DENEYİMİ (Yayınlanmamış bilgi) Merkezimizde yılları arasında yüksek titrede inhibitör pozitif olan 30 ağır hemofili hastasında rfviia ve/veya apcc desteği altında toplam 53 cerrahi operasyon gerçekleştirilmiştir. Hastalarımızın yaş ortalaması 16.2±9.4 yıl olup 5 hastada (3-16 yaş) 12 major girişim, 27 hastada (3-40 yaş) ise 41 minör girişim (radyoizotop sinovektomi) yapılmıştır. Major operasyonlar; 1 intrakraniyal hematom boşaltılması, 1 ventrikülo-peritoneal şant yerleştirilmesi, 1 ventrikülo-peritoneal şant revizyonu, 2 açık cerrahi sinovektomi, 6 antegrad özofageal dilatasyon operasyonu, 1 molar diş çekimi ve 1 sünnet ameliyatından oluşmaktadır. Major operasyonların 5 inde rfviia, 5 inde apcc, ikisinde ise rfviia ve apcc ardışık olarak kullanılmıştır. rfviia 2 saat arayla μg kg -1 dozunda, apcc ise 12 saat arayla 100 IU kg -1 şeklinde kullanılmıştır. Minör operasyonlar ise 186Re ve 90Y ile gerçekleştirilen 41 adet radyoizotop sinovektomiden oluşmaktadır (19 diz, 10 ayak bileği, 9 dirsek ve 3 omuz eklemi). Onsekiz hastanın 26 hedef ekleminde rfviia kullanılırken, 9 hastanın 15 hedef ekleminde ise apcc kullanılmıştır. rfviia, 90 μg kg -1 şeklinde 2 saat arayla 3 kez ve bunu izleyen dönemde 6 saat arayla 3 kez olmak üzere toplam 6 doz verilmiştir. apcc ilk dozu 75 IU kg -1 olarak verildikten sonra 12 saat arayla 2. ve 3. dozlar 50 IU kg -1 olarak uygulanmıştır. Kliniğimizde gerçekleştirilen major ve minör operasyonlarda kullanılan rfviia ve apcc mükemmel denilebilecek bir etkinlik gösterdi. apcc ile kanama sorunu olmazken (% 100) rfvi- Ia ile sedece 2 kanama problemi (% 94) yaşandı. Hiçbir olgumuzda tromboembolik komplikasyon gelişmedi. Bizim sonuçlarımız da rfviia ve apcc nin inhibitörlü hastalardaki major ve minör cerrahi operasyonlarda etkili ve güvenilir olduğunu göstermektedir. TARTIŞMA on zamanlara dek inhibitör pozitif hemofili hastalarında cerrahi operasyonlar ancak kaçınılmaz olduğunda ve sadece acil durumlarda başvurulan yöntemlerdi. Ancak son birkaç dekadda ardı ardına kullanıma giren by-pass edici ajanlar sayesinde cerrahi girişimler iyi planlandığında inhibitörlü hemofili hastalarında kolaylıkla ve güvenirlikle yapılan işlemler haline gelmiştir. Özellikle kullanımdaki 2 temel ürün olan apcc ve rfviia nın her ikisi de trombin jenerasyonunu arttırarak hemostazın oluşumunu sağlamaktadırlar. Literatürdeki veriler değerlendirildiğinde apcc genellikle 6-12 saat aralıklarla IU kg -1 dozlarda kullanılırken, rfviia genellikle 2-4 saat arayla μg kg -1 doz aralığında kullanılmaktadır (3). 43
41 Özellikle hemofilikler açısından oldukça önemli olan ortopedik cerrahi girişimler daha kolay ve güvenilir şekilde yapılır hale gelmiştir. Böylelikle inhibitörlü hastaların yaşam kalitesi de artmaya başlamıştır. Rodriguez-Merchan ve ark. inhibitörlü hemofili hastalarında gerçekleştirdikleri 108 elektif cerrahi girişime ait oldukça başarılı sonuçlar yayınlamışlardır (21). Günümüzde hangi ürünün hangi tipteki kanamalarda daha etkin olduğuna ilişkin yapılmış kontrollü çalışmalar bulunmamaktadır. Özellikle rfviia nın yeterli dozlarının ne olduğu konusu halen araştırılırken (28,29), bazı operasyonlarda karşılaşılan kanama problemlerindeki temel sorunun rfviia nın yetersiz dozlarda kullanılmasından kaynaklandığı belirtilmektedir (21). Kenet ve ark., rfviia nın standart dozları ile yüksek doz ve devamlı infüzyon şeklindeki uygulamalarını karşılaştırdıkları çalışmada yüksek doz rfviia nın hem devamlı infüzyona hem de standart doza göre daha etkili olduğunu göstermişlerdir (45). Özellikle ağız içi cerrahi girişimleri ve sünnet gibi operasyonlarda bu iki by-pass edici ajandan biri yanında oral antifibrinolitiklerin ve fibrin yapıştırıcıların kullanımı ile daha etkin bir hemostaz sağlanacağı bildirilmektedir (35,46). Genel olarak her iki ürün de inhibitörlü hastalarda etkin olmakla beraber etkinlik derecesi hastadan hastaya hatta aynı hastanın farklı türden kanama epizotları arasında bile farklılık gösterebilir. Bazı hastalarda bu ürünlerden sadece bir tanesi ile etkin bir hemostaz sağlanamayabilir. İn-vitro çalışmalarda rfviia ile apcc arasında sinerjistik bir etkileşimin olduğu gösterilmesine rağmen potansitel tromboz oluşumu riski nedeniyle son zamanlara kadar bu iki ürünün birlikte kullanımından kaçınılmıştır (37). Yakın zamanda chneiderman ve ark. tedaviye dirençli 4 genç hemofili hastasında 35 kanama epizodunun tedavisinde rfviia ve apcc nin standart dozlarını ardışık olarak kullanmışlar ve komplikasyon olmaksızın başarılı sonuçlar elde etmişlerdir (40). Bir diğer çalışmada ise Martinowitz ve ark., düşük doz rfviia ile düşük doz apcc yi kombine olarak kullanmışlar ve bunun kanamaları kontrol etmede oldukça etkin ve aynı zamanda ekonomik bir model olduğunu belirtmişlerdir (41). Bu operasyonlarda karşılaşılan en önemli iki sorun yetersiz hemostaza bağlı kanama oluşumu ile tromboembolik komplikasyonların gelişmesidir. Karşılaşılan kanama komplikasyonları genellikle ilgili by-pass edici ajanın yetersiz dozlarda ve uzun ararlıklarla kullanımına bağlanmaktadır. apcc ile yapılan çalışmalarda özellikle ileri yaş grubu hastalarda çok az da olsa tromboembolik komplikasyonların yaşanabileceği görülmüştür (42,43). Potansiyel trombotik risk varlığı nedeniyle günlük apcc kullanımının IU kg -1 ile sınırlanması gerektiği vurgulanmaktadır. rfviia sadece doku hasarı bölgesinde açığa çıkan doku faktörü ile etkileşime giriyor olması nedeniyle yaygın tromboembolik komplikasyonlara daha az yol açacağı belirtilmektedir. Buna karşın az da olsa rfviia kullanımıyla ilişkili tromboembolik komplikasyonlar da bildirilmiştir (44). Gerek rfviia gerekse apcc nin optimal dozlarda kullanımının sağlanması için trombin jenerasyonun değerlendirilmesi esasına dayanan monitorize edici bir laboratuar yöntemine gereksinim bulunmaktadır. ONUÇ Hem literatür hem kendi klinik deneyimlerimiz inhibitörlü hemofili hastalarında rfviia ve/ veya apcc desteği altında minör veya major cerrahi operasyonların rahatlıkla ve güvenirlikle yapılabileceğini göstermektedir. Ancak, literatürdeki veriler incelendiğinde farklı operasyonlarda farklı dozların yeterli olabildiği gösterilmiştir. Bu nedenle her operasyonda aynı 44
42 standart dozu kullanmak yerine cerrahinin tipine göre dozun belirlenmesi hem etkinliği arttıracak hem de maliyeti azaltacak bir yaklaşım olacaktır. Günümüzde bu alandaki en büyük gereksinim bu iki ajanın etkinliğini objektif olarak monitorize edebilecek, böylelikle optimum dozların kullanımını sağlayabilecek bir laboratuvar testinin geliştirilmesidir. KAYNAKLAR 1. charrer I, Bray GL, Neutzling O. Incidence of inhibitors in haemophilia A patients- e review of recent studies of recombinant and plasma-derived factor VIII concentrates. Haemophilia 1999; 71: Wight J, Paisley. The epidemiology of inhibitors in haemophilia A: a systematic review: Haemophilia 2003; 9: Astermark J, Rocino A, Von Depka M, et al. Current use of by-passing agents in Europe in the management of acute bleeds in patients with haemophilia and inhibitors. Haemophilia 2007; 13: Di Michele DM. Immun tolerance: a synopsis of international experience. Haemophilia 1998; 4: Wight J, Paisley, Knight C. Immune tolerance induction in patients with haemophilia A with inhibitors: a systematic review. Haemophilia 2003; 9: Lyod Jones M, Wight J, Paisley, Knight C. Control of bleeding in patients with haemophilia A with inhibitors: a systematic review. Haemophilia 2003; 9: Lusher JM, hapiro, Palascak JE, et al. Efficacy of prothrombin-complex concentrates in haemophiliacs with antibodies to factor VIII: a multicenter therapeutic trial: N Engl J Med 1980; 303: yamsoedin LJ, Heijnen L, Mauser-Bunschoten EP et al. The effect of activated prothrombin-complex concentrate (FEIBA) on joint and muscle bleeding in patients with haemophilia A and antibodies to factor VIII. A double blind clinical trial. N Engl J Med 1981; 305: Hedner U, Glazer, Pingel K et al. uccessful use of recombinant factor VIIa in patient with severe haemophilia A during synovectomy. Lancet 1988; 2: Hilgartner M, Aledort L, Andres A, Gill J. Efficacy and safety of vapor-heated anti-inhibitor coagulant complex in hemophilia patients. FEIBA tudy Group. Transfusion 1990; 30: Negrier C, Goudemand J, ultan Y, et al. Multicenter retrospective study on the utilization of FEIBA in France in patients with factor VIII and factor IX inhibitors. Thromb Haemost 1997; 77: Key N, Aledort LM, Beardsley D et al. Home treatment of mild to moderate bleeding episodes using recombinant factor VIIa (Novoeven) in haemophiliacs with inhibitors. Thromb Haemost 1998; 80: Lusher J, Ingerslev J, Roberts H, Hedner U. Clinical experience with recombinant factor VIIa. Blood Coagul Fibrinol 1998; 9: Gringeri A, Mantovani LG, calone L, Manucci PM and for the CI tudy Group. Cost of care and quality of life for patients with hemophilia complicated by inhibitors: the CI tudy Group. Blood 2003; 102: Tourbaf KD, Dunlap BE, Ambrus JL, et al. The use of FEIBA (factor eight inhibitor bypassing activity) in cataract extraction in haemophilia A patient with inhibitor. J Med 1982; 13: Heisel MA, Gomperts ED, McComb JG, Hilgartner M. Use of activated prothrombin complex concentrate over multiple surgical episodes in a hemophilic child with an inhibitor. J Pediart 1983; 102: Tjonnfjord GE, Brinch L, Gedde-Dahl III, Brosstad FR. Activated prothrombin complex concentrate (FEIBA) treatment duringsurgery in patients with inhibitors to FVIII/IX. Haemophilia 2004; 10: charrer I. Multidental extractions with FEIBA in a patient with factor VIII inhibitor. In: Activated Prothrombin Complex Concentrates. Managing Haemophilia with Factor VIII Inhibitors. Mariani, G, Russo, MA Mandelli, eds. Praeger Publishers New York, 1982: Bollard CM, Teague LR, Berry EN, Ockelford PA. The use of central venous catheters (portacaths) in children with haemophilia. Haemophilia 2000; 6: Morado M, Jimenez-Yuste V, Villar A et al. Complications of central venous catheters in patients with haemophilia and inhibitors. Haemophilia 2001; 7: Rodriguez-Merchan EC, Wiedel JD, Wallny T et al. Elective orthopaedic surgery for inhibitor patients. Haemophilia 2003; 9: indet-pedersen, tenbjerg, Ingerslev J. Treatment of bilateral fracture of mandible in a haemophilic patient with inhibitor to factor VIII. J Oral Maxillofac urg 1987; 45: Grimm G, Niekisch R. Complications in hemophilic patients under conditions of fibrin sealing. In: Plastic urgery, Maxillofacial and Dental urgery. Fibrin ealant in Operative Medicine, Vol.4. chlag, G, Redl, H, eds. pringer-verlag, Berlin, 1986: Tourbaf KD, Dunlap BE, Ambrus JL, et al. The use of FEIBA in cataract extraction in hemophilia A patient with inhibitor. J Med 1982; 13: Tjonnfjord GE. urgery in patients with hemophilia and inhibitors: a review of the Norwegian experience with FEIBA. emin Hematol 2006; 43: Ingerslev J, Freidman D, Gastineau D et al. Major surgery in haemophilic patients with inhibitors using recombinant factor VIIa. Haemostasis 1996; 26: Lusher J, Ingerslev J, Roberts H, Hedner U. Clinical experience with recombinant factor VIIa. Blood Coagul Fibrinol 1998; 9: DiMichele D. The use of recombinant factor VIIa (Novoeven) for central catheter insertion: an international experience. Thromb Haemost 1997; 77: mith MP, Ludlam CA, Collins PW et al. Elective surgery on factor VIII inhibitor patients using continuous infusion of recombinant activated facto VII. Thromb Haemost 2001; 86: antagostino E, Morfini M, Rocino A, et al. Relationship between factor VII activity and clinical efficacy of 45
43 recombinant factor VIIa given by continuous infusion to patients with factor VIII inhibitors. Thromb Haemost 2001; 86: Quintana-Molina M, Martinez-Bahamonde F, Gonzales-Garcia E, et al. urgery in haemophilic patients with inhibitor: 20 years of experience. Haemophilia 2004; 10: Jimenez Yuste V, Villar A, Foncillas M. Are higher doses need of rfviia in haemophiliac paediatric patients with inhibitors? Haemophilia 2000; 6:298 [Abstract]. 33. Aouba A, Dezamis E, ermet A, et al. Uncomplicated neurosurgical resectionof a malignant glioneuronal tumour under haemostatic cover of rfviia in a severe haemophilia patient with a high-titre inhibitor: a case report and literature review of rfviia use in major surgeries. Haemophilia 2009; Laguna P, Klukowska A. Management of oral bleedings with recombinant factor VIIa in children with haemophilia A and inhibitor. Haemophilia 2005; 11: Rao L, Rapaport I. Cells and the activation of factor VII. Haemostasis 1996; 26: Lauroua P, Ferrer AM, Guerin V. uccessful major and minor surgery using factor VIII inhibitor bypassing activity in patients with haemophilia A and inhibitors. Haemophilia 2009; 15: Key N, Christie B, Henderson N, Nelsestuen G. Possible synergy between recombinant factor VIIa and prothrombin complex concentrated in hemophilia therapy. Thromb Haemost 2002; 88: Economou M, Teli A, Tzantzaroudi A, et al. equential therapy with activated prothrombin complex concentrate (FEIBA) and recombinant factor VIIa in a patient with severe haemophilia A, inhibitor presence and refractory bleeding. Haemophilia 2008; 14: Miranda GG, Rodgers M. Treatment of an acquired factor VIII inhibitor with sequential recombinant factor VIIa and FEIBA. Haemophilia 2009; 15: chneiderman J, Rubin E, Nugent DJ, Young G. equential therapy with activated prothrombin complex concentrate and recombinant factor VIIa in patients with severe haemophilia and inhibitors: update of our previous experience. Haemophilia 2007; 13: Martinowitz U, Livnat T, Zivelin A, Kenet G. Concomitant infusion of low doses of rfviia and FEIBA in haemophilia patients with inhibitors. Haemophilia 2009; 15: Kenet G, Lubetzky A, Luboshitz J. Treatment of inhibitor patients with rfviia: continuous infusion protocols as compared to a single dose. Haemophilia 2000; 76:297 [Abstract]. 43. Avanoglu A, Çelik A, Ulman I, et al. afer circumcision in patients with haemophilia: the use of fibrin glue for local haemostasis. BJU int 1999; 83: Ehrlich HJ, Henzl MJ, Gomperts ED. afety of factor VIII inhibitor bypass activity (FEIBA): 10-year complication of thrombotic adverse events. Haemophilia 2002; 8: Aledort LM. Factor VIII inhibitor by-pass activity (FEIBA) - addressing safety issues. Haemophilia 2008; 14: Roberts HR, Monroe DM, Hoffman M. afety profile of recombinent factor VIIa. emin Hematol 2004; 41:
44 Çocukluk Çağında Atipik Yerleşimli Anaplastik Büyük Hücreli Lenfoma: Bir Olgu unumu Tuğçe AKU UZUNHAN*, Ayşegül ÜNÜVAR**, Zeynep KARAKAŞ***, Gülyiz ÖZTÜRK***, ema ANAK***, Leyla AĞAOĞLU***, Ömer DEVECİOĞLU*** Çocukluk Çağında Atipik Yerleşimli Anaplastik Büyük Hücreli Lenfoma: Bir Olgu unumu Anaplastik büyük hücreli lenfoma (ALCL) çocukluk çağı lenfomalarının yaklaşık % 10 nunu oluşturur. Klinik olarak periferik, mediastinal veya intraabdominal lenf nodu tutulumu veya ekstranodal tutulum ile karakterizedir. Tanı morfolojik kriterlere ve CD30, EMA ve IL-2 antijenlerinin tümör hücrelerinde ekspresyonuna dayanır. Çocukluk çağı vakalarının % 80 inde t (2;5) (p23;q35) görülür. On bir yaşında erkek olgu, bir üniversite hastanesine yaklaşık 15 gündür olan sol dizde ağrı ve şişlik şikayetleri ile başvurmuştu. Antibiyoterapi sonrası şikayetlerinde gerileme olmaması üzerine sol diz eklemine sinovektomi uygulanmıştı. Diz eklem aralığından alınan yumuşak dokunun patolojisi ile anaplastik büyük hücreli lenfoma tanısı konmuş ve kemoterapi başlanmak üzere kliniğimize yönlendirilmişti. Fizik muayenesinde yalnızca sol diz eklemi operasyon yerinde lobule, karnıbahar görünümünde, yaklaşık 3 cm çapında kitle vardı. ol diz manyetik rezonans görüntüleme (MRG) incelemesinde sol dizde lobüle konturlu kitle saptandı, kemik tutulumu yoktu. Pozitron emisyon tomografi-bilgisayarlı tomografi (PET-CT) incelemesinde sol uyluk distali ve sol dizde yoğun tutulum izlendi. PET-CT de yalnızca sol inguinal bölgede lenf nodu tutulumu saptandı, diğer incelemelerle de başka lokalizasyonda tutulumu yoktu. ALCL 99 protokolüne göre standart risk grubu ve evre II olarak kabul edildi, tümör rezeksiyona uygun olmadığından protokole göre kemoterapisi başlandı. İlk kür sonunda kitle lezyonunda küçülme saptanan olgunun tümoral kitlesi ikinci kür kemoterapiden sonra gözle görülemeyecek boyutlardaydı. Kemoterapisi biten olgu, halen sorunsuz izlenmektedir. Anaplastik büyük hücreli lenfomada standart risk grubunda tedavi ile 3 yıllık olaysız sağkalım %78-93 olarak bildirilmektedir. Bilgimize göre literatürde diz eklem aralığı yumuşak dokudan kaynaklanan anaplastik büyük hücreli lenfoma olgusu bulunmamaktadır. Atipik bir prezentasyon gösteren bu olguyu sunmayı uygun bulduk. Anahtar kelimeler: Anaplastik büyük hücreli lenfoma, çocukluk çağı, diz eklemi Childhood Anaplastic Large Cell Lymphoma with Atypic Localization: A Case Report Anaplastic large cell lymphoma (ALCL) accounts for approximately 10 % of all childhood lymphomas. On a clinical level, ALCL is characterized by peripheral, mediastinal or intra-abdominal lymph node involvement or extranodal involvement. The diagnosis is by morphological criteria and the expression of the CD30, EMA and IL2 receptor antigens in the tumour cells. In 80 % of all childhood cases, t(2;5) (p23;q35) exists. An 11 year old boy had been admitted to a university hospital with left knee pain and swelling for 15 days. Despite antibiotherapy there had been no recovery from his complaints and so left knee synovectomy had been performed. Pathologic examination of the operation material had revealed anaplastic large cell lymphoma in the intraarticular soft tissue of the left knee. Then, he was referred to our hematology and oncology clinic for chemotherapy. Physical examination showed a 3 cm mass arising from the left knee joint with lobulated contours. A lobulated mass of the left knee was confirmed with magnetic resonance imaging (MRI), no bone involvement observed. Positron emission tomography-computed tomography (PET-CT) revealed left distal thigh, left knee and no bone involvement. Left inguinal lymph node involvement was the only metastatic lesion apparent on PET-CT. No other metastases were seen with other diagnostic techniques. He was evaluated as stage II and standart risk according to ALCL 99 protocol and he began receiving chemotherapy treatment as the tumor was not resectable. After the first course of therapy, tumor mass diminished apparently. By the end of his second chemotherapy course, tumor was not detectable. He completed his therapy and he is on follow-up without any complaint. In the standart risk group, a 3 year event free survival is reported as 78%-93%. There is no reported case such as ours to our knowledge. We chose to present this atypical, rare case. Key words: Anaplastic large cell lymphoma, childhood, knee joint Alındığı Tarih: Kabul Tarihi: * Bağcılar Eğitim ve Araştırma Hastanesi, Çocuk ağlığı ve Hastalıkları Kliniği, Uzm. Dr. ** İstanbul Üniversitesi, İstanbul Tıp Fakültesi, Çocuk Hematoloji-Onkoloji Bilim Dalı, Doç. Dr. *** İstanbul Üniversitesi, İstanbul Tıp Fakültesi, Çocuk Hematoloji-Onkoloji Bilim Dalı, Prof. Dr. 47
45 Lenfomalar çocukluk çağı kanserlerinin yaklaşık % 15 ini oluşturarak üçüncü sırada yer alırlar. Onbeş yaş altı çocuklarda ise tüm lenfoma vakalarının % 60 ı Hodgkin dışı lenfoma (NHL) dır. Anaplastik büyük hücreli lenfoma (ALCL) CD30, EMA antijenleri ve IL2 reseptörü pozitif bir periferik T hücreli NHL tipidir (1,2). ol dizde ağrı ve şişlik şikayetleri ile başvuran ve intraartiküler yumuşak dokudan yapılan biyopsi ile anaplastik büyük hücreli lenfoma tanısı alan olguyu literatürde benzer vaka olmadığından sunmayı uygun bulduk. OLGU UNUMU On bir yaşında erkek olgu bir üniversite hastanesine, yaklaşık 15 gündür olan, sol dizde ağrı ve şişlik şikayetleri ile başvurmuştu. Ateş, kilo kaybı, gece terlemesi gibi B semptomlarına uyan sistemik bir semptom veya lokal ısı artışı, kızarıklık tarif edilmiyordu. Travma öyküsü olmayan olguya sol diz ponksiyonu yapılmış ve septik artrit ön tanısıyla antibiyoterapi başlanmıştı. Şikayetlerinde gerileme olmaması üzerine sol diz eklemine sinovektomi uygulanmıştı. Diz eklem aralığından alınan yumuşak dokunun patolojisinde anaplastik lenfoma kinaz (ALK-1) stoplazmik ve nükleer olarak pozitif saptanarak anaplastik büyük hücreli lenfoma tanısı konmuş ve olgu kemoterapi başlanmak üzere kliniğimize yönlendirilmişti. Özgeçmiş ve soygeçmişinde özellik yoktu. Başvurusunda yapılan fizik muayenesinde sol diz eklemi operasyon yerinde lobule, karnıbahar görünümünde, yaklaşık 3 cm çapında kitlesi bulunmaktaydı. Hepatosplenomegalisi, patolojik boyut ve yapıda lenf nodu ve döküntüsü yoktu. Viral infeksiyonlar yönünden mikrobiyolojik değerlendirilmesinde ve laktat dehidrogenaz (LDH), ürik asiti de içeren biyokimya analizlerinde özellik saptanmadı. erum IL-2 düzeyine teknik nedenlerden dolayı bakılamadı. Manyetik rezonans görüntüleme (MRG) incelemesinde sol dizde hoffanın yağ yastıkçığından posteriorda femur interkondiler düzeye, lateral ve medialde menisküs komşuluğuna dek uzanan T1A hipointens, T2A ara intensitede lobüle konturlu kitle lezyonu izlendi, distal femur, proksimal tibia ve fibulada kortikal bütünlük korunmuştu, medüllotrabeküler alanda patolojik sinyal değişimi saptanmadı. Evreleme amacıyla toraks ve batın bilgisayarlı tomografisi (BT), pozitron emisyon tomografi-bilgisayarlı tomografi (PET-CT), kranyal MR, beyin omurilik sıvısı (BO) örneklemesi, iki taraflı kemik iliği biyopsileri yapıldı. PET-CT de sol uyluk distali ve sol dizde tutulum saptandı. PET-CT de yalnızca sol inguinal bölge lenf nodlarına yayılım izlendi. Kemik iliği biyopsileri, BO sitosantrifüj incelemeleri ve evreleme amacıyla yapılan radyolojik görüntülemeleri normal idi. ALCL 99 protokolüne göre standart risk grubu ve t. Jude Research Hospital evreleme sistemine göre evre II olarak kabul edildi. Olgu Ortopedi ve Travmatoloji AnaBilim Dalı ile konsülte edildi, tümörün lokalizasyonu nedeniyle rezeke edilemeyeceği belirtildi. ALCL 99 tedavi protokolüne göre kemoterapisi başlandı (3 g/m 2 metotreksat infüzyonu içeren toplam 6 kür). İlk kür sonunda kitle lezyonunda küçülme saptanan olgunun, ikinci kür kemoterapiden sonra kitlesinde tam regresyon gözlendi. Tedavi sırasında santral venöz kateter ucunda ve juguler vende tromboz gelişen olguya 3 ay süreyle enoksaparin tedavisi verildi, bu süre içinde trombozu kayboldu. Altı kür kemoterapisi biten olgu, sorunsuz izlemdedir. TARTIŞMA Her yıl 500 yeni pediatrik vaka NHL tanısı almaktadır. NHL tanısı her yaşta konulabilmekle birlikte 3 yaşın altında nadirdir ve tanı anındaki yaş ortalaması 10 dur. Erkeklerde kızla- 48
46 ra oranla 2-3 kat daha sık görülür. İmmünsuprese çocuklar hastalığın gelişimi yönünden daha büyük risk altındadırlar. Çocukluk çağında en sık görülen NHL alt tipleri Burkitt Lenfoma, lenfoblastik lenfoma, anaplastik büyük hücreli lenfoma ve diffüz büyük B hücreli lenfoma dır (1). Tüm NHL lerin yaklaşık % kadarını anaplastik büyük hücreli lenfoma oluşturur (2,3). istemik ve primer kutanöz olarak iki tipi olan ALCL, CD30 (Ki-1) un güçlü ekspresyonu ile karakterizedir. Morfolojik olarak dikkati çeken ise lenfomaya adını veren büyük hücrelerdir. Özellikle çocukluk çağı ALCL de anaplastik lenfoma kinaz (ALK) geni düzenlemeleri sonucunda anaplastik lenfoma kinaz proteini hastaların çoğunda olgumuzda olduğu gibi pozitiftir. ALK, membran bağımlı bir reseptör tirozin kinazı olup, normal lenfoid elemanlar tarafından eksprese edilmez. Normal dokularda ALK ekspresyonu sadece beyinde, dağınık olarak nöronlarda bulunabilir. ALCL de görülen bu bariz ALK ekspresyonu ALK lokusunu (kromozom 2p23) diğer partner genlerin yakınına getiren çeşitli kromozomal translokasyonların sonucudur. Bu durum aktivasyona ve ALK nın immunhistokimyasal boyamada görüldüğü gibi subsellüler yerleşimine neden olur. En sık görülen translokasyon ALCL vakalarının % 75 inde olan t(2;5) (p23;q35) dir (1). Polymerase chain reaction (PCR) ve immunhistokimya ile belirlenen bu translokasyon kemik iliği ve periferik kandaki minimal rezidüel hastalığı saptamak için kullanılmaktadır (4). istemik ALCL daha sıktır ve genellikle ilk üç dekadda görülür, daha çok nodal tutulum ile karakterizedir (vakaların >% 90 ı). Çocukluk çağı sistemik ALCL de B semptomları (ateş, kilo kaybı, terleme) ve primer veya sekonder olabilen ekstranodal tutulum da olabilir. Bu tutulumlar daha çok deri (% 25), akciğer (% 10), kemik (% 17), ve karaciğer (% 8) tutulumu şeklindedir. antral sinir sistemi () tutulumu ise nadirdir (5). Olgumuzda anaplastik büyük hücreli lenfoma sol diz eklem aralığı yumuşak dokudan kaynaklanmaktaydı. Kemik tutulumu yoktu. Literatürde benzer olgu tanımlanmamaktadır, ancak sarkom kliniği ile başvuran yumuşak doku kitlelerinde anaplastik büyük hücreli lenfoma tanısı konulduğuna dair az sayıda yayın mevcuttur (6,7). Hastalığın doğru teşhisi için şüphe düzeyinin yüksek tutulması, uygun immünhistokimyasal işaretleyicilerle tümörün lenfomatöz doğasının teşhis edilmesi, ardından da alt grubun belirlenmesi önerilmektedir (6). Hastalığın tedavisi primer bölge ve hastalık yayılımının derecesi ile ilişkili olduğundan, tanı kesinleştirildikten sonra evreleme için ileri tetkikler yapılmalıdır. B semptomlarını sorgulayan ayrıntılı öykü ve fizik muayeneden sonra toraks, abdomen ve pelvisin BT si ve kemik sintigrafileri yapılmalıdır. PET-CT son dönemde çocukluk çağı NHL lerinde yaygın olarak kullanılmaktadır (1). İki taraflı kemik iliği biyopsi ve aspirasyonları ile hastalığın evresini değiştirebilecek kemik iliği tutulumu ortaya konulabilir. Bazı yayınlarda kemik iliği MR görüntülemesinin aşikar olmayan bir kemik iliği tutulumunu ortaya koyabileceği ileri sürülmektedir (8). BO un sitolojik incelemesi için lomber ponksiyon mutlaka yapılmalıdır. Hastalığın evrelemesi Murphy tarafından tanımlanmış olan t. Jude evreleme sistemine göre yapılmaktadır. Bu evreleme sistemi pediatrik NHL lerin ağırlıklı ekstranodal tutulumu ve kemik iliği, tutulumu ile hastalık yayılımının dağınık yapısına uyum sağlayacak şekilde geliştirilmiştir. Evre I ve II sınırlı evrelerde hastalık olarak kabul edilirken, evre III ve IV ileri evre hastalık olarak kabul edilmiştir (1). Olgumuz tek bir bölge ve inguinal lenf nodu tutulumu ile evre II kabul edilmiştir. Başlangıç laboratuvar tetkikleri olarak tam kan sayımı, elektrolitler, BUN, kreatinin, LDH, kalsiyum, fosfor ve ürik asid, HIV tarama testi lenfoma 49
47 tanısı konan her hastada yapılmalıdır. HIV pozitif olanlar yaşamı tehdit eden infeksiyonlar dahil olmak üzere tedavi ilişkili toksisite açısından artmış risk altındadırlar. Ayırıcı tanıda lenfoproliferatif hastalığın düşünüldüğü durumlarda EBV infeksiyonu için serolojik testler de yardımcı olabilir, ancak pozitif sonuçlar maligniteyi dışlamaz (1). Çocuklarda prognozu belirlerken, tanı anındaki tümör yükünü gösteren LDH ve hastalığın evresi çok önemlidir. erum IL-2 reseptör seviyeleri tümör yükünü yansıttığından prognozu belirlemede yardımcıdır. LDH düzeyi normal olan olgumuzda serum IL-2 analizi yapılamamıştır. Histolojik alt gruplara göre de prognostik faktörler tanımlanmıştır. Örneğin erişkinlerin ALCL lerinde ALK protein ekspresyonu iyi prognostik faktörken (9,10,11), çocukluk çağı ALCL lerinde mediastinal, viseral (akciğer, karaciğer, dalak) ve cilt tutulumu yüksek riskle ilişkilendirilmiştir (12). Çocuklarda kemik tutulumlu ALCL olguları da bildirilmektedir, ancak prognoza kesin etkisi bilinmemektedir (13). Çocuklarda günümüzde ALCL tedavisinde kullanılan protokoller yüksek yoğunluklu çoklu ilaç içeren kısa rejimler şeklindedir. Günümüzde yaygın olarak kullanılan ALCL 99 protokolü tümör evrelemesi ve organ tutulumunun dikkate alınarak riskin belirlendiği, başarılı sonuçlar alınan Berlin-Frankfurt-Munster (BFM) NHL-90 ve BFM NHL-95 protokollerine benzerdir. ALCL 99 protokolünde cilt ve/veya mediasten ve/veya viseral tutulum yüksek riskle ilişkilendirilmiştir. Diğer bir özelliği ise tamamen rezeksiyon yapılmış evre I grubu çok nadir sayıda hastanın kısa kemoterapi protokolü ile tedavi edilmesidir (4). Bu protokollerle hastalığın evresine göre % 75 ile neredeyse % 100 lere varan başarılı sonuçlar elde edilmiştir (14,15). Olgumuzda da kemoterapi ile tam yanıt alınmıştı. onuç olarak; anaplastik büyük hücreli lenfoma çocukluk çağında ALK pozitifliği ile seyreden önemli bir NHL alt tipidir. Çocuklarda kemik tutulumlu ALCL olguları bildirilmektedir ancak diz eklem aralığı yumuşak dokudan kaynaklanan benzer bir vaka bildirilmemiştir. Primer veya sekonder ekstranodal tutulumun sık gözlendiği ALCL de benzer atipik lokalizasyonların olabileceği akılda tutulmalıdır. KAYNAKLAR 1. Abeloff: Abeloff s Clinical Oncology, 4 th ed. Churchill Livingstone, mith D, Rubin CM, Hovarth A, et al. Non-Hodgkin s lymphoma in children. emin Oncol 1990; 17: Cairo MC, posto R, Hoover-Regan M, et al. Childhood and adolescent large cell lymphoma: a review of the Children s Cancer Group experience. Am J Hematol 2003; 72: ALCL 99. International protocol for the treatment of childhood anaplastic large cell lymphoma, Lowe EJ, posto R, Perkins L, et al. Children s Cancer Group tudy Intensive chemotherapy for systemic anaplastic large cell lymphoma in children and adolescents: final results of Children s Cancer Group tudy Pediatr Blood Cancer 2009; 52(3): Pant V, Jambhekar NA, Madur B, et al. Anaplastic large cell lymphoma (ALCL) presenting as primary bone and soft tissue sarcoma--a study of 12 cases. Indian J Pathol Microbiol 2007; 50(2): Bueso-Ramos CE, Pugh WC, Butler JJ. Anaplastic large cell lymphoma presenting as a soft-tissue mass mimicking sarcoma. Mod Pathol 1994; 7(4): Carr R, Barrington F, Madan B, et al. Detection of lymphoma in bone marrow by whole-body positron emission tomography. Blood 1998; 91: hiota M, Nakamura, Ichinohasama R, et al. Anaplastic large cell lymphomas expressing the novel chimeric protein p80npm/alk: a distinct clinicopathologic entity. Blood 1995; 86: Falini B, Bigerna B, Fizzotti M, et al. ALK expression defines a distinct group of T/null lymphomas ( ALK lymphomas ) with a wide morphological spectrum. Am J Pathol 1998; 153: Gascoyne RD, Aoun P, Wu D, et al. Prognostic significance of anaplastic lymphoma kinase (ALK) protein expression in adults with anaplastic large cell lymphoma. Blood 1999; 93:
48 12. Brugieres L, Deley MC, Pacquement H, et al. CD30(+) anaplastic large-cell lymphoma in children: analysis of 82 patients enrolled in two consecutive studies of the French ociety of Pediatric Oncology. Blood 1998; 92: Nasir A. Bakshi, Charles W. Ross, William G. Finn, et al. ALK-positive anaplastic large cell lymphoma with primary bone involvement in children. Am J Clin Pathol 2006; 125(1): Reiter A, chrappe M, Tiemann M, et al. uccessful treatment strategy for Ki-1 anaplastic large-cell lymphoma of childhood: a prospective analysis of 62 patients enrolled in three consecutive Berlin-Frankfurt-Munster group studies. J Clin Oncol 1994; 12(5): eidemann K, Tiemann M, chrappe M, et al. hort-pulse B-non-Hodgkin lymphoma-type chemotherapy is efficacious treatment for pediatric anaplastic large cell lymphoma: a report of the Berlin-Frankfurt-Münster Group Trial NHL-BFM 90. Blood 2001; 97(12):
49 Hemofagositik Lenfohistiyositoz Tablosu İle Başvuran Chediak Higashi endromu Olgusu Arzu AKÇAY *, Gönül AYDOĞAN *, Deniz TUĞCU *, Zafer ŞALCIOĞLU *, Ferhan AKICI *, Hülya ŞEN *, Çiğdem AYDOĞMUŞ **, erçin GÜVEN *, Tolga ERKUM ***, Uğur ÖZBEK **** Hemofagositik Lenfohistiyositoz Tablosu İle Başvuran Chediak Higashi endromu Olgusu Chediak-Higashi endromu, parsiyel albinizm, tekrarlayan piyojenik infeksiyonlar ve granül içeren tüm hücrelerde var olan büyük granüllerle karakterize, otozomal resesif geçişli ve oldukça nadir görülen bir immün yetmezlik hastalığıdır. Erken çocukluk çağında tanı alan olgular, hematopoetik kök hücre nakli yapılmadığı taktirde birçok organın lenfohistiyositik infiltrasyonu ile çoğunlukla kaybedilirler. Okülokutanöz albinizm ve tekrarlayan infeksiyonu olan olgularda Chediak-Higashi endromu akla getirilmelidir. Lökositlerdeki karakteristik eozinofilik peroksidaz pozitif büyük granüllerin görülmesi ile tanı netleştirilir. Burada hemofagositik lenfohistiyositoz tablosu ile başvuran Chediak-Higashi endrom lu kız olguyu sunduk. Pansitopeni, hepatosplenomegali ve kemik iliği aspirasyonunda lenfohistiyositik infiltrasyon olan hastada lökositlerdeki anormal karakteristik granüllerin görülmesi ile tanı kesinleştirildi. Anahtar kelimeler: Chediak Higashi endromu, primer hemofagositik lenfohistiyositozis, tedavi Chediak Higashi yndrome Presented With Hemophagocytic Lymphohistiocytosis Chediak-Higashi yndrome is a very rare autosomal recessive immunodeficiency disorder characterized by partial albinism, recurrent pyogenic infections and large granules in all granulecontaining cells. Onset in early childhood mostly leads to lymphohistiocytic infiltration of multiple organs, which is usually lethal without bone marrow transplantation. In patients, a combination of these defects with oculocutaneous albinism and recurrent infections should bring Chediak-Higashi yndrome into consideration. Diagnosis is established by the presence of characteristic eosinophilic peroxidase-positive giant granules in leukocytes. We described a girl of Chediak-Higashi yndrome who presented with hemophagocytic lymphohistiocytosis. Pancytopenia, hepatosplenomegaly, lymphohistiocytic infiltration in bone marrow and the abnormal characteristic granules in leukocyte suggested the diagnosis. Key words: Chediak Higashi yndrome, primary hemophagocytic lymphohistiocytosis, therapy GİRİŞ Chediak Higashi endromu (CH), 50 yıl önce tanımlanmış, otozomal resesif geçişli nadir bir hastalık olup, son yıl içerisinde 500 den az olgu bildirilmiştir (1). Lizozomal granüllerdeki defektif füzyon veya fisyon nedeniyle oluşan LYT düzenleyici genindeki mutasyon (CH1/LYT) bu sendromun gelişmesine neden olmaktadır (1). CH ciddi immün yetmezlik, kanama eğilimi, sık bakteriyel infeksiyonlar, değişik düzeylerde albinizm ve ilerleyici nörolojik fonksiyon bozukluğunun gözlendiği klinik bir tablodur. Ayrıca akselere faz olarak ifade edilen ve tüm vücuttaki majör organların lenfohistiyositik infiltrasyonu ile karakterize, lenfoproliferatif bir süreç, hastalığın seyrinde görülebilir (2-6). Tüm hücre tiplerindeki büyük veziküller hastalığın tanısı için tipiktir (7,8). Bu veziküller lizozomal kaynaklıdırlar ve lizozom, melanozom, trombosit yoğun granüller ve sitotoksik granülleri içerirler. Defektif granüllerde ekzositozun bozulmasıyla, doğal öldürücü (NK) ve Alındığı Tarih: Kabul Tarihi: *.B. Bakırköy Kadın Doğum ve Çocuk Hastalıkları Eğitim Araştırma Hastanesi, Çocuk Hematoloji-onkoloji Ünitesi **.B. Bakırköy Kadın Doğum ve Çocuk Hastalıkları Eğitim Araştırma Hastanesi, Çocuk İmmünoloji Ünitesi ***.B. Bakırköy Dr adi Konuk Eğitim ve Araştırma Hastanesi, Çocuk Kliniği **** İstanbul Üniversitesi, Deneysel Tıp Araştırma Enstitüsü, Genetik Anabilim Dalı 52
50 sitotoksik T lenfositlerinin (TL) fonksiyonu bozulur (9). itotoksik fonksiyonun bozulması ile hemofagositik lenfohistiyositoz sendromuna (HLH) yatkınlık gelişir (10). Aktive T lenfositlerin ve makrofajların abartılı immün yanıtları, sitokin düzeylerinde artış, ateş, hepatosplenomegali, sitopeni ve hemofagositoz gelişimi ile sonuçlanır. Hastalığın kesin tedavisi olan hematopoetik kök hücre nakli immünolojik ve hematolojik düzelme sağlamasına rağmen nörolojik problemlerdeki ilerlemeyi engelleyemez. OLGU UNUMU Nedeni bilinmeyen ateş, öksürük, solukluk nedeniyle bir sağlık kuruluşunda yatırılarak tetkik edilen 6 aylık kız hasta ateşlerinin devam etmesi ve tam kan sayımında pansitopeni saptanması nedeniyle hastanemize kabul edildi. Hastanın daha önce herhangi bir sağlık problemi yaşamadığı, anne-baba arasında birinci derece akraba evliliği olduğu ve sağlıklı bir çocuklarının daha bulunduğu aileden öğrenildi. Fizik incelemesinde genel durum düşkünlüğü, ciltte solukluk, griye benzer saç rengi (Resim 1), taşipneik ve dispneik solunum mevcuttu ve karaciğer ile dalak kot altından 4 cm palpe ediliyordu. Nörolojik muayenesi yaşına uygun idi. Tam kan sayımında hgb:7,84 gr/dl, hct: % 22,9, lökosit: 3540 mm 3, trombosit: mm 3 idi. Periferik yaymasında % 83 lenfosit, % 7 nötrofil, % 10 monosit mevcut olup myeoid seri ve lenfositlerde tipik iri granüller dikkat çekiyordu (Resim 2). Diğer laboratuar tetkiklerinde sedimentasyon düşüklüğü (3 mm/saat), PT-PTT de uzama (aptt: 129,6 sn., PT:17,5 sn., INR: 1,45), fibrinojen de azalma (110 mg/dl), ferritin yüksekliği (2030 mg/dl/ mg/dl) ve trigliserit yüksekliği (571 mg/dl) saptandı. Bakılabilen virüs (TORCH, EBV, parvovirüs, Hepatit A, B, C, HİV) serolojisi ile mikoplazma ve sifiliz serolojisi negatif sonuçlandı. Lenfosit alt Resim 1. Açık ten rengi, saç ve kaşlarda griye benzer renk. Resim 3. Kemik iliği aspirasyonunda hemofagositoz yapmış histiyosit. Resim 2. Periferik yaymada lenfositlerde iri stoplazmik granüller. Resim 4. aç telinde melanin pigment kaybı ve düzensiz melanin birikimleri. 53
51 Tablo 1. itokin ve solubl reseptör düzeyleri. scd25 IL-10 IL-1b IL-6 IL-8 TNF-a (U/ml) (pg/ml) (pg/ml) (pg/ml) (pg/ml) (pg/ml) grupları ve immünglobülinleri normal sınırlarda idi. Kemik iliği aspirasyonunda hemofagositoz yapmış histiyositler görüldü (Resim 3). scd25, IL-10, IL-6, IL-8 ve TNF-a düzeyleri yüksek bulundu (Tablo I). HLH düşünülen hastada, HLH 2004 protokolünde (11) belirtilmiş sekiz tanı kriterinden yedisinin varlığı ile, tanı koyuldu. Akraba evliliğinin varlığı, açık ten ve griye benzer saç rengi nedeniyle klinik olarak ön planda CH veya Griselli endromu tip 2 ye (G2) bağlı primer HLH olabileceği düşünüldü. Periferik yayma ve kemik iliği aspirasyonunda myeoid seri ve lenfositlerde tipik iri granüllerin varlığı ile CH tanısı konuldu. Ancak cilt biyopsisi materyalinde, kıl folikülleri ve epidermiste melanin pigment kaybı olmakla beraber CH da görülen büyük sitoplazmik inklüzyonlara rastlanmadı. aç telinin ışık mikroskobu ile incelemesinde de düzensiz melanin birikimleri görüldü (Resim 4). Hastaya 2 gr/kg (1 gr/kg/gün dozunda 2 gün) intravenöz immünglobülin (IVIG) uygulandı ve yatışının üçüncü günü HLH 2004 kemoterapi protokolü (deksametazon, etoposit, siklosporin A, intratekal methotreksat) başlandı. BO ta hemofagositoz gözlenmedi. HLH 2004 protokolünün beşinci haftasında hastada klinik ve laboratuvar değerleri açısından tam düzelme sağlandı. CH1 mutasyon analizi gönderilmesi ve kardeşleri ile doku grubu tayini yapılması planlandı. Ancak hastanın ailesi, tedaviyi reddetti. Telefon ile aileye ulaşıldığında hastanın 7 aydır takipsiz ve genel durumunun iyi olduğu öğrenildi. TARTIŞMA Hastanın değerleri Normal değerler < 1000 < 3 < 5 < 6 < 5 < 3 Chediak-Higashi endromu tanılı hastaların % 85 i karaciğer, dalak, lenf nodu ve kemik iliğinde diffüz lenfohistiyositik infiltrasyonun saptandığı, ateş, hepatosplenomegali, lenfadenopati, karaciğer fonksiyon testlerinde bozulma, pansitopeni ve santral sinir sistemi infiltrasyonu bulgularının gözlendiği, lenfosit ve makrofaj aktivasyonu sendromu ile karakterize akselere faza girerler (12,13). Dokuları infiltre eden histiyositler sıklıkla hemofagositoz yaparlar (14). itotoksik aktivitenin azaldığı ve hiperinflamatuar durumun geliştiği bu klinik tabloyu genellikle bir viral infeksiyon tetikler. Özellikle EBV infeksiyonları sorumlu tutulmaktadır. NK aktivitesindeki defekt nedeniyle EBV infeksiyonu ile mücadelede yetersizlik ve sonucunda akselere fazdaki lenfoproliferatif tablo gelişir. Ancak HLH lu hastalarda EBV infeksiyonununu saptamada serolojinin yeri sınırlıdır (15). Eski yayınlarda akselere fazın ortaya çıkışının ailesel eritrofagositik lenfohistiyositozis (16) ve virüs ilişkili hemofagositik sendroma benzediği belirtilirken (17,18) yeni sınıflamada CH, G2 ve X e bağlı lenfoproliferatif sendromu (XLP) gibi immün yetmezlik sendromlarında gelişen hemofagositoz, bilinen (perforin, munc 13-4 ve syntaxin 11) ve bilinmeyen genetik kusurlara bağlı hemofagositozlardan ayrı bir grup olarak, primer HLH sendromları içerisine dahil edilmiştir (19). Bu immün yetersizlik sendromlarında HLH tablosu genellikle ilk başvuru semptomu olmakla birlikte, tanıdan sonraki dönemlerde de gelişebilir (15). İlk akselere faz doğumdan kısa bir süre sonra olabileceği gibi yıllar sonra da olabilir. CH lu 10 olgunun sunulduğu makalede hastaların % 50 sinin ilk tanıda akselere faz ile başvurduğu ve transplantasyona kadar 0-6 arasında akselere faz yaşadığı belirtilmiştir (20). CH da tanı yaşı değişkendir. Dört hafta ile 39 yaş arasında değişen yaşlarda tanı alan vakalar bildirilmiştir (21). 54
52 HLH protokollerinden (Etoposid, steroid ve intratekal metotreksat kombinasyonu tedavisi) önce akselere faza giren olgular çoğunlukla fatal sonlanırken; kemoterapi uygulaması ile birlikte remisyon sağlanabilmektedir. Ancak olguların çoğunda remisyon geçici olmaktadır (14). Relapslarda daha yoğun tedavi ile hastalık kontrol altına alınabilir. Hastaların çoğu kanama problemleri ve araya giren infeksiyonlar ile kaybedilirler. CH, G2 ve XLP lu olgularda hematopoetik kök hücre nakli, hematolojik ve immünolojik anormalliklerin düzeltileceği tek küratif tedavi şeklidir (10,15,22) yılında HLH lı olgularda HLH 1994 kemoterapi protokolü kullanılmaya başlanmıştır yılında yayımlanan sonuçlara göre 3 yıllık sağ kalım tüm olgularda (113 olgu) % 55 ve ailesel HLH olgularında % 51 bulunmuştur (23). Hastalardan 25 i (% 22) transplantasyon öncesi kaybedimiş; 40 hastaya transplantasyon yapılabilmiştir. Ailesel HLH lı olgulardan transplantasyon yapılamayanlardan hiçbirinin yaşamadığı da özellikle vurgulanmıştır. Ancak yayında CH olguları ile ilgili ayrıntı verilmemiştir. HLH 1994 protokolü sonlandırılınca HLH 2004 protokolü başlatılmıştır. Trottestam ve ark. HLH 1994 veya HLH 2004 uygulanan 447 hastadan, 9 hastanın (G2:5, CH:2, XLP:2) sonuçlarını 2009 yılında yayınlamış ve HLH protokollerin bu hastalarda kullanılıp kullanılamayacağı sorusuna cevap aramışlardır (10). Tüm hastaların protokollere cevap verdiği ve CH lu bir hasta dışında hepsinin yaşadığı belirtilmiştir. XLP lu bir hasta dışında tüm hastalarda nörolojik sekel varlığı kaydedilmiştir. Bir CH lu ve bir XLP lu hasta hariç hepsine hematopoetik kök hücre nakli uygulandığı ve bir hasta hariç tümünde, nakil öncesi, hastalığın remisyonda olduğu ifade edilmiştir. Nakillerde hastaların 4 ünde uygun akraba dışı donör, 2 sinde uygun akraba donör ve birinde de akraba dışı, bir antijen uyumsuzluğu olan kordon kanı kullanıldığı belirtilmiştir. Yazarlar sonuçta hemofagositik sendrom gelişmiş CH, XLP ve G2 li hastalarda remisyonu sağlamak için birinci seçenek olarak HLH protokollerinin kullanılabileceği yorumunu yapmışlardır. Ayrıca genetik analizler henüz sonuçlanmadan da HLH tedavilerinin başlanabileceği vurgulanmıştır. Eapen ve ark. CH tanılı 40 hastaya yapılan hematopoetik kök hücre nakli deneyimlerini yayınlamış ve akselere fazda iken nakil yapılan hastalarda mortalite oranının daha yüksek olacağını belirtmişlerdir. Hastaların nörolojik durumlarının ayrıntılı değerlendirilmediği makalede hematopoetik kök hücre naklinin nörolojik bozuklukları engelleyemeyeceği belirtilmiştir (24). CH ve Griselli endromu gibi HLH atakları ile seyreden hastalıklarda, özellikle aile içi donörü olmayan ve yurt dışı donör aranılan olgularda bu protokollere ne kadar süre devam edileceği net değildir. Yabancı yayınlarda akraba dışı nakillerin yaygın kullanımı dikkat çekmektedir. Ancak ülkemiz koşullarında yurt içi gönüllü donör sayısının azlığı ve yurt dışı donör taramalarının uzun sürdüğü bilinen gerçeklerdir. Ayrıca bu tür nakillerin yapıldığı merkezlerin sayısının azlığı da hastaların hematopotik kök hücre nakli şanslarını azaltmaktadır. Bu uzun süreçte protokole devam edilmesi yoğun immunosupresif etki, etoposid e bağlı sekonder malignite gelişme riski ve deksametazon un yan etkileri açısından sorun oluşturabilmektedir. Bu hastalarda akselere faz remisyona girene kadar protokolün yaklaşık 8 haftalık kısmının verilmesi veya protokollerinin tamamının verilmesi konusunda, ülkemiz tüm merkezlerinin uygulayacağı ortak bir yaklaşımın belirlenmesi uygun olacaktır. CH nadir görülen bir immün yetmezlik hastalığı olup, özellikle açık ten ve saç rengi gibi tipik fizik bulguları olan olgularda akla getirilmelidir. Bu hastalarda hücre içi granüller açısından periferik yaymanın dikkatle değerlendirilmesi tanı için önemlidir. Tanısı kolay olsa 55
53 da tedavisi ve uzun süreli takibi zordur. Multidisipliner yaklaşım gereken bu hastalara tanı koyulur koyulmaz, tek küratif tedavi şekli olması nedeniyle hematopoetik kök hücre nakli için doku gruplarının bakılması, aile içi ve dışı vericilerin araştırılması ve bu sürecin olabildiğince hızlandırılması sağ kalımlarını artıracaktır. KAYNAKLAR 1. Kaplan J, D Domenico I, Ward D. Chediak-Higashi syndrome. Curr Opin Hematol 2008; 15(1): pritz RA. Genetic defects in Chediak-Higashi syndrome and the beige mouse. J Clin Immunol 1998; 18: Introne W, Boissy RE, Gahl WA. Clinical, molecular, and cell biological aspects of Chediak-Higashi syndrome. Mol Genet Metab 1999; 68: Ward DM, hiflett L, Kaplan J. Chediak-Higashi syndrome: a clinical and molecular view of a rare lysosomal storage disorder. Curr Mol Med 2002; 2: hiflett L, Kaplan J, Ward DM. Chediak-Higashi syndrome: a rare disorder of lysosomes and lysosome related organelles. Pigment Cell Res 2002; 15: Holt OJ, Gallo F, Griffiths GM. Regulating secretory lysosomes. J Biochem (Tokyo) 2006; 140: Burkhardt JK, Wiebel FA, Hester, et al. The giant organelles in beige and Chediak-Higashi fibroblasts are derived from late endosomes and mature lysosomes. J Exp Med 1993; 178: Zhao H, Boissy YL, Abdel-Malek Z, et al. On the analysis of the pathophysiology of Chediak-Higashi syndrome: defects expressed by cultured melanocytes. Lab Invest 1994; 71: Menasche G, Menager M, Le Deist F, et al. Defect in lytic granule exocytosis: everal causes, a same effect. Med ci 2006; 22: Trottestam H, Beutel K, Meeths M, et al. Treatment of the X-Linked Lymphoproliferative, Griscelli and Chediak Higashi yndromes by HLH Directed Therapy Pediatr Blood Cancer 2009; 52: Henter JI, Horrne A, Arico M, et al. HLH-2004: Diagnostic and therapeutic guidelines for hemophagocytic lymphohistiocytosis. Pediatr Blood and Cancer 2007 (Feb) 2007; 48(2): Haddad E, Le Deist F, Blanche, et al. Treatment of Chediak-Higashi syndrome by allogenic bone marrow transplantation: report of 10 cases. Blood 1995; 85(11): Zülfikar B, Akdeniz M, Ovalı F, ve ark. Bir Chediak Higashi endromu Olgusu. Türkiye Klinikleri J Med ci 1996; 16(2): Rubin CM, Burke BA, Mc Kenna RW, et al. The accelerated phase of Chediak-Higashi yndrome: An expression of the virus-associated hemophaocytic syndrome? Cancer 1985; 56: Janka G. Familial and acquired hemophagocytic lymphohistiocytosis. Eur J Pediatr 2007; 166: Janka GE: Familial haemophagocytic lymphohistiocytosis. Eur Pediatr 1983; 140: Risdall RJ, McKenna RW, Nesbit ME, et al. Virus-associated hemophagocytic syndrome: A benign histiocytic proliferation distinct from malignant histiocytosis. Cancer 1979; 44: Wilson ER, Malluh A, tagno, et al. Fatal Epstein-Barr virus associated hemophagocytic syndrome. J Pediatr 1981; 98: Notarangelo L, Casanova JL, Conley ME, et al. Primary immunodeficiency diseases: An update from the International Union of Immunological ocieties Primary Immunodeficiency Diseases Classification Committee Meeting in Budapest, J Allergy Clin Immunol 2006; 117(4): Weening R, choorel E, Roos D, et al. Effect of ascorbate on abnormal neutrophil platelet antilymphocyte function in a patient with Chediak-Higashi syndrome. Blood 1981; 57: Ochs HD, mith CIE, Puck JM. Primary immunodeficiency disease: A molecular and genetic approach 2nd ed. New York: Oxford University 2007: Fischer A, Cerf-Bensussan N, Blanche, et al. Allogeneic bone marrow transplantation for erythrophagocytic lymphohistiocytosis. J Pediatr 1986; 108: Henter JI, amuelsson-horne A, Arico M, et al. Treatment of hemophagocytic lymphohistiocytosis with HLH-94 immunochemotherapy and bone marrow transplantation. Blood 2002; 100: Eapen M, De Laat CA, Baker K, et al. Hematopoietic cell transplantation for Chediak-Higashi syndrome. Bone Marrow Transplant 2007; 39:
Fonksiyon Kazanan Anormal Hemoglobinler
 Fonksiyon Kazanan Anormal Hemoglobinler Aytemiz GÜRGEY * GİRİŞ Günümüzde iç ve dış göçler nedeni ile hemoglobinopatiler belirli bölgelerin hastalığı olmaktan çıkmış ve dünyanın her ülkesinde görülmeye
Fonksiyon Kazanan Anormal Hemoglobinler Aytemiz GÜRGEY * GİRİŞ Günümüzde iç ve dış göçler nedeni ile hemoglobinopatiler belirli bölgelerin hastalığı olmaktan çıkmış ve dünyanın her ülkesinde görülmeye
Hazırlık Rejimi GVHD Profilaksisi Kök Hücre Kaynakları. Doç. Dr. Barış Kuşkonmaz Hacettepe Üniversitesi Tıp Fakültesi Pediatrik KİTÜ
 Hazırlık Rejimi GVHD Profilaksisi Kök Hücre Kaynakları Doç. Dr. Barış Kuşkonmaz Hacettepe Üniversitesi Tıp Fakültesi Pediatrik KİTÜ Hazırlık rejimi Hastayı transplanta hazırlamak için veriliyor Donör HKH
Hazırlık Rejimi GVHD Profilaksisi Kök Hücre Kaynakları Doç. Dr. Barış Kuşkonmaz Hacettepe Üniversitesi Tıp Fakültesi Pediatrik KİTÜ Hazırlık rejimi Hastayı transplanta hazırlamak için veriliyor Donör HKH
HEREDİTER SFEROSİTOZ. Mayıs 14
 HEREDİTER SFEROSİTOZ İNT.DR.DİDAR ŞENOCAK Giriş Herediter sferositoz (HS), hücre zarı proteinlerinin kalıtsal hasarı nedeniyle, eritrositlerin morfolojik olarak bikonkav ve santral solukluğu olan disk
HEREDİTER SFEROSİTOZ İNT.DR.DİDAR ŞENOCAK Giriş Herediter sferositoz (HS), hücre zarı proteinlerinin kalıtsal hasarı nedeniyle, eritrositlerin morfolojik olarak bikonkav ve santral solukluğu olan disk
Graft Yetersizliğinin Tanı ve Tedavisi. Dr Şahika Zeynep Akı Bahçeşehir Üniversitesi Tıp Fakültesi Bahçelievler Medical Park Hastanesi
 Graft Yetersizliğinin Tanı ve Tedavisi Dr Şahika Zeynep Akı Bahçeşehir Üniversitesi Tıp Fakültesi Bahçelievler Medical Park Hastanesi Engrafman- Tanım Mutlak nötrofil sayısının > 0.5 x 10 9 /L olduğu ardışık
Graft Yetersizliğinin Tanı ve Tedavisi Dr Şahika Zeynep Akı Bahçeşehir Üniversitesi Tıp Fakültesi Bahçelievler Medical Park Hastanesi Engrafman- Tanım Mutlak nötrofil sayısının > 0.5 x 10 9 /L olduğu ardışık
Fanconi Anemisinde Hematopoetik Kök Hücre Transplantasyonu
 1945 K SAĞLIĞI VE HASTALIKLARI UANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ ÇOC Fanconi Anemisinde Hematopoetik Kök Hücre Transplantasyonu Dr. Mehmet ERTEM Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji
1945 K SAĞLIĞI VE HASTALIKLARI UANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ ÇOC Fanconi Anemisinde Hematopoetik Kök Hücre Transplantasyonu Dr. Mehmet ERTEM Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji
TRANSPLANT ÖNCESİ HASTA DEĞERLENDİRME VE HAZIRLIK AŞAMASI
 TRANSPLANT ÖNCESİ HASTA DEĞERLENDİRME VE HAZIRLIK AŞAMASI Prof. Dr. Mualla Çetin Hacettepe Üniversitesi Tıp Fakültesi Pediatrik Hematoloji YAPILACAKLAR KİT kararının verilmesi Donör seçimi Transplant öncesi
TRANSPLANT ÖNCESİ HASTA DEĞERLENDİRME VE HAZIRLIK AŞAMASI Prof. Dr. Mualla Çetin Hacettepe Üniversitesi Tıp Fakültesi Pediatrik Hematoloji YAPILACAKLAR KİT kararının verilmesi Donör seçimi Transplant öncesi
Pediatrik Hastalarda Antifungal Tedavi Yaklaşımları
 Uydu Sempozyumu Pediatrik Hastalarda Antifungal Tedavi Yaklaşımları Moderatör: Prof.Dr.Volkan Hazar Konuşmacı: Prof.Dr.Ali Bülent Antmen 5. Ulusal Pediatrik Hematoloji Sempozyumu, 12-14 Mayıs 2016 Denizli
Uydu Sempozyumu Pediatrik Hastalarda Antifungal Tedavi Yaklaşımları Moderatör: Prof.Dr.Volkan Hazar Konuşmacı: Prof.Dr.Ali Bülent Antmen 5. Ulusal Pediatrik Hematoloji Sempozyumu, 12-14 Mayıs 2016 Denizli
V. BÖLÜM HEREDİTER SFEROSİTOZ TANI VE TEDAVİ KILAVUZU ULUSAL TEDAVİ KILAVUZU 2011
 ULUSAL TEDAVİ KILAVUZU 2011 HEREDİTER SFEROSİTOZ V. BÖLÜM TANI VE TEDAVİ KILAVUZU HEREDİTER SFEROSİTOZ TANI VE TEDAVİ KILAVUZU HEREDİTER SFEROSİTOZ TANI VE TEDAVİ KILAVUZU GİRİŞ Herediter sferositoz (HS);
ULUSAL TEDAVİ KILAVUZU 2011 HEREDİTER SFEROSİTOZ V. BÖLÜM TANI VE TEDAVİ KILAVUZU HEREDİTER SFEROSİTOZ TANI VE TEDAVİ KILAVUZU HEREDİTER SFEROSİTOZ TANI VE TEDAVİ KILAVUZU GİRİŞ Herediter sferositoz (HS);
ALLOJENİK KORDON KANI BANKACILIĞINDA UMUTLAR
 ALLOJENİK KORDON KANI BANKACILIĞINDA UMUTLAR Prof. Dr. İhsan Karadoğan Akdeniz Üniversitesi Tıp Fakültesi Hematoloji Bilim Dalı Öğretim Üyesi Kök Hücre Nedir? Kendileri için uygun olan bir çevre içinde
ALLOJENİK KORDON KANI BANKACILIĞINDA UMUTLAR Prof. Dr. İhsan Karadoğan Akdeniz Üniversitesi Tıp Fakültesi Hematoloji Bilim Dalı Öğretim Üyesi Kök Hücre Nedir? Kendileri için uygun olan bir çevre içinde
Türkiye de Çocuklarda Kemik İliği Nakli. Prof.Dr.M.Akif Yeşilipek
 Türkiye de Çocuklarda Kemik İliği Nakli Prof.Dr.M.Akif Yeşilipek Kemik İliği Transplantasyonu Hematopoetik Kök Hücre Transplantasyonu Kök Hücre Kaynakları * Kemik İliği * Periferik kan * Kordon Kanı Transplantasyon
Türkiye de Çocuklarda Kemik İliği Nakli Prof.Dr.M.Akif Yeşilipek Kemik İliği Transplantasyonu Hematopoetik Kök Hücre Transplantasyonu Kök Hücre Kaynakları * Kemik İliği * Periferik kan * Kordon Kanı Transplantasyon
Akut Myeloid Lösemide Prognostik Faktörler ve Tedavi
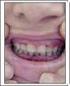 1945 ANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ ÇOCUK SAĞLIĞI VE HASTALIKLARI Akut Myeloid Lösemide Prognostik Faktörler ve Tedavi Dr. Mehmet ERTEM Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji Bilim Dalı
1945 ANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ ÇOCUK SAĞLIĞI VE HASTALIKLARI Akut Myeloid Lösemide Prognostik Faktörler ve Tedavi Dr. Mehmet ERTEM Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji Bilim Dalı
Aytemiz Gürgey* *Bilim Akademisi Üyesi e-posta: [email protected]. Anahtar Sözcükler. Anormal hemoglobinler, Hemoglobinopati, Talasemi
 TÜRK HEMATOLOJİ DERNEĞİ HematoLog 2014: 4 1 Aytemiz Gürgey* *Bilim Akademisi Üyesi e-posta: [email protected] Anahtar Sözcükler Anormal hemoglobinler, Hemoglobinopati, Talasemi ANORMAL HEMOGLOBİNLER
TÜRK HEMATOLOJİ DERNEĞİ HematoLog 2014: 4 1 Aytemiz Gürgey* *Bilim Akademisi Üyesi e-posta: [email protected] Anahtar Sözcükler Anormal hemoglobinler, Hemoglobinopati, Talasemi ANORMAL HEMOGLOBİNLER
MİYELODİSPLASTİK SENDROM
 MİYELODİSPLASTİK SENDROM Türk Hematoloji Derneği Tanı ve Tedavi Kılavuzu 2013 30.01.2014 İnt. Dr. Ertunç ÖKSÜZOĞLU Miyelodisplastik sendrom (MDS) yetersiz eritropoez ve sitopenilerin varlığı ile ortaya
MİYELODİSPLASTİK SENDROM Türk Hematoloji Derneği Tanı ve Tedavi Kılavuzu 2013 30.01.2014 İnt. Dr. Ertunç ÖKSÜZOĞLU Miyelodisplastik sendrom (MDS) yetersiz eritropoez ve sitopenilerin varlığı ile ortaya
Adölesanda Lösemi & İnfant Lösemi
 Adölesanda Lösemi & İnfant Lösemi Prof. Dr. Özcan Bör Eskişehir Osmangazi Üniversitesi TPHD OKULU 18 20 Kasım 2016 Ankara 1 Adölesanda Lösemi Dünya Sağlık Örgütü 10 19 yaşlarını Adölesan Dönemi olarak
Adölesanda Lösemi & İnfant Lösemi Prof. Dr. Özcan Bör Eskişehir Osmangazi Üniversitesi TPHD OKULU 18 20 Kasım 2016 Ankara 1 Adölesanda Lösemi Dünya Sağlık Örgütü 10 19 yaşlarını Adölesan Dönemi olarak
Aplastik Anemide Hematopoetik Kök Hücre Nakli. Dr. Ülker Koçak Gazi Üniversitesi Tıp Fakültesi Çocuk Hematoloji
 Aplastik Anemide Hematopoetik Kök Hücre Nakli Dr. Ülker Koçak Gazi Üniversitesi Tıp Fakültesi Çocuk Hematoloji AA PATOGENEZ Pediatr Clin N Am 2013; 60: 1311-1336 BJH 2009; 147: 43-70 NEDEN ERKEN DÖNEMDE
Aplastik Anemide Hematopoetik Kök Hücre Nakli Dr. Ülker Koçak Gazi Üniversitesi Tıp Fakültesi Çocuk Hematoloji AA PATOGENEZ Pediatr Clin N Am 2013; 60: 1311-1336 BJH 2009; 147: 43-70 NEDEN ERKEN DÖNEMDE
Selime Aydoğdu 1, Ceyhun Bozkurt 2, Başak Adaklı 1, Zeynep Karakaş 3, Yıldız Yıldırmak 4, Tiraje Celkan 5, Tunç Fışgın 6.
 Selime Aydoğdu 1, Ceyhun Bozkurt 2, Başak Adaklı 1, Zeynep Karakaş 3, Yıldız Yıldırmak 4, Tiraje Celkan 5, Tunç Fışgın 6. 1 Bahçelievler Medical Park Hastanesi Çocuk Kemik İliği Nakil Ünitesi 2 İstinye
Selime Aydoğdu 1, Ceyhun Bozkurt 2, Başak Adaklı 1, Zeynep Karakaş 3, Yıldız Yıldırmak 4, Tiraje Celkan 5, Tunç Fışgın 6. 1 Bahçelievler Medical Park Hastanesi Çocuk Kemik İliği Nakil Ünitesi 2 İstinye
KÖK HÜCRE TRANSPLANTASYONU VE ENDİKASYONLARI
 KÖK HÜCRE TRANSPLANTASYONU VE ENDİKASYONLARI Dr. Tunç FIŞGIN Medical Park Samsun Hastanesi Çocuk Kan Hastalıkları Bölümü Samsun 1. PUADER Kongresi, 23-27.04.2012, Antalya SAĞLIK HASTALIK TEDAVİ Ebers Papirüsü,
KÖK HÜCRE TRANSPLANTASYONU VE ENDİKASYONLARI Dr. Tunç FIŞGIN Medical Park Samsun Hastanesi Çocuk Kan Hastalıkları Bölümü Samsun 1. PUADER Kongresi, 23-27.04.2012, Antalya SAĞLIK HASTALIK TEDAVİ Ebers Papirüsü,
EDİNSEL APLASTİK ANEMİDE
 ANKARA ÜN NİVERSİTESİ TIP FAKÜLTESİ ÇOCUK SAĞLIĞI VE HAS 1945 ASTALIKLARI EDİNSEL APLASTİK ANEMİDE HEMATOPOETİK KÖK HÜCRE TRANSPLANTASYONU Dr. Mehmet ERTEM Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji
ANKARA ÜN NİVERSİTESİ TIP FAKÜLTESİ ÇOCUK SAĞLIĞI VE HAS 1945 ASTALIKLARI EDİNSEL APLASTİK ANEMİDE HEMATOPOETİK KÖK HÜCRE TRANSPLANTASYONU Dr. Mehmet ERTEM Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji
Çocuklarda Hematopoetik Kök Hücre Transplantasyonu
 Çocuklarda Hematopoetik Kök Hücre Transplantasyonu Gülsün KARAU *, M. Akif YEİLİPEK * Çocuklarda Hematopoetik Kök Hücre Transplantasyonu Erişkinlerden farklı olarak çocuklarda hematopoetik kök hücre transplantasyonu
Çocuklarda Hematopoetik Kök Hücre Transplantasyonu Gülsün KARAU *, M. Akif YEİLİPEK * Çocuklarda Hematopoetik Kök Hücre Transplantasyonu Erişkinlerden farklı olarak çocuklarda hematopoetik kök hücre transplantasyonu
III. BÖLÜM EDİNSEL SAF ERİTROİD DİZİ APLAZİSİ TANI VE TEDAVİ KILAVUZU ULUSAL TEDAVİ KILAVUZU 2011
 ULUSAL TEDAVİ KILAVUZU 2011 EDİNSEL SAF ERİTROİD DİZİ APLAZİSİ III. BÖLÜM TANI VE TEDAVİ KILAVUZU EDİNSEL SAF ERİTROİD DİZİ APLAZİSİ TANI VE TEDAVİ KILAVUZU EDİNSEL SAF ERİTROİD DİZİ APLAZİSİ TANI VE
ULUSAL TEDAVİ KILAVUZU 2011 EDİNSEL SAF ERİTROİD DİZİ APLAZİSİ III. BÖLÜM TANI VE TEDAVİ KILAVUZU EDİNSEL SAF ERİTROİD DİZİ APLAZİSİ TANI VE TEDAVİ KILAVUZU EDİNSEL SAF ERİTROİD DİZİ APLAZİSİ TANI VE
HEMAToLOJİ BAYINDIR SÖĞÜTÖZÜ HASTANESİ KEMİK İLİĞİ NAKLİ MERKEZİ
 HEMAToLOJİ BAYINDIR SÖĞÜTÖZÜ HASTANESİ KEMİK İLİĞİ NAKLİ MERKEZİ BAYINDIR SÖĞÜTÖZÜ HASTANESİ KEMİK İLİĞİ (KÖK HÜCRE) NAKLİ MERKEZİ Sağlıkta referans merkezi olma vizyonuyla faaliyetlerini sürdüren Bayındır
HEMAToLOJİ BAYINDIR SÖĞÜTÖZÜ HASTANESİ KEMİK İLİĞİ NAKLİ MERKEZİ BAYINDIR SÖĞÜTÖZÜ HASTANESİ KEMİK İLİĞİ (KÖK HÜCRE) NAKLİ MERKEZİ Sağlıkta referans merkezi olma vizyonuyla faaliyetlerini sürdüren Bayındır
Hemoglobinopatilere Laboratuvar Yaklaşımı
 Hemoglobinopatilere Laboratuvar Yaklaşımı Dr. Çağatay Kundak DÜZEN LABORATUVARLAR GRUBU 1949 yılında Orak Hücre Anemisi olan hastalarda elektroforetik olarak farklı bir hemoglobin tipi tanımlanmıştır.
Hemoglobinopatilere Laboratuvar Yaklaşımı Dr. Çağatay Kundak DÜZEN LABORATUVARLAR GRUBU 1949 yılında Orak Hücre Anemisi olan hastalarda elektroforetik olarak farklı bir hemoglobin tipi tanımlanmıştır.
LİSTEYE EKLENENLER DEĞİŞİKLİK YAPILANLAR
 01.05.2013-14.11.2013 TARİHLERİ ARASINDA SAĞLIK BAKANLIĞI EK ONAYI ALINMADAN KULLANILABİLECEK ENDİKASYON DIŞI HEMATOLOJİ-ONKOLOJİ İLAÇLARI LİSTESİNDE YAPILAN DEĞİŞİKLİKLER LİSTEYE EKLENENLER SIRA NO İLAÇLAR
01.05.2013-14.11.2013 TARİHLERİ ARASINDA SAĞLIK BAKANLIĞI EK ONAYI ALINMADAN KULLANILABİLECEK ENDİKASYON DIŞI HEMATOLOJİ-ONKOLOJİ İLAÇLARI LİSTESİNDE YAPILAN DEĞİŞİKLİKLER LİSTEYE EKLENENLER SIRA NO İLAÇLAR
IX. BÖLÜM KRONİK HASTALIK ANEMİSİ TANI VE TEDAVİ KILAVUZU ULUSAL TEDAVİ KILAVUZU 2011
 ULUSAL TEDAVİ KILAVUZU 2011 KRONİK HASTALIK ANEMİSİ IX. BÖLÜM TANI VE TEDAVİ KILAVUZU KRONİK HASTALIK ANEMİSİ TANI VE TEDAVİ KILAVUZU KRONİK HASTALIK ANEMİSİ TANI VE TEDAVİ KILAVUZU GİRİŞ VE TANIM Kronik
ULUSAL TEDAVİ KILAVUZU 2011 KRONİK HASTALIK ANEMİSİ IX. BÖLÜM TANI VE TEDAVİ KILAVUZU KRONİK HASTALIK ANEMİSİ TANI VE TEDAVİ KILAVUZU KRONİK HASTALIK ANEMİSİ TANI VE TEDAVİ KILAVUZU GİRİŞ VE TANIM Kronik
Kök Hücre Nakli Hastalarında TRANSFÜZYON
 Kök Hücre Nakli Hastalarında TRANSFÜZYON Prof. Dr. İhsan KARADOĞAN IV. ULUSAL KAN MERKEZLERİ VE TRANSFÜZYON TIBBI KONGRESİ 14-18 Aralık 2011, Maritim Pine Beach Resort Otel BELEK, ANTALYA Olgu 32 y kadın
Kök Hücre Nakli Hastalarında TRANSFÜZYON Prof. Dr. İhsan KARADOĞAN IV. ULUSAL KAN MERKEZLERİ VE TRANSFÜZYON TIBBI KONGRESİ 14-18 Aralık 2011, Maritim Pine Beach Resort Otel BELEK, ANTALYA Olgu 32 y kadın
DONÖR LENFOSİT İNFÜZYONU(DLI) Hülya Baraklıoğlu Ankara Üniversitesi Tıp Fakültesi Terapötik Aferez Merkezi
 DONÖR LENFOSİT İNFÜZYONU(DLI) Hülya Baraklıoğlu Ankara Üniversitesi Tıp Fakültesi Terapötik Aferez Merkezi KÖK HÜCRE NAKLİ Kök hücre nedir? Çoğalma,kendini yenileyebilme, farklılaşmış dokulara özgü hücreleri
DONÖR LENFOSİT İNFÜZYONU(DLI) Hülya Baraklıoğlu Ankara Üniversitesi Tıp Fakültesi Terapötik Aferez Merkezi KÖK HÜCRE NAKLİ Kök hücre nedir? Çoğalma,kendini yenileyebilme, farklılaşmış dokulara özgü hücreleri
Kök Hücre Nakli: Temel prensipler
 Kök Hücre Nakli: Temel prensipler Doç. Dr. Fevzi ALTUNTAŞ Ankara Onkoloji Eğitim ve Araştırma Hastanesi Kök Hücre Nakli Merkezi KÖK HÜCRE Farklı hücre tiplerine dönüşebilme ve kendisini yenileyebilme gücüne
Kök Hücre Nakli: Temel prensipler Doç. Dr. Fevzi ALTUNTAŞ Ankara Onkoloji Eğitim ve Araştırma Hastanesi Kök Hücre Nakli Merkezi KÖK HÜCRE Farklı hücre tiplerine dönüşebilme ve kendisini yenileyebilme gücüne
Akdeniz Anemisi; Cooley s Anemisi; Talasemi Majör; Talasemi Minör;
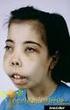 TALASEMİ Akdeniz Anemisi; Cooley s Anemisi; Talasemi Majör; Talasemi Minör; Talasemi kırmızı kan hücrelerinin üretimini bozan genetik hastalıklardır. Ülkemizde çok sık görülmektedir. Hastaların kırmızı
TALASEMİ Akdeniz Anemisi; Cooley s Anemisi; Talasemi Majör; Talasemi Minör; Talasemi kırmızı kan hücrelerinin üretimini bozan genetik hastalıklardır. Ülkemizde çok sık görülmektedir. Hastaların kırmızı
J Popul Ther Clin Pharmacol 8:e257-e260;2011
 SİTOMEGALOVİRUS (CMV) Prof. Dr. Seyyâl ROTA Gazi Ü.Tıp Fakültesi LOW SYSTEMIC GANCICLOVIR EXPOSURE AND PREEMPTIVE TREATMENT FAILURE OF CYTOMEGALOVIRUS REACTIVATION IN A TRANSPLANTED CHILD J Popul Ther
SİTOMEGALOVİRUS (CMV) Prof. Dr. Seyyâl ROTA Gazi Ü.Tıp Fakültesi LOW SYSTEMIC GANCICLOVIR EXPOSURE AND PREEMPTIVE TREATMENT FAILURE OF CYTOMEGALOVIRUS REACTIVATION IN A TRANSPLANTED CHILD J Popul Ther
G6PD B: En sık görülen normal varyanttır. Beyaz ırk, Asya ve siyah ırkın büyük bir kısmında görülür (sınıf-iv).
 Glukoz 6 Fosfat Dehidrogenaz Enzim Eksikliği Tanı ve Tedavi Kılavuzu Eritrositlerin normal yaşamlarını devam ettirebilmek için enerjiye gereksinimleri vardır. Eritrositlerde mitokondri bulunmadığından,
Glukoz 6 Fosfat Dehidrogenaz Enzim Eksikliği Tanı ve Tedavi Kılavuzu Eritrositlerin normal yaşamlarını devam ettirebilmek için enerjiye gereksinimleri vardır. Eritrositlerde mitokondri bulunmadığından,
TAM KAN SAYIMININ DEĞERLENDİRMESİ
 TAM KAN SAYIMININ DEĞERLENDİRMESİ 60. Türkiye Milli Pediatri Kongresi 9-13 Kasım 2016; Antalya Dr. Mehmet ERTEM Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji Bilim Dalı Tam Kan Sayımı Konuşmanın
TAM KAN SAYIMININ DEĞERLENDİRMESİ 60. Türkiye Milli Pediatri Kongresi 9-13 Kasım 2016; Antalya Dr. Mehmet ERTEM Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji Bilim Dalı Tam Kan Sayımı Konuşmanın
YENİDOĞAN BEBEĞİN KORDON KANI SAKLANMALI MI?
 1945 ANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ ÇOCUK SAĞLIĞI VE HASTALIKLARI YENİDOĞAN BEBEĞİN KORDON KANI SAKLANMALI MI? Dr. Mehmet ERTEM Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji Bilim Dalı Tempo
1945 ANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ ÇOCUK SAĞLIĞI VE HASTALIKLARI YENİDOĞAN BEBEĞİN KORDON KANI SAKLANMALI MI? Dr. Mehmet ERTEM Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji Bilim Dalı Tempo
Fanconi Anemisinde HKHT * 1927 yılında Dr. Guido Fanconi konjenital anomali ve aplastik anemili 3 kardeş yayınladı * FA konjenital malformasyonlar, il
 Fanconi Anemisinde Hematopoetik Kök Hücre Transplantasyonu Prof.Dr.M.Akif PrfDrMAkif Yeşilipek Akdeniz Üniversitesi Tıp Fakültesi Pediatrik Hematoloji Bilim Dalı Antalya Fanconi Anemisinde HKHT * 1927
Fanconi Anemisinde Hematopoetik Kök Hücre Transplantasyonu Prof.Dr.M.Akif PrfDrMAkif Yeşilipek Akdeniz Üniversitesi Tıp Fakültesi Pediatrik Hematoloji Bilim Dalı Antalya Fanconi Anemisinde HKHT * 1927
IV. BÖLÜM GLUKOZ 6 FOSFAT DEHİDROGENAZ ENZİM EKSİKLİĞİ TANI VE TEDAVİ KILAVUZU ULUSAL TEDAVİ KILAVUZU 2011
 ULUSAL TEDAVİ KILAVUZU 2011 GLUKOZ 6 FOSFAT DEHİDROGENAZ ENZİM EKSİKLİĞİ IV. BÖLÜM TANI VE TEDAVİ KILAVUZU GLUKOZ 6 FOSFAT DEHİDROGENAZ ENZİM EKSİKLİĞİ TANI VE TEDAVİ KILAVUZU GLUKOZ 6 FOSFAT DEHİDROGENAZ
ULUSAL TEDAVİ KILAVUZU 2011 GLUKOZ 6 FOSFAT DEHİDROGENAZ ENZİM EKSİKLİĞİ IV. BÖLÜM TANI VE TEDAVİ KILAVUZU GLUKOZ 6 FOSFAT DEHİDROGENAZ ENZİM EKSİKLİĞİ TANI VE TEDAVİ KILAVUZU GLUKOZ 6 FOSFAT DEHİDROGENAZ
Kronik Hastalığı Olanlarda ve İmmünsüpresif Hastalarda Bağışıklama. Dr. Hüsnü Pullukçu Ege ÜTF Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji AD
 Kronik Hastalığı Olanlarda ve İmmünsüpresif Hastalarda Bağışıklama Dr. Hüsnü Pullukçu Ege ÜTF Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji AD Bağışıklığın Baskılanması Birincil İkincil B hücre hastalıkları
Kronik Hastalığı Olanlarda ve İmmünsüpresif Hastalarda Bağışıklama Dr. Hüsnü Pullukçu Ege ÜTF Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji AD Bağışıklığın Baskılanması Birincil İkincil B hücre hastalıkları
TRANSPLANTASYONDA İNDÜKSİYON TEDAVİSİ. Dr Sevgi Şahin Özel Gaziosmanpaşa Hastanesi
 TRANSPLANTASYONDA İNDÜKSİYON TEDAVİSİ Dr Sevgi Şahin Özel Gaziosmanpaşa Hastanesi TRANSPLANTASYONDA İMMUNSUPRESİF TEDAVİ İndüksiyon İdame Kurtarma Am J Surg 2009 Transplantation 2006 İndüksiyon tedavilerinin
TRANSPLANTASYONDA İNDÜKSİYON TEDAVİSİ Dr Sevgi Şahin Özel Gaziosmanpaşa Hastanesi TRANSPLANTASYONDA İMMUNSUPRESİF TEDAVİ İndüksiyon İdame Kurtarma Am J Surg 2009 Transplantation 2006 İndüksiyon tedavilerinin
Dr. Aydoğan Lermi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Uzmanı
 RETİKÜLOSİT SAYIMI RETİKÜLOSİTLER Dr. Aydoğan Lermi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Uzmanı Retikülositler olgunlaşmalarını henüz tamamlamamış eritrositler dir. Yani çekirdeklerini kaybetmeye
RETİKÜLOSİT SAYIMI RETİKÜLOSİTLER Dr. Aydoğan Lermi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Uzmanı Retikülositler olgunlaşmalarını henüz tamamlamamış eritrositler dir. Yani çekirdeklerini kaybetmeye
Sağlık Bilimleri Üniversitesi Tepecik Eğitim ve Araştırma Hastanesi Çocuk Hematoloji ve Onkoloji Kliniği
 HEPATİT VEYA KARACİĞER TRANSPLANTASYONU SONRASI APLASTİK ANEMİ: KLİNİK ÖZELLİKLER VE TEDAVİ SONUÇLARI Özlem Tüfekçi 1, Hamiyet Hekimci Özdemir 2, Barış Malbora 3, Namık Yaşar Özbek 4, Neşe Yaralı 4, Arzu
HEPATİT VEYA KARACİĞER TRANSPLANTASYONU SONRASI APLASTİK ANEMİ: KLİNİK ÖZELLİKLER VE TEDAVİ SONUÇLARI Özlem Tüfekçi 1, Hamiyet Hekimci Özdemir 2, Barış Malbora 3, Namık Yaşar Özbek 4, Neşe Yaralı 4, Arzu
Kan Kanserleri (Lösemiler)
 Lösemi Nedir? Lösemi bir kanser türüdür. Kanser, sayısı 100'den fazla olan bir hastalık grubunun ortak adıdır. Kanserde iki önemli özellik bulunur. İlk önce bedendeki bazı hücreler anormalleşir. İkinci
Lösemi Nedir? Lösemi bir kanser türüdür. Kanser, sayısı 100'den fazla olan bir hastalık grubunun ortak adıdır. Kanserde iki önemli özellik bulunur. İlk önce bedendeki bazı hücreler anormalleşir. İkinci
 SOLİT ORGAN TRANSPLANTASYONU ve BK VİRUS ENFEKSİYONLARI Doç. Dr. Derya Mutlu Güçlü immunsupresifler Akut, Kronik rejeksiyon Graft yaşam süresi? Eskiden bilinen veya yeni tanımlanan enfeksiyon etkenleri:
SOLİT ORGAN TRANSPLANTASYONU ve BK VİRUS ENFEKSİYONLARI Doç. Dr. Derya Mutlu Güçlü immunsupresifler Akut, Kronik rejeksiyon Graft yaşam süresi? Eskiden bilinen veya yeni tanımlanan enfeksiyon etkenleri:
Kronik Lenfositik Lösemi- Allojeneik Kök Hücre Naklinin Yeri
 Kronik Lenfositik Lösemi- Allojeneik Kök Hücre Naklinin Yeri Dr Şahika Zeynep Akı Gazi Üniversitesi Tıp Fakültesi Hematoloi B.D. Allojeneik kök hücre nakli kür şansı veren tedavi seçeneği Dirençli hastalık/yüksek
Kronik Lenfositik Lösemi- Allojeneik Kök Hücre Naklinin Yeri Dr Şahika Zeynep Akı Gazi Üniversitesi Tıp Fakültesi Hematoloi B.D. Allojeneik kök hücre nakli kür şansı veren tedavi seçeneği Dirençli hastalık/yüksek
[MEHMET ERTEM] BEYANI
![[MEHMET ERTEM] BEYANI [MEHMET ERTEM] BEYANI](/thumbs/69/61205761.jpg) Araştırma Destekleri/ Baş Araştırıcı 10. Ulusal Pediatrik Hematoloji Kongresi 3 6 Haziran 2015, Ankara [MEHMET ERTEM] BEYANI Sunumum ile ilgili çıkar çatışmam yoktur. Çalıştığı Firma (lar) Danışman Olduğu
Araştırma Destekleri/ Baş Araştırıcı 10. Ulusal Pediatrik Hematoloji Kongresi 3 6 Haziran 2015, Ankara [MEHMET ERTEM] BEYANI Sunumum ile ilgili çıkar çatışmam yoktur. Çalıştığı Firma (lar) Danışman Olduğu
BİRİNCİ BASAMAKTA PRİMER İMMÜN YETMEZLİK
 1 İmmün sistemin gelişimini, fonksiyonlarını veya her ikisini de etkileyen 130 farklı bozukluğu tanımlamaktadır. o Notarangelo L et al, J Allergy Clin Immunol 2010 Primer immün yetmezlik sıklığı o Genel
1 İmmün sistemin gelişimini, fonksiyonlarını veya her ikisini de etkileyen 130 farklı bozukluğu tanımlamaktadır. o Notarangelo L et al, J Allergy Clin Immunol 2010 Primer immün yetmezlik sıklığı o Genel
T.C. SOSYAL GÜVENLİK KURUMU BAŞKANLIĞI DUYURU
 ERİŞKİN OLGULARDA ALLOJENİK (AİLE İÇİ) HLA-UYUMLU (EN FAZLA 1 Antijen HLA Uyumsuzluğu Olan) HEMATOPOETİK KÖK HÜCRE NAKLİ ENDİKASYONLARI HASTALIKLAR ICD 10 Hastalık EVRESİ KODU Akut Myeloid Lösemi (AML)
ERİŞKİN OLGULARDA ALLOJENİK (AİLE İÇİ) HLA-UYUMLU (EN FAZLA 1 Antijen HLA Uyumsuzluğu Olan) HEMATOPOETİK KÖK HÜCRE NAKLİ ENDİKASYONLARI HASTALIKLAR ICD 10 Hastalık EVRESİ KODU Akut Myeloid Lösemi (AML)
AKUT GRAFT VERSUS HOST HASTALIĞI. Hemş.Birsel Küçükersan
 AKUT GRAFT VERSUS HOST HASTALIĞI Hemş.Birsel Küçükersan Graft vs Host Hastalığı (GVHH) Vericinin T lenfositlerinin alıcıyı yabancı olarak görmesi ve alıcının dokularına karşı reaksiyon göstermesi Allojenik
AKUT GRAFT VERSUS HOST HASTALIĞI Hemş.Birsel Küçükersan Graft vs Host Hastalığı (GVHH) Vericinin T lenfositlerinin alıcıyı yabancı olarak görmesi ve alıcının dokularına karşı reaksiyon göstermesi Allojenik
KEMİK İLİĞİ TRANSPLANTASYONU
 DÖNEM DERS NOTLARI Dönem Adı : 4.dönem 2014-2015 Dilim Adı Ders Adı :İç Hastalıkları Hematoloji Bilim Dalı :Kemik İliği Transplantasyonu Sorumlu Öğretim Üyesi : Sorumlu Öğretim Üyesi ABD, BD :Prof Dr Sevgi
DÖNEM DERS NOTLARI Dönem Adı : 4.dönem 2014-2015 Dilim Adı Ders Adı :İç Hastalıkları Hematoloji Bilim Dalı :Kemik İliği Transplantasyonu Sorumlu Öğretim Üyesi : Sorumlu Öğretim Üyesi ABD, BD :Prof Dr Sevgi
Kan Bankacılığı ve Transfüzyon Tıbbında HLA Sisteminin Önemi
 Kan Bankacılığı ve Transfüzyon Tıbbında HLA Sisteminin Önemi 1 HLA TAŞIYAN HÜCRELER VE TRANSFÜZYONDA ÖNEMİ Dr. İshak Özel TEKİN Bülent Ecevit Üniversitesi Tıp Fakültesi İmmünoloji A.D. 2 3 Baruj Benacerraf
Kan Bankacılığı ve Transfüzyon Tıbbında HLA Sisteminin Önemi 1 HLA TAŞIYAN HÜCRELER VE TRANSFÜZYONDA ÖNEMİ Dr. İshak Özel TEKİN Bülent Ecevit Üniversitesi Tıp Fakültesi İmmünoloji A.D. 2 3 Baruj Benacerraf
KÖK HÜCRE NAKLİ. Doç. Dr. Mustafa ÖZTÜRK GATA Tıbbi Onkoloji BD.
 KÖK HÜCRE NAKLİ Doç. Dr. Mustafa ÖZTÜRK GATA Tıbbi Onkoloji BD. Kök hücre nedir? Bazı dokularda bulunan ve gereksinim halinde pek çok hücreyi oluşturarak yaşamın devamını sağlayan, farklı dokulara dönüşebilme
KÖK HÜCRE NAKLİ Doç. Dr. Mustafa ÖZTÜRK GATA Tıbbi Onkoloji BD. Kök hücre nedir? Bazı dokularda bulunan ve gereksinim halinde pek çok hücreyi oluşturarak yaşamın devamını sağlayan, farklı dokulara dönüşebilme
GENETİK HASTALIKLARDA TOPLUM TARAMALARI
 GENETİK HASTALIKLARDA TOPLUM TARAMALARI Bir genetik hastalığa neden olan veya bir genetik hastalığa yatkınlığa neden olan belirli genleri taşıyan kişilerin tespit edilmesi için yapılan toplum temelli çalışmalardır.
GENETİK HASTALIKLARDA TOPLUM TARAMALARI Bir genetik hastalığa neden olan veya bir genetik hastalığa yatkınlığa neden olan belirli genleri taşıyan kişilerin tespit edilmesi için yapılan toplum temelli çalışmalardır.
Prognozu Etkileyen. Prof.Dr.M.Akif. Yeşilipek
 Kemik İliği i Naklinde Prognozu Etkileyen Faktörler Prof.Dr.M.Akif Yeşilipek * 709 RIC + Hematolojik malignensi,hla,hla-a,b,c,dr A,B,C,DR allel düzeyinde, * Tx sonucu ile ilişkili tek donör özelliği
Kemik İliği i Naklinde Prognozu Etkileyen Faktörler Prof.Dr.M.Akif Yeşilipek * 709 RIC + Hematolojik malignensi,hla,hla-a,b,c,dr A,B,C,DR allel düzeyinde, * Tx sonucu ile ilişkili tek donör özelliği
KÖK HÜCRE NAKLİ SONRASI KAN TRANSFÜZYONLARI
 KÖK HÜCRE NAKLİ SONRASI KAN TRANSFÜZYONLARI HÜMEYRA DENİZ Erciyes Üniversitesi Şahinur Dedeman Kemik İliği ve Kök Hücre Nakli Hastanesi NEDEN KAN VE KAN ÜRÜNÜ TRANSFÜZYONU YAPILIR? Kan hacmini sağlamak
KÖK HÜCRE NAKLİ SONRASI KAN TRANSFÜZYONLARI HÜMEYRA DENİZ Erciyes Üniversitesi Şahinur Dedeman Kemik İliği ve Kök Hücre Nakli Hastanesi NEDEN KAN VE KAN ÜRÜNÜ TRANSFÜZYONU YAPILIR? Kan hacmini sağlamak
İmmünyetmezlikli Konakta Viral Enfeksiyonlar
 İmmünyetmezlikli Konakta Viral Enfeksiyonlar Dr. Dilek Çolak 10 y, erkek hasta Olgu 1 Sistinozis Böbrek transplantasyonu Canlı akraba verici HLA 2 antijen uyumsuz 2 Olgu 1 Transplantasyon öncesi viral
İmmünyetmezlikli Konakta Viral Enfeksiyonlar Dr. Dilek Çolak 10 y, erkek hasta Olgu 1 Sistinozis Böbrek transplantasyonu Canlı akraba verici HLA 2 antijen uyumsuz 2 Olgu 1 Transplantasyon öncesi viral
HEMATOPOİETİK KÖK HÜCRE NAKLİNDE KAN ÜRÜNLERİ KULLANIMI DOÇ.DR.BETÜL TAVİL HÜTF PEDİATRİK HEMATOLOJİ/KİT ÜNİTESİ
 HEMATOPOİETİK KÖK HÜCRE NAKLİNDE KAN ÜRÜNLERİ KULLANIMI DOÇ.DR.BETÜL TAVİL HÜTF PEDİATRİK HEMATOLOJİ/KİT ÜNİTESİ *Transfüzyonlar HKHT sürecinin en önemli ve sürekli uygulamalarındandır. *Transfüzyon Tıbbı,
HEMATOPOİETİK KÖK HÜCRE NAKLİNDE KAN ÜRÜNLERİ KULLANIMI DOÇ.DR.BETÜL TAVİL HÜTF PEDİATRİK HEMATOLOJİ/KİT ÜNİTESİ *Transfüzyonlar HKHT sürecinin en önemli ve sürekli uygulamalarındandır. *Transfüzyon Tıbbı,
Olgu Sunumu Dr. Işıl Deniz Alıravcı Ordu Üniversitesi Eğitim Ve Araştırma Hastanesi
 Olgu Sunumu Dr. Işıl Deniz Alıravcı Ordu Üniversitesi Eğitim Ve Araştırma Hastanesi 03.05.2016 OLGU 38 yaşında evli kadın hasta İki haftadır olan bulantı, kusma, kaşıntı, halsizlik, ciltte ve gözlerde
Olgu Sunumu Dr. Işıl Deniz Alıravcı Ordu Üniversitesi Eğitim Ve Araştırma Hastanesi 03.05.2016 OLGU 38 yaşında evli kadın hasta İki haftadır olan bulantı, kusma, kaşıntı, halsizlik, ciltte ve gözlerde
4.SINIF HEMATOLOJI DERSLERI
 4.SINIF HEMATOLOJI DERSLERI DERS 1: HEMOLİTİK ANEMİLER Bir otoimmun hemolitik aneminin tanısı için aşağıda yazılan bulgulardan hangisi spesifiktir? a. Retikülosit artışı b. Normokrom normositer aneminin
4.SINIF HEMATOLOJI DERSLERI DERS 1: HEMOLİTİK ANEMİLER Bir otoimmun hemolitik aneminin tanısı için aşağıda yazılan bulgulardan hangisi spesifiktir? a. Retikülosit artışı b. Normokrom normositer aneminin
Kan ve Ürünlerinin Transfüzyonu. Uz.Dr. Müge Gökçe Prof.Dr. Mualla Çetin
 Kan ve Ürünlerinin Transfüzyonu Uz.Dr. Müge Gökçe Prof.Dr. Mualla Çetin Olgu-şikayet 2 yaş, erkek hasta, Kahramanmaraş Tekrarlayan akciğer ve cilt enfeksiyonları, ağızda aftlar ve solukluk. Olgu-Öykü Anne
Kan ve Ürünlerinin Transfüzyonu Uz.Dr. Müge Gökçe Prof.Dr. Mualla Çetin Olgu-şikayet 2 yaş, erkek hasta, Kahramanmaraş Tekrarlayan akciğer ve cilt enfeksiyonları, ağızda aftlar ve solukluk. Olgu-Öykü Anne
BÖBREK NAKİLLİ ÇOCUKLARDA GEÇ DÖNEM AKUT REJEKSİYONUN GREFT SAĞKALIMI ÜZERİNE ETKİLERİ. Başkent Üniversitesi Çocuk Nefroloji Dr.
 BÖBREK NAKİLLİ ÇOCUKLARDA GEÇ DÖNEM AKUT REJEKSİYONUN GREFT SAĞKALIMI ÜZERİNE ETKİLERİ Başkent Üniversitesi Çocuk Nefroloji Dr. Aslı KANTAR Akut rejeksiyon (AR), greft disfonksiyonu gelişmesinde major
BÖBREK NAKİLLİ ÇOCUKLARDA GEÇ DÖNEM AKUT REJEKSİYONUN GREFT SAĞKALIMI ÜZERİNE ETKİLERİ Başkent Üniversitesi Çocuk Nefroloji Dr. Aslı KANTAR Akut rejeksiyon (AR), greft disfonksiyonu gelişmesinde major
Kemik İliği Nakli Merkezi Kemik İliği (Kök Hücre) Nakli Merkezi
 Kemik İliği Nakli Merkezi Kemik İliği (Kök Hücre) Nakli Merkezi +90 216 BR.HLİ.103 World Hospital Standarts Approved by JCI Acreditation Certificate K-Q TSE-ISO-EN 9000 Saray Mah. Siteyolu Cad. No:7 34768
Kemik İliği Nakli Merkezi Kemik İliği (Kök Hücre) Nakli Merkezi +90 216 BR.HLİ.103 World Hospital Standarts Approved by JCI Acreditation Certificate K-Q TSE-ISO-EN 9000 Saray Mah. Siteyolu Cad. No:7 34768
NÜKLEER KAZA veya TERÖR ST ATAKTA HEMATOPO ET K KÖK HÜCRE TRANSPLANTASYONU
 NÜKLEER KAZA veya TERÖR ST ATAKTA HEMATOPO ET K KÖK HÜCRE TRANSPLANTASYONU Fikret ARPACI Nükleer Kaza veya Terörist Atakta Hematopoietik Kök Hücre Transplantasyonu Radyasyona maruz kalmış kişilerde ortaya
NÜKLEER KAZA veya TERÖR ST ATAKTA HEMATOPO ET K KÖK HÜCRE TRANSPLANTASYONU Fikret ARPACI Nükleer Kaza veya Terörist Atakta Hematopoietik Kök Hücre Transplantasyonu Radyasyona maruz kalmış kişilerde ortaya
Dr.Yıldız Yıldırmak Şişli Etfal Eğitim ve Araştırma Hastanesi,İstanbul
 Dr.Yıldız Yıldırmak Şişli Etfal Eğitim ve Araştırma Hastanesi,İstanbul Edinsel aplastik anemi immun aracılı bir hastalıktır Özel çevresel uyaranlar, kişinin genetik risk faktörleri ve immun cevap özelliklerindeki
Dr.Yıldız Yıldırmak Şişli Etfal Eğitim ve Araştırma Hastanesi,İstanbul Edinsel aplastik anemi immun aracılı bir hastalıktır Özel çevresel uyaranlar, kişinin genetik risk faktörleri ve immun cevap özelliklerindeki
MOLEKÜLER TANISI DÜZEN GENETİK HASTALIKLAR TANI MERKEZİ. SERPİL ERASLAN, PhD
 β-talaseminin MOLEKÜLER TANISI DÜZEN GENETİK HASTALIKLAR TANI MERKEZİ SERPİL ERASLAN, PhD BETA TALASEMİ HEMOGLOBİNOPATİLER Otozomal resesif (globin gen ailesi) Özellikle Çukurova, Akdeniz kıyı şeridi,
β-talaseminin MOLEKÜLER TANISI DÜZEN GENETİK HASTALIKLAR TANI MERKEZİ SERPİL ERASLAN, PhD BETA TALASEMİ HEMOGLOBİNOPATİLER Otozomal resesif (globin gen ailesi) Özellikle Çukurova, Akdeniz kıyı şeridi,
FEN kurs 2009 risk değerlendirmesi
 FEN kurs 2009 risk değerlendirmesi Prof. Dr. Volkan Korten Marmara Üniversitesi Tıp T p Fakültesi İnfeksiyon Hastalıklar kları ve Klinik Mikro. ABD. Risk? Başlangıç tedavisine yanıtsızlık değil. Ciddi
FEN kurs 2009 risk değerlendirmesi Prof. Dr. Volkan Korten Marmara Üniversitesi Tıp T p Fakültesi İnfeksiyon Hastalıklar kları ve Klinik Mikro. ABD. Risk? Başlangıç tedavisine yanıtsızlık değil. Ciddi
Kordon kanı testinde anormal seviyeler ne anlama gelir?
 KORDON KANI TESTİ Cord blood testing; Bebeğin kordon kanından yapılan testlerdir. Bebeğin sağlık durumunu görmek için yapılır. Doğumdan hemen sonra kordon kanı testi yapılacak ise göbek bağı bağlandıktan
KORDON KANI TESTİ Cord blood testing; Bebeğin kordon kanından yapılan testlerdir. Bebeğin sağlık durumunu görmek için yapılır. Doğumdan hemen sonra kordon kanı testi yapılacak ise göbek bağı bağlandıktan
D Vitaminin Relaps Brucelloz üzerine Etkisi. Yrd.Doç.Dr. Turhan Togan Başkent Üniversitesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji
 D Vitaminin Relaps Brucelloz üzerine Etkisi Yrd.Doç.Dr. Turhan Togan Başkent Üniversitesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Bruselloz Brucella cinsi bakteriler tarafından primer olarak otçul
D Vitaminin Relaps Brucelloz üzerine Etkisi Yrd.Doç.Dr. Turhan Togan Başkent Üniversitesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Bruselloz Brucella cinsi bakteriler tarafından primer olarak otçul
Gebelik ve Trombositopeni
 Gebelik ve Trombositopeni Prof.Dr. Sermet Sağol EÜTF Kadın Hast. ve Doğum AD Gebelik ve Trombositopeni Kemik iliğinde megakaryosit hücrelerinde üretilir. Günde 35.000-50.000 /ml üretilir. Yaşam süresi
Gebelik ve Trombositopeni Prof.Dr. Sermet Sağol EÜTF Kadın Hast. ve Doğum AD Gebelik ve Trombositopeni Kemik iliğinde megakaryosit hücrelerinde üretilir. Günde 35.000-50.000 /ml üretilir. Yaşam süresi
HEMATOPOIETIK KÖK HÜCRE
 KÖK HÜCRE AFEREZİ HEMATOPOİESİS Kandaki sellüler bileşenleri üretim süreci Erişkinlerde, kemik iliği içeren pelvis, sternum, vertebral ve kafatasında kemik iliği mikroçevresinde üretilir HEMATOPOIETIK
KÖK HÜCRE AFEREZİ HEMATOPOİESİS Kandaki sellüler bileşenleri üretim süreci Erişkinlerde, kemik iliği içeren pelvis, sternum, vertebral ve kafatasında kemik iliği mikroçevresinde üretilir HEMATOPOIETIK
TRANSPLANTASYONDA NADİR ENFEKSİYONLARDAN KORUNMA
 1945 ANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ ÇOCUK SAĞLIĞI VE HASTALIKLARI TRANSPLANTASYONDA NADİR ENFEKSİYONLARDAN KORUNMA Dr. Mehmet ERTEM Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji Bilim Dalı
1945 ANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ ÇOCUK SAĞLIĞI VE HASTALIKLARI TRANSPLANTASYONDA NADİR ENFEKSİYONLARDAN KORUNMA Dr. Mehmet ERTEM Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji Bilim Dalı
2. Çocukluk çağında demir eksikliği anemisi?
 DEMİR EKSİKLİĞİ 1. Demir eksikliği anemisi nedir? Demir eksikliği anemisi : kan hücrelerinin yapımı için gerekli olan demirin dışarıdan besinlerle yetersiz alınması yada vücuttan aşırı miktarda kaybedilmesi
DEMİR EKSİKLİĞİ 1. Demir eksikliği anemisi nedir? Demir eksikliği anemisi : kan hücrelerinin yapımı için gerekli olan demirin dışarıdan besinlerle yetersiz alınması yada vücuttan aşırı miktarda kaybedilmesi
KAN VE KAN ÜRÜNLERİNİN KANITA DAYALI KULLANIMI
 KAN VE KAN ÜRÜNLERİNİN KANITA DAYALI KULLANIMI Prof. Dr. Mehmet Sönmez KTÜ Tıp Fakültesi Hematoloji Bilim Dalı Trabzon TRANSFÜZYON=TRANSPLANTASYON KAN TRANSFÜZYON REAKSİYONLARI Sıklığı: % 5-10 % 10 % 1
KAN VE KAN ÜRÜNLERİNİN KANITA DAYALI KULLANIMI Prof. Dr. Mehmet Sönmez KTÜ Tıp Fakültesi Hematoloji Bilim Dalı Trabzon TRANSFÜZYON=TRANSPLANTASYON KAN TRANSFÜZYON REAKSİYONLARI Sıklığı: % 5-10 % 10 % 1
LÖKOSİT. WBC; White Blood Cell,; Akyuvar. Lökosit için normal değer : Lökosit sayısını arttıran sebepler: Lökosit sayısını azaltan sebepler:
 LÖKOSİT WBC; White Blood Cell,; Akyuvar Lökositler kanın beyaz hücreleridir ve vücudun savunmasında görev alırlar. Lökositler kemik iliğinde yapılır ve kan yoluyla bütün dokulara ulaşır vücudumuzu mikrop
LÖKOSİT WBC; White Blood Cell,; Akyuvar Lökositler kanın beyaz hücreleridir ve vücudun savunmasında görev alırlar. Lökositler kemik iliğinde yapılır ve kan yoluyla bütün dokulara ulaşır vücudumuzu mikrop
TAM KAN SAYIMININ DEĞERLENDİRİLMESİ
 1945 ANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ ÇOCUK SAĞLIĞI VE HASTALIKLARI TAM KAN SAYIMININ DEĞERLENDİRİLMESİ Dr. Mehmet ERTEM Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji Bilim Dalı Tam Kan Sayımı
1945 ANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ ÇOCUK SAĞLIĞI VE HASTALIKLARI TAM KAN SAYIMININ DEĞERLENDİRİLMESİ Dr. Mehmet ERTEM Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji Bilim Dalı Tam Kan Sayımı
Hematopoetic Kök Hücre ve Hematopoez. Dr. Mustafa ÇETİN 2013-2014
 Hematopoetic Kök Hücre ve Hematopoez Dr. Mustafa ÇETİN 2013-2014 Konunun Başlıkları 1. Hematopoetik sistem 2. Hematopoez 3. Hematopoetik kök hücre Karekteristiği Klinik kullanımı Hematopoetik Sistem Hemato
Hematopoetic Kök Hücre ve Hematopoez Dr. Mustafa ÇETİN 2013-2014 Konunun Başlıkları 1. Hematopoetik sistem 2. Hematopoez 3. Hematopoetik kök hücre Karekteristiği Klinik kullanımı Hematopoetik Sistem Hemato
KEMİK İLİĞİİĞİ BASKILANMIŞ HASTALARDA TRANSFÜZYON
 KEMİK İLİĞİİĞİ BASKILANMIŞ HASTALARDA TRANSFÜZYON Dr. Fevzi Altuntaş Erciyes Üniversitesi Tıp Fakültesi Hematoloji Bilim Dalı ve Kök Hücre Nakli Ünitesi Kan Merkezleri ve Transfüzyon Derneği, Ulusal kongresi
KEMİK İLİĞİİĞİ BASKILANMIŞ HASTALARDA TRANSFÜZYON Dr. Fevzi Altuntaş Erciyes Üniversitesi Tıp Fakültesi Hematoloji Bilim Dalı ve Kök Hücre Nakli Ünitesi Kan Merkezleri ve Transfüzyon Derneği, Ulusal kongresi
Lafora hastalığı, Unverricht Lundborg hastalığı, Nöronal Seroid Lipofuksinoz ve Sialidozlar en sık izlenen PME'lerdir. Progresif miyoklonik
 LAFORA HASTALIĞI Progressif Myoklonik Epilepsiler (PME) nadir olarak görülen, sıklıkla otozomal resessif olarak geçiş gösteren heterojen bir hastalık grubudur. Klinik olarak değişik tipte nöbetler ve progressif
LAFORA HASTALIĞI Progressif Myoklonik Epilepsiler (PME) nadir olarak görülen, sıklıkla otozomal resessif olarak geçiş gösteren heterojen bir hastalık grubudur. Klinik olarak değişik tipte nöbetler ve progressif
TALASEMİDE OSTEOPOROZ EGZERSİZLERİ
 TALASEMİDE OSTEOPOROZ EGZERSİZLERİ DR. FZT. AYSEL YILDIZ İSTANBUL ÜNİVERSİTESİ, İSTANBUL TIP FAKÜLTESİ FİZİKSEL TIP VE REHABİLİTASYON ANABİLİM DALI Talasemi; Kalıtsal bir hemoglobin hastalığıdır. Hemoglobin
TALASEMİDE OSTEOPOROZ EGZERSİZLERİ DR. FZT. AYSEL YILDIZ İSTANBUL ÜNİVERSİTESİ, İSTANBUL TIP FAKÜLTESİ FİZİKSEL TIP VE REHABİLİTASYON ANABİLİM DALI Talasemi; Kalıtsal bir hemoglobin hastalığıdır. Hemoglobin
HEMATOPOETİK KÖK HÜCRE UYGULAMALARI Doç. Dr. Mustafa ÇETİN
 HEMATOPOETİK KÖK HÜCRE UYGULAMALARI Doç. Dr. Mustafa ÇETİN Standart Endikasyonlar 50 yıldan daha uzun süredir, Hematopoetik Kök Hücre (HKH) olarak isimlendirilen ve kan dokusunu yeniden yapılandırabilen
HEMATOPOETİK KÖK HÜCRE UYGULAMALARI Doç. Dr. Mustafa ÇETİN Standart Endikasyonlar 50 yıldan daha uzun süredir, Hematopoetik Kök Hücre (HKH) olarak isimlendirilen ve kan dokusunu yeniden yapılandırabilen
Hodgkin lenfomada alojeneik kök hücre nakli. Dr. Gülsan Türköz Sucak
 Hodgkin lenfomada alojeneik kök hücre nakli Dr. Gülsan Türköz Sucak 1 Hodgkin Lenfoma Çoklu kemoterapi ve/veya radyoterapi ile erken evre hastaların % 90 ı, ileri evre hastaların ise % 70 inde şifa sağlanabiliyor
Hodgkin lenfomada alojeneik kök hücre nakli Dr. Gülsan Türköz Sucak 1 Hodgkin Lenfoma Çoklu kemoterapi ve/veya radyoterapi ile erken evre hastaların % 90 ı, ileri evre hastaların ise % 70 inde şifa sağlanabiliyor
Tam Kan; Hemogram; CBC; Complete blood count
 TAM KAN SAYIMI Tam Kan; Hemogram; CBC; Complete blood count Tam kan sayımı kanı oluşturan hücrelerin sayılmasıdır, bir çok hastalık için çok değerli bilgiler sunar. Test venöz kandan yapılır. Günümüzde
TAM KAN SAYIMI Tam Kan; Hemogram; CBC; Complete blood count Tam kan sayımı kanı oluşturan hücrelerin sayılmasıdır, bir çok hastalık için çok değerli bilgiler sunar. Test venöz kandan yapılır. Günümüzde
6 ay önce kadavradan kalp nakli olan 66 yaşındaki kadın hastada inguinal bölgede 3X3 cm da lenf düğümü saptandı. Lenf düğümü cerrahi olarak eksize
 6 ay önce kadavradan kalp nakli olan 66 yaşındaki kadın hastada inguinal bölgede 3X3 cm da lenf düğümü saptandı. Lenf düğümü cerrahi olarak eksize edildi. CD20 CD10 Bcl-6 Bcl-2 Ki-67 MUM-1
6 ay önce kadavradan kalp nakli olan 66 yaşındaki kadın hastada inguinal bölgede 3X3 cm da lenf düğümü saptandı. Lenf düğümü cerrahi olarak eksize edildi. CD20 CD10 Bcl-6 Bcl-2 Ki-67 MUM-1
T.C. SAĞLIK BAKANLIĞI Türkiye Halk Sağlığı Kurumu
 Hepatit A Aşılama Şeması: RİSK GRUBU AŞILAMALARI Aşağıda tanımlanmış risk gruplarında yer alanlara, hepatit A aşısı iki doz (iki doz arasında en az 6 ay süre olacak şekilde) olarak uygulanır. Risk Grubu
Hepatit A Aşılama Şeması: RİSK GRUBU AŞILAMALARI Aşağıda tanımlanmış risk gruplarında yer alanlara, hepatit A aşısı iki doz (iki doz arasında en az 6 ay süre olacak şekilde) olarak uygulanır. Risk Grubu
BİRİNCİ BASAMAKTA PRİMER İMMÜN YETMEZLİK
 1 LERDE LABORATUVAR İPUÇLARI GENEL TARAMA TESTLERİ Tam kan sayımı Periferik yayma İmmünglobulin düzeyleri (IgG, A, M, E) İzohemaglutinin titresi (Anti A, Anti B titresi) Aşıya karşı antikor yanıtı (Hepatit
1 LERDE LABORATUVAR İPUÇLARI GENEL TARAMA TESTLERİ Tam kan sayımı Periferik yayma İmmünglobulin düzeyleri (IgG, A, M, E) İzohemaglutinin titresi (Anti A, Anti B titresi) Aşıya karşı antikor yanıtı (Hepatit
çocuk hastanesi
 KEMİK İLİĞİ YETMEZLİKLERİNDE TROMBOSİT TRANSFÜZYONU çocuk hastanesi Dr. Yeşim Aydınok Ege Üniversitesi Tıp Fakültesi Pediatrik Hematoloji B.D. [email protected] Sunum Akış Planı Trombosit suspansiyonunun
KEMİK İLİĞİ YETMEZLİKLERİNDE TROMBOSİT TRANSFÜZYONU çocuk hastanesi Dr. Yeşim Aydınok Ege Üniversitesi Tıp Fakültesi Pediatrik Hematoloji B.D. [email protected] Sunum Akış Planı Trombosit suspansiyonunun
TPHD Transfüzyon Okulu 1. Gün
 1945 ANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ ÇOCUK SAĞLIĞI VE HASTALIKLARI Hematoloji-Onkoloji ve HKHT Hastalarında Transfüzyon TPHD Transfüzyon Okulu Ankara; 15-16 Şubat 2014 Dr. Mehmet ERTEM Ankara Üniversitesi
1945 ANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ ÇOCUK SAĞLIĞI VE HASTALIKLARI Hematoloji-Onkoloji ve HKHT Hastalarında Transfüzyon TPHD Transfüzyon Okulu Ankara; 15-16 Şubat 2014 Dr. Mehmet ERTEM Ankara Üniversitesi
Mezenkimal Kök Hücrelerin Klinik Uygulamaları
 Mezenkimal Kök Hücrelerin Klinik Uygulamaları Prof. Dr. A. Eser Elçin 9.hafta Prof. Dr. A. Eser ELÇİN-AÜ Kök Hücre Enstitüsü-56903017 1 Dünyada ve Türkiye de Kemik İliği Nakli ve Tarihçesi Prof. Dr. A.
Mezenkimal Kök Hücrelerin Klinik Uygulamaları Prof. Dr. A. Eser Elçin 9.hafta Prof. Dr. A. Eser ELÇİN-AÜ Kök Hücre Enstitüsü-56903017 1 Dünyada ve Türkiye de Kemik İliği Nakli ve Tarihçesi Prof. Dr. A.
SOLİD ORGAN TRANSPLANTASYONLARINDA İMMÜN MONİTORİZASYON
 SOLİD ORGAN TRANSPLANTASYONLARINDA İMMÜN MONİTORİZASYON Ali ŞENGÜL MEDICALPARK ANTALYA HASTANE KOMPLEKSİ İMMÜNOLOJİ BÖLÜMÜ Organ nakli umudu Beklenen Başarılı Operasyonlar Hayaller ve Komplikasyonlar?
SOLİD ORGAN TRANSPLANTASYONLARINDA İMMÜN MONİTORİZASYON Ali ŞENGÜL MEDICALPARK ANTALYA HASTANE KOMPLEKSİ İMMÜNOLOJİ BÖLÜMÜ Organ nakli umudu Beklenen Başarılı Operasyonlar Hayaller ve Komplikasyonlar?
PEDİATRİK KÖK HÜCRE TRANSPLANTASYON HASTALARINDA CMV SPESİFİK HÜCRESEL İMMÜN YANITIN İZLENMESİ
 PEDİATRİK KÖK HÜCRE TRANSPLANTASYON HASTALARINDA CMV SPESİFİK HÜCRESEL İMMÜN YANITIN İZLENMESİ Gül AydınTığlı 1, Koray Yalçın 2, Esvet Mutlu 1, Derya Mutlu 3, Alphan Küpesiz 2, Dilek Çolak 4, Meral Gültekin
PEDİATRİK KÖK HÜCRE TRANSPLANTASYON HASTALARINDA CMV SPESİFİK HÜCRESEL İMMÜN YANITIN İZLENMESİ Gül AydınTığlı 1, Koray Yalçın 2, Esvet Mutlu 1, Derya Mutlu 3, Alphan Küpesiz 2, Dilek Çolak 4, Meral Gültekin
TALASEMI: AKDENIZ ANEMISI ORAK HÜCRELİ ANEMİ
 TALASEMI: AKDENIZ ANEMISI ORAK HÜCRELİ ANEMİ HAZIRLAYANLAR PROF.DR. DURAN CANATAN PROF. DR.YESIM AYDINOK PROF.DR. ZEYNEP KARAKAS DOC. DR. ILGEN SASMAZ KAN YAŞAM IRMAĞIDIR Kan, vücudun organ ve dokularını
TALASEMI: AKDENIZ ANEMISI ORAK HÜCRELİ ANEMİ HAZIRLAYANLAR PROF.DR. DURAN CANATAN PROF. DR.YESIM AYDINOK PROF.DR. ZEYNEP KARAKAS DOC. DR. ILGEN SASMAZ KAN YAŞAM IRMAĞIDIR Kan, vücudun organ ve dokularını
NUTRİSYONEL VİTAMİN B12 EKSİKLİĞİNDE TEDAVİ
 NUTRİSYONEL VİTAMİN B12 EKSİKLİĞİNDE TEDAVİ Prof. Dr. Aziz Polat Pamukkale Üniversitesi Tıp Fakültesi Pediatrik Hematoloji B.D. Denizli VİTAMİN B12 TEDAVİSİ Tedavi oldukça kolay ve yüz güldürücüdür. Çoğunlukla
NUTRİSYONEL VİTAMİN B12 EKSİKLİĞİNDE TEDAVİ Prof. Dr. Aziz Polat Pamukkale Üniversitesi Tıp Fakültesi Pediatrik Hematoloji B.D. Denizli VİTAMİN B12 TEDAVİSİ Tedavi oldukça kolay ve yüz güldürücüdür. Çoğunlukla
LENFATİK VE İMMÜN SİSTEM HANGİ ORGANLARDAN OLUŞUR?
 LENFOMA NEDİR? Lenfoma, diğer grup onkolojik hastalıklar içinde yaşamın uzatılması ve daha kaliteli yaşam sağlanması ve hastaların kurtarılmaları açısından daha fazla başarı elde edilmiş bir hastalıktır.
LENFOMA NEDİR? Lenfoma, diğer grup onkolojik hastalıklar içinde yaşamın uzatılması ve daha kaliteli yaşam sağlanması ve hastaların kurtarılmaları açısından daha fazla başarı elde edilmiş bir hastalıktır.
HEMATOPOETİK KÖK HÜCRE TRANSPLANTASYONUNDA HEMŞİRENİN ROLÜ. Nevin Çetin Hacettepe Üniversitesi Pediatrik KİT Ünitesi
 HEMATOPOETİK KÖK HÜCRE TRANSPLANTASYONUNDA HEMŞİRENİN ROLÜ Nevin Çetin Hacettepe Üniversitesi Pediatrik KİT Ünitesi Hematopoetik kök hücre transplantasyonu hematoloji-onkoloji alanında özel bir daldır
HEMATOPOETİK KÖK HÜCRE TRANSPLANTASYONUNDA HEMŞİRENİN ROLÜ Nevin Çetin Hacettepe Üniversitesi Pediatrik KİT Ünitesi Hematopoetik kök hücre transplantasyonu hematoloji-onkoloji alanında özel bir daldır
Akut Myeloid Lösemi Relaps ve Tedavisi
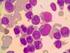 ANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ ÇOCUK SAĞLIĞI VE HASTALIKLARI 1945 Akut Myeloid Lösemi Relaps ve Tedavisi Dr. Talia İleri Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji BD Akut Lösemide Tedavi
ANKARA ÜNİVERSİTESİ TIP FAKÜLTESİ ÇOCUK SAĞLIĞI VE HASTALIKLARI 1945 Akut Myeloid Lösemi Relaps ve Tedavisi Dr. Talia İleri Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji BD Akut Lösemide Tedavi
Çocukluk Çağı AML de Tanı ve Tedavi
 Çocukluk Çağı AML de Tanı ve Tedavi Dr. Mehmet ERTEM Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji Bilim Dalı AML Kesin Tanısı Kemik İliği Aspirasyon İncelemesi 1. Giemsa boyası ile morfolojik
Çocukluk Çağı AML de Tanı ve Tedavi Dr. Mehmet ERTEM Ankara Üniversitesi Tıp Fakültesi Pediatrik Hematoloji Bilim Dalı AML Kesin Tanısı Kemik İliği Aspirasyon İncelemesi 1. Giemsa boyası ile morfolojik
15- RADYASYONUN NÜKLEİK ASİTLER VE PROTEİNLERE ETKİLERİ
 15- RADYASYONUN NÜKLEİK ASİTLER VE PROTEİNLERE ETKİLERİ İyonlaştırıcı radyasyonların biyomoleküllere örneğin nükleik asitler ve proteinlere olan etkisi hakkında yeterli bilgi yoktur. Ancak, nükleik asitlerden
15- RADYASYONUN NÜKLEİK ASİTLER VE PROTEİNLERE ETKİLERİ İyonlaştırıcı radyasyonların biyomoleküllere örneğin nükleik asitler ve proteinlere olan etkisi hakkında yeterli bilgi yoktur. Ancak, nükleik asitlerden
Hematolog Gözüyle Fungal İnfeksiyonlara Yaklaşım. Dr Mehmet Ali Özcan Dokuz Eylül Üniversitesi Tıp Fakültesi Hematoloji Bilim Dalı İzmir-2012
 Hematolog Gözüyle Fungal İnfeksiyonlara Yaklaşım Dr Mehmet Ali Özcan Dokuz Eylül Üniversitesi Tıp Fakültesi Hematoloji Bilim Dalı İzmir-2012 Nötropenik hastalarda fungal infeksiyonlar Nötropeni invaziv
Hematolog Gözüyle Fungal İnfeksiyonlara Yaklaşım Dr Mehmet Ali Özcan Dokuz Eylül Üniversitesi Tıp Fakültesi Hematoloji Bilim Dalı İzmir-2012 Nötropenik hastalarda fungal infeksiyonlar Nötropeni invaziv
Kanın fonksiyonel olarak üstlendiği görevler
 EGZERSİZ VE KAN Kanın fonksiyonel olarak üstlendiği görevler Akciğerden dokulara O2 taşınımı, Dokudan akciğere CO2 taşınımı, Sindirim organlarından hücrelere besin maddeleri taşınımı, Hücreden atık maddelerin
EGZERSİZ VE KAN Kanın fonksiyonel olarak üstlendiği görevler Akciğerden dokulara O2 taşınımı, Dokudan akciğere CO2 taşınımı, Sindirim organlarından hücrelere besin maddeleri taşınımı, Hücreden atık maddelerin
PEDİATRİK KEMİK İLİĞİ TRANSPLANTASYON HEMŞİRELERİNİN EĞİTİM GEREKSİNİMLERİNİN BELİRLENMESİNE İLİŞKİN ANKET
 Pediatrik kemik iliği transplantasyon hemşirelerinin eğitim gereksinimlerinin belirlenmesi amacıyla tasarlanan Anket Alanına hoş geldiniz. Anketi tamamlamak ve ekibimize değerli geri bildiriminizi iletmek
Pediatrik kemik iliği transplantasyon hemşirelerinin eğitim gereksinimlerinin belirlenmesi amacıyla tasarlanan Anket Alanına hoş geldiniz. Anketi tamamlamak ve ekibimize değerli geri bildiriminizi iletmek
HODGKIN DIŞI LENFOMA
 HODGKIN DIŞI LENFOMA HODGKIN DIŞI LENFOMA NEDİR? Hodgkin dışı lenfoma (HDL) veya Non-Hodgkin lenfoma (NHL), vücudun savunma sistemini sağlayan lenf bezlerinden kaynaklanan kötü huylu bir hastalıktır. Lenf
HODGKIN DIŞI LENFOMA HODGKIN DIŞI LENFOMA NEDİR? Hodgkin dışı lenfoma (HDL) veya Non-Hodgkin lenfoma (NHL), vücudun savunma sistemini sağlayan lenf bezlerinden kaynaklanan kötü huylu bir hastalıktır. Lenf
Pulmoner Emboli Profilaksisi. Tanım. Giriş. Giriş 12.06.2010. Dr. Mustafa YILDIZ Fırat Üniversitesi Acil Tıp AD. Pulmoneremboli(PE):
 Pulmoner Emboli Profilaksisi Dr. Mustafa YILDIZ Fırat Üniversitesi Acil Tıp AD m Pulmoneremboli(PE): Bir pulmonerartere kan pıhtısının yerleşmesi Distaldeki akciğer parankimine kan sağlanaması Giriş Tipik
Pulmoner Emboli Profilaksisi Dr. Mustafa YILDIZ Fırat Üniversitesi Acil Tıp AD m Pulmoneremboli(PE): Bir pulmonerartere kan pıhtısının yerleşmesi Distaldeki akciğer parankimine kan sağlanaması Giriş Tipik
[GÜLSÜN KARASU] BEYANI
![[GÜLSÜN KARASU] BEYANI [GÜLSÜN KARASU] BEYANI](/thumbs/28/12820935.jpg) Araştırma Destekleri/ Baş Araştırıcı 10. Ulusal Pediatrik Hematoloji Kongresi 3 6 Haziran 2015, Ankara [GÜLSÜN KARASU] BEYANI Sunumum ile ilgili çıkar çatışmam yoktur. Çalıştığı Firma (lar) Danışman Olduğu
Araştırma Destekleri/ Baş Araştırıcı 10. Ulusal Pediatrik Hematoloji Kongresi 3 6 Haziran 2015, Ankara [GÜLSÜN KARASU] BEYANI Sunumum ile ilgili çıkar çatışmam yoktur. Çalıştığı Firma (lar) Danışman Olduğu
PAROKSİSMAL NOKTURNAL HEMOGLOBİNÜRİ TANI ve TEDAVİ. ULUSAL TEDAVİ KILAVUZU 2011 Yard. Doc. Dr. Gülali Aktaş İnt.Dr. Elif Uzuner Nisan 2014
 PAROKSİSMAL NOKTURNAL HEMOGLOBİNÜRİ TANI ve TEDAVİ ULUSAL TEDAVİ KILAVUZU 2011 Yard. Doc. Dr. Gülali Aktaş İnt.Dr. Elif Uzuner Nisan 2014 Klasik olarak kronik intravasküler hemoliz bulguları, kemik iliği
PAROKSİSMAL NOKTURNAL HEMOGLOBİNÜRİ TANI ve TEDAVİ ULUSAL TEDAVİ KILAVUZU 2011 Yard. Doc. Dr. Gülali Aktaş İnt.Dr. Elif Uzuner Nisan 2014 Klasik olarak kronik intravasküler hemoliz bulguları, kemik iliği
